Отечно-асцитический синдром — наиболее частое осложнение цирроза печени (ЦП). Его появление указывает на прогрессирование заболевания и связано с 50% летальностью в течение ближайших 5 лет [1–3]. Ключевыми препаратами для лечения отечно-асцитического синдрома являются диуретики, которые позволяют улучшить качество жизни больных, предупреждают развитие спонтанного бактериального перитонита и гепаторенального синдрома. Сочетание антагониста альдостерона — спиронолактона и петлевого диуретика — торасемида [4, 5] позволяет добиться регресса отечно-асцитического синдрома примерно у 60–75% больных, особенно на ранних этапах лечения. У части пациентов диуретическая терапия может быть не эффективной ввиду потери чувствительности к мочегонной терапии, с формированием рефрактерного асцита, при наличии которого годичная выживаемость составляет всего 25% [7]. Использование мочегонных препаратов в рекомендуемых дозах ограничивают такие нежелательные явления, как гипотония, электролитные нарушения, ухудшение функции почек и азотемия, нарастание печеночной энцефалопатии [1, 4]. Диуретикорезистентность и побочные эффекты традиционной схемы послужили толчком для поиска новых алгоритмов лечения пациентов с отечно-асцитическим синдромом. В качестве альтернативы зарекомендовал себя торасемид, клиническими преимуществами которого являются больший диуретический эффект, меньший риск развития электролитных нарушений [1, 8–10]. Важными особенностями препарата (в отличие от фуросемида) являются его блокирующее действие на рецепторы альдостерона и отсутствие феномена рикошета, который ассоциируется с задержкой натрия и воды. Это делает обоснованным применение торасемида при циррозе печени. Торасемид доказал свою эффективность как у пациентов с хронической сердечной недостаточностью [11–13], так и у пациентов с ЦП. В сравнении с фуросемидом он продемонстрировал уменьшение количества госпитализаций и снижение смертности больных с отечно-асцитическим синдромом при ЦП [14]. В последние годы появился торасемид с замедленным высвобождением (ЗВ) — Бритомар. Торасемид ЗВ, обладая всеми свойствами торасемидов, обеспечивает постепенное высвобождение препарата, что позволяет снизить колебания концентрации торасемида в плазме крови [15, 16]. Высокая и предсказуемая биодоступность, длительный период полувыведения определяют стабильность натрийуреза и диуретического эффекта торасемида ЗВ, минимизируют электролитные нарушения, улучшают качество жизни пациентов [17–19]. Применение торасемида ЗВ у пациентов с отечно-асцитическим синдромом на фоне ЦП недостаточно изучено.
Целью исследования было оценить эффективность и безопасность применения торасемида ЗВ у пациентов с отечно-асцитическим синдромом на фоне декомпенсации цирроза печени.
Материалы и методы
В исследование включены 42 пациента (в том числе 20 женщин) с циррозом печени с отечно-асцитическим синдромом. Средний возраст составил 57,4 ± 11,5 лет. Критериями исключения были возраст до 18 лет, гепаторенальный синдром, гипонатриемия менее 125 ммоль/л, гипокалиемия менее 3,5 ммоль/л, гиперкалиемия более 5,5 ммоль/л, нарастание печеночной энцефалопатии или печеночная кома, повышенная чувствительность к торасемиду ЗВ и любому из компонентов препарата, анурия, синоатриальная и AV-блокада II–III степени, артериальная гипотензия (АД менее 90/60 мм рт. ст.), а также отсутствие согласия больного на участие в исследовании. В исследование не включались пациенты с острым алкогольным гепатитом тяжелого течения.
Все пациенты соблюдали бессолевую диету с ограничением соли до 3 г/сут, воздерживались от употребления алкоголя и получали стандартную терапию по поводу ЦП: переливание альбумина, свежезамороженной плазмы, лактулоза, ципрафлоксацин, анаприлин.
При рандомизации больные были распределены на две группы. Основная группа получала торасемид ЗВ (n = 20), контрольная — фуросемид (n = 22). Все пациенты получали спиронолактон. Препараты принимались внутрь, в таблетированной форме, в среднем в течение 3 недель. Исходные дозы диуретиков (торасемид ЗВ 10 мг/сут, фуросемид 40 мг/сут, спиронолактон 100 мг/сут) увеличивались в 2 раза каждые 3 дня, в случае потери массы тела менее чем на 300 г/сут. Ограничением при этом являлось снижение массы тела более 500 г/сут у пациентов без периферических отеков [1, 5, 6].
Всем пациентам проведена клиническая оценка (анамнез, осмотр, физическое обследование), лабораторное обследование, включающее общий анализ крови, биохимические показатели сыворотки крови (общий белок, альбумин, креатинин, электролиты, щелочная фосфатаза, билирубин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), холинэстераза, гаммаглутамилтранспептидаза), показатели свертывающей системы (протромбиновый индекс, МНО), общий анализ мочи, суточная экскреция натрия с мочой. Также были проведены инструментальные исследования, включающие электрокардиографию, рентгенографию грудной клетки, ультразвуковое исследование печени, эзофагогастродуоденоскопию. Ультразвуковая эластометрия печени с использованием аппарата Fibroscan 502 Touch (Echosens, Франция) проведена у всех пациентов после уменьшения асцита. Алкогольный генез ЦП подтверждался наличием признаков хронической алкогольной интоксикации. У всех больных проводилось серологическое исследование маркеров вирусных гепатитов. Больным моложе 35 лет исследовали церулоплазмин. Для исключения гемохроматоза исследовались сывороточное железо и ферритин.
Эффективность и безопасность терапии оценивались по следующим показателям: динамика суточного диуреза, массы тела, окружности живота, уменьшения отеков, уровень артериального давления, частоты сердечных сокращений, которые определялись ежедневно. Уровень электролитов и креатинина крови определяли каждые 3 дня. Суточный натрийурез определяли до и после мочегонной терапии. Статистическая обработка полученных данных проведена с использованием программы Statistica 7.0. Для оценки статистической достоверности различий между группами применялись непараметрические критерии Манна–Уитни и Вилкоксона. Корреляционный анализ был осуществлен с использованием статистики Спирмена. Все данные представлены в виде средних значений ± SD. Статистически значимым считали p < 0,05.
Результаты исследования
По основным клинико-демографическим показателям исследуемые группы были сопоставимы (табл. 1). У всех пациентов с ЦП имел алкогольный генез, у 4,1% выявлялись антитела к вирусу гепатита С. 71% пациентов имели цирроз печени класса С по Чайлд-Пью. Ни одного пациента с циррозом класса А выявлено не было. У 14,2% из них диагноз ЦП был установлен впервые. У всех пациентов течение ЦП осложнилось развитием асцита, у 86% асцит имел третью степень выраженности. 43% пациентов ранее принимали мочегонную терапию. Ни у одного пациента ни ранее, ни во время исследования не потребовалось проведение лапароцентеза. У всех пациентов определялись отеки нижних конечностей. Ни у одного пациента не было выявлено гидроторакса. У всех пациентов была желтуха, признаки печеночной энцефалопатии, снижение синтетической функции печени на фоне незначительной биохимической активности, в основном за счет АСТ. Однако в группе торасемида ЗВ наблюдалась тенденция к более низким цифрам артериального давления.

Плотность печени в группе торасемида ЗВ составила в среднем 56 ± 8 кПа, в группе фуросемида — 60 ± 10 кПа. К концу исследования средняя доза торасемида ЗВ составляла 8 ± 2, фуросемида 60,0 ± 35 мг/сут. При этом в группе фуросемида у 11 (50%) пациентов доза фуросемида увеличивалась, причем вдвое у 7 пациентов. В группе торасемида ЗВ увеличение дозы не потребовалось.
По сопутствующей терапии группы были сопоставимы.
На фоне диуретической терапии в обеих группах отмечалось уменьшение отечного синдрома: в группе торасемида ЗВ у 2 человек (10%) сохранялась пастозность голеней и стоп; в группе фуросемида — у 6 (27%).
У всех пациентов наблюдался регресс асцита до 1-й степени. Более выраженный диуретический эффект отмечался в группе торасемида ЗВ. В группе торасемида ЗВ диурез в среднем увеличился на 865 ± 660 мл, а в группе фуросемида — 400 ± 300 мл (р = 0,018). При этом достоверной разницы в динамике массы тела между группами выявлено не было: в группе торасемида ЗВ масса тела уменьшилась на 8 ± 4 кг, в группе фуросемида на 5,8 ± 3,8 кг (р = 0,06).
В группе торасемида ЗВ отмечалось достоверное усиление суточной экскреции натрия с мочой 93 ± 63,0 ммоль/сут, по сравнению с группой фуросемида 51 ± 20 ммоль/сут (p = 0,012). Статистически значимых различий по уровню калия и натрия плазмы крови в двух группах получено не было.
В ходе лечения функция почек была стабильной, уровень креатинина не нарастал. Ни у одного пациента развитие гепаторенального синдрома зафиксировано не было.
Влияние мочегонной терапии на уровень АД, электролитов и креатинина представлено в табл. 2.

У всех больных к окончанию исследования отмечено достоверное снижение среднего балла по шкале Чайлд-Пью (р = 0,003) и уменьшение степени тяжести цирроза печени (р = 0,003). При этом статистически достоверной разницы между группами выявлено не было (рис.).
Таким образом, при сравнении торасемида ЗВ с фуросемидом в исследуемой группе был достоверно получен больший диуретический и салуритический эффект. При этом статистически значимой разницы в снижении веса и регресса отечного синдрома выявлено не было.
Обсуждение результатов
Для лечения отечно-асцитического синдрома у больных декомпенсацией цирроза печени наиболее изучен торасемид с немедленным высвобождением. В ряде исследований было продемонстрировано, что фармакокинетика торасемида ЗВ, в частности биодоступность, сопоставима с торасемидом немедленного высвобождения [20]. При циррозе печени отмечено увеличение биодоступности (в 2,5 раза) и длительности периода полувыведения торасемида (до 4,8 ч) [21].
Тем не менее, увеличение кумуляции при длительном использовании препарата не ожидается, так как у таких больных за сутки с мочой выводилось около 80% дозы препарата (в неизмененном виде и в виде метаболитов), т. е. коррекции дозы при циррозе печени не требуется [22].
При лечении отечно-асцитического синдрома у больных циррозом печени возможно использовать торасемид как в качестве монотерапии, так и в сочетании со спиронолактоном [23]. Терапия торасемидом показана как при декомпенсации асцита, так и в целях профилактики его возникновения. Торасемид не вызывает гипокалиемии даже при длительном приеме [24].
Для оценки эффективности мочегонной терапии у пациентов с ЦП и асцитом был проведен ряд сравнительных исследований торасемида и фуросемида. В рандомизированном исследовании у 28 пациентов с асцитом, получавших спиронолактон (200 мг/сут), были сопоставлены результаты 6?недельной терапии торасемидом (20 мг/сут) и фуросемидом (50 мг/сут). Оба препарата оказывали сопоставимое влияние на массу тела, диурез и экскрецию мочевой кислоты, натрия и хлоридов, однако в группе торасемида экскреция калия, кальция, неорганических фосфатов и магния была ниже [25].
В двойном слепом перекрестном исследовании были сопоставлены результаты приема фуросемида (80 мг) и торасемида (20 мг) внутрь у 14 больных. Торасемид превосходил фуросемид по диуретической и натрийуретической активности. У 5 пациентов наблюдался слабый ответ на прием фуросемида, при этом торасемид вызвал значительное увеличение натрийуреза и диуреза [26].
Положительное влияние торасемида на диурез и салурез было показано в исследовании с участием 124 больных с циррозом: 61 человек получали торасемид и 63 человека фуросемид. Дозы подбирались индивидуально с учетом градации асцита и ответа на мочегонную терапию. В группе торасемида достоверно увеличивалась суточная экскреция натрия с мочой по сравнению с фуросемидом (р < 0,05) [10].
Увеличение натрийуреза (p = 0,012) и диуреза (р = 0,018) наблюдалось и в нашем исследовании при использовании торасемида ЗВ.
В группе из 46 больных ЦП, осложнившимся асцитом (рандомизированное исследование), проводили лечение торасемидом 20 мг/сут или фуросемидом 40 мг/сут в сочетании со спиронолактоном 200 мг/сут. Торасемид ЗВ вызывал более выраженное увеличение диуреза, чем фуросемид, хотя в целом результаты лечения в двух группах оказались сопоставимыми. Увеличение доз диуретиков потребовалось у 2 больных группы торасемида ЗВ и у 9 пациентов группы фуросемида (p < 0,05) [15].
В нашем исследовании при сравнении торасемида ЗВ с фуросемидом статистической разницы в динамике массы тела также выявлено не было (р = 0,06). Отсутствие достоверных отличий между показателями средней массы тела опытной группы и группы сравнения, возможно, связано с целевым дозированным снижением массы в обеих группах по рекомендованным схемам. Стоит отметить, что увеличение доз диуретика потребовалось только в группе фуросемида.
Торасемид в дозе 20 мг/сут не оказывал влияния на показатели артериального давления, электролитов плазмы и уровень креатинина по сравнению с фуросемидом в дозе 50 мг/сут [22, 27]. Длительность мочегонной терапии составляла 7 дней. В нашем исследовании пациенты принимали торасемид ЗВ в среднем в течение трех недель. В исследуемой группе до включения в исследование наблюдалась тенденция к более низким показателям АД. Однако какого-либо влияния на уровень кровяного давления Бритомар не оказывал. Также не наблюдалось изменений со стороны калия, натрия и креатинина крови.
В одном из исследований было показано, что на фоне терапии торасемидом достоверно реже развивается диуретикорезистентный асцит по сравнению с фуросемидом — 16,4% и 38,1% (p < 0,05). Длительность терапии составляла 15 дней [9]. При этом были включены только пациенты с 3?й степенью асцита. Более чем у половины пациентов имело место повторное развитие асцита, не поддающегося коррекции мочегонной терапией на амбулаторном этапе. Снижение синтетической функции печени (гипоальбуминемия) корригировалось переливанием только свежезамороженной плазмы. В нашем исследовании потери чувствительности к мочегонным препаратам не было выявлено ни в одной из групп. Возможно, это обусловлено сопутствующей терапией. Так, основным методом коррекции гипопротеинемии являлось переливание альбумина, а не свежезамороженной плазмы. Кроме того, тяжесть асцита была менее выражена. В исследовании были пациенты со 2?й степенью асцита, менее половины пациентов (42%) ранее не получали мочегонную терапию и у части больных (14,2%) ЦП дебютировал отечно-асцитическим синдромом.
При планировании исследования мы предполагали, что применение торасемида ЗВ сократит длительность пребывания в стационаре, за счет более быстрого регресса отечно-асцитического синдрома. Достоверной разницы в длительности госпитализации получено не было (р = 0,28). Соотношение дозы торасемида и фуросемида составляет 10–20 мг в сутки и 40 мг в сутки [21]. В большинстве исследований начальная доза торасемида немедленного высвобождения составляла 20 мг в сутки [9, 23–27]. В нашем исследовании примерно половина пациентов ранее не принимала мочегонной терапии, имела относительно сохранный натрийурез и тенденцию к более низкому АД. В связи с чем начальная доза торасемида ЗВ составляла 10 мг в сутки. На фоне чего наблюдалась положительная динамика в виде увеличения диуреза и натрийуреза, без развития гипотонии, электролитных нарушений, со стабильным уровнем креатинина. С учетом высокого профиля безопасности торасемида ЗВ, вероятно, при увеличении дозы будет наблюдаться более быстрый клинический эффект.
Таким образом, торасемид ЗВ (Бритомар) может служить альтернативой фуросемиду в лечении отечно-асцитического синдрома у больных декомпенсированным ЦП. Результаты исследования торасемида с замедленным высвобождением соответствуют результатам большинства исследований, в которых подтверждена эффективность торасемида при циррозе печени. Однако недостатком большинства исследований, в том числе и нашего, является малочисленность исследуемых групп и относительно короткий период наблюдения.
Литература
- Moore К. P., Aithal G. Р. Guidelines on the management of ascites in cirrhosis // Gut. 2006, Oct; 55 (Suppl 6): 1–12.
- Méndez-Sánchez N., Villa A. R., Zamora-Valdés D., Morales-Espinosa D., Uribe M. Worldwide mortality from cirrhosis // Ann Hepatol. 2007; 6 (3): 194–195.
- Bosetti C., Levi F. Worldwide mortality from cirrhosis: an update to 2002, 2007 // J Hepatol. 2007; 46 (5): 827–839.
- Грэхам-Смит Д. Г., Аронсон Дж. К. Оксфордский справочник по клинической фармакологии и фармакотерапии. Изд. Медицина, 2000. 744 с.
- EASL clinical practice guidelines on the management of ascites, spontaneous bacterial peritonitis, and hepatorenal syndrome in cirrhosis. August 2010. http://www.easl.eu.
- International Ascites Club, ICA, 1996.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей. Пер. с англ. / Под ред. З. Г. Апросиной, Н. А. Мухина. М.: Издательский дом Гэотар-Мед, 2002. 864 с.
- Runyon B. A. Management of adult patients with ascites due to cirrhosis // Hepatology. 2004; 39: 1–15.
- Шаповалов М. С., Кравчук Ю. А., Маликов К. Н., Егоров Д. В. Диуретики в современной терапии отечно-асцитического синдрома у больных циррозом печени. Материалы итоговой конференции военно-научного общества слушателей и ординаторов I факультета. СПб: ВМедА, 2008. С. 217.
- Knauf H., Mutschler E. Liver cirrhosis with ascites: pathogenesis of resistance to diuretics and long-term efficacy and safety of torasemide // Cardiology. 1994; 84 (Suppl 2): 87–98.
- Felker G. M. Diuretic Management in Heart Failure // Congest Heart Fail. 2010; 16 (4) (suppl 1): 68–72.
- Мареев В. Ю., Выгодин В. А., Беленков Ю. Н. Диуретическая терапия эффективными дозами пероральных диуретиков торасемида (диувера) и фуросемида в лечении больных с обострением хронической сердечной недостаточности (ДУЭЛЬ-ХСН) // Сердечная недостаточность. 2011; 1: 3–10.
- DiNicolantonio J. J. Should torsemide be the loop diuretic of choice in systolic heart failure? // Future Cardiol. 2012; 8: 707–728.
- Abecasis R., Guevara M., Miguez C., Cobas S., Terq R. Long-term efficacy of torsemide compared with frusemide in cirrhotic patients with ascites // Scandinavian Journal of Gastroenterology. 2000; 36 (3): 309–313.
- Бритомар. Монография. Феррер Интернасьональ, 2011, 26 с.
- Gropper S., Albet C., Guglietta A. Gich I, Barbanoj M. J. Single–dose, randomized, cross-over, bioavailability pilot clinical trial of torasemide immediate release compared to a new prolonged release formulation of torasemide [abstract] // Basic Clin. Pharmacol. Toxicol. 2006; Vol. 99 (Suppl. 1), 48.
- Barbanoj M. J., Ballester M. R., Antonijoan R. M., Puntes M., Gropper S., Santos B., Albet C., Guglietta A. A bioavailability/bioequivalence and pharmacokinetic study of two oral doses of torasemide (5 and 10 mg): prolonged-release versus the conventional formulation // Clin Exp Pharmacol Physiol. 2009; Vol. 36, 5–6, 469–477.
- Чукаева И. И., Орлова Н. В., Соловьева М. В. Диуретики у пациентов с хронической сердечной недостаточностью: качество жизни и эффективность терапии — есть ли место компромиссу? // Справочник поликлинического врача. 2014; 2: 29–32.
- Арутюнов Г. П., Оганезова Л. Г., Драгунов Д. О. Взаимосвязь периода полувыведения петлевого диуретика, выраженности натрийуреза и показателей центральной гемодинамики у больных ХСН (пилотное исследование // Сердечная недостаточность. 2012; 4: 222–227.
- Barbanoj M. J., Lyseng-Williamson K. A. Torasemide prolonged release // Drugs. 2009; 69: 1363–1372.
- Brunner G., von Bergmann K., Hacker W., von Mollendorff E. Comparison of diuretic effects and pharmacokinetics of torasemid and furo-semid after a single oral dose in patients with hydropically decompensated cirrhosis of the liver. Arzt-Forsch // Drug Res. 1998; 38: 176–179.
- Моисеев С. В. Клиническая эффективность и безопасность применения петлевого диуретика торасемида // Кардиология. 2006; 4: 71–74.
- Knauf H., Mutschler E. Liver cirrhosis with ascites: pathogenesis of resistance to diuretics and long-term efficacy and safety of torasemide // Cardiology. 1994; 84 Suppl 2: 87–98.
- Мехтиев С. Н., Кравчук Ю. А., Субботина И. В. Патогенетические подходы к диуретической терапии асцита у больных циррозом печени // Лечащий Врач. 2008; 6: 15–21.
- Fiaccadori F., Pedretti G., Pasetti G., Pizzaferri P., Elia G. Torasemide versus furosemide in cirrhosis: a long-term, double-blind, randomized clinical study // Clin Invest. 1993; 71: 7: 579–584.
- Gerbes A., Bertheau-Reitha U., Falkner C., Junqst D., Paumqartner G. Advantages of the new loop diuretic torasemide over furosemide in patients with cirrhosis and ascites. A randomized, double blind cross-over trial // J Hepatol. 1993; 17: 3: 353–358.
- Marelli A., Bodini P., Reggiani A., Quinzani M., Dizioli P., Tonghini L. Comparison between torasemide and furosemide in the treatment of ascites in cirrhotic patients // Minerva Med. 1997; 88 (3): 109–115.
А. А. Балашова*
О. С. Аришева*, кандидат медицинских наук
И. В. Гармаш**, кандидат медицинских наук
Л. М. Голостенова*
Ж. Д. Кобалава*, доктор медицинских наук, профессор
В. С. Моисеев*, доктор медицинских наук, профессор, академик РАМН
* ГОУ ВПО РУДН, Москва
** ГБУЗ ГКБ № 64 ДЗМ, Москва
1 Контактная информация: nastasya.balashova@yandex.ru
Основные методы лечения неосложненного асцита — умеренное ограничение соли в пище и диуретики (Таблица 4). Соль не следует строго ограничивать, но следует избегать ее избытка. Ограничение соли важно, потому что 1 г избытка соли в пище удерживает около 200 мл жидкости. Чрезмерное ограничение соли также опасно, так как оно ухудшает пищевой статус и может привести к побочным эффектам, вызванным диуретиками — почечной недостаточности, гипонатриемии, мышечным спазмам.
Ограничение соли в рационе помогает в 10% случаев скорректировать накопление асцита, особенно во время первого эпизода асцита. Профилактическое ограничение соли пациентам без асцита не рекомендуется.
Препарат первой линии для лечения асцита I-II степени — спиронолактон (50-100 мг/день). Его назначают с фуросемидом или без него.
- Монотерапия спиронолактоном рекомендуется при первом эпизоде асцита. Эффект спиронолактона наступает через 72 часа, поэтому дозу нельзя увеличивать до этого времени.
- Комбинация с фуросемидом показана при повторяющемся скоплении жидкости в брюшной полости, развитии гиперкалиемии с недостаточной потерей веса. В этом случае требуется частый контроль биохимических показателей (электролитов, функции почек) в течение первых недель терапии диуретиками.
Диуретики рекомендуется назначать в самых низких эффективных дозах. Диуретики не рекомендуются или должны применяться с осторожностью у пациентов с тяжелой печеночной энцефалопатией.
При тяжелой гипонатриемии (Na + <120-125 ммоль/л) диуретики отменяют хотя бы ненадолго. При тяжелой гипокалиемии (K + 6 ммоль/л) отменяют прием фуросемида.
Диуретики противопоказаны при развитии ИА (повышение сывороточного креатинина на 50% в течение 7 дней или абсолютное повышение креатинина >26,5 мкмоль/л за 48 часов), прогрессировании печеночной энцефалопатии и мышечных спазмах, ограничивающих движения.
При назначении диуретиков сильно ухудшают качество жизни мышечные судороги. Исследования показали, что симптомы облегчают инфузии альбумина и баклофена (10 мг/день с шагом от 10 мг/день до 30 мг/день).
Таблица 4. Основные меры лечения неосложненного асцита в соответствии с рекомендациями EASL
| Общие меры | Медикаментозное лечение |
| Среднее ограничение содержания соли в пище до 4,6-6,9 г / сут. (80–12 ммоль / сутки).
Адекватная белковая диета и витаминная терапия: общая суточная калорийность — 2000 ккал; белок — 40-50 г, достаточное количество витаминов. Электролитный баланс (правильная гипокалиемия, гипомагниемия). Достаточное потребление жидкости: неограниченно при отсутствии электролитного дисбаланса. Ежедневное взвешивание (или контроль потребления жидкости и диуреза). Максимальная потеря веса:
|
Асцит от легкой до умеренной (степени (I-II)
Антагонисты альдостерона: спиронолактон 50–100 мг/день. (максимальная доза до 400 мг) ± петлевые диуретики: фуросемид 20-40 мг (максимальная доза 160 мг). Тораземид (10-40 мг) при отсутствии ответа на фуросемид. Дистальные диуретики: амилорид 5-20 мг/сут.; триамтерен 100 мг 2 р./сут. (только при непереносимости антагонистов альдостерона). Диуретики комбинируют по следующему принципу: спиронолактон 50-100-200-3-3-4 мг/сут. (с шагом 100 мг) + фуросемид 20-40-80-120-160 мг/сут. (увеличение на 40 мг) (или адекватные дозы других диуретиков). Тяжелый асцит (степень III)
|
Лечение первой линии при асците высокой (3 степени) — терапевтический абдоминальный парацентез. Процедура проводится в стерильных условиях под контролем УЗИ при отсутствии выраженных нарушений коагуляции.
Парацентез — безопасная процедура, риск постоперационных осложнений невелик. Даже при плохих параметрах коагуляции (МНО >1,5; количество тромбоцитов ≤50 x 109/л) незначительное кровотечение из места пункции происходит только в 2 из 142 случаев.
Чтобы предотвратить постпарацентезный синдром дисфункции кровообращения (ГИСО, гипонатриемия, печеночная энцефалопатия), который приводит к снижению выживаемости, следует использовать внутривенное введение альбумина (8 г на 1 л асцита) в течение первых 6 часов после парацентеза.
При асците менее 5 л риск постпарацентеза низкий, но инфузия альбумина рекомендуется во всех случаях. Альбумин увеличивает объем плазмы и защищает от осложнений (гиповолемический шок, гипотензия, олигурия, уремия, печеночная энцефалопатия). При необходимости парацентез повторяют каждые 2–3 недели.
После парацентеза пациентам следует назначать минимально возможную дозу диуретиков, чтобы предотвратить рецидив асцита.
Противопоказания к парацентезу:
- Пациент, не сотрудничающий с врачом;
- Инфекция кожи брюшной полости в предполагаемом месте пункции;
- Беременность;
- Тяжелая коагулопатия (ускоренный фибринолиз, диссеминированное внутрисосудистое свертывание);
- Сильный отек кишечника.
Препараты противопоказанные при асците
Пациентам с асцитом не следует назначать нестероидные противовоспалительные препараты, поскольку они увеличивают риски задержки натрия, гипонатриемии и др.осложнений.
Также следует избегать применения ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II и α1-блокаторов, поскольку эти препараты снижают артериальное кровяное давление и повышают риск почечной недостаточности.
Больным противопоказаны аминогликозиды, потому что они нефротоксичны. Они используются в качестве дополнительных антибиотиков, если развивается тяжелая бактериальная инфекция, которую нельзя лечить другими антибиотиками.
Введение контрастного вещества в рентгенологических исследованиях у пациентов с асцитом и почечной недостаточностью не связано с повышенным риском поражения почек, но при введении контрастного вещества после исследования рекомендуется инфузионная терапия.
Лечение рефрактерного асцита
Рефрактерный асцит встречается в 4–15% случаев. Годовая летальность от развития рефрактерного асцита составляет более 40%, поэтому рефрактерный асцит является показанием для включения пациента в список реципиентов трансплантата печени.
Наиболее частые причины рефрактерности:
- слишком много натрия в пище;
- прием некоторых лекарств (антибиотиков, антацидов, нестероидных противовоспалительных средств) или нарушение выведения натрия;
- нарушение функции печени;
- почечная недостаточность;
- кровотечение из желудочно-кишечного тракта.
Лечение первой линии рефрактерного асцита — это парацентез большого объема. Он может быть полным (удаление ≥6 л асцита за один раз) или частичным (удаление 4-6 л асцита). Внутривенная заместительная альбуминовая терапия назначается после >5 л асцита.
При развитии рефрактерного асцита прием диуретиков следует прекратить. Возобновление рассматривается, если экскреция натрия превышает 30 ммоль/сут и препарат хорошо переносится.
Методы лечения рефрактерного асцита согласно рекомендациям EASL
- Частичный парацентез и парацентез большого объема + внутривенная заместительная терапия альбумином. Прекращение приема диуретиков.
- Трансъюгулярный внутрипеченочный портосистемный шунт.
- Лекарства (мало доказательств):
- агонисты α1-адренорецепторов — мидодрин 7,5 мг 3 м.т./день;
- аналог вазопрессина терлипрессин 1-2 мг в/в;
- агонисты α2-адренорецепторов — система клонидина Alfapump® (насос для асцитной жидкости).
- Трансплантация печени.
Данные об использовании неселективных бета-адреноблокаторов (NBAB) противоречивы. Следует избегать высоких доз NBAB (> 80 мг пропранолола). Карведилол не рекомендуется.
Перспективные препараты помимо диуретиков: клонидин и мидодрин, но они пока не могут быть рекомендованы из-за отсутствия исследований.
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS)
Это лечение второй линии при рефрактерном асците. TIPS рекомендуется, когда функция печени все еще сохраняется (общий билирубин >50 мкмоль/л, Na +> 130 ммоль/л, ДЕТЯМ > 12 баллов, MELD> 18 баллов), пациентам в возрасте до 70 лет, без печеночной энцефалопатии, гепатоцеллюлярной карциномы или сердечно-легочных заболеваний.
TIPS разгружает портальную систему, соединяя внутрипеченочную портальную ветвь с печеночной веной. Эффект наступает через 4-6 недель. TIPS помогает контролировать накопление асцита более эффективно, чем парацентез, снижает количество рецидивов, улучшает состояние питания и выживаемость, но способствует развитию печеночной энцефалопатии в 30-50% случаев. Хороший эффект достигается примерно у 70% пациентов.
Для предотвращения дисфункции TIPS (в основном из-за тромбоза) и снижения риска печеночной энцефалопатии рекомендуется использование стентов с покрытием из политетрафторэтилена (ПТФЭ) небольшого диаметра (8 мм). После TIPS можно продолжать диуретики и ограничение соли. TIPS выполняется только очень тщательно отобранным пациентам.
Критерии исключения для TIPS:
- Возраст старше 70 лет, печеночная энцефалопатия II-III степени.
- Гипербилирубинемия >51,3-85,5 микромоль/литр (3-5 мг/дл).
- Тяжелое внепеченочное заболевание.
- Гепатоцеллюлярная карцинома.
- Тромбоцитопения.
- Кровотечение из варикозно расширенных вен в течение последних 15 дней.
- Легочная гипертензия.
- Бактериальная инфекция.
- Тяжелая алкогольная инфекция гепатит.
- Тромбоз воротной или печеночной вены.
- ADR (креатинин> 150,8 мкмоль / л).
- Обструкция желчных путей.
- Асцит, сохраняющийся после парацентеза в большом объеме, необходимость в парацентезе> 1 мт / нед.
- Тяжелая печеночная недостаточность.
- Сердечная недостаточность (тяжелая систолическая или диастолическая дисфункция).
- Тяжелые сопутствующие заболевания, неизлечимая онкология, выживаемость менее 1 года.
Насос для асцитной жидкости
Это хирургически имплантированное подкожное устройство для постоянного удаления асцита, который накапливается из-за цирроза печени. Устройство передает жидкость, скопившуюся в брюшной полости, в мочевой пузырь, и асцит устраняется с помощью мочеиспускания. Это альтернативный, новый и эффективный метод лечения рефрактерного асцита, на долю которого приходится 85% случаев.
Такое лечение снижает потребность в парацентезе и количестве повторных госпитализаций, улучшает качество жизни и статус питания, но не влияет на выживаемость пациентов. Возможные нежелательные явления возникают в 30-50% случаев. Наиболее частыми инфекционными осложнениями являются имплантация системы (требуется антибиотикопрофилактика), окклюзия катетера, отслойка, ФАД, гипонатриемия. Процедура проводится только в специализированных центрах.
Продолжение статьи
- Асцит: первопричины, классификация — часть 1.
- Асцит: лечение асцита от легкой, умеренной (I-II) степени. Лечение асцита высокой степени (III) — часть 2.
- Асцит: бактериальная асцитная жидкостная инфекция, злокачественный, хилиотический, нефрогенный, геморрагический, поджелудочный — часть 3.
Торасемид — петлевой диуретик с особыми свойствами
Статьи
Опубликовано в журнале:
Кардиоваскулярная терапия и профилактика, 2006; 5(5)
В.М. Горбунов, Р.Г. Оганов
Государственный научно-исследовательский центр профилактической медицины Росздрава. Москва, Россия
Torasemide — loop diuretic with specific effects
V.M. Gorbunov, R.G. Oganov
State Research Center for Preventive Medicine, State Federal Agency for Health and Social Development. Moscow, Russia Петлевой диуретик торасемид характеризуется высокой биодоступностью и пролонгированным эффектом, что обуславливает ряд благоприятных фармакодинамических свойств препарата. Торасемид обладает выраженным антигипертензивным эффектом; его можно использовать у больных артериальной гипертонией как в виде монотерапии, так и в комбинации с другими антигипертензивными средствами. Преимущества торасемида перед фуросемидом при лечении пациентов с хронической сердечной недостаточностью, в т.ч. в плане прогноза, были доказаны в крупных исследованиях. Фармакокинетические свойства торасемида практически не изменяются при хронической печеночной и почечной недостаточности. Побочные эффекты препарата количественно и качественно сопоставимы с таковыми у других диуретиков. Все это делает торасемид достойным более широкого применения в современной, клинической практике.
Ключевые слова: хроническая сердечная недостаточность, артериальная гипертония, петлевые диуретики, торасемид, фурасемид.
A loop diuretic torasemide is characterized by high bioavailability and prolonged action, explaining some beneficial pharmacodynamic features of the medication. Demonstrating a clear antihypertensive effect, torasemide can be used as monotherapy or combined with other antihypertensives. Torasemide benefits, comparing to furosemide, in chronic heart failure treatment have been confirmed in numerous large-scale studies. Its pharmacokynetics remains virtually unchanged in patients with chronic liver or renal failure. Adverse effects are similar to those in other diuretics, by both quality and quantity. Therefore, torasemide can be used more widely in modern clinical practice.
Key words: Chronic heart failure, arterial hypertension, loop diuretics, torasemide, furosemide.
Петлевые диуретики получили свое название потому, что действуют главным образом на восходящий отдел петли Генле. Через этот сегмент нефрона реабсорбируется 20-30% всего профильтрованного натрия. Поэтому петлевые диуретики являются наиболее сильнодействующими представителями этого класса препаратов. Петлевым диуретикам свойственно быстрое начало действия и короткая продолжительность. Ввиду этого, их область применения ограничена неотложными ситуациями, например при отеке легких. При артериальной гипертонии (АГ) петлевые диуретики используются, как правило, лишь при гипертонических кризах, резистентности к тиазидным диуретикам, а также при сопутствующей, тяжелой, хронической, почечной недостаточности (ХПН) [1]. Однако существуют петлевые диуретики пролонгированного действия, характеризующиеся более широким спектром применения. К этой группе препаратов, наряду с пире-танидом, относится торасемид.
Особенности фармакодинамики и фармакокинетики
При назначении per os торасемид быстро абсорбируется, при этом пик концентрации в плазме достигается в течение часа. Площадь под кривой зависимости концентрации от времени пропорционально возрастает при увеличении дозы при применении доз 2,5-40 мг/сут. у здоровых добровольцем или 20-200 мг у больных ХПН [2,3]. Биодоступность препарата по различным данным составляет 75-100% [1,4,5]. Время полувыведения торасемида составляет ~3-5 часов, что значительно больше соответствующего показателя для фуросемида, беметамида и даже пиретанида [5]. Период полувыведения препарата удлиняется у пожилых больных и в незначительной степени при нарушении функции печени. Действие торасемида начинается через 1 час после приема внутрь, пик наступает через 1-2 часа, продолжительность эффекта составляет в среднем 6-8 часов.
При назначении препарата в дозе 2,5-100 мг/сут. объем выделенной жидкости, а также экскреция натрия и хлоридов возрастают линейно в зависимости от дозы [5]. Однако экскреция калия при увеличении дозы торасемида практически не растет. В сравнении со стандартной дозой фуросемида 40 мг/сут., дозы торасемида 10 и 20 мг/сут. вызывают примерно одинаковую или даже чуть большую экскрецию натрия и значительно меньшую калия [3]. Пиковый диуретический эффект дозы 2,5 мг/сут. выражен слабо, однако величина этого эффекта увеличивается линейно в зависимости от дозы [6]. Так называемый «эффект рикошета» (rebound effect — смена повышения экскреции натрия его задержкой) более выражен для доз торасемида 10 и 20 мг/сут. Таким образом, «диуретический профиль» торасемида в дозах 2,5 и 5 мг/сут. напоминает дигидрохлортиазид, в то время как временное распределение эффекта доз 10 и 20 мг/сут. ближе к фуросемиду [6].
Метаболизм торасемида на 75-80% происходит в печени с образованием активных метаболитов и на 20 % в почках [1]. Период полувыведения метаболитов от периода полувыведения основного препарата существенно не отличается [5].
Применение при АГ
Стандартные петлевые диуретики при АГ обычно резервируют только для больных, резистентных к традиционной терапии. Фуросемид как средство длительной медикаментозной профилактики, по-видимому, менее эффективен, чем тиазидные диуретики. Однако, фуросемид в стандартных дозах реже, чем тиазидные диуретики, вызывает у больных АГ гипокалиемию и метаболические нарушения [5]. Торасемид характеризуется менее выраженным пиковым эффектом и большей, чем фуросемид, продолжительностью действия, что расширяет показания для применения препарата при АГ.
Антигипертензивный эффект торасемида был подтвержден в нескольких плацебо-контролируемых исследованиях [7,8]. В исследовании [9] проводилось длительное (48 недель) наблюдение за больными АГ, принимавшими торасемид. Пациенты были разбиты на две группы: «низких доз» — исходная доза 2,5 мг/сут., при неэффективности доза удваивалась; «высоких доз» — исходная доза 5 мг/сут., которая также при необходимости удваивалась. В процессе наблюдения различия в величине анти-гипертензивного эффекта в двух группах отсутствовали. На основании данного и некоторых других, цитируемых ниже, сравнительных исследований [10-14] можно сделать вывод, что доза торасемида 2,5 мг/сут. для лечения АГ является оптимальной. У больных мягкой и умеренной АГ эта доза эффективна в 60-70% случаев, что сопоставимо с эффективностью наиболее часто назначаемых антигипертензивных препаратов.
Торасемид «выдержал испытание» в нескольких сравнительных исследованиях. Препаратами сравнения были диуретики и калий-сберегающие комбинации (таблица 1). Есть все основания полагать, что эффект торасемида развивается более постепенно, чем тиазидных диуретиков; торасемид не вызывает столь выраженного пикового снижения артериального давления (АД) [8]. Это исследование примечательно еще и тем, что в качестве препарата сравнения был избран хлорталидон, позднее изучавшийся в исследовании АLLНАТ (Antihypertensive and Lipid-Lowering treatment to prevent Heart Attack Trial). Мягкий антигипертензивный эффект торасемида особенно важен у пожилых пациентов, у которых тиазидные диуретики могут вызывать выраженные ортостатические реакции. При лечении АГ препарат можно успешно комбинировать с ингибиторами ангиотензин-превращающего фермента и β-адреноблокаторами [5].
При изучении усредненных суточных профилей АД на фоне длительной терапии торасемидом и триамтереном, торасемид не изменяет циркадный ритм АД [15]. При АГ торасемид обычно назначают один раз в сутки, при необходимости возможно назначение препарата дважды в сутки [1].
Таблица 1. Сравнительные исследования антигипертензивной эффективности торасемида и других диуретиков
| Автор, год | Доза Торасемида, мг/ сут. Количество больных (n) |
Препараты сравнения, дозы, мг/сут. Количество больных (n) |
ΔАД (мм рт.ст.) | Достижение целевого АД (%) | Длительность лечения (недели) | ||
| Торасемид | Контроль | Торасемид | Контроль | ||||
| Spannbrucker N. et al., 1988 [10] | 2,5-5 n=32 |
Индапамид 2,5-5 n=34 |
25/22 | 28/22 | 94 | 88 | 12 |
| Reyes A. et al., 1990 [11] | 2,5 n=13 |
HTCZ 25 n=11 |
29/22 | 35/23 | 77 | 91 | 19 |
| Boelke T. et al., 1993 [12] | 2,5 n=41 |
HTCZ 25 + Триамтерен 50 n=43 |
17/13 | 21/14 | 76 | 72 | 12 |
| Achhammer I, Eberhard R., 1990 [13] | 2,5-5 n=41 |
HTCZ 25/50 + Триамтерен 50/100 n=40 |
17/16 | 27/21 | 71 | 77 | 24 |
| Boelke T. et al., 1990 [14] | 2,5-5 n=72 |
HTCZ 25/50 + Амилорид 5-10 n=71 |
25/17 | 31/19 | 80 | 90 | 24 |
Примечание: HCTZ – дигидрохлортиазид; ΔАД – величина снижения АД (мм рт.ст.).
Применение при хронической сердечной недостаточности
Петлевые диуретики при хронической сердечной недостаточности (ХСН) используют значительно чаще других диуретиков. Целями терапии петлевыми диуретиками при ХСН являются [1]:
- мобилизация большого избытка соли и воды в организме из интерстициальной ткани, а также из перитонеальной и плевральной полостей;
- уменьшение или ликвидация периферических отеков;
- поддержка нормального баланса натрия у больных без отеков при отсутствии резкого ограничения поваренной соли в диете.
Несмотря на различия в химической структуре, фармакодинамика петлевых диуретиков при ХСН примерно одинакова. В то же время, терапия торасемидом имеет ряд преимуществ по сравнению с лечением эталонным петлевым диуретиком фуросемидом: торасемид реже вызывает феномен «рикошета»; препарат, по-видимому, не влияет на функцию проксимальных почечных канальцев, вследствие чего его калий-уретическое действие менее выражено; биодоступность торасемида при ХСН снижается лишь незначительно [16].
Неудивительно, что в некоторых сравнительных исследованиях была продемонстрирована большая эффективность торасемида по сравнению с фуросемидом. В относительно давних работах с помощью двойного слепого метода сравнивалась эффективность лечения ХСН торасемидом и фуросемидом [17,18]. Монотерапия 5-10 мг/сут. торасемида либо 40 мг/сут. фуросемида продолжалась в течение 4 недель у больных со II-III функциональными классами (ФК) ХСН по классификации Нью-йоркской ассоциации сердца (NYHA). Снижение ФК наблюдалось у 62% пациентов, лечившихся торасемидом, и 55% пациентов, принимавших фуросемид. Была отмечена тенденция к большей эффективности обеих доз в отношении клинических симптомов ХСН: периферические отеки, одышка, влажные хрипы в легких, никтурия и др. В другой работе [18] применяли тот же самый дизайн, однако больные дополнительно получали терапию дигоксином. Результаты оказались сходными: имела место тенденция к большей эффективности торасемида в отношении ФК NYHA и клинических симптомов.
В более крупном, рандомизированном исследовании PEACH (PharmaEconomic Assessment of torаsemide and furosemide in the treatment of patients with Congestive Нeart failure) сравнивали влияние торасемида и фуросемида на клинические исходы и качество жизни (КЖ) у больных с ХСН II-III ФК [19]. Продолжительность лечения составляла 6 месяцев. Различий в эффективности двух препаратов в отношении ФК, частоты госпитализаций и смертности не обнаружено. Несмотря на большую стоимость лечения торасемидом, оно было не менее экономически эффективным, чем лечение фуросемидом. Причиной этого была большая стоимость госпитализаций и визитов к врачу больных, принимавших фуросемид. Торасемид оказывал более выраженное благоприятное влияние на КЖ больных.
Наиболее крупным сравнительным исследованием торасемида до настоящего времени является открытое, рандомизированное исследование TORIC (TORsemide in Congestive heart failure), в котором сравнивали фиксированные дозы 40 мг/сут. фуросемида и 10 мг/сут. торасемида у > 2 тыс. больных с ХСН [20]. Хотя авторы изначально не планировали сравнивать влияние препаратов на смертность больных, в процессе работы была доказана достоверно более низкая (p<0,05) общая и сердечно-сосудистая смертность в группе пациентов, принимавших торасемид. Лечение торасемидом оказалось предпочтительнее в отношении снижения ФК и реже вызывало гипокалиемию.
Стандартные дозы торасемида при лечении ХСН составляют 10-20 мг/сут. Возможно увеличение дозы до 100 мг/сут. При циррозах печени с асцитом тораемид назначают вместе с антагонистами альдостерона на фоне диеты с низким содержанием натрия [1].
Применение при ХПН
При ХПН симптоматическая терапия диуретиками увеличивает количество выделяемой мочи и способствует контролю АД. Использование петлевых диуретиков в данном случае предпочтительнее, т.к. они сохраняют эффективность даже при скорости клубочковой фильтрации (СКФ) <10 мл/мин, в то время как тиазидные диуретики теряют эффект при СКФ Одним из путей повышения эффективности терапии ХПН является использование препаратов с наиболее высокой биодоступностью [21]. Как показали многочисленные исследования, биодоступность торасемида порядка 90-100% сохраняется у больных с ХПН, несмотря на необходимость использования больших доз препарата. Период полувыведения торасемида у больных с ХПН также не изменяется по сравнению с лицами, имеющими нормальную функцию почек. Важным представляется и то, что у торасемида больше чем у фуросемида выражена зависимость эффекта от дозы; следовательно, применение высоких доз торасемида, часто необходимое при лечении больных ХПН, более перспективно, чем назначение высоких доз фуросемида. Увеличение доз торасемида до 400 мг/сут. и фуросемида до 1000 мг/сут. у больных с ХПН вызывало увеличение диуреза и экскреции натрия. Однако, увеличение дозы торасемида, в отличие от фуросемида, не влияло на экскрецию кальция и не увеличивало активность ренина плазмы [22].
Предметом специальных исследований было влияние торасемида на диурез и массу тела (МТ) у больных, находящихся на гемодиализе. Эти пациенты в течение 2 недель принимали плацебо, а затем были рандомизированы в три группы: I – прием торасемида в дозе 50 мг/сут. ; II – прием торасемида в дозе 100 мг/сут. ; III – прием 125 мг/сут. фуросемида. Дозы изучаемых препаратов после двух недель лечения удваивались. Объем мочи и экскреция натрия достоверно выросли у больных, принимавших 50 и 100 мг/сут. торасемида; эти показатели еще больше увеличились при удвоении дозы. Только в группе пациентов, лечившихся (100 мг, затем 200 мг) торасемидом, диуретическая терапия предупреждала нежелательное увеличение М Т. Напротив, фуросемид в дозе 125 мг/сут. не оказывал значимого влияния на объем мочи, экскрецию натрия и МТ, и только удвоение дозы привело к увеличению экскреции натрия [23]. Аналогичные данные, свидетельствующие о большей эффективности торасемида по сравнению с фуросемидом у больных с ХПН, находящихся на гемодиализе, были получены при использовании фиксированной дозы торасемида 200 мг/сут., фуросемида 500 мг/сут. [24].
Применение при хронической недостаточности функции печени
Как было указано выше, при циррозах печени, сопровождающихся асцитом, торасемид назначают в комбинации с антагонистами альдостерона. Во время такого лечения следует тщательно контролировать уровень электролитов плазмы, функцию почек и кислотно-щелочной баланс. Результатом терапии должно быть снижение МТ на 300-500 г/сут.
Как и при ХПН, фармакокинетические параметры торасемида при печеночной недостаточности существенно не изменяются, возможно лишь небольшое удлинение периода полувыведения препарата. Необходимо отметить, что фармакокинетика и фармакодинамика торасемида не меняются при совместном назначении препарата со спиронолактоном [5].
В сравнительном, 10-недельном исследовании, оценивалась эффективность торасемида 20 мг/сут. и фуросемида 50 мг/сут. у больных с циррозом печени и асцитом [25]. Оба препарата назначались в комбинации с 200 мг/сут. спиронолактона. Эффекты обоих диуретиков на клинические показатели – МТ, асцит, отеки, были сопоставимы. Однако торасемид в меньшей степени влиял на экскрецию калия и кальция, а также магния и неорганических фосфатов. Начальной дозой торасемида для лечения больных циррозом печени, видимо, следует считать 10 мг/сут. , хотя у некоторых пациентов может потребоваться увеличение дозы до 40 мг/сут. [26].
Таким образом, торасемид является эффективным петлевым диуретиком. Высокая биодоступность и более длительная продолжительность действия делают применение торасемида при ряде патологических состояний более предпочтительным, чем использование традиционных диуретиков. Торасемид – перспективное средство для лечения АГ как в виде монотерапии, так и в комбинации с другими антигипертензивными препаратами. Побочные эффекты торасемида количественно и качественно не отличаются от побочных эффектов других диуретиков. Препарат даже при длительном назначении практически не влияет на уровень кальция крови и метаболизм липидов [5]. Все эти свойства делают торасемид достойным широкого применения в современной клинической практике.
В 2006 г на российском рынке появился торасемид производства компании PLIVA, под названием Диувер в дозах 5 мг и 10 мг.
Литература
- Метелица В.И. Справочник по клинической фармакологии сердечно-сосудистых лекарственных средств. 3-е издание. Москва 2005; 1527 с.
- Neugebauer G, Besenfelder E, van M llendorf E. Pharmacokinet-ics and metabolism of torasemide in man. Drug Res 1988; 38(1): 164-6.
- Brater DC, Leinfelder J, Anderson SA. Clinical pharmacology of torasemide, a new loop diuretic. Clin Pharmacol Ther 1987; 42: 187-92.
- Сидоренко Б.А., Преображенский Д.В., Батыралиев Т.А. и др. Место диуретиков в лечении хронической сердечной недостаточности. Часть I. Кардиология 2005; 8: 76-83.
- Bоlke T, Achhammer I. Torasemide: review of its pharmacology and therapeutic use. Drugs of today 1994; 8: 1-28.
- Reyes AJ. Effects of diuretics on outputs and flows of urine and urinary sodium in healthy subjects. Drugs 1991; 41(Suppl 3): 35-9.
- Achhammer I, Metz P. Low dose loop diuretics in essential hypertension: Experience with torasemide. Drugs 1991; 41(Suppl 3): 80-91.
- Porcellati C, Verdecchia P, Schillaci G, et al. La torasemide, nuovo diuretico del’ansa, nell trattamento dell’ipertensione ar-teriosa: Studio con trolla to in doppla cecita. BasRazion Terapia 1990; 20: 407-10.
- Baumgart P, Walger P, von Eiff M, Achhammer I. Long-term efficacy and tolerance of torasemide in hypertension. In: Progress in pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 169-81.
- Spannbrucker N, Achhammer I, Metz P, Glocke M. Comparative study on the hypertensive efficacy of torasemide and indapamide in patients with essential hypertension. Drug Res 1988; 38(1): 190-3.
- Reyes AJ, Chiesa PD, Santucci MR, et al. Hydrochlorothiazide versus a nondiuretic dose of torasemide as once daily antihyper-tensive monopharmacotherapy in elderly patients; randomized and double-blind study. In: Progress in Pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 183-209.
- Boelke T, Piesche L. Influence of 2,5-5 mg torasemide o.d. versus 25-50 mg HCTZ/50-100 triamterene o.d. on serum parameters in elderly patients with mild to moderate hypertension. In: Diuretics IV: Chemistry, Pharmacology and clinical Applications. Excerpta Medica: Amsterdam 1993; 279-82.
- Achhammer I, Eberhard R. Comparison of serum potassium levels during long-term treatment of hypertension patients with 2,5 mg torasemide o.d. or 50 mg triamterene/25 mg hydrochlorothi-azide o.d. In: Progress in Pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 211-20.
- Boelke T, Achhammer I, Meyer-Sabellek WA. Blutdrucksenkung und metabolische Veranderungen bei essentiellen Hypertonikem nach Langzeitgabe unterschiedlicher Diuretika. Hochdruck 1990; 9: 40-1.
- Baumgart P. Torasemide in comparison with thiazides in the treatment of hypertension. Cardiovasc Drugs Ther 1993; 7(Suppl 1): 63-8.
- Bleske BE, Welage LS, Kramer WG, Nicklas JM. Pharmacoki-netics of torsemide in patients with decompensated and compensated congestive heart failure. J Clin Pharmacol 1998; 38(8): 708-14.
- Stauch M, Stiehl M. Controlled double blind clinical trial on the efficacy and tolerance of torasemide in patients with congestive heart failure. A multi-center study. In: Progress in Pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 121-6.
- Düsing R, Piesche L. Second line therapy of congestive heart failure with torasemide. In: Progress in Pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 105-20.
- Noe LL, Vreeland MG, Pezzella SM, Trotter JP. A pharmaeco-nomical assessment of torasemide and furosemide in the treatment of patients with congestive heart failure. Clin Ther 1999; 21(5): 854-6.
- Cosin J, Diez J, TORIC investigators. Torasemide in chronic heart failure: results of the TORIC study. Eur J Heart Fail 2002; 4(4): 507-13.
- Suki W. Use of diuretics in chronic renal failure. Kidney Int Suppl 1997; 59: S33-5.
- Clasen W, Khartabil T, Imm S T, Kinder J. Torasemide for diuretic treatment of advanced chronic renal failure. Drug Res 1988; 38(1): 209-11.
- Stolear IC, Achhammer I, Georges B. Efficacy of torasemide in the treatment of patients with high-grade renal failure on dialysis. In: Progress in Pharmacology and Clinical Pharmacology. Gus-tav-Fischer-Verlag: Stuttgart 1990; 8: 259-67.
- Schutz W, Dцrfler A, Stiehl L, Achhammer I. Double-blind clinical trial investigating the efficacy and long-term tolerance of torasemide 200 mg p.o. compared with furosemide 500 mg p.o. and placebo p.o. in patients with chronic renal failure on haemodialysis, multicenter study. In: Progress in Pharmacology and Clinical Pharmacology. Gustav-Fischer-Verlag: Stuttgart 1990; 8: 249-57.
- Fiaccadori F, Passeti G, Pedretti G, et al. Comparative analysis of torasemide and furosemide in liver cirrhosis. Cardiology 1994; 84(Suppl 2): 80-6.
- Brunner G, Estrada E, Plesche L. Efficacy and safety of to-rasemide (5 to 40 mg o.d.) in the treatment of oedema in patients with hydrppically decompensated liver failure. In: Diuretics IV: Chemistry, Pharmacology and clinical Applications. Excerpta Medica: Amsterdam 1993; 27-30.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
- При каких видах рака может развиваться асцит?
- Почему рак приводит к скоплению жидкости в брюшной полости?
- Проявления асцита при онкологических заболеваниях
- К каким осложнениям приводит асцит?
- Методы диагностики
- Лечение асцита в онкологии
- Прогноз при асците у онкологических больных
- Цены
Асцит представляет собой патологию, при которой в брюшной полости происходит накопление жидкости. Это состояние может быть вызвано множеством причин, однако наиболее распространенной является цирроз печени. В онкологии асцит часто выступает осложнением, существенно ухудшающим общее состояние пациента и снижая эффективность проводимой терапии.
Некоторые важные статистические данные:
- На начальных стадиях онкологических заболеваний умеренный асцит регистрируется у 15-50% больных.
- Около 7-15% пациентов с онкологией сталкиваются с тяжелыми формами асцита.
- При асците в брюшной полости может скапливаться от 5 до 10 литров жидкости, а в особенно тяжелых случаях объем может достигать 20 литров.
Интеллектуальная собственность https://www.euroonco.ru
При каких видах рака может развиваться асцит?
Асцит при онкологии чаще всего возникает у пациентов с опухолями органов брюшной полости и малого таза. Основные типы злокачественных новообразований, при которых вероятно развитие асцита, включают:
- Рак яичников – один из наиболее частых видов онкологии, приводящих к накоплению жидкости в брюшной полости. Это связано с тем, что опухолевые клетки быстро распространяются по брюшине.
- Рак печени – в большинстве случаев возникает на фоне цирроза, что приводит к нарушению кровообращения, застою венозной крови и накоплению жидкости.
- Рак поджелудочной железы – также может сопровождаться развитием асцита, особенно на поздних стадиях заболевания.
- Рак желудка и кишечника – распространение опухолевых клеток на брюшину нарушает нормальные процессы всасывания жидкости, что вызывает её накопление.
- Рак молочной железы – метастазы при этом виде рака могут поражать органы брюшной полости, приводя к асциту.
- Неходжкинские лимфомы, лимфома Беркитта – являются онкогематологическими заболеваниями.
- Рак шейки матки и тела матки – также могут сопровождаться асцитом, особенно при метастатическом поражении.
Почему рак приводит к скоплению жидкости в брюшной полости?
Асцит при онкологических заболеваниях развивается по разным причинам в зависимости от локализации и типа опухоли. Например, при раке печени причины схожи с теми, что наблюдаются при циррозе. Нарушается отток крови, увеличивается давление в венах, приводя к застою и накоплению жидкости. Кроме того, страдает функция печени по синтезу белков, таких как альбумин, что снижает онкотическое давление крови и способствует выходу жидкости в брюшную полость.
При злокачественных опухолях других органов (желудка, кишечника, яичников, матки) асцит возникает вследствие поражения брюшины раковыми клетками. Опухолевые клетки нарушают процессы всасывания жидкости, и она накапливается в брюшной полости. Если метастазы поражают лимфатические узлы, может нарушиться отток лимфы, что также способствует развитию асцита.
Проявления асцита при онкологических заболеваниях
На ранних стадиях, когда количество жидкости в брюшной полости не превышает 100–400 мл, асцит может не вызывать никаких симптомов и часто обнаруживается случайно при проведении УЗИ или КТ брюшной полости.
По мере накопления жидкости симптомы становятся более выраженными. Одним из первых признаков является увеличение объема живота. Пациенты жалуются на чувство тяжести и распирания в животе, могут возникать тупые боли. При значительном объеме жидкости живот начинает увеличиваться настолько, что может напоминать беременность, а пупок выбухает наружу. По мере нарастания, давление жидкости на внутренние органы приводит к следующим симптомам:
- Тошнота и рвота.
- Отрыжка.
- Нарушение работы кишечника, которое проявляется запорами или диареей.
- Проблемы с мочеиспусканием из-за сдавления мочевого пузыря.
- Одышка и чувство нехватки воздуха из-за давления на диафрагму.
Со временем ухудшается общее состояние пациента: снижается аппетит, появляются слабость и постоянная усталость. Эти симптомы свидетельствуют о прогрессировании асцита и требуют немедленного обращения за медицинской помощью.
К каким осложнениям приводит асцит?
Асцит, особенно в запущенной форме, может привести к развитию серьезных осложнений, которые напрямую влияют на качество и продолжительность жизни пациента. К основным осложнениям асцита относятся:
- Гидроторакс – это состояние, при котором жидкость скапливается не только в брюшной полости, но и в плевральной полости (полость вокруг легких). Это приводит к затрудненному дыханию и выраженной одышке.
- Спонтанный бактериальный перитонит. Инфекционное осложнение, которое возникает в результате попадания микроорганизмов из кишечника в асцитическую жидкость. Поскольку иммунный ответ в асцитической жидкости ослаблен из-за низкого содержания антител, это состояние развивается быстро и требует немедленной антибактериальной терапии.
- Гепаторенальный синдром. Тяжелое осложнение, при котором возникает почечная недостаточность на фоне хронического заболевания печени. Оно сопровождается резким ухудшением функции почек и может приводить к летальному исходу. Причины развития данного синдрома до конца не изучены, но считается, что основную роль играют нарушения кровотока в почках.
- Гидроперикард. Накопление жидкости в перикардиальной полости (полость вокруг сердца).
Методы диагностики
Диагностика асцита начинается с оценки клинических симптомов и осмотра пациента. Внешние признаки становятся заметными при накоплении 0,5–1 литра жидкости в брюшной полости. Живот при этом увеличивается, в стоячем положении он выглядит отвисшим, а в лежачем — распластанным. Такой вид живота врачи называют «лягушачьим».
Для подтверждения диагноза и уточнения состояния пациента применяются следующие методы диагностики:
- Ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют выявить наличие жидкости в брюшной полости, оценить её количество, а также осуществлять поиск потенциальных опухолевых очагов.
- Биохимический анализ крови — помогает оценить функцию печени и почек, уровень белка, электролитов, а также выявить нарушения, связанные с потерей белка при асците.
- Анализ свертываемости крови — необходим для оценки функции печени, так как она отвечает за синтез факторов свертывания крови.
- Диагностический лапароцентез — процедура, при которой врач под контролем УЗИ выполняет пункцию брюшной полости и забирает небольшое количество асцитической жидкости для анализа. Исследуется содержание белков, клеток крови, наличие микроорганизмов, а также проводится цитологическое исследование для выявления опухолевых клеток.
Эти диагностические процедуры позволяют не только подтвердить наличие асцита, но и оценить степень его тяжести и возможные причины его возникновения.
Лечение асцита в онкологии
Лечение асцита у пациентов с онкологическими заболеваниями представляет собой сложную и многопрофильную задачу. От правильно выбранной стратегии лечения зависит не только улучшение качества жизни больного, но и эффективность противоопухолевой терапии. Оптимальный вариант — лечение в специализированной клинике, где уделяют внимание комплексному подходу к лечению.
Консервативное лечение
Консервативная терапия применяется на ранних стадиях асцита и помогает контролировать объем жидкости в брюшной полости. При такой терапии возможно выводить до 1 литра жидкости в сутки. Это позволяет улучшить состояние приблизительно у 65% пациентов с умеренным асцитом. Основной подход включает ограничение потребления жидкости и соли, а также назначение мочегонных препаратов (диуретиков), которые способствуют выведению избытка жидкости. Однако для пациентов с поздними стадиями рака, данный подход часто оказывается недостаточно эффективным, так как многие из них с трудом переносят ограничения в потреблении жидкости. Поэтому консервативное лечение редко является основным методом лечения асцита на фоне онкологии.
Лапароцентез
Лапароцентез — это малоинвазивная процедура, в ходе которой пункцией брюшной стенки выводится избыточная жидкость. Врач под контролем ультразвукового исследования вводит троакар — специальный инструмент, который напоминает иглу, но имеет более толстые и прочные края. Процедура проводится под местной анестезией и может выполняться как в положении сидя, так и лежа. За один сеанс можно безопасно удалить до 5–6 литров жидкости, что существенно облегчает состояние пациента.
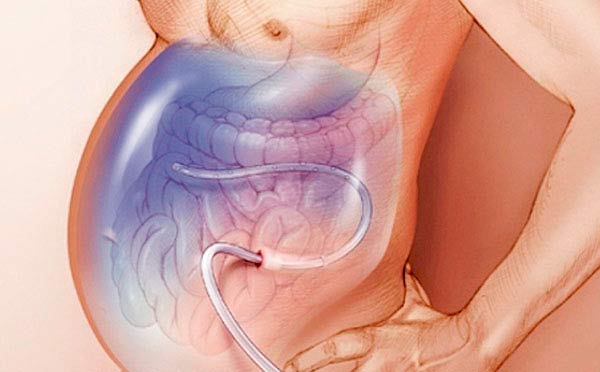
После выполнения лапароцентеза возможно установить перитонеальный катетер — специальную трубку, через которую происходит отток жидкости. В случае выраженного асцита катетер может оставаться в брюшной полости несколько дней, чтобы избежать повторного накопления жидкости.
Возможные осложнения во время и после лапароцентеза:
Лапароцентез, несмотря на свою эффективность, связан с рядом потенциальных осложнений. Ниже представлены основные из них:
- Падение артериального давления. Быстрое выведение большого объема жидкости может вызвать резкое снижение артериального давления, что небезопасно для пациента. Чтобы избежать этого, жидкость выводят постепенно, под контролем пульса и артериального давления.
- Белковая недостаточность. Вместе с жидкостью из брюшной полости выводится значительное количество альбуминов — жизненно важных белков крови. В таких случаях пациентам внутривенно вводят альбумин для восстановления нормального уровня белка.
- Болевые ощущения. Некоторым пациентам требуется обезболивающая терапия после лапароцентеза, так как процедура может вызывать дискомфорт или боль.
- Остаточная жидкость. Иногда после процедуры небольшое количество жидкости может оставаться в труднодоступных участках брюшной полости. Чтобы эффективно удалить всю жидкость, врач может установить несколько перитонеальных катетеров в разных местах.
- Перитонит. Это редкое, но серьезное осложнение, при котором в брюшную полость попадают микроорганизмы, вызывая воспаление. Для профилактики и лечения данного состояния пациентам назначают антибиотики, а в некоторых случаях может потребоваться хирургическое вмешательство.
- Нарушение оттока жидкости через катетер. Иногда конец катетера присасывается к стенке брюшной полости или к органам, что нарушает его работу. В таких случаях изменение положения тела может решить проблему. Если это не помогает, может потребоваться замена катетера.
- Продолжающееся выделение жидкости после удаления катетера. В некоторых случаях после удаления катетера жидкость продолжает выделяться из пункционного отверстия. Для контроля за выделениями на это место накладывают специальный резервуар на 1–2 дня.
- Образование спаек. При повторных пункциях может возникнуть сращение сальника или участков кишечника с брюшной стенкой, что способно привести к нарушению функции кишечника. Если это сращение значительно влияет на работу кишечника, может потребоваться хирургическое рассечение спаек.

Внутрибрюшинная химиотерапия
Внутрибрюшинная химиотерапия — это метод, при котором химиотерапевтические препараты вводятся непосредственно в брюшную полость в высоких дозах. В некоторых случаях препарат предварительно нагревают до 41 градуса, что усиливает его действие на опухолевые клетки. Такой подход называется гипертермической химиотерапией. Она помогает уменьшить объем жидкости при асците и оказывает воздействие на опухолевые очаги на брюшине.
Помимо внутрибрюшинной, при асците может применяться и системная химиотерапия. Химиопрепараты, введенные внутривенно, воздействуют на опухолевые клетки по всему организму, в том числе и в брюшной полости. Однако, несмотря на то что химиотерапия может улучшить общее состояние пациента, её одного недостаточно для полного избавления от асцита. Основными методами удаления жидкости остаются лапароцентез и дренирование брюшной полости.
Катумаксомаб — это одно из современных моноклональных антител, которое используется для лечения асцита у онкологических больных. Этот препарат вводится в брюшную полость и взаимодействует с рецепторами опухолевых и иммунных клеток, вызывая иммунный ответ против опухоли. Однако действие Катумаксомака эффективно только против тех раковых клеток, которые обладают определенными молекулярно-генетическими характеристиками.
Хирургическое лечение
Некоторым пациентам может быть показана операция под названием оментогепатофренопексия. В ходе этой процедуры сальник подшивают к печени или диафрагме, что улучшает всасывание асцитической жидкости. Этот метод позволяет уменьшить объем жидкости и контролировать асцит.
Для паллиативного лечения асцита может быть применено перитонеовенозное шунтирование. Это хирургическая операция, при которой катетер соединяет брюшную полость с венозной системой. Катетер оснащен специальным клапаном, который открывается при повышении давления в брюшной полости, и жидкость сбрасывается в вены.
Также одним из современных методов лечения является установка перитонеальной порт-системы. Это устройство представляет собой подкожный резервуар, который соединен катетером с брюшной полостью. Порт-система позволяет проводить регулярное удаление жидкости в домашних условиях, без необходимости частых визитов в больницу.
Прогноз при асците у онкологических больных
Асцит, как правило, развивается на поздних стадиях онкологических заболеваний, что значительно ухудшает общий прогноз для пациента. Наличие асцита свидетельствует о прогрессировании злокачественного процесса и нередко ассоциируется с низкими показателями выживаемости. Это связано с тем, что накопление жидкости в брюшной полости часто свидетельствует о том, что опухоль распространилась на брюшину или лимфатическую систему.
Паллиативное лечение асцита направлено на облегчение симптомов и улучшение качества жизни пациента. Оно может несколько продлить жизнь больного. Важно, чтобы врач тщательно оценил состояние пациента, сопоставил возможные риски и выбрал оптимальную тактику лечения для максимальной эффективности.
Цены
В клинике «Евроонко» доступно специальное предложение на дренирование асцита в условиях дневного стационара. Стоимость процедуры составляет 98 000 руб.
В стоимость включено:
- Консультация хирурга-онколога и осмотр.
- Общий анализ крови, биохимический анализ крови, электрокардиограмма (ЭКГ).
- УЗИ органов брюшной полости с оценкой уровня свободной жидкости.
- Проведение лапароцентеза с УЗИ-навигацией.
- Комплексная терапия для восстановления водно-электролитного баланса.
У нас в клинике, процедура удаления жидкости проводится с использованием современных методов, основанных на лучших практиках российских и зарубежных специалистов. Мы предлагаем специализированное лечение онкологических пациентов, обеспечивая качественную помощь на всех этапах терапии.
Список литературы:
- Т. А. Баева, Д. Н. Андреев, Е. М. Миронова, Д. Т. Дичева. Асцит: дифференциальная диагностика и лечение. СПРАВОЧНИК ПОЛИКЛИНИЧЕСКОГО ВРАЧА | № 2 | 2016.
- Виллерт Алиса Борисовна, Коломиец Лариса Александровна, Юнусова Наталья Валерьевна, Иванова Анна Александровна. Асцит как предмет исследований при раке яичников. // Сибирский онкологический журнал. 2019. №1.
- Чичерина Елена Николаевна, Кашина Надежда Анатольевна. Асцит как проявление рака поджелудочной железы. // Вятский медицинский вестник. 2010. №2.
- Титов К.С., Киселевский М.В., Шубина И.Ж., Михайлова И.Н. Роль биотерапии в лечении больных с метастатическими плевритами, асцитами и перикардитами. // Российский биотерапевтический журнал. 2016. №1.
- Sangisetty SL, Miner TJ. Malignant ascites: A review of prognostic factors, pathophysiology and therapeutic measures. World J Gastrointest Surg. 2012 Apr 27;4(4):87-95.
- Saif MW, Siddiqui IA, Sohail MA. Management of ascites due to gastrointestinal malignancy. Ann Saudi Med. 2009 Sep-Oct;29(5):369-77.
- Stukan M. Drainage of malignant ascites: patient selection and perspectives. Cancer Manag Res. 2017 Apr 12;9:115-130.
- Rickard BP, Conrad C, Sorrin AJ, Ruhi MK, Reader JC, Huang SA, Franco W, Scarcelli G, Polacheck WJ, Roque DM, Del Carmen MG, Huang HC, Demirci U, Rizvi I. Malignant Ascites in Ovarian Cancer: Cellular, Acellular, and Biophysical Determinants of Molecular Characteristics and Therapy Response. Cancers (Basel). 2021 Aug 26;13(17):4318.
- Han MY, Borazanci EH. Malignant ascites in pancreatic cancer: Pathophysiology, diagnosis, molecular characterization, and therapeutic strategies. Front Oncol. 2023 Mar 16;13:1138759.
Мочегонные средства и другие методы лечения при асците
Асцит, или брюшная водянка — это часто встречающееся вторичное патологическое состояние, характеризующееся избыточным скоплением жидкости в свободной брюшной полости. Наиболее часто данная патология развивается на фоне цирроза печени, различных заболеваний почек, полисерозита и так далее. При тяжелой форме асцита существует риск возникновения сердечно-сосудистой или дыхательной недостаточности. В этой статье мы поговорим о мочегонных препаратах и других методах лечения при асците.
Принципы медикаментозной терапии асцита
Первоочередной группой медикаментов, назначаемых при асците, являются диуретики, или мочегонные средства. Основная их задача — это перевод избыточной жидкости из межклеточного пространства в сосудистое русло. Конкретный лекарственный препарат, его дозировка и схема приема выбираются для каждого конкретного пациента индивидуально.
Считается, что при начальных признаках асцита мочегонную терапию целесообразнее всего начинать с калийсберегающих диуретиков, преимущественно со спиронолактона. При неэффективности данной группы медикаментов дополнительно назначаются петлевые диуретики, например, фуросемид.
При выраженном асците лечение следует начинать с комбинированной мочегонной терапии, сразу включающей как калийсберегающие, так и петлевые диуретики.
Дополнительно пациентам с данным патологическим состоянием назначаются:
- Бета-адреноблокаторы, например, анаприлин;
- Ингибиторы ангиотензин-превращающего фермента;
- Антагонисты ангиотензиновых рецепторов.
Одновременно при наличии показаний больному человеку могут вводиться раствор альбумина, нативная плазма. При необходимости назначаются гепатопротекторы.
Подчеркнем, что назначением лекарственной терапии должен заниматься только врач. Самостоятельное использование каких-либо медикаментов недопустимо.
Другие методы лечения асцита
Всем пациентам с асцитом обязательно назначается специальная диета, подразумевающая под собой исключение соли, ограничение потребления жидкости.
Далеко не всегда справиться с асцитом удается только лишь при помощи медикаментозной терапии. При неэффективности лекарственных препаратов показано проведение лапароцентеза, подразумевающего под собой пункцию брюшной полости с последующим удалением из нее скопившейся жидкости. За одну процедуру не рекомендуется удалять более 4-6 литров жидкости, так как существует риск развития острой сосудистой недостаточности.
В том случае, если существует необходимость в длительной эвакуации экссудата, может устанавливаться перитонеальный катетер.
Кроме этого, в отдельных случаях врач может принимать решение о проведении хирургического вмешательства, направленного на создание прямых путей для оттока скопившейся жидкости или снижение давления в системе воротной вены.
Так, например, в 2019 году ученые из Российского национального исследовательского медицинского университета им. Н.И. Пирогова опубликовали данные исследования, по результатам которого было установлено, что наиболее оптимальным способом хирургического лечения резистентного асцита у больных циррозом печени является трансъюгулярное внутрипеченочное портосистемное шунтирование.
Читайте также
Опубликовано 20.10.2021 18:01
Использованные источники
Патогенетические подходы к диуретической терапии асцита у больных циррозом печени / Мехтиев С.Н., Кравчук Ю.А., Субботина И.В. и др. // Лечащий врач – 2008 – №6
Лечение асцита у больных циррозом печени / Затевахин И.И., Цициашвили М.Ш., Шиповский В.Н. и др. // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова – 2019 – №3
Использованы фотоматериалы Shutterstock
