Релоприм: инструкция по применению
Богданова Кристина Дмитриевна
05 января 2024

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Богданова Кристина Дмитриевна
,
Профессия: врач-педиатр
Название вуза: Уральский государственный медицинский университет (ГБОУ ВПО УГМУ МЗ РФ)
Специальность: педиатрия
Стаж работы: 4 года
Диплом о медицинском образовании: 106624 5087846 рег. номер 1641
Места работы: врач-педиатр в детской поликлинике, врач-консультант в лаборатории, автор статей в Мегаптеке
Все авторы
Содержание
- РЛС
- Состав
- От чего помогает препарат
- Противопоказания
- Побочные эффекты
- До еды или после
- Схема приема
- Совместимость с алкоголем
- Релоприм или Мидокалм?
- Релоприм или Мидокалм: что эффективнее?
- Релаприм или Сирдалуд: что эффективнее?
- Краткое содержание
Каждый хоть раз в жизни сталкивался с болью в спине. И это один из самых частых поводов обращения к неврологу. Для терапии острой боли в спине используется много разных методов и лекарственных средств. В том числе применяются препараты, которые могут расслаблять поперечно-полосатую мускулатуру. Одним из них является Релоприм. В сегодняшней статье разберем состав лекарства, показания и противопоказания к его применению, побочные эффекты и сравним с аналогами.
РЛС
У фармацевтов часто спрашивают: есть ли Релоприм уколы? Однако в Регистр лекарственных средств России входит единственная форма лекарственного средства — это таблетки Релоприм в дозировке 5 мг, 7.5 мг и 10 мг.
Релоприм группа препаратов — это миорелаксанты центрального действия, которые снижают тонус мускулатуры, воздействуя непосредственно на головной мозг.
Состав
Действующее вещество — циклобензаприн. Он расслабляет мышцы, снижая их гиперактивность.
Для стабилизации лекарственной формы в составе присутствуют вспомогательные вещества: лактозы моногидрат, целлюлоза, коллоидный кремния диоксид, кроскармеллоза натрия, кальция стеарат и готовая пленочная оболочка красного цвета.
От чего помогает препарат
Препарат применяется для купирования патологически повышенного тонуса и мышечных спазмов при болях в спине: ее шейном, грудном и поясничном отделах позвоночника, а также при дорсопатии, ишиасе.
Пациенты интересуются: Релоприм через сколько начнет действовать? По некоторым данным, некоторые эффекты средства уже могут быть замечены через 20-30 минут после приема.
Как долго можно Релоприм принимать? Препарат является препаратом для краткосрочного приема: не более 2-3 недель.
Противопоказания
- повышенная чувствительность к компонентам препарата;
- если вы принимаете или закончили прием в течение последних двух недель препаратов из группы ингибиторов моноаминооксидазы (антидепрессанты);
- период восстановления после перенесенного острого инфаркта миокарда;
- нарушение ритма и проводимости сердца, а также застойная сердечная недостаточность;
- глюкозо-галактозная мальабсорбция, дефицит лактазы, непереносимость лактозы;
- гипертиреоз;
- беременность и период лактации;
- детский возраст до 18 лет.
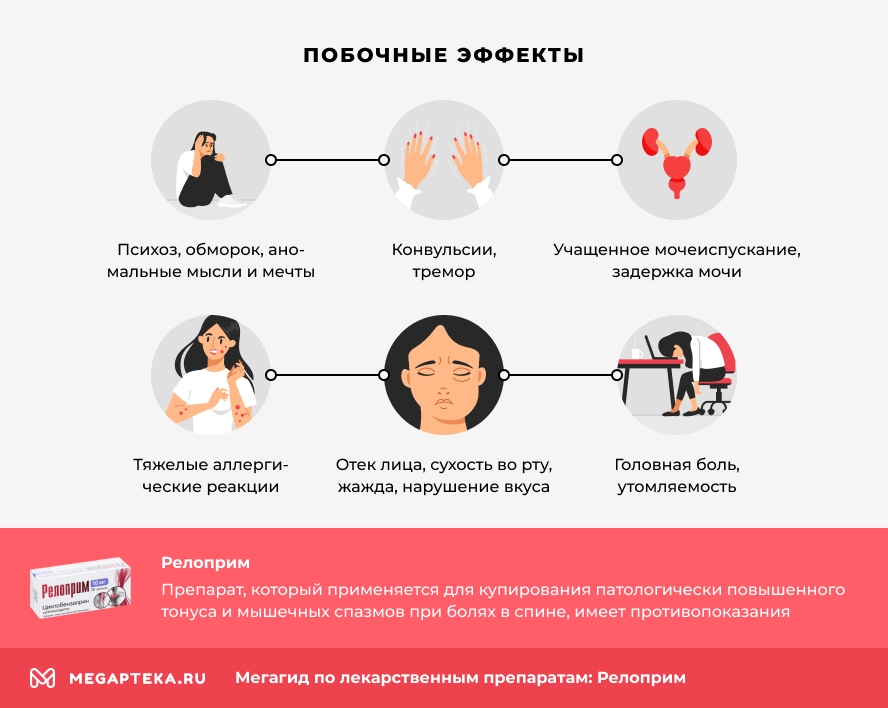
Побочные эффекты
Прием препарата может сопровождаться такими нежелательными реакциями:
- сыпь, зуд, тяжелые аллергические реакции;
- головная боль, утомляемость, сонливость;
- беспокойство, возбуждение, чувство тревоги и страха;
- тахикардия, гипотензия;
- психоз, обморок, аномальные мысли и мечты;
- тремор, парестезия, атаксия, дизартрия, галлюцинации, судороги, конвульсии;
- учащенное мочеиспускание, задержка мочи;
- отек лица и языка, желтуха, сухость во рту, жажда, нарушение вкуса;
- другие.
До еды или после
Релоприм как принимать, до еды или после? Таблетки принимаются внутрь, без привязки к приему пищи и запивая достаточным количеством воды.
Схема приема
Релоприм 5 мг, инструкция по применению взрослым: по 1 таблетке каждые 8 часов. При необходимости доза может быть увеличена до 7.5-10 мг.
Релоприм: сколько принимать дней? Не более 21 дня, так как достаточных доказательств эффективности при более длительном применении препарат не показал.
Дозировка и курс лечения зависят от каждого конкретного случая и должны быть назначены лечащим врачом.
Во время приема лекарства следует избегать управления транспортными средствами и других потенциально опасных занятий, требующих повышенной концентрации внимания.
Совместимость с алкоголем
Препарат усиливает действие средств, угнетающих центральную нервную систему. Алкоголь относится к таким веществам.
Релоприм или Мидокалм?
Препараты относятся к одной фармакологической группе — миорелаксанты центрального действия. У Релоприма действующее вещество — циклобензаприн, а у Мидокалма — толперизон. В отличии от Релоприма, Мидокалм может применяться у лиц, принимающих антидепрессанты из группы ингибиторов моноаминооксидазы и у взрослых с симптомами повышенного тонуса мышц после инсульта.
Релоприм или Мидокалм: что эффективнее?
Лекарства имеют сходный механизм действия и показания. Но выбор конкретного препарата осуществляется лечащим врачом и зависит от индивидуальных особенностей пациента, а также течения заболевания.
Релаприм или Сирдалуд: что эффективнее?
Оба средства из одной группы миорелаксантов центрального действия. У Релоприма действующее вещество — циклобензаприн, а у Сирдалуда — тизанидин, который помимо миорелаксирующего действия, оказывает умеренный обезболивающий эффект. Для выбора препарата необходима консультация специалиста.
Краткое содержание
- В Регистр лекарственных средств России входит единственная форма лекарственного средства — это таблетки Релоприм в дозировке 5 мг, 7.5 мг и 10 мг.
- Действующее вещество — циклобензаприн, миорелаксант центрального действия. Он расслабляет мышцы, снижая их гиперактивность.
- Препарат применяется для купирования патологически повышенного тонуса и мышечных спазмов при болях в спине: ее шейном, грудном и поясничном отделах позвоночника, а также при дорсопатии, ишиасе.
- Лекарственное средство имеет противопоказания и побочные действия, необходима консультация специалиста.
- Дозировка и курс приема подбираются лечащим врачом индивидуально.
- Препарат усиливает действие алкоголя.
- Сравнивая Релоприм с аналогами (Мидокалм, Сирдалуд), можно сделать вывод: лекарства имеют схожий механизм действия, но разные действующие вещества. Выбор конкретного препарата осуществляется лечащим врачом и зависит от индивидуальных особенностей пациента, а также течения заболевания.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
от 478 ₽
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский Университет)
- SPIN РИНЦ: 6438-3370
- Scopus AuthorID:
7004210424 - ORCID:
0000-0002-8255-5645
Амелин А.В.
ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России
- SPIN РИНЦ: 2402-7452
- Scopus AuthorID:
7007120162 - ORCID:
0000-0001-6437-232X
Ахмадеева Л.Р.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0002-1177-6424
Баранцевич Е.Р.
ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский униерситет им. И.П. Павлова» Минздрава России
- ORCID:
0000-0003-3804-3877
Быков Ю.Н.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Иркутский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Воробьева О.В.
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Минобрнауки России
- SPIN РИНЦ: 5084-1379
- ORCID:
0000-0003-3259-3691
Волкова Л.И.
Федеральное государственное бюджетное образовательное учреждение высшего образования Уральский государственный медицинский университет Министерства здравоохранения Российской Федерации
Давыдов О.С.
ФГБНУ «Научно-исследовательский институт общей патологии и патофизиологии» Минобрнауки России
Данилов А.Б.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский Университет)
Девликамова Ф.И.
Казанская государственная медицинская академия — филиал ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
Доронина О.В.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Искра Д.А.
ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
- ORCID:
0000-0003-4947-4779
Р Камчатнов П.
Федеральное государственное автономное образовательное учреждение высшего образования “Российский национальный исследовательский медицинский университет имени Н.И. Пирогова” Министерства здравоохранения Российской Федерации
- SPIN РИНЦ: 9240-6754
- Scopus AuthorID:
6602401209 - ORCID:
0000-0001-6747-3476
Кукушкин М.Л.
ФГБНУ «Научно-исследовательский институт общей патологии и патофизиологии»
Курушина О.В.
ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России
- ORCID:
0000-0003-4364-0123
Е Повереннова И.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Самарский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Рачин А.П.
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
- ORCID:
0000-0003-4266-0050
Чурюканов М.В.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский университет);
ФГБНУ «Российский научный центр хирургии им. акад. Б.В. Петровского» Минобрнауки России
Широков В.А.
ФБУН «Екатеринбургский медицинский научный центр профилактики и охраны здоровья рабочих промпредприятий» Роспотребнадзора
Якупов Э.З.
ООО «Научно-исследовательский медицинский комплекс «Ваше Здоровье»;
ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России

Циклобензаприн: новые возможности фармакотерапии боли в спине. Заключение Совета экспертов
Авторы:
Яхно Н.Н., Амелин А.В., Ахмадеева Л.Р., Баранцевич Е.Р., Быков Ю.Н., Воробьева О.В., Волкова Л.И., Давыдов О.С., Данилов А.Б., Девликамова Ф.И., Доронина О.В., Искра Д.А., Р Камчатнов П., Каракулова Ю.В., Кукушкин М.Л., Курушина О.В., Парфенов В.А., Е Повереннова И., Рачин А.П., Чурюканов М.В., Широков В.А., Якупов Э.З.
Как цитировать:
Яхно Н.Н., Амелин А.В., Ахмадеева Л.Р., и др. Циклобензаприн: новые возможности фармакотерапии боли в спине. Заключение Совета экспертов. Российский журнал боли.
2023;21(1):88‑94.
Yakhno NN, Amelin AV, Akhmadeeva LR, et al. Cyclobenzaprine: new option for pharmacological therapy of back pain. Expert panel opinion. Russian Journal of Pain. 2023;21(1):88‑94. (In Russ.)
https://doi.org/10.17116/pain20232101188
Читать метаданные
Циклобензаприн: новые возможности фармакотерапии боли в спине. Заключение Совета экспертов.
Авторы:
Яхно Н.Н.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский Университет)
- SPIN РИНЦ: 6438-3370
- Scopus AuthorID:
7004210424 - ORCID:
0000-0002-8255-5645
Амелин А.В.
ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России
- SPIN РИНЦ: 2402-7452
- Scopus AuthorID:
7007120162 - ORCID:
0000-0001-6437-232X
Ахмадеева Л.Р.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0002-1177-6424
Баранцевич Е.Р.
ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский униерситет им. И.П. Павлова» Минздрава России
- ORCID:
0000-0003-3804-3877
Быков Ю.Н.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Иркутский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Воробьева О.В.
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Минобрнауки России
- SPIN РИНЦ: 5084-1379
- ORCID:
0000-0003-3259-3691
Волкова Л.И.
Федеральное государственное бюджетное образовательное учреждение высшего образования Уральский государственный медицинский университет Министерства здравоохранения Российской Федерации
Давыдов О.С.
ФГБНУ «Научно-исследовательский институт общей патологии и патофизиологии» Минобрнауки России
Данилов А.Б.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский Университет)
Девликамова Ф.И.
Казанская государственная медицинская академия — филиал ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
Доронина О.В.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Искра Д.А.
ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
- ORCID:
0000-0003-4947-4779
Р Камчатнов П.
Федеральное государственное автономное образовательное учреждение высшего образования “Российский национальный исследовательский медицинский университет имени Н.И. Пирогова” Министерства здравоохранения Российской Федерации
- SPIN РИНЦ: 9240-6754
- Scopus AuthorID:
6602401209 - ORCID:
0000-0001-6747-3476
Кукушкин М.Л.
ФГБНУ «Научно-исследовательский институт общей патологии и патофизиологии»
Курушина О.В.
ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России
- ORCID:
0000-0003-4364-0123
Е Повереннова И.
Федеральное государственное бюджетное образовательное учреждение высшего образования «Самарский государственный медицинский университет» Министерства здравоохранения Российской Федерации
Рачин А.П.
ФГБУ «Национальный медицинский исследовательский центр реабилитации и курортологии» Минздрава России
- ORCID:
0000-0003-4266-0050
Чурюканов М.В.
ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России (Сеченовский университет);
ФГБНУ «Российский научный центр хирургии им. акад. Б.В. Петровского» Минобрнауки России
Широков В.А.
ФБУН «Екатеринбургский медицинский научный центр профилактики и охраны здоровья рабочих промпредприятий» Роспотребнадзора
Якупов Э.З.
ООО «Научно-исследовательский медицинский комплекс «Ваше Здоровье»;
ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России
Дата поступления:
10.01.2023
Дата принятия в печать:
15.01.2023
Список литературы:
- Парфенов В.А., Яхно Н.Н., Кукушкин М.Л., Чурюканов М.В., Давыдов О.С., Головачева В.А., Исайкин А.И., Ачкасов Е.Е., Евзиков Г.Ю., Каратеев А.Е., Хабиров Ф.А., Широков В.А. Острая неспецифическая (скелетно-мышечная) поясничная боль. Рекомендации Российского общества по изучению боли. Неврология, нейропсихиатрия, психосоматика. 2018;10(2):4-11. https://doi.org/10.14412/2074-2711-2018-2-4-11
- Парфенов В.А., Яхно Н.Н., Давыдов О.С., Кукушкин М.Л., Чурюканов М.В., Головачева В.А., Исайкин А.И., Ачкасов Е.Е., Евзиков Г.Ю., Каратеев А.Е., Хабиров Ф.А., Широков В.А., Якупов Э.З. Хроническая неспецифическая (скелетно-мышечная) поясничная боль. Рекомендации Российского общества по изучению боли (РОИБ). Неврология, нейропсихиатрия, психосоматика. 2019;11(2S):7-16. Parfenov V.A., Yakhno N.N., Davydov O.S., Kukushkin M.L., Churyukanov M.V., Golovacheva V.A., Isaikin A.I., Achkasov E.E., Evzikov G.Yu., Karateev A.E., Khabirov F.A., Shirokov V.A., Yakupov E.Z. Chronic nonspecific (musculoskeletal) low back pain. Guidelines of the Russian Society for the Study of Pain (RSSP). Neurology, Neuropsychiatry, Psychosomatics. 2019;11(2S):7-16.
- WHO factsheet Musculoskeletal health 14.07.2022. https://www.who.int/news-room/fact-sheets/detail/musculoskeletal-conditions
- Hartvigsen J, Hancock MJ, Kongsted A, Louw Q, Ferreira ML, Genevay S, Hoy D, Karppinen J, Pransky G, Sieper J, Smeets RJ, Underwood M; Lancet Low Back Pain Series Working Group. What low back pain is and why we need to pay attention. Lancet. 2018;391(10137):2356-2367. Epub 2018 Mar 21. PMID: 29573870. https://doi.org/10.1016/S0140-6736(18)30480-X
- Meucci RD, Fassa AG, Muller N, Faria X. Prevalence of chronic low back pain: systematic review. Rev Saúde Pública. 2015;49(73):1-10. https://doi.org/10.1590/S0034-8910.2015049005874
- Shmagel A, Foley R, Ibrahim H. Epidemiology of chronic low back pain in US adults: National Health and Nutrition Examination Survey 2009—2010. Anna Arthritis Care Res. 2017;68(11):1688-1694. https://doi.org/10.1002/acr.22890
- Здравоохранение в России. 2021. Статистический сборник. М.: Росстат; 2021. [Интернет]. https://rosstat.gov.ru/storage/mediabank/Zdravoohran-2021.pdf.
- Эрдес Ш.Ф. Неспецифическая боль в нижней части спины. Клинические рекомендации для участковых терапевтов и врачей общей практики. М. 2008;70.
- Каратеев А.Е. Болезни костно-мышечной системы в практике 2102 врачей разных специальностей: структура патологии и мнение специалистов об эффективности НПВП (предварительные данные эпидемиологического исследования КОРОНА-2). Consilium medicum. 2013;15(9):95-100.
- Общероссийская общественная организация «Ассоциация врачей общей практики РФ». Хроническая боль в спине. Клинические рекомендации. 2014. (painrussia.ru).
- Насонов Е.Л., Яхно Н.Н., Каратеев А.Е. и др. Общие принципы лечения скелетно-мышечной боли: междисциплинарный консенсус. Научно-практическая ревматология. 2016;54(3):247-265.
- Arendt-Nielsen L, Morlion B, Perrot S, Dahan A, Dickenson A, Kress HG, Wells C, Bouhassira D, Mohr Drewes A. Assessment and manifestation of central sensitisation across different chronic pain conditions. Eur J Pain. 2018;22(2):216-241. https://doi.org/10.1002/ejp.1140
- Chen G, Zhang YQ, Qadri YJ, Serhan CN, Ji RR. Microglia in pain: detrimental and protective roles in pathogenesis and resolution of pain. Neuron. 2018;100(6):1292-1311. https://doi.org/10.1016/j.neuron.2018.11.009
- Подчуфарова Е.В., Яхно Н.Н. Боль в спине. М. 2010;368.
- Парфенов В.А., Исайкин А.И. Боли в поясничной области. М. 2018;200.
- Urits I, Burshtein A, Sharma M, et al. Low Back Pain, a Comprehensive Review: Pathophysiology, Diagnosis, and Treatment. Current Pain and Headache Reports. 2019;23:23.
- Клинические рекомендации «Диагностика и лечение скелетно-мышечных (неспецифических) болей в нижней части спины». Российское межрегиональное общество по изучению боли 2021 г. https://painrussia.ru/publications/reference-materials-and-guides/%D0%91%D0%A1_%D0%A0%D0%9E%D0%98%D0%91_2020.pdf
- Qaseem A, Wilt TJ, McLean RM, Forciea MA; Clinical Guidelines Committee of the American College of Physicians, Denberg TD, Barry MJ, Boyd C, Chow RD, Fitterman N, Harris RP, Humphrey LL, Vijan S. Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline from the American College of Physicians. Ann Intern Med. 2017;166(7):514-530. Epub 2017 Feb 14. PMID: 28192789. https://doi.org/10.7326/M16-2367
- van Tulder M, Becker A, Bekkering T, Breen A, del Real MT, Hutchinson A, Koes B, Laerum E, Malmivaara A; COST B13 Working Group on Guidelines for the Management of Acute Low Back Pain in Primary Care. Chapter 3. European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J. 2006;15(suppl 2):169-191. PMID: 16550447; PMCID: PMC3454540. https://doi.org/10.1007/s00586-006-1071-2
- Инструкция по медицинскому применению лекарственного препарата «Баклосан», регистрационное удостоверение П N014785/01 от 06.11.09.
- Инструкция по медицинскому применению лекарственного препарата «Сирдалуд» регистрационное удостоверение П N012947/01 от 03.08.10.
- Инструкция по медицинскому применению лекарственного препарата «Мидокалм» регистрационное удостоверение Р N002409/01 от 09.10.08.
- Общая характеристика лекарственного препарата «Релоприм», регистрационное удостоверение ЛП-№(000677)-(РГ-RU) от 11.04.22.
- Label FLEXERIL (CYCLOBENZAPRINE HCL) TABLETS. https://www.accessdata.fda.gov/drugsatfda_docs/label/2013/017821s051lbl.pdf
- De Lee JC, Rockwood CA. Skeletal muscle spasm and a review of muscle relaxants. Current Therapeutic Research. 1980;27(1):64-74.
- Kobayashi H, Hasegawa Y, Ono H. Cyclobenzaprine, a centrally acting muscle relaxant, acts on descending serotonergic systems. European Journal of Pharmacology. 1996;311(1):29-35. https://doi.org/10.1016/0014-2999(96)00402-5
- Harvey PJ, Li X, Li Y, Bennett DJ. 5-HT2 receptor activation facilitates a persistent sodium current and repetitive firing in spinal motoneurons of rats with and without chronic spinal cord injury. J Neurophysiol. 2006;96(3):1158-1170. Epub 2006 May 17. PMID: 16707714; PMCID: PMC5726401. https://doi.org/10.1152/jn.01088.2005
- Fauss GNK, Hudson KE, Grau JW. Role of Descending Serotonergic Fibers in the Development of Pathophysiology after Spinal Cord Injury (SCI): Contribution to Chronic Pain, Spasticity, and Autonomic Dysreflexia. Biology (Basel). 2022;11(2):234. PMID: 35205100; PMCID: PMC8869318. https://doi.org/10.3390/biology11020234
- Murray KC, Stephens MJ, Ballou EW, Heckman CJ, Bennett DJ. Motoneuron excitability and muscle spasms are regulated by 5-HT2B and 5-HT2C receptor activity. J Neurophysiol. 2011;105(2):731-748. Epub 2010 Oct 27. PMID: 20980537; PMCID: PMC3059173. https://doi.org/10.1152/jn.00774.2010
- Perrier JF. Modulation of motoneuron activity by serotonin. Dan Med J. 2016;63(2):B5204. PMID: 26836802.
- Kalinina NA, Zaitsev AV, Vesselkin NP. Different Effects of 5-HT1 and 5-HT2 Receptor Agonists on Excitability Modulation of Motoneurons in Frog Spinal Cord. J Evol Biochem Phys. 2019;55:284-292. https://doi.org/10.1134/S0022093019040045
- Mestres J, Seifert SA, Oprea TI. Linking pharmacology to clinical reports: cyclobenzaprine and its possible association with serotonin syndrome. Clin Pharmacol Ther. 2011;90(5):662-665. Epub 2011 Oct 5. PMID: 21975349; PMCID: PMC3809033. https://doi.org/10.1038/clpt.2011.177
- Cimolai N. Cyclobenzaprine: a new look at an old pharmacological agent. Expert Review of Clinical Pharmacology. 2009;2(3):255-263. https://doi.org/10.1586/ecp.09.5
- Gorea E, Davenne D, Lanfumey L, Chastanet M, Joëlle A. Regulation of noradrenergic coerulean neuronal firing mediated by 5-HT2 receptors: Involvement of the prepositus hypoglossal nucleus. Neuropharmacology. 1991;30:12:Part A:1309-1318.
- Haddjeri N, et al. Modulation of the ®ring activity of noradrenergic neurones in the rat locus coeruleus by the 5-hydroxtryptamine system. British Journal of Pharmacology. 1997;120:865-875.
- Giovannitti JA Jr, Thoms SM, Crawford JJ. Alpha-2 adrenergic receptor agonists: a review of current clinical applications. Anesth Prog. 2015;62(1):31-39. PMID: 25849473; PMCID: PMC4389556. https://doi.org/10.2344/0003-3006-62.1.31
- Bonnet F. Mécanisme de l’effet analgésique des agonistes alpha 2 adrénergiques [Mechanisms of the analgesic effect of alpha 2 adrenergic agonists]. Cah Anesthesiol. 1994;42(6):723-725. French. PMID: 7767720.
- Кузнецова Л.В. и др. Влияние циклобензаприна на острую боль у крыс самцов линии Вистар. Российский журнал боли. 2022;20:2:11-15. https://doi.org/10.17116/pain20222002111
- Кузнецова Л.В., Карпова М.Н., Клишина Н.Ю., Кукушкин М.Л. Влияние циклобензаприна на динамику развития нейропатического болевого синдрома у самцов крыс линии Вистар. Российский журнал боли. 2022;20(3):5-9. https://doi.org/10.17116/pain2022200315
- Van Toulder MW, Touray T, Furlan AD, Solway S, Bouter LM. Muscle relaxants for non-specific low-back pain (Review). Cochrane Database of Systematic Reviews. 2003;4:CD004252.
- Browning R, Jackson JL, O’Malley PG. Cyclobenzaprine and Back Pain: A Meta-analysis. Arch Intern Med. 2001;161(13):1613-1620. https://doi.org/10.1001/archinte.161.13.1613
- Отчет о результатах клинического исследования RND071700 Простое слепое плацебо-контролируемое многоцентровое рандомизированное исследование эффективности, безопасности, переносимости и фармакокинетики препарата Циклобензаприн, таблетки, покрытые пленочной оболочкой, 10 мг (АО «АКРИХИН», Россия) в терапии пациентов с патологически повышенным тонусом и спазмом поперечнополосатой мускулатуры на фоне неспецифической боли в шее и нижней части спины. 13.04.2020
- Bennett RM, Gatter RA, Campbell SM, Andrews RP, Clark SR, Scarola JA. A comparison of cyclobenzaprine and placebo in the management of fibrositis. A double-blind controlled study. Arthritis Rheum. 1988;31(12):1535-1542. PMID: 3058130. https://doi.org/10.1002/art.1780311210
- Sullivan G, Kelley M, Iserson A, Peters P, Peters A, Flint C, Gendreau J, Harris H, Vaughn B, Lederman S. Efficacy and Safety of TNX-102 SL (Sublingual Cyclobenzaprine) for the Treatment of Fibromyalgia in the RELIEF Study: Positive Results of a Phase 3 Randomized, Double-Blind, Placebo-Controlled Multicenter Trial Presented at the American Society of Clinical Psychopharmacology (ASCP) 2021 Annual Meeting Virtual Conference, June 01-04, 2021; Virtual Poster Session I, Wednesday, June 2, 11:00AM-Noon EDT.
- Macfarlane GJ, Kronisch C, Dean LE, Atzeni F, Häuser W, Fluß E, Choy E, Kosek E, Amris K, Branco J, Dincer F, Leino-Arjas P, Longley K, Mc-Carthy GM, Makri S, Perrot S, Sarzi-Puttini P, Taylor A, Jones GT. EU-LAR revised recommendations for the management of fibromyalgia. Ann Rheum Dis. 2017;76(2):318-328. Epub 2016 July 4. PMID: 27377815. https://doi.org/10.1136/annrheumdis-2016-209724
Общие вопросы боли в спине
Неспецифическая боль в спине (НБС), или скелетно-мышечная боль (СМБ) в спине, представляет наиболее частую (до 90%) причину как острых [1], так и хронических болей в спине [2]. Согласно недавним данным ВОЗ, НБС и болью в шее страдают 570 и 222 млн человек в мире соответственно, что делает их ведущими причинами временной нетрудоспособности среди заболеваний костно-мышечной системы [3]. Согласно данным J. Hartvigsen и соавт., медианная распространенность НБС в течение 1 года составляет 37% мирового населения. Наиболее широко боль в спине распространена в странах с высоким доходом по сравнению со странами с низким и средним доходом [4]. Отмечено, что у 13—20% пациентов НБС принимает хроническое течение, что значительно снижает качество жизни пациентов и увеличивает экономическое бремя страдания, а рецидивы НБС наблюдаются в течение года у 1 из 3 пациентов [5, 6].
По данным Росстата, на 2020 г. в России было зафиксировано 17,6 млн жителей с болезнями костно-мышечной системы и соединительной ткани (XIII класс МКБ-10), в том числе 3,7 млн жителей с диагнозом, установленным впервые в жизни [7]. Пациенты, страдающие СМБ, составляют значительную долю лиц, обращающихся к врачам различных медицинских специальностей. Так, по данным опроса, проведенного в поликлиниках Москвы, из 1300 пациентов 24,9% обратились в связи с болью в спине [8]. В России и странах СНГ на приеме ревматолога эти пациенты составляют свыше 90%, невролога — 54,2%, травматолога — 60,0%, врача общей практики — 34,3% [9]. В России боль в спине занимает второе место по количеству дней нетрудоспособности среди всех болезней [10].
В качестве анатомической причины НБС выделяют поражение фасеточных суставов, дисфункцию или поражение крестцово-подвздошного сочленения, протрузию или экструзию межпозвонкового диска, миофасциальный или мышечно-тонический синдром, при этом во многих случаях имеется сочетание нескольких причин, и у большинства больных имеется миофасциальный синдром [11]. Выяснение конкретной анатомической причины боли не всегда возможно и чаще всего не является целесообразным в клинической практике при острой НБС, потому что требует существенной дополнительной нагрузки на систему здравоохранения, подготовленных специалистов и не влияет на исход заболевания, который в большинстве случаев благоприятен [1, 2, 11].
НБС определяется как дорсалгия, при локализации в шее как цервикалгия (боль в шее), в грудном отделе как торакалгия, в пояснице как люмбалгия, СМБ в виде миофасциального синдрома отмечается и у многих пациентов с дискогенной радикулопатией, или ишиасом [11]. Значительная роль в патогенезе НБС отводится мышечному спазму [9]. Дисфункция ноцицептивной и антиноцицептивной систем, которая развивается как результат периферической и центральной сенситизации, является важным фактором хронизации СМБ [12, 13].Эмоциональные расстройства (депрессия и тревога) и личностные особенности способствуют развитию хронической НБС [3, 11, 14, 15].
Подходы к терапии НБС внедрены в российскую и международную клиническую практику и закреплены в ряде согласительных документов.Так, под эгидой Российского межрегионального общества по изучению боли (РОИБ) разработаны междисциплинарный консенсус «Общие принципы лечения скелетно-мышечной боли» (2016 г.) и клинические рекомендации «Диагностика и лечение скелетно-мышечных (неспецифических) болей в нижней части спины» (2021 г.) [16, 17]. Нестероидные противовоспалительные препараты (НПВП) являются препаратами первой линии терапии НБС. В соответствии с клиническими рекомендациями 2021 г. НПВП и миорелаксанты центрального действия рекомендованы всем пациентам с острой НБС. Учитывая эффективность миорелаксантов для лечения НБС, рекомендация назначения миорелаксантов наряду с НПВП в первой линии терапии является оправданной.
Аналогичных позиций придерживаются Американская коллегия терапевтов, которая рекомендует НПВП и миорелаксанты центрального действия для лечения острой боли в спине, и Европейская рабочая группа по разработке рекомендаций по лечению острой НБС, которая говорит об использовании НПВП в качестве средств первой линии терапии и миорелаксантов в качестве препаратов второй линии [18, 19]. Российский междисциплинарный консенсус определяет также целевые показатели эффективности терапии СМБ: минимально значимым «ответом» считается уменьшение боли ≥20% от исходного уровня, хорошим «ответом» — уменьшение боли на ≥50% [16].
Миорелаксанты при лечении боли в спине
До недавнего времени миорелаксанты центрального действия в России были представлены 3 препаратами: баклофеном, тизанидином и толперизоном. Баклофен — производное гамма-аминомасляной кислоты, показан для лечения спастичности на фоне органических поражений центральной нервной системы (ЦНС) и не показан для лечения НБС, требует титрации дозы, а также имеет ряд побочных эффектов [20]. Тизанидин — агонист α2-адренорецепторов, показан для лечения мышечного спазма при НБС и боли в шее, а также для лечения спастичности при органических поражениях ЦНС. Тизанидин обладает узким терапевтическим диапазоном, требует тщательного подбора дозы и может вызывать ряд побочных реакций, таких как снижение артериального давления и синдром «отмены» [21]. Толперизон обеспечивает дозозависимую блокаду потенциалзависимых натриевых каналов ноцицептивных нейронов, уменьшая амплитуду и частоту потенциалов действия. Продемонстрирован ингибирующий эффект на потенциалзависимые кальциевые каналы, что позволяет предполагать, что толперизон может также подавлять высвобождение нейромедиаторов. Толперизон показан для лечения спастичности на фоне инсульта и для лечения миофасциального болевого синдрома (в том числе мышечного спазма при дорсопатиях) [22].
В 2022 г. в России для лечения болезненного патологически повышенного тонуса и спазма поперечнополосатой мускулатуры при дорсопатии, дорсалгии, цервикалгии, люмбалгии, торакалгии, ишиасе у взрослых и подростков в возрасте 15—18 лет зарегистрирован и выпущен в обращение лекарственный препарат Релоприм (МНН — циклобензаприн) [23]. Циклобензаприн был впервые одобрен в США в 1977 г. для краткосрочного (до 2—3 нед) применения в комплексной терапии мышечного спазма, связанного с острым скелетно-мышечным болевым синдромом, и прочно вошел в клиническую практику в США и некоторых странах Южной Европы [24].
Циклобензаприн структурно схож с амитриптилином и изначально разрабатывался как антидепрессант, однако в существенно больших дозах, чем сейчас используются в качестве миорелаксанта [25]. В отличие от других миорелаксантов центрального действия, циклобензаприн блокирует тоническое возбуждение α-мотонейронов, продуцируемое серотонинергическими нисходящими нейронами. Блокада 5-HT2-рецепторов является основным механизмом действия циклобензаприна как миорелаксанта [26].
Серотониновые рецепторы 5-HT2-подтипа, расположенные на телах и дендритах мотонейронов спинного мозга, опосредуют возбуждающее влияние нисходящей стволовой серотонинергической иннервации, а серотониновые рецепторы 5-HT1-типа — тормозные [27—31].
Циклобензаприн является неселективным антагонистом всего 5-HT2-подтипа серотониновых рецепторов, с аффинностью к 5-HT2A-, 5-HT2B- и 5-HT2C-рецептору 29, 154 и 57 нМ соответственно. Помимо этого, циклобензаприн может выступать в роли ингибитора обратного захвата серотонина и норадреналина с аффинностью к соответствующим белкам-переносчикам SERT и NET 108 и 36 нМ соответственно [32].
Циклобензаприн выступает одновременно в роли прямого конкурентного антагониста 5-HT2- и непрямого агониста 5-HT1-рецептора, снижая возбудимость мотонейронов спинного мозга в моно- и полисинаптических рефлексах. Показано, что циклобензаприн снижает тоническую активность как гамма (γ)-, так и альфа (α)-мотонейрона [33]. Таким образом, циклобензаприн устраняет локальный спазм скелетных мышц, возникающий в том числе в сочетании с болевым синдромом, не влияя на функцию мышц.
Циклобензаприн при лечении боли в спине
Показано, что блокада 5-HT2-рецепторов в стволе головного мозга повышает частоту разряда норадренергических нейронов голубого пятна [34, 35]. Нисходящие проекции голубого пятна устанавливают синаптические контакты на телах нейронов дорсального рога и посредством активации α2-адренорецепторов снижают высвобождение субстанции P [36, 37]. Таким образом, синергизм между блокадой 5-HT2-рецепторов и ингибированием захвата норадреналина определяет анальгетический потенциал циклобензаприна, продемонстрированный в эксперименте на животных [38, 39]. Было показано, что циклобензаприн в дозах, эквивалентных используемым у человека, обладает выраженной анальгетической активностью в моделях как острой боли с температурными раздражителями, так и нейропатической боли (перевязка седалищного нерва). В последнем случае было также показано, что циклобензаприн эффективно влияет на механизмы центральной сенситизации, предотвращая как острую, так и хроническую стресс-индуцированную гипералгезию. Таким образом, механизмы действия циклобензаприна обеспечивают миорелаксирующий эффект в отношении мышц с избыточно повышенным тонусом без влияния на функцию мышц, прямую анальгетическую активность, а также предотвращение центральной сенситизации.
В Кокрейновском обзоре результатов рандомизированных клинических исследований применения миорелаксантов при НБС M. Van Toulder и соавт. (2003) проанализированы данные 30 исследований. Было показано, что применение миорелаксантов, в том числе циклобензаприна, приводит к быстрому уменьшению боли у пациентов с острой болью в спине. Не было установлено, превосходят ли миорелаксанты по эффективности простые анальгетики или НПВП, ввиду отсутствия прямых сравнительных исследований этих препаратов [40].
По результатам метаанализа R. Browning и соавт. (2001) пациенты с болью в спине, получавшие циклобензаприн, почти в 5 раз чаще сообщали об улучшении симптомов к 14-му дню по сравнению с пациентами, получавшими плацебо. Величина эффекта была умеренной в отношении всех 5 оцениваемых показателей (локальная боль, мышечный спазм, болезненность при пальпации, диапазон движений и повседневная активность). Эффективность лечения по этим 5 симптомам была наибольшей в первые несколько дней лечения и снижалась после 1-й недели, поэтому циклобензаприн рекомендован для краткосрочного (до 2—3 нед) использования [41].
Российское регистрационное плацебо-контролируемое исследование циклобензаприна проводилось в группе из 240 пациентов с патологически повышенным тонусом и спазмом поперечнополосатой мускулатуры на фоне неспецифической боли в шее и нижней части спины. Пациентам назначался циклобензаприн в дозе 10 мг/сут или плацебо в течение 14 дней (рандомизация проводилась в соотношении 1:1), пациенты в режиме «по требованию» могли принимать НПВП — Ибупрофен в дозе до 1200 мг/сут. Показано, что доля пациентов с ответом на терапию циклобензаприном к концу 1-й недели лечения составила 56,7%, а к концу 2-й недели — 90%. Для сравнения в группе плацебо этот показатель составил 10 и 20% соответственно. Доля пациентов с самооценкой эффективности лечения по 5-балльной шкале как «Отлично», «Очень хорошо» и «Хорошо» к концу 1-й и 2-й недель в группе циклобензаприна составила 93,3 и 96,7% соответственно. В группе плацебо этот показатель составил 55 и 62,5% соответственно. В группе пациентов, получавших терапию циклобензаприном, отмечалась значительно меньшая, по сравнению с группой плацебо, потребность в приеме ибупрофена. Во всех случаях различия между циклобензаприном и плацебо были статистически значимы (p<0,0001). По аналогии с этим объективная оценка эффективности лечения, проводимая врачом-исследователем по 5-балльной шкале (оцененная как «Заметное улучшение» и «Умеренное улучшение»), в группе циклобензаприна к концу 2-й и 3-й недель составила 86,6 и 95% соответственно. В группе плацебо этот показатель составил 27,5 и 50% соответственно. Во всех случаях различия между циклобензаприном и плацебо также были статистически значимы (p<0,0001). В результате внутригрупповых сравнений выраженности болевого синдрома по опроснику Освестри отмечено снижение этого показателя с 36,54±9,91 баллов (День 0) до 3,88±5,89 баллов (День 14). Оценка выраженности боли по шкале Освестри в рамках исследования позволяет утверждать, что клинический ответ на лечение циклобензаприном соответствовал критериям «хорошего» клинического ответа (снижение оценки боли ≥50%). При оценке выраженности клинических симптомов заболевания (мышечного спазма, болезненности, ограничений в движении и повседневной активности) врачом-исследователем до начала лечения циклобензаприном и в конце 2-й недели терапии также отмечались значимые различия, что подтверждает положительную динамику исследуемых показателей при проведении терапии исследуемым препаратом. Во всех случаях различия между циклобензаприном и плацебо были статистически значимыми (p<0,0001) [42].
В ряде рандомизированных клинических исследований изучалась возможность применения циклобензаприна при фибромиалгии в дозах от 10 до 40 мг/сут. Эффективность циклобензаприна оценивали в ходе 12-недельного двойного слепого плацебо-контролируемого исследования с участием 120 пациентов. Среди пациентов, получавших плацебо, из-за недостаточной эффективности 52% выбыли из исследования. Для сравнения, в группе циклобензаприна этот показатель составлял 16%. Показатель выбывания из-за побочных реакций был одинаковым в обеих группах. Пациенты, принимавшие циклобензаприн, отмечали значительное снижение интенсивности боли и улучшение качества сна. Кроме того, наблюдалась тенденция к уменьшению усталости, однако не отмечалось влияния на утреннюю скованность. Регресс симптомов фибромиалгии характеризовался значительным снижением общего количества болезненных точек и напряженности мышц [43]. Эти результаты были подтверждены в недавнем клиническом исследовании (2021 г.) применения циклобензаприна в дозах от 2,8 до 5,6 мг у 503 пациентов с фибромиалгией: в результате лечения также отмечено снижение выраженности боли и улучшение качества сна, а также улучшение функциональной активности пациентов [44]. Циклобензаприн с умеренным уровнем доказательности был включен в рекомендации Европейского альянса ассоциаций ревматологов (EULAR) по лечению фибромиалгии [45].
Циклобензаприн в силу структурного сходства с трициклическими антидепрессантами может вызывать редкое, но тяжелое осложнение — серотониновый синдром, поэтому одновременный прием циклобензаприна с ингибиторами моноаминооксидаз (МАО) противопоказан, осторожность следует соблюдать при одновременном приеме с препаратами группы селективных ингибиторов обратного захвата серотонина, селективных ингибиторов обратного захвата серотонина и норадреналина, трициклических антидепрессантов, трамадолом, бупропионом, меперидином, верапамилом.
Наиболее типичными (частота ≥3% при приеме препарата циклобензаприна 5 мг и более) побочными реакциями, зарегистрированными при проведении клинических исследований циклобензаприна в дозировке 5 и 10 мг, являлись сонливость, сухость во рту, утомляемость, головная боль.
Частота развития нежелательных реакций носит дозозависимый характер. Частота развития сонливости на фоне применения циклобензаприна в дозе 5 мг 3 раза в день значительно снижалась по сравнению с приемом циклобензаприна в дозе 10 мг 3 раза в день. Частота нежелательных реакций в пострегистрационном исследовании применения циклобензаприна была значительно ниже частоты нежелательных реакций, зарегистрированной в рамках клинических исследований. Риск возникновения побочных реакций может быть увеличен у пациентов пожилого возраста и пациентов с печеночной недостаточностью. Данным группам пациентов следует назначать препарат в начальной дозе 5 мг с постепенным увеличением дозы [23, 24].
Таким образом, циклобензаприн является миорелаксантом центрального действия и широко применяется в мире для лечения НБС (дорсалгия, цервикалгия, торакалгия, люмбалгия), а также при дискогенной радикулопатии (ишиасе), сопровождающейся миофасциальным синдромом. Циклобензаприн имеет длительную историю применения в целом ряде стран, обширную доказательную базу клинической эффективности и хорошую переносимость. Миорелаксирующее действие циклобензаприна дополняется его собственным анальгетическим действием, связанным с потенцированием норадренергической нейротрансмиссии на уровне ствола головного мозга. Циклобензаприн способен влиять на механизмы центральной сенситизации, что важно для предотвращения хронизации боли. Обоснованно включение препаратов циклобензаприна в очередной пересмотр клинических рекомендаций по лечению НБС российских профессиональных ассоциаций.
Заключение
1. НБС представляет основную (до 90%) часть случаев болей в спине. Она может быть вызвана поражением фасеточных суставов, дисфункцией крестцово-подвздошного сочленения, экструзией межповонкового диска, миофасциальным синдромом, при этом во многих случаях имеется сочетание нескольких причин и у большинства больных имеется миофасциальный синдром, в патогенезе которого предполагается мышечный спазм.
2. Выяснение конкретной анатомической причины боли не всегда возможно, и это не рекомендуется в клинической практике при острой НБС, потому что не влияет на исход заболевания, который в большинстве случаев благоприятный.
3. Миорелаксанты центрального действия включены в зарубежные и отечественные клинические рекомендации по диагностике и лечению НБС.
4. Перечень миорелаксантов центрального действия для приема внутрь в России до недавнего времени был представлен тремя препаратами: баклофеном, тизанидином и толперизоном.
5. В 2022 г. в России зарегистрирован и выпущен в обращение лекарственный препарат Релоприм (МНН — Циклобензаприн). Циклобензаприн действует на уровне ствола мозга, эффективно снижая гиперактивность тонической скелетной мускулатуры и активность возбуждающих нейромедиаторов, вызывая снижение активности α- и γ-мотонейронов. Циклобензаприн обладает собственной анальгетической активностью за счет активации нисходящего ингибирующего влияния норадренергической и серотонинергической систем мозга на нейроны ноцицептивной системы спинного мозга. Циклобензаприн не действует непосредственно на скелетные мышцы или нервно-мышечные синапсы, что обеспечивает сохранение нормальной функции мышц и способствует поддержанию активности пациента, облегчает его реабилитацию и предотвращает хронизацию боли.
6. Циклобензаприн является одним из наиболее хорошо изученных миорелаксантов (в мировой научной литературе имеются описания более 20 рандомизированных клинических исследований циклобензаприна) и включен в ряд зарубежных клинических рекомендаций по лечению НБС. Циклобензаприн имеет благоприятный профиль безопасности, побочные реакции носят дозозависимый характер, а наиболее частыми являются сонливость, сухость во рту, головная боль, утомляемость.
7. Применение циклобензаприна может быть рекомендовано в комплексной терапии болевого синдрома наряду с НПВП или в режиме монотерапии при непереносимости или противопоказаниях к назначению НПВП у пациентов с НБС для уменьшения выраженности и продолжительности боли, ускорения реабилитации и профилактики хронизации боли.
8. Обоснованно включение циклобензаприна в очередной пересмотр клинических рекомендаций российских профессиональных ассоциаций по лечению НБС (дорсалгия, цервикалгия, торакалгия, любалгия), а также при дискогенной радикулопатии (ишиасе), сопровождающейся миофасциальным синдромом.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.
Релоприм — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер:
ЛП-№(000677)-(РГ-RU)
Листок-вкладыш – информация для пациента
Релоприм, 5 мг, таблетки, покрытые пленочной оболочкой
Релоприм, 7,5 мг, таблетки, покрытые пленочной оболочкой
Релоприм, 10 мг, таблетки, покрытые пленочной оболочкой
Действующее вещество: циклобензаприн
Перед приемом препарата полностью прочитайте листок-вкладыш, поскольку в нем содержатся важные для Вас сведения.
Сохраните листок-вкладыш. Возможно, Вам потребуется прочитать его еще раз. Если у Вас возникли дополнительные вопросы, обратитесь к лечащему врачу.
Препарат назначен именно Вам. Не передавайте его другим людям. Он может навредить им, даже если симптомы их заболевания совпадают с Вашими.
Если у Вас возникли какие-либо нежелательные реакции, обратитесь к лечащему врачу. Данная рекомендация распространяется на любые возможные нежелательные реакции, в том числе на не перечисленные в разделе 4 листка-вкладыша.
Содержание листка-вкладыша
- Что из себя представляет препарат Релоприм и для чего его применяют.
- О чем следует знать перед приемом препарата Релоприм.
- Прием препарата Релоприм.
- Возможные нежелательные реакции.
- Хранение препарата Релоприм.
- Содержимое упаковки и прочие сведения.
1. Что из себя представляет препарат Релоприм и для чего его применяют
Препарат Релоприм содержит действующее вещество циклобензаприн, который относится к группе препаратов, называемых – миорелаксанты центрального действия.
Показания к применению
Лечение болезненного патологически повышенного тонуса и спазма поперечнополосатой мускулатуры при дорсопатии, дорсалгии, цервикалгии, люмбалгии, торакалгии, ишиасе.
Если улучшение не наступило или Вы чувствуете ухудшение, необходимо обратиться к врачу.
2. О чем следует знать перед приемом препарата Релоприм
Противопоказания
Не принимайте препарат Релоприм:
- если у Вас аллергия на циклобензаприн или любые другие компоненты препарата (перечисленные в разделе 6 листка-вкладыша);
- если в настоящий момент Вы принимаете препараты из группы ингибиторов моноаминооксидазы (препараты для лечения депрессии и психических заболеваний) или закончили принимать их 14 дней назад;
- если Вы находитесь в периоде восстановления после перенесенного острого инфаркта миокарда;
- если у Вас диагностированы нарушения сердечного ритма и проводимости, включая блокады проводящей системы сердца;
- если у Вас диагностирована застойная сердечная недостаточность;
- если у Вас диагностирован гипертиреоз;
- если Ваш возраст до 18 лет.
Особые указания и меры предосторожности
Перед приемом препарата Релоприм проконсультируйтесь с лечащим врачом. Применять строго по назначению врача.
Ограничение применения
Циклобензаприн следует применять только в течение короткого периода (до 2-3 недель), поскольку достаточных доказательств эффективности при применении препарата в течение более длительного времени нет, и так как спазм скелетной мускулатуры при заболеваниях опорно-двигательного аппарата, в основном непродолжительный, а специфическая терапия в течение длительного периода редко является оправданной.
Не выявлено эффективности применения препарата циклобензаприна для лечения мышечного спазма, связанного с заболеваниями головного или спинного мозга, или с детским церебральным параличом.
Обязательно предупредите Вашего лечащего врача, если какой-либо из нижеуказанных пунктов относится к Вам:
Серотониновый синдром (редкая, но смертельно опасная реакция организма на прием больших доз лекарственных препаратов).
Развитие потенциально опасного для жизни состояния – серотонинового синдрома было зарегистрировано при применении циклобензаприна в комбинации со следующими препаратами:
- препаратами для лечения тревожных расстройств и депрессии – селективными ингибиторами обратного захвата серотонина (циталопрам, флуоксетин, сертралин),
- препаратами для лечения депрессии – селективными ингибиторами обратного захвата серотонина и норадреналина (венлафлаксин, дулоксетин, милнаципран),
- препаратами для лечения депрессии – трициклическими антидепрессантами (амитриптилин, кломипрамин, доксепин),
- сильным обезболивающим препаратом трамадолом,
- препаратом для лечения депрессии бупропионом,
- сильным обезболивающим средством меперидином,
- препаратом для лечения стенокардии и нарушений сердечного ритма верапамилом,
- препаратами для лечения депрессии – ингибиторами моноаминооксидазы (моклобемид, пирлиндол, паргилин).
Сообщите Вашему врачу или работнику аптеки если Вы принимаете эти препараты.
Симптомы серотонинового синдрома могут включать изменения психического состояния (например: спутанность сознания, ажитация (двигательное беспокойство, нередко протекающее с сильным эмоциональным возбуждением), галлюцинации), нарушения со стороны вегетативной нервной системы (такие как повышенное потоотделение, тахикардия (увеличение частоты сердечных сокращений), лабильность АД (колебания АД), гипертермия), нервно-мышечные нарушения (в частности тремор (быстрые сокращения мышц туловища или конечностей непроизвольного характера), атаксия (нарушение согласованности движений различных мышц), гиперрефлексия (усиленная рефлекторная деятельность), клонус (ритмичное сокращение отдельных скелетных мышц или группы мышц), ригидность (скованность) мышц и/или желудочно-кишечные симптомы (например: тошнота, рвота, диарея).
Если развиваются указанные выше реакции, необходимо немедленно прекратить прием препарата и любых сопутствующих серотонинергических (взаимодействующих с серотониновыми рецепторами) агентов и начать симптоматическое лечение.
Если одновременное лечение препаратом циклобензаприна и другими серотонинергическими (взаимодействующими с серотониновыми рецепторами) препаратами клинически оправдано, рекомендуется тщательное наблюдение за состоянием пациента, особенно в начале лечения или при повышении дозы.
Эффекты, подобные возникающим при применении трициклических антидепрессантов (препаратов для лечения депрессии)
Циклобензаприн структурно подобен препаратам для лечения депрессии – трициклическим антидепрессантам, например амитриптилину и имипрамину. На фоне применения трициклических антидепрессантов сообщалось о случаях возникновения аритмии (нарушения сердечного ритма), синусовой тахикардии (увеличения частоты сердечных сокращений), увеличения времени проведения возбуждения в сердце, которые могут вызывать развитие инфаркта миокарда и инсульта.
Препарат циклобензаприна может усиливать действие алкоголя, барбитуратов и других препаратов, угнетающих центральную нервную систему.
Некоторые из более серьезных реакций со стороны центральной нервной системы, сопровождавших прием трициклических антидепрессантов, были отмечены в краткосрочных исследованиях при применении циклобензаприна при других показаниях, кроме спазма скелетной мускулатуры при заболеваниях опорно-двигательного аппарата, и в основном в дозах, превышающих рекомендованные.
При возникновении клинически значимых симптомов со стороны центральной нервной системы применение препарата следует прекратить.
Пациенты пожилого возраста
Концентрация циклобензаприна в плазме крови у лиц пожилого возраста увеличивается. Также у пациентов пожилого возраста может быть увеличен риск возникновения побочных реакций со стороны центральной нервной системы, таких как галлюцинации и спутанность сознания и побочных реакций со стороны сердечно-сосудистой системы, которые могут приводить к обморокам и другим последствиям, а также риск развития лекарственных взаимодействий и влияния препарата на сопутствующие заболевания.
В связи с этим циклобензаприн следует применять у пациентов пожилого возраста только в случае острой необходимости.
Пожилым пациентам следует назначать препарат в начальной дозе 5 мг с постепенным увеличением дозы. В случае необходимости следует рассмотреть возможность уменьшения частоты приема препарата.
Пациенты с печеночной недостаточностью
Концентрация циклобензаприна у пациентов с нарушением функции печени увеличивается. Данные пациенты обычно более чувствительны к препаратам с потенциальным успокоительным эффектом, включая циклобензаприн.
Следует с осторожностью применять препарат Релоприм у пациентов с легким нарушением функции печени. Пациентам с лёгкими нарушениями функции печени следует назначать препарат в начальной дозе 5 мг с постепенным увеличением дозы. В связи с недостаточностью данных о применении у пациентов с более тяжелыми нарушениями функции печени, применение препарата у пациентов с нарушением функции печени от умеренной до тяжелой степени не рекомендуется.
Атропиноподобное действие
Сообщите Вашему врачу или работнику аптеки если Вы имеете или имели:
- задержку мочеиспускания,
- закрытоугольную глаукому,
- повышенное внутриглазное давление.
Также сообщите Вашему врачу или работнику аптеки, если Вы принимаете антихолинергические препараты (атропин, скополамин, прометазин).
Зависимость
Внезапная отмена препарата после длительного применения может в редких случаях вызывать тошноту, головную боль и недомогание. Эти симптомы не свидетельствуют о развитии зависимости.
Дети и подростки
Препарат Релоприм не предназначен для применения у детей и подростков младше 18 лет.
Другие препараты и препарат Релоприм
Сообщите Вашему врачу или работнику аптеки, если Вы принимаете, недавно принимали или можете начать принимать любые другие лекарственные препараты:
- трициклические антидепрессанты;
- ингибиторы моноаминооксидазы;
- алкоголь;
- барбитураты и другие препараты, угнетающие центральную нервную систему;
- трамадол;
- гуанетидин и аналогично действующие соединения.
Имеются сообщения о случаях развития серотонинового синдрома на фоне одновременного применения циклобензаприна и других препаратов, таких как селективные ингибиторы обратного захвата серотонина, селективные ингибиторы обратного захвата серотонина и норадреналина, трициклические антидепрессанты, трамадол, бупропион, меперидин, верапамил или ингибиторы моноаминооксидазы.
Беременность и грудное вскармливание
Если Вы беременны или кормите грудью, думаете, что забеременели, или планируете беременность, перед началом применения препарата проконсультируйтесь с лечащим врачом или работником аптеки.
Применение препарата Релоприм противопоказано во время беременности и в период грудного вскармливания.
Управление транспортными средствами и работа с механизмами
Во время терапии препаратом Релоприм возможно возникновение таких нежелательных реакций как головокружение, утомляемость, сонливость, в связи с этим необходимо воздержаться от управления транспортными средствами и занятий другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Препарат Релоприм содержит лактозы моногидрат и натрий
Препарат Релоприм содержит лактозы моногидрат. Если у Вас непереносимость некоторых сахаров, обратитесь к лечащему врачу перед приемом данного лекарственного препарата.
Препарат Релоприм содержит менее 1 ммоль (23 мг) натрия на 1 таблетку, то есть по сути не содержит натрия.
3. Прием препарата Релоприм
Всегда принимайте препарат в полном соответствии с рекомендациями лечащего врача. При появлении сомнений посоветуйтесь с лечащим врачом.
Рекомендуемая доза:
5 мг каждые 8 часов, при необходимости Ваш лечащий врач может назначить увеличение дозировки до 7,5-10 мг каждые 8 часов.
Если у Вас есть нарушения функции печени и/или почек Ваш лечащий врач может назначить Вам иной режим дозирования, в зависимости от Вашего состояния.
Путь и (или) способ введения.
Внутрь.
Если Вы приняли препарата Релоприм больше, чем следовало
Немедленно обратитесь за консультацией к лечащему врачу и за медицинской помощью если Вы приняли препарата Релоприм больше, чем Вам назначил Ваш лечащий врач.
Наиболее распространенными симптомами передозировки циклобензаприна являются сонливость и учащение частоты сердечных сокращений (тахикардия). К менее частым проявлениям относятся ритмические, быстрые сокращения мышц туловища или конечностей непроизвольного характера (тремор), возбуждение, кома, нарушение согласованности движения различных мышц (атаксия), повышение артериального давления (артериальная гипертензия), невнятная речь, спутанность сознания, головокружение, тошнота, рвота и галлюцинации. К редким, но потенциально критическим проявлениям передозировки относятся остановка сердца, боль в груди, нарушение сердечного ритма (аритмия), тяжелое понижение артериального давления (тяжелая артериальная гипотензия), судороги и сравнительно редкое, но опасное для жизни расстройство, связанное с приёмом психотропных препаратов (злокачественный нейролептический синдром). Нарушения на ЭКГ являются клинически значимыми показателями передозировки циклобензаприна.
Если Вы забыли принять препарат Релоприм
Если Вы пропустите прием дозы, примите ее, как только Вы об этом вспомните. Если Вы об этом не вспомните до времени приема Вашей следующей дозы, не принимайте пропущенную дозу и вернитесь к Вашему обычному графику приема. Не принимайте двойную дозу препарата.
Если Вы прекратили прием препарата Релоприм
Продолжайте принимать этот препарат столько, сколько назначит Ваш врач. Вы не должны прекращать прием этого препарата, не проконсультировавшись предварительно со своим врачом.
При наличии вопросов по применению препарата, обратитесь к лечащему врачу.
4. Возможные нежелательные реакции
Описание нежелательных реакций
Подобно всем лекарственным препаратам препарат Релоприм может вызывать нежелательные реакции, однако они возникают не у всех.
Прекратите прием препарата Релоприм и немедленно обратитесь за медицинской помощью в случае возникновения одной из следующих серьезных нежелательных реакций:
Нечасто – могут возникать не более чем у 1 человека из 100
- обморок,
- психоз,
- двигательное беспокойство, нередко протекающее с сильным эмоциональным возбуждением, сопровождаемым чувством тревоги и страха (ажитация),
- аномальные мысли и мечты,
- галлюцинации,
- судороги,
- нарушение согласованности движения различных мышц (атаксия),
- нарушение произношения (дизартрия),
- ритмические, быстрые сокращения мышц туловища или конечностей непроизвольного характера (тремор),
- резкое непроизвольное сокращение мышц (конвульсии),
- непроизвольные сокращения мышц и повышенный тонус (гипертонус) мышц,
- двойное зрение (диплопия),
- желтуха,
- тяжелые аллергические реакции (анафилактические реакции, ангионевротический отек),
- отек лица,
- отек языка,
- увеличение частоты мочеиспусканий,
- задержка мочи.
В порядке уменьшения частоты возникновения другие нежелательные реакции могут включать:
Очень часто (могут возникать у более чем 1 человека из 10)
Сонливость, сухость во рту
Часто (могут возникать не более чем у 1 человека из 10)
Воспаление слизистой оболочки и лимфоидной ткани миндалин глотки (фарингит), инфекции верхних отделов дыхательных путей, раздражительность, беспокойство, головная боль, головокружение, боль в животе, забрасывание содержимого желудка обратно в пищевод (желудочно-пищеводный рефлюкс), запор, частый стул (диарея), тошнота, утомляемость.
Нечасто (могут возникать не более чему 1 человека из 100)
Дезориентация, бессонница, подавленность, серотониновый синдром, расстройство чувствительности (парестезия), нарушения вкуса, шум в ушах, учащение частоты сердечных сокращений (тахикардия), аритмия, сердцебиение, понижение артериального давления (гипотензия), расширение сосудов (вазодилатация), рвота, расстройство приема пищи (анорексия), боль в области живота, гастрит, жажда, вздутие живота, гепатит, холестаз, увеличение активности печеночного фермента (АлАТ), зуд, сыпь, крапивница, повышенное потоотделение, слабость в отдельных группах мышц, недомогание.
Сообщение о нежелательных реакциях
Если у Вас возникают какие-либо нежелательные реакции, проконсультируйтесь с врачом или работником аптеки. Данная рекомендация распространяется на любые возможные нежелательные реакции, в том числе на не перечисленные в листке-вкладыше. Вы также можете сообщить о нежелательных реакциях напрямую через . Сообщая о нежелательных реакциях, Вы помогаете получить больше сведений о безопасности препарата.
5. Хранение препарата Релоприм
Храните препарат в недоступном для ребенка месте так, чтобы ребенок не мог увидеть его.
Не принимайте препарат после истечения срока годности (срока хранения), указанного на картонной пачке и на каждом блистере после «Годен до…».
Датой истечения срока годности является последний день данного месяца.
Хранить при температуре не выше 25°С.
Не выбрасывайте (не выливайте) препараты в канализацию. Уточните у работника аптеки, как следует утилизировать (уничтожать) препарат, который больше не потребуется. Эти меры позволят защитить окружающую среду.
6. Содержимое упаковки и прочие сведения
Препарат Релоприм содержит
Релоприм, 5 мг, таблетки, покрытые пленочной оболочкой
Каждая таблетка содержит 5 мг циклобензаприна (в виде гидрохлорида) в пересчете на 100% вещество.
Прочими ингредиентами (вспомогательными веществами) являются: целлюлоза микрокристаллическая, лактозы моногидрат, кроскармеллоза натрия, кремния диоксид коллоидный, кальция стеарат, готовая смесь Opadry 20А250021 RED [гипромеллоза; гипролоза; титана диоксид; оксид железа красный].
Релоприм, 7,5 мг, таблетки, покрытые пленочной оболочкой
Каждая таблетка содержит 7,5 мг циклобензаприна (в виде гидрохлорида) в пересчете на 100% вещество.
Прочими ингредиентами (вспомогательными веществами) являются: целлюлоза микрокристаллическая, лактозы моногидрат, кроскармеллоза натрия, кремния диоксид коллоидный, кальция стеарат, готовая смесь Opadry 20А250021 RED [гипромеллоза; гипролоза; титана диоксид; оксид железа красный].
Релоприм, 10 мг, таблетки, покрытые пленочной оболочкой
Каждая таблетка содержит 10 мг циклобензаприна (в виде гидрохлорида) в пересчете на 100% вещество.
Прочими ингредиентами (вспомогательными веществами) являются: целлюлоза микрокристаллическая, лактозы моногидрат, кроскармеллоза натрия, кремния диоксид коллоидный, кальция стеарат, готовая смесь Opadry 20А250021 RED [гипромеллоза; гипролоза; титана диоксид; оксид железа красный].
Внешний вид Релоприм и содержимое упаковки
Таблетки, покрытые пленочной оболочкой.
Описание
Релоприм, 5 мг, таблетки, покрытые пленочной оболочкой
Круглые двояковыпуклые таблетки, покрытые пленочной оболочкой от светло-коричневого до коричневого с розоватым оттенком цвета. На поперечном разрезе ядро белого или белого с сероватым или желтоватым оттенком цвета.
Релоприм, 7,5 мг, таблетки, покрытые пленочной оболочкой
Круглые двояковыпуклые таблетки, покрытые пленочной оболочкой от светло-коричневого до коричневого с розоватым оттенком цвета. На поперечном разрезе ядро белого или белого с сероватым или желтоватым оттенком цвета.
Релоприм, 10 мг, таблетки, покрытые пленочной оболочкой
Круглые двояковыпуклые таблетки, покрытые пленочной оболочкой от светло-коричневого до коричневого с розоватым оттенком цвета. На поперечном разрезе ядро белого или белого с сероватым или желтоватым оттенком цвета.
Упаковка
По 10 или 12 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой.
3 контурные ячейковые упаковки вместе с листком-вкладышем помещают в пачку из картона.
Держатель регистрационного удостоверения и производитель
Российская Федерация
Акционерное общество «Химико-фармацевтический комбинат «АКРИХИН» (АО «АКРИХИН»)
142450, Московская область, Ногинский район, г. Старая Купавна, ул. Кирова, д. 29
Представитель держателя регистрационного удостоверения
За любой информацией о препарате, а также в случаях возникновения претензий, следует обращаться к представителю держателя регистрационного удостоверения или держателю регистрационного удостоверения:
Российская Федерация
Акционерное общество «Химико-фармацевтический комбинат «АКРИХИН» (АО «АКРИХИН»)
142450, Московская область, Ногинский район, г. Старая Купавна, ул. Кирова, Д. 29
Купить Релоприм в ГорЗдрав
Купить Релоприм в megapteka.ru
Купить Релоприм в Планета Здоровья
*Цены в Москве. Точная цена в Вашем городе будет указана на сайте аптеки.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. — М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Мидокалм – препарат группы миорелаксантов, который назначается при остеохондрозе и других болезнях спины и суставов. Он представлен в виде таблеток и растворов для инъекций, предназначен для приема курсом. Средство можно принимать отдельно либо в составе комплексной терапии различных заболеваний. Мидокалм при остеохондрозе доказал свою эффективность среди пациентов разного возраста, но перед применением важно пройти обследование и получить назначение от врача.
Состав препарата
Мидокалм относится к миорелаксантам центрального действия. Его активные вещества накапливаются в клетках центральной и периферической нервной системы. Лечебный эффект препарата обусловлен торможением процессов проведения некоторых нервных импульсов.
Основной компонент Мидокалма – толперизона гидрохлорид. В продаже есть таблетки, в составе которых содержится 50 либо 150 мл этого вещества. В организме человека толперизон оказывает ряд терапевтических эффектов при остеохондрозе и болях в спине:
- расслабляет скелетные мышцы при спазмах, вызванных различными заболеваниями опорно-двигательного аппарата;
- улучшает питание тканей, усиливает поступление к ним кислорода с кровью;
- оказывает легкий обезболивающий эффект.
Максимальная концентрация активного вещества в крови наблюдается через 30–60 минут. Соединения, которые образуются в результате усвоения препарата, перерабатываются почками и печенью, а затем практически полностью выводятся почками.
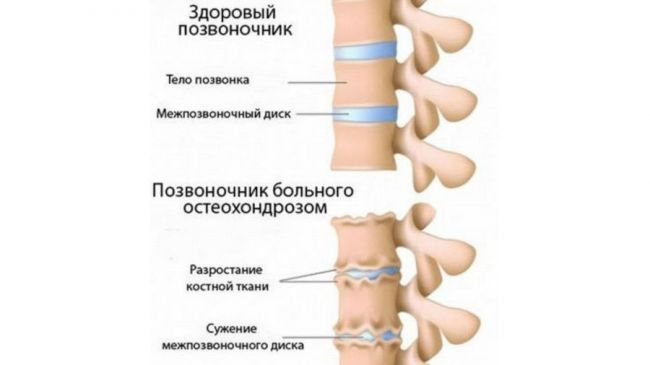
На иллюстрации наглядно видно, как страдает позвоночник при остеохондрозе
Инструкция при применению
В продаже есть таблетки Мидокалм по 50 и 150 мг действующего вещества. Их можно принимать взрослым и детям старше 3-х лет. Таблетки пьют после еды, запивая небольшим количеством воды. Дозировка подбирается индивидуально, в среднем составляет от 150 до 450 мг в сутки. Оптимальный режим приема препарата – 3 раза в день.
Также в аптеках представлен раствор для инъекций Мидокалм. Он находится в ампулах по 1 мл, в составе которых – по 100 мг толперизона и по 2,5 мг лидокаина. Эта форма выпуска рекомендуется к применению в периоды обострения, когда усиливаются боли в спине.
Режим приема лекарства:
| Дозировка таблеток | |||
| Возраст пациента | Дозировка | Режим приема | |
| 3–6 лет | Не более 3 мг на 1 кг веса | 3 раза в день | |
| 7–14 лет | Не более 4 мг на 1 кг | 3 раза в день | |
| 14 и более | От 50 до 150 мг на 1 прием | 2–3 раза в день | |
| Дозировка для уколов | |||
| взрослые | 100 мг (1 ампула) на 1 введение | 2 раза в сутки, внутримышечно |
ВАЖНО!
Мидокалм рекомендуется принимать после еды. При таком условии увеличивается усвоение действующего вещества на 45%, ускоряется достижение максимальной концентрации препарата в крови примерно на 30 минут.
Показания к применению
Мидокалм – это известный препарат, который отлично помогает при болевом синдроме. Его назначают при различных заболеваниях спины и суставов, которые сопровождаются отечностью, болью и напряжением в мышцах.
К списку патологий, которые поддаются лечению таблетками либо инъекциями Мидокалм, относятся:
- мышечные спазмы, вызванные нарушением работы центральной нервной системы, в том числе рассеянный склероз, различные травмы и повреждения головного мозга;
- контрактура (малоподвижность) мышц при патологиях опорно-двигательного аппарата: артроз, остеохондроз, межпозвоночные грыжи;
- межреберная невралгия – болевой синдром, который возникает при защемлении нервов и сопровождается стреляющей болью в грудной клетке;
- почечная либо печеночная недостаточность, нарушение проходимости желчевыводящих путей;
- другие заболевания, при которых наблюдаются болезненные мышечные спазмы.
Чаще всего Мидокалм назначают при шейном остеохондрозе. Это заболевание часто развивается у пожилых людей, а также вследствие неправильной нагрузки на шейный отдел позвоночника. Межсуставные хрящи (диски) становятся хрупкими и малоэластичными, а их ткани испытывают дефицит кислорода и питательных веществ. Мышцы в области шейного отдела позвоночника болезненны, неравномерно напряжены, ощущаются спазмы. После приема миорелаксанта мышечные ткани становятся более эластичными, в результате чего кровь и нервные импульсы проходят свободно.

Остеохондроз становится причиной неравномерной нагрузки на позвоночник и мышечного спазма, и Мидокалм назначается для устранения этих осложнений
ВАЖНО!
Мышечные спазмы при остеохондрозе – это опасное явление. Ткани задерживают поступление кислорода и питательных веществ к клеткам, оказывают давление на нервы и сосуды. Эти проблемы устраняются под действием миорелаксантов, в том числе Мидокалма.
Противопоказания
Препарат отлично помогает при хронических болях в шее, спине и пояснице, вызванных остеохондрозом. Однако, перед его применением стоит обязательно проконсультироваться с лечащим врачом. Как и любое другое лекарственное средство, он имеет ряд противопоказаний, в том числе:
- возраст – таблетки не назначают детям младше 3 лет, раствор для инъекций подходит исключительно взрослым старше 18 лет;
- период беременности и грудного кормления – врач может назначить препарат в это время, если нет возможности заменить его на один из аналогов, а необходимость для здоровья матери превышает риски для плода;
- аллергические реакции на любой из компонентов – проявляются резким ухудшением самочувствия, зудом и сыпью на коже, отечностью слизистых и подкожной клетчатки;
- заболевания почек или печени, протекающие в острой либо хронической форме;
- болезнь Паркинсона;
- судороги любого происхождения.
Побочные эффекты во время приема Мидокалма диагностируются редко. Их частота составляет не более 1 случая на 1000 пациентов. К самым распространенных из них относятся бессонница, ухудшение аппетита, нарушение работы желудочно-кишечного тракта, вялость и утомляемость. Не чаще, чем 1 раз на 10000 случаев, проявляются такие реакции, как тахикардия, боли в животе, анафилаксия и другие проявления.
Отзывы врачей и пациентов
Отзывы пациентов и врачей – это лучший способ убедиться в эффективности средства перед его покупкой и началом курса лечения. Пользователи, которые пользовались Мидокалмом при остеохондрозе и других заболеваниях, рекомендуют этот препарат. Большинство отзывов положительные, поэтому можно утверждать о его эффективности и высоком качестве.
Марина, Москва:
«Я принимала Мидокалм при грыже позвоночника. Таблетки действительно помогают, возвращают свободу движений. Естественно, лечение заключалось и во многих других процедурах: массаже, гимнастике, плаванье. Однако, они хорошо снимают боль и мышечные спазмы, за счет чего можно возвращаться к обычному образу жизни.»
Александр, 54 года, Белгород:
«Мидокалм отлично помог мне как при остеохондрозе, так и хроническом артрозе коленного сустава. В обоих случаях мне его назначал лечащий врач и корректировал дозировки, поэтому не могу сказать, можно ли пить таблетки без рецепта. По собственным ощущениям могу сказать, что препарат снимает боль уже в течение первых нескольких дней. Больные суставы под его действием двигаются гораздо свободнее, но нужно быть осторожным. Даже если боль не чувствуется, это не значит, что остеохондроз прошел. Лечиться придется долго и не только этим препаратом.»
Илья Викторович, врач-вертебролог с 20-летним стажем:
«Мидокалм – один из основных препаратов группы миорелаксантов, которые я назначаю при болях в спине и пояснице. Он снимает спазмы, благодаря чему восстанавливается подвижность суставов и позвоночника. Он отлично проявил себя при остеохондрозе у взрослых и детей, при радикулите, различных видах искривления позвоночника. Однако, это не самостоятельный метод лечения, а исключительно один из этапов комплексной терапии.»
Частые вопросы
Врач назначил Мидокалм при остеохондрозе. Не вредно ли это?
Лечащий врач обязательно учитывает общее состояние пациента и данные его анамнеза перед тем, как назначить определенное средство. Мидокалм имеет список противопоказаний, но в остальных случаях, при соблюдении дозировки и графика приема, он не сказывается отрицательно на состоянии здоровья. Гораздо больший вред наносит самолечение и замена назначенного препарата на аналог без предписания врача.
Я пью Мидокалм против болей в спине, но он не помогает. В чем причина?
При недостаточной эффективности Мидокалма допускается постепенное повышение дозировки до указанной в инструкции нормы. Однако, важно понимать, что средство не относится к группе обезболивающих препаратов. Мидокалм назначается для снятия мышечных спазмов, вызванных остеохондрозом, поэтому дополняет комплексную схему лечения. Для максимальной эффективности рекомендуется сочетать различные методики, включая диету, лечебную физкультуру, массаж и дополнительные медикаменты.
Можно ли принимать Мидокалм при беременности?
Период беременности и грудного вскармливания относятся к противопоказаниям к применению препарата. Однако, в некоторых случаях врач может назначить Мидокалм. Это происходит, если риск для здоровья матери превышает опасность для плода. Остеохондроз не относится к подобным случаям, поэтому во время беременности стоит отказаться от его приема. Медикаментозное лечение этого заболевания можно будет продолжить после родов.
Советы
Совет №1
Не принимайте Мидокалм на голодный желудок. После приема пищи не только снижается вероятность расстройства работы пищеварительного тракта, но также повышается уровень его усвоения. Оптимальный график – трижды в день, после еды.
Совет №2
Курс лечения Мидокалмом должен продолжаться не более 10 дней. Если продолжать принимать его больше допустимого срока – возникает привыкание и снижение терапевтического эффекта. Оптимальный график подбирается лечащим врачом.
Совет №3
Мидокалм сочетается с другими препаратами. Его можно применять одновременно с обезболивающими компонентами, витаминами и хондропротекторами. Грамотно составленная схема лечения поможет избавиться от симптомов остеохондроза и предотвратить дальнейшее развитие болезни.
Частые вопросы
Как действует Мидокалм при лечении остеохондроза?
Мидокалм обладает миорелаксирующим действием, снижая мышечный тонус и улучшая кровообращение в области пораженных суставов, что помогает снять боль и улучшить подвижность.
Каковы основные преимущества использования Мидокалма при остеохондрозе?
Преимущества использования Мидокалма при остеохондрозе включают уменьшение мышечного напряжения, улучшение кровообращения в области пораженных суставов, снижение боли и улучшение подвижности.
Как часто следует принимать Мидокалм при лечении остеохондроза?
Дозировка Мидокалма и частота приема определяются врачом в зависимости от тяжести симптомов остеохондроза. Обычно рекомендуется принимать по 50 мг три раза в день в течение нескольких недель.
Полезные советы
СОВЕТ №1
Перед началом приема Мидокалма для лечения остеохондроза обязательно проконсультируйтесь с врачом. Только специалист сможет подобрать правильную дозировку и определить продолжительность курса лечения.
СОВЕТ №2
Помимо приема Мидокалма, рекомендуется сочетать его с физическими упражнениями, массажем и физиотерапией. Это поможет усилить эффект лечения и улучшить общее состояние позвоночника.
