Первая помощь при мигрени
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 35 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 11 ноября, 2019
Обновлено: 24 сентября, 2024

Мигрень (гемикрания) – неврологическое расстройство, проявляющееся в виде периодических приступов головной боли. Отличительная черта – локализация болевых ощущений только в одной стороне головы. Сопутствующие симптомы и методы первой помощи индивидуальны. Они зависят от причины, спровоцировавшей приступ, особенностей организма больного.
Страдают в основном женщины, подростки в период гормонального становления, люди, имеющие склонность к алкоголю.
Болезнь не заразная, как правило, предрасположенность к ней передаётся по наследству.
Есть пациенты, у которых приступ боли наступает внезапно, без какой-то видимой причины. Поэтому людям, страдающим от мигрени, необходимо знать о способах 1 помощи при головной боли. [1]
Экстренная помощь при мигрени
Хороший способ скорой помощи при мигрени, заставшей вас дома, –попытаться проспать приступ. Для этого нужно при ощущении первых, характерных для вас симптомов, отправиться немного подремать. Нередко за несколько часов всё проходит.
Однако это не единственный способ купировать приступ до его начала. Есть и другие меры помощи:
- Покиньте душное помещение, если первые признаки застали вас не дома. Обязательно так поступить, если вы находитесь в душном помещении с большим скоплением людей. Глоток свежего прохладного воздуха бывает эффективной срочной помощью при мигрени. При невозможности покинуть комнату, переместитесь под кондиционер.

- Выпейте чашку тёплого крепкого чая с лимоном и сахаром. Порция глюкозы может стать прекрасным блокатором приступа, вызванного голодом или некоторыми другими причинами.
- Массаж шейного отдела позвоночника разгонит кровь, улучшит снабжение мозга кислородом, поспособствует нормализации кровообращения. Частенько боль вызывается именно нехваткой кислорода в мозгу.
- Бальзам с ментолом в составе, втертый в виски, также купирует приступ. Использовать этот метод лучше вместе с массажем. Главное достоинство – отсутствие противопоказаний (кроме аллергии). Использовать бальзам может даже беременная женщина. [2]
- Тёплая ванная или контрастный душ могут облегчить состояние больного, если боль уже развилась, а подходящего лекарства нет под рукой.

Чтоб безмедикаментозные экстренные меры помогали, нужно научиться распознавать первые предвестники головной боли, характерные именно для вас.
Для некоторых – это чувство тошноты или падение сил, чёрные точки перед глазами или назойливый звук. Если применять описанные выше техники сразу же, при проявлении признаков, велика вероятность избегнуть болевых ощущений.
Учитывайте, что организм человека уникален. Разным людям будут помогать различные способы. Кому-то от массажа станет хуже, а кому-то поможет только массаж ног и тёплый компресс на лоб с определённым запахом.
Злоупотреблять подобными приёмами самопомощи нельзя. Если приступы участились, стали возникать более 2-3 раз в месяц – необходимо обратиться к врачу. А при затягивании приступа мигрени более суток или повторяющейся боли на протяжении нескольких дней – вызвать скорую помощь. [3]
Лекарственные методы
Оказать скорую помощь при мигрени дома, без обращения к врачам, возможно и лекарствами, борющимися с заболеванием. Волшебной таблетки, которая навсегда бы излечивала от мигренозного состояния, не существует. Потому что болезнь фактически не связана с серьёзными повреждениями мозга. Хватит только купировать приступ, избавиться от симптомов.
При выявлении склонности к заболеванию, нужно обратиться к неврологу, который поможет подобрать действенное средство для вас. После этого препарат стоит носить с собой постоянно, на случай необходимости, чтоб оказать себе неотложную помощь при внезапно начавшемся приступе мигрени.
К действенным препаратам, способным унять болезненные ощущения этого типа, относят:
- нестероидные противовоспалительные препараты;
- лекарства, содержащие анальгин;
- препараты триптанового ряда. [4]

Соблюдайте предписанный порядок приёма назначенных (подобранных) лекарств.
Чтоб улучшить результат от приёма медикаментов, воспользуйтесь ещё парой советов:
- При первых симптомах или в самом начале болевого синдрома, примите анальгетик, нестероидное противовоспалительное лекарство. Нередко применяют Ибупрофен, зарекомендовавший себя как универсальное средство в подобной ситуации.
- В комплексе примите один из препаратов: Метоклопрамид, Домперидон, Церукал. Они помогут быстрее всосаться таблетке, сдержат рвоту, если такой симптом для вас характерен.
Усилить действие медикаментов поможет доза кофеина, принятая одновременно с ними. Заварите чашку молотого кофе, выпейте кока-колы или любой кофеинсодержащий напиток.
Таблетки кофеина использовать нежелательно. Они медленнее, чем требуется в текущем случае, всасываются, из-за чего не оказывают ожидаемого эффекта.
При невозможности принять таблетку из-за сильного чувства тошноты, используют альтернативные методы: внутримышечные уколы, ректальные свечи.

Если на протяжении 3 и больше приступов подряд, анальгетики не приносят облегчения, начинают применять более сильные препараты с содержанием триптана.
Фармпромышленность начала выпускать обезболивающие в виде спрея, применять их можно даже при сильной рвоте. [5] Также скорость впитывания помогает убрать боль за минуту-две.
Знать о первой помощи при приступах мигрени стоит каждому. Так как часто приступ боли проявляется внезапно, без зависимости от возраста и пола.
Список использованной литературы
- ^Barber, Mark, and Anna Pace. “Exercise and Migraine Prevention: a Review of the Literature.” Current pain and headache reports vol. 24,8 39. 11 Jun. 2020.
- ^Wells RE, Turner DP, Lee M, Bishop L, Strauss L. Managing Migraine During Pregnancy and Lactation. Curr Neurol Neurosci Rep. 2016 Apr;16(4):40.
- ^Gilmore, Benjamin, and Magdalena Michael. “Treatment of acute migraine headache.” American family physician vol. 83,3 (2011): 271-80.
- ^Cameron, Chris et al. “Triptans in the Acute Treatment of Migraine: A Systematic Review and Network Meta-Analysis.” Headache vol. 55 Suppl 4 (2015): 221-35.
- ^Hagan, John C 3rd et al. “Compounded Beta-blocker Nasal Spray for Treatment of Acute Migraine: A New Therapeutic Modality.” International journal of pharmaceutical compounding vol. 24,3 (2020): 194-197.
18+
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Leave this field empty
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
В мае 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило к применению «Аймовиг» (Aimovig, международное непатентованное наименование — эренумаб) — первое полностью человеческое антитело для лечения мигрени. Это лекарство, разработанное совместными усилиями фармацевтических компаний Novartis и Amgen, имеет принципиально иной механизм действия, чем традиционно используемые при лечении мигрени препараты. Сможет ли «Аймовиг» значительно снизить симптомы и улучшить качество жизни страдающих мигренью людей? Попробуем разобраться.

Современные лекарства
Спецпроект о современных лекарствах, истории их создания, методах разработки и тенденциях развития.
Партнер спецпроекта — компания Cytiva — образовалась в результате продажи подразделения GE Healthcare Biopharma корпорации Danaher Corporation. Cytiva — глобальный поставщик технологий и услуг, которые продвигают и ускоряют разработку и производство терапевтических средств. У компании богатое наследие, насчитывающее сотни лет. Клиенты Cytiva проводят мероприятия по спасению жизни, начиная от фундаментальных биологических исследований и заканчивая разработкой инновационных вакцин, биологических препаратов и новейших клеточных и генных терапий. Задача компании — предоставить инструменты и услуги, которые им необходимы, чтобы они работали лучше, быстрее и безопаснее, что приведет к лучшим результатам для пациентов.
Первые две статьи нашего спецпроекта «Современные лекарства» были посвящены общим вопросам того, как развивалась лекарственная индустрия [1], и тому, как ученые ищут новые мишени для лекарственных средств [2]. Эта статья открывает ряд новостных материалов об интересных современных лекарствах.
Как велика проблема?
Мигрень — неврологическое заболевание, характерное в первую очередь сильными приступами головной боли, — известно уже более 3000 лет [3]. Однако несмотря на хорошую изученность симптомов и проявлений, причины мигрени до конца не установлены до сих пор. Ранее считали, что мигрень вызывается изменениями мозгового кровообращения, но сейчас многие исследователи предполагают, что это не главная причина [4].
Современное понимание патогенеза мигрени связано с вовлечением определенных нервных путей и нейропептидов, в особенности тройничного нерва и CGRP — пептида, связанного с геном кальцитонина (calcitonin gene-related peptide). Исследования показали, что возбужденные нервные клетки могут активировать тройничный нерв, что приводит к выделению CGRP и других нейропептидов. CGRP сильно расширяет сосуды, вызывая локальный отек, а это привлекает клетки, участвующие в процессе воспаления. При воспалении сосудов черепа и твердой мозговой оболочки провоспалительные молекулы стимулируют болевые окончания мозговых оболочек, что и приводит к мигрени (рис. 1) [5–8].
Такое возбуждение нервных клеток, запускающее мигрень, связано с наследственностью и физиологией, однако сегодня его причины определены далеко не точно [3]. Известно только, что этот процесс может провоцироваться самыми разными факторами: от банальных стрессов, усталости и недостаточного сна до текущего гормонального фона, депрессивных состояний и приема медикаментов [9].
Рисунок 1. Патогенез мигрени
При этом мигрень проявляется не только головной болью: симптомы этой серьезной болезни гораздо разнообразнее, а зачастую и более болезненны. Изнурительные приступы мигрени могут быть мучительными и невыносимыми и подчас продолжаются от нескольких часов до нескольких дней, сопровождаясь тошнотой, рвотой и повышенной чувствительностью к свету, звукам и запахам [3], [10]. Такие приступы лишают возможности нормально мыслить, жить и работать миллионы людей во всем мире. Считается, что от мигрени сегодня страдает каждый седьмой житель планеты, а в рейтинге причин, ограничивающих трудоспособность, это заболевание заняло второе место в мире (по данным 2016 года) [11], [12].
Неудивительно, что мигрень была включена Всемирной организацией здравоохранения в список заболеваний, в наибольшей степени нарушающих социальную адаптацию пациентов [3].
Лечение мигрени сегодня
К сожалению, сегодня не существует лекарства , позволяющего раз и навсегда избавиться от мигрени. Применяющиеся препараты позволяют в основном снизить интенсивность и количество приступов или уменьшить симптомы и облегчить возникшую боль. В связи с этим терапию такими препаратами делят на две группы:
- Абортивная (острая) терапия — для снятия или уменьшения симптомов при уже появившейся мигрени.
- Профилактическое лечение — для снижения интенсивности, продолжительности или частоты возникновения приступов.
В этой статье мы рассказываем о медикаментозном лечении и профилактике, но оставляем «за кадром» разнообразное нефармакологическое лечение мигрени: от методик релаксации до когнитивно-поведенческой психотерапии и транскраниальной электростимуляции. Между тем, эти методы в ряде случаев могут быть эффективной альтернативой медикаментам при невосприимчивости или противопоказаниях к лекарственной терапии, а иногда и эффективно дополнять ее при комбинированном лечении мигреней [13].
Абортивная терапия
При лечении легкой и средней мигрени назначают различные анальгетики и НПВП (нестероидные противовоспалительные препараты), в том числе и широко известные парацетомол, ацетилсалициловая кислота и ибупрофен, иногда в сочетании с кофеином, кодеином или психотропными веществами в составе комбинированных лекарств [14], [15]. Существенный недостаток — возможный обратный эффект при неконтролируемом использовании анальгетиков: усугубление головной боли, которая в таких условиях может стать ежедневной [8], [15].
Когда же бороться приходится с более тяжелыми и продолжительными приступами мигренозной боли, в дело вступает «тяжелая артиллерия», а именно алкалоиды спорыньи и триптаны. Триптаны были первыми препаратами, созданными специально для лечения мигрени; их начали разрабатывать еще в далеком 1972 году. Уже тогда было известно, что алкалоид спорыньи эрготамин способен уменьшить приступы мигрени, что связывали с его сосудосуживающим действием [16]. Этот препарат оставался единственным специфичным средством лечения мигрени, пока в 1991 году рациональный поиск не привел, наконец, к появлению суматриптана — первого препарата нового класса, который действует схожим с эрготамином образом, однако более эффективен и безопасен (рис. 2) [16].
В отличие от своего знаменитого производного — ЛСД, — сам эрготамин не обладает галлюциногенными свойствами.
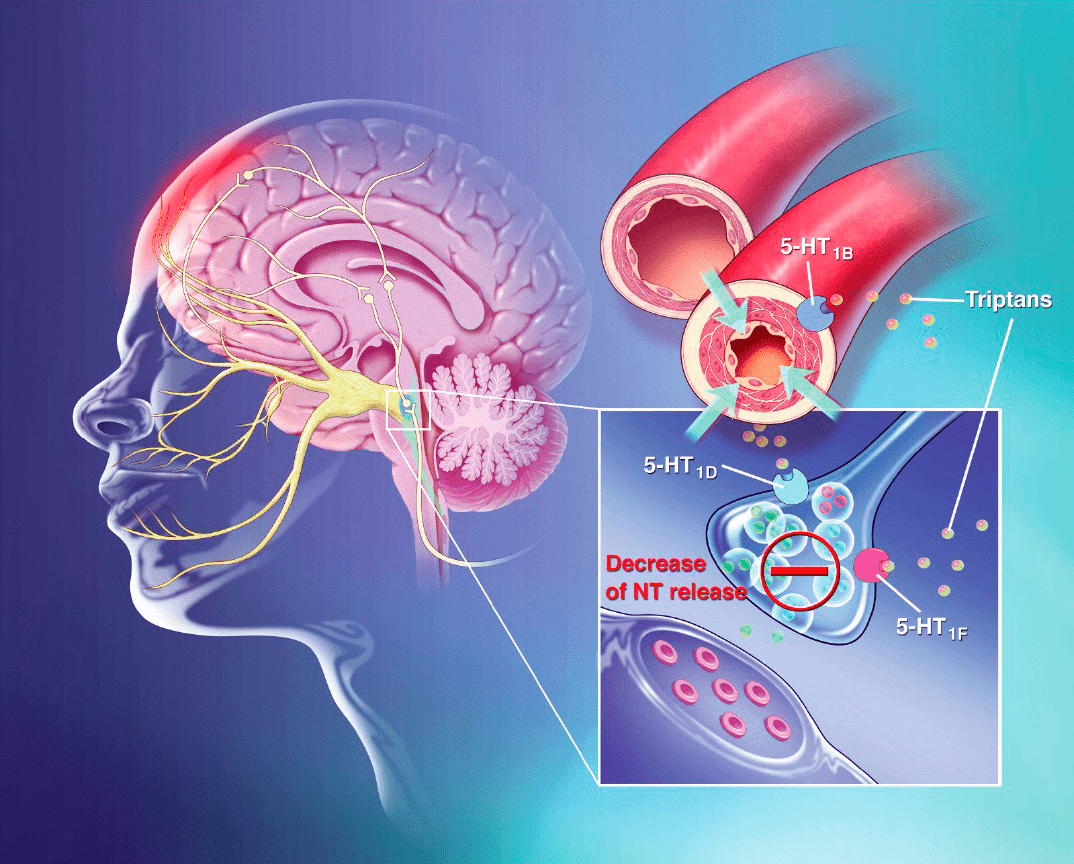
Рисунок 2. Триптаны — лекарства, применяемые для облегчения мигрени, — селективные агонисты серотониновых рецепторов. Они связываются с определенными подтипами таких рецепторов (5HT1B, 5HT1D и 5HT1F) и активируют их. Это приводит к ингибированию выделения нейромедиаторов из пресинаптической мембраны окончаний тройничного нерва (показан желтым цветом), располагающихся в сосудах головы. При этом ингибируется и выделение уже упомянутого CGRP — ключевого нейромедиатора, вызывающего мигрень. Этот «нейронный» механизм действия, как считается, блокирует основное патологическое звено в развитии мигрени. Известно также, что прием триптанов избирательно сужает сосуды твердой мозговой оболочки, снижает проницаемость сосудистой стенки и уменьшает отек. Так или иначе, эти лекарства эффективны — они уменьшают воспаление и боль, а также интенсивность сопутствующих симптомов мигрени [17]. Похожим образом действуют и алкалоиды спорыньи эрготамин и дигидроэрготамин, правда, они менее селективны — могут связываться с дофаминовыми и адренорецепторами, из-за чего их эффективность и безопасность ниже.
Однако несмотря на хороший профиль эффективности и безопасности, триптаны теоретически могут быть опасны для пациентов с ишемической болезнью сердца из-за своего сосудосуживающего действия, что сдерживает их широкое назначение в качестве терапии при мигрени [16].
Профилактическая терапия
Медикаментозная профилактика показана, когда мигрени регулярны (более 2–3 раз в месяц), и надо сказать, что сегодня такая терапия не совсем безопасна и эффективна: ее связывают со значительными побочными эффектами и развитием быстрой толерантности к лечению (тахифилаксией) [14]. При этом используют несколько классов лекарств, изначально разработанных для других показаний, и пока что во многом с неясным механизмом действия при мигрени. Из этих лекарств можно отметить: трициклические антидепрессанты, противоэпилептические препараты, бета-блокаторы, блокаторы кальциевых каналов, ингибиторы АПФ и некоторые другие [14], [19].
Кстати, о многих перечисленных лекарствах, их прямых показаниях, истории появления и механизме действия можно прочитать в первой статье нашего цикла «Три поколения лекарств» [1].
Таргетная терапия мигрени: решение проблемы?
Поскольку мигрень — хроническое заболевание, а эффективность и безопасность используемых для профилактики препаратов оставляет желать лучшего, очевидно, что в этой области есть неудовлетворенная потребность; при этом специально разработанных для этого показания новых лекарств существует немного [14].
Прорывом сегодня могут похвастаться Amgen и Novartis, получившие в мае 2018 года одобрение на применение таргетного препарата «Аймовиг» (антитела erenumab) для профилактики мигрени у взрослых пациентов [20]. Это первое появившееся на рынке полностью человеческое антитело, профилактическое действие которого обусловлено связыванием и блокированием рецептора CGRP, роль которого в развитии мигрени считается критически важной (рис. 3).

Рисунок 3. «Аймовиг» специфически связывается с CGRP-рецептором, предотвращая связывание с ним CGRP. Связывание CGRP со своим рецептором в молекулярный комплекс (на рисунке слева) приводит к передаче ассоциированных с мигренью болевых сигналов. У людей с мигренью уровни CGRP повышены при болевом приступе и возвращаются к нормальному уровню, когда мигренозная боль отступает.
«Аймовиг» был одобрен после трех серий клинических испытаний, результаты которых хоть и несколько разнились, но были сходны в одном: препарат показывал достоверное снижение числа дней с приступами и общей длительности мигренозной боли. При этом в испытаниях фазы III у 50% пациентов, принимавших по 140 мг «Аймовига», число болезненных дней снизилось в сравнении с плацебо аж вдвое, а безопасность и переносимость препарата оказалась как раз-таки вполне подобной плацебо [21], [22]. Такие результаты весьма обнадеживают, и очевидно, что хоть «Аймовиг» и не является панацеей, его применение определенно изменит к лучшему жизнь пациентов, страдающих частыми и тяжелыми формами мигрени.
«Аймовиг» и конкуренты
Надо сказать, что в поле таргетной противомигренозной терапии у Novartis и Amgen уже появились серьезные конкуренты: Eli Lilly выпустила Emgality, а Teva Pharmaceutical — Ajovy. Эти препараты — гуманизированные моноклональные антитела, нацеленные на лиганд, а не на рецептор CGRP, и этим отличаются от «Аймовига», уступая последнему также как минимум в переносимости. При применении Ajovy 43–45% пациентов столкнулись с болью, покраснениями и зудом в месте инъекции, при использовании Emgality — 18% больных испытали подобные симптомы, а «Аймовиг» вызвал такие реакции только в 5–6% случаев. При этом «Аймовиг» еще и удобнее для использования, поскольку из трех перечисленных препаратов только он поставляется в виде автоинъектора — устройства, напоминающего инсулиновую шприц-ручку, — пользоваться которым надо лишь раз в месяц. Перечисленные преимущества, вкупе с тем, что «Аймовиг» стал первым таргетным препаратом для лечения мигрени и сразу же занял на рынке пустующую нишу, скорее всего обеспечат ему светлое финансовое будущее: по прогнозам экспертов, его доля на рынке в 2024 году составит $2 млрд, в то время как прогнозируемые доли конкурентов приблизительно вдвое меньше [20].
Успеху «Аймовига», по всей видимости, не сможет помешать даже крайне высокая цена ($575 в месяц по прайс-листу Amgen — правда, в США у многих пациентов препарат покрывается страховкой), которую, кстати, некоторые эксперты считают неразумной [11]. Компания проводит исследование «Аймовига» и в России, но когда препарат появится на рынке, сколько будет стоить и кем оплачиваться — пока неизвестно.
Заключение
Мигрень сегодня — серьезнейшая проблема: эта болезнь нарушает трудоспособность и снижает качество жизни огромного числа людей во всем мире. При этом ее лечение остается непростой задачей: длительное изучение болезни и испытания множества лекарств и нефармакологических средств лечения пока не привело к победе над недугом. Однако появление на рынке современных таргетных препаратов уже вывело лечение многих болезней на совершенно новый уровень [23], и потому создание точечно действующего лекарства против мигрени — определенно, шаг в верном направлении.
«Аймовиг» уже сейчас улучшает лечение мигрени, а вот смогут ли будущие препараты насовсем избавить человечество от этого хронического заболевания, покажет только время…
- Три поколения лекарств;
- Поиск лекарственных мишеней;
- Саноева М.Ж. и Саидвалиев Ф.С. (2016). Мигрень — вчера, сегодня, завтра. Современный взгляд на проблему. «Международный неврологический журнал». 8, 72–78;
- How a migraine happens. Johns Hopkins Medicine;
- Migraine headaches. (2018). WebMD;
- Paul L. Durham. (2006). Calcitonin Gene-Related Peptide (CGRP) and Migraine. Headache. 46, S3-S8;
- What to know about the new anti CGRP migraine treatment options. (2018). American Migraine Foundation;
- Silberstein S.D. (2016). Мигрень. Справочник MSD;
- Migraine triggers: your personal checklist. (2019). WebMD;
- Русакова Е. (2018). FDA одобрило препарат для предотвращения мигрени. N+1;
- Kolata G. (2018). F.D.A. approves first drug designed to prevent migraines. The New York Times;
- Theo Vos, Amanuel Alemu Abajobir, Kalkidan Hassen Abate, Cristiana Abbafati, Kaja M Abbas, et. al.. (2017). Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. The Lancet. 390, 1211-1259;
- Francesca Puledda, Kevin Shields. (2018). Non-Pharmacological Approaches for Migraine. Neurotherapeutics. 15, 336-345;
- Doodipala Samba Reddy. (2013). The pathophysiological and pharmacological basis of current drug treatment of migraine headache. Expert Review of Clinical Pharmacology. 6, 271-288;
- Ogbru A. and Ogbru O. Prescription migraine medications. RxList;
- Boyce S., Ali Z., Hill R.G. (2001). New developments in analgesia. Drug Discovery World;
- Азимова Ю.Э. (2017). Триптаны: эра специфического лечения мигрени. «Нервные болезни». 1, 10–14;
- Ameri M. and Lewis H. (2018). The evolution of transdermal drug delivery and treating migraine. Drug Discovery World;
- Migraine medications. (2013). TMedWeb;
- Дмитриев Р. (2019). «Аймовиг» превратит хроническую мигрень в эпизодическую. «Мосмедпрепараты»;
- Aimovig (erenumab) for the treatment of episodic migraine. Clinical Trials Arena;
- Хоружая А. (2018). Новый препарат против мигрени выходит в продажу. «Нейроновости»;
- Таргетная терапия — прицельный удар по болезни.
Дата публикации 11 декабря 2017Обновлено 13 октября 2023
Определение болезни. Причины заболевания
Мигрень (Migraine) — это заболевание, проявляющееся приступами тяжёлых головных болей. Зачастую боль односторонняя, пульсирующая, усиливается при физической нагрузке и может сопровождаться тошнотой и повышенной чувствительностью к свету, звуку и запахам.

Мигрень
Около 25 % пациентов c мигренью сталкиваются с неврологическими нарушениями, предшествующими приступам, которые называют аурой. Предвестники мигрени длятся от нескольких минут до часа. В этот период у человека может нарушаться равновесие, чувствительность, координация движений, речь и зрение. Мигрень обычно начинается в период полового созревания и ослабевает после 50 лет [11].
Снижение качества жизни при мигрени наблюдается не только во время приступа головной боли, но и в периоды между приступами.
Что такое мигрень напряжения
«Мигрень напряжения» — неправильный термин, который иногда употребляют для обозначения головных болей напряжения. Головные боли напряжения связаны со стрессом или скелетно-мышечными проблемами шеи. Для этого типа головной боли характерна сдавливающая или сжимающая боль, как от тугой повязки вокруг головы. Боль может начинаться с шеи или распространяется на неё [13].
В некоторых источниках выделяют гормональную и шейную мигрени. В научной литературе и клинической практике эти термины не используются.
Распространённость мигрени
Распространённость мигрени в популяции составляет около 15 % [12]. Мигренью страдает примерно в два раза больше женщин, чем мужчин — это объясняется гормональными факторами [13]. Пик заболеваемости приходится на третье десятилетие жизни. Почти 40 % пациентов испытывают тяжёлые приступы мигрени, более половины — средней тяжести и только у 10 % пациентов мигрень протекает в лёгкой форме [3].
У многих пациентов мигрени сопутствуют другие заболевания, такие как:
- депрессия;
- тревога;
- инсульт;
- синдром раздражённого кишечника;
- эпилепсия;
- гипертония.
Эти заболевания при мигрени возникают чаще, чем в популяции в целом.
Причины мигрени
Для мигрени характерна наследственная природа расстройства — близкие родственники многих пациентов также страдают от головных болей [6].
Факторы, провоцирующие приступы мигрени [15][16]
| Факторы | Описание |
|---|---|
| Психологические | — стрессы; — позитивные и негативные эмоции; — перепады настроения |
| Гормональные | — менструация; — овуляция |
| Окружающей среды | — яркий свет; — громкий шум; — сильные или резкие запахи (духи, курение, моющие средства); — погодные условия (ветер, изменения погоды, сильная жара/холод) |
| Продукты питания, диета, напитки | — алкоголь; — шоколад; — сыры; — помидоры; — киви; — орехи; — лук; — чеснок; — продукты, содержащие глутамат |
| Лекарственные препараты | — резерпин; — нитроглицерин; — эстрогены |
| Другие | — недосыпание или пересыпание; — голод; — гипогликемия; — гипертермия; — усталость; — авиаперелёты |
У каждого пациента приступ мигрени может провоцировать свой индивидуальный набор факторов.
Психологические причины мигрени
Причина мигрени в большинстве случаев наследственная и связана с нарушением регуляции тонуса мозговых сосудов и повышенной возбудимостью нейронов коры головного мозга. Следует помнить, что наследуется не сама мигрень, а патологическая особенность реагирования центральной нервной и сосудистой системы на определённые типы раздражителей [15]. Психологические причины (стресс и тревога, усталость, депрессия) могут вызывать мигренозный приступ, выступая триггерами, провоцирующими проявление наследственного заболевания [14].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы мигрени
Симптомы мигрени различаются в зависимости от фазы приступа:
- Продромальная фаза (4-48 часов). Пациенты чувствуют слабость, у них ухудшается концентрация внимания, появляется раздражительность, беспокойство, зевота, повышается аппетит, снижается температура кожных покровов.
- Аура (5-60 минут). Аура проявляется в виде зрительных, сенсорных и эмоциональных нарушений. Эта фаза возникает не у всех пациентов.
- Болевая фаза (4-72 часа). Характеризуется пульсирующей головной болью и может сопровождаться тошнотой, рвотой, слабостью, непереносимостью звуков, запахов и света.
- Постдрома (24-48 часов). Выражается слабостью, тяжестью в голове, когнитивными и эмоциональными нарушениями, диареей, зевотой.

Фазы приступа мигрени
Виды аур при мигрени
Все нарушения, возникающие в период ауры, полностью обратимы.
Ауры и их характеристики
| Типы ауры | Характеристика |
|---|---|
| Типичная | 1. Зрительные нарушения: позитивные симптомы (мерцающие пятна, вспышки света или полосы, зигзагообразная линия) и негативные симптомы (выпадение полей зрения, слепые пятна). 2. Сенсорные: ощущение покалывания, снижение чувствительности, онемение. 3. Речевые: от затруднения в подборе слов до отчётливой перестановки слов, их замены, замены слогов и букв, в результате чего речь утрачивает смысл |
| Двигательная | К симптомам типичной ауры может добавляться полное или частичное снижение силы с одной стороны тела |
| Стволовая (базилярная) | Проявлениям типичной ауры могут сопутствовать два или более стволовых симптомов: нарушение артикуляции, головокружение, шум в ушах, снижение слуха, двоение, зрительные нарушения обоих глаз, нарушение согласованности движений, нарушение сознания, чувство покалывания, «ползанья мурашек” |
| Ретинальная | Односторонние (на один глаз) зрительные позитивные или негативные нарушения, либо их сочетание |
Патогенез мигрени
Мигрень — это сложное расстройство мозга, механизмы которого активно изучаются. Мигрень возникает у пациентов, нервная система которых более чувствительна по сравнению с другими людьми. У таких людей нервные клетки головного мозга легко стимулируются, вырабатывая электрическую активность.
Возбуждённые нервные клетки активируют тройничный нерв. При стимуляции тройничного нерва высвобождаются вещества, вызывающие болезненное воспаление в кровеносных сосудах головного мозга, а также в слоях тканей, покрывающих головной мозг. К таким веществам относится нейромедиатор CGRP — пептид, сильно расширяющий сосуды, вызывая локальный отёк, который привлекает клетки, участвующие в процессе воспаления. Провоспалительные молекулы стимулируют болевые окончания мозговых оболочек, что приводит к возникновению пульсирующей головной боли, рвоты, тошноты и повышенной чувствительности к свету и звуку [11].

Патогенез мигрени
Также существует гипотеза, что к мигрени приводит дисбаланс химических веществ в мозге, включая серотонин, который регулирует болевые ощущения [24].
Патологическое возбуждение нервных клеток, запускающее мигрень, связано с наследственностью и физиологией, однако его причины полностью не определены до сих пор.
Классификация и стадии развития мигрени
Мигрень включена в Международную классификацию расстройств, сопровождающихся головной и лицевой болью (МКГБ-3) третьего пересмотра (2018 г.).
Врачу общей практики достаточно поставить диагноз на первом уровне, т. е. диагностировать мигрень.
Неврологи детализируют диагноз до второго и третьего уровня:
| Форма мигрени | Характерные особенности |
|---|---|
| 1. Мигрень без ауры | Встречается в 75 % случаев. Состоит из трёх фаз: 1. Продромальная. За несколько часов до боли проявляется сменой настроения, сонливостью, изменением аппетита, повышенной чувствительностью к внешним раздражителям (свету, запаху, шуму). Эта стадия может отсутствовать, и тогда приступ начинается сразу со второй фазы. 2. Болевая. Пульсирующая боль в лобно-глазнично-височной области продолжительностью 4-72 часов с тошнотой, рвотой, бледностью. 3. Восстановительная. Повышенная утомляемость, плохой аппетит. Постепенное восстановление нормального самочувствия. Длительность несколько часов или дней |
| 2. Мигрень с аурой (классическая мигрень) | Встречается в 25-30 % случаев. Состоит из пяти фаз: 1. Продромальная. Идентична первой фазе мигрени без ауры. 2. Аура. Комплекс различных очаговых неврологических симптомов, связанных с непродолжительным снижением мозгового кровотока, не более 60 минут (различаются в зависимости от формы мигрени). 3. Болевая. Классическая гемикрания (боль в половине головы). В некоторых случаях может отсутствовать (аура без головной боли). 4. Разрешения. Уменьшение боли, рвоты и тошноты, глубокий сон. 5. Восстановительная. Нормализация самочувствия |
| 2.1. Мигрень с типичной аурой | Кроме возможной гемикрании отмечаются полностью проходящие нарушения: зрительные (на оба глаза), сенсорные (с одной стороны) или расстройства речи. Аура может сочетаться с болью в половине головы или быть изолированной, без головной боли |
| 2.2. Мигрень со стволовой аурой | Кроме классической гемикрании имеется полностью проходящая стволовая симптоматика (двоение в глазах, нарушение координации, двухсторонние сенсорные нарушения и т. д.) |
| 2.3. Гемиплегическая мигрень | Во время или после приступа развивается парез (снижение силы) в конечностях с одной стороны. Характерны обратимые зрительные, чувствительные, речевые симптомы продолжительностью 5-60 минут, двигательные нарушения до 72 часов. Выделяют семейную (приступы мигрени должны быть хотя бы у одного родственника первой или второй линии родства) и спорадическую (отсутствие данных о приступах мигрени у родственников) гемиплегическую мигрень |
| 2.4. Ретинальная мигрень | Помимо гемикрании, характерны полностью обратимые монокулярные (на один глаз в отличии от типичной зрительной ауры) зрительные нарушения. |
| 3. Хроническая мигрень | Приступы головной боли возникают ≥ 15 раз в месяц. Характерно появление нетипичной для мигрени головной боли, появляющейся в межприступный период |
Диагноз «возможная мигрень» ставится, когда требуется дальнейшее обследование и наблюдение.
Также отдельно выделяют эпизодические синдромы детства, которые могут сочетаться с мигренью:
Повторяющиеся желудочно-кишечные нарушения:
- Синдром циклических рвот. Эпизоды тошноты и рвоты до пяти суток не реже четырёх раз в час; другие заболевания ЖКТ при этом отсутствуют, между приступами пациент здоров.
- Абдоминальная мигрень. Тупая боль в животе вокруг пупка или по средней линии или нелокализуемая. Боль умеренная или высокой интенсивности продолжительностью до 72 часов. Боль сопровождается двумя или более симптомами: анорексией, тошнотой, рвотой, бледностью. Патологии ЖКТ при этом не выявлены.
Доброкачественное пароксизмальное головокружение. Эпизоды внезапного тяжёлого головокружения от нескольких часов до суток без других неврологических нарушений и при нормальном слухе, подтверждённом аудиометрией.
Доброкачественный пароксизмальный тортиколис. Приступы кривошеи от нескольких дней до нескольких недель, сопровождаются бледностью, беспокойством, тошнотой. Чаще возникают у детей в первый год жизни и может трансформироваться в доброкачественное позиционное головокружение [22].

Кривошея врождённая
Глазная мигрень (офтальмическая форма мигрени) — устаревшее понятие, особенность этой формы заключается в зрительной ауре. Такая аура встречается чаще всего и является типичной, то есть эта форма мигрени является одним из вариантов простой мигрени с аурой [14].
При базилярной мигрени возникают сочетание головокружения, нарушение согласованности движений различных мышц, ограничение полей зрения, чувствительных нарушений, очаговой слабости и изменения состояния сознания.
Хроническая мигрень — впервые выделена в мировой классификации болезни в 2004 г. До этого хроническую форму мигрени называли «трансформированной мигренью» или «хронической смешанной головной болью». Общая распространённость хронической мигрени в нашей стране составляет 6,8 %. Средний возраст начала заболевания 40-49 лет [19]. Хронической мигрени предшествует эпизодическая мигрень, проявляющаяся с детства или юношества типичными мигренозными приступами.
Было бы логично считать хроническую мигрень осложнением или этапом развития мигрени, но в Международной классификации болезней 10-го пересмотра хроническая мигрень выделена отдельно от осложнений мигрени и без связи с остальными формами. Однако в источниках иногда и встречается термин «эпизодическая мигрень», к которому относят все формы мигрени с периодическими приступами.
С течением времени количество мигренозных приступов увеличивается, затем в межприступный период появляются боли, похожие на головные боли напряжения. Одновременно снижается интенсивность мигренозных болей и сопровождающих их вегетативных симптомов (тошноты, рвоты, свето- и звукобоязни), но увеличивается общее количество дней с головной болью. Головная боль теряет типичный мигренозной “рисунок”, обретает двухсторонний сжимающий характер (черты головной боли напряжения) и за несколько лет формируется хроническая мигрень [20].
Осложнения мигрени
Осложнения мигрени встречаются достаточно редко. К возможным осложнениям относят зрительную ауру в течение нескольких часов, тревогу пациента, мигренозный статус, эпилептический припадок и мигренозный инсульт.
Какими могут быть последствия мигрени
«Мигренозный инсульт» — термин, принятый в классификации головных болей [20]. Нет достоверных указаний, подтверждающих, что именно мигрень вызывает инсульт, но есть очерченная клиническая картина мигренозного инсульта и выявлен повышенный риск инсульта у пациентов, страдающих мигренью с аурой.
Этот риск может быть связан с тремя факторами:
- Патофизиология мигрени (её причины, особенности, механизмы развития) может привести к ишемическому инсульту:
- корковая распространяющаяся депрессия, приводящая к обеднению кровоснабжения мозга, особенно задних отделов [21];
- во время приступа может возникать сужение сосудов вместо расширения;
- во время приступа из-за высвобождения фермента матриксной металлопротеиназы может нарушаться целостность гематоэнцефалического барьера.
- Инсульту и мигрени сопутствуют общие заболевания: состояния с повышенной свёртываемостью крови (гиперкоагуляцияей), эндотелиальная дисфункция, расслоение артерий, пороки сердца, антифосфолипидный синдром, синдром Снеддона, системная красная волчанка.
- Существуют генетические нарушения, способные проявляться цереброваскулярными заболеваниями с мигренозными болями: церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией, митохондриальная энцефалопатия, молочнокислый ацидоз и приступы инсульта, болезнь Моямоя [21].
Таким образом, на данный момент нет однозначного ответа, вызывает ли мигрень острое нарушение мозгового кровообращения (инсульт) или им сопутствуют одинаковые причины. Сложность состоит в недостаточном объёме исследований из-за большой редкости мигренозного инсульта (0,2-0,5 % среди всех инсультов).
Включение мигренозного инсульта в классификацию — это скорее общепринятая договорённость, основанная на неполностью доказанной теории. Хотя и описана чётко очерченная клиническая картина: продолжительность типичного приступа ауры более 60 минут с наличием очаговых нарушений, типичных для мигренозного инсульта при нейровизуализации [21].
![Нейровизуализация мигренозного инсульта [42] Нейровизуализация мигренозного инсульта [42]](https://probolezny.ru/media/bolezny/migren/nyayrovizualizaciya-migrenoznogo-insulta-42_s.jpeg)
Нейровизуализация мигренозного инсульта [42]
Кроме мигренозного инсульта встречаются следующие осложнения мигрени: мигренозный статус, продолжительная аура без инсульта, эпилептический припадок, вызванный мигренозной аурой (мигралепсия).
Осложнения мигрени возникают на фоне приступов головной боли и являются показанием к обязательной госпитализации.
Осложнения мигрени
| Осложнение | Характеристика |
|---|---|
| Мигренозный статус | Типичный приступ мигрени или несколько приступов, следующих друг за другом на протяжении более 72 часов, в том числе во время сна |
| Персистирующая аура без инсульта | Продолжительные, более одной недели, один или несколько симптомов ауры, без подтверждённого мигренозного инсульта |
| Мигренозный инсульт | На фоне приступа мигрени или при ауре, длящейся более 60 минут. Инсульт подтверждают нейровизуализацией (МРТ или КТ). Обычно неврологический дефицит соответствует характеру ауры, то есть напоминает персистирующую ауру, но с ишемическим очагом |
| Эпилептический припадок, вызванный мигренозной аурой | Припадок, возникающий во время приступа мигренозной ауры или в течении одного часа после него |
Диагностика мигрени
Диагностика мигрени основывается на сборе данных о характеристиках головной боли и сопутствующих симптомов.
Опрос
Симптом головной боли встречается при множестве заболеваний. При этом у одного пациента может быть одновременно несколько вариантов головной боли. Наиболее частое сочетание — мигрень и головная боль напряжения (ГБН). Для выявления мигрени применяют тест из нескольких простых вопросов:
- Сопровождалась ли головная боль за последние три месяца тошнотой или рвотой?
- Сопровождалась ли головная боль за последние три месяца непереносимостью света или звуков?
- Ограничивала ли головная боль работоспособность, учёбу или повседневные дела как минимум на один день?
При положительных ответах более чем на два вопроса пациенту ставят диагноз «мигрень».
В дальнейшем невролог уточняет диагноз согласно критериям МКГБ.
Какие вопросы задаст врач
На приёме врач-невролог может уточнить:
- где возникает боль и куда распространяется;
- в течение какого времени боль нарастает и как долго длится;
- возвращается ли боль после стихания;
- нарушается ли зрение во время приступа;
- возникает ли тошнота и рвота;
- повышается ли чувствительность к свету и звукам;
- возникает ли дискомфорт при движении глаз;
- какие факторы провоцируют приступы (стрессы, менструации, изменения режима сна, сильные запахи);
- в каком возрасте началась болезнь — мигрень дебютирует в детском или подростковом возрасте, головные боли после 50 лет, как правило, являются признаками артериальной гипертензии и атеросклероза;
- как пациент ведёт себя во время приступа — мигрень заставляет прилечь, выключить свет, приложить холод ко лбу.
Осмотр
Осмотр пациента неврологом при мигрени в большинстве случаев не выявляет нарушений. Наличие симптомов очаговой патологии — повод для дальнейшего обследования. К таким симптомам относятся: неустойчивость при ходьбе, параличи, судороги пальцев рук или ног, нарушения чувствительности, затруднение пассивных движений в конечностях и др. Для исключения гигантоклеточного артериита проводят пальпацию височных артерий.
Боль при мигрени
Ведущей характеристикой боли при мигрени является пульсирующий характер с усилением в момент сокращения сердца. Половина пациентов отмечает пульсацию в период приступа, остальные — замечают пульсирующий компонент при ходьбе, кашле или чихании. Пульсация — это ключевой фактор, разграничивающий мигрень и головную боль напряжения.
Определение интенсивности боли субъективно, однако при мигрени пациенты чаще оценивают боль от 5 до 10 баллов. При ГБН — редко более 5 баллов.

Шкала боли
Нейровизуализация
Большинство инструментальных методов (электроэнцефалография, ультразвуковая допплерография и дуплексное сканирование головы и шеи, рентгенография черепа, магнитно-резонансная томография, компьютерная томография) при мигрени неинформативны. Их проведение нецелесообразно, поскольку эти методы обычно не выявляет специфические для мигрени изменения.
При подозрении на вторичный характер болей, вызванных другими заболеваниями, потребуются методы нейровизуализации. Выбор метода основан на предполагаемом диагнозе. При сосудистой патологии мозга или подозрении на опухоль предпочтительна магнитно-резонансная томография (МРТ).
В ноябре 2022 года исследователи впервые обнаружили признаки мигрени на МРТ. У испытуемых были выявлены увеличенные периваскулярные пространства — заполненные жидкостью промежутки, окружающие кровеносные сосуды головного мозга. Чаще всего они расположены в базальных ганглиях, белом веществе и вдоль зрительного тракта. Исследование проведено с помощью с МРТ разрешением 7 Т. Но пока неизвестно, влияют ли эти изменения на развитие мигрени или являются её следствием [39].
Лечение мигрени
Избавление от боли при мигрени — сложная комплексная задача, требующая не только медикаментозной терапии, но и коррекции образа жизни и немедикаментозного лечения.
Лечение мигрени включает:
- Коррекцию образа жизни, информирование пациента о природе заболевания, поведенческая терапия.
- Лечение приступов — направлено на снятие отдельного мигренозного приступа, может применяться в моноварианте, если приступы редки.
- Профилактическое лечение — назначают по просьбе пациента или при учащении приступов и увеличении их выраженности.
Как избавиться от боли при мигрени
Как правило, пациент с мигренью самостоятельно начинает принимать простые или комбинированные анальгетики или НПВП до обращения к неврологу. В таком случае необходимо придерживаться терапевтических доз препаратов, избегать лекарств, содержащих кофеин и кодеин, из-за высокого риска формирования зависимости с синдромом отмены. Злоупотребление такими препаратами может вызвать присоединение хронической ежедневной головной боли, что значительно осложнит дальнейшее лечение.
Препараты для лечения приступов мигрени
| Группа препаратов | Перечень основных препаратов | Комментарий |
|---|---|---|
| Простые анальгетики, НПВС (нестероидные противовоспалительные средства) | Ацетилсалициловая кислота, ибупрофен, индометацин, напроксен, диклофенак, парацетамол | Хорошо помогают при лёгких приступах и средней тяжести |
| Противорвотные | Метоклопрамид, домперидон, хлорпромазин (аминазин) | Используются при сопутствующей приступу рвоте, при лёгких приступах могут самостоятельно оказывать противомигренозный эффект. Аминазин применяется редко — при неукротимой рвоте и сопутствующих психических нарушениях |
| Триптаны (селективные агонисты серотониновых рецепторов типа 5НТ1) | Суматриптан, золмитриптан, наратриптан, ризатриптан, элетриптан | Применяются при неэффективности анальгетиков и НПВС, возможен совместный приём. Противопоказан одновременный приём с антидепрессантами и производными эрготамина |
| Наркотические анальгетики | Кодеин, трамадол | Применяют при тяжёлых приступах и отсутствии эффекта от других препаратов. Есть риск привыкания и развития зависимости |
| Комбинированные препараты | Андипал, пенталгин, спазмалгон, цитрамон | Их нет в современных рекомендациях в связи с риском возникновения абузусной головной боли. Такую боль вызывают обезболивающие, если их пить слишком часто. Однако комбинированные препараты иногда используются при выраженных приступах |
Специализированными препаратами для лечения мигрени являются триптаны. Они связываются с серотониновыми рецепторами и активируют их. При этом подавляется выделение ключевого нейромедиатора CGRP, связанного с развитием мигрени. Этот механизм блокирует основное патологическое звено в развитии мигрени. Приём триптанов избирательно сужает сосуды твёрдой мозговой оболочки, снижает проницаемость сосудистой стенки и уменьшают воспаление и боль, а также интенсивность сопутствующих симптомов мигрени.

Воздействие триптанов на серотониновые рецепторы
Существует несколько видов триптанов, подбор препарата осуществляет врач-невролог индвидуально.
Основные принципы приёма триптанов:
- Врачу следует обучить пациента различать разные виды головной боли и идентифицировать мигрень.
- Чем раньше пациент принимает препарат, тем более вероятно, что он подействует. Лекарство, принятое в первые минуты приступа, эффективно примерно в 80 % случаев. Принятый же через два часа от начала приступа триптан эффективен в 20 % случаев.
- В момент приступа мигрени происходит паралич желудочно-кишечного тракта, из-за чего препараты плохо всасываются. Поэтому их рекомендуют принимать совместно с прокинетиками — лекарствами, улучшающими моторику желудка, двенадцатиперстной кишки, а в некоторых случаях тонкой и даже толстой кишки.
- Отсутствие эффекта после первого приёма препарата не говорит о его неэффективности. Необходимо принимать препарат ещё в течение трёх приступов.
В 2023 году американские исследователи изучили данные 278 тысяч пользователей, отмечавших в приложении Migraine Buddy приступы мигрени. Всего было проанализировано больше 3 млн приступов, на основании чего учёные определили самые эффективные группы лекарств от мигрени. Ими оказались триптаны, алколоиды спорыньи и противорвотные препараты. НПВП и комбинированные анальгетики помогали хуже [41].
Какие ещё лекарства помогают в лечении мигрени
По просьбе пациента или в случае учащения приступов и увеличения их выраженности может быть назначено профилактическое лечение.
Препараты для профилактики приступов мигрени
| Группа препаратов | Перечень основных препаратов | Комментарий |
|---|---|---|
| Моно и комбинированные препараты преимущественно сосудистого действия. | — Вазобрал(α-дигидроэргокриптина мезилат, кофеин). — Беллатаминал — Пикамилон — Ницерголин |
Сосудорасширяющее средство, в инструкции показание к приёму при мигрени отсутствует, но препарат хорошо уряжает приступы, противопоказан при изменениях клапанов сердца. Не рекомендован к долгому приёму в связи с риском развития абузусной головной боли, по инструкции может назначаться до трёх месяцев Относят к седативным средствам. Благодаря эрготамину воздействует сосуды и может применяться при мигрени. Ноотропное средство, оказывает влияние на сосуды головного мозга по инструкции может применяться в комплексном лечении мигрени Альфа-адреноблокатор, может применяться для профилактики мигрени. В связи с хорошим профилем безопасности возможен длительный приём |
| Бета-адреноблокаторы | Пропранолол, метапролол, атенолол, тимолол | Показан к применению при наличии сопутствующих заболеваний: гипертонии, нарушений ритма, стенокардии, тревожного расстройства. Противопоказан при пониженном давлении, часто наблюдаемом при мигрени, редком пульсе (брадикардии), при сердечной недостаточности |
| Антогонисты рецепторов ангиотензина 2 типа | Кандесартан | В отличии от бета-адреноблокаторов может использоваться при застойной сердечной недостаточности и брадикардии, в сочетании с мигренью и гипертонической болезнью |
| Противосудорожные препараты (антиконвульсанты) | Вальпроевая кислота, топирамат | Снижают корковую возбудимость, предотвращают мигренозные приступы. Необходимо титрование дозы (медленное повышение под наблюдением). Топирамат так же используется при хронической мигрени. |
| Антидепрессанты | Амитриптилин, венлафаксин | Применяются как средства второго выбора при профилактике мигрени. Повышает болевой порог, обладает собственной обезболивающей активностью. Анальгетический эффект достигается раньше и в меньших дозах, чем антидепрессивный. Может применяться при депрессии, сопутствующей тяжёлым и частым приступам мигрени |
| Ботулинический токсин типа А | Онаботулотоксин типа А | Рекомендован для лечения хронической мигрени. Применяется в форме инъекций в определённые мышцы лица и шеи. Имеет богатый спектр побочных эффектов. Используется только сертифицированным в данной области специалистом |
| Стеройдные гормоны | Преднизолон, дексаметазон | Применяются в составе комплексной терапии при тяжёлой мигрени, чаще в условиях стационара. Эффективность в полной мере не исследована |
| Моноклональные антитела | Эренумаб (Иринэкс в России, Aimovig в зарубежных странах), Фреманезумаб (Аджови, Ajovy), Галканезумаб (Эмгалити, Emgality) и Эптинезумаб (Vyepti), блокаторы рецептора кальцитонин-ген-родственного пептида (CGRP). | Высокоэффективны для профилактики мигрени, долгосрочная безопасность применения пока изучена недостаточно. Из минусов — высокая рыночна |
В конце сентября 2021 года FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов) одобрило новый препарат для лечения мигрени — Qulipta (Атогепант). Он нацелен на нейропептид CGRP, который повышается при мигрени и рассматривается как основной биомаркер болезни [39].
Немедикаментозные методы лечения мигрени
В качестве немедикаментозных методов лечения применяется биологическая обратная связь (БОС) — компьютерный метод саморегуляции, а также методы транскраниальной электростимуляции, гипербарическая оксигенация и другие варианты индивидуально подобранной физиотерапии. Эффективность этих методов исследована недостаточно и подвергается сомнению.
Стоит ли использовать народные средства лечения мигрени
Согласно определению ВОЗ, «народная медицина представляет собой общий итог накопленных знаний, верований и навыков, основанных на теории, убеждениях и опыте коренных народов и представителей различных культур, независимо от того, можем мы их объяснить или нет, которые используются для поддержания здоровья, а также для профилактики, диагностики и улучшения состояния при физических и психических расстройствах» [25].
Когда речь идёт о вере и традициях, сложно говорить об их научной доказательности. Наиболее близка к понятию народной медицины фитотерапия — лечение с помощью растительных средств, в составе которых содержатся лекарственные вещества. Однако большие и хорошо контролируемые исследования, доказывающие эффективность фитотерапии, не проводились.
Существуют отдельные пилотные исследования, свидетельствующие об эффективности некоторых растительных средств:
- Масло лаванды, перечной мяты, базилика, аниса. Показали эффективность в ослаблении приступов мигрени [34][35][36].
- Белокопытник (Petasites hybridus). Способен снизить частоту и тяжесть приступов мигрени [27].
- Конопля и грибы рода Psilocybe. Показали эффективность при мигрени [28][29]. Однако их применение противоречит законодательству РФ.
- Экстракт коры ивы. Содержит обезболивающее вещество — ацетилсалициловую кислоту, поэтому может быть эффективным при мигрени.
- Имбирь. Имбирный порошок показал эффективность и хорошую переносимость при мигрени [30].
- Кофеин в составе кофе, чая, мате. Показал эффективность в сочетании с парацетамолом и суматриптаном [31].
- Кориандр. Сироп кориандра показал эффективность в уменьшении продолжительности и частоты приступов мигрени и ослабления боли [32].
- Корень Донг-кай (Angelica sinensis). Способен облегчить симптомы мигрени [33].
- Валериана. Доказательств того, что валериана объективно помогает при мигрени, нет. Однако благодаря её успокаивающему и снотворному действию, возможен положительный эффект при приступах мигрени.
- Пиретрум (Tanacetum parthenium). Данных, доказывающих эффективность в сравнении с плацебо, недостаточно [26].
- Розмарин, липа, черенки сырого картофеля, жимолость, хрен, коровяк, тысячелистник обыкновенный, тиберри, сушёные черешни, алекост, бананы, шпинат, белок лосося, арбуз, хмель обыкновенный, бетони, эводия. Доказательств эффективности недостаточно.
К использованию народных средств при мигрени следует относиться критически. Причина этого в недоказанности и противоречивости данных, а также в том, что большая часть исследований проведена в государствах, где требования к клиническим испытаниям ниже, чем в США и странах ЕС.
Особенно осторожными с применением фитотерапии следует быть при средне-тяжёлой и тяжёлой выраженности приступов и при осложнённой мигрени.
Как лечить мигрень при беременности
Особенности лечения мигрени у беременных:
- Проводится полноценное обследование для исключения вторичного характера заболевания.
- Предпочтение отдаётся немедикаментозным методам:
- поведенческие рекомендации — коррекция режима труда и отдыха, избегание стрессов, ведение дневника головной боли для выявления и исключения триггеров мигрени;
- применяются методы, которые при лечении мигрени не у беременных используются не так часто в связи с недоказанностью их эффективности: психотерапия, биологическая обратная связь [37], методы физиотерапии — транскраниальная электростимуляция, гипербарическая оксигенация (барокамера), иглорефлекостерапия, остеопатия, массаж.
Основные принципы медикаментозного лечения при беременности:
- Самостоятельный бесконтрольный приём препаратов без консультации врача недопустим.
- Любое назначение должно быть обосновано, польза должна превышать потенциальный риск.
- Предпочтение отдается терапии одним препаратом — максимально исследованным и безопасным, для быстрого прекращения приступа, в минимальной эффективной дозе. Доза может превышать средне-терапевтическую с учётом особенностей обмена веществ у беременной женщины.
- Следует избегать профилактического лечения из-за его длительности и противопоказаниях к приёму большинства препаратов. Однако профилактический приём возможен, если есть несколько показаний к назначению одного лекарственного средства, например применение бета-адереноблокаторов при аритмии, артериальной гипертензии и мигрени одновременно.
- Рекомендуется избегать назначения любых препаратов в первом триместре и за две недели до предполагаемых родов.
- При приёме препаратов необходим строгий контроль и своевременная диагностика состояния беременной женщины и плода.
По этическим причинам прямые исследования на беременных женщинах не проводились, поэтому на данный момент не существует ни одного препарата для лечения мигрени, безопасность которого была бы полностью доказана. Суматриптан — самый исследованный и безопасный из триптанов, применяемых при беременности. Приём возможен в случае, если польза превышает возможный риск [37]. При лёгких приступах мигрени используется парацетамол, при более серьёзных в первых двух семестрах — ибупрофен, для усиления эффекта может назначаться метоклопрамид. Применение перечисленных препаратов при беременности не считается полностью безопасным, их принимают под контролем врача с осторожностью и в минимальной дозировке.
Прогноз. Профилактика
Мигрень — это доброкачественное заболевание, зачастую с помощью современных препаратов удаётся добиться повышения качества жизни пациента.
Меры профилактики
- вести активный образ жизни;
- соблюдать режим сна и бодрствования;
- придерживаться назначенной врачом терапии;
- вести дневник головной боли — это поможет выявить провокаторы приступа и оценить эффективность лечения.

Бланк дневника головной боли
Наиболее частые провокаторы: стресс, пропуск приёма пищи, недостаточное потребление жидкости, менструации, приём алкоголя, употребление в пищу определённых продуктов, изменения погоды, недостаточный или избыточный сон.
Сопровождающие симптомы: тошнота, рвота, повышенная чувствительность к свету и звукам.
Берут ли с мигренью в армию
Мигрень может быть основанием для признания призывника негодным к службе в армии. Однако, в связи тем, что головная боль является субъективной жалобой, на практике признание негодным к службе в армии или отсрочка по причине мигрени предоставляется крайне редко.
В каких случаях при мигрени возможна отсрочка или признание призывника негодным к службе в армии:
- Мигрень с частыми и длительными приступами (раз в месяц или чаще, продолжительностью сутки или более), при лечении в стационаре — показание для отнесения призывника к категории «В». Категория «В» означает, что пациент освобождён от призыва в мирное время и зачислен в запас. В военное время он подлежит призыву.
- Призывник с редкими приступами мигрени может получить категорию «Г», при которой он временно не годен к военной службе. Категория «Г» означает отсрочку от призыва на 6–12 месяцев для проведения углублённого обследования и лечения.
Для принятия решения об отсрочке или признании негодным для службы в армии необходимо предоставить военной комиссии полные данные анализов и обследований, выписки из амбулаторной карты и выписные документы по данным госпитализаций с подтверждёнными диагнозами.
Дают ли инвалидность при мигрени
На практике инвалидность при мигрени даётся крайне редко. Чётких критериев для получения инвалидности при мигрени нет. Так как головная боль — субъективная жалоба, то имеются сложности с её объективизацией. Это возможно, но в условиях стационара. В связи с этими сложностями врачи обычно стараются направлять на инвалидность по любой другой сопутствующей причине.
Дают ли больничный при мигрени
При лёгких кратковременных приступах мигрени оснований для выдачи больничного листа нет. При приступах средней тяжести больничный лист выдаётся на 2—3 дня. При тяжёлых длительных приступах больные нетрудоспособны в течение 3—5 дней. В случае мигренозного статуса временная нетрудоспособность в среднем составляет 2—3 недели. Сроки временной нетрудоспособности больных с мигренозным инсультом зависят от характера нарушений (транзиторная ишемия, малый инсульт). Такие пациенты нуждаются в стационарном обследовании и лечении [38].
Теоретически получение больничного листа при мигрени возможно, но на практике терапевты зачастую не используют этот диагноз, так как потребуется дополнительная консультация невролога, а это не всегда возможно осуществить оперативно. Неврологи также предпочитают использовать, если возможно другие поводы для выдачи больничного листа, так как мигрень требует определённого наблюдения и обследования для соблюдения критериев корректной диагностики.
За дополнение статьи большое спасибо Толмачеву Алексею Юрьевичу — неврологу, функциональному диагносту, научному редактору портала «ПроБолезни».

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Содержание
- Почему возникает мигрень?
- Симптомы
- Отличие мигрени от головной боли
- Клинические рекомендации, лучшие таблетки от мигрени
- Таблетки триптаны от мигрени, список эффективных средств
- Задайте вопрос эксперту по теме статьи
- Источники
Мигрень – неврологическое заболевание, которым по статистике страдает 10-15% взрослого населения планеты. Его главным признаком являются сильные приступообразные головные боли, которые сильно снижают качество жизни пациента. Поэтому основная цель лечения – борьба с болевым синдромом и предотвращение его развития. Контролировать болезнь и жить полноценной жизнью пациентам помогают таблетки от мигрени.
Почему возникает мигрень?
Точные причины патологии до конца не установлены. Однако ученые выяснили, что важная роль в предрасположенности к болезни принадлежит наследственности. От матери ребенку передаются особенности функционирования центральной нервной системы и регуляции тонуса сосудов, которые при определенных обстоятельствах провоцируют появление головной боли. То есть, наследуется не сама мигрень, а особенности реагирования нервной и сосудистой систем на определенные раздражители.
Раздражители, провоцирующие приступ:
- психологические – слишком высокая умственная нагрузка или сильные эмоциональные потрясения;
- физиологические – изменения в гормональном балансе организма, переутомление, нарушения режима сна, голод;
- пищевые – нередко развитие болей связано с тирамином, который содержится в кофеиносодержащих напитках, темном шоколаде, копченых продуктах. Достаточно часто к приступам мигрени приводит употребление слабоалкогольных напитков;
- внешние раздражители – яркий свет, громкие звуки, запахи повышенной интенсивности, погодные условия.
Среди женщин болезнь наблюдается примерно в 2 раза чаще, нежели у мужчин. Объясняется это особенностями женского гормонального фона.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Симптомы
Основной симптом болезни – пульсирующая головная боль. Чаще всего она локализуется с одной стороны, в области лба и виска. Другие признаки болезни зависят от формы мигрени. Но наиболее часто патология проявляется:
- головная боль,
- проблемы со зрением, например, мигающие огни,
- очень чувствительны к свету, звукам и запахам,
- усталость,
- плохое самочувствие и тошнота.
Мигрень может протекать с аурой или без нее. Аура – комплекс неврологических нарушений обратимого характера, возникающих до начала приступа или одновременно с ним. В зависимости от вида ауры, у пациента наблюдаются сужение поля зрения, двоение в глазах, шум в ушах, речевые или двигательные нарушения. Длительность приступа индивидуальна – от 2-х часов до 3-х суток.
Иногда за болезнь принимают обычную головную боль. И хотя в обоих случаях болит голова, отличить мигрень достаточно просто.
Отличие мигрени от головной боли
Мигрень отличает ряд признаков. Не менее пяти приступов с симптомами:
- головная боль, длящаяся 4-72 часа без лечения или с безуспешным лечением
- минимум две характеристики боли: односторонняя, пульсирующая, умеренная или сильная, обостряется при обычной физической активности (ходьба, подъем по лестнице)
- во время приступа есть хотя бы один из дополнительных симптомов: свето— и/или звукобоязнь либо тошнота и/или рвота.
Эффективность лечения зависит от типа мигрени, симптомов, частоты и тяжести приступов, индивидуальных особенностей пациента.
Клинические рекомендации, лучшие таблетки от мигрени
Лечение направлено на борьбу с болью и профилактику приступов.
При появлении первых симптомов рекомендуется поместить больного в темную, хорошо проветриваемую комнату. Уменьшить боль помогают массаж (точечный и шейно-воротниковой зоны), холодный компресс на голову, втирание эфирных масел.
Препараты принимают уже при первых признаках ауры или головной боли. Их выбор зависит от степени выраженности приступа. При незначительной головной боли, не вызывающей ограничений в повседневной жизни, назначают простые обезболивающие (Парацетамол, Аспирин) или НПВС (нестероидные противовоспалительные средства), такие как Ибупрофен и Напроксен.
- Препарат выбора — ибупрофен в дозировке 400 мг, т.к. при его приеме ниже риск желудочно-кишечных осложнений;
- Ибупрофен, диклофенак и ацетилсалициловая кислота эффективнее парацетамола;
- Пациентам рекомендуют вести дневник головных болей, чтобы отследить эффективность обезболивающих;
- Не рекомендуются анальгин-, кофеин-, кодеинсодержащие препараты;
- Более быстрый эффект достигается при приеме растворимых и жидких лекарственных форм.
При тошноте и рвоте назначаются противорвотные средства метоклопрамид и домперидон. Для купирования тяжелых приступов мигрени, когда анальгетики и НПВС неэффективны, используют триптаны и альфа-адреноблокаторы (алколоиды спорыньи — эрготаминсодержащие средства).
Таблетки триптаны от мигрени, список эффективных средств
Эти средства специально разработаны для купирования боли при мигрени. Они наиболее действенны, особенно если принять таблетку в начале приступа.
Их прием вызывает:
- избирательное сужение сосудов;
- уменьшение боли;
- снижение интенсивности сопутствующих симптомов.
Триптаны – рецептурные средства, при их выборе учитываются сопутствующие болезни, противопоказания, особенности протекания приступов. Первым препаратом, внедренным в клиническую практику, стал Суматриптан. Он выпускается в виде таблеток (Амигренин, Имигран), суппозиториев (Тримигрен), спрея (Имигран).
Позже появились препараты с более длительным сроком действия. Это позволяет избегать их частого приема и уменьшает вероятность рецидивов головной боли. Также у них снижено число побочных эффектов.
Список лучших триптанов:
- Золмигрен;
- Суматриптан;
- Элетриптан.
Триптаны не следует принимать во время ауры, а только в ее конце или в начале головной боли. Препараты используют не более 10 дней в месяц. Максимально разрешается принимать до двух доз в сутки. Вторую таблетку можно принять через 2 часа после первой.
В качестве дополнительных методов лечения используют когнитивно-поведенческую психотерапию и иглорефлексотерапию.
Мигрень не поддается полному излечению. Но используя современные средства, можно снизить частоту приступов и интенсивность их симптоматики.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Источники
- «What is migraine?», Фонд борьбы с мигренью (Великобритания)
- «The diagnosis and treatment of chronic migraine», Клиника мигрени принцессы Маргарет, Имперский колледж NHS Healthcare Trust, больница Чаринг-Кросс (Великобритания)
- «Migraine: Treatment», Национальная служба здравоохранения Великобритании
- Клинические рекомендации МЗ РФ: Мигрень
от 770 ₽
от 522 ₽
Шум в голове может быть обусловлен банальным переутомлением, сильным стрессом, нарушениями сна или же быть признаком развития заболевания. В любом случае он отрицательно сказывается на работоспособности, концентрации внимания, приводит к повышению раздражительности и агрессивности, да и в целом снижает качество жизни человека или даже создает для нее опасность, особенно если он спровоцирован патологическими изменениями в позвоночнике или сосудах. Ведь нередко наблюдается шум в голове при шейном остеохондрозе, гипертонии и ряде других опасных своими осложнениями болезней. При этом характер, особенности его проявления и наличие сопутствующих симптомов помогают определить причину возникновения, а значит, и сразу обратиться к врачу нужного профиля для проведения обследования и назначения соответствующего ситуации лечения.

Разновидности шума
По особенностям проявления различают резкий, пульсирующий, сильный шум в голове, сочетающийся со звоном в ушах или нет. Он может носить характер гула, жужжания, шипения, громкого рева, звона, возникать только периодически или присутствовать постоянно.
Причины постоянного шума в голове обычно кроются в сосудистых нарушениях: атеросклерозе, гипертонии, анемии. В таких ситуациях шум в голове пульсирующий и склонен усиливаться при скачках артериального давления или механическом сдавливании крупного кровеносного сосуда. Также такой дискомфорт сопутствует остеохондрозу.
Периодически появляющийся дискомфорт, проявляющийся в большей степени щелканьем или стуком, чаще провоцируется психическими отклонениями, мигренями, ВСД. В отдельных случаях он обусловлен патологиями органов слуха, нейромышечными расстройствами.
Шум, звон в ушах обычно сопутствует:
- мигреням;
- вегетососудистой дистонии (ВСД);
- сосудистым осложнениям сахарного диабета;
- метаболических нарушений.

Резкий шум в голове – повод насторожиться, поскольку он может быть обусловлен внезапным сильным спазмом сосуда. Следствием этого может стать ишемический инсульт. Также его появление способны быть связано с аневризмой (патологическое выпячивание кровеносного сосуда) и ее разрывом, в таком случае происходит внутримозговое кровоизлияние и развивается геморрагический инсульт.
В целом шум в голове и звон в ушах делят на 2 вида:
- Субъективный, т. е. тот, который слышит только сам больной. Обусловлен заболеваниями органов слуха, метаболическими нарушениями, остеохондрозом, психическими болезнями.
- Объективный, который можно обнаружить с помощью фонендоскопа (встречается значительно реже – примерно у 0,01%). Причины кроются в патологиях височно-нижнечелюстного сустава, мышц мягкого неба, крупных аневризм.
Состояние больных резко усугубляется, если дополнительно присутствуют головокружение, снижение остроты слуха, головные боли, тошнота и другие проявления. В то же время они выступают дополнительными признаками, позволяющими поставить правильный диагноз при шумах в голове и результативно воздействовать на причину их появления.

Причины шума и сопутствующие симптомы
Очень многие процессы, протекающие в организме, сопряжены со звучанием. Но в норме человек этого не слышит, так как звуки течения крови, движения суставов и другие не воспринимаются. Ощущение шума наблюдается при резком усилении естественных или появления ненормальных звуков в результате развития патологических изменений.
Поэтому дискомфорт такого рода не является отдельным заболеванием, а лишь симптомом, причем часто только одни из нескольких. В действительности причин его возникновения достаточно много.
Иногда он развивается на фоне отсутствия соматических изменений и становится следствием:
- езды в автомобиле на высокой скорости;
- авиаперелета (особенно часто появляется при взлете и посадке);
- сильной усталости из-за напряженной интеллектуальной работы или физических нагрузок;
- перенесения тяжелого нервного потрясения;
- длительного стресса;
- употребления алкогольных или кофеинсодержащих напитков в больших количествах;
- бессонницы;
- приема некоторых антибиотиков, антидепрессантов, седативных средств, салицилатов.

Если сочетается шум и боли в голове, причины могут крыться в повышении температуры тела или побочных эффектах от приема определенных лекарственных препаратов. Во всех этих случаях дискомфорт носит временный характер и проходит после отдыха, выздоровления, прекращения приема лекарств и т. д.
Но значительно чаще проблема обусловлена развитием того или иного заболевания, а нередко и их сочетания. Если получение черепно-мозговой травмы исключено, стоит заподозрить:
- остеохондроз шейного отдела позвоночника;
- атеросклероз;
- артериальную гипертензию;
- анемию;
- вегетососудистую дистонию;
- мигрень;
- метаболические и эндокринные нарушения;
- патологии слухового анализатора;
- психические нарушения;
- доброкачественные и злокачественные новообразования;
- очаговые изменения головного мозга.

Соответственно патогенез всецело зависит от причины возникновения шума в голове и будет рассмотрен ниже.
Остеохондроз
Это дегенеративно-дистрофическое заболевание, являющееся одной из самых распространенных причин шума в голове и головокружения. При нем происходит снижение высоты шейных межпозвонковых дисков в результате уменьшения содержания воды. Это становится следствием инволютивных изменений, малоподвижного образа жизни, повышенных нагрузок на шею, длительного пребывания в статическом положении с напряженной шеей. Подобное приводит к нарушению питания дисков, что осуществляется у взрослых людей путем диффузии. В результате они теряют эластичность и сплющиваются. Одновременно происходит сближение соседних тел позвонков, образование на них костных выростов – остеофитов.
Остеохондроз наиболее характерен для лиц пожилого возраста, хотя в последние годы все чаще встречается у молодых людей 35—40 лет.

Это создает предпосылки для компрессии выходящих через каждый позвонок спинномозговых корешков, а также позвоночных артерий и их рефлекторного спазма. Они проходят вдоль шейных позвонков с обеих сторон и отвечают за питание вертебробазилярного бассейна головного мозга. Это провоцирует уменьшение объема крови, поступающего в голову и развитие кислородной недостаточности (гипоксии), что и обуславливает появление шума.
Как правило, он выражен слабо, реже умеренно, присутствует постоянно или проявляется с завидной регулярностью. Сопутствуют шуму в голове симптомы болезни следующего вида:
- хруст в шее;
- локальные боли в шее или отдающие в затылок, плечи, руки вплоть до пальцев кисти (могут очень сильными, простреливающими или выраженными умеренно, но сохраняющимися постоянно);
- головные боли, в том числе с ощущением пульсации в затылке и висках;
- головокружение;
- скованность движений;
- напряжение мышц;
- повышенная утомляемость, слабость;
- обмороки (наблюдаются редко при внезапном сильном спазме одной или обеих позвоночных артерий).

При отсутствии лечения остеохондроз часто осложняется протрузиями и грыжами межпозвоночных дисков. Для них характерны аналогичные, но более интенсивные симптомы, так как чаще происходит компрессия спинномозговых корешков. Причем зачастую нарушения наблюдаются только с одной стороны.
Атеросклероз и артериальная гипертензия
Под атеросклерозом подразумевают заболевание сосудов, при котором в толще их стенок образуются бляшки из холестерина. Чаще всего это становится следствием злоупотребления животными жирами и другими продуктами, содержащих в больших количествах липопротеины низкой плотности. В результате увеличения атеросклеротических бляшек происходит сужение артерии, что вызывает снижение объема проходящей через нее крови и повышение уровня кровяного давления (гипертонию). Это и вызывает характерный пульсирующий шум в голове, а иногда и ушах.
Этому часто сопутствуют:
- головные боли;
- повышенная утомляемость;
- снижение когнитивных способностей, в особенности памяти.

Если артериальная гипертензия уже сформировалась, т. е. наблюдается стойкое повышение артериального давления, так же могут наблюдаться обильное потоотделение, покраснение лица, учащение частоты сердечный сокращений, ощущение сердцебиения. Развитие артериальной гипертензии, особенно на фоне атеросклероза, сопряжено с риском инсульта и инфаркта при отсутствии комплексного лечения в связи с систематическим повреждением стенок сосудов.
У пожилых людей нарушения кровообращения провоцируют развитие деменции, т. е. выраженного ухудшения памяти, способности мыслить и концентрировать внимание на объекте. В тяжелых ситуациях это приводит к утрате возможности самообслуживания и недееспособности.

Анемия
Анемией называют состояние, сопровождающееся снижением уровня гемоглобина. Преимущественно встречается железодефицитная анемия. Она наиболее характерна для беременных женщин, хотя может наблюдаться и у мужчин. Это сопряжено с:
- повышенной утомляемостью;
- приступами головокружения;
- учащением сердцебиения;
- головными болями;
- шумом в ушах;
- снижением аппетита;
- сухостью кожи;
- выпадением волос.
Симптомы в большинстве случаев выражены слабо из-за незначительного нарушения состава крови.

Вегетососудистая дистония
ВСД одна из самых распространенных причин звона в ушах. Но, справедливости ради, нужно отметить, что такой диагноз ставят только на просторах постсоветского пространства. В Международной классификации болезней 10-го пересмотра такой диагноз отсутствует. Во многом это обусловлено тем, что типичный для него комплекс симптомов способен сопровождать ряд других патологий. Поэтому сегодня правильнее говорить о наличии соматоформной вегетативной дисфункции нервной системы и в дальнейшем вести поиск причин, приведших к ее возникновению.
В подобных случаях отмечаются рефлекторные сильные спазмы кровеносных сосудов и их расслабление. Поскольку подобное происходит регулярно, тонус сосудистых стенок нарушается, снижается их эластичность. В результате страдает кровообращение, особенно во время очередного приступа. Это проявляется:
- пульсирующим шумом, звоном;
- головокружением;
- раздражительностью;
- резкой слабостью;
- помутнением зрения;
- учащением сердцебиения;
- повышенной потливостью;
- скачком артериального давления;
- холодностью конечностей.

Мигрень
Мигрень сопровождается мощной, обычно пульсирующей болью в голове. Чаще всего она наблюдается четко в одной половине, но так же способна быть двусторонней. Приступ начинается внезапно или после появления предвестников – ауры. Мигрени с аурой встречаются менее чем у половины больных. В таких случаях появлению сильной головной боли предшествуют слабость, выпадение полей зрения, нервозность, мельтешение световых пятен перед глазами.
Приступ начинается с головной боли, интенсивность которой быстро нарастает. Ее усилению способствует яркий свет, громкие звуки. Так же могут наблюдаться головокружение, тошнота, нарушения зрения, ориентации в пространстве, потеря сознания.

Патологии слухового анализатора
Самыми распространенными заболеваниями этой группы являются:
- отит;
- акустические и механические травмы;
- серные пробки;
- инородные тела в слуховом проходе.
Но также становится причиной шума в ушах и голове, который называют еще тиннитусом, способны:
- неврит слухового нерва – воспаление нерва, провоцирующее нарушение передачи биоэлектрических импульсов между лабиринтитом уха и головным мозгом;
- болезнь Меньера – поражение внутреннего уха, сопровождающееся головокружением, снижением остроты слуха, повышением давления жидкости во внутреннем ухе;
- отосклероз – нарушение подвижности мельчайших слуховых косточек;
- нейросенсорная тугоухость – патология, обусловленная поражением одного или нескольких отделов слухового анализатора.
Для большинства этих нарушений типична боль в ухе, нарушения координации движений, головокружения, ухудшение слуха. Поэтому обычно их легко отличить от сосудистых и других заболеваний.

Нарушения метаболизма
Ряд патологий, провоцирующих нарушение обмена веществ способны сопровождаться шумом в голове. В первую очередь к их числу относится сахарный диабет, т. е нарушение углеводного обмена в результате дефицита синтеза инсулина или же нарушения восприимчивости к нему рецепторов клеток. При несоблюдении диеты и отсутствии лечения возникает стойкая гипергликемия, что провоцирует устойчивое жужжание, гул, «белый шум» в голове, звон в ушах. Это обусловлено развитием диабетической нейропатии, т. е. повреждения глюкозой миелиновых оболочек нервных волокон, и сосудистыми осложнениями из-за протекания ряда биохимических процессов, приводящих к негативным изменениям в сосудистой стенке.
В результате и появляется характерный субъективный дискомфорт. А дополняют звон и шум в голове признаки следующего вида:
- повышенная или постоянная жажда;
- учащение мочеиспускания;
- увеличение аппетита;
- длительное заживление любых повреждений кожи.

Заболевания щитовидной железы, в частности гипотиреоз и гипертиреоз, тоже способны провоцировать аналогичный дискомфорт. Это сопряжено с нарушениями сна, причем может наблюдаться как повышенная сонливость, так и бессонница. Типичным признаком является быстрая потеря или набор веса, забывчивость, раздражительность.
Также причина может крыться в печеночной недостаточности, острая фаза которой сопровождается шумом в голове. Также присутствуют:
- затяжные приступы головокружение;
- усиленная потливость;
- икота;
- потеря сознания;
- заторможенность;
- нарушение координации движений;
- сонливость;
- учащение дыхания.
Это неотложное состояние, обусловленное вирусным гепатитом или токсическим действием веществ разного рода. От скорости оказания квалифицированной медицинской помощи зависит жизнь больного.

Психические нарушения
Ряд психических заболеваний, в особенности расстройства шизофренического спектра, сопровождаются звуковыми галлюцинациями. Они весьма вариабельны и в части случаев представлены шумом, звоном, стуком в голове, реже звуками по типу раскатов грома, шагов.
Доброкачественные и злокачественные новообразования
Такие симптомы, как шум в ушах и голове, способны становиться первыми клиническими проявлениями образования опухолей головного мозга или слухового аппарата, в частности:
- аденомы гипофиза;
- глиомы;
- менингиомы;
- невриномы (шванномы).
Это обычно сопровождается головными болями разного типа и остроты, а также головокружениями. Тоже могут присутствовать симптомы, характер которых напрямую зависит от локализации новообразования. Поэтому могут возникать:
- внезапная рвота;
- судороги;
- ухудшение зрения, слуха;
- нарушения координации движений;
- искажение речи;
- нарушения глотания;
- парезы, параличи;
- психические расстройства.

Расположенные вблизи дыхательного и сосудодвигательного центров опухоли крупных размеров опасны их сдавливанием и соответственно возникновением острой дыхательной и сердечной недостаточности. Это чревато летальным исходом.
Очаговые поражения головного мозга
Под этим термином подразумевают образование участков в тканях головного мозга с признаками атрофии, дистрофии или некроза, что становится следствием нарушения кровотока, интоксикации организма или длительной гипоксии. Наиболее типичны подобные поражения для людей пожилого возраста в силу наличия нескольких хронических болезней.
При очаговых изменениях в тканях головного мозга могут дополнять шум и звон в голове симптомы следующего характера:
- внезапные, мощные головные боли;
- повышение артериального давления;
- нарушения зрения, слуха, расстройства координации движений;
- ухудшение памяти;
- снижение работоспособности, подавляющая слабость;
- судороги;
- психические отклонения;
- инсульт.
Особенности и перечень присутствующих признаков напрямую зависит от локализации очагов поражения, так как каждый участок мозга отвечает за контроль работы отдельных органов и систем.

В правой части
Часто шум в правой половине головы и ухе, сопряженный с сильными головными болями, обусловлен мигренью. Замечено, что именно эта локализация является излюбленной для данного неврологического заболевания.
Также причины шума в правой части головы могут крыться в поражении правой позвоночной артерии вследствие прогрессирования дегенеративных изменений в шейном отделе позвоночника или же развития заболеваний слухового анализатора соответствующего расположения. В единичных случаях шум в правом полушарии головы обусловлен образованием опухолей доброкачественного или злокачественного происхождения.

В левой части
Основная причина шума в левой части головы – остеохондроз и его осложнения (левосторонняя протрузия, грыжа, спондилез). В подавляющем большинстве случаев подобные изменения в большей степени выражены с одной стороны, поэтому и наблюдается шум в голове с левой стороны.
Также провоцировать односторонний дискомфорт такого рода способны мигрени, хотя при них шум в левой половине головы наблюдается реже, чем в правой. Этому сопутствуют сильные головные боли пульсирующего характера, которые дополняются повышенной чувствительностью к свету. Приступы обычно длятся больше 4 часов и могут затягиваться на несколько суток. А после их окончания больной чувствует себя чрезвычайно вымотанным.
Причины шума в левом ухе головы могут крыться в поражении левостороннего слухового анализатора или же в формировании опухолей. Таким образом, причины и лечение шума в левой стороне головы и уха аналогичны при его локализации справа.

У женщин
Причины шума в голове и ушах у женщин чаще, чем у мужчин кроются в развитии:
- мигрени;
- ВСД;
- отосклероза;
- анемии;
- артериальной гипертензии.
У мужчин
Причины шума в голове у мужчин преимущественно заключаются в сосудистых заболеваниях и остеохондрозе. Тем не менее это не значит, что другие патологии у них не диагностируются.

У пожилых людей
Люди пожилого возраста составляют основную часть группы пациентов с подобными жалобами. Это объясняется тем, что причины шума в голове у пожилых женщин и мужчин обычно сочетаются друг с другом. Так, с возрастом неизбежно возникают дегенеративно-дистрофические изменения в суставах позвоночника, нарушения сердечной деятельности, повышение артериального давления и т. д. Их выраженность во многом зависит от того образа жизни, который вел человек и наследственных факторов. Поэтому и лечение шума в голове у пожилых женщин и мужчин обычно более сложное и комплексное, так как необходимо воздействовать одновременно на несколько разрозненных звеньев патологических изменений.
Чаще всего провокаторами дискомфорта выступают:
- остеохондроз;
- очаговые поражения головного мозга;
- артериальная гипертензия;
- нарушения метаболизма.

У молодых
Причины шума в голове у молодых людей обычно кроются в развитии одной из вышеперечисленных патологий. Люди молодого возраста чаще подвергаются травмам. У женщин особенно часто встречается анемия, особенно во время беременности. Также еще в ранние годы обычно проявляются первые приступы мигрени и симптомокомплекс, характерный для ВСД.

Диагностика
Таким образом, если дискомфорт в голове появляется регулярно или возник внезапно и при этом весьма силен, важно как можно скорее обратиться к врачу. При наличии признаков остеохондроза, новообразований головного мозга, ВСД требуется консультация вертебролога или невролога. Если же наблюдаются расстройства сосудистого характера, показано записаться к флебологу или кардиологу, а при патологиях слухового анализатора – к ЛОРу (отоларингологу) или неврологу. Обменные нарушения, в частности сахарный диабет, являются специализацией эндокринолога. Соответственно, при психических расстройствах необходима консультация психиатра. В спорных ситуациях, когда самостоятельно даже примерно определить причину нарушения не удается, лучшим вариантом станет обращение к терапевту или семейному врачу.

Диагностика шума в голове начинается со сбора анамнеза и физикального осмотра. Обязательно оценивается степень доставляемого дискомфорта:
- отсутствие существенных проблем в повседневной жизни из-за незначительной выраженности;
- наблюдаются значительные неудобства в тишине и нарушения сна;
- повышение раздражительности, бессонница из-за круглосуточного, выраженного дискомфорта;
- невыносимые ощущения.
Также обязательно проводится ряд лабораторных и инструментальных исследований для уточнения диагноза и определения степени патологических изменений. Конкретный их перечень подбирается в индивидуальном порядке на основании характера жалоб и предполагаемого диагноза. К их числу относятся:
- Общий и биохимический анализ крови – применяются для оценки общего состояния организма и выявления характерных маркеров нарушения обмена веществ.
- Рентгенография шейного отдела позвоночника – рентген при шуме в голове показан при подозрениях на шейный остеохондроз и позволяет обнаружить косвенные признаки его развития, а также отклонения от нормы в состоянии костных структур, образование остеофитов.
- УЗИ сосудов головы и шеи – используется для оценки состояния сосудистых стенок, особенностей кровотока, уточнения степени стеноза и т. д. Поэтом УЗИ при шуме в голове позволяет диагностировать атеросклероз, нарушения проходимости позвоночных артерий, а также другие нарушения.
- УЗИ сердца – показано при повышенном артериальном давлении, тахикардии. Метод позволяет обнаружить патологии клапанов и миокарда, крупных сосудов, оценить кровоток.
- Компьютерная томография (КТ) – назначается при обнаружении патологических изменений на рентгеновских снимках при остеохондрозе, ВСД и других заболеваниях. КТ при шуме в голове позволяет уточнить степень деформации тел позвонков, мелких суставов позвоночника, а также оценить состояние межпозвонковых дисков и нервных структур. Но более детальную информацию о последних предоставляет МРТ. Хотя при невозможности ее проведения по тем или иным причинам, обычно достаточно результатов КТ.
- Магнитно-резонансная томография (МРТ) – лучший метод диагностики изменений в состоянии мягкотканых структур, в том числе межпозвоночных дисков, головного и спинного мозга, слухового анализатора. Поэтому при шуме в ушах и голове МРТ используется для диагностики остеохондроза, новообразований, инсульта, невритов, инволютивных изменений.
- Аудиометрия – исследование остроты слуха, показанное при его ухудшении.

Лечение
Лечение шума, звона в голове, ушах и аналогичных проявлений направлено на устранение причины их возникновения. Поэтому в каждом случае оно подбирается индивидуально. Основным видом является консервативная терапия. Операция показана лишь при активно увеличивающихся в размерах опухолях головного мозга и провоцирующих стойкий неврологический дефицит грыжах межпозвонковых дисков, которые являются следствием запущенного остеохондроза.
Консервативная терапия практически всегда носит комплексный характер, а состав и характер ее компонентов определяется в соответствии с поставленным диагнозом, степенью патологических изменений, характером сопутствующих заболеваний и ряда других факторов.
- Остеохондроз. Лечение шума в голове при шейном остеохондрозе включает фармакотерапию, мануальную терапию, ЛФК, физиотерапию, коррекцию образа жизни для избегания гиподинамии и длительного пребывания в статичном положении.
- Атеросклероз, анемия и артериальная гипертензия. Лечение сосудов и шума в голова осуществляется преимущественно медикаментозно и путем коррекции образа жизни.
- ВСД. Назначаются медикаментозная и мануальная терапия, массаж, иногда фитотерапия и иглорефлексотерапия. Все это в комплексе обеспечивает эффективное лечение шума в ушах и голове, а также помогает избавиться от других симптомов и в целом сделать приступы реже и слабее.
- Мигрень. Лечение боли и шума в голове требует приема ряда лекарств, а также мануальной терапии, сеансов массажа.
- Сахарный диабет. Показана диета, согласно столу №9, нормализация уровня физической активности, медикаментозное лечение.
- Шизофрения. Назначается фармакотерапия, поведенческая и семейная психотерапия, трудотерапия. Также хороший результат дает программа социальной реабилитации.
Лечение шума в голове у пожилых людей нередко еще более широко, так как требует воздействия одновременно на несколько причин его появления.

Медикаментозное лечение
Подбор схемы фармакотерапии требует ответственного подхода и четкого понимания особенностей сочетания препаратов разных групп, возможных побочных эффектов и противопоказаний. Поэтому пациентам с одинаковым диагнозом нередко назначаются разные средства для лечения шума в голове.
При остеохондрозе назначаются комбинации препаратов разных фармакологических групп, направленных на устранение основных симптомов, купирование и предотвращение обострений, а также остановку прогрессирования дегенеративных изменений в дисках. В их числе:
- НПВС – способствуют уменьшению болей и воспаления;
- кортикостероиды – отличаются сильным противовоспалительным действием, но сопряжены с развитием тяжелых побочных эффектов при длительном применении;
- миорелаксанты – снимают спазмы, напряжение мышц, что способствует уменьшению болевого синдрома;
- витамины группы В – улучшают нервную проводимость;
- сосудистые препараты – при шуме в голове у пожилых и молодых способствуют его устранению за счет улучшения кровотока в позвоночных артериях и вертебробазилярном бассейне;
- седативные средства – нормализуют психоэмоциональное состояние, устраняют тревожность, раздражительность.

Лечение шума в голове при давлении и сосудистых заболеваниях может включать:
- гипотензивные;
- сосудорасширяющие;
- гиполипидемические;
- железосодержащие препараты;
- витаминно-минеральные комплексы и отдельные витамины.
При приступе мигрени показан прием анальгетиков. При их низкой эффективности невролог может рекомендовать триптаны. Для предотвращения приступов показаны антидепрессанты, антиконвульсанты, бета-блокаторы и др.
При ВСД, очаговых поражениях головного мозга и заболеваниях уха характер фармакотерапии подбирается в соответствии с причинами ее возникновения, которых может быть множество.
При шизофрении назначаются психотропные препараты, антидепрессанты, нормализующие психическое состояние и убирающие галлюцинации, в том числе звуковые. Таким образом, помогают эти медикаменты от шума в голове и одновременно улучшают общее психическое состояние, не нарушая сознание.

Таким образом, выделить отдельное эффективное средство от шума в голове и ушах невозможно. Для его устранения требуется принимать комплекс лекарств, воздействующих на причину тиннитуса. Тем не менее среди всех медикаментов для лечения шума в голове у взрослых наиболее «шумоподавляющими» свойствами отличаются средства, улучшающие кровообращение во внутреннем ухе и головном мозге. Поэтому, если можно так выразиться, эффективные таблетки от шума в голове для пожилых людей и молодого возраста это:
- Танакан;
- Бетасерк;
- Трентал;
- Вазобрал.
Эти лекарственные препараты от шума в ушах и голове эффективны при любом генезе.
Мануальная терапия и лечебный массаж
Мануальная терапия показана при очень многих заболеваниях. Она подразумевает воздействие на тело руками специалиста с глубокой проработкой суставов и внутренних органов. Это отличает ее от лечебного массажа, при котором врач работает только с кожей, подкожно-жировой клетчаткой и мышцами.

При шуме в голове мануальная терапия способна оказать существенное положительное влияние и обеспечить положительную динамику в течении большинства нарушений, в особенности при дегенеративных изменениях в шейном отделе позвоночника и сосудистых заболеваниях. Она подразумевает индивидуальный подбор техник, приемов и их сочетаний. Основными являются мобилизация, манипуляция и постизометрическая релаксация. Практически всегда работа ведется с позвоночным столбом, поскольку он его состояния зависит работа каждого органа человеческого тела. Таким образом, за счет устранения патологических изменений в нем удается:
- устранить болевой синдром, головокружения и дискомфорт другого рода;
- улучшить кровообращение и снизить риск развития сосудистых осложнений;
- повысить подвижность суставов;
- устранить функциональные блоки;
- укрепить мышечный корсет;
- устранить нервозность, нарушения сна, слабость;
- повысить когнитивные способности;
- улучшить функционирование всех органов и систем;
- активизировать естественные механизмы регенерации.
Особенно эффективна мануальная терапия по методу Гриценко. Эта методика подразумевает включение резервных возможностей организма через позвоночник и ликвидацию непосредственно причины возникновения дискомфорта.
Лечебный массаж входит в комплексную терапию сосудистых нарушений, заболеваний опорно-двигательного аппарата, мигрени, ВСД и ряда других болезней. Особенно часто показан массаж на шею и голову от шума. Он подразумевает поглаживание, разминание, растирание, вибрационное воздействие. Опять же выбор приемов и их последовательность, интенсивность и продолжительность зависят от диагностированных изменений.

Массаж способствует:
- улучшению функций нервной системы;
- активизации кровообращения и лимфотока;
- повышению скорости протекания и качества обменных процессов;
- насыщению тканей кислородом;
- устранению психического напряжения;
- нормализации сна.
И мануальная терапия, и массаж всегда назначаются курсами. В среднем показано 7—15 сеансов. Периодичность их проведения зависят от диагноза. В среднем в неделю проводится одна процедура.
Противопоказаниями к проведению мануальной терапии и лечебного массажа при шуме в голове выступают:
- острые инфекционные заболевания и воспалительные процессы;
- недавние травмы, инсульт, инфаркт;
- тяжелая форма артериальной гипертензии;
- онкология.
ЛФК
Лечебная физкультура – один из давнейших методов немедикаментозного лечения огромного числа болезней. Сохраняет он свою актуальность и сейчас, причем именно ЛФК при шуме в голове и ушах отводится одна из главных ролей в комплексной терапии патологий сосудов, опорно-двигательного аппарата и пр.

Лечебная физкультура предполагает систематическое выполнение персонально разработанного комплекса упражнений в соответствии с возрастом, диагнозом, сопутствующими хроническими заболеваниями, уровнем физического развития. Поэтому у разных пациентов будут отличаться не только наборы упражнений, но и количество повторов.
Оптимально проводить первые занятия под контролем инструктора по ЛФК. Это станет залогом гарантированно правильного выполнения каждого упражнения и оптимального подбора допустимой нагрузки. При этом всегда следует избегать резких движений и спешки. Все движения должны быть плавными и не сопровождаться болями.
Благодаря лечебной физкультуре удается:
- активизировать лимфоток и кровоток;
- повысить интенсивность метаболизма;
- укрепить мышечный корсет;
- устранить боли и другие нарушения;
- повысить подвижность;
- улучшить способность к концентрации внимания, память;
- снять нервное напряжение.

Заниматься ЛФК следует ежедневно. От регулярности занятий напрямую зависит результативность терапии. Но при остром инфекционном заболевании и тяжелом обострении сердечно-сосудистых патологий их стоит прекратить до нормализации состояния.
Первая помощь
Первая помощь при шуме в голове заключается в переходе в тихое помещение и отдыхе. Если это сопровождается головокружением, следует присесть или прилечь. При наличии головной боли рекомендуется выпить обезболивающее. При диагностировании причины дискомфорта, стоит принять рекомендованный врачом препарат для лечения шума в голове.
Профилактика
Единой программы профилактики шума в голове не существует, так как это симптом, а не болезнь. Поэтому во избежание его появления следует в целом придерживаться здорового образа жизни, что является залогом поддержания здоровья в целом и снижения риска развития остеохондроза, сахарного диабета 2 типа, атеросклероза и других патологий.

Таким образом, рекомендуется:
- сбалансировать повседневный рацион (обеспечить разнообразие продуктов питания и соблюдение правильного их соотношения);
- употреблять только качественные, свежие продукты;
- избегать полуфабрикатов, жирного, жареного, копченого, кондитерских изделий, злоупотребления алкоголем;
- контролировать вес и не допускать набора лишних килограммов;
- отказаться от курения;
- соблюдать режим труда и отдыха;
- больше двигаться и бывать на свежем воздухе;
- при «сидячей» работе регулярно делать перерывы для разминки (как минимум раз в час);
- избегать стрессов и грамотно прорабатывать их последствия (при необходимости с психотерапевтом);
- своевременно обращать внимание на любые отклонения от нормы и проводить соответствующее ситуации лечение под контролем врача узкого профиля;
- 1—2 раза в год проходить профилактическое комплексное обследование.
Таким образом, шум может сопутствовать самым разным болезням. При этом он практически всегда выступает не единственным симптомом, а только одним из нескольких. Это помогает установить причину нарушения самочувствия. Но заниматься самолечение категорически противопоказано. Подобные попытки практически всегда приводят к неправильному подбору медикаментов и прогрессированию имеющихся изменений. Рациональнее обратиться к соответствующему врачу, пройти необходимые исследования и четко следовать рекомендациям специалиста. Только в таком случае можно рассчитывать на скорое улучшение самочувствия и устранение не только имеющихся признаков, но и источника нарушения работы организма.

Автор статьи
Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: 32 года
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. 32 года я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
