Замена хрусталика глаза при близорукости (миопии)
Все мы слышали понятие «близорукость» или «миопия». Человек с этим заболеванием плохо видит объекты, расположенные на большом расстоянии. Отсюда и произошло название болезни – хорошее зрение сохраняется только на расстоянии вытянутой руки. Начинать лечить близорукость нужно как можно раньше – тогда можно избежать многих осложнений и не придется прибегать к оперативному вмешательству. Однако, в некоторых случаях консервативные методы не помогают и врачом назначается ленсэктомия — рефракционная замена хрусталика с помощью которой можно вернуть пациенту нормальное зрение.
Когда назначается замена хрусталика при миопии
Замена хрусталика при близорукости назначается в следующих случаях:
- 1) Близорукость высокой степени – от -15 до -20 D
- 2) Аномалии рефракции
- 3) Изменение формы хрусталика
- 4) Наследственные заболевания хрусталика
- 5) Помутнения хрусталика
- 6) Противопоказания к лазерной коррекции зрения.
- 7) Нежелание пациента носить очки или контактные линзы
Замена хрусталика при миопии проводится только пациентам, достигшим 18 лет.
До этого возраста глаз продолжает расти и его системы и ткани находятся в стадии формирования. Также не делают операцию при быстро ухудшающемся зрении – близорукость необходимо сначала «стабилизировать». Помните – операция крайний метод, ее назначают только, когда другие способы борьбы с болезнью оказались не эффективными. На ранних стадиях пробуют скорректировать зрение с помощью очков, склеропластики, кератотомии.
Как проходит операция
Замена хрусталика глаза при близорукости осуществляется методом факоэмульсификации, который практически не дает осложнений.
Операция занимает 15-30 минут и проводится под микроскопом в амбулаторных условиях.
Через разрез с помощью ультразвука хрусталик пациента превращается в эмульсию и затем удаляется. На его место имплантируется интроокулярная линза
искусственный хрусталик, которая и будет в дальнейшем отвечать за фокусировку изображения на сетчатке. Иногда возникает необходимость поставить не одну, а две линзы, что также не является большой проблемой. Иол при близорукости и других операциях на хрусталике подбираются индивидуально с учетом особенностей зрения больного. Сделать это может только врач.
Возможные осложнения
Осложнения при оперативном лечении близорукости (миопии) связаны прежде всего с течением основного заболевания. Дело в том, что при миопии происходит увеличение глазного яблока, что влияет на все системы органа зрения. Могут возникнуть:
- 1) Дистрофические изменения в сетчатке
- 2) Разрывы сетчатки вследствие ее истончения
- 3) Уменьшение толщины наружной оболочки глаза (склеры)
- 4) Отслоение сетчатки
Именно поэтому замена хрусталика при миопии высокой степени назначается только после тщательного обследования и учета всех возможных последствий.
Оптимальный возраст проведения хирургического вмешательства – после 40 лет.
К этому времени способность к аккомодации частично утрачивается, и могут появиться первые признаки катаракты . Пациенту после операции необходимо регулярно посещать офтальмолога, чтобы следить за зрением и обнаружить осложнения на самой ранней стадии.
После операции
Замена хрусталика при близорукости достаточно отработанная операция. Послеоперационный период обычно переносится хорошо. Больного выписывают на следующий день после контрольного осмотра, а зрение восстанавливается практически сразу. Однако, необходимо соблюдать некоторые меры предосторожности, которые связаны, в основном, с необходимостью беречь прооперированный глаз от повреждений. Рекомендуется:
|
Стоимость замены хрусталика при близорукости
Цена замены хрусталика при близорукости определяется в основном стоимостью искусственной линзы. Вы можете выбрать монофокальный хрусталик – он дешевле, но вам понадобятся очки для коррекции, так как видеть хорошо вы будете только на определенном расстоянии. Если же отдать предпочтение мультифокальному хрусталику, то очки не понадобятся – такая иол имеет несколько точек фокусировки для разных расстояний. Также в цену входят расходные материалы. Точную стоимость вы можете узнать в нашем прайсе в разделе операции при катаракте – факоэмульсификация.
Отзывы о замене хрусталика при высокой степени близорукости (миопии)
Можно с уверенностью сказать, что близорукость после замены хрусталика полностью исчезает и к пациенту возвращается нормальное зрение. Только иногда люди, перенесшие операцию, жалуются на незначительный дискомфорт в глазах – двоение предметов при некоторых ракурсах или мутность предметов на определенных расстояниях.
В целом, только около 5% больных отмечают в отзывах неудобства или появившиеся побочные эффекты.
Также отметим, что особенности организма у всех разные и это может оказывать влияние на послеоперационный период. Отзывы вы можете прочитать в соответствующем разделе сайта. Методика оперативного вмешательства такая же, как и при лечении катаракты.
5 Октября 2024
Александра .
Хорошая клиника, наблюдаемся не первый год уже у офтальмолога Щегловой. Сейчас также ходим к неврологу к Батмановой. В клинике уютно, доктора очень вежливые, компетентные. Рекомендую
5 Октября 2024
Татьяна.
Хорошая клиника ,ходим регулярно с сыном.Отдельная благодарность мастеру по ремонту очков.Сделал все качественно и сразу.
21 Июля 2023
Александр И.
Сделал в Самарской офтальмологической клинике несколько процедур ВЛОК по рекомендации врача. Помимо улучшения по основным показаниям могу отметить однозначное улучшение общего самочувствия и сопротивляемость вирусному заболеванию. Хочу поблагодарить медицинских сестёр Жанну и Марию за профессиональное проведение процедуры!!! Огромное спасибо!!!
20 Июля 2023
Юлия Мамышева
Обращались в клинике к детскому неврологу Бикбаеву Р.И. Могу сказать, что все хвалебные отзывы, которые о нем оставляют, на 100% соответствуют действительности! Нам его порекомендовал другой врач, и теперь понятно почему — Руслан Ирекович очень профессионально, компетентно ведет прием. Вместе с тем видна забота о ребенке — и во время консультации и в назначениях. Препараты, которые подобрал доктор, нам помогли. В клинику мы приехали чуть раньше, чем надо, но ребенок ожидал в без проблем — он занимался в игровой, попил вкусного чая, и воспринял посещение клиники как развлечение! Давно являемся пациентами «Самарской офтальмологической», здесь всегда все на высшей уровне.
19 Июля 2023
Анастасия
Проходила процедуру ВЛОК в клинике! Очень довольна результатом, самочувствие улучшилось и прибавилось сил! Рекомендую от всего сердца!
2 Марта 2022
Никита
Мы с сыном посетили частную клинику. С первых минут сотрудники сделали наше пребывание максимально комфортным. Приём вела врач-офтальмолог Щеглова Александра Сергеевна. Она сразу нашла подход к нашему не простому ребёнку, что позволило качественно и грамотно произвести осмотр. В результате, мы получили все необходимые рекомендации и даже описание глазного дна для консультации невролога. А самое главное для нас — Славе были подобраны очки, и наш сын снова увидит окружающий мир в ярких красках.
23 Февраля 2022
Максим
Были у Батмановой Елены Михайловны. Прием был в очень доброжелательной атмосфере и длился 30 мин, по ощущениям как будто сходили в терапевту, неврологу, психологу, и просто к хорошему человеку. Много полезной информации
14 Января 2022
Екатерина .
Были на приеме у Щегловой Александры Сергеевны, Внимательно осмотрела глаза, проверили глазное дно, так как невролог нас направил проверить глазное давление. Сказала, что все в норме, причин для беспокойства нет, но назначила капельки для глаз. Скоро пойдем на повторный осмотр. Ребенок теперь идет без страхов, что ему сделают больно. очень довольны врачом и клиникой.
20 Октября 2021
Светлана .
Были на приеме у невролога Батмановой в вашей клинике.
Отличный врач, человек с большим сердцем и способностями. Очень рада, что именно она наблюдала и лечила моего сына, никогда не встречала таких добрых врачей, как Елена Михайловна Спасибо ей за всё.
10 Ноября 2021
Евгений
Качественный прием, осмотр, рекомендации. Всё устроило на все 100% из 100. Врач грамотно собирает анамнез, проводит осмотр. У меня были некоторые сомнения в своем зрении. Казалось, что оно ухудшалось. Врач всё объяснил на доступном языке. Сомнений не возникло. Для профилактики прописал капли и указал аналог, объяснив применение. Так же очень вежливый и отзывчивый персонал, рекомендую всем эту клинику.
8 Января 2022
Александр
Здравствуйте.хочу выразить благодарность Щегловой А.С. за своевременную помощь моему ребенку.лечение было назначено качественно.Отношение персонала к пациентам очень хорошее.желаю процветания вашей клинике.
23 Февраля 2021
Мария
Здравствуйте! Была на консультации у Моисеевой Наталии Викторовны. Отличный специалист и профессионал своего дела. Осталась довольна приёмом врача и, однозначно, рекомендую его.
23 Февраля 2021
Екатерина
Добрый день! Были с дочкой на консультации у врача Джикия Я.М. Прекрасный врач, очень компетентный! Вежливая, чуткая женщина. Побольше таких врачей!
23 Февраля 2021
Татьяна
Была на приёме у Лугачевой Ольги Владимировны с дочкой. Очень понравилось её отношение к нашей проблеме. Провели полностью обследование на аппаратах, и затем все подробно объяснили,подобрали лечение в клинике. Очень довольны! Огромная благодарность Ольге Владимировне!
27 Февраля 2021
Лиля
Клиника понравилась, а вобще я дочку вела к определённому окулисту-к Лугачёвой (была Паршина) Ольге Владимировне. Обращались к ней, когда она работала ещё в детской клинике ИДК в 2018 году. До Ольги Владимировны нас смотрел другой врач, который после месяца применения капель традиционно выписал очки/линзы, т.к. из 10 строчек дочка видела только 3 (это было после 4 класса). А вот Ольга Владимировна посмотрела её и сказала, что это спазм и в нашем случае оптико-рефлекторные упражнения смогут помочь. В итоге нам хватило 7 сеансов, спазм ушёл, зрение нормализовалось на 100 %. Результат сохраняется уже 2,5 года! Теперь младший ребенок пошел в школу, наблюдаться будем только у нашего доктора! Очень порадовало, что в этой клинике Ольга Владимировна принимает и деток и взрослых. Всем рекомендую.
3 Марта 2021
Валерия
Очень благодарна и восхищена профессионализмом врачей клиники Смирницкой Елены Юрьевны и врача ,подбирающего очки, Натальи Алексеевны. После приема не осталось ни одного невыясненного вопроса. Спокойная, доброжелательная обстановка, не хочется уходить из клиники. Встретить таких врачей очень трудно в Самаре. Качества этих врачей : мастерство, оперативность,внимательность и ,что редко встречается в Самаре : это тактичность, доброжелательность, культура и высший уровень знаний в своей области профессии. Спасибо Вам ,дорогие доктора, дарящие зрение и отличное настроение! Так же профессиональны и культурны девушки-администраторы,спасибо им,так как прекрасное настроение появилось уже со встречи в регистратуре.
С уважением к Вам и пожеланиями счастья, и здоровья. Вронская В.Н. 52 года.г.Самара.
29 Сентября 2021
Симона
Приходили с дочкой аппаратное лечение. Все очень понравилось, очень добрые медсестры и в целом отзывчивый персонал.
29 Сентября 2021
Наталья
Регулярно обследую своего ребенка в этой клинике. У моей девочки миопия. Поэтому требуется постоянный контроль и коррекция очков. Результаты от рекомендаций детских врачей клиники на лицо — темпы падения зрения у ребенка за последний год существенно снизились.
27 Июня 2021
Горчакова Оксана Валентиновна
Я и моя семья выражаем огромную благодарность администратору Борисовой Марие за чуткое, внимательное, добродушное отношение к пациентам, за желание помочь, за индивидуальный подход к каждому пациенту!
Мария к работе относится ответственно, с большой любовью и душевной теплотой.
В клинике комфортно, грамотные доктора, есть уютная игровая комната для детей. Обращалась с ребенком, остались довольны! Всем рекомендую!
30 Сентября 2021
Наталья
Были на приеме у врача Васильевой В.В. Все очень понравилось. Доступно объяснила, все по делу. Назначила лечение. Лечение было эффективным. Хочется рекомендовать этого доктора другим пациентам.
Лазерная коррекция зрения — современный, безопасный и эффективный метод достижения максимально возможной остроты зрения для людей с близорукостью, дальнозоркостью и астигматизмом. Впервые лазерная коррекция зрения была проведена в Берлине в 1985 году по методике фоторефракционной кератэктомии (ФРК) и практикуется в различных модификациях во всем мире уже более 30 лет.
Безлоскутная методика лазерной коррекции зрения MAGEK (Medicamental Augmented Guarded External Keratectomy) разработана в Самарской областной клинической офтальмологической больнице им.Т.И.Ерошевского и успешно применяется с начала 2000-х годов.
Мировое признание методика MAGEK получила на конгрессе Американской Академии Офтальмологии (ААО) в 2002 году и на конгрессе Европейского Общества катарактальных и рефракционных хирургов (ESCRS) в 2003 году и в настоящее время широко распространена по всему миру.
Начиная с 2001 года офтальмологами Самарской областной клинической офтальмологической больницы имени Т.И. Ерошевского было сделано более 20000 операций по методике MAGEK.
Методика «MAGEK» является современной высокоэффективной модификацией ФРК (фоторефракционной кератэктомии) и применима как в стандартных случаях, так и в сложных — при аномалиях рефракции, возникших после перенесенных травм, операций на органе зрения и заболеваний роговицы.
Коррекция зрения по методике MAGEK осуществляется в очень широком диапазоне исходной аномалии рефракции, даже при тонкой роговице:
— Близорукость от -0.25 до -15.0 D (в зависимости от толщины роговицы)
— Астигматизм от -0.25 до –6.0D
— Дальнозоркость до +5.0 D
ПРЕИМУЩЕСТВА ЛАЗЕРНОЙ КОРРЕКЦИИ ЗРЕНИЯ MAGEK
- Главным неоспоримым преимуществом лазерной коррекции зрения «MAGEK», по сравнению с «лоскутными» методиками (LASIK, IntraLASIK, FemtoLASIK и др.) является высокая безопасность процедуры, отсутствие лоскута на поверхности роговицы.
- Возможность проведения лазерной коррекции зрения по методике «MAGEK» с сохранением целостности глаза и специальное интраоперационное медикаментозное сопровождение сводит к минимуму риск послеоперационных осложнений, исключает риск грубого рубцевания ткани, позволяет предотвратить развитие кератэктазии, помутнения роговицы и нестабильный результат.
- Коррекция зрения по методике MAGEK осуществляется в очень широком диапазоне исходной аномалии рефракции, недоступном другим методикам.
- Эксимер-лазерная коррекция MAGEK позволяет максимально сохранить ткань роговицы, благодаря чему возможно безопасно проводить лазерную коррекцию зрения даже при тонкой роговице.
- Высокая предсказуемость результата. Если в настоящее время зрение каждого глаза в очках или линзах составляет 100%, то после лазерной коррекции «MAGEK» с высокой вероятностью Вы получите те же 100%, но уже без очков.
- Эксимер-лазерная коррекция MAGEK дает более высокое качество зрения и позволяет пациенту вести активный образ жизни, в том числе заниматься спортом, не опасаясь за возможные негативные последствия повреждения поверхности глаза (после «лоскутных» методик риск смещения или отрыва лоскута роговицы в случае травмирования глаза не исключен даже спустя годы).
- Cтабильность результата методики «MAGEK» с течением времени при близорукости высокой степени достигает 95%.
- Количество повторных рефракционных вмешательств при коррекции зрения по методике MAGEK — всего 0,23%, в то время как при методике ФРК -5-7%, а LASIK — до 12%.
- MAGEK имеет комфортный послеоперационный период (практически полное отсутствие болевых ощущений, возможность сразу видеть прооперированным глазом), но несколько более длительный, чем при других «лоскутных» методиках.
КАК ВЫПОЛНЯЕТСЯ ЛАЗЕРНАЯ КОРРЕКЦИЯ ЗРЕНИЯ MAGEK
Технология эксимер-лазерной коррекции «MAGEK» представляет собой бесконтактное лазерное сверхточное «выпаривание» (без термического эффекта) поверхностных слоев роговицы с целью изменения кривизны ее поверхности и оптических свойств. Лазерное воздействие проводится хирургом по специально заданной компьютерной программе на основании индивидуальных данных офтальмологического обследования. При отсутствии противопоказаний операция проводится сразу на оба глаза.
С помощью лазерного луча диаметром менее 0,7 мм испаряется точно дозируемое количество ткани на поверхности роговицы, не проникая в глубокие слои глаза и не изменяя прочность глаза. После шлифовки остается идеально сформированная (менее выпуклая – при близорукости, более выпуклая – при дальнозоркости) и абсолютно гладкая поверхность роговицы.
Эксимер-лазерная коррекция MAGEK – это быстро и абсолютно безболезненно. Операция длится всего 15-20 минут (на оба глаза), при этом время самого лазерного воздействия составляет, в среднем, 15 секунд. Перед операцией в глаз закапывают анестезирующие капли, которые делают роговицу не чувствительной. Никакой другой анестезии (наркоз и инъекционные анестетики) не требуется.
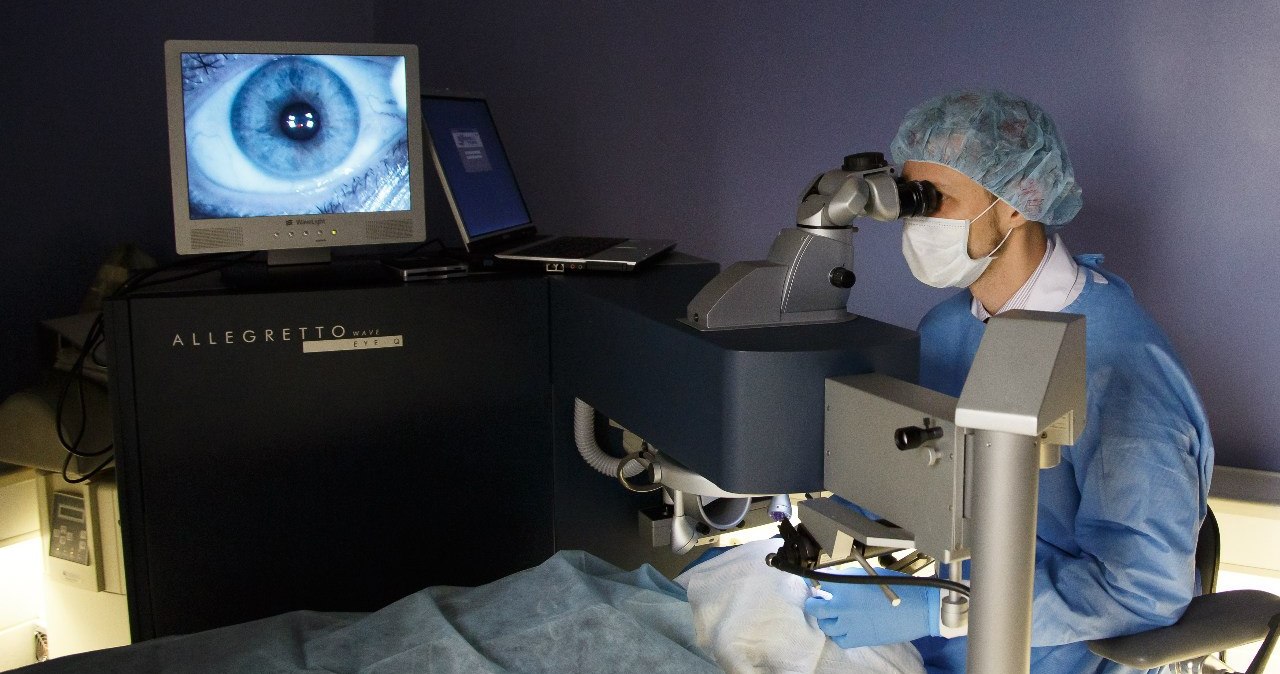
Во время операции пациент находится в горизонтальном положении. На веки устанавливается расширитель, который не дает им сомкнуться. Для быстрого и качественного проведения операции достаточно не шевелится, держать ровно голову, зафиксировать взгляд на специальной точке, которая подсвечивается лазером и выполнять несложные команды хирурга. Если же происходит значительное смещение глаза непосредственно во время работы лазера, то система слежения автоматически прекращает лазерное воздействие. При возвращении глаза в правильное положение операция может быть продолжена до полного ее завершения.
В конце операции на роговицу устанавливается защитная мягкая контактная линза без диоптрий, которая способствует равномерному восстановлению роговичного эпителия, препятствует попаданию инфекции, налипанию на неё жировой смазки век, белковых фракций слезы и надёжно защищает от нежелательных контактов с веком при моргании: веко не касается чувствительных нервных окончаний, поэтому ни болевого синдрома, ни дискомфорта не возникает. Защитная линза снимается врачом отделения на контрольном осмотре через несколько дней после операции, когда эпителизация роговицы завершена.
НАШ ЭКСИМЕРНЫЙ ЛАЗЕР
Лазерная коррекция зрения в ГБУЗ «СОКОБ им.Т.И.Ерошевского» выполняется на эксимерном лазере немецкого производства Allegretto Wave Eye-Q 400 Гц с технологией «совершенный импульс» (Рerfectpulse Technology™), которая позволяет контролировать точность каждого лазерного импульса, и автоматической системой слежения за положением глаза (Eye tracker system).
Лазерный луч Allegretto Wave Eye-Q воздействует с большей частотой, но с меньшей энергией и поглощается в пределах 0,1-0,3 мкм, что исключает прохождение излучения внутрь глаза и повреждение тканей ни в зоне воздействия, ни в пограничной зоне.
Встроенный алгоритм асферического профиля лазерного воздействия Allegretto Wave Eye-Q 400 Гц позволяет проводить как стандартную, так и персонализированную топографоориентированную коррекцию с учетом индивидуальных особенностей строения роговицы.
ПОДГОТОВКА К ОПЕРАЦИИ
Перед лазерной коррекцией зрения все пациенты в обязательном порядке проходят комплексное (полное) предоперационное офтальмологическое обследование в отделении рефракционной микрохирургии ГБУЗ «СОКОБ им.Т.И.Ерошевского».
Современная высокотехнологичная компьютерная диагностика позволяет выявить мельчайшие индивидуальные особенности зрения, выявить возможные противопоказания к операции и заранее с точностью до микрон рассчитать параметры операции, что гарантирует высокую точность выполнения операции.
В ходе предоперационного обследования определяется то максимальное зрение и рефракция, которые возможно достичь после операции. Если с помощью операции невозможно достичь 100% зрения, врач объяснит, по каким причинам.
Для получения достоверных диагностических данных перед обследованием нельзя пользоваться мягкими контактными линзами в течение 10-14 дней, ортокератологическими линзами — в течение 15-30 дней (чтобы роговица приняла свою естественную физиологичную форму).
Обследование проводится в несколько этапов за один визит и занимает около 2-3 часов.
После обследования при отсутствии противопоказаний операция может быть проведена в ближайший операционный день.
При проведении лазерной коррекции зрения не требуется никакая особая подготовка:
- за 2-3 дня до операции отказаться от алкоголя;
- перед операцией девушкам снять наращённые ресницы;
- в день операции умыть лицо с мылом;не использовать никакие косметические средства и декоративную косметику, отказаться от парфюмерных средств (духи, лосьоны, дезодорант);
- в день операции не желательно надевать шерстяные вещи или вещи с длинным ворсом и узким воротом;
- в день операции необходимо взять с собой солнцезащитные очки.
ВОССТАНОВЛЕНИЕ ПОСЛЕ ЛАЗЕРНОЙ КОРРЕКЦИИ ЗРЕНИЯ MAGEK
После лазерной коррекции по методике «МAGEK» зрение улучшается сразу. Из операционной пациент уходит самостоятельно, смотрит собственными глазами, дополнительные средства коррекции больше не потребуются.
Сразу после операции зрение не будет максимально возможным. В течение 3-5 дней в период заживления роговицы могут беспокоить дискомфортные ощущения в глазах: чувство инородного тела, слезотечение, светобоязнь, периодическое затуманивание зрения. После восстановления целостности роговичного эпителия и снятия защитной контактной линзы дискомфортные ощущения проходят и зрение улучшается.
В течение 2 недель — 1,5 месяцев может быть затруднено зрение на близком расстоянии, возможно «плавание» зрения в течение дня, периодическое появление чувства «тумана», двоения, нечеткость изображения, зрительный дискомфорт в сумерках и ночью. Это является нормой на фоне восстановления эпителия роговицы глаза и послеоперационной адаптации нервной системы.
В течение 2 недель после лазерной коррекции зрения действуют стандартные ограничения:
- исключить грубое механическое воздействие на глаза (не тереть глаза, сильно не сжимать веки), чтобы исключить возможность их травмирования;
- избегать задымленных и запылённых помещений;
- избегать контактов с животными;
- исключить попадание воды (не умываться! лицо протирать влажной салфеткой), не посещать пляж, сауну, бассейн, не купаться в водоёмах;
- не пользоваться аэрозолями, косметикой, парфюмом;
- ограничить вождение автомобиля (особенно в вечернее время);
- не употреблять алкоголь;
- избегать воздействия яркого света на глаза, в солнечные дни на улице носить солнцезащитные очки);
- избегать переохлаждения;
- ограничить физические нагрузки и поднятие тяжестей, не посещать спортзал и т.п.;
- ограничить зрительные нагрузки вблизи (чтение, работа за компьютером, планшетом, смартфоном, просмотр телевизора и т.п.);
- не водить автомобиль.
На период прохождения лечения (лазерная коррекция зрения) в отделении рефракционной микрохирургии ГБУЗ «СОКОБ им.Т.И.Ерошевского» пациенту может быть выдан больничный лист (закрытый или, по медицинским показаниям, открытый). Минимальный срок, на который выдается больничный лист, — 7 дней с момента операции. Продление открытого больничного листа осуществляется уже в поликлинике по месту жительства.
На полное восстановление зрения после лазерной коррекции зрения, в среднем, требуется 1-3 месяца. Длительность восстановления зависит от индивидуальных особенностей организма (скорости восстановления структуры защитного эпителия роговицы, адаптации зрительной системы).
Послеоперационное лечение подразумевает регулярное закапывание глазных капель в течение 1-2 месяцев: в течение первой недели назначаются антибактериальные и противовоспалительные капли, далее — инстилляции кортикостероидных препаратов по убывающей схеме, а также регулярное использование увлажняющих капель.
Плановые контрольные осмотры после лазерной коррекции зрения проводятся на 1й и 6й послеоперационный день, а также 1 раз в месяц в течение 3 месяцев (при наличии медицинских показаний — контрольные осмотры могут проводиться чаще).
КАКИЕ ОРГАНИЧЕНИЯ ПОСЛЕ ЛАЗЕРНОЙ КОРРЕКЦИИ ЗРЕНИЯ MAGEK?
Спустя 2 недели после операции можно вести обычный образ жизни.
За исключением случаев сопутствующей патологии сетчатки после лазерной коррекции зрения физические нагрузки и поднятие тяжестей не ограничиваются.
Рекомендации по ограничению занятий контактными видами спорта врач может дать уже на этапе предоперационного офтальмологического обследования: при наличии дистрофических изменений сетчатки, которые часто сопутствуют близорукости, травмы головы и глаза, а также поднятие тяжестей могут провоцировать отслойку сетчатки и слепоту, независимо от проведения лазерной коррекции зрения.
Вне зависимости от сезона после лазерной коррекции зрения необходимо защищать глаза от воздействия прямого яркого солнечного света и носить солнцезащитные очки с ультрафиолетовым фильтром, не посещать солярий. Солнцезащитные очки не только от солнечного излучения, но и от других неблагоприятных факторов, ветра, пыли, отражения воды, а также предохраняют от аллергенов, которые могут попасть на слизистую оболочку и вызывать воспаление.
Девушкам можно пользоваться тушью можно через 1 месяц после операции, а нарастить ресницы — через 2-2,5 месяца.
В течение 1 года после операции рекомендуется отказаться от синтетических витаминсодержащих препаратов или биологически активных добавок с целью сохранения стабильно высоких оптических результатов операции, так как прием данных препаратов может спровоцировать избыточную регенерацию тканей роговицы.
В КАКОМ ВОЗРАСТЕ ДЕЛАЮТ ЛАЗЕРНУЮ КОРРЕКЦИЮ ЗРЕНИЯ?
Эксимер-лазерная коррекция зрения с косметической целью проводится начиная с 18 лет и, обычно, до 40-45 лет.
До 18 лет не рекомендуется делать лазерную коррекцию, потому что в этом возрасте с ростом глазного яблока может увеличиться и степень близорукости.
В возрасте 40-45 лет у людей начинаются возрастные изменения некоторых структур глаза, что проявляется ухудшением зрения на близком расстоянии — развивается пресбиопия или «возрастная» дальнозоркость. Поэтому проведенная после 40-45 лет лазерная коррекция может дать пациенту улучшение зрения вдаль, но сразу возникнет необходимость в очках для работы вблизи. Тем пациентам (после 40 лет), кто хочет хорошо видеть вдаль и готов читать в «плюсовых» очках, работать за компьютером, наносить макияж перед зеркалом и т.п. эксимер-лазерную коррекцию зрения возможно провести (при отсутствии противопоказаний).
По медицинским или профессиональным показаниям лазерная коррекция зрения может быть проведена как в более раннем, так и в более позднем возрасте.
ПРОТИВОПОКАЗАНИЯ
- Возраст до 18 лет;
- Прогрессирующая близорукость.
От стабильности близорукости до операции во многом зависит стабильность остроты зрения после нее. Физиологическое прогрессирование близорукости в послеоперационном периоде может привести к недостижению запланированного результата или снижению зрения в отдалённом послеоперационном периоде.В случае снижения зрения в течение последнего года мы, как правило, рекомендуем воздержаться от операции до стабилизации показателей.
- Офтальмологические заболевания: тяжелые формы синдрома «сухого глаза», кератоконус, дистрофия роговицы, катаракта, глаукома, увеит, офтальмогерпес, лагофтальм, блефароптоз, конъюнктивит, блефарит, дакриоцистит, выраженный нистагм, микрофтальм, заболевания сетчатки и сосудистой оболочки глаза различной этиологии;
- Толщина роговицы менее 350 мкр;
- Беременность и период лактации;
- Заболевания эндокринной системы (сахарный диабет, тиреотоксикоз и т.д.);
- Системные заболевания соединительной ткани;
- Предрасположенность к образованию келоидных рубцов;
- Нейродермит, псориаз;
- Некоторые болезни крови (тяжёлая анемия, эритрэмия, лейкозы);
- Нарушение системы свёртывания крови и проявления этого состояния: инфаркт и/или инсульт различных органов и тканей, тромбоз и/или эмболия сосудов; ангиит и/или артериит любой этиологии, флебит и т.п.;
- Любые острые и хронические заболевания в стадии декомпенсации;
- Заболевания, требующие применения гормональных (кортикостероидов, анаболических стероидов и других), цитостатических, психотропных, витаминных, общеукрепляющих, биостимулирующих и/или иных препаратов, влияющих на течение восстановительного периода после оперативного вмешательства;
- Психические заболевания.
ЛАЗЕРНАЯ КОРРЕКЦИЯ ЗРЕНИЯ И БЕРЕМЕННОСТЬ
Эксимер-лазерную коррекцию не проводят в период беременности и грудного вскармливания. Беременность и период лактации — сложный период для организма, изменение гормонального фона может вызвать прогрессирование близорукости, изменить ход послеоперационного процесса, привести к недостижению запланированного результата и низкому зрению. К тому же во время операции и послеоперационном периоде применяются лекарственные препараты, которые могут передаваться с молоком матери ребенку.
Эксимер-лазерную коррекцию зрения желательно проводить не ранее чем через 3-6 месяцев после прекращения грудного вскармливания.
Нерожавшим женщинам проводить эксимер — лазерную коррекцию можно. Прогрессирование близорукости после беременности и родов может возникнуть независимо от того делали Вы лазерную коррекцию или нет.
С целью сохранения стабильных послеоперационных результатов не рекомендуется планировать беременность в течение 1 года после лазерной коррекции зрения.
Проведенная эксимер-лазерная коррекция зрения не будет являться противопоказанием к естественным родам.
СТОИМОСТЬ ЛАЗЕРНОЙ КОРРЕКЦИИ ЗРЕНИЯ MAGEK?
Стоимость комплексного предоперационного офтальмологического обследования 2 950 руб., стоимость лазерной коррекции зрения «MAGEK» 22 000 руб. за один глаз*
Подробнее с прейскурантом Вы можете ознакомиться http://zrenie-samara.ru/info/price/
*имеются противопоказания, необходима консультация специалиста.
Стоимость эксимер-лазерной коррекции зрения одного глаза по методике МAGEK, которая применяется в СОКОБ им.Т.И.Ерошевского, включает в себя оперативное вмешательство, базовый набор послеоперационных капель и послеоперационное наблюдение (консультирование, наблюдение и лечение) в течение 3х месяцев.
Можно ли выполнить лазерную коррекцию зрения по ОМС?
Эксимер-лазерная коррекция зрения, в основном, является косметической операцией и выполняется на платной основе. В рамках обязательного медицинского страхования (при наличии действующего полиса ОМС и направления из поликлиники по месту прикрепления) операция «Фоторефракционная кератэктомия (ФРК) и ее модицикации» может быть выполнена только при наличии абсолютных медицинских показаний (травматические, постинфекционные и послеоперационные изменения роговицы, поддающиеся лазерной коррекции, анизометропия более 3х диоптрий с непереносимостью очков или контактных линз), согласно Территориальной программе государственных гарантий бесплатного оказания гражданам медицинской помощи.
Можно ли выполнить лазерную коррекцию зрения по ДМС?
Предоперационное обследование и лазерную коррекцию зрения можно выполнить по ДМС, если это входит в вашу страховую программу. В этом случае страховая компания должна выдать вам направление с лимитом денежных средств отдельно на обследование и отдельно на операцию.
С актуальным перечнем страховых компаний — партнеров СОКОБ им.Т.И.Ерошевского можно ознакомиться на нашем сайте http://zrenie-samara.ru/info/dms/.
Что делать, если лазерная коррекция зрения не показана?
К сожалению, возможности эксимер-лазерной коррекции зрения не безграничны. Пациентам с близорукостью выше 14-15 диоптрий и дальнозоркостью больше 5-6 диоптрий эксимер-лазерная хирургия не может быть выполнена в полном объеме (или противопоказана вовсе из-за ограниченной толщины роговицы, которую истончают лазером.
Имплантация факичной линзы внутрь глаза или замена естественного прозрачного хрусталика на искусственный – инновационные альтернативные методы коррекции зрения, позволяющие устранить практически любую степень близорукости, дальнозоркости, астигматизма, а также пресбиопию (возрастные изменения в оптической системе глаза) в случаях, когда лазерная коррекция зрения не эффективна или противопоказана.
Рефракционная хирургическая операция подразумевает удаление естественного хрусталика методом факоэмульсификации через самогерметизирующийся микропрокол и замену его на интраокулярную линзу (искусственный хрусталик), более подходящую по своим оптическим характеристикам (с поправкой на близорукость или дальнозоркость в зависимости от конкретного случая), чтобы пациент получил высокую остроту зрения и больше не нуждался в дополнительной коррекции.
Имплантация факичных интраокулярных линз – метод рефракционной хирургии, предусматривающий имплантацию дополнительной линзы в передний отдел глаза без удаления естественного хрусталика. Факичные линзы применяются в случаях, когда естественная аккомодация еще не утрачена, сохраняют способность глаза видеть предметы как вблизи, так и вдали и не изменяют форму и целостность структуры роговицы.
Пациентам СОКОБ им. Т.И.Ерошевского предлагается широкий выбор ультрасовременных высококачественных моделей эластичных искусственных хрусталиков и дополнительных интраокулярных линз ведущих мировых производителей.
Подбор имплантируемых искусственных хрусталиков или дополнительных факичных линз осуществляется по результатам целого комплекса высокотехнологической аппаратной диагностики, с учетом медицинских показаний и противопоказаний, свойств интраокулярных линз, возраста пациента, его образа жизни, соматического статуса и рода деятельности.
Наши специалисты
Записаться на консультацию
в СОКОБ им.Т.И. Ерошевского
Астигматизм и близорукость — самые частые патологии зрения. Они поражают зрительные органы людей всех возрастов и сильно мешают полноценной жизни человека. Корректируются эти дефекты рефракции очками и контактными линзами, а вылечить их можно только с помощью операции. В каких случаях назначается процедура по замене хрусталика?
В этой статье
- Зрение при астигматизме и близорукости
- Почему приходится менять хрусталик при миопии и астигматизме?
- Замена хрусталика при близорукости высокой степени?
- Ход операции по замене хрусталика при высокой степени миопии?
- Бывают ли осложнения после замены хрусталика при высокой степени близорукости?
- Как происходит протезирование хрусталика при астигматизме?
- Период реабилитации после замены хрусталика при астигматизме и близорукости высокой степени
Зрение при астигматизме и близорукости
Близорукость или миопия — это зрительный дефект, характеризующийся плохим зрением на дальнем расстоянии. При миопии нарушена преломляющая способность роговицы из-за увеличения размера глазного яблока. Лучи света формируют изображение не на самой сетчатке, а прямо перед ней, в результате чего человеку кажутся размытыми предметы, которые находятся далеко от него. При близорукости высокой степени больному сложно разглядеть даже лицо собеседника.
Астигматизм является не менее тяжелым зрительным дефектов. Возникает он из-за искривления глазного яблока, роговой оболочки или хрусталика глаза. Световые лучи падают на две точки сетчатки, что приводит к нечеткости получаемого изображения. Человек с астигматизмом практически постоянно щурится, чтобы изображение было более четким.
Почему приходится менять хрусталик при миопии и астигматизме?
Оба типа аметропии очень сильно усложняют жизнь человека, накладывают на него определенные ограничения в профессиональной деятельности, мешают заниматься спортом. Данные патологии постоянно прогрессируют, если их не лечить. При начальной и средней степенях близорукости и астигматизма пациенту назначается ношение очков или контактных линз.

Однако средства коррекции не являются средствами лечения, они лишь корригируют дефект рефракции, то есть позволяют человеку хорошо видеть, несмотря на наличие зрительной патологии. Вылечить миопию и астигматизм можно с помощью лазерной операции или хирургической замены хрусталика. Последний способ лечения обычно применяется при высоких степенях близорукости и астигматизма.
Замена хрусталика при близорукости высокой степени?
Высокая степень зрительной патологии (−20 дптр) — главная причина, из-за которой назначается замена хрусталика глаза при близорукости. Но протезирование хрусталика становится необходимой мерой, если имеются:
- различные врожденные офтальмологические болезни;
- противопоказания к лазерной коррекции зрения;
- помутнение и искривление прозрачного тела.
Не всем пациентам с высокой степенью близорукости может назначаться процедура по замене хрусталика искусственной интраокулярной линзой. Она противопоказана лицам, которые не достигли 18 лет.

Операцию проводить нельзя, потому что органы зрения до 18 лет находятся в стадии формирования. Близорукость может измениться с высокой степени на более низкую и без лечения. Также замена хрусталика не назначается при прогрессирующей миопии. Существует множество факторов, которые могут спровоцировать сильное ухудшение зрения, поэтому сначала необходимо выяснить причину прогрессирования близорукости и остановить его.
Врачи утверждают, что самый лучший возраст для подобной процедуры — 40 лет и старше. К этому времени частично утрачивается способность к аккомодации и могут возникнуть первые симптомы катаракты. Они способны привести к осложнениям после операции по замене хрусталика при близорукости.
Ход операции по замене хрусталика при высокой степени миопии?
Проводится процедура в амбулаторных условиях. За сутки до операции врач дает ряд рекомендаций пациенту. Иногда хирург может посоветовать больному потренироваться концентрировать взгляд на одной точке, стараясь не моргать. Это необходимо по той причине, что делается операция под местным, а не общим наркозом.
Перед процедурой в глаза пациента закапываются капли обезболивающего действия. Операция проходит по следующему алгоритму:
- скальпелем вскрывается передняя камера глаза;
- делаются 3-4 прокола и ультразвуком разрушается структура прозрачного тела, которое превращается в эмульсию;
- через проколы специальным насосом удаляется эмульсия;
- в камеру глаза хирург вставляет искусственный хрусталик, свернутый в трубочку;
- линза сама расправляется внутри глаза;
- врач промывает орган зрения и накладывает повязку.

Замена естественного хрусталика на искусственный длится 15 минут на одном глазу. Линзу врач подбирает сам, исходя из медицинских показаний. Проводится операция только на одном органе зрения. Процедура замены прозрачного тела сразу на двух глазах считается малоэффективной и даже опасной. Промежуток между двумя хирургическими вмешательствами должен составлять не менее 3-4 недель.
Бывают ли осложнения после замены хрусталика при высокой степени близорукости?
Перед процедурой замены хрусталика больного глаза человек проходит тщательное обследование, в ходе которого определяются все возможные риски. Осложнения после протезирования бывают редко и возникают в виде:
- дистрофических процессов в сетчатой оболочке;
- истончения сетчатки и ее разрывов;
- уменьшения толщины склеральной оболочки;
- отслойки сетчатки.
Замена хрусталика при астигматизме: когда назначается процедура?
Протезирование хрусталика назначается при высокой степени астигматизма (до 5-6 дптр), а также в случаях, когда противопоказана лазерная коррекция. Если лечение лазером проводить нельзя, а очки или контактные линзы не могут исправить дефект рефракции, то единственным спасением для пациента с высокой степенью астигматизма становится операция по замене хрусталика.
Как происходит протезирование хрусталика при астигматизме?
Перед процедурой пациент сдает анализы и проходит полное обследование. Операция делается под местной анестезией. Пациент должен следовать всем указаниям врача во время манипуляций. Хирург выполняет небольшой разрез на роговице, превращает содержимое хрусталика в эмульсию, выводит ее и вставляет в заднюю камеру хрусталика интраокулярную линзу (ИОЛ). Затем глаз промывается специальным раствором и закрывается защитной повязкой.
После данной процедуры также возможны осложнения. Ранние побочные эффекты — это отек роговицы, покраснение глаз, повышенная светочувствительность. Поздними осложнениями становятся катаракта и недостаточная аккомодационная способность. Качество зрение во многом зависит от выбранного типа ИОЛ.
Какие виды ИОЛ используются для замены хрусталика при астигматизме?
Есть три вида искусственных линз, которые становятся заменой естественного хрусталика:
- торические, которые являются самыми эффективными, а потому и дорогими;
- мультифокальные, обеспечивающие хорошее зрение на всех дистанциях;
- факичные — линзы, которые устанавливаются перед хрусталиком без его удаления.

Период реабилитации после замены хрусталика при астигматизме и близорукости высокой степени
Для того, чтобы глаза быстрее восстановились, прооперированный должен следовать предписаниям окулиста во время реабилитации. Обычно он дает такие рекомендации:
- носить повязку не менее 7 дней;
- закапывать антибактериальные капли;
- ежедневно промывать глаза чистой водой;
- на две недели отказаться от алкоголя;
- не садиться за руль транспортного средства в течение двух недель;
- не нагружать глаза чтением в первые дни после процедуры;
- избегать физических нагрузок;
- не ходить в бассейн или баню.
Также стоит защищать глаз от яркого света и стараться не попадать в ситуации, в которых высок риск травмирования органов зрения. В дальнейшем пациенту придется всегда избегать помещений с высокой температурой, которая может оказать негативное воздействие на искусственный хрусталик. В целом, человек может жить обычной жизнью. Офтальмолога ему придется посещать не реже одного раза в год.
Замена хрусталика глаза при близорукости

Замена хрусталика глаза при близорукости
Относительно новым методом лечения аномалий рефракции является операция установки интраокулярной линзы при наличии прозрачного хрусталика. Внедрение этого вмешательства в привычную практику офтальмохирургов позволило большому числу пациентов, для которых лазерная коррекция была под запретом, избавиться от очков и контактных линз.
Содержание:
- Зрение при близорукости
- Когда назначается замена хрусталика при миопии?
- Типы хрусталиков
- Ход операции по замене хрусталика
- Осложнения после замены хрусталика при высокой степени близорукости
- Период реабилитации
- Противопоказания
Зрение при близорукости
Человек, страдающий близорукостью (миопией) не может четко различать объекты, находящиеся от него на дальнем расстоянии. Близко расположенные объекты при этом он видит достаточно хорошо: проблем с чтением, работой с мелкими предметами обычно не возникает.
Близорукость возникает из-за изменения формы глазного яблока: оно увеличивается в длину. Роговица, одной из функций которой является преломление световых лучей, сильно отдаляется. Из-за этого нарушается преломление световых лучей: изображение проецируется не на сетчатку, а на область, расположенную перед ней.
Степень миопии обозначается диоптриями и делится по степени тяжести. Выраженная миопия приводит к тому, что человек без очков или контактных линз не может различить даже очертания отдельных объектов.
Когда назначается замена хрусталика при миопии?
Операция выполняется в случаях, когда он утрачивает свою способность к аккомодации – фокусировке на предметах различной удаленности. Это происходит, например, при пресбиопии. Она возникает преимущественно у взрослых и пожилых людей – это естественный процесс старения. Глазу становится сложно четко визуализировать предметы, расположенные на близком расстоянии.
После хирургической коррекции миопии результат зависит от модели установленной линзы. Операция показана при высокой степени близорукости, когда ожидаемая эффективность лазерной коррекции недостаточна. Также прозрачный хрусталик можно заменить в некоторых случаях при дальнозоркости и астигматизме, особенно если патология сочетается с катарактой.
Типы хрусталиков
Сейчас в арсенале офтальмохирургов есть большое число различных моделей интраокулярных линз. Подбор осуществляется в индивидуальном порядке: учитывается возраст, профессия, зрительные характеристики и предпочтения самого пациента, его финансовые возможности. Выбор делается после осмотра и проведения определенного перечня обследований.
Часто встречаемые в практике виды хрусталиков:
-
Мультифокальные линзы. Такие ИОЛ имеют несколько оптических зон и обеспечивают комфортную коррекцию зрения. Человек после операции одинаково хорошо видит как вблизи, так и вдаль без очковой коррекции. Это обеспечивает высокий уровень комфорта. Недостаток мультифокальных линз кроется в их высокой стоимости.
-
С желтым фильтром. Он выполняет одну из функций родного хрусталика глаза – защищает сетчатку от негативного влияния ультрафиолетового излучения. Лучи синего спектра отсекаются, но это никак не влияет на цветопередачу и контрастность изображения. ИОЛ, имеющие желтый фильтр, способны снижать риски возрастной макулодистрофии и других заболеваний сетчатки.
-
Асферические. Они отличаются от сферических ИОЛ более сложной формой: радиус кривизны линзы варьируется от края к центральной части. Они гарантируют высокое качество зрения и коррекцию зрительных аберраций. Последний пункт особенно имеет значение для людей, работающих в вечерние и ночные часы.
Все вышеперечисленные ИОЛ используются в лечении катаракты глаза. Для коррекции миопии высокой степени применяются факичные линзы. Они различаются по месту фиксации внутри глаза – бывают переднекамерные, заднекамерные и те, что крепятся к радужной оболочке. Главное отличие факичных линз от афакичных в том, что установка первых не требует удаления родной линзы.
Ход операции по замене хрусталика
Установка интраокулярной линзы при миопии – совсем другая операция в сравнении с лазерными методами коррекции. Пациент находится в сознании: потребности в общем наркозе нет, достаточно местного обезболивания в виде закапывания глазных капель.
После начала действия препарата хирург создает малые разрезы на роговице глаза, необходимые для введения инструментария. Далее вводится кончик факоэмульсификатора – с его помощью хрусталиковые массы превращаются в гелеобразную массу и легко выводятся наружу путем аспирации (этот этап выполняется при одновременном наличии катаракты). На своем месте остается капсула хрусталика, куда помещается интраокулярная линза. Она вводится в глаз в свернутом состоянии: современные материалы обладают эффектом памяти, линза самостоятельно расправляется в глазу и фиксируется в нужном положении.
Для того, чтобы исправить близорукость пациента, перед операцией рассчитывается оптическая сила линзы. Современные модели линз на рынке имеют большой диапазон оптической силы, поэтому специалисты могут оказать эффективную помощь пациентам с любой степенью тяжести рефракционных нарушений.
Длительность операции по замене хрусталика глаза при близорукости составляет не более 15-20 минут. В течение нескольких часов прооперированный должен оставаться под наблюдением врачей для своевременной диагностики осложнений.
Осложнения после замены хрусталика при высокой степени близорукости
Негативные последствия после проведенного вмешательства связаны во многом с основным заболеванием зрительной системы. Тяжелая миопия может приводить к таким осложнениям, как:
-
дистрофические изменения сетчатой оболочки;
-
кровоизлияния в сетчатку и стекловидное тело;
-
разрывы сетчатой оболочки из-за ее истончения;
-
отслойка сетчатки.
Поэтому решение о целесообразности выполнения вмешательства принимается только после всестороннего обследования и оценки всех за и против.
Период реабилитации
Офтальмохирургическое лечение практически не сопряжено с болевыми ощущениями, а используемые микрохирургические технологии делают вмешательства максимально щадящими и безопасными. Поэтому восстановительный период занимает все меньше времени, проходит комфортно и без ограничений для большинства пациентов. Зрение восстанавливается прямо на операционном столе.
Для получения максимального результата важно следовать всем предписаниям врача. Среди них часто фигурируют следующие рекомендации:
-
использование глазных капель для предупреждения бактериальных осложнений;
-
защита прооперированного глаза путем ношения темных очков в течение нескольких дней;
-
не тереть, не давить на глазные яблоки;
-
исключить употребление алкогольных напитков;
-
в течение первой недели нежелательны занятия спортом, посещение сауны, бани и бассейна.
Важно! Соблюдение всех врачебных назначений позволяет сберечь роговую оболочку глаза от вторичного повреждения, ускоряется заживление тканей, существенно ниже риски смещения имплантированной линзы и инфекционных осложнений.
Противопоказания
Коррекция миопии лазером имеет большой перечень противопоказаний. Например, такую операцию нельзя проводить при кератоконусе или любых других патологиях зрения, которые сопровождаются истончением роговицы. В данной ситуации рисков от вмешательства гораздо больше, чем возможной пользы.
Нецелесообразно оперировать пациентов, имеющих тяжелые заболевания сетчатой оболочки (например, ее отслойка или дегенерация макулы). Вмешательство в этой ситуации не даст желаемого результата.
Также важно выждать определенного возраста. До 18 лет операцию по установке факичной ИОЛ не выполняют из-за незрелости органа зрения. Многие показатели находятся еще на стадии формирования, степень миопии может измениться как в лучшую сторону, так и в худшую без вмешательства медиков.
Множество факторов могут влиять на конечный результат и являться как относительными, так и абсолютными противопоказаниями к операции. Специалисты обращают внимание и на степень вовлеченности пациента в проблему: от этого зависит качество соблюдения рекомендаций в послеоперационном периоде. Важно до операции обсудить все нюансы своего здоровья с рефракционным хирургом, чтобы он мог с точностью до мелочей спрогнозировать ход и результат предстоящей процедуры.
