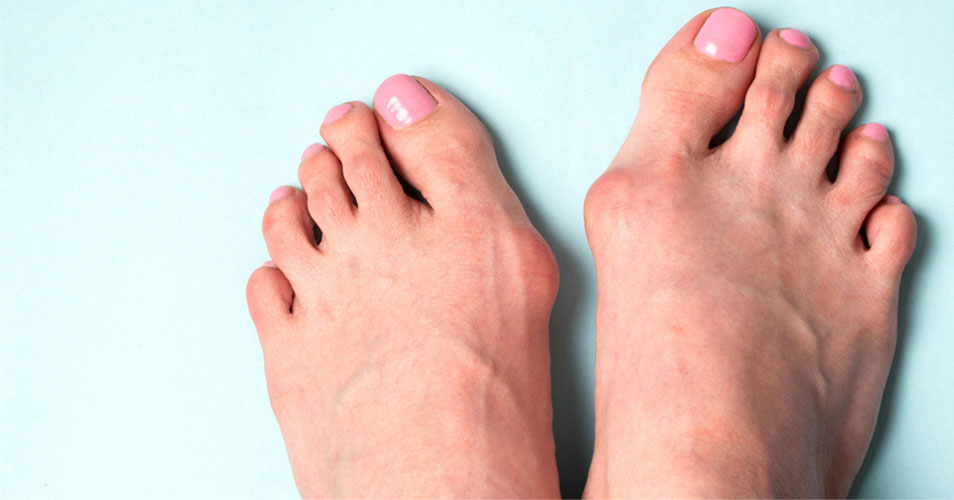
Что такое Hallux Valgus
Если ноет косточка на большом пальце ноги, то причина, скорее всего в вальгусной деформации переднего
отдела стопы. Патология характеризуется искривлением первого пальца по направлению ко второму
и сопровождается образованием костной «шишки». При этом также наблюдаются:
-
нарушения мышечно-связочного баланса;
-
поперечное и продольное плоскостопие;
-
покраснения и отечность близлежащих тканей;
-
воспаления сустава.
Из-за неправильной нагрузки на связки и мышцы стопы изменяются точки опоры. Вместо трех опорных точек
давление оказывается на все плюснефаланговые суставы, это укоряет деформационные процессы и усиливает
воспаление косточки на ноге возле большого пальца.
Медицинское название патологии Hallux Valgus. В переводе с латыни: hallux — большой палец стопы,
valgus — искривленный. В обиходе заболевание именуют: искривление пальца, галюкс, халюкс, косточка
на стопе, шишка или нарост на пальце.
Причины вальгусной деформации большого пальца стопы
Ортопеды установили несколько основных предпосылок развития заболевания. Среди причин, почему воспалилась косточка на ноге у большого пальца:
- наследственность — врожденная слабость связочного и мышечного аппаратов;
- ожирение — увеличенная масса тела провоцирует избыточные нагрузки на стопы и последующие
деформации тканей; - дистрофические изменения суставов — характерны для пациентов пожилого возраста;
- эндокринные заболевания — сахарный диабет, болезни щитовидной железы;
- травмы — переломы костей стопы, разрывы и надрывы связок;
- плоскостопие — отсутствие правильной опоры на стопу усиливает риск костно-суставных деформаций стопы;
- стоячая работа — патология характерна для продавцов, учителей, парикмахеров, официантов;
- профессиональные риски — избыточную нагрузку на стопы испытывают также спортсмены, балерины, танцоры;
- быстрый рост стопы — наблюдается в подростковом возрасте;
- пожилой возраст — сокращение выработки эстрогена ведет к снижению объема кальция в костях,
приводит к остеопорозу, подагре и вальгусной деформации.
Частота воспалений и необходимость лечения косточки на большом пальце ноги тесно связаны с возрастом
и полом пациентов. Самые частые обращения с Hallux Valgus от женщин старше 50 лет.
Симптомы и стадии Халиус Вальгус

Когда болит
косточка под большим пальцем на ноге, пациент обращается к ортопеду. Постановка диагноза и определение стадии
заболевания выполняется по результатам осмотра и рентгеновским снимкам. Рентгенограмма делается
в двух проекциях и позволяет точно рассчитать углы отклонения. На основании полученной информации
определяется степень вальгусной деформации:
- Легкая
(I степени) — угол вальгуса <25°, межплюсневый угол <12°. В области стопы пациентом
отмечается умеренный дискомфорт. Также могут наблюдаться небольшие отеки и покраснения в месте
деформации. - Средняя
(II степени) — угол вальгуса 26-35°, межплюсневый угол <18°. Уже требуется
лечение — косточки на пальцах ног воспалились, выпирают. Ходьба начинает причинять пациенту боль,
возникают сложности с подбором обуви. - Тяжелая
(III степени) — углы вальгуса и межплюсневый соответственно 35-70°
и менее 18°. Болевые ощущения в суставах становятся постоянными. Пальцы стопы приобретают
молоткообразную деформацию, задний отдел стопы искривляется. Из-за патологии у пациента меняется походка,
что в свою очередь негативно сказывается на стабильности позвоночника, провоцирует боли в спине
и формирование патологий опорно-двигательного аппарата.
Осложнения при вальгусной деформации стопы

Если воспаляется
косточка большого пальца на ноге, лечение нужно начинать как можно раньше. Это поможет обойтись без
хирургического вмешательства и избежать серьезных осложнений. Игнорирование шишек и наростов
на пальце приводит к:
- воспалениям в суставах — гиперемии, отекам, болезненности;
- артрозу плюснефалангового сустава — разрушениям хрящевой ткани, резкому увеличению косточки
по причине экзостоза; - нарушениям работы других суставов — коленных, тазобедренных и их последующее поражение артрозом;
- формированию «пяточной шпоры» — сильным болям в пятке при ходьбе;
- ахиллобурситу — воспалению синовиальной сумки около ахиллова сухожилия.
Вывод: опухоль косточки на ноге возле большого пальца лучше не запускать. Современная ортопедия предлагает
разные варианты консервативной терапии, техники малоинвазивного
оперативного вмешательства. Метод подбирается исходя из стадии болезни — с учетом
противопоказаний и возраста пациента.
Как лечить воспаление вальгусной шишки на ноге
Первая стадия заболевания, когда косточка еще не сильно выражена, позволяет исправить патологию консервативными
методами. Лечение базируется на трех правилах: устранить причину искривления стопы, исправить текущие
деформации пальца, снять болевые и иные симптомы.

Основные средства консервативного лечения:
- Медикаментозная терапия. Пациенту назначают гормональные препараты, которые вводят внутрь суставной полости;
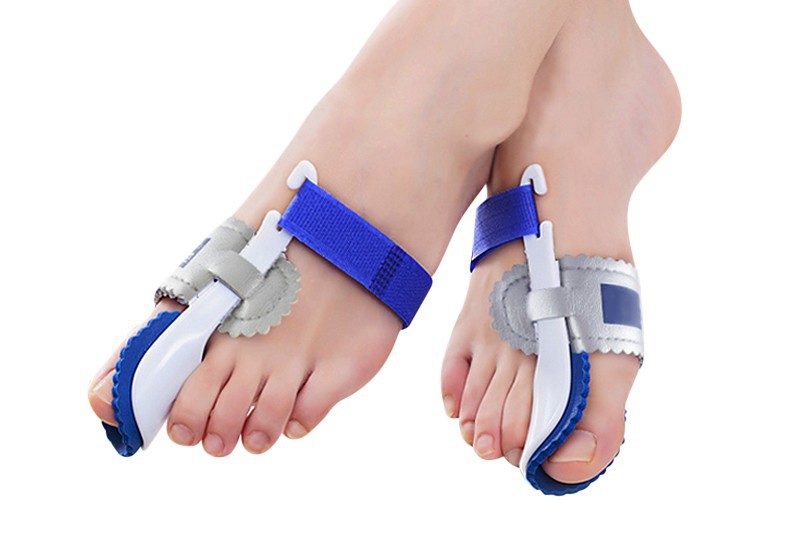
рассказывают, чем мазать вальгусную шишку на ноге при воспалении; прописывают обезболивающие лекарства. - Применение бандажей и вальгусных шин. Приспособления принудительно фиксируют большой палец
в правильном положении, исключая дальнейшие деформации ступни. Некоторые шины обладают направленным
действием и давят на выпирающую косточку, заставляя костные ткани вернуться в правильное
положение. - Ношение туторов и ортезов. Ортопедические изделия изготавливают индивидуально для каждого пациента. Задача
приспособления — жесткая фиксация сустава стопы. - Изготовление ортопедических
стелек для коррекции положения большого пальца и профилактики вальгусной деформации. Подходят
только при незначительно выраженной патологии. Обычно рекомендованы пожилым пациентам для предотвращения
развития Hallux Valgus из-за возрастного ослабления сухожильно-связочного аппарата. - Физиотерапия. Методики воздействия подбираются для достижения следующих результатов — повышение тонуса
тканей, устранение отеков, улучшение кровообращения, стимулирование нервных окончаний.
Также некоторые пациенты пробуют народные методы для устранения шишки на пальце ноги, но подобные средства
совершенно неэффективны.
Удаление «косточки» большого пальца: хирургические методы
Консервативное лечение
помогает не всегда. В этом случае врач предложит прибегнуть к проверенным технологиям — операциям
Hallux Valgus. Хирургическое лечение показано при патологии II и III степени — только тогда,
когда медикаменты, туторы, вальгусные шины и стельки бессильны.
Операции по устранению Халиус Вальгус проводят под местным обезболиванием. В зависимости от оснащения
клиники возможны варианты: спинальная или — более современная и безопасная — местно-проводниковая
анестезия.
Существует более 400 видов хирургических операций для лечения вальгусных деформаций. Наиболее перспективный сегодня
метод — корригирующая остеотомия. Это малотравматичные операции, позволяющие корректировать положение плюсневой
кости, достигать большей конгруэнтности сустава. В процессе операции врач перепиливает кость для выставления
правильного угла, после чего фиксирует соединение винтами или спицами. Одновременно пациенту удаляют саму «шишку»,
образовавшийся на суставе экзостоз, восстанавливая эталонную эстетику стопы.
Корригирующая остеотомия стопы Халюс Вальгус — это операции:
- шевронная остеотомия;
- Scarf-остеотомия;
- проксимальная остеотомия;
- остеотомия E. Juvara.
Остеотомия дает отличные результаты при патологиях II или III степени, так как позволяет выправить угол
между плюсневыми костями и зафиксировать результат во избежание рецидива. Важно понимать: чем раньше
проведено лечение, тем меньше объем вмешательства и тем быстрее восстановление.
На начальной стадии обходятся малоинвазивным хирургическим лечением — изменением точки прикрепления
сухожилия приводящей мышцы первого пальца.
В некоторых случаях врач проводит эндопротезирование или артродез. Операции показаны при разрушениях сустава
артрозом или иных серьезных патологиях. Также хирург-ортопед может
комбинировать методики — устранять осложнения, деформации стопы, вызванные Hallux Valgus.
Восстановление после операции
После операции наступает реабилитационный период, который проходит под внимательным и постоянным контролем
врача. Хороший ортопед остается на связи с пациентом до полного восстановления функций
и эстетики стопы — следит за динамикой, корректирует рекомендации, контролирует темпы возврата
к нормальной активной жизни.
При выборе малотравматичного протокола операции реабилитационный период проходит следующие этапы:
- после операции — разрешается опираться на стопы;
- спустя сутки — выписка из стационара;
-
10-14 дней — ношение специально изготовленной ортопедической обуви для снятия нагрузки
с переднего отдела стопы; - через 2 недели — ношение обычной обуви, но с ортопедическими стельками;
- спустя 1,5 месяца — контрольные рентгеновские снимки;
- через 3 месяца — возврат к полноценной активной жизни, занятиям спортом.
Косточка на большом пальце: иные причины появления
Если опухла косточка большого пальца на ноге, то причиной может быть не только вальгусная деформация.
Также среди диагнозов фигурируют:
- Подагра. Вызывается отложением в суставах солей мочевой кислоты и проявляется сильными резкими
неожиданными приступообразными болями. Приступ может длиться до 5 дней, и это один
из основных признаков, как отличить подагру от халиус вальгус. - Ревматоидный артрит. Поражает все суставы и отделы ног. Симптомы — подошвенные мозоли, когтевидная
деформация пальцев. Типичная для халиус вальгус «косточка» — редкое явление. - Артроз плюснефаланговых
суставов, Hallux Rigidus. Среди симптомов — боль в основании фаланг пальцев, отек большого
пальца ноги, подкожные выпячивания, бугристость.
Несмотря на разницу заболеваний, пациентам сложно различить, чем отличается вальгус от подагры,
а артрит от артроза. Все вопросы разрешит консультация опытного ортопеда. Врач проведет
диагностику, изучит рентгеновские снимки, поставит диагноз, предложит лечение.
Профилактика: можно ли предотвратить появление косточки на ногах
Простые профилактические методы снизят риск образования шишек, галюксной деформации. Пациентам рекомендовано:
- правильно питаться — исключить появление избыточного веса, недостатка витаминов и минералов;
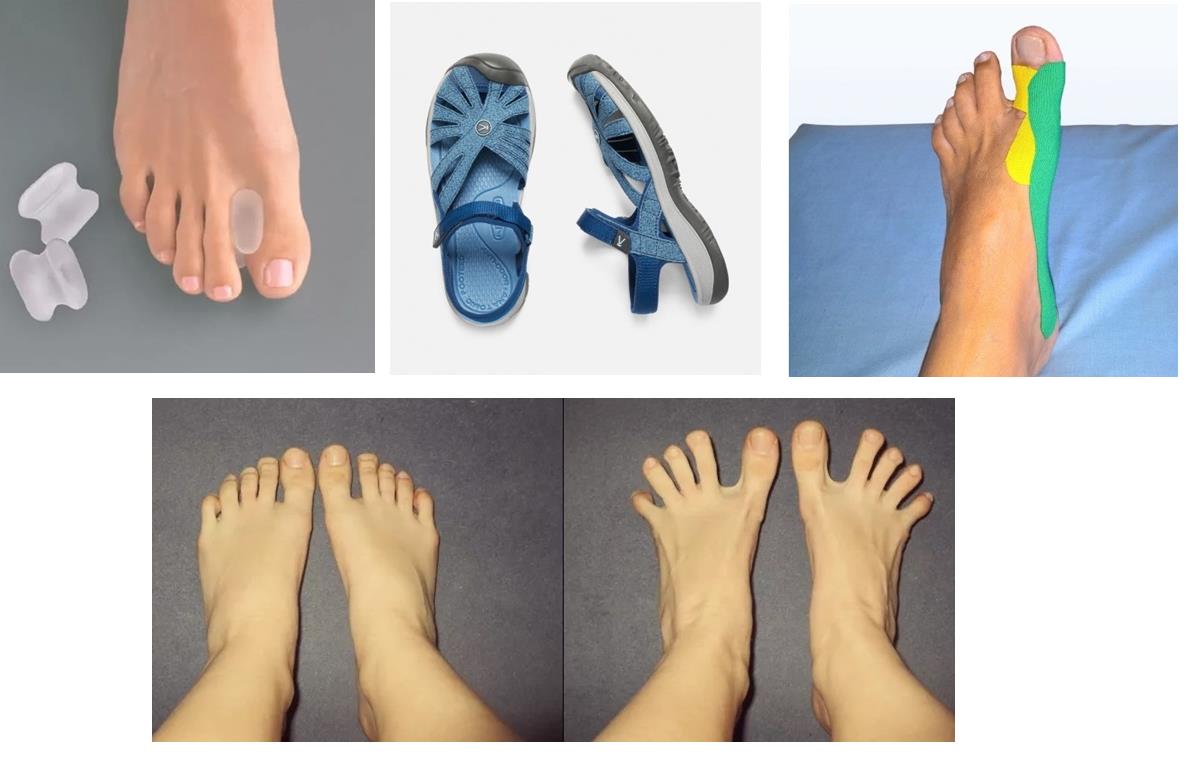
- носить удобную обувь и ортопедические стельки — следить за тем, чтобы суставы были всегда
в правильном положении; - заниматься спортом — укреплять мышцы и связки на ногах.
При первых симптомах или подозрении на патологию необходимо сразу обратиться к врачу — пройти
обследование, начать лечение.
Автор статьи: Рубен Степанян
Воспаление косточки на ноге, которое в основном возникает на большом пальце, считается одним из самых распространенных проблем возникающих в результате развивающегося воспалительного процесса. При появлении первых признаков такого заболевания, лечение должно начинаться как можно раньше, поэтому сразу же требуется обращаться за консультацией в медицинское учреждение.
Причины
Когда у человека появляются дискомфортные ощущения в области большого пальца ноги, то это может свидетельствовать о том, что произошло воспаление косточки. При появлении такого рода признаков в первую очередь следует обратить внимание на обувь, так как привести к такому патологическому процессу может ношение слишком узкой обуви, а также та у которой очень большой каблук.
Дискомфортные ощущения в области большого пальца ноги могут свидетельствовать о том, что произошло воспаление косточки
В отдельных случаях к возникновению такого недуга могут привести различного рода травмы голеностопа, которые в свою очередь приводят к нарушению циркуляции крови, что провоцирует появление воспалительного процесса.
Помимо всего прочего спровоцировать воспаление кости на ноге могут следующие факторы:
-
— сахарный диабет;
-
— ожирение и лишний вес;
-
— грибковые заболевания;
-
— артроз;
-
— гормональные изменения в человеческом организме;
-
— вросший ноготь;
-
— различного рода травмы, такие как вывихи и растяжения;
-
— систематическое ношение неудобной обуви;
-
— бурсит;
-
— остеопороз;
-
— артрит.
Также привести к возникновению такого дефекта, как воспаление косточки может неправильно проведенный маникюр. Поэтому очень важно при его выполнении очень аккуратно относится к кутикуле, которую ни в коем случае не следует повреждать.
Симптомы
В том случае если у человека воспалилась косточка на большом пальце ноги, то в таком случае патологический процесс может также сопровождаться припухлостью и покраснением, особенно в том случае если человек продолжает ходить или стоять. Надеяться на то, что симптоматика пройдет самостоятельно не следует, так как если своевременно не диагностировать патологию и не начать лечение недуг будет стремительно развиваться и проявляться более выраженными болевыми ощущениями.
Также патология будет сопровождаться еще и следующими признаками:
-
— появлением болевых ощущений, которые могут, как носить ноющий характер, так и стремительно усиливаться во время ходьбы;
-
— постоянным возникновением мозолей и натоптышей;
-
— сильной усталостью нижних конечностей к вечеру;
-
— также недуг проявляется тем, что большой палец на ноге значительно уходит в противоположную сторону;
Заявка принята
Спасибо! Ваше сообщение отправлено!
-
— существенным искривлением второго пальца.
Сильная усталость нижних конечностей
При появлении признаков следует, как можно раньше обратиться за квалифицированной консультацией к специалисту. Это в первую очередь требуется для того, чтобы избавить человека от весьма неприятных и болезненных ощущений, предотвратить прогрессирование патологии и как можно раньше избавиться от заболевания.
Лечение
Для того чтобы приступить к лечению воспаления косточки на большом пальце ноги требуется сначала обратиться к квалифицированному специалисту для постановки точного диагноза и выяснения причины, которая привела к такой патологии. Для этого стоит обратиться за консультацией к ортопеду, который после постановки диагноза подберет наиболее результативное и безопасное лечение недуга.
Что касается непосредственно самого лечения, то оно должно обязательно проводиться под присмотром своего лечащего врача, так как во время терапии очень важно не пропустить определенные важные моменты, которые могут повлиять на весь процесс лечения.
Суть терапии такого недуга заключается в применении определенных лекарственных препаратов, которые направлены на устранение воспалительного процесса. Лечение подбирается в каждом отдельном случае сугубо индивидуально в зависимости от стадии патологии и причины заболевания.

Сначала нужно обратиться к квалифицированному специалисту для постановки точного диагноза
В том случае если причиной того что воспалилась косточка на ноге у большого пальца является артроз или артрит, то тогда пациенту для лечения назначаются хондропротекторные препараты которые направлены на восстановление хрящевых тканей, а также кортикостероидные средства.
При патологии вызванной инфекционными заболеваниями лечение проводится с помощью антибактериальных препаратов, а также средств направленных на купирование подагратических приступов, таких как Колхицин или Аллопуринол.
Обратите внимание! Во время лечения следует учитывать то, что проводить некоторые процедуры и пользоваться определенными средствами можно только после того, как пройдет период обострения.
Нужно исключить из рациона продукты питания богатые пуринами
Особое значение во время лечения недуга играет питание пациента, из рациона которого в обязательном порядке должны быть исключены продукты, в составе которых имеется пурин.
При постановке такого диагноза как вальгусная деформация патологи лечится с помощью использования специальных ортопедических фиксаторов и устройств, а для снятия воспалительного процесса пациентам назначаются такие противовоспалительные препараты, как Диклофенак, Ортофен или Финалгон. Прекрасным средством от косточки на большом пальце ноги является мазь Фулфлекс, которую без труда можно приобрести практически в любой аптеке.
Помимо медикаментозных препаратов пациенту рекомендуется проведение физиотерапии. Данные процедуры способствуют быстрому устранению воспалительного процесса и сокращению времени лечения. Кроме того пациентам рекомендуется в обязательном порядке использовать специальные корректоры, такие как шины-бандажи.
Шина-бандаж на большой палец
Во время лечения очень важно соблюдать определенные рекомендации, так как от этого будет полностью зависеть продолжительность лечения, а также восстановительного периода. Для этого следует полностью отказаться от ношения неудобной обуви, которая изготовлена из твердого материала.
Также рекомендуется посещать сеансы специального массажа, который направлен на восстановление ступней и их расслабление. Делать такой массаж даже можно самостоятельно, единственное, что следует при этом выполнять, так это все нюансы его проведения. Огромную роль играет гимнастика, о которой должен рассказать каждому пациенту страдающему таким недугом лечащий врач, а также дать специальную инструкцию для ее проведения.
В дополнение ко всем перечисленным выше методам успешно применяются средства народной медицины. Но при этом стоит помнить то, что применять их можно только после консультации с лечащим врачом, который подберет комплексное лечение, которое приведет к избавлению от такого патологического процесса. Самыми распространенными средствами для устранения воспаленной косточки является настойка из цветков бузины, настой спирта с лавровым листом, а также использование эфирных масел, таких как эвкалипт, календула и сандал.
Настойка из цветков бузины
В том случае если у человека воспалилась косточка на ноге у большого пальца, не следует заниматься лечением самостоятельно, так как ответить, что делать в той или иной ситуации можно только после постановки точного диагноза, при этом не следует пытаться самостоятельно избавиться от недуга с помощью различных мазей, таким образом можно только усугубить ситуацию.

Хирургическое вмешательство
Нередко единственным выходом при воспалении косточки на ноге является хирургическое вмешательство. Этому методу отдается предпочтение в том случае, если все ранее используемые методы консервативного лечения оказались неэффективными. Также стоит учитывать тот факт, что чем сильнее выражена у человека деформация, тем сложнее будет проведение операции.
В том случае если патологический процесс выявлен на ранней стадии, но, несмотря на это с помощью лекарственных препаратов и процедур устранить его невозможно, то, несмотря на то, что назначается операция, она проводится на мягких тканях. В отдельных случаях выполняется иссечение костного выступа, а также подкожной сумки сустава.
При диагностировании второй стадии заболевания хирургическое вмешательство проводится на плюсневой кости, а в особо запущенных случаях часто выполняется смещение или артродез сустава.
Поэтому очень важно не допустить прогрессирования заболевания, так как на начальной стадии его возникновения вероятность справиться с ним без проведения операции очень велика, а чем запущенней будет процесс, тем даже хирургическое вмешательство будет проводиться значительно сложнее.
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
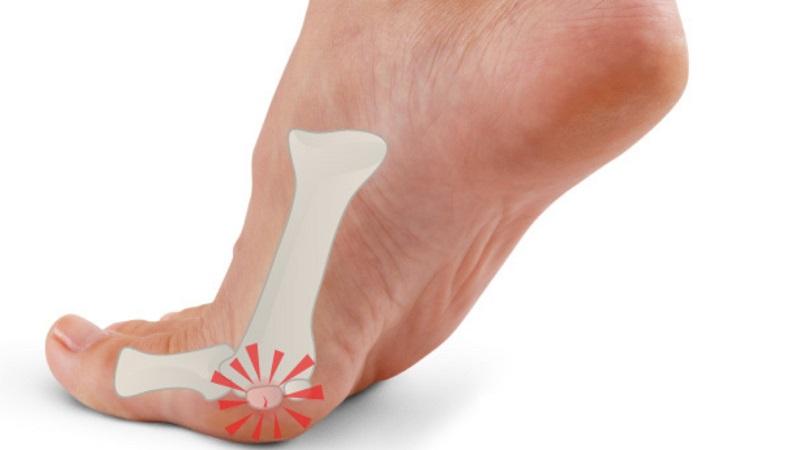
Косточка на большом пальце.
Словом «косточка» в среде людей, не имеющих отношения к медицине, принято называть любую деформацию в области первого плюсне — фалангового сустава стопы. Существует несколько основных видов такой деформации. Во первых это Халюс Вальгус, Hallux Valgus или вальгусная деформация большого пальца стопы. Во вторых это артроз большого пальца ноги, а вернее, первого плюсне — фалангового сустава стопы. Ниже мы рассмотрим две эти деформации чуть подробнее. Также косточка может развиваться на фоне таких заболеваний как подагра и ревматоидный артрит, по этой причине мы кратко опишем особенности поражения большого пальца стопы при этой патологии.
Халюс Вальгус.
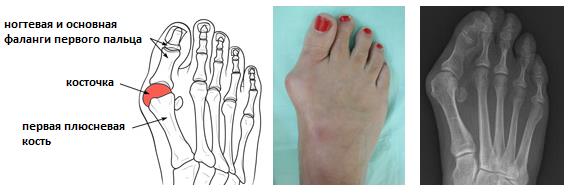
Отклонение первого пальца кнаружи с формированием «косточки» по внутренней поврехности первого плюсне-фалангового сустава получило название Hallux Valgus халюс вальгус, что в переводе с латинского и означает отклонение первого пальца (hallux) кнаружи (valgus). Термин Hallux Valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. Халюс Вальгус наиболее часто встречаемая деформация переднего отдела стопы, его частота возрастает с возрастом и составляет 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. 9 из 10 пациентов с Hallux Valgus — женщины. Основной жалобой пациентов с «косточкой на большом пальце» являются трудности с подбором обуви. Это не удивительно, учитывая тот факт, что человек ко всему привыкает и адаптируется (по этой причине боль возникающая в процессе деформации проходит). А вот покупать ботинки на 3-4 размера больше крайне неудобно.
Помимо трудностей с подбором обуви, основной жалобой также становится болезненный натоптыш под 2-3 пальцами. Вернее он возникает под головками 2-3 плюсневых костей. Его возникновение связано с переносом нагрузки от 1 плюсневой кости, которая уходит кнутри, на 2-3 плюсневые кости, которые жёстко фиксированы и сместиться никуда не могут. Со временем из-за этой нагрузки 2-3 пальцы начинают скрючиваться, возникает их молоткообразная деформация, которая ещё больше усугубляет трудности с подбором обуви.
Артроз большого пальца ноги.
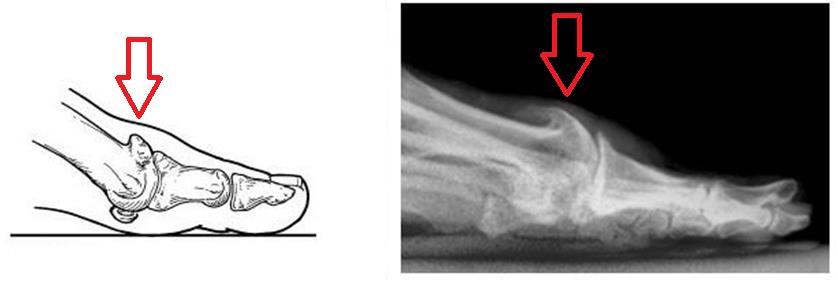
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Косточка на большом пальце причины.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
Тем не менее можно утверждать, что развитие «косточки» связано с ношением обуви. Так в популяциях не носивших европейской обуви (классических ботинок и туфель с сужающимся мысом) частота развития косточки на большом пальце не превышала 2-5%. Когда же «туземцы» начинали переходить на европейскую обувь, частота встречаемости халюс вальгус начинала неизменно расти, и спустя 40-50 лет, достигала «западного стандарта» в 30%. Сама по себе обувь является только пусковым механизмом, приводящим к «выключению» части мышц голени, которые становятся попросту не нужны в условиях жёсткой поддержки и ходьбы по твёрдым поверхностям. По этой причине развитие «косточки» можно считать одной из многочисленных «болезней цивилизации».
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
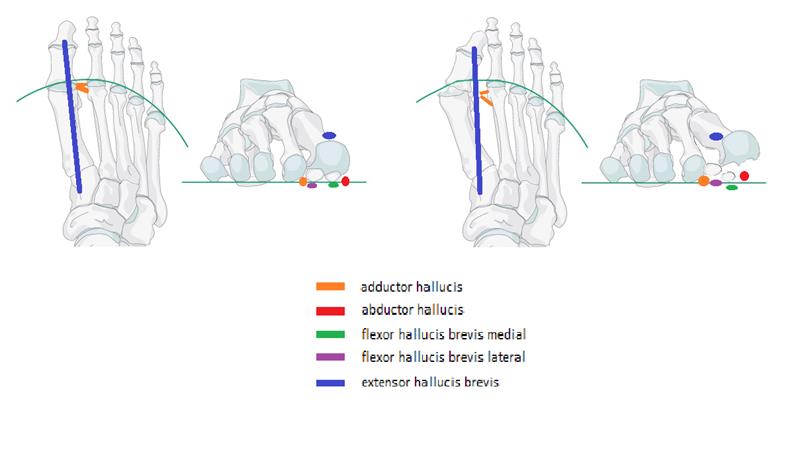
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
Возникновение артроза первого плюсне — фалангового сустава, Hallux Rigidus связано с рядом анатомических особенностей, таких как чрезмерно длинная и приподнятая кверху первая плюсневая кость, генетические причины, предыдущие травмы первого плюсне — фалангового сустава. Также он наиболее часто поражается при таких метаболических расстройствах как подагра, когда в полости сустава откладываются соли мочевой кислоты, и при ревматоидном артрите, когда ткани сустава атакует собственная иммунная система. Подагра и ревматоидный артрит после нескольких таких атак приводят к возникновению артроза первого плюсне — фалангового сустава, на фоне которого и формируется характерная болезненная тугоподвижность.
Болит косточка на большом пальце.
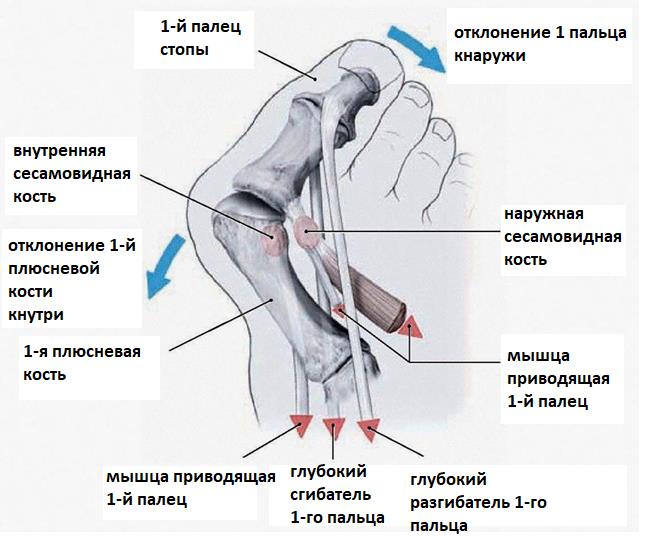
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
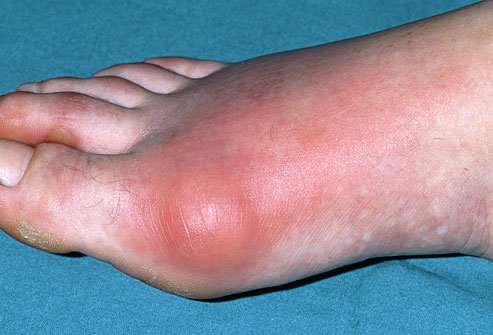
Подагра.
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагра приступ.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Подагра причины.
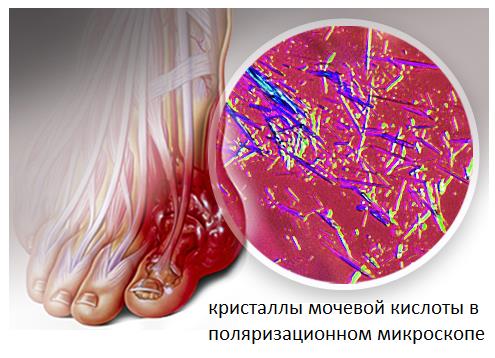
Приступы подагры связаны с формированием кристаллов моноурата натрия в суставе, что вызывает воспаление, интенсивную боль, а после нескольких подобных атак — разрушение суставного хряща. Главным условием для появления этих кристаллов служит высокий уровень мочевой кислоты в сыворотке крови. Мочевая кислота является конечным продуктом биологического распада таких веществ как нуклеиновые кислоты и белки. В норме количество мочевой кислоты не велико и она выводится из организма почками. Но в случаях когда в пищу употребляется большое количество пищи богатой нуклеиновыми кислотами (например красное мясо и красное вино) уровень мочевой кислоты значительно возрастает, что может привести к повышению её концентрации в синовиальной жидкости сустава и выпадению в виде острых, иглообразных кристаллов моноурата натрия.
Подагра факторы риска.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-приём препаратов (тиазидные диуретики, и малые дозы аспирина — часто применяемые в лечении гипертонии, значительно увеличивают концентрацию мочевой кислоты за счёт нарушения её выведения почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Подагра лечение.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
У 90% людей страдающих ревматоидным артритом поражаются и суставы стоп. Ревматоидный артрит поражает все отделы стопы, но так как эта статья посвящена всестороннему рассмотрению такого явления как «косточка» то мы рассмотрим только характерные особенности поражения первого плюсне — фалангового сустава. Характерная деформация которая появляется в переднем отделе стопы является уникальной для пациентов с ревматоидным артритом. Основной проблемой становится метатарсалгия – боль в средней части переднего отдела стопы.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Косточка на большом пальце лечение.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Самым лучшим методом лечения в этой ситуации является профилактика травматизации. Для снижения риска воспаления «косточки» надо строго запретить себе носить узкую и маломерную обувь, обувь с каблуком больше 5 см и обувь не подходящую для вашей формы стопы. Носите обувь с широким и мягким передним отделом, не давящую на область первого плюсне — фалангового сустава. Использование специальных силиконовых прокладок позволит ещё больше уменьшить давление на больной сустав.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
Лечебная физкультура направлена в основном на то чтобы «включить» те мышцы которые при поперечном плоскостопии не работают. Это прежде всего длинная малоберцовая мышца, задача которой — опускать первую плюсневую кость вниз, мышца приводящая большой палец, мышца отводящая мизинец.
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Косточка операция.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Самое важное — это соответсвие ожиданий пациента и того что в реальности последует после операции. Зачастую пациенты не полностью отдают себе отчёт в степени выраженности болевого синдрома, длительности реабилитации, травматичности самой операции. Риски инфекционных осложнений такие же как для большинства ортопедических операций и не превышают 1%, риск рецидива деформации составляет по разным данным от 7 до 9 %, и зависит от степени деформации, адекватности коррекции деформации, увеличивается при врождённых и юношеских деформациях. При этом общая удовлетворённость пациентов результатами хирургического лечения остаётся высокой и варьирует в диапазоне 75-90%.
Халюс вальгус операция.
В литературе описаны более 200 операций по поводу халюс вальгус. Для того чтобы понять, какая именно операция вам показана, хирургу — ортопеду понадобятся снимки ваших стоп и полноценный клинический осмотр. На рентгенограммах оцениваются такие углы как: межплюсневый угол 1-2, угол халюс вальгус, межфаланговый угол халюс вальгус, дистальный плюсневый суставной угол. Ниже приведена картинка позволяющая понять о каких углах идёт речь.
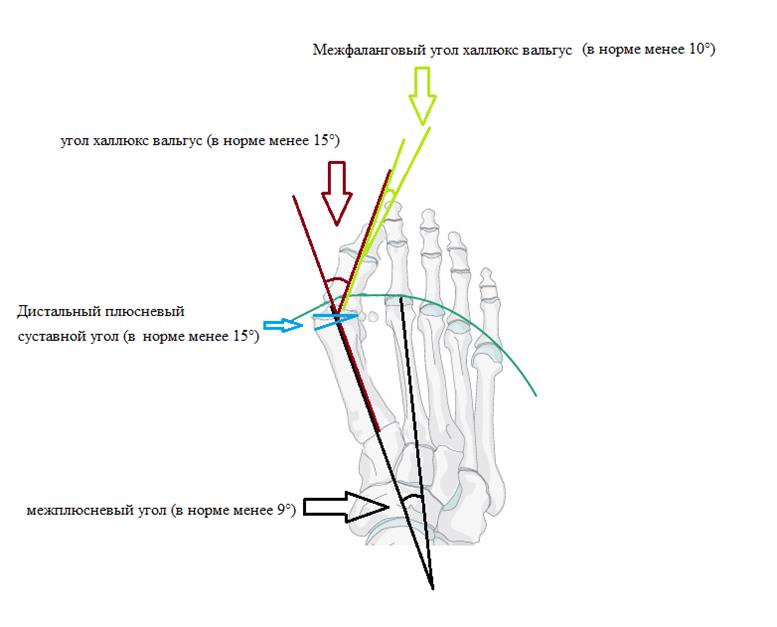
После измерения углов хирург — ортопед оценивает подвижность суставов. При выявлении ригидной деформации в первом плюсне-фаланговом суставе или избыточной подвижности в 1 клиновидно-плюсневом суставе хирургическая тактика может значительно измениться.
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.
|
Степень деформации |
Угол вальгуса |
Межплюсневый угол |
Дополнительно |
Операция |
|
Лёгкая 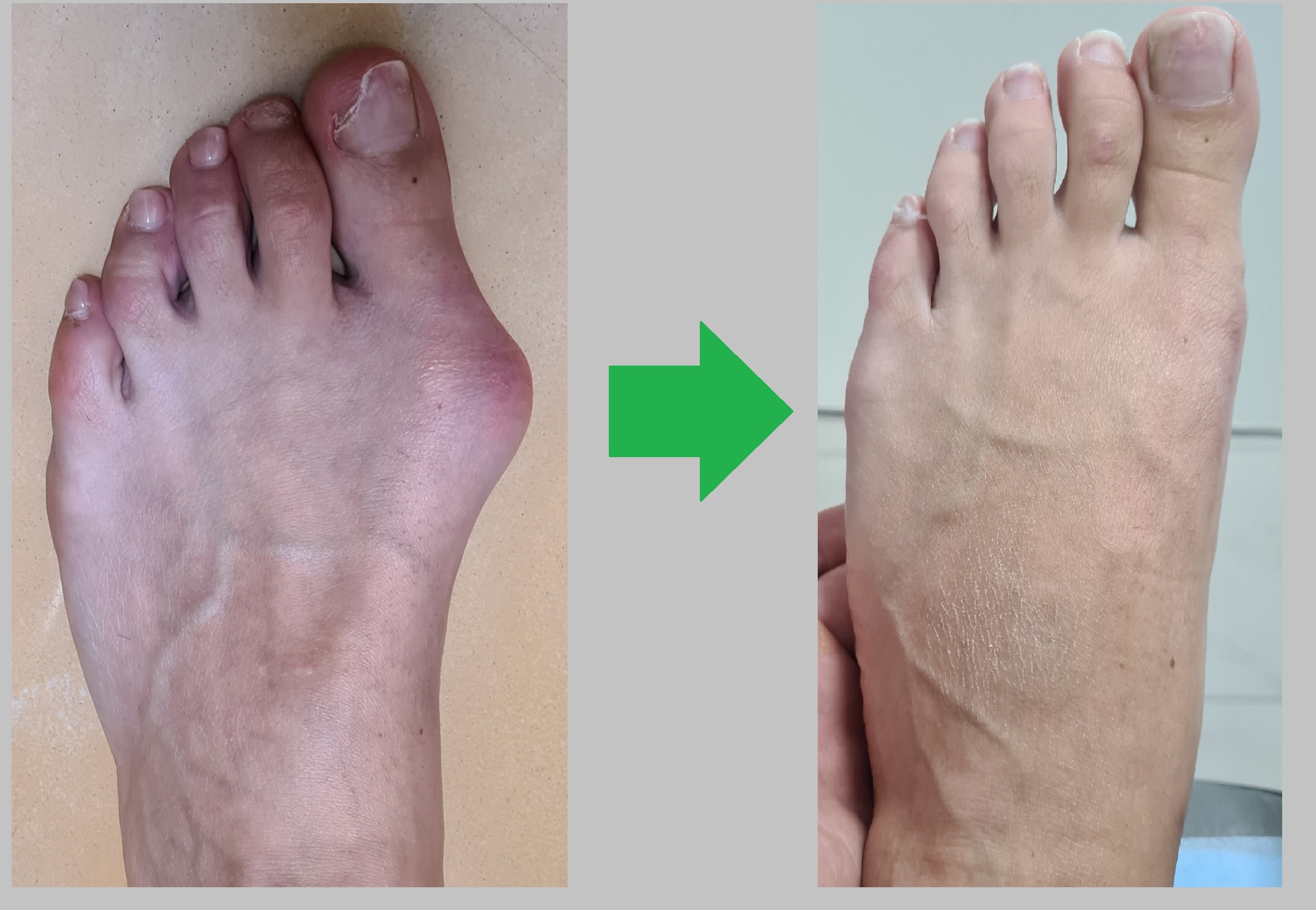
|
<25° |
<13° |
Дистальные остеотомии |
Шевронная остеотомия + Операция МакБрайда, + Акин при межфаланговом халлюкс вальгус. Возможно использование миниинвазивных методик. |
|
Средняя
|
26-40° |
13-15° |
Диафизарная\ Проксимальная остеотомия |
Шевронная остеотомия\Остеотомия Scarf \ Проксимальная остеотомия + Акин при межфаланговом халлюкс вальгус и для коррекции ротации 1 пальца дополнительные вмешательства на 2-3-4-5 плюсневых костях при необходимости |
|
Тяжёлая 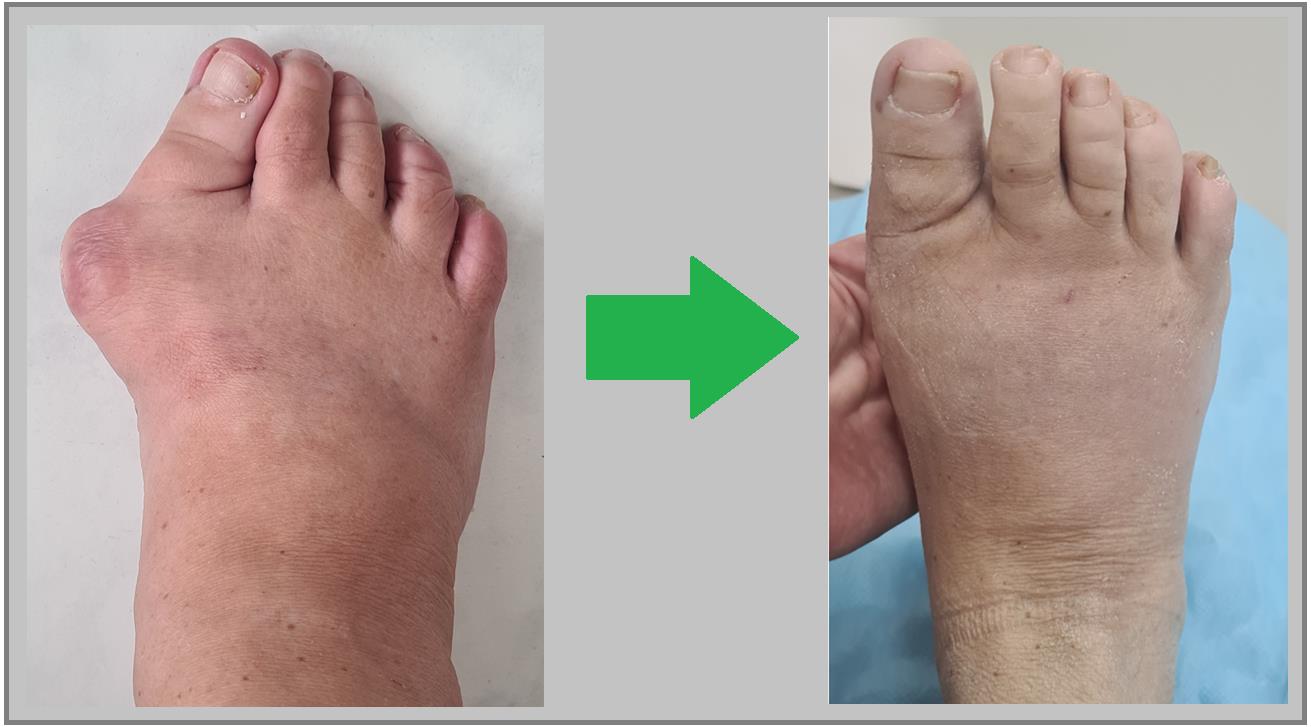
|
41-50° |
16-20° |
Двойная остеотомия |
Агрессивные дистальные остеотомии (слайддаун, Укорачивающий скарф со смещением на полный поперечник) Проксимальные остеотомии + Акин при межфаланговом халлюкс вальгус. практически всегда — дополнительные вмешательства на 2-3-4-5 плюсневых костях и\или пальцах |
|
Пожилые >75 лет \ с низкими запросами |
артродез первого плюсне-фалангового сустава. |
|||
|
Ювенильный халлюкс вальгус |
Остеотомия клиновидной кости (молодой возраст), двойная остеотомия (если позволяет скелетная зрелость) + Акин при межфаланговом халлюкс вальгус. одновременная коррекция среднего\заднего отдела стопы при необходимости |
Более подробно об операциях при халюс вальгус вы можете в статье о Hallux Valgus.
В подавляющем большинстве случаев требуется дополнение операции на халюс вальгус операциями на других пальцах, так как вальгусная деформация первого пальца не изолированное явление, а скорее, часть сложной деформации всего переднего отдела стопы.
Операция по удалению косточки.
Удалением косточки (или резекцией костного экзостоза по внутренней поверхности головки первой плюсневой кости) сопровождаются практически все оперативные вмешательства на первом луче стопы. Однако основную роль в предотвращении рецидива несёт как правило остеотомия со смещением головки плюсневой кости в наружную сторону. Собственно изолированная операция по удалению косточки при халюс вальгус, или операция Шеде, в настоящее время крайне редко практикуется, так как сопровождается практически 100% риском рецидива. Удалением косточки при артрозе первого плюсне-фалангового сустава можно также назвать хейлэктомию, сводящуюся к резекции костно-хрящевых экзостозов по тыльной поверхности головки 1 плюсневой кости и основания основной фаланги 1 пальца.
В очередной раз повторюсь, что сама по себе «косточка» — это только вершина айсберга. Наиболее заметный глазу аспект деформации. Но боль при ходьбе, болезненные натоптыши, проблемы в заднем отделе стопы, и последующие проблемы с коленным суставом обусловлены поперечным распластыванием стопы.
Основной проблемой является миграция головки первой плюсневой кости, она смещается внутрь и вверх, при этом нагрузка перераспределяется на 2-3 плюсневые кости, и вся стопа заваливается вовнутрь, что при водит к перегрузке подошвенного апоневроза (развитию пяточной шпоры) перегрузке сухожилия задней большеберцовой мышцы (и развитию приобретенного плоскостопия) смещению пяточной кости кнаружи и укорочению ахиллова сухожилия.
По этой причине операции по удалению косточки сама по себе не имеет смысла, так как решает только косметическую задачу, но не восстанавливает нормальный поперечный свод стопы. Целью хирургии должно быть не только получение хорошего косметического результата но прежде всего – восстановление нормальной анатомии, нормальной длинны плюсневых костей, нормальной позиции их головок. Это позволяет в полной мере восстановить опороспособность и функцию ходьбы.
Удаление косточек лазером.
В качестве дополнения скажу пару слов про так называемое удаление косточки лазером. Лазер оказывает выраженное термическое воздействие, и провоцирует развитие некроза кости, по этой причине для данных целей не используется. Удаление косточек лазером это только маркетинговый ход, ориентированный на наивного потребителя. Операция должна выполняться только хирургически, при помощи осцилляторной пилы или бура, другие методы не используются.
Операция на косточке большого пальца.
В этом разделе будут рассмотрены операции при артрозе первого плюсне-фалангового сустава стопы. Как и в случае с халюс вальгус, хирургу – ортопеду понадобятся ваши снимки для оценки степени деформации и ваши ноги для клинического осмотра. В зависимости от того насколько далеко зашёл патологический процесс выбирается либо сустав-сберегающая либо сустав-не сберегающая операция. Данный алгоритм основан на классификации Coughlin and Shurnas.
|
стадия |
Клиническая картина |
Рентгенологическая картина |
|
|
1 |
Лёгкая боль при амплитудных движениях |
Небольшой остеофит по тыльной поверхности 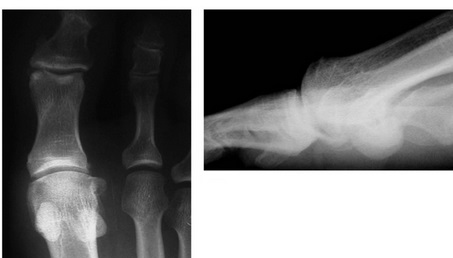
|
Консервативное лечение – коррекция при помощи обуви и стелек. Хейлэктомия. Дебридмент и синовэктомия – при наличии острого остеохондрального повреждения. |
|
2 |
Средняя боль при амплитудных движениях |
Средний остеофит по тыльной поверхности, сужение суставной щели на <50% 
|
Хейлэктомия. Операция Лапидус при гипермобильности в первом клиновидно-плюсневом суставе. Операция Моберга (Кесселя-Бони, Уотермана) Укорачивающая Шевронная остеотомия. |
|
3 |
Выраженная тугоподвижность, выраженная боль при амплитудных движениях |
Выраженный остеофит по тыльной поверхности, сужение суставной щели на >50% 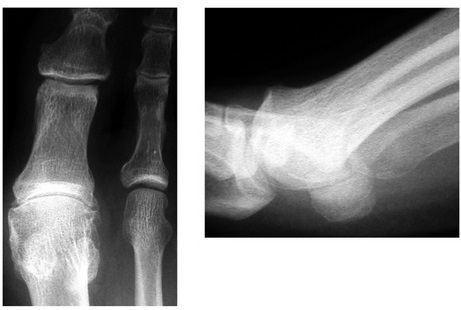
|
Хейлэктомия. Операция Моберга (Кесселя-Бони, Уотермана) Операция Лапидус при гипермобильности в первом клиновидно-плюсневом суставе. Эндопротезирование (у молодых пациентов с низким уровнем физической активности) |
|
4 |
Выраженная тугоподвижность, выраженная боль при любых движениях |
Дальнейшая прогрессия вплоть до анкилоза 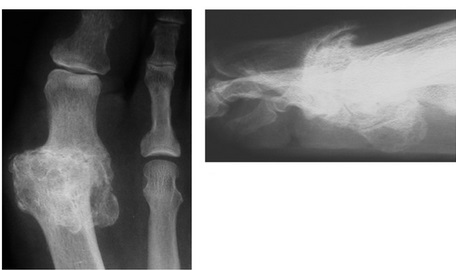
|
Артродез. Резекционная артропластика (операция Келера) Эндопротезирование (у молодых пациентов с низким уровнем физической активности) |
Более подробно об операциях при артрозе первого плюсне-фалангового сустава вы можете в статье о Hallux Rigidus.
Оперативное лечение артроза первого плюсне-фалангового сустава в случае подагрической артропатии и ревматоидном артрите следует тем же принципам, однако учитывая низкую опороспособность разрушенной кости имеется тенденция к использованию более радикальных вмешательств, дающих надёжный результат, таких как артродез первого плюсне-фалангового сустава.
Стоимость операции на косточке.
Стоимость операции складывается из нескольких моментов. Во первых важную роль играет источник оплаты оперативного лечения, это может быть государство, в случае если операция выполняется в стационаре по квоте ВМП, страховая компания, если у вас есть полис ДМС, и наличные средства. Стоимость лечения складывается из нескольких элементов:
1) предоперационное обследование.
2) нахождение в стационаре.
3) предоперационная подготовка
4) анестезия
5) стоимость использованных фиксаторов и расходных материалов
6) сама операция
7) перевязки, ортопедическая обувь
Учитывая то, что в каждом конкретном случае объём оперативного лечения варьирует, а скорость восстановления у каждого человека индивидуальна, примерную стоимость лечения можно оценить только составив план операции.
В настоящее время возможно лечение бесплатно по полису ОМС в частных клиниках, в том числе и в нашем центре. Если вы планируете операцию, то можете написать нам на почту ortoweb@ya.ru или связаться по телефону +79269617196 для уточнения информации.
После операции на косточках.
После хирургического лечения вальгусной деформации 1 пальца, а также артроза первого плюсне фалангового сустава, следует 6 месячный реабилитационный период. Его можно разделить на 3 этапа: острый послеоперационный период (0-6 недель), восстановительный реабилитационный период (6-12 недель), отдалённый реабилитационный период (12 недель — 6 мес).
Первые сутки после операции — постельный режим, возвышенное положение нижних конечностей, холод местно — 20 мин 5-6 раз в день, анальгетики.
Вторые сутки после операции — перевязка, умеренная ходьба в специальной обуви,
Обувь для разгрузки переднего отдела стопы.
возвышенное положение нижних конечностей, холод местно — 20 мин 5-6 раз в день, анальгетики.
По мере стихания болевого синдрома — постепенное начало разработки объёма пассивных движений в суставах стопы.
Две недели после операции — снятие швов, продолжение увеличения объёма пассивных движений. Ходьба в специальной обуви по требованию, возможен переход на обычную обувь (зависит от проведенной операции). При болях — возвышенное положение нижних конечностей, холод местно, анальгетики.
Шесть недель после операции — контрольная рентгенография, при удовлетворительной картине — переход на обычную обувь, разработка объёма активных движений.
12 недель после операции — полный переход на обычную обувь, начало лёгкой спортивной нагрузки.
Шесть месяцев после операции — полное восстановление, никаких ограничений.
Конечно реабилитационный процесс индивидуален в каждом конкретном случае, так как скорость заживления тканей зависит от возраста пациента, наличия сопутствующей патологии, скорости репаративных процессов, соблюдения пациентов назначенного режима и программы реабилитации. Конечно же продолжительность реабилитации зависит и от степени деформации, так как чем больше деформация, тем более травматична её коррекция.
Клинические примеры хирургического лечения косточки на большом пальце ноги в центре хирургии стопы и голеностопного сустава.
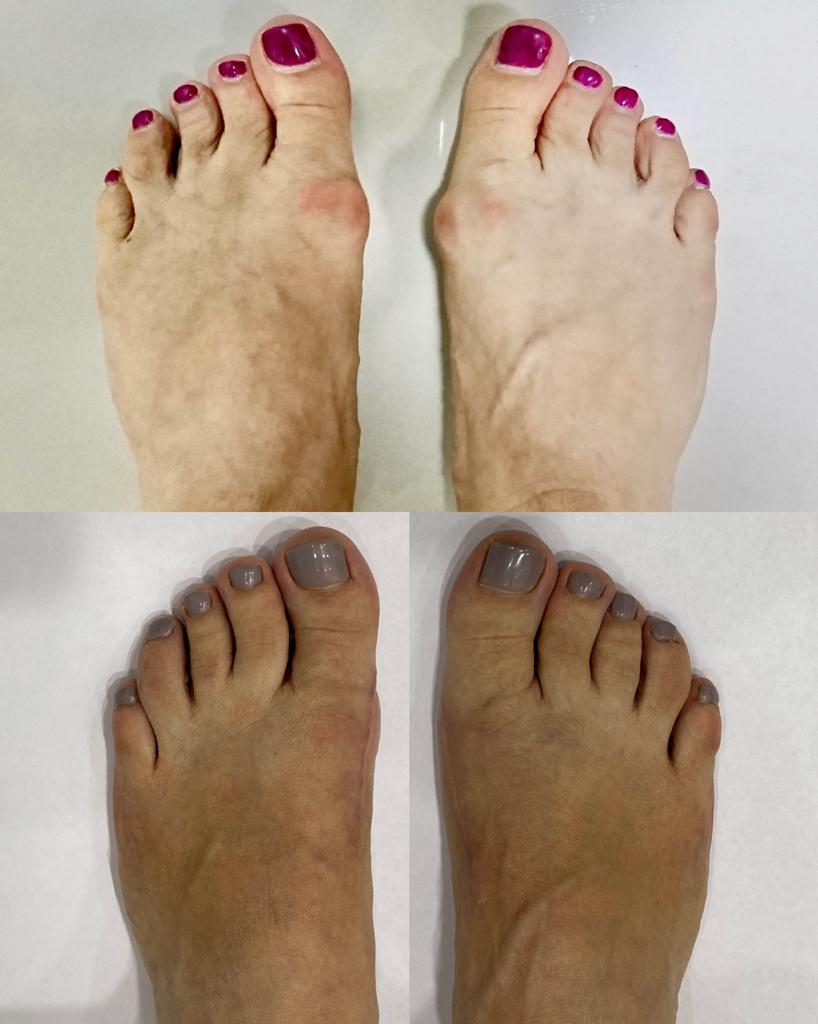
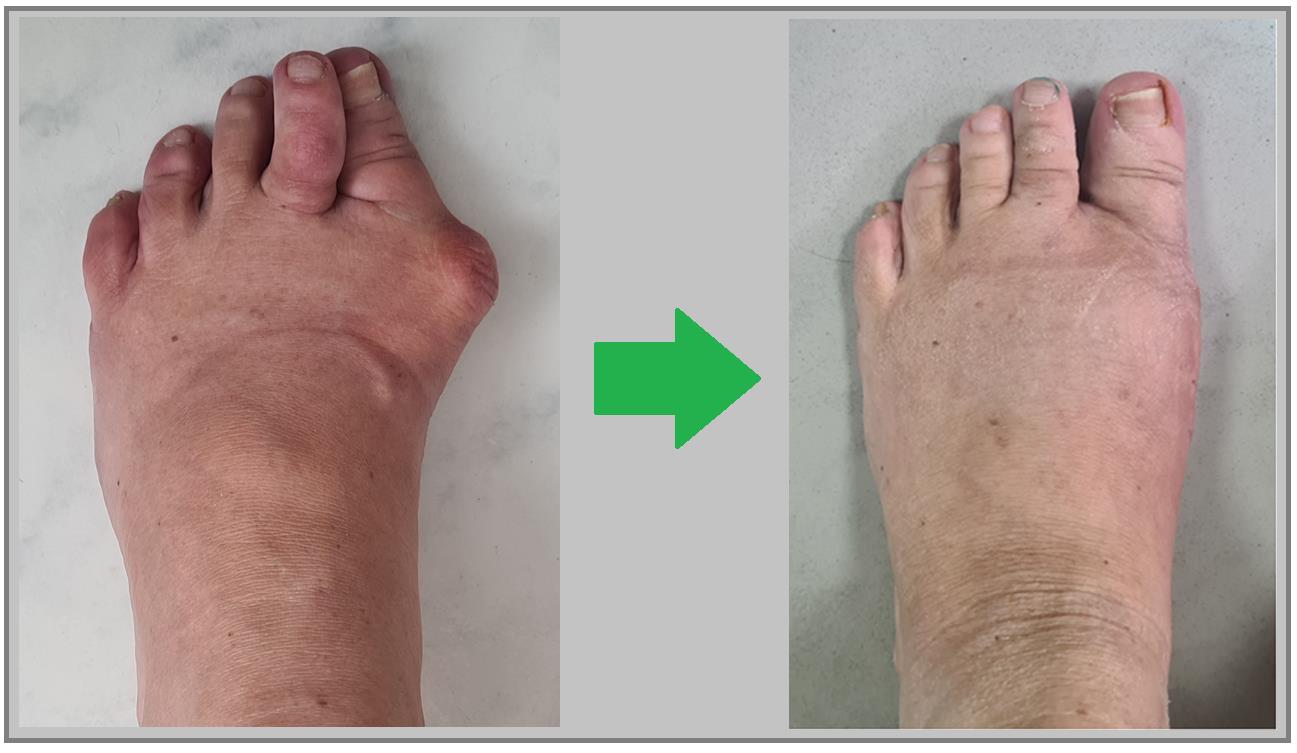
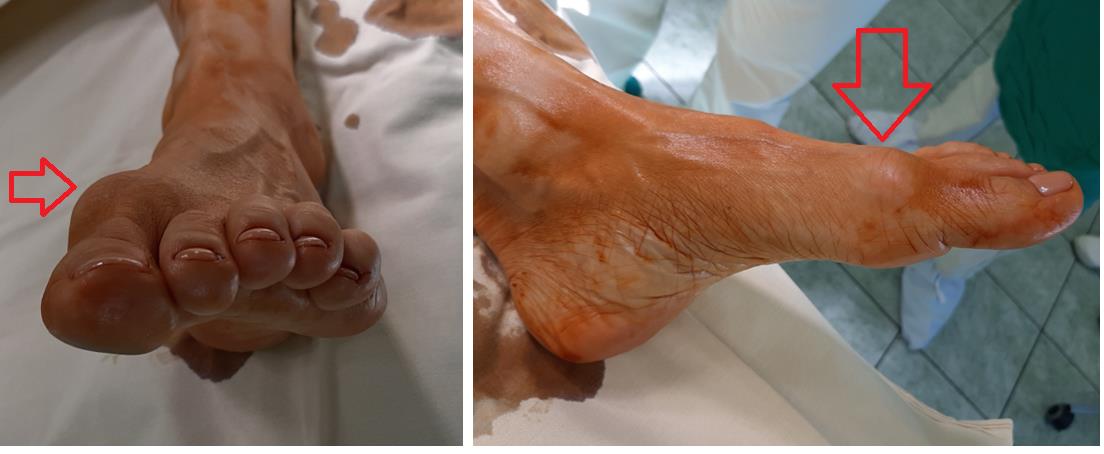
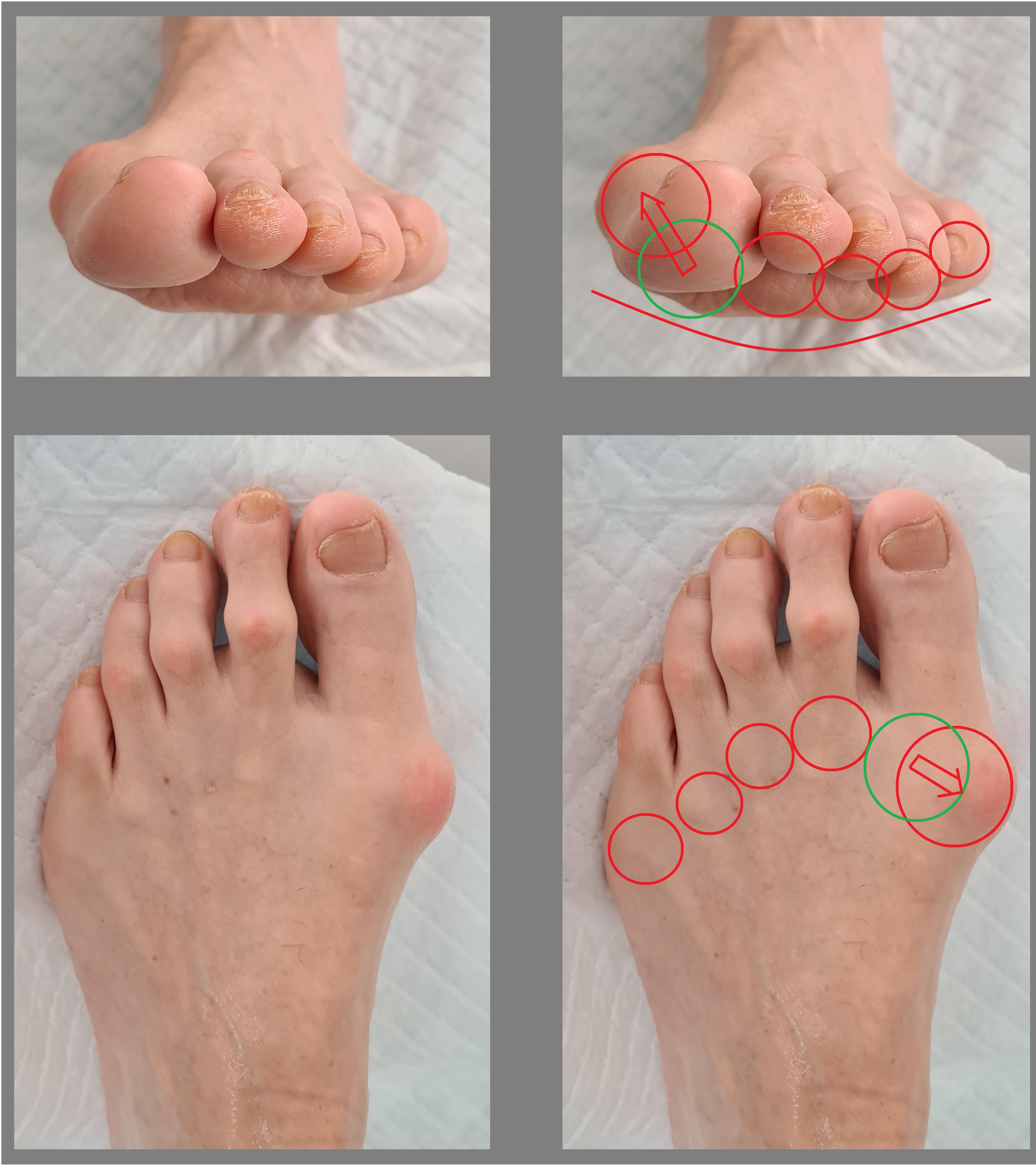
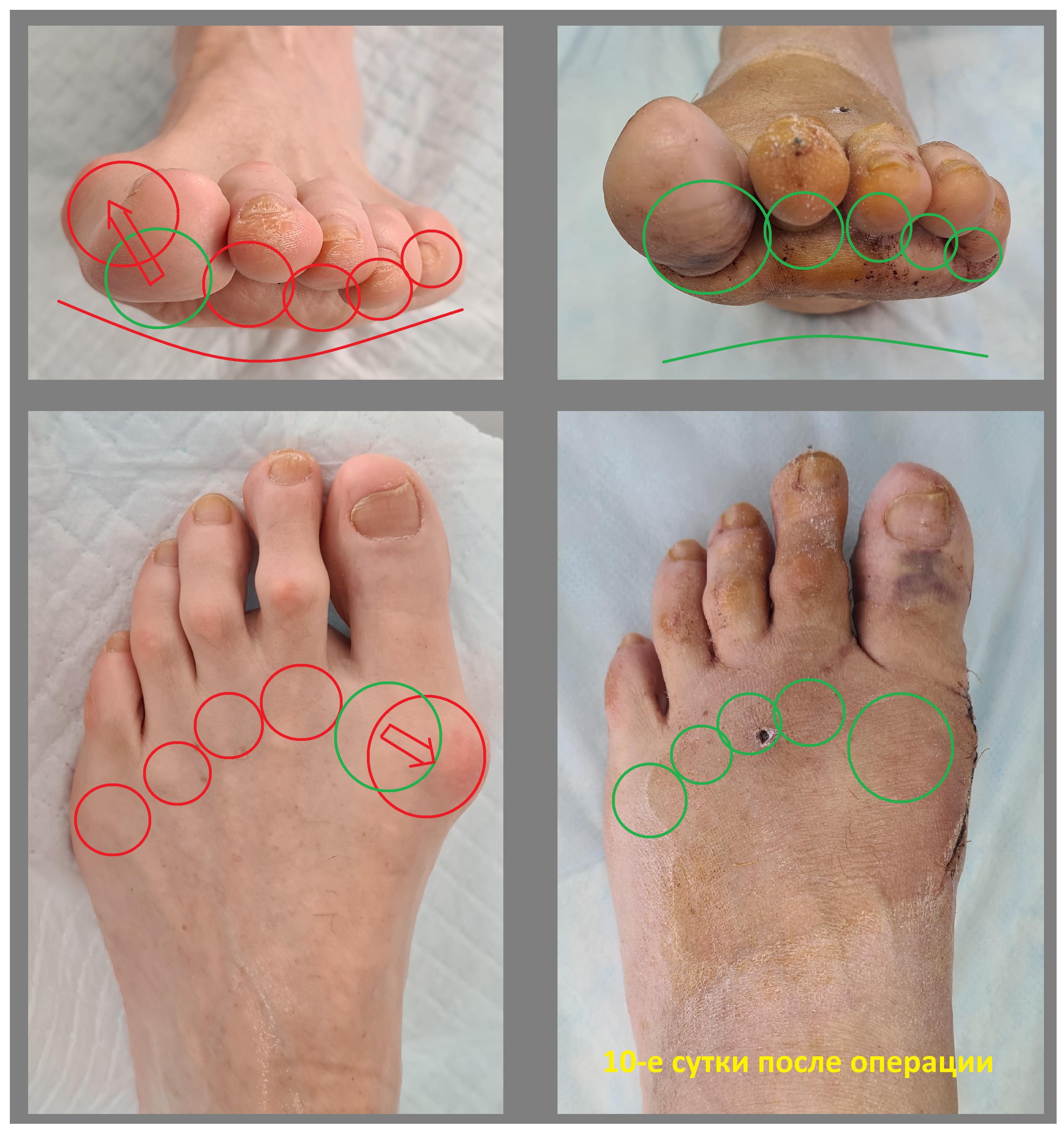
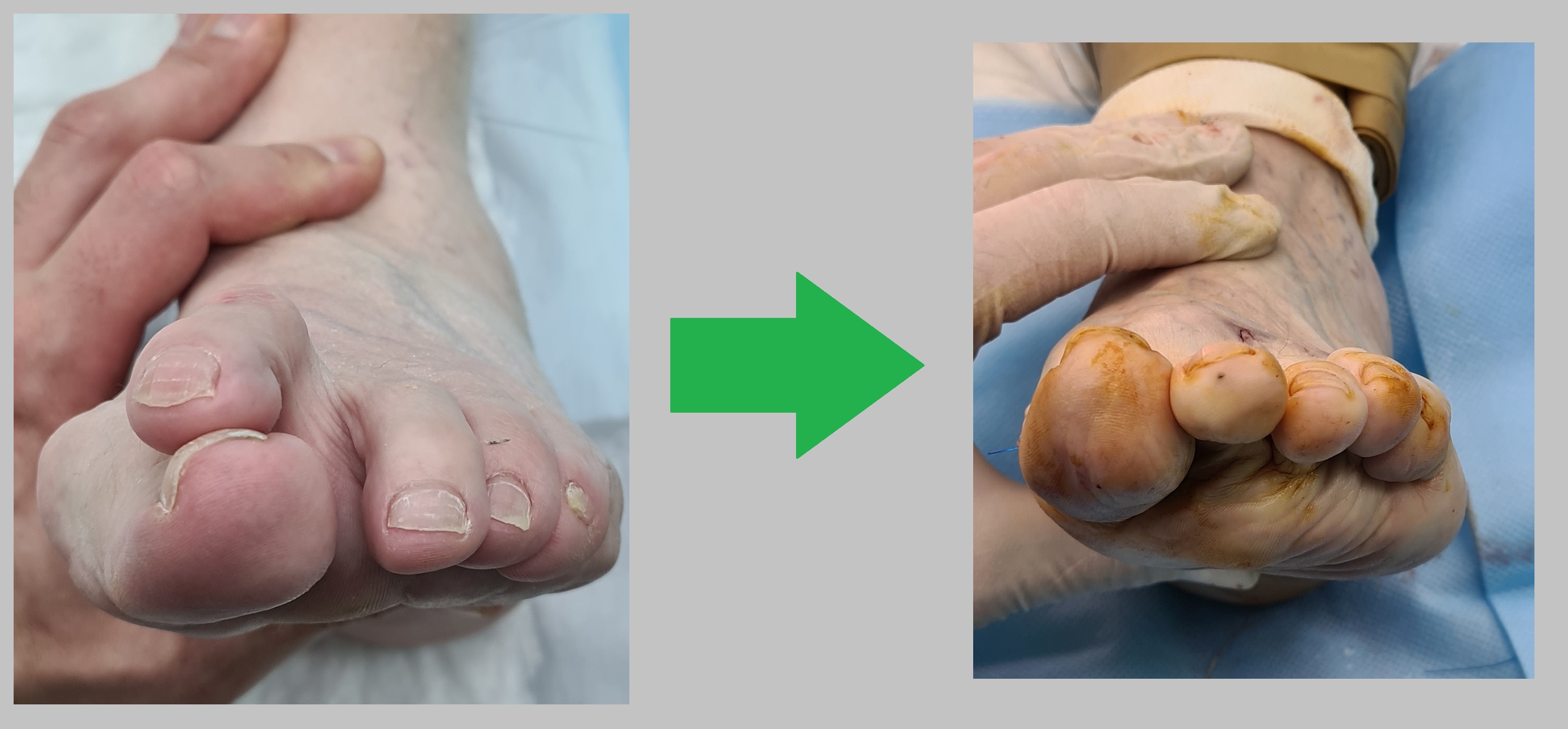
Пациент А. 62 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости. Результат лечения через 6 месяцев после операции.
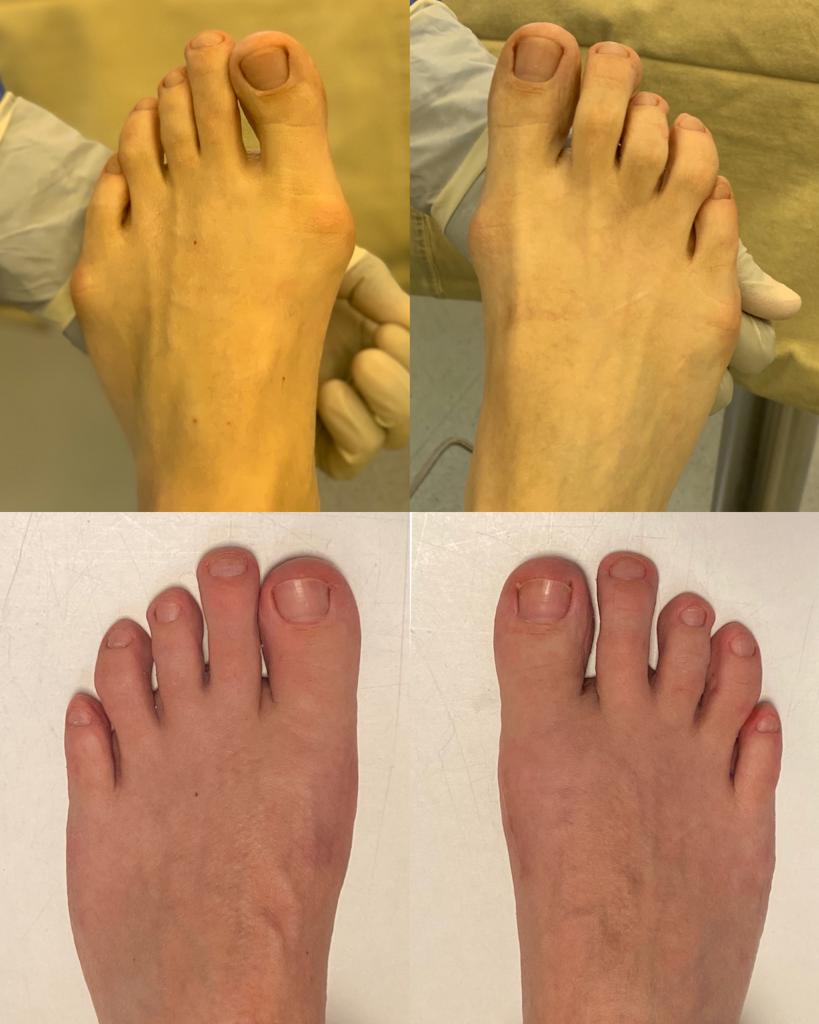
Пациент В. 43 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости. Результат лечения через 6 месяцев после операции.
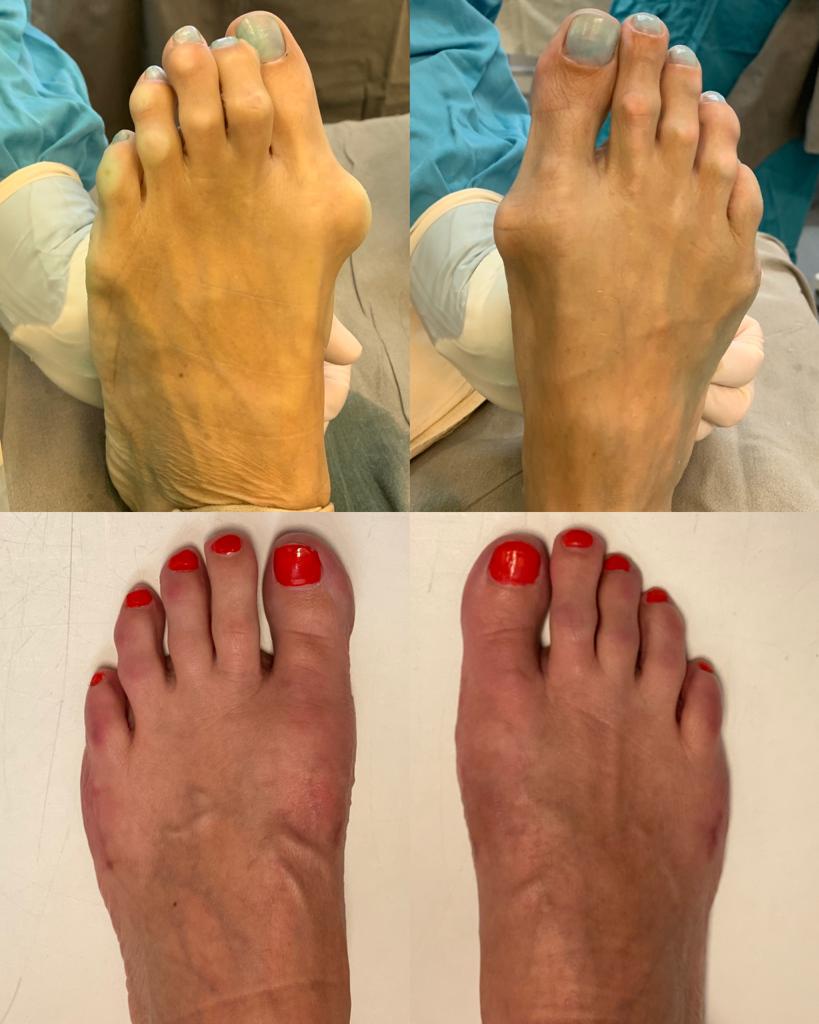
Пациент С. 54 лет, z-образная остеотомия 1 плюсневой кости, медиализирующая косая остеотомия 5 плюсневой кости, артропластическая резекция проксимального межфалангового сустава 2 пальца. Результат лечения через 6 месяцев после операции.
Подведём итоги.
- 1) Hallux Valgus, Халюс Вальгус — Прогрессирующее заболевание
- 2) Провоцируется ношением малоразмерной обуви, ношением обуви с узким мысом, ношением обуви на высоком каблуке
- 3) Встречается чаще у женщин из-за более эластичной соединительной ткани, гормональной перестройки во время беременности, увеличения веса во время беременности
- 4) Хирургическая коррекция возможна на любой стадии заболевания
- 5) Операция выполняется под щадящей проводниковой анестезий (блокируется чувствительность только на уровне стопы). Как альтернативные методы могут быть использованы спинальная анестезия и наркоз.
- 6) Длительное нахождение в стационаре не требуется, пациент выписывается домой уже на следующий день после операции.
- 7) Основной этап реабилитации идёт 6 недель. Он включает разгрузку при помощи специальной обуви, и лечебную физкультуру начиная с 3 недели от операции.
-
В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России
И ещё несколько клинических случаев.

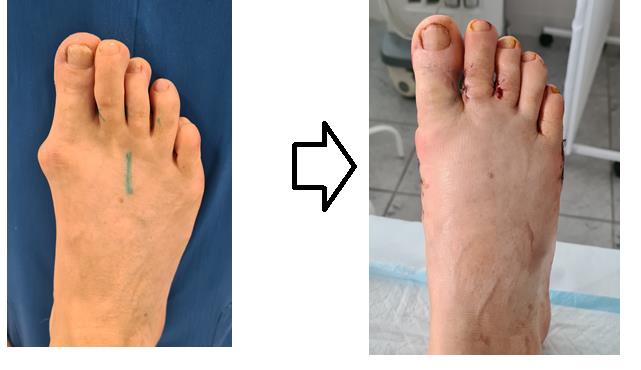
Пациентка Э. 33 лет.
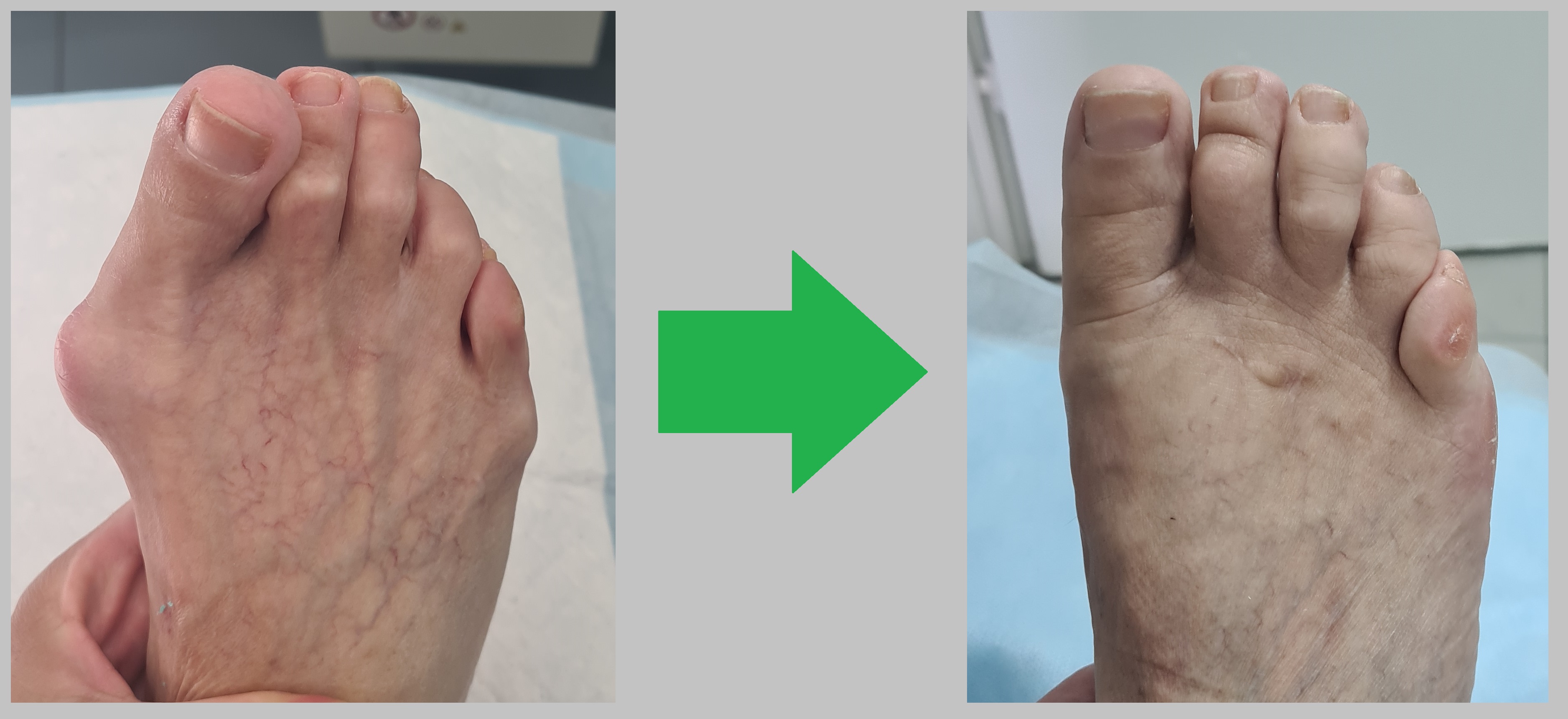
Пациентка К. 67 лет
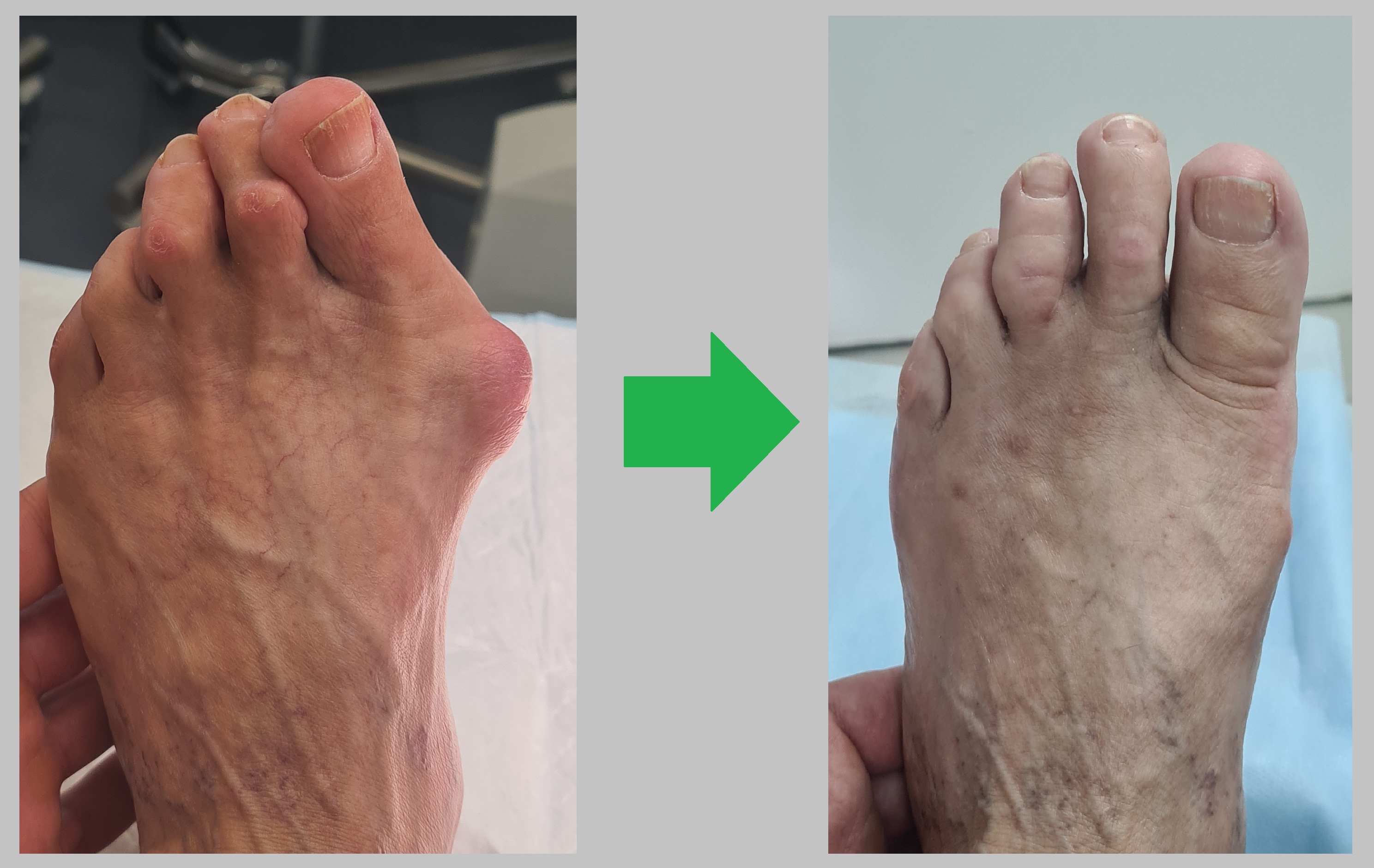
Пациентка Н 68 лет
Пациентка А 58 лет
Пациентка Б 38 лет. Операция от 12.10.2023 по квоте ОМС ВМП. Выполнена с использованием комбинированной техники, скарф, акин, вильсон, миниинвазивные остеотомии 2-3-4 плюсневой кости, основных фаланг 2-3-4 пальцев.
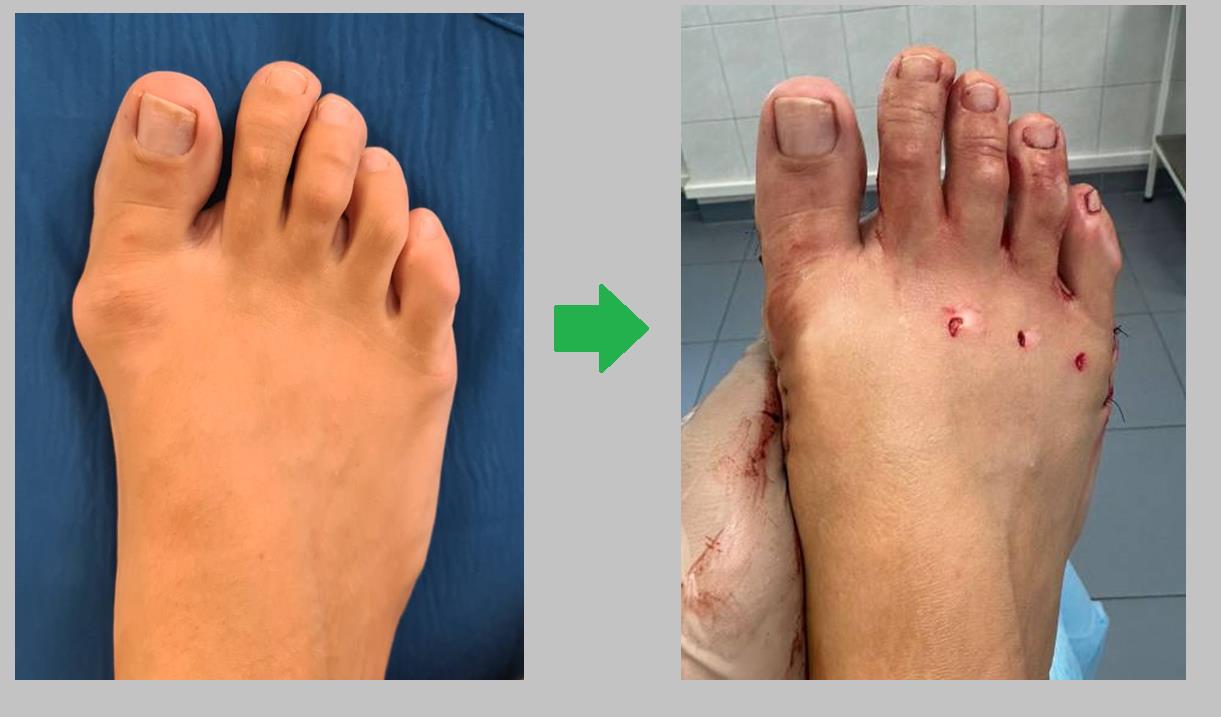
Пациентка И 45 лет, косточка на большом пальце, Операция от 15.01.2024, операция по полису ОМС
Выполнена коррегирующая z-образная остеотомия 1й плюсневой кости, клиновидная остеотомия основной фаланги 1го пальца
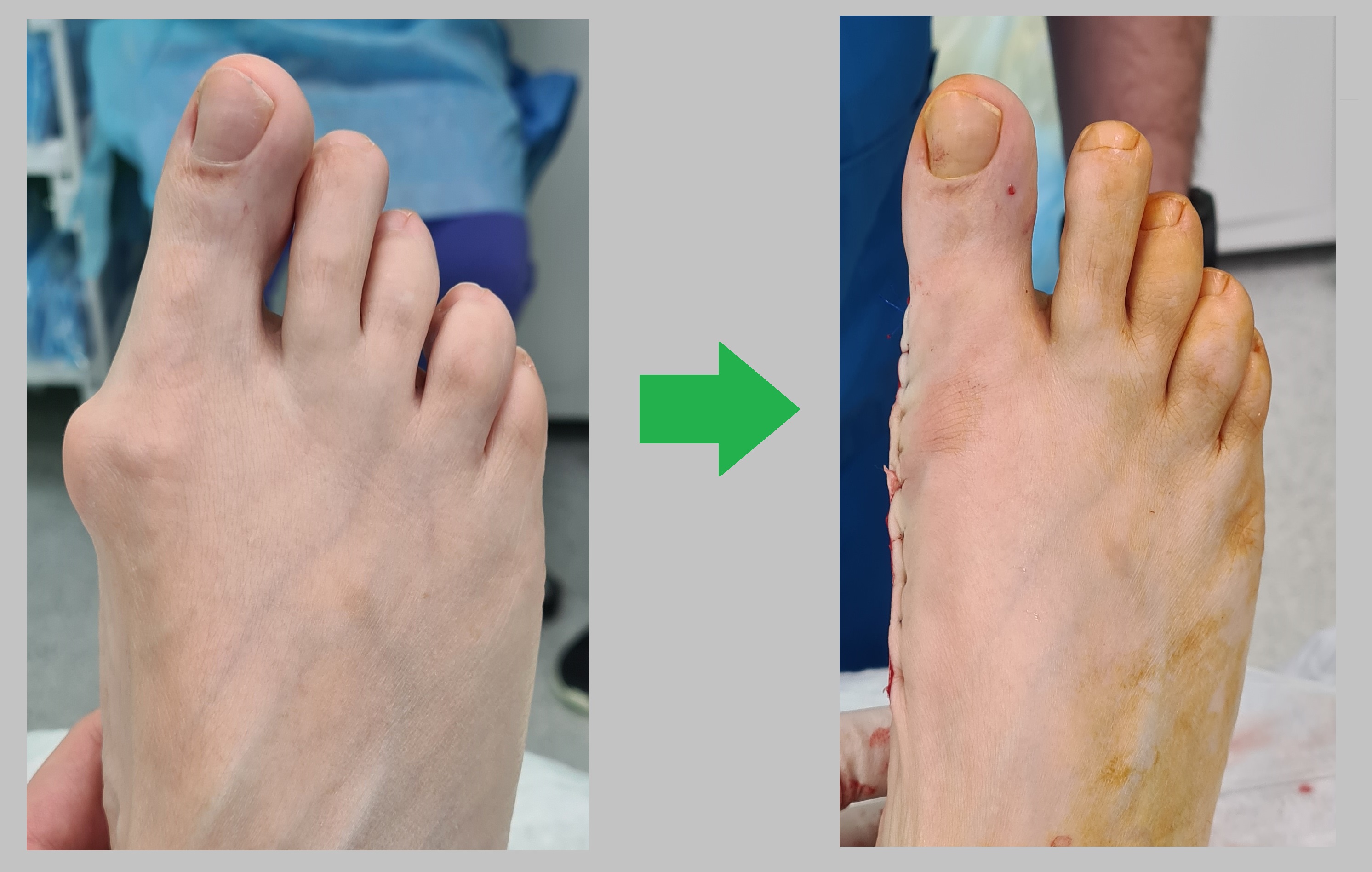
Пациентка Ш. 37 лет. Операция от 29.01.2024, выполнена Z-образная остеотомия первой плюсневой кости, клиновидная остеотомия основной фаланги 1го пальца, косая остеотомия 5й плюсневой кости, миниинвазивная остеотомия 2-3-4 плюсневой кости.
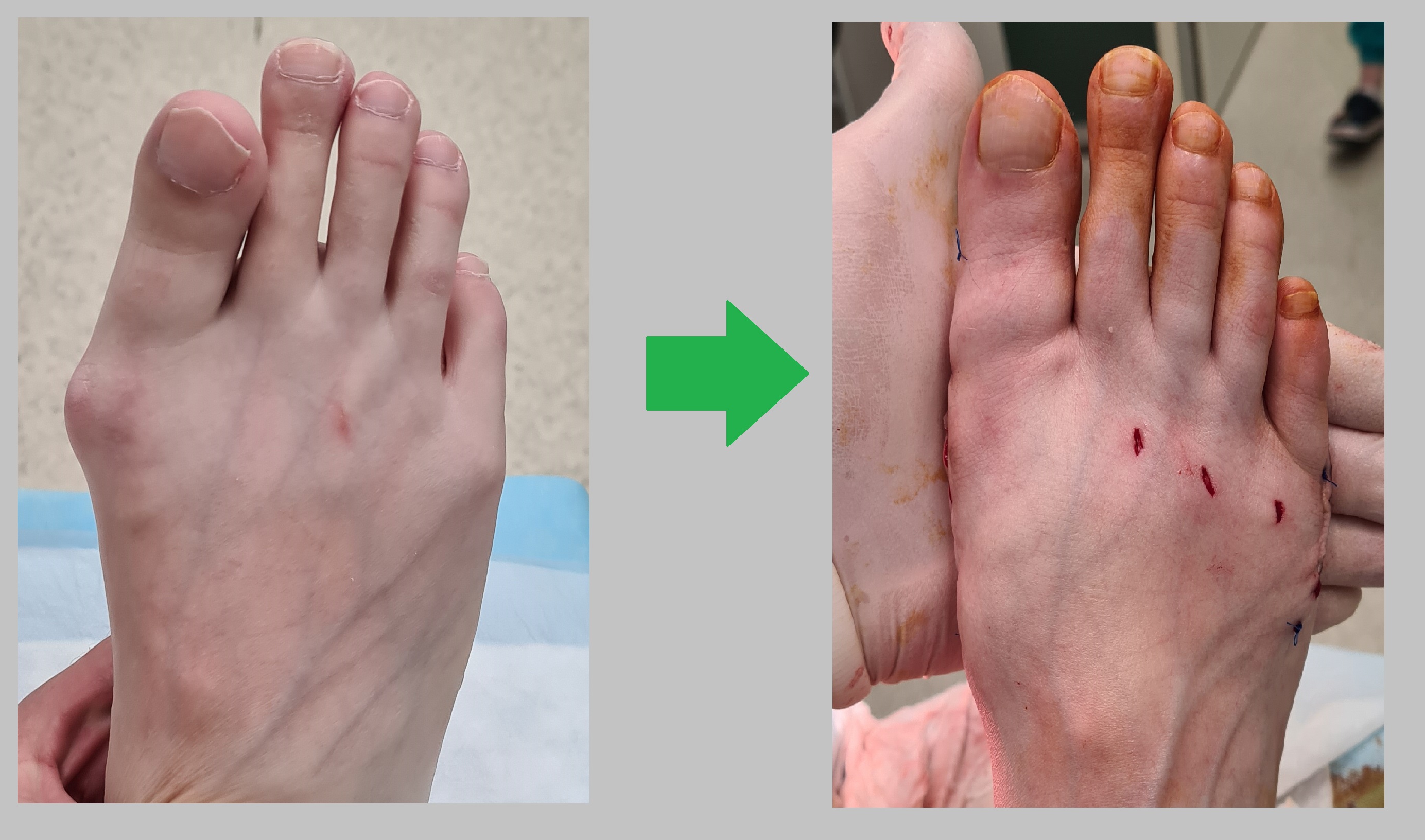
Пациентка Х 70 лет, Грубое поперечное распластывание стопы, перекрещенные пальцы, молоткообразная деформация 2го пальца, разрыв плантарной палстинки 2го пальца. Метатарсалгия. Операция от 09.02.2024
Выполнена остеотомия слайддаун, мининвазивная остеотомия 2-3-4 плюсневой кости, косая остеотомия 5й плюсневой кости, миниинвазивная остеотомия основной фаланги 2го пальца.
Определяется коррекция поперечного плоскостопия, нормализация позиции головок плбюсневых костей и пальцев стопы, ротации 1го пальца.
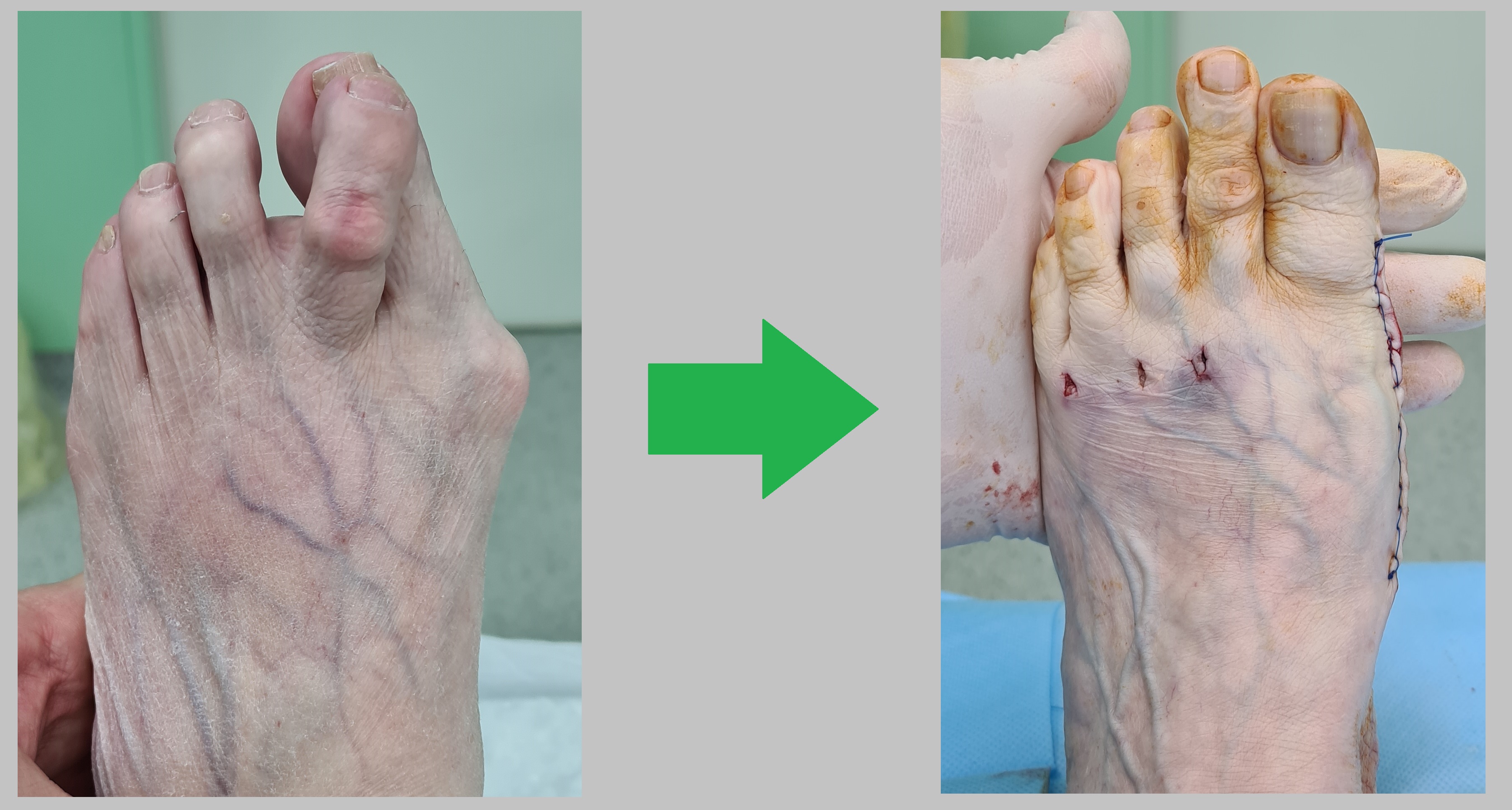
Пациентка Б 83 года, грубая деформация переднего отдела стопы. Операция от 12.02.2024
Выполнена комплексная реконструкция переднего отдела стопы, слайд-даун остеотомия 1 плюсневой кости, клиновидная остеотомия основной фаланги 1го пальца, Z-пластика сухожилия разгибателя 1го пальца, миниинвазивная дистальная остеотомия 2-3-4 плюсневых костей, миниинвазивная косая остеотомия основных фаланг 2-3-4 пальцев, миниинвазивная тенотомия короткого сгибателя 2-3-4 пальцев, миниинвазивная тенотомия разгибателей 2-3-4 пальцев.
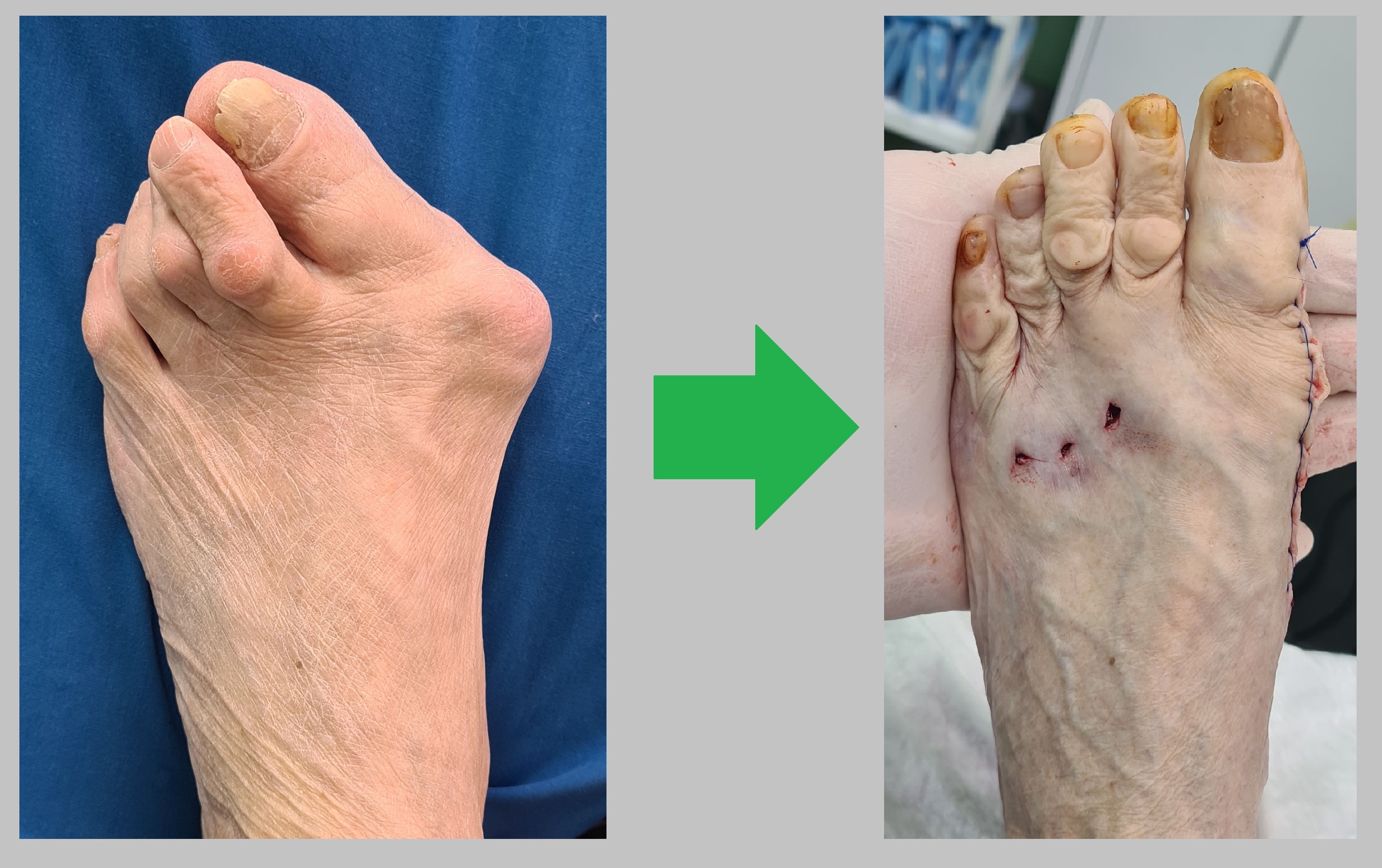
Пациентка Н. 67 лет. Грубая деформация переднего отдела стопы, наружное искривление большого пальца, халюс вальгус, молоткообразная дефор
В повседневной жизни многим людям приходится сталкиваться с болью в ногах. Этот симптом далеко не всегда является результатом переутомления и длительной ходьбы. Он может свидетельствовать об определенной патологии опорно-двигательного аппарата. И в этом контексте следует обратить внимание на стопу, в частности, на большой палец, ведь на нем часто появляется шишка-«косточка». Так в народе именуется вальгусная деформация – заболевание, которое может принести достаточно неприятностей и ограничений активному человеку. Почему оно появляется и что необходимо предпринимать для его излечения, подскажет врач.
Причины
Стопа играет важную роль в передвижении человека, выполняя опорную и амортизирующую функцию. Ежедневно она подвергается нагрузкам, связанным с перемещением тела в пространстве. Когда человек длительное время находится на ногах, переносит тяжести, да еще в неудобной обуви, это неблагоприятно отражается на состоянии стопы и пальцев. А у женщин, которые любят ходить на высоком каблуке, вальгусная деформация появляется в разы чаще, чем у мужчин. Ситуация усугубляется при таких состояниях:
- Избыточный вес.
- Плоскостопие.
- Травмы стопы.
- Гормональные изменения.
- Врожденные деформации.
- Нервно-мышечная патология.
- Наследственная предрасположенность.
Под воздействием этих факторов происходит смещение большого пальца наружу, а первая плюсневая кость при этом отклоняется внутрь. Из-за неправильного распределения нагрузки нарушается биомеханика стопы, ослабляются связки и мышцы. Возрастает давление на головку плюсневой кости, в суставе развивается артрозоартрит, что способствует образованию плотного нароста сбоку – вот почему появляется «косточка».
Если растет «шишка» около большого пальца стопы, не стоит ждать, пока появятся боли – нужно обращаться к врачу. Только он поможет определить причину и не допустить дальнейшего развития патологии.
Врачи отмечают, что боль в косточке на большом пальце ноги часто связана с развитием бурсита илиHallux Valgus, что представляет собой деформацию сустава. Основными факторами, способствующими этому состоянию, являются ношение неудобной обуви, генетическая предрасположенность и избыточный вес. Специалисты подчеркивают, что неправильная обувь, особенно с узким носом и высоким каблуком, создает дополнительное давление на сустав, что приводит к воспалению и болевым ощущениям. Важно также учитывать возрастные изменения, которые могут усугублять ситуацию. Врачи рекомендуют своевременно обращаться за медицинской помощью, чтобы предотвратить дальнейшее ухудшение состояния и рассмотреть варианты лечения, включая физиотерапию и, в некоторых случаях, хирургическое вмешательство.

Как БЫСТРО избавиться от БОЛИ в большом пальце ноги!? / Профилактика ПОДАГРЫ в домашних условиях
Симптомы

Клиническая картина вальгусной деформации зависит от ее стадии. Но многие люди, к сожалению, не обращают внимания на состояние стопы до тех пор, пока не появятся выраженные симптомы. Незначительный дискомфорт в ноге может списываться на длительную ходьбу или неудобную обувь. Но со временем появляются все более серьезные проявления, которые и становятся причиной для обращения к врачу.
Стадия патологического процесса определяется путем измерения суставного угла между большим пальцем и первой плюсневой костью. В соответствии с этим вальгусная деформация проходит несколько стадий:
- Первая: менее 25 градусов.
- Вторая: 25–35 градусов.
- Третья: более 35 градусов.
Вначале беспокоят лишь незначительные неудобства при ношении обуви, которые могут сопровождаться небольшим покраснением и отечностью в области первого плюснефалангового сустава (признаки бурсита). Потом появляются ноющие или жгучие боли после длительной ходьбы, особенно на высоких каблуках. По мере усиления деформации они становятся практически постоянными, из-за чего становится невозможным носить любую обувь. «Косточка» все более выступает, деформируются и другие пальцы стопы. На последней стадии болезненные ощущения сохраняются даже в покое.
При этом заболевании стопа теряет свою физиологическую форму: она заметно уплощается и расширяется. Во время ощупывания около плюснефалангового сустава определяется костный нарост – экзостоз. Кожа над ним уплотнена, отечна, болезненна. Активные движения в большом пальце ограничены, а при пассивном разгибании появляются неприятные ощущения.
«Косточка» на большом пальце – это не только косметическая, но и важная медицинская проблема. Деформация стопы приводит к нарушению всех ее функций.
Диагностика

Чтобы оценить степень патологических изменений в стопе, необходимо провести дополнительное обследование. Оно состоит из инструментальных методов визуальной диагностики. «Косточка» сбоку большого пальца хорошо видна при таком исследовании:
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
На снимках определяется не только деформация костных структур, но и артрозные изменения в плюснефаланговом суставе: сужение суставной щели, неровность ее контура, остеофиты. Обязательна консультация ортопеда-травматолога.
Многие люди сталкиваются с проблемой боли в косточке на большом пальце ноги, и мнения по этому поводу весьма разнообразны. Некоторые утверждают, что причиной является неправильная обувь, особенно узкие туфли на высоком каблуке, которые сжимают пальцы и вызывают дискомфорт. Другие связывают боль с возрастными изменениями, когда суставы становятся менее подвижными и начинают воспаляться.
Некоторые делятся опытом использования народных средств, таких как компрессы с травами или специальные ванночки, которые помогают облегчить состояние. В то же время, многие рекомендуют обратиться к врачу, чтобы исключить более серьезные заболевания, такие как артрит или бурсит. Важно помнить, что игнорирование боли может привести к ухудшению ситуации, поэтому стоит внимательно относиться к сигналам своего организма и не стесняться искать помощь.

Как лечить косточку на большом пальце ноги – личный опыт. Подагра ли это? Нужно ли делать операцию.
Лечение

Как вылечить косточки на ногах? Говорит ЭКСПЕРТ
Если растет и болит «косточка» на большом пальце ноги, то нельзя терять время. Сразу после проведения диагностических мероприятий необходимо приступать к лечению. Терапевтическая программа формируется врачом исходя из стадии заболевания и особенностей организма пациента. Она может включать консервативные и хирургические методики.
Ортопедическая коррекция
Проблемы опорно-двигательного аппарата и особенно стопы, требуют правильного распределения нагрузки. Поскольку человек не может вести полноценную жизнь без движений, нужно добиться максимальной коррекции вальгусной деформации именно за счет нормализации давления на структуры стопы. В этом помогают как общие рекомендации по изменению образа жизни, так и ортопедические средства:
- Борьба с лишним весом.
- Специальная обувь.
- Межпальцевые прокладки, вкладыши, валики.
- Корректирующие стельки, супинаторы.
- Бандаж для пальцев стопы.
- Ортезы для большого пальца.
С помощью ортопедической коррекции можно значительно улучшить структуру стопы и уменьшить «шишку» в области большого пальца.
Медикаментозная терапия

Если при вальгусной деформации беспокоят выраженные боли, то необходимо использовать лекарственные средства. Они также помогают бороться с воспалением и артрозными изменениями в суставе. В основном рекомендуют применять нестероидные противовоспалительные средства (Диклоберл, Фламакс, Нимесил) и хондропротекторы (Дона, Артрон, Терафлекс). Широкой популярностью пользуются местные формы лекарств – мази, гели, крема (Диклак, Троксевазин, Кетонал, Шунгит-крем). Но применение даже таких препаратов должно проводиться по рекомендации врача.
Физиотерапия
Воспаление, которое сопровождает вальгусную деформацию большого пальца, помогают устранить методы физического воздействия на ткани. Происходит нормализация биохимических процессов, улучшается кровоток в пораженной зоне, что способствует уменьшению локальных симптомов и восстановлению хрящевой ткани. Если появилась «косточка» на стопе, то традиционное лечение может включать такие процедуры:
- Электро- или фонофорез.
- Волновая терапия.
- Лазерное лечение.
- Магнитотерапия.
- Парафинотерапия.
- Бальнеотерапия.
Для каждого пациента специалист назначит оптимальный курс лечения процедурами. Максимальный эффект достигается при сочетании физиотерапии с другими методами.
Массаж
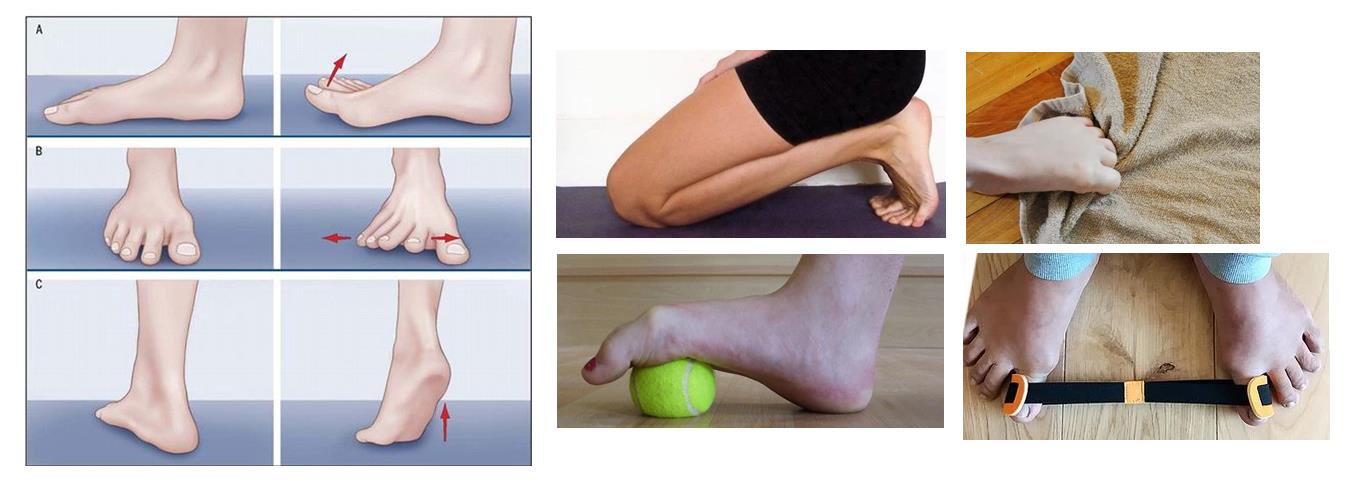
Эффективным средством для улучшения кровоснабжения тканей, устранения усталости и расслабления мышц послужит массаж стоп. Его можно выполнять даже самостоятельно, предварительно обучившись необходимым приемам. Массируют подошву, наружный свод, а также непосредственно саму «косточку». Движения выполняют снизу вверх: от пальцев к пятке и голени. Используют такие элементы массажа:
- Поглаживание.
- Растирание.
- Разминание.
- Надавливание.
Это рекомендуют проводить перед активными упражнениями, используемыми в лечебной гимнастике, и после них.
Лечебная гимнастика

При заболеваниях опорно-двигательного аппарата и вальгусной деформации в частности, эффективным средством лечения считают гимнастику. Упражнения помогают восстановить биомеханику стопы, объем движений в пальцах, исправить искривления. Кроме того, при регулярных занятиях исчезают неприятные симптомы, сопровождающие заболевание. В основном рекомендуют выполнять такие упражнения для стопы:
- Захватывание пальцами бумажного листа, мелких предметов.
- Сгибание, разгибание, разведение пальцев.
- Растягивание резинки большими пальцами.
- Вращения в голеностопном суставе.
- Ходьба на наружном крае стопы.
Гимнастика легко проводится в домашних условиях. Каждый пациент должен проявить настойчивость и терпение, ведь исправление деформации – это достаточно длительный процесс.
Операция

Полное устранение «косточки» на стопе возможно лишь хирургическим путем. Объем оперативного вмешательства определяется стадией вальгусной деформации. Выполняют вмешательство на мягких тканях или костях, благодаря которому удаляют патологические разрастания и фиксируют пальцы в анатомически правильном положении. После этого необходимо носить специальный ортез и пройти курс реабилитационных мероприятий, включающих массаж и лечебную гимнастику.
Появление «косточки» в области большого пальца должно стать сигналом к изменению образа жизни и проведению коррекции вальгусной деформации. Устранить этот косметический дефект и восстановить нормальную функцию стопы помогут различные методы лечения, которые соответствуют тяжести болезни. Легкость походки и красота ног зависят от бережного отношения к своему здоровью и своевременного обращения к врачу.
Вопрос-ответ
Что делать, если болит косточка на большом пальце ноги?
Если вы обратили внимание, что у вас на ноге болит косточка около большого пальца, необходимо обратиться к травматологу-ортопеду. Чем раньше вы это сделаете, тем больше шансов избежать серьезных последствий и операции.
Какая мазь помогает от косточки на ноге?
Крем «Вальгусстоп» начинает работать моментально. Облегчит симптоматику, ускорит выздоровление. Средство показано для коррекции выпирающих косточек на ногах. Его активными веществами являются: медицинская желчь, салициловая кислота, мочевина.
Как называется болезнь, когда болит косточка на ноге?
Сегодня hallux valgus является одним из самых распространенных отклонений стопы — его даже называют болезнью XXI века. Hallux valgus сопровождается неприятными ощущениями и болезненными деформациями, так называемыми «косточками» большого пальца ноги.
Можно ли мазать йодом косточки на ногах?
Сразу скажем, ответ на вопрос вроде «Можно ли вылечить косточку на ноге йодом?» отрицательный. Это касается и других домашних средств; они могут только на время уменьшить болезненные ощущения.
Советы
СОВЕТ №1
Обратите внимание на обувь. Неподходящая или слишком узкая обувь может усугубить боль в косточке. Выбирайте модели с широким носом и хорошей поддержкой, чтобы снизить давление на суставы.
СОВЕТ №2
Регулярно выполняйте упражнения для стоп. Упражнения, направленные на укрепление мышц и связок ног, могут помочь улучшить гибкость и снизить нагрузку на суставы. Попробуйте растяжку пальцев и массаж стоп.
СОВЕТ №3
Используйте ортопедические стельки или специальные накладки. Они могут помочь перераспределить нагрузку на стопу и уменьшить дискомфорт, особенно если вы много времени проводите на ногах.
СОВЕТ №4
Не игнорируйте симптомы. Если боль не проходит или усиливается, обратитесь к врачу. Специалист сможет оценить состояние вашего сустава и предложить подходящее лечение, включая физиотерапию или медикаменты.

Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
- генетическая предрасположенность — наследственная слабость связок и сухожилий считается основной причиной развития вальгусной деформации;
- лишний вес – избыточная масса тела приводит к повышению нагрузки на ноги, что сопровождается поперечным распластыванием стоп и деформацией суставной и соединительной ткани;
- гормональный сбой – нарушения гормонального фона, климактерические изменения в организме, гормональная перестройка при беременности;
- артроз суставов — дегенеративно-дистрофическое поражение суставной ткани, которое особенно часто встречается у пожилых пациентов, также может привести к образованию болезненной шишки в области большого пальца;
- ношение неудобной обуви – длительное ношение некомфортной обуви на высоком каблуке с узким носком приводит к резкому повышению нагрузки на носовую часть стопы;
- сахарный диабет в анамнезе – нарушения углеводного обмена и кровоснабжения стоп, сопровождающие сахарный диабет, могут спровоцировать патологии суставной и хрящевой ткани;
- профессиональные риски – постоянная нагрузка на определенную часть стопы во время исполнения профессиональных обязанностей для спортсменов, балерин, парикмахеров, чревата вальгусной деформацией стопы;
- травмы – травматические повреждения костных и суставных структур стопы нередко вызывают патологические трансформации тканей.
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
- повышение плотности суставов, в частности плюснефалангового сустава в области большого пальца;
- нарушения походки и чувство сильной усталости даже при незначительных физических нагрузках;
- выраженная плоскостопия;
- воспаление тканей, проявляющееся покраснением и гипертермией на участке поражения;
- сильная боль во время ходьбы и в состоянии покоя;
- искривление большого пальца и умеренная деформация остальных пальцев стопы;
- образование кровоточащих мозолей и натоптышей в области поражения.
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.

Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
- Легкая (1 стадия) – пациент жалуется на умеренный дискомфорт в области стопы, а визуально отмечается легкая отечность и покраснение тканей возле большого пальца. При осмотре специалист выявит высоту продольного свода стопы в пределах 15-20 мм, угол наклона пятки до 15 градусов и угол высоты свода до 140 градусов.
- Средняя (2 стадия) – на этой стадии появляется выпирающая косточка на боковой поверхности стопы, а пациент испытывает сильную боль при ходьбе и не может носить обувь без дискомфорта. Со стороны специалистов симптомы средней стадии вальгусной деформации следующие — высота свода до 10 мм, угол наклона пятки до 10 градусов, угол высоты свода 150-160 градусов.
- Тяжелая (3 стадия) – в этом случае пациент испытывает сильную острую боль в области стопы не только во время ходьбы, но и в состоянии покоя. Существенные деформации стопы приводят к нарушению походки, повышению нагрузки на позвоночник и перекосу всего тела пациента. Это приводит к серьезным патологиям позвоночного столба, суставов и костей. Врач при этом отметит следующие характеристики деформации стопы: высота свода 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов.

Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
- Ортопедические решения. Цели ортопедического воздействия – снижение нагрузки на суставы носовой части ноги, равномерное распределение веса по всей поверхности стопы и коррекция имеющихся деформаций. В качестве ортопедических приспособлений используются индивидуальные ортопедические стельки, шины, бандажи, супинаторы, межпальцевые перегородки и т.д. Важнейшая часть ортопедической программы – правильный подбор обуви специальной конструкции. Для коррекции вальгусной деформации стопы необходима обувь, не сдавливающая носовую часть стопы, имеющая правильную форму подошвы и широкий каблук, высотой не более 4 см.
- Физиотерапия. Эффективностью в отношении исправления деформаций плюснефалангового сустава большого пальца обладает массаж, магнитотерапия, электрофорез и грамотно составленный комплекс ЛФК. Все эти методики направлены на восстановление нормального кровоснабжения тканей стопы, активацию процессов регенерации и местного метаболизма. Что касается лечебного комплекса упражнений, он используется также с целью нормализации веса пациентов, страдающих избыточной массой тела, что необходимо для снижения весовой нагрузки на стопу. С этой целью необходимо также скорректировать ежедневный рацион пациента.
- Медикаментозное лечение. Если у больного отмечается выраженное воспаление и отечность пораженной области, для облегчения симптомов врач может назначить прием противовоспалительных препаратов (нимесулид, мелоксикам, ибупрофен и т.д.).
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.

Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
- Разрез мягких тканей при помощи скальпеля внутри поверхности фаланги большого пальца;
- Хирургическое рассечение капсулы первого плюснефалангового сустава (капсулотомия);
- Эктомия экзостоза – процедура удаления костной мозоли;
- Остеотомия – перепиливания первой косточки плюсны;
- Изменение оси деформированного участка пальца и исправление искривления любой степени выраженности;
- Артродез – прочная фиксация полученного положения тканей сустава металлическими штифтами и скобами. Суставы должны обязательно плотно соприкасаться между собой для возможности скорейшего срастания тканей;
- Первая суставная плюснефаланговая капсула пальца ушивается;
- Хирург накладывает на место проведения операции стерильную повязку, а стопу фиксирует при помощи плотной фиксирующей повязки.
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
- Низкая травматичность вмешательства позволяет избежать негативных последствий и эстетических недостатков после операции – в результате вмешательства на ткани накладывается лишь несколько косметических швов;
- Быстрая реабилитация и полноценное восстановление физической активности пациента;
- Отсутствие риска развития сильного кровотечения и большой кровопотери в ходе лазерной коррекции деформации стопы;
- Использование новейших препаратов для анастезии.
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.

Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Запись на проведение безтравматической операции лазером на косточке большого пальца ноги при вальгусе в ГарантКлиник в Москве.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.


 В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России
В нашем центре операция по коррекции поперечного плоскостопия и устранению «косточки» может быть выполнена бесплатно по полису ОМС для всех жителей России