Можно ли на глаз определить причину раздражения на коже у ребенка? Всегда ли всему виной пищевая аллергия? Почему ее важно не спутать с инфекцией и к чему может привести самолечение? Расспрашиваем врача-педиатра медицинского центра Baby Boss («Бэйби Босс») Алесю Корево о видах высыпаний у детей.

Алеся Корево
врач-педиатр второй категории, консультант по грудному вскармливанию и питанию детей медицинского центра Baby Boss («Бэйби Босс»)
Высыпания делят на три группы
— Часто ли на коже у детей появляются высыпания и какими они могут быть?
— Проблема действительно очень распространенная. По своему опыту могу сказать, что практически у каждого третьего маленького пациента есть определенные высыпания на коже. Их можно разделить на три большие группы:
- Инфекционные: причинами являются бактерии и вирусы.
- Неинфекционные: природа происхождения — не бактерии и не вирусы.
- Чесотка: это инфекционное заболевание, но медики выносят его в отдельную группу, так как природа чесотки немного отличается: ее вызывает особый клещ.
К сожалению, чаще всего родители списывают практически любую сыпь на аллергию. И тогда применяют противоаллергические лекарства, которые на самом деле детям не нужны, а также убирают из рациона продукты, которые считают аллергенами, и лишают малышей дополнительной порции питательных веществ.
— Давайте подробнее разберем каждую группу высыпаний.
— Перечислю основные вариации разных видов сыпи.
К неинфекционным относятся:
- Акне новорожденных — нередко появляется в возрасте месяца от роду в виде красных прыщиков с белым кончиком. Это, конечно же, пугает родителей, но бояться не стоит. Гормональная сыпь сама проходит к возрасту 3-4 месяцев и не причиняет ребенку никакого беспокойства (ни сухости, ни зуда, ни боли, ни нарушения самочувствия).
- Токсическая эритема новорожденных — появляется приблизительно на 2-5 день после рождения в виде красных пятен на коже. Ее часто путают с аллергией и рекомендуют мамам садиться на диету или, что еще хуже, переходить на искусственное питание. Обычно сыпь самостоятельно проходит в течение нескольких дней. Если ребенок в остальном чувствует себя хорошо, то лечения не требуется.

- Атопический дерматит (атопическая экзема, синдром атопической экземы/дерматита) — это хроническое воспалительное заболевание кожи, которое обычно начинается в раннем детском возрасте, может продолжаться или рецидивировать в зрелом возрасте. У данной проблемы есть особые критерии:
— наследственная предрасположенность к выработке иммуноглобулина Е (белок, который запускает истинную аллергическую реакцию);
— дефицит белка филаггрина в коже;
— высыпания в форме папул (то есть они возвышаются над кожей);
— шелушение;
— зуд.
Только у 30% детей с атопическим дерматитом присутствует пищевая аллергия. Что становится провокатором аллергии при предрасположенности ребенка, на этот счет у ученых мнения расходятся. Вариантов много: климат, влажность воздуха, перегревание ребенка (очень теплая одежда, например), грубые ткани. Если процессы в организме запущены и параллельно малыш употребляет с пищей аллергены (молочный белок, белок куриного яйца, арахис, соя), состояние может усугубляться.
Первичная пищевая аллергия очень редка. Поэтому диета, как правило, необоснованна.

- Пеленочный дерматит (опрелости) — покраснение, припухлость кожи в паховой области. Сыпь может быть или выпуклой (папулы) или плоской (пятна), причиняет дискомфорт. беспокойство. Чаще у детей до 1 года.
- Себорейный дерматит — сыпь на коже головы. Может быть вокруг ушей, бровей, в подмышках и шейных складках, в виде желтоватых твердых чешуек или сухости кожи. Чаще встречается у детей до 1 года. Причина сыпи — грибок. Проходит чаще всего сама. При причинении дискомфорта, беспокойства ребенка, выраженном высыпании (во многих местах) необходимо применение специальных шампуней и мазей.
Дерматит бывает разных видов. Разобраться сможет только врач.
— К неинфекционным проблемам относят и укусы насекомых. Так, в моей практике был случай, когда девочке выставили инфекционный диагноз и даже назначили лечение. Но после долгих разбирательств и бесед с родителями оказалось, что сыпь появлялась после посещения квартиры бабушки. В одной из ее комнат находился старый диван с клопами. Именно их укусы провоцировали негативную кожную реакцию у ребенка. Поэтому так важно найти первопричину проблемы, чтобы устранить корень зла, назначить правильное лечение или, наоборот, предотвратить ненужное лечение.
Среди инфекционных групп проще выявить бактериальную сыпь. Клиническая картина очень яркая, ведь повышается температура и ухудшается самочувствие. При такой проблеме требуется лечение антибиотиками и наблюдение врача. Сюда относятся, например:
- Скарлатина — сыпь в виде мелких точек. Начинает появляться на шее, на груди, в паху, сгущение в складках. Далее распространяется по всему телу. У ребенка появляется зуд и плохое самочувствие. Проходит шелушением ладошек и ступней. Редко заболевают дети до 2 лет.
- Импетиго (стафилодермии, стрептодермии) — маленькие красные высыпания, которые возвышаются над кожей и вызывают зуд. Пузырьки в высыпаниях заполнены гноем, могут лопаться, нередко покрыты корочкой. Часто развиваются вокруг носа и рта, могут легко распространяться. Чаще у детей старше 2 лет.
- Менингококковая инфекция — сыпь в виде маленьких синих пятен, похожих на звездочки, быстро распространяется. Если вдруг на фоне высокой температуры родители обнаружили такую сыпь — необходимо срочно вызывать скорую помощь.
Вирусные инфекции определить сложнее. Они не вызывают зуда, шелушения или других неприятных симптомов. Их часто путают с аллергией на лекарства, так как они обычно появляются на 3-5 день после нормализации температуры во время болезни, то есть после применения жаропонижающих, таблеток для горла или антибиотиков. Но это далеко не всегда так. К вирусным инфекциям относятся:
- Розеола — это вирусная инфекция, вызванная двумя обычными штаммами вируса герпеса человека. Сыпь, как правило, появляется внезапно и по всему телу и затем сама проходит.
- Ветрянка — острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью.
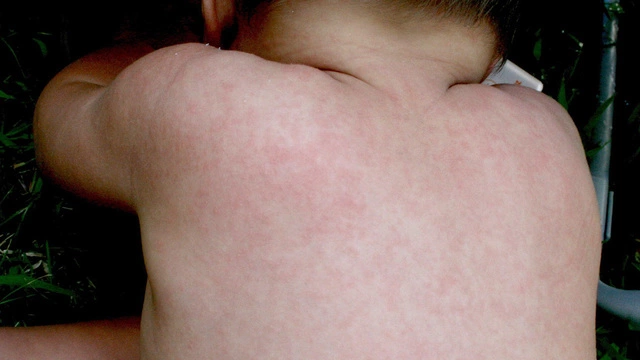
- Корь — частые симптомы — повышение температуры тела, насморк, покраснение глаз. Сыпь начинается с пятен на лице, дальше распространяется по всему телу. В конце перерождается в папулы (возвышения над кожей). Может зудеть, сохраняется 5 дней. Из-за массовой вакцинации заболевание редкое, чаще развивается у непривитых детей.
- Краснуха — мелкая пятнистая сыпь, начинается на лице, дальше идет по всему телу. Могут быть повышение температуры тела, боль в горле, насморк, головная боль. Отмечается увеличение затылочных, околоушных лимфатических узлов. Длится 2-3 дня. Заболевание редкое из-за иммунизации. Чаще встречается у непривитых детей.
- Энтеровирусный везикулярный стоматит (рука-нога-рот) — острое инфекционное заболевание, которое вызывается РНК-содержащими вирусами семейства Picornaviridae. До недавнего времени в Беларуси эта проблема была редким явлением (заболевание более характерно для мусульманских стран). Однако все чаще диагностируют такую сыпь и у нас. Кстати, ее легко спутать с ветрянкой.

- Латероторакальная экзантема — сыпь, которая появляется лишь на одной стороне тела.
- Синдром Джанотти-Крости — совокупность дерматологических и сопутствующих реакций, возникающих в ответ на вирусную инфекцию у детей. Проявляется синдром папулезной или папуло-везикулярной сыпью на коже лица, ягодиц, верхних и нижних конечностей. Это, пожалуй, самая неэстетичная сыпь, но она не вызывает зуда или какого-то иного дискомфорта.
- Синдром красных щек — название говорит само за себя. Щеки становятся алыми из-за парвовируса. Возможна также кружевная сыпь на теле. Никаких неприятных ощущений не вызывает.
- В отдельной группе, как я говорила, находится чесотка — это зудящая сыпь в виде красных точек, которые располагаются между пальцам, вокруг запястий, на подошвах стоп, вокруг локтей, на коленях, на животе. Зуд максимально интенсивен ночью, после горячей ванны, нарушает сон ребенка. Заболевание может возникнуть в любом возрасте.
Самолечение может привести к хронике или тяжелым осложнениям
— Можно ли на глаз определить, серьезная ли проблема?
— На глаз родители могут только предположить, но поставить точный диагноз должен врач. Лучше не экспериментировать, потому что, как я говорила, родители могут выбрать совершенно неправильное лечение.
Особые вопросы вызывает вирусная сыпь. Ведь, как правило, она проходит сама, а папы и мамы думают, что помогла диета или антигистаминные средства. Следовательно, они и дальше будут прибегать к неверной тактике, что в свою очередь может спровоцировать негативные последствия.

— В чем кроется главная опасность самолечения?
— Если проблема на самом деле серьезная, например, тот же атопический дерматит, она может перерасти из легкого течения в тяжелое или стать хронической. А в таком случае впоследствии придется прибегать к гормональному лечению и более серьезным препаратам.
Если же при бактериальной инфекции вовремя не дать антибиотик, проблема может дать осложнения на внутренние органы.
Истинную аллергию вызывают всего несколько видов продуктов
— Как все-таки определить именно пищевую аллергию?
— Есть определенные признаки: зуд, возвышающиеся над кожей красные пятна, шелушение, беспокойное состояние. Плюс в данном случае родители явно замечают, что после употребления определенной пищи ребенку становится хуже.
Хочу отметить, что истинную пищевую аллергию вызывают только белки (белок коровьего молока, яйца, сои и арахис).
Рыба (особенно морская) тоже может быть аллергеном в некоторых случаях.
А вот цитрусовые, шоколад, клубника — все это гистаминолибераторы — соединения, которые сами по себе не вызывают сенсибилизации организма, но способствуют стимуляции клеток, отвечающих за выброс медиатора аллергии — гистамина. Кроме того, такая реакция не перерастает в тяжелые осложнения.

Боятся родители и сладостей. Но сам по себе сахар и глюкоза не вызывают аллергии. Если у ребенка появляются высыпания после употребления сладкого, значит, в этой сладости содержатся провоцирующие вкусовые добавки или химические соединения, которые вызывают подобную реакцию.
Аллергия — это не шутки. Дело в том, что любая аллергия — это определенное кожное повреждение. Избавиться от него, просто убрав аллерген, чаще всего не получается. Нужно лечить кожу. То есть пищевой продукт лишь запускает некий процесс. Да, этот продукт нужно убирать из рациона, но, тем не менее, без должного лечения эффекта не будет.
— Если малыш пока питается грудным молоком, что нужно есть матери?
— Даже если у ребенка есть сыпь, спешить садиться на диету кормящей маме не стоит. В некоторых случаях, я бы сказала, даже нельзя этого делать.
Если ребенок атопик, при этом его мама сидит на жесткой диете, его иммунная система не имеет шанса тренироваться воспринимать эти молекулы. К ребенку молоко мамы поступает уже в переработанном виде, поэтому возможные аллергены в нем не такие агрессивные. Организм учится распознавать подобные молекулы и перерабатывать их.
Если кормящая мама сама страдает аллергией или даже если такая проблема есть у папы, женщине лучше избегать провоцирующих продуктов в большой дозировке. Пробовать можно. Не факт, что у ребенка будет такая же негативная реакция. Нужно экспериментировать, но все же эксперименты в питании лучше проводить, консультируясь с врачом.
Сыпь — это не противопоказание к купанию ребенка
— Если родители заметили у ребенка какую-либо сыпь, чего делать категорически нельзя?
— Если сыпь возникла впервые, до осмотра врача и без его рекомендаций смазывать высыпания ничем нельзя, как нельзя использовать и народные средства. Все это может лишь усугубить ситуацию.
Ни в коем случае не назначайте ребенку какие-то лекарства сами, даже если вам посоветовал кто-то с похожей проблемой. Обязательно в первую очередь обратитесь к специалисту. Как мы уже определили выше, спектр заболеваний огромен и выявить истинную причину кожной реакции может только доктор.

— Можно ли ребенка купать, если у него появилась сыпь?
— Не только можно, но и нужно. В большинстве случаев без должной гигиены к проблеме присоединяется бактериальная инфекция. В таком случае будет особенно сложно разобраться, что стало первопричиной кожного раздражения.
Единственное условие, когда купать ребенка нельзя, — это повышенная температура.
Есть определенные правила купания при сыпи. Вода должна быть чистой, без мыла, трав, солей и так далее. Исключаются и мочалки, они могут раздражать кожу. Кроме того, время пребывания в воде следует сократить. Ваша цель — помыть ребенка. Даже если малыш любит ванну, при сыпи там лучше долго не задерживаться.
При выявленном дерматите доктор назначает специальные средства для купания.
— Что делать, если малыша мучает зуд?
— Проконсультироваться с врачом и применять специальные лекарства. Чаще всего назначаются антигистаминные препараты, которые важно подбирать индивидуально.

— Есть ли шанс, что ребенок кожные заболевания перерастет?
— Некоторые проблемы, даже атопический дерматит, малыш действительно может перерасти, но при условии лечения кожи и исключения очень активных аллергенов. Однако около 2% детей при всех стараниях врачей все равно остаются атопиками, и у них могут появиться осложнения, даже если родители прилежно выполняли рекомендации специалистов. Но, повторю, в большинстве случаев проблему удается взять под контроль.
Аллерготест нужен лишь в крайнем случае
— Каким может быть лечение?
— Все зависит от типа сыпи. При бактериальной назначаются антибиотики, при вирусных показано лишь наблюдение, так как подобные проблемы проходят сами. Для облегчения состояния врач может назначить специальные лекарства и мази, но подбираются они индивидуально. Плюс важен правильный уход за кожей ребенка.
— Нужно ли делать аллерготест?
— Делать его можно, но я бы не спешила. Далеко не всегда такие методы оправданны.
Действительно необходим тест лишь при тяжелой степени заболеваний, если разные тактики лечения не помогают. В таком случае есть смысл разбираться со специфическими глобулинами Е или делать прик-тест (кожный тест), но, как правило, он не рекомендуется малышам до 3 лет. Все же у детей обычно нетрудно выявить аллерген путем метода исключения.

— Существует ли какая-то профилактика?
— Сыпи новорожденных никак не профилактируются. Профилактика вирусных и бактериальных высыпаний такая же, как и при любых других инфекциях: почаще и тщательно мыть руки, поменьше подносить их к лицу, не находиться во время вспышки заболевания в больших коллективах.
Кроме того, важен правильный уход за кожей ребенка. Обращайте внимание на его индивидуальные особенности (в первую очередь если есть нехорошая наследственность у родителей или братьев и сестер). Консультируйтесь с доктором, какие средства подойдут именно вашему малышу.
Фото: Дмитрий Рыщук
Название
Форма выпуска
Владелец рег. уд.
Без рецепта
Абисил
Раствор для местного и наружного применения масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
рег. №: ЛП-(007393)-(РГ-RU )
от 25.10.24
Без рецепта
Абисил
Раствор для местного и наружного применения масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
рег. №: ЛП-(007393)-(РГ-RU )
от 25.10.24
Без рецепта
Акридерм Гента
Крем для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(000931)-(РГ-RU )
от 24.06.22
Без рецепта
Акридерм ГЕНТА
Мазь для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(006384)-(РГ-RU )
от 31.07.24
Без рецепта
Акридерм Гента
Крем для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(000931)-(РГ-RU )
от 24.06.22
Без рецепта
Акридерм ГЕНТА
Мазь для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(006384)-(РГ-RU )
от 31.07.24
Без рецепта
Акридерм Гента
Крем для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(000931)-(РГ-RU )
от 24.06.22
Без рецепта
Акридерм ГЕНТА
Мазь для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(006384)-(РГ-RU )
от 31.07.24
Без рецепта
Акридерм Гента
Крем для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(000931)-(РГ-RU )
от 24.06.22
Без рецепта
Акридерм ГЕНТА
Мазь для наружного применения 0.05 г+0.1 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(006384)-(РГ-RU )
от 31.07.24
Без рецепта
Акридерм ГК
Крем для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(001290)-(РГ-RU )
от 06.10.22
Предыдущий рег. №: Р N002179/01
Мазь для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(003391)-(РГ-RU )
от 11.10.23
Предыдущий рег. №: ЛСР-001890/10
Без рецепта
Акридерм ГК
Крем для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(001290)-(РГ-RU )
от 06.10.22
Предыдущий рег. №: Р N002179/01
Мазь для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(003391)-(РГ-RU )
от 11.10.23
Предыдущий рег. №: ЛСР-001890/10
Без рецепта
Акридерм ГК
Крем для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(001290)-(РГ-RU )
от 06.10.22
Предыдущий рег. №: Р N002179/01
Мазь для наружного применения 0.05%+0.1%+1%: тубы 15 г или 30 г
рег. №: ЛП-(003391)-(РГ-RU )
от 11.10.23
Предыдущий рег. №: ЛСР-001890/10
Без рецепта
Акридерм СК
Мазь для наружного применения 0.05 г+3 г/100 г: тубы 15 г или 30 г
рег. №: ЛП-(000241)-(РГ-RU )
от 21.05.21
Без рецепта
Акридерм®
Крем для наружного применения 0.05%: тубы 15 г, 30 г или 50 г
рег. №: ЛП-(001202)-(РГ-RU )
от 13.09.22
Предыдущий рег. №: Р N000663/01
Мазь для наружного применения 0.05%: тубы 15 г или 30 г
рег. №: ЛП-(001417)-(РГ-RU )
от 15.11.22
Дата переоформления: 12.08.16
Предыдущий рег. №: ЛС-002317
Без рецепта
Акридерм®
Крем для наружного применения 0.05%: тубы 15 г, 30 г или 50 г
рег. №: ЛП-(001202)-(РГ-RU )
от 13.09.22
Предыдущий рег. №: Р N000663/01
Мазь для наружного применения 0.05%: тубы 15 г или 30 г
рег. №: ЛП-(001417)-(РГ-RU )
от 15.11.22
Дата переоформления: 12.08.16
Предыдущий рег. №: ЛС-002317
Без рецепта
Аллегра

Таблетки, покрытые пленочной оболочкой, 120 мг: 10 шт.
рег. №: ЛП-(002678)-(РГ-RU )
от 03.07.23
Предыдущий рег. №: П N016292/01
Таблетки, покрытые пленочной оболочкой, 180 мг: 10 шт.
рег. №: ЛП-(002678)-(РГ-RU )
от 03.07.23
Предыдущий рег. №: П N016292/01
Без рецепта
Апис комп
Капли для приема внутрь гомеопатические: фл.-капельн. 25 мл
рег. №: Р N002265/01
от 05.03.09
Без рецепта
Апис комп

Капли для приема внутрь гомеопатические: фл.-капельн. 25 мл
рег. №: Р N002265/01
от 05.03.09
Без рецепта
Аргосульфан®
Крем для наружного применения 2%: тубы 15 г или 40 г
рег. №: ЛП-(009370)-(РГ-RU )
от 21.03.25
Без рецепта
Аргосульфан®

Крем для наружного применения 2%: тубы 15 г или 40 г
рег. №: ЛП-(009370)-(РГ-RU )
от 21.03.25
Без рецепта
Аргосульфан®

Крем для наружного применения 2%: тубы 15 г или 40 г
рег. №: ЛП-(009370)-(РГ-RU )
от 21.03.25
Без рецепта
Аргосульфан®

Крем для наружного применения 2%: тубы 15 г или 40 г
рег. №: ЛП-(009370)-(РГ-RU )
от 21.03.25
Без рецепта
Бактериофаг клебсиелл пневмонии очищенный
Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 4 шт.
рег. №: ЛП-(006739)-(РГ-RU )
от 02.09.24
Предыдущий рег. №: ЛС-001297
Без рецепта
Бактериофаг клебсиелл пневмонии очищенный

Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 4 шт.
рег. №: ЛП-(006739)-(РГ-RU )
от 02.09.24
Предыдущий рег. №: ЛС-001297
Без рецепта
Бактериофаг колипротейный
Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 8 шт.
рег. №: ЛП-(004987)-(РГ-RU )
от 25.03.24
Предыдущий рег. №: ЛС-001998
Раствор для приема внутрь, местного и наружного применения 100 мл: фл. 1 шт.
рег. №: ЛП-(004987)-(РГ-RU )
от 25.03.24
Предыдущий рег. №: ЛС-001998
Без рецепта
Бактериофаг колипротейный

Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 8 шт.
рег. №: ЛП-(004987)-(РГ-RU )
от 25.03.24
Предыдущий рег. №: ЛС-001998
Раствор для приема внутрь, местного и наружного применения 100 мл: фл. 1 шт.
рег. №: ЛП-(004987)-(РГ-RU )
от 25.03.24
Предыдущий рег. №: ЛС-001998
Без рецепта
Банеоцин®
Мазь для наружного применения 250 МЕ+5000 МЕ/1 г: тубы 5 г или 20 г
рег. №: Р N011271/01
от 04.04.11
Без рецепта
Банеоцин®
Порошок для наружного применения 250 МЕ+5000 МЕ/1 г: банка 10 г с дозатором
рег. №: П N011271/02
от 12.05.11
Без рецепта
Банеоцин®
Мазь для наружного применения 250 МЕ+5000 МЕ/1 г: тубы 5 г или 20 г
рег. №: Р N011271/01
от 04.04.11
Без рецепта
Банеоцин®
Порошок для наружного применения 250 МЕ+5000 МЕ/1 г: банка 10 г с дозатором
рег. №: П N011271/02
от 12.05.11
Без рецепта
Банеоцин®
Мазь для наружного применения 250 МЕ+5000 МЕ/1 г: тубы 5 г или 20 г
рег. №: Р N011271/01
от 04.04.11
Без рецепта
Банеоцин®
Порошок для наружного применения 250 МЕ+5000 МЕ/1 г: банка 10 г с дозатором
рег. №: П N011271/02
от 12.05.11
Без рецепта
Биопин®
Мазь для наружного применения 5%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Мазь для наружного применения 10%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Мазь для наружного применения 20%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Без рецепта
Биопин®
Мазь для наружного применения 5%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Мазь для наружного применения 10%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Мазь для наружного применения 20%: тубы 40 г, 50 г или 100 г, банки 30 г, 40 г или 50 г
рег. №: Р N001710/01-2002
от 06.10.08
Без рецепта
Гифаст®
Таблетки, покрытые пленочной оболочкой, 120 мг: 10, 20 или 30 шт.
рег. №: ЛС-000895
от 19.09.11
Дата переоформления: 03.02.22
Таблетки, покрытые пленочной оболочкой, 180 мг: 10, 20 или 30 шт.
рег. №: ЛС-000895
от 19.09.11
Дата переоформления: 03.02.22
Без рецепта
Дезал
Таблетки, покрытые пленочной оболочкой, 5 мг: 10, 20 или 30 шт.
рег. №: ЛП-(000472)-(РГ-RU )
от 21.12.21
Произведено:
ACTAVIS
(Мальта)
Без рецепта
Дезал
Раствор для приема внутрь 0.5 мг/1 мл: фл. 50 мл, 60 мл, 100 мл, 120 мл, 150 мл или 300 мл в компл. со шприцем-дозатором
рег. №: ЛП-(002087)-(РГ-RU )
от 31.03.23
Без рецепта
Дермарэф
Мазь для наружного применения 5%: тубы 15, 25 или 30 г
рег. №: ЛП-001164
от 11.11.11
Без рецепта
Дермарэф
Мазь для наружного применения 5%: тубы 15, 25 или 30 г
рег. №: ЛП-001164
от 11.11.11
Без рецепта
Дипросалик®
Мазь для наружного применения 0.5 мг+30 мг/1 г: туба 30 г
рег. №: П N011343/02
от 11.08.08
Произведено:
FAMAR
(Греция)
Без рецепта
Дипросалик® лосьон
Раствор для наружного применения 0.5 мг+20 мг/1 г: фл.-капельн. 30 мл
рег. №: П N015953/01
от 08.07.08
Без рецепта
Драполен
Крем для наружного применения 0.1 мг+2 мг/1 г: туба 55 г
рег. №: П N015134/01
от 10.06.10
Без рецепта
Душицы трава

Сырье растительное измельченное 50 г: пачки
рег. №: ЛС-001192
от 22.02.11
Без рецепта
Душицы трава
Порошок и резано-прессованная трава: фильтр-пакеты 1.5 г 20 шт.
рег. №: ЛП-000219
от 16.02.11
Без рецепта
Душицы трава

Сырье растительное измельченное 50 г: пачки
рег. №: ЛП-000438
от 28.02.11
Без рецепта
Зинцет®
Сироп 5 мг/5 мл: фл. 60 мл в компл. с мерн. стаканчиком
рег. №: П N015045/02
от 20.10.11
Таблетки, покрытые пленочной оболочкой, 10 мг: 10 или 20 шт.
рег. №: П N015045/01
от 12.04.04
Дата переоформления: 06.08.13
Без рецепта
Зинцет®
Сироп 5 мг/5 мл: фл. 60 мл в компл. с мерн. стаканчиком
рег. №: П N015045/02
от 20.10.11
Таблетки, покрытые пленочной оболочкой, 10 мг: 10 или 20 шт.
рег. №: П N015045/01
от 12.04.04
Дата переоформления: 06.08.13
Без рецепта
Зинцет®
Сироп 5 мг/5 мл: фл. 60 мл в компл. с мерн. стаканчиком
рег. №: П N015045/02
от 20.10.11
Таблетки, покрытые пленочной оболочкой, 10 мг: 10 или 20 шт.
рег. №: П N015045/01
от 12.04.04
Дата переоформления: 06.08.13
Без рецепта
Зиртек®
Капли для приема внутрь 10 мг/1 мл: фл.-капельн. 10 мл или 20 мл
рег. №: П N011930/01
от 29.05.07
Таблетки, покрытые пленочной оболочкой, 10 мг: 7, 10 или 20 шт.
рег. №: П N014186/01
от 13.08.08
Без рецепта
Зиртек®
Капли для приема внутрь 10 мг/1 мл: фл.-капельн. 10 мл или 20 мл
рег. №: П N011930/01
от 29.05.07
Таблетки, покрытые пленочной оболочкой, 10 мг: 7, 10 или 20 шт.
рег. №: П N014186/01
от 13.08.08
Без рецепта
Зиртек®
Капли для приема внутрь 10 мг/1 мл: фл.-капельн. 10 мл или 20 мл
рег. №: П N011930/01
от 29.05.07
Таблетки, покрытые пленочной оболочкой, 10 мг: 7, 10 или 20 шт.
рег. №: П N014186/01
от 13.08.08
Без рецепта
Зодак®

Таблетки, покрытые пленочной оболочкой, 10 мг: 10 или 30 шт.
рег. №: ЛП-(002631)-(РГ-RU )
от 28.06.23
Без рецепта
Зодак®

Капли для приема внутрь 10 мг/1 мл: фл. 20 мл с крышкой-капельницей
рег. №: ЛП-(004304)-(РГ-RU )
от 16.01.24
Без рецепта
Зодак® Экспресс

Таблетки, покрытые пленочной оболочкой, 5 мг: 7 или 28 шт.
рег. №: ЛП-002216
от 03.09.13
Произведено:
ZENTIVA
(Чешская Республика)
Без рецепта
Зодак® Экспресс

Таблетки, покрытые пленочной оболочкой, 5 мг: 7 или 28 шт.
рег. №: ЛП-002216
от 03.09.13
Произведено:
ZENTIVA
(Чешская Республика)
Без рецепта
Зодак® Экспресс

Таблетки, покрытые пленочной оболочкой, 5 мг: 7 или 28 шт.
рег. №: ЛП-002216
от 03.09.13
Произведено:
ZENTIVA
(Чешская Республика)
Без рецепта
Календула
Мазь для наружного применения гомеопатическая: туба 30 г
рег. №: Р N000215/02-2001
от 28.07.08
Без рецепта
Календула-ГФ
Масло для наружного применения гомеопатическое: 15 или 25 мл фл.
рег. №: Р N000720/01
от 01.12.11
Без рецепта
Календула-ГФ
Масло для наружного применения гомеопатическое: 15 или 25 мл фл.
рег. №: Р N000720/01
от 01.12.11
Без рецепта
Календула-ГФ
Масло для наружного применения гомеопатическое: 15 или 25 мл фл.
рег. №: Р N000720/01
от 01.12.11
Без рецепта
Кандидерм
Крем для наружного применения 10 мг+0.25 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: ЛСР-002530/08
от 04.04.08
Без рецепта
Канизон® Плюс
Крем для наружного применения 640 мкг+1 мг+10 мг/1 г: туба 15 г
рег. №: ЛСР-003154/09
от 24.04.09
Без рецепта
Канизон® Плюс
Крем для наружного применения 640 мкг+1 мг+10 мг/1 г: туба 15 г
рег. №: ЛСР-003154/09
от 24.04.09
Без рецепта
Кестин®
Сироп 1 мг/1 мл: фл. 60 или 120 мл в компл. с мерным устройством
рег. №: П N015154/02
от 07.10.08
Без рецепта
Кларидол
Таблетки 10 мг: 7 шт.
рег. №: П N014159/01-2002
от 13.08.08
Без рецепта
Кларидол
Таблетки 10 мг: 7 шт.
рег. №: П N014159/01-2002
от 13.08.08
Без рецепта
Кларисенс®
Сироп 1 мг/1 мл: 50 мл, 100 мл или 125 мл фл. 1 или 48 шт.
рег. №: Р N000698/01
от 31.08.07
Таблетки 10 мг: 7, 10, 20, 30 или 50 шт.
рег. №: ЛС-001318
от 23.06.10
Без рецепта
Кларисенс®
Сироп 1 мг/1 мл: 50 мл, 100 мл или 125 мл фл. 1 или 48 шт.
рег. №: Р N000698/01
от 31.08.07
Таблетки 10 мг: 7, 10, 20, 30 или 50 шт.
рег. №: ЛС-001318
от 23.06.10
Без рецепта
Кларисенс®
Сироп 1 мг/1 мл: 50 мл, 100 мл или 125 мл фл. 1 или 48 шт.
рег. №: Р N000698/01
от 31.08.07
Таблетки 10 мг: 7, 10, 20, 30 или 50 шт.
рег. №: ЛС-001318
от 23.06.10
Без рецепта
Комфодерм
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-003184
от 07.09.15
Без рецепта
Комфодерм
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-003184
от 07.09.15
Без рецепта
Комфодерм
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-003184
от 07.09.15
Без рецепта
Комфодерм М2
Крем для наружного применения 100 мг+2 г/100 г: тубы 10 г или 30 г
рег. №: ЛП-(007131)-(РГ-RU )
от 04.10.24
Без рецепта
Комфодерм М2
Крем для наружного применения 100 мг+2 г/100 г: тубы 10 г или 30 г
рег. №: ЛП-(007131)-(РГ-RU )
от 04.10.24
Без рецепта
Комфодерм М2
Крем для наружного применения 100 мг+2 г/100 г: тубы 10 г или 30 г
рег. №: ЛП-(007131)-(РГ-RU )
от 04.10.24
Без рецепта
Комфодерм® К
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(006595)-(РГ-RU )
от 16.08.24
Без рецепта
Комфодерм® К
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(006595)-(РГ-RU )
от 16.08.24
Без рецепта
Комфодерм® К
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(006595)-(РГ-RU )
от 16.08.24
Без рецепта
Ликопид®
Таблетки 1 мг: 10 или 30 шт.
рег. №: ЛП-(005012)-(РГ-RU )
от 28.03.24
Без рецепта
Ликопид®
Таблетки 1 мг: 10 или 30 шт.
рег. №: ЛП-(005012)-(РГ-RU )
от 28.03.24
Без рецепта
Линин
Мазь для наружного применения 30 мг+100 мг/1 г: банка 25 г, туба 30 г
рег. №: ЛП-(006289)-(РГ-RU )
от 19.07.24
Без рецепта
Лоратадин Штада
Таблетки 10 мг: 7, 10, 14, 20, 21 или 30 шт.
рег. №: Р N001956/01
от 12.12.08
Без рецепта
Лоратадин Штада
Таблетки 10 мг: 7, 10, 14, 20, 21 или 30 шт.
рег. №: Р N001956/01
от 12.12.08
Без рецепта
Лоратадин Штада
Таблетки 10 мг: 7, 10, 14, 20, 21 или 30 шт.
рег. №: Р N001956/01
от 12.12.08
Без рецепта
Лоратадин-Акрихин
Сироп 100 мг/100 мл: фл. 100 мл в компл. с мерн. ложкой
рег. №: Р N003765/01
от 06.10.09
Дата переоформления: 14.04.16
Таблетки 10 мг: 7, 10, 21 или 30 шт.
рег. №: ЛП-(000088)-(РГ-RU )
от 02.11.20
Предыдущий рег. №: Р N003765/02
Без рецепта
Лоратадин-Акрихин
Сироп 100 мг/100 мл: фл. 100 мл в компл. с мерн. ложкой
рег. №: Р N003765/01
от 06.10.09
Дата переоформления: 14.04.16
Таблетки 10 мг: 7, 10, 21 или 30 шт.
рег. №: ЛП-(000088)-(РГ-RU )
от 02.11.20
Предыдущий рег. №: Р N003765/02
Без рецепта
Лоратадин-Акрихин
Сироп 100 мг/100 мл: фл. 100 мл в компл. с мерн. ложкой
рег. №: Р N003765/01
от 06.10.09
Дата переоформления: 14.04.16
Таблетки 10 мг: 7, 10, 21 или 30 шт.
рег. №: ЛП-(000088)-(РГ-RU )
от 02.11.20
Предыдущий рег. №: Р N003765/02
Без рецепта
Лоратадин-Тева
Таблетки 10 мг: 20 шт.
рег. №: ЛП-(005013)-(РГ-RU )
от 28.03.24
Без рецепта
Лордестин®

Таблетки, покрытые пленочной оболочкой, 5 мг: 10 или 30 шт.
рег. №: ЛП-(002499)-(РГ-RU )
от 08.06.23
Без рецепта
Метиленовый синий
Раствор для местного и наружного применения (водный) 1%: фл. 25 мл, 50 мл или 100 мл
рег. №: ЛП-(009299)-(РГ-RU )
от 18.03.25
Без рецепта
Метиленовый синий

Раствор для местного и наружного применения (водный) 1%: фл. 25 мл, 50 мл или 100 мл
рег. №: ЛП-(009299)-(РГ-RU )
от 18.03.25
Без рецепта
Мирамистин®
Раствор для местного применения 0.01%: фл. 50 мл, 100 мл 1 шт. в компл. аппликатором урологическим; фл. 50 мл, 100 мл, 150 мл, 200 мл 1 шт. в компл. с насадкой-распылителем; фл. 500 мл 1 или 12 шт.
рег. №: Р N001926/01
от 13.12.07
Без рецепта
Мирамистин®

Мазь для местного и наружного применения 0.5%: туба 30 г
рег. №: ЛП-006891
от 05.04.21
Произведено:
ОЗОН
(Россия)
Без рецепта
Мирамистин®

Раствор для местного применения 0.01%: фл. 50 мл, 100 мл 1 шт. в компл. аппликатором урологическим; фл. 50 мл, 100 мл, 150 мл, 200 мл 1 шт. в компл. с насадкой-распылителем; фл. 500 мл 1 или 12 шт.
рег. №: Р N001926/01
от 13.12.07
Без рецепта
Ново-Пассит®
Раствор для приема внутрь: фл. 100 мл или 200 мл в компл. с мерн. колпачком
рег. №: ЛП-(001482)-(РГ-RU )
от 30.11.22
Предыдущий рег. №: П N014519/01
Таблетки, покрытые пленочной оболочкой: 10, 30, 60 или 100 шт.
рег. №: ЛП-(000120)-(РГ-RU )
от 20.01.21
Предыдущий рег. №: П N014519/02
контакты:
ТЕВА
(Израиль)
Без рецепта
Пантенолспрей

Аэрозоль для наружного применения 4.63%: фл. 130 г 1 шт.
рег. №: ЛП-(004682)-(РГ-RU )
от 20.02.24
Без рецепта
Пантенолспрей

Аэрозоль для наружного применения 4.63%: фл. 130 г 1 шт.
рег. №: ЛП-(004682)-(РГ-RU )
от 20.02.24
Без рецепта
Пантенолспрей

Аэрозоль для наружного применения 4.63%: фл. 130 г 1 шт.
рег. №: ЛП-(004682)-(РГ-RU )
от 20.02.24
Без рецепта
Пантодерм®
Мазь для наружного применения 5%: туба 30 г
рег. №: ЛП-(004573)-(РГ-RU )
от 12.02.24
Без рецепта
Пантодерм®
Мазь для наружного применения 5%: туба 30 г
рег. №: ЛП-(004573)-(РГ-RU )
от 12.02.24
Без рецепта
Пиобактериофаг комплексный

Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 8 шт.
рег. №: ЛС-000700
от 21.06.10
Дата переоформления: 11.08.22
Раствор для приема внутрь, местного и наружного применения 100 мл: фл. 1 шт.
рег. №: ЛС-000700
от 21.06.10
Дата переоформления: 11.08.22
Без рецепта
Пиобактериофаг комплексный

Раствор для приема внутрь, местного и наружного применения 20 мл: фл. 8 шт.
рег. №: ЛС-000700
от 21.06.10
Дата переоформления: 11.08.22
Раствор для приема внутрь, местного и наружного применения 100 мл: фл. 1 шт.
рег. №: ЛС-000700
от 21.06.10
Дата переоформления: 11.08.22
Без рецепта
Пиолизин
Мазь для наружного применения: тубы 30 г, 50 г или 100 г 1 шт.; банки 250 г 10 шт.
рег. №: П N016103/01
от 04.02.10
Без рецепта
Пиолизин
Мазь для наружного применения: тубы 30 г, 50 г или 100 г 1 шт.; банки 250 г 10 шт.
рег. №: П N016103/01
от 04.02.10
Без рецепта
Пиолизин
Мазь для наружного применения: тубы 30 г, 50 г или 100 г 1 шт.; банки 250 г 10 шт.
рег. №: П N016103/01
от 04.02.10
Без рецепта
Пробифор®
Капсулы 500 млн.КОЕ: банки 6, 10, 18 или 30 шт.
рег. №: ЛС-002558
от 29.04.12
Дата переоформления: 16.07.21
Капсулы 500 млн.КОЕ: фл. 6, 10, 18 шт.
рег. №: ЛС-002558
от 29.04.12
Дата переоформления: 16.07.21
Порошок для приема внутрь 500 млн.КОЕ: пак. 6, 10 или 30 шт.
рег. №: Р N000090/01
от 04.09.11
Дата переоформления: 13.09.21
Без рецепта
Псило-Бальзам®
Гель для наружного применения 1%: тубы 20 г или 50 г
рег. №: ЛП-(006838)-(РГ-RU )
от 10.09.24
Без рецепта
Псило-Бальзам®
Гель для наружного применения 1%: тубы 20 г или 50 г
рег. №: ЛП-(006838)-(РГ-RU )
от 10.09.24
Без рецепта
Псило-Бальзам®
Гель для наружного применения 1%: тубы 20 г или 50 г
рег. №: ЛП-(006838)-(РГ-RU )
от 10.09.24
Без рецепта
Редерм®
Мазь для наружного применения 0.05%+3%: тубы 5 г, 15 г или 30 г
рег. №: ЛП-(003243)-(РГ-RU )
от 22.09.23
Без рецепта
Редерм®
Мазь для наружного применения 0.05%+3%: тубы 5 г, 15 г или 30 г
рег. №: ЛП-(003243)-(РГ-RU )
от 22.09.23
Без рецепта
Синафлан

Мазь для наружного применения 0.025%: тубы 10 г или 15 г
рег. №: ЛП-(008234)-(РГ-RU )
от 23.12.24
Без рецепта
Синафлан

Мазь для наружного применения 0.025%: тубы 10 г или 15 г
рег. №: ЛП-(008234)-(РГ-RU )
от 23.12.24
Без рецепта
Стелланин®-ПЭГ
Мазь для наружного применения 3%: туба 20 г
рег. №: ЛСР-002113/09
от 19.03.09
Без рецепта
Стелланин®-ПЭГ
Мазь для наружного применения 3%: туба 20 г
рег. №: ЛСР-002113/09
от 19.03.09
Без рецепта
Сульфодерм
Гранулы гомеопатические: 15, 30 или 50 г банки
рег. №: ЛС-001153
от 06.06.11
Без рецепта
Сульфодерм
Гранулы гомеопатические: 15, 30 или 50 г банки
рег. №: ЛС-001153
от 06.06.11
Без рецепта
Теймурова паста
Паста для наружного применения: туба 50 г
рег. №: ЛП-(005317)-(РГ-RU )
от 25.04.24
Без рецепта
Тетрадерм®
Крем для наружного применения: тубы 15 г или 30 г
рег. №: ЛП-003766
от 04.08.16
Без рецепта
Тетрадерм®
Крем для наружного применения: тубы 15 г или 30 г
рег. №: ЛП-003766
от 04.08.16
Без рецепта
Тетрадерм®
Крем для наружного применения: тубы 15 г или 30 г
рег. №: ЛП-003766
от 04.08.16
Без рецепта
Томицид
Раствор для местного и наружного применения: фл. 90 мл
рег. №: Р N002210/01
от 01.07.08
Раствор для местного и наружного применения: фл. 200 мл
рег. №: Р N002210/01
от 01.07.08
Без рецепта
Томицид
Раствор для местного и наружного применения: фл. 90 мл
рег. №: Р N002210/01
от 01.07.08
Раствор для местного и наружного применения: фл. 200 мл
рег. №: Р N002210/01
от 01.07.08
Без рецепта
Томицид
Раствор для местного и наружного применения: фл. 90 мл
рег. №: Р N002210/01
от 01.07.08
Раствор для местного и наружного применения: фл. 200 мл
рег. №: Р N002210/01
от 01.07.08
Без рецепта
Тридерм®
Крем для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013502/01
от 29.07.08
Произведено:
FAMAR
(Греция)
Без рецепта
Тридерм®
Мазь для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013503/01
от 20.12.07
Произведено:
FAMAR
(Греция)
Без рецепта
Тридерм®
Крем для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013502/01
от 29.07.08
Произведено:
FAMAR
(Греция)
Без рецепта
Тридерм®
Мазь для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013503/01
от 20.12.07
Произведено:
FAMAR
(Греция)
Без рецепта
Тридерм®
Крем для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013502/01
от 29.07.08
Произведено:
FAMAR
(Греция)
Без рецепта
Тридерм®
Мазь для наружного применения 0.5 мг+10 мг+1 мг/1 г: тубы 15 г или 30 г
рег. №: П N013503/01
от 20.12.07
Произведено:
FAMAR
(Греция)
Без рецепта
Уртика ГФ
Мазь для наружного применения гомеопатическая: 15 или 25 г банки или фл.
рег. №: Р N000987/01
от 26.03.07
Без рецепта
Уртика ГФ
Мазь для наружного применения гомеопатическая: 15 или 25 г банки или фл.
рег. №: Р N000987/01
от 26.03.07
Без рецепта
Уртика ГФ
Мазь для наружного применения гомеопатическая: 15 или 25 г банки или фл.
рег. №: Р N000987/01
от 26.03.07
Без рецепта
Уртика ДН
Мазь для наружного применения гомеопатическая: 20 или 30 г банки, 70 г тубы
рег. №: Р N003635/01
от 20.05.09
Без рецепта
Уртика ДН
Мазь для наружного применения гомеопатическая: 20 или 30 г банки, 70 г тубы
рег. №: Р N003635/01
от 20.05.09
Без рецепта
Фенисмарт

Гель для наружного применения 0.1%: тубы 30 г или 50 г
рег. №: ЛП-008011
от 01.04.22
Без рецепта
Фенистил
Капли для приема внутрь 1 мг/1 мл: фл. 20 мл с капельницей-дозатором
рег. №: ЛП-(004051)-(РГ-RU )
от 19.12.23
Без рецепта
Фенистил

Капли для приема внутрь 1 мг/1 мл: фл. 20 мл с капельницей-дозатором
рег. №: ЛП-(004051)-(РГ-RU )
от 19.12.23
Без рецепта
Фенистил

Гель для наружного применения 0.1%: тубы 30 г или 50 г
рег. №: ЛП-(002755)-(РГ-RU )
от 13.07.23
Дата переоформления: 18.03.24
Предыдущий рег. №: П N011663/02
Эмульсия для наружного применения 0.1%: фл. 8 мл с аппликатором
рег. №: ЛП-(004012)-(РГ-RU )
от 14.12.23
Дата переоформления: 20.06.24
Предыдущий рег. №: ЛП-000794
Без рецепта
Фенистил

Гель для наружного применения 0.1%: тубы 30 г или 50 г
рег. №: ЛП-(002755)-(РГ-RU )
от 13.07.23
Дата переоформления: 18.03.24
Предыдущий рег. №: П N011663/02
Эмульсия для наружного применения 0.1%: фл. 8 мл с аппликатором
рег. №: ЛП-(004012)-(РГ-RU )
от 14.12.23
Дата переоформления: 20.06.24
Предыдущий рег. №: ЛП-000794
Без рецепта
Фенистил

Капли для приема внутрь 1 мг/1 мл: фл. 20 мл с капельницей-дозатором
рег. №: ЛП-(004051)-(РГ-RU )
от 19.12.23
Без рецепта
Фенистил

Гель для наружного применения 0.1%: тубы 30 г или 50 г
рег. №: ЛП-(002755)-(РГ-RU )
от 13.07.23
Дата переоформления: 18.03.24
Предыдущий рег. №: П N011663/02
Эмульсия для наружного применения 0.1%: фл. 8 мл с аппликатором
рег. №: ЛП-(004012)-(РГ-RU )
от 14.12.23
Дата переоформления: 20.06.24
Предыдущий рег. №: ЛП-000794
Без рецепта
Фенистил® 24
Капсулы пролонгированного действия 4 мг: 10 шт.
рег. №: П N011660/01
от 08.09.06
Без рецепта
Фенистил® 24
Капсулы пролонгированного действия 4 мг: 10 шт.
рег. №: П N011660/01
от 08.09.06
Без рецепта
Фенистил® 24
Капсулы пролонгированного действия 4 мг: 10 шт.
рег. №: П N011660/01
от 08.09.06
Без рецепта
Фильтрум®-СТИ
Таблетки 400 мг: 10, 20, 30, 50 или 60 шт.
рег. №: ЛП-(000157)-(РГ-RU )
от 18.03.21
Предыдущий рег. №: Р N001189/01
Без рецепта
Фитодиарин®
Сбор измельченный: пачки 50 г
рег. №: ЛС-001442
от 31.03.11
Без рецепта
ФРИ-АЛ
Таблетки, покрытые пленочной оболочкой, 5 мг: 10, 20 или 30 шт.
рег. №: ЛП-003975
от 21.11.16
Без рецепта
ФРИ-АЛ
Таблетки, покрытые пленочной оболочкой, 5 мг: 10, 20 или 30 шт.
рег. №: ЛП-003975
от 21.11.16
Без рецепта
ФРИ-АЛ
Таблетки, покрытые пленочной оболочкой, 5 мг: 10, 20 или 30 шт.
рег. №: ЛП-003975
от 21.11.16
Без рецепта
Фузимет
Мазь для наружного применения 2 г+1 г/100 г: 15, 25 или 150 г тубы, 0.5, 0.93, 2 или 3 кг банки
рег. №: ЛС-001791
от 08.07.11
Без рецепта
Фузимет
Мазь для наружного применения 2 г+1 г/100 г: 15, 25 или 150 г тубы, 0.5, 0.93, 2 или 3 кг банки
рег. №: ЛС-001791
от 08.07.11
Без рецепта
Фукорцин
Раствор для наружного применения: фл. 10 мл
рег. №: ЛС-001044
от 09.07.10
Без рецепта
Фукорцин
Раствор для наружного применения: фл. или фл.-капельн. 10 мл или 25 мл
рег. №: Р N003586/01
от 22.07.09
Без рецепта
Фукорцин
Раствор для наружного применения: фл. 10 мл
рег. №: ЛС-001044
от 09.07.10
Без рецепта
Фукорцин
Раствор для наружного применения: фл. 10 мл или 25 мл, фл.-капельн. 25 мл
рег. №: ЛП-000137
от 12.01.11
Без рецепта
Фукорцин
Раствор для наружного применения: фл. 10 мл или 25 мл, фл.-капельн. 25 мл
рег. №: ЛП-000137
от 12.01.11
Без рецепта
Фукорцин

Раствор для наружного применения спиртовой: фл. 10 мл, 15 мл или 25 мл
рег. №: ЛП-(003862)-(РГ-RU )
от 30.11.23
Без рецепта
Фукорцин

Раствор для наружного применения спиртовой: фл. 10 мл, 15 мл или 25 мл
рег. №: ЛП-(003862)-(РГ-RU )
от 30.11.23
Без рецепта
Хамомилла-ГФ
Мазь для наружного применения гомеопатическая: банки или фл.
рег. №: Р N000986/01
от 20.12.07
Без рецепта
Хамомилла-ГФ
Мазь для наружного применения гомеопатическая: банки или фл.
рег. №: Р N000986/01
от 20.12.07
Без рецепта
Хилак форте
Капли для приема внутрь: саше 1.1 мл или 2.2 мл 15, 30 или 60 шт.; фл. 30 мл или 100 мл
рег. №: ЛП-(000100)-(РГ-RU )
от 18.12.20
Предыдущий рег. №: П N014917/01
Капли для приема внутрь (со вкусом вишни): фл. 30 мл или 100 мл с пробкой-капельницей
рег. №: ЛП-(000100)-(РГ-RU )
от 18.12.20
Предыдущий рег. №: П N014917/01
Произведено:
Merckle
(Германия)
контакты:
ТЕВА
(Израиль)
Без рецепта
Целестодерм-В®
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(002873)-(РГ-RU )
от 26.07.23
Произведено:
FAMAR
(Греция)
Без рецепта
Целестодерм-В®
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: П N012745/01
от 14.06.11
Произведено:
FAMAR
(Греция)
Без рецепта
Целестодерм-В®
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(002873)-(РГ-RU )
от 26.07.23
Произведено:
FAMAR
(Греция)
Без рецепта
Целестодерм-В®
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: П N012745/01
от 14.06.11
Произведено:
FAMAR
(Греция)
Без рецепта
Целестодерм-В®
Крем для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: ЛП-(002873)-(РГ-RU )
от 26.07.23
Произведено:
FAMAR
(Греция)
Без рецепта
Целестодерм-В®
Мазь для наружного применения 0.1%: тубы 15 г или 30 г
рег. №: П N012745/01
от 14.06.11
Произведено:
FAMAR
(Греция)
Без рецепта
Цетиризин-Акрихин
Таблетки, покрытые пленочной оболочкой, 10 мг: 7 или 20 шт.
рег. №: ЛП-(000661)-(РГ-RU )
от 01.04.22
Без рецепта
Цетиризин-Акрихин
Таблетки, покрытые пленочной оболочкой, 10 мг: 7 или 20 шт.
рег. №: ЛП-(000661)-(РГ-RU )
от 01.04.22
Без рецепта
Цетиризин-Акрихин
Таблетки, покрытые пленочной оболочкой, 10 мг: 7 или 20 шт.
рег. №: ЛП-(000661)-(РГ-RU )
от 01.04.22
Без рецепта
Цетрин®
Таблетки, покрытые пленочной оболочкой, 10 мг: 20 или 30 шт.
рег. №: ЛП-(005456)-(РГ-RU )
от 15.05.24
Без рецепта
Цетрин®
Таблетки, покрытые пленочной оболочкой, 10 мг: 20 или 30 шт.
рег. №: ЛП-(005456)-(РГ-RU )
от 15.05.24
Без рецепта
Цетрин®
Таблетки, покрытые пленочной оболочкой, 10 мг: 20 или 30 шт.
рег. №: ЛП-(005456)-(РГ-RU )
от 15.05.24
Без рецепта
Чайное Дерево ДН
Масло для наружного применения гомеопатическое: 20 или 30 мл фл.-капельн.
рег. №: Р N003611/01
от 20.05.09
Без рецепта
Эзлор
Таблетки, покрытые пленочной оболочкой, 5 мг: 10, 20, 30, 40, 50, 60, 80 или 100 шт.
рег. №: ЛП-(001251)-(РГ-RU )
от 26.09.22
Произведено:
ОЗОН
(Россия)
Без рецепта
Энтеросгель®
Паста для приема внутрь 70 г/100 г: пак. 22.5 г 2, 10 или 20 шт.; тубы 90 г или 225 г 1 шт.
рег. №: ЛП-(000036)-(РГ-RU )
от 10.02.20
Без рецепта
Эриус®
Сироп 500 мкг/1 мл: фл. 60 мл или 120 мл в компл. с дозир. ложкой
рег. №: П N014704/01
от 10.08.10
Без рецепта
Эриус®
Таблетки, покрытые пленочной оболочкой, 5 мг: 10 или 20 шт.
рег. №: ЛП-(001060)-(РГ-RU )
от 20.07.22

Какие высыпания требуют внимания?
26.01
151218
Любые изменения на коже у ребенка вызывают беспокойство у родителей и требуют осмотра врача. Есть сыпи, которые часто встречаются в детском возрасте, не представляют никакой опасности для здоровья и не требуют лечения. Но есть и такие, при которых нужно вызвать скорую помощь и отвезти ребенка в больницу. Рассказываем о самых распространенных и безопасных, а также редких, но опасных высыпаниях на коже.
Неопасные у новорожденных и грудничков
В первые дни на коже у части детей появляются яркие красные пятна — токсическая эритема. Они исчезают к концу первой недели жизни без лечения. Это вариант нормы.
Второе состояние, которое встречается у малышей — акне новорожденных. Эта сыпь выглядит как акне в подростковом периоде и у взрослых в виде прыщей на лице, иногда груди и спине. Акне возникает к концу первого месяца жизни и сохраняется до нескольких недель или месяцев. Это состояние также вариант нормы и не требует медикаментозного лечения. При кормлении ребенка грудным молоком — диета маме не нужна.Новорожденных не переводят на смесь, рекомендуется только ежедневный уход за кожей.
“Часто младенческое акне лечить не нужно. Ребенку сыпь не мешает и с возрастом проходит сама по себе, — говорит педиатр, неонатолог, инфекционист GMS Clinic Эмилия Гаврилова, — только в тяжелых случаях понадобится лечение: нанесение крема с бензоилпероксидом и эритромицином, или даже прием антибиотика и изотретионина внутрь.”
Третье распространенное состояние в этом возрасте — милиа. Это мелкие белые прыщи на лице, которых много у крыльев носа. Это тоже вариант нормы. Сыпь проходит самостоятельно без лечения, в редких случаях сохраняется до 18 лет. В случае, если эти высыпания доставляют эстетический дискомфорт после 18 лет, их можно удалить у косметолога или дерматолога.
Лечат дома: инфекционные
Ветряная оспа (ветрянка) — болезнь, при которой на теле появляются пузырьки с прозрачной, иногда мутной жидкостью внутри. Первые пузырьки появляются на голове по линии роста волос, а далее распространяются по телу, могут также появляться во рту, на половых органах, на волосистой части головы. Особенность этой сыпи является подсыпание новых элементов в течение нескольких дней. К 3 — 4 дню с момента появления первого пузырька на коже обнаруживаются и пузырьки, и пятна, и корочки.
Если появилась похожая сыпь, то ребенка надо отвести к врачу — только он поставит диагноз и назначит правильное лечение. Обычно это цинкосодержащие растворы или спреи, раствор каламина для подсушивания элементов и снятия зуда. Они окрашивают кожу в белый цвет, однако легко смываются водой, снимают зуд, охлаждают кожу и снимают воспаление. Раствор бриллиантового зеленого и другие анилиновые красители не рекомендуются к использованию. Врачи советуют мыть ребенка, чтобы не присоединилась бактериальная инфекция.
“При ветряной оспе нужен уход за кожей, — говорит педиатр, инфекционист, ревматолог детской клиники “Фэнтези” Рузанна Аванесян, — важно принимать ежедневно душ, чтобы избежать вторичного инфицирования элементов сыпи. При этом кожу желательно аккуратно промакивать полотенцем, а не вытирать, чтобы не содрать пузырьки. Врачи не рекомендуют спиртосодержащие растворы, например зеленку, так как это благоприятствует образованию рубцов на коже.“
Коксаки вирус (энтеровирусная инфекция, синдром “рот-рука-нога”) — характеризуется появлением пузырьков с жидкостью внутри, однако элементы плотные и чаще образуются вокруг рта, во рту, на ладонях, стопах, реже на других участках тела и не встречаются на волосистой части головы. Сыпь зудит и болезненная. В лечении используют раствор каламина и уход за кожей.
При скарлатине на теле появляются мелкие, слегка выступающие над поверхностью тела, точки на розовом фоне, которые сгущаются в естественных складках. Когда температура тела поднимается выше 38, появляются боли в горле, налеты на миндалинах и бледнеет носогубный треугольник, на языке в первые дни болезни появляется белый налет, а далее язык очищается и становится малиновым — диагноз очевиден. В лечении необходим антибиотик сроком на 10 дней.
Детская розеола (внезапная экзантема, трехдневная лихорадка) отличается от других болезней наличием красных пятен на груди, животе и остальных участках тела. Сначала у ребенка поднимается температура до 39 — 40 градусов без видимых причин. При этом сохраняется активность и бодрость, присутствует аппетит. К концу 3 — 5 суток лихорадки — температура тела снижается до нормальных цифр и высыпает сыпь. Болезнь возникает у детей с 6 месяцев до 4 лет, реже в старшем возрасте. При появлении такого рода сыпи лечение не требуется. Самопроизвольно высыпания исчезают через трое суток.
Инфекционный мононуклеоз характеризуется красными пятнами на туловище, конечностях, реже на лице, которые сопровождаются зудом. Сыпь возникает в 90% случаев при приеме антибиотиков, которые не показаны при этой болезни, если нет бактериальных осложнений. У 5% детей сыпь возникает без приема антибиотиков. Антигистаминные препараты не назначают, сыпь не представляет опасности и проходит самостоятельно.
Эритема Чамера (парвовирусная инфекция В19) — “кружевная сыпь” на руках и ногах, сохраняется до 2-4 недель. При этом становится в течение дня то бледнее, то ярче. Щеки краснеют в первые сутки болезни, однако эта краснота быстро исчезает. Этот симптом носит название “симптом нашлепанных щек или пощечины”. Сыпь не требует лечения.
“Сыпь при парвовирусной инфекции ничем не опасна для детей, — добавляет Эмилия Гаврилова. — Если щеки неприятно горят, прикладывают холод, который предварительно оборачивают в полотенце. Сама парвовирусная инфекция чаще протекает легко. Редко возникают осложнения, которые невозможно предупредить.”
Неспецифическая экзантема сопровождается различного вида сыпью на теле после выздоровления от ОРВИ. Также не требует лечения и исчезает самостоятельно. Для определения неспецифической экзантемы сначала исключаются другие возможные болезни, которые сопровождаются сыпью.
Лечат дома: неинфекционные
При атопическом дерматите у детей появляется сухость, зуд и следы расчесов. Если кожу не увлажнять ежедневно, то возникают пятна, ранки и корки. Часто проявления атопического дерматита обнаруживаются на щеках, ягодицах, под коленками, в локтевых сгибах. Диеты в таком случае малоэффективны, нужен правильный уход за кожей в виде обработки эмолентами и другими лекарственными средствами после назначения врачом.
Крапивница — волдыри как при ожоге крапивой, которые быстро проходят и не оставляют следов. Лечат антигистаминными препаратами.
Фолликулярный гиперкератоз внешне напоминает “гусиную кожу”, и представляет собой мелкие ярко-красные узелки в области локтей, коленей, ягодиц, внешней поверхности бедер, иногда на лице. На ощупь кожа суховатая, шероховатая и грубая. Не опасна для здоровья, однако приносит эстетический дискомфорт. В ряде случаев уменьшается с течением времени. В лечении — мази и лосьоны, которые содержат мочевину.
Cрочно врача
При мультисистемном воспалительном синдроме при коронавирусной инфекции и болезни Кавасаки появляется сыпь на ногах, руках, животе и других участках тела. Она часто выглядит как пятна при обморожениях. В случае если у ребенка возникает сыпь и нескольких других симптомов таких как температура тела выше 38, которая сохраняется дольше 10 дней, покраснение глаз, сухость губ, яркий “малиновый” язык, увеличение лимфатических узлов и иногда диарея — повод срочно обратиться к врачу.
Менингококковая инфекция — звездчатая сыпь, чаще начинается с конечностей, не исчезает при надавливании, сливается и увеличивается в размерах. Важно помнить, что при этой инфекции ребенок крайне вялый, сонный и бледный. Повод срочно показаться врачу. Важна каждая минута.
“Для сыпи при менингококкцемии характерен симптом стакана, — добавляет Рузанна Аванесян, — при надавливании стеклянным предметом на элемент сыпи он не исчезает. Это признак серьезных жизнеугрожающих состояний. Такая сыпь настораживает. Сыпь распространяется по телу, поэтому при осмотре важно не забывать о коже, которая скрыта под носками и трусами. К счастью, болезнь профилактируют при помощи вакцинации. В России зарегистрирована вакцина Менактра для профилактики менингококковой инфекции.”
Васкулит, сепсис, лейкоз — сыпь по типу кровоизлияний, синяков, не исчезает при надавливании. При похожей сыпи нужно срочно показать ребенка врачу.
Важно запомнить
- При появлении сыпи у ребенка важно обратиться к врачу для выявления причины и назначения адекватного лечения
- Токсическая эритема, милии, акне новорожденных не требуют диеты, лечения, и перевода ребенка на смесь
- Высыпания при ветрянке, скарлатине, инфекционном мононуклеозе, энтеровирусной инфекции часто лечат дома под контролем врача
- Сыпь при эритеме Чамера, детской розеоле, неспецифической экзантеме лечить не нужно, проходит самостоятельно
- При атопическом дерматите и фолликулярном гиперкератозе важно правильно ухаживать за кожей
- В случае если у ребенка на коже появились синячки, кровоизлияния или звездчатая сыпь — срочно обратиться к врачу.
Подпишитесь на рассылку новых статей и полезных материалов
Болезней, которые сопровождаются различными высыпаниями на коже, очень много. К ним относятся и аллергические состояния, и системные болезни, и соматические. Но, все-таки большая часть болезней, при которых на коже появляется сыпь, является инфекционной. Многими инфекциями человек переболевает в детстве. В этой статье мы поговорим об особенностях сыпи при некоторых детских инфекциях.
Для чего нужно знать характер сыпи при различных инфекциях у детей?
Почему при различных инфекциях на коже возникают те или иные высыпания? Сыпь — это своеобразная реакция кожи на воздействие токсических веществ возбудителя и продуктов его обмена. Эти вещества нарушают микроциркуляцию в коже, изменяют проницаемость ее сосудов, могут вызывать отек, некроз и кровоизлияния в слоях кожи, а также различные воспалительные процессы.
Сыпь на коже при различных инфекциях является очень важным диагностическим признаком. По характеру сыпи, по ее расположению на теле, по времени ее появления можно предположить возможный диагноз и своевременно начать лечение заболевшего ребёнка.
При некоторых болезнях сыпь очень похожа. При других, напротив, сыпь настолько характерна, что сложно ошибиться с диагнозом. Учитывая, что значимая часть детей вакцинируется против ряда детских инфекций, встречаться данные заболевания стали гораздо реже. В связи с этим многие родители даже не представляют, как выглядит сыпь при некоторых детских инфекциях. Однако эти знания не будут лишними — ни для родителей привитых детей, ни для тех, кто по каким-либо причинам не вакцинировал ребёнка.
Особенности сыпи при ветрянке
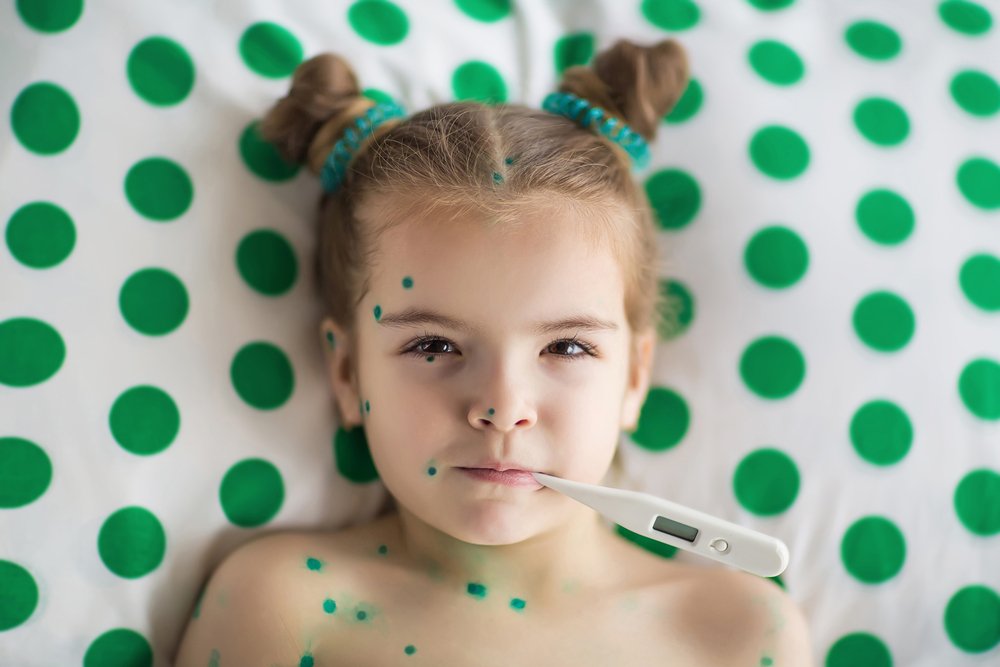
С ветрянкой в своей жизни встречается большинство родителей рано или поздно. Хотя от этой инфекции есть прививка, защищенных детей не так и много. Это обусловлено тем, что прививка в календарь не входит и делается исключительно по желанию родителей. Вызывается ветрянка одним из вирусов герпеса, заразиться ею можно воздушно-капельным путем. Ведущими ее проявлениями являются кожные высыпания и интоксикация. Как правило, в детстве ветрянка переносится без особых проблем, но бывают и очень серьезные осложнения.
Длительность скрытого периода при данной инфекции составляет от 11 суток до 3 недель. Затем появляются признаки интоксикации, поднимается температура, отмечается появление высыпаний на теле. Изначально она напоминает укусы комаров: красные пятна или папулы. Уже через несколько часов элементы сыпи превращаются в пузырьки, внутри которых находится прозрачное содержимое.
Пузырьки при ветрянке мягкие, по центру отмечается небольшое вдавление. Через пару дней они подсыхают, и на их месте образуются корочки. Сыпь может локализоваться по всему телу, даже на волосистой части головы, но для нее не характерно расположение на стопах и ладошках.
У заболевшего ветрянкой малыша может быть одновременно сразу несколько разновидностей сыпи: и пятна, и папулы, и пузырьки, а также корочки. Кроме того, малыша беспокоит зуд кожи. При каждом новом подсыпании температура вновь нарастает.
На слизистых оболочках (язык, рот, глотка, половые губы) высыпания тоже бывают, но там пузырьки вскоре лопаются из-за травматизации. Заживают они тоже быстро. Во время периода высыпания ребёнок очень заразен для неболевших и непривитых детей.
Сыпь при кори
Корь является тяжелой вирусной инфекцией, которая очень опасна осложнениями. К ее проявлениям относятся высокая температура, сильная интоксикация, поражение глаз и дыхательных путей, а также характерная сыпь. Корь — очень заразная инфекция, подхватить вирус легко. Распространяется он воздушно-капельным путем.
Инкубационный период инфекции продолжается от недели до 17 суток (иногда до 3 недель). Затем начинается катаральный период болезни, во время которого ребёнка беспокоят кашель, насморк, явления гнойного конъюнктивита, а также лихорадка на фоне сильной интоксикации. Продолжается этот период 3-4 дня. Во время катарального периода иногда бывает продромальная сыпь на теле: мелкие красноватые элементы по типу крапивницы. Эта сыпь быстро проходит и бывает не всегда.
Сыпь при кори сначала появляется на слизистых оболочках полости рта (щеки и губы). Высыпания напоминают манную крупу: они мелкие, серовато-белые. Вокруг этих маленьких папул есть небольшая краснота. Спустя 1-2 дня после этого начинается собственно период высыпания при кори.
Период высыпания начинается вместе с новой волной подъема температуры. Элементы в виде пятен и папул (узелков) имеют тенденцию к слиянию. Интересна поэтапность высыпаний: сыпь спускается сверху вниз. Первые элементы можно обнаружить за ушами, на коже лица. К концу первых суток сыпь распространяется до верхней части туловища. На второй день поражено все туловище и плечи. И лишь на 3 день все тело оказывается покрыто элементами сыпи.
В течение 1-2 недель сыпь претерпевает изменения. Она постепенно темнеет, становится бурой, иногда немного шелушится. Держатся высыпания 7-10 дней, затем они постепенно исчезают. Вместе с угасанием сыпи стихают основные проявления болезни, и ребёнок начинает медленно восстанавливаться. Встречаются также легкие и стертые формы кори, при которых симптомы болезни не столь яркие и сыпь может быть не такой классической.
Особенности сыпи при краснухе
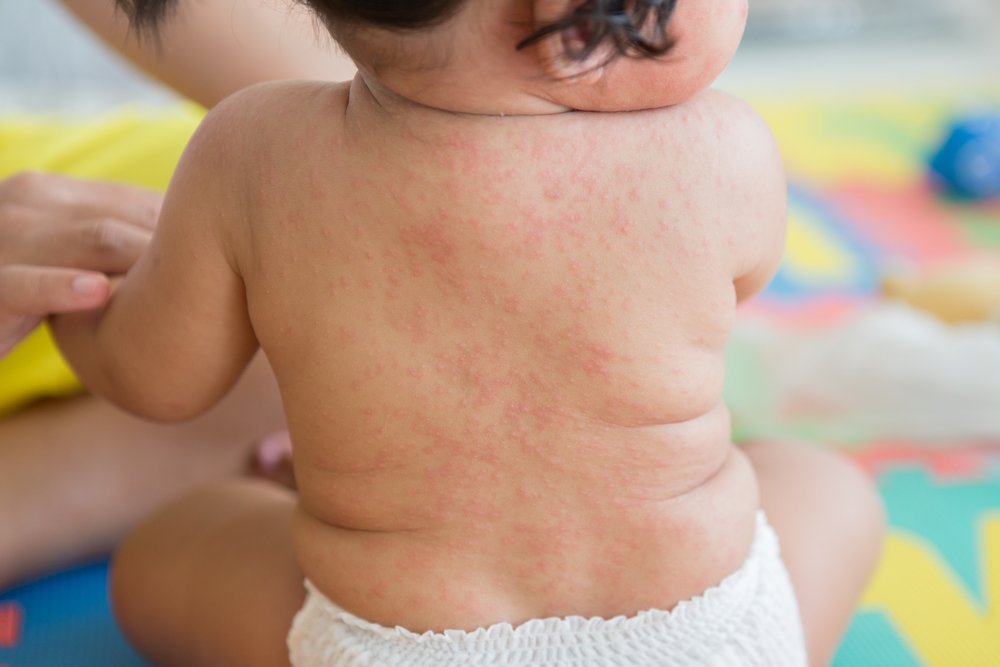
Краснуха — заболевание вирусной природы, которое протекает доброкачественно у подавляющего большинства детей, но дает очень тяжелые последствия на развивающийся плод при инфицировании беременной женщины. Передается эта инфекция между людьми воздушно-капельным путем. К основным проявлениям болезни относят сыпь, умеренную лихорадку и признаки интоксикации, увеличение в размерах лимфоузлов, насморк, кашель.
Скрытый период инфекции продолжается от 11 до 23 дней, переходящий в продромальный период. В это время ребёнка беспокоит подъем температуры до 38 градусов, слабость, иногда головная боль. Заболевшего начинает беспокоить боль в горле, насморк, кашель, значительно увеличиваются лимфоузлы в области затылка и задней поверхности шеи. На слизистой полости рта часто отмечаются мелкие красные пятнышки.
Спустя 1-2 дня начинается период высыпания, который длится не более трех дней. Для краснухи характерно то, что сыпь очень быстро распространяется по телу, располагается на туловище, на руках и ногах, на лице. Наибольшее количество высыпаний располагается на разгибательных поверхностях рук, на спине, в поясничной области, на боковых поверхностях ног и ягодицах. Сыпь бледно-розового цвета, очень мелкая, кожа под ней не изменена. По характеру элементов — пятнистая. У нее нет тенденции к слиянию, как при кори. Она не темнеет и не шелушится, не отставляет следа после себя.
До конца периода высыпаний и даже дольше сохраняется увеличение лимфоузлов, что и является основным признаком болезни. Повышенная температура тела бывает не всегда, длится не дольше трех дней при неосложненном течении болезни.
Высыпания при скарлатине
Скарлатина относится к бактериальным инфекциям, вызывается одним из стрептококков. Основными признаками этой болезни являются интоксикация, сыпь и поражение миндалин по типу ангины. Заразиться скарлатиной можно воздушно-капельным путем от заболевшего человека, а также контактно-бытовым путем и с пищей.
Скарлатина встречается часто, от этой болезни нет прививки. Болеют чаще всего дошкольники и учащиеся начальных классов. Скарлатина, как и обычная ангина, очень опасна осложнениями, поэтому важно диагноз поставить как можно раньше.
Инкубационный период при скарлатине длится не дольше недели, иногда он совсем короткий (всего несколько часов). Из первых симптомов стоит отметить головную боль, часто — рвоту, боль в горле. Ангина при скарлатине бывает различной, чаще фолликулярной или лакунарной. Есть еще типичный признак скарлатины, касающийся изменений языка. В начале болезни он сухой, обложен белым налетом, по мере очищение от налета становится «малиновым».
Сыпь при данной инфекции появляется уже в первые сутки заболевания. Она розового цвета, мелкоточечная. Кожа тела при этом не обычной окраски, а слегка покрасневшая. На лице сыпь тоже есть, но, в основном, на коже щек. В области вокруг рта сыпи нет. Отмечается сгущение элементов сыпи в складках кожи, в области живота снизу и с боков, на сгибательной поверхности рук и ног. Продолжается период высыпания при заболевании скарлатиной не больше недели. По мере ее исчезновения кожа начинает шелушиться.
Сыпь при менингококковой инфекции
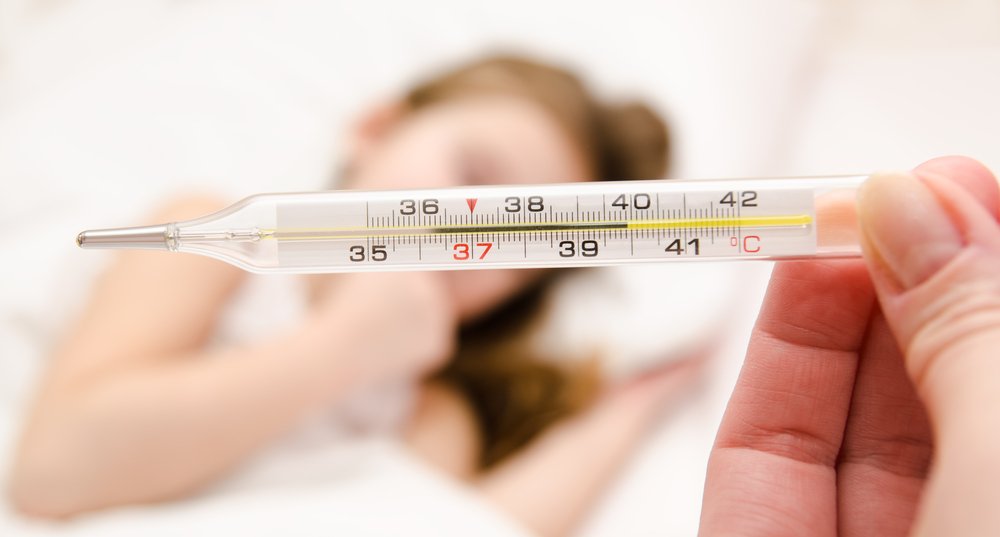
Менингококковая инфекция относится к болезням, при которых промедление с постановкой диагноза и оказанием помощи может стоить жизни больного ребёнка. Инфекция эта бактериальная, заразиться можно воздушно-капельным путем, а также контактно-бытовым. Против менингококковой инфекции есть прививка, но она не входит в календарь обязательных прививок. Поэтому детей, защищенных от этой опасной болезни, очень мало.
Формы болезни различны: бывают стертые, а бывают и молниеносные, которые могут закончиться летально. Ниже мы поговорим о тяжелой форме, одним из симптомов которой является характерная сыпь. Называется такая форма — менингококкемия.
Начинается заболевание остро: интоксикация очень выражена, характерна высокая лихорадка, возможно нарушение сознания. Через несколько часов от начала болезни на коже возникает сыпь. По своему характеру она геморрагическая, то есть представляет собой кровоизлияния в кожу, они бывают различного диаметра.
Элементы высыпаний плотные, в их центре отмечается некроз, они возвышаются над поверхностью кожи. Иногда сыпь описывают по форме как звездчатую. Помимо геморрагических высыпаний могут быть элементы сыпи другого характера (красные пятна и узелки). Для сыпи при менингококковой инфекции характерно ее особое расположение: это ягодицы, ноги, в том числе стопы, низ живота.
Иногда данная форма протекает вместе с менингитом или менигоэнцефалитом. В таком случае помимо кожных проявлений очень выражены симптомы со стороны нервной системы (нарушение сознания, судороги, очаговые симптомы и др.). Встречаются также сверхострые формы болезни, при которых помощь должна быть оказана незамедлительно.
Важно! Многие детские инфекции начинаются одинаково с симптомов интоксикации, подъема температуры, появления насморка или кашля. При возникновении таких симптомов родители обязаны несколько раз в день осматривать кожу обнаженного ребёнка. При возникновении любых элементов сыпи об этом нужно информировать своего педиатра или вызывать скорую помощь. Лучше перестраховаться и показать ребёнка специалисту, чем пропустить серьезное заболевание и не начать его своевременное лечение!
Педиатрия. Национальное руководство / под ред. А. А. Баранова – 2014
Содержание статьи:
- Особенности детской кожи
- Виды сыпи у детей
-
Болезни, которые вызывают кожные высыпания у детей
- Детская розеола
- Энтеровирусные экзантемы: турецкая ветрянка и энтеровирусный фарингит
- Ветрянка
- Корь
- Скарлатина
- Краснуха
- Крапивница
- Красный плоский лишай
- Розовый лишай
- Атопический дерматит
- Инфекционный мононуклеоз
- Профилактика образования сыпи
- Заключение
Особенности детской кожи
Кожа, как и большинство других органов и систем, постепенно развивается до наступления половой зрелости. У ребенка она функционально и структурно отличается большей чувствительностью к внешним воздействиям и аллергическим реакциям. При этом потовые и сальные железы еще не работают надлежащим образом, что связано с недостаточным развитием иннервации кожи.
Иннерва́ция — обеспечение органов и тканей живых организмов связью с центральной нервной системой (ЦНС) через нервы.
В то же время, кожные покровы с самого рождения принимают активное участие в метаболизме и дыхании за счет множества поверхностно расположенных сосудов. Из-за этого кожные заболевания часто сильно сказываются на общем состоянии ребенка.
Кожные высыпания у детей делятся на две большие группы: высыпания, возникающие при инфекционных и неинфекционных заболеваниях.
К неинфекционным заболеваниям относятся, например: аллергические высыпания — атопический дерматит, аллергодерматит, крапивница, себорейный дерматит, детские угри, потница, высыпания при аутоиммунных заболеваниях – системная красная волчанка, ревматические артриты, высыпания при заболеваниях крови — гемофилия, тромбоцитопения.
К инфекционным заболеваниям относятся: ветряная оспа, скарлатина, краснуха, корь, розеола, лишаи, энтеровирусная инфекция, инфекционный мононуклеоз.
педиатр
Врач-педиатр клиники «Будь Здоров» на Сущевском Валу.
Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
- Папулы. Это объемные образования небольшого размера (до 10 мм), которые возвышаются над кожей. Основной цвет – красный и розовый. Возникают при красном плоском лишае, детской розеоле, атопическом дерматите и др.
- Везикулы. Представляют собой пузырьки до 5 мм в диаметре, наполненные мутной жидкостью. После вскрытия часто оставляют после себя эрозии. Могут быть признаком ветрянки и других герпетических инфекций.
- Петехии. Кожная сыпь пурпурного цвета, которая не исчезает при надавливании на нее. Ее элементы не превышают 3 мм в диаметре, не возвышаются над кожей и не ощущаются на ощупь. Как правило, свидетельствуют о менингококковой инфекции, поражении сосудов (васкулиты), дефиците тромбоцитов.
- Эрозия. Это кожный дефект, который не проникает глубже эпидермиса. Имеет вид округлого, несколько углубленного образования красного цвета с мокнущей поверхностью.
- Корка. Вторичный элемент, образующийся при высыхании выделений из везикул, эрозий или крови. Твердая, имеет темно красный, бурый цвет.
- Макула или пятно. Это участок изменения цвета, находящийся на одном уровне с прилегающими участками кожи. Может быть как самостоятельным элементом при краснухе, кори, розеоле, так и остаточным явлением после папул, везикул или эрозий.
- Волдыри или уртикарии. Округлый элемент сыпи бледно-розового, красного или фиолетово-белого цвета, размеры которого варьируют от 1-2 мм до десятков сантиметров. Не оставляет после себя вторичных элементов. Встречаются при аллергических реакциях, крапивнице.
- Лихенификации. Это участки избыточного утолщения кожи с усилением кожного рисунка. Часто является вторичным элементом.
Инфекционные высыпания отличаются от неинфекционных:
- Этапностью высыпаний — при неинфекционных заболеваниях сыпь появляется внезапно.
- При инфекционных заболеваниях сыпь чаще имеет четкие границы.
педиатр
Врач-педиатр клиники «Будь Здоров» на Сущевском Валу.
Болезни, которые вызывают кожные высыпания у детей
Высыпания на коже малыша могут свидетельствовать о различных заболеваниях, чаще всего — инфекциях и аллергических реакциях.
Детская розеола
Детская розеола или внезапная экзантема — это детское инфекционное заболевание, возникающее при инфицировании вирусами герпеса человека 6 или 7 типа. Чаще всего наблюдается в возрасте от 6 месяцев до 2 лет.
Внезапная экзантема сопровождается повышением температуры тела до 39-40°С, сохраняющимся на протяжении 3-5 дней, после чего на коже ребенка появляется яркая красная макулопапулезная сыпь. Она возникает на поверхности груди и живота, распространяясь по всему телу (рис. 1). Элементы сыпи, как правило, не ощущаются пальцами, но иногда могут быть и приподняты. Они пропадают при растягивании кожи или надавливании на них стеклом стакана.
При детской розеоле вокруг некоторых элементов сыпи могут быть белые кольца. Нередко сыпь ограничивается только туловищем и, не успев достичь лица и конечностей, пропадает. Сыпь не причиняет дискомфорта или зуда, однако дети на это время обычно становятся резко капризными и «несносными»; сыпь длится от нескольких часов до нескольких суток, а затем исчезает, не оставляя пигментации или шелушения.
Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Детская розеола лечиться симптоматически, преимущественно — жаропонижающими средствами и обильным питьем. При иммунодефицитных состояниях (ВИЧ-инфекции, врожденных нарушениях работы иммунной системы) дополнительно назначаются противогерпетические препараты.
Как бы тяжело ни текла детская розеола, она совершенно безопасна. Осложнения крайне редки и, как правило, ограничиваются фебрильными судорогами. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Энтеровирусные экзантемы: турецкая ветрянка и энтеровирусный фарингит
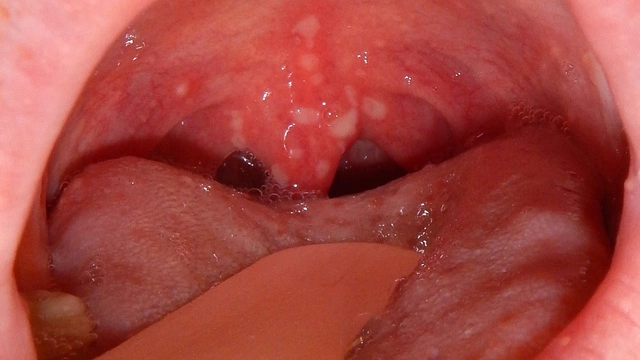
Вирусная пузырчатка, также известная как турецкая ветрянка, вызывается энтеровирусом 71 (EV-71). Энтеровирусный фарингит вызывается вирусами Коксаки А16, В2, В5. Встречаются они преимущественно среди детей возрастом до 10 лет, инфицирование часто происходит во время отдыха в южных странах.
Первичными признаками патологий являются боль во рту и горле, из-за чего ребенок отказывается от еды и даже не глотает слюну, а сплевывает ее. Далее температура тела повышается до 39°С. Лихорадка сохраняется порядка 4 дней и сопровождается тошнотой и рвотой, утратой аппетита и чрезмерной раздражительностью. При энтеровирусном фарингите маленькие белые язвочки возникают обычно только на небных дужках (рис. 2), а вот турецкая ветрянка – это высыпания по всему рту, включая язык, вокруг рта, на ладонях и ступнях. Сыпь на коже может напоминать ветрянку — красные пятна или пузырьки.
Лечение симптоматическое:
- Гигиена ротовой полости и полоскания растворами антисептиков.
- Препараты из группы нестероидных противовоспалительных средства (НПВС), помогающие подавить боль и одновременно снизить температуру тела.
- Обильное теплое питье с целью предотвращения обезвоживания, можно давать холодные напитки и мороженое (они легче переносятся больными детьми).
- Диета с исключением механически твердой, кислой и соленой пищи.
- Энтеровирусные экзантемы самопроходящие, болезнь обычно отступает через 3-7 дней. Тем не менее, за состоянием ребенка во время заболевания нужно следить, чтобы вовремя обратиться к врачу в случае осложнений. Самые распространенные — обезвоживание и вторичные бактериальные инфекции. В последнем случае на коже появляются гнойники, желтые корочки, кожа отекает. Крайне редко энтеровирусная инфекция приводит к серозному менингиту.
Ветрянка
Ветряная оспа, или ветрянка — инфекционное заболевание, вызываемое вирусом герпеса человека 3 типа (Varicella Zoster). Болеют ею люди любого возраста, но преимущественно это дети 5-9 лет.
Основной симптом — кожные высыпания, имеющие определенную очередность развития. Первыми появляются небольшие пятна розового цвета, быстро трансформирующиеся в папулы, а затем — в везикулы (рис. 3) с покраснением вокруг. Спустя пару дней они вскрываются или высыхают, образуя на своей поверхности корки темно-красного, бурого цвета. Характерная особенность — сильный зуд.
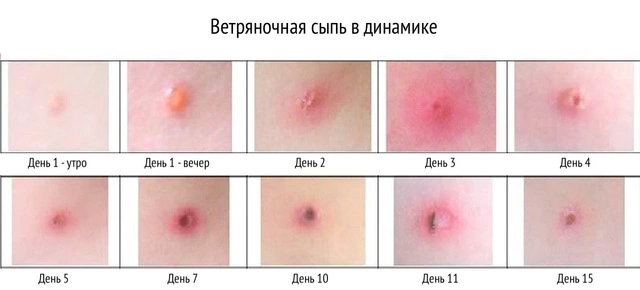
Суммарно период высыпаний длиться от 2 до 9 дней. Общее состояние при этом практически не страдает, но может возникать лихорадка.
Лекарств, которые позволяют полностью устранить вирус, не существует, поэтому тактика лечения направлена на устранение симптомов и нормализацию состояния ребенка:
- Постельный режим при наличии лихорадки.
- Обработка элементов сыпи раствором марганца, метиленовым синим или бриллиантовым зеленым (зеленка).
- Антигистаминные препараты для снятия зуда.
- Жаропонижающие средства.
- Регулярный прием теплого душа без использования мочалки или щетки.
Осложнения ветрянки возникают на фоне подавления иммунной системы организма. К ним относятся: воспаление легких (пневмония), поражения нервной системы (невралгии, менингиты, энцефалиты, поражение лицевого нерва), глаз (кератит, конъюнктивит, увеит) и др.
Важно! Для профилактики ветрянки, в особенности взрослым, на фоне ослабленного иммунитета и высокого риска осложнений, рекомендована вакцинация. Также она может проводиться в качестве экстренной профилактики в сроки до 2 дней с момента контакта с больным человеком.
Корь
Корь — вирусное инфекционное заболевание. Зачастую оно встречается невакцинированных детей от 2 до 5 лет и в более старшем возрасте.
Дебютирует корь с резкого повышения температуры до 39-40°С, сухого кашля, насморка, головной боли, осиплости. Характерные особенности — отек и покраснение век, зева и красные пятна на небе. На 2-3 день развития возникает специфический для кори симптом — пятна Филатова-Бельского-Коплика. Это белые пятна с красным обрамлением, наблюдающиеся на внутренней поверхности щек возле коренных зубов. На 4-5 день от появления первых признаков заболевания эти пятна исчезают, а им на смену приходит кожная сыпь.
Первичная локализация коревой папулезной сыпи — внешняя поверхность локтя, колени, пальцы. Далее она распространяется по всему телу (рис. 4). Элементы сыпи окружаются красными пятнами и склонны сливаться друг с другом. Через 4 дня с момента их появления состояние ребенка нормализуется, а элементы сыпи становятся более темными и шелушатся. Остаточные явления и пигментация исчезают через 7-10 дней.
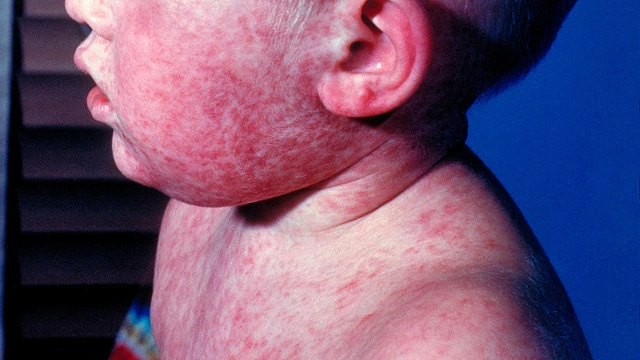
Специфического лечения кори не разработано, помощь ребенку подразумевает борьбу с отдельно взятыми симптомами:
- Нестероидные противовоспалительные препараты (НПВС) для снижения температуры тела.
- Отхаркивающие средства для облегчения кашля.
- Антисептики для полосканий ротовой полости.
- Местная обработка элементов сыпи вяжущими препаратами или чаем для снятия зуда и болезненности.
Корь весьма опасна. Возможные осложнения кори:
- Стеноз гортани — круп.
- Первичная коревая или вторичная бактериальная пневмония.
- Воспаление дыхательных путей — бронхит, трахеит, ларингит, фарингит.
- Средний отит.
- Гепатит.
- Энцефалит и подострый склерозирующий панэнцефалит.
Скарлатина
Скарлатина — это бактериальная инфекция, вызываемая бета-гемолитическим стрептококком группы А. В большинстве случаев заболевание возникает у детей от 3 до 7 лет.
Первым проявлением скарлатины является интоксикационный синдром — повышение температуры тела до 38-39°С, головная боль, общая слабость и утрата аппетита. На 2-4 сутки с момента появления первых признаков заболевания возникает один из характерных симптомов – «малиновый язык» (рис. 5). Он проявляется выраженной зернистостью и ярко-красными цветом поверхности. Также возникает ангина – воспаление небных миндалин.
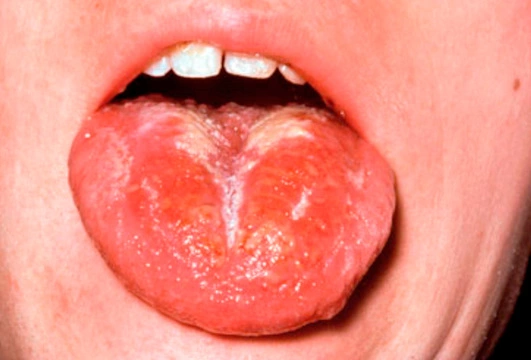
С первых дней развития скарлатины появляется характерная красная мелкоточечная сыпь, которая не исчезает при нажатии стеклом, а при прикладывании усилий становиться желтоватой. Она располагается на сгибательных поверхностях: внутренних частях локтей, под коленями, в паховых ямках, на щеках и боках туловища. Сохраняется до 1 недели, после чего исчезает, не оставляя за собою пигментаций. Специфический признак — бледность носогубного треугольника.
Еще одна характерная особенность скарлатины — шелушение кожи, происходящее после исчезновения сыпи. При этом кожа «отходит» целыми пластами в области ладоней и стоп, в то время как в других участках – небольшими фрагментами.
В основе лечения лежат антибиотики из группы пенициллинов. В качестве вспомогательных средств используются витамин С и витамины группы В, симптоматические препараты. Рекомендовано обильное теплое питье и постельный режим. При тяжелом течении используются глюкокортикостероиды и внутривенное капельное введение растворов глюкозы и плазмозаменителей.
Наиболее распространенные осложнения скарлатины: средний отит, гайморит и фронтит (воспаление верхнечелюстной и лобной придаточных пазух носа соответственно), шейный лимфаденит (воспаление лимфатических узлов шейной области).
Краснуха
Возбудитель краснухи — вирус Rubella virus. Основная масса больных — дети в возрасте от 3 до 9 лет.
Краснуха начинается с интоксикационного синдрома умеренной выраженности: лихорадки до 38-38,5°С, головной боли и повышенной утомляемости, признаков фарингита и конъюнктивита, выраженного увеличения лимфатических узлов шейной и затылочной области.
Спустя 1,5-2 дня с момента начала заболевания возникает кожная сыпь в виде пятен, которая распространяется нисходящим путем в течение нескольких часов — возникая на лице, постепенно переходит на туловище и конечности. Внешне высыпания изначально напоминают корь, затем — скарлатину. Зуд и шелушение при этом отсутствуют, а пятна, в отличие от кори, не сливаются между собой. Основная масса пятен располагается на ягодицах и пояснице, наружной поверхности локтей и коленях. Спустя 3-5 дней сыпь бесследно исчезает.
Специфическое лечение для краснухи отсутствует, а основные действия направлены на устранение отдельно взятых симптомов заболевания. Осложнения встречаются очень редко, как правило — на фоне нарушений работы иммунной системы. В таких случаях возможно развитие пневмонии, артритов, отитов.
Важно! Краснуха особенно опасна для беременных женщин, так как вызывает нарушения у плода, поэтому при планировании беременности всем непривитым следует вакцинироваться против этой инфекции.
Крапивница
Крапивница, или уртикария — это вид дерматита, обусловленный аллергией. Заболевание очень распространено как среди детей, так и у взрослых. Суммарно от него страдает порядка 20% взрослого населения и 2-7% детей.
Спровоцировать развитие крапивницы могут медикаменты (чаще всего – антибиотики), различные продукты питания, вакцины и физическое воздействие: холод, солнечные лучи, механическое давление.
Ведущим симптомом патологии является кожная сыпь в виде плотных красных или розовых пузырьков или узелков в 2-10 мм в диаметре с четкими краями, которые становятся бледными при надавливании (рис. 6). Характерной особенностью является внезапное появление и столь же быстрое бесследное исчезновение элементов сыпи, а также сильный зуд.
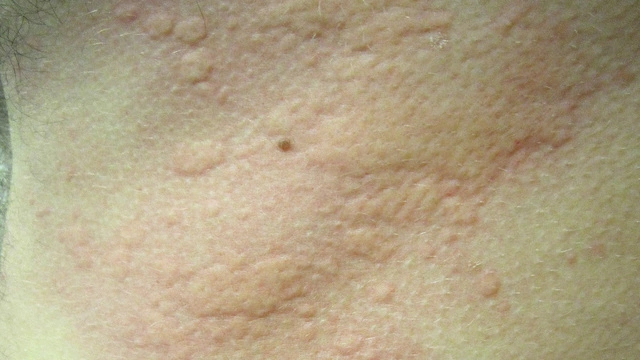
Лечение, в зависимости от формы заболевания, представлено антигистаминными препаратами, блокаторами гистаминовых рецепторов или глюкокортикостероидами.
Осложнения возникают на фоне отсутствующего лечения и включают ангионевротический отек Квинке, анафилактический шок, поражения сердца и почек в виде миокардита или гломерулонефрита соответственно.
Красный плоский лишай
Красный плоский лишай — это хронический дерматит неизвестного происхождения. Большая часть больных — это люди в возрасте от 30 до 60 лет. Однако порядка 5% от общего числа пациентов – дети.
Типичная форма заболевания сопровождается появлением серо-белых папул до 2 мм в диаметре на слизистой оболочке рта, а именно: внутренней поверхности щек за коренными зубами, на боковых частях языка и на небе. Иногда высыпания могут сливаться, образуя узоры.
У части больных сыпь появляется и на коже сгибательных поверхностей конечностей рук и ног, внутренней части бедер. Она имеет вид небольших папул разной формы и розовато-фиолетового цвета с блестящей поверхностью и углублением в центре.
Лечение включает диету с ограничением соли, копченых и жареных продуктов, грубой, раздражающей слизистые оболочки пищи. В качестве медикаментозной поддержки назначаются глюкокортикостероиды.
Розовый лишай
Розовый лишай, или лишай Жибера — это вариант поражения кожи, причина которого точно не установлена. Обострения возникают на фоне подавления иммунитета — простуды, переохлаждения, хронического стресса и др. Больше всего случаев этой патологии отмечается у лиц в возрасте от 20 до 40 лет, а также у подростков.
Заболевание начинается с образования первичного шелушащегося очага розоватого или желтоватого цвета от 1 до 10 см в диаметре с четким ободком. Спустя 1-2 недели на теле и конечностях возникают вторичные бляшки и папулы меньшего размера — до 2 см (рис. 7). Постепенно элементы сыпи бледнеют, а внешний край становится более шероховатым. Сопутствовать сыпи может зуд, лихорадка и другие проявления интоксикационного синдрома.
Заболевание склонно к самостоятельному излечению в течение 4-5 недель. Лечение преимущественно местное в виде мазей на основе глюкокортикостероидов, а для борьбы с зудом и лихорадкой назначаются антигистаминные препараты и НПВС.
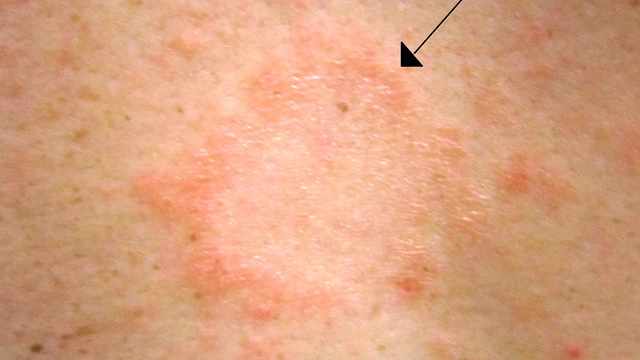
Атопический дерматит
Атопический дерматит, или экзема, представляет собой генетически обусловленное воспалительное поражение кожи, имеющее аутоиммунную природу. Чаще всего болеют дети до 14 лет, проживающие в больших, индустриальных городах.
Атопический дерматит развивается с вероятностью в 80%, если у обоих родителей в анамнезе имеется эта патология, и с 50% вероятностью, если только у одного из них.
Первые симптомы возникают в возрасте до 2 лет на фоне воздействия аллергенов, которыми могут быть пищевые продукты, пыльца растений, пыль и плесень, косметические средства.
Типичные симптомы представлены кожными высыпаниями, которые варьируют в зависимости от стадии заболевания. При обострении возникают красные пятна, папулы и маленькие везикулы, сопровождающиеся сильным зудом. У младенцев типичной локализацией является лицо, волосистая часть головы и шеи. В более старшем возрасте поражаются сгибательные поверхности конечностей, шея. В стадии ремиссии они сменяются очагами повышенной сухости кожи, шелушения и лихенификациями. В течение года в среднем наблюдается 2-4 обострения.
При лечении используются мази и кремы на основе глюкокортикостероидов, ингибиторов кальциневрина, цинка. При тяжелом течении гормональные препараты применяются в виде таблеток или внутривенных инъекций. Для борьбы с зудом также применяются антигистаминные средства.
Инфекционный мононуклеоз
Инфекционный мононуклеоз — результат инфицирования вирусом герпеса человека 4 типа (вирусом Эпштейна-Барр). Считается, что уже до 5-летнего возраста порядка 50% детей инфицируется этим вирусом, а его распространенность среди взрослых достигает 95% населения. Чаще всего клинические признаки патологии возникают в возрасте 14-18 лет.
Типичные симптомы инфекционного мононуклеоза включают:
- Общую слабость и недомогание.
- Першение в горле и боль при глотании
- Головную боль.
- Незначительное повышение температуры тела.
- Ощущение ломоты в мышцах и суставах.
- Увеличение и болезненность лимфатических узлов в области нижней челюсти и шеи.
Кожные высыпания отмечаются менее чем у ¼ пациентов. Чаще всего они возникают на 5-10 день течения болезни на фоне ошибочно назначенного приема антибиотиков ампициллина или амоксициллина. Сыпь представлена пятнами и папулами и располагается в области лица, туловища, бедер и плеч. Ей сопутствует отечность кожи и зуд, иногда – шелушение. Сходят высыпания в течение 5-7 дней.
Так как мононуклеоз имеет вирусное происхождение, антибиотикотерапия против него не применяется. Лечение заболевания подразумевает устранение отдельно взятых симптомов. В тяжелых случаях и при сопутствующем иммунодефиците назначаются противогерпетические препараты: ганцикловир, валацикловир.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи — предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно — заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты.
Детские высыпания часто являются просто следствием привыкания ребенка к окружающему миру. Но кожа младенца требует немного больше внимания, чем кожа взрослого, так как еще не налажен теплообмен, да и сама кожа более тонкая. Именно поэтому она склонна реагировать на тепло, средства ухода или на одежду. Важно подобрать безопасные составы и выбирать одежду из натуральных тканей. Для этого нужно внимательно изучать этикетки.
педиатр
Врач-педиатр клиники «Будь Здоров» на Сущевском Валу.
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
- Избегайте прямого контакта кожи с агрессивными, раздражающими веществами, например — бытовыми химикатами.
- Ограничивайте воздействие на кожные покровы солнечных лучей, холода.
- Отдавайте предпочтение одежде и белью из натуральный тканей.
- Избегайте использования тесной, неудобной одежды и механически грубых предметов, например — мочалок.
- Используйте мази или другие средства ухода за кожей, рекомендованные дерматологом или косметологом.
При любом высыпании необходим осмотр врача! Если состояние ребенка стабильно, нет лихорадки, выраженной интоксикации, изменения сознания и поведения, то необходимости в госпитализации нет и наблюдаться врачом можно дома.
Не рекомендуется обрабатывать сыпь до осмотра врача, чтобы клиническая картина была информативней. Кроме того, не каждую сыпь необходимо обрабатывать местно.
педиатр
Врач-педиатр клиники «Будь Здоров» на Сущевском Валу.
Заключение
Сыпь на коже — это важный симптом многих заболеваний. Она может подсказать, с каким именно заболеванием приходиться иметь дело. Это, в свою очередь, дает возможность оказать правильную помощь до обращения к врачу, избежав ошибок или вовсе справиться с проблемой своими силами. В таблице ниже мы собрали все самое важное из этой статьи, чтобы вам было удобно.
| 1. | Сыпь бывает инфекционная и неинфекционная. |
| 2. |
Неинфекционная сыпь: аллергические высыпания — атопический дерматит, аллергодерматит, крапивница, себорейный дерматит, детские угри, потница, высыпания при аутоиммунных заболеваниях — системная красная волчанка, ревматические артриты, высыпания при заболеваниях крови — гемофилия, тромбоцитопения. |
| 3. |
Инфекционная сыпь: ветряная оспа, скарлатина, краснуха, корь, розеола, лишаи, энтеровирусная инфекция, инфекционный мононуклеоз. |
| 4. |
Каждый вид сыпи лечится по-разному, поэтому не стоит заниматься самолечением. Некоторые заболевания, сопровождающиеся сыпью, опасны для жизни. |
Источники
- Федеральные клинические рекомендации. Дерматовенерология 2015. Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд. перераб. и доп. — М:Деловой экспресс, 2016. — 768 с.
- В.М. Козин, Ю.В. Козина, Н.Н. Янковская «Дерматологические болезни и инфекции, передаваемые половым путем: Учебно-методическое пособие» – Витебск: ВГМУ, 2016. – 409 с.
- П.Д. Гуляй. «Кожные и венерические болезни: Учебное пособие» — Гродно: Гродненский государственный медицинский университет, 2003. – 182 с.
- Ю.В.Одинец, М.К.Бирюкова «Атопический дерматит, аллергический ринит, крапивница у детей : метод. указ. для студ. и врачей-интернов» – Харьков: ХНМУ, 2015. – 52 с.
- С. А. Бутрий «Здоровье ребенка: современный подход. Как научиться справляться с болезнями и собственной паникой» — «Эксмо», 2018.
