Дата публикации 20 сентября 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
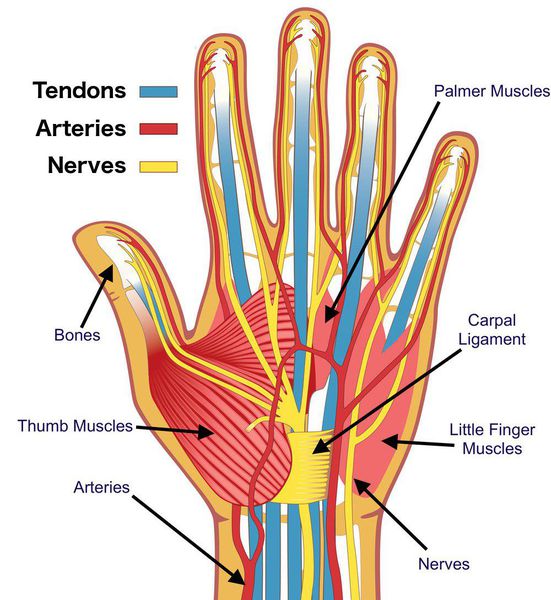
Синдром запястного канала — это наиболее распространённая форма туннельных синдромов, которая возникает в результате сдавления срединного нерва в месте его прохождения через такой анатомический «туннель», как запястный канал [1].
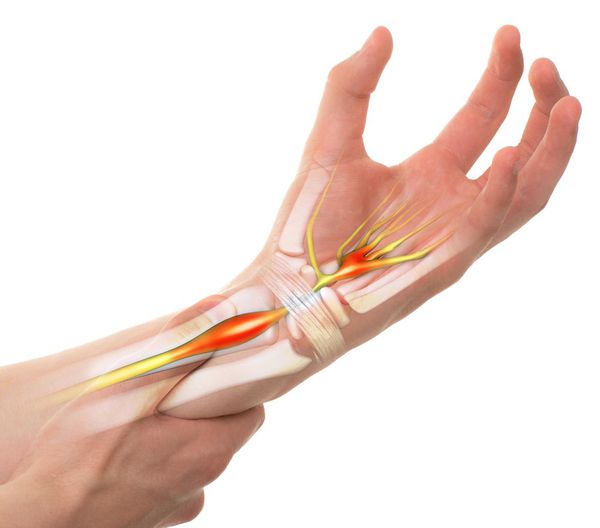
Сдавление срединного нерва в запястном канале
Средняя распространённость синдрома составляет 1-5,8 % [2][3], при этом она может значительно отличаться в зависимости от социальной группы человека и факторов риска, которым он подвергается [4].
Основными факторами риска, предрасполагающими к развитию синдрома запястного канала, являются:
- возраст от 40 до 60 лет;
- женский пол;
- ожирение или избыточная масса тела;
- сахарный диабет;
- алкоголизм и курение[4][5][6];
- профессиональные факторы: интенсивная нагрузка на лучезапястный сустав во время физически сложной работы (механик, слесарь), удерживание кисти в неудобном положении, особенно в позиции сгибания или разгибания (фотограф, музыкант, швея), воздействие локальной или общей вибрации (бурильщик, шлифовщик, асфальтоукладчик, водитель), а также работа, связанная с длительным пребыванием за компьютером (программист, редактор, наборщик) [7][8][9].
В большинстве случаев встречается так называемая идиопатическая форма синдрома запястного канала, при которой установить причину имеющихся симптомов не удаётся [5]. При этом, по данным компьютерной томографии, у таких пациентов имеется врождённая узость канала запястья [10]. Поэтому основная роль в формировании идиопатической формы синдрома, вероятно, принадлежит врождённым неизменяемым факторам (например, наследственности) [11].
Вторичная форма синдрома запястного канала может возникать при поражении различных анатомических структур, которые расположены в запястном канале, в ходе некоторых заболеваний и состояний:
- системные заболевания соединительной ткани (например, ревматоидный артрит);
- тендовагинит мышц-сгибателей кисти (воспаление сухожилия мышцы и её оболочки);
- заболевания эндокринной системы;
- гиповитаминозы (нехватка витаминов в организме);
- беременность [3][5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома запястного канала
Симптомы заболевания включают в себя чувствительные нарушения: онемение и парестезии (мурашки, покалывание, жжение) в области иннервации срединного нерва на кисти, т. е. в области пальцев с первого по четвёртый.
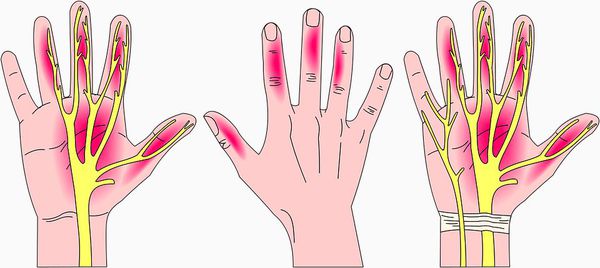
Чувствительные нарушения в пальцах при синдроме запястного канала
Дополнительно человек может испытывать ноющие, иногда жгучие болевые ощущения в этой области. При этом заподозрить именно синдром запястного канала, а не другое заболевание с похожими симптомами, позволяют следующие характеристики этих проявлений [12]:
- Нарушения чувствительности в виде онемения или парестезий, которые присутствуют минимум в двух пальцах с первого по четвёртый в течение по крайней мере одного месяца. Указанные симптомы могут появляться периодически или быть постоянными. Причём если сейчас симптомы присутствуют постоянно, то перед этим обязательно был период, когда они возникали периодически. Для соблюдения этого критерия недостаточно одной боли — ей обязательно должны сопутствовать онемение и парестезии.
- Онемение и парестезии становятся сильнее под влиянием хотя бы одного из указанных факторов: сон, удержание руки в одном положении, многократно повторяющиеся движения кисти.
- Онемение и парестезии уменьшаются под влиянием минимум одного из указанных факторов: смена положения или встряхивание руки, фиксация лучезапястного сустава ортезом (специальным приспособлением).
- Болевой синдром (при наличии) должен быть более выраженным в пальцах, области кисти и лучезапястного сустава, чем в предплечье, плече и шее.
При выраженной степени повреждения срединного нерва в области прохождения его через запястный канал может присутствовать слабость мышц, за движения которых отвечает срединный нерв. Чаще всего, это мышцы возвышения большого пальца. Однако из-за часто встречающихся анастомозов (соединений) между срединным и локтевым нервом могут встречаться нетипичные для поражения срединного нерва варианты слабости мышц [13].
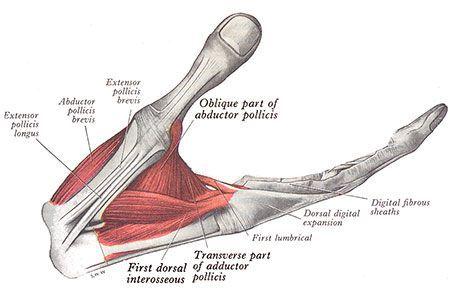
Мышцы большого пальца
Патогенез синдрома запястного канала
В основе развития чувствительных нарушений лежит повышение давления тканей внутри запястного канала, из-за чего и происходит сдавливание нервного ствола окружающими тканями [5][14]. Такое давление снижает подвижность нерва, в связи с чем во время движений в лучезапястном суставе он подвергается микротравматизации. Вместе с этим из-за повышения давления в этой области страдает циркуляция венозной и артериальной крови и процесс аксонального транспорта — распространения нервного импульса. Это, в свою очередь, вызывает запуск биомеханические и структурные изменения в области запястного канала [5][14][15].
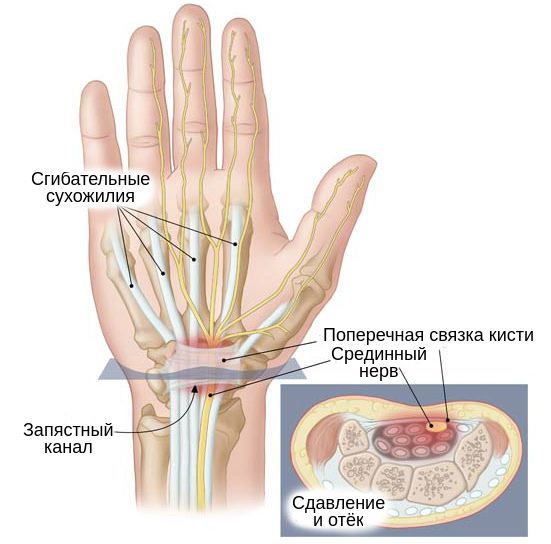
Запястный канал и сдавленный срединный нерв
По причине недостатка поступления крови в нервном стволе начинают происходить биохимические изменения. Периоды снижения (ишемии) и возобновления кровотока приводят к оксидантному повреждению на клеточном и тканевом уровне, при этом в первую очередь повреждаются волокна, покрытые миелиновой оболочкой (защитным слоем) [16]. Возникшая ишемия и оксидантное повреждение усиливают выработку таких веществ, как цитокины и простагландины E2, которые отвечают за развитие боли [5].
Чередование периодов ишемии и восстановления кровообращения создаёт отрицательное внутритканевое давление, а это в свою очередь приводит к отёку синовиальных оболочек (внутренних слоёв суставных капсул). В итоге содержимое запястного канала сдавливается ещё больше [5][14].
Если сдавление срединного нерва сохраняется довольно долго, то чрезмерный синтез белка интерлейкина-6 приводит к образованию рубцовой ткани внутри и вокруг нервного ствола. Это происходит из-за того, что данное вещество стимулирует увеличение количества фибробластов и разрастанию соединительной ткани [5].
Классификация и стадии развития синдрома запястного канала
На начальной стадии заболевания обычно присутствуют только симптомы нарушения чувствительности — онемение или парестезии, иногда сопровождающиеся болью, которые возникают периодически, чаще ночью, при удержании руки долгое время в одном положении, выполнении многократно повторяющихся движений в лучезапястном суставе. Со временем эти симптомы становятся постоянными, и при дальнейшем прогрессировании заболевания возникает слабость мышц, за движение которых отвечает срединный нерв, с их последующей истощением [5].
Стадию синдрома запястного канала обычно определяют на основании данных, полученных при выполнении электронейромиографического обследования, однако единой электрофизиологической классификации стадий течения заболевания нет: авторы выделяют различное количество степеней поражения срединного нерва — от трёх до семи [17][18][19][20]. Согласно ним, на начальных стадиях синдрома возникает небольшое локальное уменьшение скорости распространения возбуждения (в первую очередь по чувствительным волокнам срединного нерва), увеличение остаточных проявлений без снижения амплитуды сенсорных и моторных ответов на стимуляцию электрическим током. Затем наблюдается прогрессирование патологического процесса в виде дальнейшего снижения амплитуды ответа, а также появления в определённый момент спонтанной (денервационной) активности.
Электронейромиография
Чёткой взаимосвязи между степенью синдрома по данным электронейромиографии и выраженностью клинических симптомов заболевания в исследованиях выявлено не было. Это объясняют повреждением тонких нервных волокон типа Аδ и С, проводимость которых электронейромиография оценить не может. Удаётся зафиксировать изменения только при повреждении Аβ-волокон, которое при синдроме запястного канала возникает обычно значительно позже, чем первые симптомы заболевания [5].
Ещё одной причиной, вызывающей несоответствие клинических симптомов со степенями нарушения проводимости по срединному нерву в области запястного канала, является вариабельность иннервации кисти локтевым и срединным нервом [13].
Деление патологического процесса синдрома на стадии является важной задачей, которую только предстоит решить. Она поможет принимать решение о выборе тактики лечения — использовать консервативные методы имеет смысл только на начальных стадиях заболевания [12].
Осложнения синдрома запястного канала
Главным осложнением синдрома запястного канала является необратимое поражение срединного нерва. Оно приводит к стойким расстройствам чувствительности в области иннервации данного нерва, а также к слабости мышц кисти, за движение которых он отвечает.
Мышцы кисти, которые иннервирует срединный нерв
Срединный нерв на кисти иннервирует мышцы возвышения большого пальца, а также первые две червеобразные мышцы. Поэтому при повреждении нерва может нарушаться функция указанных мышц, что приводит к нарушению сгибания, отведения, противопоставления большого пальца (соприкосновение его подушечки с подушечками других пальцев), а также сгибания указательного и среднего пальцев. Параллельно со слабостью развивается гипотрофия указанных мышц (истончение и уменьшение мышечных волокон).
Всё это в конечном итоге приводит к невозможности нормально пользоваться рукой и развитию специфичной форме кисти, которая получила образное название «обезьянья лапа».
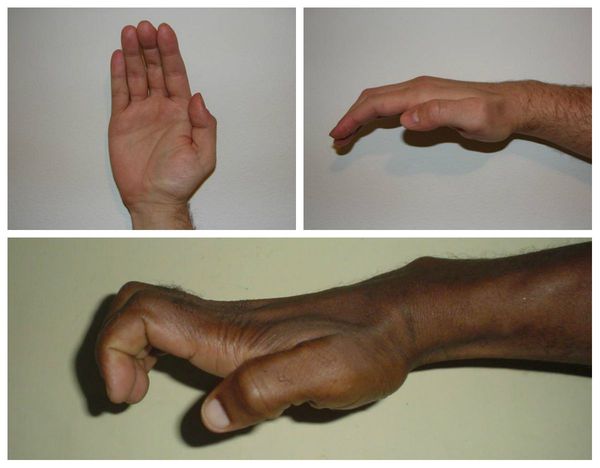
Осложнение синдрома запястного канала: «обезьянья лапа»
У некоторых пациентов помимо указанных нарушений также может наблюдаться развитие стойкого хронического болевого синдрома в области кисти и запястья, который с трудом поддаётся лечению [5].
Для предупреждения развития данных осложнений важно вовремя провести правильную диагностику состояния и назначить корректное лечение.
Диагностика синдрома запястного канала
В основе диагностики поражения срединного нерва лежат клинические и электрофизиологические критерии.
Осмотр пациента направлен не только на выявление симптомов, характерных для синдрома запястного канала (онемение, парестезии, боль), но и на то, чтобы исключить другие возможные причины жалоб: шейную радикулопатию, отражённую боль при миофасциальном или фасеточном синдроме, диабетическую нейропатию, множественную мононейропатию, плечевую плексопатию, синдром верхней аппертуры грудной клетки, иррадиацию боли при эпикондилите.
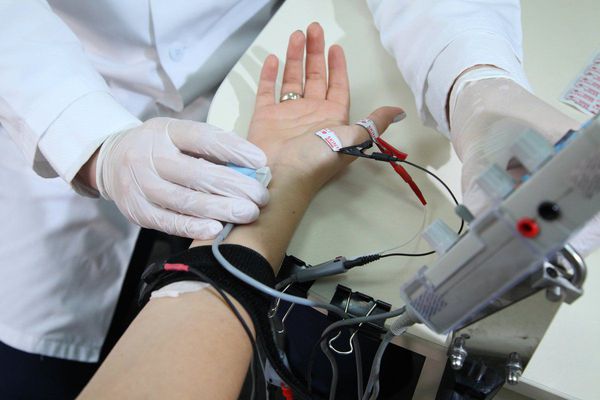
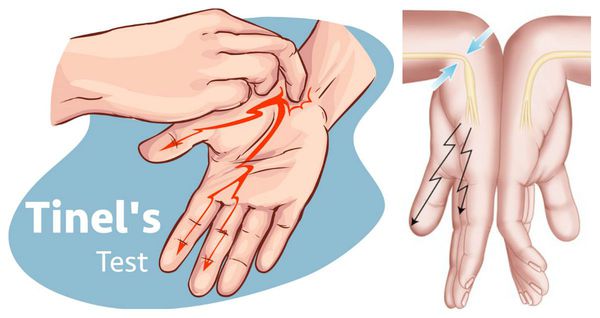
Физикальный осмотр включает оценку чувствительности в области иннервации срединного нерва, мануальное тестирование силы мышц, а также специальные провокационные тесты, при выполнении которых у людей с синдромом запястного канала имеющиеся симптомы нарастают. Наиболее часто используют тест Тинеля, при котором лёгкое постукивание над запястным каналом вызывает покалывание и прострелы в пальцы, либо тест Фалена, при котором удержание запястья в максимально согнутом состоянии в течение 30 секунд приводит к появлению или усилению имеющихся у пациента жалоб [5].
Тест Тинеля и Фалена
Чаще всего для инструментальной диагностики синдрома применяют метод стимуляционной электронейромиографии. При его выполнении срединный нерв с помощью электрического тока стимулируется в определённых местах. Вызванные таким образом потенциалы регистрируются и анализируются. Так можно определить место сдавления нерва, степень поражения сенсорных и моторных волокон, а также морфологический тип поражения (поражение миелиновых оболочек или отростков нервных клеток) [5][12][21].
Несмотря на то, что метод электронейромиографии является достаточно чувствительным и специфичным, его нельзя использовать в отрыве от клинических симптомов заболевания, так как известно множество вариантов нарушений проведения импульса по периферическим нервам без клинических признаков того или иного заболевания.
В последнее время в процессе диагностики синдрома запястного канала всё чаще используют УЗИ, а также КТ и МРТ. Их применение оправдано, так как они помогают выявить морфологические изменения срединного нерва и окружающих его структур, а также те или иные аномалии в области канала запястья, которые могут вызывать клинические симптомы у данных пациентов [22].
Однако применение КТ и МРТ в диагностике синдрома запястного канала ограничено из-за высокой стоимости по сравнению с другими методами и высоких требований к способности аппаратуры. Поэтому методом выбора, позволяющим исключить структурную патологию в области запястного канала, является УЗИ.
Лечение синдрома запястного канала
Начальным методом терапии пациентов с синдромом запястного канала может стать изменение повседневной активности, исключение вредных профессиональных факторов, эргономичная организация рабочего места при работе за компьютером — использование специальных мышек, ковриков и клавиатур [23].

Эргономичная организация рабочего места
Следующим методом, показавшим свою эффективность и безопасность, является ортезирование запястья, при котором лучезапястный сустав помещается в нейтральное положение. Таким образом минимизируется негативное воздействие на срединный нерв со стороны окружающих его структур [5].

Ортезирование запястья
В комплексном лечении могут использоваться и многие другие методики: мануальная терапия, физиотерапия, кинезиотейпирование, однако данные об их эффективности противоречивы [5].
В качестве терапии у пациентов с синдромом запястного канала также используется медикаментозное лечение. Оно направлено на уменьшение воспаления и отёка в области запястного канала, что приводит к купированию симптомов.
В клинической практике применяется достаточно большое количество лекарственных средств, однако для большинства препаратов эффект является кратковременным и малозначительным. Исключением являются препараты кортикостероидов, особенно при локальном применении в форме медикаментозных параневральных блокад (введение анестетика в пространство около почек) [5].
Также существует большое разнообразие методов оперативного лечения, которые отличаются лишь вариантами оперативного доступа [24]. Однако в основе любого вмешательства лежит рассечение поперечной связки запястного канала и освобождение срединного нерва от компрессии (сдавления) окружающими тканями.
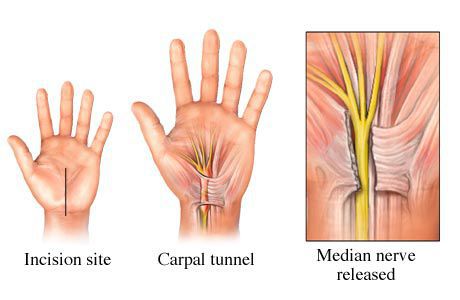
Высвобождение срединного нерва
Выбор варианта операции и техники лечения зависит от многих факторов:
- степени сдавления срединного нерва;
- наличия сопутствующих заболеваний;
- особенностей анатомии запястного канала;
- предпочтений хирурга [25].
Хирургическое вмешательство — радикальный метод лечения, который позволяет нормализовать давление внутри запястного канала. Эффект от оперативного лечения превосходит все существующие в данный момент консервативные методы. Кроме того, уже через две недели после операции люди могут вернуться к своей профессиональной деятельности. Однако не смотря на широкое распространение синдрома запястного канала до сих пор нет единой тактики определения показаний к выполнению операции. Различные авторы предлагают свои критерии, которые позволяют отобрать пациентов для оперативного лечения, и в каждом случае решение принимается индивидуально [2][5].
Не смотря на разнообразие методов, единого подхода к лечению пациентов с синдромом запястного канала не существует.
Одна точка зрения заключается в том, что оперативное лечение должно использоваться только в крайнем случае: при неэффективности проведённого консервативного лечения и при наличии выраженной симптоматики в виде слабости и гипотрофии мышц [26].
Также существует мнение, что несмотря на большое разнообразие консервативных методов лечения их эффективность крайне низка, поэтому достигнутый результат лечения является кратковременным. В связи с этим не рекомендуется затягивать с хирургическим вмешательством, так как оно является наиболее эффективным методом лечения [2][5].
Прогноз. Профилактика
Синдром запястного канала является прогрессирующим состоянием. Без лечения со временем он может привести к стойкому повреждению срединного нерва и, как следствие, нарушению функции кисти из-за невозможности сгибать с первого по третий палец, а также приводить и противопоставлять большой палец, который выполняет важную роль в повседневной жизни любого человека.
Пока нет достоверных научных данных о том, может ли какое-либо консервативное лечение предотвратить прогрессирование заболевания. Даже при хирургическом лечении и высвобождении срединного нерва от сдавливающих его структур в 1/3 случаев возможен рецидив заболевания в первые пять лет после операции [27].
К осложнениям оперативного лечения синдрома относят:
- кровотечение и образование гематомы в области послеоперационной раны;
- инфекционные осложнения;
- образование рубцов и спаек в области разреза;
- повреждение чувствительных ветвей срединного нерва, следствием чего может стать стойкое онемение в области иннервации срединного нерва [5].
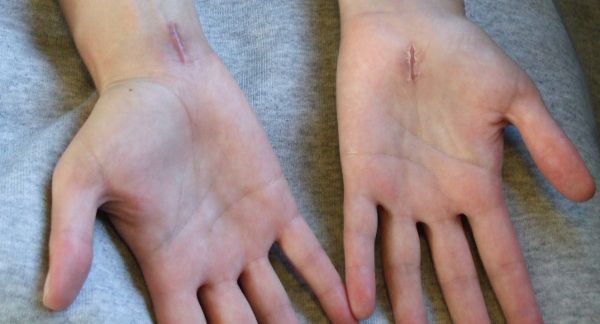
Послеоперационные рубцы
Учитывая, что синдром запястного канала часто связан с анатомической узостью запястного канала, методы надёжной профилактики заболевания пока не разработаны. Поэтому предупреждение развития синдрома может быть направлена только на коррекцию таких факторов риска, как избыточный вес или ожирение, повышенный уровень гликемии при сахарном диабете, злоупотребление алкоголем, курение, вредные производственные факторы, включающие чрезмерную нагрузку на лучезапястный сустав. К сожалению, эффективность всех этих мероприятий часто оказывается крайне низкой [4][5][9].
Туннельный синдром (запястного канала): причины, симптомы и лечение
Содержание:
- Общее представление
- Причины и патофизиология процесса
- Эпидемиология
- Симптомы заболевания
- Что можно найти при осмотре?
- Причины
- Инструментальная/лабораторная диагностика
- Лечение
- Физическая терапия
- Эргономика и кистевая терапия
- Изготовление индивидуальной шины
- Медикаментозная терапия
- Хирургическое лечение
- Что делать после выявления?
- Профилактика
- Осложнения
- Прогноз
- Что надо знать пациенту?
Общее представление
Синдром запястного канала (кистевой туннельный синдром) — это комплекс характерных симптомов, которые возникают при сдавлении срединного нерва в области запястья, код по МКБ-10: G56.0. Включает в себя онемение, парестезии и боль в зоне иннервации срединного нерва. Эти ощущения могут сопровождаться объективными изменениями чувствительности и силы в руке.

Диагностика
На первой линии диагностики при онемении пальцев рук в нашей клинике стоит электронейромиография, особенно это актуально для синдрома запястного канала. Для постановки диагноза необходимо сочетание характерных клинических признаков и отклонения от нормы, найденные при электронейромиографии. Также электрофизиологическое тестирование позволяет исключить другие неврологические проблемы (например, в шейном отделе позвоночника). При этом исследовании можно оценить тяжесть поражения нерва, что помогает в выборе дальнейшей тактики лечения и определяет прогноз заболевания. Ультразвуковое исследование может выявить объемные образования, оказывающие давление на нерв.
МРТ при туннельном синдроме назначается исключительно для предоперационного планирования при значимом повреждении сустава или при новообразованиях.
Лечение
Есть данные о пользе аэробных упражнений и контроле массы тела при карпальном синдроме. Велосипед или велотренажер — этом не лучший вариант упражнений, так как при этом руки испытывают постоянное напряжение.
Использование физиотерапии, например ультразвука, может дать временное облегчение.
Многие люди с начинающимся синдромом (по данным ЭНМГ) обычно хорошо реагируют на использование ночной шины для нейтрального положения кисти во время сна (минимум три недели).
Инъекция (блокада) с глюкокортикоидами, например с дипроспаном, показывает хорошие результаты, если более консервативные средства не работают.
Пациенты, которым не помогают консервативные методы, или те, кто изначально пришел с тяжелой степенью заболевания, направляются для оперативного лечения.
Операция при синдроме запястного канала (СЗК) заключается в рассечении ладонной связки, которая сдавливает срединный нерв. Вероятность успеха весьма велика (более 90%), а риск осложнений минимален. Рецидив после полного рассечения ладонной связки кисти случается крайне редко. Успех операции для пациентов с нормальными данными электронейромиографии менее вероятен.
Причины и патофизиология процесса
До изобретения электронейрофизиологических исследований в 1940-х онемение пальцев чаще связывали со сдавлением плечевого сплетения шейными ребрами или другими структурами в передней части шейного отдела позвоночника. Сейчас мы достоверно знаем, что срединный нерв сдавливается в нерастяжимом жестком запястном канале, происходит демиелинизация (повреждение оболочки нервного окончания), а затем и повреждение самого аксона. Сначала повреждаются чувствительные волокна, двигательные позднее. Окончательный механизм повреждения — это еще предмет для обсуждения. На данный момент считается, что основная проблема — это повышенное давление внутри запястного канала. Это давление блокирует венозный отток, отек нарастает и происходит еще более сильное сдавление, что в результате приводит к ишемии (недостаточности кровоснабжения) нерва. Риск возникновения может быть связан со многими факторами: генетическими, медицинскими, социальными, профессиональными и демографическими. Различные сочетания этих факторов риска и приводят к развитию туннельного синдрома запястья, однако с уверенностью назвать простую и ясную причину мы на данный момент не можем.
Эпидемиология
Частота заболевания
Наиболее точная статистика есть по Соединенным Штатам Америки, там регистрируется порядка 1–3 новых случая заболевания на 1000 человек в год. В среднем порядка 50 человек из 1000 страдают синдромом запястного канала.
Есть некоторый недостаток международной статистики в этом вопросе, однако распространенность синдрома в развитых странах схожа с США, например, в Голландии регистрируется порядка 2,5 новых случаев в год, а в Великобритании порядка 70–160 из тысячи человек когда-либо обращались за помощью. О карпальном синдроме практически не слышали в развивающихся странах, к примеру, среди коренного населения ЮАР.
Смертность/угроза здоровья
Заболевание не смертельно опасное и не может привести к фатальному исходу, однако может приводить к серьезным необратимым нарушениям функции кисти, если не было проведено корректное лечение.
Чаще возникает у белых людей европеоидной расы.
Считается, что женщины болеют синдромом карпального канала в три раза чаще, чем мужчины.
Пик возникновения приходится на 45–60 лет. Только 10% пациентов с данным диагнозом младше 31 года.
Симптомы заболевания
Зачастую история и жалобы заболевания руки важнее, чем данные обследования при диагностике туннельного синдрома кисти.

Онемение и покалывание
Чаще всего люди жалуются на то, что у них из рук выпадают предметы, руки становятся “ватными” и “слабыми”, иголки и мурашки могут стать частыми гостями в пальцах.
Признаки синдрома запястного канала проявляются при определенной работе или активности:
- за рулем;
- при чтении книги/газеты;
- при работе за компьютером;
- во время письма или рисования.
Ночью неприятные ощущения заставляют проснуться и встряхнуть кистью. Некоторые отмечают, что им надо походить, опустить руку в холодную/горячую воду. Двусторонний туннельный синдром встречается довольно часто, при этом доминантная рука обычно страдает раньше и сильнее, чем другая.
Локализация
Жалобы должны быть сосредоточены на ладонной поверхности запястья и кисти в 1-2-3 и половине четвертого пальцах, это зона иннервация срединного нерва. Онемение мизинца, тыла кисти — это зона ответственности других нервов, и не характерно для синдрома карпального канала. Удивительно, что многие пациенты не могут локализовать свои симптомы и жалуются на онемение/слабость во всей руке, что не исключает данный диагноз.
Боль
Нарушение чувствительности может сопровождаться жгучей болью в ладони, которая часто распространяется в пальцы или по предплечью, иногда до локтя.
Боль в область надмыщелков локтя и выше в плече или в шее заставляет задуматься о других проблемах опорно-двигательного аппарата, с которыми туннельный синдром может сочетаться. Выявление причин этих болей требует более детальной диагностики.
Признаки, связанные с вегетативной нервной системой
Нередко пациенты жалуются на всю руку: ощущения распирания, отечности кисти и пальцев, рука может мерзнуть или, наоборот, чувствоваться горячей. Многие реагируют на окружающую температуру, плохо переносят холод. Иногда замечают изменение цвета кожи. В редких случаях появляются жалобы на изменение потоотделения на ладони. Все это связано с нарушением парасимпатической иннервации, поскольку срединный нерв содержит немалое количество вегетативных нервных волокон.
Слабость, нарушение координации
Снижение силы в руке, особенно при захватах с использованием большого пальца часто сопутствует заболеванию. Это может быть связано с потерей чувствительного ответа или болью. Объективно слабость длинного сгибателя первого пальца и глубокого сгибателя второго пальца происходит при сдавлении срединного нерва выше уровня запястного канала. При осмотре доктор поможет выявить уровень компрессии и подобрать необходимое для вас лечение.
Что можно найти при осмотре?
Клинический осмотр очень важен для исключения другой патологии опорно-двигательного аппарата или нервной системы. Также при осмотре можно выявить характерные признаки заболевания для составления дальнейшего плана обследования.
Тесты на чувствительность
Изменения чувствительности могут отмечаться по ладонной поверхности 1-2-3 пальцев и по лучевой поверхности четвертого пальца. Существует тест Semmes-Weinstein, двухточечный дискриминационный. Чаще всего в практике используется тест с уколом.
Оценка чувствительности подтверждает, что зоны вне иннервации срединного нерва в норме.
Тесты на силу
Ослабление или выпадение функции следующих мышц: 1-2 червеобразных, противопоставляющей первый палец, короткого сгибателя и короткой отводящей первый палец, указывают на повреждение моторных волокон срединного нерва дистальнее запястного канала.
Специальные тесты
Не существует 100% уверенных клинических тестов для подтверждения туннельного синдрома, оценивается их комбинация.
- Симптом Тинеля. Аккуратное постукивание над запястным каналом вызывает прострелы в пальцы. Это самый частый симптом в повседневной практике, несмотря на его низкую чувствительность и специфичность.
- Симптом Фалена. Покалывания/онемение появляется в пальцах при сгибании запястья в течение 1 минуты. Чувствительность этого теста 80%, специфичность несколько ниже.
- Тест с давлением на запястье. При надавливании на область запястья большим пальцем в течение 30 секунд появляются/усиливаются симптомы, характерные для сдавления нерва. Чувствительность 89%, специфичность 96%.
- Пальпация. Окружающие запястье мягкие ткани пальпируются на предмет новообразований или других механических причин для сдавления нерва. Чувствительность достигает 90%, специфичность 75% и более.
- Измерения для исключения “квадратного запястья”. Если толщина запястья по отношению к его ширине имеет пропорцию более 0,7, то вероятность развития туннельного синдрома составляет порядка 70%.
Причины
С самого начала стоит упомянуть, что туннельный синдром может быть ассоциирован с различными факторами. С одной стороны, можно отметить, что симптомы сильнее выражены после или во время нагрузки на кисть, с другой стороны, нельзя утверждать, что нагрузка на руку является причиной или вызывает заболевание. Ассоциируется не значит является причиной.

Демография:
- Пожилой возраст
- Женский пол
- Повышенный индекс массы тела, особенно после быстрого набора веса
- “Квадратная” форма запястья
- Брахиморфный тип строения тела (короткие руки, короткие ноги)
- Доминантная рука
- Белая европеоидная раса
Многие факторы передаются по наследству (“квадратное” запястье, толстая ладонная связка, тип строения тела). Также ассоциированные с синдромом карпального канала состояния имеют наследственную предрасположенность (диабет, болезни щитовидной железы, нефропатии, нейропатии).
Заболевания/медицинские проблемы:
- Переломы дистального отдела лучевой кости
- Острая травма запястья (резкое сгибание/разгибание)
- Новообразования, повреждения, занимающие место в запястном канале (теносиновит сгибателей, гигромы, гематомы, аневризмы, аномальные мышцы, различные опухоли, отеки)
- Диабет
- Расстройства щитовидной железы (обычно микседема)
- Ревматоидный артрит и другие воспалительные заболевания лучезапястного сустава
- Недавняя менопауза
- Гемодиализ
- Акромегалия
- Амилоидоз
Синдром запястного канала в результате специфической нагрузки на руку:
- Длительный силовой хват
- Длительное нахождение в крайнем неудобном положении
- Многократное повторение одинаковых движений
- При длительной работе с мышью и клавиатурой
- Длительное воздействие вибрации/холода
Прочие факторы развития:
- Недостаток аэробной нагрузки
- Беременность и кормление грудью
- Использование костылей/ходунков/трости
Инструментальная/лабораторная диагностика
Лабораторные тесты
Не существует анализов крови для диагностики кистевого туннельного синдрома, однако они могут быть назначены для выявления сопутствующей патологии (например, диабета или ревматоидного артрита).
Лучевая диагностика
В рутинной практике лучевая диагностика не используется.
МРТ области запястья может быть полезна в предоперационной подготовке для идентификации причин механического сдавления срединного нерва. Изменения МР-сигнала могут отмечаться при хроническом сдавлении нерва, однако они пока не имеют практического значения для определения тактики лечения заболевания.
Многие специалисты сейчас используют УЗИ в дополнение к электрофизиологическим методам исследования. УЗИ может выявить патологические процессы, которые занимают место в запястном канале, подтвердить изменения в срединном нерве (увеличение площади поперечного сечения), которые реально помогают в диагностике.
Электронейрофизиологические исследования
Электронейромиография — это диагностический инструмент первой линии для синдрома запястного канала. Отклонения, найденные на ЭНМГ в сочетании со специфичными симптомами и тестами — ключ к правильному диагнозу. Также электронейромиография позволяет исключить другие неврологические нарушения.
Электрофизиологические исследования также могут определить степень повреждения нерва, что является объективным критерием для прогноза.
Туннельный синдром обычно разделяют на легкий, средний и тяжелый. В зависимости от лаборатории границы значений для этих групп могут отличаться. В целом пациенты с изолированными чувствительными нарушениями относятся к легкой группе, а в случае присоединения моторной дисфункции переходят в среднюю группу. Подтверждение повреждения аксона (выраженное снижение или отсутствие сенсорного/моторного ответа дистальнее запястного канала) свидетельствуют о тяжелой степени заболевания.
Отслеживание динамики при выполнении ЭНМГ помогает определить дальнейший подход к заболеванию.
Другие количественные тесты, такие как термография или виброметрия, менее информативны в сравнении с ЭНМГ и не рекомендованы для практического применения.
Лечение
Физическая терапия
Поскольку доказано, что синдром запястного канала связан с ожирением и низким уровнем подвижности, то исправление этих факторов способствует улучшению состояния. Велотренажер, велосипед и прочая нагрузка с необходимостью длительного хвата не показаны при данном заболевании.
Использование физиотерапевтических приборов может дать временное облегчение. Например, коротковолновая диатермия дает значимое временное улучшение в сравнении с плацебо, включающее снижение выраженности симптомов и боли, а также улучшение функции кисти.
Эргономика и кистевая терапия
Фиксаторы на запястье, которые придают кистям правильное положение, имеют доказанную эффективность лечения в домашних условиях при использовании по ночам в течение минимум 3–4 недель.
Они являются недорогими и безопасными, поэтому при первичном выявлении заболевания нейтральную ночную шину стоит рассмотреть в первую очередь.
Специальные программы для укрепления мышц и упражнения на скольжение не получили доказательств эффективности. Массаж и мануальные техники, улучшающие скольжение нерва, не имеют доказанного лечебного эффекта. Изменения эргономики рабочего места (настройки стола, стула, положения тела), смена оборудования или инструмента не эффективны при уже подтвержденном синдроме.
Изготовление индивидуальной шины
Большинство людей с туннельным синдромом руки на ранней стадии хорошо реагируют на консервативную терапию, которая в первую очередь состоит из использования ночного фиксатора в течение трех недель. Готовые шины из ортопедических салонов могут дать улучшение, но индивидуальные удобнее и более эффективны, поэтому являются предпочтительными. Можно сказать, что сформованная по руке пациента шина из специального пластика (ортез) — это лучший выбор для начальной лечебной терапии синдрома запястного канала.
Медикаментозная терапия
Инъекции стероидов в запястный канал показали эффективность в течение длительного времени при условии, что другие способы были неэффективны. Блокады могут быть незаменимы в случае противопоказаний к оперативному лечению, например, при беременности. Ультразвуковые измерения срединного нерва руки позволяют предсказать эффективность блокады со стероидами. Ультразвуковая навигация при выполнении блокады не приводит к снижению осложнений или усилению эффекта от проведенной блокады.
Антиконвульсанты, такие как габапентин или прегабалин, которые назначают при различной нейропатической боли, могут быть использованы и при синдроме запястного канала.
Нестероидные противовоспалительные препараты (НПВС) и/или диуретики иногда имеют некоторую эффективность у пациентов с особенными состояниями (при задержке жидкости или теносиновите сухожилий сгибателей)
Однако в целом для всех пациентом с синдромом карпального канала эффективность габапентина, диуретиков или НПВС противоречива. В соответствии с руководством Американской Ассоциации Ортопедов системное применение лекарственных средств (таблетки, внутримышечные инъекции, капельницы) не более эффективно, чем плацебо для лечения туннельного синдрома. В дополнение стоит заметить, что добавки с витаминами группы В (В-6 и В-12) также не дают доказанного улучшения.
Хирургическое лечение
Записаться на консультацию
У пациентов, для которых консервативная терапия не дала своего результата, или для тех, кто изначально приходит на прием с тяжелой степенью синдрома карпального канала (по данным ЭНМГ), есть показания для проведения операции. Хирургическое рассечение ладонной связки приводит с высокой долей вероятности (более 90%) к значимому улучшению с низким уровнем осложнений. Успех хирургического лечения снижается для людей с нормальной электромиографией.
Операция по декомпрессии запястного канала проводится под местной анестезией в амбулаторной операционной. Для проведения такой операции не требуется госпитализация или участие анестезиолога.
Операция может выполняться с использованием классического широкого доступа, а также миниинвазивно с или без применения эндоскопического оборудования. Отдаленные результаты корректно проведенной операции сопоставимы для разных способов вмешательства.
Подробности хирургического вмешательства и его необходимость стоит обсудить в вашем случае стоит обсудить с кистевым хирургом.
Что делать после выявления?
При первичном назначении консервативной терапии запястного канала необходима повторная консультация специалиста в течение 4–6 недель для оценки эффективности.
Пациент, которые не достигли желаемого результата при консервативном лечении, должны быть направлены на хирургическую декомпрессию запястного канала.
Если симптомы сохраняются после операции, требуется контроль ЭНМГ.
Повторное назначение исследование следует делать не раньше 3 месяцев после операции.
Профилактика
Для туннельного синдрома не существует доказано эффективных способов профилактики.
Осложнения
При отсутствии терапии срединный нерв продолжает повреждаться, что приводит к необратимому нарушению функции кисти и беспомощности. При длительным не лечении у некоторых людей развивается постоянная боль в запястье и кисти.
Прогноз
Туннельный синдром запястья обычно со временем прогрессирует и может привести к необратимому повреждению срединного нерва. Может ли консервативный подход предотвратить прогрессирование, на данный момент неясно.
Даже после оперативной декомпрессии запястного канала частичное возвращение симптомов СЗК по прошествии нескольких лет возможно (порядка треть пациентов в течение 5 лет).
При раннем выявлении до 90% пациентов отмечают улучшение при консервативном лечении, что не исключает необходимость операции в будущем.
Пациенты с сопутствующей патологией (диабет или перелом лучевой кости и прочие) имеют относительно худший прогноз в сравнении с теми, у кого отсутствуют подобные факторы.
Пациенты с нормальными данными ЭНМГ с меньшей вероятностью получат улучшение после операции по сравнению с теми, у кого компрессия срединного нерва подтверждена.
Пациенты с подтвержденным аксональным повреждением имеют худший прогноз для полного восстановления нерва.
Что надо знать пациенту?
“Ассоциирован” — не значит “является причиной”.
Сосуществование двух состояний совершенно не означает, что между ними есть причинно-следственная связь. Например: работа руками вызывает онемение в пальцах, характерное для кистевого синдрома, также как нагрузка вызывает загрудинные боли при ишемической болезни сердца. Такая ассоциация не означает, что нерв повреждается от работы руками или ему делается хуже. Равно как и легкие упражнения полезны при ишемической болезни сердца.
Избегать крайностей.
Если рука подвергается большим силовым, повторяющимся, вибрационным нагрузкам, длительно находится в крайних положениях сгибания/разгибания, то следует найти пути избежать подобных ситуаций во время труда и отдыха.
Упражнения — хорошо!
Повышенный индекс массы тела и низкий уровень физической активности способствуют развитию синдрома запястного канала.
Возможно, Вас заинтересует:
- Застарелый перелом пальца
- Результат реконструктивной операции после несросшегося перелома лучевой кости
- Перелом ладьевидной кости
Немеют пальцы руки, болит кисть, сложно управлять компьютером и совершать иные привычные действия? Перечисленные симптомы скорее всего сигнализируют о проблемах в запястном канале. Заболевание называется туннельный синдром, диагностируется при сдавливании срединного нерва на запястье. Мурашки, боль и покалывания не говорят о недостатке кровоснабжения этой зоны. Симптомы предупреждают о проблеме в нервной системе человека.
В небольшом обзоре рассмотрим, как возникает синдром, его симптомы. Поговорим об осложнениях, способах диагностики и лечения патологии. Отдельно коснемся профилактических мер и рекомендованных врачами лекарственных препаратов.
Содержание
- Почему возникает туннельный синдром?
- Факторы риска и причины
- Симптомы и формы
- Осложнения
- Диагностика
- Лечение. Ортезирование и хирургическое вмешательство
- Медикаментозная терапия
- Профилактические меры
Почему возникает туннельный синдром?
В кисти руки человека сходятся лучевой, срединный и локтевой нервы. Лучевой отвечает за подвижность указательного и среднего пальцев, локтевой регулирует движения мизинца и безымянного пальца. Срединный берет на себя управление большим, средним и указательным пальцами, а также захватывает половину безымянного пальца со стороны ладони. Срединный нерв управляет главными пальцами, которые отвечают за моторику. Если нерв сдавливается в области запястья, то диагностируется синдром запястного канала, вызывающий боль и онемение кисти.
Сдавливание происходит из-за повышения давления тканей нервного ствола, тканями, которые его окружают. Нерв травмируется, нарушается кровоток, эти факторы запускают чувствительные нарушения в области запястья и пальцев.
Факторы риска и причины заболевания
К главным причинам, вызывающим заболевание, относят:
- возраст — патология диагностируется в возрасте от 40 до 60 лет;
- у женщин проблема встречается чаще, чем у мужчин;
- лишний вес и сахарный также провоцируют синдром;
- увлечение алкоголем и курение — еще одни причины развития болезни.
Неврологи говорят о профессиональных факторах. Туннельный синдром запястья возникает у механиков и строителей, во время работы нагрузка направлена на лучезапястный сустав. Фотографы, музыканты, работницы швейного производства приобретают это заболевание в результате длительного удерживания кисти в одном положении. Синдром появляется у людей, чья работа связана с воздействием вибраций, это водитель, бурильщик, а также у тех, кто подолгу сидит за компьютером — обычных пользователей, программистов, бухгалтеров.
Симптомы и формы заболевания
Симптоматика болезни разнообразна, заболевший человек проходит через целый спектр неприятных ощущений, главным из которых является онемение или парестезия, возникающие в пальцах рук. Онемение может быть постоянным или проявляться время от времени. Перед постоянными парестезиями обязательно следуют периодические. Организм сначала только сигнализирует о проблеме, а потом запускает механизмы защиты в виде непрекращающейся боли.
Сначала онемение преследует человека только во время работы. Когда туннельный синдром развивается, симптомы приобретают иной характер. Парестезии проявляют себя во время сна, при желании удерживать определенное положение руки, или при встряхивании рукой. Болевой синдром становится слишком сильным, больной чувствует сильные боли в области кисти. Более слабая боль может ощущаться в области плеча и шеи.
К спектру ощущений относят жжение, боль, покалывание, мурашки. Возникает слабость мышц в области большого пальца. Неврологи в большинстве случаев выделяют идиопатическую форму туннельного синдрома кисти, когда причину определить невозможно. Вероятно, синдром формируется из-за врожденной узости канала запястья.
Осложнения после заболевания
Основными осложнениями являются поражение срединного нерва, которое имеет необратимый характер. Осложнения проявляются стойкими нарушениями чувствительности в области запястья, а также слабостью мышц кисти и их гипотрофией — истончением мышечных структур. Срединный нерв отвечает за функционирование мышц пальцев. Если мышцы не функционируют в нормальном режиме, человек не может согнуть и разогнуть пальцы, отвести их в стороны, прикоснуться подушечкой большого пальца к подушечке мизинца.
Возникший туннельный синдром требует лечения с первичной диагностикой. Вылечить болезнь сложно, когда она зашла слишком далеко. Больной не может включить руку в привычные двигательные процессы, кисть приобретает специфическую форму, которую называют «лапой обезьяны».
Диагностика
Перед началом лечения нужно диагностировать туннельный синдром кисти руки. Под симптомами синдрома маскируются другие болезни — радикулопатия шеи, миофасциальный или фасеточные синдромы, патологии верхней апертуры грудной клетки и эпиконделит локтевого сустава. Для установления диагноза применяют следующие методы.
- Осмотр, во время которого неврологи оценивают степень чувствительности запястья, применяя провокационные тесты, когда боль при туннельном синдроме возрастает. Используется тестовый метод Тинеля, врач простукивает область запястного канала. Если чувствуются боли или прострелы, то можно предположить, что это туннельный синдром.
- Методика электронейромиографии помогает поставить точный диагноз. Методика заключается в стимуляции срединного нерва электротоком. Полученные потенциалы обрабатываются, таким образом определяется зона сдавливания нервных окончаний, степень их поражения.
- В последнее время пациентов с подозрениями на нарушения в нервных тканях отправляют на УЗИ, КТ и МРТ. Во время этих исследований можно выявить морфологические нарушения срединного нерва и окружающих его нервных окончаний. Применение КТ и МРТ ограничено из-за высоких требований к медицинским диагностическим аппаратам. Эффективной остается УЗИ-диагностика.
Применение нескольких диагностических технологий позволяет выявить синдром запястного канала и начать лечение без промедлений.
Лечение. Ортезирование и хирургическое вмешательство
На начальных этапах врачи рекомендуют изменить режим ежедневной активности. К примеру, человеку, проводящему целый день за ПК, рекомендуют делать перерывы на специальную гимнастику, использовать специальные мышки и клавиатуры.
Ортезирование запястья — эффективная и безопасная методика, при ношении ортеза лучезапястный сустав оказывается в нейтральном положении, минимизируются воздействия на него со стороны. Назначают мануальную терапию, физиотерапию, тейпирование. Сведения о результатах перечисленных процедур крайне противоречивы.
Оперативное вмешательство производится, когда другие методы не помогают, или болезнь слишком запущена. Хирургическое вмешательство предполагает рассечение связки запястного канала, расположенной поперечно. Таким образом срединный нерв освобождается от избыточного давления. Эффект от операции превосходит эффект от всех медицинских технологий, существующих в этой сфере. Через полмесяца пациент может вернуться к своим обязанностям, его ничто не беспокоит. Осложнения после операции также отмечаются: гематомы, кровотечения, рубцы и спайки. В среде медиков нет единого мнения по поводу критериев, требующих направления больных к хирургу.
Медикаментозная терапия
Если возникает туннельный синдром, вопрос, как лечить его медикаментозно, нужно решить в первую очередь. Человек хочет избавиться от боли и от преследующих его неприятных ощущений. Следуя схеме терапии, неврологи назначают противовоспалительные препараты: Диклофенак и Ибупрофен.
Имеются противопоказания. Необходима консультация специалиста.
Профилактические меры
Без лечения заболевание может стремительно прогрессировать, что часто кончается частичной парализацией пальцев рук. Полное излечение от болезни во всех случаях пока не отмечается. Даже при хирургическом вмешательстве остается вероятность рецидивов в первые 5 лет после операции.
Трудности отмечают и с профилактикой, надежные профилактические меры пока не разработаны. Доктора только дают рекомендации по коррекции образа жизни для устранения факторов развития патологии. Больным рекомендуется снизить вес, лечить диабет, отказаться от курения и спиртных напитков. Уменьшение производственных факторов также является частью профилактики синдрома.
Заключение
Туннельный синдром руки требует лечения, которое может проводиться разными способами. Людям, чей труд связан с нагрузкой на кисти рук, или у них имеются наследственные нарушения, рекомендуется при первых симптомах обратиться к неврологу. Врач проведет диагностику и выберет схему терапии, которая подходит пациенту с учетом его анамнеза и факторов риска.
Источники
- Батхен Н. // «Туннельный синдром: заболевание офисного сотрудника» — 2012;
- Зайцев А. // «Туннельный синдром запястья — причины, синдромы, лечение» — 2012.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru. Не занимайтесь самолечением, при появлении симптомов заболевания обратитесь к врачу.
Средний рейтинг 5 из 5 на основе 1 голоса
Туннельные синдромы 一 группа заболеваний, связанных со сдавлением периферического нерва в анатомически узком канале, образованном костями и связками. Это приводит к боли, нарушению чувствительности в области, снабжаемой нервом, а в более тяжелых случаях — к снижению мышечной силы. Туннельный синдром чаще возникает в области запястья и локтя. Он не угрожает жизни пациента, но может доставлять значительный дискомфорт. Особенно тяжело переносить симптомы пациентам, у которых кисти рук активны в профессиональной деятельности: работающим за компьютером, хирургам, художникам, швеям. Ниже в статье разберем причины туннельных синдромов верхних конечностей, их разновидности, подробно обсудим самые частые из них, а также как лечить туннельный синдром запястья.
Причины
Периферические нервы верхней конечности в некоторых местах располагаются в узких туннелях, между костью и связкой. Иногда в таком канале нерв может сдавливаться. Чаще всего это связано с длительным, регулярным пребыванием конечности в одном положении, анатомическими особенностями туннеля, местным отеком подкожной клетчатки или ростом новообразования вблизи канала. Сдавление приводит к нарушению питания нервных волокон и разрушению их оболочки, что называется нейропатией. Она может проявляться болью и симптомами дисфункции нерва.
Непосредственными причинами сдавления нерва в узком канале могут быть:
- долгое нахождение руки в одной позиции, например, сгибание запястья при письме, сгибание локтя при разговоре по телефону
- регулярно повторяющиеся движения верхних конечностей, например, сгибание и разгибание руки в локтевом суставе, вращение кисти при работе с отверткой
- последствия травм руки, в области прохождения нерва
- опухоли или кисты в области узкого канала, например, гигрома 一 кистозное образование, растущее из капсулы сустава
- отек тканей, окружающих нерв, например, теносиновит 一 воспаление сухожилий мышц, проходящих близ канала
Факторы риска, предрасполагающие к туннельным нейропатиям:
- женский пол в связи с чаще встречающейся анатомической узостью туннелей по сравнению с мужчинами
- генетическая предрасположенность, вероятно, приводящая к анатомической узости каналов
- ожирение — утолщенный слой подкожной жировой клетчатки может сужать туннели
- генерализованные отеки 一 при беременности, гипотиреозе
- заболевания костей и суставов 一 остеоартрит, ревматоидный артрит, подагра сопровождаются деформацией суставов и сдавлением нерва в канале
- сахарный диабет — фактор риска сдавления периферических нервов в каналах, однако точные причины не выяснены
Разновидности туннельных синдромов верхней конечности
К туннельным синдромам верхней конечности относят:
- синдром запястного канала, или кистевой туннельный синдром, который связан со сдавлением срединного нерва в области запястья. Проявляется онемением и снижением мышечной силы в пальцах кисти
- кубитальный, или локтевой туннельный синдром: сдавление локтевого нерва в области одноимённого сустава. Симптомы преимущественно затрагивают 4-5 пальцы, а мышечная слабость может отмечаться во всей кисти
- синдром канала Гийона: сдавление локтевого нерва в области запястья
- синдром вырезки лопатки: сдавление надлопаточного нерва. Проявляется болью в плечевом суставе, отдающей в руку, а также ограничением отведения руки в сторону
- синдром круглого пронатора: сдавление срединного нерва в области предплечья волокнами мышцы. При этом поворот кисти сопровождается онемением и болью в пальцах
- туннельные синдромы лучевого нерва: сдавление в области плеча приводит к нарушениям чувствительности и двигательной функции кисти, сдавление в области запястья 一 только к потере чувствительности. Компрессия ветви лучевого нерва в районе предплечья приводит к слабости мышц, разгибающих кисть, и называется синдромом заднего межкостного нерва предплечья
Все вышеописанные туннельные синдромы могут быть причиной боли и онемения в кисти, но локализация симптомов отличается. По этой причине лучше не заниматься самодиагностикой и обратиться к специалисту. В Клинике Ткачева установят правильный диагноз и назначат эффективное лечение в кратчайшие сроки.
Самой распространённой туннельной нейропатией является синдром запястного канала. Женщины страдают от него в 3-4 раза чаще мужчин. Обычно симптомы беспокоят на правой руке, но патология бывает и слева, и даже с двух сторон. На втором месте по заболеваемости находится локтевой туннельный синдром. Эта патология распространена одинаково среди женщин и мужчин.
Симптомы
Объяснить, как проявляется синдром запястного канала, а также кубитального, можно на основании анатомии нервов кисти. Её снабжают локтевой, срединный и лучевой нервы.
Все три нерва несут двигательные и чувствительные волокна. Двигательные иннервируют мышцы, а чувствительные получают импульсы от кожи кисти и передают в мозг. При сдавлении нерва нарушение чувствительности может проявляться следующими симптомами:
- онемением
- ощущением ползания мурашек или ударов током
- повышенной чувствительностью к болевым стимулам
- жгучей или колющей болью
Нарушение двигательной функции кисти включает в себя:
- неловкость движений
- слабость в кисти при удержании предметов
- атрофию мышц кисти
Симптомы чаще беспокоят в ночное время, когда человек непроизвольно сгибает руки в суставах и долго остается в таком положении во сне, а затем просыпается от онемения или боли. Первые проявления могут возникнуть внезапно, впоследствии появляются периодически и в отсутствие лечения прогрессируют.
По характеру нарушения чувствительности и распространения боли можно предположить, какой нерв подвергается компрессии:
- синдром запястного канала связан с дискомфортом в области большого, указательного, среднего пальцев, близкой к среднему половине безымянного пальца со стороны ладони
- признаки туннельного синдрома локтевого нерва включают боль и онемение в мизинце, близкой к мизинцу половине безымянного пальца как на тыльной стороне кисти, так и на ладони
- нейропатии лучевого нерва характеризуются проблемами с чувствительностью кожи 1, 2, 3, 4 пальцев со стороны тыла кисти
Кроме того, при наличии воспаления, травмы или опухоли боль и отек будут присутствовать в месте сдавления нерва. При синдроме запястного канала это ладонная поверхность запястья, при локтевом синдроме проблема находится по внутренней стороне локтевого сустава.
Как протекает синдром запястного канала
Синдром запястного канала подразделяют на первичный и вторичный. При первичном синдроме источником проблемы становится сам нерв, сдавленный связкой, а окружающие его ткани имеют нормальную структуру. Вторичный синдром наблюдается при патологии связок, сухожилий, мышц, сустава и костей вокруг нерва 一при воспалительных заболеваниях, травмах, кистах.
Ущемление срединного нерва в запястном канале при отсутствии лечения прогрессирует:
- поначалу возникают периодические парестезии 一 нарушения чувствительности по типу ползания мурашек, онемение и жжение, сила мышц кисти остается нормальной
- вскоре чувствительные нарушения становятся постоянными, присоединяется небольшая слабость в кисти
- в дальнейшем чувствительность кожи теряется, возникает видимая и ощутимая атрофия мышц возвышения большого пальца, слабость кисти
Предотвратить прогрессирование заболевания и избежать оперативного вмешательства обычно несложно при своевременном консервативном лечении. Запишитесь на консультацию в Клинику Ткачева, чтобы узнать больше о возможностях терапии туннельного синдрома.
Диагностика
В диагностике туннельных синдромов важную роль играет консультация пациента врачом-неврологом. Специалист подробно собирает анамнез, уточняет жалобы, а также оценивает мышечную силу в кисти и кожную чувствительность. При подозрении на туннельный синдром врач проводит функциональные тесты, например:
- пробу Тинеля: постукивает молоточком по запястью в области прохождения срединного нерва. При синдроме запястного канала это часто вызывает появление боли и покалывания в пальцах
- пробу Фалена: пациент сгибает запястья, прижав тыльные стороны кистей друг к другу, и удерживает руки в таком положении. Положительная проба регистрируется при появлении онемения и жжения в пальцах
Кроме того, врач может назначить дополнительные обследования:
- электронейромиографию для оценки проводимости по нервам руки
- рентгенографию сустава, в проекции которого подозревается сдавление нерва, что позволит выявить признаки артрита, перелом
- ультразвуковое исследование нерва для оценки его структуры в месте предполагаемого сдавления
- магнитно-резонансную томографию для точного выявления структуры, сдавливающей нерв
Туннельный синдром кисти руки: симптомы и лечение
Лечение туннельных синдромов зависит от ряда факторов:
- выраженности симптомов
- длительности существования проявлений
- точной локализации места компрессии
- причины сдавления нерва
В 90% случаев назначается консервативное лечение. Эффект развивается обычно через 2-3 месяца, поэтому не стоит волноваться, если терапия не помогла в первые недели 一 это не всегда говорит о необходимости хирургического вмешательства.
В консервативном лечении туннельного синдрома используют:
- коррекцию позы и биомеханики 一 это важный компонент терапии, особенно при первичных поражениях у пациентов, чья работа связана с повторяющимися движениями кисти или удержанием ее в одном положении
- ношение ортеза 一 это эластичное приспособление, которое надевается на сустав, в проекции которого сдавливается нерв. Ортез назначается на ночь, чтобы избежать неконтролируемого сгибания конечности во сне
- медикаментозное лечение: нестероидные противовоспалительные препараты могут потребоваться для облегчения боли. В некоторых случаях применяют глюкокортикоиды в виде таблеток или инъекций для снятия отёка нерва. При сильной боли и отёке в области сустава также используется местное лечение. Хорошим эффектом отличается гель Ткачева Епифанова с натуральными компонентами в составе

- специальные упражнения 一 применяются после стихания боли. Они улучшают подвижность руки в суставах, предотвращают атрофию мышц кисти
- физиотерапию 一 для снятия отека и воспаления нерва, а также ускорения его восстановления может назначаться лазерная или магнитотерапия
Оперативное вмешательство требуется, если развивается двигательная дисфункция, прогрессирует онемение и атрофия мышц, а также при вторичном синдроме запястного канала для устранения причины компрессии.
Профилактика
Профилактические меры направлены как на поддержание здоровья периферических нервов в целом, так и на нормализацию биомеханики суставов. Общие меры включают в себя:
- контроль уровня сахара в крови
- регулярную физическую активность
- контроль функции щитовидной железы
- поддержание оптимальной массы тела
К локальным мерам относится следующее:
- правильное положение руки при работе за компьютером: локти на том же уровне, что и кисти, запястья расслаблены. Лучше приобрести эргономичную клавиатуру и мышь, а также отказаться от работы сидя в кровати или на диване
- регулярные перерывы при всех видах работы, в которых участвуют кисти: каждые 15-30 минут встряхивать, массировать, делать легкую гимнастику для кистей
- лечебная физкультура: упражнения на укрепление мышц предплечья и кисти, такие как сжимание эспандера, вращение в суставах, сгибание-разгибание кистей
- избегание переохлаждений: ношение перчаток в холодную погоду
- достаточная продолжительность отдыха: если ваша работа связана с движениями кисти, постарайтесь ограничить домашние дела, нагружающие кисть
Получить более конкретные рекомендации и обсудить свой риск развития туннельных синдромов можно в Клинике Ткачева. Оставьте свой номер на нашем сайте, и мы расскажем вам подробности.
Литература
- Евтушенко С.К., Евтушевская А.Н., Марусиченко В.В. Туннельные невропатии. Трудности диагностики и терапии // Междунар. неврол. журн.; МНЖ. 2015. №1 (71). URL: https://cyberleninka.ru/article/n/tunnelnye-nevropatii-trudnosti-diagnostiki-i-terapii (дата обращения: 28.09.2023).
- Голубев В.Л., Меркулова Д.М., Орлова О.Р., Данилов А.Б. Туннельные синдромы руки. РМЖ. 2009;7.
- Joshi A, Patel K, Mohamed A, Oak S, Zhang MH, Hsiung H, Zhang A, Patel UK. Carpal Tunnel Syndrome: Pathophysiology and Comprehensive Guidelines for Clinical Evaluation and Treatment. Cureus. 2022 Jul 20;14(7):e27053. doi: 10.7759/cureus.27053. PMID: 36000134; PMCID: PMC9389835.
- Urits I, Gress K, Charipova K, Orhurhu V, Kaye AD, Viswanath O. Recent Advances in the Understanding and Management of Carpal Tunnel Syndrome: a Comprehensive Review. Curr Pain Headache Rep. 2019 Aug 1;23(10):70. doi: 10.1007/s11916-019-0811-z. PMID: 31372847.
В статье рассказывается:
Туннельный синдром — это состояние, при котором нервы в руке или запястье подвергаются давлению или сжатию, что может вызывать различные симптомы, такие как онемение, слабость, боль и паралич. Название «туннельный» связано с тем, что это состояние обычно связано с сдавливанием нервов в узком канале запястья, называемом синдромом карпального туннеля.
Туннельный синдром может быть вызван различными факторами, включая повторяющиеся движения рук или запястья (например, при работе за компьютером или выполнении монотонных задач), травмами, артритом или другими медицинскими состояниями. Лечение туннельного синдрома может включать наблюдение, консервативные методы или хирургическое вмешательство.
Важно обратиться к врачу, если у вас есть подозрение на туннельный синдром или появление соответствующих симптомов. Только медицинский специалист может провести диагностику и рекомендовать оптимальное лечение в каждом конкретном случае.
В статье рассказывается:
- Суть туннельного синдрома
- Виды и классификация туннельного синдрома
- Причины и факторы развития туннельного синдрома
- Симптомы и диагностика туннельного синдрома
- Подходы к лечению туннельного синдрома
- Возможные осложнения при туннельном синдроме
- Упражнения при туннельном синдроме
- Профилактика туннельного синдрома
-
Пройди тест и узнай, какая сфера тебе подходит:
айти, дизайн или маркетинг.Бесплатно от Geekbrains
Суть туннельного синдрома
Туннельный синдром – это комплексное заболевание, состоящее из нескольких симптомов, проявляющихся как реакция на оказанное давление срединного нерва, расположенного в запястном канале. Когда происходит такое давление, человек испытывает не только дискомфорт, который проявляется онемением и слабостью. Характерно также наличие болезненных ощущений.

Срединный нерв проходит через запястный канал. Он узкий, имеет поперечную связку. Последняя называется медиками карпальной. Именно из-за наличия такой связки состояние получило еще одно наименование — синдром карпального канала.
В карпальном канале находятся сухожилия и нервы, а также несколько двигательных ветвей, за счет которых первые три пальца имеют чувствительность. Движение первого пальца кисти регулируется двигательными ветвями.
Топ-30 самых востребованных и высокооплачиваемых профессий 2023
Поможет разобраться в актуальной ситуации на рынке труда
Подборка 50+ бесплатных нейросетей для упрощения работы и увеличения заработка
Только проверенные нейросети с доступом из России и свободным использованием
ТОП-100 площадок для поиска работы от GeekBrains
Список проверенных ресурсов реальных вакансий с доходом от 210 000 ₽
Уже скачали 34398
Если с силой надавить на нерв, человек будет испытывать неприятные ощущения. Ему будет больно, возможно, кисть руки немного онемеет, ослабнет. Не исключено, что движения рук станут ограниченными.
Виды и классификация туннельного синдрома
Туннельный синдром имеют свою классификацию. Вид заболевания определяется на основании степени поражения нервных окончаний, на нейропатии черепных нервов, плечевого пояса и верхних конечностей, нейропатии тазового пояса и нижних конечностей.
- Карпальный синдром имеет еще одно название. Он именуется еще и запястным туннельным синдромом. Эта форма компрессионно-ишемической невропатии распространена больше остальных. Его развитие обуславливается сдавливанием срединного нерва в области прохождения через запястный канал под поперечной связкой запястья. Последняя – удерживатель сухожилий сгибателей пальцев.
- Кубитальный синдром также называется локтевым туннельным синдромом. Развитие заболевания происходит в связи с компрессией локтевого нерва на уровне локтевого сустава.
- Фибулярный синдром. Этот вид туннельного синдрома означает невропатию малоберцового нерва, которая возникает как следствие его сдавливания на уровне коленного сустава, то есть в области головки малоберцовой кости.
- Тарзальный синдром указывает на наличие невропатии нижней конечности. Заболевание прогрессирует вследствие оказанного давления на большеберцовый нерв. Больной имеет болезненные ощущения в области голеностопного сустава. Боль характерна для внутренней стороны стопы.
- Краниальный синдром. Пораженными при данном заболевании оказываются следующие нервы: глазодвигательный, тройничный, лицевой.

Международная классификация болезней 10-го пересмотра классифицирует туннельный синдром по следующим кодам:
- G50 — Поражения тройничного нерва.
- G51 — Поражения лицевого нерва.
- G52 — Поражения других черепных нервов.
- G56 — Мононевропатии верхней конечности.
- G57 — Мононевропатии нижней конечности.
- G58 — Другие мононевропатии.
Туннельный синдром может развиваться в течение разных сроков. На основании этого показателя они классифицируются на острые (срок развития – от нескольких дней до 4 недель), подострые (срок развития – несколько недель), хронические и рецидивирующие (срок развития – от нескольких месяцев до нескольких лет).
Причины и факторы развития туннельного синдрома
Возникновение туннельного синдрома может быть вызвано любым действием, приводящим к передавливанию или повреждению срединного нерва. Кроме того, спровоцировать болезнь может уменьшение размеров запястного канала. Чаще всего она появляется из-за травм, которые влекут за собой такие повреждения рук, как вывихи, переломы, ушибы. Есть ряд факторов, которые также способствуют возникновению заболевания:
- Период беременности. Это можно объяснить тем, что в организме беременной женщины происходит много изменений. Накапливание в нем жидкости также может спровоцировать развитие туннельного синдрома.
- Резкий набор веса.
- Сильная отечность в организме.
- Сахарный диабет.
- Гормональный сбой, вызванный беременностью, грудным вскармливанием и менопаузой.
- Недостаточное движение.
- Регулярная деятельность, связанная с подниманием больших весов.
- Постоянное повторение одних и тех же утомительных действий руками.
- Недостаточный отдых от работы.
- Длительные вибрации во время перемещения на транспорте.
- Подвешенное состояние кисти на протяжении длительного периода.
Также среди причин, которые могут спровоцировать возникновение туннельного синдрома, стоит выделить нерациональное питание, нехватку витаминов, злоупотребление спиртными напитками, вредные привычки, в том числе курение и наркомания, некоторые инфекционные заболевания. Кроме того, туннельный синдром может возникнуть из-за генетической предрасположенности.

Чаще всего от туннельного синдрома страдают те, кто имеет регулярную нагрузку на кисти рук, выполняет руками одинаковые, утомляющие действия. Ниже перечислим, кто относится к группе риска:
- Музыканты. Как правило, это гитаристы и скрипачи.
- Офисные сотрудники, которые много времени проводят за компьютером, печатая на клавиатуре или длительное время пользуясь мышью.
- Маляры и штукатурщики.
- Сурдопереводчики, парикмахеры и художники. То есть те, чья работа требует активного движения кистями рук.
- Те, кто регулярно подвергается большим физическим нагрузкам: грузчики, пауэрлифтеры.
- Люди, которые имеют хобби, связанное с ручной работой: вязание, скрапбукинг, вышивка, плетение бисером.
- Спортсмены, выступающие в командных видах спорта: волейболисты, баскетболисты, теннисисты.
- Те, кто имеют хронические заболевания, влекущие за собой поражение костных тканей, сосудов и нервов.
- Пациенты онкологических отделений, а также страдающие аутоиммунными заболеваниями.
Симптомы и диагностика туннельного синдрома
Туннельный синдром имеет следующие симптомы:
- Ощущение онемения в пальцах рук. Чаще всего поражение касается только одной кисти. Развитие заболевания происходит постепенно. Как правило, патология возникает в той руке, которая больше используется для выполнения того или иного вида деятельности. Обычно у правшей это правая рука, у левшей – левая. Двухсторонний процесс развития патологии тоже вероятен, нередко это происходит в период вынашивания ребенка или если пациент имеет эндокринные заболевания.
Читайте также!
Как научиться быстро печатать: правила и лучшие тренажеры
- Парестезии. Это явление характеризуется как ощущение покалывания. Также ему присуща утрата чувствительности в пальцах рук. Как правило, это происходит в утреннее время, спустя пару часов нормальное состояние возвращается. По мере прогрессирования заболевания, ощущения становятся стабильнее, повторяются все чаще. В результате руки слабеют, теряется ловкость. Выполняя различные действия, человеку вынужден менять руки, больше времени тратить на отдых. Особенный дискомфорт возникает при необходимости создать статическое напряжение конечностей.
- Боль. Пациенты нередко чувствуют жжение и покалывание в пораженной руке. Чтобы снять болевой синдром, приходится опускать конечность вниз и встряхивать ее, таким образом восстанавливается кровоток. Часто он возникает во время сна или при выполнении монотонных действий. Болевые ощущения характерны для всей руки, а не только для определенных суставов. Это может вызывать серьезные трудности у врачей при постановке диагноза. Болевой синдром, возникающий в дневное время, может серьезно нарушить работоспособность.
- Потеря ловкости и силы. Такой симптом возникает, если игнорировать необходимость лечения. Могут возникнуть трудности с удерживанием в руках различных предметов, особенно если они имеют небольшие размеры. Кроме того, выполнять действия, требующие мелкой моторики, тоже становится непросто.
- Снижение чувствительности. Пациенту, заболевание которого прогрессирует, тяжело отличать теплое от холодного, он слабо реагирует на прикосновения, может не почувствовать даже укол. Рука периодически немеет, ощущается жжение.
- Атрофия мышц. Этот симптом характеризует запущенную стадию туннельного синдрома. Мышечные волокна изменяют свои размеры, они уменьшаются. Когда болезнь прогрессирует, кисть руки может деформироваться, визуально она становится похожей на лапу обезьяны.
- Изменение цвета кожи. Так как при туннельном синдроме нарушается иннервация кисти, питание клеток кожных покровов также ухудшается. В связи с этим цвет кожи меняется на более светлый, проявляется пигментация.
Точный диагноз ставится неврологом. Для его постановки необходимо провести ряд тестов. Кроме того, врач нередко прибегает к использованию лабораторных и инструментальных методов обследования.
Для уточнения диагноза проводятся следующие тесты:
- Тест Тинеля. Невролог постукивает по самому узкому месту запястного канала. Для туннельного синдрома характерно возникновение неприятных ощущений.
- Тест Фалена. Пациент сжимает кисть руки максимально сильно. Симптомы заболевания в данном случае – ощущение покалываний и боли.
- Манжеточный тест. Врач устанавливает на предплечье пациента манжету от тонометра и накачивает ее воздухом. Ощущение онемения и покалывания указывает на вероятность развития туннельного синдрома.
- Тест поднятых рук. Пациент поднимает обе руки вверх на одну минуту. При положительной пробе неприятные ощущения будут проявляться уже через 30-40 секунд.
Прежде чем обратиться к неврологу, вышеприведенные тесты можно выполнить в домашних условиях. Если хоть один из них окажется положительным, оттягивать визит к врачу не стоит.

Кроме тестов, невролог назначит пациенту следующие исследования:
- Электронейромиографию.
- Рентген.
- МРТ.
- Ультразвуковую диагностику.
Чтобы уточнить причины заболевания, необходимо пройти лабораторные исследования:
- Биохимический анализ крови.
- Анализ на сахар.
- Анализ на тиреотропные гормоны.
- Клинические анализы.
- Анализ крови на ревматоидный фактор, С-реактивный белок, антистрептолизин-О.
- Анализ крови на циркулирующие иммунные комплексы.
- Анализ крови на антистрептокиназу.
Только до 9.06
Скачай подборку материалов, чтобы гарантированно найти работу в IT за 14 дней
Список документов:
ТОП-100 площадок для поиска работы от GeekBrains
20 профессий 2023 года, с доходом от 150 000 рублей
Чек-лист «Как успешно пройти собеседование»
Чтобы получить файл, укажите e-mail:
Введите e-mail, чтобы получить доступ к документам
Подтвердите, что вы не робот,
указав номер телефона:
Введите телефон, чтобы получить доступ к документам
Уже скачали 52300
Подходы к лечению туннельного синдрома
Как правило, пациенты приходят к неврологу после нескольких случаев проявления заболевания. Первоначально они не придают особенного значения болевым ощущениям и снимают их при помощи обезболивающих препаратов. Когда справиться самостоятельно уже не получается, больной обращается к врачу. Лечение туннельного синдрома будет иметь положительный эффект, когда специалист установит причину и поймет механизмы возникновения компрессии.
Работа специалиста с пациентом базируется на следующих принципах:
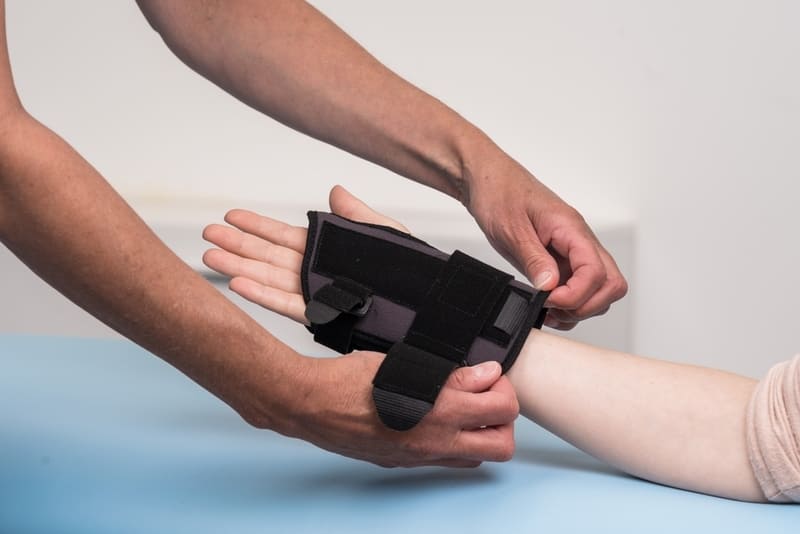
Иммобилизация. Прекращение работы патогенного фактора
Изначально необходимо остановить физическое воздействие на пораженную область. Следовательно, нужно добиться ее иммобилизации. Сегодня в России для лечения туннельного синдрома активно применяются такие приспособления, как ортезы, бандажи, лангеты. Они способны обездвижить поврежденную область. За счет удобства их использования социальная активность пациента полностью сохраняется.
За границей специалисты успешно применяют шинирование. Считается, что эффект можно сопоставить с гормональной терапией и операцией в рамках лечения туннельного синдрома. В России шинирование тоже уже используется, но пока оно получило свое распространение только в травматологии.
Изменение привычного локомоторного стереотипа и образа жизни
Туннельный синдром может возникнуть в результате нарушения эргономики. Это случается, если человек часто находится в неудобном положении, принимает неправильные позы. Чтобы исправить ситуацию, необходимо выполнять специальные упражнения.
На приеме невролог проконсультирует, как правильно организовать рабочее место. Чтобы купировать болевые ощущения, а также избежать рецидивов, пациенту рекомендуют носить ортезы и лангеты, работа которых строится по принципу шинирования. Если ситуация слишком запущена, не исключено, что придется изменить род деятельности.
Врачи обучают пациентов, как правильно выполнять специальные упражнения. Важно: лечебная физкультура должна стать неотъемлемой частью жизни больного.
Проведение терапии, купирующей болевые ощущения
Терапия включает в себя такие физические воздействия, как прикладывание холода или тепла. Если заболевание находится в начальной стадии, холодные или горячие компрессы помогут снизить болевые ощущения. Как правило, к таким методам больной прибегает самостоятельно, делая это в домашних условиях, и лишь когда они перестают помогать, обращается к профильному специалисту. Ниже рассмотрим, какую терапию назначает врач.
Читайте также!
15 советов как поменять свою жизнь
- Противовоспалительная терапия
Врач назначает прием НПВП, противоболевой и противовоспалительный эффект которых выражен наиболее сильно. К ним относятся такие препараты, как Диклофенак и Ибупрофен. Курс не должен быть слишком длительным, так как имеется риск возникновения желудочно-кишечных и сердечно-сосудистых осложнений.
Поэтому есть смысл назначать невысокие дозировки опиоидного анальгетика трамадола и самого безопасного анальгетика/антипиретика парацетамола комплексно. В таком случае риск возникновения побочных эффектов будет значительно снижен.
- Воздействие на нейропатический компонент боли
Вышеприведенная терапия далеко не всегда имеет необходимый эффект. Часто, когда прием обезболивающих препаратов перестает играть свою роль в купировании боли, пациент приходит к врачу. Такое поведение лекарственных средств можно объяснить тем, что боль формируется не только ноцицептивным, а еще и нейропатическим механизмом.
Когда нейропатические изменения имеют место быть, невролог назначает прием компонентов, которые купируют именно нейропатические болевые ощущения: антиконвульсантов (прегабалин, габапентин), антидепрессантов (венлафаксин, дулоксетин), пластины с 5 % с лидокаином. Крайне важно, чтобы препарат был подобран именно профильным специалистом.
При выборе лекарственных средств должны приниматься во внимание клинические проявления, а также особенности организма пациента. Последние дают возможность понять, какие побочные явления могут возникнуть. Врач должен рассказать больному о том, что препараты, направленные на избавление от нейропатических болей, имеют накопительный эффект, поэтому облегчения от первой принятой таблетки ждать не стоит.
- Инъекции анестетика + гормональная терапия
Эффективность совмещения таких лекарственных препаратов, как новокаин, который вводится пациенту блокадой, и гормональный гидрокортизон, инъекция которого делается в область ущемления, доказана клиническими исследованиями.
Дозировки средств расписаны в специальных руководствах для неврологов. К такой терапии врачи обращаются в том случае, если вышеперечисленные способы не оказывают должного эффекта в рамках лечения туннельного синдрома, а также если стадия заболевания уже запущена, а пациент испытывает сильные боли.
- Другие методы купирования боли
Неврологи применяют для обезболивания препарат мелоксикам в комплексе с гидрокортизоном. Его эффективность подтверждена. Назначается в виде инъекций в область туннеля.
Лечение симптомов
Больным назначают прием противоотечных лекарственных средств. Врач выписывает такие препараты, как антиоксиданты, миорелаксанты, а также те, которые улучшающие трофику и функционирование нерва (ипидакрин, витаминные комплексы и пр.).
Хирургическое вмешательство
Хирургическое вмешательство – это крайняя мера в лечении туннельного синдрома кистей и пальцев. К ней прибегают, если другие методы не имеют эффекта. В рамках операции нерв реконструируется, его освобождают от действующего давления.
Важно, что после проведенной операции, пациенту необходимо придерживаться определенного образа жизни. Только так получится полностью излечиться от туннельного синдрома. Нужно изменить локомоторные принципы, использовать приспособления, которые защитят пациента от нагрузки при туннельном синдроме, а также выполнять комплекс упражнений, рекомендованных врачом.
Возможные осложнения при туннельном синдроме
Туннельный синдром запястья – заболевание непростое. Больные могут столкнуться с осложнениями, которые выражаются в необратимом поражении срединного нерва. Вследствие этого могут проявиться расстройства чувствительности, которые обретут стойкий характер, кисти рук ослабнут.
Срединный нерв связывает мышцы возвышения большого пальца и первые две червеобразные мышцы с центральной нервной системой. Из-за этого повреждение нерва может привести к нарушению функций этих мышц.
Могут возникнуть трудности с такими действиями, как сгибание, отведение, возможно, пациенту будет непросто прижимать подушечки пальцев друг к другу. Кроме того, поражение срединного нерва препятствует сгибанию указательного и среднего пальцев. Не исключено развитие гипертрофии перечисленных выше мышц.

Многие пациенты чувствуют сильную боль в области кисти и запястья, которая носит хронический характер. Купировать болевой синдром очень сложно.
Чтобы таких осложнений не возникло, рекомендуется обращаться к врачу при появлении первых симптомов туннельного синдрома руки. Так, специалист сможет быстрее установить диагноз и назначить эффективную терапию.
Упражнения при туннельном синдроме
Туннельный синдром возникает из-за сдавливания срединного нерва, что вызывает болезненные ощущения не только в кисти, но и вплоть до локтевого сустава.
Облегчить состояние пациента и уменьшить давление можно. Для этого необходимо выполнять специальные упражнения.
Если вы во время зарядки чувствуете дискомфорт, похожий на растяжение мышц, не пугайтесь. В этом нет ничего страшного. Самое главное остановиться, если это ощущение перерастет в сильную боль.
Перед началом работы руку необходимо разогреть. Для этого приложите к ней тепло на 15 минут. Когда упражнения будут выполнены, приложите холод на 20 минут. Так вы сможете избежать развития воспалительного процесса.
Разгибание запястья
Упражнение необходимо выполнять для растягивания мышц внутренней части предплечья.
Одну руку следует вытянуть вперед на высоту плеча. Важно, чтобы локоть при этом не блокировался. Затем сгибайте запястье, направив наружную сторону кисти на себя. Визуально это напоминает сигнал «СТОП». Свободной рукой тяните кисть на себя, пока не почувствуете натяжение во внутренней части предплечья. Задержитесь на 15 секунд. Полный цикл приведенных движений необходимо выполнить 5 раз.
Те же манипуляции произведите и со второй рукой. Врачи рекомендуют выполнять упражнение ежедневно, по 4 раза в сутки.

Сгибание запястья
Упражнение необходимо выполнять для растягивания мышц внешней части предплечья.
Одну руку следует вытянуть вперед на высоту плеча. Ладонь направляется вниз, запястье сгибается так, что пальцы направляются в пол. Второй рукой тяните первую по направлению к себе до тех пор, пока не почувствуете растяжение плечевого сустава, оно должно причинять несильную боль. Задержитесь в этом положении на 15 секунд. Повторите все манипуляции 5 раз, затем сделайте все то же со второй рукой.
Скольжение срединного нерва
Скольжение срединного нерва — упражнение на растяжку, которое способствует улучшению подвижности сдавленного нервного окончания.
- Для начала необходимо сжать ладонь в кулак.
- В таком положении постарайтесь развести пальцы и вытянуть их. Большой палец должен остаться в том же положении, он прижат к кисти. Далее руку следует согнуть по направлению к предплечью, а большой палец разжать и вытянуть в сторону.
- Второй рукой окажите давление на большой палец, растягивая его.
В каждом из перечисленных выше положений нужно задержаться на несколько секунд. Когда сделаете все, повторите упражнение с другой рукой.
Этот комплекс можно выполнять до 15 раз в день 6-7 дней в неделю.
Скольжение сухожилия
Скольжение сухожилия способствует комфортному растяжению сухожилия запястья. Его можно выполнять одновременно двумя руками или делать это по отдельности:
- Согните руку в локте таким образом, чтобы предплечье было направлено наверх.
- Пальцы должны быть разогнуты в направлении вверх.
- Сгибайте пальцы так, чтобы визуально они напоминали крючок.
- В каждом положении необходимо задержаться на 3 секунды.
Крест
Упражнение «Крест» дает возможность проработки мышц предплечья.
Плотно установите ладонь на поверхности стола. Сверху положите вторую руку в перпендикулярном положении. Попытайтесь оторвать от поверхности стола запястье и пальцы нижней руки, при этом верхней оказывайте давление. Зафиксируйте такое положение в течение 5 секунд, затем расслабьте. На каждую руку сделайте по 10 повторений.
Тренировка с мячиком
Еще одно упражнение для проработки мышц предплечий. Если у вас есть маленький резиновый мячик, прекрасно. Если нет, просто сверните пару носков.
Сожмите инструмент в одной из рук, держите в течение 5 секунд и расслабьте напряжение. На каждую руку необходимо сделать по три круга по 10 повторений.
Растяжка запястий с утяжелителем
Правильная техника выполнения поможет растянуть мышцы-сгибатели предплечья. Вес утяжелителя зависит только от вас, начните с банки горошка, к примеру. Если будете чувствовать себя комфортно, можно постепенно увеличивать отягощение.
Возьмите утяжелитель в руку, вытяните ее вперед ладонью вниз. Сгибайте запястье и разгибайте. Продолжительность одного подхода – 10 повторений. Всего нужно сделать 3 круга.
Профилактика туннельного синдрома
Есть ряд рекомендаций по профилактике туннельного синдрома:
- Делая что-либо руками, не сжимайте их слишком сильно.
- Не выворачивайте запястье.
- Во время работы и отдыха держите запястья в прямом положении.
- Следите за осанкой.
- Организуйте свое рабочее место таким образом, чтобы избегать неправильных положений.
- Во время работы уделяйте время отдыху.
- Следите за температурой рук. Находясь на холоде, надевайте перчатки.
- Следите за общим самочувствием, контролируйте результаты анализов крови.
Читайте также!
Долговременная память: виды, диагностика, развитие

Если вы много работаете за компьютером, вероятность развития туннельного синдрома есть, хотя она и не доказана медиками. Технический прогресс не стоит на месте. Специалисты разрабатывают мышки и клавиатуры так, что они снижают нагрузку на кисти рук.
Дарим скидку от 60%
на курсы от GeekBrains до 08 июня
Уже через 9 месяцев сможете устроиться на работу с доходом от 150 000 рублей
Забронировать скидку
То, что такая патология как туннельный синдром стала весьма распространенной, это ни для кого не секрет. При появлении первых ее симптомов не откладывайте визит к врачу. Квалифицированный специалист подберет грамотную схему лечения и поможет добиться стойкой ремиссии.

