Розацеа
Розацеа (розовые угри, акне розовые) – это хроническое заболевание кожи, основным признаком которого является появление стойких участков покраснения, и образование на лице гнойничков, бугорков и других высыпаний. Иногда при розацеа происходит поражение глаз.
Распространенность заболевания розацеа
Розацеа встречается у 8-10% населения во всем мире. Болезнь чаще наблюдается у женщин, но у мужчин быстрее и чаще развиваются осложнения заболевания. Розовые угри встречаются преимущественно у светлокожих людей в возрасте от 40 до 50 лет. Крайне редко розацеа поражает стариков и детей.
Причины развития розацеа
Причины данного заболевания до конца не изучены, но существует ряд теорий, согласно которым в возникновении розацеа играют определенную роль заболевания желудка и эндокринной системы, нарушения в системе иммунитета, наследственные факторы и др.
I. Внешние факторы развития розацеа. Предполагается, что употребление в пищу пряностей, а также кофе и спиртных напитков, приводит к воздействию на слизистую оболочку желудка, из-за чего рефлекторно происходит расширение сосудов на лице. Предположение о том, что розацеа развивается из-за чрезмерного употребления мяса, оказалось неверным, т.к. заболевание встречается и среди вегетарианцев. Ряд ученых выдвигали теории возникновения розацеа при употреблении кофе и напитков, содержащих кофеин (кока-кола), но проведенные опыты доказали, что покраснение на лице появляется не столько из-за употребления этих напитков, сколько из-за попадания в желудок горячей жидкости (выше 60° С). И, тем не менее, больным розацеа рекомендуют исключить острую пищу, кофе, спиртные напитки и цитрусовые из своего рациона.
II. Инфекционная теория. Поскольку при розацеа на лице появляются гнойнички, предполагается, что в развитии заболевания определенная роль принадлежит инфекционному фактору – бактериям. Эту теорию подтверждает тот факт, что при назначении антибиотиков проявления розацеа значительно уменьшаются. Но в содержимом гнойничков так и не удалось обнаружить вирус или бактерию, которые могли бы быть причиной этого заболевания.
III. Роль клещей. Появление розацеа связывают с воздействием клещей рода Демодекс. В пользу этой теории говорит обнаружение клещей при взятии материала с некоторых участков кожи, и частичный эффект при назначении лечения, направленного на уничтожение клещей. Но, в связи с тем, что личинки клещей обнаруживаются не у всех пациентов, эта теория окончательного подтверждения так и не получила. При обнаружении клещей при розацеа ставится диагноз розацеаподобный демодекоз.
IV. Наследственный фактор. Генетическая предрасположенность к развитию розацеа большинством ученых отрицается. Тем не менее, исследования, проведенные в США, показали, что у 40 % больных розацеа данное заболевание встречается и у ближайших родственников. Также в литературе описаны семейные случаи заболевания.
V. Роль заболеваний системы пищеварения. Противники данной теории отрицают возможную связь заболеваний желудка и кишечника с развитием розацеа. Но проведенные исследования показали, что у 50-90% пациентов с розацеа выявлены признаки гастрита, а у 35% — симптомы заболеваний тонкого кишечника.
VI. Теория психических нарушений. Длительное время психические нарушения считались одной из основных причин развития розацеа, однако многочисленные исследования этот факт не подтвердили. Связь психических болезней с розацеа заключается в том, что при тяжелых формах розовых угрей у пациентов могут развиться психические состояния в виде депрессий, подавленного настроения и эмоциональной неустойчивости.
Клиническая картина заболевания
Признаки розацеа крайне разнообразны. Классическое течение заболевания состоит из нескольких последовательных стадий.
- Начальная стадия розацеа (по другому – розацейный диатез, или эпизодическая эритема). Этот период характеризуется периодическим появлением покраснений в области щек, носа и средней части лба. Кроме лица, розацеа может появиться и на груди (в зоне декольте). Спровоцировать первый приступ покраснения могут следующие факторы: горячие напитки (чай, кофе); острая пряная пища; воздействие сильного ветра; перегревание или переохлаждение организма; употребление алкоголя; стрессовая ситуация; прием лекарственных препаратов; косметические средства, нанесенные на лицо; наступление менопаузы; физическое перенапряжение. Пациенты с эритематозной формой розацеа производят впечатление людей скромных, склонных к волнению, стеснительных. Приступы покраснения лица постепенно случаются всё чаще, а затем на лбу, щеках и носу появляются стойкие участки, имеющие ярко-красный цвет, который со временем становится синюшным. Это связано с поражением поверхностных вен, которые начинают просвечиваться через кожу в виде сосудистых звездочек. Кроме перечисленных симптомов также появляется отек лица, ощущение жжения и шелушение кожи.
- Стадия папуло-пустулезных проявлений. При папуло-пустулезной форме розацеа на фоне покраснения лица начинают появляться прыщи и гнойнички. Акне при розацеа существуют в течение нескольких недель, и располагаются группами. После их исчезновения рубцы, как правило, не остаются, либо они едва заметны. Отек кожи лица располагается преимущественно в области лба и на участке между бровями. На этом этапе возрастает чувствительность кожи к солнечным лучам. После длительного пребывания на солнце появляются бугорки на коже (солнечные комедоны). Жжение и покалывание кожи на этой стадии ослабевает. Постепенно гнойничковые высыпания поражают всю кожу лица, волосистую часть головы, область груди и, в редких случаях, спину. Высыпания на голове сопровождаются сильным зудом.
- Фиматоидная стадия. Если заболевание прогрессирует, на этом этапе у некоторых пациентов начинают утолщаться отдельные участки кожи, за счет чего она выглядит бугристой, напоминая апельсиновую корку. Часто происходит утолщение отдельных частей лица – ушных раковин, носа, лба. Самое частое осложнение, которое встречается преимущественно у мужчин, — утолщение носа. Такое утолщение по гречески называется рhyma, что значит шишка — соответственно, нос называют шишковидным. Шишковидный нос (или ринофима) увеличен в размере, имеет синюшную окраску с множеством кровеносных сосудов. Постепенно появляются глубокие борозды, которые разделяют нос на отдельные бугристые дольки. Реже подобные изменения появляются на других участках кожи: утолщение век, кожи подбородка, подушкообразное утолщение кожи лба, похожее на цветную капусту разрастание мочки уха. Эти симптомы розацеа практически не встречаются у женщин, что связано с возможным влиянием женских половых гормонов.
Поражение глаз при розацеа
Глаза при розацеа поражаются достаточно часто, причем у 20% пациентов заболевания глаз наступают даже раньше повреждений на коже. Наиболее часто развивается такое заболевание глаз, как блефарит. Оно характеризуется покраснением и шелушением кожи век, появлением корочек в уголках глаз. Также может развиться конъюнктивит: покраснение слизистой оболочки глаза, которое сопровождается жжением, слезотечением, болезненной реакцией на яркий свет и болью. В очень тяжелых случаях может развиться полная слепота.
Особые формы розацеа
Конглобатная розацеа. Эта форма характеризуется появлением на покрасневшей коже огромных шаровидных разрастаний — конглобатов. Такая ситуация часто возникает при приеме лекарственных средств, в состав которых входит йод или бром.
Розацеа стероидная. Развивается у лиц, которые длительное время применяют местные гормональные мази (особенно с фтором) по поводу того или иного кожного заболевания. Стероидная форма розацеа лечится очень тяжело. Молниеносная форма. Развивается преимущественно у молодых женщин. Среди факторов, которые могут вызвать эту форму розацеа, называют нервно-психические нарушения, беременность, гормональную перестройку организма в период менопаузы.
Молниеносная форма – это наиболее сложный вариант конглобатной розацеа. Развивается заболевание внезапно, быстро прогрессирует, приводя к обезображиванию лица. На фоне такой внешности у молодых женщин часто развиваются депрессивные состояния и неврозы. Лечение розацеа на лице при такой форме отличается очень низким эффектом.
Розацеа-лимфоэдема (отечная форма). Достаточно редкий вариант кожного заболевания розацеа, проявляющийся сильным отеком лица, который расположен на щеках, подбородке, в области лба, носа и глаз. Отек имеет багровую окраску, и при надавливании на нём не остается ямки, т.к. лицо отекает не за счет жидкости, а за счет разрастания подкожного слоя. Общее состояние при этой форме страдает мало, но обезображивание лица выражено сильно.
Диагностика розацеа
Эритематозная розацеа имеет достаточно характерную клиническую картину, поэтому поставить диагноз врач иногда может только по одному внешнему виду больного (особенно, если болезнь запущена, и формируется розацеа на носу). Сопутствующие заболевания пищеварительной системы и обнаружение клеща Демодекс также будут говорить в пользу заболевания.
Лечение розацеа
Поскольку факторов, провоцирующих и усугубляющих течение розацеа, достаточно много, методы лечения также разнообразны. Применение одних средств направлено в большей степени на уменьшение розацеа на лице, другие препараты и методы используются для лечения сопутствующих заболеваний нервной системы и органов пищеварения.
- Применение антибиотиков. Наиболее эффективны в лечении розацеа антибиотики из группы тетрациклинов (окситетрациклин, тетрациклина гидрохлорид, доксициклин, миноциклин). Также одним из наиболее эффективных средств от розацеа давно зарекомендовал себя такой препарат, как метронидазол (или трихопол). О механизме его действия единого мнения нет. Достоверно установлено, что метронидазол при розацеа оказывает противоотечное действие, и усиливает восстанавливающие способности слизистой оболочки кишечника и желудка. Также метронидазол эффективен в отношении большого числа бактерий и клеща Демодекс.
- Местное лечение. Используются кремы, гели и мази, продающиеся в готовом виде, а также сложные болтушки, изготавливаемые в аптеках по рецепту врача. Розацеа лечится следующими местными средствами: Скинорен гель – одно из наиболее эффективных средств лечения розацеа. Основным компонентом геля является азелаиновая кислота, которая обеспечивает противовоспалительное, противоотечное и подсушивающее действие. Наносят Скинорен гель тонким слоем после предварительного умывания и просушивания кожи лица. Так как препарат является лечебным средством, а не косметическим, эффект от его применения заметен только при регулярном использовании. Скинорен при розацеа могут использовать люди любого пола и возраста, он не противопоказан к использованию даже во время беременности и периода грудного вскармливания. Крема и гели, содержащие метронидазол (Розекс, Розамет, метрогил). При розацеа такие гели снимают воспаление, уменьшают количество гнойничковых высыпаний и частично выравнивают поверхность кожи. Гормональные мази и крема от розацеа. В последнее время применять мази, содержащие гормоны, не рекомендуется. Такие средства дают быстрый эффект, что особенно заметно, если сделать фото до и после лечения. Поэтому, в большинстве случаев, использование гормонального крема приводит к хорошим результатам. Но отмена этих средств приводит к быстрому возвращению симптомов, и даже к развитию тяжелой стероидной формы розацеа. Крема, содержащие фтор, бром или йод, использовать также не рекомендуется. Крем Ованте (содержит микрокапсулированную кристаллическую серу и большое количество растительных ингридиентов). Дает хороший косметический эффект, безопасен и может использоваться длительное время.
- При большом количестве сосудистых звездочек назначается витаминный препарат аскорутин, укрепляющий стенки сосудов.
- Противоаллергические препараты в случае сильного воспаления и зуда (супрастин, фенкарол, тавегил).
- Средства, оказывающие успокаивающее действие на нервную систему (валериана, пустырник, шалфей).
- Физиотерапивтические методы лечения. При розацеа фотолечение поможет справиться с мелкими сосудистыми звездочками, а использование лазера позовляет избавиться от более крупных сосудистых образований. Лечение розацеа лазером помогает убрать просвечивающиеся сосуды, и способствует выравниванию поверхности кожи. Эффективен также курс процедур сухим льдом или жидким азотом.
Диета при розацеа
Для пациентов с розацеа крайне важно придерживаться правильного питания. Принимать пищу лучше понемногу и регулярно. Необходимо максимально ограничить употребление любых консервированных продуктов, соли, колбасных изделий, уксуса, перца и других пряностей, любой жареной пищи, животных жиров, сладостей. Не рекомендуется употреблять такие фрукты, как апельсины, виноград, мандарины и груши. Следует забыть о спиртных напитках, крепком горячем кофе и чае. Что же можно? В вашем рационе должны присутствовать нежирные сорта мяса – вареные, тушеные или приготовленные на пару. Можно употреблять рыбу, вареные яйца, сливочное и растительное масло, картофель. Также разрешаются капуста, морковь, свекла и свежие огурцы, ягоды, яблоки и сливы, укроп и петрушка, ревень, фасоль, любые кисломолочные продукты, крупы (гречка, рис, овсянка), бездрожжевой хлеб.
При тяжелых формах заболевания врачом может быть назначено лечебное голодание в течение 5 дней:
1-й день: с утра больной в течение 30 минут выпивает 10%-й раствор сульфата магния, а затем в течение дня пьет только минеральную воду (боржоми, нарзан и др.) общим объемом 1000-1500 мл.
2-й день: выпивается до 2 л минеральной воды.
3-й день: употребляется кефир, ряженка, растительное масло, 200 г отварного картофеля, 20-25 г сливочного масла, черствый белый хлеб или сухари (200 г), несладкий чай, творог, овощной суп, яблоки, свежие огурцы.
4-й день: в дополнение к продуктам предыдущего дня можно употреблять рыбу или отварное мясо (100 г), а также крупяные изделия.
5-й день: можно включить в свой рацион любые разрешенные при розацеа овощи и ягоды.
Использование косметики при розацеа
О том, как лечить розацеа, уже было сказано. Но не менее важен правильный гигиенический и косметический уход. Зимой и осенью нужно защищать кожу лица от сильного ветра, холода, снега и дождя. Летом и весной рекомендуется оберегать кожу от попадания прямых солнечных лучей: носить шляпу с большими полями, темные очки, или использовать зонтик от солнца. Также необходимо перед выходом на улицу наносить на лицо солнцезащитный крем с SPF 15 и выше. Посещение сауны и солярия запрещено. Болезнь розацеа требует использования только мягких косметических средств. Хорошо, если в них будут содержаться экстракты грейпфрута, черники, ромашки, огурца. Вся косметика при розацеа (лосьоны, тоники, крема) не должна содержать спирта, причем выбирать лучше из тех средств, на которых есть пометка «гипоаллергенно» или «против купероза». Чтобы косметические средства обладали лечебными свойствами, а не только маскировали проявления болезни, можно добавлять в них раствор димексида. Под декоративную косметику всегда необходимо наносить защитный крем. При розацеа у мужчин рекомендуется пользоваться электробритвой. Лезвия применять можно лишь в том случае, если они очень острые. Нанесение и удаление косметических средств должно быть крайне бережным: нельзя сильно втирать крема или растирать кожу лица полотенцем после умывания.
Профилактика розацеа
Профилактика такого тяжелого заболевания, как кератит розацеа, должна основываться на устранении факторов, провоцирующих развитие заболевания. Если у вас светлая кожа, склонная к покраснениям, не подвергайте её воздействию яркого солнца, холода или ветра. Исключите из рациона острую пищу, горячий чай и кофе, а также алкогольные напитки. Старайтесь пользоваться только качественными косметическими средствами, а прием любых лекарственных препаратов должен быть назначен врачом.
Прежде всего давайте дадим определение термину розацеа. Розацеа — это хронический дерматоз, я хочу сделать акцент на слове «хронический». Почему?

Навигация по статье
- Возможно ли выйти в стойкую ремиссию?
- Как долго будет длиться ремиссия?
- Розацеа относится к врожденной проблеме или приобретенной?
- Может ли влиять образ жизни?
- Требуется ли какое-то обследование при розацеа?
- Могут ли быть одновременно диагнозы акне и розацеа?
- Помогает ли домашний уход при розацеа?
- Помогает ли крем Солантра при эритематозной форме розацеа?
- Выводы
-
Один из вопросов, который вы задаете: «Возможно ли выйти в стойкую ремиссию?» На мой взгляд, вопрос задан правильно, ведь здесь история похожа на акне… мы не можем вылечить, но мы можем ввести в ремиссию.
На мой взгляд, вопрос задан правильно, ведь здесь история похожа на акне… мы не можем вылечить, но мы можем ввести в ремиссию.
-
Как долго будет длиться ремиссия?
К счастью, у нас сейчас в дерматологии и косметологии имеется гораздо больше методов для лечения и удержания результата, чем 10-15 и более лет назад. Во-первых, на данный момент на российском рынке много космецевтических линеек, которые отлично себя показывают в уходе за такой кожей. Во-вторых, у нас больше накопленного материала по лекарственным препаратам, и наше лечение не ограничивается назначением только геля метронидазола (*со всем уважением к данному препарату). В-третьих, в косметологической практике накоплен не малый опыт работы с аппаратами, есть ряд инъекционных методик и т.д. и т.п., а еще мы обучаем нашего пациента «полезным» привычкам, что в комплексе дает отличный результат. Поэтому сейчас наш пациент может находится в ремиссии и год, и два, и три, и более лет.
-
Розацеа относится к врожденной проблеме или приобретенной?
Считается, что розацеа чаще поражает женщин в возрасте 30 – 50 лет, у которых имеется определенная генетическая предрасположенность к появлению эпизодического покраснения кожи лица. Однако, самой юной моей пациентке с розацеа – 17 лет, тенденция к омоложению дебюта заболевания наблюдается уже давно. Что может здесь запутать? Когда мы слышим, что имеется генетическая предрасположенность, то скорей всего думаем, что это заболевание появится в первые годы нашей жизни. А тут 30 лет кожа себя не проявляла, а потом в одно утро раз, и появилось покраснение, высыпания и т.п. Генетический фактор здесь играет огромную роль.
-
Может ли влиять образ жизни?
Если мы обратимся к российским клиническим рекомендациям по лечению розацеа, то увидим следующие триггеры: воздействие ультрафиолета, отсутствие использования SPF, стрессы, воздействие высоких/низких температур, употребление алкоголя, экстрактивных, тонизирующих веществ и т.п. Сюда же еще относят роль бактерии Bacillus oleronius из клеща рода Demodex, которая стимулирует воспалительные процессы в коже. Кстати, при розацеа не рекомендуется применять микроскопию (сдавать соскоб) на Demodex и делать посев содержимого воспалительных элементов.
Добавлю сюда еще информацию по поводу Helicobacter pylori, источник – Американская Ассоциация Дерматологов (AAD). Для пациента они дают следующую информацию: да, H. pylori встречается у людей, страдающих розацеа, однако они не могут доказать то, что именно она вызывает развитие этого дерматоза. Многие люди, у которых нет розацеа, инфицированы H. pylori. Какой делаем вывод? Ищем у конкретного пациента триггеры и стараемся их минимизировать.
-
Требуется ли какое-то обследование при розацеа?
Про соскоб и посев я написала, в клинических рекомендациях нет информации о том, что необходимо проводить «МРТ всей бабки», простите за сленг, но многие дерматологические заболевания любят «прогонять» на все гормоны, глисты, грибы и т.п. Максимум врач-офтальмолог при наличии поражения век для исключения офтальморозацеа, гастроэнтеролог при наличии жалоб, клиники. Гинеколог, эндокринолог – опять же при наличии жалоб, здорового человека не надо отправлять просто так.
Я понимаю, что многим эта информация может не понравится, ведь мнение, что «если с кожей что-то не в порядке, то это обязательно что-то внутри с организмом» так глубоко сидит во многих умах. Многочисленные health-коучи, нутрициологи по БАДам, интегративные врачи и т.д. рассказывают нам о несуществующих диагнозах, которые подкрепляют якобы научными статьями, которые мало имеют общего с реальной медициной/болезнями. Сложные термины, красивое описание, «решение» с использованием различных добавок, и вот уже доверие 100%.
-
Могут ли быть одновременно диагнозы акне и розацеа?
К сожалению, могут. Лично по своей практике скажу, что не так много, но у меня есть несколько пациенток, у которых наблюдается одновременно два этих дерматоза. Как я их веду? В зависимости от того, что преобладает в клинической картине, на то в первую очередь и направлена терапия. Но могу честно сказать, что здесь мне сильно помогают аппаратные методики, например, тот же неодимовый лазер, который закрывает многие проблемы и при акне, и при розацеа.
-
Помогает ли домашний уход при розацеа?
Какие аптечные есть уходы у нас на рынке? Есть успокаивающая серия Toleriane от La-Roche Posay, серия «Антиружер» от Avene, средства серии Sensibio от Bioderma и т.д. Здесь необходимо понимать, что космецевтика работает не вместо лекарственных препаратов, а вместе с ними. Кремы, сыворотки, молочко и т.п. предназначены для ухода за чувствительной кожей. Средства улучшают переносимость терапии и внешний вид кожи, поддерживает ремиссию, предупреждают развитие симптомов, но они не являются лечением. Лечение – это лекарственные препараты, как наружные формы, так и для системного приема.
Уточню кое-какой нюанс: у некоторых пациенток хоть и имеется диагноз розацеа, кожа имеет склонность к жирности, что мешает использовать вышеуказанные уходы. Почему? Потому они направлены на увлажнение кожи, жирная кожа при этом начинает «забиваться», могут появиться очаги высыпаний. В данном случае лучше совместно с врачом-дерматологом, косметологом подбирать комбинированный уход.
-
Помогает ли крем Солантра при эритематозной форме розацеа?
В основе крема Солантра находится ивермектин. При розацеа считается, что его основное действие направлено на подавление воспалительных процессов в коже за счет подавления выработки провоспалительных цитокинов и гибели клеща рода Demodex. Основное показание для этого средства: папуло-пустулезная форма розацеа, т.е. когда имеются воспалительные элементы. Лично в своей практике эритематозную форму розацеа я беру на неодимовый лазер (Fotona), потому как достаточно быстро получаю эффект побледнения лица. В качестве лекарственной терапии я даю гель на основе бримонидина, который является вазоконстриктором (вызывает сужение сосудов). У этого геля как раз показание эритематозная форма розацеа.
Я понимаю, что в статье указала наименования действующих веществ, но убедительная просьба не бежать в аптеку и не назначать себе самостоятельно эти препараты. Они должны применяться под контролем врача, препараты сложные, могут дать обострение процесса. Надеюсь на вашу, как сейчас говорят, осознанность.
Сюда же допишу, что эти препараты дают отличные результаты при одновременном их применении в сочетании с аппаратными методиками, например, в сочетании с IPL/BBL или лазерами.
В завершении этой части отвечу на еще один вопрос: какое лечение/методы самые действенные?
Мне, конечно, хотелось бы иметь таблетку или аппарат, который бы по щелчку пальцев дал бы положительный результат, но… Но у каждого пациента свой ответ на те или иные комбинации. Да, есть препараты, которые обладают высоким уровнем доказательности, есть официальные рекомендации по аппаратным методикам, но, во-первых, у конкретного пациента можем не получить такой эффект, поэтому мы идем от препаратов первой линии, к препаратам – третьей, а, во-вторых, надо понимать, что за аппаратом стоит человек, там нет кнопки «сделать хорошо». У двух разных людей один и тот же режим может дать разные результаты: у одного — хорошо, у другого — никак, но это же не значит, что методика плохая.
На остальные вопросы отвечу в следующей части.
Очный прием в К+31 Петровские Ворота
г. Москва, 1-й Колобовский переулок, д. 4
Записаться можно на очный, либо на онлайн прием.
Для этого необходимо нажать на голубую кнопку в правой нижней части экрана телефона/монитора.
Либо перейти по ссылке https://taplink.cc/dr.sukhanova
Дерматолог
Cтаж — 11 лет
Поликлиника №10
Клиника «Ближе»
«ТС клиника»
Дата публикации 11 июля 2018 г.Обновлено 13 августа 2019
Вступление
В поликлинику № 12 г. Краснодар обратилась пациентка 45 лет с жалобами на высыпания и красноту кожи лица, не проходящие полностью в течение 1,5 лет.
Жалобы
Высыпания и стойкая краснота кожи лица сопровождалась неприятными ощущениями зуда, покалывания, «горения», которые проявлялись преимущественно днём, а также во время работы.
Пациентка замечала увеличение интенсивности и количества высыпаний после приёма алкоголя, длительного пребывания на работе (работает поваром), появление неприятных ощущений, чувства жжения и покалывания кожи лица при длительном пребывании на улице.
Анамнез
Впервые высыпания и краснота лица возникли 1,5 года назад летом после отдыха на море. Самостоятельно не лечилась, к врачам не обращалась. Через месяц после выхода на работу отметила повторное появление высыпаний на коже лица, уже сопровождающееся покалыванием и жжением. Использовала наружно крем «Бепантен», улучшений не отмечала. Со слов пациентки к врачу не обращалась за неимением времени. Высыпания приобрели постоянный характер, с течением времени появилась тенденция увеличения их количества, а также интенсивности красноты кожи лица. Субъективно ощущала зуд, жжение, покалывание в области кожи щёк.
Росла и развивалась соответственно возрасту. Жилищно-бытовые условия удовлетворительные. Семейный анамнез по заболеванию Розацеа не отягощён.
Обследование
Кожный патологический процесс носит ограниченный характер, расположен на коже центральной области лица, лба, щёк, подбородка, представлен стойкой эритемой, многочисленными телеангиэктазиями, единичными папулопустулами. Комедоны отсутствуют. Субъективно: чувство жжения, «горения кожи» лица.
ОАК: лимфоциты 38 %. БАК: норма. Соскоб с кожи на Demodex folliculorum: abs. ИФА крови на АТ к Helicobacter pylory: > 1,3 ЕД/мл — положительно.
Диагноз
Розацеа, эритематозно-телеангиэктатическая форма, средней степени тяжести.
Лечение
Избегание инсоляции, перепадов температуры, посещения бань, саун и соляриев, тепловых процедур, стрессовых ситуаций, приёма острой, горячей пищи и напитков, алкоголя, ванили, агрессивных косметологических процедур (глубоких пилингов, скрабов,УЗ чисток). Внутрь: «Гинкго билоба» (аскорутин) по 1 таблетке в день в течение одного месяца; «Лактофильтрум» по 2 пакетика 3 раза в день на протяжении 14 дней (за час до еды). Наружно: крем «Солантра» 1 раз в день на чистую сухую кожу до 3-4 месяцев; гель-пенка «Setaphil dermacontrol» вечером — длительно; лосьон «Setaphil» физиологический 1-2 раза в день — длительно; спрей «Laroshe Posay Anthelios XL» SPF с 50+ — ежедневно в дневные часы перед выходом на улицу, длительно.
Динамика кожного патологического процесса через 1,5 месяца лечения положительная. Новых высыпаний пациентка не отмечала, старые регрессируют, на коже щёк и лба сохранялась эритема и многочисленные телеангиэктазии. Иногда отмечала ощущение покалывания кожи в области щёк. При явке к врачу на контроль через 3,5 месяца лечения динамика кожного патологического процесса оставалась положительной, новых высыпаний не было, старые регрессировали, остались телеангиэктазии. Субъективных ощущений пациентка не предъявила. Принято решение продолжить поддерживающую наружную терапию в виде 1% крема «Солантра» 1 раз в 3-4 дня. Ежедневное применение фотозащитного крема с SPF 50+ («Bioderma») днём.
Курс лечения ивермектином 1% (крем «Солантра») комплексно с системными ангипротекторами и наружной уходовой терапией позволил через 3,5 месяца добиться полного регресса высыпаний, неприятных ощущений и, следовательно, ремиссии «капризного» заболевания Розацеа.
Заключение
Приверженность к терапии адекватная (тандем врач-пациент): системная наружная терапия дали возможность пациентке улыбаться, видя своё отражение в зеркале. Женщина довольна результатом, терапию перенесла без осложнений. Так как Розацеа — заболевание хроническое, склонное к рецидивам, рекомендовано наблюдение в динамике: посещение дерматолога 1 раз в 2 месяца, продолжение использования рекомендованных врачом наружных средств.
Скинорен: инструкция по применению
Асанова Наталья Геннадьевна
06 июля 2023

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Асанова Наталья Геннадьевна
,
Профессия: провизор
Название вуза: Иркутский государственный медицинский университет
Специальность: фармация
Стаж работы: 30 лет
Диплом о фармацевтическом образовании: 587802
Места работы: контрольно-аналитическая лаборатория, фарминспектор аптек и ЛПУ, компания «ПРОТЕК», провизор сервиса Мегаптека
Все авторы
Содержание
- Состав
- Действующее вещество
- Гель или крем: что лучше?
- Побочные действия
- Азелик или Скинорен: что лучше?
- Скинорен или Скиноклир?
- Базирон или Скинорен?
- Краткое содержание
Угревая болезнь (акне) — хроническое заболевание, причинами которого могут быть наследственность, эндокринные болезни, гормональные сбои, прием медикаментов, болезни ЖКТ, а также нарушение микрофлоры кожи.
Пациенты часто забывают, что акне — это болезнь, и считают угри эстетическим дефектом. Занимаются самолечением или не обращают внимания на проблему. Лечить «прыщи» должен специалист с медицинским образованием. Для назначения правильной терапии нужно определить количество угревых образований, их распространенность, глубину процесса, вероятность формирования рубцов и влияние болезни на психическое состояние.
Согласно федеральным Клиническим рекомендациям по лечению акне выделяют три степени угревой болезни — легкую, среднюю, тяжелую.
Препарат Скинорен применяется в лечении угревой сыпи легкой и средней степени тяжести. Провизор рассказывает о составе, действующем веществе, формах выпуска и побочных действиях. Сравнивает Скинорен, Азелик, Базирон и Скиноклир.
Состав
Скинорен содержит в качестве активного компонента микронизированную азелаиновую кислоту. Препарат представлен в аптеках в двух лекарственных формах:
- Скинорен гель 15% выпускается в тубах 15, 30, 50 г;
- Скинорен крем 20% выпускается в тубах 30 г.
Оба средства предназначены для наружного применения. Обращаем внимание, что Скинорен гель не предназначен для умывания, а наносится на кожу, как мазь.
Действующее вещество
Активное вещество Скинорена — азелаиновая кислота — действует на основные причины появления акне и пигментных пятен:
- уменьшает ороговение кожи, кератинизацию в фолликулах сальных желез и их «закупорку»;
- снижает количество свободных жирных кислот в липидах кожи;
- подавляет рост бактерий Propionibacterium acnes и Staphylococcus epidermidis;
- оказывает противовоспалительный эффект;
- подавляет развитие аномальных меланоцитов — причины гиперпигментации.
Гель или крем: что лучше?
Скинорен крем и гель помогают от прыщей на легкой и средней стадии развития акне:
- при наличии папул — розовых и красных воспаленных прыщиков над поверхностью кожи;
- наличии пустул — прыщиков с гнойным содержимым.
В чем отличия крема и геля? Скинорен гель больше подходит для лечения пациентов с кожей, склонной к жирности и при розацеа («розовых угрях»). Скинорен крем — для лечения акне на коже, склонной к сухости и от от пигментных пятен, в том числе от постакне.
Скинорен и беременность
Применение Скинорена во время беременности возможно, но только после консультации с врачом. Специалист оценивает все риски и может назначить препарат, если предполагаемая польза для матери превышает потенциальную опасность для плода.
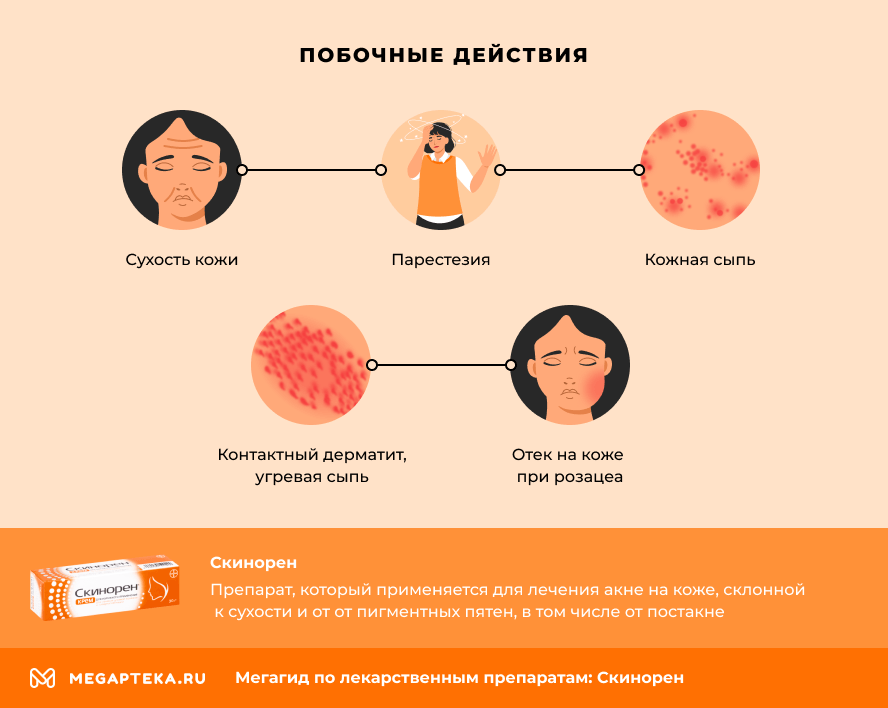
Побочные действия
Самыми частыми побочными эффектами (на основе клинических исследований и пострегистрационного наблюдения) были боль, жжение и зуд в месте нанесения.
Реже проявлялись следующие негативные реакции:
- контактный дерматит, угревая сыпь;
- сухость кожи;
- кожная сыпь;
- парестезия;
- отек на коже при розацеа.
Азелик или Скинорен: что лучше?
Азелик является аналогом Скинорена — препарат также содержит микронизированную азелаиновую кислоту и предназначен для лечения угревой сыпи. Чем же отличаются данные аналоги:
- Азелик производит компания Акрихин (Россия, Скинорен — ЛЕО Фарма А/С (Дания);
- Азелик выпускается только в виде 15% геля для наружного применения, Скинорен представлен в форме геля и крема;
- субстанция азелаиновой кислоты для производства Азелика закупается в нескольких странах — России, Индии, Германии, для Скинорена используется только немецкое сырье;
- Азелик содержит в составе эмолент сквалан, который устраняет ощущение стянутости, смягчает и увлажняет кожу;
- У Азелика есть фасовка 5 г, что удобно при небольшом количестве высыпаний, у Скинорена минимальный объем тубы 15 г;
- Азелик на 25% дешевле Скинорена;
- Азелик гель не имеет показаний к применению при гиперпигментации.
Если пациенту требуется гель с азелаиновой кислотой, то он может приобрести любой аналог. Для борьбы с пигментными пятнами и при сухой коже пациенту нужен Скинорен крем.
Скинорен или Скиноклир?
Скиноклир — еще один российский аналог Скинорена с азелаиновой кислотой. Производится компанией Атолл (Озон) в таких же лекарственных формах: крем 20% и гель 15%. На производстве Скиноклира используется индийская и российская субстанция. Цены одних и тех же форматов геля и крема ниже у препаратов Скиноклир.
Скинорен и Скиноклир взаимозаменяемы, пациент может выбрать любое средство с учетом показаний, типа кожи, личных предпочтений или ценовой доступности.
Базирон или Скинорен?
Базирон АС — гель для наружного применения, который производит швейцарская компания Галдерма СА. В состав входит антисептик бензоила пероксид с мощным антибактериальным действием. Базирон обладает похожими действиями:
- уничтожает бактерии Propionibacterium acnes и Staphylococcus epidermidis;
- размягчает пробку из кожного сала и мертвых клеток;
- уменьшает продукцию кожного сала;
- насыщает кожу кислородом.
Кроме активного противомикробного компонента, Базирон содержит вспомогательное вещество — сополимер метакриловой кислоты, который удаляет избыток кожного сала, работая как губка.
Показание у препарата только одно — угревая сыпь. Базирон гель 2,5% назначают пациентам с раздраженной, комбинированной и чувствительной кожей, гель 5% — с нормальной и жирной кожей.
Производитель Скинорена указывает, что в исследовании их средство вызывало меньше сухости, покраснения, раздражения и шелушения в сравнении с препаратом, содержащим бензоил пероксида.
Выбор препарата зависит от заболевания и тяжести течения. Чтобы подобрать оптимальное лечение, лучше проконсультироваться с врачом или специалистом в аптеке.
Краткое содержание
- Скинорен содержит в качестве активного компонента микронизированную азелаиновую кислоту.
- Скинорен оказывает многогранное действие: уменьшает ороговение кожи, кератинизацию в фолликулах сальных желез и их «закупорку»; снижает количество свободных жирных кислот в липидах кожи; подавляет рост бактерий Propionibacterium acnes и Staphylococcus epidermidis; оказывает противовоспалительный эффект; подавляет развитие аномальных меланоцитов — причины гиперпигментации.
- Скинорен гель больше подходит для лечения пациентов с кожей, склонной к жирности и при розацеа («розовых угрях»). Скинорен крем — для лечения акне на коже, склонной к сухости и от от пигментных пятен, в том числе от постакне.
- Самыми частыми побочными эффектами (на основе клинических исследований и пострегистрационного наблюдения) были боль, жжение и зуд в месте нанесения.
- Если пациенту требуется именно гель с азелаиновой кислотой, то он может приобрести Азелик или Скинорен. Для борьбы с пигментными пятнами и при сухой коже пациенту нужен Скинорен крем.
- Скинорен и Скиноклир взаимозаменяемы, пациент может выбрать любое средство с учетом показаний, типа кожи, личных предпочтений или ценовой доступности.
- Производитель Скинорена указывает, что в исследовании их средство вызывало меньше сухости, покраснения, раздражения и шелушения в сравнении с препаратом, содержащим бензоил пероксида (как Базирон).
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Описание препарата Скинорен® (крем для наружного применения, 20%) основано на официальной инструкции, утверждено компанией-производителем в 2019 году
Дата согласования: 14.08.2019
Особые отметки:
Содержание
- Фотографии упаковок
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Скинорен®
- Заказ в аптеках Москвы
Фотографии упаковок

14.08.2019
Действующее вещество
ATX
Фармакологическая группа
Состав
| Крем для наружного применения | 1 г |
| активное вещество: | |
| азелаиновая кислота | 0,2 г |
| вспомогательные вещества: бензойная кислота — 0,002 г; макрогола глицерилстеарат — 0,05 г; смесь глицерилстеарата, цетостеарилового спирта, цетилпальмитата и глицеридов жирных кислот кокосового масла — 0,07 г; цетостеарил этилкапронат — 0,03 г; пропиленгликоль — 0,125 г; глицерол 85% — 0,015 г; вода очищенная — 0,508 г |
| Гель для наружного применения | 1 г |
| активное вещество: | |
| азелаиновая кислота (микронизированная) | 0,15 г |
| вспомогательные вещества: пропиленгликоль — 0,12 г; полисорбат 80 — 0,015 г; лецитин — 0,01 г; полиакриловая кислота — 0,01 г; триглицериды — 0,01 г; натрия гидроксид — 0,002 г; динатрия эдетат — 0,001 г; бензойная кислота — 0,001 г; вода очищенная — 0,681 г |
Описание лекарственной формы
Крем: белый, непрозрачный, однородный.
Гель: непрозрачный, от белого до белого с желтоватым оттенком цвета.
Фармакологическое действие
Фармакодинамика
Азелаиновая кислота при терапии угревой сыпи нормализует нарушенные процессы кератинизации в фолликулах сальных желез, уменьшает содержание свободных жирных кислот в липидах кожи. Проявляет противомикробную активность в отношении Propionobacterium acnes и Staphylococcus epidermidis.
Противовоспалительный эффект также обусловлен уменьшением метаболизма нейтрофилов и снижением выработки ими свободнорадикальных форм кислорода.
Азелаиновая кислота оказывает зависящее от дозы и от времени подавляющее воздействие на рост и жизнеспособность аномальных меланоцитов. Молекулярные механизмы этого воздействия до конца не установлены. Имеющиеся данные позволяют предположить, что основной эффект азелаиновой кислоты в лечении мелазмы связан с угнетением синтеза ДНК и/или клеточного дыхания в аномальных меланоцитах.
Фармакокинетика
После нанесения на кожу азелаиновая кислота проникает в эпидермис и дерму, проникновение в поврежденную кожу происходит быстрее, чем в неповрежденную. После однократного наружного применения 5 г крема или геля 3,6% от общей дозы азелаиновой кислоты поступает в системный кровоток. Часть всосавшейся кислоты выводится почками в неизменном виде, часть — в виде дикарбоновых кислот (С7, С5), образующихся в результате бета-окисления.
Показания
Общие для обеих лекарственных форм:
- угревая сыпь легкой и средней степени тяжести, в т.ч. при наличии папул и пустул.
Для крема дополнительно:
- гиперпигментация типа мелазмы (например, хлоазма).
Для геля дополнительно:
- розацеа, в т.ч при наличии папул и пустул.
Противопоказания
- повышенная чувствительность к азелаиновой кислоте и другим компонентам препарата;
- детский возраст до 12 лет (угревая сыпь), до 18 лет (розацеа, гиперпигментация типа мелазмы).
С осторожностью: бронхиальная астма.
Применение при беременности и кормлении грудью
Применение препарата во время беременности и кормления грудью возможно только после согласования с врачом.
Адекватные и строго контролируемые исследования при наружном применении азелаиновой кислоты у беременных женщин не проводились. Изучение на животных не выявило неблагоприятного действия азелаиновой кислоты в отношении беременности, внутриутробного развития плода, родов или постнатального развития. Потенциальный риск для человека неизвестен. При беременности препарат Скинорен® применяют только в случае, если предполагаемая польза для матери превышает потенциальный риск для плода.
Точно неизвестно, проникает ли азелаиновая кислота в грудное молоко. Учитывая низкую системную абсорбцию азелаиновой кислоты при наружном применении, в период грудного вскармливания препарат Скинорен® применяют только в случае, если предполагаемая польза для матери превышает потенциальный риск для ребенка. При грудном вскармливании необходимо избегать нанесения препарата на область молочных желез перед кормлением, следует не допускать контакта детей с кожей, в т.ч. с кожей молочных желез, после нанесения препарата Скинорен®.
Способ применения и дозы
Крем, гель
Наружно. Перед нанесением крема или геля следует тщательно промыть кожу чистой водой и затем высушить или использовать мягкое очищающее косметическое средство. Не использовать окклюзионные повязки. После каждого нанесения крема или геля на кожу следует мыть руки.
Наносят тонким слоем на пораженные участки кожи 2 раза в день (утром и вечером), слегка втирая в кожу (2,5 см крема или геля достаточно для всей поверхности лица).
У детей от 12 до 18 лет препарат Скинорен® применяется при лечении угревой сыпи, коррекция дозы не требуется.
Крем
Эффективность и безопасность применения препарата у детей моложе 12 лет при лечении угревой сыпи не установлена. Эффективность и безопасность применения препарата у детей моложе 18 лет при лечении мелазмы не установлена.
Важно, чтобы препарат Скинорен® использовался регулярно в течение всего периода лечения. Длительность лечения индивидуальна и зависит от тяжести заболевания. Улучшение наступает, как правило, через 4 нед лечения. При необходимости при лечении угревой сыпи возможно применение препарата Скинорен® в течение нескольких месяцев. При лечении мелазмы минимальный период применения препарата Скинорен® — 3 мес. В период лечения мелазмы следует обязательно применять солнцезащитные средства с широким спектром защиты от УФ-излучения: УФА и УФВ (UVA и UVB), чтобы предотвратить обострение заболевания и/или повторную пигментацию осветленных участков кожи под воздействием солнца. Если в течение 1 мес при лечении угревой сыпи и 3 мес при лечении мелазмы улучшения не наступило или наступило обострение заболевания, то следует прекратить применение препарата Скинорен® и обратиться к врачу. В случае появления раздражения на коже следует уменьшить количество крема при каждом нанесении или сократить частоту применения крема до 1 раза в день. Возможна кратковременная отмена препарата с последующим возобновлением после исчезновения симптомов раздражения в рекомендованной дозе. Следует применять препарат только согласно тому способу применения и в тех дозах, которые указаны в инструкции. В случае необходимости следует проконсультироваться с врачом перед применением лекарственного препарата.
Гель
Эффективность и безопасность применения препарата у детей моложе 18 лет при лечении розацеа не установлена. Важно, чтобы Скинорен® использовался регулярно в течение всего периода лечения. Длительность лечения индивидуальна и зависит от тяжести заболевания. Улучшение наступает, как правило, через 4 нед лечения, при необходимости возможно применение препарата Скинорен® в течение нескольких месяцев. Если в течение 1 мес при лечении угревой сыпи и 2 мес при лечении розацеа улучшения не наступило или наступило обострение заболевания, то следует прекратить применение Скинорен® и обратиться к врачу. В случае появления раздражения на коже следует уменьшить количество геля при каждом нанесении или сократить частоту применения геля до 1 раза в день. Возможна кратковременная отмена препарата с последующим возобновлением после исчезновения симптомов раздражения в рекомендованной дозе. Применять препарат необходимо только согласно тому способу применения и в тех дозах, которые указаны в инструкции. В случае необходимости следует проконсультироваться с врачом перед применением лекарственного препарата.
Побочные действия
Реклама: ООО «РЛС-Патент», ИНН 5044031277
Крем
Наблюдаемыми в клинических исследованиях и во время пострегистрационного наблюдения наиболее частыми побочными эффектами были жжение, зуд и эритема в месте нанесения.
Со стороны иммунной системы: частота неизвестна — реакция повышенной чувствительности (в т.ч. ангионевротический отек, контактный дерматит, отек глаз, отек лица), обострение бронхиальной астмы.
Со стороны кожи и подкожных тканей: нечасто — себорея, акне (угревая сыпь), депигментация (обесцвечивание) кожи; редко — хейлит.
Общие расстройства и нарушения в месте применения: очень часто (в месте нанесения) — жжение, зуд, эритема (покраснение); часто (в месте нанесения) — десквамация (отслойка эпидермиса), боль, сухость, изменение цвета кожи, раздражение на коже; нечасто — парестезия, дерматит, дискомфорт, отек; редко (в месте нанесения) — сыпь, экзема, ощущение тепла, язвы; частота неизвестна — сыпь, крапивница.
Гель
Наблюдаемые в клинических исследованиях и во время пострегистрационного наблюдения наиболее частыми побочными эффектами были зуд, жжение и боль в месте нанесения.
Со стороны иммунной системы: частота неизвестна — реакции повышенной чувствительности (в т.ч. ангионевротический отек, отек глаз, отек лица, одышка), обострение бронхиальной астмы.
Со стороны кожи и подкожных тканей: нечасто — контактный дерматит, акне (угревая сыпь).
Общие расстройства и нарушения в месте применения: очень часто (в месте нанесения) — зуд, жжение, боль; часто (в месте нанесения) — сухость, сыпь, парестезия, отек**; редко (в месте нанесения) — эритема (покраснение), десквамация* (отслойка эпидермиса), ощущение тепла, депигментация (обесцвечивание) кожи, дискомфорт**, крапивница*; частота неизвестна — раздражение на коже, крапивница.
Если любые из указанных в инструкции побочных эффектов усугубляются или замечены любые другие побочные эффекты, не указанные в инструкции, следует сообщить об этом врачу.
*Для угревой сыпи.
**Для розацеа.
Взаимодействие
Не выявлено.
Передозировка
Не описана.
Особые указания
Крем, гель
Препарат предназначен только для наружного применения.
Необходимо избегать попадании препарата в глаза, рот и на другие слизистые оболочки. При случайном попадании в глаза или на раневые поверхности следует тщательно промыть их теплой водой. Если раздражение глаз не проходит, то следует обратиться к врачу. После каждого применения препарата следует мыть руки.
Крем
Мелазма, расположенная в эпидермисе или одновременно в эпидермисе и дерме, хорошо поддается лечению препаратом Скинорен®. Мелазма, расположенная только в дерме, нечувствительна к лечению. Для проведения дифференциальной диагностики используют лампу Вуда. Препарат Скинорен® содержит бензойную кислоту, которая может вызвать раздражение на коже, раздражение глаз и слизистых оболочек, и пропиленгликоль, который может вызвать раздражение на коже. Во время пострегистрационного наблюдения редко сообщалось об обострении у больных бронхиальной астмой при наружном применении азелаиновой кислоты.
Гель
Во время лечения препаратом Скинорен® розацеа рекомендуется отказаться от применения косметических средств с содержанием спирта, спиртовых растворов и вяжущих средств, абразивных или отшелушивающих средств (для пилинга). Препарат Скинорен® содержит бензойную кислоту, которая может вызвать раздражение на коже, раздражение глаз и слизистых оболочек и пропиленгликоль, который может вызывать раздражение на коже. Во время пострегистрационного наблюдения редко сообщалось об обострении у больных с бронхиальной астмой при наружном применении азелаиновой кислоты.
Следует внимательно прочитать инструкцию перед тем, как начать применение препарата. Сохранять инструкцию, она может понадобиться вновь. Если у пациента возникли вопросы, необходимо обратиться к врачу. ЛС, которым пациент лечится, предназначено лично ему, не следует передавать это ЛС другим лицам, поскольку оно может причинить им вред даже при наличии тех же симптомов, что и у пациента.
Влияние на способность управлять транспортными средствами, механизмами. Не влияет.
Форма выпуска
Крем для наружного применения, 20%. По 30 г в алюминиевой тубе, запечатанной мембраной, укупоренной навинчиваемым пластмассовым колпачком. Тубу помещают в картонную пачку.
Гель для наружного применения, 15%. По 5, 15, 30 или 50 г в алюминиевой, ламинированной ПЭ-тубе, запечатанной мембраной, с навинчивающейся крышкой. Тубу помещают в картонную пачку.
Производитель
Байер Хелскэр Мануфэкчуринг C.р.л., Италия, 20090 Сеграте, Милан, Италия, ул. Э. Шеринга, 21.
Владелец регистрационного удостоверения: АО «БАЙЕР», Россия.
Организация, принимающая претензии потребителей. АО «БАЙЕР», Россия. 107113, Москва, ул. 3-я Рыбинская, 18, стр. 2.
Тел.: (495) 231-12-00; факс: (495) 231-12-02.
www.bayer.ru
Условия отпуска из аптек
Без рецепта.
Условия хранения
При температуре не выше 30 °C.
Вскрытую алюминиевую тубу хранить в течение 6 мес.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Описание проверено
-
Крылов Юрий Федорович
(фармаколог, доктор медицинских наук, профессор, академик Международной академии информатизации)
Опыт работы: более 34 лет
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.
