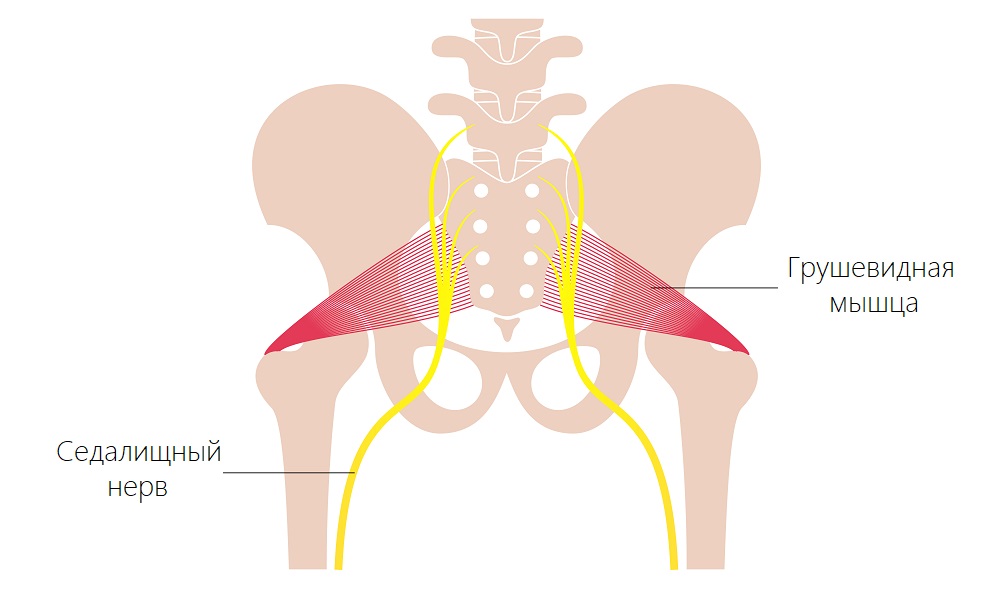
Синдром грушевидной мышцы
На вопрос отвечает:
Пак Андрей Игоревич
Невролог, мануальный терапевт, остеопат
Стаж: 7 лет
Записаться к врачу
Синдром грушевидной мышцы – это сочетание нескольких симптомов, которые проявляются при передавливании седалищного нерва. Сопровождается сильной болью в области ягодиц, задней поверхности бедра, снижением чувствительности в нижних конечностях, парезами ног. Лечение сочетает методы медикаментозной терапии, физиопроцедуры, мануальную терапию, обезболивающие лекарственные блокады.
Что такое синдром грушевидной мышцы
Патология считается наиболее распространенной туннельной невропатией, которая приводит к ишемии определенных участков седалищного нерва. Проблема наблюдается у каждого второго пациента с дискогенным радикулитом поясничного отдела.
Синдром грушевидной мышцы зачастую является вторичной патологией, которая формируется как осложнение заболеваний позвоночника, травм спины и других осложнений. Он редко связан с воспалением мышечных волокон, иногда становится последствием их тонического сокращения на фоне различных негативных процессов.
Синдром грушевидной мышцы развивается при спазмировании мышечных волокон или развитии опухоли в области поясницы, ягодиц. С болезненными проявлениями патологии сталкиваются не менее 10-12% людей старше 18 лет. При отсутствии комплексного подхода к лечению повышается риск необратимых изменений в структуре нервных окончаний, что угрожает потерей чувствительности в конечностях.
Диагностика синдрома затруднена, требует применения аппаратных методов. Подобная симптоматика характерна для ишиаса, заболеваний большого вертела берцовой кости. Пациентам требуется комплексная диагностика с применением современных аппаратных методов: магнитно-резонансной и компьютерной томографии.
Патогенез заболевания
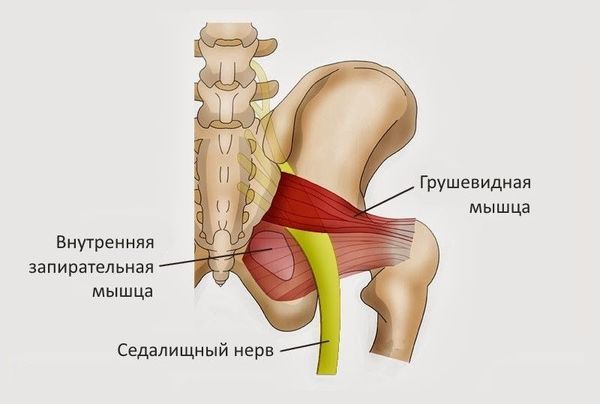
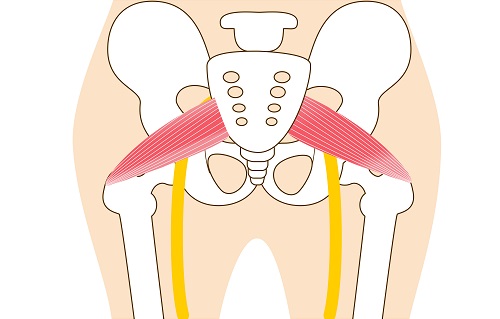
Грушевидная мышца расположена ниже поясничного отдела позвоночника. Одной стороной крепится к крестцу, более узкое окончание отходит за большой вертел бедренной кости. Большая по площади мышца выполняет важные функции: отводит бедро, участвует в процессе разгибания ноги при ходьбе и беге, физических упражнениях.
Мышца по форме напоминает треугольник. Проходит через седалищное отверстие, формирует щелевидное отверстие. Закрывает пролегающие артерии и вены, нервные окончания, отвечающие за питание и передачу импульсов к нижним конечностям.
Под воздействием негативных факторов тонус мышечных волокон грушевидной мышцы повышается. При развитии в их толще воспалительного очага образуется отек, развивается давление, провоцирующее боль, спазмы и скованность.
Гипертонус грушевидной мышцы иногда связан с травматическим поражением. Микроразрывы или воспаление становятся вторичным осложнением патологий внутренних органов и систем, негативного внешнего воздействия. При уплотнении волокон на пораженном или травмированном участке создается компрессия седалищного нерва, уменьшается подгрушевидное отверстие. Это ухудшает кровоток в ногах, нарушает иннервацию, приводит к осложнениям – парестезии, корешковому синдрому.
Основные причины заболевания
К заболеванию более предрасположены женщины, что врачи связывают с особенностями строения малого таза, анатомически более широким углом четырехглавой мышцы.
Спазмы и болевые ощущения возникают при образовании отечности клетчатки между спастически сокращенной мышцей и крестцово-остистой связкой. При контрактуре повышенное давление раздражает волокна седалищного нерва, провоцирует развитие компрессионной радикулопатии.
Условно причины поражения грушевидной мышцы делят на несколько групп:
- рефлекторные – последствия травм, лечебной инъекции в ягодицу, хронической перегрузки мышц при физических тренировках, тяжелой работе, статических позах;
- компрессионный синдром. Болезненные спазмы и повреждение мышцы возникают при осложнениях остеохондроза, ушибах поясничного отдела позвоночника, гематомах и опухолях, провоцирующих стеноз спинномозгового канала.
У большинства пациентов боли возникают при патологическом изменении грушевидной мышцы. Это естественная реакция на травму, повреждение, интоксикацию, инфицирование бактериальными и вирусными возбудителями. Проблема возникает при следующих заболеваниях и состояниях:
- выпячивание межпозвоночной грыжи;
- различные доброкачественные опухоли позвоночника;
- повреждение мышцы при переломе тазовых костей;
- миозит;
- скрытые и хронические инфекционные воспаления органов репродуктивной и мочеполовой систем;
- последствия неправильного срастания костей таза;
- метастазы;
- осложнения остеохондроза.
Синдром грушевидной мышцы может возникать у женщин как осложнение хронического цистита, растущей миомы матки, эндометриоза. У мужчин спровоцировать болезненное состояние может простатит, появление аденомы. Воспаление приводит к рефлекторным спазмам, повышенному тонусу, сдавливанию полового, седалищного, кожного нервов.
Болезненный синдром грушевидной мышцы может возникать при онкологических заболеваниях, образовании опухолей в костях нижних конечностей, крестца, тазовых органах. Проблема связана не только с активным ростом новообразований: при острой интоксикации продуктами распада повышенный тонус мышцы становится естественной реакцией.
Проблема часто встречается у пациентов с тяжелым сколиозом, с характерным укорочением одной нижней конечности, искривлением таза. Грушевидная и другие мышцы, расположенные на ягодицах и задней поверхности бедра, испытывают перенапряжение из-за неправильного распределения нагрузки при ходьбе, постоянно остаются в напряженном состоянии.
Одной из наиболее редких причин синдрома грушевидной мышцы является ампутация бедра. У таких пациентов иногда возникает импульсация, идущая от нервных окончаний позвоночника. Она рефлекторно спазмирует мышечные волокна, переводит их в перманентное спастическое состояние. Это провоцирует фантомные боли, которые сложно купировать анальгетиками.
Факторы, повышающие риск заболевания
Распространенная причина синдрома седалищного нерва – повреждение мышечных волокон после удара или инъекции. При образовании абсцесса в тканях активизируются работа рецепторов, которые активно производят простагландины. Они раздражают нервные окончания, вызывая боль и стресс. Мышечные волокна резко сокращаются, спазмируются, создавая дополнительную компрессию седалищного нерва. Подобная проблема иногда возникает у людей, имеющих сидячую работу.
Среди провоцирующих факторов, повышающих риск заболевания:
- сколиоз, кифоз, лордоз и другие виды искривления позвоночника;
- недостаток в рационе витаминов группы B, кальция, магния и других полезных веществ, необходимых для полноценной функциональности нервных окончаний;
- острый проктит, гнойные абсцессы в перианальной области;
- гормональный дисбаланс, нарушение уровня половых гормонов, эндокринные патологии;
- побочный эффект от приема некоторых лекарственных препаратов, статинов.
Синдром грушевидной мышцы в редких случаях является одним из первых симптомов рассеянного склероза. Это свидетельствует о дегенеративных процессах, демиелинизации оболочек нервных окончаний.
Среди редких факторов, которые сложно поддаются диагностике, − психосоматические и психосоциальные проблемы. Мышечные спазмы могут возникать при депрессивном состоянии, неврозах, наблюдаются у людей, употребляющих наркотики, различные психостимуляторы, алкоголь.
Классификация
В зависимости от причины заболевания синдром грушевидной мышцы классифицируется следующим образом:
- Первичный. Развивается при травматичном, асептическом или другом виде поражения непосредственно мышечных волокон. Возникает в результате разрыва, миозита, интенсивных тренировок, не связан с патологиями внутренних органов и систем человека.
- Вторичный. Становится осложнением дегенеративных заболеваний позвоночного столба, переломов, смещений позвонков, крестца. Развивается как последствие патологических изменений, импульсации нервных окончаний поясничного отдела, которые воздействуют на грушевидную мышцу.
Синдром не имеет отличий по симптоматике и клиническому течению.
Признаки заболевания
Основной симптом синдрома грушевидной мышцы – острые или ноющие боли в ягодице, которые продолжаются длительное время. Они локализуются в зоне крестца, имеют постоянный характер, значительно усиливаются при активных движениях: ходьбе, беге, подъеме по лестнице, изменении положение бедра, сидении в позе нога за ногу. Болевой синдром снижается в положении лежа на спине.
По мере развития основного заболевания усиливается компрессия седалищного нерва. У пациентов диагностируют ишиалгию – стойкое болезненное ощущение, которое распространяется по всему протяжению седалищного нерва. Она начинается на задней поверхности бедра, переходит на голень и стопу. Характерные симптомы ишиалгии при синдроме грушевидной мышцы:
- боль резкая, спазмирующая, напоминающая мучительные прострелы;
- неприятные ощущения заметно усиливаются при ходьбе, выполнении физических упражнений;
- боль нарастает после длительного нахождения в одной позе, при смене положения тела;
- на фоне болезненных ощущений снижается чувствительность, появляются покалывание, легкое жжение.
Во многих случаях пациенты отмечают снижение мышечного тонуса в голеностопе, что приводит к нарушению походки: она становится менее твердой, человек теряет устойчивость. Наблюдается сдавливание крупных кровеносных сосудов, питающих нижние конечности. Это провоцирует развитие сосудистой компрессии, синдрома перемежающейся хромоты.
Нарушение кровотока и замедление кровоснабжения уменьшают питание икроножных мышц. Это усиливает боли при ходьбе. Характерные признаки сосудистых изменений в нижних конечностях:
- кожа приобретает бледный вид, выделяются вены, капилляры;
- появляются шелушение, сильная сухость, стянутость;
- уменьшается чувствительность при пальпации;
- возникает онемение или покалывание в пальцах ног.
В тяжелых случаях развивается парез нижних конечностей. При сосудистых патологиях возникают острые боли в икроножных мышцах. Это заставляет останавливаться во время ходьбы, снижать физическую активность. При потере мышечной силы развивается синдром болтающейся ступни.
У женщин заболевание провоцирует статический гипертонус мышц тазового дна. Болезненные ощущения усиливаются во время опорожнения мочевого пузыря, кишечника, моча выходит с задержкой. Наблюдаются тянущие боли в нижней части живота.
Возможные осложнения
Сильная и постоянная боль при синдроме грушевидной мышцы приводит к нарушению режима сна, хронической бессонницы, усталости на фоне изнуряющих болевых ощущений. У пациента развиваются эмоциональная нестабильность, повышенная раздражительность. Боли при ходьбе ограничивают возможность полноценно работать, отдыхать, заниматься домашними делами.
Более опасное осложнение развивается при длительном течении основных заболеваний: межпозвоночной грыжи, компрессионных переломов позвоночника, онкологических опухолей. Запускаются необратимые процессы в структуре нервных клеток, развивается атрофия мышечных волокон. Формируется парез нижних конечностей. Это приводит к полной инвалидности.
У женщин осложнением становится диспареуния – ощущения болезненного дискомфорта в области таза и гениталий. Развиваются хронические тазовые боли, которые усиливаются во время полового акта, мочеиспускания.
Особенности диагностики
Учитывая анатомические особенности поясничного отдела, при обследовании пациента важно исключить защемление нервных окончаний при остеохондрозе, травмах позвоночника. Симптомы также напоминают ишиас, осложнения инфекционных заболеваний репродуктивной или мочеполовой системы. Лечением и диагностикой занимается невролог или вертебролог.
Перед выбором эффективных методов диагностики врач проводит несколько функциональных тестов:
- боль при пальпации наблюдается в проекции большого вертела бедренной кости, усиливается в зоне прикрепления;
- неприятные ощущения локализуются в нижней части живота в крестцово-подвздошном сочленении;
- спазм грушевидной мышцы появляется при попытке отвести бедро с одновременной ротацией внутрь;
- неприятные ощущения при пальпации в проекции крестцово-остистой связки;
- при легком поколачивании или нажатии на ягодичные мышцы возникают покалывание, легкое жжение и другие болезненные ощущения по ходу седалищного нерва;
- при тяжелой форме заболевания удар или давление приводят к сокращению грушевидной мышцы (симптом Гроссмана).
Кроме функциональных тестов, вертебрологи рекомендуют следующие методы диагностики:
- Новокаиновая проба. В грушевидную мышцу вводят новокаин. При синдроме боль проходит через 2−3 минуты.
- Электронейрография. Эффективный способ определения проводимости нервных окончаний, который позволяет предположить миопатию и другие нейропатические патологии.
- Рентген крестцово-подвздошного сочленения. Показывает патологические переломы, осложнения при срастании костей таза. Дополнительно рекомендуется рентгенография поясничного отдела для исключения нарушений в строении позвонков.
- Компьютерная томография. Это современный метод диагностики заболеваний позвоночника, крестца. С высокой точностью диагностирует злокачественные и доброкачественные опухоли, скопление воспалительного экссудата, межпозвоночные грыжи. Позволяет оценить структуру костной ткани при остеохондрозе, остеопорозе.
- Магнитно-резонансная томография. Рекомендована при подозрении на онкологические процессы, сосудистые патологии, оценивает состояние и функциональность седалищного нерва. Показывает абсцессы, нагноения, травматические повреждения волокон грушевидной мышцы.

Женщин дополнительно направляют на консультацию и обследование к гинекологу. Рекомендовано УЗИ органов репродуктивной системы, мочевого пузыря, которое показывает опухоли и скопление воспалительной жидкости.
Основные методы лечения
В большинстве случаев врачи используют консервативную терапию, направленную на купирование болевого синдрома, устранение причины синдрома грушевидной мышцы. Методы сочетаются, усиливают терапевтический эффект, подбираются индивидуально в зависимости от поставленного диагноза:
- медикаментозная терапия;
- физиотерапия;
- мануальные методики;
- лечебный массаж и физкультура;
- обезболивающие блокады;
- лечение ботоксом.
Одновременно подбирается лечение заболеваний, которые провоцируют спазмирование мышцы. При заболеваниях позвоночника, синдроме «повисшей» стопы и других осложнениях врачи могут назначить хирургическую операцию. Важно не допустить необратимых изменений, способных привести к инвалидности пациента.
Лечение болевого синдрома
На начальном этапе задача терапии – избавить от приступов сильной боли, которая ограничивает подвижность. В зависимости от первопричины, возраста и особенностей здоровья больного неврологи назначают следующие группы препаратов:
- Нестероидные противовоспалительные средства. Используются в виде мазей для наружного применения, таблеток или внутримышечных инъекций. Блокируют воспалительный процесс, при котором в мышце повышается уровень простагландинов. Это снимает раздражение, уменьшает боль, облегчает состояние. Используются препараты на основе диклофенака, кетопрофена.
- Анальгетики. Рекомендуются на начальной стадии, при травмах грушевидной мышцы. Средства на основе парацетамола снимают гипертермию, болезненные ощущения, но малоэффективны при болях высокой интенсивности.
- Опиоидные препараты. Назначаются пациентам, если боль является последствием онкологических заболеваний, метастазирования.
При психосоматических причинах синдрома рекомендована дополнительная консультация психотерапевта. Врач подбирает антидепрессанты и седативные средства, которые необходимо применять длительным курсом, сочетать с психотерапией.
Одним из методов обезболивания являются специальные пластыри. Они содержат лидокаин, новокаин и другие обезболивающие компоненты, наклеиваются на воспаленный участок в области крестца. Лечебные вещества выделяются постепенно, в небольшой дозе, легко проникают через кожу к мышечным волокнам, воздействуют непосредственно на раздраженные рецепторы.
Методика рекомендована при заболеваниях желудка (язве, эрозии), когда нестероидные противовоспалительные средства могут ухудшить самочувствие.
Обезболивающие блокады
При сильном болевом синдроме и отсутствии эффекта от нестероидных противовоспалительных препаратов врачи рекомендуют введение лекарств непосредственно в очаг воспаления. Блокада выполняется только в стационаре клиники после диагностики. Состав подбирается индивидуально, включает гормональные кортикостероиды, витамины группы B, анальгетики, лидокаин.
Гормональный компонент в составе инъекционной блокады уменьшает воспаление, воздействует на рецепторы боли. Ускоряется выведение лишней жидкости, проходит отек, сдавливающий триггерные точки, нарушающий кровоснабжение грушевидной мышцы. Методика имеет противопоказания.
Одновременно кортикостероиды дают ремиелинизирующий эффект, защищая нервные окончания при аутоиммунных патологиях, сдерживая разрушение миелиновых оболочек. Но перед инъекцией специалист оценивает состояние здоровья пациента, учитывает возможные осложнения, которые может спровоцировать введение гормонов.
Блокады можно сочетать ишемической компрессий триггерных точек, которая усиливает обезболивающий эффект. Это специальная процедура, при которой врач воздействует на грушевидную мышцу, постепенно растягивая спазмированные волокна.
Методика рекомендована при миофасциальных болях. На поверхности грушевидной мышцы появляются триггерные точки, при воздействии на которые боль усиливается, создается дополнительное давление на седалищный нерв. Способы проведения ишемической компрессии:
- введение обезболивающих препаратов непосредственно в триггерные точки к очагу воспаления;
- обработка кожного покрова гелем или спреем на основе лидокаина, который устраняет покалывание, спазмы, позволяя врачу эффективно провести лечебный массаж, физиопроцедуры или диагностику;
- рефлексотерапия, иглотерапия без применения лекарственных препаратов.
Ишемическая компрессия обязательно сочетается с другими способами обезболивания, лечения, является вспомогательной методикой.
Инъекции ботокса
Одним из современных методов купирования болевого синдрома при повреждении грушевидной мышцы является введение ботулотоксина типа А. Препараты на его основе являются качественными периферическими миорелаксантами, стимулируют активное выделение нейромедиатора ацетилхолина.
После инъекции ботокса уменьшается объем мышечных волокон, исчезает болезненная компрессия седалищного нерва. Терапевтический эффект наблюдается через несколько минут после введения препарата и сохраняется от 3 до 6 месяцев. При необходимости процедуру можно повторить после рецидива болевого синдрома.
Инъекции ботокса относятся к вспомогательной терапии, направлены на быстрое устранение болевого синдрома, предназначены для облегчения состояния. Они позволяют пациенту быстрее приступить к физиотерапии, лечебной физкультуре, лечению основного заболевания. Методика назначается только людям с хронической формой болезни, у которых применение медикаментозной терапии и обезболивания не дало желаемого результата.
Медикаментозное лечение
Выбор препаратов зависит от скорости прогрессирования основного заболевания, симптоматики. При патологических процессах в позвоночнике, межпозвоночных грыжах, инфекционном поражении нервных окончаний рекомендуют следующие препараты:
- Гормональные средства. Синтетические глюкокортикостероиды необходимы для полноценного восстановления метаболизма, оттока лишней жидкости. Они улучшают тонус капилляров, нормализуют кровоснабжение мышц и нервных корешков, обмен гликогена. Действие гормона направлено на активное выведение калия, стимулирующего раздражение рецепторов и усиливающего боль.
- Антиконвульсанты. Препараты блокируют работу натриевых каналов, которые усиливают возбуждение нейронов, запускают выработку простагландинов, накапливающихся в мышечной ткани. Они расслабляют грушевидную мышцу, одновременно снижают уровень гистамина, серотонина, окиси азота. Это уменьшает нейрогенное воспаление, проницаемость сосудистой сетки, возбудимость нервных окончаний.
- Нейропротекторы. Комбинированные препараты из группы пуриновых производных назначаются при компрессионной ишемической туннельной невропатии седалищного нерва. Он улучшают микроциркуляцию и обменные процессы, устраняют ишемию нервного окончания, сочетаются с Актовегином. Также улучшают дыхание мышечной ткани, восстанавливают системный кровоток.
- Витамины группы В. Используются в виде инъекций, дополняют основную терапию. Необходимы для полноценного питания, восстановления клеток нервной ткани. Нормализуют проводимость импульсов, что в сочетании с другими препаратами уменьшает болевой синдром.
Если синдром грушевидной мышцы является вторичным на фоне инфекционных процессов, заболеваний мочеполовой системы, врач подбирает антибиотики, противовоспалительные, противогрибковые препараты. При межпозвоночных грыжах, остеохондрозе и других заболеваниях позвоночника дополнительно назначает курс хондропротекторов, витаминно-минеральные комплексы на основе кальция и витамина Д.
Физиопроцедуры при синдроме грушевидной мышцы
Различные физиотерапевтические методы применяются на любой стадии заболевания. При остром болевом синдроме назначают следующие процедуры:
- Электрофорез. Дополнительно используются обезболивающие препараты на основе лидокаина или новокаина. Микротоки ускоряют попадание активных веществ в системный кровоток, повышают эффективность обезболивающий терапии.
- Магнитотерапия. Стимулирует стабильное кровообращение и питание седалищного нерва, мышцы, усиливает приток кислорода, витаминов, микроэлементов. Одновременно восстанавливает отток жидкости.
- Лазеротерапия. Процедура рекомендована для активизации обменных процессов на воспаленном участке. Мышечные волокна быстрее восстанавливаются после травмы, микроразрывов, абсцессов, уменьшается компрессия, болевой синдром.
При межпозвоночных грыжах, остеохондрозе, травмах костей таза пациентам назначают сероводородные и грязевые ванны, рефлексотерапию.
Для купирования болевого синдрома рекомендованы тепловые процедуры. Наиболее эффективные – аппликации с озокеритом, парафинотерапия.
Под воздействием тепла мышечные волокна расслабляются, ускоряется отток экссудата, уменьшается активность рецепторов, которые производят простагландины. Аппликация дополнительно высвобождает минералы, активные вещества, необходимые для полноценной работы нервной системы, улучшения кровотока.
Тепловые процедуры разрешены при обострении синдрома грушевидной мышцы, гематомах после инъекций, практически не имеют противопоказаний. Метод хорошо сочетается с физиотерапией, может назначаться после лечебного массажа или физических упражнений.
Тепловое воздействие на воспаленные участки может усиливать эффект от мануальной терапии. Комплекс приемов снимает тонус мышц, укрепляет сосуды, рекомендован при заболеваниях позвоночника, крестца, остеохондрозе. Облегчает состояние при грыжах, защемлении нервных корешков, устраняет спазмы.
Операции при синдроме грушевидной мышцы
Хирургическое лечение рекомендовано при осложнениях, которые вызывают межпозвоночные грыжи, гематомы, опухоли. Показаниями являются:
- высокий риск развития парезов, синдрома «повисшей» стопы;
- необратимые изменения в структуре нервной ткани;
- потеря чувствительности, онемение в нижних конечностях;
- недержание мочи;
- невозможность купировать болевой синдром медикаментозно.
Операция направлена на устранение стеноза спинномозгового канала, восстановление кровоснабжения нижних конечностей, избавление от компрессии. Метод подбирают индивидуально по результатам комплексной диагностики.
Основные виды операций на позвоночнике:
- Ламинэктомия. Рекомендована при остеохондрозе, межпозвоночных грыжах, эффективно устраняет сдавливание седалищного нерва. Операция проводится одновременно с рентгенографией, которая позволяет контролировать состояние пациента, снижает риск осложнений.
- Микродискэктомия. Малоинвазивная методика удаления межпозвоночной грыжи. Устраняет стеноз спинномозгового канала, давление на седалищный нерв, улучшает кровоснабжение позвоночника, грушевидной мышцы. Использование микрохирургических методик ускоряет заживление, снижает риск инфицирования раны и отеков.
- Эндоскопическое удаление грыжи. Проводится под общим наркозом с использованием рентгеновского оборудования и эндоскопа. Характеризуется быстрым периодом реабилитации, низким риском послеоперационных осложнений.
Реабилитационные мероприятия после хирургического вмешательства включают:
- комплекс лечебной физкультуры;
- занятия на специальных тренажерах с реабилитологом;
- массаж;
- физиотерапию.
Пациентам назначают лекарственные препараты для восстановления нервной и костной ткани, устранения отеков. Первые недели после вмешательства необходимо носить ортопедический корсет, снижающий нагрузку на поясничный отдел.
Профилактика синдрома грушевидной мышцы
Причиной заболевания чаще становятся межпозвоночная грыжа и другие заболевания позвоночника. Это связано с низким уровнем физической активности, сидячим образом жизни человека. Врачи рекомендуют:
- регулярно заниматься спортом, плаванием, ходить пешком;
- правильно и полноценно питаться, следить за балансом микроэлементов в рационе;
- своевременно лечить инфекции репродуктивной системы;
- следить за осанкой;
- при подъеме тяжестей использовать корсет.
Синдром грушевидной мышцы часто протекает с приступами обострения. Важно устранить основную причину болевого синдрома, восстановить питание поврежденного нерва, соблюдать рекомендации врачей.
Автор статьи
Пак Андрей Игоревич
Невролог, мануальный терапевт, остеопат
Стаж: 7 лет
Мануальный терапевт – это врач, осуществляющий контактное воздействие руками на мышцы и суставы, связки и органы пациента с целью восстановления их правильного положения относительно друг друга.
Записаться к врачу
Дата публикации 21 февраля 2025Обновлено 24 февраля 2025
Определение болезни. Причины заболевания
Синдром грушевидной мышцы (Piriformis syndrome) — это комплекс симптомов, в который входит боль, парестезии (покалывание, ощущение мурашек или прострела электрическим током), онемение и слабость мышц в поясничной и ягодичной областях, а также в мышцах задней поверхности ноги. Все эти симптомы появляются, если грушевидная мышца сдавливает седалищный нерв [1].

Синдром грушевидной мышцы
Распространённость синдрома грушевидной мышцы
Статистических данных по частоте этого синдрома нет, так как большинству пациентов с такой проблемой ставят диагноз «боль внизу спины» или «ишиас».
Ишиас — это собирательный термин, описывающий боль, онемение, парестезии и слабость мышц по задней поверхности ноги (в области, за которую ответственен сам седалищный нерв и его спинномозговые ветви). Такой диагноз ставят 10–40 % людей в течение всей жизни, при этом ежегодная заболеваемость составляет от 1 до 5 % населения. Мужчины и женщины страдают от ишиаса с примерно одинаковой частотой [2].
И синдром грушевидной мышцы, и ишиас — сходные патологические состояния, которые сопровождаются болью из-за повреждения седалищного нерва. Но в случае с ишиасом на седалищный нерв может влиять что угодно, а при синдроме грушевидной мышцы на него воздействует именно грушевидная мышца в том месте, где они пересекаются.
Место пересечения седалищного нерва и грушевидной мышцы
Термин «боль внизу спины» говорит сам за себя, но является довольно расплывчатым: под этот диагноз подпадает любая боль внизу спины, независимо от того, мышечная она, дискогенная (т. е. связанная с патологией межпозвонковых дисков) или центральная. Болезненные ощущения в спине могут сочетаться с онемением, парестезиями, слабостью или болью в ноге. От боли внизу спины страдают примерно 28,8 % населения в течение недели (в эту выборку входят все люди, которые испытывали боль в спине в течение какой-либо недели, независимо от её причины, частоты, длительности или интенсивности, т. е. в другом опросе состав респондентов, жалующихся на боль может измениться, но среднее их количество практически не изменится). Чаще о боли в спине сообщают женщины: в 60,9 % случаев. Среди мужчин на такой симптом жаловались 39 % респондентов [3].
Синдром грушевидной мышцы является причиной 0,3–6 % от всех случаев боли внизу спины и ишиаса. У женщин его наблюдают в 6 раз чаще, чем у мужчин [1].
Причины развития синдрома грушевидной мышцы
Спровоцировать развитие этого синдрома могут:
- анатомические особенности — как грушевидной мышцы, так и седалищного нерва;
- длительное нахождение в положении сидя — в группу риска входят офисные работники, водители и др.;
- увеличение грушевидной мышцы — такая ситуация часто встречается у спортсменов, особенно у бегунов, велосипедистов, хоккеистов и др.;
- травмы ягодичной области — острые травмы, когда прямо в грушевидной мышце образуется синяк (гематома), а также их последствия, например образование сухожильных перемычек (спаек) между травмированными мышцами или связками, которые ограничивают скольжение седалищного нерва;
- ятрогенные травмы — травмы, связанные с медицинскими вмешательствами, например при замене тазобедренного сустава.
К факторам риска относятся:
- недостаточная или нерациональная физическая нагрузка;
- женский пол;
- средний возраст (35–55 лет);
- дополнительный объём в глубоком ягодичном пространстве (аневризма нижней ягодичной артерии или опухоль) [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома грушевидной мышцы
Основной симптом, из-за которого пациент обращается к врачу, — это боль. При этом синдром грушевидной мышцы обычно сопровождается двумя разными типами боли: мышечной и нейропатической.
Мышечная боль — это боль в самой грушевидной мышце, вызванная её спазмом, растяжением или активацией триггерных точек. В основе триггерных точек лежат различные рецепторы, которые из-за микротравм, стресса и определённого психоэмоционального состояния становятся в 10 раз чувствительнее к любым воздействиям. Кроме того, вокруг триггерных точек скапливается огромное количество веществ, участвующих в стрессе и воспалении: серотонин, норадреналин, кортизол, брадикинин, фактор некроза опухоли и т. д. Эта точка ощущается как тонкий твёрдый тяж в мышце, при прощупывании которого появляется сильная боль, из-за чего пациент вздрагивает.

Триггерные точки
Мышечная боль характеризуется ноющими, тянущими ощущениями различной степени интенсивности, которые усиливаются при длительном сидении, ходьбе и беге, а также во время вставания и поворота согнутой ногой коленом кнаружи [1]. Чаще всего болезненность ощущается в области крестца (в середине), внизу поясницы (вдоль крыла таза) или в нижне-наружной части ягодицы. В редких случаях боль появляется в любой другой части ягодицы, в области боковой или задней поверхности бедра. Иногда она сочетается с онемением ягодицы.
Нейропатическая боль — это боль в самом нерве, в данном случае — в седалищном. Её описывают как жгучую, пекущую, выкручивающую, щиплющую или ноющую, а некоторые пациенты сравнивают свои ощущения с простреливанием электрическим током. Такая боль локализуется на задней поверхности бедра, голени или стопы. Она также часто сочетается со снижением чувствительности или ощущением мурашек. Все эти симптомы обычно появляются или усиливаются в положении сидя и при наклоне вперёд [1].
Кроме того, синдром грушевидной мышцы сопровождается слабостью тех мышц, чью связь с центральной нервной системой обеспечивает седалищный нерв. К ним относятся мышцы задней и внутренней поверхностей бедра, а также все мышцы голени и стопы [4]. Из-за этого человеку становится тяжело вставать, ходить и просто стоять, он начинает хромать, шаркать, шлёпать стопой и т. д.
Область тела, которую иннервирует седалищный нерв
Патогенез синдрома грушевидной мышцы
Чтобы понять, как формируется синдром грушевидной мышцы, необходимо разобраться в анатомии этой области.
Таз состоит из пары подвздошных, лобковых и седалищных костей, а также непарного крестца. У взрослого человека кости таза срастаются в единое тазовое кольцо и в норме практически не двигаются относительно друг друга. Вместе подвздошная, лобковая и седалищная кости образуют вертлужную впадину. В вертлужную впадину вставляется головка бедренной кости, формируя тазобедренный сустав. Лобковая и седалищная кости вместе образуют запирательное отверстие, затянутое очень прочной запирательной мембраной [4].

Строение таза
К костям таза крепятся связки. В контексте синдрома грушевидной мышцы интерес представляют лишь две из них — крестцово-остистая и крестцово-бугорная. Из названия ясно, что обе они крепятся к крестцу. Второй конец крестцово-остистой связки присоединяется к седалищной ости — единственному заострённому отростку седалищной кости. Вместе с крестцом, подвздошной и седалищной костями, эта связка образует большое седалищное отверстие. Крестцово-бугорная связка крепится к седалищному бугру [4].
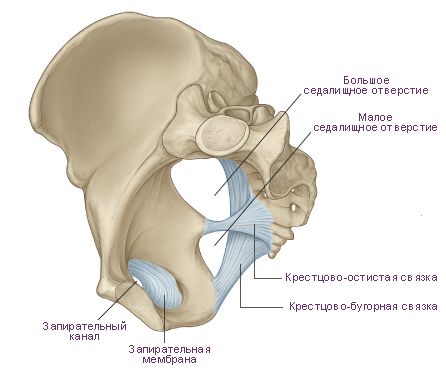
Крестцово-остистая и крестцово-бугорная связки
Среди мышц наибольший интерес представляет грушевидная мышца. Она крепится к передне-нижне-боковой части крестца, проходит через большое седалищное отверстие, разделяя его на подгрушевидное и надгрушевидное, и крепится к большому вертелу бедренной кости [4][5].
Когда тазобедренный сустав разогнут (например, в положении стоя или лёжа), грушевидная мышца вращает бедро наружу [1]. Если же тазобедренный сустав сгибается (как в положении сидя), грушевидная мышца отводит бедро вбок. Именно в момент работы грушевидной мышцы развивается или усиливается сдавление седалищного нерва. В отведении согнутого бедра вбок также участвуют близнецовые мышцы, внутренняя запирательная и квадратная мышца бедра, а группа гамстрингов (задняя группа мышц бедра) — в разгибании тазобедренного сустава [4].
Седалищный нерв — самый толстый нерв в теле человека. Он отвечает за чувствительность задней поверхности ноги, работу задней и внутренней групп мышц бедра и всех мышц голени и стопы [4]. Седалищный нерв формируется из спинномозговых нервов: первых трёх крестцовых, четвёртого и пятого поясничных. Спинномозговые нервы объединяются в области передней поверхности крестца, и уже единый седалищный нерв выходит из таза через большое запирательное отверстие, попадая в глубокое ягодичное пространство [5].

Седалищный нерв
Известно несколько вариантов взаимоотношений между седалищным нервом и грушевидной мышцей:
- Единый седалищный нерв проходит под цельной грушевидной мышцей (такой вариант строения встречается чаще всего).
- Седалищный нерв делится на 2 ветви, одна из которых всё так же проходит под грушевидной мышцей, а другая пробивает грушевидную мышцу насквозь.
- Разделённый на 2 ветви седалищный нерв проходит над и под грушевидной мышцей.
- Неразделённый седалищный нерв проходит между двумя головками удвоенной грушевидной мышцы, одна из головок которой крепится к крестцу чуть выше, а другая — чуть ниже, затем обе они присоединяются к большому вертелу бедренной кости.
- Разделены и нерв, и мышца: одна ветвь нерва проходит над головкой грушевидной мышцы, а другая — между ними.
- Единый седалищный нерв проходит над единой грушевидной мышцей [5].
Из шести вариантов отношений между грушевидной мышцей и седалищным нервом наиболее невыгодны 2, 4 и 5-й варианты, т. е. когда нерв или часть нерва находится между частями грушевидной мышцы.
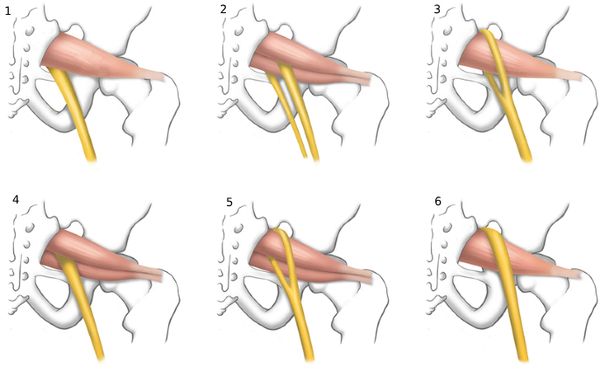
Виды взаимоотношений между седалищным нервом и грушевидной мышцей
Также важное значение имеет анатомия сухожилия грушевидной мышцы. Она имеет 3 варианта:
- Отдельное собственное сухожилие грушевидной мышцы.
- Верхняя близнецовая, внутренняя запирательная и грушевидная мышцы объединяются в общее сухожилие.
- Средняя ягодичная, внутренняя запирательная и грушевидная мышцы образуют общее сухожилие [9].
2 и 3-й анатомические варианты приводят к развитию близнецово-запирательного синдрома, когда на седалищный нерв давят запирательная и близнецовая мышцы, вызывая глубокую ягодичную боль.
Таким образом, некоторые люди оказываются в группе повышенного риска развития синдрома грушевидной мышцы из-за своих анатомических особенностей. Это также может влиять на интенсивность симптомов, так как в некоторых случаях ущемляется не целый нерв, а лишь его ветвь. Соответственно, онемение, парестезии и слабость мышц развиваются только в тех областях, к которым эта ветвь направляется, например пациента будет беспокоить мышечная боль в ягодице и дискомфорт только в колене или только в стопе.
Классификация и стадии развития синдрома грушевидной мышцы
Единой общепринятой классификации синдрома грушевидной мышцы нет. Ряд авторов клинически и анатомически выделяют синдром глубокого ягодичного пространства (синдром глубокой ягодичной боли), включая в него и синдром грушевидной мышцы [6][7]. Впервые такой термин употребили в 1999 году при описании многообразия причин, вызывающих боль в ягодице. Авторы подчёркивали, что некорректно связывать все подобные симптомы только с синдромом грушевидной мышцы, так как существует много причин их развития и каждая из них требует своего подхода [8].
Глубокое ягодичное пространство — это область объёмом, примерно, с кулак взрослого человека [6]. В нём проходят 5 мышц (грушевидная, верхняя близнецовая, запирательная, нижняя близнецовая и квадратная мышца бедра), а также 5 нервов (седалищный, половой, задний кожный нерв бедра, нервы, идущие к внутренней запирательной мышце и квадратной мышце бедра) [9].
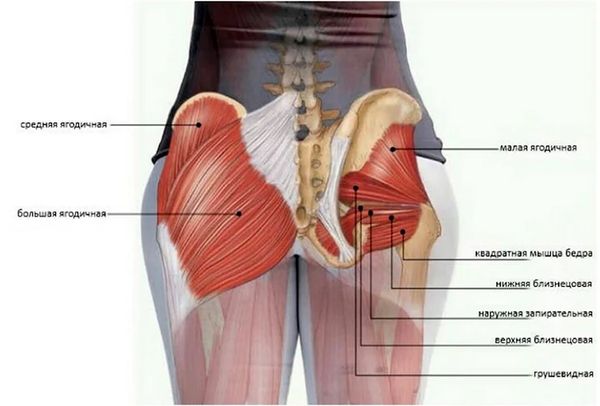
Ягодичные мышцы
Синдром глубокого ягодичного пространства включает в себя 4 основных патологии:
- Синдром грушевидной мышцы.
- Бедренно-седалищный импиджмент-синдром — сдавление седалищного нерва между седалищным бугром и малым вертелом бедренной кости, которое сопровождается болью при ходьбе (чем длиннее шаг, тем она сильнее).
- Проксимальную тендинопатию гамстрингов — повреждение одного из сухожилий гамстрингов, которое крепится к седалищному бугру. Проявляется выраженной болью в седалищном бугре, особенно по утрам и после физических нагрузок, которая распространяется на всю заднюю поверхность бедра. При этом обезболивающие препараты не помогают. Поскольку сухожилия гамстрингов располагаются рядом с седалищным нервом, их воспаление может затрагивать и его.
- Близнецово-запирательный синдром — возникает при редких анатомических вариантах крепления сухожилия грушевидной мышцы, при котором сама мышца постоянно ущемляется, что провоцирует формирование спаек. С помощью этих спаек седалищный нерв может «припаиваться» к грушевидной или внутренней запирательной мышце, после чего ущемление грушевидной мышцы также сопровождается и ущемлением седалищного нерва [9].
Также возможен вариант деления синдрома грушевидной мышцы на первичный и вторичный. Под первичным понимают всё то, что происходит в самой грушевидной мышце: её увеличение, удвоение и другие особенности анатомии, спазм мышцы, тендинит (воспаление в области сухожилий) и т. д. Вторичным синдромом грушевидной мышцы называют любые патологии, из-за которых уменьшается свободная область в глубоком ягодичном пространстве. К ним относятся спайки, абсцессы, гематомы, варикозное расширение вен малого таза, эндометриоз, аневризмы и опухоли.
Согласно одному исследованию, вторичный вариант встречается более чем в половине случаев. Однако стоит обратить внимание, что в это исследование включались только те пациенты, которые были направлены сначала на МРТ пояснично-крестцового отдела позвоночника, а затем — на МРТ или КТ таза. Это говорит о том, что примерно в течение 6 недель до постановки диагноза пациенты получали неэффективную терапию, т. е. им назначили адекватное лечение в соответствии с доказательной базой, однако такая терапия не приносила результата. В этом случае врач начинает подозревать вторичную природу заболевания, даже если пациента не беспокоит повышение температуры и высыпания. На вторичный вариант синдрома также могут указывать выраженные сопутствующие факторы, например высокая температура или онкологические заболевания [10].
Классификация травм нервов
При синдроме грушевидной мышцы также важно учитывать тип травмы нерва и её степень тяжести.
Самая главная структурная единица нерва — это аксон — отросток нервной клетки, передающий информацию мышце или другой клетке. У большинства аксонов есть миелиновая оболочка, которую можно сравнить с изоляцией провода: она не позволяет «потерять сигнал» по дороге или случайно «зарядить» соседний провод. Каждый аксон в периферическом нерве покрыт коллагеновой оболочкой — эндоневрием. Они объединяются в пучки, которые покрывает периневрий. Наконец, эти пучки вместе со своими собственными сосудами и соединительной тканью покрывает эпиневрий [11].
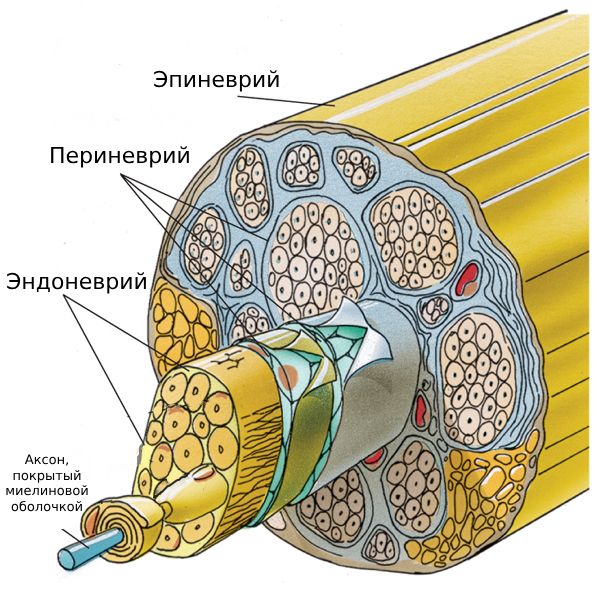
Строение нерва
В зависимости от того, какая структура нерва повреждена, выделяют три типа травмы нерва (классификация по Седдону):
- Нейропраксия — затрагивает только миелиновую оболочку и имеет самый лучший прогноз: полное восстановление наступает менее чем за несколько часов. В редких случаях этот процесс занимает 6 недель.
- Аксонотмезис — это разрыв аксонов, при котором самая дальняя от тела нервной клетки часть аксона отмирает (Валлеровская дегенерация), поэтому аксону нужно заново вырастать, чтобы снова соединиться с тем органом, который он раньше иннервировал. Это весьма долгий процесс и его успех зависит от целостности эндо-, пери- и эпиневрия, так как они не дают растущему аксону «сбиться с пути».
- Нейротмезис — самый тяжёлый тип повреждения, который затрагивает аксон, его миелиновую оболочку, а также один или несколько оболочек нерва (эндо-, пери- или эпиневрий). Нейротмезис обладает наименее благоприятным прогнозом [11].
Классический синдром грушевидной мышцы обычно приводит к нейропраксии. Это состояние похоже на то, когда человек «отсиживает» ногу. Однако если синдром вызван травмой или слишком сильным сдавлением нерва, возможно даже развитие нейротмезиса, когда восстановить нерв полностью невозможно.
Классификация по Сандерленду делит повреждения нервов на 5 степеней тяжести:
- 1 степень соответствует нейропраксии;
- 2 степень — аксонотмезису;
- 3 степень — нейротмезису, при котором повреждается только эндоневрий;
- 4 степень — ко всему прочему повреждается периневрий;
- 5 степень — происходит полный перерыв всего нерва, его можно восстановить только с помощью операции, но и она не даёт никаких гарантий [11].
Осложнения синдрома грушевидной мышцы
Осложнения при этом синдроме обычно не возникают. Они могут развиться, только если долго не обращаться за помощью к врачу: в этом случае синдром существенно ухудшает качество жизни из-за постоянной слабости мышц и беспокоящей боли [1]. Например, человек не может заниматься спортом или совершать пешие прогулки с друзьями.
Диагностика синдрома грушевидной мышцы
Диагностикой и лечением этого синдрома обычно занимаются неврологи, травматологи-ортопеды и врачи лечебной физкультуры. В первую очередь следует обратиться к неврологу. Если симптомы развились после травмы, — к травматологу.
Обычно врач может заподозрить синдром грушевидной мышцы уже при сборе жалоб: сочетание мышечной боли в ягодичной области и симптомов поражения седалищного нерва (онемение, боль, мурашки, слабость в ноге), которые усиливаются при длительном сидении, позволяют предположить диагноз и начать прицельное обследование [1].
При осмотре врач также выполняет несколько специфических тестов, каждый из которых нацелен на растяжение или, наоборот, напряжение грушевидной мышцы, чтобы оценить её состояние:
- Активный тест грушевидной мышцы. Пациент ложится на спину или на здоровую сторону. Согнутую в бедре и колене больную ногу он старается повернуть в сторону, при этом врач своей рукой оказывает сопротивление. Так как это движение выполняется за счёт грушевидной мышцы, оно может вызвать симптомы ущемления седалищного нерва [9].
- Тест грушевидной мышцы сидя. Врач без помощи пациента разгибает колено больной ноги и вращает её в здоровую сторону, а второй рукой прощупывает область выхода седалищного нерва. В таком положении грушевидная мышца растягивается, что может вызвать ущемление седалищного нерва [9].
- Тест Фрайберга. Он практически идентичен тесту сидя, но в этом случае пациент лежит на спине [1].
- FAIR тест. Пациент ложится на здоровый бок, и врач своими руками сгибает больную ногу сначала в колене, а потом приводит её к центру, сгибая в тазобедренном суставе, после чего направляет колено вниз. Этот тест считается наиболее информативным при диагностике синдрома грушевидной мышцы [1][9].
- Тест Беатти (или Битти). Пациент ложится на здоровый бок и старается оторвать согнутую в колене ногу на несколько сантиметров от кушетки [1].
- Тест Пейса. Пациент садится и старается отвести согнутое колено больной ноги в сторону, пока врач оказывает сопротивление своей рукой [9].
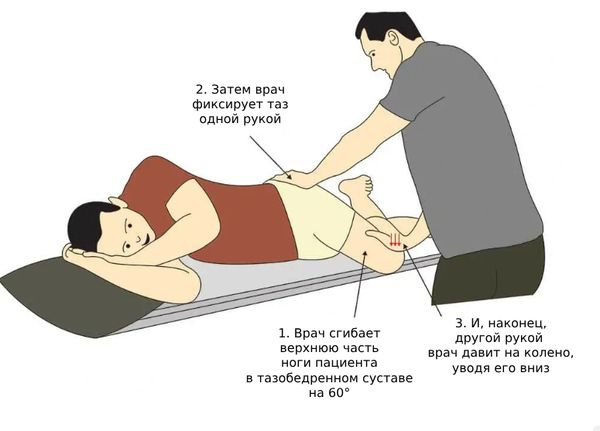
FAIR тест
Если в ходе тестов у пациента возникают симптомы поражения седалищного нерва, это может говорить о наличии у него синдрома грушевидной мышцы.
Инструментальная диагностика
Для подтверждения диагноза врач может провести электронейромиографию (ЭНМГ) — исследование проводимости по нервам [1]. В ходе процедуры пациенту крепят электроды к наиболее удалённой мышце, которую иннервирует седалищный нерв, после чего подают одиночный разряд очень слабого тока. Компьютер регистрирует подачу импульса и его восприятие дальше по нерву, а затем рассчитывает время передачи импульса (разряды тока подают несколько раз, чтобы зафиксировать время передачи импульса по интересующему нерву с разного расстояния). Участок, на котором проведение замедлено, будет соответствовать месту ущемления нерва.
Крайне редко используют магнитно-резонансную нейрографию (МР-нейрографию) [1]. Она позволяет точно определить характер повреждения нерва и участок его защемления. Проведение МР-нейрографии в целом не отличается от обычной МРТ, только длится несколько дольше. Хотя такое исследование показано во всех случаях, не всегда есть возможность его провести, так как это дорогостоящая процедура, требующая специального протокола в оборудовании и особых навыков у специалиста.
Дифференциальная диагностика
Чтобы подтвердить диагноз, необходимо исключить другие причины, которые могли привести к развитию подобных симптомов, например грыжу межпозвонкового диска, радикулопатию, фасеточный синдром, повреждение или воспаление крестцово-подвздошного сочленения (сакроилеит), тендинопатию гамстрингов, спондилолистез, аневризмы и псевдоаневризмы, воспалительные и опухолевые процессы, эндометриоз и последствия травм [1][10].
Для этого используют:
- МРТ пояснично-крестцового отдела позвоночника — позволяет выявить грыжу межпозвонковых дисков или другие причины, которые могли привести к ущемлению корешка спинномозгового нерва;
- МРТ, КТ или УЗИ малого таза и ягодичного пространства — помогают исключить гематомы, воспалительные процессы, абсцессы, аневризмы и псевдоаневризмы сосудов, эндометриоз, варикозное расширение вен и опухолевые процессы.
Лечение синдрома грушевидной мышцы
При лечении обычно используют сочетание медикаментозной терапии и лечебной физкультуры. Холодный компресс, лёд или грелка не помогут уменьшит боль, поэтому ни в коем случае нельзя заниматься самолечением. При возникновении подобных симптомов необходимо сразу обратиться к врачу.
Медикаментозное лечение
Оно включает:
- нестероидные противовоспалительные средства (НПВС) — довольно большой класс препаратов, способный уменьшить боль и воспаление в грушевидной мышце;
- миорелаксанты — их используют, чтобы снять спазм в грушевидной мышце [1];
- антиэпилептические препараты (например, Габапентин или Прегабалин) — такие лекарства используют, когда необходимо уменьшить нейропатическую боль (боль в самом седалищном нерве) [12][13].
Длительность приёма препаратов индивидуальна. У кого-то симптомы проходят за несколько дней и человек даже может не узнать точного диагноза, так как чаще всего при подобных жалобах врач сначала подозревает ишиас. В других же случаях пациентам приходится принимать поддерживающую терапию в течение долгого времени.
Кроме того, врачи часто используют инъекции обезболивающих или глюкокортикоидов (противовоспалительных гормонов) в грушевидную мышцу. Их делают под УЗ-навигацией, чтобы повысить точность инъекции и избежать травмирования окружающих сосудов и нервов . Однако результаты такого метода сильно и непредсказуемо разнятся от отсутствия какого бы то ни было эффекта до полного исчезновения боли. Также врачи часто назначают инъекции анестетика в триггерные точки.

Инъекции в триггерные точки
Хорошо показали себя инъекции Ботулотоксина А [1]. Они снимают спазм мышцы и уменьшают её объем, из-за чего снижается давление на седалищный нерв. Чтобы добиться наибольшего эффекта, ботулинотерапию необходимо сочетать с правильно подобранными физическими упражнениями [12][13]. Однако её редко применяют в России из-за высокой стоимости ботулотоксина, небольшого числа специалистов в этой области и юридических трудностей, связанных с назначением терапии, не указанной в клинических рекомендациях (off-label).
Физическая реабилитация
Главная её задача — восстановление тонуса и длины грушевидной мышцы [12][13]. В зависимости от типа нарушений (вызваны они активацией триггерных точек, растяжением, спазмом и т. д.) применяют разные методы реабилитации, в том числе:
- сухие иглы — маленькие острые иголки без дополнительных веществ (анестетиков или ботулотоксина), которые вкалывают непосредственно в триггерные точки, что вызывает их разрушение;
- классическую мануальную терапию — мягкое воздействие на область грушевидной мышцы с помощью рук, которое помогает снять спазм, высвободить седалищный нерв и т. д.;
- миофасциальный релиз (МФР) — подвид мануальной терапии, направленный на работу с фасциями (соединительнотканными оболочками мышц), так как в них находится наибольшее количество рецепторов; многие виды МФР можно делать дома самостоятельно после консультации с врачом;
- постизометрическую релаксацию — методику растяжения и снятия спазмов после напряжения: специалист приводит ногу в положение наибольшего безболезненного растяжения, затем просит пациента немного напрячь мышцу, оказывая сопротивление, а затем — расслабить, после чего у него появляется возможность безболезненно растянуть мышцу немного больше;
- массаж и т. д. [12][13]
Разные техники подходят для разных типов нарушений, поэтому подбирать их надо индивидуально под конкретное изменение в мышце, а не пытаться выбрать «наиболее эффективный из методов». Не все они обладают достаточной доказательной базой, но в комплексе с другими методами лечения могут помочь справиться с проявлениями синдрома.
При возникновении симптомов ущемления нерва хорошо себя показала нейродинамика — специальные движения, провоцирующие «скольжение» нервной ткани относительно окружающих тканей. Кроме того, важно восстановить мышцы бёдер и ягодиц, а также стабилизировать пояснично-крестцовый отдел. Это помогает уменьшить боль, снизить нагрузку на грушевидную мышцу и не допустить развитие боли после лечения.
Хирургическое лечение
Это последний вариант терапии, к которому прибегают только в крайних случаях, если другие методы не дают никаких результатов [13]. В ходе операции хирург старается уменьшить давление грушевидной мышцы на нерв. Если обнаруживаются спайки, которые мешают свободному скольжению седалищного нерва, их рассекают, однако, к сожалению, сам факт хирургического вмешательства является одним из главных факторов образования новых спаек.
Единые рекомендации по оперативному лечению ещё не разработаны. Результаты хирургического вмешательства также непредсказуемы: оно может закончиться полным восстановлением или не принести результата, а в самых редких случаях способно привести к травме нерва [1].
Прогноз. Профилактика
Прогноз при синдроме грушевидной мышцы благоприятный. Если он вызван спазмом мышцы, физическая реабилитация сводит вероятность возвращения симптомов к минимуму. Обычно за несколько месяцев удаётся вернуться даже к самым интенсивным физическим нагрузкам (включая профессиональный спорт) [1]. Однако если синдром вызван анатомическими особенностями, её невозможно изменить и за несколько десятков лет реабилитации. Таким людям необходимо постоянно выполнять определённые упражнения, чтобы обострения не повторялись.
Профилактика синдрома грушевидной мышцы
Специфической профилактики не существует. Неспецифическая профилактика сводится к поддержанию физической активности (главное — не заниматься спортом без предварительного разогрева мышц), а также следить за функциональным состоянием корпуса, ягодиц и бёдер. При этом необходимо помнить о правилах безопасности в тренажёрном зале, например нельзя поднимать тяжести без контроля со стороны тренера. При сидячей работе следует регулярно вставать со стула.
Синдром грушевидной мышцы
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 35 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 2 июня, 2023
Обновлено: 14 октября, 2024
Синдром грушевидной мышцы – это комплекс симптомов, возникающий при зажиме седалищного нерва. Острая боль в ягодице и в задней части бедра, потеря подвижности, даже парез конечностей – признаки этого заболевания. При этом от симптомов растяжения грушевидной мышцы, зажима и защемления седалищного нерва при укорочении мышцы поможет только профессиональное лечение, поэтому важно знать, как расслабить сведённую ягодицу до развития опасного состояния.
Опасное состояние может развиться у мужчин и женщин в любом возрасте, но ему подвержены люди с грыжами, сидячим образом жизни. Поэтому каждому городскому жителю важно знать, где находится грушевидная мышца, какие симптомы говорят о воспалении или о том, что седалищный нерв зажало в бедре, какое лечение, уколы подходят мужчинам и женщинам, как выглядит на фото и рисунках опасная зона.
Причины
Боль в области ягодицы из-за защемления нерва приносят заболевания или повреждения мышцы. Это может быть травма, неудачное лечение, энтезопатия, теносиновит, воспаление грушевидной мышцы, и только разобравшись в причине, можно понять, как лечить боли. [1]
Группы причин синдрома грушевидной мышцы:
- Травмы спины. Они приводят к смещению позвонков и костей таза, а следом мышц. В период восстановления возможно появление фиброзных тканей, уменьшение и уплотнение мышцы, что приводит к повышенному давлению на нервные корешки.
- Мышечное перенапряжение. Встречается у людей с малоподвижным образом жизни, что приводит к скапливанию жидкости в тканях мышцы. Также частая проблема легкоатлетов, перенапрягающих на ежедневных тренировках ягодичные мышцы.
- Несимметричные кости таза. Чаще проблема возникает при приобретённом искривлении позвоночника или смещении нормального положения костей из-за сильного перелома. Непривычное положение мышцы приводит к напряжению при ходьбе, что провоцирует регулярные спазмы.
- Воспалительные заболевания. Спазмы часто развиваются как последствия миозита. Проблема часто встречается при воспалительных заболеваниях органов таза и миоме матки.
- Патологии позвоночника. Развивающиеся с возрастом дегенеративные процессы в области позвоночного столба приводят к смещению мышц, воспалениям.
Спровоцировать симптомы спазма грушевидной мышцы, ягодицы, защемления седалищного нерва могут косвенные причины, но они учитываются при определении способов лечения и решении, как снять боль.
Такими причинами становятся:
- Ноги разной длины.
- Развитие сколиоза.
- Развитие грыжи межпозвоночного диска.
- Недостаток эстрогена и тестостерона.
- Гинекологические заболевания.
- Авитаминоз.
- Малоподвижный образ жизни.
Столкнувшись с симптомами защемления седалищного нерва в области грушевидной мышцы, перед выбором лечения необходимо посетить врача и определить причины боли, чтобы понять, что делать и как правильно лечить состояние.
Симптомы
Перед тем как решать, как лечить воспаление грушевидной мышцы, какие мази использовать в ягодичной области, применять ли медикаментозное лечение женщин или обойтись растяжкой, важно проанализировать симптомы. Они укажут на причину болезни.
Первый признак проблем с ягодицами – ноющая боль после длительного сидения, дискомфорт при ходьбе. Часто женщины жалуются, что невозможно ходить, так ноет икра, сводит бёдра, болит грушевидная мышца в ягодице, но разбираться, отчего появились эти симптомы, что делать, если боль не проходит, почему усиливается, какое лечение будет эффективным, не хотят. Это приводит к ухудшению состояния. [2]
Поводом посетить врача станут симптомы:
- Боль проходит постепенно при спокойной ходьбе, но возвращается после периода покоя, даже после сна.
- Ягодицу простреливает при подъёме после сидения.
- Меняется походка, происходит онемение стопы, возникает чувство скованности в икре.
- Со временем спазмы, приносящие сильную боль, появляются в области крестца.
- Любое неосторожное движение и смена позу приносит неприятные ощущения.
На подробных фото видно, где находится грушевидная мышца у женщин и у мужчин, можно понять, где расположен зажатый седалищный нерв, видны крестцовые отверстия и то, как воспаляется мышца, провоцируя у человека симптомы и сильную боль, разобравшись, что отвечает за патологию, легко понять, как расслабить зажатие и что делать при острой боли.
Но принимать решение о методах избавления от симптоматики должен врач, после получения результатов УЗИ и учёта особенностей пациента. Самолечение может усугубить ситуацию.
Осложнения
Очень часто у детей и взрослых нет времени разбираться, почему напряжена или спазмируется грушевидная мышца, зажата ягодичная правая или левая половина, сильно напрягается спина, ведь они не задумываются, что через отверстия таза, которые разграничивает эта мышца, проходит седалищный нерв, поэтому, решая, что делать с болью, просто используют обезболивающие.

А ведь хронические боли разрушают нормальное течение жизни. Портится сон, что приводит к невнимательности и раздражительности в течение дня. Возникающие при ходьбе и движениях ограничения мешают работать, жить полноценной жизнью.
Позже возникают серьёзные осложнения:
- Компрессионный перелом позвоночника.
- Грыжи.
- Атрофия нервных волокон.
- Парез конечностей.
- У женщин постоянная боль в области таза.
Узнав, как живут люди с явлениями псевдокаксалгии, синдромом грушевидной мышцы, как тяжело им спать, к каким заболеваниям приводит отсутствие лечения, уже нельзя относиться легкомысленно к боли слева или справа, желанию промыть мышцы, размять их. Ведь каждый день без своевременной медицинской помощи – шаг к серьёзным осложнениям.
Диагностика
Столкнувшись с миофасциальным синдромом грушевидной мышцы слева или справа или с двух сторон, важно узнать, что это, кто лечит, чем и как лечить, как снять болезненные симптомы, какой врач поможет, получится ли вылечить ягодицы и как долго это продолжится, что нельзя делать при болях, поможет с этим диагностика, которая выявит причины возникновения болезни, сколько она длится, как снять неприятные ощущения.
Самолечение в таком случае может ухудшить состояние, поэтому при сильных болях необходимо сразу обратиться к терапевту или неврологу. Они уже после первого осмотра смогут определиться по общим симптомам, синдром ли это грушевидной мышцы или защемление седалищного нерва у тазобедренного сустава у женщин и мужчин, подобрать эффективное медикаментозное лечение и поставить при необходимости блокаду.
Для уточнения результатов и выявления осложняющих факторов проводятся дополнительные исследования:
- Новокаиновая проба.
- Рентген крестцово-подвздошного сочленения.
- Магнитно-резонансная томография.
- Электронейромиография.
Только после получения результатов исследования врач сможет окончательно определить, почему болит грушевидная мышца в ягодице, воспаление это, спазм или синдром, и решить, как и чем лечить заболевание.
Лечение
Чаще врачи используют методы консервативного лечения, медикаментозно купируют боль, подбирают методики для лечения первопричины защемления, с помощью физиотерапии избавляются от повторных приступов, но не всегда получается избавиться от проблемы.
Лечение синдрома грушевидной мышцы тазобедренного сустава и синдрома корешкового ущемления, миозита у женщин и мужчин проводится при помощи уколов и таблеток, подобранных индивидуально, поэтому опираться на чужие отзывы при решении, что делать, не рекомендуется. [3]
Терапия назначается комплексная. В неё входят:
- Обезболивающие средства. Часто при нестерпимых болях ставят блокады. Медикаменты используют в виде таблеток, мазей, уколов.
- Инъекции ботокса.
- Нейропротекторы.
- Гормональные препараты.
- Витаминные комплексы.
- Физиотерапия.
- Лечебная физкультура.
Иногда рекомендуется хирургическое вмешательство. [4] Оно проводится только тогда, когда гормональные препараты, миорелаксанты, гели и физиотерапия, и никакие лекарства не могут лечить гипертонус, отёк грушевидной мышцы, вызывающей синдром, а при переохлаждении сильные боли в триггерных точках, какие вмешательства проведёт хирург, зависит от причин болей. Оперировать могут как позвоночник и сустав, так и деформированную мышцу.
После курса препаратов и физиотерапии нужно пройти длительный курс восстановления, чтобы избавиться от последствий заболевания и предотвратить повторные приступы.
Узнавая, как вылечить синдром, разблокировать грушевидную мышцу, бороться с ущемлением седалищного нерва в домашних условиях, необходимо опираться на показания врачей, выяснивших, отчего возникает боль, они пропишут уколы при обострениях, физиопроцедуры и лекарства, а при ягодичном разрыве отправят на операцию. Самолечение серьёзно навредит здоровью в будущем.
Профилактика и реабилитация после болезни
Избежать невропатии седалищного нерва, развития синдрома грушевидной мышцы возможно. Даже если уже пришлось пережить этот неприятный опыт, то профилактические действия на регулярной основе снизят риск повторения неприятных симптомов и необходимости обращаться за помощью к врачу.
Частыми причинами становятся травмы, грыжи, дегенеративные процессы в области позвоночника, вызываемые чрезмерными или недостаточными физическими нагрузками.
Поэтому, чтобы избежать проблем в будущем, врачи рекомендуют:
- Следить за осанкой.
- Избегать чрезмерных физических нагрузок.
- При подъёме тяжестей применять корсет, чтобы снять часть нагрузки со спины.
- Правильно распределять вес при подъёме и переносе тяжёлых вещей.
- Обеспечивать необходимую здоровую физическую нагрузку: ходить пешком, посещать бассейн, заниматься йогой.
- Составить сбалансированный рацион, добавив необходимое количество фруктов, овощей, пищи, содержащей необходимые микроэлементы и витамины.
- Своевременно лечить инфекции органов таза.
- Раз в год проходить медицинское обследование и корректировать образ жизни.
При точном соблюдении профилактических советов не только улучшается самочувствие, исчезает необходимость в сложном лечении гипертонуса грушевидной мышцы и симптомов защемления нерва, но и снижается шанс получить ушиб, растяжение, тендинит в области ягодиц.

Однако шанс получить воспаление грушевидной мышцы и почувствовать симптомы спазма, защемляющего седалищный нерв в месте, где находится тазобедренный сустав, всё же есть, в таком случае сказать, как снять боль и какое лечение подойдёт, должен врач. Самолечение или попытки перетерпеть могут окончиться госпитализацией и операцией.
Не стоит думать, что боль в грушевидной мышце, воспаление в ягодице слева или справа, неприятные симптомы пройдут сами по себе, как снять боль и убрать чувство стянутости, какое лечение будет эффективно, сможет сказать только опытный специалист.
Список использованной литературы:
- ^ Probst, Daniel et al. “Piriformis Syndrome: A Narrative Review of the Anatomy, Diagnosis, and Treatment.”PM R. 2019 Aug;11 Suppl 1:S54-S63. doi: 10.1002/pmrj.12189. Epub 2019 Jul 22.
- ^ Kirschner, Jonathan S et al. “Piriformis syndrome, diagnosis and treatment.”Muscle Nerve.2009 Jul;40(1):10-8.doi: 10.1002/mus.21318.
- ^ Hicks, Brandon L. Et al. “Piriformis Syndrome.”In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan.2022 Sep 4.
- ^ Vij, Neeraj et al. “Surgical and Non-surgical Treatment Options for Piriformis Syndrome: A Literature Review.”Anesth Pain Med. 2021 Feb 2;11(1):e112825. doi: 10.5812/aapm.112825. eCollection 2021 Feb.
18+
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Leave this field empty
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
8 (800) 555-10-42
Ежедневно: 09.00-21.00
Главная / Блог / Синдром грушевидной мышцы: решение проблемы без лекарств и медицинских процедур
Синдром грушевидной мышцы
решение проблемы без лекарств и медицинских процедур
Очеретин Павел Борисович
Главный врач Центра доктора Очеретиной, мануальный терапевт, спортивный врач
Стаж работы 14 лет
Дата публикации: 29.01.2025
С болью в ягодице, которая часто отдает в ногу, сталкиваются многие пациенты. Причиной становится остеохондроз или сдавление нервных окончаний в пояснично-крестцовом отделе. Эффект защемления может быть вызван грыжей или спазмированной грушевидной мышцей. Последний случай легко узнать по сильной стреляющей боли и невозможности сидеть.
Синдром грушевидной мышцы у женщин диагностируется в 6 раз чаще, чем у представителей мужского пола. При этом диагноз достаточно распространен среди людей всех возрастов, хотя раньше встречался только после 40 лет. Стремительное снижение возраста опорно-двигательных патологий связывают с малоактивным образом жизни и более ранним дебютом дегенеративных изменений.
Особенности синдрома грушевидной мышцы с защемлением седалищного нерва
Для полного понимания механизма синдрома грушевидной мышцы (СГМ) необходимо разобраться в ее строении и функционировании. Грушевидная мышца — это самая большая группа мышечных волокон в тазовой области. Она участвует практически во всех движениях ног: приседаниях, ходьбе, подъеме по лестнице.
Мышечные ткани находятся во втором слое, над их поверхностью проходит большая ягодичная мышца. Широкий конец мышцы закреплен в области крестца, узкий — в районе верхнего края бедренной кости. Рядом с тканями грушевидной мышцы всегда расположен большой седалищный нерв, диаметр которого достигает 2 см. Этот крупный отросток начинается в спинном мозгу и обходит ягодичную зону, откуда по задней поверхности бедра он идет до подколенной впадины.
Мышечные и нервные волокна выходят из зоны малого таза сквозь седалищное отверстие, образованное крестцово-остистой связкой и подвздошной костью. В этой части грушевидная мышца имеет плоскую форму, поэтому над и под ней остаются два отверстия, через нижнее из которых проходит седалищный нерв. Иногда нерв может располагаться между мышечными волокнами, тогда риск спазмирования и защемления возрастает в несколько раз и речь идет о хронической патологии. При спазме мышечные волокна способны зажать нервные ткани в седалищном отверстии, что вызывает резкую боль, снижение чувствительности и силы ног.
Причины синдрома грушевидной мышцы
Иногда при диагностике невозможно выявить реальную причину воспаления седалищного нерва. Но все же в большинстве случаев причинами становятся:
Травма ноги или ягодичной зоны, когда повреждению подверглись ягодичные и грушевидные мышцы. Речь идет о разрыве мышечных волокон, после которого появляются рубцы и утолщения в тканях. Также на фоне травмирования синдром может возникать из-за образования гематом.
Дегенеративные изменения в структурах позвоночника, такие как грыжа в поясничном отделе, спондилоартроз, новообразования, которые могут защемлять нервы.
Миофасциальный синдром, которым обозначают сильный и длительный гипертонус тканей. Он возникает из-за интенсивных упражнений, сильных или резких движений, а также длительных статичных нагрузок, например, при ежедневном сидении за рулем, швейной машинкой или офисным столом.
Тестирование тела. Это бесплатно.
Врач подробно изучит Ваши ответы и даст своё заключение
Тестирование тела.
Это бесплатно.
Врач подробно изучит Ваши ответы и даст своё заключение
Синдром грушевидной мышцы и защемление седалищного нерва: характерная симптоматика
В зависимости от причины, вызвавшей СГМ, клиническая картина патологии может включать следующие симптомы и проявления:
- ноющие боли в ногах, ягодицах, области крестца. Симптом усиливается при выполнении любых движений, чаще всего при приседании и сидении на твердой поверхности, а также дает отраженные боли в пах, низ живота;
- простреливающая, резкая боль, доходящая до ступней. Возникает внезапно, усиливается при ходьбе и поднятии ног;
- неврологическая симптоматика: онемение участков ног, покалывание, пониженная чувствительность;
- снижение объема мышечной ткани на ягодицах и бедрах;
- слабость в ногах, повышенная утомляемость;
- изменение походки, хромата, нестабильность опоры на ногу;
- ухудшенное кровообращение, для которого характерно зябкость ног и бледность кожи;
- снижение эректильной функции у мужчин;недержание.
Появление даже двух или трех симптомов говорит о серьезном защемлении нерва и необходимости срочного лечения.
Экологичная методика лечения спины и суставов, разработанная и запатентованная в Федеральном Центре имени академика Г.А. Илизарова
Экологичное лечение при синдроме грушевидной мышцы
Зачастую лечение при защемлении седалищного нерва заключается только в снятии болевого синдрома — блокаде. Для этого используются сильные обезболивающие препараты, миорелаксанты и нестероидные противовоспалительные средства. Эта методика устраняет неприятные ощущения, но совершенно не решает проблему. Ведь в 90% всех случаев причиной синдрома становится миофасциальный синдром.
Каждый день наши мышечные волокна выполняют самые разные движения. И при монотонных повторяющихся действиях они способны уплотняться, появляются мышечные мозоли или триггерные точки. Благодаря их стойкому воздействию мышцы уходят в длительные спазмы — они укорачиваются, становятся тугими и плотными, поэтому могут зажимать все ткани, которые проходят рядом с ними. Нервные окончания — один из самых частых элементов, попадающих в мышечные тиски. Поэтому задача врача — не обезболить воспаленные ткани, а снять спазм и освободить зажатые структуры.
В наших центрах лечение синдрома грушевидной мышцы заключается именно в устранении первопричины боли и освобождении зажатого седалищного нерва. Поэтому для лечения используются не медикаментозные препараты, а эффективные воздействия, которые мягко, безопасно, но надежно устраняют проблему:
Миофасциальный массаж
Во время этого массажа даже глубокие слои мышц будут аккуратно растянуты и возвращены к естественной длине. Наши массажисты отыскивают каждую триггерную точку, надежно устраняя островки боли и спазма
Кинезиотерапия
Процедура закреплят эффект миофасциального массажа и возвращающая нормальную геометрию и биомеханику тела.
Капилляротерапия
Обертывания на основе натуральных залмановских составов. Для спазмированных тканей проблема кровоснабжения стоит очень остро, поэтому компрессы на натуральном живичном скипидаре дают положительный результат, снимают напряжение и снижают воспалительные процессы.
Лечебная гимнастика
При СГМ просто необходима растяжка мышечных волокон. Для безопасной и качественной проработки мышц подобран курс специальных упражнений, помогающих вернуть силу и здоровье ногам.
Упражнения для снятия боли при синдроме грушевидной мышцы
Наш седалищный нерв приходит под грушевидной мышцей и через нее, поэтому спазмы способствуют ее сдавлению, вызывают сильную боль. Синдром грушевидной мышцы клинически проявляется сильными болями в ягодице и ноге, интенсивность симптомов такова, что они препятствуют ходьбе, сидению и даже стоянию. Амплитуда движений в бедре значительно снижена, обезболивающие препараты не всегда могут помочь.
Как же облегчить боль? Важную роль играют ручные техники, которые помогают уменьшить спазм грушевидной мышцы. Кроме того, лечебная физкультура с растяжкой ягодичных мышц имеет превалирующее значение. Результат заметен уже после первого сеанса, а регулярные занятия способствуют полному излечению.
Примерный курс упражнений, который облегчают состояние за счет расслабления грушевидной мышцы:
Из положения «лежа на спине», сгибаем левую ногу в колене и осуществляем наружную ротацию, то есть вращение. Левой рукой толкаем колено от себя, а правой, держа ногу за голеностоп, притягиваем голень к груди. В таком положении осуществляется растяжение ягодичной группы мышц, включая грушевидную. Упражнение выполняется несколько раз, по 15-20 секунд для каждой ноги.
Из положения «лежа на спине, ноги согнуты, пятки прижаты к полу», поднимаем пятку и располагаем ее на бедре второй ноги. Максимально отклоняем колено от себя, пяткой давим на бедро. Повторяем упражнение поочередно правой и левой ногами.
Из положения «сидя на стуле» сгибаем одну ногу в колене и располагаем ее голень на бедре правой ноги. На вдохе медленно наклоняемся вперед, не сгибая поясницы. Задерживаемся в таком положении на 15-30 секунд и выполняем упражнение для второй ноги.
Из положения «лежа на спине, ноги согнуты, ступни расставлены на ширину бедер» наклоняем колени вправо настолько возможно и задерживаем их в этом положении на 5 секунд. После возвращения в исходное положение наклоняем колени влево. Упражнение повторяем 10-20 раз или до состояния легкой усталости.
Из положения «сидя на коврике» правую ногу вытягиваем вперед, а левую сгибаем в колене и приставляет ее стопу к лежащему колену второй ноги. Туловище поворачиваем вправо и смотрим на правое плечо. На вдох поднимаем правую руку, на выдох — соединяем руки за спиной. Аналогичные действия выполняем с левой рукой.
Резорбция межпозвоночной грыжи
Триггерные точки — что это такое, причины появления, лечение
Упражнения при пяточной шпоре
ИНН 7751146782 ОГРН 1187746732502
Юр. адрес: 125009, Москва г, Брюсов пер, дом № 2/14, стр.1
© 2025 Центр доктора Очеретиной — Ариадна
+ 7 (352) 222-25-05, +7(495) 646-11-71, +7 (812) 220-10-11
Информация, опубликованная на сайте, предназначена только для ознакомления и не заменяет квалифицированную медицинскую помощь. Обязательно проконсультируйтесь с врачом! Медицинские организации действующие под единым брендом «Центр доктора Очеретиной — Ариадна» не несут ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте ocheretina.ru
Интернет-маркетинг полного цикла
Интернет-маркетинг полного цикла
Лечение грушевидной мышцы зависит от причины. Часто этот синдром сопровождает дегенеративные болезни позвоночника (остеохондроз, спондилоартроз), сколиоз, опухоли позвоночника.
Может быть осложнением инъекций в ягодичную область, следствием травм, неудобной позы, избыточных тренировок, асимметрии таза, ампутации ноги, хронических заболеваний органов таза.
Грушевидная мышца расположена в тазовой области под ягодичными мышцами. Начинается она от крестцового отдела позвоночника и прикрепляется к бедренной кости в области большого вертела. Она обеспечивает отведение бедра в сторону и его поворот наружу.
Изменения в этой мышце (спазм, отёк, воспаление, травма) будут сопровождаться болью в области ягодицы, крестца, тазобедренного сустава. Они имеют ноющий, тянущий характер. Усиливаются при ходьбе, в положении сидя нога на ногу, во время приседаний на корточки.
Боли отдают в стопу, паховую область, мышцы голени. В покое, в положении сидя, лёжа и при разведении ног боль уменьшается.
Возможные осложнения
Вблизи грушевидной мышцы проходит седалищный нерв. Участки напряжённой, уплотнённой мышцы могут сдавливать его. При этом боль распространяется по ходу нерва вниз к стопе, появляются типичные прострелы.
Возможно онемение участков кожи на ноге, ощущение ползания мурашек, покалывания, жжения. Крайней формой поражения нерва будет «болтающаяся» стопа, когда человек не может управлять стопой, ходить. Мышцы в области голени постепенно атрофируются.
Возможно сдавление полового и крестцовых нервов, что ведёт к дисфункции половых органов, кишечника, мочевого пузыря. Постоянная боль ведёт к бессоннице, раздражительности, усталости.
Другим опасным проявлением поражения грушевидной мышцы может быть перемежающаяся хромота. Это связано с тем, что возле мышцы из полости таза выходят крупные сосуды.
Если их сдавливают мышечные пучки, у человека возникает боль в икроножных мышцах ноги при движении. Он вынужден останавливаться, ждать, пока боль утихнет. Тогда дальше продолжать ходьбу.
Диагностические мероприятия
Поставить диагноз можно только после исключения сходных болезней. Это могут быть:
- остеохондроз;
- облитерирующий атеросклероз и эндартериит;
- межпозвоночная грыжа;
- воспаление пояснично-крестцового сплетения;
- поражение седалищного нерва из-за обменных нарушений, интоксикаций;
- корешковый синдром (сдавление нервного корешка при выходе из спинного мозга).
Для постановки диагноза назначают консультацию невролога, травматолога, вертебролога, иногда уролога и гинеколога. Проводят КТ, рентгенологическое обследование, МРТ, УЗИ, электромиографию.
При пальпации мышцы выявляют триггерные зоны – точки повышенной чувствительности. В расслабленном состоянии в глубине ягодицы можно прощупать плотный болезненный тяж на месте грушевидной мышцы.
Определяют положительные симптомы:
- Гроссмана. При постукивании по остистым отросткам поясничного и крестцового отделов позвоночника мышцы ягодичной области сокращаются.
- Виленкина. При постукивании по задней поверхности ноги боль появляется в грушевидной мышце.
- Постукивание по ягодичной области ведёт к появлению боли по задней поверхности ноги.
- Пальпация большого вертела бедренной кости болезненна.
- Бонне-Бобровниковой. Врач приводит бедро больного к центру и поворачивает его внутрь – возникает или усиливается боль.
Положительный тест с новокаином подтверждает диагноз. Проводят инъекцию обезболивающего в область грушевидной мышцы, после чего следует исчезновение или значительное уменьшение всех симптомов.
Лечебный процесс
При грушевидном синдроме лечение должно быть комплексным. Первым делом необходимо устранить боль, так как она сама является причиной поддержания спазма мышцы, ухудшения её питания и иннервации.
После устранения острых симптомов возможности лечения расширяются: добавляют физиотерапевтические воздействия, реабилитацию с помощью физических упражнений.
Если длительное время заболевание не лечить, на месте патологического очага развивается грубая рубцовая ткань, которую устранить можно будет только в ходе операции.
Лекарственные средства
Применяют обезболивающие (НПВС, местные анестетики), гормоны, миорелаксанты. Для улучшения обменных процессов в мышце и нерве назначают витамины группы В, антихолинэстеразные препараты (прозерин улучшает проведение нервного импульса), сосудистые средства (трентал).
При выраженных болях показаны наркотические анальгетики, противосудорожные препараты.
Физиотерапевтические процедуры
Благоприятное действие на патологически изменённую мышцу оказывают:
- Ультразвуковое введение препаратов гидрокортизона, новокаина.
- Лазерное воздействие.
- Чрескожная электростимуляция мышцы.
- Лечение магнитным полем.
- УВЧ-терапия.
Лечебная физкультура
После того, как боль прошла, можно заниматься лечебной физкультурой. Упражнения направлены в основном на растяжение мышцы, её расслабление.
Исключаются резкие движения. Нагрузку увеличивают постепенно, выполнение упражнений не должно сопровождаться болью.
Самомассаж
Воспалённая мышца имеет триггерные точки. Они болезненны всё время или при надавливании на них. Больной самостоятельно после обучения может выполнять массаж этих точек. В результате мышечный спазм уменьшается.
Есть разные приёмы: круговые движения по ходу часовой стрелки, а затем против него, надавливания ритмичные или длительное сильное воздействие на болевую точку до тех пор, пока не пропадёт боль.
Рефлексотерапия
Вблизи всех суставов, вдоль позвоночника, на кистях, ушах и стопах расположены активные точки организма. Воздействие на них иглами, вакуумом (банками) или давлением пальцами активирует нервную систему, улучшает кровоснабжение тканей и органов.
Грушевидная мышца расположена глубоко, но соединена с участками кожи нервными связями. Поэтому рефлексотерапия помогает организму заметить поражённый участок мышцы и исправить это.
Компрессы
Оказывают согревающее, отвлекающее, обезболивающее действие. Применяют в виде компрессов димексид, грязи, озокерит.
Хирургическое лечение
Иногда при стойком фиброзе и других сильно выраженных изменениях грушевидной мышцы консервативные методы не приносят облегчения.
Больному назначают операцию: иссекают часть мышцы, которая сдавливает сосудисто-нервный пучок. Оперативному лечению также подлежат опухоли, грыжи позвоночника.
ПОЧЕМУ НЕОБХОДИМО
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ?
При лечении грушевидной мышцы самой большой ошибкой будет попытка избавиться лишь от симптомов при помощи бесполезных обезболивающих. Эти средства — таблетки, мази и гели — лишь заглушают боль, однако воспалительный процесс продолжается. Поэтому крайне важен именно комплексный подход.
ПОЛУЧИТЕ БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА
Кинезитерапия для лечения грушевидного синдрома
При синдроме грушевидной мышцы лечение при помощи движения даёт хорошие результаты. Используются методы пассивного растяжения, постизометрического расслабления. Комплекс щадящих упражнений разрабатывается индивидуально для каждого больного с учётом возраста, физической подготовки, сопутствующих заболеваний.
При подозрении на синдром грушевидной мышцы проверить симптомы и пройти лечение можно в центре кинезитерапии «Доктор Остеохондроз». Это сеть оздоравливающих комплексов в Дубне, Зеленограде, Твери, Клине.
За 20 лет работы многие пациенты избавились здесь от проблем со спиной, мышцами и суставами. Также многим удалось избежать хирургического лечения, потому что правильная нагрузка с использованием современных аппаратов и достижений медицины возвращает утраченные здоровье и молодость.

ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека. Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Нароваткина Юлия Константиновна
Врач-кинезитерапевт
