
Содержание
1
В мире современной медицины борьба с повышенным уровнем холестерина стала одной из ключевых задач для сохранения здоровья сердечно-сосудистой системы. Подобно тому, как опытный кормчий выбирает надежное судно для преодоления бурных вод, пациенты и врачи ищут наиболее эффективное средство для снижения уровня «плохого» холестерина. В этом контексте часто возникает вопрос: что лучше — Крестор или Розувастатин? Давайте погрузимся в детали и разберемся, в чем заключаются сходства и различия этих препаратов, и как сделать правильный выбор.
Крестор и Розувастатин: два лица одной медали
Прежде всего, важно понять, что Крестор и Розувастатин — это, по сути, одно и то же лекарственное средство. Крестор — это торговое название оригинального препарата, разработанного фармацевтической компанией AstraZeneca, в то время как Розувастатин — это международное непатентованное название (МНН) действующего вещества, которое входит в состав как Крестора, так и его генерических аналогов.
Оба препарата относятся к группе статинов — лекарств, которые эффективно снижают уровень холестерина в крови путем блокирования фермента ГМГ-КоА-редуктазы, играющего ключевую роль в синтезе холестерина в печени. Можно сказать, что статины действуют как умелые регулировщики на сложном перекрестке метаболических путей организма, направляя движение в нужное русло и предотвращая образование холестериновых «пробок» в кровеносных сосудах.
Эффективность: в чем сила?
Когда речь заходит об эффективности, Крестор и Розувастатин демонстрируют впечатляющие результаты. Согласно многочисленным клиническим исследованиям, оба препарата способны снижать уровень «плохого» холестерина ЛПНП на 45-63% в зависимости от дозировки. Кроме того, они повышают уровень «хорошего» холестерина ЛПВП и снижают концентрацию триглицеридов в крови.
Мнение экспертов сходится в том, что Розувастатин является одним из самых мощных статинов, доступных на сегодняшний день. Его эффективность в снижении уровня ЛПНП превосходит многие другие препараты этой группы, что делает его особенно ценным для пациентов с высоким риском сердечно-сосудистых заболеваний.
Еще 54 статьи о холестерине и борьбе с ним смотрите тут 👈
«Розувастатин обладает уникальным профилем эффективности и безопасности, что позволяет достигать целевых уровней липидов у большинства пациентов даже при использовании низких доз препарата»
из заключения кардиолога высшей категории
Статистика показывает, что около 70-80% пациентов, принимающих Розувастатин, достигают целевых уровней холестерина, что значительно снижает риск развития атеросклероза и связанных с ним осложнений.
Безопасность и побочные эффекты: на что обратить внимание?
Как и любые лекарственные средства, Крестор и Розувастатин могут вызывать побочные эффекты. Однако благодаря своему особому химическому строению, Розувастатин обладает некоторыми преимуществами в плане безопасности.
Основные побочные эффекты, которые могут возникнуть при приеме этих препаратов, включают:
- Мышечные боли и слабость
- Головная боль
- Тошнота и расстройства желудочно-кишечного тракта
- Повышение уровня печеночных ферментов
Важно отметить, что Розувастатин имеет меньшее влияние на метаболизм CYP3A4 — фермента, участвующего в обмене многих лекарственных препаратов. Это снижает риск лекарственных взаимодействий и делает Розувастатин более безопасным выбором для пациентов, принимающих несколько лекарств одновременно.
Мнение экспертов подтверждает, что профиль безопасности Розувастатина является одним из лучших среди всех статинов. Тем не менее, индивидуальная непереносимость или особенности организма могут влиять на переносимость препарата, поэтому важно внимательно следить за своим состоянием и регулярно проходить контрольные обследования.
Дозировки и режим приема: тонкая настройка лечения
Крестор и Розувастатин доступны в различных дозировках, что позволяет врачам подобрать оптимальный режим лечения для каждого пациента. Стандартные дозировки включают 5 мг, 10 мг, 20 мг и 40 мг. Препарат обычно принимается один раз в день, что удобно для пациентов и способствует лучшему соблюдению режима лечения.
Начальная доза для большинства пациентов составляет 5-10 мг в день, с возможностью постепенного увеличения до 20-40 мг при необходимости. Важно отметить, что максимальная доза 40 мг назначается только в исключительных случаях и под строгим контролем врача, так как риск побочных эффектов при такой дозировке возрастает.
Интересно, что эффективность Розувастатина позволяет достичь значительного снижения уровня холестерина даже при использовании низких доз. Это своего рода «умное» лекарство, которое работает эффективно, не перегружая организм.
Экономический аспект: цена вопроса
Одним из ключевых факторов, влияющих на выбор между Крестором и Розувастатином, является стоимость препарата. Крестор, будучи оригинальным брендовым лекарством, как правило, стоит значительно дороже, чем генерические версии Розувастатина.
Разница в цене может быть существенной — иногда генерические препараты могут стоить в 2-3 раза дешевле, чем оригинальный Крестор. Это делает Розувастатин более доступным для широкого круга пациентов, особенно учитывая, что лечение статинами часто является длительным или даже пожизненным.
Важно понимать, что более низкая цена генерических препаратов не означает их меньшую эффективность или безопасность. В России, как и во многих других странах, генерические лекарства проходят строгий контроль качества и должны соответствовать тем же стандартам, что и оригинальные препараты.
Индивидуальный подход: ключ к успешному лечению
При выборе между Крестором и Розувастатином важно учитывать индивидуальные особенности пациента. Факторы, которые могут влиять на выбор препарата, включают:
- Исходный уровень холестерина и липидный профиль
- Наличие сопутствующих заболеваний, особенно печени и почек
- Прием других лекарственных препаратов
- Индивидуальная переносимость статинов
- Финансовые возможности пациента
Врачи подчеркивают, что выбор статина должен основываться на тщательной оценке всех этих факторов. В некоторых случаях пациенты могут начать лечение с Крестора, а затем перейти на генерический Розувастатин, если он показывает такую же эффективность и хорошую переносимость.
Интересно отметить, что некоторые пациенты психологически более склонны доверять брендовым препаратам, считая их более качественными. Однако исследования показывают, что при правильном подборе дозы генерический Розувастатин не уступает Крестору по эффективности и безопасности.
Будущее статинотерапии: новые горизонты
Несмотря на то, что Крестор и Розувастатин уже зарекомендовали себя как эффективные средства в борьбе с гиперхолестеринемией, исследования в области липидснижающей терапии продолжаются. Ученые работают над созданием новых форм статинов с улучшенным профилем безопасности и более выраженным влиянием на липидный обмен.
Кроме того, активно изучаются комбинированные препараты, сочетающие статины с другими липидснижающими средствами, что может повысить эффективность терапии и снизить риск побочных эффектов. Это открывает новые перспективы в лечении пациентов с тяжелыми формами дислипидемии и высоким сердечно-сосудистым риском.
Важно отметить, что статинотерапия — это лишь часть комплексного подхода к снижению риска сердечно-сосудистых заболеваний. Здоровый образ жизни, правильное питание и регулярная физическая активность остаются фундаментальными факторами в профилактике атеросклероза и его осложнений.
Подводя итоги: выбор в пользу здоровья
Возвращаясь к вопросу «Что лучше — Крестор или Розувастатин? «, можно сказать, что однозначного ответа не существует. Оба препарата представляют собой эффективное оружие в борьбе с повышенным уровнем холестерина и связанными с ним рисками для здоровья.
Крестор, как оригинальный препарат, имеет за плечами богатую историю клинических исследований и доказанную эффективность. Розувастатин, в свою очередь, предлагает те же преимущества по более доступной цене, что делает его привлекательным выбором для многих пациентов.
Ключом к успешному лечению является индивидуальный подход и тесное сотрудничество между врачом и пациентом. Регулярный мониторинг липидного профиля, оценка переносимости препарата и своевременная коррекция терапии позволяют достичь оптимальных результатов в снижении сердечно-сосудистого риска.
В конечном итоге, выбор между Крестором и Розувастатином — это не простовыбор между двумя лекарствами, а шаг на пути к лучшему здоровью и качеству жизни. Независимо от того, какой препарат будет выбран, главное — это приверженность лечению и комплексный подход к управлению факторами риска сердечно-сосудистых заболеваний.
Важно помнить, что статинотерапия — это не кратковременное решение, а долгосрочная стратегия по защите сердечно-сосудистой системы. Подобно тому, как регулярное техническое обслуживание продлевает жизнь автомобиля, постоянный прием статинов помогает поддерживать здоровье сосудов и снижает риск серьезных осложнений.
Исследования показывают, что длительное применение статинов может снизить риск сердечно-сосудистых событий на 20-30%. Это значительное улучшение прогноза, особенно для пациентов с высоким риском развития атеросклероза и его осложнений.
Роль пациента в успешном лечении
Нельзя недооценивать роль самого пациента в процессе лечения. Осознанный подход к терапии, включающий понимание механизма действия препарата, возможных побочных эффектов и важности регулярного приема, значительно повышает эффективность лечения.
Пациентам рекомендуется вести дневник приема препарата и регулярно проходить контрольные обследования. Это позволяет врачу оценивать эффективность терапии и при необходимости корректировать дозировку или схему лечения.
Кроме того, важно помнить, что статинотерапия — это лишь часть комплексного подхода к снижению сердечно-сосудистого риска. Пациентам рекомендуется:
- Придерживаться здоровой диеты с ограничением насыщенных жиров и холестерина
- Регулярно заниматься физической активностью
- Контролировать вес
- Отказаться от курения
- Ограничить употребление алкоголя
Эти меры в сочетании с приемом статинов создают синергетический эффект, значительно улучшая прогноз и качество жизни пациентов с дислипидемией.
Взгляд в будущее: персонализированная медицина
Современная медицина движется в направлении персонализированного подхода к лечению. В контексте статинотерапии это означает, что в будущем выбор между Крестором, Розувастатином или другими препаратами этой группы может основываться на генетическом профиле пациента.
Исследования в области фармакогеномики уже сейчас позволяют выявлять генетические маркеры, связанные с эффективностью и безопасностью статинов. Это открывает перспективы для более точного подбора препарата и дозировки, минимизируя риск побочных эффектов и максимизируя терапевтический эффект.
Кроме того, активно разрабатываются новые классы липидснижающих препаратов, которые могут дополнить или даже заменить статины в определенных клинических ситуациях. Например, ингибиторы PCSK9 показывают впечатляющие результаты в снижении уровня ЛПНП у пациентов с тяжелыми формами гиперхолестеринемии.
25719
11.10.2024
Холестерин;

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Ибраева Екатерина Анатольевна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 6 лет
Диплом о фармацевтическом образовании: 105924 3510869 рег. номер 31955
Места работы: преподаватель ПГФА на кафедре Управления и экономики фармации, провизор в аптеке, заведующая аптекой, провизор сервиса Мегаптека
Все авторы
Содержание
- Крестор РЛС
- Крестор МНН
- Крестор: действующее вещество
- Крестор: от чего?
- Крестор: побочные действия
- Крестор: совместимость с алкоголем
- Крестор: передозировка
- Крестор или Розувастатин: что лучше?
- Крестор или Мертенил: что лучше?
- Крестор или Липримар?
- Аторвастатин или Крестор: что лучше?
- Краткое содержание
Высокий уровень холестерина в крови считается одним из факторов риска смерти при ишемической болезни и других заболеваниях сердца и сосудов.
Всероссийское научное общество кардиологов разработало критерии для диагностики нарушений липидного обмена. Они определяют содержание в сыворотке крови общего холестерина (ОХС) и липопротеинов высокой и низкой плотности (ЛПВП и ЛПНП):
| Липидные параметры | Значения в ммоль/л |
| OXC | < 5,0 |
| ЛПНП | < 3,0 |
| ЛПВП | 1,0 (муж.), 1,2 (жен.) |
Повышенный уровень носит название гиперхолестеринемии. Часто при повышенном холестерине пациентам с болезнями сердца и сосудов показаны лекарства-статины. Но назначить их может только врач и только тогда, когда изменение образа жизни, диеты, отказ от вредных привычек не дают эффекта.
Провизор Екатерина Ибраева рассказывает об одном из таких препаратов — Кресторе. Узнаем о его составе, показаниях, побочных действиях, а также сравним с аналогами.
Крестор РЛС
Согласно РЛС (Регистру лекарственных средств) Крестор относится к фармакологической группе гиполипидемических средств, то есть снижающих уровень холестерина в крови. Лекарство отпускается из аптек по рецепту врача.
Крестор МНН
Международное непатентованное наименование (МНН) таблеток Крестор – розувастатин.
Крестор: действующее вещество
В состав Крестора входит действующее вещество розувастатин. Само название говорит о принадлежности препарата Крестор к группе «статины». Он обладает действиями, характерными для этой группы:
- снижает синтез холестерина в печени
- уменьшает количество «плохого» холестерина, т.е. ЛПНП и триглицеридов
Крестор от холестерина выпускается в таблетках, покрытых пленочной оболочкой в дозировках:
- Крестор 5 мг
- Крестор 10 мг
- Крестор 20 мг
- Крестор 40 мг
Назначение и выбор дозировки делает врач. Самолечение любыми статинами недопустимо.
Крестор: от чего?
Таблетки Крестор назначают в следующих случаях:
- повышенный уровень ОХС и триглицеридов, не снижающийся диетами и физическими нагрузками
- ишемическая болезнь сердца (при атеросклерозе коронарных сосудов снижает риск инфаркта и смерти)
- после перенесенных инфаркта миокарда и инсульта (уменьшает риск повторных случаев)
- атеросклероз нижних конечностей (замедляет развитие болезни)
- сахарный диабет, осложненный гипертонией и нарушением липидного обмена (уменьшает риск осложнений при сердечно-сосудистых заболеваниях)
Крестор: побочные действия
Крестор, как правило, переносится пациентами хорошо. Побочные эффекты, возникающие чаще всего, это:
- головная боль, головокружение
- боли в животе, запор, тошнота
- боли в мышцах
- астения (утомляемость, лабильность настроения, слабость)
При применении препарата Крестор, особенно в дозах больше 20 мг, у пациентов с рисками миопатии возможны редкие случаи рабдомиолиза. Это болезнь, связанная с распадом мышечной ткани и опасная острой почечной недостаточностью.

Крестор: совместимость с алкоголем
Для Крестора в суточной дозе 40 мг противопоказано чрезмерное употребление алкоголя, для приема препарата в меньших дозах спиртные напитки допускаются в ограниченном количестве. Врачи рекомендуют на время лечения полностью отказаться от алкоголя.
Крестор: передозировка
При передозировке Крестора необходима медицинская помощь для симптоматического и поддерживающего лечения, направленных на поддержание функций жизненно важных органов и систем. Также необходим контроль функции печени.
Крестор или Розувастатин: что лучше?
Крестор — лекарство оригинальное, его выпускает английская компания АстраЗенека ЮК Лимитед. Субстанция действующего вещества производится в европейских странах: Великобритании, Швейцарии, Бельгии.
Под названием Розувастатин препарат выпускают компании из России, Польши, Кипра и Израиля. Чаще всего используется субстанции индийских заводов. Кроме этого, дженерики отличаются от Крестора вспомогательными веществами и технологиями производств. Для дженериков необязательно проводить клинические исследования.
Состав, дозировки, показания и противопоказания у Розувастатина и Крестора совпадают, но эффективность может различаться. Если врач порекомендовал Крестор, то его можно заменить на Розувастатин, и наоборот. Нельзя менять дозировку.
Крестор или Мертенил: что лучше?
Действующее вещество Мертенила тоже розувастатин. Его производит венгерская компания Гедеон Рихтер из субстанции индийского производства. У препарата те же дозировки, показания, противопоказания и побочные эффекты, что и у Крестора. Аналоги взаимозаменяемы.
Крестор или Липримар?
Липримар — оригинальный препарат с действующим веществом аторвастатин, который относят к статинам третьего поколения. Считается, что чем выше поколение, тем меньше должно быть побочных эффектов и лучше переносимость.
Липримар имеет идентичные с Крестором показания и противопоказания к применению. Кратность приема у обоих лекарств — один раз в сутки. Оба препарата, в отличие от предыдущих поколений, стабилизируют атеросклеротические бляшки и уменьшают количество «плохого» холестерина. Но только Крестор дополнительно повышает концентрацию «хорошего» холестерина в крови.
Ответить на вопрос: «Крестор или Липримар: что лучше?» может только лечащий врач. При назначении статинов он учитывает многие факторы, в том числе и прием других медикаментов. Липримар и Крестор взаимодействуют с большим количеством различных лекарств, что влияет на эффективность лечения или может нанести вред здоровью.
Аторвастатин или Крестор: что лучше?
Аторвастатин и Крестор относятся к третьему и четвертому поколению статинов.
Крестор более эффективен: он оказывает лечебное действие в меньших дозировках. У него минимальная доза равна 5 мг, максимальная — 40 мг, у Аторвастатина — 10 и 80 мг соответственно. Розувастатин имеет меньше побочных эффектов, по сравнению с Аторвастатином.
Если врач назначил конкретный статин, то его нельзя заменять на аналог с другим действующим веществом, менять дозировку и отменять назначение препарата. Заменить Крестор на Аторвастатин или наоборот может только лечащий врач.
Краткое содержание
- Действующее вещество в Кресторе — розувастатин. Он уменьшает синтез холестерина в печени и содержание «плохого» холестерина в крови.
- Крестор назначают для поддержания холестерина в норме, для вторичной профилактики у пациентов с инфарктом миокарда, снижения риска смерти при сердечно-сосудистых заболеваниях.
- Крестор переносится пациентами, как правило, хорошо. Самым опасным побочным эффектом является рабдомиолиз у пациентов с рисками миопатии.
- Крестор, Мертенил и Розувастатин — полные аналоги. Препараты взаимозаменяемы.
- Аторвастатин и Липримар относятся к статинам третьего поколения. Назначение статинов и выбор конкретного препарата в этом случае — прерогатива врача.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
- Главная
- Статьи пациентам
- Какой препарат из группы статинов лучше и безопаснее?
Какой препарат из группы статинов лучше и безопаснее?
В области кардиологии существует несколько препаратов из группы статинов, которые широко используются для лечения пациентов с высоким уровнем холестерина и риском сердечно-сосудистых заболеваний. Однако, не все статины одинаково эффективны и безопасны. В этой статье, я постараюсь рассказать о том, какой из препаратов из группы статинов является лучшим выбором с точки зрения эффективности и безопасности.
Незаменимость статинов в лечении высокого холестерина:
Статины являются основным классом лекарственных препаратов, используемых для снижения уровня холестерина в организме. Они работают, блокируя фермент в печени, который отвечает за производство холестерина. Снижение уровня холестерина помогает предотвратить образование атеросклеротических бляшек в сосудах и снижает риск сердечно-сосудистых заболеваний, таких как инфаркт миокарда и инсульт.
Перечисление статинов:
- Атовастатин (Липримар, Торвакард): Атовастатин является одним из самых широко используемых статинов. Он показан в лечении пациентов с дислипидемией (высоким уровнем холестерина) и риском сердечно-сосудистых заболеваний. Атовастатин имеет доказанную эффективность в снижении общего холестерина и ЛПНП (липопротеинов низкой плотности) и увеличении уровня ЛПВП (липопротеинов высокой плотности), которые являются «хорошими» формами холестерина. В целом, атовастатин считается безопасным и хорошо переносимым препаратом.
- Розувастатин (Крестор, Роксера): Розувастатин также является популярным препаратом из группы статинов. Он обладает силой снижения уровня холестерина и имеет широкий спектр дозировки, что позволяет его эффективное применение в индивидуальных случаях. Розувастатин также показан для лечения пациентов с атеросклерозом и риском сердечно-сосудистых заболеваний. Однако, некоторые исследования указывают на возможность повышенного риска развития сахарного диабета при использовании этого препарата.
- Симвастатин (Вазилип): Симвастатин был одним из первых препаратов из группы статинов, введенных в клиническую практику. Он успешно снижает уровень холестерина и имеет доказанную эффективность в снижении риска сердечно-сосудистых заболеваний. Однако, симвастатин может иметь некоторые нежелательные побочные эффекты, такие как мышечные боли и повышенный риск миопатий, особенно при применении высоких доз.
Какой препарат лучше и безопаснее?
Выбор наиболее подходящего препарата из группы статинов зависит от конкретных факторов и индивидуальных особенностей каждого пациента. Однако, в целом, розувастатин часто считается лучшим выбором из-за его сильного эффекта снижения холестерина и широкого спектра дозировки. Он также считается безопасным и хорошо переносимым препаратом. Но стоит помнить о возможной связи сахарного диабета при использовании этого препарата.
Важно отметить, что принятие решения о препарате из группы статинов должно быть основано на рекомендациях квалифицированного кардиолога или врача. Также, необходимо учитывать историю заболевания пациента, сопутствующие заболевания и другие факторы, которые могут повлиять на выбор препарата и дозировку.
Заключение
В области кардиологии, статины играют важную роль в лечении пациентов с высоким уровнем холестерина и риском сердечно-сосудистых заболеваний. В выборе наиболее подходящего препарата из группы статинов следует учитывать эффективность, безопасность и индивидуальные особенности пациента. Розувастатин, благодаря своему сильному эффекту снижения холестерина и хорошей переносимости, часто является предпочтительным выбором. Однако, окончательное решение следует принять вместе с врачом-кардиологом, учитывая индивидуальные особенности и рекомендации для каждого пациента.
Обратиться к кардиологу в Чебоксарах можно в «Лекардо Клиник». Запись и консультация по интересующим вопросам доступны по телефону 8 (8352) 45-45-55 или вы можете написать нам в WhatsApp и Telegram.
Внимание! Представленная информация носит информационный характер и не является исчерпывающей. Размещение информации о медицинских манипуляциях и вмешательствах не означает наличие показаний к их применению и не является призывом к действию.
Перечень оказываемых в клинике услуг отражается в разделе «Услуги» сайта и в Прайс-листе, уточняйте возможность записи на медицинскую услугу у администрации клиники.
В удобное для вас время
Записаться на приём
Успехи современной медицины, искоренившие смертность от множества опасных заболеваний, привели к парадоксу: общество привыкло к относительно комфортной в плане здоровья жизни и не осознает, что например, еще в конце XIX века средняя продолжительность жизни составляла чуть больше 30 лет, а возможность дожить до 60 лет и более — всего лишь заслуга науки.
И этого удалось добиться не за счет народной медицины, витаминов, БАДов, гомеопатии или йоги! Такую возможность дали вакцины, антибиотики, инсулин, антитромботические препараты, современная хирургия, асептики, антигипертензивная терапия, препараты, снижающие уровень холестерина и др. открытия в медицине.
При этом в СМИ с поразительной регулярностью появляется и распространяется «разоблачающая и шокирующая» ересь о различных медицинских проблемах, написанная псевдоврачами. И некоторые пациенты почему-то предпочитают верить нелепым слухам, а не научно доказанной информации. Результат — осложнения, хронизация заболеваний, смертельные исходы.
Мы уже не раз развенчивали подобные мифы, сегодня поговорим о холестерине и статинах — лекарствах для профилактики атеросклероза.
Холестерин и статины – откуда берутся мифы?
Мифы о холестерине появляются на почве безграмотности: многие путают его фракции, не понимая, о каком именно холестерине идет речь в контексте.
Холестерин бывает нормальным, необходимым для жизнедеятельности организма, и плохим — вредным. Но это знают только специалисты. Люди, далекие от медицины, называют холестерином все липиды, включая:
- холестерол – его еще называют общим холестерином (сокращенно ХС);
- триглицериды (сокращенно ТГ);
- холестерин липопротеин низкой плотности или плохой холестерин (сокращенно ЛПНП);
- холестерин липопротеин высокой плотности или хороший холестерин (сокращенно ЛПВП).
Поэтому, когда кардиологи говорят, что высокий уровень холестерина – наиболее важный фактор риска развития сердечно-сосудистых заболеваний, они имеют в виду ЛПНП. Эта фракция способна накапливаться в сосудах, образовывая бляшки, перекрывающие русло. По уровню плохого холестерина можно судить о необходимости лечения и контролировать результаты терапии.
Если где-то указывается, что холестерин важен для поддержания здоровья, речь идет о ЛПВП. В его составе выводится избыточный холестерин.
В кардиологии не так много лекарств, произведших революцию и преуспевших в профилактике сердечно-сосудистых заболеваний. Среди них особое место занимают статины — препараты, снижающие уровень холестерина и эффективно предотвращающие атеросклероз и связанный с ним риск инфаркта миокарда.
Врачи рекомендуют применять статины больным с уже диагностированным атеросклерозом и с высоким риском его развития. Но некоторые пациенты прекращают прием лекарств, потому что прочитали, что они опасны и дают побочные эффекты. При этом эти же пациенты не сомневаются в необходимости использования инсулина при диабете 1 типа и антибиотиков при воспалении лёгких. Скорее это связано с отсутствием симптомов на первых этапах атеросклероза: нет симптомов — нет проблемы, заставляющей доверять медикам и ученым.
Чтобы снизить риски сердечно-сосудистых заболеваний, следует начинать профилактические мероприятия как можно раньше, ведь образование атеросклеротических бляшек длительное время может протекать бессимптомно. Хорошим дополнением в поддержке уровня холестерина в норме является пробиотический комплекс Холестерол. Он положительно влияет на снижение ЛПНП, повышает концентрацию ЛПВП и благодаря этому снижает риск заболеваний и осложнений, связанных с атеросклерозом.
Что такое статины?
Статины — это самые популярные препараты от холестерина, работающие путем угнетения синтеза холестерина в печени за счет блокировки ряда ферментов. Препараты принимают 1 раз в день перед сном. Результат — снижение холестерина на 30-60%, можно наблюдать через 10-14 дней после начала приема.
Статины не вызывают привыкания, поэтому их можно принимать долго. Но резкая отмена препарата приводит к неприятным симптомам, поэтому прекращение приема должно проводиться под контролем врача. Также должен контролироваться весь период приема этих лекарств, особенно если присутствуют побочные эффекты: тошнота, боли в животе и мышцах. При их длительном применении, раз в 6 месяцев проводятся анализы на АСТ и АЛТ.
Важно понимать, что статины могут быть бесполезны для людей старше 75 лет, поэтому если эффекта нет, не нужно создавать дополнительную лекарственную нагрузку. Также статины не снижают уровень сахара у диабетиков и не разжижают кровь, поэтому не защищают от тромбов. Для этих целей назначаются другие лекарства, которые вполне можно комбинировать со статинами. А вот для лечения симптомов синдрома роста метаногенной флоры в кишечнике их рекомендуют, так как они эффективно подавляют выработку метана.
Итак, рассмотрим 10 мифов о холестерине и статинах и опровергнем их с помощью фактов.
Миф 1. Уровень холестерина должен быть у всех одинаковым
На самом деле вместо норм холестерина уместнее рассматривать оптимальный уровень для конкретного человека. Оптимальный уровень холестерина, в свою очередь, зависит от риска развития заболевания.
| Группа | Норма ХС-ЛПНП |
| Здоровый человек до 40 лет | до 3 ммоль/л |
| Здоровый человек старше 40 лет | <2,5 |
| Больной с сердечно-сосудистыми заболеваниями и отложениями холестерина | <1,8 |
Сдавать анализы на холестерин нужно регулярно при наличии факторов риска:
- возраст >40 лет для мужчин и >50 лет для женщин;
- курение;
- сахарный диабет;
- повышенное артериальное давление ≥ 140/90 мм рт. ст.;
- наличие родственников с пороком сердца в раннем возрасте – мужчины до 55 лет и женщины до 65 лет.
Миф 2. Сердечно-сосудистые заболевания развиваются только у людей с высоким уровнем холестерина
Исследования показывают, что у каждого второго больного с сердечно-сосудистой патологией ЛПНП ниже 2,5 ммоль/л. Это связано с тем, что такие заболевания развиваются в результате сочетания нескольких факторов риска, среди которых наиболее веские: сахарный диабет, возраст, повышенное артериальное давление, вредные привычки. Т. е. ССЗ можно получить даже при относительно низком уровне холестерина.
Миф 3. Холестерин бывает высоким только у полных людей
Очень распространен миф, что люди с худощавым телосложением имеют нормальный уровень холестерина. Это неправда. Избыточный вес и недостаточная активность действительно связаны с уровнем холестерина: при ожирении снижен уровень ЛПВП и повышен уровень триглицеридов и ЛПНП, но это не исключает повышенного холестерина у худых людей.
Миф 4. Высокий уровень холестерина — это результат только образа жизни
Привычки в еде и занятиях спортом влияют на уровень холестерина – это можно увидеть, сравнив уровень липидов в крови в конце лета и зимой. Но на метаболизм оказывает огромное влияние и генетика. Поэтому можно увидеть и долгожителей с нездоровым образом жизни, и молодых больных с инфарктом.
Также есть наследственное заболевание — семейная гиперхолестеринемия, характеризующееся высоким уровнем общего холестерина, обычно выше 8 ммоль/л у взрослых и выше 6 ммоль/л у детей. Патология приводит к раннему инфаркту. Заболевание поражает одного из 250 человек в Европе, что делает его основной причиной смерти среди взрослых.
Семейная гиперхолестеринемия – это особый случай. При таком диагнозе рекомендуется начать прием статинов уже в 18 лет. Сегодня семейная гиперхолестеринемия больше не неизлечимая болезнь.
Миф 5. Правильный образ жизни — панацея от сердечно-сосудистых заболеваний
Физическая активность конечно же полезна, но ЗОЖ не гарантирует стопроцентную защиту от сердечно-сосудистых заболеваний. Физическими нагрузками можно отсрочить болезнь, но также важны наследственность, уровень артериального давления и холестерина.
Миф 6. Все препараты для снижения уровня холестерина одинаково хороши
Основной принцип современной медицины – упор на доказательства. Исследования показывают разную результативность препаратов. И особенно эффективны статины, блокирующие избыточную выработку в организме холестерина. По сравнению с секвестрантами желчных кислот и фибратами, они намного лучше снижают уровень холестерина и значительно лучше переносятся.
В 80-х годах прошлого века больные после инфаркта быстро возвращались в больницу с очередным приступом, потому что остановить болезнь было невозможно. Сейчас, благодаря приему статинов, можно затормозить развитие атеросклероза, поддерживая необходимый уровень ЛПНП, т.е. <1,8 ммоль/л.
Миф 7. Аспирин может заменить статины
Если холестериновая бляшка попадает в артерию сердца и закупоривает сосуды, сердечная мышца гибнет. Та же картина наблюдается при образовании тромбов — сгустков крови. Аспирин тормозит образование тромбов, разжижая кровь, но не растворяет холестерин. Статины влияют на холестерин и не растворяют тромбы. Поэтому многим пациентам рекомендуется принимать и статины, и аспирин. Эти лекарства не взаимозаменяемы.
Миф 8. Низкий уровень холестерина опасен
Ежегодно миллионы людей умирают в следствии заболеваний, связанных с отложением холестерина в сосудах, т. е. с повышенным холестерином. По оценкам ученых, к 2050 году убийцей номер один в мире станет ишемическая болезнь сердца, вызванная закупоркой сердечных артерий холестерином. В то же время случаи проблем со здоровьем у людей, вызванные недостатком холестерина, единичны.
В некоторых источниках написано, что низкий уровень холестерина вызывает проблемы с синтезом желчных кислот, витамина D и гормонов, потому что для этого процесса нужна молекула холестерина. Но доказано, что клетки не страдают от холестеринового голодания, даже когда ХС ЛПНП ниже нормы.
Существует наследственное заболевание — гипобеталипопротеинемия, при котором отмечается очень низкий уровень холестерина (0,4 ммоль/л). И эти люди практически всегда долгожители!
Миф 9. Статины повреждают печень и мышцы
Случаи серьезных побочных эффектов статинов встречаются в мировой практике не более 2-х в год. Риски осложнений ничтожно малы, тогда как отказ от статинов заведомо несет огромные риски приступов ССЗ. Эти препараты спасают миллионы жизней.
При этом риски побочных эффектов аспирина и обезболивающих гораздо выше.
Датские ученые в 2015 г. опубликовали результаты исследования Nielsen и Nordestgors, показывающие, что негативная реклама статинов увеличивает вероятность того, что люди перестанут их использовать, на 9%. Прекращение приема статинов в Дании увеличило риск инфаркта миокарда на 26% и риск смерти от сердечно-сосудистых патологий на 18%.
А теперь правда: распространенные побочные эффекты при приеме статинов
Естественно, что побочные эффекты есть у всех лекарств. Поэтому их прием необходимо начинать только после консультации с врачом. Насколько высок риск осложнений при приеме статинов?
Доказано, что статины не вызывают какие-либо существенные изменения в структуре или функции печени. Они усиливают функцию печени, поэтому несколько повышается уровень печеноных ферментов аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ). Но это не несет значительных рисков для здоровья. Допускается трехкратное повышение этих показателей функции печени, соответствующей приблизительно 120-150 ЕД/л.
Более того, есть данные, что применение статинов допустимо даже при заболеваниях печени, например, при хроническом гепатит С, что ранее считалось противопоказанием. Конечно, лечение должно контролироваться кардиологом и гепатологом. Ещё один пример, когда польза от приема статинов значительно превышает возможный вред — жировой гепатоз, при котором часто повышены уровни АЛТ, АСТ и гаммаглутамилтранспептидазы (ГГТ), но и риски ССЗ при этой патологии огромны.
Что касается побочных эффектов, сказывающихся на мышцах, то в редких случаях пациенты могут испытывать мышечные боли. Но ощущения вполне терпимые и проходят после прекращения приема статинов. Самый опасный побочный эффект — рабдомиолиз или распад мышц — встречается настолько редко (один на 100000 случаев), что почти эквивалентен риску аварии при поездке в троллейбусе.
По статистике, только 5% пациентов нуждаются в снижении дозы, смене препарата или, в очень редких случаях, в полном прекращении приема статинов.
Причины снижения дозировки или отмены препарата:
- Повышенный уровень фермента креатинфосфокиназы (КФК, креатинкиназа, КК), поступающего из мышечной ткани, в крови. Анализы на КФК должны проводиться всем больным, принимающим статины. Требует внимания превышение нормы более чем в четыре раза, но и это не строгий повод для абсолютного прекращения терапии. Также учитывается наличие симптомов со стороны мышечного каркаса и др. факторы.
- Недостаточная функция щитовидной железы.
- Значительный дефицит витамина D.
Выводы
Одна из самых больших проблем 21 века — огромный поток неконтролируемой и часто ложной информации, касающейся самых важных аспектов, включая здоровье. Поэтому, чтобы не навредить себе, пациенты должны сохранять критическое мышление и, прежде всего, прислушиваться к мнению дипломированных врачей.
Статья посвящена распространенным среди пациентов заблуждениям, касающимся статинов, их побочным эффектам, особенностям приема и их влиянию на приверженность терапии
На сегодняшний день статины – одна из наиболее изученных групп препаратов с доказанной способностью снижать сердечно-сосудистую заболеваемость и смертность. Они по праву занимают одно из ключевых мест в международных клинических рекомендациях по лечению и профилактике сердечно-сосудистых заболеваний (ССЗ). Согласно последним рекомендациям Европейского общества кардиологов / Европейского общества атеросклероза и российским рекомендациям [1, 2], терапия статинами в настоящее время показана (табл. 1):
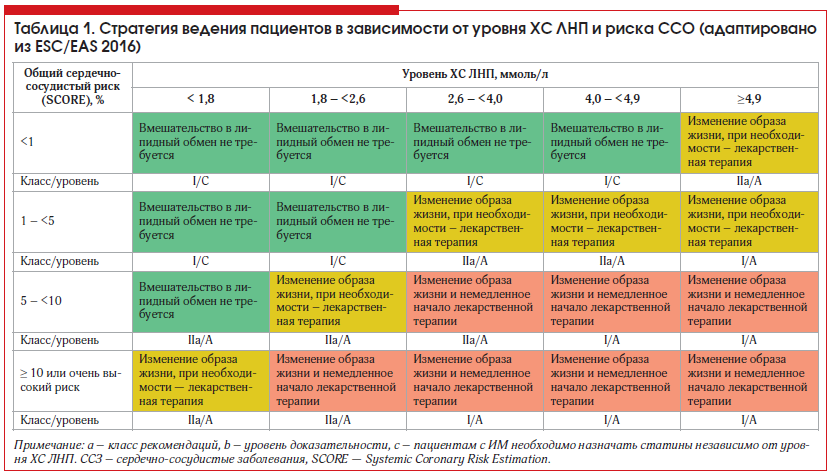
1. Лицам категории очень высокого риска сердечно-сосудистых осложнений (ССО) независимо от исходного уровня холестерина (ХС):
• подтвержденное ССЗ, что включает перенесенный инфаркт миокарда (ИМ), острый коронарный синдром, реваскуляризацию коронарных и других артерий в анамнезе, инсульт, транзиторную ишемическую атаку, периферический симптомный атеросклероз, а также значимое атеросклеротическое поражение по данным коронарной ангиографии или ультразвука сонных артерий;
• сахарный диабет (СД) с поражением органов-мишеней (например, протеинурия) либо в сочетании с такими факторами риска, как курение, артериальная гипертония (АГ) или дислипидемия;
• тяжелая хроническая болезнь почек (ХБП) (скорость клубочковой фильтрации (СКФ) < 30 мл/мин/1,73 м2);
• 10-летний риск смерти от ССЗ по шкале SCORE ≥ 10%.
2. Лицам категории высокого риска при уровне ХС липопротеидов низкой плотности (ЛПНП) ≥ 1,8 ммоль/л:
• 10-летний риск смерти от ССЗ по шкале SCORE ≥ 5% и < 10%;
• хотя бы один выраженный фактор риска (общий холестерин (ОХС) > 8,0 ммоль/л либо артериальное давление ≥ 180/110 мм рт. ст.);
• большинство пациентов с СД, не вошедших в категорию очень высокого риска;
• умеренная ХБП (СКФ 30–59 мл/мин/1,73 м2).
3. Лицам категории умеренного риска, если желаемый уровень ХС не достигнут при изменении образа жизни пациента и уровень холестерина ХС ЛПНП исходно ≥ 2,6 ммоль/л:
• 10-летний риск смерти от ССЗ по шкале SCORE ≥ 1% и < 5%.
4. Лицам из категории низкого риска при уровне ХС ЛНП исходно ≥ 4,9 ммоль/л и неэффективности немедикаментозных методов:
• 10-летний риск смерти от ССЗ по шкале SCORE < 1%.
Без большого преувеличения можно сказать, что мы живем в эру статинов. Но в то же время именно эта группа препаратов (как ни одна в кардиологии) окружена плотной завесой мифов. Причем эти мифы живут не только в сознании пациентов, далеких от медицины, но и в головах врачей. Быть может, именно в этом кроется причина того, что реальное число больных, охваченных терапией статинами, очень отличается от того, что диктуют рекомендации. Так, по данным российского многоцентрового эпидемиологического исследования по изучению распространенности факторов риска сердечно-сосудистых заболеваний в различных регионах РФ – «ЭССЕ-РФ» (2014 г.), статины принимают только 9,7% больных ишемической болезнью сердца (ИБС) от 35 до 64 лет, из которых всего 9,2% достигают целевых значений ХС ЛНП, т. е. лечатся согласно рекомендациям менее 1% даже больных ИБС, не говоря уж о больных высокого и, тем более, умеренного риска [3]. Впрочем, в европейских странах ситуация тоже далека от идеала. Так, по результатам датского исследования [4], пятая часть популяции 35–100 лет недополучает лечение статинами в соответствии с критериями европейских рекомендаций, в то время как 0,2% людей получают терапию, направленную на снижение уровня холестерина без достаточных на то оснований. В той же Дании [5] были изучены 674 тыс. случаев длительного приема статинов – 14% пациентов бросили принимать статины к 6-му мес. лечения. Параллельно анализировались публикации в средствах массовой информации. Была обнаружена 1931 статья про статины, опубликованная в датских масс-медиа за период наблюдения с 1995 по 2011 г. Негативную информацию содержали более 300 статей. Исследователи отметили, что в большинстве случаев новости о статинах переводились из британских первоисточников. По мнению авторов исследования, 9%, т. е. 2/3 пациентов бросили прием препаратов именно под влиянием этих статей. Если добавить, что у больных, отказавшихся от приема статинов, число ИМ было больше на 20%, а фатальных – на 18%, то проблема вмешательства мифов в лечебный процесс приобретает огромное значение. Цель этой статьи – всесторонне рассмотреть самые популярные мифы с целью дать в руки практикующим врачам: кардиологам, терапевтам, неврологам оружие для борьбы с этими заблуждениями, а значит, повысить приверженность пациентов столь необходимой им терапии.
Итак, какие самые распространенные мифы встречаются в повседневной деятельности практического врача, ведущего амбулаторный прием?
Миф 1. «Статины нужны только тяжелым больным, тем, кто уже перенес инфаркт или болен ИБС»
Как и любой миф, он опирается на реальные факты. Разумеется, статины рекомендованы для вторичной профилактики больным ИБС, что и прописано в рекомендациях. В исследованиях, подтверждающих этот постулат, в общей сложности приняли участие сотни тысяч больных. Установлено, что статины при длительном (3–5 лет) систематическом приеме с целью вторичной профилактики сердечно-сосудистых событий снизили риски общей смертности: на 30% в исследовании 4S [6], на 43% – в исследовании GREACE [7], коронарную смертность – на 42% [6]. Однако целесообразность использования статинов для первичной профилактики также доказана целым рядом исследований. Особенно интересны в этом плане два исследования, проведенные с использованием оригинального розувастатина (Крестор®, «АстраЗенека»): JUPITER [8] и HOPE-3 [9].
Основной целью исследования JUPITER [8] стало изучение способности розувастатина предотвращать сердечно-сосудистые события у практически здоровых лиц с уровнем холестерина ХС ЛПНП < 3,0 ммоль/л, но с высоким уровнем С-реактивного белка (≥2 мг/л). В основную группу было включено 8857 пациентов, в контрольную – 8864. Больные должны были принимать либо 20 мг розувастатина, либо плацебо, средний срок наблюдения составил около 2 лет. Выяснилось, что даже у этих практически здоровых людей розувастатин снижал общую смертность на 20%, число ИМ – на 54%, число инсультов – на 48% (рис. 1).

Относительный риск сердечно-сосудистых событий снижался независимо от пола, возраста, наличия АГ, метаболического синдрома, семейной предрасположенности к ИБС, высокого и низкого риска по Фремингемской шкале.
В исследование Heart Outcomes Prevention Evaluation-3 (HOPE-3) [9] включали мужчин 55 лет или старше и женщин 65 лет и старше, у которых не было ССЗ, но имелся хотя бы один из дополнительных факторов риска: отношение окружности талии к окружности бедер более 0,85 у мужчин и более 0,90 у женщин; курение; низкая концентрация в крови липопротеинов высокой плотности (ЛВП) (менее 1,0 и 1,3 ммоль/л у мужчин и женщин соответственно); нарушение углеводного обмена (повышение уровня глюкозы в крови натощак, нарушенная толерантность к глюкозе или неосложненный сахарный диабет 2-го типа (СД2), компенсируемый только диетотерапией); начальные стадии дисфункции почек; отягощенный семейный анамнез. Кроме того, в исследование включали женщин 60 лет или старше, у которых было не менее 2-х из таких факторов риска. Пациенты включались в исследование независимо от исходных значений холестерина, ЛПНП и цифр АД. По мнению авторов исследования, тактика приема небольших доз препаратов без учета цифр АД и уровня липидов позволит снизить риск ССЗ большему количеству пациентов, сэкономив ресурсы здравоохранения за счет снижения количества контрольных визитов и лабораторных анализов. При наличии критериев включения больные включались во вводную фазу, в ходе выполнения которой в течение 4 нед. участники принимали оба активных исследуемых препарата (гиполипидемический или антигипертензивный). При переносимости такого режима приема исследуемых больных распределяли в группу приема препарата, содержащего постоянные дозы кандесартана (16 мг/сут) и гидрохлоротиазида (ГХТ) (12,5 мг/сут) или плацебо, а также приема розувастатина (10 мг/сут) или плацебо. Таким образом было сформировано 4 группы. В исследование были включены 12 705 участников. Полученные данные (рис. 2) свидетельствовали, что сочетанный прием розувастатина (10 мг/сут), кандесартана (16 мг/сут) и ГХТ (12,5 мг/сут) сопровождался меньшей частотой развития ССО по сравнению с приемом плацебо. Также получено снижение риска ССО на фоне розувастатина по сравнению с плацебо у всех пациентов, независимо от присоединения гипотензивных препаратов и исходного уровня холестерина (рис. 2). Таким образом, применение розувастатина у пациентов без ССЗ, но со средним (промежуточным) риском их возникновения снижает риск ССЗ, тогда как применение кандесартана и гипотиазида было эффективно только в подгруппе лиц, у которых исходный уровень систолического АД соответствовал критериям АГ.
![Рис. 2. Вклад липидоснижающей и антигипертензивной терапии в снижение риска ССО в зависимости от исходного АД [9] Рис. 2. Вклад липидоснижающей и антигипертензивной терапии в снижение риска ССО в зависимости от исходного АД [9]](https://www.rmj.ru/upload/medialibrary/505/1421-3.png)
Соответственно, идея назначать статины всем пациентам умеренного риска ССО, конечно, при отсутствии противопоказаний, находит все больше сторонников.
К сожалению, в настоящее время именно молодые пациенты недополучают препараты для лечения гиперхолестеринемии. Чаще им рекомендуют только изменение образа жизни, при этом риск развития ССЗ остается высоким. Анализ данных стационарных и амбулаторных пациентов из национального реестра IBM Explorys, в котором содержится информация о 360 медицинских центрах в США [10], показал, что частота назначения статинов значительно отличалась в разных возрастных группах. В возрасте около 30 лет только 32% пациентов, которым они были показаны согласно национальным рекомендациям, получали статины, в возрасте около 40 лет – 47%, около 50 лет – 61% пациентов. В то же время летом 2017 г. были опубликованы данные, подтвердившие эффективность и экономическую целесообразность раннего начала приема статинов. Исследование с применением модели микромоделирования продемонстрировало, что назначение статинов пациентам с 7,5-процентным увеличением риска инсульта или инфаркта на протяжении ближайших 10 лет позволяет предотвратить развитие около 160 тыс. ССО. По мнению экспертов, экономически целесообразно было бы назначение статинов 48–67% американцев в возрасте 40–75 лет [11].
Открытым остается вопрос, стоит ли назначать статины для первичной профилактики лицам, достигшим 75 лет. С одной стороны, риск побочных явлений у них значительно выше, о чем будет сказано ниже, а данных о благоприятном влиянии приема статинов на прогноз в этой группе недостаточно. Результаты метаанализа связи уровня ХС в крови и сосудистой смертности указывают на то, что высокий общий ХС является существенным фактором риска для смертности от ИБС во всех возрастах, но эта связь ослабевает у пожилых людей; снижение ХС на 1 ммоль/л было ассоциировано с примерно 50-процентным (ОР 0,44) снижением смертности от ИБС в возрастной группе 40–49 лет по сравнению с ОР 0,85 для 80–89 лет [1]. Однако, несмотря на относительное снижение риска у пожилых пациентов, увеличение частоты ИБС означает, что абсолютное число событий, связанных с холестерином, является самым высоким в этой группе. Сведения о лечении пациентов в возрасте 80–85 лет очень ограниченны. Пожилые пациенты часто получают комбинации из различных препаратов, поэтому следует учитывать стоимость терапии и возможность лекарственного взаимодействия. Тем не менее фармакоэкономическое исследование, проведенное в США, показало, что прием статинов пациентами 75–94 лет может быть экономически выгодным [12], но только при условии их хорошей переносимости. Прием статинов всеми лицами от 75 до 94 лет в течение 10 лет предупредил бы 105 000 (4,3%) случаев ИМ и 68 000 (2,3%) смертей от ИБС при дополнительных расходах (с поправкой на инвалидность). В каждом конкретном случае решение о назначении статинов лицам старше 75 лет должно приниматься в индивидуальном порядке, а прием этих препаратов – ни в коем случае не ухудшать качество жизни пациента.
Миф 2. «Зачем мне их пить, у меня и так холестерин нормальный» (или «Я лучше посижу на диете»)
К сожалению, у большинства пациентов, произносящих на приеме у кардиолога эту фразу, уровень ХС ЛНП превышает целевые значения. Что касается диетотерапии, то как самостоятельный метод лечения она рекомендована только лицам с высоким уровнем ХС и средним или низким общим сердечно-сосудистым риском. Но для пациентов высокого и очень высокого риска это только вспомогательное средство. Пациентам же с острым ИМ необходимо назначать статины независимо от уровня ХС ЛНП. Мало того, у пациентов среднего и низкого риска также следует задуматься о назначении фармакотерапии в случае недостижения целевых значений при использовании немедикаментозных методов (табл. 1). Приоритет в этом случае надо отдать розувастатину, т. к. именно он доказал свою эффективность у этой категории пациентов. Кроме того, как показали последние исследования, роль диеты, возможно, переоценена, т. к. выяснилось, что замена сливочного масла на растительные жиры, богатые линолевой кислотой, приводит к снижению уровня холестерина в крови, но не оказывает влияния на сердечно-сосудистую заболеваемость и смертность [13]. Вывод этот был сделан на основании анализа результатов масштабного исследования MCE (Minnesota Coronary Experiment), сбор данных для которого был начат в 1968 г., а закончен в 1973 г. Итоговые материалы его были опубликованы лишь в 1989 г. По мнению ученых, публикация неполных данных MCE способствовала распространению в обществе мнения о преимуществе растительных жиров перед животными. По мнению экспертов, высказанному в редакционной статье British Journal of Sports Medicine, широко распространенное среди врачей и общественности мнение, что насыщенные жиры «забивают артерии» и вызывают ИБС, является «простой ошибкой». Как аргумент, приводится отсутствие доказательств связи между потреблением насыщенных жиров и повышенным риском ССЗ, диабета и смерти [14].
Миф 3 (новый!) «Статины нужны всем!» (у кого холестерин больше 5)
Этот миф – совсем новое явление, свидетельствующее о продвижении знаний о роли статинов в профилактике ССЗ в массы и о не вполне критичном их восприятии. Речь идет о тех 0,2% датских и бесконечно малом числе российских пациентов, которые начинают принимать статины без должных показаний. Последние годы периодически на приеме у врача появляются дамы лет 40–50 с общим ХС 6 ммоль/л и без каких-либо дополнительных факторов риска, которые требуют немедленно им «что-нибудь» назначить. Так вот, несмотря на все сказанное выше, все же не следует назначать статины пациентам низкого риска с ХС ЛНП < 4,9 ммоль/л и пациентам среднего риска с ХС ЛНП < 2,6 ммоль/л.
Миф 4. «Стоит принять таблетку – придется пить всю жизнь»
В общественном сознании прием кардиологических препаратов приравнивается к применению наркотиков – с обязательным развитием зависимости и негативными последствиями при отмене. Именно по этой причине многие пациенты, особенно молодые, отказываются от приема препаратов. Необходимо особо оговаривать, что никакой зависимости статины не вызывают, а при их отмене, которая, разумеется, крайне нежелательна, все просто вернется на круги своя, и риск осложнений будет такой же, как до начала лечения, но никак не выше. Действительно, статины назначаются на неопределенно долгое время, фактически пожизненно. В ответ на сомнения больного врач может привести аргумент, что в этом случае жизнь продлевается. Так, российский фармакоанализ показал, что непрерывный прием препарата Крестор® в течение 12 мес. при вторичной профилактике у больных с высоким риском развития ССО приводит к увеличению продолжительности жизни на 0,93 года за 1 год приема и на 3,47 года за 5 лет [15]. С другой стороны, даже прерывистый прием статинов лучше, чем отсутствие их приема. По данным американского наблюдательного исследования [16], не только ежедневная, но и прерывистая терапия статинами дает положительный результат. В этом исследовании часть пациентов бросала прием препаратов, главным образом из-за побочных эффектов. Затем часть бросивших возобновила прием – постоянный или прерывистый (через день, «курсами»). Разумеется, ежедневная терапия по сравнению с прерывистой терапией ассоциируется с более выраженным снижением уровня ЛПНП, однако и при прерывистой достигнуто снижение общей смертности по сравнению с больными, прекратившими принимать статины (р=0,08) по итогам 8-летнего наблюдения.
Миф 5. «Летом можно сделать перерыв», «от лекарства нужно отдохнуть»
Представление, что от препаратов надо «отдыхать», весьма устойчиво. Особенно часто «лекарственные каникулы» больные любят устраивать себе летом, мотивируя это более здоровым питанием с преобладанием свежих фруктов и овощей и уменьшением доли животных жиров. Особенно актуально это для жаркой погоды. Однако опыт аномально жаркого лета 2010 г. показал, что непрерывный прием статинов в этот период снижал риск сердечно-сосудистых осложнений на 50% в общей группе и на 56% у больных ИБС [17]. По условиям протокола исследования [17] больные получали оригинальный розувастатин Крестор®. Возможно, одна из причин протективного действия розувастатина – в обсуждаемом в последнее время положительном воздействии статинов на микроциркуляцию [18]. У больных ИБС механизм терморегуляции несовершенен, и одна из причин этого, по-видимому, – нарушение периферической вазодилатации – важнейшего механизма теплоотдачи. По данным исследователей, терапия розувастатином увеличивает общий уровень перфузии в тканях, усиливает эндотелийзависимое снижение тонуса артериол и снижает нейрогенный и миогенный компоненты тонуса в прекапиллярных артериолах кожи у больных ИБС, что, по всей видимости, способствует лучшей адаптации к высоким температурам.
Миф 6. «Все статины одинаковые»
Наука не стоит на месте, поэтому статины разных поколений отличаются друг от друга по эффективности, а также по фармакокинетическим свойствам. Какой же препарат предпочесть? Чтобы ответить на этот вопрос, нужно владеть информацией об эффективности влияния различных статинов на уровень ХС ЛПНП в крови, а также о частоте достижения целевых концентраций ХС ЛПНП при использовании таких доз. С целью получения такой информации было проведено многоцентровое рандомизированное открытое исследование STELLAR (Statin Therapies for Elevated Lipid Levels compared Across doses to Rosuvastatin) [19]. В исследование было включено 2268 больных с гиперхолестеринемией, которые были рандомизированы в группы приема розувастатина (10, 20, 40 или 80 мг/сут), аторвастатина (10, 20, 40 или 80 мг/сут), симвастатина (10, 20, 40 или 80 мг/сут) и правастатина (10, 20 или 40 мг/сут) в течение 6 нед. Результаты исследования свидетельствовали, что прием розувастатина в дозах от 10 до 80 мг/сут приводил к более выраженному снижению концентрации ХС ЛПНП по сравнению с аналогичными дозами аторвастатина – на 8,2% ( p<0,001), симвастатина – на 12–18% (p<0,001), а также на 26% по сравнению с применением правастатина по 10–40 мг/сут (p<0,001). Более 2/3 пациентов высокого риска ССО достигали целевого уровня на 10 мг розувастатина или 20 мг аторвастатина. Обсервационное ретроспективное исследование PEPI (77 775 пациентов) [20] показало преимущество оригинального розувастатина Крестор® («АстраЗенека») перед другими статинами( аторва -, симва- и правастатин) в реальной клинической практике в предупреждении госпитализаций по случаю фатального и нефатального ИМ, инсульта, утяжеления течения ИБС и реваскуляризации.
Статины различают по фармакокинетическим свойствам: абсорбции, связыванию с белками плазмы, взаимодействию с цитохромами, по путям выведения, времени полураспада и другим фармакокинетическим параметрам. Ловастатин и симвастатин – пролекарства. Только после первого прохождения через печень они приобретают свойства активной лекарственной формы, в то время как все остальные статины изначально поступают в виде активного лекарства. Ловастатин, симвастатин и аторвастатин метаболизируются при участии изофермента 3A4 системы цитохрома Р-450 (CYP 3А4), так же как и 50% используемых в медицине веществ [20]. Флувастатин и розувастатин метаболизируются главным образом через CYP 2C9, что обеспечивает уменьшение риска нежелательного лекарственного взаимодействия, минимальное проникновение во внепеченочные ткани и минимальный риск развития миалгии.
Еще одним преимуществом розувастатина является то, что терапевтический эффект развивается уже в течение 1 нед. после начала терапии препаратом, через 2 нед. лечения достигается 90% от максимально возможного эффекта. Максимальный терапевтический эффект обычно достигается к 4-й нед. терапии и поддерживается при регулярном приеме. Это ускоряет подбор дозы препарата и повышает приверженность больных терапии. Препарат может назначаться в любое время суток, независимо от приема пищи. Это удобно, а удобство повышает приверженность терапии. Эффект симвастатина развивается несколько позже – в течение 2 нед. и достигает максимума к 4–6-й нед., что замедляет подбор дозы. Принимать его надо только на ночь, что не всегда удобно.
Миф 7. «Это очень дорого»
Да, действительно, статины, особенно оригинальные, стоят недешево. Однако это ситуация, когда «скупой платит дважды». Доказано, что улучшение приверженности терапии приводит не к увеличению, а к снижению расходов на лечение [21]. В уже упоминаемом нами фармакоэкономическом исследовании 2011 г. [15], в котором анализировалось влияние симвастатина, аторвастатина и оригинального розувастатина на прямые медицинские затраты у пациентов с высоким риском развития ССО, было показано: использование всех трех статинов приводит к снижению использования медицинских ресурсов. Наибольшая экономия достигнута при применении розувастатина, что связано с более высокой эффективностью препарата. Исследователи отметили, что, учитывая высокую клиническую значимость осложнений ССЗ и их значительное финансовое бремя для системы здравоохранения, дополнительные затраты на все три статина не превышают «порог готовности платить», определенный в Российской Федерации на момент проведения исследования, и являются фармакоэкономически обоснованным выбором при вторичной профилактике ССЗ у пациентов с высоким риском. Как ни удивительно, затраты на достижение целевых значений ХС ЛНП меньше при использовании оригинального препарата Крестор по сравнению с, казалось бы, более дешевыми дженерическими аторвастатином (на 31%) и симвастатином (на 36%), что показали опубликованные в 2004 г. результаты еще одного российского фармакоэкономического исследования [23].
Миф 8. «Статины надо периодически менять, чтобы к ним не привыкнуть»
Делать этого не следует, что показало, в частности, наше собственное исследование [24]. В исследование было включено 163 пациента с высоким / очень высоким риском ССО по шкале SCORE и 173 пациента c ИБС. В качестве гиполипидемического препарата в течение 1-го года все пациенты принимали оригинальный розувастатин, который выдавался бесплатно. Через 1 год были достигнуты снижение уровня общего ХС, ТГ, ХС ЛПНП, повышение уровня ХС ЛПВП. Отмечены также статистически значимое повышение приверженности терапии в обеих группах и улучшение качества жизни пациентов. В начале 2-го года больным было предложено перейти на терапию дженерическим аторвастатином, который выдавался также бесплатно. Часть больных не захотела менять лечение и оставалась на терапии Крестором, который они покупали уже самостоятельно. В результате замены препаратов 66,7% пациентов вообще прекратили прием статинов к концу 2–го года, 16,3% остались на терапии Крестором, и только 17% реально принимали выдаваемый им бесплатно аторвастатин. В дальнейшем у пациентов, которые перешли на прием аторвастатина, была отмечена отрицательная динамика достигнутых показателей, а именно достоверное повышение уровня общего ХС (p=0,004) и ХС ЛПНП (p=0,002). У пациентов, продолжающих прием розувастатина, уровень общего ХС не изменился, однако было отмечено незначительное, но статистически значимое повышение уровня ХС ЛПНП. Главной причиной снижения эффективности при смене препарата было не качество дженерического препарата, а назначение неадекватных доз и резкое снижение приверженности терапии. Таким образом, при достаточной эффективности и хорошей переносимости препарата замена его нецелесообразна, поскольку провоцирует прекращение терапии вообще и потерю достигнутого гиполипидемического эффекта.
Миф 9 (самый главный). «Они очень вредные»
Миф этот очень популярен. Так, при подготовке статьи на одном из «медицинских» интернет-ресурсов мы прочитали следующее: «Врачам хорошо известен эффект, когда лечение медикаментами одного заболевания может спровоцировать другое. К таким коварным препаратам, вне всякого сомнения, стоит отнести и средства для лечения кардиологических заболеваний – статины. Анализ имеющихся данных показывает, что их прием повышает риск заболевания раком и может привести к слабоумию…. У некоторых пациентов, регулярно принимающих статины, наблюдались кратковременные провалы в памяти, депрессии и перепады настроения. Более ранние исследования доказали, что статины могут вызывать нарушение деятельности печени, острую почечную недостаточность, катаракты и мышечную миопатию». Оставим на совести журналистов очевидные стилистические и логические ошибки. Действительно ли статины настолько коварны?
Начнем с самого актуального.
1. Статины и печень. Единственное, что верно в этом самом популярном мифе, – это то, что мишень для воздействия статинов находится в этом органе. Тем не менее [25]:
• Прогрессирование печеночной недостаточности на фоне приема статинов бывает исключительно редко.
• Увеличение уровня трансаминаз > 3 раз выше нормы встречается у 1,1% пациентов, принимавших розувастатин, против 0,5% пациентов, принимавших плацебо.
• Статины разрешены к использованию у пациентов с алкогольным поражением печени и/или хроническими заболеваниями печени вне обострения.
• Статины не ухудшают прогноз при хронических вирусных гепатитах.
• Повышение уровня трансаминаз часто редуцируется при уменьшении дозы или замене препарата на другой статин.
Мало того, трехлетнее проспективное исследование The Greek Atorvastatin and Coronary Heart Disease Evaluation (GREACE) [7] показало, что из 880 больных неалкогольной жировой болезнью печени (НАЖБП), которые принимали статины, менее 1% полностью прекратили прием препарата из-за развития побочного эффекта, связанного с поражением печени (отмечалось повышение концентрации аланинаминотрансферазы (АлАТ) или аспартатаминотрансферазы (АсАТ) более чем в 3 раза по сравнению с верхней границей нормы). Более того, в подгруппе больных с исходно повышенной концентрацией АлАТ, АсАТ или гамма-глутамилтранспептидазы (ГГТ), которые принимали статины, на фоне начатой терапии отмечено улучшение биохимических показателей функции печени. В течение 3 лет показатели функции печени нормализовались у 89% больных. Риск развития ССО на фоне приема статинов снизился на 68%. Таким образом, у больных со слабовыраженным и умеренным повышением биохимических показателей функции печени, предположительно обусловленным НАЖБП, применение статинов не только безопасно, но и может улучшить биохимические показатели функции печени.
У больных гепатитом С, получавших статины, частота легких и умеренных изменений биохимических показателей функции печени была почти в 2 раза выше, чем у не получавших статины, однако частота тяжелых изменений у них была ниже в 5,5 раза. Среди больных, получавших статины, частота легких и умеренных нарушений, тяжелых нарушений и отмены статинов из-за гепатотоксичности была сходной с таковой у больных с выявленными антителами к вирусному гепатиту С и без них. Следовательно, назначение статинов больным хроническим гепатитом С представляется безопасным [26]. Ю. Цан и соавт. [27] представили данные, что применение статинов может уменьшить риск развития гепатоцеллюлярной карциномы (ГЦК) у пациентов, страдающих гепатитом В. Снижение риска развития ГЦК ассоциировано с приемом статинов, причем дозозависимо. При низких дозах статинов снижение риска составило лишь 34%, в то время как высокие дозы снижали риск на 66%. В сравнении со статинами в группе контроля, принимавшей гиполипидемические препараты из других групп, статистически значимого снижения риска ГЦК не отмечалось. Посредством воздействия на метаболизм оксида азота статины также способны уменьшать портальную гипертензию у пациентов с циррозом печени [28]. Вышесказанное позволяет сформулировать важный в практическом отношении вывод: прием статинов снижает не только сердечно-сосудистый риск, но и риск развития некоторых осложнений хронического вирусного гепатита и НАЖБП. Кроме того, имеются данные, что статины уменьшают риск желчекаменной болезни. Люди, получившие 5 и более рецептов на статины, имели более низкий риск желчекаменной болезни (11–24%), чем люди, не принимавшие статины вообще. Для тех же, кому было выписано 20 и больше рецептов, риск снижался на 24% [29].
2. Рабдомиолиз и миопатия.
Исследователи изучили данные более 28 тыс. взрослых пациентов, получавших статины в период с 2000 по 2011 г., у которых наблюдалась как минимум одна нежелательная реакция, предположительно связанная с приемом статинов [30]. Наиболее распространенными побочными явлениями были жалобы со стороны костно-мышечной системы (17,8%), особенно миалгии. Тем не менее 20 тыс. пациентов продолжили прием препаратов, несмотря на побочные эффекты, которые со временем прошли или стали малозначимы. Насколько миалгии были связаны с приемом медикаментов – вопрос достаточно спорный. Результаты специально проведенного анализа демонстрируют так называемый эффект ноцебо с увеличением числа нежелательных явлений со стороны мышечной системы только в случаях, когда пациенты и их врачи знали о проведении терапии статинами, но не в случаях, когда такая терапия была маскированной [31]. Кстати, подобное относилось и к эректильной дисфункции. Очень редко у отдельных пациентов отмечается поражение мышц, характеризующееся значительным повышением уровней креатинкиназы, рабдомиолизом, гемоглобинурией и острой почечной недостаточностью. Частота рабдомиолиза, по оценкам экспертов, составляет 1–3 случая / 100 000 пациенто-лет [1]. Он наиболее вероятен у лиц с факторами риска развития такого рода осложнений, которые будут перечислены ниже. Чаще описывается мышечная боль (миалгия) без подъема уровня креатинкиназы (КК) и нарушения функции. Фактическая частота миалгии остается неясной. В метаанализе рандомизированных клинических исследований ее частота в группе терапии статинами не возрастала [1], в наблюдательных исследованиях она колеблется в пределах от 10 до 15% [1]. В одном из исследований, спланированном специально для изучения влияния статинов на мышечные симптомы, частота жалоб составила около 5% [1]. У пациентов с высоким риском ССЗ очень важно верифицировать диагноз, прежде чем оставить пациента без лечения статинами. Диагноз должен основываться на факте прекращения симптомов при отмене статинов и их возврате при возобновлении терапии и требует тщательного сбора анамнеза. У больных с высоким или очень высоким риском развития ССО следует начинать лечение с максимально переносимой дозы статина в комбинации с ингибитором абсорбции холестерина. Несмотря на отсутствие данных по влиянию на прогноз, такие схемы следует рассматривать у пациентов с высоким риском, которые не переносят статины в рекомендованной дозе.
Предикторы миопатий [32]:
• Возраст старше 80 лет, женский пол, недостаточная масса тела, азиатское происхождение.
• Диета с низким содержанием белка, избыточное потребление сока грейпфрута или клюквы.
• Обширная травма или хирургическая операция, острая инфекция, трансплантация органов, травмы, ВИЧ, сахарный диабет.
• Гипотиреоз.
• Дефицит витамина D.
• Избыточное потребление алкоголя.
• Хронические заболевания печени и почек.
• Назначение статинов сразу в высокой дозе.
• Полиморфизм изоферментов цитохрома Р450 или белков – переносчиков лекарств.
• Воспалительные или наследственные нервно-мышечные заболевания.
• Указание на повышение КК или необъяснимые боли в мышцах в анамнезе.
Из 601 случая рабдомиолиза (FDA report, 2000) 55% были связаны с терапией препаратами, влияющими на метаболизм статинов, что объясняет значительно меньшую частоту развития этого грозного осложнения на фоне приема розувастатина [2].
3. Статины и онкопатология.
На сегодняшний день нет хоть каких-то данных, которые бы свидетельствовали о роли статинов в развитии онкологических заболеваний. Подобный миф был рожден тем, что внезапное снижение уровня холестерина иногда служит маркером (но никак не причиной) развития онкопатологии. Метаанализ, включивший в общей сложности 26 рандомизированных исследований (103 573 пациента) и 12 обсервационных исследований (826 854 пациента), не выявил статистически значимых ассоциаций терапии статинами с развитием рака [34]. Не подтвердилась эта связь и в других крупных рандомизированных исследованиях и метаанализах, проведенных в последующие годы, в частности, в описанных выше HOPE-3 [9] и JUPITER [8]. Более того, использование статинов ассоциируется с достоверным уменьшением смертности от рака молочной железы (ОР 0,6), яичников (ОР 0,58), желудка (ОР 0,68), колоректального рака (ОР 0,57), саркомы (ОР 0,45), но не рака легких [35]. Есть данные о снижении риска развития колоректального рака на фоне приема статинов на 47% (с поправкой на известные факторы риска) [36]. Поскольку снижение риска относительно невелико, необходимы дальнейшие исследования данной проблемы.
4. Статины и деменция.
Также не подтвердились опасения возможного отрицательного влияния статинов на центральную нервную систему, сон, эмоциональную сферу и когнитивные функции человека. Более того, результаты исследований последних лет показали, что статины при длительном приеме способствуют предотвращению развития деменции, не только сосудистой, но и несосудистой. Метаанализ 7 обсервационных исследований показал снижение риска деменции на фоне приема статинов (OШ = 0,43), но не других липидоснижающих веществ [37]. Тайваньские исследователи сообщили на конгрессе Европейского общества кардиологов (ESC) 2013 г. результаты 2 исследований, посвященных этой проблеме [38]. В первом из них участвовали 58 тыс. человек. Выявлена дозозависимая обратная связь между применением статинов и началом несосудистой деменции. Сильнодействующие статины, такие как аторвастатин и розувастатин, показали еще более тесную обратную связь с развитием деменции. Второе исследование включало 5221 пациента с фибрилляцией предсердий. В этой когорте также отмечалось уменьшение частоты развития деменции у больных, принимавших статины (ОШ = 0,56). По мнению исследователей, применение этих препаратов с целью коррекции деменции очень перспективно. Тем не менее прежде чем мы сможем утверждать, что статины могут предотвратить деменцию, необходимо будет провести длительные клинические испытания, подтверждающие эти выводы. Но уже сейчас можно сказать: статины деменцию не вызывают. Что касается депрессии, то датские исследователи [39] обнаружили антидепрессивный эффект одновременного применения статинов и селективных ингибиторов обратного захвата серотонина (СИОЗС). Изучив данные национальных реестров за период 1997–2002 гг., сотрудники Университетской больницы Орхуса (Aarhus University Hospital) выбрали более 872 тыс. пациентов, принимавших СИОЗС. Около 113 тыс. из них также принимали статины. Оказалось, что сочетанное применение СИОЗС и статинов при депрессии связано с гораздо более низкой вероятностью обращения в психиатрические клиники. Исследователи связывают это с противовоспалительным действием статинов и считают полученные данные подтверждением теории о влиянии периферического воспаления на головной мозг с возможным развитием депрессии или появлением нейровегетативных симптомов, таких как нарушение сна или снижение аппетита.
5. Статины и катаракта.
Применение статинов не только не провоцируют развитие катаракты, но и, возможно, оказывает протективное влияние. Был выполнен анализ, в который вошли 13 клинических исследований с данными о 2 399 200 субъектах [38]. Применение статинов ассоциировалось со снижением риска развития помутнения хрусталика глаза на 19% (ОШ 0,81; 95% ДИ 0,72–0,92; р=0,0009). Для принимавших статины в течение 13 лет и 6 мес. ОШ составило 0,45 и 0,90 соответственно.
6. Статины и СД 2-го типа
.
Повышение риска развития СД 2 – это, пожалуй, единственный побочный эффект приема статинов, который не был опровергнут в ходе клинических исследований. Статины подавляют синтез убихинона (коэнзима Q10), что ведет к уменьшению продукции аденозинтрифосфата (АТФ) и секреции инсулина бета-клетками. Хотя, например, в HOPE-3, включавшем 12,7 тыс. больных, не выявлено возрастания рисков развития СД. Но все же метаанализ, в который вошли результаты 13 рандомизированных клинических исследований с участием 91 140 человек [40], показал небольшое, но статистически значимое увеличение относительного риска развития СД 2 на 9%. При этом надо понимать, что абсолютный риск увеличивается в течение 4 лет при приеме любого статина по сравнению с плацебо всего на 0,4%, т. е. надо лечить статинами 250 человек в течение 4 лет, чтобы один из них заболел СД 2 раньше, чем он бы это сделал, не принимая эти препараты. При этом мы предупредим у этих же людей развитие 5,4 случая смерти. Риск развития диабета не для всех пациентов одинаков. Особенно велик он, по всей видимости, у пожилых женщин (старше 75 лет) [41], т. е. в той группе, где назначение статинов в любом случае требует особого подхода. В исследовании JUPITER среди больных, у которых в группе розувастатина развился СД 2, в 77% случаев при включении в исследование отмечалась нарушенная толерантность к глюкозе. Риск развития СД 2 зависит от дозы. При назначении высоких доз он повышается на 12% по сравнению со средними [42].
В заключение приведем новые данные о «дополнительных» эффектах статинов, имеющие пока статус «информации к размышлению»:
• Пациенты, не получавшие статины, имеют почти вдвое выше риск смерти от гриппа в сравнении с находящимися на гиполипидемической терапии. В исследовании использовались данные о госпитализации взрослого населения 10 штатов Северной Америки в сезон гриппа 2007–2008 гг. Включены 3043 пациента с лабораторно подтвержденным диагнозом «грипп» старше 18 лет [43].
• Статины снижают риск венозного тромбоза [44]. Вывод был сделан после анализа 36 исследований с участием более 3,2 млн человек. Снижение риска оценивается в 15–25%.
• Розувастатин снижает риск контраст-индуцированной нефропатии у пациентов с СД и ХБП [45].
• У больных хронической обструктивной болезнью легких (ХОБЛ) использование статинов ведет к снижению общей смертности и смертности от ХОБЛ, уменьшению количества обострений, замедлению снижения легочной функции, уменьшению случаев госпитализации, повышению толерантности к нагрузке [46]. Возможное объяснение – противовоспалительный эффект статинов.
• Розувастатин сокращает сроки амнезии и дезориентации при травматическом поражении мозга (снижение риска амнезии по сравнению с контрольной группой на 46%, p<0,04) [47].
Авторы надеются, что изложенные в статье сведения помогут кардиологам, врачам общей практики и другим специалистам в профилактике и терапии заболеваний, связанных с атеросклерозом, и будут способствовать повышению приверженности пациентов терапии статинами.
