Дерматолог
Cтаж — 25 лет
«Герпетический центр» на Мичуринском
«Герпетический центр» на Гримау
Дата публикации 17 мая 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Розацеа (розовые угри) — это хроническое кожное заболевание, сопровождающееся стойким расширением кожных капилляров, образованием папул и пустул (узелков и пузырьков), отёком и покраснением кожи.[1]

Розовые угри
Заболевание поражает в основном кожу лица, хотя также может затрагивать и область шеи, груди, верхней части спины и волосистой части головы. Зачастую оно возникает у светлокожих женщин европеоидной расы в 30-50 лет. Среди жителей Европы его распространённость колеблется от 1,5 % до 10 %.[2]
Причины розацеа до конца не изучены. На сегодняшний день учёные считают, что в его развитии участвует одновременно множество факторов. Одни из них (внутренние или эндогенные факторы) создают благоприятную почву, но при этом не являются обязательным условием появления симптомов розацеа. Другие факторы (внешние или экзогенные) провоцируют возникновение тех или иных признаков болезни, если человек предрасположен к этому.
В общем развитию и прогрессированию розацеа способствуют следующие причины:
- генетический фактор — примерно 15-40 % пациентов с розацеа отмечают, что симптомы этого заболевания также возникали хотя бы у одного из родственников;[7]
- исходное нарушение регуляции сосудистого тонуса — склонность к транзиторной гиперемии («покраснению») лица и приступам мигрени;
- нарушение лимфообращения, локальный лимфостаз (застой лимфы);
- гормональные изменения — период менструации, беременность, климакс и эндокринные заболевания могут не только стать причиной болезни, но и усугубить её;
- изменения в работе сальных желёз (себорея), активная жизнедеятельность микроскопических паразитических клещей-железниц (демодекс), которые обитают в коже человека;[16]
- нарушения пищеварения, хеликобактерная инфекция[4][5], погрешности питания (избыточное употребление острой пищи и горячих напитков);
- отклонения в работе иммунной системы;
- повреждение кожи интенсивным ультрафиолетовым облучением — солнечные ожоги, злоупотребление солярием;[6]
- стрессы и другие психоэмоциональные расстройства;[15]
- вредные привычки — курение, злоупотребление алкоголем;
- профессиональные вредности — работа на открытом воздухе в сложных погодных условиях (мороз, жара, ветер) и при повышенной температуре, воздействие на кожу раздражающих химических реагентов и другие факторы;
- побочное действие некоторых лекарств (например, производных брома и йода), бесконтрольные попытки лечения заболевания гормональными препаратами местного действия;
- уходовая и декоративная косметика, в составе которой есть химические раздражители.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы розацеа
Клиническая картина розацеа может быть довольно разнообразной[1][9], причём выражены симптомы болезни у каждого пациента по-разному. Преобладание того или иного признака зависит от формы и длительности заболевания, успешности выбранного лечения, а также от индивидуальных особенностей организма.
Основные симптомы розацеа:
- Эпизодическая, а затем и стойкая эритема (покраснение кожи) в центральной части лица, в первую очередь в области щёк. Оттенок поражённых участков кожи при этом может быть от ярко-розового до синюшного (в зависимости от длительности заболевания).
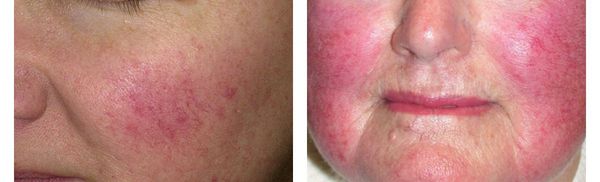
Эритема
- Сухость и повышенная чувствительность кожи.
- Телеангиэктазии — образование сосудистых звездочек и сеточек. Чаще всего они расположены вокруг крыльев носа.
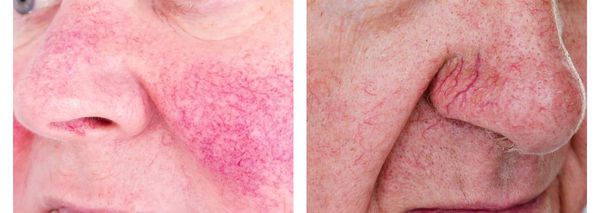
Телеангиэктазии
- Папулы — плотные розово-красные узелки, выступающие над уровнем кожи. Могут быть как единичными, так и множественными, сливающимися в одну общую бугристую поверхность, иногда с признаками шелушения.
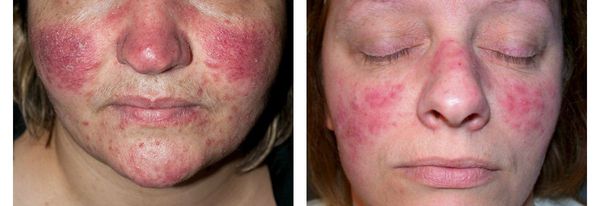
Папулы
- Пустулы — пузырьки, которые часто образуются на месте папул. Как правило, они некрупные, могут содержать в себе серозную жидкость или гной (в случае присоединения инфекции).
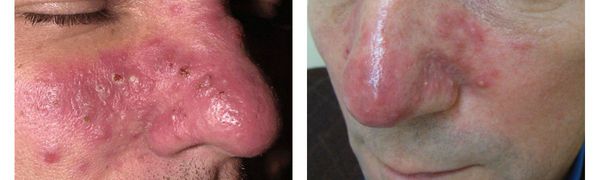
Пустулы
- Отёчность, а также гиперплазия и утолщение поражённых участков кожи. Иногда такие проявления выражены настолько сильно, что черты лица искажаются (например, развивается ринофима — увеличенный и покрасневший бугристый нос).
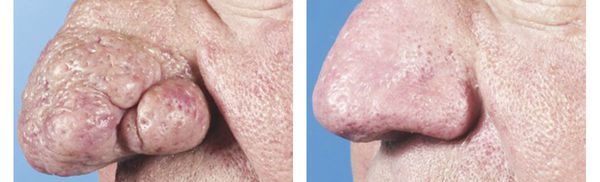
Ринофима
- При поражении глаз опухают и краснеют веки, в области их краёв возникает зуд, у корней ресниц появляются корочки, ощущается сухость глаз, слезотечение, чувство инородного тела. В тяжёлых случаях может ухудшиться зрения вплоть до полной его утраты.
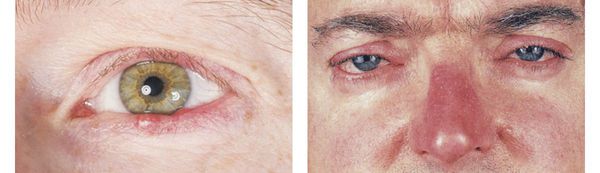
Покраснение век
- Выраженные болевые ощущения не характерны для розацеа, но иногда может возникнуть жжение и покалывание, небольшой зуд, болезненность при прикосновении к изменённым элементам, при этом поражённые участки кожи обычно горячие на ощупь.
Обычно розацеа протекает хронически, периодически обостряясь и стихая. Некоторые проявления (например, пустулы и папулы) развиваются только во время обострения болезни. Другие симптомы являются постоянными, т. е. присутствуют и в периоды обострений, и во время ремиссии. К ним относятся: стойкая диффузная эритема центральной части лица, телеангиэктазии и фиматозные изменения.[8]
Патогенез розацеа
Механизмы развития заболевания до сих пор изучаются и уточняются[1][9][10], но ключевая роль в патогенезе розацеа сейчас отводится нарушению сосудистого тонуса — ангионеврозу. В частности, в развитии преходящего и стойкого покраснения лица участвует медиатор брадикинин, уровень которого также повышается во время климакса, обусловливая характерные приливы. Такой же эффект можно наблюдать и во время реакции на психоэмоциональные раздражители[15], особенно у людей с неустойчивой психикой и особой склонностью к выраженным вегетативным проявлениям.
При розацеа отмечается выброс и других вазоактивных медиаторов воспаления — гистамина, серотонина и простагландинов.[8]
Некоторые исследования подтверждают, что изменения в микрососудистом русле также активируют особые белки — кателицидины[2], которые воздействуют на клетки внутренней оболочки сосудов (эндотелиоциты), а также могут влиять на местный иммунитет, вызывать воспаление. Отмечается, что у людей с розацеа уровень кателицидинов, а также ферментов-протеаз в коже лица резко повышен.
Чрезмерное ультрафиолетовое облучение[6] также способно изменять тонус сосудов в силу повреждающего воздействия на сосудистую стенку, что приводит к её атонии и повышенной хрупкости. Кроме того, при УФ-облучении происходит деградация волокон дермы, что также делает кожу более уязвимой к воздействию внешних факторов.
Розацеа, спровоцированная приёмом кортикостероидных препаратов местного действия (особенно фторсодержащих), имеет особый механизм развития. Дело в том, что при поверхностном залегании внутрикожных мелких кровеносных сосудов, сеть которых особенно хорошо развита на лице предрасположенных к розацеа людей, кортикостероидные препараты всасываются более интенсивно. Кроме того, их своеобразное “депо” на поверхности кожи образуется в расширенных фолликулярных устьях, через которые они проникают в сальные железы. Длительное применение стероидных препаратов ухудшает бактерицидные свойства кожного покрова, истончает эпидермис, что повышает вероятность проникновения патогенных микроорганизмов в более глубокие слои кожи с последующим развитием воспаления.
Воспалительные процессы при появлении папул и пустул стимулируются также бактерией Bacillus oleronius, которую выделяют клещи рода демодекс.[16] Кроме того, в образовании пустулёзных элементов сыпи и нарушениях со стороны органов зрения нередко задействован эпидермальный стафилококк.
Хроническое воспаление сопровождается функциональной недостаточностью мелких кровеносных и лимфатических сосудов лица, что приводит к развитию отёка (лимфедемы), фиброзным изменениям и утолщениям кожи.
Основные патогенетические звенья розацеа
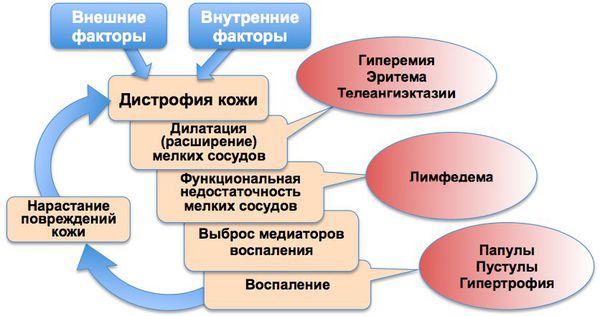
Механизм развития розацеа
Классификация и стадии развития розацеа
Розацеа — это хроническая болезнь с чередующимися обострениями и ремиссиями, которая может протекать годами. Тем не менее, прослеживается определённая закономерность стадий патологического процесса, которая позволяет косвенно судить о давности заболевания. В типичном случае выделяют пять стадий:[1][9][10]
- Стадия преходящей эритемы центральной части лица — кратковременные эпизоды покраснения лица, возникающие спонтанно и исчезающие без видимых следов.
- Стадия стойкой (фоновой) эритемы и телеангиэктазий — развиваются из-за расширения сосудистой сети после многократных эпизодов преходящей эритемы.
- Папулёзная стадия — образование папул на фоне всего вышеперечисленного.
- Пустулёзная стадия — появление пустул.
- Инфильтративно-продуктивная стадия — отёк и фиброзно-гипертрофические изменения в коже.
Выделяют четыре основных подтипа розацеа:
- Эритематозно-телеангиэктатический — для него характерны транзиторная эритема, переходящая в стойкую, телеангиэктазии и отёчность.
- Папуло-пустулезный — характеризуется, кроме всего вышеперечисленного, образованием папул и пустул на коже.
- Фиматозный — отличается утолщением кожи с характерной бугристой поверхностью и появлением шишковидных разрастаний на разных участках лица: ринофима (в области носа), метафима (на лбу), гнатофима (на подбородоке), отофима (на ушной раковине), блефарофима (на веке). При этом образования могут различаться по своему строению.[6]
- Глазной (офтальморозацеа) — может развиваться на любой стадии заболевания (иногда даже до появления кожных симптомов). Он характеризуется разнообразными поражениями глаз — чаще всего это блефарит (воспаление век) и конъюнктивит (воспаление слизистой оболочки глаз). Также может присоединиться мейбомиит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халазион (“холодный ячмень”). В тяжёлых случаях развивается кератит, склерит и иридоциклит.
Отдельно рассматривают атипичные формы развития розацеа:
- гранулематозная (люпоидная) — развиваются особенно плотные желтоватые папулы (гранулёмы), которые после разрешения могут оставлять на коже заметные рубцы;
- конглобатная — появляются крупные узлы с признаками абсцедирования и свищи;
- галогеновая — возникате на фоне приёма препаратов йода и брома, клиническая картина при этом напоминает конглобатную форму;
- стероидная — провоцируется длительным приёмом местных стероидных препаратов;
- грамнегативная — может возникать на фоне нерациональной антибиотикотерапии, характеризуется присоединением грамотрицательных микроорганизмов;
- фульминантная — начинается внезапное с молниеносного развития патологических симптомов, включающих отёк, гиперемию, папуло-пустулёзные образования, сливающиеся в общий конгломерат с гнойным отделяемым.
Осложнения розацеа
Длительно протекающее заболевание может иметь широкий спектр осложнений. К ним относятся:[1][9]
- Гнойно-септические осложнения, в том числе так называемый дренирующий синус — возвышающееся над уровнем кожи продолговато-овальное образование, из которого периодически выделяется гной. Данное осложнение представляет собой длительный вялотекущий процесс воспаления, не склонный к спонтанному регрессу. Он может иногда осложнять фульминантную и конглобатную формы розацеа.
- Прогрессирующее ухудшение зрения, а в особо тяжёлых случаях — вплоть до полной его утраты. Это происходит в результате запущенной офтальморозацеа (розацеа-кератита).
- Искажение черт лица и существенное ухудшение внешности — наблюдаются при значительных фиматозных разрастаниях, отёке и стойкой эритеме. У большинства людей на фоне этого осложнения снижается качество жизни.
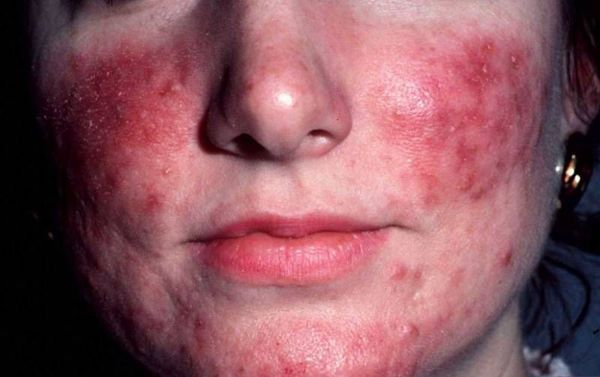
Искажение черт лица
- Психоэмоциональные расстройства, в том числе депрессивного спектра — развиваются вследствие социальной дезадаптации.
Диагностика розацеа
Диагностика розацеа базируется в первую очередь на результатах дерматологического осмотра (желательно с проведением дерматоскопии)[9][10], а также анализа клинической картины и жалоб пациента.
Обязательный диагностический признак, указывающий именно на розацеа — это стойкая эритема центральной зоны лица, не захватывающая область кожи вокруг глаз и существующая не менее трёх месяцев.
В целом все диагностические критерии подразделяют на две группы:
- Основные диагностические критерии:
- нестойкая эритема;
- стойкая эритема;
- телеангиэктазии;
- папулы и/или пустулы.
- Дополнительные диагностические критерии:
- ощущение жжения и покалывания, отёчность лица;
- сухость кожных покровов;
- образование воспалительных бляшек;
- признаки поражения глаз;
- фиматозные разрастания.
Для постановки диагноза, как правило, необходимо наличие не менее двух критериев.[9]
Дополнительные инструментальные и лабораторные исследования необходимы для исключения других заболеваний со схожей симптоматикой (различные дерматиты, системные заболевания соединительной ткани и другие), а также для уточнения конкретного варианта течения и основных пусковых механизмов заболевания. От всего этого зависит выбор тактики лечения.
В диагностике розацеа могут быть использованы:
- микроскопия соскоба кожи для обнаружения клещей рода демодекс;[16]
- исследование содержимого пустул на предмет наличия вторичной бактериальной инфекции;
- анализ крови на маркеры системных заболеваний соединительной ткани (красная дискоидная волчанка и другие);
- допплерография — позволяет изучить микрогемодинамику кожи лица и зафиксировать изменения скорости кровотока (при розацеа он замедляется);[10]
- УЗИ кожи — позволяет изучить структуру инфильтратов, фиматозных разрастаний и определить толщину слоёв кожи;[10][14]
- конфокальная лазерная сканирующая микроскопия[10][12] — инновационный метод, визуализирующий особенности строения кожного покрова на глубину 300-400 микрометров (до сетчатого слоя дермы), не нарушая его целостности. С его помощью можно детально изучить состояние микроскопических сосудов, клеток различных слоёв кожи, оценить степень ксероза (сухости) и шелушения, а также подсчитать количество особей клеща демодекс.
Лечение розацеа
Для успешного лечения розацеа необходимо наблюдаться одновременно у нескольких специалистов — дерматолога, эндокринолога, терапевта, гастроэнтеролога, офтальмолога, психолога и других.[7][15] Также важно проводить лечение сопутствующих заболеваний — болезней ЖКТ и эндокринной системы.[4][5]
Поскольку розацеа является хроническим заболеванием, полное его излечение, к сожалению, невозможно. Поэтому основными целями лечения в данном случае являются:[10]
- смягчение симптомов — снижение выраженности покраснения, уменьшение количества папуло-пустулёзных элементов;
- замедление прогрессирования заболевания;
- достижение максимально длительных периодов ремиссии;
- профилактика развития обострений;
- устранение и/или минимизация сформировавшихся косметических дефектов;
- достижение приемлемого уровня качества жизни.
Обязательные компоненты успешной борьбы с розацеа (по версии Национального общества розацеа США):[12]
- грамотный уход за кожным покровом — использование солнцезащитных препаратов и специальных маскирующих средств, исключение уходовой косметики с содержанием мыла, спирта и других раздражающих компонентов, нанесение средств, смягчающих кожу, умывание водой комнатной температуры;
- информирование пациента о своём заболевании, мерах профилактики и коррекции образа жизни;
- медикаментозные и другие методы лечения, которые индивидуально подбираются врачом в зависимости от клинической формы и других особенностей развития заболевания.
Медикаментозное лечение:
- системное применение антибиотиков тетрациклинового ряда, макролидов, метронидазола, изотретиноина (противопоказан при беременности);
- местное лечение — метронидазол, азелаиновая кислота, сульфацетамид натрия, клиндамицин, бензилбензоат[16], топические ретиноиды и другие препараты;
- ангиостабилизирующие препараты — ксантинола никотинат, алкалоиды белладонны, эрготамин и другие;[3]
- седативные средства;
- препараты искусственной слезы.
Немедикаментозное лечение:
- лазеролечение;
- IPL-терапия (лечение высокоинтенсивными вспышками света);[13]
- микротоковая терапия;
- криотерапия;
- диетотерапия;
- психотерапия.[15]
Лазеротерапия используется не только как самостоятельная процедура, но также входит в схему комплексного лечения на разных этапах развития розацеа. Проникая в дерму на глубину до 2 мм, лазерное излучение оказывает антисептическое и антибактериальное действие, что необходимо при лечении папулопустулезных форм розацеа. Лазерная коагуляция и коррекция сосудистых нарушений кожи при эритематозной и телеангиоэктатической формах способствуют достижению более стойкой и длительной ремиссии.
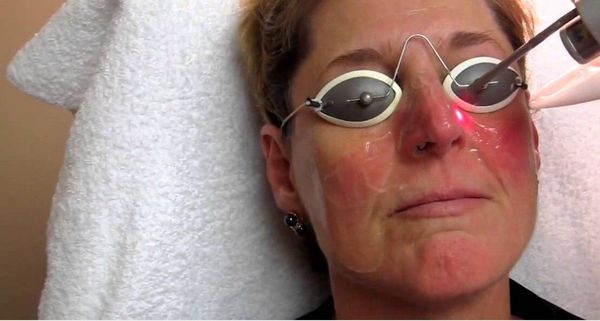
Лазеротерапия
При выраженных фиматозных разрастаниях показано их хирургическое удаление и санация абсцедирующих образований.
Прогноз. Профилактика
Прогноз заболевания в основном благоприятный, за исключением редких случаев с тяжёлыми осложнениями (например, потеря зрения вследствие розацеа-кератита). Тем не менее оно значительно ухудшает социальную адаптацию и качество жизни пациента.
Течение заболевания в большинстве случаев можно успешно контролировать.[12] Благодаря комплексному лечению и систематическим профилактическим мерам можно достичь продолжительных стойких ремиссий и замедлить прогрессирование болезни.
Основные меры профилактики при розацеа заключаются в определении факторов, провоцирующих обострения в каждом конкретном случае, и минимизации их воздействия:[1][2]
- при обострении в связи с неблагоприятными погодными условиями нужно ограничить время пребывания на открытом воздухе при сильном ветре, в мороз и при необходимости использовать защитные средства;
- при повышенной чувствительности к УФ-лучам[6] стоит исключить посещения солярия, избегать пребывания под прямыми солнечными лучами в период максимальной солнечной активности, использовать фотопротекторные кремы (для чувствительной кожи), летом носить головные уборы с широкими полями;
- не посещать бани и сауны, принимать только тёплый душ;
- если приходится долго работать в условиях повышенных температур (хлебопекарное производство или металлургия), то стоит рассмотреть вопрос о смене места работы;
- при выборе места отдыха отдавать предпочтение странам с мягким прохладным климатом;
- поддерживать оптимальный уровень температуры и влажности в помещении;
- пересмотреть рацион — максимально ограничить употребление острых, пряных, жирных и жареных блюд, стараться употреблять пищу и напитки не горячее 36 °С;
- по возможности исключить употребление алкоголя и курение;
- отказаться от агрессивных косметологических процедур — химических и механичиских пилингов, дермабразии, растирания использования паровых и других термоактивных масок;
- осуществлять максимально бережный уход за кожей лица — использовать мягкие очищающие средства без детергентов, спирта и других раздражающих компонентов (эфирные масла, камфора, ментол и т. п.), применять отвары трав (ромашки, липы, календулы), пользоваться увлажняющими средствами;
- если обострения вызваны приёмом лекарств, необходимо обсудить с лечащим врачом вопрос об их замене;
Для успешного лечения и профилактики рецидивов и осложнений важно также строго соблюдать нормы личной гигиены:
- пользоваться только индивидуальными полотенцами (при уходе за лицом во время лечения желательно использовать одноразовые салфетки);
- часто менять постельное бельё (особенно наволочки), стирать при высокой температуре и проглаживать.[16]
Прежде всего давайте дадим определение термину розацеа. Розацеа — это хронический дерматоз, я хочу сделать акцент на слове «хронический». Почему?

Навигация по статье
- Возможно ли выйти в стойкую ремиссию?
- Как долго будет длиться ремиссия?
- Розацеа относится к врожденной проблеме или приобретенной?
- Может ли влиять образ жизни?
- Требуется ли какое-то обследование при розацеа?
- Могут ли быть одновременно диагнозы акне и розацеа?
- Помогает ли домашний уход при розацеа?
- Помогает ли крем Солантра при эритематозной форме розацеа?
- Выводы
-
Один из вопросов, который вы задаете: «Возможно ли выйти в стойкую ремиссию?» На мой взгляд, вопрос задан правильно, ведь здесь история похожа на акне… мы не можем вылечить, но мы можем ввести в ремиссию.
На мой взгляд, вопрос задан правильно, ведь здесь история похожа на акне… мы не можем вылечить, но мы можем ввести в ремиссию.
-
Как долго будет длиться ремиссия?
К счастью, у нас сейчас в дерматологии и косметологии имеется гораздо больше методов для лечения и удержания результата, чем 10-15 и более лет назад. Во-первых, на данный момент на российском рынке много космецевтических линеек, которые отлично себя показывают в уходе за такой кожей. Во-вторых, у нас больше накопленного материала по лекарственным препаратам, и наше лечение не ограничивается назначением только геля метронидазола (*со всем уважением к данному препарату). В-третьих, в косметологической практике накоплен не малый опыт работы с аппаратами, есть ряд инъекционных методик и т.д. и т.п., а еще мы обучаем нашего пациента «полезным» привычкам, что в комплексе дает отличный результат. Поэтому сейчас наш пациент может находится в ремиссии и год, и два, и три, и более лет.
-
Розацеа относится к врожденной проблеме или приобретенной?
Считается, что розацеа чаще поражает женщин в возрасте 30 – 50 лет, у которых имеется определенная генетическая предрасположенность к появлению эпизодического покраснения кожи лица. Однако, самой юной моей пациентке с розацеа – 17 лет, тенденция к омоложению дебюта заболевания наблюдается уже давно. Что может здесь запутать? Когда мы слышим, что имеется генетическая предрасположенность, то скорей всего думаем, что это заболевание появится в первые годы нашей жизни. А тут 30 лет кожа себя не проявляла, а потом в одно утро раз, и появилось покраснение, высыпания и т.п. Генетический фактор здесь играет огромную роль.
-
Может ли влиять образ жизни?
Если мы обратимся к российским клиническим рекомендациям по лечению розацеа, то увидим следующие триггеры: воздействие ультрафиолета, отсутствие использования SPF, стрессы, воздействие высоких/низких температур, употребление алкоголя, экстрактивных, тонизирующих веществ и т.п. Сюда же еще относят роль бактерии Bacillus oleronius из клеща рода Demodex, которая стимулирует воспалительные процессы в коже. Кстати, при розацеа не рекомендуется применять микроскопию (сдавать соскоб) на Demodex и делать посев содержимого воспалительных элементов.
Добавлю сюда еще информацию по поводу Helicobacter pylori, источник – Американская Ассоциация Дерматологов (AAD). Для пациента они дают следующую информацию: да, H. pylori встречается у людей, страдающих розацеа, однако они не могут доказать то, что именно она вызывает развитие этого дерматоза. Многие люди, у которых нет розацеа, инфицированы H. pylori. Какой делаем вывод? Ищем у конкретного пациента триггеры и стараемся их минимизировать.
-
Требуется ли какое-то обследование при розацеа?
Про соскоб и посев я написала, в клинических рекомендациях нет информации о том, что необходимо проводить «МРТ всей бабки», простите за сленг, но многие дерматологические заболевания любят «прогонять» на все гормоны, глисты, грибы и т.п. Максимум врач-офтальмолог при наличии поражения век для исключения офтальморозацеа, гастроэнтеролог при наличии жалоб, клиники. Гинеколог, эндокринолог – опять же при наличии жалоб, здорового человека не надо отправлять просто так.
Я понимаю, что многим эта информация может не понравится, ведь мнение, что «если с кожей что-то не в порядке, то это обязательно что-то внутри с организмом» так глубоко сидит во многих умах. Многочисленные health-коучи, нутрициологи по БАДам, интегративные врачи и т.д. рассказывают нам о несуществующих диагнозах, которые подкрепляют якобы научными статьями, которые мало имеют общего с реальной медициной/болезнями. Сложные термины, красивое описание, «решение» с использованием различных добавок, и вот уже доверие 100%.
-
Могут ли быть одновременно диагнозы акне и розацеа?
К сожалению, могут. Лично по своей практике скажу, что не так много, но у меня есть несколько пациенток, у которых наблюдается одновременно два этих дерматоза. Как я их веду? В зависимости от того, что преобладает в клинической картине, на то в первую очередь и направлена терапия. Но могу честно сказать, что здесь мне сильно помогают аппаратные методики, например, тот же неодимовый лазер, который закрывает многие проблемы и при акне, и при розацеа.
-
Помогает ли домашний уход при розацеа?
Какие аптечные есть уходы у нас на рынке? Есть успокаивающая серия Toleriane от La-Roche Posay, серия «Антиружер» от Avene, средства серии Sensibio от Bioderma и т.д. Здесь необходимо понимать, что космецевтика работает не вместо лекарственных препаратов, а вместе с ними. Кремы, сыворотки, молочко и т.п. предназначены для ухода за чувствительной кожей. Средства улучшают переносимость терапии и внешний вид кожи, поддерживает ремиссию, предупреждают развитие симптомов, но они не являются лечением. Лечение – это лекарственные препараты, как наружные формы, так и для системного приема.
Уточню кое-какой нюанс: у некоторых пациенток хоть и имеется диагноз розацеа, кожа имеет склонность к жирности, что мешает использовать вышеуказанные уходы. Почему? Потому они направлены на увлажнение кожи, жирная кожа при этом начинает «забиваться», могут появиться очаги высыпаний. В данном случае лучше совместно с врачом-дерматологом, косметологом подбирать комбинированный уход.
-
Помогает ли крем Солантра при эритематозной форме розацеа?
В основе крема Солантра находится ивермектин. При розацеа считается, что его основное действие направлено на подавление воспалительных процессов в коже за счет подавления выработки провоспалительных цитокинов и гибели клеща рода Demodex. Основное показание для этого средства: папуло-пустулезная форма розацеа, т.е. когда имеются воспалительные элементы. Лично в своей практике эритематозную форму розацеа я беру на неодимовый лазер (Fotona), потому как достаточно быстро получаю эффект побледнения лица. В качестве лекарственной терапии я даю гель на основе бримонидина, который является вазоконстриктором (вызывает сужение сосудов). У этого геля как раз показание эритематозная форма розацеа.
Я понимаю, что в статье указала наименования действующих веществ, но убедительная просьба не бежать в аптеку и не назначать себе самостоятельно эти препараты. Они должны применяться под контролем врача, препараты сложные, могут дать обострение процесса. Надеюсь на вашу, как сейчас говорят, осознанность.
Сюда же допишу, что эти препараты дают отличные результаты при одновременном их применении в сочетании с аппаратными методиками, например, в сочетании с IPL/BBL или лазерами.
В завершении этой части отвечу на еще один вопрос: какое лечение/методы самые действенные?
Мне, конечно, хотелось бы иметь таблетку или аппарат, который бы по щелчку пальцев дал бы положительный результат, но… Но у каждого пациента свой ответ на те или иные комбинации. Да, есть препараты, которые обладают высоким уровнем доказательности, есть официальные рекомендации по аппаратным методикам, но, во-первых, у конкретного пациента можем не получить такой эффект, поэтому мы идем от препаратов первой линии, к препаратам – третьей, а, во-вторых, надо понимать, что за аппаратом стоит человек, там нет кнопки «сделать хорошо». У двух разных людей один и тот же режим может дать разные результаты: у одного — хорошо, у другого — никак, но это же не значит, что методика плохая.
На остальные вопросы отвечу в следующей части.
Очный прием в К+31 Петровские Ворота
г. Москва, 1-й Колобовский переулок, д. 4
Записаться можно на очный, либо на онлайн прием.
Для этого необходимо нажать на голубую кнопку в правой нижней части экрана телефона/монитора.
Либо перейти по ссылке https://taplink.cc/dr.sukhanova
Евсюкова Зоя Александровна
Врач-дерматовенеролог, косметолог, челюстно-лицевой хирург, медицинский факультет Российского государственного социального университета, Университетская клиника Российского государственного социального университета, отделение дерматологии и косметологии, Москва.
Из существующих и широко распространенных методов лечения розацеа можно выделить два блока: симптоматическая и патогенетическая терапия. К симптоматической относится длительный (8-12 нед) прием антибиотиков тетрациклинового ряда (базисная терапия) [3–6], применение метронидазола и местных препаратов. Все эти методы лечения имеют широкий спектр побочных эффектов, включающих классические побочные эффекты от системной антибиотикотерапии: кандидоз, нарушения функций ЖКТ, а также специфичные для тетрациклинов — гиперпигментацию кожи и зубов, ввиду чего многие врачи во всем мире назначают макролиды (кларитромицин, эритромицин, джозамицин) [3, 7, 8]. Недостатком длительной антибиотикотерапии является и развитие штаммов бактерий, резистентных к препаратам тетрациклинового ряда и макролидам. Метронидазол назначают также длительно (4–8 нед) [9] на основании его противовоспалительного, а не акарицидного действия, как считалось ранее (роль Demodex Folliculorum в патогенезе розацеа считается слишком преувеличенной). Однако тяжелые соматические и вегетативные побочные эффекты от данного препарата, включающие головокружения, рвоту, зуд, антабусный эффект при одновременном приеме алкоголя даже в малых дозах, значительно ограничивают возможность назначения метронидазола.
Все большую популярность в лечении розацеа получают синтетические ретиноиды, назначаемые системно в дозах, значительно меньших, чем при терапии акне, однако на длительное время (до 6 мес) [12]. Влияние на процессы дифференцировки и кератинизации клеток сальных желез и эпидермиса делает ретиноиды незаменимыми в случае хронического воспалительного процесса сально-волосяных фолликулов при розацеа, однако ряд серьезных побочных эффектов, включающих тератогенное и гепатотоксическое действие, ограничивает возможности назначения препаратов этой группы.
Все большую популярность в лечении розацеа получают синтетические ретиноиды, назначаемые системно в низких дозах. Влияние на процессы дифференцировки и кератинизации клеток сальных желез и эпидермиса делает их незаменимыми в случае хронического воспалительного процесса сально-волосяных фолликулов при розацеа, однако ряд серьезных побочных эффектов, включающих тератогенное и гепатотоксическое действие, ограничивает возможности назначения препаратов этой группы.
Местная терапия розацеа применяется значительно шире, чем системная, что приводит к самолечению пациентов и формированию запущенных форм и стадий (фиматозных). По мнению Parodi A. et al. (2011) и Yentzer B.A. et al. (2010), монотерапия азелаиновой кислотой без применения пероральных антибиотиков ведет к хронизации процесса и отсутствию видимого эффекта [8, 15]. Метронидазол в виде 1% геля, применяемый наружно [3, 4, 7, 10], не одобрен FDA (the Food and Drug Administration), и в США его применение не санкционировано. Считается, что Demodex spp. выживают в условиях даже высоких концентраций метронидазола [11].
Местное использование синтетических ретиноидов исключает развитие характерных для них системных побочных явлений, однако также вызывает ретиноидный дерматит: сухость кожного покрова, шелушение, зуд [3–7, 11, 13]. Современные наружные средства используются в основном в виде кремов, содержащих метронидазол 0,75 и 1%, адапален 0,1%, азелаиновую кислоту, и гелей с метронидазолом 1% [1, 3, 4]. Наиболее оптимальным является комплексное применение азелаиновой кислоты, доксициклина (или клиндамицина) и метронидазола системно длительно [8, 11, 16].
В последние годы значительное распространение ввиду своей эффективности получил 1% крем пимекролимуса. Являясь производным макролактама аскомицина, он селективно ингибирует продукцию и высвобождение цитокинов и медиаторов из Т-лимфоцитов и тучных клеток. Доказано, что применение данного крема позволяет получить клиническую ремиссию у 82% больных [17, 18].
Традиционная местная терапия розацеа состоит из холодных примочек с антисептическими растворами (трихопол, 1–2% раствор борной кислоты, 1–2% раствор резорцина, отвар ромашки и т.д.), мазей, паст или кремов с противодемодекозным эффектом [1, 3].
Исходя из данных многочисленных исследований, наибольшую эффективность в лечении розацеа демонстрируют комбинированные медикаментозные и физиотерапевтические подходы.
Физиотерапевтическими методами, используемыми при розацеа, традиционно являются криотерапия, электрофорез, деструктивные методики.
Криотерапию проводят через день или ежедневно до глубокого отшелушивания. Метод показан больным независимо от стадии заболевания. Криотерапия оказывает противовоспалительное, сосудосуживающее, антипаразитарное действие [4, 7]. Клинические рекомендации также включают электрофорез с 10–30% раствором ихтиола 2–3 раза в неделю, с лидазой 2–3 раза в неделю, 10–15 сеансов [4]. Недостатком данных методов является их симптоматическая направленность, которая не удлиняет межрецидивный период, а также необходимость в частом посещении медучреждения, что для работающих, социально-активных пациентов является ограничивающим фактором.
В лечении папуло-пустулезной, кистозной и узловатой форм розацеа показаны деструктивные методики, такие как электрокоагуляция, дермабразия. Данные методы, к сожалению, имеют ряд недостатков: высокий риск послеоперационного инфицирования, лейкодермы, формирования эпидермальных кист и рубцов [3, 4, 7] и постепенно теряют свою актуальность не только в связи с имеющимися побочными эффектами, но и по причине низкой эффективности по сравнению с лазерным облучением [19] — методом, обеспечивающим наиболее эффективный и продолжительный результат лечения розацеа [2–5, 7, 11, 19, 20].
В зависимости от энергетических характеристик лазера выделяют низкоэнергетические с плотностью мощности менее 100 мВт/см2 и высокоэнергетические лазеры с плотностью мощности более 10 Вт/см2. От мощности лазера напрямую зависят фотобиологические эффекты, которые он вызывает. Низкоинтенсивное лазерное излучение (НИЛИ) сопряжено с фотохимическими реакциями. Фототермические эффекты высокоинтенсивного лазерного излучения (ВИЛИ) вызывают локальную деструкцию посредством фотодинамического действия, фотокоагуляции или фотоабляции [2].
Избирательное фототермическое или фотоакустическое действие ВИЛИ объясняется теорией селективного фототермолиза (СФТ), согласно которой для повреждения или разрушения целевого хромофора необходимо, чтобы коэффициент поглощения энергии лазерного излучения мишенью и окружающей тканью максимально различались, а длительность импульса была меньше или равна времени термической релаксации [2].
Открытие СФТ сделало возможным воздействие на специфические хромофоры кожи без повреждения окружающих структур путем подбора соответствующей длины волны, длительности импульса и плотности энергии. То есть параметры лазерного излучения могут быть оптимизированы таким образом, чтобы точно воздействовать на ткань-мишень с минимальным сопутствующим повреждением других тканей.
Хромофором, на который направлено воздействие при лечении сосудистых образований, является оксигемоглобин [19]. Наибольшее поглощение излучения оксигемоглобином происходит при длине волны 542, 577 нм. В результате поглощения оксигемоглобином лазерного излучения сосуд подвергается воздействию энергии и коагулируется [19].
Для лечения сосудистой патологии кожи применялись с той или иной степенью эффективности и безопасности различные виды лазеров. Первым большим достижением лазерной терапии сосудистых образований было создание в 1970 г. аргонового лазера с длиной волны 488 и 514 нм. К сожалению, использование лазерной установки, генерирующей непрерывное излучение, вызывало коагуляционный некроз поверхностных слоев кожи, что часто вело к последующему образованию рубцов и депигментации [19].
Параметры лазерного излучения могут быть оптимизированы таким образом, чтобы точно воздействовать на ткань-мишень с минимальным сопутствующим повреждением других тканей. При розацеа улучшение очищения кожи лица от телеангиэктазий и уменьшение выраженности эритемы могут быть достигнуты наложением импульсов с меньшей плотностью светового потока, но с большей длительностью, что позволяет также избежать появления пурпуры после лечения.
Улучшение очищения кожи лица от телеангиэктазий и уменьшение выраженности эритемы могут быть достигнуты наложением импульсов с меньшей плотностью светового потока, но с большей длительностью, что позволяет также избежать появления пурпуры после лечения. По данным Голдберга Дж. (2010), степень очищения кожи после одного сеанса лечения увеличилась с 67% при использовании неперекрывающихся импульсов до 87% после применения методики наложения импульсов [19]. Осложнения после применения импульсного лазера на красителе (pulsed dye laser, PDL), такие как гиперпигментация, атрофия, гипертрофический рубец, экзематозный дерматит, встречаются крайне редко [19]. Последние исследования доказали терапевтическую результативность ВИЛИ с длиной волны 578 нм, которая составляет при эритематозно-телеангиэктатической форме 88%, при папулезной — 83,7%, при пустулезной — 76,3%, при инфильтративно-пролиферативной — 62,7%. Отдаленные результаты данного исследования показали, что спустя три года достигнутый эффект в среднем сохраняется у 21% пациентов [22].
Отмечено, что при преобладании в клинической картине телеангиэктазий показан метод лазерной бесконтактной коагуляции с помощью диодного или неодимового лазера [2, 23]. По мнению некоторых авторов, в лечении розацеа также эффективны генераторы интенсивного импульсного света (intense pulsed light, IPL) c длиной волны 500–1200 нм и максимумом эмиссии в диапазоне 530–700 нм. При поверхностных телеангиэктазиях диаметром до 0,3 см действенный эффект отмечен при длине волны 530–600 нм (желто-зеленый спектр) [2, 21]. Имея широкий диапазон длины волны, излучение способно достигать сосудов-мишеней, расположенных на различной глубине от поверхности кожи.
Несмотря на то, что излучение с большой длиной волны проникает глубже, уровень поглощения энергии оксигемоглобином уменьшается. Поэтому для компенсации снижения абсорбции энергии требуется увеличение плотности потока излучения, что и применяется в данном типе устройств. Таким образом, эффективно нагреваются как поверхностные, так и глубокорасположенные сосуды, размер пятна, образуемого излучением, также достаточно велик. Другим вероятным преимуществом IPL является то, что энергия лазерного излучения доставляется к ткани-мишени с помощью импульса большей длительности. Это ведет к более равномерному нагреванию, коагуляции всего патологически измененного сосуда [19, 21, 23]. Лазеры на парах тяжелых металлов имеют ограничения в применении, так как в данном случае энергия лазерного излучения поглощается не только оксигемоглобином, но и меланином, содержащимся в эпидермисе и дерме. Поэтому такие лазеры применяются для лечения пациентов только со светлой кожей (тип I и II по Фицпатрику). У пациентов с темной кожей высок риск нарушений пигментации, появляющихся вслед за воспалительной реакцией, как правило, это образование пузырей и струпа [19, 23].
В случае преобладания в клинической картине телеангиэктазий показан метод лазерной бесконтактной коагуляции с помощью диодного или неодимового лазера [2, 23]. Nd:YAG-лазер (1064 нм) позволяет проникнуть в дерму и коагулировать кровеносных сосудов на глубине 2–3 мм от дермоэпидермального соединения. Диодные лазеры (800, 810, 930 нм) генерируют излучение с большей длиной волны, которое соответствует области минимального поглощения гемоглобином, что делает их теоретически более подходящими для лечения крупных глубокорасположенных сосудов диаметром 0,4 мм [19].
Другие системы, использующиеся для лечения сосудистых образований, — это калий-титанил- фосфатный (КТФ) лазер, длинноимпульсный лазер на алюмоиттриевом гранате с неодимом (Nd:YAG), длинноимпульсные лазеры на александрите (755 нм) и диодные лазеры (800, 810, 930 нм). КТФ-лазер — это Nd:YAG-лазер с удвоением частоты, генерирующий излучение в диапазоне 532 нм (зеленый свет). Длина волны 532 нм приближается к одному из пиков поглощения излучения гемоглобином, поэтому хорошо подходит для коррекции поверхностных кровеносных сосудов [19, 21]. На длине волны 1064 нм Nd:YAG-лазер позволяет проникнуть в дерму намного глубже. При этом может быть достигнута коагуляция кровеносных сосудов на глубине 2–3 мм от дермоэпидермального соединения. Это позволяет иметь в качестве цели более глубокую сосудистую сеть, которую PDL может быть не в состоянии достигнуть. Эти глубокие крупные кровеносные сосуды обычно требуют продолжительности импульса между 3 и 15 мс. Так как абсолютное поглощение гемоглобином энергии лазерного излучения при длине волны 1064 нм ниже, чем при длине волны 585 нм, с этой длиной волны должна использоваться значительно более высокая плотность потока. Вследствие этого для данного лазера охлаждение стоит на первом месте [20, 23].
Длинноимпульсные лазеры на александрите (755 нм) и диодные лазеры (800, 810, 930 нм) генерируют излучение с большей длиной волны, которое соответствует области минимального поглощения гемоглобином, что делает их теоретически более подходящими для лечения крупных глубокорасположенных сосудов диаметром 0,4 мм [19].
По мнению Голдберга Дж. (2010), в лазерной терапии розацеа определенные трудности представляют сосудистые образования крыльев носа. Для удаления телеангиэктазий в этой области необходимо многократное проведение лечебных сеансов и, возможно, повторного курса лечения в будущем [19]. Эритема лица поддается лечению одинаково хорошо как с использованием PDL, так и c IPL [10, 20].
Современная терапия стоит на пороге лечения дерматозов комбинированием различных методов. Оптимизировать клинический результат и уменьшить риск побочных эффектов возможно при сочетанном применении фракционного неселективного лазера и IPL; углекислотного (СО2) лазера и радиочастотной (radiofrequency, RF) технологии, лазера и фотодинамической терапии (ФДТ) [24, 25].
Современная терапия стоит на пороге лечения дерматозов комбинированием различных методов. Оптимизировать клинический результат и уменьшить риск побочных эффектов возможно при сочетанном применении фракционного неселективного лазера и IPL; углекислотного (СО2) лазера и радиочастотной (radiofrequency, RF) технологии, лазера и фотодинамической терапии (ФДТ) [24, 25].
На сегодняшний день одним из самых дискутируемых вопросов является применение лазерной ФДТ. Терапевтическое действие ФДТ основывается на фотохимических реакциях, происходящих при взаимодействии порфиринов, лазерного излучения и кислорода. В данном случае лазер является активатором фотохимических процессов в клетках и не вызывает фототермического повреждения. Для ФДТ может применяться любой лазер с длиной волны 400–800 нм [2]. Однако данный метод тоже не лишен недостатков. Побочные эффекты проявляются фототоксическими реакциями в виде эритемы, отека, корочек, эрозий, везикул, что, как правило, наблюдается у большинства пациентов и носит преходящий характер, а также возможного возникновения гиперпигментаций на месте проведения ФДТ [2].
При инфильтративно-продуктивной стадии розацеа показаны деструктивные методы, поскольку имеющиеся ультраструктурные изменения в системе микроциркуляторного русла кожи лица носят необратимый характер. В этом случае применяют лазерную абляцию с целью удаления гипертрофированной «фиматозной» ткани [5], которую проводят до достижения уровня сальных желез. При этом возможно использование импульсного СО2-лазера или фракционного эрбиевого (Er:YAG) лазера с модулированным импульсным режимом [2]. Применение данных типов лазеров является «золотым стандартом» аблятивных процедур, альтернативных традиционному хирургическому подходу к этой проблеме [5, 7].
Однако при лечении СО2— или Er:YAG-лазером наблюдается длительное заживление раневого дефекта и повышается риск развития таких явлений, как замедленная реэпителизация, стойкая эритема, гипопигментация кожи, а в некоторых случаях — формирование гипертрофических и келоидных рубцов.
При всех формах розацеа показаны курсы низкоэнергетического лазерного воздействия, которое проводят через день (6 процедур), среднее время воздействия составляет 25 мин [2].
Буквально недавно (в июне 2020 г.) в США вышла статья [26], опубликованная в Journal of Drugs in Dermatology, в которой авторы (Голд М., Мантурова Н., Круглова Л.) описывают результаты сочетанного метода терапии акне легкой и средней степени тяжести с помощью короткоимпульсного неодимового лазера на иттрий-алюминиевом гранате с длиной волны 1064 нм и длительностью импульса 0,65 мс (650 мкс) в комбинации с низкими дозами системного изотретиноина (0,2–0,3 мг/кг/сут) у пациентов, имеющих атрофические рубцы, а также выявленный полиморфизм генов ММР1, ММР3, ММР7, Col1A2, ESR7, что, по их мнению, может приводить к появлению рубцов. Всем пациентам проводилось 12 сеансов лазерного лечения с 2-недельными интервалами. Результатами данного 6-месячного исследования стало не только клиническое выздоровление от акне, но и уменьшение выраженности атрофических рубцов, что позволило авторам сделать заключение о безопасности сочетания неаблятивного лазерного воздействия короткоимпульсным лазером (в исследовании применялся Aerolase light Pod Neo) с низкодозированными синтетическими системными ретиноидами, а также о положительном влиянии на синтез коллагена, приведшем к уменьшению выраженности атрофических рубцов.
Таким образом, несмотря на некоторые ограничения, лазеры и устройства с источниками света остаются наилучшим выбором в лечении сосудистых поражений кожи [10, 20].
В течение последних 5 лет в мировой практике лечения розацеа на первом плане представлены именно лазерные технологии и технологии IPL. Авторы расходятся во мнениях, какой метод более безопасный, в первую очередь поскольку эффективность обоих методов достаточно высока и позволяет избегать классических медикаментозных методов лечения с их обширным перечнем системных побочных эффектов и более низким клиническим результатом.
Материалы и методы
Для выявления наиболее эффективного, быстрого и безопасного метода лечения розацеа нами были отобраны две относительно однородные по численности, полу, весовой категории и возрасту группы пациентов.
Одна группа пациентов прошла курс терапии с помощью неодимового лазера Nd:Yag 1064 нм Aerolase Neo. В свою очередь, вторая группа пациентов получала комбинированную терапию, включающую прием системных ретиноидов в суточной дозе 8 мг (препарат изотретиноин компании «Ядран», Хорватия) и периодическое воздействие лазером Nd:Yag 1064 нм Aerolase Neo. Все пациенты получали уход за кожей по показаниям в зависимости от качеств и состояния рогового слоя эпидермиса, увлажненности и чувствительности кожи. Среди уходовых средств был успокаивающий крем Bioderma Cicabio, который назначался всем пациентам как средство восстановления после лазерного воздействия в первые 3 дня после процедуры; с 4-го дня все пациенты использовали увлажняющий крем для чувствительной кожи Bioderma Sensibio Rich или Bioderma Sensibio Light с частотой 2 раза в день, согласно рекомендациям.
Очищение кожи проводилось мицеллярной водой Bioderma, кратность очищения кожи варьировала от 2 до 5 раз в день — по мере индивидуальной необходимости. Результаты лечения оценивались ежемесячно, фотопротоколировались, а также оценивались пациентами в начале и в конце лечения с помощью опросника на определение индекса качества жизни.
Исследование проводилось в период с августа 2019 по март 2020 года на базе Медицинского факультета Университетской клиники РГСУ (Москва). В исследовании приняли участие 38 пациентов (по 19 в каждой группе), средний возраст пациентов составил 38 лет, все пациенты имели I и II фототипы кожи по Фицпатрику, а также близкие значения ИМТ (средняя масса тела составила 56 кг).
Результаты
В ходе проведенного нами исследования обнаружено, что положительные результаты лечения достигнуты в обеих группах, причем скорость наступления регресса была одинаково быстрой: уже после первой процедуры лазерного воздействия количество высыпаний уменьшилось до 50%, а морфологические элементы сыпи регрессировали в инволюционном порядке: инфильтраты размягчались, пустулы «подсыхали», папулы уменьшались в размере и полностью исчезали, а общая яркость и морфологическое разнообразие клинической картины стихали. Скорость же полного выздоровления была более быстрой во второй группе, в которой пациенты получали минимальную суточную дозу системных ретиноидов (из расчета 0,14 мг/кг/сут), что позволило сократить курс лазерного лечения на 2 процедуры. При этом ретиноиды отменялись при полном клиническом выздоровлении, без необходимости набора курсовой кумулятивной дозы, как в случае лечения обыкновенных угрей. Динамика клинической картины в группе комбинированной терапии представлена на рис. 1–4.
Следует также отметить, что в первой группе, получавшей только лазерное лечение, ввиду наличия 2 дополнительных процедур лазерного воздействия, наблюдался омолаживающий эффект в виде повышения тонуса и качества кожи, уменьшения борозд и складок, являющихся проекцией септ, разделяющих жировые компартменты гиподермы, что объясняется результатом термостимуляции коллагеновых структур и лимфооттока. Интересно, что часть пациентов обеих групп на том или ином этапе терапии подвергались инсоляции (на горнолыжных курортах или морских побережьях) с применением фотозащитных средств Bioderma Photoderm AR SPF 50+, что ранее считалось опасным с точки зрения риска фотоповреждения на фоне приема системных ретиноидов и лазерной терапии, однако ни у одного пациента не возникло подобных нежелательных явлений.
Обсуждение
Исходя из обзора существующих на сегодняшний день методов лечения розацеа, можно выделить наиболее эффективные, патогенетически обоснованные методы, такие как терапия широкополосным светом (IPL), фотодинамическая терапия и терапия неодимовыми лазерами, среди которых стоит выделить лазер Aerolase light Pod Neo с длиной волны 1064 нм и короткой длительностью импульса (0,6 мс), что меньше времени термической релаксации сосуда, который видится нами вариантом предпочтения как наиболее безопасный при наличии всех существующих рисков (внешние и внутренние фотосенсибилизирующие факторы, риск нецелевого прогрева окружающих тканей с вероятностью последующих термических ожогов структур дермы) и при этом максимально эффективный ввиду высокой мощности и проникающей способности неодимового лазера.
Предложение метода
Метод лазерного лечения с помощью аппарата Aerolase light Pod Neo как патогенетически обоснованный и достаточно эффективный может рекомендоваться для терапии розацеа в качестве самостоятельного метода, а также в комбинации с низкодозированной системной терапией ретиноидами.
Преимущества данного метода очевидны и весомы: быстрое наступление клинического улучшения по сравнению с «классическими» способами лечения розацеа, экономическая целесообразность (процедуры выполняются с частотой 1 раз в месяц при курсе 4–6 процедур), отсутствие побочных эффектов, легкая переносимость терапии, а также стойкость полученного результата.
Немаловажным фактором является «побочный» эффект в виде сглаживания борозд, укрепления овала лица, улучшения тонуса и упругости кожи, что значительно повышает комплаентность пациентов при выбранном методе лечения, а также их качество жизни.
Заключение
Данная методика может быть рекомендована для широкого клинического применения ввиду ее эффективности, относительной экономичности и безопасности. Необходимость дополнительного назначения низкодозированных синтетических системных ретиноидов решается врачом индивидуально для каждого пациента в зависимости от показаний (большое количество кистозных и инфильтративных элементов) и противопоказаний, которые зачастую являются весомыми факторами для выбора метода лазерной монотерапии.
Статья опубликована в журнале «Аппаратная косметология» №3/2020
На правах рекламы
Литература
- Волкова Е.Н., Осипова Н.К., Родина Ю.А., Григорьева А.А. Розацеа: новые подходы к старым проблемам. Российский журнал кожных и венерических болезней. 2010; 2: 33–39.
- Потекаев Н.Н., Круглова Л.С. Лазер в дерматологии и косметологии. М.: МВД, 280 с.
- Потекаев Н.Н. Розацеа. М.-СПб: ЗАЩ «Издательство БИНОМ»; «Невский диалект», 2000. 144 с.
- Клинические рекомендации. Дерматовенерология / под ред. А.А. Кубановой. М.: ДЭКС- Пресс, 2007. 300 с.
- Европейское руководство по лечению дерматологических заболеваний / под ред. А.Д. Кацамбаса, Т.М. Лотти. М.: МЕДпресс-информ, 2008. 736 с.
- Kanada K.N., Nakatsuji , Gallo R.L. Doxycycline indirectly inhibits proteolytic activation of tryptic kallikrein-related peptidases and activation of cathelicidin. J Invest Dermatol 2012; 132(5): 1435–1442.
- Адаскевич В.П. Актуальная дерматология. Н.-Новгород: Изд-во НГМА, 2000. 306 с.
- Parodi , Drago F., Paolino S., et al. Treatment of rosacea. Ann Dermatol Venereol 2011; 138(Suppl 3): S211–214.
- Djukic K. Recidivans Rosacea papulo pustulosa due to recidivans pylori. 9 th EADV Spring Symposium, Verona, Italy, 2012, p. 183.
- Kennedy Carney C., Cantrell , Elewski B. E. Rosacea: a review of current topical, systemic and light-based therapies. G Ital Dermatol Venereol 2009; 144(6): 673–688.
- Руководство по дерматокосметологии / под ред. Е.Р. Аравийской и Е.В. Соколовского. СПб: ООО «Издательство Фолиант», 2008. 632 с.
- Aksoy , Altaykan-Hapa A., Egemen D., et al. The impact of rosacea on quality of life: effects of demographic and clinical characteristics and various treatment modalities. Br J Dermatol 2010; 163(4): 719–725.
- Nevoralova Z. A patient with steroid-induced rosacea, colitis ulcerosa and polymyositis successfully treated by peroral isotretinoin- a case report. 9 th EADV Spring Symposium, Verona, Italy, p. 179.
- Перламутров Ю.Н., Сайдалиева В.Ш., Ольховская К.Б. Сравнительная оценка эффективности различных методов терапии розацеа. Вестник дерматологии и венерологии 2011; 3: 73–79.
- Yentzer A., Fleischer A.B. Changes in rosacea comorbidities and treatment utilization over time. J Drugs Dermatol 2010; 9(11): 1402–1406.
- Zuuren E.J., Kramer S., Carter B., et al. Interventions for rosacea. Cochrane Database Syst Rev 2011; (3): CD003262.
- Додина М. И. Клинические, иммунологические и морфологические взаимосвязи у больных розацеа на фоне лечения пимекроклимусом. Автореф. дис. … канд. мед. наук. М., 2011. 25 с.
- Sparavigna A., Palmieri R., Caserini M. Derming S.R.l. Activity of P-3075, a new medical device based on potassium azeloyl diglycinate, on the microcirculation in patients with rosacea. 9 th EADV Spring Symposium, Verona, Italy, p. 82.
- Голдберг Дж. Д Лазеро- и светолечение. Т. М.: ООО «Рид Элсивер», 2010. 187 с.
- Goldberg D.J. Lasers and light sources for rosacea. Cutis 2005; 75(3 Suppl): 22–26; discussion 33–36.
- Dahan S. Laser and intense pulsed light management of couperose and rosacea. Ann Dermatol Venereol 2011; 138(Suppl 3): S219–222.
- Дубровина А.А. Коррекция гемодинамических нарушений при розацеа высокоинтенсивным лазерным излучением. Автореф. дис. … канд. мед. наук. СПб., 2011. 20 с.
- Bernstein E. The pulsed-dye laser for treatment of cutaneous conditions. G Ital Dermatol Venereol 2009; 144(5): 557–572.
- Bjerring Present and future trends of vascular and pigmented lasers. 9 th EADV Spring Symposium, Verona, Italy, 2012. p. 157.
- Leonardo L. Combination treatments in laser dermatology. 9 th EADV Spring Symposium, Verona, Italy, p. 12
- Gold M.H., Manturova N., Kruglova L., Ikonnikova E.V. Treatment of Moderate to Severe Acne and Scars With a 650-Microsecond 1064-nm Laser and Isotretinoin. J Drugs Dermatol 2020; 19(6): 646–651.
Постоянно красные щеки, которые «вспыхивают» еще ярче в самый неподходящий момент. Ощущение жара и отечности. Месяцы и годы борьбы: то лучше, то хуже. Миллион запретов от врача «не пей то, не ешь это, не грей, не охлаждай, не занимайся спортом, не стрессуй». Опять анализы. Очередной тюбик нового крема, «может, это поможет?». Мы понимаем, как сложно жить с розацеа.
Розацеа — это хроническое воспалительное заболевание кожи, характеризующееся краснотой, иногда видимыми кровеносными сосудами, узелками и прыщами, преимущественно на центральной части лица (лоб, нос, щеки, подбородок). Это состояние может меняться по интенсивности в зависимости от питания, температуры воздуха, влажности, солнечной активности, стресса, условий работы.
Абоквидир М.,Фельдман СР., Center for Dermatology Research, Wake Forest School of Medicine, Уинстон-Салем, США
Абстракт
Розацеа-это хроническое воспалительное заболевание кожи, которое разделяют на 4 подтипа: эритематозно-телеангиэктатический, папуло-пустулезный, фиматозный и офтальморозацеа.
Цель
Рассмотреть различные виды лечения для всех подтипов.
Методы
Авторы статьи разделили лечение розацеа на три основные категории: обучение пациента, уход за кожей и фармакологические/процедурные мероприятия.
Результаты
Покраснения лучше предотвратить, чем лечить, избегая конкретных триггеров, уменьшая трансэпидермальную потерю воды за счет увлажнителей и фотозащитных средств. Неселективные β-блокаторы и α2-адренергические агонисты уменьшают эритему и приливы к лицу. Топический агонист α-адренорецепторов 0,5% бримонидин тартрат уменьшает стойкое покраснение лица. Внутрикожные инъекции ботулотоксина являются практически безопасными и эффективными для лечения эритемы. Лазеры на красителях с накачкой лазера, калий-титанил-фосфат и импульсный лазер на красителе, интенсивный импульсный видимый свет используется для телеангиэктазий. Крем 1% метронидазола и крем 15% азелаиновой кислота используют для уменьшения выраженности эритемы. Для лечения папуло-пустулезной розацеа используют как системные, так и топические средства лечения. Системные средства включают метронидазол, доксициклин, миноциклин, кларитромицин и изотретиноин, в то время как из местных средств используют 0,75% метронидазол, 20 или 15% азелаиновая кислота, альбуцид-натрий, 1% ивермектин, 5% перметрин и ретинол. Офтальморозацеа можно лечить с помощью системных или топических антибиотиков. Ринофима может быть исправлена путем дерматохиругических процедур, декортикации и различных типов лазеров.
Введение
Розацеа представляет собой хроническое воспалительное заболевание, которое затрагивает 10% населения. Распространенность розацеа является самой высокой среди светлокожих людей. Комитет из 17 медицинских экспертов по всему миру определили четыре подтипа розацеа. К ним относятся:
- Подтип 1 — Эритематозно-телеангиэктатический: характеризуется приливам к лицу и стойкой эритемой; может также включать видимые кровеносные сосуды;
- Подтип 2 – Папуло-пустулезный: характеризуется стойкой краснотой с переходными папулами и пустулами.
- Подтип 3 -Фиматозный: характеризуется утолщением кожи, что часто приводит к увеличению носа от избыточной ткани;
- Подтип 4 -Офтальморозацеа: характеризуется глазными проявлениями, такими как сухость глаз, слезотечение и жжение, опухшие веки, рецидивирующие ячмени и что ведет к потенциальной потери зрения от повреждения роговицы.
Многие пациенты испытывают признаки более чем одного подтипа в то же время, и так же часто один подтип может переходить в другой. В то время как розацеа может перейти из одного подтипа в другой, каждый отдельный признак или симптом может прогрессировать от легкой до тяжелой степени. Поэтому рекомендуется ранняя диагностика и лечение. Лечение направлено на основании подтипа пациентов. Пациентам, которые считают, что они часто имеют эпизоды покраснений или имеют семейную историю розацеа, рекомендуется избегать физиологических и экологических раздражителей, которые могут вызвать повышенное покраснение лица. Топические агенты, такие как метронидазол, азелаиновая кислота, ивермектин, или сера являются эффективными в управлении розацеа [1].
Пациенты, у которых эритематозно-телеангиэктатический и папуло-пустулезный тип розацеа могут получить эффект от использования системных антибиотиков, таких как тетрациклин, а в тяжелых или упорных случаях может быть использован изотретиноин, для лучшего контролирования течения розацеа. У пациентов с вовлечением глаз может быть длительный курс антибиотика и использования геля метронидазола. Хирургическая альтернатива, т. е. лазерная терапия рекомендуется для лечения телеангиэктазий и ринофимы. Топические α-адренергические агонисты и косметическая маскировка могут быть рассмотрены, чтобы покрыть признаки розацеа [2].
Проявления розацеа на кожи лица может иметь значительное влияние на самочувствие пациентов, а также социального и эмоционального здоровья. Пациенты с розацеа сообщили, что испытывают такие негативные эффекты как низкая самооценка, низкая уверенность в себе, и снижение социальных взаимодействий. Улучшение клинических симптомов розацеа улучшает эмоциональное благополучие и качество жизни пациента. Поскольку лекарство от розацеа пока не существует, ведение пациентов и схемы лечения предназначены для подавления воспалительных очагов, эритемы и в меньшей степени, телеангиэктазий связанных с розацеа. С широким разнообразием системных и топических агентов для эффективного лечения розацеа, пациентам больше не нужно чувствовать себя неловко из-за своей болезни. Эта статья содержит краткий обзор методов лечения и ведения розацеа и она сосредоточена на трех основных категориях: образование пациента, уход за кожей, а также фармакологические/процедурные мероприятий.
Эритематозно-телеангиэктатический подтип розацеа
Эритематозно-телеангиэктатический подтип розацеа характеризуется преходящим эпизодом прилива к коже лица и упорной центральной лицевой эритемой. Диффузная эритема лица — это частая находка у пациентов с розацеа и в дальнейшем может привести к стойкой эритеме. Покраснение может также включать уши и верхнюю часть груди, периорбитальная область, как правило свободна от эритемы; телеангиэктазии также являются симптомом.
Избегание раздражителей
Покраснение лучше предотвратить, нежели лечить, поэтому следует обучать пациентов. Пациентам, которые считают, что они часто имеют эпизоды покраснений или имеют семейную историю розацеа, рекомендуется избегать физиологических и экологических раздражителей таких как:
-стимулы внешней среды: воздействие перепадов температуры, как высокой, так и низкой, движение к теплой или горячей среды от холодной, холодный ветер, тепло от солнечного света и тяжелые солнечные ожоги;
-эмоциональные раздражители: стресс и беспокойство;
-физиологические раздражители: некоторые продукты и напитки, включая алкоголь, кофеин, острую пища; физические нагрузки;
экзогенные раздражители: микродермабразия, химический пилинг, и продукты, содержащие спирт, ментол, мяту перечную, эвкалипт, гвоздичное масел и другие раздражители [2].
Уход за кожей
Правильный уход за кожей играет важную роль в поддержании ремиссии и облегчения симптомов розацеа. Увлажняющие средства являются важным аспектом лечения розацеа, потому что при розацеа у кожи увеличивается трансэпидермальная потеря воды. Блокирования ультрафиолетового света очень важно; использование солнцезащитных средств снижают выработку LL-37 и последующего производства активных форм кислорода, что может спровоцировать розацеа.
Медикаментозное лечение
Топические агонисты α-адренергических рецепторов, уменьшают стойкое покраснение лица при розацеа за счет сосудосуживающего действия на дермальные кровеносные сосуды. Бримонидин тартрат 0.5% одобрен в США для лечения эритемы при розацеа. Оксиметазолин также значительно снижает эритему у больных с розацеа [3].
Неселективные β-адреноблокаторы, в частности атенолол уменьшает эритему и приливы, также этим эффектом обладает агонист α2-адренорецепторов — клонидин. β-адреноблокаторы используются для лечения различных сердечно-сосудистых заболеваний. Благодаря сосудосуживающему эффекту на кожные кровеносные сосуды, они уменьшали эритему и приливы у некоторых больных розацеа. В нескольких докладах предложили действие β-адреноблокаторов в лечении розацеа. Неселективные β-адреноблокаторы сужают сосуды как полагают путем ингибирования β-адренорецепторов на гладкой мускулатуре, которые окружают кровеносные сосуды [3,4].
Клонидин в дозах 0,05 мг два раза в день приводит к уменьшению проявлений покраснений. При этой дозе не наблюдается снижения артериального давления, но было отмечено что может быть снижение базовой скуловой температуры за счет периферической вазоконстрикции. Хотя некоторые пациенты удивительно хорошо отвечают на клонидин, ответчики клинически не идентифицируются до лечения. Поскольку контроль этой функции розацеа очень сложен, то может быть использован пробный курс [4].
Процедуры: лазер, интенсивный импульсный свет и инъекции ботулотоксина
Различные лазеры применяются для лечения розацеа. Лазер с ламповой накачкой дальнего импульса (1064 нм в длину) и калий-титанилоксалат-фосфатный лазер используют при лечении телеангиэктазий лица [4]. Лечение розацеа с использованием лазеров нового поколения, высокой энергии,595-нм длиной импульсов улучшает течение розацеа с очень благоприятным профилем безопасности в отличие от лазеров раннего поколения. Новые возможности V-луча обеспечивают ультрадлинный продолжительный импульс на мишени кровеносных сосудов. Это уменьшает пурпуру, а также может приводить к репарации нарушенные кровеносные сосуды, связанные с розацеа, что является более удобным методом для пациентов [5]. Длинно-импульсный неодим-иттрий-алюминиевый гранат лазер является безопасным и эффективным средством для лечения сосудистых и воспалительных поражений розацеа.
Интенсивный пульсирующий свет является безопасным и эффективным для лечения розацеа [7]. Он является неинвазивным и неаблятивным методом лечения, который использует импульсы видимого света высокой интенсивности для улучшения внешнего вида сосудистых поражений розацеа. Интенсивный импульсный свет является световым импульсом, который направлен на красный пигмент в крови, который нагревает и разрушает пигмент, не влияя на кожу или другие ткани. Интенсивный импульсный свет (540-950 нм) является безопасным и эффективным средством для лечения розацеа-ассоциированной эритемы [8].
Несколько недавних докладов показывают возможные действия ботулотоксина на эритему. Ботулинотоксин работает как нейромодулятор в нервно-мышечном соединении. Химическая денервация с помощью ботулотоксина, мешает нормальным сигнальным путям ацетилхолина и может обеспечить симптоматическую помощь пациентам с тяжелым покраснением лица. Инъекции ботулотоксина могут быть эффективной и практически безопасной терапией для пациентов с рефрактерной эритемой и может рассматриваться как разумное дополнение к терапевтическим вариантам, особенно, если другие методы лечения не принесли успеха [9].
Папуло-пустулезный подтип розацеа
Папуло-пустулезный подтип розацеа характеризуется стойкой центральной лицевой эритема и воспалительными папулами, и пустулами, которые носят преходящий характер.
Уход за кожей
Уходу за кожей и избегание конкретных триггеров или усугубляющих факторов, таких как ветер, острая пища, алкоголь, горячие напитки, ультрафиолетовый свет, физический или психологический стресс, лекарства также играет важную роль в лечении этого подтипа.
Медикаментозное лечение
Топический альбуцид натрия, 10% альбуцид натрия с 5% серы, являются эффективными в лечении пациентов с розацеа, особенно тех, у кого сопутствующим заболеванием является себорейным дерматитом. Эффективность альбуцида натрия сообщалась при папуло-пустулезной розацеа. Он способствует уменьшению воспалительных высыпаний и покраснений кожи. Самые распространенные побочные реакции после его применения включают сухость, эритемы и раздражение в месте применения, что приводит к снижению частоты применения [3.]
Топический метронидазол 1 и 0,75%, считается эффективным в лечении розацеа из-за своей способности к снижению фагоцитарной генерации активных форм кислорода и неактивно существующего производства активных форм кислорода. Он был использован в качестве местного лечения розацеа на протяжении десятилетий. Метронидазол является эффективным в уменьшении эритемы, папул и пустул в нескольких исследованиях у пациентов с умеренной и тяжелой розацеа. 0,75 и 1% крема оказались одинаково эффективны в уменьшении эритемы, папул и пустул при нанесении один раз в день, а также было показаны, для поддержания ремиссии после прекращения лечения. В целом, местное применение метронидазола представляется безопасным и хорошо переносится. Раздражение и дерматит-наиболее часто наблюдаемые побочные реакций [10].
Азелаиновая кислота 15% в виде геля и 20% крем показали снижение экспрессии калликреина 5 и кателицидина, два важных компонента воспалительного каскада при розацеа. Исследования показали, что 70-80% пациентов при использовании азелаиновой кислоты сообщали о полной ремиссии или значительном улучшение симптомов розацеа. Ежедневное применение азелаиновой кислоты является эффективным и обычно хорошо переносится. Раздражение, сухость и кратковременное жжение являются наиболее частыми побочными реакциями [10].
Топический ивермектин 1% крем является новым препаратом для лечения папуло-пустулезного подтипа розацеа. Он убивает демодекса, который находится в волосяных единицах пациентов. Механизм его действия при розацеа неизвестен, но он обладает противовоспалительным действием, снижает клеточной и гуморальной иммунитет, включая фагоцитоз и хемотаксис нейтрофилов, а также регулирует ФНО-α, интерлейкинов- ИЛ-1b и ИЛ-10. Воспалительные механизмы по всей видимости, играют доминирующую роль в развитии папул и пустул при розацеа [11,12]. Ивермектин 1% крем показал значительное снижение воспалительных поражений. Наиболее распространенными побочными эффектами являются раздражение, сухость и жжение.
Топические ретиноиды показаны для восстановления фото-поврежденной кожи путем стимулирования ремоделирования соединительной ткани и снижением регуляции Toll-like рецепторов. Было предположение, что топические ретиноиды могут быть эффективными в уменьшении симптомов розацеа изменяя действие ультрафиолетового излучения и снижением содержания Toll-like 2 рецепторов [13]. В нескольких исследованиях сообщалось о клиническом уменьшение эритемы, папул и пустул, телеангиэктазий, но с потенциалом для раздражения [13,14].
Топические ингибиторы кальциневрина могут быть эффективными в снижении симптомов розацеа из-за их способности ингибировать Т-клеточную активацию, тем самым предотвращая высвобождение провоспалительных цитокинов. Ингибиторы кальциневрина были использованы для лечения папуло-пустулезного типа розацеа и покраснения, и привели к значительному улучшению эритемы в открытых исследованиях, но с потенциалом раздражения [15].
Перметрин крем 5% показал эффективность для лечения демодекоза кожи и уменьшения эритемы и папул, но не показал эффект при пустулах и телеангиэктазий [16].
Празиквантел мазь 3% дважды в день значительно снижает количество папул и пустул у больных розацеа. Этот агент обладает способностью лечить кожный демодекоз в качестве противопаразитарного средства, а также имеет противовоспалительной активностью [17].
Системные препараты
Тетрациклины были основой системной терапии розацеа на протяжении десятилетий. Противовоспалительные дозировки доксициклина <50 мг ежедневно улучшает проявления розацеа за счет уменьшения экспрессии матриксной металлопротеиназы, понижают регуляцию воспалительных цитокинов, уменьшают количество активных форм кислорода и ингибирует оксид азота-опосредующую вазодилатацию. Предполагается, что противовоспалительное действие тетрациклинов являются основным механизмом действия для уменьшения симптомов розацеа [3,18.]
Эритромицин является эффективным антибиотиком при лечении папуло-пустулезного подтипа розацеа, но его использование часто ограничивается желудочно-кишечные расстройствами. Эритромицин в дозе 250 мг/сут, как правило, используется у пациентов, которые не переносят тетрациклины, а также у беременных женщин, у которых тетрациклины противопоказаны.
Пероральный метронидазол в дозе 200 мг дважды в день, как было показано, может быть эффективным в лечении, но был связан с редкими потенциальными побочными эффектами, такими как нейропатия и эпилептические припадки [19,20].
Изотретиноин может быть эффективным при лечении пациентов с тяжелой, неконтролируемой папуло-пустулезной розацеа снижая регуляцию Toll-like 2 рецепторов. Хотя он не был одобрен для лечения розацеа, несколько исследований показали, что изотретиноин в дозе от 0.5 до 1.0 мг/кг в сутки является эффективным средством для лечения тяжелых форм розацеа [21], однако, исследования также показали, что низкие дозы изотретиноина (10 мг в день) эффективны при лечении рефрактерной розацеа с меньшими побочными эффектами [22].
Развивающиеся методы лечения
Топические сериновые ингибиторы протеазы могут быть эффективными в лечении папуло-пустулезной розацеа, потому что они ингибируют расщепление предшественника кателицидина в LL-37, активной форме молекулы, которая играет роль в патогенезе розацеа [23,24].
Кромолин-натрия (4% раствор), стабилизатор тучных клеток, может быть использован в лечении розацеа, потому что тучные клетки выпускают известные триггеры розацеа, таких как LL-37, матриксные металлопротеиназы и воспалительные цитокины. Поэтому блокирование дегрануляции тучных клеток, может быть потенциальной терапевтической мишенью при куперозе [3,25].
Офтальморазцеа
Офтальмарозацеа это воспаление, которое вызывает покраснение, жжение, светобоязнь и зуд глаз. Она развивается у людей, страдающих розацеа. Иногда офтальморозацеа является первым признаком того, что впоследствии может развиться с переходом на коже лица. Медикаменты и хороший уход за глазами может помочь контролировать признаки и симптомы.
По уходу за глазами
Хорошая процедура ухода за глазами очень важна, например, мытье глаз, по крайней мере два раза в день с теплой водой и использовать искусственной слезы, чтобы уменьшить сухость кожи. Избегать макияжа или использовать некомедогенную косметику без отдушек, в дополнение к уходу, исключить триггеры горячие и пряные продукты питания, алкогольные напитков, и солнечного света.
Фармакологическое лечение
Тетрациклины являются наиболее распространенными и эффективными, в первую очередь никак антибиотики, а через свой вторичный эффект, который они оказывают на мейбомиевые железы. Тетрациклины уменьшают бактериальную липазу; таким образом, они являются эффективным средством защиты роговицы от надвигающейся перфорации вторичной по отношению к воспалительным реакциям [26].
Топические антибиотики
Глазные капли эритромицин 1% также приобрели популярность в лечении офтальморозацеа, поскольку она часто приводит к тяжелому блефариту и дисфункции мейбомиевых желез.
Топический циклоспорин является более эффективным, чем пероральный прием доксициклина. Циклоспорин был более эффективен в облегчении симптомов и при лечении век(p = 0,01). Было статистически значимое увеличение в среднем по Ширмеру в группе лечения циклоспорина по сравнению с группой лечения доксициклина (р <0,05) [27].
Кларитромицин и метронидазол также показали эффективность при лечении офтальморозацеа. Предварительное исследование показало, что эти местные препараты, безопасные и эффективным в лечении офтальморозацеа [28].
Фиматозный подтип розацеа
Фиматозный подтип розацеа характеризуется утолщением кожи, что часто приводит к увеличенное носа от избыточной ткани и разрастанием сальных желез. Он может затронуть подбородок или щеку, а также лоб. Игнорирование признаков розацеа может привести к фиматозному подтипу с одутловатым взглядом. Этот тип розацеа очень редкий, возможно потому что многие пациенты, начинают лечение на ранних стадиях.
Системный изотретиноин
Изотретиноин (0,3 мг / кг / день) может быть эффективным при лечении фиматозного подтипа. Это эффективный и хорошо переносимый вариант для лечения за счет значительного сокращения кожного кровотока и роста сальных желез [29].
Хирургические и другие процедуры
К счастью, хирургические процедуры могут помочь изменить форму носа и привести кожу обратно к нормальному размеру, удаляя лишние слои кожи. Это занимает около недели, для заживления кожи после хирургии и около 6 недель после процедуры, кожа будет выглядеть более гладкой и здоровой.
Лазер СО2
СО2-лазер является предпочтительным и наиболее распространенным методом лечения утолщения кожи — мощный лазер, для удаления утолщения кожи. Эта процедура вызывает наименьшее количество кровотечения, так как лазер герметизирует кровеносные сосуды, тем не менее, при использовании традиционного полностью абляционного СО2-лазеа, существует риск гипопигментация и гиперпигментации [30].
Терапия на основе света
Эта терапия имела некоторые хорошие результаты, но этого недостаточно.
Дермабразия
Этот метод включает в себя использование проволочной щетки, чтобы удалить или «отшлифовать» нежелательные участки кожи, но это может вызвать кровотечение, и есть риск возникновения рубца и постоянного изменения цвета кожи [30].
Электрокоагуляция
Эта процедура включает в себя использование нагретого электрода для удаления излишков кожи, чтобы придать ей более гладкий вид, но это может вызвать кровотечение.
Этапы лечения
- Обучение пациентов: избегание экологических раздражителей (солнце, экстремальные температуры), эмоциональных раздражителей (стресс и тревога), физиологических (алкоголь, кофеин, острая пища, физические нагрузки);
- Уход за кожей (фотозащитные крема и увлажнители) и уход для глаз (искусственные слезы, промывание глаз);
- Подтип 1: первый шаг-местное лечение (метронидазол, ингибиторы кальциневрина, α-адренергические агонисты рецептора 0.5%, ретиноиды); второй этап процедуры (лазер, интенсивный пульсирующий свет и внутрикожные инъекции ботулотоксина), и третий шаг, пероральные препараты (клофелин или атенолол);
- Подтип 2,: первый шаг-местное лечение (метронидазол 0.75%, азелаиновая кислота 15%, ивермектин 1%, натрия альбуцид, ретиноиды, или ингибиторы кальциневрина); второй шаг, системный антибиотик (доксициклин <50 мг в день, эритромицин 250 мг/сут или пероральный метронидазол 200 мг); третий шаг, изотретиноин 0,5-1,0 мг/кг в день, и четвертый шаг, процедуры (лазер, интенсивный импульсный свет);
- Подтип 3: первый шаг — изотретиноин 0,5-1,0 мг/кг ежедневно; второй шаг, лазер СО2, и третий шаг, хирургические процедуры (дермабразия и электрокоагуляция);
- Подтип 4,: первый шаг, топический метронидазол; второй шаг, системный антибиотик (доксициклин <50 мг в день, эритромицин 250 мг/сут или пероральный метронидазол 200 мг дважды в день), и третий шаг э глазные капли эритромицина 1%, топический циклоспорин, или кларитромицин.
Заключение
Ведение розацеа фокусируется на трех основных категориях: образование пациента, уход за кожей, а также фармакологические/процедурные мероприятий. Каждый этап имеет свое лечение. Обучение пациентов уходу за кожей, медикаментозное лечение все лежит в основе эффективного и комплексного управления с помощью как стандартных, так и новых путей, сосредотачиваясь на образование пациента и уходу за кожей позволяют улучшить контроль над симптомами и улучшить качества жизни для пациентов с розацеа.
Пациентам, которые считают, что они часто имеют эпизоды покраснений или имеют семейную историю розацеа, рекомендуется избегать физиологических и экологических раздражителей таких как: Пациенты у которых эритематозно-телеангиэктатический и папуло-пустулезный тип розацеа могут получить эффект от использования системных антибиотиков, таких как тетрациклин, а в тяжелых или упорных случаях может быть использован изотретиноин, для лучшего контролирования течения розацеа.
У пациентов с вовлечением глаз может быть длительный курс антибиотика и использования геля метронидазола. Хирургическая альтернатива, т. е. лазерная терапия рекомендуется для лечения телеангиэктазий и ринофимы. Топические α-адренергические агонисты и косметическая маскировка могут быть рассмотрены, чтобы покрыть признаки розацеа. Наши знания о розацеа и ее терапевтические возможности расширяются, комплексный подход к лечению оправдан.
