Рак поджелудочной железы очень часто диагностируют на 4 стадии. До появления отдаленных метастазов симптомы обычно отсутствуют, при этом нет надежного массового скрининга, который помогал бы выявлять заболевание на ранних стадиях. Из-за метастазов с опухолью становится очень сложно бороться, ухудшается прогноз, тем не менее, существуют методы лечения, которые помогают существенно продлевать жизнь пациентов.
Интеллектуальная собственность https://www.euroonco.ru
В каких случаях диагностируют рак поджелудочной железы 4 стадии?
Четвертую стадию рака поджелудочной железы диагностируют по единственному критерию — наличию отдаленных метастазов. При этом не важно, какие размеры имеет первичная опухоль, проросла ли она в соседние ткани, обнаружены ли раковые клетки в близлежащих (регионарных) лимфатических узлах.
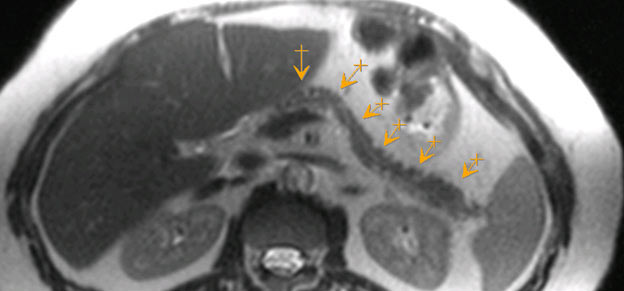
Чаще всего рак поджелудочной железы метастазирует в следующие органы:
- печень;
- брюшина — тонкая пленка из соединительной ткани, которая выстилает изнутри стенки брюшной полости и покрывает некоторые внутренние органы;
- легкие;
- кости;
- головной мозг.
Если у пациента диагностирован рак поджелудочной железы 4 стадии, удалить опухоль хирургическим путем, как правило, не удается. Лечение носит паллиативный характер. Оно направлено на снятие симптомов и улучшение состояния пациента, врачи постараются максимально продлить жизнь больного.

Симптомы заболевания
На ранних стадиях опухоль не проявляет себя, поэтому диагностировать ее очень сложно. Симптомы неспецифичны, чаще всего они указывают на другие заболевания.
Желтуха
Этот симптом возникает в двух случаях:
- Сдавление желчного протока при раке головки поджелудочной железы.
- Распространение раковых клеток в печень и нарушение ее функции.
В норме печень обезвреживает и выводит в просвет кишечника билирубин — токсичный продукт распада гемоглобина. При нарушении оттока желчи и функции печеночных клеток — гепатоцитов — билирубин поступает в кровь, из-за этого кожа и белки глаз окрашиваются в желтый цвет, моча темнеет, стул становится серым, обесцвеченным. Кроме того, скапливаясь в коже, билирубин вызывает зуд. Аналогичные симптомы могут возникать при желчнокаменной болезни, гепатите, циррозе.
Боль в животе, спине
Этот симптом при раке поджелудочной железы встречается довольно часто, особенно если опухоль находится в ее теле, хвосте. Увеличиваясь в размерах, новообразование сдавливает внутренние органы, нервы, это и становится причиной болевого синдрома.
Снижение аппетита
При раке поджелудочной железы 4 стадии у многих больных снижается, вплоть до полной потери, аппетит. Человек без видимой причины сильно теряет вес. В конечном итоге, без лечения и коррекции нутритивного статуса, развивается кахексия — крайняя степень истощения.
Тошнота и рвота
Опухоль может сдавливать желудок, при этом возникает тошнота, рвота. Эти симптомы усугубляют нарушение аппетита и расстройство питания. Но и они неспецифичны для рака: зачастую в первую очередь подозрение падает на гастрит, язвенную болезнь, панкреатит и другие патологии.
Увеличение печени
Если раковые клетки распространяются в печень, она может увеличиваться в размерах. Это приводит к болям, чувству тяжести под правым ребром. Увеличенную печень может почувствовать врач во время пальпации живота.
Повышенная свертываемость крови
При раке поджелудочной железы 4 стадии могут образовываться кровяные сгустки в крупных венах, чаще всего в ногах. Такое состояние называется тромбозом глубоких вен. Оно проявляется в виде отека, покраснения, ощущения тепла в ноге. Такие тромбы опасны тем, что иногда они отрываются и мигрируют в сосуды легких. Возникает одышка, боли в грудной клетке. Такое состояние называется тромбоэмболией легочной артерии.
Тромбоз глубоких вен встречается и при других заболеваниях. Если у человека диагностировано данное состояние, это еще не означает того, что у него однозначно рак.
Изменение жировой ткани
Одна из функций поджелудочной железы — переваривание жиров. При раке ее ферменты поступают в кровоток и накапливаются в подкожной жировой клетчатке. Из-за этого жировая ткань частично переваривается, изменяется, становится бугристой. Это может быть заметно внешне.
Сахарный диабет
В поджелудочной железе есть особые участки ткани — островки, — которые вырабатывают гормон инсулин. Он отвечает за снижение уровня глюкозы в крови. В редких случаях при раке поджелудочной железы выработка инсулина падает. Если уровень глюкозы в крови повышается незначительно, больной не испытывает каких-либо симптомов (повышенный уровень сахара можно выявить лишь с помощью анализа крови). При более серьезных нарушениях возникают симптомы сахарного диабета: жажда, увеличение количества мочи, сухость во рту.
Симптомы, связанные с метастазами
При поражении метастазами костей беспокоят костные боли, патологические переломы, которые возникают от небольшой механической нагрузки. Метастазы в легких проявляются в виде упорного кашля, одышки, болей в груди, примеси крови в мокроте. При поражении брюшины может развиваться асцит — скопление жидкости в брюшной полости из-за нарушения оттока жидкости.
Методы диагностики
Так как эффективных общепринятых скрининговых обследований, которые могли бы диагностировать рак поджелудочной железы на бессимптомных стадиях, нет, обследование обычно начинают, когда врач обнаруживает у пациента симптомы, которые могут указывать на заболевание. Начинают с самых простых и доступных методов диагностики, которые помогают обнаружить опухоль. После того как она обнаружена, назначают дополнительные исследования, чтобы уточнить диагноз.
Зачастую обследование начинают с УЗИ. Наряду с классическим ультразвуковым исследованием применяют эндоскопическое УЗИ, когда датчик находится на конце катетера, введенного в двенадцатиперстную кишку. Если обнаружена опухоль, через катетер можно провести иглу и выполнить биопсию.
МСКТ — многофазная спиральная компьютерная томография — проводится после внутривенного введения специального контрастного раствора. Исследование помогает выявить рак поджелудочной железы и его распространение в соседние органы, правильно направить иглу во время биопсии.
МРТ — магнитно-резонансная томография — применяется реже, чем КТ, так как это более сложное исследование, требующее специального оборудования, которое есть не в каждой клинике. При подозрении на опухоль поджелудочной железы применяют разные модификации МРТ:
- МРТ-холангиопанкреатография позволяет изучить поджелудочную железу и окружающие ткани.
- МРТ-ангиография представляет собой исследование сосудов.
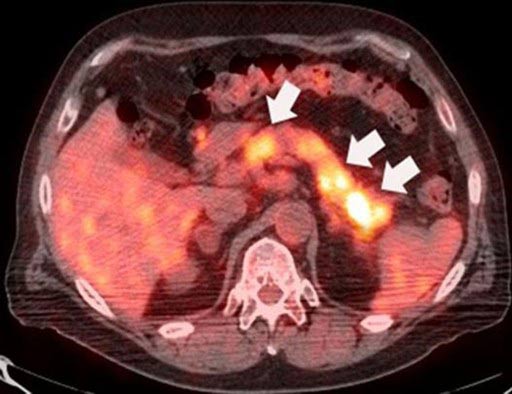
ПЭТ — позитронно-эмиссионная томография — идеальный инструмент для поиска метастазов. В организм пациента вводят безопасное радиоактивное соединение, которое накапливается в раковых клетках. Из-за этого они становятся видны на специальных снимках. Иногда ПЭТ выполняют вместе с КТ, чтобы лучше понять, где находятся метастазы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — процедура, которая помогает изучить желчные протоки и проток поджелудочной железы, обнаружить в них сужения. В проток при помощи эндоскопа, введенного через рот, вводят рентгеноконтрастное вещество, после чего выполняют рентгенографию. Во время процедуры можно выполнить некоторые манипуляции:
- Взять фрагмент ткани для биопсии.
- Установить стент для восстановления оттока желчи.
Чрескожная чреспеченочная холангиография проводится, если не получается выполнить ЭРХПГ. При этом рентгеноконтрастное вещество вводят через иглу, введенную через кожу. Во время процедуры также можно провести биопсию, установить стент.
Анализ крови на билирубин применяют для диагностики причин желтухи. Он помогает выяснить, чем вызван симптом: поражением печени или блоком желчевыводящих путей.
Анализ крови на онкомаркеры — вещества, уровни которых повышаются в крови при опухолях поджелудочной железы. Чаще всего определяют уровень маркера CA 19-9, реже — РЭА (карциноэмбриональный антиген). Для диагностики такие анализы ненадежны. Иногда при раке поджелудочной железы 4 стадии уровни онкомаркеров в норме, а у здоровых людей они бывают повышены. Однако, это полезный метод диагностики для отслеживания состояния пациента в динамике и контроля эффективности лечения.
Биопсия — самый точный метод диагностики рака. Ее можно провести с помощью иглы через кожу, эндоскопически, во время ЭРХПГ или чрескожной чреспеченочной холангиографии.

Лечение рака поджелудочной железы 4 стадии
Когда врач назначает лечение при раке поджелудочной железы 4 стадии, обычно он не рассчитывает на то, что опухоль будет уничтожена, и наступит ремиссия. Хирургическое лечение чаще всего невозможно. Даже если обнаружен всего один метастаз, высока вероятность того, что их уже много, просто они имеют микроскопические размеры и не могут быть выявлены доступными методами диагностики.
Химиотерапия
Химиотерапия является основным видом лечения при злокачественных опухолях поджелудочной железы четвертой стадии. Химиопрепараты назначают с паллиативной целью, они помогают:
- Сократить размеры опухоли.
- Замедлить ее рост.
- Улучшить состояние пациента.
- Продлить жизнь.
Чаще всего химиотерапия при раке поджелудочной железы 4 стадии проводится с применением препарата гемцитабин (гемзар). Его назначают в режиме монотерапии или в сочетании с другими химиопрепаратами: эрлотинибом (тарцева), капецитабином (кселода). Иногда назначают терапию комбинацией четырех препаратов: 5-фторурацилом, лейковорином, иринотеканом, оксалиплатином. В некоторых случаях они работают лучше, чем гемцитабин, но обычно вызывают более серьезные побочные эффекты.
Лучевая терапия
В ряде случаев для лечения рака поджелудочной железы 4 стадии вместе с химиотерапией назначают лучевую терапию. Такая терапия называется химиолучевой. Она эффективнее, но чревата более выраженными побочными эффектами.
Борьба с симптомами и осложнениями
Паллиативное лечение при опухолях поджелудочной железы четвертой стадии может включать следующие процедуры:
- Борьба с болью при помощи ненаркотических или наркотических анальгетиков.
- Поддерживающая терапия помогает справиться с побочными эффектами и лучше перенести курс химиотерапии.
- Борьба с истощением. Врач оценивает нутритивный статус пациента, назначает оптимальную диету. Если больной не может питаться самостоятельно, проводят питание через зонд или внутривенное введение питательных растворов.
- Отток желчи восстанавливают с помощью стента — каркаса цилиндрической формы с металлической сетчатой стенкой. Его можно установить во время ЭРХПГ, чрескожной чреспеченочной холангиографии.
- Восстановление проходимости желудка путем создания анастомоза: к стенке желудка подшивают участок кишки и формируют между ними отверстие.
- Борьба с асцитом, экссудативным плевритом (скоплением жидкости в грудной полости между листками плевры).
Прогноз выживаемости при 4 стадии рака поджелудочной железы
Прогноз при онкологических заболеваниях оценивают по показателю пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы спустя 5 лет после того, как им был установлен диагноз. При четвертой стадии рака поджелудочной железы пятилетняя выживаемость составляет 16%. Но такой низкий показатель — не повод опускать руки. Безнадежных онкологических больных не бывает, помочь можно всегда. Даже если удалось совсем немного продлить жизнь — это победа, ради которой стоит бороться.
| Подробнее о лечении в «Евроонко»: | |
| Онколог-гастроэнтеролог | 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая помощь для онкологических больных | от 13 050 руб |
| Паллиативная терапия в Москве | от 44 100 руб в сутки |
| Консультация радиолога | 11 500 руб |
Список литературы:
- Ассоциация онкологов России, Российское общество клинической онкологии, Российское общество хирургов, Российское общество рентгенологов и радиологов. Рак поджелудочной железы. Клинические рекомендации, 2020.
- Никулин М.П., Сельчук В.Ю., Чистяков С.С., Ибрагимов Т.Ф., Титова Г.В. Рак поджелудочной железы. РМЖ. 2006;24:1726.
- Геворкян Т.Г., Файнштейн И.А. Оптимальные методы ликвидации механической желтухи при распространенном раке головки поджелудочной железы. // Research’n Practical Medicine Journal. 2018. №2.
- Зотов П. Б., Ральченко С. А., Гайсина Л. В., Потапова А. З., Прохорченко А. В., Мойсиев А. А., Хисматулина А. Б. Болевой синдром при распространенном раке поджелудочной железы: регрессия на фоне химиотерапии. // Тюменский медицинский журнал. 2012. №4.
- Чичерина Елена Николаевна, Кашина Надежда Анатольевна. Асцит как проявление рака поджелудочной железы. // Вятский медицинский вестник. 2010. №2.
- Kaslow SR, Sacks GD, Berman RS, Lee AY, Correa-Gallego C. Natural History of Stage IV Pancreatic Cancer. Identifying Survival Benchmarks for Curative-intent Resection in Patients With Synchronous Liver-only Metastases. Ann Surg. 2022 Nov 10.
- Khanal N, Upadhyay S, Dahal S, Bhatt VR, Silberstein PT. Systemic therapy in stage IV pancreatic cancer: a population-based analysis using the National Cancer Data Base. Ther Adv Med Oncol. 2015 Jul;7(4):198-205.
- Obed A, Siyam M, Jarrad AA, Abdelhadi O, Ababneh M, Annab H, Füzesi L, Bashir A, Jarrad A. Unexpected long-term survival of Stage IV pancreatic cancer patient with synchronic liver metastases after multimodal therapy including upfront surgery. J Surg Case Rep. 2023 Jan 10;2023(1):rjac638.
Введение
Рак поджелудочной железы характеризуется агрессивным течением и высоким метастатическим потенциалом, кроме того, в большинстве случаев заболевание выявляется на неоперабельных стадиях. Основным методом лечения местнораспространенного и метастатического рака поджелудочной железы является химиотерапия [1]. Наиболее часто применяемыми схемами полихимиотерапии в последние годы явились FOLFIRINOX и GEMCAP.
АКТУАЛЬНОСТЬ ТЕМЫ
Рак поджелудочной железы не относится к часто встречающимся, однако статистические показатели при его выявлении и лечении на сегодняшний день представляются неудовлетворительными.
В 2018 г диагноз рака поджелудочной железы был впервые установлен у 16273 больных, Для сравнения, В 2015 г. число случаев впервые диагностированного рака поджелудочной железы (РПЖ) в России составило 8 791, и с каждым годом данный показатель неуклонно растет [2].
Доля больных, состоящих на учете 5 лет и более с момента установления диагноза в 2011 г составила 24. 2%, в 2018 – 32. 1% [2].
Индекс накопления этого контингента больных в 2011 составлял 1. 1, в 2018 – 1. 3 [2].
К сожалению, не всегда клинический диагноз подтверждается морфологическим, однако отмечается положительная динамика в этом вопросе. В 2011г удельный вес больных с диагнозом, подтвержденным морфологически, среди больных с впервые выявленным раком поджелудочной железы составил 47. 1%, а в 2018 г – уже 65. 8% [2].
На фоне роста общего показателя морфологической верификации, наименьший удельный вес морфологически верифицированного диагноза имеет рак поджелудочной железы.
Показатели несвоевременной диагностики (IV ст. ) максимальны при следующих новообразованиях: — раке поджелудочной железы (среднероссийский показатель в 2018 г. — 58, 9%) в Астраханской (84, 8%), Еврейской автономной (81, 3%), Костромской (80, 6%), Брянской (79, 9%) областях, Республике Северная Осетия (79, 2%) и раке печени и желных протоков 66. 1%. В 2011 г это показатель для рака поджелудочной железы составлял 59. 8%, то есть имеется положительная тенденция [2].
Удельный вес больных I-II стадией процесса на момент диагностики заболевания в 2011 г. составлял 12%, а в 2018 г уже 19. 6 %, тем не менее оставаясь одним из самых низких среди всех злокачественных новообразований [2].
Вследствие позднего выявления и, соответственно, значительной частоте встречаемости случаев с нерезектабельной опухолью, сложности большого обьема хирургических операций при данной нозологии, достаточно тяжелом течении послеоперационного периода, относительно низкой эффективности химиотерапии, летальность больных в течение года с момента установления диагноза за последние годы снизилась незначительно: с 68. 1% в 2012г. до 66. 9% в 2018 г [2].
В целом летальность при раке поджелудочной железы составляет 5. 8% среди смертности от всех злокачественных новообразований. [2]
КРАТКИЙ ОБЗОР ХИМИОТЕРАПИИ
Учитывая, что в большинстве случаев заболевание выявляется на неоперабельной стадии, основной целью лечения становится контроль симптомов заболевания и увеличение продолжительности жизни пациента [3]
Стандартом лечения пациентов с метастатическим РПЖ до середины 1990-х гг. являлся 5-фторурацил в монорежиме или в комбинации с другими препаратами [4- 6].
В 1997 г. гемцитабин был одобрен в качестве монотерапии для данной патологии после того, как Burris с соавт. Опубликовали результаты рандомизированного исследования и показали преимущество гемцитабина над 5-фторурацилом с точки зрения общей выживаемости и контроля болевого синдрома [7].
До недавнего времени все попытки улучшить результаты лечения за счет создания комбинаций гемцитабина с цитотоксическими или таргетными препаратами являлись безрезультатными [8-17].
Однако с 2011 г. начали появляться публикации, показавшие значимый прогресс в увеличении выживаемости пациентов с метастатическим РПЖ при применении режима FOLFIRINOX [18] и nab-паклитаксела с гемцитабином [19]. Основным лимитирующим фактором применения комбинированных режимов химиотерапии является их токсичность, что требует индивидуальной оценки клинических и лабораторных показателей пациента для выбора наиболее эффективной и безопасной тактики лечения.
Режим FOLFIRINOX
В 2011 г. были опубликованы результаты многоцентрового исследования II/III фазы PRODIGE 4/ACCORD 11.
В данном исследовании приняло участие 342 пациента с метастатическим РПЖ. В одной группе пациенты получали химиотерапию по схеме FOLFIRINOX (ириноте кан 180 мг/м2, оксалиплатин 85 мг/м2, лейковорин 400 мг/м2, 5-фторурацил 400 мг/м2 с последующей инфузией 5-фторурацила 2400 мг/м2 в течение 46 ч, повторение курсов каждые 2 недели), в другой — гемцитабин в монорежиме. Общая выживаемость пациентов при применении нового режима оказалась почти в два раза выше по сравнению с группой гемцитабина и составила 11, 1 и 6, 8 месяца соответственно. Авторы продемонстрировали увеличение частоты объективных эффектов с 9 до 32% [18].
Nab-паклитаксел + гемцитабин
Nab-паклитаксел представляет собой комплекс молекул альбумина диаметром 130 нм, с каждой из которых связано 6-7 молекул паклитаксела. Данная структура существенно меняет фармакокинетику паклитаксела, которая в случае nab-паклитаксела определяется фармакокинетикой альбумина. В итоге в опухолевой ткани и цитоплазме опухолевых клеток достигается большая концентрация препарата.
Положительные результаты лабораторных экспериментов и клинического исследования I/II фазы привели к инициации крупного рандомизированного исследования III фазы MPACT, включившего 861 пациента с метастатическим РПЖ [19]
Режим: Nab- Паклитакел 100-125 мг/м2 + Гемцитабин 750-1000 мг/м2 1, 8, 15 дни 28-дневного цикла.
Статистически значимое улучшение общей выживаемости было продемонстрировано в группе комбинированного лечения и составило 8, 7 против 6, 6 месяца в группе гемцитабина. Трехлетнего рубежа достигли 4% пациентов из группы комбинированного лечения и ни один из пациентов контрольной группы [19]. Исследование МРАСТ продемонстрировало значительное увеличение частоты объективных эффектов: с 7% в группе монотерапии до 23% в группе комбинированного лечения [19]
GEMCAP
Еще одна схема комбинированной химиотерапии не продемонстрировала выдающихся результатов при лечении распространенного заболевания, но значительно улучшила выживаемость при использовании в адьювантном режиме.
24 января 2017 года в журнале The Lancet были опубликованы результаты открытого многоцентрового рандомизированного исследования III фазы ESPAC-4, посвященного сравнению эффективности применения комбинации гемцитабина и капецитабина (GemCap) и монотерапии гемцитабином в адъювантной терапии РПЖ. Результаты исследования продемонстрировали, что применение комбинированной адъювантной терапии позволяет удвоить 5-летнюю ОВ подгруппе пациентов с R0 [20].
В исследование включались больные, прошедшие хирургическое лечение, у которых была достигнута R0 (отсутствие опухолевых клеток по краю резекции) или R1 (наличие опухолевых клеток в крае резекции, но отсутствие макроскопической опухоли) резекция РПЖ.
Всего в исследование было включено 730 пациентов, которые были рандомизированы в соотношении 1: 1 в следующие группы:
- гемцитабин 1000 мг/м2 в/в капельно день 1, 8, 15 + капецитабин 1660 мг/м2 день 1-21, курсы проводились каждые 28 дней (n = 364) ;
- гемцитабин 1000 мг/м2 в/в капельно день 1, 8, 15 каждые 28 дней (n = 366).
По результатам исследования медиана общей выживаемости (ОВ) пациентов составила 28, 0 мес. в группе терапии гемцитабином в комбинации с капецитабином по сравнению с 25, 5 мес. в группе монотерапии гемцитабином (отношение рисков [ОР] 0, 82; p = 0, 032). Показатель медианы ВБП составил 13, 9 мес. и 13, 1 мес. (ОР 0, 86; p = 0, 082) соответственно, показатель ВБП в течение 5 лет – 20, 9% и 11, 9%. [20].
Описание случая.
Больной С., 59 лет, обратился в Клиническую больницу № 1 УДП РФ
21. 03. 17 с жалобами на опоясывающие боли в эпигастрии с иррадиацией в поясницу, похудание более 10 кг за 3 месяца.
Из анамнеза: с 2016г пациента беспокоили боли в животе, постепенно усиливавшиеся по интенсивности и приобретавшие опоясывающий характер, снижение массы тела, к врачу не обращался.
По поводу нарастающего выраженного болевого синдрома обратился и обследован в КБ №1.
При обследовании: КТ 22. 03. 17: картина соответствует острому панкреатиту стадия D-E, индекс 3-4, индекс панкреонекроза 2-4. Пациент подготовлен к операции корпоро-каудальной резекции поджелудочной железы.
28. 03. 17 -выполнена операция: верхне-срединная лапаротомия, ревизия брюшной полости, наложение впередиободочного переднего гастро-энтероанастомоза с брауновским соустьем по Вельфлеру. (выявлен опухолевый конгломерат 20х5х5см, исходящий из большого сальника с распространением на 12-п кишку с дилатацией последней до 5 см, распространением на брыжейку тонкой кишки, на область чревного ствола. поджелудочная железа от головки до хвоста каменистой плотности). Взята биопсия, пробы асцитической жидкости. Гистологическое исследование № 1481 от 29. 03. 2017: в сальнике, на фоне выраженного фиброза и воспалительной инфильтрации — массивный инфильтративный рост высокодифференцированной аденокарциномы. С учетом клинических данных, можно думать о метастазах или прорастании протоковой аденокарциномы поджелудочной железы.
Проведено ИГХ — исследование: иммунофенотип и гистологическая картина более всего соответствуют аденокарциноме панкреато-биллиарной зоны.
Цитологическое исследование № 922 от 29. 03. 2017: микроописание: в полученном материале обнаружены малые лимфоциты7-10 в поле зрения, большое количество мезотелиальных клеток с дегенеративными изменениями, единичные разрозненные и в папиллярных структурах клетки с признаками злокачественности.
Заключение: Специфический метастатический экссудат с наличием элементов аденокарциномы.
Установлен диагноз: рак поджелудочной железы T3N1M1, IV стадия, канцероматоз брюшины.
В послеоперационном периоде длительно находился в реанимационном отделении, так как нуждался в перидуральной анестезии с использованием наркотиченских анальгетиков в связи с выраженным болевым синдромом.
Обсужден на онкоконсилиуме, в связи с ослабленным состоянием ( ECOG3) рекомендовано проведение химиотерапии по схеме: Гемцитабином 1000 мг/м2 1, 8, 15 дни с интервалом в 3 недели, Капецитабином 2000мг/м2 в сутки 1-14 дни каждые 28 дней.
Лечение начато с монохимиотерапии Гемцитабином: 11. 04. 17, 17. 04. 17 и 25. 04. 17: Гемцитабин по 1800 мг (СД 5400 мг) на фоне Дексаметазона 8 мг, Ондансетрона 8 мг, Супрастина 10 мг без непосредственных побочных явлений. Учитывая лейко- и нейтропению 3 степени, перед 3 введением, дважды вводился Теваграстим 30 млн ед (1 мл) с целью стимуляции лейкопоэза.
Проводилась также симптоматическая терапия, включающая энтеральное (Нутридринк) и парентеральное питание, коррекцию водно-электролитного баланса.
За время между курсами слабость уменьшилась, восстановился аппетит, прибавил в весе 1, 5 кг. 2-й курс решено дополнить Кселодой: 11-25. 05. 17 химиотерапия по схеме GEMСар: Гемцитабин СД 5400 мг, Кселода 42000 мг. Лечение перенес удовлетворительно. Однократно вводился Теваграстим. 07. 06. 17-22. 06. 17 – 3-й курс GEMСар. Перенес хорошо, состояние продолжает улучшаться. Хороший аппетит, слабость отсутствует. 06-20. 07. 17- очередной курс х/терапии в прежнем режиме.. перенес удовлетворительно. 03. 08-17. 08 5-й курс. 31. 08-14. 09. 17 6-й курс. 28. 09 -12. 10. 17 проведен 7-й курс лечения. 26. 10-09. 11 проведен 8-й курс. 23. 11 -07. 12. 17 проведен 9-й курс.
Динамика онкомаркеров на фоне лечения:
СА 19. 9 22. 03. 17 3618 РЭА 2. 82
12. 04. 17 3402
11. 05. 17 3453
07. 06. 17 1557
06. 07. 17 575. 3
03. 08. 17 348. 6
31. 08. 17 170. 9
28. 09. 17 147. 2
26. 10. 17 147. 6
23. 11. 17 197. 8 РЭА 3. 6
Производились также контрольные КТ органов брюшной полости с внутривенным контрастированием 10. 05. 17 – заключение: опухолевое образование без динамики, 12. 07. 17 – без динамики и 13. 09. 17 – слабоположительная динамика. При КТ грудной клетки 12. 09. 17 – без опухолевой патологии.
Учитывая отсутствие дальнейшей положительной динамики последние 3 курса и усталость пациента от лечения, решено химиотерапию прекратить, продолжить динамическое наблюдение.
После 7. 01. 18 отметил появление болей в эпигастрии, незначительных по силе. Онкомаркеры от 15. 01. 18: СА 19. 9 666. 2, РЭА 3. 71
КТ грудной клетки 16. 01. 18 – отсутствие метастазов. КТ брюшной полости с контрастом 15. 01. 18 – отрицательная динамика.
План лечения обсужден на онкоконсилиуме: во 2 линии лечения – химиотерапия по схеме FOLFIRINOX, связи с прогрессированием клинически и по данным маркера СА 19. 9 ( увеличение в 3 раза с 197 до 666) переведен на FOLFIRINOX, был установлен порт. 1-й курс проведен 16-18. 01. 18, отмечалась тошнота 3 ст, однократная рвота. Диарея 1 ст. За время между циклами – значительное уменьшение болей. 2-й курс 30. 01-01. 02, отсроченно – парестезии. 3й курс 13-15. 02. 18. Отсроченно — температура 39. 5, проводилась антибиотикотерапия, иммунотерапия по месту жительства, госпитализация перенесена на 2 недели. 4-й курс проведен 27. 02. 18г. 5й курс — 13. 03. 18г. 6й курс — 11. 04, 18г. Очередной 7й курс проведен 15-17. 05. 18, далее 8й курс 29-31. 05. 18, отсроченно -полинейропатия 1 ст, нейтропения 2 ст. 9й курс 19- 21. 06. 18, 10 курс — 03-05. 07. 18г, 11 курс — 17-19. 07. 18г. 12 курс проведен 29- 31. 07. 18г.
Динамика онкомаркеров на фоне лечения:
СА 19. 9 29. 01. 18 1254
13. 02. 18 1248
27. 02. 18 1123
15. 05. 18 309
29. 05. 18 180. 5
19. 06. 18 148. 3
03. 07. 18 188
17. 07. 18 219. 3 РЭА 6. 94
31. 07. 18 226. 3 6. 97
14. 08. 18 159. 3 7. 2
КТ ОГК 10. 04. 18 – без опухолевой патологии.
КТ ОБП с контрастом 14. 08. 18 – без существенной динамики.
Пациент к началу очередного курса функционально не восстанавливается, астеничен. Сохраняется гепатотоксичность и нейтропения.
В связи с отсутствием объективного эффекта, стойкой стабилизацией и токсичностью решено воздержаться от проведения очередного цикла полихимиотерапии. Контроль показателей крови и онкомаркеров раз в 3-4 недели на фоне симптоматической терапии.
Длительное время пациент удовлетворительно себя чувствовал, работал и не нуждался в сопроводительной терапии.
ПЭТ КТ от 18. 10. 18: Состояние после наложения гастроэнтероанастомоза (03. 2017) узловое образование по стенке луковицы 12 перстной кишки с повышенной фиксацией РФП специфического характера, очаговое образование на брыжейке специфического характера без метаболической активности ФДГ. В поджелудочной железе очагов повышенной фиксации РФП не выявлено. РЭА 3. 94, СА 19. 9 912.
В 12. 2018 болевой синдром значительно усилился, СА 19. 9 1250, при сцинтиграфии костей нельзя исключить вторичного поражения. В паллиативной лучевой терапии пациенту было отказано. В это же время вновь появились боли в эпигастрии. Планировалась 3 линия химиотерапии с включением Наб- Паклитаксела, однако пациент решил воздержаться от специального лечения и в дальнейшем получал только симптоматическую терапию
Смерть пациента наступила 04. 07. 19.
Таким образом, на фоне химиотерапии и симптоматического лечения пациент изначально с IV стадией рака поджелудочной железы, ECOG 3 и выраженным болевым синдромом, требовавшим спинальной анальгезии, прожил 27 месяцев.
ЗАКЛЮЧЕНИЕ
Из представленного клинического случая можно сделать некоторые выводы:
1. У больных относительно молодого возраста, при отсутствии выраженной сопутствующей патологии, несмотря на наличие неоперабельной опухоли и значительную распространенность заболевания обязательно нужно предпринимать попытку полихимиотерапии
2. Даже при отсутствии объективного эффекта в ряде случаев удается добиться длительной стабилизации при удовлетворительном общем состоянии пациента а также увеличения продолжительности жизни ( ECOG 0-1)
3. В случае корелляции между клиническим эффектом и уровнем онкомаркеров, они могут использоваться для оценки динамики процесса.
4. Схемы GEMCAP и FOLFIRINOX обладают достаточной активностью для эффективного контроля заболевания.
Список литературы
1. А. С. ПОПОВА, И. А. ПОКАТАЕВ, С. А. ТЮЛЯНДИН. Комбинированные режимы химиотерапии при раке поджелудочной железы. 10. 21518/2079-701X-2017-6-62-70
2. Состояние онкологической помощи населению России в 2018 году под редакцией А. Д. КАПРИНА, В. В. СТАРИНСКОГО, Г. В. ПЕТРОВОЙ, Москва 2019
3. SEER Stat Fact Sheets: Pancreas Cancer, 2015 // URL: http//seer. cancer. gov/statfacts/htmL/ pancreas. html
4. GLimeLius B et aL. Chemotherapy improves survival and quaLity of Life in advanced pancreatic and biLiary cancer. Annals of Oncology, 1996, 7 (6): 593-600.
5. Raderer M et aL. Treatment of advanced pancreatic cancer with epirubicin, 5-fLuorouraciL and L-Leucovorin: A phase II study. Annals of oncology, 1997, 8 (8): 797-799.
6. Bruckner HW et aL. Phase II triaL of combination chemotherapy for pancreatic cancer with 5-fLuorouraciL, mitomycin C, and hexamethyL- meLamine. Oncology, 1983, 40 (3): 165-169
7. Burris 3rd HA et aL. Improvements in survival and cLinicaL benefit with gemcitabine as first- Line therapy for patients with advanced pancreas cancer: a randomized triaL. Journal of Clinical Oncology, 1997, 15 (6): 2403-2413.
8. BerLin JD et aL. Phase III study of gemcitabine in combination with fLuorouraciL versus gem- citabine aLone in patients with advanced pan¬creatic carcinoma: Eastern Cooperative OncoLogy Group TriaL E2297. Journal of Clinical Oncology 2002, 20 (15): 3270-3275.
9. Rocha Lima CM et aL. Irinotecan pLus gemcitabine resuLts in no survivaL advantage compared with gemcitabine monotherapy in patients with LocaL¬Ly advanced or metastatic pancreatic cancer despite increased tumor response rate. Journal of Clinical Oncology, 2004, 22 (18): 3776-3783.
10. Louvet C et aL. Gemcitabine in combination with oxaLipLatin compared with gemcitabine aLone in LocaLLy advanced or metastatic pan¬creatic cancer: resuLts of a GERCOR and GISCAD phase III triaL. Journal of Clinical Oncology, 2005, 23 (15): 3509-3516.
11. Heinemann V et aL. Randomized phase III triaL of gemcitabine pLus cispLatin compared with gemcitabine aLone in advanced pancreatic can¬cer. Journal of Clinical Oncology, 2006, 24 (24): 3946-3952.
12. Herrmann R et aL. Gemcitabine pLus capecitabine compared with gemcitabine aLone in advanced pancreatic cancer: a randomized, muLticenter, phase III triaL of the Swiss Group for CLinicaL Cancer Research and the CentraL European Cooperative OncoLogy Group. Journal of Clinical Oncology, 2007, 25 (16): 2212-2217.
13. Cunningham D et aL. Phase III randomized comparison of gemcitabine versus gemcitabine pLus capecitabine in patients with advanced pancreatic cancer. Journal of Clinical Oncology, 2009 27 (33): 5513-5518.
14. PhiLip PA et aL. Phase III study comparing gem- citabine pLus cetuximab versus gemcitabine in patients with advanced pancreatic adenocarci¬noma: Southwest OncoLogy Group-directed intergroup triaL S0205. Journal of Clinical Oncology, 2010, 28 (22): 3605-3610.
15. Van Cutsem E et aL. Phase III triaL of bevacizumab in combination with gemcitabine and erLotinib in patients with metastatic pancreatic cancer. Journal of Clinical Oncology, 2009,
27 (13): 2231-2237.
16. Gonsalves A et al. BAYPAN study: a double-blind phase III randomized trial comparing gemcitabine plus sorafenib and gemcitabine plus placebo in patients with advanced pancreatic cancer. Annals of oncology, 2012, 23 (11): 2799-2805.
17. Rougier P et al. Randomised, placebo-controlled, double-blind, parallel-group phase III study evaluating aflibercept in patients receiving first-line treatment with gemcitabine for metastatic pancreatic cancer. European journal of cancer, 2013, 49 (12): 2633-2642
18. Conroy T et al. FOLFIRINOX versus gemcitabine for metastatic pancreatic cancer. New England Journal of Medicine, 2011, 364 (19): 1817-1825.
19. Von Hoff DD et al. Increased survival in pan¬creatic cancer with nab-paclitaxel plus gemcit¬abine. New
20. Neoptolemos JP, Palmer DH, Graneh P et al. Comparison of adjuvant gemcitabine and capecitabine with gemcitabine monotherapy in patients with resected pancreatic cancer (ESPAC-4): a multicentre, open-label, randomised, phase 3 trial. The Lancet [Published online January 24, 2017].
28 августа 2020 г.
Дата публикации 20 ноября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Рак поджелудочной железы — это злокачественная опухоль, развивающаяся из измененных клеток поджелудочной железы.
Заболеваемость раком поджелудочной железы
Рак поджелудочной железы находится на шестом месте среди остальных злокачественных образований по частоте возникновения.[1] С 1987 г. уровень заболеваемости раком поджелудочной железы в нашей стране вырос на 30 %, заболеваемость среди женщин составляет 7,6, среди мужчин — 9,5 на 100 тыс. чел.[2] Специалисты отмечают, что распространенность заболевания во всём мире будет расти.[3] Согласно прогнозам, число больных раком поджелудочной железы в 2020 году по сравнению с показателями последних двадацати лет будет выше на 32 % в развитых странах, а в развивающихся — на 83%, достигнув 168453 и 162401 случаев соответственно.[4] В 75 % случаев заболевание поражает головку поджелудочной железы.
Анатомия и физиология поджелудочной железы:
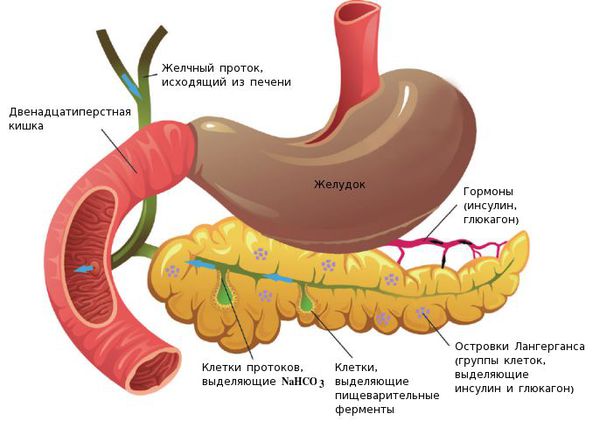
Строение поджелудочной железы
Факторы риска
Основными факторами риска развития рака поджелудочной железы считается:
- табакокурение (у 1-2 % курильщиков развивается рак поджелудочной железы);
- сахарный диабет (риск развития заболевания у диабетиков выше на 60 %);
- хронический панкреатит (рак поджелудочной железы развивается в 20 раз чаще);
- возраст (риск развития рака поджелудочной железы увеличивается с возрастом. Более 80 % случаев заболевания развивается в возрасте от 60 до 80 лет);
- расовая принадлежность (исследования в США показали, что рак поджелудочной железы чаще встречается у афроамериканцев, чем у белых. Возможно, это частично объясняется социально-экономическими причинами и курением сигарет);
- пол (заболевание чаще встречается у мужчин, чем у женщин);
- ожирение (значительно увеличивает риск развития рака поджелудочной железы: 8% случаев связано именно с ним);
- диета (диеты с обилием мяса, высоким содержанием холестерина, жареной пищи способны увеличить риск развития заболевания);
- генетика (ряд унаследованных онкологических синдромов увеличивает риск развития заболевания, например, рак молочной железы, семейный атипичный синдром множественной меланомы, наследственный синдром колоректального рака).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рака поджелудочной железы
Ранние симптомы
Зачастую на начальных стадиях признаки рака поджелудочной железы не выражены, и заподозрить его наличие позволяют субъективные ощущения.
Первыми симптомами рака поджелудочной железы могут быть:
- тяжесть или дискомфорт в верхних отделах живота;
- появление признаков сахарного диабета (жажда, повышение уровня сахара в крови и т. д.);
- частый, жидкий стул.
К первым симптомам рака поджелудочной также относят потерю аппетита и быструю утомляемость.
Поздние симптомы
При прогрессировании заболевания могут появиться другие симптомы рака поджелудочной железы:
- боли при раке поджелудочной железы возникают в верхних отделах живота с иррадиацией в спину;
- желтушность кожных покровов и белков глаз (обусловленная нарушенным оттоком желчи из печени в кишечник);
- тошнота и рвота (в результате сдавливания опухолью двенадцатиперстной кишки);
- интоксикация — рак поджелудочной железы может также препятствовать выработке пищеварительных ферментов в поджелудочной железе и нарушать расщепление пищи, что вызывает вздутие живота, газы и зловонную диарею.
- потеря массы тела.
Однако все эти симптомы рака поджелудочной железы неспецифические, и при их появлении необходимо проведение комплекса диагностических процедур.[5]
Классификация и стадии развития рака поджелудочной железы
В зависимости от локализации опухоли:
- рак головки поджелудочной железы;
- рак перешейка поджелудочной железы;
- рак тела поджелудочной железы;
- рак хвоста поджелудочной железы.
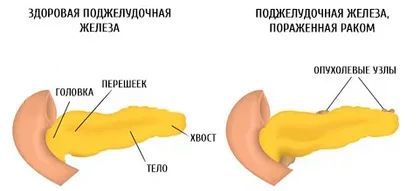
Рак поджелудочной железы
Также выделяют тотальное поражение поджелудочной железы.
В зависимости от гистологической формы заболевания (определяется по результатам гистологического исследования опухоли):
- протоковая аденокарцинома (встречается в 80-90 % случаев);
- нейроэндокринные опухоли (инсулинома, гастринома, глюкагонома и т.д.);
- кистозные злокачественные опухоли (муцинозная, серозная);
- другие редкие гистологические формы.
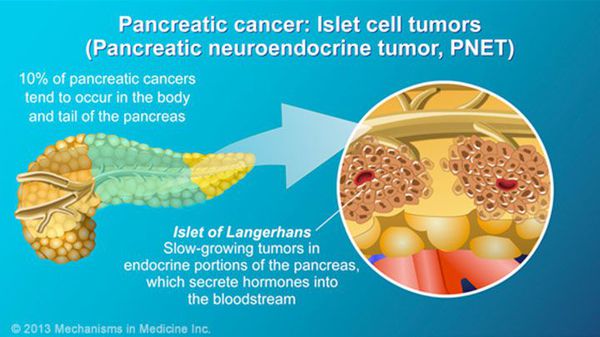
Нейроэндокринная опухоль поджелудочной железы
Степени рака поджелудочной железы
Описание развития онкологии по системе TNM:
| Стадия | Описание |
|---|---|
| I | Опухоль небольшая, не выходящая за пределы поджелудочной железы. Метастазы отсутствуют. |
| II | Распространение опухоли за пределы органа, но без вовлечения в процесс крупных артериальных сосудов. Имеются метастазы в лимфоузлы, метастазов в другие органы нет. |
| III | Прорастание опухоли в крупные артериальные сосуды при отсутствии метастазов в другие органы. |
| IV | Имеются метастазы в другие органы. |
Т (tumor — опухоль) — размер опухоли; N (nodus — узел) — состояние лимфатических узлов; М (metastasis — метастазы) — наличие метастазов [6].
Рак поджелудочной железы с метастазами в другие органы:
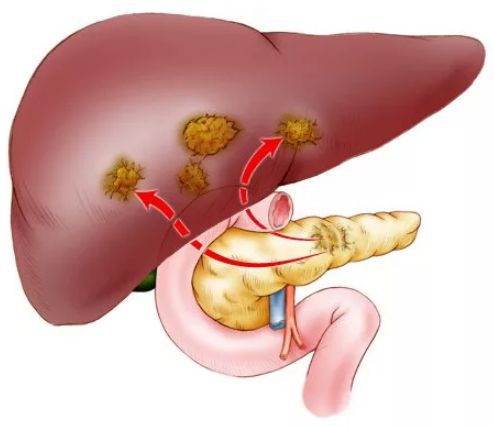
Рак поджелудочной железы с метастазами
Метастазы в поджелудочной железе
Примерно 2 % случаев рака поджелудочной железы — это метастазы из других органов. Наиболее распространённые первичные очаги рака, приводящие к появлению метастазов в поджелудочной железе:
- рак почки;
- колоректальный рак;
- меланома;
- рак молочной железы;
- рак лёгкого;
- саркома [10].
Осложнения рака поджелудочной железы
Если образование располагается в теле или хвосте поджелудочной железы, то развитие осложнений зачастую происходит при 4-ой стадии заболевания, и связаны они прежде всего с раковой интоксикацией.
При расположении опухоли в головке поджелудочной железы могут развиться следующие осложнения:
- Механическая желтуха
Проявления: пожелтение белков глаз, кожных покровов, потемнение мочи, кал становится светлым. Первым признаком развивающейся механической желтухи может быть кожный зуд. Развитие этого осложнения связано с прорастанием опухоли в протоки, обеспечивающие доставку желчи из печени в двенадцатитиперстную кишку. Чаще всего, прежде чем приступить к радикальному оперативному лечению, необходимо купировать признаки желтухи (наиболее приемлемой методикой является миниинвазивное дренирование желчных протоков под ультразвуковым сканированием).
- Дуоденальная непроходимость
Проявления: тошнота, рвота, чувство тяжести и переполнения желудка. Развивается это осложнение в связи с тем, что опухоль из головки поджелудочной железы распространяется в двенадцатитиперстную кишку, в результате чего перекрывается просвет кишки, и пища не может выйти из желудка в нижележащие отделы тонкой кишки.
- Кишечное кровотечение
Проявляется рвотой темного цвета («кофейная гуща») или появлением кала черного цвета. Это связанно с распадом опухоли, и, как следствие, возникновением кровотечения.
- Тромбоз
Рак поджелудочной железы повышает свёртываемость крови, что может привести к венозной и артериальной тромбоэмболии [9].
Диагностика рака поджелудочной железы
Основные инструментальные методы диагностики:
- УЗИ органов брюшной полости (в том числе эндоскопическое);
- рентгеновская компьютерная томография (РКТ);
- МРТ;
- эзофагогастродуоденоскопия (ЭГДС).
Диагностика с помощью анализа крови и ультразвукового резонансного метода
Современные ультразвуковые аппараты позволяют уточнить локализацию опухоли, ее размеры и взаимоотношение с крупными сосудами брюшной полости. Однако, более точное расположение опухоли, наличие отдаленных метастазов, вовлечение в опухолевый процесс сосудов брюшной полости позволяет оценить компьютерная томография органов брюшной полости с внутривенным контрастированием.
Практическое значение имеют определения онкологических маркеров сыворотки крови: СА 19.9 и РЭА (раково-эмбриональный антиген), повышение которых может косвенно говорить о наличии раковой опухоли у пациента. К сожалению, эти анализы не специфичны, и показатели могут быть повышены и при других заболеваниях, таких как рак толстой кишки, желудка и др.
Магнитно-резонансная томография
Вместо компьютерной томографии возможно проведение магнитно-резонансной томографии, но обязательным условием является применение внутривенного контрастирования.
Позитронно-эмиссионная томография
Существуют более дорогие диагностические методики, например, позитронно-эмиссионная томография, но выполнение её как первого метода исследования нецелесообразно в связи с высокой стоимостью.
Пункционная биопсия опухоли
При необходимости врач может рекомендовать выполнение пункционной биопсии опухоли. Это может быть необходимо для определения гистологического типа опухоли и подбора индивидуального лечения.
Лечение рака поджелудочной железы
Лечение рака поджелудочной железы предполагает применение хирургических и химиотерапевтических методов.
Особенности лечения на разных стадиях
Когда нужна операция при раке поджелудочной железы — зависит от гистологической формы заболевания и её стадии.
При аденокарциноме поджелудочной железы радикальное оперативное лечение (полное удаление опухоли) возможной только при I и II стадиях, затем выполняют курсы химиотерапии. При III стадии заболевания сначала проводят химиотерапию, а затем при наличии положительной динамики выполняют радикальное оперативное лечение. При IV стадии проводят только курсы химиотерапии, а оперативное лечение направленно на устранение осложнений заболевания.
При нейроэндокринных опухолях поджелудочной железы выполнять оперативное лечение возможно при любой стадии заболевания, с дальнейшим проведением курсов химиотерапии. Объем операции при данных опухолях определяется индивидуально и зависит от распространенности заболевания и опыта операционной бригады.
При других гистологических формах рака поджелудочной железы тактика идентична тактике лечения при аденокарциноме.
Хирургическое лечение
Операция Уиппла при раке поджелудочной железы (панкреатодуоденэктомия). Если опухоль локализуется в головке поджелудочной железы, то выполняют гастропанкреатодуоденальную резекцию (операция Уиппла), во время которой удаляют головку поджелудочной железы, 12-ти перстную кишку, часть желудка, проксимальный отдел тонкого кишечника, желчный пузырь, желчные протоки. Впоследствии выполняют соустья между оставшейся частью поджелудочной железы и пищеварительным трактом, желчными протоками и кишечником, желудком и кишечником.
Дистальная панкреатэктомия. При локализации опухоли в теле поджелудочной железы выполняют дистальную резекцию поджелудочной железы или изолированную резекцию тела поджелудочной железы, с формированием соустья между хвостом поджелудочной железы и желудочно-кишечным трактом.
Если злокачественное образование располагается в хвосте поджелудочной железы, выполняют удаление хвоста железы с удалением или сохранением селезенки.
Тотальная панкреатэктомия. При тотальном поражении поджелудочной железы единственным возможным оперативным вмешательством является полное удаление железы. В последнее время в связи с наличием хорошей заместительной терапии (инсулинотерапия и коррекция ферментативной недостаточности) данная операция целесообразна лишь в некоторых случаях.
Нано-нож в лечении рака поджелудочной железы. Эффективность применения нано-ножа для лечения рака поджелудочной железы в настоящий момент не доказана.
Все операции на поджелудочной железе связаны с большим количеством осложнений. Единственным фактором, который достоверно может снизить частоту осложнений, является опыт хирурга, выполняющего это оперативное лечение. Было доказано, что при выполнении более 20 гастропанкреатодуоденальных резекций в год частота летальных исходов составляет менее 2%, если же выполняется 5-15 таких операций, летальность составляет 15-20%.
Таким образом, единственным радикальным методом лечения рака поджелудочной железы является оперативное лечение с последующими курсами химиотерапии.[7]
Лучевая терапия при раке поджелудочной железы
При III стадии заболевания, отсутствии эффекта от химиотерапевтического лечения и невозможности оперативного вмешательства показано проведение стереотаксической лучевой терапии.
Стереотаксическая лучевая терапия (СЛТ) — современный метод радиотерапии, при котором в область мишени подводятся высокие дозы ионизирующего излучения за небольшое количество фракций.
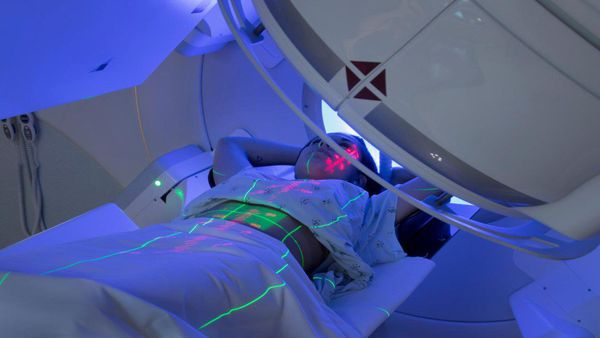
Лучевая терапия при раке поджелудочной железы
Лечение злокачественных опухолей поджелудочной железы с метастазами в печень
При нейроэндокринных опухолях поджелудочной железы оперативное лечение можно выполнять даже при наличии метастатических очагов. При других гистологических формах рака поджелудочной железы с метастатическим поражением печени показано только химиотерапевтическое лечение.
Обезболивание при раке поджелудочной железы
Приём обезболивающих препаратов при раке поджелудочной железы необходим только при появлении болевого синдрома. Сначала пациенту назначают ненаркотические анальгетики, при их неэффективности — наркотические препараты.
Питание при раке поджелудочной железы
Специальной диеты при раке поджелудочной железы не существует. Диету необходимо соблюдать после операции на поджелудочной железе (Стол № 5А или стол № 9, если у пациента есть сахарный диабет).
Прогноз. Профилактика
Прогноз по сроку жизни
Прогноз при раке головки поджелудочной железы зависит от гистологической формы заболевания:
- При аденокарциноме поджелудочной железы после радикального оперативного лечения и проведения курсов системной химиотерапии более 5 лет живут 20-40 % пациентов. К сожалению, эта самая частая и самая агрессивная опухоль поджелудочной железы с высокой вероятностью рецидива и склонная к раннему метастазированию.
- При нейроэндокринных опухолях прогнозы гораздо лучше, даже при IV стадии заболевания. До 60-70 % пациентов живут более 5 лет даже при отсутствии радикального оперативного лечения. Многие такие опухоли растут очень медленно, и на фоне правильно подобранного лечения может наступить полное выздоровление.[8]
Вероятность рецидива
Рецидивы в течение года после операции происходят в 50–60 % случаев при аденокарциноме поджелудочной железы и в 14 % — при нейроэндокринных опухолях [11][12].
Можно ли предотвратить рак поджелудочной железы
Профилактикой заболевания является ведение здорового образа жизни: отказ от табакокурения как фактора риска, исключение алкоголя, который является основным фактором возникновения хронического панкреатита. Ведение активного образа жизни и правильное питание снижают риск развития сахарного диабета и тем самым — риск возникновения рака поджелудочной железы.
Рак поджелудочной железы — одно из злокачественных новообразований с самым неблагоприятным прогнозом, при котором 5-летняя выживаемость составляет всего 11% [1]. Вследствие позднего развития клинических проявлений опухоль диагностируют преимущественно на распространенной стадии, когда возможность хирургического лечения уже отсутствует.
Занимая лишь 12-е место среди онкологических заболеваний, диагностированных в мире в 2020 году, рак поджелудочной железы тем не менее стоит на 7-й позиции в структуре онкологической смертности [2]. С поправкой на плотность населения, количество новых случаев рака поджелудочной железы в настоящее время значительно увеличивается в промышленно развитых странах. Это особенно актуально в Азии, а также в странах Европы (в частности во Франции, Бельгии, Германии, а также в Центральной и Восточной Европе), Северной Америке, Австралии и Новой Зеландии.
Хотя причины его развития по-прежнему в значительной степени неизвестны, на возникновение этой опухоли влияют курение и чрезмерное употребление алкоголя. Возможно также влияние диеты с высоким содержанием жиров и белков, ожирения и сахарного диабета. Тем не менее, во многих случаях рак возникает и в отсутствие этих факторов, в том числе у людей старше 60 лет. В 5–10% случаев [1] отмечается семейная предрасположенность. Также играют роль определенные генетические мутации, в том числе мутации гена BRCA2, которые, как уже известно, участвуют в развитии рака молочной железы и яичников.
496 000
новых случаев в мире в
2020 году [2]
466 000
случаев смерти от рака поджелудочной железы в
2020 году [2]
70,2%
ожидаемое увеличение общей заболеваемости в 2040 году по сравнению с 2020 годом ввиду демографической тенденции [4]
Поджелудочная железа – жизненно важный орган пищеварительной системы
Слишком поздняя постановка диагноза
Неблагоприятный прогноз рака поджелудочной железы во многом объясняется поздней постановкой диагноза: первые симптомы начинают появляться только тогда, когда заболевание уже находится на поздней стадии. Только у 20% пациентов опухоль диагностируют на стадии, когда она все еще операбельна. Их выживаемость достигает 20% через пять лет после постановки диагноза по сравнению с 5% [1] для всех стадий в целом независимо от операбельности.
Помимо прочего, симптомы включают потерю аппетита, снижение массы тела и боль в животе, которая может отдавать в бок или спину. Если опухоль поражает головку поджелудочной железы, это может привести к сдавлению общего желчного протока, по которому желчь выводится из печени в кишечник. Поэтому желчь попадает обратно в кровоток, что приводит к желтушному окрашиванию глаз и кожи (желтухе), окрашиванию мочи в темный цвет и иногда к кожному зуду.
Диагноз основывается на данных визуализации: сначала выполняется УЗИ брюшной полости, а затем компьютерная томография. Эти обследования помогают уточнить размер опухоли и ее возможное распространение, включая метастазы в лимфатических узлах, печени или костях. Диагноз подтверждается анализом операционного материала, если опухоль является операбельной, или биопсией при неоперабельных опухолях.
Операция — единственный шанс на излечение
Решение оперировать пациента принимается на основании размера и расположения опухоли, а также общего состояния пациента (возраст, наличие других заболеваний). При поражении головки поджелудочной железы выполняется хирургическое вмешательство, известное как операция Уиппла, которое включает в себя удаление не только этого участка, но и расположенных поблизости общего желчного протока, прилежащих отделов желудка и кишечника. Это серьезная операция, которую можно предложить не всем пациентам.
Химиотерапия — альтернативный метод лечения
Химиотерапия является стандартным методом лечения пациентов с раком поджелудочной железы, применяемым независимо от того, прооперированы они или нет. Применяемые препараты блокируют пролиферацию клеток. Они нацелены на быстро делящиеся клетки, будь то опухолевые или нет, что объясняет их побочные эффекты.
Проводимая после операции химиотерапия называется «адъювантной»: она направлена на устранение оставшихся опухолевых клеток и таким образом предотвращает рецидив. В некоторых случаях химиотерапию проводят перед операцией, чтобы уменьшить размеры опухоли и сделать ее операбельной. Такая химиотерапия называется «неоадъювантной». Без хирургического лечения химиотерапия позволяет увеличить продолжительность жизни, контролировать опухоль и облегчить симптомы. На распространенных стадиях заболевания химиотерапия часто является комбинированной — сочетающей механизмы действия нескольких препаратов.
В сочетании с химиотерапией можно также проводить лучевую терапию — если опухоль является местнораспространенной и неоперабельной, а также для лечения метастазов в костях, которые часто вызывают болевые ощущения.
Полезно знать
В 20% случаев химиотерапию можно сочетать с некоторыми таргетными методами лечения. Для пациентов это означает возможность получить персонализированную терапию.
Помните
- Здоровый образ жизни
Несмотря на то, что этот тип рака трудно предотвратить, риск его развития могут снизить здоровый образ жизни, отказ от курения, сбалансированное питание и регулярные физические нагрузки. - Диагностика очень важна
Зачастую неблагоприятный прогноз рака поджелудочной железы объясняется поздней постановкой диагноза - Биомаркеры ранней диагностики
В настоящее время проводится множество исследований по выявлению ранних биомаркеров, которые могли бы подтвердить наличие рака поджелудочной железы на более ранней стадии. Некоторые биомаркеры уже были идентифицированы и проверены, что позволяет использовать для пациентов более таргетную терапию.
Сфера деятельности компании «Сервье»
Для удовлетворения потребностей пациентов мы стремимся разрабатывать инновационные терапевтические решения в области лечения трудноизлечимых видов рака. В частности, к ним относятся онкологические заболевания органов ЖКТ (рак желудка, рак поджелудочной железы, холангиокарцинома, редкий и агрессивный рак желчевыводящих путей), глиома (опухоли головного мозга), гематологические онкозаболевания (острый миелоидный лейкоз, острый лимфобластный лейкоз, лимфомы) или детский рак.
Научно-исследовательские программы «Сервье» сосредоточены на двух ключевых направлениях: иммуноонкологии и таргетной терапии.
«Сервье» дополнила свою экосистему исследований в области онкологии с помощью «Симфоджен» (Symphogen), центра разработки моноклональных антител в Дании, а также научно-исследовательского центра в Бостоне, США. Исследовательская деятельность последнего сосредоточена на разработке инновационных методов лечения онкологических заболеваний.
Список литературы
[1] American Cancer Society. Cancer Facts & Figures 2023. Atlanta: American Cancer Society; 2022.
[2] International Agency for Research on Cancer, Globocan 2020, WHO.
[3] Long-term Illnesses (ALD) Guide, Pancreatic Cancer, November 2010, French National Authority for Health (HAS).
[4] The Global Cancer Observatory, International Agency for Research on Cancer, 2023.
Изображение: ANDRZEJ WOJCICKI / Science Photo Library © Getty images
В среднем, заболеваемость составляет 9 человек на 100 тысяч населения, средний возраст заболевших – около 68-69 лет, преобладают мужчины. Самой серьезной проблемой является тот факт, что 5-летняя выживаемость после установления заболевания – рака поджелудочной железы определяется всего в 3 Источник:
Рак поджелудочной железы. Фольц Э.Э. Бюллетень медицинских интернет-конференций №3, 2019. с. 146-151.
Причины развития рака поджелудочной железы, ключевые факторы риска
Это небольшой орган, который находится в брюшной полости ниже печени и за нижней половиной желудка. В железе два типа клеток: экзокринные вырабатывают ферменты, которые помогают организму переваривать пищу, а эндокринные – вырабатывают гормоны, в том числе инсулин, которые помогают контролировать глюкозу крови.
Опухоли образуются, когда поврежденные или мутировавшие клетки бесконтрольно растут, делятся и повреждают ткань железы с окружающими органами. Большинство злокачественных процессов развивается в экзокринных клетках. Точная причина и механизм того, как развивается рак поджелудочной железы, неизвестны, но с этим заболеванием связано несколько факторов риска. Они включают:
- длительный стаж курения и прием алкогольных напитков;
- ожирение, особенно с превышением ИМТ более 30;
- наличие близкого родственника с проблемами поджелудочной железы;
- диабет (преимущественно второго типа Источник:
Взаимосвязь между сахарным диабетом и раком поджелудочной железы. Кашинцев А.А., Коханенко Н.Ю. Сибирский онкологический журнал, 2013. с. 36-39); - хронический панкреатит, особенно у лиц мужского пола Источник:
Хронический панкреатит и рак поджелудочной железы. Лазебник Л.Б., Винокурова Л.В., Яшина Н.И., Быстровская Е.В., Бордин Д.С., Дубцова Е.А., Орлова Ю.Н. Экспериментальная и клиническая гастроэнтерология, 2012. с. 3-9.
Риск развития признаков рака поджелудочной железы резко возрастает по мере старения. По данным международной статистики 97,5% всех новых диагнозов приходится на людей 45 лет и старше. Примерно 89% всех новых диагнозов приходится на людей 55 лет и старше. 66,5% всех новых случаев приходится на людей старше 65 лет.
Рак поджелудочной железы: возможные симптомы и тревожные признаки
Иногда первые симптомы рака поджелудочной железы нетипичные, слабые и неопределенные, похожи на многие другие проблемы. Боль (обычно в животе либо спине), потеря веса, желтуха (желтизна кожи и/или глаз) с зудом или без него, потеря аппетита, тошнота, изменение стула, панкреатит и резко возникший диабет – это симптомы, которые могут указывать на рак поджелудочной железы. Если у пациента определяется один или несколько из этих симптомов, настоятельно рекомендуется немедленно обратиться к врачу и пройти диагностику.
Нейроэндокринные опухоли диагностируются редко, на их долю приходится около 7% всех раков органа. Они могут вызвать чрезмерную выработку гормонов поджелудочной железой. Высокий уровень этих гормонов в крови приводит к таким симптомам, как потеря веса, тошнота, рвота, мышечная слабость и кожная сыпь. Самые первые признаки рака поджелудочной железы:
Вздутие живота (асцит)– это аномальное скопление жидкости в брюшной полости. Лишняя жидкость вызывает отек и вздутие живота.
Болевой синдром, преимущественно вверху живота либо средней части спины может быть вызван давлением опухоли на нервы или органы рядом с поджелудочной железой при прорастании их опухолью. Боль также может возникнуть, если опухоль блокирует пищеварительный тракт.
Плохой аппетит, несварение желудка и тошнота эти проявления рака поджелудочной железы достаточно характерны. Некоторые или все эти симптомы могут возникнуть, когда опухоль давит на желудок или начальную часть тонкой кишки. В этом случае пища может остаться в желудке и вызвать некоторые проблемы с пищеварением, включая тошноту и рвоту. Симптомы расстройства пищеварения также могут возникать из-за закупорки протока поджелудочной железы, через который протекают ферменты, или из-за изменений в активности органа.
Желтуха– это пожелтение кожи и глаз, вызванное избытком билирубина (компонента желчи) в крови. Опухоль в головке поджелудочной железы может вызвать сужение желчного протока и заблокировать отток желчи из желчного пузыря в тонкий кишечник. Закупорка желчного протока вызывает накопление билирубина. Люди с желтухой также могут испытывать зуд кожи, имеют аномально темную мочу и светлый или глиняный стул.
Одно из проявлений рака поджелудочной железы – симптомы со стороны кишечника, изменения стула. Многие пациенты с раком поджелудочной железы испытывают диарею, запор или и то, и другое. Диарея– жидкий, водянистый, жирный стул с неприятным запахом, может быть вызвана недостаточным количеством ферментов поджелудочной железы в кишечнике. Это приводит к нарушению всасывания, так как непереваренная пища быстро проходит через пищеварительный тракт. Запор– тоже частая проблема, особенно у пациентов, принимающих обезболивающие. Эти лекарства замедляют прохождение пищи через кишечник. Если пищеварительная система работает слишком медленно, стул может стать сухим, твердым и затрудненным.
Резкая потеря веса (также известная как раковая кахексия) – сложная проблема, которая влияет на то, как организм использует калории и белок. Раковая кахексия может привести к тому, что организм сжигает больше калорий, чем обычно, разрушает мышцы и снижает аппетит. Человек также может заметить изменение аппетита или желание есть определенные продукты.
Рак вызывает изменения в крови, которые могут увеличить вероятность образования сгустков (тромбов). Сгустки крови могут оставаться незамеченными и не вызывают никаких симптомов. Однако они часто связаны с отеком, болью и болезненностью в пораженной области.
Обнаружили у себя симптомы онкологии?
Рекомендуем не откладывать визит к врачу.
Свяжитесь с нами!
Виды рака поджелудочной железы
Специалисты выделяют несколько форм рака поджелудочной железы. Экзокринные клетки, которые составляют большинство клеток поджелудочной железы, находятся в железах и протоках органа. Около 90% всех случаев рака поджелудочной железы формируются в экзокринных клетках и считаются аденокарциномами поджелудочной железы. Аденокарциномы – это опухоли, которые образуются в секретирующих слизь железах.
Около 5% всех случаев рака поджелудочной железы формируются в эндокринных клетках и считаются нейроэндокринными опухолями (НЭО). Их также называют раком островковых клеток, потому что эндокринные клетки часто находятся в кластерах, называемых островками.
Стадии рака поджелудочной железы
После того, как поставлен диагноз рака поджелудочной железы, врачи попытаются выяснить стадию. Она описывает, насколько серьезен рак и как лучше его лечить. Врачи также используют стадию рака, когда говорят о статистике выживаемости.
Самая ранняя стадия рака поджелудочной железы – это стадия 0 (карцинома insitu), а затем стадии от I (1) до IV. Как правило, чем меньше число, тем меньше распространился рак. Более высокое число, например стадия IV, означает самую позднюю стадию рака.
Наиболее часто используемой для рака поджелудочной железы, является система TNM, которая основана на 3 ключевых элементах информации:
Размер опухоли (T)
Насколько велика опухоль, и выросла ли она за пределами поджелудочной железы в близлежащие кровеносные сосуды.
Распространение на соседние лимфатические узлы (N)
Распространился ли рак на близлежащие лимфатические узлы. Если да, то сколько лимфатических узлов поражено раком.
Распространение (метастазирование) в отдаленные участки (M)
Распространился ли рак на отдаленные лимфатические узлы или отдаленные органы, такие как печень, брюшина (слизистая оболочка брюшной полости), легкие или кости.
Строение опухоли описывает, насколько клетки рака выглядят как нормальная ткань под микроскопом.
Уровень 1 (G1) означает, что рак очень похож на нормальную ткань поджелудочной железы.
Степень 3 (G3) означает, что рак выглядит очень ненормальным.
Уровень 2 (G2) находится где-то посередине.
Рак низкой степени злокачественности (G1) имеет тенденцию расти и распространяться медленнее, чем рак высокой степени злокачественности (G3). В большинстве случаев рак поджелудочной железы 3 степени имеет плохой прогноз по сравнению с раком 1 или 2 степени.
Возможность резекции. Для пациентов важным фактором является размер резекции – будет ли удалена вся опухоль:
R0
Считается, что рак полностью удален. (Нет никаких видимых или микроскопических признаков, свидетельствующих о том, что рак остался).
R1
Вся видимая опухоль была удалена, но лабораторные тесты удаленной ткани показывают, что некоторые небольшие участки рака, вероятно, остались.
R2
Некоторые видимые опухоли удалить не удалось.
Диагностика рака поджелудочной железы
Нередко в начальных стадиях симптомов почти нет Источник:
Трудности диагностики рака поджелудочной железы. Евдокимова С.Ю. E-Scio, 2019 . Это может затруднить диагностику. Помимо осмотра и стандартных анализов, необходимо:
Ультразвуковое сканирование – это безболезненная процедура, при которой используются высокочастотные звуковые волны для создания изображения органов тела. Однако при этом типе сканирования часто можно пропустить ранние стадии рака поджелудочной железы, потому что ультразвуковые волны не всегда хорошо проникают глубоко в ткани тела.
Компьютерная томография (КТ) позволяет получить подробное изображение внутренних органов с помощью серии рентгеновских снимков. Врач может использовать результаты компьютерной томографии, чтобы проверить наличие аномалий и оценить размер опухоли.
Магнитно-резонансная томография (МРТ) также дает изображение железы, но вместо рентгеновских лучей используются сильные магнитные и радиоволны. МРТ позволяет врачу проверить наличие признаков метастазов.
Позитронно-эмиссионная томография (ПЭТ) может помочь показать, где находится рак и распространился ли он по телу.
Эндоскопическая ретроградная холангиопанкреатография – это процедура, используемая для введения пластиковой трубки или стента в желчный проток при желтухе.
Лапароскопия – это хирургическая процедура, которая позволяет хирургу получить доступ к внутренней части живота и таза. Во время процедуры в брюшной полости делается небольшой разрез и вводится лапароскоп (тонкий гибкий микроскоп). Это позволит хирургу заглянуть в брюшную полость и убедиться, что опухоль не распространилась, прежде чем рекомендовать ее удаление.
Биопсия включает взятие образца из подозреваемой опухоли, который затем можно проверить, чтобы определить, является ли она раковой.
Методы диагностики
- Анализ крови на специфические онкомаркеры
- Биопсия
- Лабораторная диагностика (анализы)
- Рентген
- Ультразвуковая диагностика (УЗИ)
- Эндоскопическая диагностика
- Консультация онколога
- Гастроскопия при онкологии
- Гистологическое исследование
- Ирригоскопия при онкологии
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Онкоскрининг: ранняя диагностика онкозаболеваний
- ФГДС при онкологии
Методы лечения
- Иммунотерапия при онкологии
- Онкологический консилиум
- Онкохирургия
- Таргетная терапия при онкологии
- Химиотерапия
- Эндоскопическое стентирование при опухолевом стенозе
- Операции при раке кишечника
- Операции при раке поджелудочной железы
- Порт-системы
Рак поджелудочной железы: лечение
Схема терапии составляется с учетом стадийности, размера очага и возраста, общего состояния и личных предпочтений пациентов. Первой целью будет полное удаление опухоли и любых других раковых клеток в вашем теле. Если это невозможно, основное внимание будет уделяться предотвращению роста опухоли с улучшением общего состояния Источник:
Диагностика и лечение рака поджелудочной железы. Патютко Ю. И., Сагайдак И. В. Вестник РОНЦ им. Н. Н. Блохина РАМН №2, 2006. с. 36-37.
Существует три основных способа лечения:
- операция;
- химиотерапия;
- лучевая терапия.
Для некоторых типов рака этой локализации требуется только одна форма лечения, тогда как для других может потребоваться два или комбинация всех трех.
Как правило, хирургическое вмешательство – единственный способ полностью вылечить рак поджелудочной железы. Однако, поскольку к моменту постановки диагноза состояние обычно прогрессирует, операция подходит только примерно для 15-20% людей.
Это неподходящий вариант, если опухоль локализована вокруг важных кровеносных сосудов, распространилась на другие части тела.
Хотя операция может быть неподходящим способом удаления опухоли, врачи могут предложить ее, чтобы облегчить симптомы. Этот тип операции не излечит рак, но отсрочит осложнения Источник:
Рак поджелудочной железы: показания к операции. Кек T. Медицинский совет, 2010. с. 65-68.
Химиотерапия – это вид лечения рака, при котором используются анти-раковые лекарства, которые либо убивают раковые (злокачественные) клетки, либо останавливают их размножение. Химиотерапевтическое лечение часто используется наряду с хирургией и лучевой терапией, чтобы обеспечить лечение как можно большей части рака.
Химиотерапия может быть назначена:
- перед операцией – попытаться уменьшить рак;
- после операции – чтобы снизить риск рецидива рака;
- когда операция невозможна – попытаться уменьшить рак, замедлить его рост и облегчить симптомы.
Некоторые химиотерапевтические препараты можно принимать внутрь, но некоторые необходимо вводить внутривенно.
Лучевая терапия – это форма лечения рака, при которой используются высокоэнергетические лучи излучения, чтобы уменьшить опухоль и облегчить боль.
Диагноз уже поставлен? Приглашаем на бесплатный онкологический консилиум
Если у вас на руках есть свежие анализы и результаты диагностики из другого медицинского учреждения — приходите в «СМ‑Клиника» и получите мнение нескольких врачей. Заполните форму обратной связи, мы свяжемся с вами и проконсультируем по услуге.

Рак поджелудочной железы: прогноз для жизни
Для разработки лечения врачи используют более простую систему стадирования, которая делит раковые опухоли на группы в зависимости от того, можно ли их удалить хирургическим путем:
- операбельный рак;
- пограничная операбельность;
- неоперабельный (местно-распространенный или метастатический).
Операбельный рак. Когда очаг находится только в поджелудочной железе (или распространился недалеко за пределы), лечащий хирург считает, что всю опухоль можно удалить, это называется резектабельным. (Обычно включает большинство раковых заболеваний стадий I A, I B и II A в системе TNM.)
Пограничный. Этот термин используется для описания некоторых видов рака, которые, возможно, только что достигли ближайших кровеносных сосудов, но которые, по мнению врачей, могут быть полностью удалены хирургическим путем.
Неоперабельный. Эти раковые образования нельзя полностью удалить хирургическим путем. Если рак распространился на отдаленные органы, он называется метастатическим (стадия IV). Эти раковые образования нельзя полностью удалить. Операция все еще возможна, но цель будет состоять в том, чтобы предотвратить или облегчить симптомы, а не пытаться вылечить рак.
Онкомаркеры– это вещества, которые иногда можно обнаружить в крови при раке. CA 19-9 – это онкомаркер, который может быть полезен при терапии. Снижение уровня CA 19-9 после операции (по сравнению с уровнем до операции) и низкие уровни CA 19-9 после операции на поджелудочной железе зачастую предсказывают лучший прогноз.
Профилактика
Основа профилактики – это ведение здорового образа жизни и исключение всех возможных факторов риска.
3.50 из 5. Голосов: 4
Спасибо за вашу оценку.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
