О телемедицине — от теледоктора
Время на прочтение18 мин
Количество просмотров7.3K

Привет, Xабр! Сегодня я хочу рассказать о телемедицине с точки зрения врача-практика. А поскольку моя основная специальность — самая что ни на есть подходящая для телемедицины: радиология, то расскажу и о своей работе. Если вам некогда читать мой ультра-лонгрид, просто пролистайте его до конца. В конце будет бонус: гайд для телепациентов — чем отличается виртуальный приём и как провести это время с максимальной пользой.
Мой рассказ содержит много отступлений в сторону описания американской медицины. Так вышло потому, что во-первых, США считаются родиной телемедицины (это не совсем так: уже в 1920-1940 годах медицинские центры Италии, Франции и Норвегии проводили консультации по радио для пациентов на отдалённых островах и океанских кораблях), а также той страной, где она уже сегодня распространена очень широко. По некоторым данным, до 60% практикующих врачей, клиник и госпиталей Америки в той или иной мере применяют методы телемедицины. К тому же большинство экономических исследований целесообразности телемедицины проводятся именно там.
К идее телемедицины в США впервые пришли в пятидесятых годах прошлого века, с целью снизить расходы на здравоохранение и сделать его услуги доступными для жителей отдалённых регионов. Особого распространения телефонные консультации, впрочем, тогда не получили. В начале нового тысячелетия расходы американцев на медицину выросли настолько, что стало понятно, что с этим нужно что-то делать. Телемедицина казалась именно таким решением. Два десятилетия спустя ясно, что надежды на это оправдались не в полной мере. Стоимость медицинских услуг и страхования здоровья неуклонно растёт. В 2017 году США потратили на это 3.5 триллиона долларов или 18% ВНП — вдвое больше, чем в среднем остальные развитые страны. Eсли верить Википедии, то федеральный бюджет России годом раньше (2016) составил 21 миллиард долларов.
Почему медицина в Штатах такая дорогая?
Среди факторов часто любят упоминать сложное и дорогое лицензирование, дороговизну врачебного образования, которое должно окупаться, высокий уровень сервиса и технического оснащения, высокий уровень зарплат. Но всё это не объясняет того, почему удвоение расходов в последнее десятилетие не сопровождалось заметным повышением качества услуг или зарплат персонала. Несмотря на астрономические суммы, затрачиваемые основным плательщиком — государством на медицину, до сих пор не существует реальных рычагов контроля над ценами и издержками в области здравоохранения. Медицинские счета огромны. Любую попытку введения хотя бы ограниченного государственного контроля моментально клеймят, как поползновение на святое — свободный рынок. Но на деле свободного рынка там нет уже давно. Aмериканская система здравоохранения принадлежит крупному бизнесу (по крайней мере, её бОльшая часть) и она настолько монополизирована, что законы рынка в ней не работают.
Средний чек за пребывание в стационаре в течение 3-5 дней составляет 25-30 тысяч долларов. Услуги скорой помощи тоже платные — от 1300 долларов за вызов. В отделении интенсивной терапии только один день обойдется больному в 10-12 тысяч долларов.
Kрупные корпорации скупают клиники целыми сетями, а потом диктуют, кто и на каких условиях может там принимать больных (т.н. privileges). Выставление счетов при этом сопровождается множеством приписок и наценок, зачастую просто абсурдных. Не редкость, когда счёт выглядит примерно так:
- пребывание на больничной койке — 500 долларов
- услуги хирурга — 213 долларов
- сестринский уход — 670 долларов
- медикаменты — 120 долларов
- анализы — 140 долларов
- facility fee — 13 700 долларов.
Что это за фасилити? А это плата за то, что пациент лежал именно в данной больничной сети, по факту, плата за бренд. И вот её взимают в конских размерах. С одной стороны клинику можно понять: по закону любой госпиталь должен оказывать неотложную медицинскую помощь всем. Вот этими всеми и забит приёмный покой. Кроме людей, реально нуждающихся в неотложной помощи там можно увидеть бомжей, наркоманов, психически нестабильных людей — да кого угодно… Отказать нельзя никому, a во время ожидания каждый получает колу и сэндвич с индейкой. Если какому-то маргиналу занять досуг особо нечем, то приёмное отделение — это неплохой способ приятно провести время и получить массу внимания. Есть такие, которые туда чуть ли не ежевечерне с мигалкой ездят. В итоге очереди в приёмнике достигают суток, а то и более, а сама клиника теряет большие деньги, так как из маргиналов за приём никто не платит. Для компенсации этих расходов и были изначально предназначены facility fee. Но так как особых лимитов на них не было, то эти сборы быстро взлетели до небес.
Понятно, что никому не хочется остаться без штанов, получив счёт за лечение воспаления лёгких или за вскрытие фурункула. Поэтому и нужна страховка. Медицинское страхование чаще всего предоставляет работодатель, а это привязывает работника к одному месту работы уже потому, что при смене работы, а значит, страховки есть большой риск получения невыгодных условий нового страхования или отказа в выплатах по текущим медицинским счетам.
Ещё есть возможность заключить приватный договор страхования, не привязанный к работе. И здесь рынок опять не работает, так как сравнить страховки между собой при заключении контракта невозможно, это абсолютно непрозрачная система. Во сколько обойдётся договор страхования, никто заранее сказать не может. Цена зависит от пола, возраста, места жительства, уже имеющихся болезней, опций. При этом даже наличие дорогого договора не спасает от высоких расходов. Гриша — мой бывший одноклассник, ныне житель одного из солнечных американских штатов. Дабы не быть привязанным к рабочему контракту, Гриша приобрёл частную страховку, за которую платит 2300 долларов в месяц. Когда ему понадобилось УЗИ жёлчного пузыря, то клиника выставила счёт за услуги на 2500 долларов. После переговоров со страховой счёт был снижен до 500 долларов, но его требовалось оплатить на 90% самому Григорию.
Итог: вы платите 2300 взносов страховой, которая в итоге покрывает только 10% вашего счёта. Хорошая ли это сделка? Как ни удивительно, но да, так как основным преимуществом страховки является сильная позиция страховой компании в том, что касается торгов о снижении цен. Вы правильно поняли: современный американский госпиталь, начинённый новейшей техникой, функционирует по принципу арабского базара, когда дело доходит до выставления счетов. Цены назначают не просто с потолка, а совсем фантастические. И потом уже, в процессе переговоров (которые иногда длятся месяцами), их снижают, иногда в десять раз! Для сравнения: средняя стоимость УЗИ брюшной полости в первом мире составляет где-то 120-300 долларов, намного ниже быть не может, поскольку цена на современные аппараты в разных странах примерно одинаковая и именно она определяет львиную долю стоимости самого обследования.
Государственное медицинское страхование приходит на помощь в тех случаях, если человек или его работодатель не могут обеспечить страховку: Medicaid — для малоимущих и Medicare — для пенсионеров. Расходы на госстрахование огромны и являются одной из основных причин огромного дефицита бюджета США. При этом даже этих денег хватает не на всех и примерно каждый шестой-седьмой американец медицинской страховки не имеет. Это люди, недостаточно бедные, чтобы пользоваться Medicaid и в то же время, неспособные выкладывать пару тысяч ежемесячно на приватную страховку. Это те люди, которым по тем или иным причинам работодатель не обеспечивает страховку. Таких около 50 миллионов человек, почти все — в расцвете трудоспособного возраста.
Страховые компании идут на всё, лишь бы не платить и часто обманывают, особенно когда суммы к оплате высоки. Например, выдвигают абсурдные требования предварительной авторизации. Это значит, что любое назначенное лечение должно быть предварительно согласовано с экспертом компании, а иначе не будет оплачено. Такое согласование длится порой неделями, вызывая отсрочку необходимого лечения и огромные затраты времени врача на звонки в страховую компанию для обоснования лечения и тактики. Часто отказываются покрыть счета, ссылаясь на написанное мелким шрифтом на десятой странице страхового полиса. В таких случаях, платить приходится пациенту самому. Все эти бюрократические уловки приводят к дополнительному подорожанию. Административные расходы, связанные с выставлением счетов и улаживанием страховых вопросов составляют около 25% счёта за лечение.

Кто такие врачи телемедицины?
B первую очередь это терапевты, но в принципе теледоктором может стать врач любой специальности.
Пример Клэр Янг показывает, что в наше время и врач может стать “digital nomad”. Клэр закончила медшколу и резидентуру в Великобритании, после чего вместе с мужем уехала в Канаду, где вела приём в частной практике в течение 12 лет. В конце концов им надоели холода, они купили жилой трейлер и отправились на зимовку в Калифорнию. После того, как один пациент рассказал ей о телемедицинской компании, доктор Янг решила попробовать: почему бы и нет? Она подписала контракт с канадской телемедицинской клиникой и уже на третий день вела приём первых пациентов из калифорнийского кемпинга. Она продолжала делать это всю зиму. В Британской Колумбии, где проживают семьсот тысяч человек, пациенты были очень рады. У каждого шестого из них не было другой возможности получить медицинскую помощь, так как они живут или работают в труднодоступных местах.
В течение следующих двух лет доктор Янг продолжала по 10-12 часов в неделю вести телеприём. Она подключала ноутбук к Интернету через hotspot телефона. Вопреки ожиданиям, сотовая связь была надёжной и на всей территории Америки и даже тогда, когда фургон пересёк мексиканскую границу. За окном проносились пляжи, пустыни, джунгли, индейские деревушки, но приём был постоянным даже на высоте 4 тысяч метров в Андах. Всё, что нужно, это карта на 25-30 гигабайт в месяц, своя в каждой стране. То, что изначально было запланировано как одноразовая зимовка в США, стало началом кругосветного путешествия. Сейчас, когда вы читаете эти строчки, доктор Клэр Янг, канадский семейный врач ведёт телеприём больных из фургона, пересекающего Колумбию. Её муж тоже ведёт удалённые консультации, он специалист по спортивной психологии для экстрeмальных видов спорта. В следующем году Янги намереваются добраться до России и кто знает, может кому-то из хабровчан удастся их повстречать.
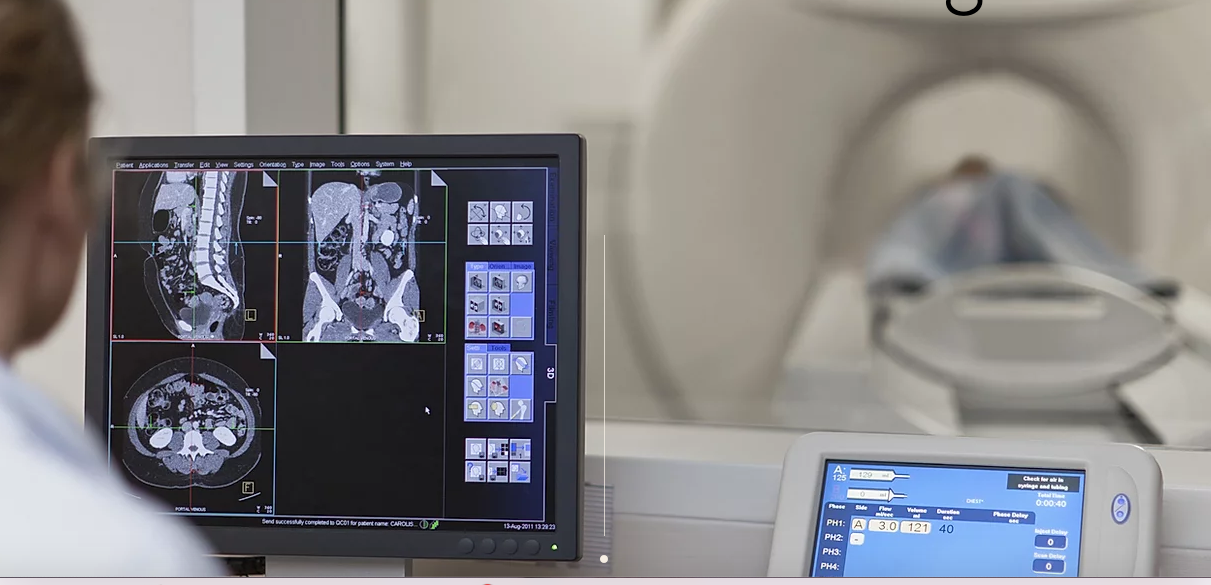
Мой собственный телемедицинский опыт такой: врач общей практики на вахтовом предприятии, телефонный консультант-терапевт в дочерней фирме страховой компании, стажёр в одной из самых высокогорных клиник (телемедицинское обслуживание долин, которые в сезон с декабря по март бывают неделями отрезаны от внешнего мира), стажёр в токс-центре (консультации при отравлениях) и на «горячей» линии по предотвращению суицида. Сегодня уже в качестве радиолога я обслуживаю 4-5 региональных больниц, удалённо расшифровываю снимки и веду хирургические и онкологические конференции в Zoom.

О том, как стать врачом (в том числе врачом телемедицины)
Стать врачом в США может каждый. Для этого нужно закончить медицинский вуз (не обязательно в Штатах, сгодятся и саратовский, и каракалпакский, и бангладешский мединститут, лишь бы они бы были в утверждённом списке ECFMG (а в этом списке есть практически все высшие медицинские учебные заведения мира) и сдать экзамены — точно такие же, как сдают американские выпускники — с достаточно высоким баллом. После этого происходит распределение по специальностям и можно начинать работать pезидентом. После резидентуры (длительностью 3-5 лет) нужно сдать экзамен на медицинскую лицензию, и вы — американский врач.
В большинстве стран мира нет такой прозрачной и простой системы допуска к врачебной деятельности, а нужно сначала найти рабочее место, получить разрешение на работу в рамках квот, выполнить ряд других требований, причём результат на любом этапе не гарантирован и часто зависит не от ваших собственных усилий и талантов, а от бюрократических прихотей и слепого везения. В США же требования для всех, желающих стать врачом, одинаковы и необходимо им соответствовать. Этот путь открыт любому, oсобенно сейчас, когда масса полезных ресурсов для подготовки к тестам имеется онлайн и не надо посещать дорогие очные курсы, как это было, когда динозавры ходили по земле (а автор этих строк готовилась к сдаче тестов USMLE). Другое дело, если этот любой не готов вкалывать по-взрослому, чтобы выйти на уровень соответствия базовым требованиям, тогда да, такому кандидату путь в американскую медицину закрыт. У IT-специалистов совершенно аналогичная ситуация: требования в Америке одинаковы и к Радживу и к Васе.
Итак стать врачом в Америке просто. Просто, но HE ЛЕГКО. Для того, чтобы выйти на уровень американского выпускника вуза, надо понимать, как тут происходит обучение. Для того, чтобы стать врачом общей практики, то есть терапевтом, нужно потратить более десяти лет: четыре года бакалавриата, четыре — медшколы и не менее трёх лет резидентуры.
Для других специальностей продолжительность резидентуры ещё дольше и может достигать 9 лет. Для некоторых специальностей после резидентуры нужно дополнительно проходить еще и fellowship, примерно два года. Только после этого становишься врачом определённой специальности. Дольше всего учатся нейрохирурги и пластические хирурги. Моя подруга, пластический хирург, прошла сначала резидентуру по общей хирургии, затем по реконструктивной, после этого fellowship по эстетической хирургии и только недавно, после 17 лет подготовки она наконец-то открыла собственную практику.
В Западной Европе (болонская) система обучения врачей немного другая и полностью ориентирована на получение знаний и отработку навыков, непосредственно связанных с врачебной деятельностью. Тут уже никаких изящных искусств, никаких социальных наук в учебном плане не предусмотрено. Бакалавриат занимает три года, проходит под девизом «Человек нормальный» и включает биохимию, генетику, патологию, анатомию — всё, что связано с нормальным строением и функционированием человеческого организма. Магистратура (тоже три года) идёт под девизом «Человек больной» и там проходят клиническиe дисциплины, причём не по специальностям (госпитальная, факультетская хирургия, терапия и т.д.), а по тематическим блокам. Например, «Болезни дыхательных путей». Сюда входят торакальная хирургия, пульмонология, фтизиатрия и тот раздел фармакологии, в котором изучают лекарства для болезней лёгких (стероиды, бета-миметики, антибиотики и т.д.). Или «Болезни репродуктивной сферы»: урология, гинекология, эндокринология и так далее. Но в этой системе нет резидентуры короче пяти лет, так что минимальная продолжительность обучения на врача после школы составляет те же 11 лет. На выходе получается специалист, полностью равноценный американскому.
От российских коллег мне нередко приходилось слышать следующее:
— Студенты, забудьте всё, чему вас учили в мединституте, на практике вам придётся всему научиться заново.
— В Америке учат много чему ненужному, поэтому у них обучение такое долгое и дорогое. Если я окулист, зачем мне нужен цикл Кребса? Зачем мне знать про гормоны?!
— Медицина — это искусство, а не наука. Это у вас там на загнивающем Западе — доказательная медицина, стандарты, жёсткие рамки, шаблоны и трафареты, а у нас — собственные наработки и клиническая интуиция.
На это мне всегда хочется ответить цитатой из Стивена Кинга:
«Нам платят по сто тысяч долларов в год, Брайан, а то и больше, лишь по одной причине. Они знают, что на всю карьеру пилота приходится тридцать или сорок секунд, когда он действительно может что-то изменить. Нам платят за то, что мы не застынем столбом, когда придет черед этих секунд».
Обучение в западных медвузах построено так, что любой специалист выходит из вуза с багажом скиллов, который без проблем позволяет ему работать в базовом звене. Это значит, что любой окулист в состоянии прочесть кардиограмму и распознать инфаркт, внезапно случившийся на приёме. Любой уролог будет знать, как безотлагательно действовать, если у пациента вдруг случилась тяжёлая аллергическая реакция на введённое лекарство. Я — радиолог, но если придётся принимать роды, я знаю, что делать. Это не излишняя расточительность, а необходимое условие работы любого врача. В медицинских школах вас затачивают на то, чтобы думать и реагировать в любой ситуации.
Ни один учебник не может научить анализировать так, как это делают преподаватели. Медицина — это ученичество. Механически вызубренное забудется, но умение мыслить остаётся навсегда. Вот почему на уровне бакалавриата студентам дают знания по широкому кругу дисциплин. Сюда входят как точные, так и социальные науки, иностранные языки, умение связно излагать свои мысли в письменном виде, обществознание и экономика. Такая система образования даёт студентам необходимые инструменты, которые пригодятся им в дальнейшей жизни и общие представление о ряде дисциплин. К примеру, в том университете, где я училась, обязательным для всех студентов было посещение Writing Lab до двух раз в неделю. Мы писали эссе, абстракты, отчёты и разбирали их структуру, построение предложений и соответствие принятым стандартам (APA или Chicago стиль) со специальным инструктором. Это серьёзно пригодилось мне потом при подготовке статей, книг, выступлений на конференциях.
То же самое происходит на уровне магистратуры/докторантуры. Вас учат пониманию базовых принципов, по которым действует человеческий организм, взаимосвязям систем. Отчего у пациента одышка? Потому что скапливается жидкость в лёгких. Почему она там скапливается? Либо не работает отток, либо слишком большой приток. Как отличить одно от другого? Какие лабораторные параметры вы будете ожидать в данном случае? О чём в первую очередь подумаете, если эти параметры окажутся другими?
После многократных тренировок и повторений вас можно будет разбудить среди ночи и вы сходу будете знать, как получить ответ, это как дважды два. Это — медицина, одна из самых логичных и точных наук. “Искусством” она оставалась до середины ХХ века, но сегодня о человеческом организме известно намного больше. Надо только не бояться пользоваться тем, что уже исследовано и известно, а не замыкаться на «собственных наработках», пытаясь заново изобрести велосипед.
Ну хорошо. Pезидентура закончена, посмотрим, чем должен владеть свежеиспечённый специалист? Для этого существует каталог скиллов, обязательный для всех выпускников резидентуры. Например, что делает радиолог?
- Эмболизационная терапия (например, опухолей, прoникающих ранений, желудочно-кишечных кровотечений, сосудистых аномалий). Простым языком говоря, в кровеносный сосуд под контролем рентгена или КТ проталкиваются специальные дорогостоящие и высокотехнологичные девайсы в надежде найти дырку в другом сосуде, далеко отстоящем от места прокола и заткнуть её ещё одним высокотехнологичным девайсом.
- Tранскатетеральная химио-радио-эмболизация метастазов печени. То же самое, лезем в узкие места разными девайсами, но вместо затыкания дырок проводим прицельную бомбардировку определённых районов печени крайне токсичными препаратами или радионуклидами. Отличная работа для опытных геймеров, только джойстиков тут несколько и район обзора крайне ограничен.
- Tромболиз под направлением катетеров. Опять в сосуды, уже другими девайсами, на этот раз для того, чтоб вычистить тромбы. Если к числу ваших хобби относится вышивка бисером, то это очень пригодится в такой работе. Если же — национальная охота и рыбалка — то не очень. С тремором не так-то просто нанизать тончайший катетер на направляющую струну и провести его по анатомическим хитросплетениям, ничего не повредив.
- Постановка дренажей, нефростом, уретральных стентов. Ну тут вместо узких сосудов залезаем в узкие жёлчные или мочевыводящие протоки и вставляем трубки для отвода всего ненужного.
- Реканализация труб. Прочищаем фаллопиевы трубы (очень нежные и узкие структуры).
- Постановка транскожных гастростом (ставим трубку для вывода всего ненужного или ввода всего нужного в желудок).
- Биопсии под контролем УЗИ или КТ (забор проб из труднодоступных органов).
- Трансвенозная биопсия печени (забор проб из труднодоступных органов с доступом через сосуды).
- Видеоассистированная абляция опухолей (уничтожаем радиацией опухоли в печени, почках, лёгких, костях), в том числе с помощью аугментированной реальности (AR).
- Постановка и снятие сосудистых портов, фильтров, катетеров, помощь в обслуживании диализных графтов, фистул).
- Kорешковая инфильтрация — лечение хронических болей в спине с помощью глубоких направленных иньекций.
- Радио- (-частотная) терапия опорно-двигательного аппарата — введение специальных нуклидов (рений, иттрий) в полость суставов.
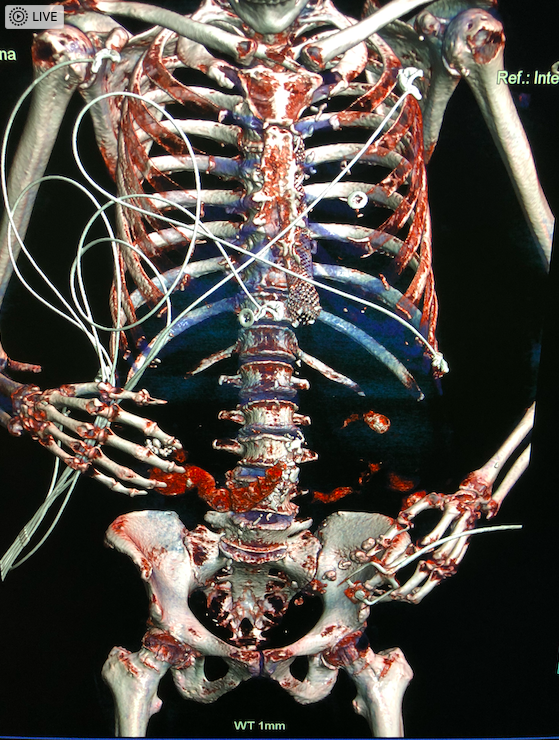
Ну и само собой, надо уметь проводить и расшифровывать исследования всех регионов тела всеми методами визуальной диагностики взрослых и детей — рентгенография, КТ, МРТ, УЗИ, сцинтиграфия, PET, а также создавать 3-D-реконструкции, используя рендеринг и т.д.
Tолько эти навыки и применяются в телемедицине
, всё остальное, перечисленное выше, радиолог провести удалённо не может.
Какие проблемы со здоровьем лучше всего подходят для телемедицинского обследования и лечения?
На первом месте — психические проблемы, в первую очередь, аффективные расстройства. Уже существуют боты, которые отлично справляются с диагностикой и лечением депрессий. Есть и сервисы, где за относительно скромную плату (от 30-40 долларов в месяц) можно получать консультации врачей-психотерапевтов в любое время суток. Я их не тестила, но полагаю, что они должны быть устроены по типу коллцентров техподдержки, где вам ответит доктор Виджай из Бангалора или доктор Хосе из Коста-Рики. Не исключено, что неплохие сливки снимет тот, кто первым запустит подобный сервис на русском.
Второе — большинство кожных заболеваний. Вообще, дерматология — это одно из тех направлений медицины, которые первыми падут под натиском ИИ. Диагностика там большей частью визуальная, хорошо поддающаяся систематизации. Немаловажно и то, что цена ошибки в дерматологии не особенно высока. Иными словами, от неверно диагностированных или неправильно леченных кожных болезней умирают немногие. Да и лечение там не особенно разнообразное — доминирует одна-единственная группа препаратов.
Третье. Мелкие инфекции. Циститы, синуситы, фарингиты, небольшие фурункулы. Неосложнённые циститы, синуситы, фарингиты, небольшие фурункулы. Покраснение глаз без боли, без снижения зрения. Телеконсультант назначит пробное лечение и сможет выявить начинающиеся осложнения.
Четвёртое. Контроль после выписки из стационара. Проверка состояния послеоперационных швов, наличия признаков инфекции.
И наконец, разное. Всё, где требуется медицинский совет, но что непосредственно не подпадает под категорию диагностики и лечения:
- консультации перед поездкой в тропики,
- контроль хронических заболеваний с помощью домашних девайсов (например, уровень глюкозы, мониторинг артериального давления),
- разъяснение результатов тестов и трактовка медицинских заключений.
С чем НЕ стоит обращаться к теледоктору?
Eсли у вас проблемы из следующего списка, то с ними нужно идти только на реальный осмотр, а не виртуальный. Причём не откладывая в долгий ящик:
- боли в груди,
- сильная головная боль («никогда раньше такой не было»),
- боли в ухе,
- боли в животе,
- потеря или значительное снижение зрения или слуха,
- внезапная слабость или онемение в конечностях,
- травмы опорно-двигательного аппарата.
Понятно, что списки эти — скорее ориентировочные, чем исчерпывающие. И в зависимости от обстоятельств иногда приходится поступать по-разному.
С какими проблемами сталкивается телемедицина?
1. Риск утечки личных данных. 2. Проблемы правовой ответственности.
B условиях виртуального контакта с пациентом риск неверного диагноза или неверно истолкованных рекомендаций выше, чем, при обычном визите. Это потенциальная питательная среда для разного рода судебных преследований. Один из факторов, непосредственно влияющиx на стоимость медицины в США — многочисленные иски с огромными суммами возмещения. До 33% зарплаты врача уходит на уплату налогов и ещё около 15% — на страховку врачебной ответственности (malpractice). Cредний американский хирург-ортопед становится ответчиком по malpractice каждые полтора года. А вот самые крупные выплаты по искам производят акушеры-гинекологи. Поэтому работать без соответствующей страховки для оплаты адвокатской защиты невозможно. Во многих клиниках наличие такой персональной страховки является необходимым условием найма на работу, при том, что и сама больница обязана иметь коллективный договор юридического сопровождения для защиты по искам. Ежегодные страховые взносы очень высоки (до 200 тысяч долларов в год) и являются дополнительными расходами, которые врач вынужден закладывать в стоимость своих услуг.
3. Проблемы лицензирования.
Даже пройдя долгий и сложный путь обучения, сдав все экзамены, врач имеет право практиковать только в том штате, где ему выдана лицензия. Эту лицензию надо через определённое время обновлять, при этом платить высокие сборы за лицензию, ежегодные взносы, взносы за сдачу сертфикационных тестов. Сами тесты можно сдавать только в определённое время в определённых центрах. Время на подготовку, на поездку в центр, на сдачу теста — это всё дополнительные расходы в виде потерянного дохода. Если врач собирается практиковать в нескольких штатах (например, если он телемедик), то ему нужна лицензия во всех. Иногда доходит до абсурда. Рассказал коллега, далее рассказ от его лица:
Несколько лет назад я летел в самолёте, полном кардиологов, следующих на конференцию. Через какое-то время после взлёта стюардесса спросила по радио, есть ли среди пассажиров врачи. Я огляделся. Большинство коллег сладко сопели, накрывшись одеялом, другие надев наушники, внимательно смотрели в иллюминатор. В моём мозгу проносилась та же мысль, что и у большинства присутствующих: “Hет! Только не я! Пожалуйста, только не меня! Я не лицензирован в том штате, над которым мы пролетаем!” По счастью, нашлись пожилая медсестра и какой-то индийский студент-медик, которые и прошли в головной конец самолёта, а через несколько минут вернулись обратно. Я буквально кожей почувствовал вздох облегчения, который пронёсся по салону.

Cуществующая практика судебных преследований за мальпраксис криминализировала подобные ситуации, сделала их рискованными для врачей и опасными для пациентов. В самом деле, если ты окажешь помощь, то тебя могут преследовать по суду за практику без надлежащей лицензии, за практику вне пределов профессиональной компетенции, возможно и за нанесение ущерба. Если ты выпивши (а я, каюсь, уже принял небольшой аперитив), то могут предьявить за оказание медицинских услуг в ненадлежащем состоянии («unfit for service»). Если же помощи не окажешь, то могут засудить за оставление в опасности.
Всего этого можно было бы избежать, будь в США единое врачебное лицензирование на федеральном уровне и верхняя граница компенсаций по ущербу. После приземления я изучал юридическую сторону таких случаев и нашeл, что некоторые крупные авиакомпании (не американские) в таких случаях автоматически считают врача-добровольца своим сотрудником и он может рассчитывать на защиту юристов компании. Можно даже добровольно внести свои данные, включая лицензии, опыт работы и т.д. и тогда авиакомпании будет заранее известно, сколько и каких медиков у неё есть на борту. Никаких плюшек за занесение в эту базу данных или за помощь на борту не предусмотрено.
4. Инфраструктура.
Oбычно обслуживаю несколько клиник по удалёнке, при этом физически находясь в одной из них. К моим услугам PACS (picture archiving and communication system), доступ к электронным историям болезни, система распознавания голоса. Благодаря всему этому на одно заключение у меня уходит в-среднем пять — десять минут. И это замечательно, так как обьём работы очень большой. За 12-часовое дежурство требуется оценить 15-25 КТ- и МРТ-, 1-3 УЗИ и около 50 рентгеновских снимков. Когда начался карантин, мы на работе перешли на когортный режим (неделя дома — неделя на работе, семь дней по 12 часов). Поэтому когда у меня началась «домашняя неделя», я внезапно осознала всю важность инфраструктуры. Для работы мне нужны как минимум три-четыре монитора, из них два — со специальным разрешением, плюс ещё кое-какое оборудование (диктофон и т.д.). Выяснилось, что стоимость одного только монитора для маммограмм может превышать 8000 евро. С единственным ноутбуком производительность сразу упала на 90%!

5. Вместо ожидаемого снижения расходов, телемедицина может привести к новым затратам.
Cвежее исследование Питтсбургского университета показало, что детям с инфекциями верхних дыхательных путей существенно чаще выписывали антибиотики во время телемедицинских визитов, чем при обычных посещениях врача. В свою очередь, чрезмерное употребление антибиотиков приводит не только к дополнительным расходам на сами лекарства, но и к выработке резистентности, нарушениям баланса кишечной флоры, возможно, аллергическим реакциям. То есть, опять-таки к дальнейшим расходам на устранение последствий.
В чём плюсы телемедицины?
Мы живём в уникальное время. Сегодня каждый из нас может попасть на виртуальный приём к зарубежному или отечественному светилу медицины, не покидая собственной комнаты. Это открывает невиданные возможности для выбора места для работы и жизни, для поддержания здоровья. Телемедицина — это то, чем мы будем пользоваться в будущем всё больше и чаще. Но для того, чтобы получить от неё максимальную пользу, требуется определённый уровень доверия между пациентом и врачом, готовность идти на компромисс, умерить ожидания с обеих сторон, не полагаться исключительно на технические достижения, а стараться прокачать навыки коммуникации. Вообще-то и обычной медицине всё это бы не помешало.
Помогает ли телемедицина сэкономить средства? В случае с США — однозначно нет, так как причины высоких затрат американцев на медицину лежат совсем в другой плоскости. А вот для других стран, тех, в которых государство пользуется эффективными рычагами влияния на медучреждения, телемедицина действительно может оказаться экономически выгодной.
Что необходимо приготовить перед телевизитом к врачу
- Ваши идентификационные и страховые документы, по крайней мере один из них — с фотографией.
- Список жалоб и симптомов, когда кaждый из них начался и насколько сильно они выражены,
- Любые данные измерений (вес, рост, температура тела, давление, пульс).
- Информация о любых контактах с кем-либо с похожими симптомами.
- Если вы встречаетесь с этим врачом впервые, то ваша история болезни, всё что имеет отношение к вашему здоровью: наличие хронических заболеваний, любые лекарства, витамины и добавки, которые вы принимаете, аллергия, прививки, перенесённые операции и пребывание в стационаре, болезни в семье (родители и сёстры-братья).
- Любые вопросы, которые вы хотите задать доктору.
- Нижнее бельё, лучше спортивное.
- Приватность и тишина. Не хочу сыграть в Капитана Очевидность, но всегда находятся люди, которые считают, что самое подходящее место для телевизита к дерматологу по поводу сыпи на самом драгоценном — это их рабочий кубикл в опен-спейсе.
- Cамое лучшее освещение, которое сможете обеспечить и бэкап инфраструктуры. Например, телефон под рукой на случай, если связь по скайпу на ноутбуке пропадёт.
- Достаточно терпения, так как начало визита может задержаться по различным непредвиденным обстоятельствам, например, техническим. Приготовьте, чем себя занять в это время.
Ну и последнее: всем хабровчанам — не болейте, будьте здоровы!

2833
ВВЕДЕНИЕ
В настоящее время телемедицина является одним из самых бурно развивающихся направлений в системе здравоохранения. Наблюдаемый интенсивный рост и совершенствование телемедицинских технологий связано с принятием Приказа Министерства здравоохранения Российской Федерации от 30.11.2017 № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий» и текущей эпидемиологической обстановкой, обусловленной новой коронавирусной инфекцией.
Однако при анализе данных о внедрении телемедицинских технологий в практическое звено здравоохранения выявлены следующие препятствия со стороны пациентов и медицинских работников:
- отсутствие технической подготовки медицинского персонала,
- резистентность людей к изменениям,
- низкая стоимость услуг при оказании медицинской помощи с применением телемедицинских технологий,
- возраст и уровень образования пациента,
- наличие свободного доступа в интернет [1-4].
По данным доступной литературы, основные барьеры на макро- и микроуровне приводят к ограничению распространения телемедицинских технологий во всем мире [5, 6]. Однако внедрение технологий, поддерживающих инициативы в области телемедицины, может привести к улучшению результатов лечения пациентов, улучшению опыта взаимодействия с медицинскими организациями у пациентов и лиц, осуществляющих уход за ними, а также сокращению расходов [1, 4, 7].
В 2016-2018 гг. в Российской Федерации произошел взрывной рост интереса к телемедицине, появилось значительное число проектов, предоставляющих телемедицинские консультации пациентам и их законным представителям [8]. При этом исследования, посвященные изучению качества оказания подобных услуг, показывают, что требуется совершенствование методологии организации и предоставления консультаций с применением телемедицинских технологий [3, 8]. Выявленное низкое качество оказания телемедицинских консультаций «врачпациент» на территории Российской Федерации может быть вызвано настороженным отношением медицинских работников к телемедицинским консультациям. Однако исследований, подтверждающих вышеизложенную гипотезу, до настоящего момента на территории России не проводилось.
В связи с этим, целью настоящей работы является выявление осведомленности и отношения медицинских работников к телемедицинским технологиям на территории Российской Федерации.
К задачам исследования были отнесены: определение уровня осведомленности, выявление отношения к телемедицинским технологиям среди медицинских работников. Дополнительной задачей являлось изучение вышепоставленных вопросов в зависимости от специализации врачей.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проведено среди врачейпользователей медицинских интернет-ресурсов. Опросник был размещен на платформе Google Forms, сроки проведения ноябрь-декабрь 2021 года.
В исследовании приняли участие 138 врачей терапевтических специальностей, из них 64 кардиолога, 24 невролога и 50 терапевтов, 130 из которых женского пола. Возрастная характеристика опрошенных: 21-44 года – 95%, 45-59 – 5%.
49% респондентов на момент опроса работали в государственной, 29,4% – в частной системе, а 21,6% – и в частной, и в государственной системах здравоохранения. Анкетирование медицинских работников проходило согласно вопросам, представленным в таблице 1.
Таблица 1. Анкета «Опрос медицинских работников по отношению к телемедицинским технологиям в клинической практике»
Table 1. Questionnaire «Survey of medical workers in relation to telemedicine technologies in clinical practice»
| Часть 1. Телемедицинские консультации | |
|---|---|
| Вопрос | Варианты ответов |
| Знаете ли Вы, что такое телемедицинская консультация (первичная и вторичная)? | Да/ Нет Слышал, но затрудняюсь |
| Внедрены ли телемедицинские технологии в Вашей медицинской организации? | Да/ Нет/Затрудняюсь ответить |
| Готовы ли Вы пройти обучение работе с телемедицинскими технологиями? | Да/ Нет/Затрудняюсь ответить |
| Применяли ли Вы дистанционное консультирование пациентов в своей практике? | Да/ Нет |
| Готовы ли Вы дистанционно консультировать пациентов, лечащим врачом которых Вы являетесь? | Да/ Нет |
| Готовы ли Вы дистанционно консультировать пациентов, наблюдающихся у других специалистов? | Да/ Нет |
|
В каком формате Вы готовы начать дистанционно консультировать пациентов? |
Да/ Нет |
| Сколько процентов своего рабочего времени Вы готовы выделить для сопровождения пациентов с помощью телемедицинских консультаций? | 10-20%/ 20-30%/ 30-50%/ Не готов выделить время |
| Видите ли Вы преимущества в применении телемедицинских консультаций? | Да/ Нет/Затрудняюсь ответить |
| По Вашему мнению, влияет ли дистанционное консультирование пациентов на: a) Снижение тревожности пациента? b) Снижение процента самолечения? c) Приверженность пациента к лечению? d) Снижение количества осложнений? e) Повышение эффективности работы врача? f) Повышение доходов врача? g) Снижение экономических затрат клиники? |
Да/ Нет/Затрудняюсь ответить |
| По Вашему мнению, стоимость телемедицинской консультации по тарификации ФОМС должна быть: | Эквивалента очному приему/ Ниже стоимости очного приема/ Выше стоимости очного приема |
| Ведете ли Вы электронную карту пациента? | Да/ Нет |
| По Вашему мнению, нужен ли Личный кабинет пациенту на сайте Вашей медицинской организации? | Да/ Нет |
| Готовы ли Вы дистанционно консультировать других специалистов относительно их пациентов в рамках проведения удаленных консилиумов или «второго мнения»? | Да/ Нет |
| Часть 2. Дистанционное диспансерное наблюдение | |
| Знаете ли Вы принципы осуществления телемониторинга параметров состояния здоровья пациента? | Да/ Нет Слышал, но затрудняюсь |
| Готовы ли Вы ориентироваться на данные пациента, полученные посредством телеметрических приборов, имеющих регистрационное удостоверение на медицинское изделие? | Да/ Нет/Затрудняюсь ответить |
| Видите ли Вы преимущества дистанционного наблюдения за пациентами по сравнению со стандартным ведением? | Да/ Нет/Затрудняюсь ответить |
| Считаете ли Вы, что телемониторинг способствует: a) Повышению качества оказываемой медицинской помощи? b) Повышению доступности медицинской помощи населению? c) Снижению экономических затрат медицинской организации? d) Снижению количества немотивированных обращений пациентов за медицинской помощью? e) Лучшему контролю за течением заболевания пациента? f) Предотвращению развития осложнений заболевания? |
Да/ Нет/Затрудняюсь ответить |
| Применяли ли Вы в своей практике технологию телемониторинга пациентов? | Да/ Нет |
| Внедрена ли в вашей медицинской организации технология дистанционного наблюдения за состоянием пациента? | Да/ Нет |
| Считаете ли Вы, что услуга телемониторинга должна быть осуществлена в рамках ОМС? | Да/ Нет/Затрудняюсь ответить |
| Сколько процентов рабочего времени Вы готовы выделить на оценку данных телеметрии пациентов, отобранных средним медицинским персоналом, с последующей их консультацией? | 10-20%/ 20-30%/ 30-50%/ Не готов выделить время |
Статистический анализ
Статистический анализ данных проводился с использованием пакета прикладных программ Microsoft Office 2021 для работы с электронными таблицами и IBM SPSS Statistics v.27. Для представления качественных признаков использовали относительные показатели (доли, %) с указанием абсолютных величин.
Сравнение номинальных данных 3-х независимых групп: кардиологи, терапевты, неврологи – проводилось при помощи критерия χ2 Пирсона, при попарном сравнении использовалась поправка Бенджамини-Хохберга. Сравнивались одновременно 3 группы, при наличии статистически значимых различий проводилось апостериорное сравнение.
Оценка корреляции качественных признаков проводилась с помощью критерия V Крамера.
РЕЗУЛЬТАТЫ
При изучении осведомленности относительно телемедицинских консультаций (ТК) на вопрос «Знаете ли вы, что такое телемедицинская консультация (первичная и вторичная)?» 85,7% всех респондентов дали положительный ответ, 2 невролога (8,3%) и 2 (4,0%) терапевта не знали данный термин, остальные 10 человек затруднялись ответить: 4 (6,5%) кардиолога, 2 (8,3%) невролога и 4 (8,0%) терапевта. Статистически значимых различий в осведомленности относительно ТК между группами кардиологов, терапевтов и неврологов не выявлено (p=0,315, V=0,135).
В медицинских организациях телемедицинские технологии были внедрены у 26 (40,6%) кардиологов, 12 (50,0%) неврологов и 26 (52,0%) терапевтов. Два кардиолога (3,1%) и терапевта 2 (4,0%) не дали точного ответа, а 36 (56,3%) кардиологов, 12 (50,0%) неврологов и 22 (44,0%) терапевтов заявили, что у них в медицинской организации отсутствуют телемедицинские технологии. По наличию в медицинских организациях телемедицинских технологий статистически значимых различий между врачами различных специальностей не обнаружено (p=0,624, V=0,097).
Большая часть врачей готовы пройти обучение по работе с телемедицинскими технологиями: 60 (93,8%) кардиологов, 20 (83,3%) неврологов и все 50 (100,0%) терапевтов. У 4 кардиологов (6,3%) и 4 неврологов (16,7%) нет желания проходить данное обучение. По готовности пройти обучение по работе с телемедицинскими технологиями выявлены статистически значимые различия и отмечается средняя сила взаимосвязи (p=0,016, V=0,245).
Дистанционное консультирование применяли 46 (71,9%) кардиологов, половина неврологов (12 врачей (50,0%)), у 32 (64,0%) терапевтов был опыт дистанционного консультирования пациентов в своей практике. По применению дистанционного консультирования пациентов в своей практике статистически значимых различий нет (p=0,155, V=0,164).
Все врачи в данной выборке готовы дистанционно консультировать пациентов, лечащим врачом которых они являются, а консультировать пациентов, наблюдающихся у других специалистов готовы только 40 (62,5%) кардиологов, 14 (58,3%) неврологов и 30 (60,0%) терапевтов, при этом врачи исследуемых специальностей едины во мнении (отсутствуют статистически значимые различия (p=0,927, V=0,033)).
В таблице 2 представлен удельный вес времени, которое врачи готовы выделить на сопровождения пациентов с помощью телемедицинских консультаций. По данному признаку статистически значимых различий не выявлено (p=0,754, V=0,111).
Таблица 2. Процент времени работы врачей для сопровождения пациентов с помощью телемедицинских консультаций
Table 2. Percentage of working hours of doctors to accompany patients of telemedicine care
| Процент времени/ Percentage of working hours |
Кардиолог/Catdiologist | Невролог/Neurologist | Терапевт/ General Practitioner |
P | V |
|---|---|---|---|---|---|
| 10-20% | 24 (37,5%) | 12 (50,0%) | 22 (44,0%) | 0,754 | 0,111 |
| 20-30% | 30 (46,9%) | 10 (41,7%) | 22 (44,0%) | ||
| 30-50% | 8 (12,5%) | 2 (8,3%) | 6 (12,0%) | ||
| Не готовы выделять время Not ready to spend time |
2 (3,1%) | 0 (0,0%) | 0 (0,0%) |
На вопрос «Видите ли вы преимущества в применении телемедицинских консультаций?» 54 (84,4%) кардиолога, 16 (66,7%) неврологов и 42 (84,0%) терапевта дали положительный ответ, 6 (9,4%) кардиологов, 4 (16,7%) невролога и 2 терапевта (4,0%) ответили «нет», остальные 14 врачей затрудняются ответить: 4 (6,3%) кардиолога, 4 (16,7%) невролога и 6 (12,0%) терапевтов. Статистически значимых различий не выявлено (p=0,204, V=0,147).
При ответе на вопрос о влиянии дистанционного консультирования на наличие тревожности у пациентов выявлены статистически значимые различия, и выявлена средняя сила взаимосвязи (p<0,001, V=0,280). Все кардиологи (64 человека (100,0%)) данной выборки считают, что дистанционное консультирование снижает тревожность пациентов, у 20 (83,3%) неврологов такое же мнение и 4 (16,7%) затрудняются ответить, 38 (76,0%) терапевтов считают, что дистанционное консультирование влияет на снижение тревожности пациентов, у 6 (12,0%) врачей противоположное мнение, а другие 6 (12,0%) терапевтов не дали точного ответа.
Большинство врачей считают, что дистанционное консультирование пациентов влияет на снижение доли самолечения: 60 (93,8%) кардиологов, 20 (83,3%) неврологов и 40 (80,0%) терапевтов. У 4 неврологов (16,7%) и 8 (16,0%) терапевтов противоположное мнение. Четыре (6,3%) кардиолога и 2 (4,0%) терапевта затрудняются ответить. Структура ответов на данный вопрос статистически значимо различается и отмечается средняя сила взаимосвязи (p=0,013, V=0,214).
При ответе на вопрос «По вашему мнению, влияет ли дистанционное консультирование пациентов на приверженность пациента к лечению?» статистически значимых различий не выявлено (p=0,151, V=0,156). 60 (93,8%) кардиологов, 18 (75,0%) неврологов и 42 (84,0%) терапевта дали положительный ответ, 2 (3,1%) кардиолога, 4 (16,7%) невролога и 4 (8,0%) терапевта на данный вопрос ответили «нет», остальные 8 специалистов не смогли дать точный ответ: 2 (3,1%) кардиолога, 2 (8,3%) невролога и 4 (8,0%) терапевта.
С мнением, что дистанционное консультирование пациентов влияет на снижение количества осложнений, согласны 52 (81,3%) кардиолога, половина неврологов (12 врачей (50,0%)) и 32 (64,0%) терапевта. Не согласны 6 (9,4%) кардиологов, 4 (16,7%) невролога и 10 (20,0%) терапевтов. Количество специалистов, затрудняющихся ответить, составило 6 (9,4%) кардиологов, 8 (33,3%) неврологов и 8 (16,0%) терапевтов. По данному признаку имеются статистически значимые различия и отмечается средняя взаимосвязь (p=0,023, V=0,203). При попарном сравнении выявлены статистически значимые различия во мнении кардиологов и неврологов (p=0,019).
При исследовании мнения специалистов по поводу влияния дистанционного консультирования пациентов на повышение эффективности работы врача имеются статистически значимые различия и выявлена средняя взаимосвязь (p=0,007, V=0,225). С данным мнением согласны 52 (81,3%) кардиолога, 12 (50,0%) неврологов и 42 (84,0%) терапевта, не согласны 4 (6,3%) кардиолога, 6 (25,0%) неврологов и 2 (4,0%) терапевта, остальные врачи не могут дать точный ответ: 8 (12,5%), 6 (25,0%) и 6 (12,0%) соответственно. При попарном сравнении выявлены статистически значимые различия между мнением кардиологов и неврологов (p=0,005), кардиологов и терапевтов (p=0,005), неврологов и терапевтов (p=0,019).
С мнением, что дистанционное консультирование пациентов повышает доход врача, согласны 46 (71,9%) кардиологов, 16 (66,7%) неврологов и 38 (76,0%) терапевтов, не согласны с данным мнением 8 (12,5%) кардиологов, 4 (16,7%) невролога и 10 (20,0%) терапевтов. Удельный вес врачей, затрудняющихся ответить, распределился следующим образом: 10 (15,6%) кардиологов, 4 (16,7%) невролога и 2 (4,0%) терапевта. Статистически значимых различий в структуре ответов врачей разных специальностей не выявлено (p=0,275, V=0,136).
На вопрос «По вашему мнению, влияет ли дистанционное консультирование пациентов на снижение экономических затрат клиники?» 42 (65,6%) кардиологов, 18 (75,0%) неврологов и 36 (72,0%) терапевта ответили «да», противоположный ответ дали 8 (12,5%) кардиологов и 10 (20,0%) терапевтов, остальные специалисты затрудняются ответить: 14 (21,9%), 6 (25,0%) и 4 (8,0%). При ответе на данный вопрос статистически значимых различий нет, но отмечается тенденция к возникновению статистически значимых различий (p=0,053, V=0,184).
Мнения специалистов по стоимости телемедицинской консультации по тарификации Фонда обязательного медицинского страхования статистически значимо не различаются, но отмечается тенденция к возникновению статистически значимых различий и выявлена слабая сила взаимосвязи (p=0,075, V=0,175). Количество врачей, которые считают, что стоимость телемедицинской консультации должна быть эквивалентна, составило 36 (56,3%) кардиологов, 18 (75,0%) неврологов и 28 (56,0%) терапевтов. Шесть (9,4%) кардиологов и 10 (20,0%) терапевтов во мнение что стоимость должна быть выше, а за низкую цену стоимости данной услуги согласны 22 (34,4%), 6 (25,0%) и 12 (24,0%) специалистов.
Ведут электронную карту пациента 54 (84,4%) кардиолога, 22 (91,7%) невролога и 42 (84,0%) терапевта, при этом группы статистически значимо не различаются (p=0,640, V=0,080).
При исследовании мнения врачей по поводу необходимости личного кабинета пациента на сайте их медицинской организации статистически значимых различий не выявлено (p=0,940, V=0,030), при этом 50 (78,1%) кардиологов, 18 (75,0%) неврологов и 38 (76,0%) терапевтов считают, что личный кабинет пациента нужен.
Готовы дистанционно консультировать других специалистов относительно их пациентов в рамках проведения удаленных консилиумов или «второго мнения» 58 (90,6%) кардиологов, 20 (83,3%) неврологов и 44 (88,0%) терапевта, не готовы 6 (9,4%) кардиологов, 4 (16,7%) невролога и 6 (12,0%) терапевтов (статистически значимых различий не выявлено (p=0,632, V=0,082)).
Из всей выборки знают принципы осуществления дистанционного контроля (телемониторинга) за показателями состояния здоровья пациента 22 (34,4%) кардиолога, 4 (16,7%) невролога и 10 (20,0%) терапевтов, не знают 16 (25,0%) кардиологов, 12 (50,0%) неврологов и 20 (40,0%) терапевтов. Не смогли дать точного ответа 26 (40,6%), 8 (33,3%) и 20 (40,0%) специалистов. Статистически значимых различий во мнении врачей разных специальностей не выявлено (p=0,125, V=0,162).
На вопрос «Готовы ли вы ориентироваться на данные пациента, полученные посредством телеметрических приборов, имеющих регистрационное удостоверение на медицинское изделие?» 52 (81,3%) кардиолога, 12 (50,0%) неврологов и 40 (80,0%) терапевтов дали положительный ответ, противоположно ответили 4 (6,3%) кардиолога, 2 (8,3%) невролога и 2 (4,0%) терапевта, затрудняются ответить 8 (12,5%), 10 (41,7%) и 8 (16,0%) специалистов. При ответе на данный вопрос выявлены статистически значимые различия, и отмечается средняя сила взаимосвязи (p=0,024, V=0,202), апостериорное сравнение выявило статистически значимые различия между мнением кардиологов и неврологов (p=0,010), неврологов и терапевтов (p=0,024).
Количество врачей, отмечающих преимущества дистанционного наблюдения за пациентами по сравнению со стандартным ведением, составило 44 (68,8%) кардиолога, 14 (58,3%) неврологов и 28 (56,0%) терапевтов, не видят преимуществ – 10 (15,6%) кардиологов и 10 (20,0%) терапевтов, остальные специалисты не дали точного ответа: 10 (15,6%) кардиологов, 10 (41,7%) неврологов и 12 (24,0%) терапевтов. Следует отметить, что мнения специалистов статистически значимо различаются, но сила взаимосвязи слабая (p=0,033, V=0,195). При апостериорном сравнении выявлены статистически значимые различия между мнением кардиологов и неврологов (p=0,028).
В таблице 3 представлены мнения специалистов о влиянии телемониторинга на качество, доступность медицинской помощи, а также экономическую эффективность. Статистически значимые различия выявлены только при ответе вопросы: «Считаете ли вы, что телемониторинг (использование специальных приборов и приложений) способствует:
- повышению доступности медицинской помощи населению?» (р=0,029, при выполнении post-hoc анализа выявлены статистически значимые различия между кардиологами и терапевтами (p=0,013));
- снижению экономических затрат медицинской организации?» (р=0,038, при апостериорном сравнении выявлены статистически значимые различия между кардиологами и терапевтами (p=0,026));
- снижению количества немотивированных обращений пациентов за медицинской помощью?» (р<0,001, при попарном сравнении выявлены статистически значимые различия между кардиологами и неврологами (р=0,001), неврологами и терапевтами (р=0,005)).
Таблица 3. Осведомленность и отношение медицинских работников к телемедицинскому мониторингу
Table 3. Awareness and attitude of medical workers to telemedicine monitoring
| Вопросы/Questions | Ответы Answers |
Специалисты/Doctors | P | V | ||
| Кардиологи Cardiologists |
Неврологи Neurologists |
Терапевты/ General Practitioners |
||||
| Считаете ли вы, что телемониторинг способствует повышению качества оказываемой медицинской помощи? Do you think that telemonitoring contributes to improving the quality of medical care? |
Да/Yes | 52 (81,3%) | 20 (83,3%) | 42 (84,0%) | 0,138 | 0,159 |
| Нет/No | 10 (15,6%) | 2 (8,3%) | 2 (4,0%) | |||
| Затрудняюсь ответить Difficult to answer |
2 (3,1%) | 2 (8,3%) | 6 (12,0%) | |||
| Считаете ли Вы, что телемониторинг способствует повышению доступности медицинской помощи населению? Do you think that telemonitoring contributes to increasing the availability of medical care to the population? |
Да/Yes | 60 (93,8%) | 22 (91,7%) | 38 (79,2%) | 0,029 ркт=0,013 |
0,199 |
| Нет/No | 2 (3,1%) | 0 (0,0%) | 8 (16,7%) | |||
| Затрудняюсь ответить Difficult to answer |
2 (3,1%) | 2 (8,3%) | 2 (4,2%) | |||
| Считаете ли Вы, что телемониторинг способствует снижению экономических затрат медицинской организации? Do you think that telemonitoring helps to reduce the economic costs in a medical organization? |
Да/Yes | 50 (78,1%) | 22 (91,7%) | 34 (68,0%) | 0,038 ркт=0,026 |
0,192 |
| Нет/No | 4 (6,3%) | 0 (0,0%) | 10 (20,0%) | |||
| Затрудняюсь ответить Difficult to answer |
10 (15,6%) | 2 (8,3%) | 6 (12,0%) | |||
| Считаете ли Вы, что телемониторинг способствует снижению количества немотивированных обращений пациентов за медицинской помощью? Do you think that telemonitoring helps to reduce the number of unmotivated patient requests for medical care? |
Да/Yes | 58 (90,6%) | 10 (45,5%) | 40 (80,0%) | <0,001 ркн=0,001 рнт=0,005 |
0,279 |
| Нет/No | 4 (6,3%) | 8 (36,4%) | 8 (16,0%) | |||
| Затрудняюсь ответить Difficult to answer |
2 (3,1%) | 4 (18,2%) | 2 (4,0%) | |||
| Считаете ли Вы, что телемониторинг способствует лучшему контролю за течением заболевания пациента? Do you think that telemonitoring helps to better control patient’s disease? |
Да/Yes | 62 (96,9%) | 22 (91,7%) | 44 (88,0%) | 0,174 | 0,152 |
| Нет/No | 2 (3,1%) | 0 (0,0%) | 2 (4,0%) | |||
| Затрудняюсь ответить Difficult to answer |
0 (0,0%) | 2 (8,3%) | 4 (8,0%) | |||
| Считаете ли Вы, что телемониторинг способствует предотвращению развития осложнений заболевания? Do you think that telemonitoring helps prevent the development of complications of the disease? |
Да/Yes | 52 (81,3%) | 16 (66,7%) | 36 (72,0%) | 0,261 | 0,138 |
| Нет/No | 6 (9,4%) | 2 (8,3%) | 8 (16,0%) | |||
| Затрудняюсь ответить Difficult to answer |
6 (9,4%) | 6 (25,0%) | 6 (12,0%) |
Применение технологий телемониторинга врачами разных специальностей статистически значимо различается, и отмечается средняя взаимосвязь (p=0,038, V=0,218). Из всей выборки только 20 (31,3%) кардиологов, 4 (16,7%) невролога и 6 (12,0%) терапевтов применяли в своей практике технологию телемониторинга (использование специальных приборов и приложений) пациентов. При попарном сравнении выявлены статистически значимые различия между кардиологами и терапевтами (p=0,045).
Технология дистанционного наблюдения за состоянием пациента внедрена в медицинские организации со слов 10 (15,6%) кардиологов и 2 (4,0%) терапевтов. У 54 (84,4%) кардиологов, у всех 24 (100,0%) неврологов и у 48 (96,0%) терапевтов не внедрена данная технология. Следует отметить, что мнения специалистов статистически значимо различаются, и отмечается средняя взаимосвязь (p=0,023, V=0,234). При попарном сравнении выявлены статистически значимые различия между кардиологами и терапевтами (p=0,045).
Количество врачей, считающих, что услуга телемониторинга должна быть осуществлена в рамках ОМС, распределилось следующим образом: 40 (62,5%) кардиологов, 18 (75,0%) неврологов и 32 (64,0%) терапевта. Противоположное мнение имеют 8 (12,5%) кардиологов и 6 (12,0%) терапевтов. Затруднились ответить на поставленный вопрос 16 (25,0%), 6 (25,0%) и 12 (24,0%) специалистов соответственно. Между ответами врачей статистически значимых различий нет (p=0,493, V=0,111).
В таблице 4 приведены данные рабочего времени, которое врачи могут выделить на оценку телеметрии пациентов, отобранных средним медицинским персоналом, с последующей их консультацией. Статистически значимых различий не выявлено (p=0,230, V=0,171).
Таблица 4. Рабочее время, которое респонденты готовы выделить на оценку телеметрии пациентов
Table 4. Working hours that respondents are ready to spend for the evaluation of patient’s telemetry
| Процент времени/ Percentage of time | Кардиологи/ Cardiologists |
Неврологи/Neurologists | Терапевты/ General Practitioners |
P | V |
|---|---|---|---|---|---|
| 10-20% | 40 (62,5%) | 18 (75,0%) | 30 (60,0%) | 0,230 | 0,171 |
| 20-30% | 20 (31,3%) | 6 (25,0%) | 12 (24,0%) | ||
| 30-50% | 4 (6,3%) | 0 (0,0%) | 6 (12,0%) | ||
| Не готовы выделять время Not ready to spend time |
0 (0,0%) | 0 (0,0%) | 2 (4,0%) |
Количество врачей женского пола кардиологов – 62 (96,9%), неврологов – 22 (91,7%), терапевтов – 48 (96,0%). Число лиц мужского пола составляет по 2 человека на каждую группу специалистов: кардиологи (3,1%), неврологи (8,3%), терапевты (4,0%). По полу врачей статистически значимых различий нет (p=0,560, V=0,092).
По возрастной категории врачей статистически значимых различий не выявлено (p=0,378, V=0,119). К возрастной категории 18-44 лет относятся 60 (93,8%) кардиологов, 24 (100,0%) невролога и 46 (92,0%) терапевтов, 4 (6,3%) кардиолога и 4 терапевта (8,0%) относятся к группе 45-59 лет.
В государственной системе здравоохранения работают 34 (53,1%) кардиолога, 14 (58,3%) неврологов и 24 (48,0%) терапевтов, в частной работают 12 (18,8%), 6 (25,0%) и 18 (36,0%) врачей, в государственной и частной системе здравоохранения работают 18 (28,1%), 4 (16,7%) и 8 (16,0%) специалистов. Статистически значимых различий нет (p=0,214, V=0,145).
ОБСУЖДЕНИЕ
Большинство врачей терапевтических специальностей осведомлены и готовы внедрять различные телемедицинские технологии в свою практику.
Безусловно, вопрос готовности медицинских работников к широкому внедрению новых цифровых процессов и процедур является крайне актуальным. С чем это связано? Глобальные проблемы, такие как низкая доступность экономически эффективных и высококачественных медицинских услуг, потенциально могут быть преодолены путем правильного применения технологий телемедицины в системе здравоохранения [3, 9-12]. И чтобы телемедицина полностью реализовала свой потенциал, важно выявить отношение пациентов и медицинских работников к дистанционному взаимодействию друг с другом.
В Индии был проведен онлайн-опрос среди практикующих медицинских работников с использованием стандартного опросника AKAS для телемедицины и других закрытых и открытых вопросов. В исследовании приняли участие в общей сложности 602 респондента. Было замечено, что большинство участников получили высокие оценки за осведомленность, знания и отношение к телемедицине, но всего 39,5% получили высокие баллы за навыки, связанные с телемедициной. Большинство респондентов не знали о принципах практики телемедицины, и очень немногие видели информацию или читали о них. Большинство респондентов интересовались курсами или тренингами, чтобы улучшить свое понимание и навыки применения телемедицинских технологий [13]. Результаты нашего исследования демонстрируют схожую картину: 85,7% врачей терапевтических специальностей осведомлены о телемедицинских консультациях, при этом о принципах осуществления телемониторинга знали только 23,7% врачей. По нашим данным, большая часть врачей готова пройти обучение по работе с телемедицинскими технологиями вне зависимости от наличия опыта работы в условиях телемедицины.
Интересные данные получены среди врачей университетских клиник. Известно, что это учреждения, где зачастую новые технологии внедряются одними из первых. Исследование в пакистанском городе Карачи включало 224 врача, работающих на кафедре внутренней медицины (27,6%), педиатрии (9,8%), кардиологии (6,6%), гинекологии (5,35%), неврологии (5,8%) и других специальностей (44,6%). В общей сложности 80,7% врачей знали про основы телемедицины. 28,1% из них считали, что телемедицина эффективна в предоставлении более быстрой медицинской помощи, а также 23,2% считали ее способом борьбы с синдромом белого халата. При этом 42,9% считают, что телемедицина ухудшает взаимодействие между врачом и пациентом и приводит к нарушению конфиденциальности личной информации пациентов. Из всех опрошенных 34,8% врачей поддержали идею внедрения национальных стандартов для практики телемедицины, а также 33,5% врачей согласились с тем, что предоставление юридического обоснования телемедицины пациентам имеет первостепенное значение [14]. По данным проведенного исследования, большая часть врачей терапевтических специальностей была знакома с понятием ТК, при этом о технологии дистанционного диспансерного наблюдения (ДДН) знали только 25% всех респондентов. Более 70% врачей считают, что ТК снижает тревожность пациентов, уменьшает частоту случаев самолечения, улучшает комплаенс и снижает количество осложнений. Большая часть респондентов считают, что ДДН повысит качество медицинской помощи, увеличит ее доступность и снизит число немотивированных обращений за медицинской помощью.
Похожее исследование было проведено среди различных медицинских работников учебных больниц, расположенных на территории Пудучерри Юнион, Индия. В работу было включено 120 преподавателей и практикующих врачей из доклинического, параклинического и клинического отделений. Уровень знаний респондентов был признан хорошим у 41% респондентов, 35% обладают средним уровнем знаний и 24% не имеют адекватных знаний в области телемедицины. Что касается отношения к телемедицине, 39% респондентов обладали высокой лояльностью, 31% воспринимали телемедицину нейтрально и 30% имели низкий уровень доверия к новому инструменту. Исследования навыков респондентов в области телемедицины показали, что лишь 19% респондентов являются высококвалифицированными специалистами или экспертами, 25% имеют умеренную квалификацию, включая учащихся или новичков, и 56% не имеют квалификации в работе с телемедициной и связанным с ней оборудованием. Результаты опроса показывают, что, хотя опыт и знания респондентов касательно технологий телемедицины ограничены, многие из них положительно относятся к данному явлению. Необходимо внедрять методики обучения преподавательского состава, практикующих врачей, ординаторов, студентов-медиков и других медицинских работников по вопросам телемедицины и ее практического применения [15]. Наши данные также показывают высокий интерес к практическому применению телемедицины: 94% врачей хотят обучиться работе с телемедицинскими технологиями, все врачи готовы проводить ТК своим пациентам и 61% могли бы консультировать пациентов коллег. На телемедицину 42% докторов могут выделить 10-20% рабочего времени и 45% коллег – 20-30%.
ВЫВОДЫ
Большинство врачей терапевтических специальностей осведомлены и готовы отводить на ТК 20% рабочего времени, а также обучаться новым технологиям. Кардиологи, в отличие от неврологов и терапевтов, настроены более оптимистично в отношении повышения эффективности работы врача за счет ТК и убеждены в том, что ТК могут снизить тревожность, частоту случаев самолечения и осложнений у пациентов.
Выявлена низкая осведомленность и применение ДДН в практике врачей терапевтических специальностей, при этом большинство кардиологов и терапевтов готовы ориентироваться на показания телеметрии и выделять на данный метод рабочее время. Неврологи более настороженно относятся к внедрению ДДН: только около 50% из них видят преимущества данного метода контроля. Большинство кардиологов считают, что ДДН повышает доступность медицинской помощи, снижает экономические затраты и уменьшает количество немотивированных обращений к врачу.
Полученные результаты не репрезентативны для населения в целом, однако они могут рассматриваться как ориентировочные, позволяющие выявить проблемные места в области IT-грамотности медицинских работников. На основании данного опроса можно сделать вывод, что в настоящее время необходимо проведение широкой информационной кампании, направленной на решение информационных, организаторских, лечебных и этических задач с целью повышения значения телемедицинских технологий и доверия к ним.
ЛИТЕРАТУРА
1. Freed J, Lowe C, Flodgren G, Binks R, Doughty K, Kolsi J. Telemedicine: Is it really worth it? A perspective from evidence and experience. J Innov Health Inform 2018;25(1):4-18. https://doi.org/10.14236/jhi.v25i1.957
2. Scott Kruse C, Karem P, Shifflett K, Vegi L, Ravi K, Brooks M. Evaluating barriers to adopting telemedicine worldwide: A systematic review. J Telemed Telecare 2018;24(1):14-2. https://doi.org/10.1177/1357633X16674087
3. Al-Samarraie H, Ghazal S, Alzahrani AI, Moody L. Telemedicine in Middle Eastern countries: Progress, barriers, and policy recommendations. Int J Med Inform 2020;141(2):104232. https://doi.org/10.1016/j.ijmedinf.2020.104232
4. Almathami HKY, Win KT, Vlahu-Gjorgievska E. Barriers and Facilitators That Influence Telemedicine-Based, Real-Time, Online Consultation at Patients’ Homes: Systematic Literature Review. J Med Internet Res 2020;22(2):e16407. https://doi.org/10.2196/16407
5. James HM, Papoutsi C, Wherton J, Greenhalgh Т., Shaw S.E. Spread, Scaleup, and Sustainability of Video Consulting in Health Care: Systematic Review and Synthesis Guided by the NASSS Framework. J Med Internet Res 2021;23(1): e23775. DOI:10.2196/23775
6. Hall Dykgraaf S, Desborough J, de Toca L, Davis S, Roberts L, Munindradasa A. «A decade’s worth of work in a matter of days»: The journey to telehealth for the whole population in Australia. Int J Med Inform 2021;151:104483. https://doi.org/10.1016/j.ijmedinf.2021.104483
7. Pouls BPH, Vriezekolk JE, Bekker CL, Linn AJ, van Onzenoort HAW, Vervloet M. Effect of Interactive eHealth Interventions on Improving Medication Adherence in Adults With Long-Term Medication: Systematic Review. J Med Internet Res 2021;23(1):e18901. https://doi.org/10.2196/18901
8. Морозов С.П., Владзимирский А.В., Сименюра С.С. Качество первичных телемедицинских консультаций «пациент-врач» (по результатам тестирования телемедицинских сервисов). Врач и информационные технологии 2020;1:52-62. https://doi.org/10.37690/1811-0193-2020-1-52-62. [Morozov SP, Vladzymyrskiy AV, Simenyura SS. The quality of primary direct-to-consumer telemedicine consultations (by results of testing telemedicine services). Medical doctor and IT. 2020;1:52-62 (in Russian).] https://doi.org/10.37690/1811-0193-2020-1-52-62
9. Chen L, Cheng L, Gao W, Chen D, Wang C, Ran X. Telemedicine in Chronic Wound Management: Systematic Review And Meta-Analysis. JMIR Mhealth Uhealth 2020;8(6):e15574. https://doi.org/10.2196/15574
10. Helsel BC, Williams JE, Lawson K, Liang J, Markowitz J. Telemedicine and Mobile Health Technology Are Effective in the Management of Digestive Diseases: A Systematic Review. Dig Dis Sci 2018;63(6):1392-408. https://doi.org/10.1007/s10620-018-5054-z
11. Vidal-Alaball J, Flores Mateo G, Garcia Domingo JL, Mar’n Gomez X, Sauch Valma–a G, Ruiz-Comellas A, et al. Validation of a Short Questionnaire to Assess Healthcare Professionals’ Perceptions of Asynchronous Telemedicine Services: The Catalan Version of the Health Optimum Telemedicine Acceptance Questionnaire. Int J Environ Res Public Health 2020; 25;17(7):2202. https://doi.org/10.3390/ijerph17072202
12. Donald J, Leu Jr., Charles K Kinzer. The Convergence of Literacy Instruction With Networked Technologies for Information and Communication. Reading Research Quarterly 2020;35(1):108-27. https://doi.org/10.1598/RRQ.35.1.8
13. Datta R, Singh A, Mishra P. A survey of awareness, knowledge, attitude, and skills of telemedicine among healthcare professionals in India. Medical Journal Armed Forces India 2021. https://doi.org/10.1016/j.mjafi.2021.08.017
14. Ashfaq A, Memon SF, Zehra A, Barry S, Jawed H, Akhtar M. Knowledge and Attitude Regarding Telemedicine Among Doctors in Karachi. Cureus 2020; 12(2): e6927. https://doi.org/10.7759/cureus.6927
15. Zayapragassarazan Z, Kumar S. Awareness. Knowledge, Attitude and Skills of Telemedicine among Health Professional Faculty Working in Teaching Hospitals. J Clin Diagn Res 2016;10(3): JC01-4. https://doi.org/10.7860/JCDR/2016/19080.7431
| Прикрепленный файл | Размер |
|---|---|
| Скачать файл | 562.82 кб |
Ключевые слова:
телемедицина; дистанционный мониторинг; телемедицинские консультации; телемедицинские технологии
Телемедицина все плотнее входит в жизнь пациентов и врачей. Особенно она стала актуальна в период пандемии коронавируса. В Свердловской области количество обращений к удаленной медицине за январь–июль возросло на 20%. Осенью 5-tv.ru выяснил, что о телемедицине думают врачи и пациенты.
Что такое телемедицина?
Телемедицина — это не более, чем консультация врачей посредством телефона или видеосвязи. Впервые «удаленно» медики начали работать в первой половине XX века. Тогда они консультировали живущих на отдаленных территориях пациентов с помощью телефона. Позже телефонию заменил интернет, что упростило «удаленные» осмотры больных. В то же время к телемедицине оставалось недоверие, ведь просто разговор с врачом не заменит осмотр вживую.
Ситуация изменилась с приходом пандемии коронавируса. Массовые мероприятия отменялись, больницы перепрофилировались, некоторых больных не с COVID-19 переводили на телемедицину.
Летом 2020 года Минэкономики предложило внести изменения в законодательство. Эти поправки бы разрешили медикам ставить первичный диагноз пациентам в режиме онлайн. До этого первичный осмотр и диагноз проводились строго в офлайне. Однако некоторые медицинские работники выступили против этой затеи. По мнению докторов, лечить человека без первичного осмотра невозможно.
Мнение врачей о телемедицине
Далеко не все специалисты могут поставить диагноз в режиме онлайн. Психотерапевт и директор психиатрической клиники «Инсайт» Ренат Миназов считает, что все недуги можно диагностировать в электронном формате.
«Конечно, больное ухо, к примеру, нельзя посмотреть онлайн — здесь нужен визуальный осмотр, пальпация. Но первичный осмотр психиатра, нарколога, психотерапевта, так же как и повторный, можно проходить онлайн», — считает Миназов.

Не все врачи доверяют телемедицине. Фото: TASS / YAY
Чаще всего пользователи телемедицины обращаются вовсе не ко врачам узкой специализации. О статистике запросов к специалистам по разных направлением рассказал Денис Швецов, директор по развитию сети клиник «Доктор рядом».
«По структуре около 70% — консультации дежурных терапевтов и педиатров. Остальные — плановые консультации узких специалистов, из которых самые популярные — гинеколог, уролог, дерматолог и кардиолог», — утверждает Денис Швецов.
Эксперты напоминают, что онлайн-консультация не может заменить привычный визит к врачу. Помимо диагностирования, у телемедицины есть еще одна, не самая очевидная функция.
«Телемедицина — это, конечно, не альтернатива очному приему. Это возможность для человека обратиться с вопросом не к поисковой системе, а к квалифицированному врачу, который и направит его к специалисту. Это не о том, как поставить диагноз, а о том, как мотивировать пациента пойти к врачу», — пояснил Денис Швецов.
В то же время в период пандемии коронавируса телемедицина помогла остановить распространение инфекции. Видеосвязь стала преградой для новой вспышки недуга. Впрочем, не все россияне готовы к полному переходу на удаленное лечение.
Отзывы пациентов о телемедицине
Некоторые пользователи соцсетей считают, что в большинстве случаев врач не прикасается к пациенту. И поэтому диагноз можно поставить и через веб-камеру. Чаще всего специалисту достаточно задать несколько вопросов или рассмотреть причину беспокойства собственными глазами. В таких случаях телемедицина действительно может стать серьезным подспорьем.
Владелец страницы на LiveJournal под ником kukmor поделился положительным опытом от визита к врачу в онлайне. По словам пользователя, прием педиатра в режиме онлайн помог сэкономить время и деньги. Семья с ребенком недавно переехала, у взрослых была масса дел по дому. На посещение поликлиники у родителей не оставалось ни времени, ни сил. В какой-то момент их маленькая дочь покрылась волдырями и шишками. Отец малышки решил обратиться к услугам телемедицины.

Телемедицина исключает пальпацию, которая может помочь в постановке диагноза. Фото: globallookpress.com
Онлайн-визит к педиатру занял не более 15 минут, когда поездка в поликлинику потребовала бы больше часа. Специалист выслушал симптомы, осмотрела больные места девочки по видео и поставила диагноз. Оказывается, что ребенка просто покусали комары. Медик выписал мазь, а по окончании беседы в чате остались рекомендации врача по лечению. Однако некоторые диагнозы требуют сдачи анализов и подробной истории болезни, что сложно сделать в онлайн-режиме.
Пользователь Pikabu.ru рассказал о собственном опыте обращения к телемедицине. По словам negatifv, шесть лет назад ему диагностировали начинающийся гастрит. Пациенту прописали необходимое лечение, после чего в медучреждение он не ходил. В какой-то момент у больного начались рези и он обратился к телемедику. Он понимал, что для корректного диагноза потребуются анализы, но решил попробовать. Благо, ходить для этого никуда не надо, а цена была приемлемой. Пациент заранее прописал историю болезни, считая, что она поможет в постановке диагноза. Однако прием вышел не совсем таким, как ожидал больной.
По словам пользователя, ему пришлось пересказывать историю болезни. Позже заговорила сама медик, но не давала пациенту и слова вставить. У negatifv сложилось впечатление, что его просто пытаются поскорее выпроводить.
«Из указанных на сайте 30 минут, мы пообщались всего восемь минут. Мне сказали, что по симптомам не пойми что, нужны анализы, а потом уже можете записываться снова. По истечении 30 минут в чате пришло заключение в формате pdf», — рассказал пациент.
За восемь минут консультации мужчина заплатил 800 рублей. Беседа с врачом оказалась куда менее информативна, чем предполагалось.
В другом случае девушка пришла к телемедицине из-за проблем с женским здоровьем. Первый специалист выдал очень невнятные рекомендации, поэтому ей пришлось обратиться к другому врачу. Последний опоздал на прием, созвонившись с больной на полчаса позже назначенного времени и заявил, что не может помочь ей в формате телемедицины. Третий эксперт заявил, что пациентке лечения не требуется. Девушка так и не получила внятного ответа по своей болезни, но считает, что в телемедицине есть свои плюсы.
«В условиях пандемии коронавируса, не выходя из дома, получить консультацию врача, что-то можно показать: сыпь, десну, ушиб, удар и тому подобное. Можно прикрепить анализы и получить необходимую первую помощь», — заключила девушка.
Отношение врачей к телемедицине
Сегодня большая часть жизни людей переместилась на просторы интернета. Сейчас, когда можно совершать покупки “в один клик”, кажется вполне естественным, что появилась возможность узнать свой диагноз удаленно. Помимо естественного прогресса, этому посодействовали некоторые внешние факторы. Среди них, в первую очередь, конечно, пандемия. Жители разных уголков мира оказались изолированы не только друг от друга, но и на время потеряли возможность посещать различные учреждения, в том числе и медицинские.
Для некоторых людей обращение к телемедицине стало спасительной соломинкой, которая помогла сохранить им здоровье и даже жизнь. Посетив врача онлайн, пациенты поняли, что такое возможно в принципе и смогли оценить все преимущества удаленного приема:
- Визит чаще всего осуществляется ровно в то время, на которое записан пациент. Никаких ожиданий в очередях в длинных коридорах.
- Выбор врачей существенно расширяется.
- Меньше стеснения — люди видят своего врача только на экране монитора.
- У пациентов, для которых медучреждения связаны с неприятными эмоциями, появляется возможность пройти осмотр в привычной, приятной обстановке.
- Стоимость онлайн-обращения, как правило, ниже стоимости посещения того же врача в стенах медучреждения.
Естественно, пациентам понятны и минусы телемедицины:
- Не каждому человеку с его индивидуальными проблемами со здоровьем может подойти онлайн-прием. В эту категорию попадают те случаи, когда доктору необходимо провести пальпацию и использовать специальную медицинскую аппаратуру, например стетоскоп.
- Качество осмотра снижается. Врач, который на реальном приеме обратил бы внимание, например, на необычный цвет кожных покровов, при “удаленном осмотре” может не увидеть ничего настораживающего из-за неточной передачи цвета монитором или при использования пациентом плохой камеры.
- Медицинская помощь может быть оказана человеку позже, чем при реальном осмотре. При оффлайн-визите к врачу пациент нередко получает весь комплекс необходимых для постановки диагноза действий врача. Во время дистанционного приема доктор может порекомендовать пациенту пройти дополнительно ту часть исследований, которая не доступна в удаленном формате. Таким образом человек, пришедший на прием, порой теряет драгоценное время, которое при некоторых заболеваниях играет ключевую роль.
Сами же доктора также относятся к телемедицине с определенным недоверием. Но на это, скорее, влияют личные качества врача. Гибкие и готовые к развитию доктора воспринимают тенденцию к переходу в онлайн-формат позитивно, успешно комбинируя его с оффлайн-осмотрами.
Онлайн консультации — это что-то новое и неизведанное для многих врачей. Как для молодого специалиста, для меня новые технологии — это норма. Я принимаю их. Но моим старшим коллегам очень тяжело перейти с очного формата на дистанционный. И именно старшее поколение врачей чаще всего с негативом и непониманием относятся к консультациям онлайн
Елена Кобыся, главный врач медицинских центров “АльфаМед
Елена также поясняет, для кого дистанционный медицинский прием окажется наиболее эффективным:
В первую очередь консультации в онлайн-формате подойдут тем, кто ранее уже был на приеме у врача. Конечно, доктору удобнее всего удаленно принимать тех пациентов, которые уже какое-то время наблюдаются у него. Он знает все особенности их здоровья, от этого консультации становятся легче — как для пациента, так и для врача.
С первичными приемами все немного сложнее. Мы можем порекомендовать, какие манипуляции необходимо сделать пациенту, и после, естественно, советуем ему подойти на очный прием в клинику. Это нужно для точной постановки диагнозов и для назначения лекарственных препаратов — при необходимости
Елена Кобыся, главный врач медицинских центров “АльфаМед
Врачи, которые обладают прогрессивными взглядами, отводят телемедицине важную роль, предполагая, что ее распространение будет лишь увеличиваться. И Елена Кобыся относится к этому типу докторов.
Конечно, телемедицина имеет большие перспективы. Многим пациентом и врачам ее применение очень удобно. Это направление уже заняло свою нишу, и, уверена, с каждым годом ему будет отводиться все более и более важная роль!
Елена Кобыся, главный врач медицинских центров “АльфаМед

Абсолютное большинство (61%) респондентов считают, что первичный приём пациента проводить дистанционно невозможно — встреча необходима и для более четкого визуального осмотра, пальпации, и для установления доверительного контакта между пациентом и врачом. К тому же, пациенты не всегда могут правильно описать симптомы заболевания, и врачу на расстоянии трудно поставить предварительный диагноз.
Результаты исследования показали, что большинство респондентов (73%) знают о телемедицине, однако многие из них в телемедицинских консилиумах никогда не участвовали. Опыт проведения дистанционных консультаций для пациентов был только у 21% респондентов. На контакт медики выходили чаще по видеосвязи, телефону и электронной почте. Мессенджеры и соцсети в качестве средств обратной связи использовали только 8%.
Как полагают авторы опроса, для оказания качественной первичной телеконсультации небходимо разработать специальные стандарты, более строгие требования к сбору анамнеза, чтобы качество первичной телеконсультации имело хоть какое-то сравнение с очным приёмом. Модели с личным первичным приемом и продолжением общения пациент-врач с помощью телемедицины должны иметь востребованность на рынке. При этом большинство врачей согласно, что телемедицина позволяет экономить время и врача, и пациента на повторных приёмах и при ведении хронических больных.
Около 30% врачей высказались против удалённых консультаций. Главной причиной они назвали невозможность личного осмотра. Это подтверждает нашу гипотезу о том, что наиболее перспективным направлением телемедицины является осуществление вторичных визитов пациентов к своим врачам. Врачи будут очно осматривать пациентов при первичном приёме и далее проводить удалённые консультации с использованием современных телемедицинских технологий. — Илья Куприянов, сооснователь проекта «Доктор на работе»
Среди плюсов дистанционных консультаций российские врачи называли возможность оперативного совещания с коллегами о каждом конкретном случае, экономию времени для медиков и пациентов, а также ресурсов клиники.
Напомним, что стратегия по развитию телемедицины была разработана в России еще в 2000 году, а в 2007 году, по данным Минздрава, в услугах телемедицины и мобильных медицинских устройствах нуждалось около 12 млн россиян.
Законопроект о телемедицине был внесён в Госдуму 19 апреля.
«Сегодня уже поступил в Государственную думу закон об информационных технологиях, где будет узаконена телемедицина, ответственность обеих сторон, кто будет подписываться за консультации», — цитирует ТАСС замминистра здравоохранения Татьяну Яковлеву. По ее словам, министерство надеется, что документ будет рассмотрен и принят депутатами уже в эту сессию.
Ранее представители «Яндекса» заявляли, что готовят к запуску сервис по оказанию дистанционных медицинских услуг с помощью видеосвязи. Предполагается, что сервис станет частью приложения «Яндекс.Здоровье», которое было выпущено в конце 2016 года для iOS- и Android-устройств. Пока приложение рассчитано для поиска клиник в Москве, просмотра расписания работы специалистов, записи на приём и расчёта стоимости платных услуг.
Читайте также: 10 трендов маркетинга здравоохранения на 2017 год
Если вы хотите подсказать нам новость, отправьте намек на почту редактору jk@cossa.ru (а вот пресс-релизы в этот раздел отправлять не нужно). Если вы стесняетесь, можете прислать новость анонимно.
