Нужно ли давать ребенку противовирусные лекарства
Высокая температура, кашель, насморк, боли и першение в горле, вялость, нежелание что-либо делать. Именно так проявляются симптомы простудного заболевания, которое способно доставить немало проблем не только самому малышу, но и его родителям. К сожалению, иммунная система маленьких детей часто не может противостоять воздействию опасных вирусов и бактерий. Помочь в этом случае смогут специально подобранные микстуры.
В нашей статье представлена актуальная информация о недорогих, но самых лучших эффективных детских противовирусных препаратах, дополненная списком хороших средств для детей от 1 года.
С такой дилеммой сталкиваются все родители, получив от педиатра рецепт на покупку лекарства. Для кого-то прием «химии» является неприемлемым из-за распространенного мнения, что она способна ухудшать состояние иммунной системы. Некоторые отдают предпочтение гомеопатическим аналогам. Но какое решение является действительно правильным? На самом деле современные медикаменты создаются с учетом особенностей детского организма и приносят гораздо больше пользы, чем вреда.

В такой ситуации на повестке дня будет стоять только вопрос о том, как подобрать самое лучшее противовирусное средство. При первичных симптомах надвигающегося недуга ребенка как можно скорее должен осмотреть педиатр. Лишь квалифицированный врач сможет точно определить причину и тип болезни, а затем подобрать правильный препарат и назначить лечение. Если вы доверяете специалисту, то можете полностью следовать его рекомендациям, но при этом не будет лишним заранее ознакомиться с инструкцией.
Важно! Самостоятельный подбор лекарства без наличия необходимых знаний, возможно, обернется самыми негативными последствиями. Родители должны иметь в виду, что в первую очередь им необходимо показать чадо врачу.
На современном фармакологическом рынке представлено огромное количество хороших вариантов, но узнать о том, какое противовирусное средство лучше для детей, достаточно сложно. При этом далеко не каждое из них способно идеально подойти именно вашему ребенку. Во время подбора следует учитывать уже имеющиеся заболевания, наличие аллергии на определенные вещества и множество других факторов. Также стоит знать, как ведет себя иммунная система при обнаружении вируса, и какие защитные меры она принимает в этом случае.
Процесс формирования заражения
Любой микроб представляет собой миниатюрное скопление нуклеиновых кислот, находящихся в оболочке белкового типа. Все они являются паразитами и размножаются лишь в клетках пораженного организма, постепенно уничтожая их. Во время заражения вирусная ДНК или РНК поступает внутрь клеток, внедряется в их геном и запускает процесс образования новых частиц.
Эти частицы скапливаются в цитоплазме пораженных клеток ребенка и постепенно истощают их ресурсы. Спустя некоторое время больные клетки гибнут при отсутствии воздействия детского противовирусного средства. В результате разрыва оболочек клеток вирус выходит наружу и начинает заражать остальные здоровые клетки, что способствует дальнейшему прогрессированию заболевания.
Иммунная система отражает атаку несколькими способами:
- При помощи белка интерферона. Он вырабатывается при высокой температуре и наличии воспалительного процесса. Благодаря ему возбудители не способны проникать в клетки.
- За счет неспецифического иммунного ответа. Эта реакция наступает первой после попадания инфекции в организм. На данном этапе активизируются лимфоциты, а также макрофаги, уничтожающие частицы возбудителя инфекции.
- После специфического иммунного ответа. Такой ответ является второй фазой и может быть гуморальным и клеточным. В первом случае вирус уничтожают В-лимфоциты, вырабатывающие белковые иммуноглобулины. В ситуации второго типа работа вирусных клеток блокируется при помощи цитотоксических лимфоцитов.
Как работают недорогие, но эффективные противовирусные препараты для детей
К категории средств, которые уничтожают штаммы, относится достаточно большая группа. Они быстро разрушают структуру вирусных клеток, останавливают процесс их размножения либо полностью уничтожают их. Существует ошибочное мнение о том, что с этой задачей способны справляться антибиотики, но на самом деле это не так. Они борются преимущественно с бактериями и атипичными возбудителями.
Важно! Некоторые родители опасаются давать ребенку такие препараты в целях профилактики и перед началом сезона простуд. На самом деле их также стоит принимать заранее еще до наступления и разгара эпидемии.
Лекарства от вирусов могут работать в двух конкретных направлениях и делятся на две группы. Первая отвечает за стимуляцию иммунитета к борьбе с инфекцией, а вторая группа уничтожает вирус самостоятельно. Цель большинства медикаментов такого типа заключается в стимуляции образования интерферона – особого белка, способного помогать организму в противостоянии опасным микроорганизмам.

Хотя интерферон образуется самостоятельно, иммунитет не всегда способен реагировать на воздействие инфекции нужным образом. В таком случае родители задумываются о том, какой противовирусный препарат необходимо давать ребенку. Разумный прием специально подобранных средств быстрее ликвидирует неприятные последствия заражения и предотвратить дальнейшее развитие болезни.
Классификация
Поскольку число вирусов увеличивается с каждым годом, для их уничтожения применяются новые фармакологические разработки. Разобраться в их многообразии порой становится не так просто, поэтому стоит знать о том, по какому принципу они должны классифицироваться. Лекарства такого рода имеют не слишком обширный спектр терапевтического воздействия. Их главная польза заключается в хорошей профилактике опасных заболеваний и способности уничтожать микроб сразу после его попадания в организм.
Они делятся на несколько типов с учетом активных веществ, воздействующих на конкретный вирус:
- Антивирусные расширенного спектра действия. Сюда входит значительная часть биопрепаратов, блокирующих деятельность самых известных групп. В их перечень включают и химические интерфероны, признанные не самым лучшим и эффективным противовирусным средством. В качестве примеров можно привести «Локферон» или «Виферон».
- Эндогенные для образования интерферонов. Они считаются более безопасными, поскольку стимулируют выработку организмом собственного интерферона. Именно такой белок способен быстрее подавлять активность. Наиболее популярным из этой категории считается «Цитовир-3».
- Медикаменты, принимаемые при гриппе. Такие справляются почти со всеми гриппозными штаммами и делятся на две категории. Это блокаторы М2-каналов, например, «Амантадин», а также стимуляторы выработки нейроминидазы («Реленза»).
- Противогерпетические, помогающие при герпесе, лишае, ветрянке и других аналогичных заболеваниях.
- Гомеопатические лекарства на растительной основе. В их составе содержатся компоненты натурального происхождения. Их список достаточно обширен и включает в себя «Оциллококцинум», «Иммунал» и остальные аналоги схожего действия.
Родителям, желающим знать, какие противовирусные средства подходят для ребенка, также стоит иметь в виду, что они разделяются и по типу биохимического воздействия.

Этот список включает в себя:
- лекарственные методы, способные уничтожать вирус и подавлять его способность к размножению;
- иммуностимуляторы и иммуномодуляторы, помогающие укреплять естественный иммунитет на определенный период времени;
- вакцины, содержащие возбудителей определенного заболевания в небольших дозировках, которые помогают сформировать иммунитет к этой болезни после введения.
Самые популярные средства сильного действия
Мы составили список наиболее популярных медикаментов, помогающих справиться с вирусами. Делать выбор стоит после консультации с педиатром, который подберет подходящий вариант исходя из типа и степени недуга у ребенка. Квалифицированный врач сможет назначить вашему малышу самую эффективную микстуру.
«Арбидол»
Когда речь заходит о том, какие противовирусные препараты можно давать детям, первым в списке обычно идет он. Борется с коронавирусами, гриппами А и В, помогает снижать риск возникновения осложнений после вирусных инфекций. Его можно купить в капсулах или таблетках. Несмотря на хорошую популярность, его назначают в возрасте от трех лет. «Арбидол» не стоит принимать при сильном простудном заболевании, поскольку это средство способно усугубить общее самочувствие.
«Кагоцел»
Оказывает стимулирующее действие на образование интерферона, его относят к классу медикаментов, уничтожающих вирусы различной этиологии. Его можно использовать как лечебное или профилактическое лекарство при ОРВИ и гриппе. Он выпускается преимущественно в форме таблеток. По данным исследований «Кагоцел» не рекомендуется давать мальчикам, поскольку он может провоцировать бесплодие. За развитие этого процесса отвечает активный компонент – госсипол.
«Ингавирин»
Антивирусное средство применяется при лечении гриппа типов А и В, инфекции аденовирусного и прочих патологических состояний. Он дает выраженный противовоспалительный эффект и выпускается в виде капсул. Когда речь заходит о том, давать ли детям противовирусные такого вида, следует учитывать возможное возникновение аллергических реакций. Согласно мнению многих родителей аллергия после приема «Ингавирина» способна проявлять себя достаточно часто.
«Циклоферон»
Иммуномодулирующие пилюли имеют широкий биоактивный спектр. Их применяют как для лечения так и профилактики гриппа, ОРВИ, герпетических и кишечных инфекций. Они продаются в форме таблеток, порошка для приготовления раствора или мази. «Циклоферон» нельзя принимать при наличии патологий щитовидной железы, болезнях ЖКТ и подверженности аллергическим реакциям. При наличии дополнительных патологий педиатры назначают лечение с осторожностью.
«Ремантадин»
Еще один медикамент аналогичного назначения весьма популярен среди покупателей благодаря своей низкой цене. Он помогает уничтожать вирус гриппа А и производится в стандартной форме таблеток. Педиатры не рекомендуют давать «Ремантадин» детям до семи лет из-за высокой токсичности этого средства. У некоторых могут возникать нежелательные побочные симптомы, включая тошноту, слабость и головные боли при длительном применении. По этой причине для ребенка младшего возраста стоит подобрать вариант более мягкого действия.
«Цитовир-3»
Вполне заслуженно входит в список самых лучших и эффективных препаратов для детей от 1 года. Благодаря уникальной комбинации активных веществ, включающей бендазол, тимоген и аскорбиновую кислоту, он надежно защищает от инородного воздействия. «Цитовир-3» умеренно повышает содержание интерферона эндогенного типа в слизистых оболочках дыхательных путей, что позволяет поддерживать его оптимальный уровень.
Средство уничтожает возбудителей ОРВИ и гриппа за более короткие сроки по сравнению с аналогами и также используется в целях профилактики. Его удобная форма выпуска в виде капсул, сиропа и порошка для изготовления раствора дает возможность родителям подобрать подходящий вариант с учетом возраста.
Когда пора давать малышу лекарства такого вида
Большинство родителей интересует вопрос о том, давать ли ребенку противовирусные препараты, и в каких случаях их прием будет показан. Вам стоит помнить о том, что повышенная температура является нормальной реакцией малыша на вирус. Если ваше дитя уже перенесло инфекцию вирусного типа, его здоровье может самостоятельно справится с конкретными штаммами возбудителей силами своего иммунитета. Известно, что некоторые медикаменты способны понижать защитные функции иммунной системы.
Поэтому прием некоторых средств понадобится ограничить или вовсе исключить при наличии противопоказаний. В то же время существуют препараты, назначаемые педиатрами в профилактических целях, например, «Цитовир-3». Такие лекарства напротив укрепляют иммунитет и защищают в период эпидемий и предотвращают развитие осложнений. Соблюдение простых правил во время приема позволяет избежать негативных последствий.
Антивирусные можно давать новорожденным и детям в возрасте трех лет по показаниям педиатра при наличии температуры выше 38 градусов на протяжении четырех суток
.

Медикаменты такого типа не принимают в сочетании с антибиотиками, но их прием допускается при наличии дополнительной инфекции бактериального вида.
Их не советуют принимать после жаропонижающих, если в рекомендациях по применению не указано иное.
Прием лекарств, направленных на уничтожение вирусов, всегда показан во время сильной интоксикации организма, резко повышающейся температуре и быстром появлении признаков заболевания.
Вопрос о том, что дать ребенку при ОРВИ и какое противовирусное средство выбрать, точно не станет для вас риторическим, если вы владеете необходимой информацией. Несмотря на обилие медикаментов, представленных на рынке, не стоит самостоятельно подбирать их себе без консультации с педиатром. Профилактический прием поможет вашему малышу легко перенести опасный сезон простуд в осенне-зимний период.
Дети простужаются чаще, чем взрослые – даже самые «стойкие» малыши могут болеть до 8 раз в год. И это совершенно нормально: незрелая иммунная система только учится бороться с вирусной инфекцией. Некоторые родители при первых симптомах болезни покупают в аптеке множество препаратов или сразу подключают «тяжелую артиллерию» в виде антибиотиков. Это не только бессмысленно, но и небезопасно – неправильное лечение затягивает выздоровление. Разберемся, какие лекарства принимать ребенку при простуде, а что использовать нежелательно.
Что можно давать детям для лечения и профилактики простуды
Первое, что должны сделать родители – показать ребенка врачу. Только специалист может выяснить причину плохого самочувствия, отличить опасную инфекцию от обычной и подобрать препараты для лечения. Если это простая ОРВИ (острая респираторная вирусная инфекция), то врач педиатр без дополнительных исследований порекомендует, чем лечить первые признаки простуды у ребенка. Вот примерный список средств, которые могут помочь выздороветь быстрее и облегчить самочувствие1.
Увлажняющие назальные капли и спреи
Слизистые оболочки носовых ходов должны быть влажными – только так они могут выполнять защитную функцию. Пересушенные слизистые подвержены повреждениям и в них легче проникают вирусы и бактерии. Поэтому один из способов профилактики и лечения ОРВИ – промывание носа.
Во время болезни в носовых ходах начинает активно вырабатываться слизь, возникает отек, в результате появляется насморк и заложенность. Кроме того, в таких условиях могут размножаться болезнетворные бактерии. Как остановить начинающуюся простуду у ребенка? С первого дня болезни важно промывать нос, так как эта процедура:
-
увлажняет;
-
борется с воспалением;
-
помогает уменьшить отек;
-
удаляет бактерии, частички пыли и скопившуюся слизь;
-
облегчает носовое дыхание.
Для профилактики и лечения ОРВИ у детей используют изотонические и гипертонические солевые растворы. Первые содержат такое же количество солей, как и наша кровь, поэтому они действуют мягко и только увлажняют слизистую оболочку. Их рекомендуют применять в качестве профилактики вирусной инфекции. Гипертонический раствор более концентрированный и помогает бороться с отеком, поэтому его лучше использовать уже для лечения, в первые дни болезни, предварительно обсудив с врачом.
Сосудосуживающие средства в нос
Что давать ребенку при начале простуды, когда заложен нос и он не может свободно дышать? Капли и спреи с сосудосуживающим компонентом помогают избавиться от отечности, облегчают носовое дыхание и позволяют избежать частого осложнения ОРВИ у детей – отита. Кроме того, с их помощью заметно снижается количество выделений из носа, которые особенно интенсивны в первые дни болезни.
Важно! Сосудосуживающие капли и спреи рекомендуется использовать перед процедурой промывания носа солевыми растворами, чтобы жидкость свободно прошла через носовые ходы и удалила слизь вместе с вирусными частицами.
Противовирусные препараты
Защитить ребенка в сезон простуд может помочь противовирусный препарат Анаферон детский. Он поддерживает естественную работу иммунитета благодаря воздействию на особые защитные клетки, которые помогают организму бороться с вирусами. С помощью препарата все звенья иммунной защиты работают слаженно и могут противостоять вирусной инфекции.
Анаферон детский для профилактики и лечения гриппа и ОРВИ выпускают в таблетках для рассасывания. Что дать месячному ребенку от простуды? Врач может порекомендовать Анаферон детский, его можно давать малышам старше 1 месяца. Таблетки быстро растворяются во рту, имеют сладковатый вкус и их не нужно запивать водой.
Средства для полоскания горла
Частый симптом ОРВИ – боль и неприятные ощущения в горле. Они вызваны воспалительным процессом, который провоцируют вирусы. Как помочь ребенку при простуде, если его мучает боль в горле? Устранить першение и дискомфорт, а также «смыть» вирусные частицы, слизь и налет с миндалин и стенок глотки поможет полоскание. Во время этой процедуры мы доставляем раствор непосредственно в очаг воспаления, создавая максимальную концентрацию лечебных компонентов в воспаленном горле. Прополоскав горло, ребенок почувствует, что боль стала слабее, а першение прекратилось.
Для полоскания врач может рекомендовать антисептики, готовые лекарственные препараты или растворы на основе лекарственных трав.
Распространенные средства для полоскания:
-
водный раствор хлоргексидина – не только механически удаляет слизь, но и борется с бактериями;
-
фурацилин – антисептик с противовоспалительным действием, мягко очищает стенки горла от налета, не раздражает слизистую оболочку и не всасывается в кровь, поэтому не оказывает никакого действия на организм ребенка;
-
водные растворы на основе эвкалипта – уничтожают вирусные частицы, болезнетворные бактерии и грибок;
-
травяные отвары на основе ромашки и календулы – успокаивают и увлажняют слизистую оболочку горла;
-
солевой раствор – обычная вода с растворенной в ней солью помогает снять отек, облегчить першение и ослабить болезненность при глотании.
Препараты от кашля
Если ребенка мучает сухой кашель, его интенсивность снижают с помощью противокашлевых средств. Такие препараты подавляют приступы кашля, но их можно использовать только в том случае, если в дыхательных путях нет мокроты. В противном случае есть риск застоя слизи и развития опасных осложнений.
Если кашель влажный, а мокрота отходит с трудом, то можно использовать препараты двух групп:
-
муколитики – разжижают мокроту и делают ее менее вязкой, благодаря чему она легче откашливается из дыхательных путей;
-
отхаркивающие препараты – ускоряют выведение слизи за счет усиления выработки жидкой части мокроты. Средства раздражают кашлевые рецепторы, то есть стимулируют сам процесс откашливания.
Важно помнить, что решать, какие лекарства давать при простуде детям, должен только врач, основываясь на возрасте ребенка и характере кашля. Неправильный выбор противокашлевых препаратов может привести к ухудшению состояния.2

Чем нельзя лечить простуду у ребенка
Неверно подобранными препаратами для лечения ОРВИ можно навредить – их использование не только затянет выздоровление, но и повысит риск осложнений.
Вот несколько важных советов, как делать не надо:
-
Бесконтрольно принимать антибиотики
Антибактериальные средства неэффективны при простуде – они не действуют на вирусы. Препараты назначает врач только в том случае, когда болезнь вызвана бактериями. Неправильный прием антибиотиков способствует развитию их устойчивости к лекарству – в следующий раз препарат может не помочь. Кроме того, есть риск аллергии и побочных эффектов. -
Использовать неподходящие жаропонижающие средства
Детям нельзя3 сбивать температуру с помощью препаратов на основе ацетилсалициловой кислоты, так как существует риск поражения печени и развития других тяжелых побочных эффектов. -
Принимать противокашлевые средства при наличии мокроты
Такие лекарства подавляют кашлевой рефлекс, поэтому выведение слизи из дыхательных путей затянется. Это опасно – мокрота служит идеальной средой для размножения бактерий и развития осложнений. Тоже самое касается и препаратов для отхаркивания и разжижения мокроты. Их используют только по рекомендации врача.
Что делать, если ребенок простудился?
Несколько простых рекомендаций помогут облегчить самочувствие и ускорить выздоровление.
-
Снижаем температуру правильно
Лихорадка при ОРВИ – это естественный механизм реакции организма на проникновение в организм инфекции. Вирусы гибнут только при высоких показателях, поэтому не нужно сразу давать жаропонижающее. Приступайте к снижению только в том случае, когда температура поднялась выше 38,5°C 4. Исключение – плохое самочувствие ребенка. Если он вялый, у него озноб и головная боль, или есть сопутствующие хронические болезни, то можно не дожидаться рекомендуемых показателей. -
Следим за питьевым режимом
При высокой температуре организм теряет жидкость быстрее, поэтому важно это компенсировать. Кроме того, из-за недостатка воды в организме сохнут слизистые оболочки, а мокрота становится вязкой и трудноотделяемой. Поэтому родители должны следить, чтобы ребенок пил достаточное количество жидкости в соответствии с возрастом. В среднем в сутки в организм должно поступать не менее 1 литра в сутки. Можно предлагать морсы, несладкие компоты, простую воду, чай – любые напитки, кроме газировки. -
Создаем комфортную обстановку
Не нужно кутать ребенка и закрывать все форточки, стремясь защитить его от сквозняков. Во время простуды тело должно отдавать тепло, чтобы избежать перегрева. Поэтому если укутать малыша в плед, возникнет риск сильного повышения температуры. Для комфортного дыхания необходимо обеспечить в комнате подходящий уровень влажности – 60–70%. Поставьте увлажнитель воздуха или повесьте мокрую ткань на батареи, если работает отопление. Не забывайте и про проветривания – в комнату должен поступать свежий воздух. -
Не отказывайтесь от прогулок, если температура ребенка ниже 37,5°C
Если у ребенка уже нет высокой температуры и он достаточно активен, можно ненадолго выйти на свежий воздух. Кратковременный выход на улицу пойдет на пользу, конечно, при условии хорошего самочувствия.
Если через 5 дней лихорадка все еще сохраняется, малыш вялый, плохо себя чувствует, или после заметного улучшения состояния вдруг ребенку снова стало хуже – необходимо посетить врача. Возможно, потребуется пересмотреть тактику лечения. А что дать ребенку для профилактики ОРВИ и гриппа? Чтобы снизить риск ОРВИ в «сезон простуд», или не заразиться от больного члена семьи, можно использовать Анаферон детский в таблетках – он предназначен не только для лечения, но и для предупреждения заболевания.
Список источников:
-
Захарова И.Н. Эффективное лечение острых вирусных заболеваний: мнение педиатров и оториноларингологов. Медицинский совет. 2018; 2: 64-69.
-
Ревякина В.А. Кашель у детей: причины и подходы к терапии. Consilium medicum. Педиатрия. 2006; 8(2): 38.
-
Локшина Э.Э. Современный взгляд на рациональную терапию лихорадки у детей. РМЖ. 2013; 21(2): 103-107.
-
Котлуков В.К., Казюкова Т.В., Антипова Н.В. Рациональная жаропонижающая терапия при ОРВИ у детей. Медицинский Совет. 2018; 17: 109-113.
ОРВИ у детей: как лечить?
Статьи
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; № 2, 2019 (март — апрель)
В.В.Краснов
Приволжский исследовательский медицинский университет Минздрава России, г. Нижний Новгород
Детские инфекционные болезни — одна из важнейших проблем современной педиатрии. О том, чем опасны частые респираторные заболевания в детском возрасте, о роли интерферона в борьбе с вирусными инфекциями и о профилактике заболеваний мы поговорили с Виктором Валентиновичем Красновым — доктором медицинских наук, профессором, заведующим кафедрой инфекционных болезней Приволжского исследовательского медицинского университета Минздрава России, г. Нижний Новгород
Ключевые слова: ОРВИ, дети, лечение, профилактика, интерферон, Гриппферон®
Key words: ARVI, children, treatment, prevention, interferon, Grippferon®
— Виктор Валентинович, Вы посвятили много лет изучению детских инфекций и имеете богатейший опыт работы практикующим врачом. Сегодня хотелось бы поговорить с Вами об инфекционных заболеваниях, возникающих у детей в период сезонного подъема заболеваемости. Скажите, пожалуйста, чем обусловлена повышенная восприимчивость детей к острым респираторным вирусным инфекциям?
— Повышенная восприимчивость к инфекционным заболеваниям, преимущественно респираторного тракта, обусловлена особенностями детского иммунитета. В детском возрасте идет становление иммунной системы, прежде всего, адаптивного (приобретенного) иммунитета. Для того, чтобы в организме сформировались защитные механизмы в виде клеточного (преимущественно, лимфоциты) и гуморального (антитела-иммуноглобулины) иммунитета, должно произойти «знакомство» с самыми разными болезнетворными микроорганизмами и в ряде случаев такое «знакомство» происходит через болезнь. В частности, нормальный уровень иммуноглобулина A, который, прежде всего, предотвращает проникновение различных возбудителей инфекций через слизистые оболочки, формируется только к 10-12 годам.
— Очевидно, что частые респираторные вирусные заболевания не проходят для детей бесследно. Чем они опасны для ребенка в раннем возрасте?
— Как уже было сказано, при заболеваниях в детском возрасте происходит формирование иммунной системы. Однако, когда ребенок начинает болеть часто, его иммунная система не успевает восстановиться и перестает реагировать адекватно. Обычные респираторные инфекции, в большинстве своем вирусной природы, осложняются активацией бактериальной микробной флоры, которая в норме постоянно присутствует у любого человека (не следует забывать, что мы живем в мире с огромным количеством микроорганизмов). В результате у ребенка развиваются различные осложнения: отиты, синуситы, бронхиты, пневмония и др. В этом случае часто назначаются антибиотики и ряд других лекарств, которые, в свою очередь, также оказывают отрицательное влияние на иммунитет. Назначение большого количества лекарственных препаратов (полипрагмазия) часто болеющим детям также является проблемой, поскольку у всех препаратов могут быть какие-либо побочные эффекты. Известно, что частые респираторные инфекции способствуют формированию бронхиальной астмы, а также формированию хронического течения других заболеваний. Наконец, у детей, которые болеют значительно чаще других, страдает социальная адаптация. Не следует сбрасывать со счетов и существенные материальные потери родителей в результате временной нетрудоспособности по уходу за больным ребенком и, собственно, затрат на лечение.
— Поясните, пожалуйста, подробнее, что такое «полипрагмазия» и в чем заключается ее опасность? Какие побочные эффекты она может вызвать?
— Полипрагмазия это одновременное назначение пациенту большого количества различных лекарственных средств (как правило, более трех). Такие назначения могут привести к трудно предсказуемым эффектам в результате взаимодействия препаратов между собой и оказывают отрицательное воздействие из-за наличия побочного влияния на детский организм.
— Получается, когда мы хотим побыстрее вылечить ребенка и даем ему несколько препаратов одновременно, существует риск навредить его иммунитету, который и так страдает от рекуррентных заболеваний?
— Да, из-за вирусной инфекции и, в том числе, не всегда рационального лечения, возникает дисбаланс иммунного ответа. В результате могут возникнуть бактериальные осложнения, требующие назначения антибиотиков, которые, в свою очередь, усугубляют появившийся дисбаланс. Формируется так называемый порочный круг с исходящими последствиями в виде повторяющихся заболеваний, протекающих с осложнениями.
— Можно ли как-то разорвать этот порочный круг?
— Разорвать такой порочный круг в принципе возможно, прекратив череду часто повторяющихся респираторных инфекций. Добиться этого можно комплексом мероприятий. Какому-то ребенку достаточно перестать посещать детский сад — и он будет болеть значительно реже или вообще практически прекратит. Однако, если вновь начать посещать ДДУ, то и заболевания нередко возвращаются. Значит, одного этого шага далеко не всегда достаточно, да и многим родителям необходимо регулярно ходить на работу, а оставлять ребенка дома не с кем. В таком случае следует использовать препараты, которые могут предупредить заболевание ребенка, т. е. средства, обладающие профилактическим эффектом по отношению к респираторным заболеваниям. Одним из примеров таких средств являются препараты интерферона.
— Вы упомянули интерферон. Расскажите, пожалуйста, подробнее, что такое интерфероны?
— В 1957 г. сотрудники британского Национального Института Медицинских Исследований англичанин Алик Айзекс и швейцарец Жан Линдеманн во время экспериментальных опытов открыли явление вирусной интерференции: зараженные вирусами клетки производили особый белок, который ингибировал рост этих вирусов и защищал «здоровые» неинфицированные клетки от вирусного проникновения. Обнаруженный белок получил название «интерферон». С этого момента человечество обрело мощное естественное средство в борьбе с вирусными инфекциями, началась так называемая «эра интерферона». В 1961 г. английский вирусолог Д.А. Тиррелл впервые исследовал на себе и на своих сотрудниках перспективу интраназального применения интерферона для профилактики респираторных заболеваний и гриппа. Предварительное закапывание в нос интерферона и последующее заражение вирусом Коксаки вызывало лишь легкое недомогание, но не заболевание, в то же время никаких побочных симптомов от применения интерферона у испытуемых не отмечалось. В СССР интерферон впервые был получен в 1960 г. в Центральном институте усовершенствования врачей в лаборатории новых антибиотиков коллективом исследователей под руководством З.В. Ермольевой. В 1962 г. отечественные ученые впервые успешно применили интерферон для профилактики и лечения тяжелой формы гриппа. В 1964 г. интерферон начали активно использовать в глазной клинике для лечения вирусного кератоконъюнктивита. Проведенные исследования подтвердили безопасность и эффективность интерферона при лечении вирусных конъюнктивитов. Таким образом, открытие интерферона можно назвать эпохальным событием, наряду с открытием антибиотиков ставшим переломным моментом в лечении инфекционных заболеваний.
— На сегодняшний день существуют лейкоцитарные и рекомбинантные интерфероны. В чем их принципиальное различие?
— Лейкоцитарный интерферон — это интерферон, который получают из препаратов донорской крови. В настоящее время препараты такого интерферона используют строго по жизненным показаниям, когда ожидаемая польза превышает возможный риск. А рекомбинантный интерферон вырабатывают кишечные палочки, в которые имплантирован ген человека, отвечающий за выработку этого белка. Такой интерферон, полученный генно-инженерным способом, более безопасный, поскольку абсолютно исключает передачу инфекций, способных попасть в организм человека с препаратами крови.
— Какую роль играет интерферон в борьбе с вирусными инфекциями?
— Интерфероны играют важную роль в противостоянии вирусным инфекциям. Семейство интерферонов представлено тремя типами, каждый из которых обладает противовирусным и иммуномодулирующим (нормализующим иммунный ответ) эффектами. Для противовирусного эффекта достаточно небольших концентраций интерферона. Не существует какой-либо разницы при воздействии экзогенных (привносимых извне), природных или рекомбинантных интерферонов на клетки организма в сравнении с эндогенными (образующимися в организме) интерферонами. Применение препаратов интерферона как противовирусных средств оправдано в том числе при профилактике и лечении гриппа и ОРВИ, когда необходимо ускорить готовность клеток противостоять вирусной угрозе. Интерферон активен в отношении всех видов человеческих респираторных вирусов, поскольку не взаимодействует с ними, а блокирует механизм их воспроизведения. Кроме того, интерферон индуцирует выработку противовирусных антител. Эффект привыкания к интерферону отсутствует.
— Правда ли, что у часто болеющих детей могут возникать проблемы с выработкой собственного интерферона?
— Да, у детей с рекуррентными респираторными инфекциями (часто болеющих детей) изменен иммунный ответ, в том числе нарушается процесс образования интерферонов.
Как правило, при острой вирусной инфекции на вторые-третьи сутки собственного эндогенного интерферона еще хватает у большинства больных, но примерно к пятым суткам происходит падение его уровня в организме. Нужен дополнительный источник интерферона, его поступление извне. В этой ситуации экзогенный интерферон защищает клетки от инфекции и мобилизует собственную защитную (иммунную) систему ребенка. Важно также отметить, что профилактическое применение препаратов интерферона предупреждает наши клетки об инфекции и делает их резистентными к ней до выработки собственных интерферонов.
— Каким образом можно помочь организму получать необходимое количество интерферона для поддержания иммунитета? Какой способ применения наиболее эффективен при вирусных заболеваниях?
— Существуют различные лекарственные формы интерферона: капли, спрей, ректальные суппозитории. Если говорить о профилактическом приеме интерферона, то однозначно надо использовать капли или спрей, следуя рекомендуемым схемам; ректальные суппозитории для профилактики неприемлемы. При лечении надо соблюдать рекомендации врача. Но, как мне видится, должен присутствовать принцип «от более простых к более сложным», т. е. от препаратов с меньшей концентрацией действующего вещества, каковыми являются капли и спрей, к препаратам с более высоким содержанием интерферона — ректальным суппозиториям. При интраназальном применении интерферон будет действовать непосредственно в месте проникновения вирусов, что несомненно, повышает действенность и эффективность подобной терапии.
— В настоящее время для лечения ОРВИ и гриппа существует большое количество препаратов с широким спектром противовирусного действия, в том числе с содержанием интерферона. Но далеко не все из них разрешено использовать у детей, тем более первых лет жизни. На чем должен быть основан выбор лекарства для самых маленьких? Есть ли какое-то универсальное средство?
— Наиболее доступным и безопасным можно считать препарат для интраназального применения Гриппферон®, выпускаемый в форме капель и спрея. Более выраженное местное действие Гриппферона обусловлено тем, что в его состав входит оригинальная комбинация рекомбинантного интерферона с полимерными соединениями, составляющими водорастворимую вспомогательную часть препарата. Гриппферон® разрешен к использованию на любых сроках беременности и детям с первых дней жизни.
— Всех родителей беспокоит, насколько доказана эффективность и безопасность препаратов, которые они дают своим детям. Действительно ли Гриппферон® может помочь при остром вирусном респираторном заболевании и при этом не причинить вреда детскому организму?
— Многочисленные клинические исследования по использованию Гриппферона проводились у детей разного возраста. Причем препарат применялся не только у новорожденных детей, но и у недоношенных с экстремально низкой массой тела. Доказана лечебная и профилактическая эффективность Гриппферона в отношении ОРВИ и гриппа более, чем в 7500 наблюдениях во время проведения клинических исследований. В целом ни в одном из наблюдений не было зарегистрировано осложнений и побочных эффектов.
— Выходит, Гриппферон® можно применять для профилактики острых респираторных вирусных инфекций и гриппа у детей. Как в этом случае его следует принимать?
— С профилактической целью Гриппферон® используют в период сезонного подъема заболеваемости гриппом и ОРВИ в возрастной дозировке однократно утром с интервалом 24-48 ч. Особенно профилактика показана часто болеющим детям, детям с различными хроническими заболеваниями, включая аллергические. Очень важно, что Гриппферон® можно использовать с профилактической целью у беременных, поскольку различные заболевания, в том числе и острые респираторные инфекции, перенесенные во время беременности, могут привести к поражению плода и даже к тяжелым аномалиям его развития. В этом случае возможны или гибель плода, или рождение ребенка с различными отклонениями в здоровье.
— Какие еще методы профилактики острых респираторных инфекций у детей Вы бы порекомендовали? Как правильно подготовить ребенка к эпидемиологическому сезону?
— В холодный период времени года необходимо давать ребенку витаминно-минеральные комплексы. Важно, чтобы в них обязательно присутствовали витамины А, Е, С, Д, В6, В9 (принимаем во внимание их участие в формировании иммунного ответа!), а также микроэлементы: йод, кальций и железо. Кроме того, следует рекомендовать средства, способствующие поддержанию нормального состава микрофлоры кишечника, прежде всего, обеспечить рациональное питание. Ребенок должен получать достаточное количество овощей и фруктов, содержащих пищевые волокна, которые, в свою очередь, служат пищевым субстратом для нормофлоры, которая, по сути, является составляющей нашего иммунитета.
— Виктор Валентинович, благодарим Вас за подробные ответы на такие важные вопросы.
— Спасибо.
Материал предоставлен биотехнологической компанией ФИРН М
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Высокий уровень заболеваемости ОРВИ в детском возрасте от 2 до 12 раз в год (по данным ВОЗ) обусловлен особенностями иммунной системы ребенка, а также отсутствием формирования стойкого иммунитета. Это связано с большим количеством серотипов возбудителей и отсутствием перекрестного иммунитета и иммунологической памяти. Адекватного восстановления функциональных характеристик иммунной системы при повторяющихся ОРВИ не происходит. Все это может приводить к повторным заболеваниям у одного и того же ребенка несколько раз в год и снижению общей сопротивляемости его организма, способствовать развитию транзиторных иммунодефицитных состояний и аллергизации ребенка, препятствовать проведению профилактических прививок. Течение ОРВИ может сопровождаться развитием осложнений (присоединением воспалительных процессов в бронхах, легких, околоносовых пазухах и т. д.) и вызывать обострение хронических заболеваний.
Дети болели бы чаще, если бы у них не было системы защиты органов дыхания. К защитным барьерам относят:
- нос, где воздух увлажняется, подогревается и очищается от частичек пыли;
- реснички слизистой оболочки носа и бронхов, удаляющие мелкие частицы вместе со слизью;
- выделяемые слизистой защитные вещества, в т. ч. антитела;
- клетки иммунной системы легких, убивающие и поглощающие микробов.
Кроме того, в глотке находится лимфоидная ткань (аденоиды, миндалины, мелкие фолликулы), богатая лимфоцитами, которые способны распознавать возбудителей и давать сигналы к выработке защитных антител после того, как бактерия или вирус попадает в дыхательный тракт.
Когда микроорганизмы нарушают работу ресничек, повышается выделение слизи (возникают насморк или кашель), что затрудняет проникновение в легкие возбудителей. Влажный кашель — важная часть защитного механизма, это надо помнить. Кашляют не только больные — здоровый ребенок 8–12 лет откашливается в среднем около 10 раз в день. Наиболее заметно это утром.
Иммунная система в норме способна распознать чужеродный агент, попавший в организм, но не способна оценить степень его потенциальной опасности для организма. При попадании агента в организм он оказывается в центре внимания 4-х распознающих систем: антител, комплемента, фагоцитов и иммунокомпетентных клеток. Вместе эти системы образуют эффективный механизм элиминации чужеродных агентов. При первичном контакте с антигенами гуморальный и клеточный механизмы защиты включаются практически сразу. Действуют и факторы врожденного иммунитета: лизоцим, интерфероны (ИНФ) и др.
Противовирусная защита имеет характерные черты в связи с особенностями строения вирусов: они исключительно малых размеров, не имеют клеточной стенки и собственной метаболической системы. Последние 2 обстоятельства делают невозможным размножение вирусов вне клеток организма-хозяина, в которых происходит их внутриклеточная репликация. На ранних стадиях реакции на вирусную инфекцию особую роль играют ИНФ. Антитела способны предотвращать проникновение вирусов в клетки и их распространение с кровотоком, но их защитные свойства ограничены тем, что многие вирусы в результате мутации изменяют антигенные детерминанты и тем самым ускользают от защитных эффекторных механизмов.
В детском возрасте высокая частота ОРВИ обусловлена особенностями функционирования иммунной системы ребенка, нестабильностью иммунитета, повышенной восприимчивостью к инфекции. Частые эпизоды ОРВИ у детей могут привести к депрессии иммунной системы и нарушениям компенсаторно-адаптационных механизмов.
Клинические проявления ОРВИ характеризуются такими симптомами, как ринит, кашель, покраснение зева, головная и мышечная боль, отсутствие аппетита. Возможно повышение температуры тела (обычно не выше 38oС) в течение первых 3 дней заболевания. Вирусную природу имеют ринит, назофарингит, ларингит, большая часть бронхитов (рис. 1). Вирусные инфекции могут сопровождаться бактериальными осложнениями, которые могут проявляться как отит, синусит, конъюнктивит, лимфаденит.
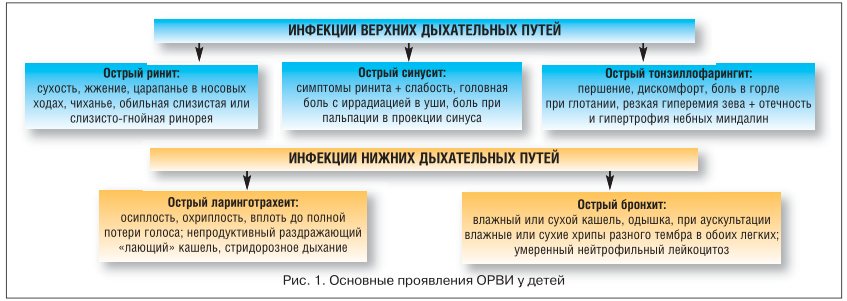
В связи с возрастанием роли вирусов в респираторной патологии увеличивается как интерес врачей и исследователей к противовирусной терапии, так и перечень используемых групп препаратов. В настоящее время к ним относят:
- вещества, избирательно подавляющие репродукцию вирусов на различных этапах их жизненного цикла;
- ИНФ, эндогенные низкомолекулярные белки, обладающие противовирусным, иммуномодулирующим и противоопухолевым действием;
- индукторы ИНФ — высоко- и низкомолекулярные соединения природного и синтетического происхождения, стимулирующие выработку эндогенных ИНФ.
При применении иммунотропных препаратов существуют определенные ограничения, которые необходимо принимать во внимание. Так, ИНФ имеют короткий срок жизни — от 30 с до 15 мин. Активность клеток, вырабатывающих ИНФ, резко снижается через 6–12 ч от начала острого респираторного вирусного заболевания, после чего продукция прекращается, запасы истощаются, и в период наступившей толерантности бессмысленно дополнительно их стимулировать.
Эффективность индукторов ИНФ ниже, чем препаратов ИНФ, однако они более физиологичны. При введении в организм таких средств фармакотерапевтический эффект может наступить сразу, поэтому они при определенных условиях используются в остром периоде ОРВИ. Следует отметить индивидуальную чувствительность организма к этим препаратам. Один и тот же индуктор ИНФ может быть очень эффективным у одних пациентов и абсолютно бесполезным у других. Недостатком терапии индукторами ИНФ можно считать неспецифический стимулирующий эффект, который может привести к продукции разнонаправленных типов ИНФ. Вследствие этого они оказывают как противовирусный и иммуномодулирующий эффекты, так и иммуносупрессивное действие (ИНФ-β), причем соотношение продукции этих цитокинов непредсказуемо.
Заместительная терапия аналогами ИНФ также имеет свои ограничения. Так как препараты ИНФ эффективны только при попадании в организм вируса и его размножении, например при гриппе, применять их в качестве профилактики бессмысленно. Необходимо учитывать и то, что вирусы размножаются в геометрической прогрессии каждые 20–30 мин, в то время как ИНФ начинают вырабатываться лишь в первые часы болезни, т. е. на фоне вирусной интервенции. Введение экзогенных ИНФ облегчит течение болезни, но не предотвратит ее. У детей до 3 лет невысокая активность выработки ИНФ, их синтез снижается в холодное время года. У детей ослабленных, переутомленных хроническими болезнями, имеющими не только вирусную этиологию, лечение не должно ограничиваться лишь препаратами этого ряда. Препятствием к применению препаратов ИНФ может стать и гриппоподобный синдром, который в начале лечения развивается практически у всех больных. Продолжительность подъема температуры тела (нередко с ознобами, артралгиями и миалгиями) может составлять от 4 до 12 ч. Это связано с образованием интерлейкина (ИЛ) -1, простагландина Е2 и фактора некроза опухоли-α. Выраженность проявлений уменьшается при предварительном назначении парацетамола или нестероидных противовоспалительных препаратов. При длительном (многомесячном) лечении ИНФ могут отмечаться системные проявления (анорексия, снижение массы тела, бессонница, чувство постоянной усталости, миалгии, головные боли, алопеция).
В современной клинической практике в качестве препаратов этиотропного действия при гриппе ВОЗ рекомендует применение противовирусных препаратов, например, осельтамивира, занамивира. Некоторые препараты обладают не только прямым противовирусным действием, но и иммуномодулирующим эффектом, проявляющимся в индуцировании синтеза эндогенного ИНФ и стимулировании фагоцитоза и Т-клеточного звена иммунитета. В связи с возрастными ограничениями ряда препаратов (метилфенилтиометил-диметиламинометил-гидроксиброминдол карбоновой кислоты этиловый эфир, осельтамивир) и возможностью развития побочных эффектов (рибавирин) они применяются лишь при тяжелом течении ОРВИ (грипп) либо в тех случаях, когда респираторную инфекцию переносят дети с иммунодефицитами, хроническими соматическими и/или неврологическими заболеваниями и др.
Перспективным направлением поиска лекарственных средств, повышающих резистентность организма, является разработка иммуномодуляторов с противовирусной активностью. Среди них существенный интерес представляет Изопринозин (инозин пранобекс), который избирательно подавляет репродукцию вирусов без существенного нарушения жизнедеятельности клеток макроорганизма.
Инозин пранобекс по международной классификации лекарственных средств относится к группе противомикробных антивирусных препаратов для системного использования и к группе иммуномодуляторов (код АТС J05AX05). В РФ Изопринозин зарегистрирован для лечения и профилактики острых и хронических вирусных инфекций и разрешен для применения в педиатрической практике.
Прямое противовирусное действие Изопринозина заключается в подавлении репликации ДНК и РНК вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения, в результате чего в клетке нарушается синтез вирусных белков и снижается интенсивность размножения вируса. Инозин пранобекс нарушает на стадии транскрипции синтез вирусной РНК, что впоследствии делает невозможными процессы репликации полноценных РНК и ДНК соответствующих типов вирусов, т. е. нарушается воспроизводство вирусов и снижается вирусемия. При этом Изопринозин не влияет на развитие и функции здоровых клеток (отсутствие токсического эффекта), что очень важно при выборе лекарственного средства в педиатрической практике. Противовирусная активность препарата доказана в отношении большинства респираторных вирусов, включая вирусы гриппа, А и В, парагриппа, аденовирусы, респираторно-синцитиальный вирус. В опытах in vitro и in vivo доказано наличие у Изопринозина умеренной противовирусной активности в отношении вирусов гриппа человека, в т. ч. типа В, и птиц подтипа H5N2, РС- и парагриппозных вирусов, показана способность препарата оказывать защитное действие на животной модели в отношении летальной гриппозной инфекции. Препарат проявляет противовирусную активность in vivo в отношении вирусов Herpes simplex, цитомегаловируса и вируса кори, вируса Т-клеточной лимфомы человека III типа, полиовирусов, гриппа, А и В, ЕСНО-вируса (энтероцитопатогенный вирус человека), энцефаломиокардита и конского энцефалита. Противовирусный механизм реализуется уже к концу первых суток приема препарата, и активность его одинаково высока как в первые часы заболевания, так и в последующие дни. Одновременно Изопринозин модулирует неспецифический иммунитет, повышая резистентность организма к большому числу вирусов.
В многочисленных исследованиях было показано, что этиотропная противовирусная эффективность Изопринозина может быть дополнительно обусловлена и его иммуномодулирующими возможностями. Инозин пранобекс, стимулируя дифференцировку Т-лимфоцитов в цитотоксические Т-клетки и Т-хелперы, а также повышая продукцию лимфокинов, стимулирует выработку ИЛ-1, ИЛ-2, ИФН-γ и функциональную активность NK-клеток (естественные киллеры). Изопринозин также потенцирует морфофункциональную состоятельность нейтрофилов и моноцитов, усиливая хемотаксис макрофагов и фагоцитоз, тем самым нормализует клеточный иммунитет. В то же время препарат, стимулируя дифференцировку В-лимфоцитов в плазматические клетки и повышая продукцию антител, нормализует гуморальный иммунитет. При этом происходит повышение концентрации иммуноглобулинов классов G, A и M, а также поверхностных маркеров комплемента и вируснейтрализующих антител. Активизируя функцию иммунокомпетентных клеток, Изопринозин опосредованно подавляет синтез вирусной РНК, что сопровождается ингибированием вирусной репродукции.
По данным клинических исследований, после применения Изопринозина для лечения ОРВИ у детей и взрослых клиническое улучшение наблюдалось в 89,6% изученных случаев, при этом иммунологическое улучшение было достоверно установлено в 93,1% случаев. Изопринозин обладает достоверной лечебной эффективностью при ОРВИ у детей старше 1 года жизни с любыми фоновыми заболеваниями, способствуя статистически значимому сокращению продолжительности симптомов ОРВИ (лихорадочного периода, интоксикации, катаральных явлений в носоглотке) и, соответственно, заболевания в целом. При включении Изопринозина в комплексную терапию ОРВИ у детей не требуется дополнительного использования иных средств иммунокоррекции. Показаны уменьшение продолжительности болезни и купирование симптомов заболевания через 48–72 ч после назначения препарата детям в возрасте от 1 мес. до 12 лет при ОРВИ (ринофарингит, острый ринофарингит), у пролеченных пациентов температура тела была невысокой и держалась не более 2 дней, общие симптомы исчезали за 1–2 дня.
У детей с нарушенным преморбидным фоном Изопринозин может назначаться не только с лечебной, но и с профилактической (оздоровительной) целью, что способствует статистически значимому снижению у них заболеваемости ОРВИ. Применение Изопринозина в комплексном лечении детей с хроническими респираторными заболеваниями после санации очагов хронической инфекции рото- и носоглотки у 50% детей приводит к хорошей эффективности профилактики ОРЗ, снижает частоту эпизодов ОРЗ в среднем в 3 раза, частоту обострений рецидивирующего бронхита — в 2,3 раза, хронического фарингита — в 2,5 раза, а также потребность в назначении антибиотиков, частоту клинических проявлений герпесвирусной инфекции по сравнению с контрольной группой. Применение Изопринозина для лечения ОРВИ у пациентов с ослабленным иммунитетом позволяет снизить потребность в назначении антибиотиков, не требует дополнительного назначения других лекарственных средств, сокращает сроки госпитализации.
Инозин пранобекс относится к малотоксичным веществам и в этом отношении имеет преимущества перед другими синтетическими противовирусными препаратами и иммуномодулирующими средствами с противовирусной активностью. Клинические исследования продемонстрировали его хорошую переносимость.
Изопринозин назначается детям с 3 лет (масса тела от 15 кг) в дозе 50 мг/кг/сут, разделенных на 3–4 приема. При тяжелых формах инфекционных заболеваний доза может быть увеличена индивидуально до 100 мг/кг/сут, разделенных на 4–6 приемов. Максимальная суточная доза для взрослых — 3–4 г/сут, для детей — 50 мг/кг/сут. Продолжительность лечения при острых заболеваниях у взрослых и детей составляет обычно от 5 до 14 дней. Лечение необходимо продолжать до момента исчезновения клинических симптомов и в течение еще 2 дней при отсутствии симптомов. При необходимости длительность лечения может быть увеличена индивидуально под контролем врача. При хронических рецидивирующих заболеваниях у взрослых и детей лечение необходимо продолжать несколькими курсами по 5–10 дней с перерывом в приеме в 8 дней.
Таким образом, прямое противовирусное и иммуномодулирующее действие инозина пранобекса в отношении основных вирусных инфекций у детей позволяет уменьшить симптомы инфекции, сократить продолжительность болезни, предотвратить осложнения. Применение Изопринозина в терапии ОРВИ и гриппа позволяет уменьшить потребность в назначении других лекарственных средств и снизить медикаментозную нагрузку на организм, в связи с чем препарат может применяться как для лечения, так и для профилактики гриппа и ОРВИ у детей.
Статья создана при поддержке ООО «Тева»
За дополнительной информацией обращаться:
OOO «Тева» Россия, 119049, Москва,
ул. Шаболовка, д.10, корп. 2
Тел.:+77 (495) 644-22-34, факс: +7 (495) 644-22-35, www.teva.ru
FIRE-ISOped-ART-030315-MEDIA-1279-020316
Острые респираторные вирусные инфекции (ОРВИ) у детей занимают ведущее место среди всех инфекционных заболеваний. ОРВИ являются одними из наиболее частых заболеваний, с которыми дети обращаются к врачу-педиатру и госпитализируются в инфекционный стационар. ОРВИ регистрируют в течение всего года, однако наибольшее число заболеваний отмечается в период с ранней осени и до поздней весны.
Распространенность ОРВИ связана с наличием чрезвычайного множества респираторных патогенов, формированием только типоспецифического постинфекционного иммунитета и легкостью передачи возбудителей. Полностью учесть истинную заболеваемость ОРВИ невозможно. Практически каждый человек несколько раз (от 4–8 до 15 раз и более) в году болеет ОРВИ. Особенно часто ОРВИ наблюдаются у детей раннего возраста. Дети первых месяцев жизни болеют редко, поскольку находятся в относительной изоляции, и многие из них сохраняют в течение некоторого времени (до 6 месяцев) пассивный иммунитет, полученный от матери трансплацентарно с иммуноглобулинами класса G. Однако дети первых месяцев жизни также могут болеть ОРВИ, особенно если они попадают в тесный (как правило, семейный) контакт с больными (чаще всего источником возбудителя инфекции служит мать ребенка). Вследствие болезни трансплацентарный иммунитет может оказаться ненапряженным или полностью отсутствовать (первичные — врожденные формы иммунодефицита) [7].
Наибольшая заболеваемость наблюдается среди детей от 2 до 5 лет жизни, что, как правило, связано с посещением ими детских учреждений, значительным увеличением числа контактов. Ребенок, посещающий детский сад, в течение 1 года может болеть ОРВИ до 10–15 раз, на 2-й год — 5–7 раз, в последующие годы — 3–5 раз в год. Снижение заболеваемости объясняется приобретением специфического иммунитета в результате перенесенных ОРВИ. Частые ОРВИ приводят к ослаблению защитных сил организма, способствуют формированию хронических очагов инфекции, вызывают аллергизацию организма, препятствуют проведению профилактических прививок, отягощают преморбидный фон, задерживают физическое и психомоторное развитие детей [7].
Острые респираторные вирусные заболевания представляют собой этиологически разнородную группу. Известно более 200 видов вирусов, вызывающих ОРВИ, что затрудняет проведение диагностики. Причиной клинических проявлений могут стать различные вирусы — гриппа, парагриппа, риновирусы, аденовирусы, респираторно-синцитиальный вирус (РСВ), метапневмовирус, реовирусы, коронавирусы, бокавирусы, а также грибы, микоплазмы и хламидии [1].
Дети младше 5 лет и особенно дети первого года жизни часто госпитализируются в связи с инфекцией РСВ, вирусом гриппа и парагриппа. Риновирусы А и С нередко приводят к тяжелому течению ОРВИ у детей младше 5 лет, особенно при развитии обструктивного бронхита, бронхиолита или наличии бронхиальной астмы. Возбудители ОРВИ передаются от человека к человеку воздушно-капельным путем, а также при прямом контакте. Важное значение контактного пути передачи отмечено для риновирусов и РСВ. Понятие «простуда», под которым в просторечье подразумевается нетяжелое заболевание верхних дыхательных путей, как правило, вызвано вирусной инфекцией (чаще риновирусами). Входными воротами для возбудителей ОРВИ является слизистая оболочка верхних дыхательных путей, где и локализуется воспаление при большинстве ОРВИ. Однако некоторые вирусы (РСВ, вирусы парагриппа, риновирусы, коронавирусы) поражают не только верхние, но и нижние дыхательные пути, вызывая бронхит, бронхиолит и пневмонию, приводя к тяжелому течению ОРВИ, особенно у детей младшего возраста [1].
Сформированный в процессе эволюции преимущественный тропизм к тому или иному участку респираторного тракта дает возможность выделить характерные признаки, что упрощает дифференциальную диагностику заболевания и позволяет своевременно назначать этиотропные средства. Так, например, при гриппе воспалительный процесс возникает преимущественно в эпителии трахеи и крупных бронхов, при респираторно-синцитиальной инфекции — в эпителии бронхиол, риновирусной инфекции — в эпителии полости носа и придаточных пазух носа и т. д. [7].
В большинстве случаев ОРВИ у детей протекает нетяжело, поэтому наблюдение за детьми осуществляется в амбулаторных условиях. Госпитализации подлежат дети с тяжелыми и осложненными формами заболевания, гипертермическим и судорожными симптомами, развитием токсикоза и геморрагических нарушений, а также дети из социально неблагополучных семей.
Основными направлениями терапии ОРВИ в острый период являются: этиотропная терапия с использованием противовирусных препаратов, противовоспалительная терапия, симптоматическое лечение, а также общетерапевтические меры (постельный режим, обильное питье, диета, богатая витаминами). Антибактериальная терапия назначается строго по показаниям.
В настоящее время количество специфических противовирусных средств, разрешенных к применению в педиатрии, ограничено, поэтому приветствуется появление каждого нового препарата, обладающего противовирусной активностью. Основное действие противовирусных препаратов состоит в создании препятствия к репродукции вирусов, снижении вирусной нагрузки на организм. Кроме того, противовирусная терапия облегчает течение болезни, снижает вероятность развития осложнений и уменьшает опасность инфицирования окружающих больного лиц. Существует и другая причина, по которой осложняется создание эффективных противовирусных средств, а именно формирование резистентности к ним вирусов. Примером является появление штаммов вируса, резистентных к препаратам адамантанового ряда [7].
Все противовирусные препараты распределяют на три группы:
- препараты, непосредственно влияющие на репликацию вирусов на различных этапах их жизненного цикла: производные адамантана, ингибиторы нейраминидазы (осельтамивир, занамивир), ингибиторы РНК-полимераз (рибавирин);
- препараты интерферонового ряда, обладающие противовирусным и иммуномодулирующим действием;
- препараты-индукторы продукции интерферонов (ИФ) — высоко- и низкомолекулярные соединения природного и синтетического происхождения, стимулирующие выработку эндогенных ИФ [6].
В терапии кашля при ОРВИ используют противокашлевые, отхаркивающие и муколитические препараты. Наркотические противокашлевые препараты в детской практике не используются, поскольку вызывают угнетение дыхательного центра и развитие привыкания. Среди ненаркотических средств используют бутамирата цитрат. В педиатрии потребность в использовании противокашлевых средств возникает редко в связи с тем, что они вызывают мукостаз, что способствует развитию осложнений. Отхаркивающие средства преимущественно на основе лекарственных растений (термопсиса экстракт, Ликорин, алтея лекарственного экстракт) используют у детей при кашле со скудной, плохо отходящей мокротой. Муколитические препараты (ацетилцистеин, карбоцистеин, амброксол, бромгексин) эффективно разжижают мокроту, не увеличивая существенно ее количество, повышают секрецию ее жидкой части, стимулируют работу реснитчатого эпителия [6, 7].
Бронхолитические препараты применяются при сужении просвета бронхов у больных с обструктивным синдромом при ОРВИ, при остром обструктивном бронхите или при обострении бронхиальной астмы на фоне ОРВИ. С этой целью используются β2-агонисты короткого действия (сальбутамол, фенотерол), антихолинергические препараты (Атровент), комбинированные средства (Беродуал). Ингаляционная форма введения препаратов является предпочтительной [6].
В последнее время появилось новое поколение препаратов от кашля, ингибирующих медиаторы воспаления, к числу которых относится фенспирид. Доказано, что фенспирид уменьшает проявления бронхоспазма, тормозит продукцию медиаторов воспаления [4].
В феврале 2019 года Росздравнадзор запретил продажу в России препаратов, содержащих фенспирид, по причине возможной кардиотоксичности.
Местная терапия ОРВИ при рините включает введение интраназально 0,9% раствора хлорида натрия, сосудосуживающих капель (оксиметазолин, ксилометазолин, а при аллергических ринитах — интраназальные спреи с топическим глюкокортикоидом [7].
Лечение воспалительных заболеваний глотки (фарингит, тонзиллофарингит) включает противовоспалительные средства, местные антисептики, иммуномодулирующие препараты.
Симптоматическая терапия при ОРВИ направлена на уменьшение выраженности тех или иных клинических проявлений болезни, которые нарушают самочувствие ребенка (лихорадка, кашель, боль в горле, затруднение носового дыхания и др.). Лихорадка — защитная реакция, направленная против возбудителя инфекции. Под влиянием лихорадки усиливается синтез интерферонов, прежде всего ИФН-γ, ФНО-α, повышается бактерицидность полинуклеаров и реакция лимфоцитов на митоген. «Лихорадочные» цитокины усиливают синтез белков острой фазы воспаления, стимулируют лейкоцитоз. Лихорадка снижает способность к размножению многих микроорганизмов, существует отчетливая обратная зависимость между степенью повышения температуры тела и длительностью экскреции микроорганизмов [3].
Повышение температуры стимулирует иммунный ответ Th1-типа, необходимый для активации клеточного ответа (макрофаги и цитотоксические лимфоциты), элиминирующего бактерии и инфицированные вирусом клетки. Последнее особенно важно для грудных детей, поскольку лихорадка, сопровождающая инфекции, играет важную роль в переключении иммунного ответа с Th2-типа, преобладающего при рождении, на более совершенный ответ Th1-типа [3].
Отрицательные эффекты лихорадки сказываются при температуре тела ближе к 41 °C: резко повышаются метаболизм, потребление кислорода (О2) и выделение углекислого газа (CО2), усиливаются потери жидкости, возникает дополнительная нагрузка на сердце и легкие. Изначально здоровый ребенок переносит эти изменения легко, хотя и испытывает дискомфорт, но у детей с патологией лихорадка может значительно ухудшать состояние. В частности, у детей с поражением центральной нервной системы (ЦНС) лихорадка способствует развитию отека головного мозга, судорог. При продолжительной лихорадке происходит истощение жировых запасов и мышц. Хотя эти сдвиги достаточно серьезны, по окончании лихорадки они быстро корригируются [3].
Повышение температуры тела у детей — одна из основных причин бесконтрольного применения различных лекарственных средств в педиатрической практике. Для дифференцированного подхода к терапевтической тактике лихорадки у детей целесообразно, в зависимости от клинико-анамнестических особенностей, выделять две группы наблюдения — исходно здоровых и «группу риска по развитию осложнений» [3].
В группу риска по развитию осложнений при лихорадочных реакциях должны быть включены дети:
- в возрасте до двух месяцев жизни при наличии температуры выше 38 °C;
- c фебрильными судорогами в анамнезе;
- c заболеваниями ЦНС;
- с хронической патологией органов кровообращения;
- с наследственными метаболическими заболеваниями [1].
В случаях, когда теплопродукция соответствует теплоотдаче, у ребенка возникает благоприятная, так называемая «розовая лихорадка». Она получила свое название из-за окраски кожного покрова больного. Кожа в этом случае умеренно гиперемирована, теплая, влажная на ощупь. Поведение ребенка на фоне данного типа лихорадки практически не меняется. В таких случаях следует воздержаться от приема жаропонижающих средств, если температура не достигает 39 °C. Показано обильное питье, могут быть использованы физические методы охлаждения. Для усиления теплоотдачи ребенка необходимо раздеть, обтереть водой комнатной температуры. Нет смысла обтирать ребенка охлажденной водкой, спиртом или ледяной водой, так как резкое снижение температуры тела может привести к спазму сосудов и уменьшению теплоотдачи. Согласно рекомендациям специалистов ВОЗ жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела не ниже 39,0–39,5 °C [3, 5].
Если на фоне гипертермии больной ощущает холод, озноб, кожный покров бледный с цианотичным оттенком ногтевых лож и губ, конечности холодные, а повышение температуры тела прогрессирует, то это «бледная» лихорадка. При этом отмечают тахикардию, одышку, возможны судороги [5].
Дети из «группы риска по развитию осложнений на фоне лихорадки» требуют назначения жаропонижающих лекарственных средств даже при субфебрильной температуре.
Жаропонижающие лекарственные средства (анальгетики-антипиретики) являются одними из наиболее часто используемых препаратов в медицинской практике. Они используются для уменьшения степени лихорадки, что является защитной реакцией организма. Выделяют две группы препаратов:
- нестероидные противовоспалительные средства — ацетилсалициловая кислота, метамизол натрия (Анальгин), ибупрофен;
- парацетамол (ацетаминофен) [5].
Препаратами выбора при лихорадке у детей являются парацетамол и ибупрофен. Механизм действия всех жаропонижающих средств заключается в подавлении активности циклооксигеназы (ЦОГ) — ключевого фермента синтеза простагландинов в гипоталамусе. Этот фермент существует в организме в виде двух его изоформ — ЦОГ-1, обладающего цитопротективным действием на слизистую оболочку желудочно-кишечного тракта, и ЦОГ-2, контролирующего избыточное образование простагландинов провоспалительной активности. Противовоспалительный эффект нестероидных противовоспалительных средств связан с периферическим действием этих препаратов в очаге воспаления и подавлением синтеза простагландинов местно. Парацетамол, в отличие от этих препаратов, действует только центрально на уровне гипоталамуса [3].
Ацетилсалициловая кислота (Аспирин) известна как эффективный анальгетик и антипиретик, однако ее использование у детей в возрасте до 15 лет противопоказано в связи с опасностью такого грозного осложнения, как синдром Рея. Он характеризуется неукротимой рвотой с развитием токсической энцефалопатии и жировой дегенерацией внутренних органов, преимущественно печени и головного мозга. Помимо синдрома Рея, для ацетилсалициловой кислоты характерны и другие побочные эффекты, связанные с блокадой синтеза протективных простагландинов Е. К ним относят желудочно-кишечные кровотечения, аспириновую астму и гипогликемию. Применение Аспирина у новорожденных может приводить к билирубиновой энцефалопатии [3].
Доза парацетамола у детей в возрасте от 3 месяцев до 15 лет составляет 10–15 мг/кг каждые 6 ч. За счет центрального механизма действия парацетамол, в отличие от нестероидных противовоспалительных средств, не раздражает слизистую оболочку желудка, поэтому его можно назначать детям с бронхиальной обструкцией. К противопоказаниям к применению парацетамола относят:
- возраст до 1 мес;
- выраженные нарушения функции печени и почек;
- дефицит глюкозо-6-фосфат-дегидрогеназы;
- заболевания крови.
Ибупрофен применяют в дозе от 5 до 20 мг/кг в сутки. Ибупрофен, в отличие от парацетамола, обладает не только центральным, но и периферическим действием, с чем связан его противовоспалительный эффект. В связи с этим ибупрофен используют при инфекционных заболеваниях, которые сопровождаются воспалением, гипертермией и болью. К возможным побочным эффектам относят тошноту, анорексию, гастроинтестинальные расстройства, нарушения функции печени, аллергические реакции, анемию и тромбоцитопению, головокружение, нарушение сна [3].
В педиатрической практике в течение долгого времени с успехом используется комплексный препарат Вибуркол, который эффективно применяется как базовое терапевтическое средство для лечения беспокойства с лихорадочным состоянием или без и симптоматического контроля распространенных инфекций у детей и младенцев. Вибуркол/Вибуркол Н (суппозитории и капли) — это многокомпонентные биорегуляционные препараты, содержащие оптимально сбалансированную комбинацию натуральных активных ингредиентов в низких дозировках. В России препарат представлен в одной лекарственной форме — это суппозитории [10].
Рекомендуемый режим применения суппозиториев: при ОРВИ и болезненных симптомах прорезывания молочных зубов детям до 6 месяцев по 1 суппозиторию 2 раза в сутки; детям от 6 месяцев при температуре тела свыше 37,5 °С по 1 суппозиторию 4 раза в сутки; при температуре тела свыше 38 °С по 1 суппозиторию до 6 раз в сутки. При нормализации температуры тела по 1 суппозиторию 1–2 раза в сутки еще 3–4 дня.
Вибуркол имеет много преимуществ для младенцев и детей с беспокойством на фоне лихорадки или без и симптомами, связанными с распространенными инфекциями:
- доказанная надежная клиническая эффективность в состоянии общего беспокойства у младенцев и детей и для симптоматического лечения распространенных инфекций;
- может применяться при состояниях с лихорадкой или без;
- эффективен при всех типах проблем, связанных с прорезыванием зубов;
- эффективен при ночных кошмарах/страхах;
- безопасное и быстрое облегчение симптомов;
- нет известных побочных эффектов, нет известных противопоказаний или взаимодействия с другими лекарствами;
- индивидуальная дозировка в зависимости от потребности;
- поддерживает естественную биорегулирующую систему организма;
- продается без рецепта;
- так же эффективен, как парацетамол (ацетаминофен), для контроля симптомов острых фебрильных инфекций у детей;
- можно прекратить прием в любое время без «эффекта отмены»;
- может применяться сразу после рождения;
- можно применять параллельно с другими препаратами;
- безопасный и в целом хорошо переносимый;
- растительные ингредиенты;
- безопасная мягкодействующая альтернатива лечению обычными препаратами [8–10].
В настоящее время накоплена доказательная база эффективности Вибуркола в клинических исследованиях у детей. Так, например, было проведено многоцентровое проспективное когортное исследование у детей с целью исследования эффективности и переносимости Вибуркола Н с парацетамолом при симптоматическом лечении острых лихорадочных состояний у детей в возрасте до 12 лет. Эффективность оценивалась на основании измерения температуры тела (ректально), оценки состояния тяжести ребенка врачом и родителями и данных объективного осмотра педиатром. В исследовании участвовало всего 767 пациентов, которые получали Вибуркол Н (n = 361) или парацетамол (n = 406) в качестве монотерапии. В ходе исследования в обеих группах лечения наблюдались эквивалентные и клинически значимые улучшения температуры тела, общего самочувствия, тяжести острых лихорадочных инфекций и тяжести клинических симптомов. Через 3 дня температура была значительно снижена у 87% пациентов, получавших Вибуркол Н, а через 4–7 дней эта цифра выросла до 96%. В обеих группах лечения температура тела была снижена до нормального уровня (37 °C в группе Вибуркола Н и 36,9 °C в группе парацетамола) к концу периода наблюдения. Значительные улучшения (равные для обоих препаратов) были достигнуты по всем отдельным клиническим симптомам. Не было статистической разницы между двумя группами лечения в плане наступления эффективности [9].
Таким образом, было доказано, что Вибуркол Н эффективно снижает тяжесть основных симптомов при лихорадке, терапевтический потенциал Вибуркола Н сравним с терапевтическим потенциалом парацетамола и препарат обладает высоким профилем безопасности.
В другом нерандомизированном многоцентровом проспективном когортном исследовании, проводимом в 38 центрах в Бельгии у пациентов в возрасте младше 11 лет с лихорадкой при ОРВИ, пациенты получали либо капли Вибуркол, либо парацетамол. Пациенты проходили осмотр на первом визите и последнем визите. Эффективность лечения оценивалась врачами на основании следующих показателей: лихорадка, судороги, беспокойство, нарушения сна, проблемы с едой и питьем. Всего было оценено 198 пациентов (Вибуркол — n = 107, ацетаминофен — n = 91); группы были хорошо подобраны в начале исследования. Наиболее распространенными показаниями были: ринит (25%), бронхит (22%), отит среднего уха (18%) и/или ангина (14%). Дополнительные препараты назначались 52,3% пациентов в группе Вибуркола и 65,9% в группе парацетамола. В период лечения в обеих группах было отмечено значительное улучшение по всем измеряемым переменным. Вибуркол выполнил критерий не меньшей эффективности по всем изученным переменным. Снижение температуры тела, сопровождаемое снижением показателя лихорадки, наблюдалось в обеих группах: –1,7 ± 0,7 °C у Вибуркола, –1,9 ± 0,9 °C у парацетамола.
Вибуркол показал одинаковую эффективность по сравнению с парацетамолом в исследовании. В отдельных случаях Вибуркол имел преимущества по таким критериям, как проблемы с едой и питьем, общая оценка состояния и общая тяжесть инфекции [8].
В ходе исследований Вибуркол зарекомендовал себя как безопасный препарат, но следует учитывать, что у пациентов с гиперчувствительностью к ромашке (Chamomilla) или семейству сложноцветных (Asteraceae или Compositae) суппозитории могут вызвать аллергические реакции [10].
Продолжительность в приеме антипиретиков не должна превышать 1–2 суток, в остальных случаях прием жаропонижающих может указывать на наличие бактериальной инфекции, что требует повторного обследования ребенка.
Антибиотики в большинстве случаев при ОРВИ не показаны. Необоснованное назначение антибиотиков способствует нарастанию устойчивости патогенных бактерий, вызывающих заболевания дыхательных путей. Показанием к назначению антибиотиков являются бактериальные осложнения ОРВИ — острый средний отит, гнойный синусит, бронхит при наличии гнойной мокроты, пневмония, эпиглоттит, а также при сохранении лихорадки выше 38 °C в течение 3 суток и более, при лейкоцитозе более 15 × 109/л. Стартовыми антимикробными препаратами системного действия в этих случаях могут быть защищенные аминопенициллины (Амоксиклав, Аугментин) или макролидные препараты [1].
Таким образом, в жаропонижающей терапии ОРВИ на современном этапе используют препараты парацетамола и ибупрофена в детской практике. Биорегуляционный препарат Вибуркол, выпускающийся в виде суппозиториев, имеет доказанную эффективность при лихорадке у детей, сопоставимую с парацетамолом, а также обладает высоким профилем безопасности.
Литература
- Геппе Н. А., Малахов А. Б. Комплексный подход к лечению и профилактике острых респираторных вирусных инфекций у детей. Практическое руководство для врачей / Под. ред. проф. Н. А. Геппе, проф. А. Б. Малахова. М., 2012. 47 с.
- Илунина Л. М., Кокорева С. П., Макарова А. В. Лихорадочные состояния у детей: методические рекомендации. Воронеж: ВГМА, 2008. 32 с.
- Лихорадящий ребенок. Протоколы диагностики и лечения. Клинические рекомендации для педиатров / Под общ. ред. Баранова А. А, Таточенко В. К., Бакрадзе М. Д. 2-е изд., исправл. и дополн. М.: ПедиатрЪ, 2015. 321 с.
- Мачарадзе Д. Ш., Янаева Х. А., Пешкин В. И. ОРВИ. Особенности лечения // Лечащий Врач. 2018. № 11. С. 38–41.
- Педиатрия. Национальное руководство. Краткое издание / Под ред. Баранова А. А. М.: ГЭОТАР-Медиа, 2015. 768 с.
- Смирнова Г. И. Часто болеющие дети — профилактика и реабилитация. М.: Первый МГМУ им. И. М. Сеченова, 2012. 126 с.
- Шамшева О. В. Грипп и ОРВИ у детей. М.: ГЭОТАР-Медиа, 2017. 112 с.
- Derasse M. et al. The effects of a complex homeopathic medicine compared with acetaminophen in the symptomatic treatment of acute febrile infections in children: an observational study // Explore. 2005; 1 (1): 33–39.
- Müller-Krampe B., Gottwald R., Weiser M. Symptomatic Treatment of Acute Feverish Infections with a Modern Homeopathic Medication // International Journal for Biomedical Research and Therapy. 2002; 31 (2): 79–85.
- Biologische Heilmittel Heel GmbH. Монография продукта Вибуркол. 2011. 44 с.
Л. В. Никитина
ГБУЗ ДГКБ № 9 им. Г. Н. Сперанского ДЗМ филиал № 1, Москва
Контактная информация: lilandikn@mail.ru
Лечение ОРВИ у детей Л. В. Никитина
Для цитирования: Лечащий врач № 6/2018; Номера страниц в выпуске: 44-48
Теги: дети, этиотропная терапия, симптоматическая терапия, биорегуляционный препарат
