Опыт применения препарата Галавит и гинекологических больных с гнойными воспалительными заболеваниями органов малого таза.
Статьи
Опубликовано в журнале:
“Вестник Российской ассоциации акушеров-гинекологов” »» 2004, том 4, N 6
БУЯНОВА С.Н., ЩУКИНА Н.А, ПЕСКОВА Е.О., НИКОГОСЯН С.Д.
МОСКОВСКИЙ ОБЛАСТНОЙ НИИ АКУШЕРСТВА И ГИНЕКОЛОГИИ
Несмотря на все достижения клинической фармакологии и оперативной гинекологии, лечение гнойных воспалительных заболеваний органов малого таза остается одной из актуальных проблем современной медицины.
Хронические (осложненные) формы гнойных воспалительных заболеваний приводят к потере специфических женских функций и инвалидизации пациенток, ведущим методом их лечения остается хирургический.
Еще в 1928г. И.В.Давыдовский подчеркивал, что “проблемы воспаления и иммунитета очень тесно соприкасаются между собой”. Течение воспалительного и особенно гнойного процесса во многом определяется состоянием иммунной системы (3, 4, 5). Иммунные реакции — важнейшее звено патогенеза гнойного воспаления, во многом определяющее индивидуальные особенности течения и исход заболевания (4).
К сожалению, на практике у большинства пациенток с воспалительными заболеваниями органов малого таза в комплексе лечебных мероприятий иммунокоррекция не проводится вообще.
И хотя в последнее время иммунокорригирующие средства находят применение в клинической практике, однако следует признать, что внимание, уделяемое иммунной реабилитации данных пациенток, явно недостаточно.
Галавит — (5 амино- 1,2,3,4 — тетрагидрофталазин -1,4 — диона натриевая соль) — иммуномодулирующее и противовоспалительное средство. Галавит действует на моноцитарно — макрофагальное звено иммунитета. Его основные свойства обусловлены способностью воздействовать на функциональную и метаболическую активность макрофагов (1,2,3).
Препарат обратимо (на 6-8 часов) ингибирует избыточный синтез фактора некроза опухолей, интерлейкина -1,6 и др. цитокинов, стимулирует бактерицидную активность нейтрофилов крови, усиливает фагоцитоз, обладает антиоксидантным действием (1).
Препарат “Галавит” с успехом применяется в хирургии для лечения гнойно-септических осложнений, а также кардиологической, онкологической, неврологической практике (1,2,6). Доказана эффективность его применения как при острых инфекционных заболеваниях (кишечные инфекции, заболевания мочеполовой системы, гепатиты, рожистое воспаление, менингиты, пневмонии), так и при хронических инфекционных заболеваниях (фурункулез, герпес, послеоперационные осложнения), а также для коррекции иммунного статуса на фоне лучевой и химиотерапии у онкологических больных (1,2,3,6).
Однако в гинекологической практике его применение до настоящего времени было ограничено комплексным лечением миомы матки и папиломовирусной инфекции шейки матки, имеются лишь единичные сообщения об его использовании у больных с воспалительными заболеваниями придатков матки (2,3).
Данный препарат применен нами в комплексе лечения у 52 пациенток с гнойным воспалением органов малого таза (20 больных с острым и 32 пациенток с хроническим гнойным воспалением органов малого таза).
Для того чтобы оценить эффективность препарата “Галавит”, в исследование введены 2 группы пациенток с аналогичной гнойной патологией (первая и вторая контрольные группы: 16 больных с острым и 19 — с хроническим гнойным воспалением органов малого таза), у которых данный вид терапии не применялся. Обе группы были сопоставимы с основными группами по возрасту, характеру генитальной и экстрагенитальной патологии.
Больных тщательно обследовали с использованием стандартных клинических, лабораторных, функциональных и морфологических методов.
Результаты комплексного лечения больных с острыми гнойными сальпингоофоритами.
Средний возраст больных с острыми воспалительными заболеваниями внутренних половых органов (медиана) составил 23 года (квартили — 19 и 29 лет). Продолжительность заболевания в среднем составила 2 дня. У всех больных основным клиническим диагнозом был острый гнойный сальпингоофорит.
Больные поступили в клинику с жалобами на боли внизу живота, повышение температуры тела, изменение общего состояния (появление слабости, недомогания, дизурических расстройств), наличие гнойных выделений из половых путей, однако при наличии острого гнойного воспаления “классическую” клиническую симптоматику имели лишь 14 (38,9%) больных, стертую — 22(61,1%). Астенический синдром, выражающийся в наличии слабости, вялости и адинамии, у больных с острым гнойным воспалением наблюдался сравнительно редко (13,9%), однако психосоматические и интоксикационные нарушения, такие как нарушение сна, снижение аппетита, подавленное настроение, в тех или иных сочетаниях наблюдались практически у всех пациенток.
Все больные с острыми воспалительными заболеваниями органов малого таза получали стандартное лечение: антибактериальную, противовоспалительную, инфузионную (дезинтоксикационную), десенсибилизирующую и симптоматическую терапию. На фоне проводимого лечения всем больным произведена лапароскопия. В начале операции аспирировали гнойный экссудат, затем проводили адгезиолизис. Адгезиолизис сопровождали многократным промыванием полости малого таза теплым физиологическим раствором с добавлением антисептиков (диоксидина). Операцию заканчивали трансвагинальным (через кольпотомное отверстие) дренированием малого таза с последующим активным аспирационным дренированием.
У пациенток основной группы (20 наблюдений), наряду с общепринятой в клинике терапией, с 1 суток применялся препарат “Галавит” по следующей схеме: в 1 день по 0,2 в/м, затем 3 дня ежедневно по 0,1 в/м, с 5 суток через день 5 инъекций (всего на курс 10 инъекций препарата).
Динамика клинических проявлений у больных с острыми гнойными сальпингоофоритами представлена в таблице 1.
Динамика клинических проявлений у больных с острыми гнойными сальпингоофоритами на фоне лечения Галавитом традиционной терапии.
|
Клинический симптом |
До лечения (n=36) |
Основная группа (Галавит) (n =20) |
Контрольная группа (n =16) |
|||
|
абс |
% |
абс |
% |
абс |
% |
|
|
Гипертермия (выше 37,5) |
14 |
38,9 |
0 |
0 |
1 |
6,25 |
|
Болевой симптом* |
34 |
94,4 |
1 |
5 |
1 |
6,25 |
|
Дизурические расстройства |
7 |
19,4 |
0 |
0 |
0 |
0 |
|
Нарушение сна |
13 |
36,1 |
1 |
5 |
3 |
18,75 |
|
Снижение аппетита |
31 |
86,1 |
1 |
5 |
2 |
12,5 |
|
Астенический синдром |
5 |
13,9 |
1 |
5 |
2 |
12,5 |
|
Сниженное настроение |
16 |
44,4 |
2 |
10 |
5 |
31,3 |
* остаточный болевой синдром
Как видно из таблицы 1, в группе больных с острым гнойным воспалением органов малого таза, получавших терапию Галавитом, отмечено более легкое течение заболевания по сравнению с пациентками, прошедшими курс только традиционной противовоспалительной терапии. Явления интоксикации и болевой синдром купировались у этих больных лучше, чем у больных в контрольной группы. Субъективно все пациентки, получавшие Галавит, отмечали улучшение состояния, выражавшееся в уменьшении слабости и особенно появлении положительного настроения.
Динамика лабораторных показателей у больных с острыми гнойными воспалительными заболеваниями придатков матки на фоне лечения Галавитом и традиционного лечения представлена в таблице 2 .
Таблица 2.
Среднее содержание (медиана) и отклонения (квартили) основных форменных элементов крови у больных с острыми гнойными воспалительными заболеваниями на фоне лечения Галавитом и традиционной терапии.
|
Лабораторные показатели |
До лечения (n=36) |
Основная группа (Галавит) (n =20) |
Контрольная группа (n=16) |
|
Гемоглобин |
127(117- 141) |
112(104-115) |
114(108-125) |
|
Лейкоциты |
6,7(5,2-7,5) |
6,2(4,9-7,0) |
6,4(5,0-7,2) |
|
Палочкоядерные |
3(2-4) |
1(0-2) |
1(0-2) |
|
Сегментоядерные |
64 (59-66) |
65(59-69) |
67(60- 73) |
|
Эозинофилы |
0() |
1(0-2) |
1(0-2) |
|
Лимфоциты |
26(23-31) |
30(25-33) |
26(24-30) |
|
Моноциты |
7(6-9) |
Г» 3(2-5) |
6(4-9) |
|
СОЭ |
18(11-32) |
9(7-16) |
11() |
|
ЛИИ |
1,3(0,6-3) |
1,0(0,7-1,5) |
1,1 (0,7-1,8) |
Как видно из таблицы 2, несмотря на наличие острого гнойного воспаления органов малого таза, среднее количество лейкоцитов (медиана) составило 6,7 тысяч, т.е. находилось в пределах нормальных значений (лейкоцитоз при поступлении наблюдался только у трети больных — 33,3%). Среднее количество палочкоядерных нейтрофилов (медиана) также находилось в пределах нормальных значений и составило 3. Полученные данные позволяют заключить, что лейкоцитоз и сдвиг нейтрофильной формулы “влево” в настоящее время не являются типичными показателями “остроты” и тяжести воспаления. Поэтому говорить о “нормализации” лабораторных показателей в группе больных с острым гнойным воспалением органов малого таза можно было лишь в отношении пациенток, имевших лейкоцитоз изначально (12 случаев). У больных, получавших Галавит, нормализация показателей лейкоцитоза наступала к 3 — м, началу 4-х суток, при этом отмечалась тенденция к постоянному снижению этого показателя. У больных группы сравнения также имелась тенденция к снижению уровня лейкоцитов, но достижение нормальных значений наступало к 5-м суткам послеоперационного периода. Аналогичная картина наблюдалась и в динамике снижения процентного соотношения палочкоядерных клеток.
Для более достоверной оценки степени интоксикации мы использовали лейкоцитарный индекс интоксикации (ЛИИ). ЛИИ рассчитывали из показателей клинического анализа крови по стандартной формуле:
ЛИИ=(S+2P+4M)/(C+L)(E+l),
где обозначено количество: S-сегментоядерных, Р-палочкоядерных, М-миелоцитов, С-моноцитов, L-лимфоцитов, Е-эозинофилов.
Значения ЛИИ у больных с острым гнойным воспалением органов малого таза были следующими: умеренное повышение ЛИИ (от 1 до 4) наблюдалось у 15(41,7%) пациенток, резкое повышение ЛИИ (более 4) — у 4(11,1%), у остальных 17(42,9%) больных данный показатель находился в пределах нормы. Среднее значение (медиана) ЛИИ у пациенток с острым гнойным воспалением органов малого таза составило 1,3 (квартили 0,6 и 3).
В процессе лечения динамика ЛИИ была положительной у больных основной и контрольной групп и составила соответственно 1,3 -0,9 и 1,3-1,1, т.е. была более выражена в основной группе.
У больных основной группы, получавших Галавит, клиническое улучшение состояния на фоне проводимой терапии наступило в среднем с 2-3 суток, контрольной — с 4 суток, разрешение воспаления отмечалось к 10-12 дню лечения соответственно.
Осложнений острого гнойного процесса не наблюдалось в обеих группах, все пациентки были выписаны из стационара.
Средний возраст (медиана) пациенток с хроническими гнойными воспалительными заболеваниями органов малого таза составил 39 лет (квартили — 32 и 42 года), средняя продолжительность заболевания — 45 дней. Более чем в половине случаев (59,4%) осложненные формы гнойного воспаления развились на фоне длительного ношения ВМК, в 15,6% — после родов, в 12,5% — после различных операций, в 12,5% случаев — на фоне обострения длительно существующего хронического процесса.
У данных пациенток основной гинекологической патологией было наличие хронических тазовых абсцессов (гнойных тубоовариальных образований), осложненных параметритом и формированием генитальных гнойных свищей. У акушерских больных (5 случаев) имелось септическое течение процесса в результате панметрита, частичной или полной несостоятельности швов на матке.
Ведущими клиническими симптомами для больных данной группы, имевших длительную гнойную интоксикацию, были хронический болевой симптом (92,2% наблюдений), умеренно (56,9%) и резко (37,2%.) выраженный астенический синдром. Температура тела была повышена только у 13 (25,4%) больных, поступивших в стадии обострения хронического гнойного воспаления. Нарушения мочеиспускания (5,9%) и дефекации (29,4%), свидетельствовали у данных больных о распространении гнойно-инфильтративного процесса на смежные тазовые органы (прилежащие отделы кишечника и мочевой пузырь.
Бесспорно, что нарушения иммунного гомеостаза у больных с хроническими гнойными заболеваниями не являлись первичными. Поэтому иммунокоррекция в этих случаях являлась только элементом комплексного лечебного подхода, включавшего адекватную предоперационную подготовку, обязательное оперативное лечение, направленное на радикальное удаление гнойного очага и проведение интенсивной терапии в послеоперационном периоде.
Всем пациенткам второй группы после соответствующей предоперационной подготовки выполнена лапаротомия. Произведено 11(21,6%) органосберегающих и 40(78,4%) радикальных операций.
Препарат Галавит применялся нами в послеоперационном периоде для лечения 32 больных с хроническим гнойным воспалением органов малого таза по следующей схеме: в 1 сутки 0,2г в/м 2 раза, затем 3 дня ежедневно по 0,1 г в/м, далее через день 5 инъекций (всего 10 инъекций); затем два раза в неделю по 0,1 г в/м еще 10 инъекций (вариант: свечи Галавит по 0,1 г по 1 свече ректально два раза в неделю — 10 свечей). Всего на курс лечения у пациенток данной группы использовали 20 флаконов препарата Галавит по 0,1 г или 10 флаконов препарата Галавит по 0,1 г и 10 свечей по 0,1г. Динамика клинических проявлений у пациенток с хроническими (осложненными) формами гнойного воспаления на фоне традиционной терапии и лечения Галавитом представлена в таблице 3.
Таблица 3.
Динамика основных клинических симптомов у пациенток с осложненными формами гнойного воспаления на фоне лечения Галавитом и традиционной терапии (8 -10 сутки послеоперационного периода).
|
Клинический симптом |
До лечения |
Основная группа (Галавит) |
Контрольная группа |
|||
|
абс |
% |
абс |
% |
абс |
% |
|
|
Боли |
47 |
92,2 |
3 |
9,4 |
2 |
10,5 |
|
Повышение температуры (от 37,5 и выше) Нарушение мочеиспускания |
13 3 |
25,4 5,9 |
0 0 |
0 0 |
0 0 |
0 0 |
|
Нарушение стула |
15 |
29,4 |
4 |
12,5 |
4 |
21,1 |
|
Умеренный астенический синдром |
29 |
56,9 |
2 |
6,25 |
3 |
15,8 |
|
Тяжелый астенический синдром (вялость, апатия) |
19 |
37,2 |
2 |
6,25 |
2 |
10,5 |
При обследовании большинство больных с хроническим гнойным воспалением и наличием гнойных генитальных и экстрагенитальных очагов имели “спокойные” показатели белой крови: среднее количество лейкоцитов (медиана) составило 6 тысяч (квартили 4,3 и 7,9 тысяч), лейкоцитоз наблюдался в 15(29,4%) случаях. Истощение белого ростка крови проявлялось не только в отсутствии лейкоцитоза (а в особенно тяжелых случаях — наличии лейкопении), но и в нарушении функциональной возможности продуцировать незрелые, юные формы нейтрофилов: среднее количество палочкоядерных нейтрофилов по нашим наблюдениям составило 3 . Показателем, сохранившим свою информативность, явилась скорость оседания эритроцитов: она была повышена у 68,5% больных, при этом средние ее значения (медиана) составили 27 мм/ час (квартили 10 и 35 мм/ час). ЛИИ от 1 до 4, свидетельствовавший об умеренной интоксикации, имелся у 57,9% больных с осложненными формами гнойного воспаления и ЛИИ > 4 , свидетельствовавший о тяжелой интоксикации, — у 12,5%. Среднее значение ЛИИ (медиана) у данных пациенток составило 1,3 (квартили 0,6 и 3).
Динамика лабораторных показателей у больных с хроническими гнойными воспалительными заболеваниями придатков матки на фоне лечения Галавитом и традиционного лечения представлена в таблице 4.
Таблица 4
Среднее содержание (медиана) и отклонения (квартили) основных форменных элементов крови у больных с хроническими гнойными воспалительными заболеваниями придатков матки у пациенток на фоне лечения Галавитом и традиционного лечения (8-10 сутки послеоперационного периода).
|
Лабораторные показатели |
До лечения (n=51) |
Основная группа (Галавит) (n =32) |
Контрольная группа (n =19) |
|
Гемоглобин |
113(95-124) |
96(93- 107) |
94(86-97) |
|
Лейкоциты |
6(4,3- 7,9) |
4,4(3,9-5,7) |
4,9(4,3 -5,5) |
|
Палочкоядерные |
3(1-4) |
2(1-3) |
2(1-3) |
|
Сегментоядерные |
62(52-70) |
64(55-69) |
67(61-70) |
|
Эозинофилы |
0 |
1(0-2) |
1(0-2) |
|
Базофилы |
0 |
1(0-2) |
1(0-2) |
|
Лимфоциты |
24(20-38) |
30(25-34) |
26(21-29) |
|
Моноциты |
6(4-7) |
2(1-3) |
3(2-4) |
|
СОЭ |
27(10-35) |
16(13-21) |
24(17-27) |
|
ЛИИ |
1,3(0,6-3) |
1,1(0,8-1,9) |
1,2(0,8-1,7) |
Как видно из таблицы 3, у пациенток основной клинической группы, получавших Галавит, положительная динамика (снижение СОЭ, увеличение количества лимфоцитов) была выражена более четко.
Положительная динамика ЛИИ в процессе лечения отмечена нами у пациенток обеих групп: у больных основной группы, которым в ходе комплексного лечения была применена терапия Галавитом, ЛИИ практически нормализовался (с 1,3 до 1,1), в то время как у больных группы сравнения он только снизился (с 1,3 до 1,2).
Уровень молекул средней массы определяли по модифицированной методике Габриелян Н.Н. (1983).Средние значения концентрации молекул средней массы у пациенток с хроническими гнойными воспалительными заболеваниями органов малого таза значительно превышали физиологические и составили в среднем (медиана) 0,38 единиц, что свидетельствовало о наличии выраженной эндогенной интоксикации.
После лечения средние значения концентрации молекул средней массы у больных основной и контрольной групп снизились в — основном, за счет механического выведения токсинов при проведении инфузионной терапии и прекращения действия микробного фактора (удаление гнойного очага). При этом у пациенток основной группы, получавших Галавит, динамика была более выраженной (наблюдалось снижение содержания молекул средней массы с 0,38 до 0,22 ед.), у пациенток контрольной группы — с 0,38 до 0,25 ед). Полученные нами данные позволяют предположить, что препарат уменьшает степень эндогенной интоксикации.
Средняя продолжительность послеоперационного койко — дня составила 12 суток. Летальных исходов и послеоперационных осложнений не было ни у одной больной как основной, так и контрольной групп .
Таким образом, оценивая результаты лечения пациенток с острыми и хроническими гнойными заболеваниями органов малого таза, можно отметить, что препарат Галавит, примененный в комплексной терапии обладает следующими свойствами, позволяющими рекомендовать его в широкую клиническую практику:
- оказывает общестимулирующее и иммунокорригирующее действие;
- уменьшает интоксикацию;
- улучшает сон, повышает аппетит, способствует повышению настроения, появлению положительного настроя на лечение;
- позволяет уменьшить период реабилитации больных с воспалительными заболеваниями органов малого таза.
Таким образом, применение препарата Галавит в комплексе современных активных лечебных мероприятий у гинекологических больных с острыми и хроническими гнойными заболеваниями органов малого таза патогенетически обосновано, при этом несомненным достоинством метода является практическое отсутствие противопоказаний к его применению и отсутствие побочных эффектов.
Список литературы
- Коробкова Л.И., Вельшер Л.З., Германов А.Б., Гришина Т.И., и др. Роль иммуномодулятора Галавит в онкологической и хирургической практике//Российский биотерапевтический журнал, № 2, 2004, С. 78-84/
- Кротин П.Н., Павленко Е.О., Ландина О.Ю., Меркулова Л.В. Опыт лечения дисплазии шейки матки у женщин с HPV препаратом Галавит//Лечащий врач, № 8, 2003 С. 75
- Репин И.В. Клинико- иммунологическая эффективность препаратов амиксин и галавит в лечении воспалительных заболеваний придатков матки. //Автореф. дис… канд. мед. наук. — М., 2001, — 33 с.
- Стрижаков А.Н., Подзолкова Н.М. Гнойные воспалительные заболевания придатков матки. — М.: Медицина, 1996.—255 с.
- Хаитов P.M., Пинегин Б.В. Иммуномодуляторы и некоторые аспекты их клинического примененияУ/Клиническая медицина. — 1996, т.74.- N 8.- С. 7-12.
- Щербакова О.А., Латышева Т.В., Сетдикова Н.Х. Галавит в комплексной терапии больных хроническим рецидивирующим фурункулезом с измененными показателями аффинности иммуноглобулинов// Ж. Иммунология, т. 24, № 4, 2003,с.37-42.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Воспалительные заболевания органов малого таза (ВЗОМТ) у женщин представляют собой сложную и недостаточно изученную проблему с серьезными медицинскими и социально–экономическими последствиями во всем мире [1]. В России пациентки с ВЗОМТ составляют 60–65% среди амбулаторных и до 30% – среди стационарных гинекологических больных [2,3]. Данные заболевания возникают преимущественно в молодом репродуктивном возрасте, характеризуются длительным затяжным течением, приводят к развитию стойкого болевого синдрома, расстройствам менструального цикла, нарушениям репродуктивной и сексуальной функций. Исходом ВЗОМТ нередко являются бесплодие, различная патология беременности, а также развитие инвалидности больных [1,3].
Воспалительные заболевания органов малого таза (ВЗОМТ) у женщин представляют собой сложную и недостаточно изученную проблему с серьезными медицинскими и социально–экономическими последствиями во всем мире [1]. В России пациентки с ВЗОМТ составляют 60–65% среди амбулаторных и до 30% – среди стационарных гинекологических больных [2,3]. Данные заболевания возникают преимущественно в молодом репродуктивном возрасте, характеризуются длительным затяжным течением, приводят к развитию стойкого болевого синдрома, расстройствам менструального цикла, нарушениям репродуктивной и сексуальной функций. Исходом ВЗОМТ нередко являются бесплодие, различная патология беременности, а также развитие инвалидности больных [1,3].
В настоящее время ВЗОМТ носят смешанный, полимикробный характер. Главенствующую роль в формировании ВЗОМТ играют инфекции, передаваемые половым путем (ИППП). Как правило, эти инфекции многообразны по этиологии, но абсолютными патогенами являются хламидии и другие атипичные внутриклеточные возбудители (микоплазмы, уреаплазмы), которые зачастую ассоциированы с условно–патогенными возбудителями (стафилококки, стрептококки, кишечная палочка), а также с вирусами [1,3,4].
Важную роль в патогенезе воспалительных процессов в гениталиях играет иммунная система. Она неизбежно вовлекается в ответ на патогенный агент, а при хронических рецидивирующих воспалительных заболеваниях возникает состояние вторичного иммунодефицита. У пациенток с хроническими ВЗОМТ значительные изменения претерпевает состояние гуморального и клеточного иммунитета: угнетение Т–зависимых иммунных реакций, селективная недостаточность количества В–клеток, дисбаланс иммуноглобулинов, торможение поглотительной и метаболической активности фагоцитов [5,6]. При истощении резервных возможностей иммунной системы возникает ее тотальная недостаточность, что во многом определяет течение и исход заболевания. В результате иммунных нарушений снижается эффективность этиотропной терапии, происходит трансформация известных этиопатогенов.
Учитывая современные тенденции и рост числа больных, страдающих ВЗОМТ, необходима систематизация знаний по вопросам иммунной реабилитации в комплексной терапии [6,7]. В схемы современной комбинированной терапии ВЗОМТ, особенно при хроническом течении, включается иммуномодулирующая терапия. Иммуномодуляторы – это лекарственные средства, обладающие иммунотропной активностью, которые в терапевтических дозах восстанавливают функции иммунной системы. Основными требованиями для иммуномодулирующих препаратов являются наличие иммуномодулирующего действия, клинически доказанная высокая эффективность, безопасность, отсутствие побочных и канцерогенных эффектов [3].
Иммуномодуляторы представляют собой наиболее многочисленную группу лекарственных препаратов различного происхождения и химической природы [8]. К таким лекарственным средствам относится препарат Галавит® (ЗАО «Медикор», Россия) – синтетический иммуномодулятор с дополнительным противовоспалительным действием, который применяется в клинической практике с 1997 г. Механизм действия препарата связан с его способностью воздействовать на функционально–метаболическую активность фагоцитарных клеток (моноцитов/макрофагов, нейтрофилов, натуральных киллеров). Кроме этого, Галавит® нормализует антителообразование, опосредованно стимулирует выработку эндогенных интерферонов (ИФН–α и ИФН–γ). При воспалительных заболеваниях препарат обратимо на 6–8 ч ингибирует избыточный синтез гиперактивированными макрофагами фактора некроза опухолеи–α (ТНФ–α), интерлейкинов (ИЛ–1,6), активных форм кислорода, уровень которых определяет степень воспалительных реакций, уровень оксидантного стресса и выраженность интоксикации. Галавит® стимулирует активность нейтрофильных гранулоцитов, усиливая фагоцитоз и повышая неспецифическую резистентность организма к инфекционным заболеваниям. Галавит® доказал свою эффективность в лечении и профилактике различных инфекций бактериальной и вирусной этиологии.
Эффективность Галавита® в лечении ВЗОМТ хламидийной этиологии
Лидирующее место среди ИППП занимает хламидийная инфекция репродуктивной системы. Иммунный ответ при хламидийной инфекции носит преимущественно Т1–хелперный характер. Продуктами активации данного звена являются провоспалительные цитокины, главным образом ИЛ–1, вырабатываемый активированными макрофагами (истинный Т–клеточный индуктор), и TНФ–α. Наряду с активацией Т1–хелперного звена и выработкой большого количества цитокинов в макрофагах выбрасываемые при этом свободные радикалы не повреждают устойчивую стенку хламидийной клетки и не обеспечивают бактерицидного действия, при этом активные формы кислорода приводят к активации перекисного окисления липидов и повреждению мембран клеток, формируя порочный круг хламидийного инфицирования, постоянное поддержание воспалительного процесса и стимуляцию аутоиммунных реакций [4].
Для изучения характера иммунологических нарушений при хламидийной инфекции было обследовано 237 пациенток репродуктивного возраста с хроническими ВЗОМТ длительностью более 1–го года [9]. У 97 (40,9%) больных превалировали синдромы тазовых и суставных болей, у 54 (22,8%) – дизурические расстройства и у 78 (32,9%) – нарушения менструальной функции. С помощью ПЦР–исследования влагалищного содержимого хламидиоз был диагностирован лишь у 56 (28,3%) пациенток, а у 181 (72,7%) выявлен позитивный серостатус (антитела к Ch. trachomatis); кроме того, у 119 (59,2%) больных Ch. trachomatis сочеталась с Tr. vaginalis. Всем женщинам проводили этиотропную антибактериальную терапию, исходя из результатов идентификации ассоциаций возбудителей (в большинстве случаев левофлоксацин), а также включались нестероидные противовоспалительные препараты (нимесулид и др.).
До начала лечения всем больным были проведены исследования иммунного статуса, по результатам которого выделили 2 группы: с наличием значимых (достоверных) нарушений цитокиновой системы (1–ая группа, 169 больных) и без изменений (2–ая группа, 68 больных). В 1–й группе для коррекции иммунного статуса в комплексную терапию был добавлен иммуномодулятор Галавит® по схеме: в течение 5 дней по 100 мг внутримышечно 1 раз в сут., затем по 100 мг через каждые 72 ч (курс составил 20 инъекций). Во 2–й группе (группе сравнения) проводилась только антибактериальная терапия.
Через 1,5 мес. после окончания курса лечения на фоне клинического улучшения и контроля эрадикации возбудителя проводился мониторинг содержания исследуемых провоспалительных цитокинов в обследуемых группах (табл. 1) [9]. У пациенток 1–й группы наблюдалось достоверное снижение содержания цитокинов ИЛ–1, ТНФ–α, ИЛ–6 и ИНФ–γ, тогда как во 2–й группе уровни ИЛ–1 и ТНФ–α достоверно не изменились и имели только тенденцию к снижению, а содержание ИНФ–γ достоверно увеличилось. Исследование изменений показателей клеточного иммунитета у пациенток 1–й группы выявило достоверное повышение общего числа Т–лимфоцитов (CD3+) и снижение количества Т–супрессоров (CD8+); содержание Т–хелперов (CD4+) имело тенденцию к повышению и незначительно снизился уровень натуральных киллеров (CD16+). В то же время во 2–й группе иммунные показатели не изменились.
При исследовании показателей овариальной функции сывороточного содержания фолликулостимулирующего гормона (ФСГ), предовуляторного подъема эстрадиола (Е2), уровня ингибина В (ИВ) у пациенток обеих групп после проведения комплексной противовоспалительной терапии отмечалось повышение содержания Е2, ИВ (табл. 2) [9]. Вместе с тем, для оценки степени риска развития воспалительного поражения яичников В.Н. Серов и соавт. предложили использовать расчетный коэффициент, основанный на степени повышения провоспалительных цитокинов: ИЛ–1+ТНФ–α/Е2 (табл. 2). Путем эмпирических наблюдений, проведенных у женщин с хламидиозом разной длительности, авторы установили, что степень риска заболевания яичников коррелирует с возрастанием указанного коэффициента: для женщин с низким риском развития воспалительного поражения яичников его величина не превышала 10, у женщин со средней степенью риска – составляла более 15–20.
Выявленные эффекты Галавита® при лечении хламидийной инфекции репродуктивной системы у женщин связаны с его способностью воздействовать на функционально–метаболическую активность макрофагов, ингибируя избыточный синтез ТНФ–α, ИЛ–1 и других провоспалительных цитокинов, определяющих степень воспалительных реакций, их цикличность, а также выраженность интоксикации и уровень аутоагрессии. Стабилизация данных иммунологических показателей определяла благоприятный клинический эффект у 119 (74,9%) пациенток: снижение интенсивности тазовых болей, дизурических расстройств, восстановление овулярного менструального цикла.
В другом исследовании изучалась эффективность комбинированной терапии с применением иммуномодулятора Галавит® у 45 больных репродуктивного возраста (от 17 до 38 лет) с острыми воспалительными заболеваниями придатков матки на фоне ИППП [10]. При обследовании у них была выявлена следующая частота возбудителей трансмиссивных инфекций в различных комбинациях: Ch. trachomatis – 9%, Candida albicans – 23%, Ureaplasma urealiticum – 15%, Hepres simplex virus – 66%, Cytomegalia virus hominis – 9%, Human papillomavirus – 5%, Toxoplasma Gondii –3%.
В острой фазе воспаления придатков матки у 18 (40%) больных обнаружено снижение активности клеточного звена иммунитета в виде повышения иммунорегуляторного индекса (CD4+/CD8+=2,63±0,53) у 10 (22,2%) женщин за счет снижения количества цитотоксических Т–лимфоцитов (CD8+) и его снижения у 8 (17,7%) женщин (1,43±0,16) за счет снижения популяций Т–клеток (CD4+ и CD8+). У пациенток со сниженным количеством цитотоксических лимфоцитов (CD8+) наблюдалось снижение уровня NК–клеток (CD16+) (6,35±2,4%) и угнетение фагоцитоза (55,5±9,3) (в норме – 10–17% NK–клеток и 70–80% клеток, способных образовывать фагосому). Выявленное снижение иммунорегуляторного и фагоцитарного индекса, а также общего количества и процентного соотношения цитотоксических клеток в острой фазе воспаления у всех обследуемых независимо от фазы менструального цикла указывало на ослабление противовирусного иммунитета и персистирующую вирусную инфекцию. Высокие показатели циркулирующих иммунных комплексов, снижение бактерицидности нейтрофилов явились обоснованием для проведения иммунокоррекции. Исследование цитокинового статуса показало повышенное содержание провоспалительных цитокинов (ИЛ–1,6,8, ТНФ–α) как в сыворотке крови, так и в эндометрии и аспирате из полости матки, что свидетельствовало о развитии воспалительного процесса, а также стойкое снижение продукции клетками крови ИФН–α и ИФН–γ. У женщин выявлялись также нарушения гуморального иммунитета, проявляющиеся увеличением уровня сывороточного IgA и повышением титров IgG. Все выявленные нарушения свидетельствуют о наличии иммунодефицита.
Всем пациенткам проводилась комплексная терапия, включающая антимикробные препараты, нестероидные противовоспалительные препараты; у 29 женщин (основная группа) был добавлен иммуномодулятор Галавит® по 100 мг внутримышечно в течение 10–15 сут.; остальные больные составили группу контроля.
Через 1 мес. после терапии Галавитом® у 22 (75,8%) больных уровень лейкоцитарного ИФН–α достиг нижней границы нормы, а показатель ИФН–γ стабилизировался в 65%, восстановилось общее количество цитотоксических Т–лимфоцитов (CD8+), отмечены активация нейтрофилов, усиление фагоцитарного индекса и фагоцитарного числа микробных тел, а также уровня активированных Т–лимфоцитов. Дисбаланс иммунорегуляторного индекса нормализовался в 14 (48,3%) случаях. Восстановление абсолютных и относительных показателей В–лимфоцитов было выявлено у 11 (37,9%) женщин. В цитокиновом статусе отмечалось преобладание уровней противовоспалительных цитокинов крови (ИЛ–4,10) и снижение продукции провоспалительных цитокинов, что коррелировало со снижением титров IgG и исчезновением клинических проявлений воспалительного процесса.
В контрольной группе женщин, у которых не проводилась иммунокорригирующая терапия, динамика иммунных нарушений была слабовыраженной: оставался без динамики абсолютный показатель фагоцитоза (фагоцитарный индекс микробных тел), не наблюдалось снижения уровня сывороточных иммуноглобулинов, а интерфероновый статус оставался на прежнем уровне.
Таким образом, изучение всех звеньев иммунной системы на фоне хламидийной инфекции позволяет определить степень противовоспалительной, противовирусной, антипролиферативной активности эндогенных цитокинов, процессы их взаимодействия с другими иммунокомпетентными клетками, а также прогнозировать течение и исход острых и хронических ВЗОМТ. В ходе исследований доказана высокая клиническая эффективность препарата Галавит®, обладающего противовоспалительным, иммуномодулирующим действием, направленным на восстановление основных звеньев иммунитета и ускорение купирования воспаления.
Эффективность Галавита®
в лечении урогенитального
трихомониаза у женщин
Еще одной частой причиной ВЗОМТ является урогенитальный трихомониаз, который встречается в 2–4 раза чаще, чем хламидиоз. Исследования последних 20 лет показали, что трихомонадная инвазия у женщин предрасполагает к развитию опухолей шейки матки, ВЗОМТ и, следовательно, может быть причиной вторичного бесплодия. Трихомониаз является причиной развития осложнений во время беременности, таких как нарушения в формировании плаценты, предрасположенность к повреждениям околоплодных оболочек, преждевременным родам и невынашиванию. Более того, трихомониаз увеличивает риск заражения ВИЧ в связи с тем, что в очаге воспаления наблюдается скопление ВИЧ–чувствительных Т–лимфоцитов [11]; трихомонады могут быть переносчиками вирусов (вируса простого герпеса, вируса папилломы человека, цитомегаловируса). Исследования последних лет позволили установить у влагалищных трихомонад уникальную систему обороны от защитных факторов организма хозяина: выделение комплекса ферментов (нейраминидаза, гиалуронидаза и др.), которые представляют собой факторы агрессии к тканевым структурам хозяина и средства защиты от иммунных реакций (например, подавление активности системы комплемента, разрушение иммуноглобулинов сыворотки, снижение титра лизоцима); секреция высокоиммуногенных растворимых антигенов, способных нейтрализовать антитела и цитотоксические лимфоциты, феномен «антигенной мимикрии», обусловленной тем, что сорбированные на поверхности возбудителя белки плазмы препятствуют специфическому фагоцитарному киллингу простейших [12]. Данные иммунологического обследования больных свидетельствуют о негативном влиянии T. vaginalis и на состояние местной иммунологической реактивности мочеполовых органов. Длительное течение урогенитального трихомониаза сопровождается угнетением Т–клеточного звена, дисглобулинемией, дисбалансом иммунорегуляторного индекса, угнетением фагоцитарной активности лейкоцитов [12].
Сложность и неоднозначность патогенеза трихомонадной инфекции диктует необходимость введения в лечебные схемы, наряду с этиотропными антибактериальными средствами, препаратов, оптимизирующих иммунный ответ больного. Тем более что в настоящее время, по данным различных авторов, при использовании в терапии этой инфекции производных нитроимидазола рецидивы составляют 20–40%.
Изучение эффективности препарата Галавит® в комплексной терапии хронического трихомониаза было проведено у 60 женщин в возрасте от 22 до 35 лет с длительностью течения заболевания от 8 мес. до 4 лет [13]. Диагностика трихомониаза проводилась на основании микроскопического, культурального исследования, а также в сложных диагностических случаях – методом ПЦР. У всех больных перед началом лечения определялась чувствительность влагалищных трихомонад к антипротозойным средствам. Контрольные исследования осуществлялись не ранее чем через 14 дней после окончания основного курса этиотропной терапии, затем в течение двух менструальных циклов. Основное лечение включало: назначение антипротозойных препаратов (с учетом чувствительности к ним), протеолитические ферменты, местное лечение. У 30 человек (1–я группа) дополнительно за 5 дней до начала антибактериальной терапии применяли Галавит® в форме ректальных свечей по следующей схеме: в 1–й день – по 1 свече дважды с интервалом в 12 ч, затем – однократно на ночь по 1 свече через день до окончания основного курса лечения. 2–ю группу составили 30 человек, которым назначали Тималин по 10 мг внутримышечно ежедневно в течение 10 дней. Критерием эффективности лечения служило стойкое исчезновение влагалищных трихомонад из половых путей пациента, которое подтверждается при микроскопии, культуральным методом и ПЦР.
Показано, что в 1–й группе при первом контрольном исследовании через 14 дней после окончания курса лечения эрадикация возбудителя составила 100%. При втором контрольном микроскопическом исследовании у 3 (10%) больных был отмечен рецидив заболевания; однако при третьем контрольном исследовании ни в одном случае трихомонады не выделялись. Во 2–й группе при первом контрольном исследовании микроорганизм был снова выделен у 2 (6,7%) пациенток, при втором – у 5 (16,6%), при третьем – у 3 (10%) больных. Таким образом, в этой группе у 10 (33,3%) больных отмечено рецидивирование инфекции, несмотря на тщательно подобранные средства этиотропной терапии.
Полученные результаты показывают, что применение иммуномодулятора Галавит® в комплексном лечении хронического урогенитального трихомониаза способствует повышению эффективности проводимой терапии вследствие стимуляции защитных иммунных реакций организма больного, усиления действия антипротозойных средств в достижении эрадикации.
Эффективность Галавита®
в лечении и реабилитации женщин
с хроническим эндометритом
Среди всего спектра внутриматочной патологии важное место занимает хронический эндометрит (ХЭ). Тенденция к увеличению частоты ХЭ в последнее десятилетие связана с широким применением инвазивных вмешательств в полости матки, воспалительными осложнениями после родов и абортов, длительным использованием ВМС, инфекциями влагалища и шейки матки, снижением иммунитета. Клиническая картина заболевания, как правило, стерта, в основном характеризуется нарушениями менструального цикла, болевым синдромом, а также осложнениями в виде бесплодия и невынашивания беременности. В этиологии ХЭ происходит эволюция микробного фактора с преобладанием ассоциаций облигатно–анаэробных микроорганизмов, микроаэрофилов и вирусов, тропных к эндометрию, что приводит к развитию стертых форм ХЭ, значительно усложняет диагностику и снижает эффективность традиционных схем лечения [14].
Хроническое течение воспаления с персистированием инфекции в тканях эндометрия является источником постоянного антигенного раздражения и поддерживает воспалительную реакцию, а развивающиеся иммунные нарушения в организме усугубляют течение инфекционного процесса. При этом не происходит завершения заключительной фазы воспаления – регенерации, нарушается тканевый гомеостаз и формируется целый каскад вторичных повреждений в эндометрии: выраженные изменения в структуре ткани, ее рецепторном аппарате, нарушение продукции эндометриальных белков и развитие дисбаланса цитокинов, что в свою очередь нарушает синтез стероидной сульфатазы и биологическую активность эстрогенов в эндометрии. В результате в эндометрии нарушаются процессы пролиферации и циклической трансформации [14].
Исследования последних лет выявили характер изменений параметров иммунитета у пациенток с ХЭ в виде активации клеточных и гуморальных провоспалительных реакций, лимфоцитарной инфильтрации эндометрия, локального увеличения количества Т–лимфоцитов, NК–клеток, макрофагов, изменения титров IgМ, IgА, IgG. Наряду с морфологическими изменениями эндометрия выявляются нарушения иммунных реакций на локальном уровне, которые могут явиться пусковыми механизмами отторжения и гибели плодного яйца. В ряде случаев иммунологические изменения в эндометрии (лимфоцитарная инфильтрация, повышенное содержание плазматических клеток и иммуноглобулинов, изменение соотношения цитокинов Th1 и Th2–типов и др.) могут быть самостоятельной причиной бесплодия и невынашивания беременности [15,16]. В связи с этим спектр нарушений репродуктивной функции у пациенток с ХЭ варьирует от невынашивания беременности в различные сроки до бесплодия и является одной из важных причин неудачных попыток ЭКО и репродуктивных потерь при проведении программ вспомогательных репродуктивных технологий [17,18].
Алгоритм лечения ХЭ должен учитывать все звенья патогенеза заболевания, включая применение этиотропных препаратов с одновременной коррекцией иммунных нарушений [9]. Введение в комплекс лечения препаратов с иммуномодулирующей активностью значительно ускоряет процессы регенерации ткани, способствует устранению симптомов интоксикации, восстановлению менструальной функции.
Возможность применения препарата Галавит® в качестве иммуномодулирующей терапии при комплексном лечении ХЭ была изучена у 60 женщин репродуктивного возраста (средний возраст 27,2±2,5 года) с различными нарушениями репродуктивной функции (первичное и вторичное бесплодие, невынашивание беременности) [19]. Все пациентки в момент обследования предъявляли жалобы на нарушения менструального цикла (предменструальные, межменструальные кровянистые выделения, менометрорагии), бели, периодические тянущие боли внизу живота, дисменорею и/или диспареунию. Верификацию диагноза проводили по результатам гистероскопии и диагностического выскабливания полости матки на 7–9–й день менструального цикла с последующим гистологическим, бактериологическим и вирусологическим исследованием биоптатов эндометрия. Лечение пациенток начинали сразу после подтверждения диагноза. Все пациентки методом произвольной выборки были разделены на две группы: 1 группу (основную) составили 30 женщин, которым одновременно с этиотропной антибактеральной терапией (офлоксацин, орнидазол, джозамицин) проводилась коррекция иммунных нарушений препаратом Галавит® по 100 мг внутримышечно через день (курс 15–20 инъекций), 2 группу (сравнения) – 30 пациенток, которые применяли только антибактериальные и противовоспалительные препараты. Обследование пациенток осуществляли до начала лечения и спустя 2 мес. после его окончания следующими методами: трансвагинальное Эхо–сканирование эндометрия в 1–й и 2–й фазах менструального цикла, иммунологическое обследование (определение субпопуляций лимфоцитов в периферической крови, уровня иммуноглобулинов).
Проведение комплексной терапии способствовало купированию клинических симптомов заболевания у всех пациенток в 1–ой группе. Через 2 мес. после окончания терапии ни одна из женщин не предъявляла жалоб на нарушения менструального цикла, боли в низу живота, дисменорею или диспареунию; объем кровопотери во время менструации у всех пациенток значительно уменьшился. При контрольном ультразвуковом исследовании только у 2 (6,6%) женщин были выявлены единичные гиперэхогенные включения в базальном слое эндометрия, в остальных случаях (93,4%) эхографическая картина эндометрия соответствовала параметрам нормы. У пациенток 2–й группы клинический эффект был выражен в меньшей степени: у 8 (26,6%) женщин сохранялись симптомы интоксикации, болевой синдром и дисменорея, что потребовало проведения повторного курса этиотропной терапии; при контрольном ультразвуковом исследовании у 7 (23%) из них определялись неоднородность эхоструктуры и единичные гиперэхогенные включения в базальном слое эндометрия.
Динамика показателей иммунитета на фоне комплексной терапии представлена в таблице 3. У пациенток 1–й группы применение Галавита® сопровождалось достоверным увеличением абсолютного числа лимфоцитов с 1,3±0,18 до 1, 7±0,17 (p<0,05), уменьшением относительного содержания CD8+ и NK–клеток (CD16+) по отношению к показателям до лечения (табл. 3). Изучение состояния гуморального иммунитета показало, что на фоне комплексной терапии с применением Галавита® в 1–й группе уровень IgG достоверно снижался, что свидетельствует об уменьшении напряжения гуморальных звеньев иммунного ответа; сывороточные уровни IgМ и IgА значимо не изменялись. После терапии во 2–й группе существенных изменений параметров общего иммунитета зарегистрировано не было: сохранялось сниженное абсолютное содержание лимфоцитов (1,54±0,09 и 1,26±0,07 соответственно), показатели гуморального иммунитета значимо не изменялись [19].
В проведенном исследовании у всех пациенток основной группы, получавших в комплексе терапии препарат Галавит®, отмечено купирование клинических симптомов заболевания и восстановление структуры эндометрия по данным эхографии, что сопровождалось нормализацией клеточных и гуморальных звеньев иммунитета. В группе сравнения у пациенток, использующих только этиотропную терапию (антибактериальные и противовоспалительные препараты), полный клинический эффект отмечен в 73,4% случаев, у 26,6% женщин симптомы сохранялись, что потребовало проведения повторных курсов терапии. При динамическом ультразвуковом контроле после проведения курса терапии у этих женщин сохранялись признаки воспалительного процесса в эндометрии.
Таким образом, результаты проведенного клинико–лабораторного исследования показали, что включение иммуномодулятора Галавита® в комплекс терапии пациенток с ХЭ существенно улучшает результаты лечения и является патогенетически обоснованным.
Лечение ХЭ представляет проблему не только с позиции эрадикации микробного агента, являющегося причиной хронического воспаления, но и восстановления функциональной активности эндометрия, что особенно актуально в репродуктивном возрасте у женщин, проходящих лечение по программе ЭКО. В настоящее время известно более 30 эндометриальных белков, влияющих на имплантацию и раннее развитие эмбриона/плода. Из них наиболее информативным и доступным для определения является альфа–2–микроглобулин фертильности (АМГФ), который рассматривают как показатель функциональной активности маточных желез. Установлена связь между уровнем АМГФ и продукцией ИЛ–6 эпителием эндометрия, это дает возможность предполагать участие данного белка в сети иммуномодулирующих пептидов, также известно его свойство подавлять активность NK–клеток, что может влиять на формирование системы «мать–плацента–плод» [20,21].
Для уточнения роли коррекции иммунных нарушений в подготовке женщин с ХЭ к процедурам ЭКО было проведено исследование 130 пациенток репродуктивного возраста с несостоявшейся беременностью после ЭКО [22]. Из наблюдаемых пациенток 56 (43%) страдали первичным бесплодием и 74 (57%) – вторичным; у 76 (58,4%) была одна неэффективная попытка ЭКО, у 50 (38,4%) – две попытки и у 4 (3,2%) – три попытки. У всех женщин проводилось морфологическое исследование пайпель–биоптатов или соскобов эндометрия, иммуноферментное определение АМГФ в менструальных выделениях, иммуногистохимическое определение экспрессии рецепторов к прогестерону и эстрадиолу в эндометрии.
Морфологическое исследование пайпель–биоптатов эндометрия показало, что у 74 (56,9%) пациенток наблюдались морфологические признаки ХЭ: уплотнение стромы за счет скопления в ней мелких лимфоцитов, сегментоядерных лейкоцитов, больших гландулярных лимфоцитов, наличие участков отека эндометрия, васкулиты, наличие сегментоядерных лейкоцитов в просвете эндометриальных желез, а также отставание в развитии маточных желез. Столь выраженные изменения эндометрия, безусловно, препятствуют имплантации эмбриона. Угнетение функциональной активности маточных желез подтверждалось достоверным снижением уровня АМГФ в менструальных выделениях до 1205,4±360,5 нг/мл (норма 39287,2±1480,6 нг/мл) (р<0,001). При проведении иммуногистохимического исследования было обнаружено значительное ослабление экспрессии эстрогеновых рецепторов, особенно в зоне лимфолейкоцитарной инфильтрации, а также ослабление экспрессии прогестероновых рецепторов в клетках стромы. Бактериологическое и ПЦР–исследование материала соскоба из полости матки показали, что у 38 (29,2%) женщин выявлены различные инфекции (уреаплазмы, микоплазмы, вирус простого герпеса), несмотря на то, что в цервикальном канале они не определялись.
Для лечения пациенток с ХЭ применялись антимикробные препараты (макролиды, препараты нитроимидазола, противовирусные химиопрепараты), местно назначался комбинированный антибактериальный препарат тержинан. Для повышения эффективности лечения у 37 женщин, составивших основную группу, дополнительно применяли иммуномодулятор Галавит®; еще 37 пациенток (группа сравнения) получали только вышеописанную терапию. Галавит® назначали в виде ректальных свечей в дозе 100 мг ежедневно в течение 5 дней, затем по 100 мг через день в течение 10 дней [22]. Критериями эффективности проведенной терапии считали: отсутствие инфекции в эндометрии, нормализацию морфологической структуры эндометрия (адекватная дню цикла гистологическая картина и отсутствие воспалительных изменений) и содержания АМГФ в смывах из полости матки на 22–24–е дни цикла. Контрольное обследование пациенток, проводимое в лютеиновую фазу следующего после лечения менструального цикла, показало, что при отсутствии инфекционных агентов в эндометрии у всех пациенток очаговая лимфо– и лейкоцитарная инфильтрация с вовлечением желез сохранялась у 3 (8,1%) женщин группы сравнения, отставание секреторных преобразований эндометрия на 2–4 дня – у 5 (13,5%) женщин группы сравнения и только у 1 (2,7%) пациентки основной группы. Средние значения АМГФ в основной группе нормализовались и составили 38198±1115,4 нг/мл, тогда как в группе сравнения оставались сниженными – 30256±1437,2 нг/мл. Это свидетельствовало о более полном восстановлении структуры и функции эндометрия у пациенток основной группы.
Таким образом, одной из наиболее частых причин неудач ЭКО является ХЭ, приводящий к морфофункциональной неполноценности эндометрия, восстановлению которой способствует применение в комплексной терапии иммуномодулирующего препарата Галавит®.
Эффективность Галавита® в лечении ВЗОМТ вирусной этиологии
Хорошо известно, что 90% населения имеют антитела к ВПГ, при этом, согласно данным исследователей, только 20% инфицированных ВПГ имеют диагностированный генитальный герпес, 60% – нераспознанный симптоматический генитальный герпес (атипичную форму) и 20% – бессимптомный герпес. Бессимптомная форма представляет наибольшую эпидемиологическую угрозу, т. к. больные чаще всего становятся источниками инфицирования, а беременные женщины – источником инфицирования ребенка. Герпетическая инфекция, наряду с цитомегаловирусной, является одним из главных повреждающих факторов плода и новорожденного, вызывая увеличение самопроизвольных абортов, преждевременных родов, рождение детей с патологией ЦНС и внутренних органов. Кроме того, многочисленные исследования свидетельствуют о наличии связи между рецидивирующей герпесвирусной инфекцией и развитием онкологической патологии у женщин.
Длительная персистенция ВПГ в организме человека и специфический иммунодефицит, сформированный у больных рецидивирующим генитальным герпесом, способствуют присоединению других инфекций урогенитального тракта. Характерной особенностью ВПГ является способность пожизненно персистировать в организме хозяина и вызывать многообразные формы заболеваний на фоне иммунных нарушений, воздействующих на формирование противовирусной иммунной защиты и приводящих к уклонению патогенов от иммунологического надзора.
«Золотым стандартом» противогерпетической химиотерапии является первый синтетический нуклеозид – ацикловир. Вместе с тем, за последние 10 лет увеличилось число сообщений о резистентности изолятов ВПГ 2 к ацикловиру на фоне длительной супрессивной терапии (более 4 мес.). Кроме того, ни один из существующих противовирусных препаратов не способен элиминировать вирус из организма. Поэтому наиболее перспективным представляется сочетанное применение химиопрепаратов и иммунотерапии с целью стимуляции звеньев иммунной системы больных генитальным герпесом, что способствует блокаде репродукции вируса и достижению ремиссии.
Изучение эффективности применения препарата Галавит® в комплексной терапии хронической рецидивирующей генитальной герпесвирусной инфекции было проведено у 30 пациенток в возрасте от 16 до 65 лет [23]. Средняя продолжительность заболевания составила 3 года, средняя частота рецидивов – 8 раз в год. Пациенты включались в периоде продрома или обострения; проводилась базисная терапия валацикловиром по 500 мг 2 раза, у 20 человек (основная группа) дополнительно назначался препарат Галавит® – по 100 мг в/м ежедневно 5 инъекций, далее по 100 мг через день еще 15 инъекций. Контрольную группу составили 10 человек, которые получали только базисную терапию. Всем пациенткам проводилось общеклиническое и лабораторное исследование, включающее ПЦР–диагностику и исследование иммунного статуса до и после лечения. Критерии оценки эффективности включали скорость купирования обострения и длительность ремиссии в днях.
В основной группе исчезновение везикул и образование корочек на фоне комплексного лечения с препаратом Галавит® отмечалось уже на 3–й день от начала лечения, в то время как в контрольной группе острая фаза местного воспаления купировалась лишь к 5–му дню; полная реэпителизация в обеих группах наступила к началу 7–го дня лечения. При этом возбудитель ВПГ 2 в мазках методом ПЦР не выявлялся у 97% больных основной группы и у 95% больных группы контроля. В отдаленном периоде наблюдения отмечено увеличение длительности клинической ремиссии в основной группе до 4 мес. (в среднем до 68 дней), в контрольной группе она осталась практически без изменений – 35 дней.
В иммунном статусе пациентов с генитальным герпесом наиболее значимые изменения касались показателей CD4+–лимфоцитов, NK–клеток, уровня выработки ИФН–α и γ. Исходно в основной и контрольной группе было снижено содержание CD4+–лимфоцитов (28 и 27% соответственно) и NK–клеток (7 и 8% соответственно) (табл. 4). Эти изменения отражают способность вирусов герпеса угнетать ответ Т–лимфоцитов и NK–клеток. Кроме того, отмечалось одинаковое для обеих групп снижение уровней выработки ИФН–α и γ. Снижение продукции ИФН–α, играющего важнейшую роль в осуществлении противовирусной защиты, может способствовать развитию вирусной инфекции. Недостаточность продукции иммунорегуляторного ИФН–γ отражает нарушение функциональной активности CD4+–клеток у больных с рецидивирующим генитальным герпесом, которая также вносит заметный вклад в формирование у больных иммунной дисфункции.
На фоне терапии Галавитом® в основной группе отмечалось достоверное увеличение количества CD4+– лимфоцитов и NK–клеток до нормальных величин, повышение уровней ИФН–α и γ. Повышение выработки ИФН–α способствует подавлению репликации вируса, увеличивая экспрессию антигенов МНС I класса, вследствие чего повышается чувствительность вирусинфицированных клеток к цитотоксическому действию Т–лимфоцитов. Кроме того, под действием ИФН–α активируются NK–клетки, в результате чего усиливается синтез ИФН–γ, являющегося важнейшим фактором в дифференцировке Т–хелперов и развитии противовирусной защиты. В контрольной группе таких изменений не наблюдалось; после проведения курса базисной терапии отмечалась тенденция в сторону повышения только уровня интерферонов.
Применение Галавита® в комплексной терапии пациентов с генитальной формой хронической рецидивирующей герпесвирусной инфекции ускоряет заживление и заметно уменьшает частоту рецидивов в отдаленном периоде.
Особую актуальность имеет папилломавирусная инфекция (ПВИ) в связи с ее широким распространением. В настоящий момент инфицированность ВПЧ лиц молодого и среднего возраста составляет 20–60%. Среди более чем 100 типов ВПЧ тропность к урогенитальному тракту имеют ВПЧ–6,11,16,18,31,35. ВПЧ – единственная группа вирусов, для которых доказано, что они индуцируют образование опухолей у человека в естественных условиях, в частности показана связь ВПЧ с дисплазией и плоскоклеточным раком шейки матки. На основании способности ВПЧ индуцировать неопластические процессы их принято подразделять по степени онкологического риска, наиболее часто при раке шейки матки выявляются ВПЧ–16 и ВПЧ–18 [24].
При ПВИ, как и при других хронических заболеваниях с длительной персистенцией вируса, развиваются иммунодефицитные состояния, обусловленные недостаточностью различных звеньев иммунной системы, поэтому для повышения эффективности лечения в схемы терапии необходимо включать иммуномодуляторы. Лечение ПВИ остается довольно трудной задачей; поскольку полного излечения достичь невозможно, основной целью является достижение устойчивой ремиссии (клинического выздоровления).
В сравнительном исследовании у 150 больных с ПВИ аногенитальной области в возрасте от 19 до 50 лет проводилась оценка эффективности разных иммуномодуляторов после проведения деструкции кондилом [25]. В 1–й группе больных (n=50) назначали препарат Галавит® внутримышечно курсом 10–15 инъекций, местно наносили 1% мазь Галавит®. Во 2–й группе больных (n=50) применяли ликопид по 10 мг 1 раз в сут.; в 3–й группе (n=50) были назначены ректальные свечи виферон–3 по стандартной схеме.
Анализ иммунограммы пациентов до лечения показал уменьшение числа клеток CD4+ и NK–клеток, снижение уровня трансферрина (ТФ), повышение уровня церулоплазмина (ЦП). Для оценки неферментативной антиоксидантной активности определяли соотношение ТФ/ЦП. Выявлено снижение синтеза интерферонов (табл. 5) [25].
После лечения Галавитом® проявления ПВИ разрешались в среднем в течение 8,8±0,6 дня. Эпителизация у больных 2–й и 3–й групп наступала позднее – в течение 11,1±0,8 и 12,4±0,7 дня соответственно. Проведенные через 30–35 дней после окончания курса лечения исследования методом ПЦР выявляли ВПЧ достоверно реже на фоне применения Галавита® – у 6 (12%) больных, тогда как в 2–й и 3–й группах – у 14 (28%) и 27 (54%) больных соответственно. После курса лечения Галавитом® достоверно возросло число CD4+ и NK–клеток, нормализовались показатели ТФ и ЦП и соотношение ТФ/ЦП, которые являются важными факторами неспецифической резистентности организма. Восстанавливалась способность лейкоцитов синтезировать эндогенные ИФН, что говорит о повышении функциональной активности иммунокомпетентных клеток.
Таким образом, использование Галавита® в комплексной терапии ПВИ у больных с рецидивирующим течением заболевания позволяет снизить частоту рецидивирования с 50 до 12% в результате иммунокорригирующего действия и повышения неспецифической резистентности организма.





Литература
1. Sweet R.L. Pelvic Inflammatory Disease: Current Concepts of Diagnosis and Manage–ment // Curr. Infect. Dis. Rep. 2012. Vol. 14. P. 194–203.
2. Савельева Г.М., Антонова Л.В., Евсеев А.А. и др. // Вестн РАМН. – 1997. –№ 2. _ С. 12–16.
3. Серов В.Н., Дубницкая Л.В., Тютюнник В.Л. Воспалительные заболевания органов малого таза: диагностические критерии и принципы лечения // РМЖ.– 2011. – № 19. – С. 46–50.
4. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий / /М.: Триада–X, 2003. – 439 с.
5. Серов В.Н. Акушерская патология и синдром системного воспалительного ответа. // Рус. мед. журнал. – 2004. – № 13. – С. 741–742.
6. Серов В.Н., Твердикова М.А., Вересова А.А. Иммуномодуляторы в комплексной терапии воспалительных заболеваний органов малого таза // РМЖ. – 2011. – № 20. – С. 1218–1223.
7. Краснопольский В.И., Буянова С.Н., Щукина Н.А. и др. Реабилитация больных с гнойными воспалительными заболеваниями внутренних половых органов (диагностика и коррекция аутоиммунных нарушений) // Рос. вестник акушера–гинеколога. – 2005. – № 2. – С. 77–82.
8. Иммуномодуляторы с противовирусной активностью (учебное пособие). //Под ред. М.Г. Романцова. – М., 2005. – 74 с.
9. Серов В.Н., Царегородцева М.В., Королева А.В. Роль иммунокорригирующего влияния Галавита в лечении больных с хроническими воспалительными заболеваниями органов малого таза хламидийного генеза // Рос. вестник акушера–гинеколога. – 2011. – № 3. – С. 17–20.
10. Стрижаков А.Н., Давыдов А.И., Каграманова Ж.А. Патогенетическое обоснование иммунокорригирующей терапии больных острым воспалением придатков матки. //Вопросы гинекологии, акушерства и перинатологии. – 2005. – № 2. – С 34–37.
11. Кисина В.И., Забиров К.И. Урогенитальные инфекции у женщин: клиника, диагностика, лечение. – М.: Медицинское информационное агентство, 2005. – 45с.
12. Ермоленко Д.К., Исаков В.А., Рыбалкин С.Б. и др. Урогенитальный трихомониаз. Диагностика и лечение урогенитального трихомониаза: Руководство для врачей. – СПб., 2006.
13. Исаков Д.А., Ермоленко Е.И., Березина Л.А. и др. Иммунопатогенез и терапия Галавитом® хронического урогенитального трихомониаза. // «TERRA MEDICA NOVA» 2006. – № 3. – С. 1–3.
14. Краснопольский В.И. и др. Лечение хронического эндометрита в прегравидарной подготовке женщин с невынашиванием беременности: Пособие для врачей. – М., 2006.
15. Кузнецова А.В. Иммуноморфология хронического эндометрита: Автореф. дисс…к.м.н. – М., 2001.
16. Kar M., Sengupta J., Bhargava V.L. Immunohistochemical localization of macrophage CD68+, HLA–DR+, L1+ and CD44+ subsets in uterine endometrium during different phases of menstrual cycle // J. Physiol. Pharmacol. 2004. Vol. 48(3). P. 293–303.
17. Корсак В.С., Забелкина О.А., Исакова А.А. и др. Исследование эндометрия у пациенток с трубно–перитонеальным бесплодием на этапе подготовки к ЭКО // Проблемы репродукции. – 2005. – № 2. – С. 39–42.
18. Sharkey A.M., Smith S.K. The endometritis as a cause of implantation failure //Best Practice & Research Clinical Obstetrics & Gynecology. 2003. Vol. 17(2). P. 289–307.
19. Шуршалина А. В., Дубницкая Л. В. Иммуномодулирующая терапия в программе реабилитации пациенток с хроническим эндометритом // Рос. вестник акушера–гинеколога 2006. – № 1. – С. 36–38.
20. Болтовская М.Н. Роль эндометриальных белков и клеток–продуцентов в репродукции человека: Дисс. д.б.н. – М., 2002.
21 Dalton C.F., Laird S.M., Estadale S.E. et al. Endometrial protein PP14 and CA–125 in recurrent miscarriage patients: correlation with pregnancy outcome // Hum. Reprod. 1998. Vol. 13(11). P. 3197–3202.
22. Серова О.Ф., Зароченцева Н.В., Капустина М.В. Лечение хронического эндометрита у пациенток перед проведением экстракорпорального оплодотворения. //Ремедиум Приволжье. – 2008. – № 2. – С. 25–27.
23.Шульженко А.Е., Зуйкова И.Н. Галавит® в терапии хронической рецидивирующей герпесвирусной инфекции // Новые лекарства. – 2003. – № 3. – С. 23–27.
24. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий. – М.: Триада–X, 2003. – 439 с.
25. Исаков В.А., Архипова В.И., Ермоленко Д.К. Применение иммуномодулятора Галавита® в терапии папилломавирусной инфекции // Terre medica nova. – 2005. – № 1. – С. 2–4.
Кистой яичника называют полость, внутри которой скапливается жидкость. Образование имеет ножку и тонкие стенки. В отличие от злокачественной опухоли капсула не растёт за счёт деления клеток. Формирование полости часто наблюдается у женщин детородного возраста. Это определено гормональным фоном и образованием жёлтого тела, которое участвует в процессе подготовки к беременности. Существуют ли таблетки от кисты яичника, и возможно ли её лечение консервативным способом?
Когда используется медикаментозная терапия?
Не при всех видах опухолей безоперационная терапия бывает эффективной. Чтобы определить тип полости, женщине необходимо пройти ряд инструментальных анализов. Среди них наиболее доступным является УЗИ.Лечение с помощью препаратов допустимо только при возникновении функциональных кист яичника с гормональным дисбалансом. Они появляются после нарушения естественного выхода фолликула из яичника или при недостаточном рассасывании жёлтого тела. Патология может осложняться появлением нескольких капсул, что становится причиной поликистозной болезни.
При отсутствии гормонального лечения самым негативным последствием опухолей в половых железах является бесплодие. В большинстве случаев медикаментозная терапия даёт шанс женщинам на дальнейшее зачатие.
Группы используемых препаратов
Для лечения опухолей в яичниках подходит заместительная гормональная терапия. Она проводится только по назначению врача на определённый период. В качестве дополнительных средств назначают противомикробные препараты, если лабораторные анализы мазков показали наличие инфекции.Поддержать организм во время терапии необходимо с помощью витаминов и иммуномодуляторов. Если киста достигла большого размера, у пациентки проявляется боль. Её устраняют с помощью обезболивающих препаратов.
Гормональные препараты
Противозачаточные таблетки представляют собой синтетические гормоны, которые в точности повторяют структуру и действие биологических веществ в организме у женщины. Благодаря регулярному приёму оральных противозачаточных контрацептивов устраняется овуляция. При ней не происходит созревания фолликула или накопления жидкости в капсуле, которая образовалась от его разрыва.Риск возникновения полости значительно сокращается, а гормональные кисты яичника рассасываются без последствий. Репродуктивная система при приёме таких лекарств не имеет системных изменений, гормональный фон постепенно восстанавливается. Если киста исчезает, женщина снова обретает возможность забеременеть и выносить ребёнка.
Антибиотики
Врач может назначать антибактериальные препараты, если параллельно с гормональной кистой в яичнике был обнаружен воспалительный процесс. Наиболее часто определяют аднексит — воспаление половых желез и маточных труб. Инфекции ещё больше усложняют возможность оплодотворения яйцеклетки.
Наиболее часто определяют аднексит — воспаление половых желез и маточных труб.
Курс лечения антибиотиками составляет 3-14 дней в зависимости от углубления инфекции. Самостоятельное употребление лекарств этой группы не рекомендовано. Предварительно проводят лабораторные тесты на уровень лейкоцитов, необходимо сдать мазки на бактериологический посев.
Ферменты
Ферментативные вещества способствуют ускорению метаболизма. При кисте яичника и воспалительных процессах терапия ферментами осуществляется через специальные свечи. Суппозитории способствуют рассасыванию спаек, гноя, сгустков крови и специфической жидкости, заполняющей опухоль.
Витаминные комплексы
Для поддержки организма обязательно принимают витамины. Они способствуют ускорению химических реакций в клетках и естественно препятствуют влиянию канцерогенных веществ. К сожалению, вместе с пищей может не поступать достаточного количества этих веществ. Поэтому дополнительно принимают синтетические добавки — витамин Е, А, С, группу В.
Обезболивающие лекарства
Противовоспалительные, спазмолитические или анальгезирующие препараты необходимы, если новообразование яичника проявляется болезненными симптомами. Обычно такое происходит при увеличении стенок полости. Она начинает сдавливать соседние ткани, а дискомфорт распространяется в паховую область, мочевой пузырь.
Популярные таблетки для лечения кисты
Все медикаменты гормонального типа разделяются по количеству активного вещества. Женщинам, которые не рожали, прописывают слабые дозы гормона. А пациенткам с крупными опухолями показан высокий уровень гормонов в препаратах.
Как принимать боровую матку при кисте яичника?
Травы — один из методов, к которому прибегают женщины. Такую терапию обязательно сочетают с медикаментозным лечением, чтобы усилить её эффективность. Курс с отваром травы может продолжаться до 21 дня. Для приготовления снадобья используют листья, стебли или цветки.
Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета.
Лечение бесплодия, вызванного кистой, продолжают до 14 дней в течение 6 месяцев с перерывами на 30 дней. Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета. Принимают настой по 15 мл до еды два раза в сутки. При гинекологических воспалительных процессах дозу можно увеличить до 4 раз.В аптеке продаются готовые таблетки с экстрактом боровой матки, их принимают в соответствии с инструкцией. Перед приёмом отвара и других средств обязательно консультируются с лечащим гинекологом.
Лечение регулоном
Регулон — контрацептивное средство, применяющееся с первых дней менструаций. Препарат пьют по инструкции 21 день, после чего делают перерыв на неделю. Принимают лекарство регулярно, строго придерживаясь инструкции к противопоказаниям.
Свечи
- На основе ихтиола. Внутри свечей содержится вещество, обладающее мощным антисептическим действием, подавляющим воспалительные процессы. Ихтиоловые суппозитории вводят ректально, что способствует быстрому всасыванию лекарства. Стандартный лечебный курс продолжается не более 10 дней. Побочные эффекты обнаруживают в виде незначительных местных реакций.
Оптимальная доза — две свечи в сутки.
- Дикловит. Противовоспалительный препарат, активное действующее вещество — диклофенак. Суппозитории назначают не только при новообразованиях в яичнике, но и других гинекологических нарушениях, которые сопровождаются болевыми ощущениями. У препарата имеется ряд побочных эффектов. Оптимальная доза — две свечи в сутки.
- Лонгидаза. Используется в лечении и профилактики спаечных процессов на фоне кист, эндометриоза и других нарушений репродуктивной системы. В составе препарата находятся вещества, которые повышают местный иммунитет. Побочный эффект минимален, может проявляться в виде аллергии.
Эффект наблюдается уже к концу первой недели терапии.
- Индометацин. Используется при различных воспалительных состояниях, дисменорее (болезненных менструациях). Выраженный эффект от влияния свечей индометацина наблюдается к концу первой недели терапии.
Как принимать Утрожестан при кисте яичника?
Утрожестан используется в качестве заместительной терапии от множества гормональных сбоев. Он предотвращает образование кист яичника и миом в полости матки, что делает его эффективным препаратом в лечении образований.
Используется в качестве заместительной терапии от множества гормональных сбоев.
Препарат назначают внутрь по 200 мг два раза в день на протяжении 10 дней со второй фазы менструального цикла (15-24 день). Лекарство принимают незадолго до сна, запивают большим количеством жидкости. Не рекомендовано сочетать препарат с приёмом пищи.
Лечение поликистоза
При кистах яичника Дюфастон помогает в лечении бесплодия, нерегулярных менструациях и маточных кровотечений на фоне больших образований. Для получения терапевтического эффекта пьют по 1 таблетке 1 раз в сутки с 14 по 25 день цикла. Рекомендовано провести не менее 6 курсов. Дюфастон при кисте яичника способен устранить прорывные кровотечения и сгладить симптомы поликистоза. Принимают Дюфастон 10 дней от 11 дня цикла.
Норколут
В стандартной схеме назначают по 5-10 мг препарата за сутки для подавления выработки жёлтого тела и угнетения созревания фолликулов. Употребляют Норколут при кистах до 8 см строго по назначению врача. Препарат имеет ряд противопоказаний. К основному побочному эффекту относится прибавка в весе и отсутствие результата при несоблюдении инструкции.
При отсутствии положительной динамики
Несомненно, соблюдая все рекомендации лечащих специалистов, вылечить патологии яичников медикаментозным способом без операции возможно. Однако если в течение 90 дней либо 3 менструальных циклов медикаментозной терапии положительного эффекта не наблюдается, то лечащий врач будет склоняться к оперативному вмешательству, иначе опухоль может дать осложнения.
Вы сейчас находитесь:
Медикаментозное лечение кисты яичника
Медикаментозное лечение кисты яичника
Киста яичника — это новообразование доброкачественной природы, которое относится к опухолевидным процессам и локализующееся непосредственно в тканях яичника. Слово «киста» происходит от греческого слова kystis — пузырь. Киста по сути представляет собой полость, заполненную жидкостным содержимым (секретом). Тонкий слой клеток, который продуцирует секрет, образует стенку кисты яичника.
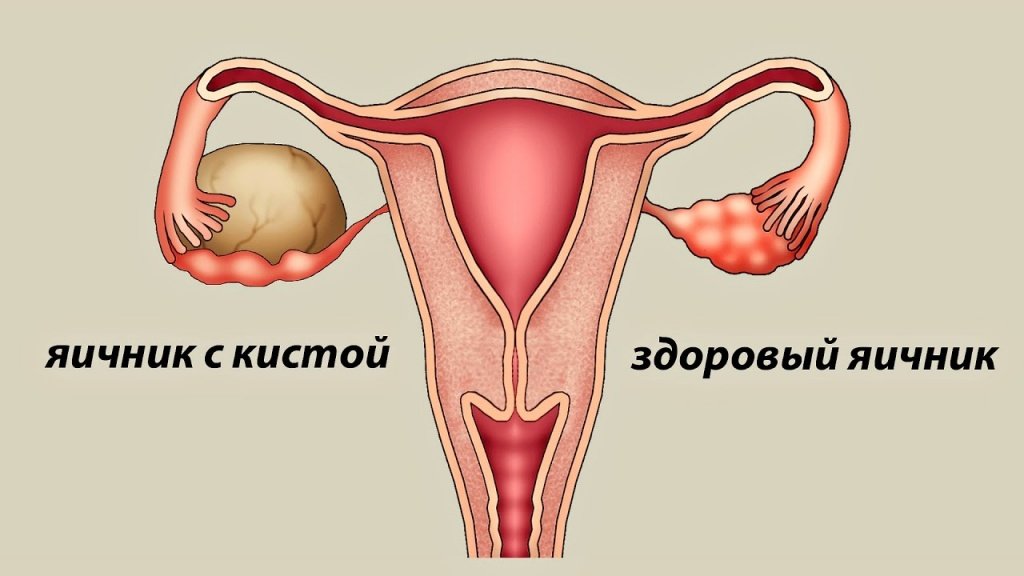
Исходя из причин возникновения, можно выделить два основных вида – функциональные и патологические. А в зависимости от места возникновения новообразования, выделяют следующие подвиды:
- Фолликулярная – киста, которая образуется в результате нарушения нормальной овуляции (у яйцеклетки нет возможности покинуть фолликул, который впоследствии растягивается из-за накопления в нем жидкости);
- Лютеиновая киста (киста желтого тела) – образование ткани яичника на месте нерегрессировавшего желтого тела, в центральной зоне которого, образуется геморрагическая жидкость из-за нарушения кровообращения. Рассасываются самостоятельно через один-три менструальных циклов и не требуют хирургическое лечение при небольших размерах (до 6 сантиметров);
- Параовариальная – киста, которая представляет собой тонкостенное образование в брыжеечной области маточной трубы. Может достигать внушительных размеров (от 12 до 20 см);
- Дермоидная киста — толстостенная капсула, заполненная слизеобразным содержимым (ткани костей и зубов, волосы, хрящи, жировые клетки и прочее). Диаметр достигает до 15 см;
- Эндометриоидная – имеют размер от 5 до 20 см и образуются в результате разрастания яичниковой ткани эндометрия. Как правило, имеют двухсторонний характер поражения.
Очень часто кисты яичника протекают бессимптомно и случайно выявляются при посещении врача, однако выделяют основные клинические проявления:
- Нарушение менструального цикла;
- Болевой синдром;
- Ощущение инородного тела или внутреннего сдавления;
- Метеоризм.
При появлении первых симптомов пациентке требуется немедленная госпитализация независимо от того, какие размеры имеет киста — 3 см или 20. Затягивание с лечением влечет за собой последствие-развитие перитонита, из-за разрыва образования.
Специалисты онкологического центра Юсуповской больницы занимаются диагностикой и лечением различных видов новообразований репродуктивной системы. В распоряжении больницы имеется мощная база для диагностики и современное высокотехнологичное оборудование, а также работают ведущие специалисты. На базе онкологической клиники также может проводиться реабилитация пациентов.
В Юсуповской клинике лечение кисты яичника можно проводить медикаментозно при небольших размерах, однако если их размеры достигают 20 см и оказывают влияние на соседние органы, то применяется хирургическое лечение.

Получить консультацию
Заполните форму и мы с Вами обязательно свяжемся!
Когда актуально консервативное лечение кисты яичника?
Консервативное лечение приемлемо только при функциональных кистах яичника (фолликулярные или кисты желтого тела). Это так называемые гормональные кисты, которые поддаются лечению благодаря нормализации гормонального фона женщины.
В Юсуповской онкологической клинике при грамотно подобранном медикаментозном лечении, функциональные кисты исчезают уже спустя трех месяцев. На протяжении всего пребывания в клиники, врачи наблюдают за динамикой применяемого лечения.
В лучшей больнице Москвы занимаются консервативным лечением кист яичника, применяя комплексный подход к патологии. Квалифицированные врачи назначают противовоспалительные, противогрибковые, противомикробные и гормональные препараты. Антибиотики при кисте яичника используют с целью уничтожения патогенной микрофлоры, которая может быть основной причиной развития заболевания или фактором, который препятствует быстрому и эффективному лечению. Наряду с инъекциями и таблетками от кисты яичника используют свечи, которые бывают вагинальными и ректальными (вводятся в прямую кишку). Свечи применяют в связи с тем, что одним из факторов возникновения кист является воспалительный процесс в малом тазу. В своем составе они имеют ферменты, которые растворяют спайки, сгустки крови, тромбы и гной. Вводятся ректально, доза и продолжительность курса лечения определяется врачом индивидуально для каждого пациента.
При нарушении гормонального фона (избытке эстрогенов и недостатке прогестерона) применяют гормональные вагинальные свечи. Действующим веществом является прогестерон — вещество, нормализирующее гормональный фон, обеспечивает уменьшение кистозных образований, а также снижает риск осложнений.
Свечи с лактобактериями применяются для восстановления микрофлоры влагалища после лечения воспалений антибиотиками и свечами вагинального применения.
Иммуномодуляторы в виде ректальных свечей применяют в борьбе с нарушениями иммунной системы, которые могут привести к кистозным образованиям.
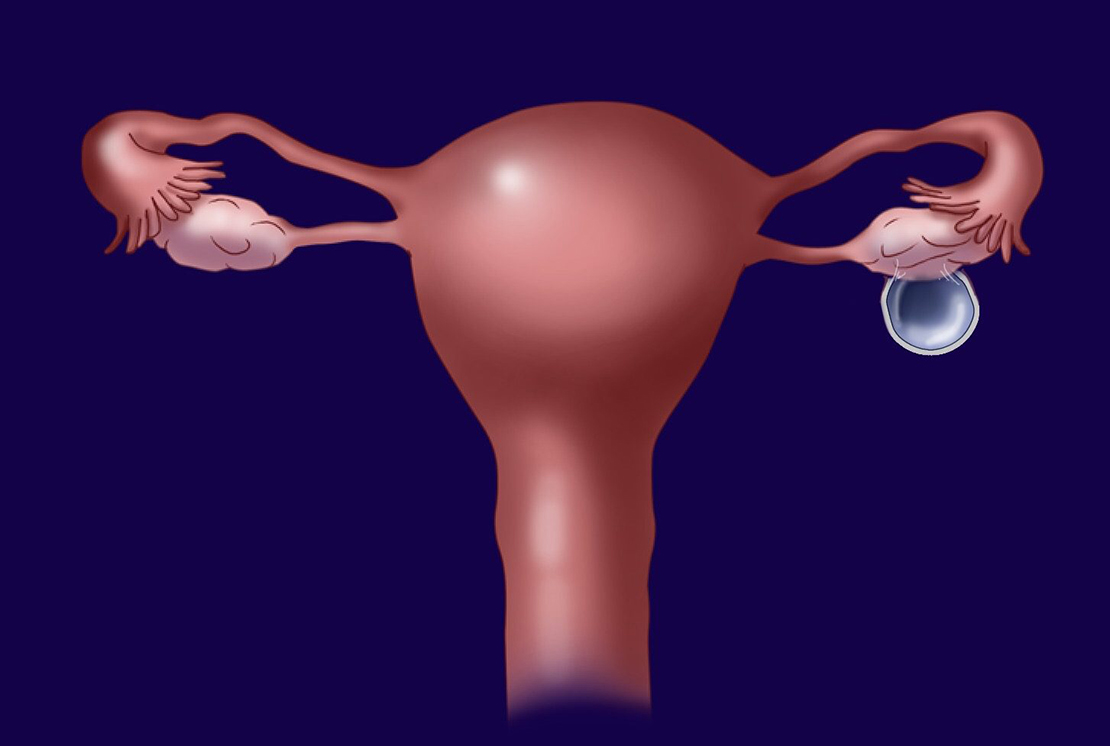
Какие выбрать свечи?
Ихтиоловые свечи в гинекологии при кисте яичника имеют противовоспалительный и антисептический эффект. Действующим веществом является ихтиол. Это вещество чёрного цвета, имеющее резкий запах. Применяется ректально после естественного очищения кишечника 1-2 раза в день, может применяться и вагинально. Положительный эффект достигается достаточно быстро за счет хорошего всасывания вещества. Ихтиоловые свечи при кисте яичника имеют хорошие отзывы в связи с отсутствием противопоказаний и побочных действий.
Индометацин при кисте яичника снижает болевые ощущения и отечность путем блокирования ферментов, вызывающих воспаления. Относится к нестероидным противовоспалительным средствам. Эффективность препарата достигается в 90%. Принимается вагинально по 1-2 свечи в сутки, быстро всасывается. Не рекомендуется принимать пациентам, имеющим заболевания желудочно-кишечного тракта, печени, аллергиях, беременным женщинам и кормящим матерям. Побочное действие заключается в головокружении, сонливости, боли в животе, тошноте и рвоте.
Дикловит — нестероидное противовоспалительное средство. Применяется как противовоспалительный препарат органов малого таза. Вводят ректально после дефекации или очистительной клизмы по 1-2 свечи в сутки. Нельзя назначать при аллергических реакциях, бронхоспазмах, индивидуальной непереносимости вещества, беременным и кормящим женщинам. Побочные эффекты: мигрень, шум в ушах, аллергическая реакция, в редких случаях — отёк ног. В случае передозировки может наблюдаться спутанность сознания, тошнота, рвота, кровотечение. Препарат следует очень аккуратно применять в сочетании с другими лекарственными средствами.
В гинекологии лонгидаза используется для лечения и профилактики спаек, образующихся на фоне воспалительного процесса. Обладает иммуномодулирующим, антиоксидантным и незначительным противовоспалительным действием. Имеет хорошую всасываемость. Применяется одна свеча через два дня перерыва. Вводится вагинально или ректально, после очищения кишечника. Противопоказан для пациентов с онкологическими заболеваниями, беременных, детей до 12 лет, болезнях почек. Побочные явления проявляются в виде аллергической реакции.
Свечи с прополисом используются как противовоспалительные, антибактериальные, антиоксидантные, иммуномодулирующие средства. Применяются вагинально или ректально, после очищения кишечника.
Эндометриоидная киста яичника
Эндометриоидная киста яичника – это патологическое полостное образование на поверхности яичника, которое состоит из скопившейся менструальной крови, окруженной оболочкой из клеток эндометрия. В отличие от функциональных кист, эндометриоидные кисты имеют совершенно другой механизм развития и, как правило, двухстороннее поражение. В гинекологии такая киста яичника относится к проявлениям генитальной формы эндометриоза.
В Юсуповской клиники широко применяют свечи при эндометриозе кисты яичников, которые оказывают обезболивающий эффект.
Чаще всего используются суппозитории, имеющие нестероидные противовоспалительные средства в своем составе (например, индометацин и диклофенак). При эндометриозе кишечника, который сопровождается спастическими болями, применяют свечи, в состав которых входит папаверин или белладонна.
При спаечном процессе в яичниках, с профилактической и рассасывающей целью, хорошо помогают суппозитории, состоящие из лонгидазы (они вводятся либо ректально, либо вагинально).
Противозачаточные таблетки при кисте яичника
Противозачаточные таблетки часто применяются для восстановления гормонального баланса. Входящие в состав синтетические гормоны очень схожи с природными биологически активными веществами, находящимися в организме женщины. Гормональные таблетки при кисте яичника способствуют уменьшению размеров и полному рассасыванию образований. Они подавляют овуляцию и снижают риск повторного возникновения кист. При использовании противозачаточных препаратов, нормализируется гормональный фон, женщина обретает возможность забеременеть, выносить и родить ребенка.
Некорректно подобранный фармацевтический продукт может спровоцировать обратный эффект, когда киста начинает увеличиваться в объеме и появляются внезапные кровянистые выделения. Поэтому так важно правильно подобрать клинику, в которой работают врачи высокого уровня, знающие свое дело.
В Юсуповской онкологической клиники больными занимаются высококвалифицированные врачи, которые ежедневно отслеживают происходящие изменения в организме. Подбор гормональных средств осуществляется индивидуально, учитывая особенности каждого пациента.
Какие таблетки пить?
Вобэнзим – это лекарственное средство, которое обладает противовоспалительным, иммуностимулирующим, фибринолитическим, анальгезирующим и противоотечным эффектом. Вобэнзим используется в комплексном лечении многих гинекологических заболеваний, к которым также относятся и кисты яичника.
Противопоказания к применению:
|
Гемофилия или другие состояния, которое могут привести к кровотечению |
Гемодиализ |
|
Дети до 5 лет |
Индивидуальная непереносимость |
Применение вобэнзима при кисте яичника имеет ряд побочных явлений: тошнота, рвота, расстройство стула, аллергические реакции.
Вобэнзим при кистах яичника имеет положительные отзывы, так как, применяясь в комплексном лечении, способен значительно повысить эффективность антибиотиков и снизить возможные побочные действия гормональных лекарственных средств.
Для того, чтобы получить консультацию или записаться на прием к специалисту Юсуповской больницы, больше узнать о таблетках от кисты яичника и их названиях, можно позвонить по телефону.
Мнение эксперта
Автор: Анастасия Владимировна Ласкевич
Врач акушер-гинеколог, гинеколог-эндокринолог, гинеколог-онколог, эндоскопический хирург-гинеколог, врач ультразвуковой диагностики
Киста яичника представляет собой жидкостное образование в виде пузыря, из-за которого размер яичника может увеличиться в несколько раз. Кисты считаются самыми распространенными образованиями, развиваются длительное время, размер их варьируется от нескольких миллиметров до 20 сантиметров и более.
Причин образования кист множество, важнейшими среди них считаются гормональная дисфункция, воспалительные процессы органов малого таза, заболевания эндокринной системы, аборт, в том числе мини аборт.
Некоторые виды кист рассасываются самостоятельно, другие требуют комплексной гормональной и противовоспалительной терапии. В ряде сложных случаев назначают хирургическое вмешательство.
Выбор тактики лечения зависит от характера новообразования, выраженности клинической картины, возрастной категории пациентки, необходимости сохранения репродуктивной функции, вероятности возникновения злокачественного процесса. Специалисты Юсуповской больницы практикуют комплексное лечение кисты яичника в условиях стационара и амбулаторно.
Киста яичника — это распространенное гинекологическое состояние, которое может вызывать различные симптомы, такие как боль внизу живота, расстройства менструального цикла и другие. Однако важно понимать, что самостоятельно диагностировать и интерпретировать эти симптомы крайне рискованно. Каждый случай уникален, и лишь квалифицированный врач может провести полноценное обследование, предложить правильный диагноз и разработать эффективный план лечения. Регулярные визиты к гинекологу помогут своевременно выявить возможные проблемы и избежать осложнений. Поэтому, при любых настораживающих симптомах, лучше всего обратиться к специалисту для получения точной информации и профессиональной помощи.
Заместитель генерального директора по лечебной работе, врач-онколог, врач-терапевт
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Профильные специалисты
Прием, консультация врача-гинеколога, первичная 4 800 руб.
Прием, консультация врача-гинеколога, повторная 3 900 руб.
Прием, консультация врача-гинеколога (Онлайн) 4 800 руб.
Консультация врача-гинеколога, к.м.н., первичная 6 900 руб.
Консультация врача-гинеколога, к.м.н. (Онлайн) 6 900 руб.
Консультация врача-гинеколога, д.м.н./профессора 11 000 руб.
Консультация врача-гинеколога, к.м.н., повторная 4 800 руб.
УЗИ 1 зоны (амбулаторно) 4 600 руб.
Кольпоскопия 5 100 руб.
Лапароскопическая резекция кисты яичника (Комплесно: операция, наркоз, пребывание) 110 450 руб.
Вы сейчас находитесь:
Медикаментозное лечение кисты яичника
41.751
04.05.2025
Киста яичника: лечение без операции
Причины появления, симптомы, стадии заболевания и методы лечения
04.05.2025

*Дата обновления: 04.05.2025
Записаться на прием

*Дата обновления: 04.05.2025
Это нарушение считается одним из наиболее распространенных гинекологических заболеваний у женщин. Киста представляет собой полый мешочек на правом или левом яичнике, заполненный однородной жидкостью. В подавляющем большинстве случаев новообразование исчезает без какого-либо вмешательства в течение 3-4 менструальных циклов и не причиняет дискомфорта. Однако бывает и так, что киста не проходит сама собой и начинает вызывать сбои в работе организма. В этом случае необходимо врачебное вмешательство. Конечно, всем хочется, чтобы киста яичника поддалась такому способу как лечение без операции. И в некоторых случаях это вполне возможно.
Записаться на прием
Содержание
-
01
Симптомы болезни
-
02
Причины заболевания
-
03
Какой врач занимается лечением кисты яичника?
-
04
Киста яичника: операция обязательна?
-
05
Безоперационные методы лечения
-
06
Список литературы
Информация
проверена экспертом
Морозова Наталия Владимировна
Гинеколог, стаж работы 23 года
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли
или иного обострения заболевания диагностические исследования должен назначать только лечащий врач.
Для постановки диагноза и правильного назначения лечения следует обратиться к профильному
специалисту.
Образование кисты является нарушением естественного процесса в репродуктивной системе женщины. Яйцеклетка созревает в капсуле одного из яичников, а затем разрывает ее, попадая в полость матки. В некоторых случаях нарушения целостности не происходит — оставшийся «мешочек» с клеткой превращается в кисту. В течение нескольких месяцев она уменьшается в размерах, и яичник восстанавливает функциональность. При неблагоприятных обстоятельствах этот процесс замедляется. Понять, что киста яичника прогрессирует, и необходимо лечение, можно по таким симптомам:
- боль тянущего характера внизу живота;
- кровянистые выделения, не связанные с менструацией;
- нарушения цикла;
- чувство тяжести или давления в животе;
- усиление боли во время физических нагрузок или интимной близости;
- общая слабость, тошнота, реже — рвота.
Иногда при длительном игнорировании симптомов, травмах или чрезмерных физических нагрузках может происходить разрыв кисты с попаданием жидкого содержимого в брюшную полость. Это состояние называется апоплексия. В этом случае киста яичника требует срочного вмешательства — операция становится обязательной. Бить тревогу нужно при таких симптомах:
- острая боль в животе;
- резкое повышение температуры до 39-40 градусов;
- учащенный пульс при пониженном давлении;
- общая слабость, головокружение, тошнота;
- сильное кровотечение.
Выделяют несколько видов образований, из которых чаще всего встречаются фолликулярные, эндомитриоидные и кистозные. Они различаются по симптоматике и характеру заполняющей жидкости. Точно определить вид может только врач.
02
Причины заболевания
Киста считается одним из «плановых» сбоев организм и случается практически со всеми женщинами детородного возраста. Однако не у всех новообразование вызывает сложности. Их появление является поводом для беспокойства о своем здоровье. Основными причинами перехода кисты в патологическое состояние являются:
- гормональные нарушения;
- воспалительные процессы;
- апоптоз — отмирание клеток;
- онкологическая предрасположенность.
Однако этих причин недостаточно. Чаще всего негативные процессы дают о себе знать при неблагоприятных внешних условиях или активизации внутренних проблем организма. Киста может развиваться на фоне таких процессов:
- нарушение менструального цикла;
- раннее половое созревание;
- рецидивы кисты;
- лечение онкологии в прошлом;
- операции малого таза;
- курение, прием алкоголя и наркотиков;
- лишний вес.
В качестве причин могут выступать также неравномерные физические нагрузки. Кроме того, отношение к кисте имеет бесплодие. Оно вызывает гормональные нарушения и может быть как причиной, так и следствием недуга.
03
Какой врач занимается лечением кисты яичника?
При наличии подозрений на эту патологию следует обратиться к специалисту. Этот шаг поможет отследить опасные изменения и избавиться от дискомфорта. Проводит диагностику и назначает необходимое лечение:
гинеколог
Прежде чем приступить к осмотру, доктор должен будет установить возможные причины нарушений. Для этого специалист задаст пациентке ряд вопросов. Это позволит прояснить и максимально сузить клиническую картину. Вопросы могут быть следующими:
- Какие именно симптомы причиняют беспокойство?
- Как давно и насколько интенсивно они проявляются?
- Были ли случаи обнаружения кисты до этого?
- Наблюдались ли другие заболевания репродуктивной системы?
- Во сколько лет была первая менструация?
- Не принимает ли пациентка гормональные противозачаточные средства?
- Есть ли у нее какие-либо хронические или острые заболевания?
После этого проводится гинекологический осмотр и при необходимости назначается дополнительное обследование. Чаще всего это УЗИ. В более тяжелых случаях может быть проведена лапароскопия.
04
Киста яичника: операция обязательна?
Вполне естественно, что пациенткам хочется по возможности избежать встречи с хирургическим столом. Лечение без операции возможно, когда киста яичника находится на ранних этапах развития и проявляет склонность к самостоятельному уменьшению. Показания к хирургическому вмешательству таковы:
- Большой размер кисты, который может спровоцировать ее разрыв и привести к перитониту.
- Перекручивание основания образования, которое ведет к нарушению кровообращения в яичнике и возможному некрозу тканей.
- Разрастание кисты не с внешней стороны яичника, а внутрь него.
- Высокий риск перерастания полости в злокачественную опухоль. Определяется при взятии образца тканей и наличии онкомаркеров в анализе крови.
- Эндометриозная разновидность кисты. Ее особенность заключается в том, что пространство заполняется не просто физиологической жидкостью, а кровью, что очень опасно само по себе и в особенности при разрыве.
На современном уровне развития медицины наиболее эффективным и безопасным методом проведения операции является лапароскопия. Она проводится малоинвазивным путем при помощи введения эндоскопических инструментов в небольшие разрезы. Киста яичника подвергается такому методу как операция примерно в 10 % случаев. Чаще всего она проходит сама или поддается консервативной терапии.
05
Безоперационные методы лечения
Воздействие на кисту исключительно при помощи медикаментов рассматривается как возможный вариант только при небольших размерах образования. Основой такого метода является комплексный прием препаратов, который иногда может дополняться физиотерапией. Также консервативно киста яичника должна быть устранена, когда операция невозможна из-за противопоказаний. Медикаментозное лечение включает:
- гормональные оральные контрацептивы;
- антибиотики;
- витаминные и минеральные добавки;
- обезболивающие средства;
- в отдельных случаях — седативные препараты и антидепрессанты.
Иногда для воздействия на кисту необходимо изменить привычный образ жизни. Чаще всего это выступает как фон для лечения. При наличии вредных привычек и подрывающих здоровье обстоятельств даже самые эффективные методы не дадут результата. Чтобы киста яичника отреагировала на лечение без операции, необходимо придерживаться таких рекомендаций:
- отказаться от курения и алкоголя;
- на время снизить интенсивные физические нагрузки;
- нормализовать режим питания, исключить из меню жирные жареные блюда, сдобу, добавление острых специй;
- избегать переутомлений и недосыпания.
Нормализация гормонального фона восстановит функционирование репродуктивной системы. Часто во время активной фазы наличия кисты наблюдается временная потеря фертильности, то есть возможности зачатия. Правильное своевременное воздействие на проблему поможет остановить дальнейшее развитие бесплодия.

5 из 5

5 из 5

5 из 5

4.8 из 5

4.9 из 5

4.9 из 5

5 из 5
98%
Удовлетворены результатом лечения
Принимает в клинике:
м. Улица 1905 года

5 из 5
98%
Удовлетворены результатом лечения
Принимает в клинике:
м. Проспект Мира

5 из 5
98%
Удовлетворены результатом лечения
Принимает в клинике:
м. Улица 1905 года

4.8 из 5
98%
Удовлетворены результатом лечения
Принимает в клинике:
м. Улица 1905 года

4.9 из 5
98%
Удовлетворены результатом лечения
Отзывы:
Принимает в клинике:
м. Проспект Мира

4.9 из 5
98%
Удовлетворены результатом лечения
Отзывы:
Принимает в клинике:
м. Улица 1905 года
Новиков В.И., Перевезенцев И.А., Шевелева Н.П., Тришкин Д.В., Ложкина Н.В. Эндоларингеальная хирургия [Электронный ресурс] // Пермский медицинский журнал. 2013
Гельдт В.Г. Уроки хирургии [Электронный ресурс] // Российский вестник детской хирургии, анестезиологии и реаниматологии. 2019
Кузин М.И. Хирургические болезни : учебник // ГЭОТАР-Медиа. 2017
Калантаров, Т. К. Общие вопросы пропедевтики хирургических болезней: учебно-методическое пособие // Триада. 2012
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам Вы можете на сайте или по телефону 8 (495) 255-37-37.

Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить
эффективное лечение может только квалифицированный врач.
Записаться на прием к нашим специалистам Вы можете на сайте или по телефону 8 (495) 255-37-37
Связаться с клиникой
Мнение эксперта
Мнение эксперта
Лечение кисты яичника без операции — возможно только при малых размерах и отсутствии осложнений. Включает изменение гормонального фона, диету и щадящий режим. Без терапии возможны рост образования и нарушение менструального цикла. Также усиливается риск нагноения и вторичного воспаления. Это состояние влияет на уровень уверенности и репродуктивное здоровье. Отказ от нагрузок и стресса снижает вероятность рецидивов и улучшает прогноз.
Похожие болезни
Врач ЛФК
Упражнения для тех, кто долго сидит за рулем
Современного делового человека трудно представить без автомобиля. В условиях постоянных пробок и долгого сидения за рулем, появляется ощущение «скованности», болезненности ног, рук, плечевого пояса, поясничного отдела.
Оториноларинголог-хирург
Операции в области оториноларингологии в «Открытой клинике»
Врач МРТ
Подготовка к МРТ брюшной полости и органов малого таза
МРТ – это метод диагностического исследования различных органов. Считается одним из самых точных и безопасных способов обследования организма, помогает установить множество заболеваний, патологий. За основу берется использование высоких радиочастотных импульсов и магнитного поля.
Уролог
Простатит, как добиться уверенной победы
Острая форма или острый бактериальный простатит возникает, когда привычная биофлора, живущая в норме на слизистой уретры и ткани простаты, получает толчок, запускающий ее агрессивное размножение.
Врач ЛФК
Комплекс упражнений для спины
Работу над восстановлением необходимо начинать с самых простых упражнений, которые не требуют большой нагрузки на организм. Перед серьезными тренировками важно подготовить свое тело, укрепить мышечный тонус, улучшить приток крови к тканям.
Врач ЛФК
Упражнения при болях в пояснице
Причиной болей в пояснице масса: перенапряжение, сидячий образ жизни, тяжелые физические нагрузки. Все это приводит к грыжам, остеохондрозу, смещению дисков.
