Ревматолог
Cтаж — 36 лет
Кандидат наук
Больница скорой медицинской помощи №15 «Каустик»
Дата публикации 8 мая 2019 г.Обновлено 15 августа 2019
Вступление
В поликлинику №15 г. Волгограда обратилась женщина 50 лет.
Жалобы
Пациентка жаловалась на утреннюю скованность в суставах кистей рук в течение 20 минут, боли в пястно-фаланговых и лучезапястных суставах, снижение силы в руках, утомляемость, слабость, трудности в выполнении повседневной домашней работы.
Все симптомы усиливались при физических нагрузках на руки.
Препараты «Аэртал», «Найз», «Аркоксиа», «Ксефокам» облегчали состояние, но эффект был временным: когда действие лекарств заканчивалось, боли возобновлялись.
Анамнез
По словам женщины, жалобы появились два года назад. Она обращалась с ними по месту жительства в поликлинику №24, из-за отсутствия ревматолога наблюдалась там у терапевта.
Врач нашёл признаки остеоаротроза, назначил нестероидные противовоспалительные препараты и хондропротекторы. Терапия не дала значительного эффекта, поэтому женщину направили к ревматологу.
Согласно собранному анамнезу жизни, пациентка замужем, у неё двое взрослых детей. Работает в типографии.
Травм и операций не было. Кровь не переливали. Гепатитом В и С не болела. Среди родственников первой и второй линии случаев аутоиммунных заболеваний не выявлено.
Обследование
На момент осмотра кожные покровы чистые, лимфоузлы не увеличены. Пациентка нормального телосложения, питается умеренно.
Артериальное давление — 130/80 мм рт. ст., пульс — 72 удара в минуту, ЧДД (частота дыхательных движений) — 16 в минуту, дыхание везикулярное, хрипов нет.
Живот мягкий, безболезненный. Дизурических явлений (нарушений мочеиспускания) нет.
Лучезапястные суставы с обеих сторон припухшие, наблюдаются признаки воспаления (синовита) и скопления жидкости в воспалённой ткани (экссудации). Второй и третий пястно-фаланговые суставы кистей рук дефигурированы, увеличены в объёме, при пальпации болезненны, есть признаки воспаления.
Червеобразные мышцы кистей рук гипотрофичны.
Результаты лабораторной диагностики:
⠀•⠀СОЭ — 45 мм/ч;
⠀•⠀СРБ (С-реактивный белок — индикатор воспаления) — 22,5 мг/л;
⠀•⠀РФ (ревматоидный фактор) — 200 МЕ/мл;
⠀•⠀Hb (гемоглобин) — 110 г/л;
⠀•⠀Le (лейкоциты) — 4,5 х109/л;
⠀•⠀Er (эритроциты) — 5,8 х 1012/л;
⠀•⠀АЦЦП (антитела к циклическому цитруллинированному пептиду — маркер ревматоидного артрита) — 40 Ед/мл;
⠀•⠀AMCV (антитела к цитруллинированному виментину — ещё один маркер ревматоидного артрита) – 50 Ед/мл;
⠀•⠀ЩФ (щелочная фосфатаза) — 300 МЕ/л;
⠀•⠀АЛАТ — 40 Ед/л;
⠀•⠀АСАТ — 40 Ед/л;
⠀•⠀Креатинин — 80 мкмоль/л;
⠀•⠀Мочевина — 6,2 ммоль/л;
⠀•⠀Глюкоза — 5,2 ммоль/л.
Также проведены инструментальные обследования:
⠀•⠀Рентгенография кистей рук — околосуставной остеопороз, начальные признаки сужения суставных щелей, единичные узурации (отверстия) и эрозии в костях лучезапястных суставов.
⠀•⠀МРТ илеосакральных сочленений — правосторонний сакроилеит (бессимптомный).
⠀•⠀ЭКГ — левограмма (электрическая ось сердца отклонена влево — признак патологии), ритм синусовый (нормальный).
⠀•⠀Флюорография лёгких — без патологии.
⠀•⠀УЗИ лучезапястных суставов — признаки теносиновитов (воспаления синовиальной оболочки сустава).
Диагноз
Ревматоидный артрит, серопозитивный, дебют, АЦЦП — ассоциированный, AMCV (+), активность болезни высокая: индекс DAS28 = 5,42, ФНС–II, первая степень.
Лечение
Пациентке был назначен курс базисной терапии:
⠀•⠀»Метотрексат» 2,5 мг — по понедельникам в два приёма во время еды с перерывом в 12 часов (8 таблеток в неделю).
⠀•⠀»Фолиевая кислота» — 5 таблеток во вторник вечером и 5 таблеток в среду вечером.
⠀•⠀»Найзилат» 600 мг — натощак до трёх раз в день при суставной боли (перманентно).
⠀•⠀Локальные формы НПВП в виде геля «Вольтарен» или «Артрозилен» — местно, до двух раз в день.
Ежемесячно пациентка приходит к врачу-ревматологу на осмотр и коррекцию лечения. Осуществляется лабораторный контроль степени активности заболевания с подсчётом индекса DAS28.
За шесть месяцев наблюдения удалось добиться клинической ремиссии: нет утренней скованности, значительно уменьшились боли в суставах, увеличилась толерантность к физической нагрузке. В лабораторных показателях наметилась тенденция к снижению всех маркеров воспаления:
⠀•⠀СОЭ — 30 мм/ч;
⠀•⠀РФ — 80 МЕ/мл;
⠀•⠀СРБ — 16 мг/л;
⠀•⠀ЩФ — 180 МЕ/л.
В связи с этим доза «Метотрексата» снижена до 5 таблеток в неделю.
Заключение
Данный клинический случай демонстрирует трудность в диагностике артрита на ранней стадии из-за скудности симптомов в начале развития заболевания.
В то же время мы наблюдаем классический вариант положительного ответа на «Метотрексат» в среднетерапевтической дозировке с последующим снижением дозы до поддерживающей, что говорит о точности подобранной тактики лечения.
Ревматоидный артрит: новые подходы к старой проблеме
Статьи
Ревматоидный артрит. Остеоартроз
Р. М. Балабанова, профессор, доктор медицинских наук, руководитель отдела изучения и коррекции аутоиммунных нарушений ГУ Института ревматологии РАМН
Е. В. Шекшина, кандидат медицинских наук, младший научный сотрудник
Хроническое системное иммуноопосредованное воспалительное заболевание с преимущественным поражением периферических (синовиальных) суставов по типу симметричного эрозивнодеструктивного полиартрита, сопровождающегося пролиферацией синовиоцитов и ангиогенезом (что сближает его с онкологическими заболеваниями), называют РЕВМАТОИДНЫМ АРТРИТОМ (РА).
Распространенность РА среди взрослого населения различных климато-географичеcких зон – в среднем 0,6–1,3%. Ежегодная заболеваемость за последние годы сохраняется на высоком уровне – 0,02%. Для РА характерен половой диморфизм: женщины болеют в 3–4 раза чаще, чем мужчины. Во время беременности нередко развивается ремиссия. У женщин пик заболеваемости РА приходится на 35–55 лет, у мужчин – на 40–60 лет.
Этиология и патогенез заболевания
До настоящего времени причина возникновения РА не уточнена. В его развитии равнозначна роль как генетических, так и внешнесредовых факторов, среди которых предполагается участие инфекции, иммунизации, питания, переливания крови, курения, УФО-облучения и др.
О генетической предрасположенности к заболеванию свидетельствует его высокая агрегация в семьях больных РА. Заболеваемость им в раннем возрастезначительно чаще встречается в семьях, где были родственники с РА. Роль генетической предрасположенности к этому заболеванию подтверждена и его более высокой частотой среди монозиготных близнецов (12–32%) по сравнению с дизиготными (3,5–9%).
Из эндогенных факторов в развитии РА определенную роль играют половые гормоны, что подтверждается большой частотой заболевания среди женщин, а также положительным влиянием беременности на течение РА и его обострением после родоразрешения или ее прерывания. У женщин, больных РА, выявлен дефицит андрогенов – тестостерона и дегидроэпиандростерона, у мужчин также низок уровень тестостерона.
Участие половых гормонов в развитии РА подтверждает влияние экзогенных эстрогенов (оральных контрацептивов), снижающих риск развития РА.
Среди внешнесредовых факторов возникновения этого заболевания в первую очередь предполагается роль инфекции. Классических эпидемиологических доказательств инфекционной этиологии РА нет, но это не исключает ее участия в генетически предрасположенном организме, о чем свидетельствуют результаты исследований на животных.
Специфический (инфекционный) триггер РА не установлен, но есть много претендентов: микоплазма, парвовирус В19, цитомегаловирус (ЦМВ), вирус простого герпеса 6-го типа, Эпстайна – Барр вирус (ЭБВ). Один из механизмов развития так называемых аутоиммунных заболеваний, к которым относится и РА, – “молекулярная мимикрия”. Микробы и вирусы могут содержать белковые структуры (аминокислотные последовательности), сходные с белками хозяина. Иммунный ответ на патоген с целью его элиминации может “изменить направление”, в результате чего возникает перекрестная реакция с собственными антигенами, структурно схожими с чужеродными.
В сыворотке больных РА содержатся в повышенных титрах антитела к латентному или репликативному антигену ЭБВ. Тлимфоциты периферической крови больных РА не способны контролировать ЭБВ-позитивные В-лимфобластоподобные линии, и это объясняет частоту ЭБВ-инфицированных периферических В-лимфоцитов при РА в сравнении с контролем. Длительная экспозиция одного или нескольких вирусов, что нередко имеет место при РА, может играть триггерную роль в инициации иммунного воспаления, так как антигены вируса не только перекрестно реагируют с антигенами хозяина, но и выполняют адъювантный эффект.
Патогенез
ЭФ РА(?) > Трансформация IgG в АутоАГ > IgM,A,G-ревматоидные факторы + АутоАГ = ЦИК > синовиальная ткань > повышение активности медиаторов воспаления, проницаемости микрососудов, хемотаксис лейкоцитов, фагоцитоз ЦИК > повреждение лизосом лейкоцитов и макрофагов > высвобождение лизосомальных ферментов > повреждение клеточных структур > образование новых АутоАГ > цепная реакция
Неизвестный этиологический фактор ревматоидного артрита вызывает первичную иммунную реакцию в виде образования антител в виде IgG. По неизвестной причине они трансформируются и превращаются в аутоантигены, которые в условиях иммунодефицита по Тсупрессорам инициируют выработку В-лимфоцитами антител групп Ig M, A, G (ревматоидные факторы). Они образуют с аутоантигеном циркулирующие иммунные комплексы (ЦИК), оседающие главным образом в синовиальной оболочке суставов и вызывающие повышение активности медиаторов воспаления, нарушение микроциркуляции, активацию хемотаксиса лейкоцитов.
В процессе фагоцитоза повреждаются лизосомы нейтрофилов и макрофагов, высвобождаются лизосомальные ферменты, повреждающие клеточные структуры. Образуются новые аутоантигены, новые аутоантитела, и патологический процесс приобретает характер цепной реакции. На какое-то время она может затихать, но затем вновь возобновляется под влиянием специфических и неспецифических факторов.
Исход воспалительного процесса характеризуется редукцией, а затем и прекращением миграции клеток в воспаленную ткань с последующим повышением апоптоза клеток и восстановлением тканей. Постоянная активация моноцитов и макрофагов приводит к неспособности их блокировать эти процессы, что способствует переходу острого воспаления в хроническое.
Важную роль в патогенезе РА играют простагландины.
Другой механизм, участвующий в воспалении и деструкции хряща, – усиление новообразования сосудов. Этот ангиогенез в синовии связывают с действием провоспалительных цитокинов, который приводит к усилению проникновения воспалительных клеток в ткани сустава, что обеспечивает поступление питательных веществ, необходимых для нормального функционирования воспалительных и пролиферирующих клеток. Важная роль отводится нейтрофилам, увеличение количества которых в синовиальной жидкости приводит к гиперпродукции хемоаттрактантов. Дегрануляция нейтрофилов сопровождается высвобождением протеиназ, реактивных форм кислорода, продуктов метаболизма арахидоновой кислоты.
Процессы, происходящие в синовии при РА, напоминают локальное злокачественное новообразование. Масса вновь образованных клеток и соединительной ткани во много раз превышает массу нормальной синовиальной оболочки. Образующийся при РА паннус обладает способностью к инвазии и деструкции хряща, субхондральной кости и связочного аппарата. Синовиоциты больных РА обладают фенотипическими свойствами трансформированных опухолевых клеток. В синовиальной жидкости и тканях обнаружено увеличение уровня факторов роста – тромбоцитарного и фибробластного. Сходство ревматоидного синовита и локализованного злокачественного новообразования проявляется и на молекулярном уровне. Ряд цитокинов обладает способностью вызвать длительно сохраняющиеся фенотипические изменения клеток.
Патологический процесс при РА в первую очередь развивается в суставах и околосуставных тканях и имеет свои особенности в зависимости от стадии заболевания.
Синовит выявляется рано, даже в клинически неизмененном суставе. Нарушения в синовиальной мембране обусловлены иммунологическими процессами. В начальных стадиях процесса строма скудно инфильтрирована лимфоцитами, плазматическими клетками, лаброцитами (тучными клетками) и макрофагами. Т-лимфоциты имеют морфологические и иммунологические характеристики антигензависимых клеток. В-лимфоциты как предшественники плазматических клеток и сами плазматические клетки синтезируют иммуноглобулины in situ.
На ранней стадии имеет место пролиферация кроющих синовиоцитов типа В, имеющих морфологическое сходство с фибробластами. Клетки формируют несколько слоев с очаговым “частоколом”. Встречаются капилляриты и продуктивные васкулиты. На этой стадии выявляется преобладание экссудативных и альтернативных процессов в синовиальной мембране – отек, полнокровие и очаги фибриноидных изменений.
Для развернутой стадии характерна картина хронического пролиферативного процесса. При этом отмечаются выраженная гиперплазия и гипертрофия ворсинок. Становится более очевидной пролиферация кроющих синовиоцитов с формированием нескольких слоев и наличием гигантских клеток.
В морфогенезе ревматоидного синовита важное место занимает поражение сосудов микроциркуляторного русла – васкулиты и ангиоматоз. В стенках сосудов выявляются отложения иммуноглобулинов. На этой стадии в синовиальной мембране могут формироваться ревматоидные узелки, а в случае присоединения амилоидоза – амилоидные массы.
Особенность позднего периода – выраженный ангиоматоз, сочетающийся с продуктивными васкулитами и тромбозами. Волнообразное течение болезни находит отражение и в морфологии синовиальной мембраны.
Под ней в перихондральной ее части формируется синовиальный паннус – сосудистая и фиброзная ткань. В процессе развития он врастает в хрящ, разрушая его.
Специфический морфологический признак при РА – ревматоидный узелок. Его можно увидеть в различных органах и тканях, но наиболее частая локализация – кожа и синовиальная мембрана. Узелок представлен очагом фибриноидного некроза, окруженного палисадообразно расположенными макрофагами, лимфоцитами и плазматическими клетками. Нередко в нем видны гигантские многоядерные клетки. С помощью моноклональных антител удалось подтвердить участие иммунопатологических реакций в развитии ревматоидных узелков.
Особое место в прогрессировании ревматоидного процесса занимают васкулиты, которые выявляютсяво всех органах, но не имеют специфических морфологических признаков. Исследование сосудов кожи у больных РА с признаками кожного васкулита показало, что изменения микроциркуляторного русла носят генерализованный характер.
При этом заболевании обнаруживают продуктивные, деструктивные и деструктивно-продуктивные васкулиты. Сосуды поражены генерализованно и полиморфно – от умеренной пролиферации эндотелия и инфильтрации наружной оболочки до некроза средней оболочки стенки сосуда. Преобладают поражения сосудов мелкого калибра – кожи, скелетной мускулатуры, внутренних органов. Наиболее типичны продуктивные васкулиты и тромбоваскулиты, реже встречается панваскулит типа узелкового полиартериита с очаговым или тотальным некрозом средней оболочки.
Изменения в сосудах крупного и среднего калибра могут быть обусловлены поражением vasa vasorum и развивающейся в связи с этим ишемией сосудистой стенки. Иногда наблюдается картина аортита с последующим склерозом и расширением устья аорты.
Поражение серозных оболочек проявляется чаще всего сухим плевритом с незначительным фибринозным выпотом, что ведет к образованию спаек. В легочной ткани процесс развивается по типу хронической межуточной пневмонии, очагового или диффузного пневмосклероза с образованием ревматоидных узелков.
Поражение почек обусловлено гломерулонефритом (мембранозным или мембранозно-пролиферативным), нефроангиосклерозом, хроническим интерстициальным нефритом, ангиитом. Часто нефропатия обусловлена отложением амилоидных масс. В латентной стадии амилоид обнаруживают периваскулярно в ткани пирамид и некоторых артериолах клубочков, в нефротической стадии в большинстве клубочков, стенках сосудов, пирамидах отложения амилоида массивные.
В желудочно-кишечном тракте выявляют признаки гастрита, энтерита, колита, которые достаточно часто обусловлены иммунокомплексным процессом, что подтверждается обнаружением в подслизистой основе иммуноглобулинов, фибрина. Наиболее тяжелые изменения желудочно-кишечного тракта связаны с отложением амилоидных масс в слизистой оболочке, стенке сосудов с развитием лимфоидно-плазмоцитарной инфильтрации, атрофией слизистой оболочки и подслизистой основы.
В биоптатах печени отмечают изменения в портальной соединительной ткани с продуктивными васкулитами, лимфоидно-гистиоцитарной или плазмоцитарной инфильтрацией, склеротические изменения, а также дистрофию, некроз гепатоцитов. При амилоидном поражении отложения амилоида наблюдают в ретикулярной строме долек печени по ходу внутридольковых капилляров, в стенке сосудов. Амилоид нередко замещает большую часть паренхимы.
В селезенке выявляют гиперплазию и плазматизацию лимфоидной ткани, пролиферацию эндотелия синусов, отложения белковых преципитатов.
При РА поражаются различные отделы нервной системы и ее элементы (сосуды, соединительная ткань, нервные волокна). Периферическая система в основном поражена за счет vasa nervorum. В соединительной ткани нервной системы выявляют фибриноидные изменения, лимфоидные и плазмоклеточные инфильтраты, а также отложения амилоида, микронекрозы.
Клиническая картина РА
Суставной синдром – ведущий в клинической картине РА. Начало заболевания чаще всего подострое (55–70%), как правило, спровоцированное перенесенной острой инфекцией или обострением хронической, охлаждением, травмой, стрессовой ситуацией.
Развитию артрита за несколько недель или месяцев предшествует продромальный период, признаки которого – усталость, похудание, периодически возникающая боль в суставах (часто на изменение атмосферного давления), снижение аппетита, повышенная потливость, субфебрильная температура, небольшая анемия, увеличение СОЭ.
По данным В. А. Насоновой и М. Г. Астапенко (1989), в продромальном периоде у 32% больных развивается утренняя скованность, особенно в суставах конечностей, которая при активном движении проходит. Среди причин возникновения этого симптома – нарушение нормального ритма выработки гормонов надпочечниками со смещением на более поздний период суток, а также аккумуляция цитокинов в отечной жидкости воспаленных суставов во время сна.
В начальном периоде РА у 1/3 больных отмечают артралгии, усиливающиеся при движении, у 2/3 – симметричный артрит мелких суставов кистей и стоп. Боль и скованность наибольшие в утренние часы, постепенно убывающие к вечеру. Интенсивность и длительность этих проявлений коррелирует с прогрессивностью болезни, сохраняясь при выраженной активности до обеда, а у отдельных больных проходит только к вечеру.
У 8–15% страдающих РА заболевание начинается остро в течение нескольких дней. При этом пациент может указать время и движение, спровоцировавшее боль. Артралгии могут сопровождаться такой же резкой болью в мышцах, длительной утренней скованностью, лихорадкой, что приводит больного к обездвиженности.
В 15–20% случаев РА начинается незаметно с медленным прогрессированием артрита без повышения температуры тела, ограничения движений.
Поражение суставов в ранней стадии РА может быть нестойким и самопроизвольно исчезать на несколько месяцев и даже лет. Стойкий полиартрит с прогрессированием воспалительного процесса отмечен у 70% больных. Первыми, как правило, при РА вовлекаются вторые-третьи пястно-фаланговые, проксимальные межфаланговые и суставы запястья, реже – плюсне-фаланговые. Затем по частоте поражения следуют коленные, локтевые, голеностопные. Позднее вовлечение крупных суставов некоторые авторы объясняют более высоким соотношением поверхности синовиальной мембраны к суставному хрящу. По нашим данным, у 87% заболевших все началось с поражения мелких суставов кистей, у 9,7% – крупных (коленные, плечевые). Стойкий прогрессирующий полиартрит имел место у 43%, у 57% больных он носил волнообразное течение с периодами ремиссии. У 20,4% пациентов развился ишемический некроз головок бедренных костей.
Некоторые суставы в дебюте болезни остаются интактными (“суставы исключения”) – дистальные межфаланговые, первый пястнофаланговый сустав большого пальца кисти, проксимальный межфаланговый мизинца.
Ранняя фаза РА характеризуется преобладанием экссудативных явлений симметрично пораженных суставов кистей с наличием выпота, определяемого по симптому флюктуации, воспалительному отеку периартикулярных тканей, резкой болезненности при пальпации, положительному симптому сжатиякисти.
Над мелкими суставами может быть слегка гиперемирована кожа, а над крупными – повышенная температура. Вследствие воспаления суставных тканей и рефлекторного спазма мышц резко ограничивается движение в пораженных суставах, что ведет к развитию мышечной атрофии. Артрит сопровождается воспалительным поражением влагалищ сухожилий, чаще разгибателей, реже – сгибателей кисти и стопы.
У 15–20% заболевших в первый год болезни может произойти спонтанное затухание симптомов артрита и развиться ремиссия болезни. Но у большей части больных процесс принимает прогрессирующий характер с переходом в экссудативно-пролиферативную фазу.
Наряду с общими симптомами (слабость, астения, похудание, ухудшение сна, аппетита, субфебрильная температура) прогрессирует суставной синдром. Преобладание пролиферативных процессов в суставных тканях приводит к их утолщению, стойкой плотной или пружинящей припухлости периартикулярных тканей, что вызывает изменение конфигурации суставов, в первую очередь мелких – кистей и стоп, запястья, лучезапястных, коленных, локтевых. Плечевые, тазобедренные суставы поражаются при РА редко, еще реже вовлекаются суставы позвоночника.
Классификация РА
Первая была предложена А. И. Нестеровым в 1961 году, после чего неоднократно уточнялась в связи с появлением новых данных о клинике и вариантах течения РА. Последний был одобрен на I Всероссийском конгрессе ревматологов в 2003 году.
Выделено 2 клинико-иммунологических варианта: серопозитивный и серонегативный РА. Полиартрит как основное проявление этого заболевания включает в себя оба варианта. Внесуставные проявления в основном отнесены к серопозитивному варианту и представлены лишь там, где ревматоидная принадлежность не вызывает сомнений. Сюда же отнесена особая форма РА – синдром Фелти. Серонегативный вариант РА имеет свои клинико-лабораторные особенности, к нему отнесен и синдром Стилла взрослых.
Характеризуя активность заболевания, выделяют 4 степени: 0 – ремиссия, 1 – низкая, 2 – средняя, 3 – высокая. Определение активности базируется на наиболее лабильных клинических и лабораторных признаках:
- выраженность боли по визуальной аналоговой шкале (ВАШ), где ее отсутствие приравнивается к нулевой отметке, а максимальное значение – к 10 см
- длительность утренней скованности в минутах
- показатели СОЭ и СРБ
Определение СРБ в нашей стране не стандартизировано, поэтому мы взяли за исходное значение норму, а далее – ее 2–3- и более кратное превышение.
Зарубежными ревматологами предложено для оценки активности РА применять DAS (счет активности болезни).
По МКБ Х принята такая классификация РА: Воспалительные полиартропатии
Ревматоидная болезнь легкого
- Остеопороз и деструкция костного хряща (сужение суставной щели, мелкие единичные узуры)
- Остеопороз, сужение суставной щели, множественные эрозии
- Признаки II стадии и анкилозы
В связи с тем, что у больного в разных суставах могут быть различные рентгенологические изменения, стадия заболевания оценивается по максимальному поражению сустава (преимущественно кистей, стоп). Принято разделение на функциональные классы, включающие способностьбольного обслужить себя, заниматься непрофессиональной деятельностью (отдых, спорт, любимые занятия и др.), а также выполнять профессиональные обязанности, но с учетом возраста и пола (учеба, работа, домашнее хозяйство и др.). Выделены 4 функциональных класса I – сохранена способность обслужить себя, заниматься непрофессиональной деятельностью и выполнять профессиональные обязанности
II – может себя обслужить и заниматься непрофессиональной деятельностью, но ограничен в своей профессии
III – может только обслуживать себя
IV – нуждается в посторонней помощи Ранняя диагностика и активно начатая терапия болезньмодифицирующими антиревматическими препаратами (БМАРП) способствует замедлению разрушения суставов и развитию внесуставных проявлений болезни. Выделяют 7 признаков, и при наличии четырех из них ставится диагноз “ревматоидный артрит”.
- Утренняя скованность. Наличие ее в суставах и периартикулярно в течение часа после пробуждения.
- Артрит 3 и более суставов. Припухлость или наличие выпота в суставе не менее 6 недель. Это проксимальные межфаланговые, пястно-фаланговые суставы, запястье, локтевые, коленные, голеностопные, пястно-фаланговые.
- Артрит суставов кисти. Припухлость лучезапястных, межфаланговых проксимальных и пястно-фаланговых суставов не менее 4 недель.
- Симметричный артрит. Билатеральное вовлечение суставов (без абсолютной симметрии), указанных в п. 3, в течение 6 недель.
- Ревматоидные узлы. Подкожные на разгибательной поверхности или околосуставной области, выявляемые врачом.
- Ревматоидный фактор (РФ).
- Рентгенологические изменения. Типичные для РА в кистях и запястье, включающие эрозии или костную декальцификацию.
Лабораторные исследованияДля РА нет специфических показателей. Однако при лабораторном обследовании выявляется ряд отклонений, которые при сопоставлении с клиникой могут оказать помощь в диагностике этого заболевания. Анемия развивается при активном ревматоидном процессе, как правило, нормо- или гипохромная при умеренном снижении количества эритроцитов. Ее выраженность коррелирует с активностью процесса, особенно с суставным воспалением. Усиление анемии происходит привозникновении сопутствующих условий – при потере крови, плохом питании, гемодилюции, интеркуррентной инфекции. Анемия при РА может быть следствием приема лекарственных препаратов, вызывающих супрессию костного мозга. Формула крови обычно не изменяется, за исключением особых форм РА. Так, для синдрома Фелти характерна лейконейтропения, а для синдрома Стилла взрослых – лейкоцитоз со сдвигом влево. Это может быть и при тяжелом течении РА – васкулите, перикардите, легочном фиброзе, ревматоидном нодулезе. Для РА характерно снижение хемотаксиса нейтрофилов, а при тяжелых формах – появление нейтрофилов с необычайно высокой пероксидазной активностью. В последние годы дискутируется вопрос о роли субпопуляций лимфоцитов при РА. Данные о соотношении Т- и В-лимфоцитов достаточно противоречивы, в большей степени играют роль их функциональная активность и выработка ими цитокинов и хемореактантов. При активном РА часто встречается тромбоцитоз, механизм которого не совсем ясен. Он коррелирует с активностью болезни и часто сопровождает вторичный амилоидоз. Тромбоцитопения, как правило, ятрогенная. У 90% больных наблюдают повышение СОЭ, четко отражающее активность процесса. Ее кратковременная нормализация может наступить после внутрисуставного введения глюкокортикостероидов, а долговременная свидетельствует о ремиссии процесса. А стойкое повышение СОЭ – неблагоприятный прогностический признак. В большей степени, чем СОЭ, активность процесса отражает уровень белков острой фазы – СРБ и амилоидного. СРБ обладает способностью утилизировать ядерные обломки умерших клеток, связывать и инактивировать тромбоцитактивирующий фактор – фосфохолинсодержащий воспалительный медиатор. Выявлена корреляция между частотой переломов и уровнем СРБ, что указывает на участие белка в катаболических процессах костной ткани. Постоянно повышенный уровень СРБ четко коррелирует с деструкцией суставов, указывая на неблагоприятное течение РА. Заболевание сопровождается диспротеинемией: снижением уровня альбуминов и увеличением глобулинов. Повышение α2-глобулина обусловлено возрастанием в крови уровня входящих в нее гликопротеинов и отражает активность процесса. РА сопровождается деструкцией соединительной ткани, в состав основного вещества которой входят гликопротеины. Их уровень определяют различными реакциями, основанными на покуазателях сиаловой кислоты, серомукоида и др. Высокое диагностическое значение при РА имеет определение РФ, которое может быть трех типов иммуноглобулинов: IgG, IgМ и IgА. При РА его обнаруживают у 85% больных в течение всего периода болезни, изменяется лишь титр в зависимости от активности процесса. На ранних стадиях заболевания РФ может не выявляться или обнаруживаться в низких титрах. У половины больных РА обнаруживают РФ в редких и высоких титрах (1:128 и более). Следует помнить, что у пожилых может быть спонтанная продукция РФ. При развитии системности процесса титр РФ резко возрастает и играет неблагоприятную роль в прогностическом отношении. Развитие эрозии в костной ткани коррелирует с высокими титрами IgА РФ. За счет самоассоциации IgG РФ может образовывать иммунные комплексы и способен индуцировать синтез иммуноглобулинов. Концентрация основных классов иммуноглобулинов в сыворотке крови, как правило, повышена и особенно возрастает при активации процесса и развитии системности. Для РА характерна криоглобулинемия смешанного типа, выявляемая у 30–50% больных с висцеральными проявлениями, при синдроме Фелти, васкулите. С такой же частотой обнаруживают иммунные комплексы (ИК). Необходимо пациентов с этим заболеванием при высоком содержании криоглобулинов и ЦИК, учитывая высокую распространенность среди популяции гепатита В, С и их ассоциацию с РА, обследовать на наличие маркеров вирусного гепатита. Для диагностики РА, особенно ранних форм, используют 3 серологических маркера:
- антикератиновые антитела (АКА)
- антиперинуклеарный фактор (АПФ)
- антиРА 33 антитела
Первые два направлены против компонентов эпителиальной клетки и реагируют с синтетическими пептидами, выделенными из профиллагрина, содержащего цитруллин, аминокислоту. АКА специфичны для больных РА – их не обнаруживают у здоровых. Для подтверждения диагноза и определения местной активности важное значение придается исследованию синовиальной жидкости, которая при РА изменяется, становясь более интенсивной по цвету, мутной, с пониженной вязкостью и рыхлым муциновым сгустком. Количество лейкоцитов в синовиальной жидкости повышается до 25 тыс. за счет нейтрофилов (25–90%). Показатель белка доходит до 40–60 г/л, а уровень глюкозы снижается до 2 ммоль/л. В цитоплазме лейкоцитов обнаруживают включения, похожие на гроздь винограда. Это рагоциты – клетки, содержащие фагоцитированный материал: липоидные или белковые компоненты, ИК и др. При РА их достаточно много – 30–40%. Рагоциты встречаются и при других заболеваниях – псориазе, волчанке, инфекционных артритах, подагре, но не в таком количестве. В синовиальной жидкости часто выявляют РФ даже при его отсутствии в сыворотке крови. ЛечениеЦель терапии РА – в устранении боли, снижении воспаления, замедлении деструкции сустава, развитии системности процесса, сохранении функциональной способности и улучшении качества и продолжительности жизни больных. Для выполнения этих задач требуется мультифакторный подход, включающий как фармакотерапию, так и нефармакологические действия – чередование физических занятий и отдыха, физиотерапию, диету, консервативную и ортопедическую хирургию, образование больных и их родственников в отношении самого заболевания и применяемых лекарственных препаратов. За последние годы произошли существенные изменения во взгляде на сроки начала терапии и выбор фармакологических средств для лечения РА. Это основано на обратимости процесса на ранних стадиях болезни, отсутствие эффекта при использовании паллиативной терапии и значительном успехе при агрессивном лечении на ранних сроках при первых проявлениях суставного синдрома. Фармакотерапия РА включает средства, купирующие симптомы болезни и модифицирующие течение этого заболевания. Это нестероидные противовоспалительные препараты (НПВП), основной механизм действия которых состоит в ингибировании активности фермента циклооксигеназы (ЦОГ), имеющего 2 изоформы– ЦОГ-1 и ЦОГ-2. ЦОГ-1 – физиологический фермент, играющий роль в поддержании нормального гомеостаза: протекции слизистой желудка, функции почек, агрегации тромбоцитов, дифференциации макрофагов. Экспрессия ЦОГ-2 индуцируется различными физиологическими и патологическими стимулами, обеспечивая синтез простагландинов (ПГ). НПВП уменьшают выраженность боли и воспаление, но не предупреждают деструктивные процессы в суставах, вызванные провоспалительными цитокинами. Прием этих препаратов может маскировать прогрессию болезни, а также вызывать тяжелые побочные реакции, в первую очередь желудочное кровотечение, нарушение функции почек и сердечно-сосудистой системы. Для больных РА, входящих в группу риска (пожилой возраст, язвенный анамнез, курение, прием глюкокортикостероидов), препараты выбора – ингибиторы ЦОГ-2 или сберегающие ЦОГ-1. К настоящему времени известно несколько десятков НПВП, но для лечения РА предпочтение отдают производным арилалкановых кислот – арилуксусной (диклофенак натрия/калия, ортофен), арилпропионовой (ибупрофен, напроксен, кетопрофен, флурбипрофен), индолуксусной (индометацин, сулиндак), эноликовой (пироксикам, теноксикам). Новый класс НПВП – ингибиторы ЦОГ-2 (нимесулид, мелоксикам, целекоксиб) более безопасны и рекомендуются больным с наличием факторов риска со стороны желудочно-кишечного тракта. Высокоселективные ЦОГ-2 (рофекоксиб, целекоксиб) следует с осторожностью применять при риске развития инфаркта миокарда и инсульта. В последние годы созданы новые НПВП, обладающие высоким анальгетическим эффектом, – ксефокам, ацеклофенак (аэртал), вальдекоксиб. С НПВП начинают лечение больных РА, особенно при суставных формах с минимальной и умеренной активностью болезни. Выбор производят эмпирически с учетом индивидуальной чувствительности больного, эффективности препарата, возможности развития побочных эффектов, сочетания с другими средствами, принимаемыми больным. Лечение начинают с учетом средней суточной дозы:
| Препарат, доза | Дата утверждения | Побочные эффекты |
|---|---|---|
| Ауротиоглюкоза, 25–50 мг в неделю | 1947 | Дерматит, стоматит, протеинурия, тромбоцитопения |
| Гидроксихлорохин, 200–400 мг в день | 1957 | Изменение сетчатки |
| Д-пеницилламин, 125–750 мг в день | 1977 | Миастения гравис, синдром Гудпасчера |
| Азатиоприн, 50–150 мг в день | 1981 | СКВ-подобный синдром |
| Метотрексат, 5–25 мг в неделю | 1987 | Гепатит, цитопения, панкреатит, цирроз печени, легочный фиброз |
| Ауранофин, 3–9 мг в день | 1988 | Нефропатия, цитопения |
| Сульфасалазин, 1–3 г в день | 1996 | Цитопения, синдром Стивена – Джонсона |
| Циклоспорин А, 2,5–4 мг/кг в день | 1997 | Диспепсические расстройства |
| Лефлуномид, 20–10 мг в день | 1998 | Цитопения, почечная недостаточность, гипертензия, диарея, повышение трансаминаз, инфекция |
| Этанерцепт, по 25 мг 2 раза в неделю | 1998 | Аллопеция |
| Инфликсимаб (Ремикейд), 500–750 мг в месяц | 1999 | Инфекция |
Эти препараты рекомендуются для лечения РА и Федеральным формулярным комитетом. По эффективности БМАРП очень близки, но отличаются по частоте и характеру побочных действий. Несколько слабее по эффективности антималярики, при приеме которых необходима строгая контрацепция, так как есть указания на токсическое влияние на плод. Метотрексат (МT) признан “золотым стандартом” БМАРП из-за широты спектра действий. Препарат ингибирует инфильтрацию и активацию В-клеток, макрофагов, нейтрофилов и др., предупреждает развитие ангиогенеза, ингибирует пролиферацию синовиальных фибробластоподобных клеток, активацию хондроцитов и остеокластов, подавляет продукцию РФ, предупреждает активацию и выделение деградирующих хрящ и кость энзимов. Толерантность к МT не развивается в течение 5 и более лет. Его назначение в начале суставного синдрома позволяет предупредить развитие эрозивного процесса. Механизм действия МT связан с подавлением дегидрофолатредуктазы и других фолатзависимых ферментов, в результате происходит снижение синтеза ДНК, которое имеет место при назначении мегадоз МT (100–1000 мг/м2) для курации онкологических заболеваний, где требуется подавить пролиферацию мутированных клеток. Низкие дозы МT, используемые в ревматологии, обладают противовоспалительным и иммуносупрессивным действием, обусловленным выделениемаденозина. Препарат способен увеличивать экспрессию генов, кодирующих синтез противовоспалительных цитокинов, а также индуцировать апоптоз активированных Т-лимфоцитов. МT эффективен при любых вариантах РА, но следует ограничивать его назначение страдающим диабетом, при наличии признаков почечной или печеночной недостаточности, при гепатите В или С, при низкой концентрации сывороточного альбумина, легочной патологии, пожилым и особенно злоупотребляющим алкоголем. При приеме МT необходимо следить за уровнем печеночных ферментов, составом периферической крови, анализами мочи (протеинурией) ежемесячно. Лефлуномид (Арава) – производное изоксазола, действующее начало которого – метаболит малононитриламид. Механизм его действия основан на инактивации дигидрооротатдегидрогеназы – фермента, необходимого для образования уридинмонофосфата, играющего важную роль в активации Т-лимфоцитов. К настоящему времени получены результаты многолетней терапии этим препаратом больных РА, свидетельствующие о способности Аравы не только купировать воспаление, но и тормозить деструкцию суставов, что сохраняет функциональную способность и позитивно сказывается на качестве жизни. Сочетание Аравы с МТ дает лучший результат, чем МТ с сульфасалазином, что обусловлено некоторыми различиями их механизма действия, следовательно более широким влиянием на патогенез РА. Среди побочных эффектов, возникающих при лечении Аравой, наиболее значимы гастралгии, диспепсические явления, диарея, повышение печеночных ферментов. Эти явления, как правило, носят обратимый характер при кратковременной отмене препарата или снижении дозы. Отмечены также цитопенические реакции, алопеция. Лефлуномид, как и МT, может быть отнесен к препаратам первого ряда для лечения РА. Особое значение при наличии явных противопоказаний к системному применению НПВП приобретает локальная терапия, к которой относят в/с введение глюкокортикостероидов и местное применение НПВП в виде мазей, гелей и кремов. Помимо большей безопасности этого метода необходимо отметить возможность уменьшить на этом фоне дозу НПВП, принимаемых перорально или парентерально. При локальном накожном назначении в мягких тканях непосредственно под местом нанесения создаются терапевтические концентрации препарата, а в общий кровоток поступает незначительное его количество, что позволяет практически избежать системных неблагоприятных эффектов. В последние годы разработаны требования для НПВП, применяемых локально:
- препарат должен быть эффективен при подлежащей лечению патологии, но не вызывать местных токсических и аллергических реакций
- должен достигать ткани-мишени
- его концентрация в сыворотке крови не должна достигать уровня, приводящего к зависимым от дозы неблагоприятным эффектам
- метаболизм и выведение препарата должно быть таким же, как при системном применении
Один из наиболее эффективных средств локальной терапии при воспалительных заболеваниях суставов – гель Дикловит фармацевтической компании ОАО “Нижфарм”, содержащий в качестве активного компонента 1 г диклофенака натрия. В проведенном нами исследовании были задействованы 30 пациентов с РА преимущественно женского пола (29 лет), средний возраст которых составил 46,5 ± 15,1 года (от 17 до 73 лет). Полоску геля 3–5 см наносили на область воспаленного сустава 3 раза в день в течение 2 недель (14 дней). Во время исследования больные продолжали прием НПВП, глюкокортикостероидов и базисных средств, назначенных ранее, доза которых в этот период не менялась. Таблица 2. Динамика показателей суставного синдрома на фоне терапии гелем дикловит (M±S)
| Критерии оценки (мм) ВАШ | До лечения | После лечения |
|---|---|---|
| Боль при ходьбе по ровной местности | 54,0±16,9 | 45,0±19,3* |
| Боль при подъеме и спуске по лестнице | 61,8±20,3 | 53,2±21,7** |
| Боль стоя | 49,4±20,9 | 39,1±17,2* |
| Боль сидя | 24,3±15,7 | 20,0±15,2** |
*р Как видно из табл. 2, отмечена выраженная положительная динамика всех анализируемых клинических параметров. Проведенное исследование подтвердило высокую анальгетическую эффективность и локальное противовоспалительное действие геля Дикловит в сочетании с хорошей переносимостью, что позволяет широко использовать его в качестве локальной терапии при ревматических заболеваниях. Эффективность проводимого лечения может быть оценена по критериям АКР, которая предлагает считать 20%-, 50%- и 70%-ное улучшение таких показателей: количество припухших и болезненных суставов, активность болезни по ВАШ, оцененную врачом и больным, СОЭ, CРБ, функциональное состояние(HAQ), структурное изменение суставов. Для этой же цели разработана шкала активности болезни (DAS). Таблица 3
| Счет активности болезни (DAS) |
Снижение DAS на | ||
|---|---|---|---|
| более 1,2 | 1,2–0,6 | менее 0,6 | |
| менее 3,2 | хороший | ||
| 3,2–5,1 | удовлетворительный | ||
| более 5,1 | плохой |
РеабилитацияПри РА широко используют физиотерапевтические методы, лечебную физкультуру, массаж, рефлексо- и психотерапию, назначение которых должно быть индивидуальным с учетом активности процесса, выраженности функциональной недостаточности, возраста больного, наличия сопутствующих заболеваний. В острой фазе артрита для подавления боли и сохранения функции суставов рекомендуется контролируемый покой, который может быть общим и локальным. Одновременно с этим следует назначать изометрические (статические) упражнения в положении лежа или сидя. Необходимо делать не менее трех максимальных сокращений в день продолжительностью 6 секунд и паузой 21 секунда для четырехглавой мышцы бедра. Помимо изометрических упражнений в пораженном суставе следует использовать кинезотерапию (лечение движением) для здоровых суставов с целью сохранения в них максимального объема движений. Вытяжение и упражнения с грузом в этой стадии противопоказаны. Снимает воспаление, боль и предупреждает мышечный спазм криотерапия. Ортезами следует пользоваться 1–2 часа днем и в ночное время. Больным с выраженным болевым синдромом, синовитом в амбулаторных условиях и в стационаре локально назначают ультрафиолетовое облучение (эритемные дозы), инфракрасную лазерои магнитотерапию, ультрафонофорез гидрокортизона или преднизолона, криотерапию, аппликации грязи (20–40°). Воздействие проводят на 2–3 наиболее пораженных сустава по 6–10 процедур на каждый. В подострой фазе РА рекомендуют изометрические упражнения и для улучшения координации движений. Прежде чем приступить к увеличению амплитуды движения в суставе необходимо подготовить к этому мышечный аппарат, для чего проводят активные упражнения на растяжение мышц сгибателей и укрепление разгибателей. Рекомендуется также кинезотерапия, которую следует делать на полу или кушетке. В этой стадии обязательна трудотерапия. Помимо физических факторов, используемых в остром периоде, назначают группу атермических физических факторов: низкочастотные импульсные токи, диадинамические токи Бернара, интерференционные токи. При назначении ультразвука следует учитывать тепловой эффект, который может усилить жалобы и уменьшить эффект лечения. При снижении воспалительной активности или ее отсутствии, наличии у больных артралгий, пролиферативных изменений в суставах, мышечных контрактур в комплекс восстановительного лечения больных РА в стационаре и амбулаторно назначают ультрафонофорез анальгина или индуктотермию (слаботепловые дозы), теплолечение с применением аппликаций озокерита, парафина, грязей (37–40°). При противопоказаниях к тепловым процедурам рекомендуется пелоидотерапия низких температур (20–24°), что достаточно эффективно у этой категории больных. При мышечной гипотрофии используют электростимуляцию мышц с применением импульсных токов низкой частоты (синусоидальные, модулированные, диадинамические и др.), криолечение. Возможно проведение электрофореза с анальгетиками, медью, йодом, литием. При хронической фазе артрита используют большой выбор физических методов и лечебной физкультуры (ЛФК) – активные движения, активно-вспомогательные, пассивные с сопротивлением и/или постепенно увеличивающимся грузом. Главный критерий – появление или нарастание болевого синдрома, усталости или скованности в суставах после выполнения упражнений в течение 1–2 часов, что служит обоснованием уменьшения нагрузки. Для шейного отдела позвоночника предпочтительнее изометрические упражнения. До кинезотерапии следует проводить электро- и термопроцедуры с целью достижения обезболивающего эффекта путем релаксации мышц и улучшения циркуляции. Ортопедохирургия РАВ комплексное лечение РА в качестве дополнительного звена входит ревмоортопедия, условно подразделяющаяся на консервативную и оперативную. В начальном периоде заболевания, когда не отмечается значительных нарушений функций суставов, роль ревмоортопеда состоит в обучении больного основам профилактики типичных суставных деформаций. Важное место при этом занимает лечение положением. Для коррекции сгибательных контрактур локтевой девиации пальцев в пястно-фаланговых суставах, а также кисти в лучезапястных необходимо выработать у пациента постоянный самоконтроль за правильной коррекцией кисти в выгодном физиологическом положении. Во время сна нужно надевать на кисти и предплечья ортезы – особые приспособления, изготовленные из полимерных материалов, которые удерживают суставы в правильной физиологической позиции. С целью первичной профилактики сгибательной контрактуры коленного сустава больного ориентируют на то, чтобы он спал или отдыхал на достаточно жесткой постели, не пользовался валиками, подушками, подкладываемыми в подколенную область для облегчения боли. Длительное согнутое положение коленного сустава ведет к сгибательной деформации. Необходимо проводить ЛФК, направленную на укрепление четырехглавой мышцы бедра – ее продолжительные произвольные сокращения (“игра” надколенника) и подъемы выпрямленной ноги в положении лежа. Следует также использовать ортезы для коленных суставов, удерживающих их в выпрямленном положении. Временная иммобилизация с помощью ортезов уменьшает боль. Далее: Остеоартроз
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Препараты для лечения ревматоидного артрита
Ревматоидный артрит — это заболевание, характеризующееся воспалительным процессом суставов. Сопровождается острыми болями. Поражённое место отекает. Дискомфорт усиливается в вечернее время. С утра больной страдает от скованности движений. Заболевание провоцируется при ослаблении иммунной системы. Ревматоидный артрит — хроническое воспаление. Чаще требует медикаментозное лечение. Используются таблетки, мази и уколы. Доктор составляет курс лечения в зависимости от течения болезни. Перед использованием препаратов требуется консультация врача.

Противовоспалительные препараты при ревматоидном артрите
При отсутствии противопоказаний НПВС — нестероидные противовоспалительные средства — находятся в основе любого курса лечения. Данная группа препаратов не содержит гормонов. Лекарство устраняет признаки ревматоидного артрита, борется с воспалительным процессом. Главное действующее вещество НПВС препятствует выработке простагландинов, которые отвечают за распространение болезненных ощущений и активность воспаления. Использование противовоспалительных лекарств избавляет пациента от дискомфорта, слабости мышц, скованности, отёчности и других симптомов.
Противовоспалительные таблетки
-
Нимесулид, при ревматоидном артрите назначается по 2 таблетке ежедневно, утром и вечером;
-
Этодолак, характеризуется быстрым действием. В короткий промежуток времени устраняет припухлость кожных покровов;
-
Мелоксикам, лекарство борется с воспалительным процессом, устраняет болезненные ощущения. Ежедневную дозировку определяет врач. Требуется пить от 1 до 2 таблеток раз в день. В каждой содержится 7,5 мг действующего вещества.
Противовоспалительные мази
-
Диклофенак — основное средство местного применения для борьбы с ревматоидным артритом;
-
Пироксикам, кроме противовоспалительного эффекта снижает риск образования тромбов в сосудах;
-
Фламидез, подразумевает смесь парацетамола и диклофенака, препарат получил большую популярность за счёт быстрого устранения отёчности.
Противовоспалительные уколы
-
Мелоксикам, внутримышечная инъекция быстро устраняет признаки воспалительного процесса суставных тканей;
-
Теноксикам, изготовляется в виде порошка, который требуется развести в воде. Вводится внутримышечно. Дозировка определяется врачом на основании тяжести заболевания и составляет до 40 мг раз в день.
Статью проверил
Дата публикации: 19 Марта 2021 года
Дата проверки: 26 Февраля 2025 года
Все факты были проверены врачом.
Содержание статьи
Обезболивающие препараты при ревматоидном артрите
При ревматоидном артрите используются лекарства для борьбы с болезненными ощущениями на основе парацетамола или анальгин. Доктор осуществляет подбор препарата в зависимости от особенностей прогрессирования воспалительного процесса, выраженности дискомфорта.
Обезболивающие таблетки
-
Пенталгин — распространённый препарат для борьбы с болями при ревматоидном артрите, главное действующее вещество — парацетамол;
-
Аэртал, производится в таблетках с дозировкой по 100 мг, требуется принимать 2 раза в день по 1 таблетке, утром и вечером.
Обезболивающие мази
-
Новокаин, инъекция препарата быстро устраняется болезненные ощущения;
-
Мовалис, основное действующее вещество кроме устранения болей оказывает противовоспалительный эффект.
Другие лекарства при ревматоидном артрите
Вместе с обезболивающими средствами и НПВС применяют другие виды препаратов, например хондропротекторы, миорелаксанты, гормональные препараты.
Хондропротекторы
Воспалительный процесс разрушает костные и хрящевые ткани. Данная категория препаратов увеличивает их регенерацию, тем самым препятствуя развитию ревматоидного артрита. Чаще используют Афлубол и Астру.
Миорелаксанты
Данная категория медикаментов устраняет спазмирование мышц, тем самым облегчая самочувствия. Также у больного нормализуется кровообращение. Для расчёта дозировки требуется обратиться к врачу. Доктора чаще назначают Мидокалм или Сирдалуд.
Гормональные препараты
Лекарства с содержанием гормонов быстро устраняют припухлость кожных покровов, восстанавливают подвижность сустава. Для лечения ревматоидного артрита используют Кеналог, Гидрокортизон и подобные им препараты.
Противопоказания
Любой лекарственный препарат имеет ограничения к приёму. Перед использованием медикамента требуется консультация врача. Ревматоидный артрит может сопровождается нарушением работы внутренних органов, что делает недопустимым приём некоторых лекарств. Для каждой группы медикаментозных средств имеются свои противопоказания:
-
НПВС нельзя применять при нарушении работы желудочного и кишечного тракта, объясняется это повышенным рисков возникновния язвенного очага. Противовоспалительные средства нельзя применять при беременности и нарушении работы почек;
-
некоторые обезболивающие противопоказаны при заболеваниях нервной системы, органов ЖКТ, нарушении работы сердца и сосудов;
-
хондропротекторы противопоказаны при беременности и в лактационный период, а также при сахарном диабете;
-
миорелаксанты разрешается принимать с возраста от 3 лет и старше, от данной категории препаратов придётся отказаться людям с печёночной недостаточностью;
-
препараты с содержанием гормонов запрещено применять при нарушении работы эндокринной системы, неправильном кровообращении, при наличии доброкачественных или злокачественных опухолей.
Также лекарство противопоказано в случае аллергической реакции на одно из составляющих медикамента.
Что делать при побочных эффектах
Риск возникновения осложнений ниже, если соблюдать правила приёма лекарственного препарата. При лечении ревматоидного артрита возможные следующие осложнения:
-
нарушение работы пищеварительной системы, прогрессируют, возникают боли в области желудка. Лечение прерывать нет необходимости, так как данные побочные эффекты исчезают самостоятельно;
-
проблемы с концентрацией внимания, хроническая усталость, головокружения, мигрени;
-
зудящая сыпь на коже, возможно покраснение участка вокруг высыпаний;
-
скачки давления;
-
нарушение работы сердечной системы.
Чтобы снизить риск возникновения осложнений после приёма лекарственного препарата следует соблюдать инструкцию по применению медикаментозного средства, при сборе анамнеза врачу следует рассказать о ранее перенесённых заболеваниях, аллергических реакциях. В случае возникновения побочных эффектов следует прекратить приём лекарства и обратиться за консультацией к врачу.
Источники
Псориаз и псориатический артрит, В.Молочков В.Альбанова В.Бадокин В.Волнухина
Реактивные артриты: диагностика и лечение Бельгов Алексей Юрьевич, 2009
Статью проверил
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы

Ефремов Михаил Михайлович
Доктор медицинских наук, профессор, врач рефлексотерапевт, невролог, остеопат, реабилитолог, стаж работы 40 лет
Дата публикации: 22.04.2020
Дата обновления: 01.04.2025
Программа лечения Цены Отзывы
Содержание
- Ревматоидный артрит в цифрах
- Новейшие принципы лечения РА
- Принцип первый – ранее выявление
- Принцип второй – раннее назначение медикаментозной терапии
- Принцип третий – сокращение симптоматической терапии
- Принцип четвертый – двигательная активность
- Препараты для медикаментозного лечения
- НПВП
- Глюкокортикоидные гормоны
- Синтетические базисные противовоспалительные препараты
- Биологические (генно-инженерные) БПВП – биологические агенты
- Дополнительные методы
- Подход к лечению ревматоидного артрита в нашей клинике
В последнее время тактика лечения ревматоидного артрита значительно изменилась. Новое в лечении ревматоидного артрита – это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии. Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) – это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ — 10 M05.0, серонегативного — 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый – ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни. Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях. Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.

Диагноз ревматоидного артрита ставится на основании:
- Характерных симптомов болезни.
- Данных лабораторных исследований, подтверждающих наличие РА:
- низкий гемоглобин или снижение числа эритроцитов — анемия;
- ускоренная СОЭ, высокие показатели СРБ – признак воспаления;
- наличие/отсутствие ревматоидного фактора (РФ положительный или отрицательный);
- наличие/отсутствие антител к цитруллину (АЦЦП);
- наличие в крови цитокинов, поддерживающих воспаление (ФНО альфа, ИЛ-1 и др.).
- Данных инструментальных исследований, подтверждающих диагноз:
- рентгенография — выявляется рентгенологическая стадия суставных поражений;
- МРТ – самый точный метод, позволяющий выявить нарушения, еще незаметные на рентгене;
- УЗИ – выявляются изменения суставных и околосуставных тканей.
В диагнозе обязательно отражается активность патологического процесса, она очень важна для прогноза заболевания. Индекс активности ревматоидного артрита – DAS-28 рассчитывается позволяет оценить состояние пораженных суставов и общее состояние здоровья.
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй – раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
- устранение болевого синдрома;
- подавление прогрессирования заболевания болезни;
- достижение состояния стойкой ремиссии;
- предупреждение двигательных нарушений;
- повышение качества жизни больного.
Современная тактика ведения ревматоидных поражений – это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП). При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии. В состав медикаментозной терапии обязательно вводятся биологические препараты.

Принцип третий – сокращение симптоматической терапии
Новое в лечении ревматоидного артрита – это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) – их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы. Это связано с побочными эффектами НПВП – они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления. Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений – глюкокортикостероиды (ГКС). Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани. На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера – ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый – двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений – назначается щадящий комплекс лечебной физкультур – ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день – постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические – это НПВП и ГКС, а базисные – синтетические и биологические.
НПВП
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
Первые препараты группы НПВП — Диклофенак, Кетанов, Ибупрофен и др. эффективно подавляли оба вида ЦОГ, поэтому давали много побочных эффектов со стороны ЖКТ. Но Диклофенак и сегодня считается очень эффективным лекарством, его назначают короткими курсами для снятия боли и воспалительного процесса. Для мазей с НПВП ограничений в применении нет.
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), – это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
| Первичная диагностика | |
|---|---|
| Первичный прием в клинике | Бесплатно |
| Онлайн-консультация по телефону | 3500 руб. |
| Онлайн-консультация по Zoom | 3500 руб. |
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов. В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия). Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы. При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой – с Сульфасалазина или Плаквенила. За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
- БПВП первого ряда – назначаются в первую очередь:
- Метотрексат – считается «золотым стандартом» лечения РА базисными средствами; оптимальное сочетание лечебного действия и побочных эффектов; механизм действия связан с подавлением иммунных и воспалительных процессов, а также разрастания клеток соединительной ткани в синовиальной оболочке и разрушения хрящевой ткани; назначается длительными курсами до 4 – 5 лет; хорошо сочетается с Сульфасалазином, а еще лучше с Лефлуномидом;
- Сульфасалазин – таблетки с противовоспалительным и противомикробным действием;
- Лефлуномид — лекарство нового поколения этой группы; препарат тормозит активацию иммунной системы, оказывает противовоспалительное действие, подавляет процесс разрушения суставов.
- БПВП второго ряда – назначаются, если не подходят препараты 1-го ряда или в сочетании с ними. Это препараты:
- Плаквенил;
- Тауредон (соли золота);
- Циклоспорин А;
- Азатиоприн;
- Циклофосфамид.
Биологические (генно-инженерные) БПВП – биологические агенты
Это новый метод лечения ревматоидного артрита. Лекарства данной группы — препараты нового поколения, оказывающие прицельное действие на провоспалительные (поддерживающие ревматоидное воспаление) цитокины (ИЛ-1, ФНО- альфа) или на рецепторы иммунных клеток лимфоцитов. Избирательность действия этих препаратов нового поколения позволяет свести к минимуму их побочные эффекты:
- Инфликсимаб (Ремикейд) – препарат содержит антитела к ФНО-альфа, оказывает противовоспалительное действие, тормозит развитие соединительной ткани и разрушение суставов; перспективным считается сочетание Инфликсимаба и Лефлуномида; аналогичным действием обладают препараты Адалимумаб и Этанерцепт;
- Анакинра – антитела к цитокинам ИЛ-1, оказывает противовоспалительное действие, предупреждает разрушение больных суставов;
- Тоцилизумаб – антитела к цитокинам ИЛ – 6 – аналогичное действие;
- Абатацепт – препарат содержит моноклональные антитела к рецепторам Т-лимфоцитов, отвечающих за клеточный иммунитет; отлично купирует аутоиммунные воспалительные процессы;
- Ритуксимаб – моноклональные антитела к рецепторам В-лимфоцитов, отвечающих за гуморальный иммунитет (образование антител).
Сочетание синтетического базисного препарата Лефлуномида с биологическими препаратами (чаще всего с Инфликсимабом) отлично переносится больными и позволяет значительно улучшить результативность медикаментозной терапии ревматоидных поражений, особенно в случае неэффективности применения одного препарата (например, Метотрексата).
Дополнительные методы
Особенностью современных методов лечения ревматоидных поражений является назначение изотонических (статических) упражнений при высокой активности воспалительного процесса. Упражнения выполняются лежа с постепенным наращиванием нагрузки.
Физиопроцедуры используются на всех этапах лечебных мероприятий. В период ремиссии особенно эффективно санаторно-курортное лечение и особенно лечебные грязи.
Для профилактики деформаций конечностей активно используются ортезы – приспособления, удерживающие конечность в правильном положении. Ношение ортеза сочетают с ЛФК, массажем и плаванием в бассейне.
Назначение индивидуально подобранной медикаментозной терапии в сочетании с дополнительными методами на ранних сроках ревматоидных поражений (в первые 3 месяца от начала заболевания) позволяет подавить прогрессирование патологического процесса и добиться стойкой ремиссии. Применение этих методов на поздних стадиях значительно улучшает качество жизни больного.
Подход к лечению ревматоидного артрита в нашей клинике
Специалисты клиники «Парамита» проходили подготовку в лучших европейских клиниках, а также в клиниках Китая и Тибета. Это позволяет значительно расширить спектр методов лечения ревматоидного артрита, сочетая передовые западные методики с проверенными столетиями восточными методиками. Обязательным условием назначения лечебных процедур является предварительное обследование и постановка развернутого диагноза. Наши специалисты используют следующие методы:
- медикаментозная терапия – применяются новейшие схемы назначения современных лекарственных препаратов; подбор схем и препаратов производится так, чтобы они идеально сочетались с другими лечебными мероприятиями;
- фитотерапия, народные способы, гомеопатия – все это входит в общую схему лечения для усиления эффективности и снижения лекарственной нагрузки;
- кинезитерапия, тейпирование, курсы ЛФК – все подбирается индивидуально для каждого пациента;
- физиопроцедуры – назначаются строго в соответствии со стадией заболевания;
- PRP-терапия – современный метод, позволяющий восстанавливать измененные ткани; основан на введении пациенту собственных тромбоцитов, обработанных по особой методике;
- рефлексотерапия (РТ) – древнекитайский метод; используя его, опытный врач может вылечить практически любое заболевание или просто остановить его прогрессирование;
- фармакопунктура – введение современных лекарств в акупунктурные точки – высокоэффективное сочетание восточных и западных методов.
Такой широкий выбор методик позволяет специалистам клиники «Парамита» в Москве быстро и эффективно справляться с болями и воспалением, характерных для ревматоидного артрита, а также предупреждать разрушающее воздействие болезни на суставы. Врачи нашей клиники не проходят мимо новых методов лечения РА и новых препаратов, не забывая старые методы, поэтому смогут помочь больному на любой стадии заболевания!
Литература:
- Яременко О.Б. Глюкокортикоиды в ревматологии: современная номенклатура дозовых режимов и рациональное применение // Укр. ревматол. журн. — 2002. — № 3. — С. 20-26.
- Яременко О.Б. Ранний ревматоидный артрит: диагностика и лечение // Мистецтво лікування. — 2004. — № 3. — С. 38-45.
- Ahmed K., Emery P. A case for early aggressive therapy. In: Bird H.A., Snaith M.L. (Еds.) Challenges in Rheumatoid Arthritis. Blackwell Science, Oxford, England, 1999. — Р. 106-115.
- Albers J.M., Paimela L., Kurki P. et al. Treatment strategy, disease activity, and outcome in four cohorts of patients with early rheumatoid arthritis // Ann Rheum Dis. — 2001. — Vol. 60. — P. 453-458.
Ревматоидный артрит — хроническое аутоиммунное заболевание. В результате нарушения работы иммунной системы клетки организма начинают воспринимать собственные ткани как чужеродные. Ревматоидный артрит может поразить любые суставы. Чаще всего патология локализуется в суставах запястья, пальцев, пяток или коленей.
Ревматоидный артрит в МКБ 10
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9.
Кто страдает от заболевания
До настоящего времени не удалось установить точных причин развития ревматоидного артрита. Существуют теории, согласно которым среди этиологических факторов выделяют генетическую предрасположенность, экологическое воздействие и гормональные нарушения. Согласно статистическим данным женщины в 3 раза чаще страдают от ревматоидного артрита, чем мужчины. Средний возраст дебюта заболевания составляет 40-60 лет.
Физические симптомы ревматоидного артрита
На начальных стадиях развития ревматоидного артрита могут поражаться суставы пальцев рук, стоп, коленные суставы, лодыжки. По мере прогрессирования патологического процесса увеличивается площадь поражения. Основными клиническими симптомами ревматоидного артрита являются:
- Болевой синдром. Его выраженность варьируется в зависимости от степени развития патологии.
- Скованность. Особенно выражена в утренние часы.
- Субфебрильная температура тела. Держится на протяжении всего периода обострения.
- Снижение веса. Происходит на фоне потери аппетита.
- Нарушение функциональных способностей суставов. Боль и скованность мешают выполнению привычных действий.
- Общая усталость. Не связана с выполняемой работой или сном.

Эмоциональные симптомы ревматоидного артрита
Помимо физических симптомов, пациенты с ревматоидным артритом страдают от эмоциональных переживаний. Сопутствующими признаками могут быть:
- депрессия;
- повышенная тревожность;
- нарушение сна;
- дневная сонливость;
- низкая самооценка;
- чувство собственной беспомощности.
Эмоциональное напряжение усиливается по мере прогрессирования заболевания. Данное состояния негативно сказывается как на работоспособности, так и на взаимоотношениях в семье. Важно вовремя обратиться за помощью и соблюдать врачебные рекомендации.
Причины и факторы риска РА
Среди основных предрасполагающих факторов к развитию ревматоидного артрита выделяют:
- генетическую предрасположенность;
- проживание в неблагоприятной экологической обстановке;
- курение;
- гормональный дисбаланс;
- дисбактериоз.
Генетическая предрасположенность
HLA-DR4 — специфический антиген, который выявляется у большинства больных ревматоидным артритом. Его обнаружение не гарантирует, что у человека разовьется заболевание. Тем не менее, наличие антигена повышает риск возникновения ревматоидного артрита.
Факторы окружающей среды и образа жизни
Врачи выделяют предрасполагающие факторы риска, наличие которых повышает риск развития ревматоидного артрита. К ним относятся:
- Курение. Длительное курение может приводить к динамическому повышению показателей ревматоидного фактора.
- Нерациональное и несбалансированное питание. В настоящий момент точно не выявлено, какие продукты способствуют развитию заболевания. Тем не менее пациенты, страдающие ревматоидным артритом, злоупотребляли крепким кофе, газированными напитками и алкоголем.
- Ожирение. Лишний вес приводит к гормональным перестройкам в организме, что в свою очередь провоцирует рецидив ревматоидного артрита.

Нарушение гормонального баланса
Имеется связь между гормональным фоном и периодами обострения ревматоидного артрита. Это подтверждает тот факт, что женщины чаще мужчин страдают от данного заболевания.
Инфекции и микробиом
Существует теория о связи инфекционных заболеваний с развитием ревматоидного артрита. Кроме того, прорабатывается предположение о том, что микробиом человека может провоцировать дебют ревматоидного артрита. Микробиом — совокупность всех условно-патогенных микробов, заселяющих человеческий организм. Считается, что их деятельность может негативно сказываться на многих процессах, в том числе на иммунной системе. Несмотря на подобное предположение, точных доказательств, указывающих на связь между инфекциями и ревматоидным артритом, до сих пор не выявлено
Диагностика
Диагностика ревматоидного артрита включает в себя комплексное исследование. Оно состоит из лабораторных и инструментальных методов. Обследование направлено на выяснение локализации патологического процесса и степени его распространенности. В состав диагностических мероприятий входят:
- визуальный осмотр суставов;
- исследование крови;
- рентгенологическое обследование;
- УЗИ;
- МРТ.

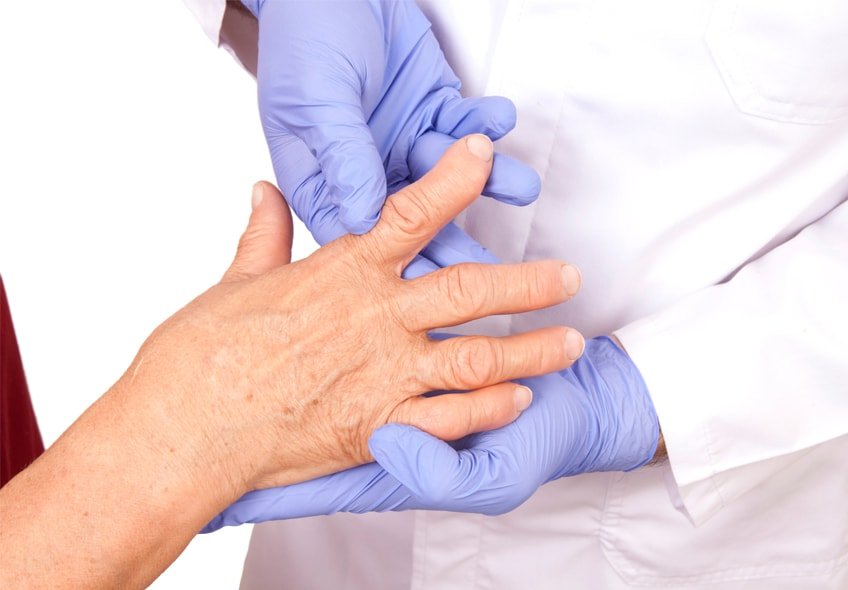
Отек суставов
Синовит — воспалительное состояние, при котором наблюдается отечность сустава, покраснение кожи в области поражения. На фоне патологического процесса повышается температура тела и возникает болевой синдром, усиливающийся при движении. На фоне ревматоидного артрита синовит поражает, как правило, несколько суставов.
Анализ крови
Определить точный перечень лабораторных исследований, который позволит диагностировать ревматоидный артрит, сложно. Врачи выделяют несколько показателей, повышение которых заставляет заподозрить развитие заболевания. Среди них:
- ревматоидный фактор (РФ);
- СОЭ;
- С-реактивный белок (СРБ);
- антитела к циклическому цитруллинированному пептиду.
Данные исследования крови не являются специфичными. Поэтому для интерпретации полученных результатов необходимо обратиться к врачу.

Визуализирующие методы исследования
Инструментальные методы исследования позволяют определить стадию заболевания, если лабораторные способы диагностики дали недостаточно информации. К основным визуализирующим методам обследования при ревматоидном артрите относятся:
- УЗИ. Используется для выявления воспалительного процесса в синовиальной оболочке. Данный симптом характерен для начальной степени развития заболевания. Поэтому УЗИ позволяет диагностировать ревматоидный артрит на ранней стадии болезни.
- Рентгенография. Используется для выявления нарушения целостности костной структуры в результате длительного развития ревматоидного артрита. В связи с этим на ранних стадиях болезни данный метод диагностики будет менее информативен.
- МРТ. Наиболее современный и распространенный способ исследования поражения суставов. С помощь магнитно-резонансной томографии удается установить степень распространения патологического процесса и его локализацию. Используется в тех случаях, когда 2 предыдущих метода были неинформативными.
Физический осмотр и история болезни пациента
Диагностика ревматоидного артрита не обходится без физического осмотра пациента и выяснения его истории болезни. Врач внимательно осматривает кожные покровы, изучает подвижность суставов. На консультации необходимо дать ответы на следующие вопросы:
локализация болей;
- характер болевого синдрома (острый, ноющий, колющий, периодический, постоянный);
- наличие или отсутствие утренней скованности;
- характеристика изменения веса;
- время появления первых патологических симптомов;
- динамическое изменение характера признаков;
- какие меры применялись для купирования симптомов.
Для уточнения диагноза и определения дальнейшей тактики лечения уточняются сопутствующие заболевания, применяемая терапия. Важен момент выяснения наследственной отягощенности.
Лечение ревматоидного артрита
Для лечения ревматоидного артрита применяется комбинированная терапия. Для этого используются лекарственные средства, диетическое питание, физические упражнения и оперативное вмешательство. Основными задачами оказываемого лечения являются:
- облегчение клинических симптомов;
- профилактика дальнейшего распространения заболевания;
- общее укрепление организма.

Лечение РА лекарственными препаратами
Ревматоидный артрит относится к числу заболеваний, трудно поддающихся лечению. Хроническое течение патологии характеризуется периодическими рецидивами и ремиссиями. Основными задачами медикаментозной терапии являются купирование обострения, уменьшение скорости прогрессирования заболевания. При неэффективности лекарственных средств применяется оперативное вмешательство. Рассмотрим основные группы препаратов, назначаемых при ревматоидном артрите:
- Неспецифические противовоспалительные средства. Снижают выраженность воспалительного процесса. Препараты группы НПВС угнетают активность фермента, разрушающего суставной хрящ. Однако, стоит помнить, что бесконтрольный прием НПВС может привести к развитию серьезных осложнений.
- Медикаменты базисной терапии. Их комбинированный прием с глюкокортикостероидами снижает выраженность воспаления и уменьшает болевой синдром. К препаратам базисной терапии ревматоидного артрита относятся цитостатики, сульфаниламиды, антималярийные препараты, Д-пеницилламин и препараты золота. Средняя продолжительность курса лечения не более 6 месяцев.
- Глюкокортикостероиды. Назначаются с целью купирования болевого синдрома. В настоящий момент рассматривается терапия как малыми, так и большими дозами гормонов. Подбор препаратов производится на индивидуальной основе.
- Биологические препараты. Разработаны благодаря генной инженерии. Основной задачей лекарственных средств данной группы является уменьшение воспалительного процесса. Это достигается благодаря воздействию на определенные составляющие иммунной системы.
- Препараты нового поколения. Современные лекарственные средства по лечению ревматоидного артрита избирательно воздействуют на активность воспалительных веществ в организме.
Современные подходы к терапии ревматоидного артрита
Лекарственное средство хумира выпускается в стеклянных шприцах, в которых находится одна доза раствора для подкожного введения. Один шприц содержит 40мг основного действующего вещества адалимумаб и вспомогательные ингредиенты:
- Маннитол;
- Натрия цитрат;
- Лимонной кислоты моногидрат;
- Натрия дигидрофосфата дигидрат;
- Динатрия гидрофосфата дигидрат;
- Натрия хлорид;
- Полисорбат 80;
- Воду для инъекций;
- Натрия гидроксид.
Раствор лекарственного средства хумира слегка окрашен, опалесцирующий. Препарат оказывает иммунодепрессивное действие. Адалимумаб представляет собой рекомбинантное моноклональное антитело, пептидная последовательность которого идентична lgG1 человека. Он селективно связывается с фактором некроза опухоли, который играет важную роль в развитии патологического воспаления и разрушения суставной ткани, и нейтрализует его биологические функции.
Показания и противопоказания к применению препарата хумира
Ревматологи Юсуповской больницы назначают препарат хумира пациентам, страдающим следующими заболеваниями:
- Среднетяжелым и тяжёлым активным ревматоидным артритом;
- Активным псориатическим артритом;
- Активным анкилозирующим спондилитом.
В первых двух случаях хумира применяется в режиме монотерапии или в сочетании с метотрексатом или иными базисными противовоспалительными препаратами. Отзывы при псориазе хорошие.
Противопоказанием к применению лекарственного средства хумира является повышенная чувствительность к адалимумабу или любым вспомогательным компонентам лекарственного средства, инфекционные заболевания, в том числе туберкулёз, беременность и период грудного вскармливания. Препарат не назначают детям и подросткам до 16 лет. С осторожностью препарат при демиелинизирующих заболеваниях. Врачи рекомендуют женщинам репродуктивного возраста избегать зачатия во время лечения хумирой. Если существует необходимость в лечении препаратом хумира женщин, которые кормят грудью, на время всего курса терапии малыша переводят на искусственное вскармливание.

Побочные эффекты препарата хумира
Во время проведения клинических исследований по безопасности применения препарата хумира установлено, что во время лечения лекарственным средством у пациентов очень часто возникали инфекционные заболевания верхних дыхательных путей. Часто развивалась инфекция нижних дыхательных путей, включая бронхит и пневмонию, органов мочевыделительной системы, герпетическая инфекция (включая простой и опоясывающий герпес). При применении препарата хумира у пациентов повышается риск заболевания гриппом, поверхностной грибковой инфекцией, включая поражения кожи и ногтей.
Возможны следующие осложнения со стороны системы кроветворения:
- Анемия;
- Лимфопения;
- Лейкопения, лейкоцитоз;
- Нейтропения;
- Тромбоцитопения.
Иногда у пациентов увеличиваются лимфатические узлы. Редко возникают реакции повышенной чувствительности. При применении препарата хумира нечасто развиваются нежелательные реакции со стороны обмена веществ: гиперхолестеринемия, гиперурикемия, снижение аппетита, анорексия, гипергликемия, снижение или повышение массы тела.
У некоторых пациентов возникают реакции со стороны следующих систем организма:
- Центральной и периферической нервной системы (головная боль, головокружение, парестезии, депрессия, тревожные расстройства, бессонница, спутанность сознания, извращение вкуса, обморок, мигрень, сонливость, невралгия, невропатия, тремор);
- Органов чувств (конъюнктивит, блефарит, покраснение, боль, сухость глаза, отек века, глаукома, звон и заложенность в ушах);
- Сердечно-сосудистой системы: (артериальная гипертензия, приливы, увеличение частоты пульса, ощущение сердцебиения);
- Дыхательной системы (кашель, боль в горле, заложенность носа, одышка, покраснение зева, отёк верхних дыхательных путей);
- Пищеварительной системы (тошнота, боль в животе, диарея, понос, изъязвление слизистой оболочки полости рта, повышение активности печёночных ферментов).
У пациентов во время лечения препаратом хумира может возникнуть сыпь на коже, кожный зуд, выпадение волос. Редко возникают язвы на коже, ангионевротический отёк, шелушение кожи, реакции фотосенсибилизации. Пациентов может беспокоить боль в суставах, мышцах, плечевом поясе и спине. Редко возникают мышечные судороги, бурсит, синовит, тендинит. Со стороны мочеполовой системы возможны следующие нежелательные реакции:
- Дизурия (расстройство мочеиспускания);
- Гематурия (кровь в моче);
- Никтурия (увеличение частоты мочеиспускания ночью).
У женщин может нарушиться менструальный цикл. Иногда у пациентов повышается утомляемость, повышается температура тела. Их беспокоит чувство жара, озноб, боль в грудной клетке. Может ухудшаться заживление ран.
Физические упражнения и поддержание здорового веса
Лечение ревматоидного артрита не обходится без нормализации веса. Для этого необходимо изменить образ жизни. Пациентам с диагностированным ревматоидным артритом требуется подобрать нагрузку, которая будет положительно воздействовать на суставы, не перегружая их. Врачебные рекомендации по изменению образа жизни заключаются в следующем:
- снижение массы тела;
- выполнение умеренной физической нагрузки;
- ограничение длительного статического положения;
- плавание в бассейне.
Диета
Врачи разработали 5 основных правил питания, которых необходимо придерживаться при диагностированном ревматоидном артрите. К ним относятся:
- Исключение из рациона высокоаллергенных продуктов. Замечено, что цитрусовые, шоколад, цельное молоко, овсянка, свинина, пасленовые и рожь повышают частоту обострений ревматоидного артрита.
- Ограничение или полное исключение мясных продуктов. Доказано, что после перехода на молочно-растительную диету более 40% пациентов отмечали улучшение состояния.
- Употребление достаточного количества овощей и фруктов. Данные продукты содержат достаточное количество фитохимических веществ, которые оказывают противовоспалительное и обезболивающее действия.
- Употребление щадящих продуктов. Лечение ревматоидного артрита связано с назначением достаточного количества лекарственных средств, влияющих на желудочно-кишечный тракт. В связи с этим рекомендуется ограничить прием жирных, острых, горячих, копченых блюд. Необходимо ограничить прием крепкого чая или кофе. Продукты должны быть приготовлены методом тушения, варки или запекания.
- Включение в ежедневное меню продуктов, богатых кальцием. Глюкокортикостероиды способствуют вымыванию элемента из организма. Поэтому в питание добавляются соевые, кунжут, кисломолочные продукты, а также листовая зелень.
- Соблюдение вышеперечисленных принципов позволит минимизировать риски обострения ревматоидного артрита и нормализовать вес.
Хирургия при РА
Показанием для выполнения оперативного вмешательства при ревматоидном артрите является неэффективность медикаментозного лечения. Современная хирургия предлагает несколько видов операций, облегчающих состояние пациентов. Вмешательства различаются в зависимости от возраста больного, локализации патологического процесса, а также степени тяжести заболевания. Основными формами операций при ревматоидном артрите являются:
- эндопротезирование;
- артродез;
- синовэктомия.
Эндопротезирование
Эндопротезирование считается наиболее эффективным методом лечения пораженных суставов. Суть операции заключается в замене суставных компонентов на имплантаты. Подобным образом оперируются плечевые, тазобедренные, коленные суставы, а также суставы пальцев рук и ног.
Артродез
Артродез — операция, заключающаяся в сращивании суставов. Подобным образом удается увеличить нагрузку, которую выдерживают пораженные суставы. Кроме того, артродез позволяет уменьшить выраженность болевого синдрома.
Синовэктомия
Синовэктомия — оперативное вмешательство, чаще выполняемое на ранних стадиях развития ревматоидного артрита. Данный вид операций проводится на коленных суставах и суставах пальцев. Суть вмешательства заключается в удалении воспаленной синовиальной оболочки. Синовэктомия не способна полностью избавить от заболевания. Однако, после операции отмечается облегчение состояния.
Опытные врачи Юсуповской больницы проводят полный курс диагностики и лечения ревматоидного артрита. Для этого используются современные аппараты, отвечающие требованиям безопасности и качества. Запись на консультацию к врачу производится по телефону.
Заместитель генерального директора по лечебной работе, врач-онколог, врач-терапевт
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Профильные специалисты
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 900 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 800 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 22 000 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 900 руб.
Консультация заведующей терапевтическим отделением, первичная 6 900 руб.
Консультация заведующей терапевтическим отделением, повторная 4 800 руб.
Консультация врача-терапевта, к.м.н., первичная 6 900 руб.
Консультация врача-терапевта, к.м.н., повторная 4 800 руб.
Консультация врача-терапевта, первичная 4 800 руб.
Консультация врача-терапевта, повторная 3 900 руб.
Консультация врача-кардиолога, первичная 4 800 руб.
Консультация врача-кардиолога, повторная 3 900 руб.
Консультация врача-пульмонолога, д.м.н., первичная 22 000 руб.
Консультация врача-пульмонолога, д.м.н., повторная 22 000 руб.
Консультация врача-пульмонолога, к.м.н., первичная 6 900 руб.
Консультация врача-пульмонолога, к.м.н., повторная 4 800 руб.
Консультация врача-пульмонолога, первичная 4 800 руб.
Консультация врача-пульмонолога, повторная 3 900 руб.
Консультация врача-отоларинголога, первичная 6 900 руб.
Консультация врача-отоларинголога, повторная 4 800 руб.
Эхокардиография (ЭхоКГ) 8 350 руб.
Консультация врача-ревматолога, д.м.н./профессора 11 000 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 900 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 800 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 23 050 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 950 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 650 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 5 650 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 350 руб.
Ревматоидный фактор (Rheumatoid factor) 1 450 руб
Исследование функции внешнего дыхания 2 550 руб.
Исследование функции внешнего дыхания с бронхолитиком 9 550 руб.
Гастроскопия «во сне» 15 950 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 13 800 руб.
Консультация врача-терапевта (Онлайн) 4 800 руб.
Хеликобактер (Helicobacter pylori), количественное определение антител класса IgG 1 800 руб.
Консультация врача-гастроэнтеролога, повторная 3 900 руб.
Консультация врача-гастроэнтеролога, первичная 4 800 руб.
Посев на Helicobacter pylori (3 биоптата) 1 750 руб.
Гистологическое определение Helicobacter Pylori (эндоскопический материал) 6 750 руб.
Эндоскопический уреазный экспресс-тест на Helicobacter pylori (BIOHIT экспресс-тест) 4 650 руб.
Гистологическое исследование биопсийного материала (1 локализация) с Helicobacter Pylori (эндоскопический материал) 6 750 руб.
Хеликобактер (Helicobacter pylori), качественное определение антител класса IgA 2 050 руб.
