Боль в спине – частый симптом, с которым многие из нас сталкивались. Однако всего 20-30% людей при боли в спине обращаются к врачу. Большая часть населения не ищет причину боли, а просто использует мази или гели, чтобы ее унять, но это временное решение. Без лечения причины боль вернется, поэтому посещение врача и постановка правильного диагноза являются важным этапом на пути к выздоровлению.
Боль в спине может свидетельствовать о различных заболеваниях, которые требуют комплексного подхода или даже хирургического вмешательства.
Список топ-9 недорогих мазей от боли в спине по версии КП
Мази от боли в спине — часть симптоматической терапии. Они могут помочь унять дискомфортные ощущения, отвлечь от них, но причину боли не вылечат. Можно выделить несколько основных групп таких мазей, которые мы рассмотрим подробнее.
Важно! Любые лекарственные препараты обладают побочными эффектами и противопоказаниями. Наш материал является обзорным и не служит руководством к действию. Перед покупкой препаратов посоветуйтесь с врачом.
Противовоспалительные средства
В состав таких мазей и кремов обычно входит одно основное активное вещество. Это могут быть кетопрофен, нимесулид, диклофенак, ибупрофен, индометацин.
Цель таких средств — унять боль и уменьшить воспаление в месте нанесения, снять отек.
Диклофенак

НПВП с одноименным действующим веществом выпускается в дозировке 1%, 2% и 5%. Обладает обезболивающим, противовоспалительным и жаропонижающим действием.
Показания:
- боли в мышцах и суставах.
Противопоказан при аллергической реакции в анамнезе на ацетилсалициловую кислоту или другие НПВС. Во время беременности (особенно в III триместре) и лактации применение не рекомендовано.
Найз

Активное вещество – нимесулид 10 мг. Обладает обезболивающим и противовоспалительным действием.
Показания:
- заболевания опорно-двигательного аппарата (радикулит, ишиаз, люмбалгия, остеохондроз, артрит, артроз);
- боли в мышцах;
- болевой синдром после ушибов, травм, растяжений.
Противопоказан при аллергии на компоненты препарата, при язвах и кровотечениях из ЖКТ, при почечной и/или печеночной недостаточности, во время беременности и лактации.
Кетопрофен

Выпускается в виде геля с содержанием активного вещества 25 мг или 50 мг. Препарат обладает противовоспалительным и анальгезирующим действием.
Показания:
- воспалительные заболевания опорно-двигательного аппарата (артрит, спондилит, подагра, радикулит, ишиаз, люмбалгия);
- боли в мышцах;
- состояния после травм, ушибов и растяжений.
Противопоказан детям до шести лет.
Долгит

Активное вещество крема – ибупрофен в дозировке 5 г. Снижает выраженность болевого синдрома, помогает снимать отечность тканей, уменьшает утреннюю скованность суставов.
Показания:
- воспалительные изменения в мышцах, суставах;
- боли в мышцах;
- травмы, ушибы.
Противопоказан при аллергии на компоненты препарата, при нарушении целостности кожи. С осторожностью применяется во время беременности и лактации.
Индометацин

В составе – индометацин в дозировке 10%, который помогает бороться с воспалением и отечностью, а также облегчает боль.
Показания:
- комплексное лечение заболеваний мышц и суставов: остеоартроза, люмбаго, ишиаса, бурсита, а также для облегчения состояния при травмах, растяжениях и ушибах.
Противопоказания: гиперчувствительность к компонентам и другим НПВП, беременность с 20 недели, детский возраст до шести лет. С осторожностью: беременность до 20 недели, эрозивно-язвенные болезни ЖКТ в стадии обострения, тяжелые заболевания печени и почек, нарушения свертываемости крови.
Местнораздражающие средства
Цель таких мазей и кремов — вызвать ощущение тепла, холода или покалывания в месте нанесения, чтобы заглушить боль. К распространенным компонентам таких средств можно отнести ментол, скипидар, камфору, капсаицин, нонивамид, яды змей, пчел, эвкалиптовое масло и прочие компоненты.
- Капсаицин — соединение, полученное из перца чили. Это вещество влияет на сенсорные нейроны, которые срабатывают, когда вы чувствуете боль, тем самым подавляя ее1.
- Нонивамид — синтетический аналог капсаицина.
- Ментол после нанесения вызывает ощущение холода. Подобно капсаицину, он снижает чувствительность нервных клеток кожи2,3. Вещество не может облегчить воспаление, но оно подавляет болевые ощущения.
- Камфору получают из различных растений, она также способна вызывать ощущение тепла и холода в коже и увеличивать приток крови4.
- Скипидар — это смесь компонентов, получаемых из смол хвойных деревьев. Он помогает расширять сосуды, усиливает кровообращение, оказывает согревающее действие.
Капсикам

Относится к местораздражающим средствам. Активными веществами являются – нонивамид, диметилсульфоксид, камфора, скипидар, бензилникотинат.
Показания:
- боли в мышцах и суставах.
Противопоказания к применению препарата: повышенная чувствительность к компонентам препарата, беременность, лактация, язвы в области применения мази.
Финалгон

Активные вещества этой мази – нонивамид и никобоксил (производное никотиновой кислоты).
Показания:
- патологии суставов и мышц: артриты, миалгии, артралгии, травмы, ушибы.
Противопоказания: повышенная чувствительность к компонентам, возраст до 18 лет, беременность, кормление грудью. Нельзя наносить на поврежденные и очень чувствительные участки тела.
Комбинированные препараты
Такие мази содержат несколько действующих веществ, например, обладают обезболивающим и противовоспалительным действием, а также антибактериальным и регенерирующим эффектом. За счет такого комплексного состава эти мази и кремы востребованы, но и стоят дороже, а также имеют больше противопоказаний.
Некст Активгель
Гель с действующими веществами в виде ибупрофена и левоментола. Комбинация этих компонентов помогает уменьшать боль и воспаление, утреннюю скованность суставов.
Показания:
- мышечная боль, боль в спине, артрит, боль при повреждениях связок и растяжениях, спортивные травмы и невралгия.
Противопоказания: повышенная чувствительность к компонентам препарата, сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимости других НПВП, нарушение целостности кожных покровов в месте нанесения препарата, беременность, лактация, возраст до 14 лет.

Фастум гель

НПВС – производное пропионовой кислоты. Активное вещество – кетопрофен 25 мг, также содержит эфирное масло Нероли (получается из цветков дерева горького апельсина). Кроме приятного аромата это масло обладает противовоспалительным, обезболивающим, противомикробным и антиоксидантным действием.
Показания:
- боль после ушибов, травм, растяжений;
- боли в спине, мышцах и суставах;
- флебит, тромбофлебит.
Противопоказан при повышенной чувствительности к ацетилсалициловой кислоте, кетопрофену и другим НПВС. Не применяется во время беременности, лактации, при серьезных заболеваниях ЖКТ, печени, почек, при нарушении свертывания крови.
Хондропротекторы
Предполагается, что такие средства позволяют восстанавливать костные и хрящевые структуры. В состав таких мазей входят, как правило, глюкозамин и хондроитин. Но данные относительно эффективности подобных средств все еще противоречивые, поэтому необходимость применения подобных мазей определяет лечащий врач, опираясь на свой опыт.

Как выбрать мазь от боли в спине
Чтобы подобрать мазь от боли в спине, нужно обязательно проконсультироваться со специалистом, так как при некоторых заболеваниях использование определенных препаратов может быть опасно.
Если же к врачу попасть возможности нет, можно облегчить боль немедикаментозными методами:
- дать спине отдых, не поднимать тяжести;
- приложить тепло или холод к пораженному участку;
- отказаться от обуви на высоком каблуке;
- отказаться от курения для улучшения притока крови к нижнему отделу позвоночника (из-за табака в легкие поступает недостаточное количество кислорода, что нарушает питание межпозвоночных дисков и хрящей);
- спать на боку, чтобы меньше нагружать позвоночник;
- правильно питаться (употреблять продукты, содержащие кальций: молочные продукты, капусту, кунжут, морепродукты, орехи, бобовые и не злоупотреблять кофе);
- увеличить физическую активность (утренняя зарядка, пешие прогулки);
- избегать переохлаждений, стрессов.
Как правильно наносить мазь при боли в спине: памятка от КП
1. Прочтите инструкцию.
2. Подготовьте кожу: она должна быть чисток и сухой, без ран и ссадин.
3. Определите нужное количество мази и вотрите ее легкими движениями, без излишнего надавливания.
4. Вымойте руки после использования мази.
5. Следите за эффектом, чтобы не пропустить возможные «побочки».
6. Положите мазь туда, куда предписывает инструкция (в холодильник или шкаф, подальше от детей).
7. Не используйте мази перед физической активностью или после разогревающих процедур.
Популярные вопросы и ответы
Мы обсудили важные вопросы, связанные с болью в спине с врачом-терапевтом Татьяной Померанцевой.
Почему может болеть спина?
Наиболее частой причиной болей в спине является неравномерное распределение нагрузки из-за неправильной осанки, а также недостаточная физическая активность. При этом болевые ощущения могут проходить после отдыха, расслабляющего массажа, принятия ванны. Однако боль в спине может быть причиной серьезного заболевания:
Заболевания позвоночника:
● остеохондроз – хроническое заболевание, при котором происходят дегенеративные изменения позвонков и межпозвонковых дисков, что впоследствии приводит к невозможности нормального функционирования;
● спондилез – дегенеративное поражение позвоночника из-за старения, перегрузок или травм, что приводит к смещению позвонков и сдавливанию нервных окончаний;
● межпозвоночная грыжа – выпячивание ядра диска в позвоночный канал из-за нарушения целостности или слабости фиброзного кольца;
● остеомиелит – гнойно-некротический процесс, который развивается в костном мозге, костях и прилегающих мягких тканях;
● анкилозирующий спондилоартрит – хроническое системное заболевание суставов, которое преимущественно локализуется в крестцово-подвздошных, позвоночных сочленениях.
Мышечные заболевания:
● фибромиалгия – распространенная симметричная мышечно-скелетная боль.
● полимиозит – хроническое воспаление мышц;
● дерматомиозит – прогрессирующее заболевание соединительной ткани, мышц.
● ревматическая полимиалгия.
Заболевания органов грудной клетки, брюшной полости и почек:
● аневризма аорты;
● инфаркт миокарда;
● ТЭЛА (тромбоэмболия легочной артерии);
● стенокардия;
● пневмония;
● язва желудка и/или 12 перстной кишки;
● панкреатит;
● пиелонефрит;
● мочекаменная болезнь.
Патологии спинного мозга:
● сдавливание оболочек из-за перелома позвонков, опухоли, гематомы;
● нарушения мозгового кровоснабжения;
● рассеянный склероз;
● осложнения некоторых заболеваний (ВИЧ, сифилис);
Злокачественные новообразования или метастазы.
Когда обращаться к врачу при боли в спине?
Обращаться к врачу лучше при первых симптомах. Так как причины, вызывающие боль в спине различны, потребуется время, чтобы определиться с диагнозом. Лучше всего обратиться к терапевту, чтобы сдать общие лабораторные и инструментальные исследования. Это поможет определиться с причиной боли.
Врач после получения результатов отправит к профильному специалисту (невролог, ортопед, хирург-ортопед, ревматолог, нейрохирург, физиотерапевт).
Использование мазей от боли в спине помогает только уменьшить выраженность болевого синдрома, однако не устраняет причину.
Фото: market.yandex.ru, КП
Источники:
- Басит С., Цуй М., Хонг С., Чой С. Использование терапевтического потенциала капсаицина и его аналогов при боли и других заболеваниях. 2016. https://www.mdpi.com/1420-3049/21/8/966
- Амато А., Лиотта Р., Муле Ф. Влияние ментола на круговые гладкие мышцы толстой кишки человека: анализ механизма действия. 2014. https://linkinghub.elsevier.com/retrieve/pii/S001429991400555X
- Перголицци Дж.В.-младший, Тейлор Р.младший, ЛеКуанг Дж.А., Раффа Р.Б.; Исследовательская группа NEMA. Роль и механизм действия ментола в анальгетиках местного действия. Июнь 2018. https://onlinelibrary.wiley.com/doi/10.1111/jcpt.12679
- Котака Т., Кимура С., Кашиваянаги М., Ивамото Дж. Камфора вызывает ощущения холода и тепла, что приводит к увеличению кровотока в коже и мышцах у человека. 2014. https://www.jstage.jst.go.jp/article/bpb/37/12/37_b14-00442/_article
- Боль: руководство для врачей и студентов/ Яхно Н.Н. – 2009.
- Клиническая неврология/ Никифоров А.С., Коновалов А.Н., Гусев Е.И. – 2002.
- Травматология и ортопедия/ под ред. Корнилова Н.В. – 2011.
- Травматология и ортопедия. Руководство для врачей/ Шапошников Ю.Г. – 1997.
Мази и гели с обезболивающим эффектом назначаются пациентам со спинными и поясничными проблемами в области неврологии и ортопедии. При появлении боли в спине или поясничном отделе, следует проконсультироваться с врачом: неврологом, травматологом, терапевтом или ревматологом.
Причины появления болевых ощущений
Причины болей в спине подразделяются на естественные и патологические
- Сидячий образ жизни;
- Избыточный вес;
- Заболевания позвоночника.
Существует много патологических причин, включая остеохондроз в различных частях позвоночника, наличие межпозвоночной грыжи, поражение суставов позвоночника, радикулит, ревматизм и остеоартрит.
Поражение скелетной мускулатуры в острой и хронической форме считается наиболее распространенной причиной боли в области спины. Болезнь развивается из-за защемления, сдавливания и переохлаждения в холодное время года.
Терапия
Количество процедур и продолжительность терапии определяется лечащим врачом. При назначении лекарств учитывается источник патологии, стадия болезни, возраст пациента и общее состояние здоровья. Если дозировка не указана врачом, необходимо строго соблюдать инструкции. Нужно отметить, что для эффективного лечения хронического болевого синдрома необходимо применять комплексное лечение, включающую в себя обезболивающие и нестероидные противовоспалительные препараты (НПВП), хондропротекторы и витамины.
Способы быстрого облегчения боли
Заболевание позвоночника и поясницы сопровождаются острыми, пронизывающими болями. Иногда сильная боль не дает даже двигаться человеку. Важно найти позу, которая помогает снизить болевые симптомы:
- Если болит поясничный отдел, лучше всего лечь на спину и положить ноги на подушку.
- При боли в грудном отделе стоит лечь на бок и положить подушку или валик под поясницу или между согнутыми в коленях ногами.
- Если болит шейно-грудной отдел, полусидячее положение с подушкой между лопатками может помочь.
Рекомендации
Мази для лечения болей в спине и пояснице применяются как индивидуальное средство при дискомфорте, который может проявляться в разной степени болезненности. Проблемы возникают во время обострения хронических болезней при изменении погоды и переохлаждении. Умеренное болевое ощущение связано с незначительным воспалением мышц и защемлением нервных окончаний.
При выборе медикамента, для индивидуального назначения больному, доктор должен учитывать причины дискомфорта и подобрать средство с определенными действующими веществами:
- Противовоспалительные гомеопатические препараты для терапии воспалительных процессов.
- Средства согревающего действия назначаются при наличии остеохондроза и спондилоартроза.
- Мази с местным раздражающим эффектом используются при патологических изменениях с умеренной болью в спине.
Для правильного назначения конкретного медикамента необходимо провести обследование и поставить точный диагноз.
Проведение лечения
Следует выполнить следующий алгоритм:
- Вымыть и высушить кожу.
- Нанести мазь равномерным слоем на заболевшую область.
- Втереть легким давлением с массирующими движениями, а излишки удалить салфеткой.
Для наилучшего эффекта мазь нужно наносить на ночь, так как в это время лекарственные компоненты наиболее активны.
Противопоказания
Абсолютное противопоказание для использования обезболивающих лекарств — это индивидуальная чувствительность к их компонентам. Большинство мазей и гелей, при болях в спине, не рекомендуются для детей, подростков, беременных и кормящих женщин. Наличие травм, ран и других повреждений на коже также является противопоказанием. Важно помнить, что согревающие мази и гели, в состав которых входит экстракт красного перца, пчелиный и змеиный яд, не рекомендуются для сухой, тонкой и чувствительной кожи, так может быть ожог. Беременные женщины должны проконсультироваться с врачом перед использованием.
Список лучших мазей от спинной боли
Мази от болей в спине, мышцах и суставах могут быть многофункциональными, они помогают справиться с болью и предотвратить повторное обострение заболевания. Они способствуют уменьшению воспалительных заболеваний и ускоряют рассасывание отеков. При выборе лекарства необходимо учитывать побочные эффекты. Препараты классифицируются по типу оказываемого воздействия. Ниже в статье приведем несколько видов.
Согревающие
![kapsikam-mazj-30g[1].jpg](https://immunitet.ru/upload/resize_cache/webp/medialibrary/baf/gl7x6wmce58cmzua9kgc73irkjcck97x.webp)
Они безопасно и эффективно помогают избавиться от болей в спине. При нанесении создают ощущение тепла, что снижает болезненность и улучшается кровообращение .
Лекарства с быстрым и эффективным действием для наружного применения:
- «Капсикам» содержит натуральные и синтетические компоненты, рекомендуется при болях в суставах и мышцах.
- «Финалгон» облегчает боль уже в течении 5 минут после использования, эффективен при остеохондрозе.
Препараты для наружного применения помогают устранить мышечные спазмы. Не стоит использовать их на шее, так как в этой части тела кожа тонкая.
Появление покраснения — типичный признак растирания согревающими мазями, однако лучше отказаться от препарата или заменить его.
Обезболивающие
![b77091ca6cad1c01f7282ef70d519788[1].jpg](https://immunitet.ru/upload/resize_cache/webp/medialibrary/e7f/e0fcm4x1pmbmzjr2d3c78m9z6zscqbmv.webp)
Данные мази и средства быстро снимают боль в спине, в мышцах и суставах после нанесения.
- «Вольтарен» — уменьшает воспаление, хорошо впитывается в кожу.
- «Ибупрофен» — подходит даже для детей из-за того, что не всасывается в кровь.
Противовоспалительные
![original_53419592-903a-4f8a-98be-191fc7ee0df9[1].jpeg](https://immunitet.ru/upload/resize_cache/webp/medialibrary/842/61yvlsd5q675pipfzfcl6nx7tm18ffzw.webp)
Нестероидные противовоспалительные средства (НПВС) способствуют улучшению самочувствия на длительный срок и значительно широко используются в медицинской практике:
- «Фастум гель» — охлаждающее средство.
- «Диклофенак» — устраняет воспаление, отечность и боль. Благодаря своей безопасности, можно применять детям и подросткам. Его также используют для массажа спины, при заболеваниях опорно-двигательной системы.
Крема
Известны своими мощными обезболивающими и восстанавливающими свойствами, крема вызывают ощущение тепла и легкого покалывания при нанесении. Среди наиболее эффективных лекарственных препаратов:
- «Наятокс» содержит яд кобры, стимулирующий расширение сосудов, и применяется при люмбаго, ишиасе, ревматизме.
- «Апизартрон» на основе пчелиного яда стимулирует кровоток к поврежденным участкам, снижает активность болезнетворных бактерий.
Хондропротекторы
![1-1[1].jpg](https://immunitet.ru/upload/resize_cache/webp/medialibrary/2f3/2118gw11p1ufltt33dfdktcy75i60pr4.webp)
Хондропротекторы помогают восстановлению межпозвоночных дисков и суставных хрящей при грыже и остеохондрозе.
Среди них можно выделить «Хондроитин-Акос», который способствует обновлению хрящевых тканей, и «Терафлекс», который сохраняет костную массу и улучшает подвижность позвоночного столба.
Специалисты рекомендуют использование хондропротекторов на протяжении длительного периода лечения (от месяца до года и более), они имеют накопительные свойства.
Крема с многократным действием
Различные компоненты препаратов взаимодействуют друг с другом, усиливая эффективность терапии. Наиболее эффективные средства для частого использования:
- «Долобене» имеет противоотечное и противовоспалительное действие, а также блокирует боль в спине.
- «Индовазин» устраняет отеки и способствует восстановлению поврежденных тканей.
Врачи назначают их, как мужчинам, так и женщинам, для укрепления кровеносных сосудов и улучшения их проникающих свойств.
Гомеопатические препараты
Гомеопатические лекарственные препараты предназначены для легких симптомов из-за их низкой концентрации ингредиентов:
- «Цель Т» помогает восстанавливать поврежденные ткани.
- «Траумель С» направлен на уменьшение боли на конкретном участке тела и используется при воспалительных процессах в опорно-двигательном аппарате.
Оба обезболивающих препарата действуют кумулятивно.
Другие статьи
Посмотреть все
Геморрой: причины, симптомы, лечение
Геморрой — одно из самых распространенных заболеваний прямой кишки, поражающее как мужчин, так и женщин. Эта патология значительно снижает качество жизни пациентов, вызывая дискомфорт, боль и другие неприятные симптомы.
Подробнее
Гайморит у взрослых: причины, симптомы и лечение
Гайморит — одно из самых распространенных заболеваний верхних дыхательных путей, которое может существенно ухудшить качество жизни. Своевременная диагностика и лечение играют ключевую роль в предотвращении осложнений и улучшении состояния пациента.
Подробнее
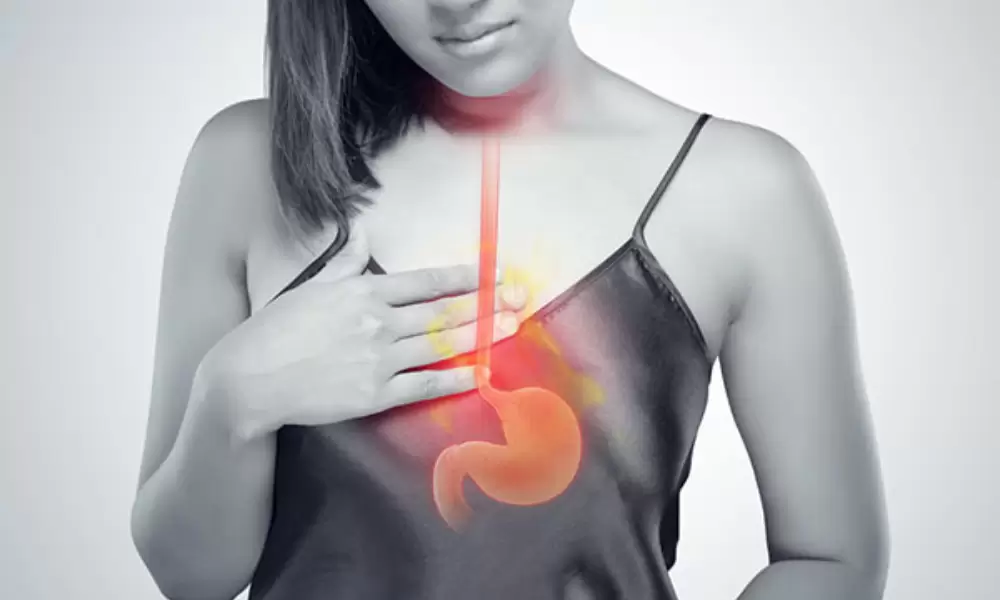
Что такое кислотный рефлюкс
Кислотный рефлюкс, или рефлюксная болезКислотный рефлюкс, или рефлюксная болезнь ГЭРБ, — это процесс, при котором пища поднимается вверх из желудка в пищевод.нь ГЭРБ, — это процесс, при котором пища поднимается вверх из желудка в пищевод.
Подробнее

Глоссит языка: симптомы и лечение
Глоссит — это воспаление слизистой оболочки языка. Эта патология может поражать людей всех возрастов, от дошкольников до пожилых и может быть как самостоятельным заболеванием, так и осложнением других болезней.
Подробнее
Посмотреть все
04 февраля 2021 (обновлено: 23 марта 2025)
15 минут на чтение
Какое обезболивающее выбрать при болях в спине и пояснице
Боли в спине и пояснице — не просто неприятный симптом. Болевой синдром сковывает человека, не дает нормально двигаться и буквально заставляет отказаться от привычных дел. По статистике, чаще всего дорсалгия возникает из-за дегенеративно-дистрофических изменений в позвоночнике, а также по причине патологий внутренних органов, которые зачастую маскируются болью в разных отделах спины.
Установить причину поможет грамотный специалист. Главное — вовремя устранить проблему и найти подходящее лекарство.

Классификация болей в спине
По течению боли в спине делятся на три основных типа:
- острая — длится менее 6 недель;
- подострая — продолжительностью от 6 до 12 недель;
- хроническая — не проходит более 12 недель.
Если небольшой дискомфорт в спине появился после переутомления и физических нагрузок, то, скорее всего, боль пройдет сама. В случае обострения хронических заболеваний или острой патологии необходимо подобрать действенные медикаменты для устранения болевых ощущений.
Современная классификация болей основана на клинических симптомах и оказывает большую помощь в определении диагноза и разработке плана лечебных мероприятий. По локализации различается местная, корешковая и отраженная боль. Первая разновидность дорсалгии является симптомом раздраженных нервных окончаний, может быть следствием переохлаждения или травмы. Корешковая боль вызвана сдавливанием нервных окончаний в позвоночном столбе. Часто такие болевые ощущения не ограничиваются спиной и могу отдавать в конечности. Отраженный болевой синдром возникает из-за заболеваний внутренних органов или патологических процессов в крупных суставах: тазобедренном, плечевом
Причины болей в спине
Основные причины дорсалгии делятся на две группы: вертеброгенные и невертеброгенные. Зачастую пациенты неверно определяют источник боли в спине, ведь иногда за неприятными ощущениями могут стоять болезни внутренних органов. Чтобы разобраться в проблеме, необходима консультация невролога, ортопеда или вертебролога.
Вертеброгенные причины
Исключить вертеброгенные причины дорсалгии возможно с помощью рентгенологического исследования и магнитно-резонансной томографии. К вертеброгенным причинам относят:
- травмы;
- патологии развития;
- спондилиты;
- метаболические спондилопатии;
- дегенеративно-дистрофические изменения в позвоночнике: остеохондроз, стеноз позвоночного канала, артроз фасеточных суставов, патологические процессы в межпозвоночных дисках.
Невертеброгенные причины
Невертеброгенные факторы зачастую не связаны с позвоночником напрямую. К ним относятся:
- висцеральные причины, связанные с мышечными спазмами;
- фибромиалгия;
- миозиты;
- различные заболевания внутренних органов;
- патологические процессы в забрюшинном пространстве;
- артроз тазобедренного сустава;
- психические отклонения.
Среди наиболее частых причин болей в спине и пояснице выделяется остеохондроз — дегенеративно-дистрофическое и мультифакторное заболевание позвоночника, при котором межпозвонковые диски, позвонки, суставы и связки утрачивают способность нормально функционировать. Сейчас остеохондроз все реже рассматривается как самостоятельное заболевание, а скорее как фактор для возникновения более узконаправленных диагнозов, способных вызывать приступы дорсалгии. Узнайте как определить причину боли в поясничном отделе позвоночника и какие способы помогут облегчить состояние.
Инъекции, таблетки или саше — какую форму препарата выбрать?
Узнать больше
Группы препаратов для лечения боли в спине
Первую и самую серьезную помощь в устранении дорсалгии оказывают обезболивающие препараты. Лекарства принимаются либо разово для устранения внезапной острой боли, либо назначаются для курсового лечения в составе комплексной терапии заболевания.
Важно помнить, что только врач может правильно подобрать медикаменты и их дозировку. Специалист учитывает не только исходный диагноз, но и сопутствующие патологии, результаты анализов и исследований.
При болях в спине могут назначить 4 группы препаратов. Разберем каждую группу подробнее.
1. Ненаркотические анальгетики
К этой группе препаратов относятся простые анальгетики и нестероидные противовоспалительные средства. Они достаточно хорошо устраняют болевые ощущения в спине, но разница между этими лекарствами существенна: они различаются по принципу и продолжительности действия, а также по своему назначению. Простые анальгетики чаще всего только обезболивают и могут снижать температуру.
В основном их действие обусловлено такими действующими веществами, как парацетамол или анальгин (метамизол). Такие медикаменты назначают при не сильно выраженной боли в спине на ранних стадиях различных патологий, а также при некоторых невертеброгенных причинах, например, при менструальной боли, которая может отдавать в поясницу.
Нестероидные противовоспалительные средства
Нестероидные противовоспалительные препараты гораздо чаще назначаются для устранения дорсалгии. Эта группа ненаркотических анальгетиков имеет широкий спектр действия и оказывает более выраженный эффект. К тому же, НПВП назначаются в составе комплексной терапии для курсового лечения, так как обладают хорошими противовоспалительными свойствами. Это самая действенная группа ненаркотических препаратов-анальгетиков, которая чаще всего используется в обезболивающей и симптоматической терапии ревматических заболеваний и других патологий, связанных с поражением опорно-двигательного аппарата.
Как и в других анальгетиках этой группы, в НПВП есть основное действующее вещество, на котором базируется основная функция препарата. Рассмотрим каждое вещество отдельно.
Ибупрофен
Ибупрофен в составе лекарства хорошо устраняет болевой синдром при тендинитах, бурситах, травматическом воспалении мягких тканей и опорно-двигательного аппарата. Кроме того, ибупрофен часто встречается в составе обезболивающих мазей и гелей для устранения боли в спине.
Самая распространенная форма препаратов с ибупрофеном для обезболивания спины — таблетки. Такие средства считаются достаточно эффективными анальгетиками. Распространены и другие формы НПВП, например, ректальные суппозитории, или свечи, которые также являются неплохими обезболивающими при боли в спине. Чаще всего их назначают детям в составе комплексной медикаментозной терапии, так как они не только устраняют болевой синдром, но и борются с жаром, лихорадкой и воспалением.
Нимесулид
Препараты на основе нимесулида хорошо зарекомендовали себя в комплексной медикаментозной терапии при лечении миалгии, а также в устранении посттравматической и послеоперационной боли. На момент использования НПВП с нимесулидом оказывает хорошее противовоспалительное и обезболивающее действие.
Диклофенак
В терапии, направленной на обезболивание ревматических болей, чаще всего используются препараты на основе диклофенака. Кроме того, данное действующее вещество успешно применяется для устранения практически любого болевого синдрома со стороны позвоночника — артралгии, люмбаго, ишиалгии, невралгии. Также диклофенак успешно применяется для обезболивания при протрузиях межпозвонковых дисков.
Препарат эффективен в терапии при анкилозирующем спондилите (болезнь Бехтерева), остеоартрозе, артритах — подагрическом, ревматоидном, ювенильном. Дозировка лекарства всегда подбирается индивидуально, в зависимости от тяжести течения болезни, возраста и сопутствующих патологий.
На сегодняшний день именно НПВП на основе диклофенака обладают самым широким спектром действия в отношении воспалительных и дегенеративно-дистрофических заболеваний опорно-двигательного аппарата. Кроме того, данные нестероидные противовоспалительные препараты имеют огромную доказательную базу, построенную на масштабных исследованиях. Так, например, диклофенак имеет наименьшее количество побочных действий со стороны желудочно-кишечного тракта.1 Риск развития кровотечения у лиц старшего возраста от применения лекарства на основе диклофенака значительно ниже по сравнению с лекарствами, где действующими веществами выступают индометацин или пироксикам.1
Немаловажным фактором при выборе обезболивающего лекарства является разнообразие форм выпуска лекарства. В этом плане средства на основе диклофенака существенно выделяются на фоне других НПВП, так как выпускаются в виде растворов для инъекций, ректальных суппозиториев, таблеток, гелей и мазей, порошков в дозированных пакетиках-саше. Принято считать, что уколы для обезболивания спины являются наилучшим и оправданным выбором из-за своего быстродействия. На самом деле инъекции в деле устранения болевого синдрома в настоящее время уходят на второй план и применяются чаще только в стационарах.
Не удивительно: уколы имеют множество побочных действий, неудобны в самостоятельном использовании, а по быстроте действия уже не могут поспорить с другими формами медикаментов..2
Так, например, в одном из выпусков Российского журнала боли приводится статья, в которой рассматривается современная модификация диклофенака калия — порошок в форме дозированных саше. При пероральном приеме препарат начинает действовать уже через 5 минут и достигает максимальной концентрации всего через 10 минут. На сегодняшний день даже инъекции не могут сравниться с данной формой препарата в быстродействии, что крайне важно для пациентов с хроническим и острым болевым синдромом.3
2. Мышечные релаксанты
Миорелаксанты — незаменимые помощники в лечении таких заболеваний опорно-двигательного аппарата, как остеопороз, различные виды артритов, артрозы, радикулит. Кроме того, широкое применение данные медикаменты получили в составе комплексной терапии при подагре и ревматизме. Миорелаксанты блокируют подачу импульса к мышцам, тем самым способствуя прекращению сокращений.
При выраженных симптомах остеохондроза, сильном мышечном тонусе используются лекарства на основе тизанидина. Лекарства с этим действующим веществом также успешно применяются при межреберной невралгии и в период восстановлении после операции по удалению межпозвонковых грыж.
Стреляющие боли в пояснице при ишиасе хорошо устраняются миорелаксантами на основе толперизона, которые отличаются продолжительным действием и хорошей переносимостью.
3. Кортикостероиды
Препараты группы стероидных гормонов бывают двух видов: глюкокортикоиды и минералокортикоиды. Первая разновидность лекарств успешно используется для устранения боли в спине, так как имеет выраженный противовоспалительный эффект.
Кортикостероиды эффективны в лечении ревматизма, остеоартрита, острых и хронических воспалительных заболеваний суставов. В большинстве случаев кортикостероиды назначаются для быстрого достижения противовоспалительного эффекта одновременно с основным лечащим препаратом.
Одними из наиболее эффективных считаются медикаменты на основе преднизолона: они имеют широкий спектр действия, хорошо купируют боль и снимают воспаление. Лекарства с данным действующим веществом часто входят в состав терапии при системных заболеваниях соединительной ткани, ревматоидном артрите, болезни Бехтерева.
Инъекционные медикаменты на основе бетаметазона хорошо помогают при заболеваниях мягких тканей: бурситах, фиброзитах, тендинитах, миозитах.
В связи с большим количеством побочных эффектов при длительном приеме, через некоторое время, в зависимости от тяжести заболевания, стероидные гормоны отменяются по определенной схеме. При сильных приступах боли применяются инъекционные блокады с кортикостероидами — их вводят непосредственно в пораженную область спины или в сустав.
4. Наркотические анальгетики
Синтетические наркотические препараты применяются строго под надзором специалистов и назначаются врачом только в том случае, если НПВП, миорелаксанты и кортикостероиды оказались бессильны в обезболивании. Чаще всего их эффективность обусловлена действием алкалоидов опиума, которые составляют основу этих лекарств.
Данный вид анальгетиков применяется только при сильной и нестерпимой боли. Чаще всего они назначаются при серьезных травмах позвоночника, выраженном посттравматическом корешковом синдроме, тяжелых стадиях межпозвонковых грыж, злокачественном опухолевом процессе в позвоночнике.
Как выбрать обезболивающий препарат
Универсальными обезболивающими препаратами были и остаются нестероидные противовоспалительные препараты, которые не только устраняют боль, но также снимают воспаление и оказывают умеренное жаропонижающее действие.
Самыми действенными и популярными на сегодняшний день остаются лекарства, действующими веществами которых являются:
- диклофенак;
- ибупрофен;
- мелоксикам;
- нимесулид;
- кеторолака трометамин;
- ацетилсалициловая кислота;
- лорноксикам.
Препараты на основе этих веществ широко применяются для обезболивания при дегенеративно-дистрофических и воспалительных заболеваниях опорно-двигательного аппарата, а также системных патологиях соединительной ткани. Усилить действие обезболивающих можно с помощью витаминов группы В, особенно при невралгии и корешковом синдроме. Гормональные средства, миорелаксанты, различные диуретики и сосудорасширяющиемедикаменты ни в коем случае не стоит принимать без назначения доктора, так как многие из них обладают рядом достаточно серьезных побочных эффектов и противопоказаний.
Наиболее действенный НПВП в конкретном случае поможет выбрать врач. Простые анальгетики чаще применяют разово для быстрого устранения боли, но в комплексной терапии их назначают крайне редко.
Противопоказания к приему обезболивающих препаратов для спины
Основными противопоказаниями практически у всех обезболивающих препаратов являются:
- беременность;
- период лактации;
- эрозивно-язвенные поражения желудочно-кишечного тракта в фазе обострения;
- детский возраст (до 1, 3, 6 или 18 лет в зависимости от действующего вещества);
- нарушение свертываемости крови;
- желудочно-кишечные кровотечения.
Данные противопоказания касаются как простых анальгетиков, так и НПВП. Поэтому необходимо внимательно изучать аннотацию к лекарству, прежде чем начинать принимать его. Абсолютных противопоказаний к применению кортикостероидов нет, есть только относительные. К ним относятся сахарный диабет, остеопороз, эпилепсия, артериальная гипертензия и тяжелая сердечная недостаточность. Пациентам с такими диагнозами можно принимать стероидные гормоны только под наблюдением врача.
Миорелаксанты нельзя принимать людям с печеночной недостаточностью, миастенией, пептической язвой.
Любые обезболивающие средства должны подбираться исходя из поставленного диагноза. Кроме того, важно учитывать еще множество факторов: сопутствующие заболевания, наличие аллергии, прошлый негативный опыт из-за применения той или иной группы лекарств. Именно поэтому так важно доверить выбор препарата врачу.
Диалрапид
Новое анальгетическое средство с мощным ускоренным действием. Подходит для лечения острых болевых и воспалительных состояний.
Купирование сильной боли — одним саше
Максимальная концентрация действующего вещества достигается через 5–20 минут
Быстрее всасывается и меньше контактирует со слизистой
Используете ли вы обезболивающее в форме саше?
Понравилась статья? Оцените ее
-
165
-
45
-
22
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Боль в спине (дорсалгия) — один из самых распространенных синдромов он занимает третье место по частоте госпитализаций, а около 20% населения страдают от хронической боли в спине.
Причины этих болей не всегда очевидны, и прежде чем говорить о рекомендациях по лечению, рассмотрим основные виды этого синдрома и разберемся в причинах, которые могут его спровоцировать.
Почему может болеть спина
Прежде всего нужно определить, чем вызвана боль:
- проблемами в позвоночнике и/или окружающих тканях (позвонки, фасеточные суставы, межпозвонковые диски, мышцы спины, а также расположенные там нервные корешки и отростки) – это так называемые вертеброгенные боли;
- либо заболеваниями внутренних органов (язва желудка, панкреатит, холецистит, аневризма брюшной аорты, заболевания кишечника), органов малого таза (эндометриоз, простатит), мочеполовых органов (пиелонефрит, мочекаменная болезнь) — невертеброгенные боли.
Второй важный аспект – насколько опасна причина, вызвавшая боль. По этому критерию боли в спине подразделяют на специфические и неспецифические.
Специфические (опасные) боли в спине встречаются редко, не более 10 % всех случаев, и могут быть следствием:
- переломов позвонков (при остеопорозе и др.),
- компрессии (ущемлении) корешков спинного мозга,
- заболеваний внутренних органов,
- воспалительных инфекционных заболеваний (например, пневмонии),
- патологии спинного мозга и позвоночника,
- онкологических процессов.
Неспецифические боли в спине
связаны чаще всего с перегрузкой мышечно-связочного аппарата позвоночника либо посттравматическими или возрастными дистрофическими изменениями в его структурах.
Источником боли могут быть поврежденные мышцу и связки – это соматическая боль, а могут быть непосредственно элементы нервной системы (спинной мозг, нервные рецепторы или корешки, нервные узлы ит.п.), которые раздражаются и повреждаются в результате патологических изменений в позвоночных структурах — это нейропатическия (невропатическая) боль.
В последнее время выделяют в отдельную группу еще один тип болевых синдромов – психогенная боль. Это болевые ощущения, связанные не с физическими повреждениями каких либо органов и тканей, а с психическим состоянием человека – это страх, стресс, депрессия и т.п., которые вызывают мышечные спазмы, из-за чего и возникает боль.
Еще один важный для определения методики лечения фактор — продолжительность болевого синдрома. По этому критерию боль характеризуют следующим образом:
- острая – длительность не более 6 недель, причем ранее в этом месте и не возникала;
- подострая — от 6 до 12 недель;
- хроническая — длится свыше 12 недель, то есть больше нормального периода заживления поврежденных тканей при этом боль до конца не проходит либо если интервал между приступами менее 6 месяцев;
- рецидивирующая — возникает в одном и том же месте с интервалом более 6 месяцев после полностью бессимптомного периода.
С точки зрения локализации болей в спине выделяют:
- локальные боли — возникают в месте повреждения тканей (мышц, фасций, сухожилий, костей) либо воздействия на них со стороны какого-либо процесса или объекта (например, остеофита – костного нароста на суставе). Эта боль может быть периодической или постоянной, ощущаться как тупая или острая, давящая, пульсирующая, дергающая, ноющая, тянущая, распирающая и пр.
- отраженные боли — возникают при патологиях внутренних органов (висцеральные соматогенные болевые синдромы ) и ощущаются в тех зонах, которые иннервируются тем же сегментом спинного мозга, что и пораженный орган. Например, боль в нижней части спины сожжет ощущаться при язве задней стенки желудка, панкреатите и других патологиях в этой области тела.
- проецируемые (проекционные) боли – это невропатические боли, возникают при повреждении либо раздражении нервных структур, проводящих импульсы в болевые центры мозга, могут быть как распространенными, так и точно локализованными и обычно носят простреливающий характер, в частности к этой группе относятся радикулярные или корешковые боли.
- спастические — вызванные мышечными спазмами различного генеза. Мышечная боль может быть локальной или генерализованной (распространенной). Чаще всего спазмы мышц спины возникают во время физических нагрузок или после них, но иногда могут возникать покое и даже ночью (в том числе во время сна) – это чаще психогенные боли.
Нередко наблюдается сочетание нескольких видов болей, так при люмбоишиалгии характерны боли: мышечно–тоническая в виде синдромов ягодичных мышц, а также нейрососудистая, нейродистрофическая.
Диагностика при болях в спине
Какие виды боли чаще всего диагностируются у пациентов, обращающихся к врачу по поводу болей в спине? Статистика дает следующую картину:
- неспецифические скелетно-мышечные боли– 80-90 %
- нейропатические (компрессионные корешковые) – 6-15%
- специфические (опухолевое, инфекционное, травматическое, воспалительное поражение позвоночника, спинного мозга, его оболочек и корешков, заболевания внутренних органов) боли в спине – 4%
На что должен обратить внимание врач при первичном осмотре пациента?
Главная задача – на основании опроса пациента, физикального осмотра двигательных и функциональных проб локализовать область поражение и определить причину боли.
По результатам обследования врач предварительно определяет одну из трех диагностических категорий, которая и будет определять методику дальнейшего обследования и лечения:
- Есть признаки серьезной патологии;
- Есть признаки радикулопатии (корешкового синдрома);
- Диагностируются неспецифические мышечные боли (рефлекторный мышечно-тонический или миофасциальный синдром).
В зависимости от того, к какой диагностической категории относится конкретный случай, врач выбирает методику дальнейшего обследования и лечения патологии.
Методика лечения болей в спине
Методика ведения пациента с опасными симптомами
Хотя опасные заболевания при боли в спине диагностируются очень редко, однако именно их исключение является первоочередной задачей врача.
Под опасными патологиями, проявляющимися болевыми синдромами в различных участках спины, понимают:
- Травматические и компрессионные (при остеопорозе) переломы позвонков;
- Опухоли (в том числе метастазы) позвоночника, спинного мозга и спинальных корешков;
- Спондилоартриты (особенно анкилозирующий спондилит);
- Инфекционно-воспалительные заболевания (остеомиелит, эпидуральный абсцесс, туберкулез);
- Вторичный стеноз позвоночного канала с синдромом «конского хвоста»;
- Заболевания внутренних органов (заболевания почек, гинекологические патологии, аневризма аорты и др.).
При выявлении симптомов опасных заболеваний врач обязан направить пациента на дальнейшее лабораторные, инструментальные (рентгенография, КТ, МРТ, сцинтиграфия костей, костная денситометрия и т.д.) обследования для подтверждения или опровержения диагноза и на консультацию и лечение у специалистов (невролог, нейрохирург, онколог, фтизиатр, ревматолог и др.). По показаниям возможна госпитализация для проведения комплексного обследования и лечения.
Лечение болей в спине при невропатических (корешковых) синдромах
Лечение дорсопатии (лат. dorsum «спина» + др.-греч. πάθος «болезнь»), вызванной раздражением, ущемлением нервных корешков остеофитами, межпозвонковыми грыжами, деформированными позвоночными суставами и т.п., находится в компетенции невролога. Диагностика проводится на основе обследования, физикального осмотра, диагностического тестирования, инструментального обследования (МРТ/МСКТ).
Для неврологического синдрома характерны высокая интенсивность боли, усиление боли при движении, нарушение чувствительности, локальная мышечная слабость, атрофии в соответствующей пораженному нерву области с ирридацией боли по ходу нерва, вплоть до пареза. В некоторых ситуация — когда боль не удается купировать за неделю, или происходит ухудшение состояния, — может быть рекомендована госпитализация. Но чаще синдром лечится амбулаторно.
Рекомендации по лечению дорсопатии, вызванной неврологическим синдромом:
- Покой, исключение резких движений, вызывающих боль поз;
- При ослаблении болей – постепенное увеличение двигательной активности, лечебная физкультура, игорефлексотерапия, физиотерапия.
Медикаментозное лечение на первом этапе направлено на купирование болевого синдрома, для чего используются:
- Новокаиновые блокады;
- Гормональные противовоспалительные средства
- Нестероидные противовоспалительные средства;
- Миорелаксанты;
- Средства, улучшающие микроциркуляцию и кровоснабжение тканей
- Витаминные комплексы
Лечение пациентов с мышечными синдромами
Мышечные синдромы — наиболее частая причина болей в спине. Это могут быть мышечные спазмы, растяжения, воспаления, повреждения связок и сухожилий, нервное напряжения и др.. Пациентов с мышечными синдромами обычно лечат врач общей практики или участковый терапевт. Очень важно сообщить пациенту о причинах хронической боли в спине и ее доброкачественной природе, чтобы снять страхи и нервное напряжение.
При мышечных синдромах постельный режим не рекомендуется, пациент должен обязательно двигаться, разминать мышцы, не допуская перенапряжения и перегрузок.
Для устранения боли назначается медикаментозное лечение. Также показаны иглотерапия, массажи, в том числе точечные. Если боль не удается купировать в течение 4-6 недель, следует проконсультироваться с неврологом.
Для лечения мышечных болей в спине применяются следующие группы препаратов в форме уколов, таблеток и мазей.
- Нестероидные противовоспалительные средства;
- Миорелаксанты;
- Средства, улучшающие микроциркуляцию и кровоснабжение тканей.
В зависимости от тяжести состояния возможна как монотерапия НПВС, так и комплексная в сочетании с миорелаксантами. Полезны витаминные комплексы — сочетание витаминов группы В и магния. Для отдельных пациентов могут быть полезны антидепрессанты, которые помогают усилить действие болеутоляющих средств и улучшить сон.
Топ препаратов для лечения боли в спине — лучшие уколы, таблетки и мази
Для лечения болей в спине могут применяться следующие группы препаратов:
- местные анестетики – используются чаще всего при блокадах, позволяют быстро, но на короткое время купировать болевой синдром;
- гормональные препараты и кортикостероиды – сильнодействующие противовоспалительные препараты с выраженным обезболивающим действием;
- нестероидные противовоспалительные средства – оказывают противовоспалительное, анальгетическое и жаропонижающее действие, позволяют снять болевой синдром и снижают воспалительный процесс;
- миорелаксанты – снимают болевые ощущения, вызванные мышечными спазмами;
- хондропротекторы – способствуют восстановлению хрящевых тканей суставов;
- комплексные витаминные препараты группы В – способствуют восстановлению поврежденных нервных структур.
Комбинированная терапия более эффективна, она позволяет сократить сроки лечения и уменьшить риск развития побочных эффектов обезболивающих и противовоспалительных средств благодаря снижению продолжительности лечения.
При боли в спине что лучше – уколы или таблетки?
При лечении болевых синдромов инъекционные формы обезболивающих препаратов применяются для устранения сильных болей. Они позволяют улучшить двигательную активность и купировать воспалительный процесс. Уколы таких препаратов назначают на короткий период – от одного до пяти дней, в зависимости от тяжести состояния пациента, сопутствующих заболеваний, имеющихся противопоказаний и т.п., после чего пациента переводят на другие формы лекарственных средств.
Также в инъекционной форме применяются препараты, ускоряющие процессы регенерации суставов, и витаминные комплексы, способствующие восстановлению нервных структур, так как инъекционная форма повышает их эффективность.
После снижения болевых ощущений для улучшения состояния, исключения обострения и рецидивов на определенный период, в зависимости от состояния пациента, назначаются таблетированные формы.
Мази и гели чаще всего применяются при умеренных болевых синдромах, в комплексном лечении мышечных спазмов различной этиологии.
Обезболивающие уколы и таблетки при болях в спине и пояснице (список препаратов)
Местная анестезия
Для временного купирования очень сильных болей, а также в диагностических целях применяется новокаиновая блокада, позволяющая на некоторое время устранить боль. С помощью этого метода можно точно локализовать область повреждения — например, при спондилоартрозе.
Для быстрого обезболивания по назначению и под контролем врача применяют следующие препараты:
- Новокаин
Лекарственная форма: Раствор для инъекций
Активное вещество: прокаин
Анестезирующее средство локального действия, применяется для местной анестезии и блокад. Обладает умеренным обезболивающим эффектом. Подавляет проведение не только болевых, но и импульсов другой модальности (исчезает чувствительность в области действия препарата), устраняет спазм гладкой мускулатуры, уменьшает возбудимость миокарда и моторных зон коры головного мозга. Обладает короткой анестезирующей активностью (продолжительность анестезии составляет 0.5-1 ч).
2. Лидокаин
Лекарственная форма: Спрей
Активное вещество: лидокаина гидрохлорид
Местный анестетик, более сильный и продолжительный, чем новокаин, обладает также противоаритмическим действием, то есть влияет на сердечную деятельность. Также применяется для местного обезболивания.
Запрещается совмещать лидокаин с новокаином, т.к. это может угрожать осложнениями вплоть до остановки сердца.
Гормональные и кортикостероидные противовоспалительные средства
Гормональные (стероидные) противовоспалительные средства обладают сильным обезболивающим и противовоспалительным действием, но противопоказаны для длительного применения. Их применяю короткими курсами при сильных болях или для местных блокад в зоне поражения, после чего при необходимости переходят на НПВС.
3) Кеналог
Лекарственная форма: суспензия для инъекций
Активное вещество:
триамцинолона ацетонид
Глюкокортикостероид. Применяется системно и локально (внутримышечное и внутрисуставное введение) при воспалительных процессах в суставах и при хронических воспалительных заболеваниях суставов; активных формах артрозов и других суставных заболеваниях.
4) Дипроспан
Лекарственная форма: суспензия для инъекций
Активные вещества:
бетаметазона динатрия фосфат, бетаметазон
Глюкокортикостероид. Применяется при заболеваниях костно-мышечной системы и мягких тканей, в т.ч. остеоартроз, анкилозирующий спондилоартрит, радикулит, ишиалгия, люмбаго и др.
Нестероидные противовоспалительные средства (НПВС)
Эта группа медикаментов оказывает обезболивающее и противовоспалительное действие. Подходит для курсового применения. При выборе препаратов нужно учитывать возможные побочные действия и сопутствующие заболевания пациента. При использовании препаратов
5) Мовалис
Лекарственная форма: таблетки и инъекции
Активное вещество: кеторолак
Мовалис можно назвать препаратом выбора при болях в спине и суставах. Оказывает противовоспалительное, анальгетическое и жаропонижающее действие. Мелоксикам подавляет синтез только медиаторов воспаления ЦОГ-2, что ослабляет симптомы воспаления и боли, не, не оказывая повреждающего действия на желудок и почки, в отличие от более старых препаратов, поэтому он более безопасен в применении.
Показания к применению:
- остеоартрит (артроз, дегенеративные заболевания суставов), в т.ч. с болевым компонентом;
- ревматоидный артрит;
- анкилозирующий спондилит;
- другие воспалительные и дегенеративные заболевания костно-мышечной системы, такие как артропатии, дорсопатии (например, ишиас, боль внизу спины, плечевой периартрит), сопровождающиеся болью.
6) Кеторол
Лекарственная форма: Гель
Активное вещество: кеторолак
Сильное обезболивающее, значительно превосходит другие НПВП, сопоставимо с морфином, обладает противовоспалительным и умеренным жаропонижающим действием. Предназначен для симптоматической терапии, уменьшения интенсивности боли и воспаления на момент применения, на прогресс заболевания не влияет.
Показания к применению
- травмы;
- зубная боль;
- боли в послеродовом и послеоперационном периоде;
- онкологические заболевания;
- миалгия;
- артралгия;
- невралгия, радикулит;
- вывихи, растяжения;
- ревматические заболевания.
7) Найз
Лекарственная форма: таблетки
Активное вещество: нимесулид
НПВС из класса сульфонанилидов. Является селективным ингибитором медиаторов воспаления ЦОГ-2, благодаря чему снижает воспаление с минимальными побочными эффектами. Оказывает противовоспалительное, анальгезирующее и выраженное жаропонижающее действие.
Показания к применению
- ревматоидный артрит;
- суставной синдром при обострении подагры;
- псориатический артрит;
- анкилозирующий спондилоартрит;
- остеохондроз с корешковым синдромом;
- остеоартроз;
- миалгия ревматического и неревматического генеза;
- воспаление связок, сухожилий, бурситы, в т.ч. посттравматическое воспаление мягких тканей;
- болевой синдром различного генеза (в т.ч. в послеоперационном периоде, при травмах, альгодисменорея, зубная боль, головная боль, артралгия, люмбоишиалгия).
 Ибупрофен
Ибупрофен
Лекарственная форма: таблетки, покрытые . пленочной оболочкой
Активное вещество: ибупрофен
Ибупрофен оказывает противовоспалительное, жаропонижающее и анальгезирующее действие, снижает болевую чувствительность в очаге воспаления, что приводит к уменьшению болей, в т.ч. при болях в суставах, способствует увеличению объема движений. Ибупрофен предназначен для симптоматической терапии, уменьшая боль и воспаление на момент использования, на прогрессирование заболевания не влияют.
Показания к применению
- суставная, мышечная боль;
- боли в спине, пояснице, радикулит;
- боли при повреждении связок;
- головная боль напряжения, мигрень;
- зубная боль;
- ревматоидный артрита, остеоартроз.
9) Аркоксиа
Лекарственная форма: таблетки
Активное вещество: эторикоксиб
НПВС. Высокоэффективный препарат с выраженным обезболивающим и противовоспалительным действием. Эффект наступает достаточно быстро и сохраняется долгое время. Однако принимать препарат следует под контролем врача, так как возможны побочные действия со стороны сердечно-сосудистой системы и — в меньшей степени – ЖКТ. Решение о назначении должно быть обосновано с учетом общих рисков для каждого конкретного пациента
Показания к применению
- лечение хронической боли в нижней части спины;
- симптоматическая терапия остеоартрита, ревматоидного артрита, анкилозирующего спондилита, боли и воспаления, связанных с острым подагрическим артритом;
- краткосрочная терапия умеренной и выраженной острой боли после стоматологических операций.
10) Вольтарен
Лекарственная форма: раствор для инъекций
Активное вещество: диклофенак
НПВС. Оказывает выраженное обезболивающее, противовоспалительное, и умеренное жаропонижающее действие. При ревматических заболеваниях уменьшает боли в суставах в покое и при движении, а также утреннюю скованность и припухлость суставов, способствует увеличению объема движений. Уменьшает посттравматические и послеоперационные боли, а также воспалительный отек.
При посттравматических и послеоперационных воспалительных явлениях быстро купирует боли (возникающие как в покое, так и при движении), уменьшает воспалительный отек и отек послеоперационной раны. Принимать под контролем врача, у длительного приема много противопоказаний со стороны ЖКТ и сердечно-сосудистой системы.
Показания к применению
Воспалительные и дегенеративные заболевания опорно-двигательного аппарата, в т.ч. ревматоидный, ювенильный, хронический артрит; анкилозирующий спондилит и другие спондилоартропатии; остеоартроз; подагрический артрит; бурсит, тендовагинит; болевой синдром со стороны позвоночника (люмбаго, ишиалгия, оссалгия, невралгия, миалгия, артралгия, радикулит); посттравматический послеоперационный болевой синдром, сопровождающийся воспалением (например, в стоматологии и ортопедии).
Миорелаксанты
11) Сирдалуд
Лекарственная форма: таблетки
Активное вещество: тизанидин
Миорелаксант центрального действия. Подавляет передачу болевых импульсов на уровне спинного мозга, в результате чего мышечный тонус снижается. В дополнение к миорелаксирующим свойствам, тизанидин оказывает также центральный умеренно выраженный анальгезирующий эффект.
Тизанидин эффективен при хронических спазмах спинального и церебрального генеза. Уменьшает спастичность и клонические судороги, вследствие чего снижается сопротивление пассивным движениям и увеличивается объем активных движений.
Показания к применению
Спастическое состояние скелетных мышц, вызванное неврологическими заболеваниями (рассеянный склероз, хроническая миелопатия, инсульт, дегенеративные заболевания спинного мозга). Болезненный спазм скелетных мышц, обусловленный поражением позвоночника (шейный и поясничный синдромы) или возникающий после операций (по поводу грыжи межпозвоночного диска или остеоартрита бедра).
12) Мидокалм
Лекарственная форма: таблетки, покрытые пленочной оболочкой
Активное вещество: толперизон
Толперизон является миорелаксантом центрального действия. Толперизон хорошо проникает в нервные ткани, достигая наибольших концентраций в стволе головного мозга, спинном мозге и периферической нервной системе. Вызывает торможение нервных импульсов и по механизму действия имеет сходство с лидокаином.
Показания к применению
- симптоматическое лечение спастичности у взрослых, обусловленной инсультом;
- миофасциальный болевой синдром средней и тяжелой степени (в т.ч. мышечный спазм при дорсопатиях).
13) Толперизон
Лекарственная форма: таблетки, покрытые пленочной оболочкой
Активное вещество: толперизона гидрохлорид
Миорелаксант центрального действия. Снижает повышенный тонус скелетных мышц. Не оказывает существенного влияния на периферические отделы нервной системы. Обладает слабым спазмолитическим и сосудорасширяющим действием.
Показания к применению
Спинномозговые и церебральные параличи (гипертонус, спазм мышечный, спинальный автоматизм; контрактура конечностей).
Заболевания, сопровождающиеся дистонией, ригидностью, спазмом мышц; облитерирующие заболевания артерий: облитерирующий атеросклероз сосудов конечностей, гипертонус в сочетании с нарушением мышечного тонуса другого типа.
Хондропротекторы
14) Алфлутоп
Лекарственная форма: Раствор для инъекций
Активное вещество: биоактивный концентрат мелких морских рыб
Стимулятор репарации тканей природного происхождения. Алфлутоп — хондропротектор, активным компонентом которого является биоактивный концентрат из мелкой морской рыбы, который содержит мукополисахариды (хондроитина сульфат), аминокислоты, пептиды, ионы натрия, калия, кальция, магния, железа, меди и цинка.
Алфлутоп предотвращает разрушение макромолекулярных структур нормальных тканей, стимулирует процессы восстановления в и ткани суставного хряща, обладает обезболивающим и противовоспалительным действием.
Показания к применению
- первичный и вторичный остеоартроз различной локализации (коксартроз, гонартроз, артроз мелких суставов);
- спондилез;
- остеохондроз.
15) Мукосат
Лекарственная форма: Раствор для внутримышечного внутрисуставного введения
Активное вещество: хондроитина сульфат натрия
Оказывает хондростимулирующее, регенерирующее, противовоспалительное и анальгезирующее действие. Хондроитина сульфат участвует в построении основного вещества хрящевой и костной ткани. Обладает хондропротекторными свойствами, усиливает обменные процессы в гиалиновом и волокнистом хрящах, субхондральной кости; ингибирует ферменты, вызывающие деградацию (разрушение) суставного хряща; стимулирует выработку хондроцитами протеогликанов. Способствует снижению выброса в синовиальную жидкость медиаторов воспаления и болевых факторов, подавляет секрецию лейкотриенов и простагландинов. Замедляет резорбцию костной ткани и снижает потери кальция, ускоряет процессы восстановления костной ткани. Хондроитина сульфат замедляет прогрессирование остеоартроза и остеохондроза. Способствует восстановлению суставной сумки и хрящевых поверхностей суставов, препятствует коллапсу соединительной ткани, нормализует продукцию суставной жидкости.
Показания к применению
Дегенеративно-дистрофические заболевания суставов и позвоночника (остеоартроз периферических суставов, межпозвонковый остеоартроз и остеохондроз), для ускорения восстановительных процессов при переломах.
16) Дона
Лекарственная форма
- Таблетки, покрытые пленочной оболочкой
- Порошок для приготовления раствора для приема внутрь
- раствор для внутримышечного введения
Активное вещество: глюкозамин
Дона обладает противовоспалительным и обезболивающим действием, восполняет эндогенный дефицит глюкозамина, стимулирует синтез протеогликанов суставного хряща и гиалуроновой кислоты синовиальной жидкости, тем самым стимулируя регенерацию хрящевой ткани; увеличивает проницаемость суставной капсулы, восстанавливает ферментативные процессы в клетках синовиальной мембраны и суставного хряща.
Способствует фиксации серы в процессе синтеза хондроитинсерной кислоты, облегчает нормальное отложение кальция в костной ткани, тормозит развитие дегенеративных процессов в суставах, восстанавливает их функцию, уменьшая суставные боли.
Доказана эффективность глюкозамина сульфата уже через 2-3 недели от начала применения, при этом продолжительность эффекта составляет от 6 месяцев до 3 лет в отличие от НПВП. Ежедневное непрерывное лечение глюкозамина сульфатом в течение 3 лет показало прогрессивное улучшение симптомов и задержку структурных изменений сустава, что определяется с помощью обычной рентгенографии. Глюкозамина сульфат продемонстрировал хорошую переносимость как в коротких, так и в длительных курсах лечения.
Показания к применению
- остеоартроз периферических суставов и позвоночника;
- остеохондроз.
17) Структум
Лекарственная форма: Желатиновые капсулы
Активное вещество: хондроитина сульфат натрия
Препарат, стимулирующий процесс регенерации хрящевой ткани. Структум влияет на обменные процессы в гиалиновом и волокнистом хрящах, уменьшает дегенеративные процессы в хрящевой ткани суставов, стимулирует биосинтез гликозамингликанов. Замедляет резорбцию костной ткани и снижает потери кальция, ускоряет процессы восстановления костной ткани.
Структум уменьшает болезненность и улучшает подвижность пораженных суставов. Терапевтический эффект сохраняется длительное время после окончания курса лечения.
Показания к применению
- остеоартроз;
- межпозвонковый остеохондроз.
18) Терафлекс
Лекарственная форма: капсулы прозрачные твердые желатиновые,
Активные вещества
- хондроитина сульфат натрия
- глюкозамин
Препарат, стимулирующий восстановление хрящевой ткани. Глюкозамин и хондроитина сульфат принимают участие в синтезе соединительной ткани, способствуя предотвращению процессов разрушения хряща и стимулируя регенерацию ткани. Другим возможным действием глюкозамина является защита поврежденного хряща от метаболического разрушения, вызываемого НПВС и ГКС, а также собственное умеренное противовоспалительное действие. Хондроитина сульфат служит дополнительным субстратом для образования здорового хрящевого матрикса. Стимулирует образование гиалуронана, синтез протеогликанов и коллагена типа II, а также защищает гиалуронан от ферментативного расщепления (путем подавления активности гиалуронидазы); поддерживает вязкость синовиальной жидкости, стимулирует механизмы восстановления хрящевой ткани и подавляет активность тех ферментов (эластаза, гиалуронидаза), которые расщепляют хрящ. При лечении остеоартроза облегчает симптомы заболевания и уменьшает потребность в НПВС.
Показания к применению
Дегенеративно-дистрофические заболевания суставов и позвоночника: остеоартроз I-III стадии, остеохондроз.
Средства, улучшающие микроциркуляцию и кровоснабжение тканей
19) Трентал
Лекарственная форма: Таблетки, покрытые кишечнорастворимой пленочной оболочкой
Активное вещество: пентоксифиллин
Трентал уменьшает вязкость крови и улучшает реологические свойства крови (текучесть) за счет улучшения нарушенной деформируемости эритроцитов, уменьшения агрегации тромбоцитов и эритроцитов, снижения концентрации фибриногена, снижения активности лейкоцитов и уменьшения адгезии лейкоцитов к эндотелию сосудов. Оказывая слабое миотропное сосудорасширяющее действие, пентоксифиллин несколько уменьшает общее периферическое сосудистое сопротивление и незначительно расширяет коронарные сосуды. Улучшает микроциркуляцию в зонах нарушенного кровообращения. При закупорке или сужении периферических артерий применение препарата Трентал приводит к удлинению дистанции ходьбы, устранению ночных судорог в икроножных мышцах и исчезновению болей в покое.
20) Кавинтон
Лекарственная форма:
- таблетки,
- концентрат для приготовления раствора для инфузий (капельниц)
Активное вещество: винпоцетин
Препарат, улучшающий кровообращение, оказывает благоприятное воздействие на реологические свойства крови. Повышает толерантность к гипоксии; увеличивает транспорт глюкозы, единственного источника энергии для ткани головного мозга, а также оказывает антиоксидантное действие, снижает патологически повышенную вязкость крови, улучшает снабжение клеток кислородом. На фоне применения винпоцетина улучшается кровоснабжение поврежденных участков ишемии.
21) Мази на основе пчелиного меда Articulis и Живушка
Издревле популярные в нашей стране средства, не утратили свою актуальность и сегодня. Реально натуральные продукты с использованием пчелиного яда, забрусного воска, нативного прополиса оказывают чудодейственное воздействие на организм человека, обладают иммуномодулирующим, антимикробным, ранозаживляющим, обезболивающим и противовоспалительным эффектом.
Заказ WhatsApp, Telegram: +79265598816
Витамины и комплексы
22) Мильгамма
Лекарственная форма: Раствор для внутримышечного введения
Активное вещество:
- тиамина гидрохлорид (вит. B1)
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- лидокаина гидрохлорид
Нейротропные витамины группы В оказывают благоприятное воздействие на воспалительные и дегенеративные заболевания нервов и двигательного аппарата. Способствуют усилению кровотока и улучшают работу нервной системы. Лидокаин способствует уменьшению болезненности при инъекциях, а также повышает и .
Показания к применению
В качестве патогенетического и симптоматического средства в составе комплексной терапии заболеваний и синдромов нервной системы различного происхождения, в частности:
- невралгия, неврит;
- ночные мышечные судороги, особенно у лиц старших возрастных групп;
- неврологические проявления остеохондроза позвоночника: радикулопатия, люмбоишиалгия, мышечно-тонические синдромы.
23) Нейромультивит
Лекарственная форма: Таблетки, покрытые пленочной оболочкой
Активные вещества:
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- тиамина гидрохлорид (вит. B1)
Комбинированное лекарственное средство. Действие данного средства определяется свойствами витаминов, входящих в его состав. Нейротропные витамины группы В оказывают благоприятное воздействие при воспалительных и дегенеративных заболеваниях нервной системы и опорно-двигательного аппарата.
Тиамин (витамин B1) играет ключевую роль в процессах углеводного обмена, имеющих решающее значение в обменных процессах нервной ткани.
Пиридоксин (витамин В6) обладает жизненно важным влиянием на обмен белков, углеводов и жиров, необходим для нормального кроветворения, функционирования центральной и периферической нервной системы.
Физиологической функцией обоих витаминов (В1 и В6) является потенцирование действия друг друга, проявляющееся в положительном влиянии на нервную, нейромышечную и сердечно-сосудистую системы.
Цианокобаламин (витамин В12) участвует в синтезе нуклеотидов, является важным фактором нормального роста, кроветворения и развития эпителиальных клеток, необходим для метаболизма фолиевой кислоты и синтеза миелина.
Лидокаин оказывает анестезирующее действие в месте инъекции, расширяет сосуды, способствуя всасыванию витаминов.
Показания к применению
В составе комплексной терапии следующих неврологических заболеваний:
- межреберная невралгия;
- невралгия тройничного нерва;
- корешковый синдром, вызванный дегенеративными изменениями позвоночника;
- шейный синдром;
- плече-лопаточный синдром;
- поясничный синдром;
- люмбоишиалгия.
24) Комбилипен
Лекарственная форма: Раствор для внутримышечного введения
Активные вещества
- Пиридоксин
- Тиамин
- Цианокобаламин
- Лидокаин
Комбинированное лекарственное средство. Действие данного средства определяется свойствами витаминов, входящих в его состав. Нейротропные витамины группы В оказывают благоприятное воздействие при воспалительных и дегенеративных заболеваниях нервной системы и опорно-двигательного аппарата.
Тиамин (витамин B1) играет ключевую роль в процессах углеводного обмена, имеющих решающее значение в обменных процессах нервной ткани
Пиридоксин (витамин В6) обладает жизненно важным влиянием на обмен белков, углеводов и жиров, необходим для нормального кроветворения, функционирования центральной и периферической нервной системы.
Цианокобаламин (витамин В12) участвует в синтезе нуклеотидов, является важным фактором нормального роста, кроветворения и развития эпителиальных клеток, необходим для метаболизма фолиевой кислоты и синтеза миелина.
Лидокаин оказывает анестезирующее действие в месте инъекции, расширяет сосуды, способствуя всасыванию витаминов.
Показания к применению
В комплексной терапии моно- и полинейропатий различного генеза:
- дорсалгии;
- плексопатий;
- люмбоишиалгии;
- корешкового синдрома, вызванного дегенеративными изменениями позвоночника.
25) Комплигам B
Лекарственная форма: Раствор для внутримышечного введения
Активные вещества
- тиамина гидрохлорид (вит. B1)
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- лидокаина гидрохлорид
Показания к применению
Для патогенетической и симптоматической терапии заболеваний и синдромов со стороны нервной системы различного происхождения:
- невропатии и полиневропатии (диабетическая, алкогольная и другие);
- неврит и полиневрит, в т.ч. ретробульбарный неврит;
- периферические парезы, в т.ч. лицевого нерва;
- невралгия, в т.ч. тройничного нерва и межреберных нервов;
- болевой синдром (корешковый, миалгия);
- ночные мышечные судороги, особенно у лиц старших возрастных групп;
- плексопатии, ганглиониты (включая опоясывающий герпес);
- неврологические проявления остеохондроза позвоночника (радикулопатия, люмбоишиалгия, мышечно-тонические синдромы).
26) Пентовит
Лекарственная форма: Таблетки, покрытые пленочной оболочкой
Активные вещества
- никотинамид
- пиридоксина гидрохлорид
- тиамина гидрохлорид
- фолиевая кислота
- цианокобаламин
Показания к применению
- профилактика дефицита витаминов группы В;
- комплексная терапия астенических состояний различного генеза.
Мази, гели, пластыри
27) Хондроитин
Лекарственная форма: Мазь для наружного применения
Активное вещество: хондроитина сульфат натрия
Показания к применению
Лечение и профилактика остеохондроза, остеоартроза периферических суставов и позвоночника
28) Вольтарен эмульгель
Лекарственная форма: Гель для наружного применения
Активное вещество: диклофенак диэтиламин
НПВП для наружного применения. Обладает выраженным анальгезирующим и противовоспалительным и жаропонижающим действием. Вольтарен® Эмульгель® используется для устранения болевого синдрома и воспаления в суставах, мышцах и связках травматического или ревматического происхождения, способствуя уменьшению боли и отечности, связанной с воспалительным процессом, увеличивая подвижность суставов. Благодаря своей водно-спиртовой основе Вольтарен® Эмульгель® оказывает успокаивающий и охлаждающий эффект.
Показания к применению
- боли в спине при воспалительных и дегенеративных заболеваниях позвоночника (радикулит, остеоартроз, люмбаго, ишиас);
- боли в суставах (в т.ч. суставы пальцев рук, коленные) при ревматоидном артрите, остеоартрозе;
- боли в мышцах (вследствие растяжений, перенапряжений, ушибов, травм);
- воспаление и отечность мягких тканей и суставов вследствие травм и при ревматических заболеваниях (тендовагинит, бурсит, поражения периартикулярных тканей, лучезапястный синдром).
29) Фастум-гель
Лекарственная форма: Гель для наружного применения
Активное вещество: кетопрофен
НПВС. Оказывает анальгезирующее, противовоспалительное и противоотечное действие. Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща.
Показания к применению
Симптоматическая терапия болезненных и воспалительных процессов различного генеза, в т.ч.: ревматоидный артрит и периартрит; анкилозирующий спондилит (болезнь Бехтерева); псориатический артрит; реактивный артрит (синдром Рейтера); остеоартроз различной локализации; тендинит, бурсит; миалгия; невралгия; радикулит; травмы опорно-двигательного аппарата (в т.ч. спортивные), ушибы мышц и связок, растяжения связок, разрывы связок и сухожилий мышц.
30) Финалгон
Лекарственная форма: Мазь для наружного применения
Активное вещество:
- нонивамид
- никобоксил
Нонивамид является синтетическим аналогом капсаицина и обладает анальгезирующими свойствами, Нонивамид оказывает сосудорасширяющее действие, которое сопровождается интенсивным, длительным ощущением тепла.
Никобоксил является производным никотиновой кислоты, обладающей сосудорасширяющими свойствами Гиперемический (разогревающий, усиливающий приток крови) эффект никобоксила развивается быстрее и имеет большую интенсивность, чем гиперемический эффект нонивамида.
Комбинированное действие
Нонивамид и никобоксил обладают дополняющими друг друга сосудорасширяющими свойствами, вызывают гиперемию кожи, увеличивают скорость ферментативных реакций, активизируют обмен веществ.
Появление гиперемии и повышение температуры кожи в течение нескольких минут после нанесения свидетельствуют о быстром проникновении активных компонентов препарата в кожу.
Действие Финалгона проявляется локально, развивается через несколько минут и достигает максимума через 20-30 мин. При применении наблюдалось клинически значимое уменьшение интенсивности болей в нижней части спины уже через 4 ч после первого применения. ВАЖНО: требуется осторожность при применении, не допускать передозировок, так как возможна сильная индивидуальная реакция.
Показания к применению
- артрит;
- артралгия и миалгия ревматического генеза;
- спортивные травмы, ушибы и повреждения связочного аппарата;
- миалгия, вызванная чрезмерной физической нагрузкой;
- люмбаго;
- неврит;
- ишиалгия;
- бурсит и тендовагинит;
- острая неспецифическая боль в нижней части спины;
- для предварительного «разогрева» мышц перед физическими упражнениями, спортивными соревнованиями;
- в составе комплексной сосудорасширяющей терапии при нарушениях периферического кровообращения.
31) Кетонал
Лекарственная форма: Гель для наружного применения
Активное вещество: кетопрофен
НПВС. Основными свойствами кетопрофена являются выраженное анальгетическое, противовоспалительное и жаропонижающее действие. При использовании местных форм кетопрофена при повреждении связок, боли в спине или в суставах обезболивающие действие препарата проявляется через 30 мин после нанесения.
Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща
Показания к применению
Симптоматическая терапия, направленная на уменьшение боли и воспаления, при следующих состояниях:
- остеоартроз различной локализации;
- периартрит, тендинит, бурсит, миалгия, невралгия, радикулит;
- травмы опорно-двигательного аппарата (в т.ч. спортивные), ушиб мышц и связок, растяжения связок, разрывы связок и сухожилий мышц.
Изделия медицинского назначения
При лечении болей в спине также могут применяться различные изделия медицинского назначения. Это лечебные и согревающие пластыри, пояса, бандажи, корсеты для поясницы. Рекомендации по их применению вам даст ваш врач.
Список литературы
- Хроническая боль в спине. Клинические рекомендации 2014г.
- Данилов А.Б., Давыдов О.С. Нейропатическая боль. М.: Боргес, 2007
- Менделевич ЕГ. Боль в спине: диагностические и дифференциальные аспекты.// Неврология, нейропсихиатрия, психосоматика. 2019;11(4):130–135.
- Л.С. Манвелов Вертеброгенные болевые синдромы //АтиосверА Нервные болезни 3 2004
- М.Л. Кукушкин Лечение острой неспецифической боли внизу спины // Совpeменная ревматология № 3 2010
- Воробьева О.В. болезненный мышечный спазм: диагностика и патогенетическая терапия. Медицинский Совет. 2017;(5):24-27
Острые боли в спине являются симптомом многих заболеваний. Они могут указывать на дегенеративные патологии позвоночника, защемление нервных окончаний, иногда связаны с отеком мышц. Методы лечения в каждом случае врач подбирает индивидуально исходя из симптомов, жалоб пациента, поставленного диагноза и выявленной причины болезненных ощущений.

Причины
Позвоночник человека выполняет одновременно опорную и двигательную функции, участвует в амортизации при активных движениях. Появление острой боли – тревожный симптом, который указывает на серьезные проблемы с функциональностью позвонков, скрытые патологии нервной системы, корешковый синдром.
При появлении симптома необходимо пройти комплексную диагностику. Нервные окончания передают и собирают сигналы от внутренних органов и системы, проецируя боль на определенные отделы спины. Спазмы в пояснице возникают при болезнях почек, мочеполовой системы. Покалывание между лопатками – один из признаков пневмонии, патологий сердца.
Выбор метода лечения острой боли в спине напрямую зависит от причины. Выявить скрытое заболевание помогает комплексная диагностика. Она включает рентгенографию, аппаратные методы обследования, различные анализы.
Основные виды боли
С проблемой можно столкнуться практически в любом возрасте. Болезненные ощущения возникают даже у детей в период активного роста и связаны с врожденным или приобретенным сколиозом, кифозом или лордозом.
Основные виды острой боли в спине:
- Первичные (неспецифические). Диагностируют в 80% случаев. Они связаны с различными травмами и болезнями позвоночного столба, нервных корешков, смещением межпозвоночных дисков.
- Вторичные. На эту группу приходится до 20% всех диагностированных случаев. Причиной становятся патологии внутренних органов, при которых боль отдает в спину. Это различные новообразования легких, молочных желез, простаты, метастазы в позвоночнике.
В свою очередь неспецифические острые боли в спине также условно можно разделить на несколько групп:
- Мышечные. Занимают до 50% всех обращений. Причины связаны с перенапряжением после поднятия тяжестей, переохлаждением, ушибом спины. Воспаление мышц спины нередко возникает на фоне нарушения метаболизма.
- Скелетные. Становятся последствием дегенеративных патологий позвоночника, разрушения дисков, защемления связок, истирания суставов. Причинами могут стать нарушение обмена веществ, гормональный сбой, тяжелая физическая работа.
- Корешковые. Боль связана со сдавливанием спинномозговых корешков, которые иннервируют во внутренние органы, провоцируя невропатические спазмы. На эту группу приходится не более 5% всех диагностированных случаев, но болезненные спазмы отличаются особой интенсивностью.
По характеру острые боли в спине можно разделить на следующие виды:
- пульсирующие (спондилез, люмбаго, остеохондроз);
- распирающие (спондилоартроз, инфаркт миокарда);
- стреляющие (миозит, межпозвоночная грыжа).
Боли могут отдавать в конечности, опоясывать грудную клетку, усиливаться при кашле или активных движениях.
Боль в спине с утра
Если периодически возникают прострелы и острые боли после сна, необходимо исключить следующие причины:
- лишний вес, при котором неправильно перераспределяется нагрузка на позвоночный столб;
- ослабление мышечного корсета при малоподвижном образе жизни, недостатке физических нагрузок;
- переохлаждение;
- выполнение работы с резким подъемом тяжелых грузов.
Проблема часто встречается на поздних сроках беременности, при стрессе, интенсивных спортивных тренировках. В такой ситуации не требуется лечение: необходимо правильно организовать спальное место, подобрать удобный матрас и подушку. Снять болезненность помогают физические упражнения, направленные на укрепление мышц спины, массаж для расслабления.
Болезни позвоночника
Острая боль в спине часто возникает при обострении тяжелых патологий опорно-двигательного аппарата:
- ревматоидного артрита;
- спондилолистеза;
- спондилолиза;
- спондилоартрита;
- остеохондроза;
- остеомиелита;
- межпозвоночных грыж;
- болезни Рейтера.
Обострение возникает при переохлаждении или переутомлении, требует срочного обращения к врачу. Интенсивность нарастает при смене позы, что указывает на сдавливание корешков. При отсутствии терапии повышается риск паралича нижних или верхних конечностей, потери чувствительности, нарушения кровоснабжения головного или спинного мозга.
Мышечные боли
Резкая «стреляющая» боль может возникать при заболеваниях, которые связаны с нарушением кровоснабжения в гладкой мускулатуре спины. Различные уплотнения и отеки давят на нервные окончания, отходящие от позвоночного столба. Человек также жалуется на скованность движений руками или ногами, местное повышение температуры на воспалённом участке, покраснение кожи.

Среди распространенных заболеваний:
- фибромиалгия;
- полимиозит;
- дерматомиозит;
- болезнь Шарко;
- ревматическая полимиалгия.
Боль усиливается при пальпации определенных точек на спине, не исчезает при приеме анестетиков. Причиной могут стать скрытые инфекции, включая нейросифилис и герперовирус.
Травмы
При повреждении позвоночного столба образуется отечность, которая сдавливает нервные окончания. Это основная причина болевых ощущений. Распространенные травматические причины:
- Последствия ушиба. При падении на спину боль концентрируется на одном участке, может нарастать в течение 1−2 часов после получения травмы.
- Компрессионный перелом. Распространенная травма, при которой сдавливаются нижнегрудные позвонки. Боль интенсивная, резко усиливается при вдохе, повороте или ходьбе. Требуется комплексная диагностика, иммобилизация пациента, курс обезболивающих препаратов.
- Оскольчатый перелом. Наблюдается при сочетанных травмах. Боль связана с повреждением спинного мозга и нервных окончаний осколками позвонков. Одним из методов лечения является хирургическая операция.
- Вывих. Тяжелая травма часто приводит к нарушению чувствительности в нижних или верхних конечностях, ограничению движений, ухудшению самочувствия пациента.
Острые боли в спине – один из признаков метастазов или опухолей. Любые новообразования по мере роста давят на спинной мозг, повреждают нервные окончания. Интенсивность болевого синдрома нарастает в ночное время, усиливается в положении лежа на спине. Одновременно нарушается иннервация внутренних органов: пациент не может контролировать мочеиспускание, не чувствует ноги.
Боли при остеохондрозе
При дегенеративно-дистрофических изменениях в позвонках нарушается метаболизм. Костная ткань получает недостаточно питательных веществ. Межпозвоночный диск обезвоживается, теряет упругость. Фиброзное кольцо покрывается микротрещинами и проседает. Одновременно на поверхности появляются костные выросты – остеофиты.
Остеохондроз в большинстве случаев протекает в хронической форме с минимальным дискомфортом для пациента. Но при обострении появляется сильная боль, которая усиливается после травмы, физических занятий или резкой смены позы и постепенно проходит в состоянии покоя.
Боль при остеохондрозе связана с давлением поврежденных позвонков на спинальные корешки, может отдавать в следующие участки:
- голова, виски, шея, плечи при повреждении шейного отдела;
- в область груди, сопровождается стреляющими спазмами, усиливается при вдохе, кашле, чихании при сдавливании грудного отдела;
- боль в сердце, напоминающая стенокардию или сердечный приступ, отдающая в молочные железы при поражении корешков D1−2;
- покалывание в ушах при смещении позвонка C1 и C3 (нередко сопровождается повреждением зрительного и слухового нерва, повышением артериального давления, снижением слуха)
- «мурашки» в кистях, ладонях, пальцах связаны с нарушением кровообращения на уровне D1 и D2 позвонков.
При остеохондрозе боль может отдавать в шейные лимфоузлы, горло, создавать трудности при глотании. Болезненные ощущения часто отдают в живот и область лобка. Симптомы ошибочно принимают за воспаление мочевого пузыря или гинекологические патологии, что затрудняет диагностику и лечение.
При поясничном остеохондрозе острая боль в спине отдает в ягодицу и заднюю поверхность бедра. Поражение седалищного нерва усиливается при ходьбе, заставляет человека перемещать вес на здоровую ногу. Это ограничивает активность, требует срочного лечения под наблюдением невролога.
Люмбаго
Сильная боль в области пояснично-крестцового отдела позвоночника называется люмбаго. Патологический процесс связан с подвывихом позвонка, остеохондрозом или протрузией межпозвоночного диска. В большинстве случаев проблема является вторичным осложнением дегенеративных заболеваний.
Острая боль в пояснице – главный симптом люмбаго. Он возникает резко после подъема тяжестей. Приступ может быть настолько интенсивным, что человек застывает в одной позе: область поясницы скованная, туловище наклонено вперед. Пациенту больно садиться, в постели он приподнимает ноги, чтобы разгрузить поясничный отдел.
При лечении люмбаго важно устранить основную причину острого приступа. Врачи рекомендуют физиопроцедуры, мануальную терапию, массаж. Лекарственные препараты в каждом случае подбираются индивидуально в зависимости от диагноза.
Межпозвоночные грыжи
В 70% случаях грыжа формируется в пояснично-крестцовом отделе. Характерные симптомы, которые позволяют отличить заболевание от других патологий позвоночного столба:
- боль возникает резко во время физической активности;
- напоминает удар током;
- отдает в нижнюю или верхнюю конечность, ягодицу, поясницу;
- простреливает при кашле и глубоком вдохе, смене позы.
Межпозвоночная грыжа при выпячивании давит на нервные окончания. Нередко ситуацию осложняют воспалительный процесс, отечность окружающих тканей. Компрессия связок усиливает болезненные ощущения.

Острую боль, которая указывает на развитие межпозвоночной грыжи, не следует игнорировать. При появлении симптома необходимо обратиться к неврологу, пройти комплексное обследование, подобрать лечение. В противном случае выпячивание увеличивается в размере, может вызывать корешковый синдром, приводит к частичной инвалидности и даже инсульту головного мозга.
Спондилоартроз
При дегенеративном заболевании поражаются суставы, хрящи, прилегающие связки и мышцы. Сильная боль сковывает движения, приводит к неврологическим нарушениям. Это результат возрастных изменений, лишнего веса человека, тяжелого физического труда. Проблема часто возникает у людей со сколиозом или кифозом, является осложнением остеохондроза.
Большинство пациентов со спондилоартрозом – люди пожилого возраста. Основной симптом – острая боль, которая усиливается при наклоне или повороте тела. Она полностью исчезает в состоянии покоя, нарастает утром. Иногда человеку требуется не менее часа, чтобы облегчить состояние и избавиться от скованности.
Характерный признак спондилоартроза – боль локализуется только на пораженном участке позвоночника. Она не отдает в верхние или нижние конечности, не приводит к потере чувствительности, онемению и другим неприятным осложнениям.
При обострении важно избавиться от болевого синдрома. Врачи подбирают методы стабилизации позвоночника, рекомендуют оптимизировать нагрузки на спину. Улучшить состояние помогают электростимуляция, ультразвук и другие физиопроцедуры. Лечебная физкультура дополняет основную терапию, укрепляет мышечный корсет. Хирургическое лечение назначается в крайних случаях.
Миозит
При воспалении мышц спины развивается болезненный синдром, который проявляется после физической нагрузки или сна. Распространенная патология связана с инфекционными заболеваниями, может возникать после ангины, гриппа и паразитарных интоксикаций.

Миозит часто встречается при нарушении обмена веществ, после алкогольного или наркотического отравления. Основные признаки:
- боль только в определенной части спины, которая увеличивается после длительного сидения за монитором или в водительском кресле, сна в неудобном положении;
- напряжение мышц в шейном, грудном или поясничном отделе;
- покраснение кожи на воспаленном участке;
- ограничение движений туловища;
- уплотнение при пальпации.
При отсутствии лечения повышается риск атрофии воспаленных мышц. Заболевание требует комплексного лечения. Нередко при диагностике обнаруживаются скрытые гнойники, фурункулы и карбункулы, что требует вмешательства хирурга.
Патологии спинного мозга
Неприятные ощущения в спине могут возникать из-за поражения спинного мозга. Наиболее распространенные причины:
- осложнения на фоне сифилиса, вируса иммунодефицита человека;
- развитие рассеянного склероза;
- различные новообразования;
- кровоизлияния в спинной мозг после травмы;
- нарушение кровообращения;
- сдавливание спинномозговых оболочек при абсцессах, воспалении мышц спины;
- туберкулез;
- хронический остеомиелит
От спинного мозга отходит 31 нервное ответвление. Поражение хотя бы одного корешка сопровождается сильными болями, которые сложно снять без профессиональной помощи. В любой ситуации необходима комплексная диагностика с применением современного оборудования (МРТ, КТ).
Боль в пояснице
Поясничный отдел позвоночника выдерживает основную нагрузку при вертикальном положении тела. Боль указывает на развитие патологического процесса, нарушение иннервации внутренних органов и тканей. Среди возможных патологий:
- дегенеративные заболевания;
- протрузии;
- спондилез;
- врожденные аномалии;
- нарушения спинномозгового кровообращения;
- болезнь Форестье.
Проблема чаще возникает у людей с врожденным или приобретенным искривлением позвоночника. Нагрузка на мышцы поясницы перераспределяется неправильно, создается постоянное напряжение, нарушается структура связок. Боль обостряется в положении стоя или сидя, затихает во время отдыха лежа на спине.
Острая боль в пояснице требует внимательной диагностики. Кроме заболеваний позвоночника, ее провоцируют патологии внутренних органов, расположенных в малом тазу. Необходимо исключить воспалительный процесс в репродуктивной системе, почках, кишечнике, мочекаменную болезнь, аневризму брюшной аорты.
Диагностика
Боль может открывать ургентные патологии, тяжелые заболевания, требующие срочного лечения.

Чтобы не допустить осложнений, необходима комплексная диагностика. Врач должен определить следующие моменты:
- характер болевых ощущений;
- факторы, которые усиливают или провоцируют боль;
- вторичные симптомы.
Установить причину болезненных ощущений помогает комплекс из соматических, нейроортопедических и неврологических обследований. Врачу необходимо уточнить, какие заболевания пациент перенес перед появлением болевого синдрома, исключить психосоматические факторы, психические расстройства.
Основные виды обследований:
- Неврологическое. Позволяет оценить эмоциональное состояние больного, исключить парезы конечностей, нарушение иннервации и чувствительности, снижение функциональности и отсутствие определенных рефлексов.
- Соматическое. Обследование направлено на выявление доброкачественных или злокачественных новообразований, вялотекущих и скрытых инфекций, абсцессов, гнойных очагов, заболеваний внутренних органов, которые могут провоцировать сильные боли в спине.
- Нейроортопедической. Включает ряд обследований, которые определяют функциональность и подвижность позвоночного столба, объем движений верхних и нижних конечностей. Назначается при перенапряжении мышц спины, болезненности при пальпации.
Установить точный диагноз можно только при сочетании нескольких методов диагностики. У большинства заболеваний симптомы идентичны, поэтому визуального осмотра недостаточно.
Виды исследований
На основании первичного осмотра и пальпации опытный невролог или вертебролог может предположить дегенеративно-дистрофические изменения в позвоночнике, поражение суставов или воспалительные процессы в мышцах.

Для исключения тяжелых инфекций спинного мозга или внутренних органов рекомендуются лабораторные анализы.
Основные методы инструментальной диагностики:
- Рентген разных отделов позвоночника (в двух проекциях). Выявляет врожденные или приобретенные аномалии в строении, скопление остеофитов, поражение позвонков, изменения в фасеточных суставах.
- КТ. Эффективно выявляет изменения в структуре костной ткани, ранние стадии остеопороза. Это наиболее информативный метод диагностики при остеохондрозе, кифозе, сколиозе, компрессионном или оскольчатом переломе.
- МРТ. Помогает специалисту поставить точный диагноз при патологических изменениях в любых мягкотканных структурах, мышцах. Магнитно-резонансная томография назначается при подозрении на межпозвоночные грыжи, разрушение дисков, воспаление связок и спинного мозга.
По результатам лабораторной и инструментальной диагностики врач может порекомендовать дополнительные обследования: определение плотности костной ткани, состояние ликвора, проводящих путей спинного мозга.
Методы лечения острой боли в спине
В большинстве случаев сильная и резкая боль является симптомом обострения хронических или дегенеративных заболеваний. На начальной стадии лечения необходимо купировать болевой синдром. Для этого рекомендуется медикаментозная терапия и другие консервативные методы.
После устранения острой боли необходимо избавиться от основной причины неприятных ощущений, снизить риск рецидива. При хронических заболеваниях неврологи или вертебрологи подбирают профилактические мероприятия: физиотерапию и лечебную физкультуру, массаж, реабилитацию под наблюдением врачей. Специалисты дают рекомендации по питанию, подбирают препараты, восстанавливающие кровоснабжение мягких и костных тканей.
Медикаментозная терапия
При острой боли в пояснице, шейном и грудном отделах движения становятся скованными. Человек не может выполнять обычную работу по дому, обслуживать себя самостоятельно. На начальном этапе врачи назначают нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим эффектом, снимают воспаление.
Механизм действия нестероидных противовоспалительных препаратов заключается в подавлении рецепторов, которые синтезируют метаболиты простагландинов. Они воздействуют непосредственно в очаге воспаления, купируют болевой синдром. НПВП выпускаются в виде таблеток, капсул, растворов для внутримышечного и внутривенного введения.
При сильной боли в домашних условиях можно принять следующие препараты:
- Диклофенак;
- Нимесулид;
- Ибупрофен;
- Индометацин;
- Напроксен.
Приступ боли в спине снимают препараты Мовалис и Амелотекс на основе действующего вещества мелоксикам. Сильные мышечные спазмы купируют Кетанов, Кеторолак.
При пероральном применении врач рассчитывает дозу индивидуально в зависимости от веса, возраста пациента, противопоказаний в анамнезе. Прием рекомендован только в период обострения.
Пластыри
Более безопасный для желудочно-кишечного тракта способ обезболивания – специальные пластыри. Они содержат высокую концентрацию лекарственного вещества, нестероидных противовоспалительных средств, лидокаин. Компоненты быстро проникают в кровь через верхний слой дермы.
Обезболивающие пластыри являются трансдермальными терапевтическими системами, которые можно применять в домашних условиях:
- разогревают воспаленные участки;
- уменьшают раздражение и отек мышц;
- обеспечивает более быстрое воздействие;
- не всасываются в слизистые оболочки, безопасны при эрозии желудка;
- обеспечивают постоянное поступление обезболивающего компонента в кровь, фактически выполняя функцию капельницы;
- разрешены при многих хронических заболеваниях;
- сочетаются с гормональной терапией.
Наиболее эффективные обезболивающие пластыри – Нанопласт, Дорсапласт, Вольтарен.
Чем снять мышечные боли в спине и пояснице
При миозите и мышечных спазмах необходимо восстановить кровоснабжение нервных окончаний, устранить отек. При обострении врачи назначают курс миорелаксантов. Они усиливают эффект нестероидных противовоспалительных препаратов, рекомендуются в виде инъекций или таблеток:
- Мидокалм – блокирует нервные окончания, избавляет от сильной боли в спине и пояснице, содержит местный анестетик с расслабляющим действием;
- Атаракс – производное пиперазина, расслабляет мускулатуру спины, не вредит желудочно-кишечному тракту;
- Баклофен – купирует боль, снимает возбудимость нервных окончаний, нормализует передачу импульсов;
- Сирдалуд – эффективен при повышенном мышечном тонусе, боли в пояснице, радикулите, миозите, люмбаго, содержит анестетики.
Миорелаксанты необходимо применять курсом. Они содержат сильнодействующие компоненты, поэтому перед применением требуется консультация врача.
Стероидные препараты
Содержат гормоны, которые воздействуют на воспалительные рецепторы, блокируют передачу импульсов от раздраженных нервных окончаний. Уколы стероидных препаратов рекомендованы при спондилоартрозе, радикулите, межпозвоночных грыжах. Наиболее эффективны:
- Флостерон;
- Гидрокортизон;
- Дипроспан;
- Преднизолон.
Стероидные препараты назначают при отсутствии положительной динамики от приема нестероидных противовоспалительных средств. Они снимают отечность, восстанавливают кровоснабжение на пораженных участках, улучшают питание костной ткани.
Эпидуральная блокада
При острой боли в спине и пояснице, которая связана с неврологическим заболеванием, врач рекомендует эпидуральную блокаду. Это наиболее действенный способ обезболивания при ущемлении спинномозговых корешков. Используется состав из миорелаксантов и анестетиков, который начинает действовать через несколько минут после введения.
Методика доступна только в условиях стационара. Специалист делает инъекцию непосредственно в очаг воспаления. Лекарство начинает действовать через несколько минут после введения. Препарат для обезболивания в каждом случае подбирается индивидуально после лабораторных анализов и обследования пациента.
Мази и гели
При обострении заболевания и острой боли обезболивающие препараты в виде мазей рекомендуют в качестве вспомогательного средства. Они усиливают эффект анальгетиков и спазмолитиков в таблетках, более безопасны для желудочно-кишечного тракта.
В домашних условиях врачи подбирают препараты на основе кеторолака или диклофенака, которые воздействуют в центре боли, подавляют воспалительный процесс. При лечении мазями и гелями средство наносят на пораженный участок до 4 раз в сутки в течение недели.
При радикулите также используют мази с добавлением змеиного и пчелиного яда, камфорного спирта (Капсикам, Апизартрон, Финалгон). Они разогревают скованные спазмом мышцы, усиливают приток крови, восстанавливают работу капилляров, регулируют лимфодренаж на поврежденном участке.
Витамины при лечении боли спине
Если болевой синдром связан с нарушением проводимости нервных импульсов, поражением корешков, пациенту рекомендуется курс витаминов группы B в виде инъекций или таблеток (Нейромультивит, Нейрорубин, Нейробион).
Предназначение витаминов при острой боли:
- устраняют сдавливание нервных окончаний;
- притупляют болезненность;
- ускоряют восстановление двигательных функций позвоночника;
- улучшают проводимость импульсов;
- снимают покалывание, жжение, онемение в конечностях;
- усиливают действие нестероидных противовоспалительных препаратов.
Прием витаминов группы B позволяет снизить дозу анестетиков и нестероидных средств. Они уменьшают побочное проявление медикаментозной терапии, защищают от перепадов артериального давления, укрепляют кровеносные сосуды.
Мануальная терапия
Одним из эффективных методов лечения острой боли в спине является мануальная терапия. Метод предусматривает глубокую проработку мышц, позвонков, воспаленных суставов и связок с помощью рук. Это устраняет защемление нервных окончаний, возвращает активность и подвижность позвоночнику, укрепляет мышечный корсет.

Основные задачи мануальной терапии при болях в спине:
- восстановление кровотока;
- улучшение питания спинного и головного мозга;
- снятие мышечного напряжения при блокирующих спазмах, отечности;
- восстановление правильной анатомии позвоночника;
- улучшение состояния при межпозвоночных грыжах, остеохондрозе, радикулите, ишиасе;
- укрепление мышечного корсета;
- уменьшение деформации позвоночника.
Мануальная терапия рекомендована при мышечно-тоническом синдроме, протрузиях, защемлении нервов, обострении сколиоза. В каждом случае специалист индивидуально подбирает силу воздействия, увеличивает просвет между позвонками, снимает корешковый синдром.
Лечебный массаж
При боли в спине, вызванной остеохондрозом, рекомендован лечебный массаж. Во время процедуры специалист прорабатывает скованные мышцы, устраняет симптомы болезни. Это укрепляет отдельные мышечные группы, снимает усталость, повышает здоровый тонус.
Процедуру можно выполнять для купирования болевого синдрома. Противопоказанием является повышенная температура тела, опухоли позвоночника. Для улучшения самочувствия рекомендуется курс из 10 процедур.
Физиотерапия
Кроме обезболивающих препаратов, в период обострения врачи подбирают эффективные методы физиотерапии. Они направлены на купирование корешкового синдрома в поясничном отделе позвоночника, снимают раздражение при скоплении остеофитов, устраняют смещение пульпозного ядра межпозвоночного диска.
В каждом случае метод физиотерапии подбирается в зависимости от диагноза. При правильном проведении процедуры не вызывают побочных эффектов, имеют минимум противопоказаний. Они входят в комплексное, консервативное лечение радикулита, миозита, ишиаса.
Основные задачи физиотерапии:
- устранить сильную боль на любой стадии болезни;
- избавить пациента от мышечных спазмов, воспаления;
- стимулировать метаболические процессы, лимфоотток;
- устранить дистрофические изменения и функциональные отклонения;
- улучшить работу сердечно-сосудистой системы.
Физиотерапия легко переносится пациентами, дает положительный эффект уже после нескольких сеансов. Наиболее эффективные методики, которые применяются для устранения острой боли в спине:
- Электрофорез. Во время процедуры через кожу пациент получает лекарственные препараты в необходимой дозировке. Они переносятся электрическими токами к месту воспаления, не попадают в системный кровоток, не вызывают аллергию или осложнения.
- Магнитотерапия. На пораженные участки спины воздействуют непрерывистым магнитным полем. Это успокаивает раздраженные нервные окончания, нормализует трофику в тканях, снижает артериальное давление. Методика обладает седативным, противовоспалительным, антистатическим эффектом, рекомендуется при болях после травм позвоночника.
- УВЧ. Принцип действия основан на влиянии высокочастотных импульсов электромагнитных полей. При определенной частоте образуется ток, который глубоко проникает в различные структуры позвоночника, запускает реакции в соединительной ткани. После процедуры усиливается приток крови к воспаленному очагу, повышается тонус сосудов, ускоряется прохождение нервных импульсов через корешки. Процедура быстро снимает отек, запускает процесс регенерации.
- Электронейромиостимуляция. Во время процедуры под кожу с помощью токопроводящей иглы поступает небольшое напряжение. Оно воздействует на триггерные точки, активизирует работу центральной и периферической нервной системы, нормализует сокращение мышц. Процедура рекомендована для купирования острого и хронического болевого симптома, восстанавливает кровообращение в гипертрофированных мышечных волокнах.
- Ударно-волновая терапия. Под воздействием акустических волн разрушаются остеофиты, отложения кальция, узелковые утолщения мышц. Это наиболее эффективный метод избавления от острой боли при остеохондрозе, мышечных спазмах. Рекомендован в период обострения, после компрессионного перелома, подвывиха позвонков.
Любые методы физиотерапии в обязательном порядке сочетаются с медикаментозным лечением, они дают эффект после нескольких сеансов. При остеохондрозе через несколько месяцев курс можно повторить для предотвращения рецидива.
Лечебная физкультура (ЛФК)
При многих заболеваниях, провоцирующих острую боль в спине, врачи рекомендуют комплекс лечебной физкультуры (ЛФК) под наблюдением специалиста. В зависимости от диагноза он подбирает упражнения для укрепления мышц, формирования здорового корсета.

В период обострения рекомендуется легкая гимнастика, которая активизирует кровообращение, нормализует питание межпозвоночных дисков. Она включает упражнения на растяжку, не способные привести к смещению позвонков.
На начальном этапе комплекс ЛФК необходимо выполнять под руководством опытного инструктора. Он контролирует амплитуду движений, чтобы не допустить осложнений. В дальнейшем специалист подбирает ежедневный комплекс для домашней терапии.
Хороший эффект дает плавание в бассейне. Во время занятий расслабляются мышцы спины, проходит мышечный гипертонус, улучшается кровообращение нервных окончаний позвоночника.
Как уменьшить боли в спине
В период обострения не рекомендуется использовать согревающие или охлаждающие компрессы без назначения врача. Самолечение может ухудшить ситуацию, спровоцировать смещение межпозвоночных дисков, распространение воспалительного процесса на суставы или мягкие ткани.
Рекомендации, как облегчить боль в домашних условиях:
- соблюдать постельный режим не менее 3 дней;
- положить больного на твердую поверхность на спину;
- использовать специальный ортопедический корсет, поддерживающий позвоночник;
- применять нестероидные противовоспалительные средства для облегчения состояния, уменьшения воспаления;
- исключить любую физическую нагрузку, подъем тяжестей, спортивные тренировки;
- не принимать горячую ванну, не посещать сауну.
При мышечных миофасциальных болях в спине необходимо обеспечить полный покой, восстановить кровоснабжение на воспаленном участке. Любые движения и работу по дому пациент должен выполнять в специальном бандаже, который фиксирует спину.
Профилактика
После купирования болевого синдрома пациенты возвращаются к привычной жизни, но сталкиваются с рецидивом уже через несколько месяцев. Предотвратить обострение болезни помогает соблюдение рекомендаций врачей-ортопедов и вертебрологов:
- регулярно выполнять физические упражнения, направленные на укрепление мышц спины;
- вести активный образ жизни, чаще гулять пешком, ежедневно делать комплекс утренней гимнастики, разминку после рабочего дня;
- следить за своим весом;
- избавиться от вредных привычек (переедание, курение, употребление алкоголя);
- правильно подобрать матрас средней жесткости, невысокую подушку, которая поддерживает голову, не нарушая кровоснабжение спинного и головного мозга;
- организовать рабочее место, скорректировать высоту письменного стола и стула;
- сбалансированно питаться, употреблять больше продуктов, содержащих витамины группы B, кальций, магний;
- при переносе тяжестей или выполнении физических упражнений использовать бандаж;
- контролировать осанку в любом положении.
При своевременном обращении к врачу острую боль можно снять медикаментозной терапией, используя только консервативные методы лечения. Регулярная профилактика, выполнение рекомендаций врача позволяют избежать рецидива, устранить основную причину болевого синдрома.
Автор статьи
Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: 32 года
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. 32 года я успешно применяю ее в лечении своих пациентов.
Записаться к врачу

 Ибупрофен
Ибупрофен