Содержание статьи
- Причины кислого привкуса во рту
- Гастроэзофагеальный рефлюкс
- Другие причины
- Сопутствующие симптомы
- Лечение
- Профилактика
Человек может ощущать кислый привкус во рту после еды, утром или в течение дня. Зачастую он указывает на проблему в работе желудочно-кишечного тракта, чаще всего на заброс содержимого желудка в пищевод — гастроэзофагеальный рефлюкс1,2.
В материале разбираемся, почему возникает этот симптом и что делать, чтобы улучшить своё самочувствие.
Причины кислого привкуса во рту
Гастроэзофагеальный рефлюкс
После того как человек проглотил пищу, она попадает в пищевод и продвигается к желудку. Между двумя органами находятся мышечные кольца — верхний и нижний пищеводный сфинктер. У здорового человека они скоординированы: после глотка вместе с верхним пищеводным сфинктером открывается нижний, а по пищеводу проходит волна сокращения, в результате чего пища достигает желудка. Затем мышечные волокна сфинктера сокращаются — это помогает предотвратить обратный заброс желудочного содержимого3.
Иногда нижний пищеводный сфинктер расслабляется независимо от верхнего — спонтанно. Это происходит чтобы выпустить газ из желудка, попавший туда при разговоре и в составе газированных напитков, или образовавшийся в процессе пищеварения. И если вместе с ним в пищевод попадает содержимое желудка, такое явление называют гастроэзофагеальным рефлюксом1.
Одно из характерных проявлений гастроэзофагеального рефлюкса — отрыжка кислым. Желудочное содержимое может достигать верхних отделов пищевода, что приводит к появлению неприятного привкуса во рту. Он имеет кислый характер: в состав желудочного сока входит соляная кислота, которая помогает переваривать пищу1.
Гастроэзофагеальный рефлюкс, сопровождаемый неприятным вкусом, может возникать при таких заболеваниях:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). ГЭРБ — это хроническое заболевание, при котором обратный заброс желудочного содержимого повторяется регулярно. Соляная кислота повреждает стенку пищевода, вызывая её воспаление. Тогда на фоне ГЭРБ развивается рефлюкс-эзофагит1.
- Гастрит. Заболевание, при котором воспаляется слизистая оболочка желудка. Чаще всего его причинами являются инфекция Helicobacter pylori и неконтролируемый приём нестероидных противовоспалительных препаратов (НПВП). При гастрите стенка желудка сокращается неправильно, изменяется кислотность желудочного сока. Это провоцирует возникновение гастроэзофагеального рефлюкса и появление неприятного вкуса, особенно утром2.
- Язвенная болезнь. Язвой называют дефект, который возникает в стенке желудка или двенадцатиперстной кишки. Основная причина — нарушение баланса между факторами защиты и факторами агрессии: стенка органа становится более уязвимой к действию соляной кислоты. При обострении язвенной болезни может возникать отрыжка или рвота кислым4.
Другие причины
Неприятный привкус также может появляться при таких заболеваниях и состояниях5:
- гингивит — воспаление дёсен;
- ксеростомия — сухость во рту;
- приём некоторых лекарственных препаратов, например антибиотиков и антидепрессантов;
- частое курение;
- следствие лучевой терапии;
- психические заболевания;
- неврологические расстройства, которые сопровождаются нарушением вкусовой чувствительности.
Сопутствующие симптомы
Часто при ГЭРБ и других заболеваниях желудочно-кишечного тракта неприятный привкус — не единственное проявление.
Также могут возникать1,2:
- Диспепсия. Человек может ощущать боль или дискомфорт в верхней части живота, который проявляется тяжестью, ощущением переполнения, раннего насыщения и вздутия. Все эти проявления рассматривают вместе и называют термином «диспепсия».
- Изжога. Ощущение жжения или жгучей боли за грудиной, которое распространяется вверх по пищеводу, возникает после приема пищи или после длительного голодания.
- Проблемы с глотанием. Если слизистая оболочка пищевода постоянно повреждается, движения органа нарушаются. Человеку испытывает трудности с глотанием (дисфагия) или ощущает боль, когда пища проходит по пищеводу (одинофагия).
- Внепищеводные проявления. Заброс содержимого из пищевода в желудок может провоцировать развитие хронического кашля, бронхиальной астмы или приводить к повреждению эмали зубов.
Лечение
Отрыжка кислым и изжога часто связаны с повышенной кислотностью желудочного сока2. Чтобы бороться с проблемой, нужно снизить выработку соляной кислоты. В этом помогают ингибиторы протонной помпы (ИПП)6.
К этой группе препаратов относится ОМЕЗ® 10 мг. Он применяется для лечения кислой отрыжки и изжоги при ГЭРБ7.
В состав препарата входит омепразол — слабое основание, которое переходит в активную форму в кислой среде слизистой оболочки желудка. Омепразол блокирует последний этап образования соляной кислоты, снижая её выработку7.
ОМЕЗ® 10 мг рекомендуется принимать по одной капсуле утром перед едой или во время приема пищи, запивая небольшим количеством воды.
Также, чтобы ослабить неприятные симптомы, врач может назначить такие препараты:
- Антациды. В их состав входят различные щелочные соединения, обычно алюминия, магния или натрия. Они вступают в химическую реакцию с соляной кислотой желудка и нейтрализуют её. Некоторые антациды способны облегчать жжение за грудиной на несколько часов8.
- Спазмолитики. Препараты, которые действуют на спазм: расслабляют гладкую мускулатуру желудка или двенадцатиперстной кишки. Благодаря этому сокращения стенок органа становятся более правильными2.
- Гастропротекторы. Образуют защитную пленку на поверхности слизистой оболочки желудка, защищая её от повреждения соляной кислотой и помогая восстановиться2.
- Прокинетики. Это средства, стимулирующие моторику верхних отделов желудочно-кишечного тракта. Они нормализуют координацию мышц пищевода и желудка, противодействуя развитию гастроэзофагеального рефлюкса10.
Профилактика
Некоторые ситуации могут провоцировать заброс содержимого из желудка в пищевод, а с ним — и неприятные ощущения во рту. Вот что можно делать, чтобы этого избежать1,2,9:
- контролировать вес — избыточная масса тела способствует повышению внутрибрюшного давления и развитию симптомов ГЭРБ;
- бросить курить — никотин расслабляет нижний пищеводный сфинктер;
- отказаться от ношения тугих поясов и ремней;
- ограничить нагрузку на мышцы живота и работу с наклоненным вниз туловищем;
- спать с приподнятым головным концом кровати.
Некоторые продукты питания способствуют обратному забросу желудочного содержимого в пищевод. Такими провокаторами могут стать острая и жирная пища, алкоголь, кофе, газированные напитки, шоколад1,2,9. Также врачи рекомендуют не переедать и не есть позже, чем за два часа до сна1.
Понравилась статья?
Поделитесь в социальных сетях!
Источники
1. Ивашкин В.Т., Маев И.В., Трухманов А.С., Лапина Т.Л., Сторонова О.А., Зайратьянц О.В., Дронова О.Б., Кучерявый Ю.А., Пирогов С.С., Сайфутдинов Р.Г., Успенский Ю.П., Шептулин А.А., Андреев Д.Н., Румянцева Д.Е. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(4):70–97. https://doi.org/10.22416/1382-4376-2020-30-4-70-97.
2. Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Система органов пищеварения: Учебн. пособие / Г. Е. Ройтберг, А. В. Струтынский. — М.: МЕДпресс-информ, 2007. — 560 с. : ил.
3. Физиология человека / Под ред. Г. И. Косицкого. — Ф50 3-е изд., перераб. и доп.— М.: Медицина, 1985. 544 с, ил.
4. Ивашкин В.Т., Маев И.В., Царьков П.В., Королев М.П., Андреев Д.Н., Баранская Е.К., Бурков С.Г., Деринов А.А., Ефетов С.К., Лапина Т.Л., Павлов П.В., Пирогов С.С., Ткачев А.А., Трухманов А.С., Федоров Е.Д., Шептулин А.А. Диагностика и лечение язвенной болезни у взрослых (Клинические рекомендации Российской гастроэнтерологической ассоциации, Российского общества колоректальных хирургов и Российского эндоскопического общества). Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(1):49–70. https://doi.org/10.22416/1382-4376-2020-30-1-49-70.
5. Обзор нарушений вкуса и обоняния [Электронный ресурс]: Справочник MSD Профессиональная версия. URL: https://www.msdmanuals.com/ru-ru/профессиональный/заболевания-уха,-горла-и-носа/подходы-к-лечению-пациентов-при-нарушениях-со-стороны-носоглотки/обзор-нарушений-вкуса-и-обоняния-overview-of-smell-and-taste-abnormalities
6. Селиванова Г. Б., Потешкина Н. Г. Фармакотерапия кислотозависимых заболеваний желудочно-кишечного тракта с позиции выбора ингибитора протонной помпы // Лечебное дело. 2021. № 1. С. 62–68.
7. ИНСТРУКЦИЯ по применению лекарственного препарата для медицинского применения ОМЕЗ® ЛП-006953 от 18.01.22. Дата обращения — 18.01.22. Регистрационное удостоверение № ЛП-006953
8. Буторова Л. И., Осадчук М. А., Токмулина Г. М. Современные аспекты применения антацидов при кислотозависимых заболеваниях // Consilium Medicum. 2017. Т. 19, № 8. С. 19–26.
9. Коновалова М. Д., Морозов, С. В., Исаков В. А. Особенности питания больных с различными формами гастроэзофагеальной рефлюксной болезни // Вопросы питания. — 2016. — № 4 (85). — С. 35–45.
10. Шептулин А. А., Белоусова И. Б. Современные прокинетики и их роль в лечении гастроэнтерологических заболеваний //Клиническая медицина. – 2016. – Т. 94. – №. 3. – С. 178-182.



14 апреля 2025
0
Кислый привкус во рту: почему может возникать и как с ним бороться?

Кислый привкус во рту – довольно часто встречающееся явление, обусловленное множеством причин, начиная с неопасных и заканчивая признаками серьезных заболеваний. Необходимо различать ситуации, когда данный симптом носит кратковременный характер, и случаи, требующие консультации специалиста для выявления источника проблемы и назначения соответствующей терапии.
Содержание статьи
- Классификация кислого привкуса во рту
- По продолжительности
- В зависимости от проявлений
- В зависимости от возможной этиологии
- Причины кислого привкуса во рту
- Симптомы кислого вкуса во рту и его диагностика
- Лечение кислого привкуса во рту
- Популярные вопросы
- Лечение в стоматологии АО «Медицина» (клиника академика Ройтберга)
- Литература
Классификация кислого привкуса во рту
Отвечая на вопрос, как избавиться от повышенной кислотности, необходимо знать классификацию по разнообразным признакам, а именно:
По продолжительности
Проходящий (кратковременный): возникает эпизодически и быстро проходит. Наблюдается кислый привкус во рту после еды без изжоги.
Постоянный (хронический): присутствует длительное время и может ухудшать качество жизни.
В зависимости от проявлений
Единичный случай: ощущается лишь кислый привкус, другие признаки отсутствуют.
С дополнительными признаками: может сопровождаться изжогой, тошнотой, дискомфортом в животе, переменами в аппетите и прочим.
В зависимости от возможной этиологии
Естественный: обусловлен потреблением конкретных продуктов или естественными процессами в организме.
Патологический: вызван заболеваниями.

Причины кислого привкуса во рту
Среди ключевых факторов, способствующих возникновению проблемы, можно отметить следующие:
- Рацион с большим количеством кислых продуктов (например, цитрусовые фрукты, уксусные приправы, маринованные овощи).
- Неправильная гигиена полости рта, включая зубы и язык, что приводит к накоплению бактериального налета.
- Воспалительные процессы в деснах: гингивит и пародонтит.
- Наличие зубного камня.
- Гастроэзофагеальный рефлюкс, при котором кислое содержимое желудка попадает в пищевод.
- Гастрит с повышенной секрецией соляной кислоты.
- Язвенные поражения желудка и двенадцатиперстной кишки.
- Грыжа пищеводного отверстия диафрагмы.
- Прием определенных антибиотиков.
- Использование лекарственных средств, изменяющих кислотность желудочного сока.
- Прием витаминов, особенно в повышенных дозах.
Также есть и другие обстоятельства, способные вызвать кислоту во рту: беременность (особенно в первом триместре); стресс; обезвоживание; курение; заболевания желчного пузыря и печени; сахарный диабет; некоторые неврологические расстройства. Причины кислого привкуса во рту у женщин и мужчин может выявить только врач, проведя полное обследование.
Симптомы кислого вкуса во рту и его диагностика
Безусловно, ключевым признаком является ощущение кислоты во рту. В зависимости от первопричины может проявляться и дополнительная симптоматика:
- Жжение за грудиной.
- Рвотные позывы.
- Рефлюкс с кислым привкусом.
- Болезненные ощущения в абдоминальной области.
- Метеоризм.
- Неприятные ощущения в горле.
- Ощущение жара в пищеводе.
- Снижение интереса к еде.
- Несвежее дыхание.
Диагностика начинается с изучения истории болезни и общего осмотра. Доктор выяснит особенности питания, принимаемые медикаменты, сопутствующие симптомы и предшествующие заболевания, что необходимо для формирования полной клинической картины. Для установления причины кислоты во рту могут потребоваться следующие дополнительные исследования: осмотр полости рта стоматологом для исключения заболеваний десен и зубов; гастроскопия, подразумевающая исследование пищевода, желудка и двенадцатиперстной кишки с помощью эндоскопа; измерение кислотности в пищеводе в течение определенного времени; УЗИ органов брюшной полости, используется для выявления заболеваний печени, желчного пузыря и поджелудочной железы; анализ крови для оценки общего состояния организма и выявления признаков воспаления.
Лечение кислого привкуса во рту
Лечебная терапия будет зависеть от причины неприятного привкуса и включает в себя:
- При заболеваниях желудочно-кишечного тракта может быть кисло во рту. Врач назначит медикаментозную терапию, направленную на снижение кислотности желудочного сока, заживление язв и устранение воспаления.
- При проблемах с гигиеной полости рта. Необходимо тщательно следить за гигиеной, регулярно посещать стоматолога для профессиональной чистки зубов и лечения заболеваний десен.
- При пищевых факторах. Рекомендуется избегать употребления кислых и острых продуктов, ограничить сладкое.
- При беременности. Обычно кислый привкус проходит после родов. Можно использовать мягкие антациды для облегчения симптомов.
- При стрессе. Важно научиться управлять стрессом, не поддаваться эмоциям и по возможности заниматься релаксационными практиками.
Популярные вопросы
Почему кисло во рту?
Причины этого дискомфортного состояния многообразны. Среди них: нарушения в работе пищеварительной системы; плохая гигиена полости рта, способствующая активному росту бактерий, а также кариес и гингивит (воспалительный процесс в деснах); определенные медикаментозные препараты могут провоцировать кислый привкус в качестве нежелательного эффекта; гормональные перестройки, сопутствующие беременности, нередко вызывают ощущение кислоты, особенно на ранних сроках; респираторные инфекции верхних дыхательных путей; обезвоживание организма; значительное нервное напряжение оказывает влияние на процессы пищеварения и вызывает появление кислого привкуса.
Когда стоит обратиться к врачу при кислом привкусе во рту?
Рекомендуется консультация врача в случаях, если кислота возникает регулярно и не исчезает, сопровождается дополнительными признаками, такими как жжение в груди, дискомфорт в области живота, подташнивание, рвотные позывы, проблемы с проглатыванием пищи, снижение массы тела. Если вы принимаете медикаментозные препараты и подозреваете их влияние на появление кислого привкуса либо испытываете постоянное чувство утомления, упадок сил или другие нетипичные проявления.
Как убрать кислый привкус во рту в домашних условиях?
Поддерживайте гигиену полости рта, проводя чистку зубов два раза в день, используя зубную нить и ополаскиватель, предпочтительно с антимикробным эффектом. Избегайте употребления продуктов, провоцирующих изжогу: жирные и жареные блюда, острые приправы, цитрусы, томаты, кофеинсодержащие напитки, алкоголь и газировку. Не принимайте горизонтальное положение сразу после приема пищи, выдерживайте интервал в 2-3 часа. Стимулируйте выработку слюны жеванием резинки без сахара, это способствует нейтрализации кислоты. Можно сделать настой из травяных отваров, например, ромашкового или имбирного, для успокоения желудка.
Действительно ли ощущение кислого вкуса во рту всегда свидетельствует о серьезной болезни?
В подавляющем большинстве ситуаций возникновение кислого привкуса во рту не сигнализирует о наличии опасного заболевания. Тем не менее в отдельных случаях он может быть связан с нарушениями в работе печени, почек или с другими системными патологиями. Рекомендуется проконсультироваться с доктором, если кислый вкус сохраняется длительное время или сопровождается другими настораживающими признаками.
Какие исследования может рекомендовать врач при жалобах на кислый привкус во рту?
Доктор может назначить клинический анализ крови для общей оценки состояния здоровья, а также эзофагогастродуоденоскопию – манипуляцию, при которой тонкий зонд с камерой вводится в пищевод, желудок и двенадцатиперстную кишку для визуального осмотра и забора образцов ткани.
Лечение в стоматологии АО «Медицина» (клиника академика Ройтберга)
Теперь вы знаете, какие могут быть причины кислоты во рту, а здесь вы сможете пройти полное обследование и сдать все необходимые анализы на современном медицинском оборудовании. Врачи с большим опытом работы найдут подход к каждому пациенту и ответят на все интересующие вас вопросы.
Литература
- Арутюнян А. В. Заболевания желудочно-кишечного тракта, проявляющиеся ощущением кислого вкуса / А. В. Арутюнян // Клиническая медицина. – 2020. – Т. 98, № 5. – С. 45-51.
- Бельмер С. В. Кислотный рефлюкс: современные аспекты диагностики и лечения / С. В. Бельмер, Т. В. Гасилина // Лечащий врач. – 2019. – № 3. – С. 26-32.
- Васильев Ю. В. Дифференциальная диагностика заболеваний, сопровождающихся ощущением кислого вкуса во рту / Ю. В. Васильев // Терапевтический архив. – 2021. – Т. 93, № 10. – С. 88-94.
- Вологжанин Д. А. Особенности кислотопродукции желудка у пациентов с гастроэзофагеальной рефлюксной болезнью / Д. А. Вологжанин, А. И. Шевелев // Экспериментальная и клиническая гастроэнтерология. – 2022. – № 4. – С. 55-61.
- Григорьев П. Я. Гастроэзофагеальная рефлюксная болезнь: современные представления о патогенезе, диагностике и лечении / П. Я. Григорьев, А. В. Яковенко // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2018. – Т. 28, № 6. – С. 4-12.
- Дроздов Д. Н. Кислотность желудочного сока и ее влияние на развитие заболеваний пищеварительной системы / Д. Н. Дроздов // Гастроэнтерология Санкт-Петербурга. – 2020. – № 3-4. – С. 18-24.
- Ивашкин В. Т. Гастроэзофагеальная рефлюксная болезнь: клинические рекомендации Российской гастроэнтерологической ассоциации / В. Т. Ивашкин, Е. К. Баранская // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2020. – Т. 30, № 4. – С. 70-97.
- Калинин А. В. Заболевания пищевода, желудка и двенадцатиперстной кишки / А. В. Калинин. – Москва : ГЭОТАР-Медиа, 2021. – 416 с.
- Королева М. А. Кислотозависимые заболевания: современные подходы к терапии / М. А. Королева // Consilium Medicum. – 2019. – Т. 21, № 8. – С. 68-73.
- Маев И. В. Гастроэзофагеальная рефлюксная болезнь: от патогенеза к лечению / И. В. Маев, А. А. Самсонов // Терапевтический архив. – 2018. – Т. 90, № 5. – С. 84-92.
- Мельник М. Ю. Факторы риска развития гастроэзофагеальной рефлюксной болезни / М. Ю. Мельник, О. И. Симонова // Вестник новых медицинских технологий. – 2023. – Т. 30, № 1. – С. 85-90.
- Петров В. И. Клинические проявления и диагностика гастроэзофагеальной рефлюксной болезни / В. И. Петров, С. В. Пасечников // Клиническая медицина. – 2019. – Т. 97, № 1. – С. 15-22.
- Симаненков В. И. Гастроэзофагеальная рефлюксная болезнь: современные аспекты диагностики и лечения / В. И. Симаненков, С. В. Тихонов // Лечащий врач. – 2021. – № 6. – С. 38-44.
- Ткаченко Е. И. Гастроэзофагеальная рефлюксная болезнь: современные подходы к диагностике и лечению / Е. И. Ткаченко, А. Н. Ульянин // Экспериментальная и клиническая гастроэнтерология. – 2020. – № 9. – С. 4-14.
- Щербаков П. Л. Гастроэзофагеальная рефлюксная болезнь: диагностика и лечение / П. Л. Щербаков // Справочник поликлинического врача. – 2022. – № 2. – С. 28-34.
| Рейтинг статьи | |||||
|---|---|---|---|---|---|
|
(Нет голосов) |
Чистка Air Flow является инновационной стоматологической процедурой, позволяющей с высокой эффективностью удалять налёт с зубов и межзубного пространства. Такая методика очищения является безболезненной и безопасной, поскольку не повреждает эмалевые слои.
В этой статье мы подробно рассмотрим, сколько зубов обычно имеет взрослый человек и ребенок, что такое зубная формула, и какие факторы могут повлиять на наличие резцов.
Кислый привкус во рту – довольно часто встречающееся явление, обусловленное множеством причин, начиная с неопасных и заканчивая признаками серьезных заболеваний.
Что делать, если взрослый человек столкнулся с таком проблемой, как шатание подвижность зубов?
Каждому хоть раз приходилось пройти через непростую процедуру по удалению зуба. Это довольно сложная хирургическая операция, после которой остаются глубокие раны, а в определенных случаях накладываются швы. Чтобы быстрее восстановиться и избежать серьезных последствий, необходимо соблюдать не только рекомендации стоматолога, но и некоторое время придерживаться определенного питания, чтобы образовавшаяся лунка быстрее затянулась и не вызывала неприятных «побочек». Также многих интересует вопрос, через сколько часов можно есть после удаления зуба?
Удаление зубного нерва, известное как депульпирование, представляет собой распространенную стоматологическую процедуру, предназначенную для сохранения зуба при его поражении. В данной статье мы рассмотрим, что собой представляет зубной нерв, в каких случаях требуется его удаление, противопоказания к процедуре, методы депульпирования, а также вопросы, касающиеся болезненных ощущений и ухода за ротовой полостью после вмешательства.
Ваш браузер устарел рекомендуем обновить его до последней версии
или использовать другой более современный.
Кислый привкус во рту: причины и лечение
Содержание
С неприятным кислым привкусом во рту знакомы многие, он периодически появляется у детей, взрослых пациентов – мужчин, женщин. Обычно возникает по утрам или после употребления напитков, продуктов, раздражающих слизистые. Неприятный привкус портит настроение, снижает аппетит, самооценку. В случае, если симптом проявляется раз от разу – повода для беспокойства нет. Но если состояние сопровождает человека продолжительное время, стоит обратиться к врачу.
Классификация кислого привкуса во рту
Выделяют четыре основных типа кислого привкуса во рту:
- Кисло-сладкий. Чаще всего встречается у курильщиков, сладкоежек и пациентов с сахарным диабетом, что связано с повышенной концентрацией кетонов в крови.
- Кисло-горький. Симптом обычно присутствует с утра, что связано с употреблением накануне чрезмерно соленых, острых, копченых блюд. Прием некоторых лекарств – антибиотиков, антибактериальных препаратов – также способствует возникновению неприятного признака.
- Кисло-соленый. Зачастую это следствие хронических патологий со стороны ЛОР-органов, аутоиммунных заболеваний, воспалительных процессов слюнных желез.
- Кисло-металлический. С таким признаком чаще всего сталкиваются женщины, имеющие в анамнезе дефицит железа (анемия).
В зависимости от того, какой тип привкуса ощущает человек, могут появляться другие признаки: тошнота, зуд, онемение в области корня языка, сложности при глотании.
Почему появляется кислый привкус во рту
В основе возникновения патологии могут лежать самые разные соматические заболевания. Наиболее частая причина кислого привкуса во рту (по утрам или после еды) – заболевания органов ЖКТ. Неприятный симптом в большинстве ситуаций возникает тогда, когда кислота желудка попадает обратно в ротовую полость (регургитация).
Если признак появляется в тот момент, когда человек занимает вертикальное положение тела, то, вероятнее всего, причина кроется в ГЭРБ (гастроэзофагеальной рефлюксной болезни). В этом случае состояние осложняется изжогой, одышкой, болями в области живота, груди. При возникновении симптома натощак речь может идти о язве желудка или гастрите, во многих случаях вызванных бактерией H. pylori.
Другие возможные причины появления неприятного кисловатого привкуса во рту:
- патологии желчевыводящих путей, печени, желчного пузыря;
- стоматологические проблемы, связанные с изменением микрофлоры ротовой полости (кариозные отложения, стоматит, пародонтит, гингивит);
- воспалительный процесс на языке (глоссит), развивающийся из-за нехватки витаминов группы B, инфицирования, образования микроскопических трещин;
- активный рост патогенных микроорганизмов в ротовой полости, что может быть связано с некачественной гигиеной десен, зубов, скоплением в межзубном пространстве остатков пищи;
- сахарный диабет, одним из признаков которого является постоянное присутствие кислого, ацетонового привкуса во рту;
- гормональный дисбаланс во время беременности, менопаузы, лактации;
- психические и нервные расстройства, такие как вкусовые галлюцинации, депрессия, хронический стресс;
- особенности питания, например, злоупотребление жареной, жирной, острой, копченой едой, алкогольными, газированными напитками.

Симптомы кислого привкуса во рту
Неприятный признак у детей и взрослых может сопровождаться другими проявлениями:
- снижение обоняния или полная его потеря;
- покалывание на языке, в области губ и рта;
- затрудненное дыхание через нос, иногда – заложенность;
- сухость во рту;
- сокращение количества выделяемой слюны;
- ощущение жажды.
Диагностика кислого привкуса во рту
При сохранении неприятного симптома на протяжении 1-2-х недель стоит записаться на прием к врачу-терапевту, в случае маленьких пациентов – к педиатру. Специалист проведет физический осмотр, изучит анамнез, назначит проведение инструментальной, лабораторной диагностики состояния. Если есть необходимость – может направить на консультацию к врачам узкой специализации: гинекологу, урологу, гастроэнтерологу, стоматологу, эндокринологу, хирургу.
Основу диагностики составляют следующие методы исследования:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- колоноскопия кишечника;
- гастроскопия;
- рентгенография органов ЖКТ;
- УЗИ брюшной полости;
- анализ на общий билирубин;
- КТ легких.
Это базовый список анализов и исследований. В зависимости от наличия у пациента хронических патологий, особенностей организма, характера имеющегося симптома врач может рекомендовать другие методы диагностики.
Лечение и профилактика кислого привкуса во рту
На основании полученных данных исследований врач определит необходимость применения тех или иных методов лечения кислого привкуса во рту, назначит соответствующие процедуры.
Иногда качественная гигиена полости рта помогает избавиться от кислого привкуса во рту. Чистку зубов, десен нужно осуществлять дважды в день – утром и вечером, при необходимости – после каждого приема пищи, чтобы смыть остатки еды. Если в основе причины патологии лежат вредные привычки, сокращение использования сигарет, алкоголя, коррекция питания улучшат состояние.
Как убрать кислый привкус во рту с помощью других методов? При наличии стоматологических заболеваний, болезней пищеварительного тракта рекомендовано комплексное лечение: изменение образа жизни, типа питания, прием медикаментов, устранение триггера.
По назначению врача пациенту показано использование препаратов следующих групп:
- антибактериальные;
- противогрибковые;
- ингибиторы протонной помпы;
- прокинетики;
- гепатопротекторы;
- желчегонные.
Соблюдение правил питания, поддержание оптимального водного баланса, своевременное лечение стоматологических, психологических, физических патологий позволяют избежать возникновения неприятного симптома.
Запишитесь на прием сейчас
Запишитесь к врачу онлайн всего за несколько кликов. Выберите удобную для вас клинику, дату и время или укажите свой номер телефона, мы перезвоним вам.
Важно!
Информация, представленная в статье, носит исключительно ознакомительный характер.
Поставить диагноз и назначить индивидуальную схему лечения может только врач.
Зубы после родов
Здоровье зубов после беременности часто заставляет обратить на себя внимание в связи с возникновением болезненных ощущений, повышенной чувствительности или других неприятных проявлений.
Перестройка организма женщины влияет на состояние всех органов и систем, включая полость рта. Женщины находятся в группе риска по развитию разных поражений зубного ряда. В связи с этим каждая пациентка при вынашивании ребенка состоит на учете у стоматолога.
Согласно статистике, у беременных стремительно развиваются кариес, пульпит, периодонтит и гингивит. При наличии хронических заболеваний есть высокая вероятность их обострения и негативного влияния на ротовую полость.
Почему болят зубы после родов
В практике стоматологов проблемы с зубами после родов являются достаточно частыми причинами обращения в клинику. Многие женщины жалуются на то, что у них заметно испортились зубы после родов, а именно болят, крошатся или пожелтели.
Неприятная симптоматика обусловлена различными факторами внешнего и внутреннего происхождения. Отвечая на вопрос, почему портятся зубы после родов, стоматологи указывают на дефицит кальция и фосфора в организме молодой матери. После родоразрешения нехватка незаменимых веществ становится еще более выраженной, что связано с погрешностями в питании. В связи с этим происходит ослабление зубной эмали.
Другая причина патологий полости рта – гормональная перестройка в организме. На фоне изменения уровня гормонов после родов появляются воспаление в деснах, многие замечают, что зубы стали более чувствительные.
После родов у женщины снижается иммунная защита, что создает благоприятные условия для размножения патогенной микрофлоры в полости рта и развития различных стоматологических болезней. Помимо этого, активность болезнетворных микроорганизмов возрастает вследствие нерегулярного или некачественного ухода за зубным рядом. Это часто происходит из-за постоянных хлопот и забот в связи с рождением младенца.
Игнорирование проблем с зубами, которые начали беспокоить после родов, и откладывание визита к врачу могут привести к необратимым последствиям – шаткости и даже выпадению зубов. Поэтому в период планирования беременности и в течение всей гестации необходимо регулярно проводить профилактические осмотры у стоматолога.
Почему выпадают зубы после родов? Серьезное нарушение обусловлено гормональными изменениями, дефицитом витаминов и минералов, постоянной нехваткой сна и стрессовым воздействием.
Когда можно лечить зубы после родов
Иногда женщины, только родившие малыша и находящиеся на грудном кормлении, откладывают визит к стоматологу. Отказ от диагностики и терапии они объясняют отсутствием времени или опасностью для здоровья ребенка.
Современная стоматология обладает эффективными, безопасными и допустимыми во время лактации методами лечения, поэтому при первых неприятных проявлениях нужно пройти комплексное обследование.
Врач подбирает щадящие медикаментозные средства, которые не наносят вред матери и новорожденному.
Лечение зубов после родов
Что делать, если болят зубы после родов? В любом случае следует отказаться от самодиагностики и подбора различных домашних средств. Необходимо в короткие сроки обратиться к специалисту, который определит происхождение неприятного состояния и составит план терапии.
На первичном приеме проводится диагностика, включающая:
- сбор анамнеза, уточняющего основные жалобы, их длительность и выраженность;
- осмотр ротовой полости;
- рентгенографию;
- КТ.
После установления точного диагноза медик может понять, как восстановить здоровье зубов после родов. Помимо этого, стоматолог подбирает подходящее средство для анестезии. Чаще всего применяют артикаин, лидокаин или мепивакаин. С целью предотвращения негативных последствий врачи отдают предпочтение местным анестезирующим медикаментам – мазям, инъекциям и гелям.
В зависимости от патологии могут выполнять:
- лечение кариозных очагов с применением щадящих материалов;
- терапию пульпита и периодонтита, в ходе которых используют совместимые с лактацией средства;
- профессиональную чистку зубного ряда, подразумевающую избавление от зубного налета и камня, а также предотвращение развития поражений десен;
- укрепление слоя эмали за счет реминерализации;
- иссечение кистозных образований;
- экстракцию зуба, что необходимо в запущенных случаях;
- фиксацию штифтов.
При этом не все манипуляции допустимы в послеродовой период, поэтому придется временно отложить ортодонтическое лечение с использованием брекет-систем, а также имплантацию зубов.
Как сохранить зубы после родов
Для поддержания здоровья ротовой полости важно следить за ее полноценной и регулярной гигиеной, что предполагает использование специально подобранных зубных паст, щетки и ополаскивателя. При необходимости надо применять флоссы и ирригатор.
Особое значение в период после родов имеет рацион питания. Меню кормящей женщины должно быть сбалансированным и обогащенным витаминами и минералами, что не позволит допустить нехватки веществ. При этом стоит отказаться от сладостей, газированных напитков, крепкого чая и кофе.
Для профилактики зубных болезней пациентка должна посещать стоматолога не менее 2-х раз в год, а при наличии жалоб не откладывать визит. По усмотрению специалиста могут потребоваться реминерализация эмали, герметизация фиссур, прием витаминных комплексов.
Виды брекетов
Используемые для устранения кривизны зубов виды брекетов различаются по материалу изготовления, способу крепления, эстетическим характеристикам, имеют плюсы и минусы. Многообразие ортодонтических конструкций позволяет подобрать максимально подходящий вариант для конкретного пациента. Выбор конкретного типа зависит от индивидуальных потребностей, бюджета, предпочтений человека.
Какие брекеты бывают по материалу изготовления
В современной ортодонтии используют различные виды брекет-систем в зависимости от материала изготовления. Среди распространенных выделяют:
- Металлические. Все элементы, в том числе крепления, дуга, кронштейны, пазы, выполнены из сплавов. Чаще используют кобальт, хром, титан, золото или никель. Конструкции недорогие, отличаются прочностью, устраняют даже сложные дефекты прикуса. Лечение проходит достаточно быстро благодаря незначительному трению дуги. Однако металлические брекеты нередко вызывают аллергические реакции, а использование дешевых сплавов в качестве материала часто приводит к появлению во рту металлического привкуса.
- Керамические. Конструкции изготавливают из медицинской керамики, цвет которой подбирают под оттенок эмали пациента. Брекеты гипоаллергенны, незаметны на зубах, меньше травмируют слизистую за счет закругленных краев. Но они дорогостоящие, менее прочные, чем металлические, часто ломаются при нагрузках, склонны к окрашиванию под воздействием пищевых пигментов. Лечение с помощью керамических конструкций занимает больше времени из-за слабой фиксации дуги.
- Сапфировые. Разновидность керамических систем, изготовленных из однокристаллического оксида алюминия. Они полностью прозрачны, незаметны во время разговора, меньше травмируют слизистую. Однако иногда они становятся желтыми или серыми из-за налета, а лигатуры в таких системах меняют цвет под воздействием пигментов некоторых пищевых продуктов. Это самые дорогие среди вестибулярных брекетов. Лечение сапфировыми брекетами занимает много времени, потому что они хрупкие, не выдерживают сильных нагрузок.
- Комбинированные. Доступные по цене системы имеют уникальный состав: спереди конструкция изготовлена из керамики или сапфира, сзади (для выравнивания моляров) – из металла. Такие брекеты подбирают индивидуально для каждого пациента. Однако они уступают по прочности цельнометаллическим конструкциям, не подходят при значительном искривлении передних зубов.
Виды брекет-систем по методу крепления
В зависимости от метода фиксации выделяют два основных типа брекет-систем: лигатурные и безлигатурные (самолигирующие). Каждый из них имеет особенности, на которые следует обращать внимание при выборе.
Лигатурные конструкции имеют специальные крепления в виде тоненьких резинок или проволок, которые фиксируют дугу к кронштейнам. После установки прокладки дуги и пластинок на резцы, клыки, моляры доктор обвязывает выступы на каждом кронштейне лигатурами. Тип фиксации может быть пассивным (свободным) или активным (жестким) – это позволяет регулировать силу натяжения в зависимости от этапа лечения.
Лигатурные системы прочные, потому что в них практически нечему ломаться, кроме самих лигатур, которые легко заменить. Они позволяют относительно быстро устранить кривизну зубов, дают возможность менять тип фиксации дуги в любой момент. Для пациентов доступны лигатуры любых цветов – от прозрачного до цветного. Но такие системы усложняют гигиену полости рта, потому что вокруг лигатур часто скапливаются частички пищи, налет.
В самолигирующих брекетах нет лигатур. Вместо этого используются микрозамки, расположенные на кронштейнах – после прокладки дуги в пазы врач защелкивает механизм. Такие системы уменьшают адаптационный период, они более удобны в ношении, меньше воздействуют на слизистые рта. Они не требуют дополнительного ухода, в них меньше мест, где скапливается пища. Однако в таких конструкциях сложнее поменять тип лигирования, что замедляет процесс лечения на некоторых этапах.
Отличия видов брекетов по расположению на зубах
В зависимости от расположения на резцах, клыках, молярах брекет-системы бывают двух видов:
- вестибулярные – доступны по цене; выполнены из металла, керамики, сапфира; представлены в широком ассортименте; их крепят с наружной стороны моляров, клыков, резцов;
- лингвальные – дорогие, крепятся с внутренней стороны зубов; они абсолютно незаметны для окружающих; изготавливаются исключительно из металла; отличаются высокой биосовместимостью, не вызывают аллергических реакций.
Установка вестибулярных конструкций проста, не требует выполнения сложных процедур, адаптация проходит быстро, с минимальным искажением дикции. Вестибулярные системы легче в уходе по сравнению с другими типами конструкций. Однако они заметны на зубах, даже если изготовлены из эстетичных материалов.
Основное преимущество лингвальных брекетов – их эстетичность. Они снижают риск кариеса, изменения цвета эмали, устраняют такие проблемы, как глубокий прикус, скученность зубов. Но такие системы снижают качество очищения эмали, десен от остатков пищи, сильно травмируют щеки, язык во время адаптации, могут влиять на произношение некоторых звуков.
Какие виды брекетов лучше
На выбор вида конструкции влияет сложность случая. Окончательное решение принимает ортодонт на основании проведенной диагностики. Если главный приоритет для пациента – скорость лечения, то ставят металлическую лигатурную конструкцию. Если для человека важен комфорт во время выравнивания зубов – используют саморегулирующиеся брекет-системы.
Для тех пациентов, которым важна эстетика — показана установка сапфировых или керамических конструкций. Лингвальные системы позволяют сделать коррекцию прикуса абсолютно незаметной, но в этом случае лечение будет длиться дольше, чем при использовании других видов конструкций.
Болит зуб после анестезии
У некоторых пациентов болит зуб после анестезии, сделанной с помощью укола выбранного стоматологом препарата. Он вводится непосредственно в область слизистой оболочки или надкостницы. Без предварительной обработки эта инъекция очень неприятна, но под действием наркоза острые ощущения быстро исчезают. После его окончания десна на протяжении нескольких часов иногда дает о себе знать. Обычно такие проявления отмечаются у людей с повышенной чувствительностью зубов.
Причины
Пациенты часто спрашивают, может ли болеть зуб после анестезии. Местный наркоз нередко используется для удобства выполнения различных процедур. Но не всегда укол бывает удачным. Иногда он не только снижает чувствительность в заданной части десны, но и воздействует на соседние зоны.
Основной причиной развития неблагополучия является реакция тканей на инвазивное влияние. Дентин снабжен нервными окончаниями, передающими при повреждении сильные импульсы прямо в головной мозг. Именно они и вызывают неприятные ощущения.
Поэтому необходимо подробнее рассказать о том, почему болит зуб после анестезии. Как правило, причинами становятся:
- аллергия на введенное фармакологическое средство;
- инфекция;
- ответ тканей на применяемые в ходе лечения вещества;
- ошибки в ходе инъекции;
- повреждения десны;
- поражение лицевого нерва;
- последствия осуществленного лечения;
- развитие воспалительного процесса;
- реакция пульпы;
- несоблюдение технологий введения лекарства;
- травма после укола.
Обычно при нормализации тканевого метаболизма и состояния нервных корешков повышенная чувствительность уменьшается. Заживление тканей проходит у всех людей различно, но оно приводит к полному исчезновению дискомфорта.
Симптомы
Зубы болят после укола анестезии по многим причинам. В ряде случаев у пациента даже возникают небольшие кровоизлияния на слизистой оболочке, он жалуется на неприятные ощущения и сложности при движении челюстью. У некоторых людей возникает чувство онемения, а слизистая оболочка отекает. Наблюдаются также жжение, покраснение в очаге поражения, сложности при пережевывании пищи и снижение реакции окружающих тканей.
Нужно обратиться к врачу, если человек замечает у себя выделение гноя возле зуба или чувствует ответ кости на перепады температуры.
Внимания требуют также появление сыпи на кожных покровах, сильный подъем температуры или увеличение лимфатических узлов.
Необходимо срочно нанести визит специалисту, если у пациента присутствует наличие крупного кровоизлияния в месте введения инъекции, развился выраженный отек слизистой оболочки полости рта и горла или чувствуется острая боль.
Для того чтобы точно знать, когда требуется навестить специалиста, стоит уточнить, сколько будет болеть зуб после анестезии. После введения инъекции неприятные ощущения обычно проходят спустя 24 часа. За сутки действие наркоза прекращается, и пациент начинает чувствовать дискомфорт. Если за день он не пройдет, а только усилится, то необходимо срочно записаться к врачу.
При проведенном сложном лечении боль ощущается на протяжении довольно значительного времени, занимающего от суток до недели. Если была осуществлена травматичная терапия осложненного кариеса, то неприятные симптомы отмечаются еще неделю. После устранения пульпита ткани заживают не менее полумесяца, а после борьбы с периодонтитом – примерно 30 суток.
Диагностика
Если после анестезии зуба долго и сильно болит место укола, нужно пройти диагностику. Стоматолог осмотрит очаг поражения, выполнит пробу с зондом и осуществит простукивание.
Наибольший объем информации предоставляет рентгенологическое исследование, позволяющее изучить особенности пломбирования каналов и внешней части коронки.
По выявленным показаниям врач также назначает прохождение электроодонтодиагностики, служащей для оценки витальности пульпы посредством применения слабых разрядов тока с целью проверки реакции тканей.
После получения результатов инструментальных исследований специалист определяет причину неблагополучия и выбирает наиболее действенные способы его устранения.
Лечение
Если после анестезии болит зуб после лечения, следует применить меры по смягчению неприятных ощущений. Обычно после проведенной диагностики стоматолог назначает:
- вскрытие абсцесса;
- использование антибактериальных лекарств;
- полоскание Мирамистином или Хлоргексидином;
- прием медикаментов, направленных на борьбу с причиной развития осложнения;
- применение анальгетиков.
Порог болевой чувствительности у всех людей различен. Поэтому в тех случаях, когда один человек не замечает никакого дискомфорта, другой может от него мучиться. Но в любом случае его наличие является достаточным основанием для обращения к врачу.
Что делать, если болит зуб после анестезии? В первую очередь следует нанести визит стоматологу. Если осмотр не выявил никакого заболевания, то требуется:
- беречь обработанный врачом зуб;
- есть пищу и пить жидкость только комнатной температуры;
- жевать другой стороной;
- использовать раствор соды и соли;
- отказаться от продуктов, сложных для измельчения в полости рта;
- пить обезболивающие нестероидные противовоспалительные препараты;
- прикладывать к щеке холод;
- применять для полоскания теплый настой ромашки и шалфея;
- проводить гигиенические процедуры со специальной пастой для повышенной чувствительности десен.
Пациенту ни в коем случае нельзя лечиться непроверенными народными способами или принимать не одобренные специалистом фармакологические средства. Необходимо строго выполнять любые его предписания, и тогда обычно боль быстро проходит. Если же все использованные для борьбы с ней меры не принесли облегчения, нужно нанести визит врачу.
Брекеты или капы
Что выбрать: брекеты или капы? Этот вопрос рано или поздно встает перед каждым, кто задумывается о коррекции прикуса, выравнивании зубов.
В стоматологии используют оба варианта. Выбор зависит от медицинских показаний, личных предпочтений, образа жизни, финансовых возможностей пациента. Одним важны эффективность, надежность, другие отдают предпочтение эстетике, комфорту во время лечения. Однако, чтобы принять правильное решение, важно разобраться в особенностях каждого метода.
Чем различаются брекеты и капы
Брекеты, капы – конструкции, которые используют для устранения кривизны зубов, дефектов прикуса. Такие проблемы знакомы многим. Они встречаются у детей, мужчин, женщин независимо от возраста. Такие дефекты влияют на эстетику улыбки, вызывают проблемы с дикцией, ухудшают пережевывание пищи. Именно поэтому важно своевременно проконсультироваться с врачом-ортодонтом, выбрать подходящий метод коррекции.
Брекет-системы – несъемные конструкции, состоящие из замочков, дуг, дополнительных элементов. Они фиксируются на резцах, клыках, молярах при помощи специального клеящего состава, позволяют исправлять даже тяжелые случаи неправильного прикуса, сильной скученности зубов. Конструкции бывают сапфировыми, металлическими, керамическими – такое многообразие позволяет выбрать вариант в зависимости от эстетических предпочтений. Устанавливают их на длительный срок – от 3-6 месяцев до 1,5-3 лет (длительность лечения зависит от сложности случая). Несмотря на то, что брекеты могут вызывать временный дискомфорт, требуют комплексного ухода, эффективность и универсальность делают их одним из самых надежных методов ортодонтического лечения.
Капы (элайнеры) – прозрачные съемные конструкции, которые изготавливаются индивидуально для каждого пациента. Их основное преимущество – эстетичность, комфорт, они практически незаметны при разговоре, не вызывают дискомфорт при ношении, их легко снимать во время приема пищи, гигиены полости рта. Устанавливают элайнеры при незначительных, средних нарушениях прикуса, а также для закрепления результата после лечения брекетами. Элайнеры требуют регулярной замены (примерно каждые 2-3 недели), потому что они смещают зубы в нужное положение постепенно.
Что использовать для выравнивания зубов: брекеты или капы
Выравнивание моляров, клыков, резцов – длительный процесс, который требует от пациента соблюдения назначений ортодонта, терпения. Независимо от выбранного метода результат зависит не только от профессионализма специалиста, но также от ответственности пациента. Необходимо регулярно посещать ортодонта для контроля лечения, тщательно ухаживать за полостью рта, следовать всем предписаниям. Только так можно добиться идеальной улыбки, сохранить здоровье ротовой полости на долгие годы.
Капы или брекеты – что лучше и эффективнее для выравнивания резцов, моляров, клыков:
- Брекет-системы применяют для сложных случаев: сильной скученности зубов, серьезных нарушений прикуса, при наличии больших промежутков между резцами, молярами или клыками. Они эффективны, но требуют более тщательного ухода, могут быть заметны во время улыбки.
- Элайнеры идеальны при дефектах средней степени, а также для пациентов, которые ценят комфорт, эстетику. Конструкции не видны во время разговора, легко снимаются, но требуют строгого соблюдения режима ношения.
Окончательный выбор между ортодонтическими аппаратами ортодонт делает на основании результатов диагностики, анализа состояния полости рта пациента.
Брекеты или капы для исправления прикуса
Неправильный прикус может проявляться по-разному: от скученности зубов до чрезмерного выдвижения верхней или нижней челюсти. Исправление прикуса улучшает эстетику улыбки, способствует здоровью зубов, десен, правильному пережевыванию пищи, предотвращает проблемы с осанкой, дыханием. В ортодонтии для коррекции дефекта используют брекеты или элайнеры.
Первый вариант – классический, проверенный временем метод. Конструкции изготавливают из разных материалов – керамики, металла, медицинского сапфира, они устраняют даже серьезные аномалии прикуса. Но аппарат требует от пациента значительных усилий во время гигиены полости рта. К тому же на начальных этапах лечения пациенты могут ощущать временный дискомфорт во время пережевывания пищи или общения с людьми.
Элайнеры – современная альтернатива брекетам. Они представляют собой прозрачные съемные конструкции, которые изготавливают по индивидуальным слепкам челюсти каждого пациента. Капы идеальны для исправления незначительных нарушений прикуса. Чаще их выбирают люди, в особенности девушки и женщины, которым важна эстетика улыбки, даже во время лечения. Элайнеры практически не видны, не вызывают дискомфорт во время приема пищи, не нарушают дикцию. Для достижения максимального результата элайнеры необходимо носить не менее 20-22 часов в сутки.
Пациентов также интересует вопрос: что дороже, а что дешевле – капы или брекеты? Капы, как правило, дороже. Стоимость брекет-систем зависит от их типа: металлические наиболее доступны, а керамические или сапфировые – более дорогие. Окончательная стоимость лечения определяется после консультации с ортодонтом, составления плана коррекции.
Выбор между ортодонтическими конструкциями зависит от степени сложности прикуса, возраста пациента. Например, брекеты чаще рекомендованы подросткам, взрослым женщинам, мужчинам с выраженными аномалиями. В то время как элайнеры становятся отличным решением для тех, кто ведет активный образ жизни или часто общается с людьми.
Исправление прикуса, выравнивание моляров, резцов, клыков – это процессы, которые занимают много времени. Соблюдение назначенных врачом рекомендаций позволяет добиться идеального результата. Регулярные визиты к врачу, комплексный уход за полостью рта, выполнение всех предписаний помогают избежать неудобств и осложнений.
Серые зубы
Зуб серого цвета – это нередкая причина обращения пациентов к стоматологам. В каждом отдельном случае в основе изменения его оттенка лежат индивидуальные провоцирующие факторы – от естественных до патологических.
При этом формирование налета на зубной поверхности относится к физиологическим процессам. В него входят патогенные микроорганизмы, элементы слизистой оболочки и пищевые остатки. В зависимости от причин налет отличается по цвету, структуре и способам устранения.
Выделяют две основные формы изменения оттенка зубов:
- внешнюю, которая связана с влиянием факторов извне (питание, напитки);
- внутреннюю, поражающую структуры зуба и распространяющуюся на дентин, находящийся под слоем эмали.
Причины серого зуба
Зубной ряд может изменить свой цвет, что приводит к возникновению темных или светлых пигментных точек, полосок или пятен. В некоторых случаях явление связано с возрастными особенностями, развитием заболевания или травмированием. Иногда недуг обусловлен некачественным уходом за полостью рта или длительным курением.
Согласно статистике, чаще встречаются желтоватый и коричневый оттенки налета. Зеленый цвет указывает на размножение патогенов в полости рта, способных выделять хлорофилл. Отвечая на вопрос, что значит серый зуб, врачи называют разные причины – некоторые кариозные формы поражения, травмирование или прием ряда медикаментов.
Пациенты, впервые столкнувшиеся с проблемой, пытаются разобраться, почему зуб стал серого оттенка. Для понимания природы происхождения процесса требуется тщательная диагностика, позволяющая выявить природу недуга и составить план терапии.
Если зубы стали серыми, рассматривают следующие факторы:
- ушиб зуба, который может возникнуть вследствие резкого удара или падения;
- гипоплазию зубной эмали;
- наследственную предрасположенность к серому налету на зубах;
- некорректный уход за зубным рядом;
- применение недостаточного количества зубной пасты во время чистки;
- полоскание травяными отварами, в составе которых пигментированные растительные компоненты;
- избыток в рационе продуктов, содержащих красящие вещества.
В некоторых случаях серая эмаль зубов формируется на фоне:
- ранее удаленной пульпы;
- хрупкости и истончения эмалевого слоя, что наблюдается из-за дефицита питательных элементов;
- наличия хронических заболеваний.
Почему серые зубы у ребенка
Изменение оттенка зубного ряда среди детей является одной их основных причин обращения к детскому стоматологу. Серые пятна на зубах развиваются не только у взрослых, но и у маленьких пациентов, как на временных, так и на постоянных зубах.
Среди провоцирующих факторов выделяют:
- кариозные поражения молочных зубов, в дальнейшем повлиявшие на оттенок коренных сегментов;
- перенесенные травмы временных зубов;
- недостаточную гигиену полости рта;
- прием антибиотиков тетрациклиновой группы в период формирования зубов.
Также изменение окраски эмали может возникнуть при погрешностях питания и нехватке необходимых витаминов и минералов.
Чаще всего серый молочный зуб свидетельствует о гипоплазии зубной эмали. При игнорировании серьезного расстройства развивается аплазия. Болезни подвержены пациенты в возрасте до 9 месяцев, у кого наблюдается нарушение минерального обмена. Обычно гипоплазия дебютирует у человека еще в период внутриутробного формирования на фоне инфекционных поражений.
К разрушению эмалевой матрицы способны привести:
- недостаток витамина Д;
- недоношенность;
- перенесенная женщиной краснуха во время вынашивания ребенка;
- сопутствующие болезни ребенка;
- неправильное питание беременной женщины.
Что делать, если зубы серые
Серый зуб является эстетической проблемой, особенно если речь идет о передних зубах, что доставляет дискомфорт при общении и желании улыбнуться. Помимо внешнего дефекта, изменение оттенка зуба может указывать на серьезные патологии, требующие незамедлительной консультации стоматолога.
Как отбелить серые зубы? При первых проявлениях важно обратиться к стоматологу для проведения обследований и установления первопричины недуга. В некоторых случаях самостоятельные попытки избавления от налета не приносят эффект, а иногда могут усугубить ситуацию. Поэтому только специалист может определить наиболее подходящий и безопасный метод борьбы с серым налетом.
На первичном приеме проводят диагностику, включающую:
- сбор анамнеза, уточняющего жалобы и их длительность, особенности питания и сопутствующие болезни;
- осмотр полости рта;
- рентгенографию;
- термографию;
- электроодонтодиагностику.
Устранить дефект возможно путем художественной реставрации пораженных зубов и применения специальных вкладок. Также эффективны ортопедические конструкции, среди которых керамические виниры или коронки. Некоторым пациентам рекомендуют профессиональное отбеливание зубного ряда.
К мерам профилактики неприятного состояния относят:
- регулярную и качественную гигиену полости рта;
- посещение стоматолога в профилактических целях не менее 2-х раз в год;
- профессиональную чистку зубов каждые полгода;
- сбалансированное питание;
- отказ от вредных привычек.
Ретейнеры или капы
Что выбрать: ретейнеры или капы, какая конструкция лучше после снятия брекетов? Такие вопросы задают многие пациенты, которые прошли ортодонтическое лечение. Выравнивание зубов при помощи брекет-системы – это длительный процесс и лишь первый этап на пути к красивой улыбке. После их снятия начинается ретенционный период. В это время зубы еще нестабильны, в некоторых случаях они возвращаются в положение, в котором были до лечения. Закрепить результат выравнивания резцов, премоляров, моляров, клыков позволяет ношение ортодонтических конструкций.
Для чего носят капы и ретейнеры, в чем их отличия
Капы, ретейнеры удерживают клыки, резцы, моляры в правильном положении после выравнивания, предотвращают рецидив искривления. Их основная задача — обеспечить стабильность зубных рядов до тех пор, пока связки, костные ткани полностью не адаптируются к изменениям. Без использования таких конструкций эффект ортодонтического лечения может быть потерян.
Аппараты имеют следующие особенности:
- Капы изготавливают из гипоаллергенного, мягкого материала по индивидуальным слепкам челюсти пациента. Они идеально прилегают к поверхности зубов, не ощущаются во время пережевывания пищи, чистки полости рта. Конструкция проста в использовании, не мешает общению, не нарушает дикцию, не травмирует десны. Однако такие аппараты объемные, к ним нужно привыкнуть. У некоторых пациентов на это уходит несколько месяцев или даже лет.
- Несъемные ретейнеры более компактные, не вызывают дискомфорт во время разговора, во время приема пищи, надежно фиксируют зубы в одном положении, незаметны, когда человек улыбается. Иногда они усиливают слюноотделение, влияют на произношение некоторых звуков, что доставляет человеку временный дискомфорт. Чтобы избежать их отклеивания, за ними необходим тщательный ежедневный уход.
Что лучше носить после лечения брекетами: капы или ретейнеры
На выбор ортодонтического аппарата для ношения после снятия брекетов влияют рекомендации лечащего врача, особенности конкретного клинического случая. Капы удобны тем, что их можно снимать. Чаще всего их выбирают пациенты, которым важны комфорт, незаметность конструкции при общении.
Ретейнеры обычно устанавливают на внутреннюю сторону зубов, что обеспечивает более надежную фиксацию. Их назначают для долгосрочного ношения, защиты резцов, клыков, моляров от смещения.
В некоторых случаях врач может назначить комбинацию обоих вариантов для достижения максимального эффекта. Окончательное решение врач принимает на основании особенностей лечения, состояния зубов пациента. Длительность использования конструкции также определяется индивидуально.
Как ухаживать за ретейнерами или капами после выравнивания зубов брекетами
Для того чтобы сохранить функциональность аппаратов для закрепления результата лечения брекет-системой, важно следить за гигиеной полости рта. Несъемные ретейнеры необходимо чистить мягкой щеткой, пастой. Особое внимание стоит уделять местам крепления, чтобы избежать скопления налета, который часто приводит к стоматологическим заболеваниям. Для более тщательной очистки можно использовать ирригатор или флосс.
Съемные капы рекомендовано промывать водой после каждого применения, регулярно чистить мягкой щеткой с мылом или специальными средствами для ухода за такими конструкциями. Один раз в неделю рекомендовано дезинфицировать аппарат. Для этого его помещают в специальный раствор или ополаскиватель для зубных протезов. Хранить ортодонтическое изделие нужно в защитном футляре, следует избегать воздействия высоких температур – это позволит избежать загрязнений, деформаций.
Ортодонты рекомендуют пациентам исключить или сократить употребление липких, твердых продуктов (ирисок, моркови, яблок) – они могут повредить конструкцию. Для контроля состояния ортодонтического аппарата и своевременной замены при необходимости важно регулярно посещать кабинет врача.
Как долго после снятия брекетов носят капы или ретейнеры
Срок использования ортодонтического аппарата после снятия брекетов зависит от особенностей, сложностей лечения пациента, рекомендаций доктора. В среднем ретенционный период длится 1-2 года, а в некоторых случаях может быть пожизненным.
На начальном этапе ортодонтические аппараты носят практически постоянно – это позволяет закрепить результат. Постепенно время использования конструкции сокращается: капы, например, рекомендуют использовать только ночью. Несъемные аппараты для закрепления ортодонтического лечения обычно носят дольше. Важно следовать рекомендациям врача, чтобы избежать повторного искривления зубов.
Альвеолит после удаления зуба
Альвеолит после удаления зуба характеризуется сильным воспалительным процессом в тканях оставшейся после операции лунки.
Причины
Заболевание может возникнуть по разным причинам, которые ведут к сложностям образования тромба на оставшемся после резекции зуба месте. Бывает и так, что сгусток формируется, но быстро распадется. Поэтому на кость воздействует целый ряд неблагоприятных факторов.
Чаще всего причинами альвеолита после удаления зуба становятся:
- внутренние болезни;
- возраст;
- инфекция;
- курение;
- наличие в лунке остатков зуба;
- нарушение обмена веществ;
- неосторожное обращение с послеоперационной ранкой;
- ошибки хирурга;
- пародонтит;
- перикоронит;
- побочное действие некоторых препаратов;
- повреждение десны;
- пониженное артериальное давление;
- пренебрежение тщательностью гигиены полости рта;
- прием гормональных противозачаточных средств;
- сахарный диабет;
- экстракция восьмерок.
Симптомы
Основные симптомы альвеолита после удаления зуба связаны с сильной болью. Сначала она едва ощущается, но постепенно нарастает. Неприятные ощущения отдают в соседние области, затылок, слуховой проход или челюсть. Особенно непереносимыми они делаются во время приема пищи.
В лунке скапливаются частицы разложившегося тромба или продукты распада клеток. В ней также заметна кость, покрытая серым налетом. Десна красная и отечная. При ощупывании пораженной зоны пациент чувствует выраженный дискомфорт.
Из его рта исходит отталкивающий запах, спровоцированный выделяющейся кровью, остатками пищи и бактериальными отложениями.
Признаки развития альвеолита после удаления зуба необходимо вовремя заметить. К ним относятся:
- гнилостный запах;
- ломота в челюсти;
- наличие серого налета;
- небольшие гнойники на десне;
- ноющая боль в послеоперационной ране;
- отсутствие кровяного сгустка или сухость тканей;
- припухлость слизистой оболочки;
- резкое повышение температуры;
- рост регионарных лимфатических узлов.
Пациенту также нужно представлять себе, как выглядит альвеолит после удаления зуба. При осмотре в глаза бросается неровность краев послеоперационной раны при отсутствии тромба. Обычно она кажется просто пятном серой окраски, а на окружающих тканях видны белесые высыпания. Иногда у пациента образуется флюс.
Основанием для формирования сгустка служит трансформация белковых фракций. Именно они являются базисом для заживления тканей, на которых образуется новый эпителий. А развитие альвеолита десны после удаления зуба связано с тем, что ускоряется процесс распада создающих тромб фибриновых нитей.
У детей после удаления зуба нередко возникает альвеолит. Он вызывает нагноение лунки, возникающее из-за ее инфицирования во время еды, касания загрязненными руками или недостаточности ухода за поврежденными тканями. Как правило, патология лечится симптоматически с использованием лекарств местного действия. Проводится также обеззараживающая терапия с внесением в рану противовоспалительных веществ. В тяжелых случаях требуется осуществление кюретажа или хирургического очищения карманов.
Но обычно в этом случае речь идет о постоянных зубах. Альвеолит после удаления молочного зуба развивается редко. В тканях полости рта ребенка еще не сформированы анатомические образования, в которых возникал бы воспалительный процесс. Короткие и слабые корни временных коронок оставляют после резекции лишь очень незначительные ранки.
Осложнения
Во избежание осложнений при первых же признаках развития заболевания необходимо срочно обращаться к врачу.
Чем опасен альвеолит после удаления зуба? Невылеченная вовремя болезнь может повлечь за собой:
- абсцесс;
- гайморит;
- заражение крови;
- нагноение;
- остеомиелит;
- периостит;
- септицемию.
Диагностика
Для обнаружения альвеолита после удаления зуба специалист проводит диагностику. В такой ситуации не требуется выраженных усилий из-за отчетливости клинической картины и анамнеза.
Иногда для обнаружения фрагментов зуба осуществляется рентгеновское исследование.
Необходимо также дифференцировать патологию от верхнечелюстного синусита, невралгии, пульпита или травм близлежащих коронок.
Лечение
Лечение альвеолита после удаления зуба заключается в выскабливании лунки, удалении из нее отложений и продуктов распада клеток, а также промывании дезинфицирующими лекарствами и обработке протеолитиками. Иногда для предотвращения осложнений назначается внутренний прием медикаментов.
Если у пациента возник альвеолит после удаления зуба, не нужно долго думать, что делать. Следует срочно прийти на прием к врачу.
Накануне визита рекомендуется использовать для полоскания Фурацилин или Хлоргексидин. Раствор должен соответствовать комнатной температуре, но не быть горячим. Точно также нельзя прикладывать к щеке горячие примочки.
Тогда пациенту удастся затормозить интенсивность воспалительного процесса, облегчить симптомы и предупредить возникновение осложнений.
При альвеолите после удаления зуба назначаются антибиотики, закрепляющие результаты обработки послеоперационной раны. Обычно стоматолог выписывает внутрь Клиндамицин, Метранидазол, Пенициллин или Эритромицин, а также аппликации Тетрациклина в область очага поражения.
Профилактика
Для того чтобы избежать развитие альвеолита после удаления зуба, требуется соблюдать меры профилактики. Они включают в себя:
- точное следование рекомендациям врача;
- бережное обращение с лункой;
- отказ от острого и сладкого;
- прием пищи только комнатной температуры;
- регулярные контрольные осмотры у специалиста;
- тщательное осуществление гигиены полости рта без использования в пораженном месте щетки;
- щадящий режим дня.
Как правило, при обращении в надежную стоматологическую клинику и полном выполнении рекомендаций врача никаких сложностей при удалении зуба не возникает.
Капы после брекетов
Капы после брекетов необходимо носить довольно долго. Они помогают закрепить результаты проведенного лечения, фиксируя зубы в нужной позиции.
Особенности
Значение этой конструкции состоит в осуществлении очередного этапа ортодонтической терапии. Поэтому роль такой системы в общем процессе очень важна. Она служит для профилактики рецидива, чтобы зуб не вернулся в прежнее положение. Подобное неблагополучие способно произойти, потому что продолжается нажим на зуб окружающих тканей. Связочный аппарат же еще не приноровился к новым условиям и может уступить ему.
Поэтому не нужно сомневаться в том, носят ли после брекетов капы. Они используются для коррекции присутствующих дефектов, стабилизации прикуса. Наибольшее значение конструкция приобретает в том случае, когда она применяется для детей, подростков. В младшем возрасте челюстно-лицевая область еще только формируется, поэтому без специальных мер результаты терапии быстро теряются.
Очень полезны капы после снятия брекетов и для взрослых. Они:
- исключают повышенную нагрузку на кость;
- не позволяют контактировать верхнему и нижнему ряду;
- оказывают постоянный нажим на кости, удерживая их на месте;
- поддерживают зубы в подходящей для прикуса позиции;
- предотвращают износ их эмали;
- уменьшают опасность влияния бруксизма.
Капы для зубов после брекетов изготавливаются по слепку зубов пациента и предназначены только для него. Они производятся из невызывающего аллергию мягкого материала, удобного для ежедневного применения. Эти конструкции не причиняют вред слизистой оболочке, не мешают при разговоре, не препятствуют приему пищи.
Важность применения
Исправление прикуса является многоэтапным, сложным процессом. Он включает в себя использование брекетов с дальнейшим задействованием других ретенционных систем. После окончания периода их ношения несколько лет требуется применять капы, удерживающие коронки в заданной позиции. Удобство таких устройств состоит в том, что их легко вынимать изо рта во время приема пищи и проведения гигиенических процедур.
Некоторое неудобство причиняет лишь то, что на ранней стадии коррекции конструкции необходимо применять практически круглые сутки. Именно поэтому некоторые люди сомневаются, нужна ли капа после брекетов. Иногда год и более лечения кажутся им слишком утомительным, но при отказе от ее ношения результаты не гарантированы. Данная система помогает растянуть связки, передвигающие кость в оптимальное положение.
После окончания коррекционных мероприятий окружающие анатомическое образование ткани довольно сильно изменены, поэтому отказ от дополнительных приспособлений приводит к искривлению зубов. Кроме того, при раннем снятии капы может сместиться весь ряд.
Правила применения
Съемные пластмассовые конструкции носят по назначенному врачом графику. В идеале лучше всего снимать их только на время еды. Необязательно носить систему постоянно, но перед сном, всю ночь и утро она должна занимать свое место. Иногда стоматолог разрешает не использовать ее днем. С течением времени условия становятся менее жесткими, через год это приспособление следует применять всего лишь по ночам.
Нужно также уточнить, как носить капы после брекетов. Следует соблюдать определенные правила:
- во избежание повреждения системы требуется отказаться от жевательной резинки;
- необходимо оберегать ее от солнца;
- нельзя принимать с ней пищу;
- не рекомендуется курить, так как она теряет прозрачность, утрачивает гибкость;
- нужно избегать приема горячих напитков, пищи;
- при проведении гигиенических процедур капу нельзя ошпаривать кипятком;
- хранить ее следует в чехле.
Сроки использования
Съемные системы устанавливает ортодонт, а в дальнейшем пациент применяет их сам. Поэтому следует также выяснить вопрос о том, сколько носить капы после брекетов.
Обычно их используют 6-12 месяцев. Именно столько времени требуется для того, чтобы зубы зафиксировались с гарантией надежного результата.
Держать во рту конструкции лучше круглосуточно. Если прибегать к ним периодически, то коронки быстро начнут смещаться.
Уход
Стоит также рассказать о том, как ухаживать за капами после брекетов.
Их ежедневно чистят под проточной водой с особыми средствами. Нельзя пользоваться щеткой, потому что она может повредить пластик, и тогда в микротрещинах начнут размножаться микробы.
Перед едой конструкцию удаляют из полости рта, так как ее материал неустойчив к высоким температурам.
Через каждые 15 суток систему меняют, храня другой вариант в специальном контейнере для защиты от поломки и загрязнений. Место, где ее держат, не должно быть подвержено резким климатическим перепадам.
Последствия отказа от кап
При несоблюдении рекомендаций ортодонта случаются сдвиги зубов, потеря достигнутых результатов и потребность в новом ношении брекетов. Если пренебрегать назначениями врача, то ситуация способна даже ухудшиться по сравнению с начальным этапом. В итоге внешность значительно пострадает, а также изменятся жевательные способности. Кроме того, необходимость нового прохождения терапии приведет к дополнительным расходам.
Нужно ответственно относиться ко всем назначениям стоматолога, тогда удастся добиться значительного улучшения привлекательности. К тому же пациент сможет надолго забыть о различных сложностях стоматологического характера.
Поэтому каждый человек, прошедший ортодонтическое лечение брекетами, должен носить капы на протяжении всего рекомендованного врачом периода, так как только данная мера позволит полностью исправить положение коронок.
Болит здоровый зуб
Может ли болеть здоровый зуб? Это нередкий вопрос среди пациентов, обращающихся за помощью к стоматологу. По мнению людей, болевой синдром не имеет обоснований, поскольку в полости рта отсутствуют внешние проявления патологии. При этом могут быть жалобы на ноющие, резкие, острые, пульсирующие или тянущие болезненные ощущения, имеющие длительный или кратковременный характер. Также могут наблюдаться повышенная чувствительность, отек слизистой или шаткость зуба.
Если болит здоровый на вид зуб, следует посетить специалиста. Обычно за внешне здоровым состоянием скрываются заболевания или нарушения, которые могут быть связаны с поражениями пульпы, периодонта или десен. Помимо зубных повреждений или инфекционных процессов, к недугу могут привести болезни ЛОР-органов, вирусные, неврологические или онкологические аномалии.
Почему болит здоровый зуб
Часто здоровая и с виду крепкая коронка может быть повреждена, поэтому возникает неприятная симптоматика.
Причины, по которым болит здоровый зуб:
- скрытый кариес, характеризующийся локализацией дефекта на боковой поверхности или под десной. Особенности недуга заключаются в тенденции к разрушению внутренних структур зуба и распространению кариозных очагов на близлежащие зубы. Иногда боль одного зуба может иррадиировать в соседние сегменты, ухо или голову;
- установленная ранее пломба, под которой может развиваться рецидивирующее состояние, сопровождающееся внутренним распространением инфекции;
- нарушения прикуса, приводящие к дисфункции височно-нижнечелюстного сустава;
- гиперестезия, предполагающая повышенную чувствительность при воздействии горячего, холодного, кислого и сладкого;
- наличие пародонтита, провоцирующего неприятные проявления вследствие надкусывания;
- внутренний перелом корня и ушиб, что часто наблюдается в зубах, которые ранее подвергались частой терапии или не имеют нервов;
- кисты и гранулемы;
- воспаление лицевого нерва;
- заболевания смежных органов и систем организма, что может протекать с болезненностью в зубочелюстном аппарате;
- простудные болезни и грипп, способствующие обострению воспалительных процессов.
Когда пациент утверждает, что у него болят здоровые передние зубы, предполагают:
- кариес;
- развитие пульпита вследствие отсутствия терапии предыдущей болезни;
- воспаление и дегенеративные процессы в пародонте, включающие пародонтит, пародонтоз и гингивит;
- перенесенные травмы зубочелюстного аппарата;
- некариозные поражения;
- расстройства прикуса.
Если болит зуб мудрости, который выглядит здоровым, предполагают аномальное прорезывание и дефекты мягких тканей ближайших зубов. Также дискомфорт в восьмерке наблюдается на фоне кариеса, пародонтоза, пародонтита и развития фолликулярной кисты у зубной шейки.
Почему болит здоровый зуб у ребенка
Неприятные ощущения нередко беспокоят не только взрослых, но и маленьких пациентов с молочными или коренными зубами. Обычно недуг связан с некачественной гигиеной полости рта, избыточным потреблением сладостей, погрешностями в питании или прорезыванием зуба.
Среди возможных причин выделяют:
- запущенный кариес;
- прогрессирующий острый пульпит;
- периодонтит;
- флюс;
- гиперестезию;
- гингивит;
- эрозию;
- стоматит.
Симптомы при боли здорового зуба
Каждый клинический случай имеет свои особенности и происхождение, поэтому симптоматика может отличаться. Для определения точной причины врача интересуют характер, интенсивность и продолжительность состояния, а также обстоятельства, при которых болит здоровый зуб – при надавливании, нажатии или в покое.
Чаще всего болезненность возникает при потреблении холодных, горячих, кислых или сладких продуктов, а устраняется после прекращения воздействия раздражителя. Такие проявления характерны для течения скрытого кариеса.
Прогрессируя, кариес провоцирует пульпит, когда патологический процесс распространяется на пульпарную область. В данном случае человек испытывает сильнейшую боль в зубе, который смотрится абсолютно здоровым.
На фоне оголения дентина любое термическое или химическое соприкосновение с придесневой областью приводит к выраженному дискомфорту.
Постоянный признак сопровождает пациентов с аномалиями прикуса, что обусловлено повышенной нагрузкой на зубы. Болевой синдром может возникать при надкусывании пищи и без воздействия. Чаще всего проявления имеют незначительный характер.
Любые травмы, которые привели к перелому или ушибу корня зуба, протекают с интенсивной болью при нажатии на поврежденный зуб.
Признаками пародонтита являются боль в десне, отек, покраснение слизистой, а при прогрессировании воспалительного недуга – кровоточивость.
При патологии лицевого нерва симптом иррадиирует в зуб, поэтому пациенты описывают свое состояние острой зубной болью, которая наблюдается постоянно, периодически или приступообразно.
Что делать, если болит здоровый зуб
Поскольку за внешним здоровьем могут скрываться серьезные патологические процессы, при возникновении неприятных ощущений следует обратиться к стоматологу для установления первопричины. Особенно это важно, если болит нерв здорового зуба, так как велика вероятность прогрессирования кариеса. Когда болит зуб и шатается, а также наблюдаются другие симптомы, необходимо немедленно посетить врача.
На приеме проводят диагностику, включающую:
- сбор анамнеза для уточнения жалоб, их интенсивности и сопутствующих заболеваний;
- осмотр полости рта, в ходе которого выполняют зондирование;
- электроодонтодиагностику;
- рентгенографию;
- КТ.
При необходимости проводят лабораторные исследования и назначают консультации других специалистов.
Для купирования неприятных ощущений до визита в клинику рекомендуется:
- снизить нагрузку на пораженный зуб;
- отказаться от потребления слишком сладких или горячих продуктов и напитков;
- принять обезболивающее средство;
- аккуратно проводить гигиену полости рта мягкой щеткой;
- прополоскать полость рта раствором теплой воды с солью.
Лечение при боли здорового зуба
Определение плана терапии возможно после установления точного диагноза и степени патологического процесса.
Каждый случай индивидуален, поэтому различают следующие методы лечения:
- устранение кариозных очагов за счет иссечения патологических тканей и пломбирования;
- эндодонтическое лечение, в ходе которого удаляют пораженную ткань, очищают, расширяют корневые каналы и заполняют их специальными средствами;
- коррекция прикуса, что предполагает установку брекетов или съемных ортодонтических систем;
- удаление зуба, когда патология имеет необратимый характер;
- профессиональная чистка;
- оперативное вмешательство, необходимое при серьезном разрушении коронки или корня зуба, образовании кисты или абсцесса.
Неровные зубы
Многие думают, что неровные зубы – это только эстетический дефект. Но на самом деле из-за кривизны резцов, моляров могут появиться другие, более серьезные последствия – их неудобно чистить, между ними скапливаются частицы пищи, что провоцирует рост бактерий.
Причины неровных зубов
Проблема кривизны моляров, клыков, резцов может возникнуть в любом возрасте. На ее появление способна повлиять даже неправильно подобранная соска для младенца.
Почему зубы становятся неровными? Причины неровных зубов у детей и взрослых делят на три основные категории:
- Наследственные факторы. Размер резцов, клыков, их положение, строение челюсти передаются от родителей к ребенку. Если у мамы или папы есть нарушения прикуса, то вероятность того, что у детей проявятся аналогичные особенности, повышается.
- Врожденные дефекты. Механические травмы беременной, недостаток околоплодных вод, перенесенные будущей матерью инфекции увеличивают риск появления неровных клыков, моляров, резцов. Проблема может проявиться в раннем возрасте или во время смены молочных зубов на постоянные.
- Приобретенные причины. Длительное использование пустышки, сосание пальца, привычка грызть карандаши, жевание на одной стороне челюсти, дыхание ртом часто приводят к деформации резцов, моляров в будущем.
Если у ребенка зуб растет неровно, то нужно присмотреться к его рациону. Твердая пища (свежие фрукты, овощи) помогает развивать челюсти, создает равномерную жевательную нагрузку. Не стоит пренебрегать лечением молочных клыков, моляров, резцов – их ранняя экстракция приводит к смещению соседних зубов, нарушению прикуса.
Симптомы неровных зубов
В норме резцы, клыки, моляры должны плотно прилегать друг к другу, а расстояние между ними – быть минимальным. Однако расширенные промежутки не только выглядят неэстетично, но также могут стать причиной травм десен во время жевания.
У пациентов с неровными краями зубов клыки, резцы обычно смещены вперед, назад или вбок. У одних людей они слишком большие, у других – маленькие, имеют неправильную форму, что влияет на их функциональность и улыбку.
Симптомы кривых клыков, резцов, моляров заметны невооруженным глазом. Опытному ортодонту для постановки диагноза редко требуются дополнительные исследования. Но в некоторых случаях, например при смещении клыков, может потребоваться рентгенография. На снимке врач оценивает расположение, угол наклона корней. Результаты исследования позволяют принять решение о необходимости сохранения или удаления кривых клыков.
Последствия неровных зубов
Кривые моляры, резцы влияют на здоровье всего организма. Пациенты с неровными передними зубами часто сталкиваются с заболеваниями десен, хроническим тонзиллитом, дисфункцией височно-нижнечелюстных суставов, что повышает риск нарушений работы ЖКТ.
К основным осложнениям аномалии относятся:
- кариес – нарушение гигиены полости рта из-за наличия труднодоступных участков между соседними молярами, клыками, резцами повышает риск развития кариеса;
- воспаление десен – скопление бактерий в полости рта провоцирует воспалительные процессы, которые могут перерасти в абсцесс или инфекцию;
- повреждение эмали – выступающие резцы подвержены механическим повреждением, что делает их чувствительными к горячей, холодной пище;
- неприятный запах изо рта – активное размножение бактерий в труднодоступных местах приводит к появлению устойчивого запаха;
- нарушение дикции – значительные дефекты прикуса искажают речь, затрудняют произношение отдельных звуков.
Что делать, если зубы стали неровными
Как исправить неровные зубы у взрослых и детей? Заняться выравниванием кривых клыков, моляров, резцов можно в любом возрасте. Возможности современной стоматологии позволяют устранить дефект у детей и взрослых. Способ решения проблемы зависит от степени дефекта, возраста пациента.
У детей корректировать прикус начинают с раннего возраста. Для этого используют трейнеры или пластинки. Первый вариант представляет собой силиконовые конструкции, которые надеваются на обе челюсти. Они помогают исправить незначительные дефекты, нормализовать работу челюстных мышц. Трейнеры носят ежедневно, результат заметен уже через 1,5 года. Пластинки – это съемные или несъемные конструкции из пластмассы с металлическими элементами. Их можно снимать во время приема пищи, чистки полости рта.
Среди взрослых наиболее популярный метод исправления неровных зубов – брекеты. Они подходят для коррекции даже сложных дефектов. Если после ношения брекетов зубы остались неровными – назначают лечение ретейнерами.
Альтернатива брекет-системе – элайнеры – прозрачные каппы, которые изготавливаются индивидуально, подходят только для коррекции незначительных дефектов. Они практически незаметны, легко снимаются, не нарушают дикцию. Взрослым с неровными зубами, щербинкой врач может предложить протезирование (виниры, люминиры) или реставрацию композитными материалами.
Если дефекты прикуса связаны с аномалиями челюстей, может потребоваться хирургическое вмешательство в сочетании с ортодонтическим лечением.
Профилактика неровных верхних и нижних зубов
Естественное вскармливание, использование ортодонтических бутылочек снижают риск деформации моляров, резцов, клыков. После года ребенку нужно давать твердую пищу, чтобы создать правильную жевательную нагрузку на челюсти. Отучать от таких вредных привычек, как сосание пальца, ребенка следует постепенно. Регулярное обследование стоматолога позволяет вовремя выявить проблемы.
Профилактика кривизны клыков, резцов и моляров у взрослых подразумевает под собой отказ от вредных привычек (таких как курение), которые негативно влияют на прикус, цвет эмали. При потере зуба важно своевременно установить протез во избежание смещения соседних резцов, моляров. При врожденных аномалиях челюстей требуется комплексное лечение.
Имплантация зубов при остеопорозе
Остеопороз и имплантация зубов вполне совместимы между собой, просто пациентам с этим непростым заболеванием необходимо уделять больше внимания для предотвращения развития у них различных осложнений.
Особенности остеопороза
Такая стоматологическая операция является одним из основных видов протезирования и проводится очень часто. Тем не менее иногда при ее осуществлении люди старшего возраста сталкиваются с определенными рисками.
Остеопороз характеризуется серьезной убылью общей концентрации и массы твердых тканей организма, что усиливает у человека угрозу переломов. Его кости становятся слишком хрупкими, в результате чего происходит некоторая потеря силы опорно-двигательного аппарата. В болезнетворный процесс вовлекается также и челюстно-лицевая зона.
Поэтому любое хирургическое вмешательство должно быть тщательно подготовлено, потому что у пациентов с подобной патологией вероятность развития осложнений заметно увеличивается.
Патогенез остеопороза
По данным медицинской статистики, после наступления климакса 30% всех женщин бывают подвержены переломам из-за низкой плотности их костной системы.
Чаще всего эти возрастные перемены связаны с наступлением менопаузы, когда количество половых гормонов резко снижается. Поэтому пациенткам старше 45 лет перед имплантацией нужно проходить обследование.
Остеопороз отражается на всем обмене веществ, включая и кости. Они утрачивают возможность активно заменять погибшие клетки здоровыми, делаются диффузными и теряют эластичность. В результате их восстановление происходит слишком вяло. Поэтому в таком возрасте усиливается опасность развития пародонтита и подвижности зубов.
Возможна ли установка имплантов при остеопорозе
Несмотря на все сложности, импланты при остеопорозе устанавливают с высокими шансами на благополучный результат. Просто операция осуществляется с некоторыми особенностями.
Современная стоматология учитывает угрозы, которые несет подобное заболевание. Поэтому для ускорения успешного заживления тканей подготовка к хирургическому вмешательству проводится очень тщательно.
Пациенту требуется знать, что приживление протеза в этом случае иногда занимает гораздо больше времени, поэтому ему необходимо принимать витамины и специальные препараты. Врачу нужно проследить за тем, чтобы действие анальгетиков не мешало метаболизму других фармакологических средств.
Подготовка к имплантации зубов при остеопорозе
Перед выполнением процедуры стоматолог анализирует анамнез пациента с остеопорозом и составляет схему лечения с учетом динамики болезни.
Перед имплантацией проводятся исследования с обязательным определением плотности костей челюсти и осуществляется денситометрия с использованием рентгеновской установки для выявления степени развития патологии и подбора идеального направления лечения. Затем врач выбирает оптимальный вид протезов, а также мембраны и наполнители ткани.
После операции осуществление мониторинга позволяет своевременно выявлять любые нарушения и корректировать процессы восстановления.
В целом стоит сказать, что имплантация зубов при остеопорозе выполняется нередко и чаще всего с благополучным результатом. Для повышения ее успешности рекомендованы:
- борьба с пародонтитом;
- добавка в синус особого материала для наращивания кости;
- использование процедур по восполнению твердых тканей;
- пластика для увеличения размеров опоры для искусственных зубов, что способствует созданию необходимого для их внедрения и закрепления объема;
- лечение гингивита;
- прием эстрогенов для активизации остеобластов, улучшающих процессы регенерации;
- санация полости рта во избежание развития послеоперационной инфекции.
Условия успешности имплантации зубов при остеопорозе
Поэтому пациентам старшего возраста не нужно слишком долго думать о том, можно ли ставить импланты при остеопорозе.
Современная медицина применяет все передовые способы для благополучного приживления установленного протеза. Большое значение в таком случае имеет комплексность подходов к профилактике развития осложнений. Стоматолог и проводящий лечение остеопороза врач постоянно взаимодействуют. Их сотрудничество помогает быстро реагировать на все изменения в состоянии пациента.
Важно также использовать особый тип имплантов. Их поверхность тщательно обработана и им придана форма, обеспечивающая высокую интеграцию и надежность при ослаблении костной ткани. Варианты Nobel Biocare Active снабжены гидрофильным слоем TiUnite, который обусловливает притяжение и удержание клетками влаги. Подобная особенность позволяет активизировать кровообращение и регенерацию. Поэтому процесс восстановления улучшается, а остеоинтеграция проходит очень успешно.
Большую роль играет ортопедия, направленная на поддержку соседних тканей. При остеопорозе также применяются особые материалы, способствующие стимуляции заживления и упрочения кости.
В результате зубные импланты при остеопорозе приживаются у различных пациентов достаточно хорошо. После осуществления операции им требуется постоянный мониторинг за общим состоянием здоровья. Специалист регулярно проводит осмотр и осуществляет контроль за положением протеза.
Первая проверка после хирургического вмешательства назначается через пару недель, когда стоматолог изучает темпы заживления тканей и при их благополучном состоянии удаляет швы.
В дальнейшем пациенту необходимо приходить на осмотр спустя 30, 90 и 180 дней для выполнения профессиональной гигиены, исключения развития воспаления, исследования прочности положения искусственной основы и контроля заживления кости.
В целом выполнение имплантации при остеопорозе бывает вполне успешным, если четко следовать всем рекомендациям врача.
Дырка в зубе у ребенка
Дырка в зубе у ребенка – серьезный повод для беспокойства родителей. Дефект портит эстетику улыбки, усложняет гигиену полости рта. Со временем появляются другие неприятные признаки, такие как боль, повышенная чувствительность.
Причины, почему у ребенка появилась дырка в зубе
Самые распространенные причины образования дырочек в зубах у детей – кариес и пульпит. В первом случае разрушается эмаль, твердые ткани моляров, резцов, клыков, что связано с недостатком минералов. Если кариес не лечить – развивается пульпит, при котором инфекция достигает пульпы.
Кариес начинается с появления белых пятен на эмали. При пульпите у ребенка образуются дырки как на молочных зубах, которые имеют тонкую эмаль, крупную пульпу, так и на постоянных. Среди основных причин пульпита: нелеченый кариес, травмы, неправильно подобранное лечение, инфекции.
Кроме того, недостаточная гигиена полости рта, частое употребление сладостей, газированных напитков способствуют накоплению налета, размножению бактерий, развитию кариеса. На строение эмали, риск стоматологических заболеваний влияет генетическая предрасположенность. Если у родителей были или есть серьезные болезни полости рта, то вероятность их возникновения у детей повышается.
Другие факторы риска появления у ребенка дырки в десне около зуба:
- Длительное использование бутылочки с молоком, газированными напитками, сладкими соками провоцирует бутылочный кариес.
- Редкие посещения стоматолога (минимум раз в полгода) не позволяют вовремя выявить, предотвратить развитие заболеваний.
- Механические повреждения эмали, например сколы, предоставляют бактериям доступ к внутренним тканям.
- Инфекции, болезни нервной, эндокринной систем снижают уровень иммунитета, увеличивают риск стоматологических заболеваний.
Симптомы дырки в зубе у ребенка
При образовании дырки в зубе появляются разные признаки. Кариес у детей проявляется заметными изменениями на эмали, дискомфортом во время приема пищи, гигиены полости рта. На ранних стадиях на поверхности резцов, клыков, моляров появляются пятна, позже – более видимые повреждения.
Дети могут жаловаться на ноющую боль при употреблении горячей или холодной пищи, шероховатость или неровность эмали, которые ощущаются языком. При прогрессировании болезни у ребенка появляются видимая черная дырка в зубе, неприятный запах изо рта.
Пульпит сопровождается такими признаками, как:
- внезапная боль, отдающая в висок или ухо;
- увеличение лимфоузлов;
- ухудшение аппетита;
- бессонница из-за дискомфорта;
- повышение температуры.
При хроническом пульпите боли во рту периодические. Состояние сопровождается образованием кариозной полости с размягченным дентином, возникновением стойкого неприятного запаха изо рта.
К чему приводит дырка на зубе у ребенка
Кариес быстро прогрессирует, разрушает ткани, вызывает сильную боль, дискомфорт во время еды. Инфекция может распространиться на пульпу, привести к ее воспалению. Такое состояние сопровождается отечностью десны, повышением температуры, снижением аппетита, слабостью в теле.
Запущенный пульпит повреждает зачатки постоянных зубов. Потеря молочного резца, клыка, моляра раньше срока меняет прикус – это становится причиной нарушения дикции, возникновения проблем с жеванием. Хронический кариес повышает риск инфекции в других органах – пищеводе, кишечнике, гортани.
Лечение дырки в зубе у ребенка
При обращении к врачу с жалобами на неприятные симптомы первым делом проводится визуальный осмотр полости рта. Специалист оценивает состояние зубов, выявляя наличие пятен, неровностей и других дефектов. Для определения глубины и степени поражения тканей используется зондирование, которое позволяет детально изучить состояние моляров, премоляров, клыков и резцов. Чтобы обнаружить скрытые кариозные полости и оценить состояние корней, назначается рентгенография. На основании результатов диагностики стоматолог разрабатывает план лечения.
На начальной стадии развития кариеса применяют реминерализацию, которая укрепляет эмали. При поверхностном кариесе пациенту назначают шлифовку с нанесением защитных составов. При среднем кариесе проводят пломбирование с удалением пораженных тканей. Глубокий кариес требует тщательной очистки полости зуба, установки пломбы.
Лечение пульпита у детей подразумевает под собой частичное или полное удаление пульпы. В случае поражения молочных зубов используют щадящие методы, например девитальную ампутацию. При значительном разрушении эмали устанавливают коронку. В сложных случаях моляр, резец или клык удаляют, маленькому пациенту назначают постоянное наблюдение за прикусом у врача.
Профилактика дырки в зубе у ребенка
Чтобы избежать многих стоматологических заболеваний, следует с раннего возраста приучить малыша чистить зубы дважды в день. Стоматологи рекомендуют использовать детскую пасту с фтором, подходящую по возрасту. Важно ограничить потребление сладостей, газированных напитков, продуктов с высоким содержанием сахара, которые приводят к росту болезнетворных бактерий в полости рта.
Необходимо включать в рацион продукты, богатые кальцием, фосфором, витаминами, которые укрепляют эмаль. Следует регулярно посещать стоматолога для проведения профилактических осмотров и, при необходимости, профессиональной чистки полости рта. Если врач назначил использовать ополаскиватели, то стоит прислушаться. Травяные отвары, готовые стоматологические растворы дополняют чистку пастой, щеткой.
Важно следить за тем, чтобы малыш не засыпал с бутылочкой молока или сока. Детей постарше, с 5-6 лет, стоит научить пользоваться флоссом, который позволяет удалить остатки еды из межзубных промежутков. При появлении первых признаков кариеса важно вовремя обратиться к стоматологу, начать лечение, чтобы избежать осложнений.
Сколько нужно чистить зубы
Сколько раз в день нужно чистить зубы? Данный вопрос является одним из самых распространенных в практике как детских, так и взрослых стоматологов.
Гигиена полости рта считается основой здоровья зубов и лучезарной улыбки. Важно не только ухаживать за зубами, но делать это регулярно и качественно. Именно правильная техника чистки ряда позволяет предотвратить развитие кариеса и не допустить размножение патогенных микроорганизмов.
Правила чистки полости рта прививают самым маленьким пациентам с момента появления первого молочного зуба.
С учетом возрастных и индивидуальных особенностей человека существуют особенности при выборе оптимальных средств для ухода, среди которых зубные паста, щетка, ополаскиватель, зубные нити и ирригатор.
Сколько по времени нужно чистить зубы
Несмотря на то, что каждый человек ежедневно на протяжении всей своей жизни выполняет данную процедуру, не все знают о правильной технике и необходимом времени чистки зубного ряда.
Сколько минут нужно чистить зубы? Стоматологи отмечают, что манипуляцию важно выполнять не менее 3-х минут. Многие пациенты сокращают длительность чистки, что является недопустимым. Очищение зубов в течение менее 3-х минут означает некачественную и недостаточную обработку, что со временем грозит серьезными стоматологическими заболеваниями и даже потерей зубов.
В некоторых случаях пациенты чистят зубы слишком долго, что также является неправильным. Если проводить слишком тщательную процедуру более 5 минут, есть вероятность возникновения кровоточивости и повреждения слоя эмали или мягкотканных структур.
Использование ополаскивателя является одним из условием обеспечения здоровых десен, свежего дыхания, а также крепкой эмали. Оптимальная продолжительность полоскания рта составляет от 30 секунд, но не более 2-х минут.
Также существуют правила применения зубной нити, что зависит от ряда факторов – плотности зубов, возможных болезненности и дискомфорта от воздействия флосса и умения пользоваться данным средством.
Сколько нужно чистить зубы взрослым
Отвечая на данный вопрос, специалисты учитывают индивидуальные особенности состояния полости рта пациента, различные стоматологические заболевания, количество зубов в полости и наличие ортодонтических систем.
Если у человека есть поражения пародонта, необходимо использовать мягкую или ультрамягкую зубную щетку со специальными пастами, обладающими противовоспалительным и антибактериальным эффектом. Очистка межзубных пространств выполняется с помощью специальных зубных ершиков и ирригатора.
На фоне заболеваний десен показано выполнять круговые и выметающие движения. Следует воздействовать щеткой на половину десны под углом 45 градусов.
Важно чистить полость рта утром и перед сном, что позволяет избавиться от пищевых остатков и зубного налета, образующегося на поверхности ряда в течение всего дня. В среднем на манипуляцию следует отводить не менее 3-х минут, что предполагает очистку каждого из 4-х участков в пределах 45 секунд. Моляры и зубной ряд изнутри очищают путем вертикального расположения щетки.
Для начала надо промыть зубную щетку и прополоскать полость рта. После этого приступают к зоне, прилегающей к щеке. Оптимально расположить щетку под углом 45 градусов и осуществлять выметающие движения от десны к зубной коронке. Прорабатывая фронтальные резцы, нужно выполнять их очистку по вертикали.
Далее приступают к обработке жевательной зоны, очищая ее возвратно-поступательными движениями и уделяя особое внимание фиссурам. За счет выметающих движений очищают зубы с внутренней стороны.
Сколько нужно чистить зубы детям
Специалисты советуют родителям начинать гигиену молочных зубов еще до их появления, что необходимо для очищения эмали, слизистой щек, языка, десен и неба.
Наиболее оптимальным возрастом для начала процедуры считается период 3-5 месяцев. Сначала гигиену временного ряда начинают с мягких силиконовых щеток, бережно и эффективно очищающих полость рта.
При этом обязательную чистку зубов начинают с прорезывания временных зубов, что в каждом случае зависит от индивидуальных особенностей малыша.
Ребенку, так же как и взрослому, процедуру проводят утром после завтрака и вечером перед сном. Если прием пищи содержал фрукты или сок, чистку ротовой полости надо выполнять не ранее чем через 30 минут после окончания трапезы.
Сколько нужно чистить зубы ирригатором
Применение устройства направлено на предотвращение кариозных поражений и других аномалий ряда. При этом метод очистки с помощью ирригатора является не альтернативой классической чистки зубов щеткой, а дополнительной мерой. Сначала нужно очистить полость рта щеткой, после чего воспользоваться прибором.
Специалисты рекомендуют выполнять манипуляцию ежедневно минимум раз в сутки перед сном в течение 1-2-х минут. Оптимально использовать ирригатор 2 раза в день после приема пищи в целях стандартного ухода, а для профилактики патологий зубного ряда – 2-3 раза в неделю.
Сколько нужно чистить зубы с брекетами
Особое внимание по уходу за полостью рта необходимо уделять тем людям, у кого присутствует ортодонтическая конструкция. Среди рекомендаций по использованию наиболее эффективных средств выделяют зубные щетки средней жесткости, монопучковые щетки, флосс, ершики и ирригатор.
Специалисты отмечают, что процедуру необходимо проводить дважды в сутки, при этом вычищать пищевые остатки следует после каждого приема пищи, используя зубную нить, а после ополаскиватель со специальным раствором.
Ретейнеры после брекетов
Ретейнеры после брекетов обязательны к использованию, так как помогают зафиксировать зубы в нормальном положении. Эта ортодонтическая конструкция не допускает смещения зубов после коррекции прикуса.
Особенности
Такие системы крепят, предварительно выполнив гигиеническую чистку полости рта и устранив все очаги кариеса. Ретейнеры для зубов после брекетов мягко давят на коронки, обеспечивая им необходимую позицию. Подобное действие позволяет закрепить результаты проведенного лечения.
Кроме того, ортодонтические конструкции облегчают адаптацию пародонта, который должен привыкнуть к новой ситуации. Поэтому они также способствуют предупреждению рецидива нарушения.
Стоматологи выделяют съемные системы в виде прозрачных кап или пластин с проволочками и несъемные, представляющие собой дуги, фиксирующиеся на внутренней поверхности кости.
Обязательность ношения
Можно не сомневаться в том, нужны ли ретейнеры после брекетов. Не следует отказываться от них, иначе через определенный период терапию придется начинать сначала. Пренебрежение ими приводит к тому, что анатомические образования получают стимул к смещению со своего вновь обретенного места. Зато при их ношении у пациента исчезает напряжение в периодонте и обеспечивается полноценный прикус.
Не стоит также задумываться и о том, обязательны ли ретейнеры после брекетов. Эти конструкции устанавливаются после любой коррекции такого типа и являются завершающим этапом общей схемы лечения. Зубы уже вернулись на положенное место, но процесс все еще необходимо продолжать.
Нужно рассмотреть вопрос и о том, зачем ретейнеры после брекетов. По окончании ортодонтической терапии тканям требуется время для перестройки и упрочения их положения. Данные конструкции не дают зубам смещаться во время ремоделирования окружающей их твердой основы.
Брекеты или элайнеры способствуют движению кости в заданном направлении с помощью дуги и нажима на ряд. Любые ретейнеры не сдвигают зубы, они просто не позволяют связочному аппарату расслабляться и возвращать их на прежнее место. Несъемные конструкции не оказывают давления на зубы, а удерживают их в положенной позиции. Съемные не предусматривают активаторов движения коронки, а соответствуют форме ряда с надежным прилеганием к нему.
Показания
Стоит также рассказать о том, в каких случаях после брекетов ставят ретейнеры. Основными показаниями к их использованию являются:
- заболевания челюстного сустава;
- лечение бруксизма;
- осуществление операции по исправлению прикуса;
- прохождение периода реабилитации после снятия брекетов или элайнеров;
- сохранение результатов коррекции;
- ускорение регенерации тканей.
Установка
Установка ретейнеров после брекетов отвечает определенному алгоритму.
Сначала необходим подготовительный период, когда у пациента удаляются установленные ранее конструкции. Затем врач исследует состояние его зубов и сглаживает образовавшиеся неровности, устраняет камень и налет, а также герметизирует полости с покрытием эмалевого слоя защитным средством.
Потом техник изготавливает несъемные системы с использованием слепков, которые направляются в лабораторию. Созданное устройство монтируют на резцы или клыки и крепят с внутренней поверхности ряда посредством применения композитного материала. Перед подобным действием нужна также шлифовка зубов. Это способствует профилактике получения травмы слизистой оболочкой.
Съемные ретейнеры пациент фиксирует самостоятельно прямо у себя дома. В медицинском центре ему демонстрируют особенности данного процесса и корректируют конструкцию для верхней и нижней челюстей.
Сроки применения
Нужно также упомянуть о том, сколько носят ретейнеры после брекетов. Нельзя снимать конструкцию прежде истечения установленного специалистом периода. Но обычно он двукратно превышает срок использования брекетов. В ряде случаев дуга остается навсегда. Но решить такой вопрос может только ортодонт. Система обеспечивает заданное положение коронки и позволяет сразу же увидеть любые ее сдвиги, поэтому осмотр должен быть регулярным с тщательным следованием всем советам стоматолога. Иногда он рекомендует также ношение капы.
В среднем сроки стоит обозначить так:
- При слабом искажении прикуса у пациентов не старше 18 лет процесс продолжается в 1,5 раза длиннее, чем период ношения брекетов.
- Значительные изменения положения зубов у детей и легкие дефекты у молодых людей требуют применения ретенционных устройств на протяжении вдвое больше длительного периода.
- При серьезном смещении ряда у пациентов старше 25 лет необходим примерно 6-летний срок.
- Пожилым людям с тяжелыми нарушениями челюстной системы нужно не менее 10 лет.
Некоторые пациенты тревожатся о том, остаются ретейнеры после брекетов на всю жизнь или нет. У каждого человека период их ношения устанавливается в индивидуальном порядке с учетом имеющейся симптоматики и результатов пройденного лечения. Важно также принять во внимание возрастные особенности пациента, дефекты зубов, присутствующие гормональные расстройства и состояние соседних тканей. Иногда ретенция длится всю жизнь.
Уход
Пациентам следует также знать правила по уходу за подобными конструкциями.
При ношении несъемного варианта гигиенические процедуры проводятся очень осторожно с помощью пасты и щетки, а с внутренней поверхностью коронок требуется обращаться исключительно бережно. Для улучшения результатов и для обработки труднодоступных точек возле дуги стоит пользоваться ершиком, ирригатором и нитью.
Съемные системы необходимо очищать ежедневно два раза в сутки с применением мыла и обеззараживающих веществ.
Если устройство отошло, во избежание рецидива нужно записаться к специалисту и обеспечить правильное положение.
Для того чтобы зубы были красивыми и крепкими, следует полностью соблюдать рекомендации ортодонта по ношению ретейнеров.
Брекеты во время беременности
Можно ли устанавливать брекеты во время беременности? Этот вопрос волнует многих будущих мам. Вынашивание ребенка – это длительный, сложный процесс, который требует от женщины значительных физических, психологических ресурсов. Перестройка гормональной системы влияет на работу желудочно-кишечного тракта, иммунитет, опорно-двигательный аппарат, зубочелюстной комплекс. Принять решение о выравнивании зубов женщина может в любой момент.
Можно ли во время беременности ставить и носить брекеты
На этапе подготовки к материнству многие женщины ограничиваются восполнением дефицитов минералов, витаминов. Большинство считает, что для зачатия и вынашивания здорового малыша достаточно пропить добавки, чтобы повысить уровень иммунитета. Однако стоматологи также рекомендуют до зачатия ребенка заняться лечением стоматологических заболеваний.
Можно ли беременным ходить с брекетами? Да, установка, ношение ортодонтической конструкции до зачатия, во время вынашивания ребенка возможны. Но выравнивание зубов таким методом требует планирования, постоянного контроля со стороны специалиста, процесс имеет особенности:
- перед установкой брекет-системы важно провести санацию полости рта, вылечить кариес, удалить зубной налет;
- до зачатия малыша следует завершить рентгенологическую диагностику, потому что во время вынашивания малыша ее выполнение нежелательно;
- если пациентка планирует зачатие ребенка, то брекеты лучше установить заранее, чтобы у нее было 3-6 месяцев для адаптации к системе;
- 1-й триместр беременности нередко протекает с появлением признаков токсикоза, поэтому совмещать ортодонтическое лечение с зачатием, вынашиванием ребенка не рекомендовано.
Что делать, если женщина забеременела во время ношения брекетов
Если наступление беременности для женщины стало неожиданностью, а она уже носит брекеты, важно уведомить об этом лечащего ортодонта. Доктор скорректирует тактику лечения с учетом нового состояния пациентки. В большинстве случаев целесообразно приостановить активное исправление прикуса, перейти на использование ретенционных кап. Такие устройства позволяют закрепить достигнутые результаты, предотвратить смещение зубов.
Снимать ортодонтическую конструкцию без установки ретейнеров категорически не рекомендовано. Это повышает риск потери прогресса, может привести к ухудшению состояния прикуса. Однако окончательное решение о продолжении или приостановке лечения принимает врач с учетом индивидуальных особенностей состояния женщины.
Брекеты во время беременности: за и против
Современные ортодонтические конструкции изготавливают из гипоаллергенных материалов, которые не вредят организму женщины. Само ношение брекетов не оказывает влияние на беременность и развитие плода при соблюдении женщиной рекомендаций врача.
К тому же гормональные изменения во время вынашивания ребенка снижают плотность костей, а значит – облегчают перемещение зубов. Длительность выравнивания зубов у будущих мам значительно короче. Но важно учитывать, что ресурсов организма на восстановление костной ткани после лечения может не хватить.
Почему во время беременности нельзя устанавливать брекеты? К основным аргументам против лечения ортодонтической конструкцией в этот период относятся:
- Гормональный сбой. Во время беременности в женском организме увеличивается выработка одних гормонов, снижается секреция других. В результате костная ткань становится рыхлой, поэтому точно спрогнозировать результаты ортодонтического лечения невозможно. Ношение брекетов может привести к неожиданным изменениям в положении зубов.
- Дефицит кальция. Вынашивание ребенка часто сопровождается нехваткой минеральных веществ, в частности кальция – это негативно сказывается на состоянии зубов. В период вынашивания малыша повышается риск развития кариеса, ортодонтическая конструкция может усугубить ситуацию, создать дополнительную нагрузку на ослабленные зубы.
- Ограничения в диагностике. Беременным женщинам противопоказаны рентгенологические исследования, компьютерная томография, которые врачи используют для составления точного плана лечения. Без этих данных ортодонт не сможет оценить состояние костной ткани, зубов, десен, поэтому лечение может быть неэффективным.
- Подвижность зубов. Из-за изменений в структуре костей связочный аппарат зубов ослабевает, что приводит к их подвижности. Брекет-система усиливает нагрузку на зубы – это может ухудшить самочувствие пациентки.
- Слабость эмали. Во время вынашивания малыша нарушается минеральный баланс – это делает зубную эмаль тонкой, чувствительной. Конструкция для выравнивания зубов может вызывать дискомфорт, боль во время приема пищи или чистки полости рта.
- Токсикоз. Брекет-система может усиливать рвотные позывы, тошноту, в особенности в период адаптации, когда полость рта еще не привыкла к конструкции.
Можно ли снимать брекеты во время беременности
В некоторых случаях доктор может порекомендовать снять брекет-систему, чтобы избежать возможных осложнений. Поводом для снятия ортодонтической конструкции становятся появившиеся во время вынашивания ребенка проблемы с деснами. Если пациентка жалуется на кровоточивость, повышенную чувствительность, а врач подозревает возможное развитие гингивита – брекеты снимают, чтобы исключить нежелательные последствия.
Постоянное чувство тошноты, рвота, слабость, быстрая утомляемость часто сопровождают беременность. Регулярные визиты к ортодонту, необходимость тщательного ухода за брекетами могут стать дополнительной нагрузкой на организм будущей мамы.
Возобновить выравнивание зубов можно после рождения ребенка, завершения периода лактации. Врач проведет диагностику, оценит состояние полости рта, составит новый план выравнивания зубов.
Зачем чистить зубы
Зачем нужно чистить зубы – один из наиболее частых вопросов среди пациентов всех возрастов, возникающий перед ежедневной процедурой. В норме чистку полости рта необходимо проводить регулярно два раза в сутки – утром и перед ночным сном.
Нередко людям надоедает регулярная манипуляция, поэтому их интересуют ее необходимость и возможный отказ. Маленькие пациенты нередко стараются избежать чистку зубного ряда, находя различные отговорки и упрашивая перенести процедуру на следующий день.
Стоматологи не согласны с отказом от ухода за полостью рта, объясняя значимость процесса предотвращением развития кариеса и других поражений, а также поддержанием свежего дыхания и массажем десен.
Зачем чистить зубы каждый день
Это нередкий вопрос в практике детских и взрослых стоматологов. Иногда ежедневная рутинная процедура доставляет дискомфорт, особенно когда человек торопится по делам и не в состоянии потратить лишнюю минуту на гигиену полости рта. Некоторые заменяют уход за зубами жевательной резинкой.
По мнению врачей, следует оставить все важные дела и в первую очередь потратить 3 минуты на качественную процедуру, от которой зависит не только состояние зубов, но и здоровье всего организма в целом. На сегодня не существует альтернативы чистки полости рта, поэтому и жвачка не может заменить регулярную процедуру. Она может незначительно устранить мягкий налет и остатки пищи на жевательном участке. Жевательную резинку можно применять в тех случаях, когда нет возможности прополоскать и почистить зубы.
Зачем чистить зубы два раза в день? Многие задаются вопросом, почему положено проводить гигиеническую процедуру именно два раза, а не один или три. Считается, что за сутки это наиболее оптимальное количество, позволяющее снизить развитие кариеса, избежать формирование зубных камней и изменение оттенка эмали.
Также двухразовая процедура обеспечивает свежее дыхание, здоровье десен и профилактику гиперестезии.
Зачем чистить зубы утром
Регулярный и качественный уход за полостью рта является залогом здоровых зубов и десен.
Важно правильно начинать свой день, а именно очищать полость рта от скопившихся патогенных микроорганизмов, активно размножающихся из-за снижения секреции слюнных желез в ночные часы. Также манипуляция позволяет укрепить зубную эмаль благодаря содержащимся микроэлементам в составе зубной пасты. Поддержание оптимального состояния эмалевого слоя удается благодаря тщательной очистке межзубных промежутков от остатков пищи.
Многие пациенты отмечают в утренние часы неприятный запах изо рта, который связан с выделяемыми бактериальными организмами газами, а также разложением пищевых элементов. Избавиться от неприятного проявления и вернуть свежесть дыхания возможно только при помощи зубной щетки и пасты.
Особенно важна качественная чистка зубного ряда людям, выпивающим за завтраком крепкий кофе или чай, поскольку данные напитки оставляют на единицах пигмент, способствующий изменению оттенка эмали.
Стоматологи рекомендуют для достижения наиболее эффективного результата использовать не только пасту с щеткой, но и ололаскиватели, ирригатор и флоссы.
Зачем чистить зубы вечером перед сном
Согласно статистическим данным, не все люди понимают, зачем чистить зубы на ночь, считая, что и одной утренней процедуры достаточно.
Специалисты выделяют ряд причин, объясняющих необходимость гигиенической манипуляции:
- недопущение кариозных поражений, которые формируются на фоне скоплений зубного налета. Для профилактики различных болезней необходимо полноценно вычищать остатки еды с поверхности зубов и пространств между ними;
- поддержание здоровья периодонта, которое гарантирует снижение вероятности скопления камней, приводящее к воспалительному состоянию и кровоточивости десен;
- избавление от неприятного запаха из полости рта;
- снижение риска заболеваний органов сердечно-сосудистой системы.
Зачем чистить зубы детям
Часто дети не любят гигиенические мероприятия, поэтому стараются избежать регулярные процедуры или снизить их частоту до одного раза в день.
Некоторые родители так же, как и дети, не видят смысла в тщательном уходе за временными зубами, ожидая, что они скоро все равно выпадут. Это большое заблуждение, поскольку здоровье постоянных зубов зависит напрямую от состояния молочных. Аномалии временных зубов и их ранняя утрата приводят к поражениям зачатков коренных, дефектологическим проблемам с речью. В связи с этим полость рта необходимо чистить, начиная с момента прорезывания первого зубика.
Регулярный уход за полостью рта обеспечивает:
- избавление от налета и пищевых частиц;
- ликвидацию патогенных микроорганизмов;
- свежее дыхание;
- массаж десен, приводящий к улучшению их состояния;
- развитие правильного прикуса.
При этом важно соблюдать правила использования зубной пасты и щетки, которые подбирают с учетом возрастных особенностей ребенка. Родители чистят зубы своим детям до 9-10 лет.
Больно ли ставить и носить брекеты
Больно ли ставить и носить брекеты – этот вопрос беспокоит многих. Обращение к стоматологу является ответственной задачей по улучшению внешнего вида, поэтому пациенты часто проходят такой вид ортодонтического лечения. Современные методы коррекции причиняют минимум дискомфорта.
Особенности
Данные конструкции завоевали популярность, так как помогают исправить нарушения роста и положение зубов. Но некоторые пациенты, особенно дети, опасаются неприятных ощущений. Поэтому необходимо выяснить, больно ли ставить брекеты на зубы.
В целом сам процесс причиняет людям не слишком большой дискомфорт. Но впечатляющим моментом становится активация дуги, оказывающей нажим на зуб. Именно сопротивление и позволяет ей переместиться в заданную точку. В данном случае люди замечают определенные ощущения, индивидуальные в каждом случае. По мере привыкания к системе они исчезают.
Коронки развиваются из костных альвеол челюсти, а их корни крепятся к ней периодонтом. За счет натяжения дуги передвигается видимая и скрытая часть зуба. Его связочный аппарат, содержащий большое количество нервов, растягивается, и зуб встает на положенное место.
Такие процессы бывают достаточно интенсивными, и поэтому некоторые пациенты испытывают боль при пережевывании пищи, зуд, ноющие ощущения или подвижность коронки.
Чувствительность полости рта у каждого человека различна, поэтому симптомы значительно дифференцируются. Для снятия тревожных вопросов лучше заранее пройти консультацию у врача. Он осуществит тщательное обследование и найдет точки наиболее вероятного риска. С учетом выявленных данных он сделает процесс монтажа ортодонтического устройства более щадящим.
Установка
Монтаж конструкции разделяется на ряд этапов, к которым относятся подготовительный, фаза приклеивания посредством замочка и крепление дуги. Они не причиняют ни малейших травм, если эмаль зубов пациента не имеет никаких дефектов.
Покрытие коронки клеем, просушивание и обработка также не связаны с каким-либо дискомфортом.
Третий этап, как уже упоминалось, способен причинить некоторую боль. Именно тогда дуга и начинает функционировать. Другими словами, она крепится на неровном ряду в пазах системы. Анатомическое образование старается вернуть себе привычное положение и вызывает натяжение устройства.
Некоторый уровень неприятных ощущений вызывает монтаж арки к замку, сопровождающийся выраженным давлением на зубы.
Определенный дискомфорт также бывает связан с креплением колец на молярах. На зуб ложится заходящий под десну плотный бордюр. Его фиксация нередко бывает болезненной.
Ношение
Иногда после установки брекетов пациенту бывает тяжело кусать пищу. У некоторых людей по причине нажима на меняющие свое место зубы отмечается ломота в челюсти. Постепенно она исчезает.
В первый месяц ношения конструкции на коронку оказывается выраженное воздействие, вызывающее у человека некоторое замешательство. Ему становится сложно есть даже мягкую пищу, так как тогда неприятные ощущения усиливаются. Иногда человеку даже кажется, что зубы становятся подвижными.
В ряде случаев симптоматика распространяется также на:
- альвеолярные отростки;
- губы;
- десны;
- область лица;
- язык.
По мере привыкания к присутствию в полости рта ортодонтической системы пациент перестает обращать на нее внимание.
Установка брекетов детям
Нужно также разобраться в том, больно ли ставить брекеты детям.
Обычно ребенок не испытывает ни малейшего беспокойства. Но при монтаже дуги он так же, как и взрослые, начинает нервничать. Поэтому ее в первые сутки после процедуры следует снимать. Обычно для нормализации самочувствия малыша специалист назначает анальгетики.
При повышенной чувствительности во время выполнения процедуры используется детский наркоз под контролем анестезиолога.
Но, как правило, неприятные ощущения не выходят за рамки терпимого. Врач располагает в полости рта ребенка замки, крепит на них дугу и запускает инициацию конструкции.
Небольшой дискомфорт возникает из-за длительного положения с открытым ртом, и иногда у ребят наблюдается также слабая миалгия из-за непривычной позы.
Лучше всего проходит установка подобных систем после наступления 12-летнего возраста. У детей уже успевает сложиться прикус, поэтому влияние на его структуру бывает более действенным. Носить ортодонтические устройства требуется более года, но после 16 лет лечение приходится осуществлять на протяжении гораздо большего времени.
Боль и облегчение ее интенсивности
Больно ли носить брекеты? У ряда пациентов наблюдается определенная симптоматика. Она бывает связана с:
- воздействием конструкции на слизистую оболочку полости рта;
- зудом десны;
- нажимом на губы;
- натиранием щек;
- ощущением размягчения зуба;
- подвижностью коронки;
- последствиями проведения ежедневных гигиенических процедур;
- раздражением нервных окончаний;
- распиранием во рту;
- травмированием языка замочком;
- уходом зуба вглубь.
Для того чтобы облегчить самочувствие в первые дни после установки системы, желательно принимать обезболивающие препараты.
Не менее важно тщательно контролировать гигиеническое состояние ортодонтического устройства с применением ершика и флосса, которые способствуют удалению инфекции и уменьшению риска возникновения кариеса.
Пациенту необходимо регулярно посещать ортодонта, который будет делать коррекцию конструкции, предоставлять консультации по ее обслуживанию и устранять факторы раздражения полости рта.
Нужно срочно обратиться к врачу, если у пациента возникли выраженные неприятные ощущения в зоне стыка десны и кости, острая боль, сильный дискомфорт в челюстном суставе и чрезмерная чувствительность эмали.
В целом же процесс установки и ношения брекетов не причиняет заметных неприятных ощущений.
Клыки
Клыки – самые прочные зубы во рту человека, которые видны во время разговора и улыбки. В одном случае они становятся изюминкой, украшением улыбки, в другом – источником низкой самооценки, переживаний. Выпирающие, неровные или слишком длинные клыки приводят к комплексам, в особенности у подростков, для которых внешность имеет большое значение.
Какие это зубы – клыки, где они находятся
Клыки располагаются между четверками (первыми премолярами) и боковыми резцами. Они участвуют в измельчении пищи, формируют эстетику улыбки. В норме у взрослых людей по два вида клыков: пара нижних и пара верхних (глазных) зубов. Они отличаются анатомически от моляров, премоляров, резцов – имеют уникальную коническую форму с заостренной вершиной, режущим краем, они длиннее, массивнее.
Выделяют следующие функции клыков:
- Эстетическая. Форма, размер зубов определяют гармоничность улыбки человека. В зависимости от их положения меняются пропорции лица, контуры губ.
- Жевательная. Они играют роль «крючков», которые цепляют пищу (фрукты, мясо, овощи), разрывают ее на части, помогают удерживать во рту.
- Направляющая. Верхние, нижние конусовидные зубы играют ключевое значение в смыкании челюстей.
- Защитная. Они равномерно распределяют нагрузку на челюсть, предотвращают перегрузку премоляров, моляров, резцов.
Изменение положения, размера, формы третьих от центра зубов влияет на эстетику улыбки, повышает риск возникновения заболеваний ВНЧС (височно-нижнечелюстного сустава), проблем с прикусом.
Когда прорезываются клыки у детей
Клыки вырастают позже, чем другие зубы в полости рта. Стоматологи связывают это с их мощными, длинными корнями, на формирование которых требуется больше времени. У резцов, премоляров, моляров корни более короткие, поэтому они вырастают раньше. Место, предназначенное для расположения третьих от центра зубов, также влияет на время их прорезывания. Они вырастают тогда, когда прикус у ребенка окончательно формируется.
Прорезывание клыков проходит в несколько этапов: в 16-20 месяцев появляются нижние молочные зубы, в 18-22 месяцев – верхние. Они обеспечивают жевательную функцию, создают контур зубного ряда, поддерживают работу височно-нижнечелюстного сустава, позволяют избежать скученности зубов. Ближе к 9-10 годам появляются нижние коренные зубы, в 11-12 лет – верхние. Однако смена молочных клыков постоянными может быть позже, в 12-13 лет – такие случаи врачи не относят к отклонениям от нормы.
Прочность нижних, верхних клыков у взрослого человека обусловлена следующими факторами:
- эмаль толще, чем у моляров, премоляров, резцов;
- длинные корни уходят глубоко в костную структуру;
- способность равномерно распределять нагрузку на челюсти.
Какие проблемы с клыками появляются чаще всего
Наиболее распространенные проблемы связаны с анатомическим расположением третьих от центра зубов, функциональной нагрузкой, особенностями строения. Пациенты чаще всего сталкиваются с такими заболеваниями и патологиями, как:
- Кариес. Несмотря на прочность эмали, в пришеечной области, на контактных поверхностях могут образовываться кариозные отложения.
- Стираемость. При неправильном прикусе или бруксизме эмаль стирается, что приводит к повышенной чувствительности к холодным, горячим блюдам.
- Травмы. Клыки чаще премоляров, резцов, моляров подвержены сколам, переломам. Это связано с тем, что они находятся в средней трети улыбки, могут травмироваться при ударах или падениях.
- Ретенция. Иногда зубы не прорезываются полностью, что связано с недостатком места в ряду или аномалиями развития. В этом случае они вызывают дискомфорт, нарушение прикуса, эстетические проблемы.
- Дистопия. Клыки могут прорезываться вне зубного ряда, например выше или ниже положенного уровня, что приводит к нарушению прикуса, затрудняет гигиену полости рта, портит эстетику улыбки.
- Пульпит, периодонтит. Воспаление пульпы или тканей вокруг корня часто возникает из-за глубокого кариеса, травмы, инфекции. Такие состояния сопровождаются сильной болью, требуют немедленного лечения.
- Эстетические проблемы. Слишком крупные или выступающие клыки вызывают недовольство внешним видом улыбки. В таких случаях прибегают к коррекции с помощью ортодонтических методов или реставрации.
Для профилактики перечисленных заболеваний важно соблюдать гигиену полости рта, регулярно посещать стоматолога, своевременно корректировать аномалии прикуса.
Когда нужно удалять клыки
Удалять клыки без необходимости не рекомендовано. Отсутствие хотя бы одного недостающего элемента сверху или внизу челюсти приводит к нарушению черт лица, смещению резцов, моляров, неравномерной нагрузке на челюсти, сложностям с пережевыванием пищи. Экстракцию проводят только при значительных дефектах прикуса, эстетических проблемах, сильном разрушении зуба.
Ретенция клыка – прямое показание для его удаления. Давление корня на десну в этом случае приводит к смещению соседних вторых резцов и премоляров. При небном смещении глазного (верхнего) клыка рекомендована его экстракция. Значительное нарушение целостности коронки, недостаток места в зубном ряду, аномальный размер (макродентия) также требуют его удаления.
Еще один случай, при котором клык удаляют – подвижность зуба третьей степени, которая встречается при пародонтите. При разрушении корня по причине кариозного процесса зуб удаляют. Окончательное решение о необходимости проведения процедуры принимает врач.
Шатается молочный зуб
У ребенка шатается молочный зуб – это одна из нередких причин обращения к детским стоматологам. При этом чаще всего дети жалуются на то, что шатается передний молочный зуб. Такие тревоги посещают родителей как раз тогда, когда начинают меняться первые зубы. В дальнейшем, имея опыт выпадения временных зубов и постепенного замещения их постоянными, у взрослых не возникают сомнения в нормальном развитии зубочелюстной системы подрастающего ребенка.
Когда начинают шататься молочные зубы? Смена зубного ряда является естественным процессом у детей 5-6 лет, который связан с рассасыванием корней временных зубов. Это постепенное явление, при котором зубы поочередно начинают расшатываться, а потом самостоятельно выпадать.
В данном случае состояние сопровождается истончением связок, удерживающих молочный зуб в лунке, что впоследствии приводит к выпадению и появлению постоянного зуба.
Почему шатаются молочные зубы
Особенно переживательные родители задаются вопросами, почему у их детей сильно шатается молочный зуб и нормально ли это. В большинстве случаев проявления указывают на естественное наступление возраста смены зубного ряда, что свойственно в 5-7 лет. При этом весь процесс длится приблизительно не менее 2-х лет.
В норме смена зубов у детей начинается с фронтальных, поэтому в первую очередь начинают шататься верхние и нижние молочные зубы.
Существуют ситуации, когда признак свидетельствует о нарушениях:
- вредной привычке ребенка двигать временные зубы пальцами или языком;
- перенесенных механических повреждениях;
- развитии кариозных очагов.
Сколько в среднем шатается молочный зуб? Физиологический процесс может длиться от нескольких дней до нескольких недель. При этом пациента не должны беспокоить болевой синдром или другие неприятные симптомы.
Что делать, если шатается молочный зуб
Отвечая на данный вопрос, учитывается возраст пациента. Если речь идет о возрастной норме при отсутствии жалоб со стороны ребенка, нет поводов для волнений, поскольку постепенно весь временный зубной ряд сменится на постоянный.
Самым ранним периодом, когда расшатывание зуба относится к допустимому процессу, считается 4 года. Обычно такое происходит в связи с индивидуальными особенностями человека и не требует вмешательства. Важно следить за временем симптома. В некоторых случаях явление протекает быстро, и зуб выпадает спустя пару дней. У других процесс может затянуться до нескольких недель. При более затяжном течении следует посетить специалиста для установления происхождения патологии и решения проблемы.
Нередко признак является следствием перенесенного травмирования – удара, резкого падения – или потребления чрезмерно жесткой пищи. Обычно после серьезного повреждения ребенок жалуется на то, что у него шатается и болит молочный зуб. Помимо этого, у пациента наблюдаются отек десны, кровотечение и изменение положения зуба. При подобной ситуации необходимо незамедлительно посетить врача. Для купирования симптоматики до посещения стоматолога рекомендуется приложить холодное к пораженной щеке, а также полоскать полость рта прохладной водой.
Консультация детского стоматолога нужна при:
- сильном кариесе, поразившем зуб, что провоцирует интенсивную симптоматику. Некоторые родители пускают ситуацию на самотек, ложно предполагая, что все равно скоро зуб выпадает, поэтому не стоит его лечить. Своевременное лечение временного ряда обеспечивает здоровье будущих коренных зубов;
- формировании свища, приводящему к нарушению и требующему вмешательства;
- пульпите или периодонтите.
Стоит ли удалять шатающийся молочный зуб
Каждый случай индивидуален, поэтому определить необходимость в вмешательстве специалист может только после проведения тщательной диагностики. Значимость молочных зубов объясняется формированием правильного прикуса, подготовкой места для будущих коренных, поэтому экстракция зубов проводится только по имеющимся показаниям.
Чаще всего решение об оперативной процедуре принимают при:
- кариесе, который не поддается лечению;
- начале прорезывания коренного зуба на фоне невыпавшего временного;
- свище на десне;
- кисте на корне;
- выявленном пульпите или периодонтите.
В некоторых случаях процедуру проводят при выраженном дискомфорте ребенка на фоне долго шатающегося зуба.
Как вырвать шатающийся молочный зуб
Иногда при первых признаках скорой смены молочного ряда родители предпринимают попытки самостоятельного резкого расшатывания и извлечения зубика с помощью подручных средств. Специалисты крайне не рекомендуют вмешиваться в данный процесс и предлагают немного подождать момента естественного выпадения зуба.
При этом врачи разрешают аккуратно расшатывать молочный сегмент, не оказывая избыточное давление, которое могло бы спровоцировать неприятные ощущения у ребенка. Можно грызть твердые продукты, среди которых яблоки, морковь, баранки или сухари.
При затяжном состоянии следует записаться на прием к врачу, который проведет обследование полости рта и определит тактику дальнейших действий.
Удаление зуба протекает легко и безболезненно. Для обезболивания используют аппликационную и инфильтрационную анестезию. Первая предполагает нанесение на участок десны специального геля, который ликвидирует болезненные ощущения при инъекции, а вторая – укол обезболивающего препарата в десну.
При невозможности применения вышеуказанных мер удаление шатающегося зуба выполняют под общей анестезией или седацией.
Имплантация зубов при диабете
Имплантация зубов при диабете вполне допустима при полном следовании всем предписаниям стоматолога. В этом случае составляется индивидуальная схема лечения пациента, учитывающая все параметры его организма.
Особенности диабета
Диабет связан с расстройством углеводного обмена, приводящим к невозможности усвоения сахаров. У пациента развивается выраженное нарушение функционирования эндокринной системы из-за сбоя обращения в организме гормона инсулина, синтезируемого поджелудочной железой.
В кровеносном русле человека образуется избыточная концентрация глюкозы, значительно ухудшающая протекание метаболических процессов. Следствием становится замедление регенерации, из-за чего ранозаживление бывает слишком длительным.
Имплантация зубов при сахарном диабете учитывает особенности протекания заболевания 1-го и 2-го типа.
I тип является инсулинозависимым и сопровождается разрушением β-клеток поджелудочной железы. Именно они отвечают за выработку гормона, в результате чего он синтезируется в значительно меньшем объеме. Очень часто такой тип болезни формируется у детей и подростков. Для коррекции состояния пациент нуждается в постоянном введении инсулина посредством инъекций.
II тип называется инсулиннезависимым. Он возникает из-за того, что у человека развивается резистентность к гормону. Поэтому печень усиленно вырабатывает глюкозу при ухудшении ее усвоения клетками организма. При нарушении режима питания у пациента часто наблюдается гипергликемия.
Возможна ли имплантация зубов при диабете
В целом на вопрос о том, можно ли ставить импланты при диабете, необходимо ответить положительно. Для этих пациентов используются малотравматичные способы выполнения операции.
Данная операция показана при:
- нормальной деятельности организма пациента;
- обеспечении активной работы сосудов;
- отказе от курения;
- отсутствии противопоказаний;
- полноценности регенерационных процессов;
- сохранении сроков заживления ран;
- уровне глюкозы до 7 ммоль/л.
Противопоказаниями к проведению процедуры становятся:
- алкоголизм;
- выделение микобактерий;
- гематологические заболевания;
- декомпенсация болезни;
- запущенные сосудистые патологии;
- кардиологические нарушения;
- проблемы со свертываемостью;
- психические расстройства;
- рак.
Подготовка к имплантации зубов при диабете
Проводить имплантацию разрешается при условии хорошего самочувствия пациента. Он должен предоставить стоматологу результаты анализа на содержание глюкозы в крови, общего исследования мочи и микроскопии посева слюны.
Очень важен также показатель гликированного гемоглобина. Если он не превышает 8%, то устанавливать импланты допустимо. Данный уровень должен сохраняться на протяжении 2-х месяцев до манипуляции.
Необходимо пройти полную санацию полости рта и ответственно подходить к ежедневным гигиеническим процедурам.
Пациенту также нужно предварительно осуществить курс приема антибактериальных средств, витаминотерапии и полоскания зубов Хлоргексидином. Следует принимать назначенные врачом препараты, регулярно посещать эндокринолога и строго соблюдать диету.
Родственникам требуется обеспечить пациенту нормальный эмоциональный фон, так как из-за стресса у него повышается концентрация сахара. Ему стоит больше двигаться, избегая физического перенапряжения.
Имплантация зубов при диабете 1-го типа допустима с учетом общего состояния организма пациента. Заболевание должно быть полностью компенсировано. Следует учитывать, что не исключены осложнения в виде:
- аллергических реакций;
- значительного увеличение сроков приживления;
- отторжения протеза;
- развития инфекции.
При заболевании 1-го типа плотность кости значительно уменьшена с потенциальным развитием ее атрофии. Подобное неблагополучие приводит к сложностям с установкой импланта и создает опасность его отторжения.
Поэтому дантисты рекомендуют устанавливать лишь небольшое число имплантов, отдавая предпочтение мостовидным конструкциям.
Имплантация зубов при диабете 2-го типа выполняется без ограничений. Предпочтительным материалом для протезов является биоинертный сплав или титан.
Установка имплантов диабетикам
Очень часто проводится одномоментная процедура с моментальной нагрузкой, когда протез помещается в лунку сразу же после удаления зуба. Манипуляция помогает избежать новой нагрузки на ткани, поэтому заживление происходит для обоих ситуаций сразу. Временный имплант монтируется непосредственно после осуществления резекции, а для постоянного необходимо дождаться полного приживления.
Экспресс-операция с мгновенной нагрузкой предназначена для внедрения протеза в пустую лунку. Но после удаления ее ткани должны полностью оздоровиться. Тогда специалист с использованием специального инструментария осуществляет прокол, куда ввинчивает имплант. Он позволяет укрепить кость и обеспечивает надежную начальную стабилизацию. Временный протез разрешается крепить сразу.
Рекомендации после имплантации зубов
Для лучшего приживления имплантов пациенту нельзя принимать пищу в течение 4-х часов после операции.
До полного приживления протезов необходимо есть только мягкую пищу комнатной температуры. Под запрет попадает острое и соленое. Нужно также отказаться от крепкого кофе и чая, так как они способствуют повышению артериального давления и приводят к кровотечениям.
На протяжении 12 суток пациент должен пить анальгетики, антибиотики и применять охлаждающие компрессы.
Врачи не могут гарантировать абсолютное приживление имплантов даже у здоровых людей. Поэтому при диабете очень важно пройти полное обследование организма и тщательно соблюдать все пункты подготовки к операции. В случае полноценной гигиены полости рта, следования всем назначениям врача и соблюдения всех его рекомендаций вероятность благополучного результата значительно повышается.
Сопутствующие услуги
Причины, почему во рту кислый привкус
Говоря о причинах кислинки во рту, нельзя не начать с функций полости рта. Основная задача анатомической области, конечно же, заключается в обеспечении пищеварения. Зубы нужны для пережёвывания пищи, слюна увлажняет и смягчает продукты. Язык проталкивает комок в пищевод. На нем же расположены вкусовые сосочки, распознающие сладкое, соленое, кислое или горькое.
Поэтому, говоря об ощущении кислого привкуса во рту, в первую очередь стоит упомянуть о нарушении работы желудочно-кишечного тракта. Но есть ещё ряд причин, которые могут вызвать аналогичное проявление. Причем далеко не всегда кроются они в патологических изменениях организма. Выделяют и несколько естественных реакций на внешние факторы. Чаще всего это:
- нарушение диеты. Если человек питается правильно, сбалансированно, а потом наедается, к примеру, жирной жареной картошки, симптом не заставит себя долго ждать;
- отсутствие достаточной гигиены полости рта;
- применение лекарственных средств некоторых фармацевтических групп;
- частое нервное перенапряжение;
- причины привкуса кислого во рту у мужчин кроются в зависимости от никотина или этанола;
- причиной кислого привкуса во рту у женщин может быть период беременности, климакс.
Нередко пациенты сами называют взаимосвязь кислоты во рту и провоцирующего фактора. Знают, что если его исключить, симптом самостоятельно пройдет. Лечения его не потребуется.
С патологическими причинами ситуация совершенно другая. Неприятный привкус беспокоит длительный период времени. Как правило, не связан ни с какими внешними факторами. Может сочетаться с изжогой, болью в животе и другими симптомами вызвавших его заболеваний.
Так, среди патологических причин кислоты во рту следует выделить:
- болезни органов пищеварения;
- стоматологические поражения;
- различные нарушения обмена веществ;
- грыжу пищеводного отверстия диафрагмы.
При любой из перечисленных патологий пациенту требуется комплексная терапия. По мере разрешения заболевания интенсивность симптома будет уменьшаться.
Заболевания
Гастроэзофагеальный рефлюкс
Гастроэзофагеальный рефлюкс — патологическое состояние, при котором кислое содержимое желудка забрасывается в пищевод. Заброс раздражает его стенку. Становится причиной целого спектра разных симптомов.
Пациент жалуется на собственно кислый привкус во рту, изжогу, частое срыгивание. Беспокоит болевой синдром за грудиной, по ходу всего пищевода. От шеи до мечевидного отростка, области, где пищевод переходит в желудок. Усиливаются симптомы в горизонтальном положении. Особенно если пациент ложится после еды. Или при нарушении диеты, переедании.
Основываясь на наших наблюдениях, у большинства пациентов с жалобами на кислинку во рту обнаруживается гастроэзофагеальная рефлюксная болезнь. Она же сокращённо ГЭРБ. По статистике, диагностируется таковая у каждого пятого человека. И ещё у 70% из числа выявленных случаев сопровождается диспепсией. Поэтому назвать симптом редким не получится.
Но, что более важно ГЭРБ – хроническая патология. Вылечить ее нельзя. Зато можно добиться стойкой ремиссии. Врач назначает лекарства, чтобы немного уменьшить симптомы. Или рекомендует немедикаментозные способы терапии. Но как только человек перестает следовать рекомендациям, кислый привкус во рту вернётся снова. Поэтому ключевым моментом у пациентов с ГЭРБ становится изменение образа жизни. Формирование приверженности к правильному, здоровому питанию.
Гастрит
Гастрит — воспалительное поражение желудка. Отличается оно хроническим течением. Хорошо поддается лечению, но при возвращении факторов риска быстро рецидивирует.
Длительное время гастрит никак себя не проявляет. Пациент и не знает, что в желудке происходят какие-либо изменения. И только затем, по мере прогрессирования поражения, появляется боль, нарушение пищеварения, общая слабость. Боль локализуется в эпигастрии, интенсивность нарастает после приема пищи. Беспокоит практически ежедневно, не даёт человеку нормально питаться. Среди диспепсических расстройств можно выделить плохой аппетит, кислый привкус во рту, тошноту.
Язвенная болезнь желудка
Язвенная болезнь желудка – следующая стадия гастрита, при которой на внутренней стенке органа появляется разного размера дефект.
Ведущим симптомом состояния является болевой синдром. Больше вверху живота. Беспокоит периодически или постоянно. После еды выраженность может уменьшаться или наоборот нарастать. Жалуется пациент и на кислый привкус во рту, неприятный запах, тошноту. При осмотре врач обращает внимание на наличие особого налета на языке.
Желчнокаменная болезнь
Желчнокаменная болезнь – хроническое состояние, при котором в желчном пузыре выявляются конкременты.
Клиническую картину этой патологии с другими спутать сложно. Кислый или горький привкус во рту – ведущий симптом поражения органа. Как и в остальных случаях, усиливается после еды, при нарушении диеты. Больше беспокоит по утрам или после сна. Кроме диспепсии, пациент жалуется на боль, тяжесть в правом подреберье.
Панкреатит
Панкреатит – воспаление поджелудочной железы. Протекает как в острой, так и в хронической форме. Кислый привкус во рту больше встречается при последней из перечисленных.
Пациент жалуется на боль в левом подреберье. Как и в остальных случаях, усиливается она при нарушении диеты, переедании. Беспокоит длительное время. Не особо хорошо купируется обезболивающими средствами. На фоне выраженного дискомфорта кислый привкус во рту пациентов беспокоит уже не так сильно. Тем не менее симптом выявляется практически у всех пациентов с поражением поджелудочной железы.
Гепатит
Гепатит – воспалительное заболевание печени. Поражающий орган патологический процесс значимо нарушает его функцию. Продукты обмена веществ накапливаются в организме. Вызывают характерные симптомы. Одним из которых и является кислый привкус во рту.
Помимо прочего, пациент жалуется на тупую, практически постоянную боль в правом подреберье, пожелтение кожи. Беспокоят и признаки общей астенизации: слабость, недомогание.
Воспалительные поражения полости рта
К этой группе патологий можно отнести:
- стоматит — воспаление слизистой оболочки полости рта;
- гингивит – поражение десен;
- глоссит – воспаление языка.
Причиной поражения являются инфекционные патогены. Стафилококки, стрептококки и прочие. Микроорганизмы вызывают покраснение, боль в полости рта. В отдельных случаях даже формирование небольших язвочек. Изменяют действие вкусовых сосочков. Как результат, у пациента после каждого приема пищи или даже вне его появляется симптом кислый привкус во рту.
Кандидоз полости рта
Размножение в полости рта грибков рода Candida также может стать причиной постоянного кислого привкуса во рту. Микроорганизмы усиленно делятся, количество их возрастает. Формируется собственно воспалительный процесс. Тем самым изменяется состав и количество слюны.
Помимо изменения вкусовых рецепторов, пациент жалуется на белесоватые, творожистые выделения на слизистой оболочке полости рта. Локальный болевой синдром.
Кариес
Причиной, почему пациенту кисло во рту, может быть и банальный кариес. Зуб разрушается. В пораженной единице скапливаются бактерии. Чрезмерное их количество и провоцирует клиническое проявление. Ровно в момент санации пораженного зуба симптом самостоятельно проходит.
Классификация
В зависимости от вкусового оттенка кислоты во рту, выделяют следующие виды привкуса:
- Кисло-сладкий. Причиной может быть повышение уровня глюкозы в крови, курение, переедание конфет, булок и прочих кондитерских изделий.
- Кисло-горький. Для появления этого симптома человеку нужно переесть уже не конфеты, а маринады, копчёности. Либо же симптом возникает как следствие употребления лекарственных средств. Из патологических причин можно выделить желчнокаменную болезнь.
- Кисло-соленый. Чаще обусловлен заболеваниями горла, ушей, полости носа, слюнных желез.
- Кисло-металлический. Примесь металла к кислинке чаще вызывает кровь. Пациент травмирует слизистую полости рта дентальными конструкциями или кровоточат дёсны.
Кислый привкус во рту — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неприятный кислый привкус во рту может существенно влиять на настроение и аппетит, изменять вкусовое восприятие блюд. Ощущение всегда появляется после употребления кислых продуктов. Однако если кислый привкус возникает регулярно вне зависимости от характера пищи, сопутствует симптомам диспепсии, следует обратиться за консультацией к врачу для выявления возможных причин.
В некоторых случаях кислый привкус сочетается с неприятным запахом изо рта, что создает дискомфорт в общении.
Разновидности кислого привкуса
В зависимости от причин возникают различные оттенки кислого привкуса:
- кислый с металлическим привкусом;
- кисло-горький;
- кисло-сладкий.
Причины появления кислого привкуса во рту
Наиболее распространенной причиной появления кислого привкуса во рту являются патологии желудочно-кишечного тракта.
В большинстве случаев кислый вкус появляется при регургитации (обратном забросе) части желудочного содержимого в ротовую полость. При этом помимо кислого привкуса может ощущаться жжение в эпигастральной области, першение или ощущение кома в горле. Если вышеперечисленные симптомы появляются утром после сна, отдыха лежа после приема пищи, при наклонах туловища вперед и вниз (например, при завязывании шнурков), то, скорее всего, речь идет о гастроэзофагеальной рефлюксной болезни. Подобные симптомы могут сопровождать грыжу пищеводного отверстия диафрагмы. Они проявляются постоянным кислым привкусом, изжогой, одышкой в ночное время, болями в груди и животе.
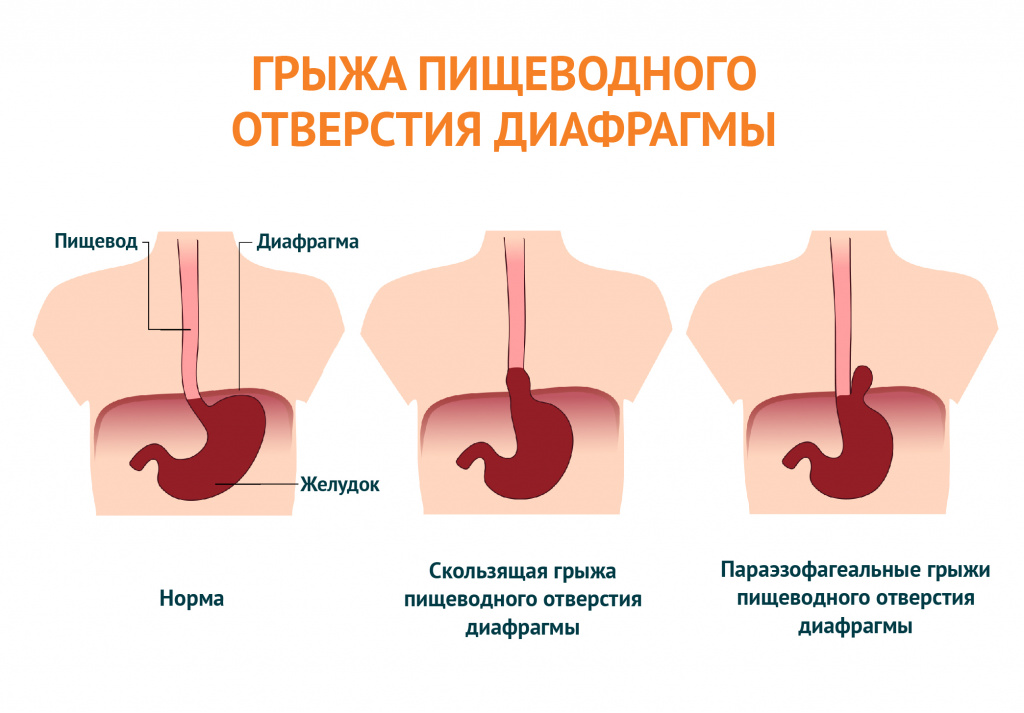
Изображение используется согласно лицензии Shutterstock.
Если кислый привкус сопровождается болями в животе, возникающими натощак или после еды, тошнотой, чувством тяжести, следует обратиться к терапевту или гастроэнтерологу для исключения гастрита и язвенной болезни желудка.
Одной из главных причин развития этих заболеваний является бактерия Helicobacter pylori (H. pylori).
Гастрит и язвенная болезнь характеризуются сезонностью проявлений – они чаще обостряются осенью и весной. Однако причина этого явления до сих пор не ясна.
Кисло-горький привкус часто ассоциирован с заболеваниями печени и желчевыводящих путей (гепатит, желчнокаменная болезнь).
Изображение используется согласно лицензии Shutterstock.
Появление этого симптома связано с приемом жирной и жареной пищи, употреблением алкоголя. Кисло-горький привкус может сопровождаться болями в правом подреберье, тошнотой и рвотой.
Происходит обратный заброс желчи через желудок и пищевод в ротовую полость, где сосочки языка воспринимают вкус смеси желчи и желудочного содержимого.
Кислый привкус может возникнуть при нарушении микрофлоры полости рта при кариесе, стоматите, гингивите, пародонтите.
Иногда при этих заболеваниях в ротовую полость попадает небольшое количество крови, и возникает специфический кисло-металлический привкус.
Глоссит – воспаление языка, возникающее по разным причинам (инфекционные, травматические, биохимические, например, дефицит витамина В12). Приводит к нарушению восприятия вкуса сосочками языка. В результате формируются неприятные ощущения, в том числе кислый или кисло-металлический привкус.
В стоматологии в настоящее время широко применяются металлокерамические зубные протезы. В зависимости от металла, использованного при изготовлении протеза, в некоторых случаях возникают жалобы на металлический или кислый вкус во рту, сухость, жжение и боль. У людей с подобными жалобами часто отмечаются нарушения желудочно-кишечного тракта и эндокринной системы, что влияет на состав слюны и ее защитные и буферные свойства. Пациенты, использующие зубные протезы и имеющие сопутствующую патологию, подвержены нарушению микрофлоры полости рта и развитию воспалительных заболеваний, что также является причиной появления неприятного привкуса и запаха во рту.
Кисло-горький привкус может появиться при развитии воспаления лунки зуба после его удаления (альвеолит).
Кислый привкус сопровождается неприятным запахом, который обусловлен активностью бактерий в области воспаления.
Сахарный диабет является одной из причин появления неприятного кисло-сладкого привкуса, который сопровождается запахом ацетона изо рта.
Нередко эти признаки сигнализируют о высоком уровне глюкозы в крови, что требует лечения.
Среди физиологических причин появления кислого привкуса можно выделить беременность. В этот период повышается уровень прогестерона, что приводит к ряду изменений в организме женщины: меняется мышечный тонус, и сфинктеры несколько расслабляются, что ведет к частичному обратному забросу желудочного содержимого в ротовую полость и появлению кислого привкуса. Рост плода вызывает сдавливание внутренних органов. На большом сроке гестации желудок поджимается кверху и вмещает в себя меньшее количество пищи, чем до беременности, что также способствует регургитации. Также меняется восприятие вкуса, что влияет на пищевые предпочтения.
Некоторые психические расстройства (депрессия, навязчивые состояния, вкусовые галлюцинации) могут приводить к появлению специфических привкусов во рту, в том числе и кислого.
Также не стоит забывать о самых обычных причинах неприятного привкуса: отсутствие гигиены полости рта, употребление в пищу некоторых продуктов (чеснока, лука, капусты и др.), злоупотребление табаком и алкоголем.
К каким врачам обращаться?
Появление кислого привкуса во рту требует обращения к врачу терапевтического профиля:
терапевту
или
педиатру
. После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация
гастроэнтеролога
, хирурга, стоматолога,
эндокринолога
, гинеколога.
Диагностика и обследование при появлении кислого привкуса во рту
В ходе обследования применяют лабораторные и инструментальные методы. Проводят:
- клинический анализ крови;
печеночных ферментов – АЛТ, АСТ, уровень билирубина);
антитела к Helicobacter pylori,
определение антигена в кале);
При наличии или отсутствии показаний указанный перечень может быть изменен.
Лечение кислого привкуса во рту
Первое, что необходимо сделать при появлении кислого привкуса, это обеспечить адекватную гигиену полости рта.
Если источником неприятного вкуса являются бактерии ротовой полости, поможет правильная и регулярная чистка зубов.
Зубы необходимо чистить с наружной, внутренней и жевательной сторон. Регулярный осмотр и своевременное лечение у стоматолога помогут предотвратить возникновение кариеса и других заболеваний полости рта.
Если кислый и металлический привкус возник после установки зубных протезов и коронок, следует обратиться к стоматологу для решения проблемы.
Неприятный вкус, вызванный курением и потреблением алкоголя, можно устранить единственным способом – отказаться от вредной привычки.
Если кислый вкус является следствием заболеваний желудочно-кишечного тракта, необходимо изменить рацион.
При гастрите и язвенной болезни важно оберегать желудок от излишнего химического, термического и механического воздействия. Это значит, что еда не должна быть очень острой или пряной, горячей, сильно зажаренной. Пищу желательно готовить на пару или варить. Жареные и копченые блюда не рекомендуются. Весь дневной рацион разделяют на 5-6 приемов. В диете для людей, страдающих заболеваниями желудка, приветствуются супы, рыба, негрубые сорта мяса, птица, молочные продукты, за исключением острых и соленых сыров. Хлеб лучше есть немного подсушенный. Следует отказаться от кофе, газированных напитков, соленых и острых соусов, лука, капусты и грибов – все эти продукты раздражают воспаленную стенку желудка.
Щадящий режим также включает в себя отказ от курения и приема алкоголя.
В качестве медикаментозного лечения гастрита и язвенной болезни желудка, ассоциированных с инфекцией Helicobacter рylori, применяют схемы эрадикационной терапии, направленные на уничтожение бактерии. Лечения назначает врач при подтверждении наличия H. pylori с помощью инструментально-лабораторных методов исследования. В некоторых случаях требуется хирургическое лечение язвенной болезни желудка.
Лечение гастроэзофагеальной рефлюксной болезни включает два варианта в зависимости от ситуации.
Консервативный метод заключается в коррекции образа жизни (снижение массы тела, отказ от еды всухомятку, прием пищи не позднее, чем за 2 часа до сна), применении лекарственных препаратов, подавляющих секрецию соляной кислоты (в основном это ингибиторы протонной помпы), прокинетиков, нормализующих моторную функцию желудка, и некоторых других средств. В редких случаях требуется антирефлюксная операция.
При заболеваниях печени и желчевыводящих путей важно отказаться от жареной и жирной пищи, а также от приема алкоголя.
По назначению врача применяют желчегонные средства, гепатопротекторы, поливитамины.
Источники:
- Клинические рекомендации «Гастрит и дуоденит». Разраб.: Российская Гастроэнтерологическая Ассоциация, Ассоциация «Эндоскопическое общество «РЭндО»». – 2021.
- Клинические рекомендации «Сахарный диабет 2 типа у взрослых». Разраб.: Российская ассоциация эндокринологов. – 2019.
- Клинические рекомендации «Сахарный диабет 1 типа у взрослых». Разраб.: Российская ассоциация эндокринологов. – 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
