Дата публикации 30 января 2020Обновлено 6 марта 2024
Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
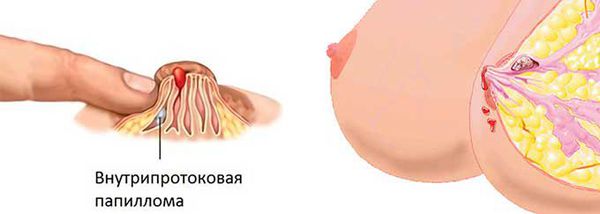
Внутрипротоковая папиллома молочной железы
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9].
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6];
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2];
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
- сахарный диабет, болезни щитовидной железы;
- раннее начало менархе, поздний климакс;
- ожирение или избыточная масса тела;
- неправильное применение гормональной контрацепции [6].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5].
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7]. Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5].
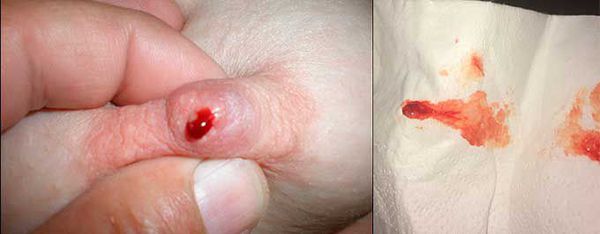
Кровь из сосков
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6].
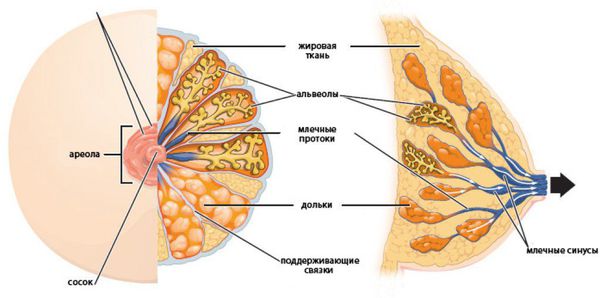
Строение молочной железы
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8].
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5].
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9].
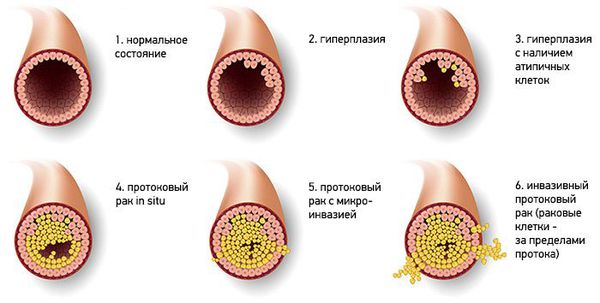
Классификация опухолей протоков молочных желез
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8].
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10].
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11]. При атипической гиперплазии риски повышаются в 3-5 раз [10].
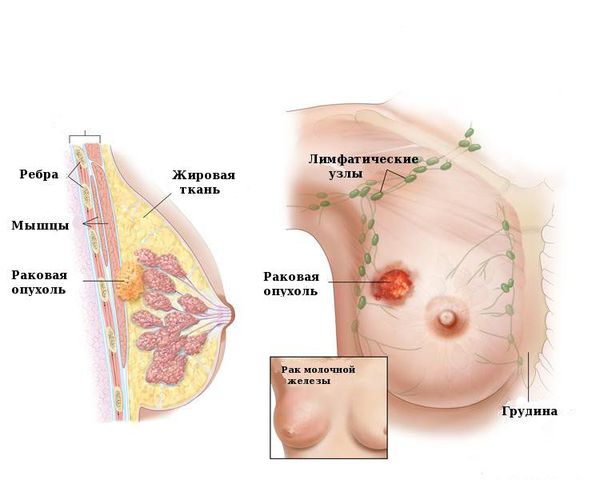
Рак груди
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5].
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9].
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7].
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография. При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Электроимпедансная маммография
Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1].
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3].
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
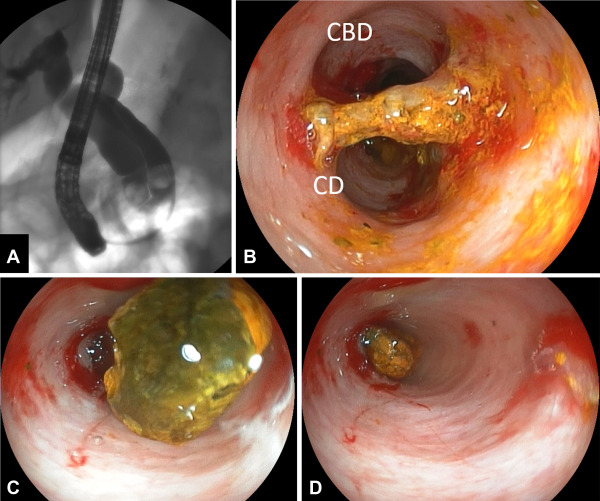
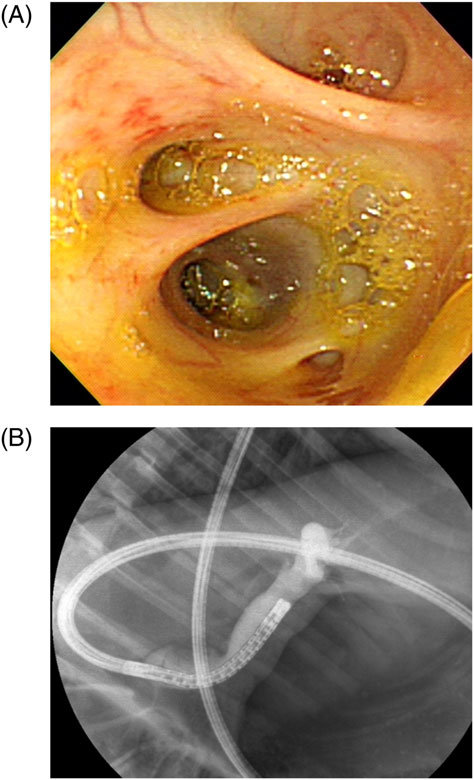
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5].
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
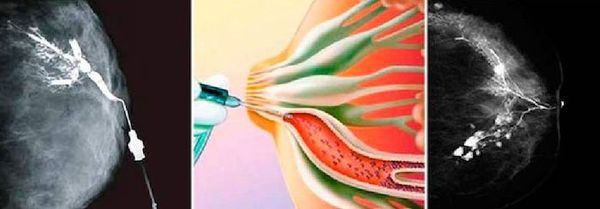
Дуктография
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5].
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9].
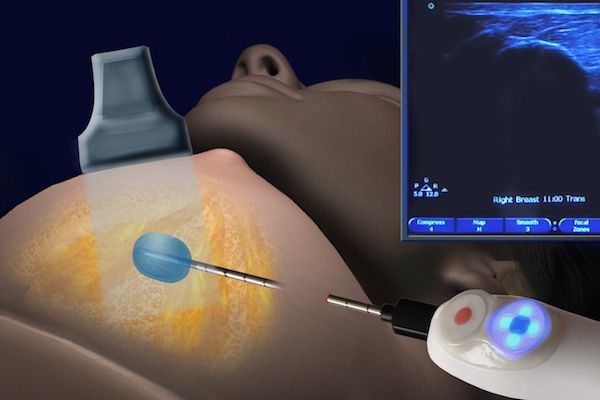
Трепан-биопсия
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5].
Операция у женщин после 45 лет проводится в обязательном порядке, даже при доброкачественном характере процесса. Исследователи предлагают следующий подход: если по результатам вакуумной биопсии подтверждается типичная гиперплазия, опухоль можно удалить посредством вакуума, но используя зонд G8-11 [9].
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
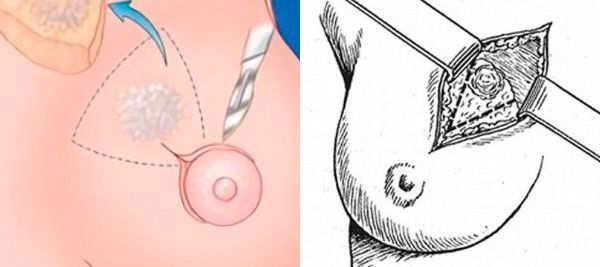
Cекторальная резекция молочной железы
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4].
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12].
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7].
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2].
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
Маммологи Юсуповской больницы с помощью современной аппаратуры ведущих мировых производителей проводят обследование пациенток, у которых подозревают наличие внутрипротоковой папилломы молочной железы – одного из проявлений пролиферативной формы фиброзно-кистозной болезни молочных желез, которое наиболее часто выявляется в пременопаузальном периоде. Папилломатоз развивается во всех отделах протоковой системы молочных желез – от соска до терминальной протоково-дольковой единицы. Множественными обычно бывают периферические папилломы.
Поскольку патологический процесс может носить доброкачественный или злокачественный характер, маммологи во время диагностики определяют характер патологического процесса с помощью гистологического исследования. Для атипической внутрипротоковой папилломы характерно наличие среди структур протоковой папилломы фокусов пролиферации эпителия с низкой степенью клеточной атипии. Такие участки аналогичны по строению атипической протоковой гиперплазии или протоковому раку in situ низкой степени злокачественности.
Если папилломатоз проявляется выделениями из соска, маммолог производит забор материала для цитологического исследования. При обнаружении цитологической картины внутрипротоковой папилломы врачи отделения маммологии Юсуповской больницы проводят дуктографию (контрастирование млечного протока). Этот метод неинвазивного исследования позволяет определить локализацию папилломы в протоках молочных желез. Маммолог вводит в млечный проток контрастное вещество, а рентгенолог выполняет маммографическое исследование в двух проекциях. Врачи отделения маммологии обязательно выполняют дуктографию накануне операции, поскольку отсутствие чёткого представления о локализации внутрипротоковой папилломы перед оперативным вмешательством может отразиться на качестве проведенной в будущем операции. Если в материале для цитологического исследования присутствуют воспалительные изменения или атипичные клетки, дуктографию не выполняют.
Поскольку при наличии папилломатоза существует высокий риск развития рака молочной железы, маммологи Юсуповской больницы применяют единственно правильную, признанную специалистами всего мира тактику лечения данной патологии – оперативное вмешательство. При внутрипротоковой папилломе хирург производит секторальную резекцию ткани той молочной железы, которая содержит протоки с патологическим содержимым.
Разрез выполняет вокруг ареолы, благодаря чему обнажаются протоки, которые открываются в сосок. После осмотра протоков маммолог удаляет сектор ткани с патологически изменёнными протоками. Морфологи тут же исследуют его под микроскопом, делают заключение о природе опухоли. Операция, которую выполняют хирурги Юсуповской больницы не влияет на форму и размер груди. Полная реабилитация занимает около пяти дней.
Внутрипротоковые папилломы (папилломатоз)
В протоке молочной железы может развиться интрадуктальная папиллярная опухоль – внутрипротоковая папиллома. Внутрипротоковая папиллома – это доброкачественное образование в виде сосочка, которое происходит из эпителия железы. Заболевание встречается в любом возрасте, диагностируется часто, может перерастать в злокачественное новообразование. Внутрипротоковая папиллома встречается как одиночное образование и множественные внутрипротоковые папилломы (папилломатоз), может быть односторонней или двусторонней (находится в протоке молочной железы с одной стороны или в обеих молочных железах). Наиболее часто злокачественное перерождение происходит при множественных внутрипротоковых образованиях.
Диагностику и лечение, в том числе хирургическое, внутрипротокового папилломатоза проводят в Юсуповской больнице. Многопрофильный медицинский центр оснащен современным оборудованием, в лаборатории центра можно пройти различные исследования, в диагностическом центре пациенты проходят исследования с помощью современных аппаратов УЗИ, МРТ, КТ. Пациентка с подозрением на папилломатоз молочной железы сможет пройти осмотр у онколога, гинеколога, маммолога, эндокринолога, пройти лечение по итогам диагностических исследований.

Симптомы заболевания
Внутрипротоковая папиллома молочной железы – это сосочковидная опухоль, которая легко травмируется, в новообразовании появляются кровоизлияния, может произойти некроз тканей железы. Травмированная железа болит, из соска выделяется жидкость с кровью. Внутрипротоковые папилломы бывают двух групп:
|
Тип |
Описание |
|
Центральные цистаденомы |
Чаще такие образования одиночные, реже озлокачествляются |
|
Периферические цистаденомы |
Появляются в любом протоке железы, нередко в большом количестве, часто озлокачествляются, перерождаясь в папиллярный рак |
Цистаденомы могут длительно время не проявляться симптомами, первым признаком развития образования становятся выделения из соска. При нажатии на молочную железу количество выделений увеличивается, в зависимости от состояния железы они окрашиваются в цвета:
- При появлении крови выделения приобретают окраску от розового до красного цвета.
- При присоединении бактериальной инфекции выделения окрашиваются в зеленый или белый цвет.
- В некоторых случаях выделения могут быть прозрачными.
Внутрипротоковая папиллома вызывает боль, которая усиливается при росте опухоли, нажатии, ношении неудобной одежды, при развитии осложнений. Осложнение может возникнуть при некрозе тканей железы, воспалительном процессе. У больной поднимается температура тела, молочная железа в области опухоли начинает сильно болеть, кожа молочной железы краснеет. Молочная железа сильно отекает, усиливаются выделения из соска, меняется цвет выделений. При появлении признаков развития опухоли, выделений из соска следует пройти обследование у врача маммолога, онколога.
В Юсуповской больнице пациентка с подозрением на опухоль молочной железы направляется на биохимический и общий анализ крови, анализ на онкомаркеры. Симптомы внутрипротоковой папилломы схожи с симптомами рака молочной железы. Затем больную направляют на УЗИ молочной железы, МРТ. Так же может быть проведено исследование с контрастированием для проверки проходимости протоков, изучения структуры железы, определения локализации множественных или одиночных цистаденом. После проведения биопсии врач определит вид опухоли, ее злокачественность или доброкачественность.
Причины внутрипротоковых папиллом молочных желез
Причина развития внутрипротоковой папилломы в большинстве случаев – это нарушение гормонального фона, гормональный дисбаланс. Нередко предшественником внутрипротоковой папилломы становится фиброзно-кистозная мастопатия. Способствуют развитию опухоли аборты, аднекситы, дисфункция яичников, хронический стресс, оофориты и другие нарушающие гормональный гомеостаз факторы. Нередко развитие внутрипротоковой папилломы отмечается в нескольких поколениях женщин одной семьи. Чаще подвержены заболеванию женщины, которые не рожали, не кормили грудью, курящие женщины.
Лечение в Юсуповской больнице
После обследования пациентке предлагают лечение с помощью хирургической операции – сегментарной резекции молочной железы, если поражена только часть органа. Секторальная резекция молочной железы подразумевает удаление нескольких долей молочной железы пораженных опухолью и магистральных протоков.

В случае если поражение железы обширное проводится радикальная мастэктомия – молочная железа удаляется полностью. В случае появления признаков озлокачествления опухоли лечение назначает врач-онколог, хирургическая операция может быть проведена в комплексном лечении. Перед операцией женщина проходит диагностику состояния органов и систем организма, проверку на аллергию к медикаментам. Записаться на прием к врачу можно по телефону больницы.
Отзывы пациентов
Оставить отзыв
Мы постоянно совершенствуемся и стараемся соответствовать вашим ожиданиям!
Внутрипротоковая папиллома – доброкачественная опухоль молочной железы, которая появляется в её расширенном протоке. Обычно расположена рядом с соском. Из-за неё млечный проток заметно расширяется и по форме напоминает кисту. Лечение внутрипротоковых папиллом молочных желез ведёт маммолог, хирург и онколог.
Новообразование встречается независимо от возраста, однако он влияет на строение, а также вероятность превращения образования в рак. Заболевание считается формой мастопатии и лечится только оперативным вмешательством.
Причины появления
Внутрипротоковая папиллома молочной железы зависит от гормонального фона организма. Поэтому главным провоцирующим фактором может быть любое заболевание, влияющее на состояние женских половых гормонов.
Это может быть дисфункция яичников, аднекситы или оофориты, аборты и ожирение, а также стрессы, постоянное нервное перенапряжение, длительное отсутствие сна. У женщин с диагнозом миома или эндометриоз внутрипротоковая папиллома молочной железы встречается намного чаще, чем у тех, кто не имеет этого диагноза.
Ещё один провоцирующий фактор – отказ от грудного вскармливания новорожденного после родов, или когда период лактации длился не больше месяца. Не стоит радоваться и тем, кто слишком долго, больше года, кормил грудью. Женщины, которые кормили грудью больше года, также находятся в группе риска.
Образование папилломы возможно и при синдроме поликистозных яичников. При такой болезни в яичниках не дозревают яйцеклетки, постоянно отсутствует овуляция, и беременность невозможна. Кроме того, организм женщины с таким диагнозом страдает от нехватки гормона прогестерона, что отрицательно сказывается на самочувствии и на репродуктивной системе.
В группе риска находятся женщины с ожирением и имеющие сахарный диабет, болезни щитовидной железы или неправильно использует гормональную контрацепцию без назначения врача.
Основные проявления
Внутрипротоковая папиллома молочной железы имеет ярко выраженные симптомы, которые позволяют заподозрить болезнь. Но такое происходит только в запущенных случаях, когда новообразование достигло больших размеров.
Небольшие цистаденомы могут долго никак себя не обнаруживать. Расположены они обычно под ареолой или соском, однако никак с ними не связаны, и в самом начале болезни никаких выделений из груди наблюдаться не будет.
Иногда женщина может обнаружить патологию сама при обследовании груди дома. Лучше всего проводить пальпацию в первые несколько дней по окончании менструации – грудь в это время мягкая и эластичная, и любые образования хорошо прощупываются.
Клиника бывает неоднозначной. Можно нащупать плотные волокна, которые напоминают тяжи. Если у пациентки была диагностирована узловая форма мастопатии, то пальпироваться будет очаг в виде плотной области. Но всё же основным симптомом является выделение крови, а под ареолой нащупывается подвижный узелок, не более сантиметра в диаметре. Если на него надавить, можно почувствовать боль.
Если внутрипротоковая папиллома молочных желез не была обнаружена на ранней стадии развития, то на более поздних сроках могут отмечаться красно-коричневые выделения, которые пачкают бюстгальтер. Иногда на сосках можно обнаружить уже засохшие корочки крови.
Классификация
Эта патология имеет свою классификацию. Разные виды отличаются количеством:
- Одиночные новообразования чаще встречаются у женщин во время климакса. Расположена такая киста в конце протока.
- Множественные не имеют определённого расположения и могут находиться в любых отделах молочной железы, в глубоких тканях или на поверхности. Это характерно для молодых женщин.
По гистологической классификации образования также можно разделить на две большие группы:
- Типичный вариант – доброкачественное разрастание тканей эпителия до такой степени, что они могут полностью перекрыть просвет протока. Течение болезни бывает слабовыраженным, выраженным, или умеренным.
- Атипичный вариант – разрастание тканей, клетки которых отличаются от здоровых и имеют цитологическую атипию.
При типичном течении патология поражает только одну молочную железу, а при атипичном — обе.
Осложнения
Внутрипротоковая папиллома молочной железы опасна тем, что способна мутировать в раковую опухоль. Чаще всего это происходит у женщин от 45 лет на фоне гормональных изменений. В возрасте до 45 лет такое осложнение встречается намного реже.
Если при гистологии обнаруживается типичная потоковая гиперплазия, то риск перерождения в рак возрастает в 2 раза, а при атипичных формах – в 5 раз. Очень важно получить консультацию онколога женщине, которая обращается к врачу в возрасте 45 – 50 лет при наличии хорошо прощупываемой папилломы и выделениях из соска.
Но даже удаление внутрипротоковой папилломы молочной железы часто не меняет ситуацию, так как образование снова рецидивирует на фоне не меняющейся гормональной ситуации.
Диагностика
При появлении симптомов болезни необходимо посетить маммолога. Он проведёт осмотр стоя и лёжа. Обязательно оцениваются выделения из сосков. Основной метод диагностики – маммография. УЗИ при данном диагнозе не так эффективно и не всегда показывает образования на первом этапе.
У женщин 45 лет или старше ни УЗИ, ни маммография могут не выявить никаких серьёзных проблем с молочной железой. Тогда проводится дуктография – рентген с контрастным веществом. Для диагностики злокачественного процесса применяется трепан-биопсия или вакуумная аспирационная биопсия.
Лечение
Даже на начальной стадии заболевания консервативная терапия бесполезна. Симптомы внутрипротоковой папилломы могут быть устранены только хирургическим способом.
В молодом возрасте лечение внутрипротоковой папилломы молочной железы после подтверждения диагноза может начинаться с выжидательной тактики. Однако многие маммологи рекомендуют удалять образования, даже если они пока имеют небольшие размеры, а явных симптомов болезни нет.
Операция внутрипротоковой папилломы проводится всегда, если возраст женщины более 45 лет, даже если гистологически подтверждено, что на клеточном уровне нет онкологического процесса.
Удаление внутрипротоковой папилломы проводится обязательно при диагностированном атипическом процессе вне зависимости от возраста. Хирурги используют секторальную резекцию под общим наркозом. После оперативного вмешательства и исследования удалённых тканей в 15% всех случаев по гистологии приходит подтверждающий результат на рак.
Если удалили внутрипротоковую папиллому, то прогноз может оказаться благоприятным только при наличии отдельных кист и последующем правильном лечении. Чем меньше возраст пациентки, тем меньше риск развития раковых опухолей. При большом количестве папиллом прогноз значительно хуже, так как риск рецидива очень высок.
О заболевании
При протоковой папилломе пролиферируют и эпителиальные клетки, и стромальный компартмент. Эта опухоль часто развивается в области молочных синусов и терминальных протоков. По морфологическому строению эти новообразования в большинстве случаев являются цистаденопапилломами.
В некоторых папиллярных образованиях могут появиться атипические клетки, которые повышают вероятность злокачественной опухоли. Поэтому ряд исследователей относит внутрипротоковую папиллому к предраковому состоянию. С учетом этого аспекта к пациенткам с данным диагнозом применяется принцип повышенной онкологической настороженности.
Достаточно частым симптомом при внутрипротоковой папилломе являются выделения из соска. Они могут иметь разный цвет, в т.ч. серозный прозрачный (обычно на начальной стадии заболевания). Однако в большинстве случаев выделения являются кровянистыми или коричневыми. Микроскопическое исследование этого транссудата не всегда приводит к получению положительного результата. Определенную диагностическую пользу может принести ультразвуковое сканирование груди и маммография. Прицельным методом, который позволяет исследовать протоки, является дуктография.
При обнаружении внутрипротоковой папилломы показано хирургическое удаление патологически измененного очага маммарной ткани. Операция проводится для предупреждения озлокачествления папиллярных образований. После хирургического вмешательства показана противорецидивная терапия, проводимая с помощью лекарственных средств.
Виды
Папиллома внутри протока может быть центральной и периферической. Во многом от локализации и морфологических признаков этой опухоли зависят онкологические риски.
Центральная внутрипротоковая папиллома характеризуется следующими особенностями:
- образование, как правило, является одиночным – развивается в млечном синусе или крупном выводящем протоке;
- размер опухоли может варьировать в широких пределах – от нескольких миллиметров до 5 см и более в диаметре;
- обычно диагностируется в возрасте 30-50 лет;
- характеризуется наличием пальпируемого узла и выделений из соска;
- имеет низкий риск злокачественного перерождения.
Прогноз при периферической внутрипротоковой папилломе более серьезный (в сравнении с периферической папилломой), т.к. у таких пациенток риск малигнизации повышен. Особенностями этого типа опухолей являются:
- множественный рост;
- небольшие размеры образования, которые обычно не превышают 1 см;
- локализация папилломы в мелких протоках;
- развитие в молодом возрасте;
- диагностика только маммографическая (пальпаторные изменения зачастую отсутствуют).
Опасность мелких протоковых папиллом молочной железы в том, что они часто сочетаются с протоковой гиперплазией, а в клетках со временем могут развиваться атипические изменения, которые повышают вероятность рака груди.
Симптомы внутрипротоковой папилломы молочной железы
Симптомы внутрипротоковой папилломы молочной железы чаще всего включают в себя патологические выделения из соска. По характеру эти выделения обычно являются кровянистыми или сукровичными. При центральных папилломах удается с помощью пальпации обнаружить в груди локальное образование, при периферических – этот признак отсутствует. Болевой синдром для внутрипротоковых папиллом мало характерен.
Причины папилломы молочной железы
Истинные причины папилломы молочной железы окончательно не установлены. Считается, что это дисгормональное заболевание, в основе которого лежит гиперэстрогения. В одних случаях она может быть абсолютной, когда повышен уровень эстрогенов, в других – относительной, когда к этим гормонам повышена рецепторная чувствительность, а вырабатывается их не больше, чем должно быть. В норме эстрогены стимулируют пролиферацию эпителиоцитов, выстилающих внутренние стенки протоков. При нефизиологической гиперэстрогении универсальный механизм действия этих гормонов может стимулировать образование внутрипротоковых папиллом в левой и/или правой молочной железе.
Диагностика внутрипротоковой папилломы молочной железы
Диагностика внутрипротоковой папилломы молочной железы – задача непростая, т.к. стандартные методы визуализации могут быть не всегда информативными. В программу комплексного обследования обычно включаются следующие тесты:
- дуктография – рентгенологическая оценка протоков железы после поступления в них контрастного вещества;
- ультразвуковое сканирование груди – зачастую папилломы располагаются поверхностно, поэтому на УЗИ они могут быть хорошо видны;
- магнитно-резонансная томография (МРТ) – этот метод исследования особенно рекомендуется пациенткам, у которых повышена мамографическая плотность, имеются установленные импланты или ранее проводились хирургические вмешательства на грудной железе (могут привести к развитию фиброзных изменений);
- цитологическое исследование мазков – в некоторых случаях в материале могут быть обнаружены атипические клетки (однако отрицательный результат микроскопии не исключает диагноз).
Лечение внутрипротоковой папилломы молочной железы
Учитывая то, что внутрипротоковая папиллома расценивается рядом исследователей как предраковый процесс, основным вариантом лечения является хирургическое удаление.
Консервативное лечение
Комплексное лечение внутрипротоковой папилломы предполагает не только удаление патологически измененных тканей, но и назначение консервативной терапии, которая позволит улучшить гормональное влияние на грудную железу. В некоторых случаях достаточно фитотерапии, в некоторых случаях – требуется назначение гормональной терапии с антиэстрогеновым влиянием. Такой всесторонний подход снижает частоту развития рецидива заболевания и уменьшает онкологические риски.
Хирургическое лечение
В рамках лечения внутрипротоковой папилломы молочной железы, как правило, проводится секторальная резекция с полным удалением папиллярного образования. Для его хорошей визуализации проводится интраоперационное окрашивание протоков. Доступ к патологическому участку обычно формируется вокруг соска.
Удаленный материал обязательно направляется на гистологическое исследование, проводимое в плановом порядке, т.к. не всегда предоперационная биопсия позволяет точно разграничить между собой папиллому, внутрипротоковую карциному или атипическую папиллому. Важно отметить, что после удаления внутрипротоковой папилломы молочной железы не проводится срочного гистологического исследования, как при других опухолях. Это связано с тем, что недостаток времени не позволяет морфологу адекватно подготовить материал для исследования. Поэтому окончательный диагноз устанавливается после операции и планового гистологического анализа, который часто дополняется иммуногистохимическим исследованием.
Пациенткам из группы повышенного онкологического риска в менопаузальном возрасте может проводиться превентивная мастэктомия, которая позволяет минимизировать риски рака молочной железы. После хирургического вмешательства для восстановления эстетики груди возможно эндопротезирование – установка силиконовых имплантов.
Профилактика
Снизить риск протоковой папилломы, как и других новообразований груди, могут помочь следующие правила:
- контроль массы тела – важно не допускать ожирения (избыток жировой ткани в организме приводит к развитию системного хронического воспаления, которое повышает онкориск);
- заниматься спортом – физическая активность не менее 150 минут в неделю;
- уменьшить или полностью отказаться от продуктов, содержащих потенциальные канцерогены;
- увеличить количество потребляемой клетчатки (около 30 г в день);
- отказаться от курения сигарет и аналогов;
- избегать стрессовых ситуаций, рационально чередовать работу с отдыхом, избегать переутомления;
- своевременно обращаться к гинекологу при любых нарушениях менструального цикла;
- проводить самообследование груди и при любых сомнительных результатах консультироваться с врачом (гинекологом или маммологом);
- планировать беременность и поддерживать грудное вскармливание как можно дольше (лактация считается объективно доказанным фактором, который снижает риск пролиферативных и злокачественных заболеваний груди).
Реабилитация
После резекции молочной железы рекомендуется придерживаться следующих правил:
- регулярно приходить на контрольные осмотры к маммологу;
- не допускать длительного нахождения промокшей повязки на послеоперационной ране;
- принимать гигиенический душ вместо ванны;
- поддерживать легкий-умеренный темп физической активности, избегая подъема тяжестей (до полного восстановления тканей).
Ханафиев Г.Х., Берзин С.А., Коновалов В.И. и др. Диагностический алгоритм выяснения состояния молочных желез у женщин. Тезисы материалов XVII Областной конференции онкологов, посвященной 70-летию онкологической службы Свердловской области. Екатеринбург, 2000., с. 58.
Дружков Б.К., Закиров Р.Ф., Красильников Д.М. Кровяные и гнойные выделения из молочных желез. Казань, 2006.
Берзин С.А., Лисьева С.Д., Демидов С.М. Возможности УЗИ в выявлении предопухолевых и опухолевых заболеваний протоков молочной железы. Рос. Онкол. Журн. 1997; (3):54–6.
Внутрипротоковая папиллома молочной железы
Внутрипротоковая папиллома молочной железы — интрадуктальная папиллярная опухоль, развивающаяся в млечном протоке. Наличие внутрипротоковой папилломы сопровождается обильными выделениям из соска молочного, желтовато-зеленоватого или коричневатого цвета. Диагностика внутрипротоковой папилломы молочной железы включает проведение дуктографии, маммографии, УЗИ, цитологического исследование выделений. Лечения внутрипротоковой папилломы молочной железы – оперативное, включает секторальную резекцию молочной железы.
Общие сведения
Внутрипротоковые папилломы (папиллярные цистаденомы, цистаденопапилломы) представляют собой доброкачественные сосочковидные выросты, возникающие из эпителия протоков молочной железы. Они могут развиваться в любом возрасте – от пубертатного периода до постменопаузы. Частота обнаружения цистаденопапиллом в маммологии составляет около 10% среди общего числа опухолеподобных заболеваний молочной железы.
Макроскопически внутрипротоковая папиллома молочной железы напоминает кистозное образование с сосчковидными разрастаниями. Папилломы легко травмируются, а выделяющаяся при этом кровянистая жидкость попадает в выводные протоки и выделяется наружу из соска. В области опухоли возможны кровоизлияния и некрозы; озлокачествлению чаще подвергаются множественные внутрипротоковые папилломы молочной железы.
Внутрипротоковая папиллома молочной железы
Причины
Определяющим фактором, ведущим к развитию внутрипротоковых папиллом, считается гормональный дисбаланс. Развитие внутрипротоковой папилломы молочной железы может провоцироваться любыми изменениями гормонального гомеостаза: дисфункцией яичников, оофоритами, аднекситами, абортами, ожирением, стрессами и т. д. В группе риска по развитию внутрипротоковой папилломы молочной железы находятся нерожавшие, курящие женщины. В меньшей степени развитию новообразований груди подвержены пациентки, имеющие детей, кормившие грудью, использующие гормональную контрацепцию.
Как правило, папиллярные цистаденомы развиваются на фоне имеющейся фиброзно-кистозной (узловой или диффузной) мастопатии. В результате мастопатии происходит локальное расширение протоков молочной железы, в которых и возникают сосочковые разрастания. У пациенток с внутрипротоковой папилломой молочной железы нередко прослеживается семейная история опухолевых поражений молочных желез злокачественной или доброкачественной природы.
Классификация
Папиллярные цистаденомы молочной железы могут развиваться в любом отделе протоковой системы – от соска до терминальных протоково-дольковых структурных единиц. На основании локализации выделяют центральные папилломы, расположенные в области ареолы, и периферические.
Интрадуктальные папилломы могут быть одиночными (солитарными) и множественными; их размеры варьируют от нескольких миллиметров до 1-2 см в диаметре. Солитарные папиллярные опухоли чаще локализуется в субареолярной области; множественные – ближе к периферии железы.
Множественным внутрипротоковым папилломам молочной железы свойственна высокая потенциальная возможность малигнизации. Как правило, из них возникает внутрикистозный или внутрипротоковый папиллярный рак молочной железы.
Симптомы внутрипротоковой папилломы
К первым клиническим признакам внутрипротоковой папилломы молочной железы относится появление обильных выделений из соска различного характера. Выделения могут быть прозрачного, беловатого, зеленоватого, бурого или кровянистого характера.
Прощупать папиллому удается тогда, когда она располагается в главном протоке. В этом случае при пальпации в области ареолы ощущается округлый узел эластической консистенции, слегка болезненный при надавливании. Сдавливание узелка сопровождается выделением из соска кровянистых капель и уменьшением опухоли. При развитии вторичного воспаления опухолевидный узел уплотняется, развивается отек окружающих тканей.
Диагностика
Распознавание внутрипротоковой папилломы молочной железы основано на клинико-рентгено-цитологических данных. Опытный маммолог может заподозрить наличие папиллярной цистаденомы уже при проведении пальпации молочных желез. Обязательным этапом диагностики служит цитологическое исследование мазка из соска молочной железы. При выявлении в анализе клеточной атипии показано более углубленное обследование и консультация маммолога-онколога. Для исключения онкопатологии выполняется исследование онкомаркера рака молочной железы СA 15 – 3.
Среди методов инструментальной верификации при внутрипротоковой папилломе применяется дуктография, УЗИ молочных желез, маммография, МРТ. С помощью дуктографии (галактографии) – рентгеноконтрастного исследования протоков папиллома определяется как дефект заполнения млечного протока. Дуктография дает точное представление о локализации и размере папиллярных разрастаний, что чрезвычайно важно при планировании оперативного лечения. Перед проведением дуктографии категорически воспрещается массировать и сдавливать грудь, сцеживать молоко.
Проведение УЗИ, маммографии и МРТ молочной железы не позволяет рассмотреть млечные протоки, но помогает дифференцировать внутрипротоковую папиллому от рака груди. Также в процессе диагностики необходимо исключить галакторею, возникающую при пролактиноме.
Лечение внутрипротоковой папилломы молочной железы
Поскольку внутрипротоковая папиллома относится к предраковым поражениям молочной железы, в отношении нее показана исключительно хирургическая тактика. При папиллярной цистаденоме выполняется секторальная резекция молочной железы, в ходе которой удаляются ткани с измененными протоками. Обычно операция выполняется через периареолярный разрез, что в дальнейшем не влияет на размер и форму груди и исключает необходимость проведения маммопластики. При выявлении внутрипротокового папиллярного рака показана радикальная мастэктомия.
Профилактика
Предупредить развитие внутрипротоковой папилломы молочной железы позволяет регулярное маммологическое обследование, своевременная терапия мастопатии, воспалительных и дисгормональных нарушений женской половой сферы. Для раннего обнаружения опухолевых изменений рекомендуется систематический самоконтроль, включающий пальпаторное обследование молочных желез.
