Дата публикации 31 августа 2024Обновлено 31 августа 2024
Определение болезни. Причины заболевания
Почесуха, или пруриго (Prurigo), — это болезнь кожи, которая сопровождается сильным зудом и высыпаниями, вызванными реакцией организма на раздражители и стресс [1].
![Пруриго [30] Пруриго [30]](https://probolezny.ru/media/bolezny/pochesuha/prurigo-30_s.jpeg)
Пруриго [30]
Отдельно выделяют узловатую почесуху — наиболее редкую клиническую форму пруриго, которая характеризуется сильно зудящими папулами и узлами, а также длительным, упорным течением. Впервые её описал Уильям Огастес Хардуэй в 1879 году как болезнь с множественными опухолями кожи и выраженным постоянным зудом [2]. Сам термин ввели в 1909 году, часто добавляя фамилию автора, — «узловатая почесуха Гайда».
Характерные признаки пруриго: образования в виде везикул (пузырьков), волдырей, приподнятых папул (узлов), которые обычно располагаются на внутренней стороне рук и ног, т. е. в области локтей, предплечий, подмышек, на внутренней стороне бёдер и в коленных сгибах. Зуд при пруриго всегда интенсивный, может быть периодическим или постоянным, усиливается при повышении температуры окружающей среды, увеличении потоотделения или раздражении от одежды и украшений.
Виды высыпательных элементов
В редких случаях пруриго может быть симптомом системного заболевания (например, заражения ВИЧ-инфекцией или микобактериями), паразитарной (глистной) инвазии или лимфомы.
Пруриго также часто сочетается с диабетом, хронической почечной недостаточностью, сердечно-сосудистыми заболеваниями, гепатитом С, некоторыми психическими расстройствами, (например, тревогой и депрессией), нарушениями сна, эмоциональным стрессом, а также неврологическими,
неврологическими, ревматологическими, гастроэнтерологическими и урологическими заболеваниями (например, фибромиалгией, синдромом раздражённого кишечника, интерстициальным циститом, синдромом боли в мочевом пузыре и т. д.) [10].
Распространнёность пруриго
В России нет статистики заболеваемости почесухой. По данным отчётов госпиталей США, распространённость пруриго составила 37 человек на 1 млн. госпитализированных пациентов [27]. Кроме того, почесуха считается самым распространённым детским кожным заболеванием. Примерно у половины всех пациентов с пруриго ранее диагностировали атопический дерматит. В таком случае пруриго может развиться в более раннем возрасте, чем у людей без других кожных заболеваний [1][5].
Среди взрослых чаще встречается у женщин зрелого и пожилого возраста, средний возраст пациенток — 61–62 года [1].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы почесухи
Детская почесуха (строфулюс или детская папулёзная крапивница) начинает проявляться в первый год жизни, однако наиболее яркие симптомы болезни наблюдаются в возрасте от 2 до 8 лет. Сначала появляются волдыри от 2 до 10 мм с узелком в центре, на котором виден мелкий пузырёк. При интенсивном зуде помимо волдырей возникают приподнятые воспалённые пятна — такое сочетание называется уртикарной сыпью. В центре красных отёкших пятен формируются плотные серопапулы (узелки с прозрачной или желтоватой жидкостью) размером с просяное зерно. Волдыри исчезают спустя 6–12 часов.
![Волдыри при пруриго [31] Волдыри при пруриго [31]](https://probolezny.ru/media/bolezny/pochesuha/voldyri-pri-prurigo-31_s.jpeg)
Волдыри при пруриго [31]
Так как дети расчёсывают сыпь, папулы становятся воспалёнными, а на месте пузырьков образуются кровоточащие корки. Иногда встречаются отдельные мелкие пузырьки, окружённые красным ободком, но без волдырей у основания, а также волдыри без папул и пузырьков.
Высыпания и зуд возникают внезапно и распространяются симметрично на коже туловища, ягодиц, ладоней, подошв, сгибов рук и ног, иногда они появляться на лице и волосистой части головы. Во время обострения зуд усиливается, особенно вечером и ночью, что может нарушать сон и вызывать раздражительность [1]. В некоторых случаях отмечается кратковременное повышение температуры тела до 37,5–38 ºС.
Почесуха у взрослых бывает двух видов: острой и хронической.
Острой форме предшествуют незначительные нарушения общего состояния (повышение температуры до 37,2–37,8 °C, слабость, тошнота и т. д.). Через 1–2 дня после начала этих симптомов появляется высыпание. Острая форма может продолжаться от 2 недель до 4 месяцев. В это время на коже возникают различные плотные папулы размером примерно с чечевицу. Они располагаются на разгибательных поверхностях рук и ног, т. е. на внешней стороне локтей и коленей, реже — на туловище. Высыпания красновато-бурого, розового и багряного цвета сильно зудят и могут быть отёчными, после почёсывания на них образуются кровяные корочки [1]. Лимфоузлы при этом не воспаляются, но температура может повышаться.
Хроническая форма характеризуется длительным рецидивирующим течением, при этом зуд появляется до кожных элементов. Высыпания обычно симметричны, в основном располагаются на голенях и предплечьях. Реже они появляются на туловище. Менее всего поражена центральная часть спины, лицо, ладони и подошвы [1]. У людей с повышенной чувствительностью к ультрафиолетовым лучам обострения нередко имеют сезонный характер (весной и летом), при этом высыпания обычно возникают на открытых участках кожи.
Узловатая почесуха Гайда (стойкая папулёзная крапивница, узловатый нейродермит) сопровождается приступообразным зудом, который усиливается после возникновения высыпаний — изолированных полушаровидных или округлых плотных папул и узлов величиной от 0,5 до 1 см и более, резко выступающих над уровнем кожи. Сначала элементы сливаются с кожей, затем они становятся красновато-коричневыми. Поверхность элементов гладкая, далее могут появляться чешуйки. При почёсывании также покрываются кровяными корочками, а во время заживления появляются язвы и рубцы. Высыпания локализуются симметрично на разгибательных поверхностях рук и ног, реже — на спине, под коленями и в области локтевых сгибов.
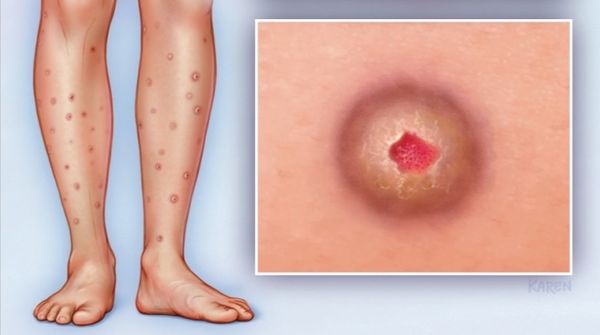
Расчёсанные высыпания
Хроническая почесуха, в том числе узловатая почесуха Гайда, длится годами и сопровождается короткими ремиссиями [1].
Патогенез почесухи
Точный механизм развития пруриго остаётся неясным, однако известно, что нарушения в работе иммунной системы и иммуно-неврологической сети играют ключевую роль в патогенезе заболевания [11]. Они появляются при воздействии провоцирующих факторов, например пищевых, лекарственных или бытовых аллергенов, укусов насекомых (москитов, клещей, клопов, блох), вследствие нарушения пищеварения, эндокринных нарушений, нервно-психических стрессов, беременности и т. д. Иногда пруриго является проявлением неспецифической реакции, развившейся на фоне болезней крови (лимфогранулематоза, лимфолейкоза и пр.) [1].
В развитии зуда особое значение имеют противовоспалительные вещества (цитокины и интерлейкины), а также утолщение эпидермиса из-за ускоренного деления кератиноцитов — основных клеток внешнего слоя кожи. Кератиноциты выделяют большое количество веществ (медиаторов), которые передают импульс между нейронами и повышают чувствительность рецепторов. Импульсы следуют по определённым нервными волокнами до спинного мозга, а затем — по спинно-таламическому пути к таламусу и коре, ответственной за чувствительность.
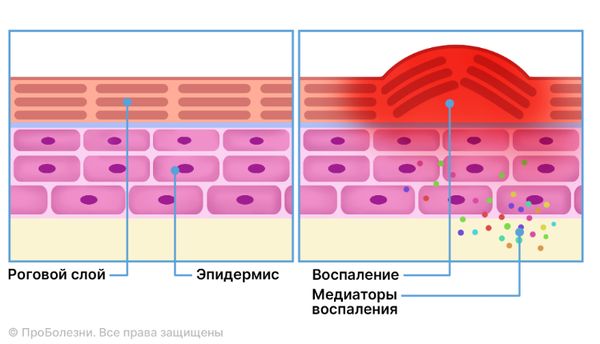
Механизм воспаления кожи
Это вызывает чесательный рефлекс. При расчёсывании кожа повреждается, что приводит к высвобождению цитокинов (медиаторов зуда), которые вновь отправляют импульсы в головной мозг. Таким образом образуется цикл «зуд-расчёсы-зуд».
При пруриго строение тканей кожи изменяется. Наблюдается:
- плотный гиперкератоз — уплотнение кожи, избыточное деление кератиноцитов;
- эпидермальная гиперплазия — ускоренное размножение клеток и образование большого количества эпителия;
- очаговый паракератоз с акантозом — на коже появляются плотные участки, эпидермис и межсосочковые отростки утолщаются;
- снижение плотности нервных волокон;
- специфический кожный инфильтрат, содержащий лимфоциты, макрофаги, эозинофилы и нейтрофилы;
- в центре поражения можно увидеть волосяной фолликул.
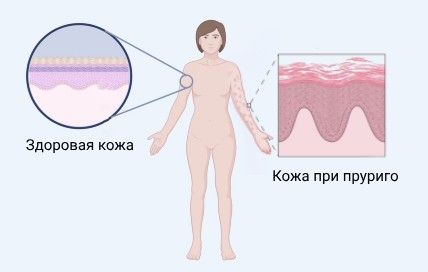
Изменения на клеточном уровне при пруриго
Классификация и стадии развития почесухи
В Международной классификации болезней 10-го пересмотра (МКБ-10) пруриго относится к разделу «L28 Простой хронический лишай и почесуха»:
- L28.1 Почесуха узловатая.
- L28.2 Другая почесуха (почесуха БДУ (неуточнённая), Гебры, mitis) [1].
В клинической практике почесуха подразделяется на следующие виды:
- детская почесуха (строфулюс, детская папулёзная крапивница) почесуха;
- почесуха взрослых (простая почесуха Гебры);
- узловатая почесуха (узловатая почесуха Гайда, стойкая папулёзная крапивница, узловатый нейродермит).
Осложнения почесухи
Повреждённая кожа — входные ворота для грибков и бактерий, в результате чего может развиться вторичная инфекция (к примеру, пиодермия) [26].
Серьёзную проблему представляют психические осложнения заболевания. Вследствие постоянного зуда исчезает сон, появляются симптомы депрессии и тревоги.
Диагностика почесухи
На приёме врач в первую очередь собирает анамнез (историю болезни). Его интересует, как давно и при каких обстоятельствах появилась сыпь, что могло бы стать провоцирующим фактором высыпания, есть ли у пациента или его родственников хронические заболевания кожи и щитовидной железы, появлялись ли схожие высыпания ранее.
Далее он просит пациента сдать некоторые анализы. Первоначальная лабораторная диагностика может включать:
- общий и биохимический анализ крови;
- анализ на печёночные ферменты;
- анализ на азот мочевины и креатинин;
- анализ на тиреотропный гормон (так как при заболевании щитовидной железы симптомы пруриго могут быть более выраженными);
- тест на ВИЧ и гепатит B;
- общий анализ мочи;
- исследование кала и крови на гельминтозы (так как почесуха может развиться на фоне токсокароза и стронгилоидоза);
- анализ на антитела к антигенам лямблий, аскарид, описторхисов и других паразитов;
- тест на выявление ДНК токсоплазмы;
- анализ крови на специфические иммуноглобулин Е (IgE) на пищевые, бытовые, пыльцевые и другие аллергены [1].
Биопсию кожи обычно не делают, но иногда её назначают, если клинический диагноз вызывает сомнения или наблюдается слабый ответ на терапию.
У пациентов с пруриго, которые ранее никогда не болели атопическим дерматитом или другими зудящими кожными заболеваниями, следует проверить на системные причины хронического зуда (например, хронические заболевания почек, печени, щитовидной железы, ВИЧ-инфекцию, паразитарную инвазию или злокачественные новообразования) [10].
Дифференциальная диагностика
Кожные заболевания, которые могут имитировать пруриго:
- Приобретённые реактивные перфорирующие дерматозы — редкая группа кожных заболеваний, которые чаще всего ассоциируются с хронической почечной недостаточностью и сахарным диабетом [10]. Такие дерматозы проявляются зудящими куполообразными папулами с центральной ороговевшей пробкой, расположенной на туловище, руках и ногах. Гистологическое исследование выявляет чашеобразное соединение из кератина, коллагена и маркеров воспаления: в нижележащем слое эпидермиса отмечаются тонкие щели, через которые проходят вертикальные базофильные коллагеновые волокна.
- Узловой пемфигоид — редкий вариант буллёзного пемфигоида, который проявляется зудящими узелками, папулами или бляшками, клинически и гистологически имитирующими пруриго [10]. Диагноз подтверждают с помощью анализа на антитела к эпидермальной базальной мембране и IgG.
- Узловая форма чесотки — ей также присущи кровяные корочки на расчёсанных высыпаниях, однако другие клинические проявления и дополнительная диагностика с помощью йодной пробы и лампы Вуда позволяют быстро определить болезнь [10].
- Гипертрофический красный плоский лишай — разновидность красного плоского лишая, при котором появляются плотные гиперкератотические бляшки, часто на передней поверхности голеней [10].
- Множественные кератоакантомы — признак нескольких редких наследственных или спонтанных заболеваний, включая синдром Фергюсона — Смита и синдром Гжибовского. Отсутствие зуда, гистологические особенности и клиническое течение помогают отличить множественные кератоакантомы от пруриго.
- Буллёзный эпидермолиз (ЭБ) — редкий локализованный вариант дистрофического эпидермолиза, характеризующийся хрупкостью кожи (она легко повреждается даже при минимальном воздействии), интенсивным зудом и поражениями кожи, напоминающими гипертрофический красный плоский лишай или пруриго. Клиническое подозрение на наследственный эпидермолиз подтверждают соответствующими иммунофлуоресцентными исследованиями.
Лечение почесухи
Лечение пруриго представляет собой сложный комплексный процесс, который длится от 4 недель до нескольких месяцев [3][10]. Врач обязательно научит основным методам, которые помогают снизить раздражение и предотвратить расчёсы, а также проведёт симптоматическое лечение зуда. Чтобы прервать цикл «зуд-расчёсы-зуд» и выровнять очаги поражения кожи, необходимо пройти как местное, так и системное лечение [10].
Для уменьшения зуда назначают системную терапию H1-антигистаминными препаратами (например, Диметинденом, Лоратадином, Дезлоратадином, Фексофенадином, Левоцетиризином) [28]. Дополнительно применяют антигистаминные препараты, селективные ингибиторы обратного захвата серотонина и трициклические антидепрессанты (Доксепин или Амитриптилин), особенно при сопутствующей депрессии.
Кроме того, важно бережно ухаживать за кожей: использовать мягкие очищающие средства при принятии ванны или душа и несколько раз в день наносить смягчающие средства для уменьшения сухости. Дополнительное облегчение могут принести охлаждающие лосьоны, содержащие ментол, камфору и Прамоксин гидрохлорид в качестве местного анестетика.
Также применяют наружные глюкокортикоиды (к примеру, крем Клобетазол пропионат 0,05 % или Мометазон 0,1 %) и топические ингибиторы кальциневрина (Пимекролимус 1 %) [1][28][29].
При уплотнении и воспалении высыпаний используют раствор берёзового дёгтя, Нафталанскую нефть линимент 10 % и мазь Ихтаммол 10 % [1].
На практике свою эффективность доказывает инъекционное введение кортикостероидов в очаги поражения (например, Триамцинолон ацетонида). Это помогает уменьшить зуд и уплощение узелков. Такой подход рассматривают, если болезнь проявляется несколькими крупными изолированными очагами поражения. Когда состояние больного улучшается, инъекции отменяют.
В случае рецидивов рекомендуется применять высокоактивные местные кортикостероиды (например, мази с Клобетазола пропионатом): высыпания обрабатывают один раз в сутки, после чего закрывают их полиэтиленовой плёнкой [10]. Их используют только при небольшом количеством поражённых участков, так как такие препараты нельзя наносить на обширные участки кожи.
Менее активные препараты наносят по 2 раза в день. Когда количество высыпаний становится меньше, кратность применения снижают до 1–2 раз в неделю и продолжают их использовать в качестве долгосрочной поддержки.
Другие методы местной терапии, которые могут применяться у пациентов с болью в определённых участках тела, включают использование Капсаицина (Кальципотриола) и местных аналогов витамина D. Крем с Капсаицином 0,025 % обычно наносят по 4–6 раз в день в течение двух недель или нескольких месяцев в зависимости от индивидуальной переносимости. В некоторых случаях он вызывает непродолжительное ощущение жжения, что является нормой для данного препарата.
Не все из перечисленных средств обладают достаточной доказательной базой (например, местные глюкокортикоиды и Капсаицин), поэтому заниматься самолечением ни в коем случае нельзя — только врач может подобрать более подходящий препарат, нужную дозировку и определить длительность курса.
Пациентам с распространёнными поражениями или при отсутствии реакции на лечение кортикостероидами, рекомендуют начать УФБ-терапию (узкополосную фототерапию ультрафиолетом Б). Курсы такой терапии проводят 2–3 раза в неделю в течение 10 недель совместно с местными кортикостероидами. В случае недоступности УФB-терапии, альтернативой может комбинация Псоралена и УФA-терапии [7][8].

ПУВА-терапия
Если высыпания не реагируют на фототерапию, используют системное лечение: Дупилумаб + ингибирующий рецептор интерлейкина (IL) 4. Такой метод продемонстрировал свою эффективность в снижении зуда и заживлении кожных поражений у пациентов с хроническим течением заболевания [6][8]. Существуют и другие способы лечения, включая системные иммуносупрессанты, Талидомид, Леналидомид и противосудорожные препараты [6][10].
Имеется несколько исследований об успешной терапии стойкого пруриго с использованием нейромодуляторов (Габапентина и Прегабалина), антагониста мю-опиоидных рецепторов (Налтрексона), а также комбинации Монтелукаста и Фексофенадина [9][10].
Схема лечения всегда индивидуальна. Врач подбирает комбинацию препаратов, учитывая возраст пациента, характер и течение болезни. Например, многие препараты детям противопоказаны, поэтому им обычно назначают антигистаминные препараты, анксиолитики с гистаминоблокирующим действием (Гидроксизин) и топические глюкокортикоиды.
При бессоннице, симптомах тревожного состояния и депрессии показана консультация психиатра для дальнейшей специфической терапии (приёма антидепрессантов, нейролептиков или транквилизаторов).
Прогноз. Профилактика
Пруриго характеризуется хроническим течением, поэтому на лечение может потребоваться долгое время (предугадать, когда наступит выздоровление, практически невозможно).Но без лечения болезнь может привести к ухудшению общего состояния и присоединению вторичной инфекции [1].
Вероятность рецидивов зависит от тяжести заболевания, проводимой терапии и сопутствующих патологий (сахарного диабета, болезней щитовидной железы, психиатрических заболеваний и т. п.).
Профилактики пруриго не существует, однако снизить риск заболевания можно с помощью своевременной диагностики и лечения других заболеваний, которые могут спровоцировать развитие пруриго.
Почесуха (пруриго) — хроническое заболевание из группы нейроаллергодерматозов, характеризующееся папулезными, папуловезикулезными, узловатыми высыпаниями, сопровождающимися сильным зудом. Выделяют почесуху детскую (строфулюс, крапивница детская), почесуху взрослых (почесуха простая), почесуху узловатую (крапивница папулезная стойкая, нейродермит узловатый) [2, 4, 5, 8]. Помимо указанных форм, представляющих собой самостоятельные нозологические единицы, различают симптоматические формы простого пруриго: пруриго беременных, летнее пруриго, зимнее пруриго, лимфатическое (лейкозное) и лимфогранулематозное пруриго.
Почесуха детская (строфулюс, детская крапивница) развивается у детей в возрасте от 6 месяцев до 3 лет (иногда до 5 лет) и является одним из проявлений аллергического диатеза, чаще в период начала прикорма. Патогенез связан с сенсибилизацией к пищевым продуктам (коровье молоко, шоколад, мед, цитрусовые, клубника и т. д.). Реже болезнь вызывается лекарственной сенсибилизацией или глистной инвазией [5, 8]. В развитии строфулюса имеют значение некоторые анатомо-физиологические особенности строения детской кожи. В младшем детском возрасте дерма тоньше и отличается по своему строению. В ней преобладают клеточные элементы, а волокнистые структуры недостаточно дифференцированные и морфологически незрелые. Лимфатические сосуды и канальцы у детей функционально лабильны, часто образуют лимфатические озера, что приводит к легкому возникновению отечности кожи. Значительное количество тучных клеток, активно вырабатывающих биологически активные вещества, способствует тому, что кожа детей становится органом-мишенью, участвующим в аллергических и псевдоаллергических реакциях [3]. Несомненно, ведущую роль в формировании аллергодерматозов и в частности строфулюса играет психоэмоциональное развитие ребенка. На тесную взаимосвязь между состоянием нервной системы, эмоциональным фоном и заболеваниями кожи детей обращали внимание многие ученые еще в конце XIX века. Так, основоположник отечественной школы дерматологии А. Г. Полотебнов постоянно указывал на ведущую роль нервной системы в патогенезе многих кожных заболеваний.
Последние исследования указывают, что в развитии аллергодерматозов наибольшее значение имеет синдром вегетовисцеральных дисфункций. Научные исследования, посвященные изучению роли различных отделов вегетативной нервной системы (ВНС) в формировании заболеваемости у детей, выявили, что чаще всего у младенцев с аллергическими заболеваниями преобладает тонус парасимпатической нервной системы. Парасимпатикотония является фактором, потенцирующим реакцию генетически предрасположенного к атопии организма на введение аллергена. Как правило, при выраженных вегетовисцеральных изменениях присутствуют функциональные нарушения со стороны желудочно-кишечного тракта (ЖКТ) (учащение стула, усиление перистальтики кишечника), затем наслаивается вторичная ферментная недостаточность, дисбактериоз, нарушения всасывания, расстройства питания, что, в свою очередь, ухудшает течение заболевания. Частым спутником вегетовисцеральных дисфункций является синдром повышенной нервно-рефлекторной возбудимости, который поддерживается упорным зудом при строфулюсе [3]. У детей с пруриго присутствуют невротические расстройства: плохой сон, раздражительность, плаксивость [8].
Таким образом, у ребенка с аллергодерматозом создается порочный круг: гиперсенсибилизация — зуд — нервно-рефлекторная возбудимость — вегетовисцеральные нарушения — дисфункция ЖКТ [3].
Детская почесуха клинически проявляется множеством ярко-розовых отечных узелков размерами с булавочную головку, в центре которых формируется маленький пузырек (папуло-везикула или серопапула), в основании которого нередко обнаруживается волдырь. В результате расчесов пузырек срывается и образуется узелок, покрытый в центре кровянистой корочкой. Высыпания локализуются на туловище, разгибательных поверхностях конечностей, ягодицах, лице. На месте экскориаций у детей обычно развивается пиогенная инфекция, чаще всего в форме вульгарного импетиго. Заболевание протекает хронически с небольшими ремиссиями и обычно при достижении 3–5-летнего возраста самостоятельно проходит или происходит трансформация в нейродермит [8].
Почесуха у взрослых — заболевание, встречающееся чаще у женщин среднего и пожилого возраста, нередко в связи с нарушением функции ЖКТ, эндокринными (сахарный диабет и др.), нервно-психическими или онкологическими заболеваниями. Развитию почесухи у взрослых может способствовать алиментарный фактор (чрезмерное употребление меда, шоколада, кофе, алкоголя и других аллергогенных продуктов) [5, 8].
На коже разгибательных поверхностей конечностей, а затем на туловище появляются пруригинозные высыпания, в виде полушаровидных папул красно-бурого цвета, плотной консистенции, покрытые кровянистой корочкой, величиной с чечевицу, обычно их диаметр не превышает 3 мм. Узелки располагаются рассеянно, не склоны к слиянию, сопровождаются сильным зудом. Течение хроническое, рецидивирующее, от нескольких недель до нескольких месяцев и лет [5, 8]. Дифференциальный диагноз проводят с чесоткой, дерматитом Дюринга.
Почесуха узловатая Гайда — полиэтиологическое редкое заболевание, в патогенезе которого имеют значение метаболитические расстройства, аутоинтоксикации, эндокринная патология, атопия, глистные инвазии. Среди причинных факторов некоторые авторы отмечают влияние нервных стрессов и укусов москитов [8].
Последние исследования указывают на роль иммунных сдвигов в развитии дерматоза, так как у больных часто обнаруживают повышение уровня IgE в сыворотке крови, дисбаланс между Т- и В-лимфоцитами [2]. Зарубежные авторы выявили факт, что при почесухе Т-лимфоциты вырабатывают значительное количество медиаторов воспаления (гистамин, лейкотриены, интерлейкин-31) и обладают повышенной миграционной активностью, причем повышение их числа коррелирует с интенсивностью зуда [10].
Почесуха узловатая Гайда встречается чаще у женщин после 40 лет. Заболевание начинается с сильнейшего зуда, возобновляющегося несколько раз в сутки. Клинически характеризуется наличием твердых полушаровидных папул буровато-красного цвета величиной от горошины до лесного ореха, которые обычно локализуются в области конечностей. Папулы, вначале бледно-розовые, из-за грубых экскориаций постепенно становятся коричнево-красными или синюшными. Вследствие расчесов из-за интенсивного приступообразного зуда поверхность папул покрывается кровянистыми корками или веррукозными разрастаниями. Высыпания в одних случаях одиночные, в других — множественные, иногда с тенденцией к группировке, но не к слиянию [2]. Высыпания персистируют длительное время, затем разрешаются с образованием рубцов, пигментированных по окружности.
Таким образом, со временем характер высыпаний принимает полиморфный характер, что придает почесухе Гайда сходность с поздней кожной порфирией. Однако при порфирии наблюдаются связь с инсоляцией, нарушения пигментации и наличие пузырей при обострении дерматоза. Течение заболевания при узловатой почесухе длительное, может достигать десятков лет. Лишь очень редко отдельные папулы разрешаются, чему предшествует исчезновение зуда на этом участке. По мнению некоторых авторов, стойкость элементов сыпи связана с гиперплазией нервных окончаний [5, 8].
Дифференциальный диагноз проводят с бородавчатой формой красного плоского лишая, бородавчатым туберкулезом, мелкоузелковой формой саркоидоза, почесухой Гебры [2]. Наиболее часто приходится дифференцировать с веррукозной формой красного плоского лишая, учитывая, что при этих заболеваниях часто поражаются голени. Следует иметь в виду, что при узловатой почесухе элементы сыпи обычно не многочисленные, более крупные, плотные, имеют полушаровидную, овальную форму. В отличие от пруриго, при красном плоском лишае вокруг крупных очагов, а нередко и на других участках кожного покрова обнаруживают типичные для данного заболевания полигональные папулы. Кроме того, при почесухе высыпания на слизистых отсутствуют [1].
Диагностика и лечение. Тактика ведения больных пруриго предусматривает комплексное обследование пациентов с целью исключения очагов хронической инфекции, онкологических заболеваний, эндокринных нарушений, санацию очагов хронической инфекции [4].
Согласно клиническим рекомендациям (2007) больным пруриго необходимо провести следующие лабораторные исследования: общие анализы крови и мочи, определение глюкозы в периферической крови, биохимический анализ крови (общий белок, общий билирубин, аланинаминотрансферазу (АЛТ), аспартатаминотрансферазу (АСТ), щелочную фосфатазу (ЩФ), креатинин, мочевину), анализ кала на дисбактериоз кишечника. Обязательным является определение антител к антигенам лямблий, аскарид, токсокар, описторх [4].
Началом лечения почесухи у взрослых и детей является соблюдение строгой гипоаллергенной диеты: исключение облигатных пищевых аллергенов, продуктов с красителями, консервантов, острораздражающих блюд, алкоголя, ограничение поваренной соли, углеводов [4].
Основу терапии заболевания составляют антигистаминные препараты, длительность приема которых зависит от степени тяжести дерматоза. Зуд — основной ориентир для назначения антигистаминных препаратов, поскольку от уровня гистамина зависит интенсивность раздражения чувствительных нервных окончаний в коже. Действие гистамина опосредовано различными типами рецепторов, через Н1-рецептор гистамин увеличивает тонус гладких мышц бронхов, следствием чего может быть астматическое удушье, усиливает перистальтику кишечника и в случае пищевой аллергии приводит к диарее, повышает проницаемость кровеносных сосудов, вследствие чего между эндотелиальными клетками венул образуются промежутки, через которые выходит плазма и формируется внутриэпидермальный отек.
Через Н2-рецептор гистамин замедляет сердечный ритм и стимулирует образование соляной кислоты в ЖКТ. В ЦНС гистамин действует как нейротрансмиттер: он необходим для поддержания состояния бодрствования [6, 7]. Н1- и Н2-рецепторы могут быть заблокированы с помощью селективных антагонистов. Первые антигистаминные средства (Н1-гистаминные препараты) являются неспецифическими и блокируют другие рецепторы, например, М-холинорецепторы. Эти препараты использовались в качестве противоаллергических, противорвотных, неспецифических седативных и снотворных средств. Побочными действиями таких препаратов являются сонливость и эффекты, напоминающие действие атропина (сухость во рту, запоры). Новые средства («препараты второго и третьего поколения») не проникают в ЦНС и поэтому не имеют седативного эффекта. Возможно, в эндотелии гематоэнцефалического барьера они транспортируются обратно в кровь и не обладают атропиноподобным эффектом [7].
Рекомендуемые препараты для приема внутрь: хлоропирамин, мебгидролин, хифенадин, клемастин, диметинден, лоратадин, дезлоратадин, цетиризин. Заслуживает внимания антигистаминный препарат III поколения, являющийся активным метаболитом, — цетиризин (Зодак). Действующее вещество препарата — избирательный блокатор периферических Н1-рецепторов, значит, препарат не имеет значительного антисеротонинового и антихолинергического действия, что важно при назначении больным с хроническими аллергодерматозами. Действующее вещество Зодака в незначительном количестве проникает через гематоэнцефалический барьер, поэтому развитие седативного эффекта, включая сонливость, не выражено или выражено в очень легкой степени. Важно, что действующее вещество Зодака влияет как на гистаминзависимую — раннюю фазу аллергических реакций, так и на позднюю клеточную фазу. Под действием цетиризина происходит угнетение высвобождения гистамина из базофилов и тучных клеток, снижение миграции эозинофилов и других клеток. Биодоступность действующего вещества одинакова для всех лекарственных форм препарата: сиропа, капель и таблеток.
Кроме антигистаминных препаратов рекомендуется назначать дополнительное лечение: гипосенсибилизирующие средства (глюконат кальция, пантотенат кальция, глицерофосфат кальция, тиосульфат натрия) и энтеросорбенты (лигнин гидролизный, диосмектит, энтеросгель, лактофильтрум). При необходимости включают ферментные препараты курсом на три недели (панкреатин, энзистал), седативные фитопрепараты (настойки валерианы или пиона). Наружно в виде аппликаций назначаются 2% борно-нафталановая, 2% борно-ихтиоловая, антисептик стимулятор Дорогова (АСД) III фракция в сочетании с глюкокортикостероидными мазями. При тяжелой степени течения пруриго или отсутствии тенденции к регрессу высыпаний необходимо провести дезинтоксикационнцю терапию, присоединяются глюкокортикостероиды системно (преднизолон 15–20 мг в течение 14–25 суток, с дальнейшим снижением), транквилизаторы. При отсутствии противопоказаний можно использовать ПУВА-терапию — 15–25 сеансов 4 раза в неделю [4].
Альтернативным подходом могут быть хирургические методы: обкалывание элементов сыпи дексаметазоном, гидрокортизоном, целестоном, раствором метиленового синего в новокаине, орошение хлорэтилом, жидким азотом; криодеструкция, диатермокоагуляция [4].
Физиотерапия. Электросон ежедневно рекомендуется детям с 4 лет с выраженной неврастенией и нарушением сна. Ультразвук или фонофорез гидрокортизона на область позвоночника продольно паравертебрально детям можно применять с 6–7 лет. Из других физических методов используют диадинамотерапию области шейных симпатических узлов, димедрол-электрофорез эндонозально, микроволновую терапию области проекции надпочечников паравертебрально, индуктотермию [8, 9]. Хороший эффект оказывает селективная фототерапия — 20–30 сеансов 4–5 раз в неделю [4]. Не следует забывать о действенности радоновых и сульфидных ванн, которые оказывают рассасывающее, спазмолитическое действие. Под влиянием сульфидных ванн улучшается обмен веществ в коже, ее трофика, усиливается секреция сальных и потовых желез, стимулируются окислительно-восстановительные процессы. Радоновые ванны оказывают выраженное седативное, тормозящее действие на ЦНС, углубляют сон, уменьшают боли, блокируя пути проведения болевых импульсов, благоприятно воздействуют на периферическую нервную систему [8, 9].
Заключение
Больные почесухой, как и все пациенты с хроническими заболеваниями из группы нейроаллергодерматозов, требуют планомерной лечебно-профилактической помощи. Тактика ведения такого контингента больных предусматривает комплексное обследование с целью исключения очагов хронической инфекции, онкологических заболеваний, эндокринных нарушений, санацию очагов хронической инфекции. Базисная терапия заключается в назначении пролонгированных антигистаминных препаратов III поколения. Необходимо объяснить больному целесообразность тщательного обследования, длительной терапии и профилактического лечения.
Литература
-
Беренбейн Б. А., Студницин А. А. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
-
Елькин В. Д., Митрюковский Л. С. Избранная дерматология. Редкие дерматозы и дерматологические синдромы. Справочник по диагностике и лечению дератозов. Пермь, 2000. 699 с.
-
Здоровая кожа: Пособие для врачей / Под общ.ред. А. Н. Разумова. М.: МВД, 2007. 60 с.
-
Клинические рекомендации. Дерматовенерология / Под. ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2007. 300 с.
-
Кожные и венерические болезни: справочник / Под ред. О. Л. Иванова. М.: Медицина, 1997. 352 с.
-
Кольман Я., Грем К.-Г. 3-е изд. М.: Мир; БИНОМ. Лаборатория знаний, 2009. 469 с.
-
Люльман Х. Наглядная фармакология. М.: Мир, 2008. 383 с.
-
Современная наружная терапия дерматозов (с элементами физиотерапии) / Под. ред. Н. Г. Короткого. Тверь: «Губернская медицина», 2001. 528 с.
-
Сосин И. Н., Буявых А. Г. Физиотерапия кожных и венерических болезней. Симферополь, 2001. 334 с.
-
Takefumi Ishii, Jiapeng Wang, Wei Zhang, John Mascarenhas, Ronald Hoffman, Ying Dai, Nathaniel Wisch, Mingjiang Xu. Pivotal role of mast cells in pruritogenesis in patients with myeloproliferative disorders // Blood. 2009, 4 June. Vol. 113, № 23, pp. 5942–5950.
Ю. А. Галлямова, доктор медицинских наук, доцент
ГОУ ДПО РМАПО, Москва
Контактная информация об авторах для переписки: derma2006@yandex.ru
Сайт издательства «Медиа Сфера»
содержит материалы, предназначенные исключительно для работников здравоохранения. Закрывая это сообщение, Вы подтверждаете, что являетесь дипломированным медицинским работником или студентом медицинского образовательного учреждения.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0001-6660-3865
Зайнуллина О.Н.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0002-6366-3595
Хисматуллина З.Р.
ФГБОУ «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0001-8674-2803

Современные подходы к лечению почесухи взрослых
Авторы:
Красильникова Е.С., Зайнуллина О.Н., Хисматуллина З.Р.
Как цитировать:
Красильникова Е.С., Зайнуллина О.Н., Хисматуллина З.Р. Современные подходы к лечению почесухи взрослых. Клиническая дерматология и венерология.
2023;22(5):524‑530.
Krasil’nikova ES, Zainullina ON, Khismatullina ZR. Current approaches to the treatment of prurigo in adults. Russian Journal of Clinical Dermatology and Venereology. 2023;22(5):524‑530. (In Russ.)
https://doi.org/10.17116/klinderma202322051524
Читать метаданные
Почесуха взрослых представляет собой хроническое воспалительное заболевание кожи, характеризующееся приступообразным появлением кожных высыпаний по типу папуловезикул, интенсивного и изнуряющего зуда. Патофизиология заболевания до конца не изучена, отмечается увеличение устойчивости к традиционной терапии, что подчеркивает актуальность проведения дальнейших исследований по изучению различных методов лечения при данном дерматозе. Представляем обзор отечественных и зарубежных научных исследований по использованию системной и наружной терапии почесухи взрослых, в том числе узловатой почесухи. В частности, современное лечение почесухи взрослых проводится антигистаминными препаратами, топическими стероидами, ингибиторами кальциневрина, фото- и биологической терапией. Приведены данные литературы об эффективности и безопасности использования различных лекарственных средств в терапии данного дерматоза, включая возможности таргетной терапии, с учетом степени тяжести поражения кожи. Множество патогенетических механизмов, обусловливающих возникновение почесухи, указывает на недостаточность лишь одного метода лечения. Для достижения оптимальных результатов, продолжительной клинической ремиссии и повышения качества жизни пациентов следует использовать мультимодальную терапию почесухи взрослых, включая системное и местное лечение. Необходим дальнейший целенаправленный поиск безопасных и эффективных методов комплексного лечения данного заболевания.
Авторы:
Красильникова Е.С.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0001-6660-3865
Зайнуллина О.Н.
ФГБОУ ВО «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0002-6366-3595
Хисматуллина З.Р.
ФГБОУ «Башкирский государственный медицинский университет» Минздрава России
- ORCID:
0000-0001-8674-2803
Дата поступления:
16.11.2022
Дата принятия в печать:
11.07.2023
Список литературы:
- Agrawal D, Sardana K, Mathachan SR, Bhardwaj M, Ahuja A, Jain S. A prospective study examining the effect of selected topical and systemic drugs on pruritus grading system score and stat 6 expression in patients of prurigo nodularis. Indian J Dermatol. 2021;66:638-44. https://doi.org/10.4103/ijd.ijd_341_21
- Szepietowski JC, Weisshaar E (eds): Itch — Management in Clinical Practice. Curr Probl Dermatol. Basel, Karger. 2016;50:I-VII. https://doi.org/10.1159/000446006
- Tsianakas A, Zeidler C, Ständer S. Prurigo Nodularis Management. Curr Probl Dermatol. 2016;50:94-101. https://doi.org/10.1159/000446049
- Williams KA, Roh YS, Brown I, Sutaria N, Bakhshi P, Choi J, Gabriel S, Chavda R, Kwatra SG. Pathophysiology, diagnosis, and pharmacological treatment of prurigo nodularis. Expert Rev Clin Pharmacol. 2021;14(1):67-77. https://doi.org/10.1080/17512433.2021.1852080
- Охлопков В.А., Правдина О.В., Зубарева Е.Ю. Федеральные клинические рекомендации по ведению больных пруриго. М. 2013;13.
- Матушевская Е.В., Свирщевская Е.В. Антигистаминные препараты в дерматологии. Клиническая дерматология и венерология. 2018;17:1:14-21. https://doi.org/10.17116/klinderma201817114-21
- Перламутров Ю.Н., Ольховская К.Б., Ляпон А.О. Место современных антигистаминных препаратов в терапии атопического дерматита. Клиническая дерматология и венерология. 2020;19(2):187-191. https://doi.org/10.17116/klinderma202019021187
- Чучалин А.С. Суржикова Т.А. Сравнительная характеристика антигистаминных препаратов I и II поколения: супрастин и лоратадин. Студенческий вестник. 2021;18:4(163):48-49.
- Fowler E, Yosipovitch G. A New Generation of Treatments for Itch. Acta Derm Venereol. 2020;100(2):adv00027. https://doi.org/10.2340/00015555-3347
- Yosipovitch G, Rosen JD, Hashimoto T. Itch: From mechanism to (novel) therapeutic approaches. J Allergy Clin Immunol. 2018;142(5):1375-1390. https://doi.org/10.1016/j.jaci.2018.09.005
- Миченко А.В., Романов Д.В., Львов А.Н. Зуд в дерматовенерологии: психосоматические аспекты и новые мишени для терапии. Фарматека. 2021;28(14):42-46. https://doi.org/10.18565/pharmateca.2021.14.42-46
- Zeidler C, Tsianakas A, Pereira M, Ständer H, Yosipovitch G, Ständer S. Chronic Prurigo of Nodular Type: A Review. Acta Derm Venereol. 2018;98(2): 173-179. https://doi.org/10.2340/00015555-2774
- Kowalski EH, Kneiber D, Valdebran M, Patel U, Amber KT. Treatment-resistant prurigo nodularis: challenges and solutions. Clin Cosmet Investig Dermatol. 2019;12:163-172. https://doi.org/10.2147/CCID.S188070
- Ständer S, Siepmann D, Herrgott I, Sunderkötter C, Luger TA. Targeting the neurokinin receptor 1 with aprepitant: A novel antipruritic strategy. PloS One. 2010;5:e10968. https://doi.org/10.1371/journal.pone.0010968
- Ständer S, Kwon P, Hirman J, Perlman AJ, Weisshaar E, Metz M, Luger TA; TCP-102 Study Group. Serlopitant reduced pruritus in patients with prurigo nodularis in a phase 2, randomized, placebo-controlled trial. J Am Acad Dermatol. 2019;80(5):1395-1402. https://doi.org/10.1016/j.jaad.2019.01.052
- Yang Y, Guo L, Chen Z, Jiang X, Liu Y. Benefits and harms of NK1 R antagonists in pruritus: A systematic review and meta-analysis. Dermatol Ther. 2021;34(1):e14698. https://doi.org/10.1111/dth.14698
- Tsianakas A, Zeidler C, Riepe C, Borowski M, Forner C, Gerss J, Metz M, Staubach P, Raap U, Kaatz M, Urban M, Luger TA, Ständer S. Aprepitant in Anti-histamine-refractory Chronic Nodular Prurigo: A Multicentre, Randomized, Double-blind, Placebo-controlled, Cross-over, Phase-II trial (APREPRU). Acta Derm Venereol. 2019;99(4):379-385. https://doi.org/10.2340/00015555-3120
- Ständer S, Weisshaar E, Luger TA. Neurophysiological and neurochemical basis of modern pruritus treatment. Exp Dermatol. 2008;17(3):161-169. https://doi.org/10.1111/j.1600-0625.2007.00664.x
- Metze D, Reimann S, Beissert S, Luger T. Efficacy and safety of naltrexone, an oral opiate receptor antagonist, in the treatment of pruritus in internal and dermatological diseases. J Am Acad Dermatol. 1999;41:533-539.
- Nakamura M, Koo JY. Phototherapy for the treatment of prurigo nodularis: A review. Dermatol Online J. 2016;22:13030/qt4b07778z
- Wiznia LE, Callahan SW, Cohen DE, Orlow SJ. Rapid improvement of prurigo nodularis with cyclosporine treatment. J Am Acad Dermatol. 2018;78(6): 1209-1211. https://doi.org/10.1016/j.jaad.2018.02.024
- Spring P, Gschwind I, Gilliet M. Prurigo nodularis: retrospective study of 13 cases managed with methotrexate. Clin Exp Dermatol. 2014;39(4):468-473. https://doi.org/10.1111/ced.12365
- Klejtman T, Beylot-Barry M, Joly P, Richard MA, Debarbieux S, Misery L, Wolkenstein P, Chosidow O, Ingen-Housz-Oro S. Treatment of prurigo with methotrexate: a multicentre retrospective study of 39 cases. J Eur Acad Dermatol Venereol. 2018;32(3):437-440. https://doi.org/10.1111/jdv.14646
- Aguh C, Kwatra SG, He A, Okoye GA. Thalidomide for the treatment of chronic refractory prurigo nodularis. Dermatol Online J. 2018;24:13030.
- Sardana K, Gupta A, Sinha S. An observational analysis of low-dose thalidomide in recalcitrant prurigo nodularis. Clin Exp Dermatol. 2020;45(1):92-96. https://doi.org/10.1111/ced.14015
- Sharma D, Kwatra SG. Thalidomide for the treatment of chronic refractory pruritus. J Am Acad Dermatol. 2016;74(2):363-369. https://doi.org/10.1016/j.jaad.2015.09.039
- Andersen TP, Fogh K. Thalidomide in 42 patients with prurigo nodularis Hyde. Dermatology. 2011;223(2):107-112. https://doi.org/10.1159/000331577
- Lim VM, Maranda EL, Patel V, Simmons BJ, Jimenez JJ. A Review of the Efficacy of Thalidomide and Lenalidomide in the Treatment of Refractory Prurigo Nodularis. Dermatol Ther (Heidelb). 2016;6(3):397-411. https://doi.org/10.1007/s13555-016-0122-9
- Gaspari A. Thalidomide neurotoxicity in dermatological patients: the next «STEP». J Invest Dermatol. 2002;119(5):987-988. https://doi.org/10.1046/j.1523-1747.2002.19538.x
- Bastuji-Garin S, Ochonisky S, Bouche P, Gherardi RK, Duguet C, Djerradine Z, Poli F, Revuz J; Thalidomide Neuropathy Study Group. Incidence and risk factors for thalidomide neuropathy: a prospective study of 135 dermatologic patients. J Invest Dermatol. 2002;119(5):1020-1026. https://doi.org/10.1046/j.1523-1747.2002.19502.x
- Matsuda KM, Sharma D, Schonfeld AR, Kwatra SG. Gabapentin and pregabalin for the treatment of chronic pruritus. J Am Acad Dermatol. 2016; 75(3):619-625.e6. https://doi.org/10.1016/j.jaad.2016.02.1237
- Mazza M, Guerriero G, Marano G, Janiri L, Bria P, Mazza S. Treatment of prurigo nodularis with pregabalin. J Clin Pharm Ther. 2013;38(1):16-18. https://doi.org/10.1111/jcpt.12005
- Müller S, Bieber T, Ständer S. Therapeutic potential of biologics in prurigo nodularis. Expert Opin Biol Ther. 2022;22(1):47-58. https://doi.org/10.1080/14712598.2021.1958777
- Ständer S, Yosipovitch G, Legat FJ, Lacour JP, Paul C, Narbutt J, Bieber T, Misery L, Wollenberg A, Reich A, Ahmad F, Piketty C. Trial of Nemolizumab in Moderate-to-Severe Prurigo Nodularis. N Engl J Med. 2020; 382(8):706-716. https://doi.org/10.1056/NEJMoa1908316
- Grimstad O, Sawanobori Y, Vestergaard C, Bilsborough J, Olsen UB, Grønhøj-Larsen C, Matsushima K. Anti-interleukin-31-antibodies ameliorate scratching behaviour in NC/Nga mice: a model of atopic dermatitis. Exp Dermatol. 2009n;18(1):35-43. https://doi.org/10.1111/j.1600-0625.2008.00766.x
- Kabashima K, Irie H. Interleukin-31 as a Clinical Target for Pruritus Treatment. Front Med (Lausanne). 2021;8:638325. https://doi.org/10.3389/fmed.2021.638325
- Hashimoto T, Nattkemper LA, Kim HS, Kursewicz CD, Fowler E, Shah SM, Nanda S, Fayne RA, Paolini JF, Romanelli P, Yosipovitch G. Itch intensity in prurigo nodularis is closely related to dermal interleukin-31, oncostatin M, IL-31 receptor alpha and oncostatin M receptor beta. Exp Dermatol. 2021;30(6):804-810. https://doi.org/10.1111/exd.14279
- Ständer S, Yosipovitch G. Substance P and neurokinin 1 receptor are new targets for the treatment of chronic pruritus. Br J Dermatol. 2019;181(5):932-938. https://doi.org/10.1111/bjd.18025
- Frølunde AS, Wiis MAK, Ben Abdallah H, Elsgaard S, Danielsen AK, Deleuran M, Vestergaard C. Non-Atopic Chronic Nodular Prurigo (Prurigo Nodularis Hyde): A Systematic Review of Best-Evidenced Treatment Options. Dermatology. 2022;238(5):950-960. https://doi.org/10.1159/000523700
- Giura MT, Viola R, Fierro MT, Ribero S, Ortoncelli M. Efficacy of dupilumab in prurigo nodularis in elderly patient. Dermatol Ther. 2020;33(1): e13201. https://doi.org/10.1111/dth.13201
- Luo N, Wang Q, Lei M, Li T, Hao P. Dupilumab for Chronic Prurigo in Different Backgrounds: A Case Series. Clin Cosmet Investig Dermatol. 2022;15:1863-1867. https://doi.org/10.2147/CCID.S379231
- Labib A, Ju T, Vander Does A, Yosipovitch G. Immunotargets and Therapy for Prurigo Nodularis. Immunotargets Ther. 2022;11:11-21. https://doi.org/10.2147/ITT.S316602
- Галлямова Ю.А., Асоскова А.В. Метотрексат в дерматологии: от теории к практике. Лечащий Врач. 2021;5(24):46-51. https://doi.org/10.51793/OS.2021.11.97.010
- van Ede AE, Laan RF, Rood MJ, Huizinga TW, van de Laar MA, van Denderen CJ, Westgeest TA, Romme TC, de Rooij DJ, Jacobs MJ, de Boo TM, van der Wilt GJ, Severens JL, Hartman M, Krabbe PF, Dijkmans BA, Breedveld FC, van de Putte LB. Effect of folic or folinic acid supplementation on the toxicity and efficacy of methotrexate in rheumatoid arthritis: a forty-eight week, multicenter, randomized, double-blind, placebo-controlled study. Arthritis Rheum. 2001;44(7):1515-1524. https://doi.org/10.1002/1529-0131(200107)44:7<1515::AID-ART273>3.0.CO;2-7
- Romão VC, Lima A, Bernardes M, Canhão H, Fonseca JE. Three decades of low-dose methotrexate in rheumatoid arthritis: Can we predict toxicity? Immunol Res. 2014;60:289-310. https://doi.org/10.1007/s12026-014-8564-6
- Вандышева М.А., Яровинский Б.Г. Влияние метотрексата на продукцию цитокинов при почесухе взрослых. Иммунопатология, аллергология, инфектология. 2012;2:16-18.
- Ständer HF, Elmariah S, Zeidler C, Spellman M, Ständer S. Diagnostic and treatment algorithm for chronic nodular prurigo. J Am Acad Dermatol. 2020; 82(2):460-468. https://doi.org/10.1016/j.jaad.2019.07.022
- Elmariah S, Kim B, Berger T, Chisolm S, Kwatra SG, Mollanazar N, Yosipovitch G. Practical approaches for diagnosis and management of prurigo nodularis: United States expert panel consensus. J Am Acad Dermatol. 2021; 84(3):747-760. https://doi.org/10.1016/j.jaad.2020.07.025
- Frølunde AS, Thyssen JP, Deleuran M, Vestergaard C. Appraisal of Proactive Topical Therapy in Atopic Dermatitis: Pros and Cons. Am J Clin Dermatol. 2021;22(6):775-783. https://doi.org/10.1007/s40257-021-00629-0
- Mammucari M, Maggiori E, Russo D, Giorgio C, Ronconi G, Ferrara PE, Canzona F, Antonaci L, Violo B, Vellucci R, Mediati DR, Migliore A, Massafra U, Bifarini B, Gori F, di Carlo M, Brauneis S, Paolucci T, Rocchi P, Cuguttu A, Di Marzo R, Bomprezzi A, Santini S, Giardini M, Catizzone AR, Troili F, Dorato D, Gallo A, Guglielmo C, Natoli S. Mesotherapy: From Historical Notes to Scientific Evidence and Future Prospects. Scientific World Journal. 2020;2020:3542848. https://doi.org/10.1155/2020/3542848
- Richards RN. Update on intralesional steroid: focus on dermatoses. J Cutan Med Surg. 2010;14(1):19-23. https://doi.org/10.2310/7750.2009.08082
- Очеленко С.А. Монахов К.Н. Эффективность и безопасность применения ингибиторов кальциневрина (такролимуса) при атопическом дерматите и других заболеваниях кожи. Российский аллергологический журнал. 2011;2:89-95.
- Зайнуллина О.Н. Хисматуллина З.Р., Печкуров Д.В. Современные принципы противовоспалительной терапии атопического дерматита средней и тяжелой степеней у детей. Клиническая дерматология и венерология. 2019;18(3):299-305. https://doi.org/10.17116/klinderma201918031299
- Ständer S, Schürmeyer-Horst F, Luger TA, Weisshaar E. Treatment of pruritic diseases with topical calcineurin inhibitors. Ther Clin Risk Manag. 2006;2(2):213-218. https://doi.org/10.2147/tcrm.2006.2.2.213
- Siepmann D, Lotts T, Blome C, Braeutigam M, Phan NQ, Butterfass-Bahloul T, Augustin M, Luger TA, Ständer S. Evaluation of the antipruritic effects of topical pimecrolimus in non-atopic prurigo nodularis: results of a randomized, hydrocortisone-controlled, double-blind phase II trial. Dermatology. 2013;227(4):353-360. https://doi.org/10.1159/000355671
- Qureshi AA, Abate LE, Yosipovitch G, Friedman AJ. A systematic review of evidence-based treatments for prurigo nodularis. J Am Acad Dermatol. 2019; 80(3):756-764. https://doi.org/10.1016/j.jaad.2018.09.020
- Bruni E, Caccialanza M, Piccinno R. Phototherapy of generalized prurigo nodularis. Clin Exp Dermatol. 2010;35(5):549-550. https://doi.org/10.1111/j.1365-2230.2009.03705.x
- Круглова Л.С., Абесадзе Г.А., Маляренко Е.Н. Влияние узкополосной средневолновой фототерапии на адаптивные системы организма у больных пруриго. Вестник новых медицинских технологий (электронный журнал). 2013;1:без страниц.
- Rombold S, Lobisch K, Katzer K, Grazziotin TC, Ring J, Eberlein B. Efficacy of UVA1 phototherapy in 230 patients with various skin diseases. Photodermatol Photoimmunol Photomed. 2008;24(1):19-23. https://doi.org/10.1111/j.1600-0781.2008.00328.x
- Todberg T, Zachariae C, Skov L. Treatment and Burden of Disease in a Cohort of Patients with Prurigo Nodularis: A Survey-based Study. Acta Derm Venereol. 2020;100(8):adv00119. https://doi.org/10.2340/00015555-3471
- Arrieta A, Jaka A, Del Alcázar E, Blanco M, Carrascosa JM. Phototherapy for Prurigo Nodularis: Our Experience and a Review of the Literature. Actas Dermosifiliogr (Engl Ed). 2021;112(4):339-344. (English, Spanish). https://doi.org/10.1016/j.ad.2020.11.007
- Tartar D, Bhutani T, Huynh M, Berger T, Koo J. Update on the immunological mechanism of action behind phototherapy. J Drugs Dermatol. 2014; 13(5):564-568.
- Коваленко Ю.А., Круглова Л.С., Шатохина Е.А. Современные представления о механизмах развития и фармакотерапии кожного зуда. Клиническая дерматология и венерология. 2021;20(1):90-96. https://doi.org/10.17116/klinderma20212001190
- Williams KA, Huang AH, Belzberg M, Kwatra SG. Prurigo nodularis: Pathogenesis and management. J Am Acad Dermatol. 2020;83(6):1567-1575. https://doi.org/10.1016/j.jaad.2020.04.182
- Wong LS, Yen YT. Chronic Nodular Prurigo: An Update on the Pathogenesis and Treatment. Int J Mol Sci. 2022;23(20):12390.
- Garcovich S, Maurelli M, Gisondi P, Peris K, Yosipovitch G, Girolomoni G. Pruritus as a Distinctive Feature of Type 2 Inflammation. Vaccines (Basel). 2021 Mar 23;9(3):303
- Nguyen JK, Austin E, Huang A, Mamalis A, Jagdeo J. The IL-4/IL-13 axis in skin fibrosis and scarring: mechanistic concepts and therapeutic targets. Arch Dermatol Res. 2020 Mar;312(2):81-92.
- Yosipovitch, G, Mollanazar, N, Ständer, S et al. Dupilumab in patients with prurigo nodularis: two randomized, double-blind, placebo-controlled phase 3 trials. Nat Med 29, 1180-1190 (2023).
- Государственный реестр лекарственных средств. Ссылка активна на 10.05.2023 https://grls.minzdrav.gov.ru/GRLS.aspx
- Европейское агентство лекарственных препаратов для медицинского применения. Ссылка активна на 10.05.2023 https://www.ema.europa.eu/en/medicines/human/EPAR/dupixent
Рекомендуем статьи по данной теме:
Почесуха взрослых относится к группе нейродерматозов, проявляется высыпаниями на коже по типу папуловезикул, папул, узлов или бляшек, характеризуется интенсивным и изнуряющим зудом. Отдельно в данной группе выделяют почесуху узловатую, проявляющуюся шаровидными плотными папулами и узлами, локализующимися симметрично на коже разгибательных поверхностей конечностей [5].
Возникновение хронической почесухи связано с усилением цикла «зуд-расчесывание» ввиду сенситизации нервных волокон кожи и нейроиммунной дисрегуляции, обусловленной взаимодействием чувствительных нейронов и различных клеток иммунной системы посредством провоспалительных медиаторов и пруритогенов, причем исходной причиной появления зуда могут быть различные факторы [65]. Чувствительные нейроны выделяют нейропептиды (субстанция Р и др.), активирующие клетки иммунной системы, такие как эозинофилы, базофилы, Th2-лимфоциты, которые, в свою очередь, продуцируют гистамин, простагландины, протеазы, цитокины и иные медиаторы, способные влиять на активность чувствительных нейронов кожи и способствующие развитию хронического кожного зуда и характерному поражению кожи при почесухе. В настоящее время узловатую почесуху, как и атопический дерматит, и ряд других дерматозов, относят к заболеваниям, в патогенезе которых основную роль играет Т2-воспаление. Продемонстрировано, что ИЛ-31 является одним из основных пруритогенных медиаторов, а ИЛ-4 и ИЛ-13 могут играть роль в развитии хронического зуда посредством сенситизации чувствительных нейронов к различным раздражителям [66]. Кроме того, ИЛ-4 и ИЛ-13 могут способствовать фибротическим изменениям в коже посредством усиления продукции TGF-β – одного из ключевых медиаторов формирования внеклеточного матрикса и ремоделирования тканей [67].
Таким образом, существует множество патогенетических механизмов, обусловливающих возникновение узловатой почесухи, что указывает на недостаточность одного лишь метода лечения [1], в большинстве случаев только системная терапия обеспечивает достаточную эффективность [2].
Арсенал препаратов при лечении почесухи взрослых, в том числе узловатой почесухи, состоит в основном из антигистаминных препаратов, топических кортикостероидов (ТКС), топических ингибиторов кальциневрина (ТИК), фототерапии. Для достижения оптимальных результатов следует использовать мультимодальную терапию, включая системное и местное лечение, но важно отметить, что многие опции системной терапии применяются у больных с почесухой «вне инструкции» [3]. По мере того как научные знания о патогенезе почесухи расширяются, появляются новые методы лечения, нацеленные на на конкретные патогенетические медиаторы этого заболевания [4].
Федеральные клинические рекомендации по ведению больных пруриго [5] регламентируют использовать антигистаминные препараты при лечении почесухи взрослых. Антигистаминные препараты первого поколения (H1-гистаминные препараты) имеют ряд побочных действий: сонливость, эффекты, напоминающие действие атропина (сухость во рту, запоры), и др. Заслуживают внимания антигистаминные препараты второго поколения (лоратадин, дезлоратадин, цетиризин, левоцетиризин и др.) с минимальным седативным эффектом при отсутствии влияния на холиновые и серотониновые рецепторы [6—8].
В настоящее время спектр лекарственных препаратов с противозудным эффектом существенно расширился [9]. Например, агонисты и антагонисты катионных каналов переменного рецепторного потенциала (TRP) стали перспективным средством борьбы с данным субъективным симптомом, поскольку TRPV1, TRPM8, TRPA1 и TRPV3 участвуют в развитии зуда (при воздействии гистамина, каннабиноидов, гипертермии, в гиперацидных условиях), вызывая высвобождение пруритогенных нейропептидов, включая субстанцию P [10]. Наружное нанесение капсаицина (0,025—0,3%) активирует и со временем истощает каналы TRPV1, уменьшая зуд при различных вариантах пруриго. Однократное применение пластыря с капсаицином 8% снижает интенсивность зуда, а порой и избавляет от него [11].
Разработана новая концепция лечения, включающая такие препараты, как ингибиторы рецептора нейрокинина 1 (NK1r), опиоидных рецепторов и рецепторов IL-31 [12]. Антагонисты опиоидных рецепторов и рецептора NK1r представляют 2 новых семейства терапевтических агентов с более низким профилем токсичности, которые могут более эффективно лечить почесуху, чем препараты антицитокиновой терапии [13].
В частности, сообщается об успешном использовании при почесухе антагонистов рецептора NK1r препаратами апрепитант [14] и серлопитант [15]. Субстанция P участвует в периферической и центральной передаче сигналов зуда и связывается с рецептором NK1r [16]. Последний экспрессируется во многих типах клеток кожи, напрямую и опосредованно участвующих в реализации ощущения зуда. В то же время проведенное исследование не показало существенной разницы между применением апрепитанта и плацебо в отношении зуда у больных почесухой [17].
Зуд при почесухе может быть опосредован эндогенными или экзогенными опиоидами посредством активации спинальных опиоидных рецепторов. Этот эффект ингибируется антагонистами опиоидов, что значительно облегчает зуд при пруриго [18]. Антагонистом опиоидных рецепторов является налтрексон. При терапии налтрексоном наблюдался значительный эффект в виде уменьшения зуда и элиминации морфологических элементов. При этом каждый 3-й пациент сообщил о побочных эффектах, среди которых наиболее распространенным была тошнота. Ингибиторы NK1r и антагонисты опиоидных рецепторов могут не иметь универсального клинического применения из-за их стоимости и различной эффективности в зависимости от спектра тяжести почесухи [19].
В реальных условиях пациентам с почесухой, в том числе узловатым пруриго, часто требуется комбинация местных и пероральных препаратов. Это приводит к снижению тяжести поражения, хотя отдельные схемы комбинаций не давали статистически значимых результатов при проведении исследований [1]. Целый арсенал наружных средств (сильные ТКС, ТИК, аналог витамина D, капсаицин) [3], фототерапия [20] и системные препараты (метотрексат, циклоспорин, прегабалин, габапентин и талидомид) [21—25] опробованы при лечении почесухи с переменными результатами.
Талидомид обладает седативными, иммуномодулирующими и антиангиогенными свойствами. Противозудный эффект талидомида, возможно, является многофакторным и обусловлен нейромодуляцией (например, снижением восприятия раздражителей) и иммуномодуляцией (например, противовоспалительным действием). Однако талидомид обладает сильным тератогенным действием и может вызывать поражение периферических нервов, чем, в принципе, и обусловлено влияние при почесухе [26]. Установлено, что наиболее частым побочным эффектом талидомида была нейропатия [27], поэтому его можно использовать только относительно короткий период [28]. У большинства пациентов с почесухой, получающих талидомид, нейропатия была обратима после отмены препарата, но известны данные о потенциально необратимых явлениях нейропатии, о чем важно информировать пациентов перед началом лечения [29]. Показано, что риск периферической нейропатии был связан с суточной, а не с кумулятивной дозой препарата [30].
Сообщается о лечении почесухи взрослых комплексным методом с использованием нортриптилина (при легкой степени), метотрексата (при умеренной степени) и талидомида (при тяжелой степени) в сочетании с доксепином [1].
Прегабалин является противосудорожным средством с обезболивающими свойствами. Точный механизм действия препарата неясен, но доказано, что прегабалин ингибирует потенциал-зависимые кальциевые каналы в ганглиях задних корешков и задних рогах спинного мозга. В результате повышается порог возбуждения нейронов зудящими стимулами [31]. Лечение прегабалином при почесухе показало высокую эффективность со статистически значимым снижением зуда по ВАШ [32].
Достаточно успешно в лечении узловатой почесухи используются генно-инженерные биологические препараты. Немолизумаб представляет собой гуманизированное моноклональное антитело к рецептору IL-31 A, которое блокирует связывание IL-31 с его рецептором и тем самым ингибирует передачу сигнала [33, 34]. Показано, что IL-31 играет ключевую роль в опосредовании зуда при узловатой почесухе [35]. Гистопатологическое исследование биоптатов кожи больных почесухой показало 50-кратную активацию экспрессии мРНК IL-31 [36]. Доказано, что количество дермальных клеток (в основном тучных клеток и макрофагов), экспрессирующих IL-31RA, увеличивается и коррелирует с интенсивностью зуда [37]. Рандомизированное плацебо-контролируемое исследование применения подкожного введения немолизумаба показало достоверное снижение зуда у больных с хроническим течением узловатой почесухи [38].
Принимая во внимание многообещающие результаты использования дупилумаба, немолизумаба и серлопитанта в отношении снижения зуда, кажется естественным, что эти препараты могут стать терапией первой линии в будущем, заменив обычные иммунодепрессанты, которые наиболее часто используются сегодня, но с меньшей эффективностью [39]. Дупилумаб – это полностью человеческое моноклональное антитело, блокирующее передачу сигнала от ИЛ-4 и ИЛ-13 посредством связывания с ИЛ-4Ra [68]. В настоящее время дупилумаб является единственным таргетным лекарственным препаратом среди представленных в данном обзоре опций системной терапии, одобренным для применения у взрослых пациентов с узловатой почесухой в России и других странах [69, 70]. Применение дупилумаба у взрослых пациентов с узловатой почесухой, у которых отмечался недостаточный ответ на терапию топическими лекарственными препаратами, в рамках клинических исследований фазы III сопровождалось значимым снижением интенсивности кожного зуда и поражения кожи (количества узлов) уже к 12 неделе лечения, которое усиливалось к 24 неделе терапии, и характеризовалось приемлемым профилем безопасности, схожим с ранее зарегистрированными показаниями [68].
Таким образом, антицитокиновая терапия, таргентно нацеленная на ключевые участники иммунологического каскада, является важнейшим компонентом лечения узловатой почесухи [40—42].
В последние годы для лечения почесухи широко применяется метотрексат. В основе иммуномодулирующего действия метотрексата лежат индукция апоптоза быстропролиферирующих клеток, ингибирование синтеза провоспалительных цитокинов IL-1 и ФНО-α, а также IL-10, IL-12, IL-22, ИФН-γ и других медиаторов [43]. Противовоспалительное действие обусловлено подавлением миграции незрелых и «воспалительных» моноцитов из костного мозга в зону воспаления [44]. Столь широкое применение препарат получил из-за удачного соотношения стоимость/эффективность/токсичность, хотя вопрос токсичности остается актуальным [45]. При лечении метотрексатом больных почесухой взрослых достигался положительный клинический эффект в виде продолжительной ремиссии (от полугода до нескольких лет) и повышения качества жизни пациентов [46].
Местная терапия ТКС и ТИК, наряду с ежедневным применением смягчающих средств, по-прежнему является терапией первой линии у пациентов с почесухой.
Активность ТКС связана с противовоспалительным, противоаллергическим, противозудным и антимитотическим действием, применение их считается основой наружной терапии почесухи взрослых [47, 48]. Группа ТКС действует через стероидные рецепторы в цитоплазме клеток кожи, стимулируя противовоспалительные сигналы, которые снижают секрецию и эффекты провоспалительных медиаторов [49].
Альтернативой наружному применению служит внутриочаговое введение системных кортикостероидов, эффективность применения была доказана. Инъекционное введение непосредственно в очаг поражения кожи обеспечивает оптимальное депонирование препарата и, следовательно, его постепенное высвобождение и пролонгирование эффекта. За счет внутриочагового введения ТКС (минуя защитный барьер верхних слоев кожи) достигается полное проникновение препарата без потери его активности [50]. Так, для лечения почесухи успешно применялись инъекции триамцинолона ацетонида [51].
Препараты из группы ТИК обладают широким спектром иммуномодулирующего действия при различных заболеваниях кожи за счет супрессии высвобождения медиаторов воспаления из тучных клеток и базофилов (гистамин, триптаза) [52, 53]. Основными препаратами этой группы являются такролимус и пимекролимус. Такролимус оказывает также противозудное действие, что связано со снижением активности T-клеток и, возможно, с прямым влиянием на функцию нервных волокон [54].
Изучено также комплексное применение ТИК с топическими стероидами при хронической почесухе взрослых, в том числе и при узловатой почесухе. В частности, исследование, посвященное применению гидрокортизона и пимекролимуса у больных с почесухой, показало значительное и быстрое уменьшение зуда при мягком иммунодепрессивном эффекте этих препаратов [39]. При наружном лечении 1% кремом пимекролимуса и 1% кремом гидрокортизона наблюдалось значительное улучшение состояния больных по шкале ВАШ [55].
Исследования, посвященные оценке эффективности местных препаратов, включая кортикостероиды, ингибиторы кальциневрина, кальципотриол и капсаицин, продемонстрировали положительный эффект при лечении почесухи взрослых [56].
Достигнут высокий терапевтический эффект в лечении больных пруриго, в том числе узловатым пруриго, методом узкополосной средневолновой ультрафиолетовой терапии [57], что подтверждалось десенсибилизирующим эффектом (снижением уровня сывороточного IgE в 2,4 раза и медиаторов воспаления серотонина и гистамина [58].
Фототерапия используется для лечения пруриго с 1981 г. и эффективна при лечении различных воспалительных заболеваний кожи. Применение фототерапии индуцирует апоптоз T-лимфоцитов, снижает количество клеток Лангерганса и тучных клеток в дерме и, что важно в отношении пруриго, уменьшает зуд за счет препятствования высвобождению гистамина из базофилов и тучных клеток [59].
Положительный эффект фототерапии отмечен во многих исследованиях [60, 61]. Показано, что при этом методе лечения снижались уровни NGF (фактор роста нервов) и CGRP (пептид, связанный с геном кальцитонина), отмечалось иммунодепрессивное действие, приводящее к снижению уровня IL-31 [62].
При узловатом пруриго продолжают широко использовать сильнодействующие или очень сильнодействующие местные кортикостероиды, метотрексат, фототерапию, несмотря на отсутствие значимых доказательств эффективности этих методов терапии [39], что подчеркивает актуальность проведения дальнейших исследований по изучению различных методов лечения при этом дерматозе [63, 64]. Применение инновационных лекарственных препаратов позволяет пациентам с данным заболеванием достигать значимого улучшения его симптомов и проявлений при благоприятном профиле безопасности.
Принимая во внимание сложный патогенез почесухи взрослых, включая узловатую почесуху, большой спектр нежелательных побочных эффектов доступных опций системной и местной терапии, необходим дальнейший целенаправленный поиск безопасных и эффективных методов комплексного лечения данного заболевания для восполнения потребностей разных групп пациентов.
Авторы заявляют об отсутствии конфликта интересов.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.
Почесуха (пруриго): причины появления, симптомы, диагностика и способы лечения.
Определение
Почесуха, или пруриго, — это нейроаллергодерматоз, достаточно редкое кожное заболевание, для которого характерны сильный зуд, узелковые высыпания, кровянистые корочки. Элементы располагаются в основном на разгибательных поверхностях суставов конечностей, ягодицах, животе, спине, пояснице.

Изображение используется согласно лицензии Shutterstock.
Причины появления почесухи
В развитии заболевания в детском возрасте провоцирующими факторами выступает сенсибилизация к пищевым, лекарственным, бытовым аллергенам, к укусам насекомых, а также нарушения функции пищеварения (в том числе врожденные ферментопатии), глистные и паразитарные инвазии, интоксикации, профилактические вакцины, очаги инфекции.
У взрослых основное значение придается воздействию внутренних аллергенов, активизирующихся на фоне хронических желудочно-кишечных патологий (функциональной диспепсии, синдрома раздраженного кишечника, язвенной болезни желудка и двенадцатиперстной кишки, гепатита, холецистита, цирроза печени), эндокринных нарушений (сахарного диабета, тиреотоксикоза и т.д.). Кроме того, к факторам риска развития почесухи относят интоксикацию организма, вегетососудистые нарушения, гельминтозы, заболевания нервной системы и аутоиммунные процессы. Пруриго взрослых может быть проявлением неспецифической реакции, возникшей на фоне заболеваний крови (лимфогранулематоза, лимфолейкоза), паранеопластических процессов, системных заболеваний, беременности, фотосенсибилизации, стрессов, укусов насекомых.
Развитие хронической почесухи связывают с таким порочным кругом, как зуд – расчесывание – зуд. При этом расчесывание не уменьшает зуд, а наоборот, усиливает его.
Классификация заболевания
Почесуха детская (строфулюс, детская папулезная крапивница).
Почесуха взрослых (почесуха простая Гебры).
Почесуха узловатая (крапивница папулезная стойкая, узловатая почесуха Гайда).
Симптомы почесухи
Детская почесуха манифестирует в первый год жизни ребенка, но выраженные клинические проявления заболевания наблюдаются в возрасте 2-8 лет. Сначала на коже появляются волдыри размером от 2 мм до 1 см. В их центре можно увидеть узелок, увенчанный папуло-везикулой (серопапулой). На фоне сильного зуда папуло-везикулы повреждаются, а на их месте образуются геморрагические корочки.
Высыпания и зуд возникают приступообразно и локализуются на коже разгибательных поверхностей суставов, туловище, ягодицах, ладонях и подошвах, реже – на лице и волосистой части головы. Зуд, как правило, усиливается вечером и ночью, что чревато плохим качеством сна, иногда повышается температура тела до 37,5-38ºС.
Почесуха взрослых может проявляться в двух формах: острой и хронической.
Острая форма заболевания характеризуется появлением на коже разгибательных поверхностей суставов верхних и нижних конечностей (реже – туловища) плотных узелков, не склонных к слиянию и имеющих красновато-бурый оттенок. В результате зуда и расчесывания их поверхность покрывается геморрагическими корочками, при отторжении которых остается временная гипопигментация или белесоватые рубчики. Высыпаниям предшествуют незначительные нарушения общего состояния в течение 1-2 дней. Острая форма заболевания может продолжаться от 2 недель до 4 месяцев. У больных вследствие изнурительного зуда возникают нервные расстройства и бессонница.
Хроническая форма заболевания отличается длительным рецидивирующим течением с проявлением наряду с папулезными высыпаниями очагов утолщения кожи.
У людей с фотосенсибилизацией обострения нередко имеют сезонный характер (весной и/или летом) и отличаются локализацией высыпаний на открытых участках кожи.
Узловатая почесуха встречается редко, преимущественно у женщин старше 40 лет. Характеризуется наличием мономорфных высыпаний, представленных изолированными крупными (величиной от 5 мм до 1 см и более в диаметре) полушаровидными или округлыми плотными узелками, возвышающимися над уровнем кожи. В результате интенсивного приступообразного зуда на них появляются расчесы, покрытые корочками. Патологические элементы нередко изъязвляются, а затем на их месте формируются рубцы. Высыпания локализуются на коже разгибательных поверхностей суставов верхних и нижних конечностей, реже – на сгибательных поверхностях и на спине. Заболевание длится годами и сопровождается короткими ремиссиями.
Диагностика почесухи
Диагностика основывается на данных анамнеза и клинической картине заболевания. Перед назначением системной медикаментозной терапии и с целью дифференциальной диагностики назначают следующие лабораторные исследования:
- общий анализ крови;
К каким врачам обращаться
Диагностикой и лечением почесухи занимается врач-дерматолог. Возможно, потребуется консультация
аллерголога.
Лечение почесухи
Для лечения почесухи применяют наружную и системную лекарственную терапию.
Для наружной терапии рекомендуются топические глюкокортикостероиды, позволяющие уменьшить воспалительную реакцию кожи и зуд, а также пасты, кремы, мази, содержащие деготь, ихтиол, нафталан.
С целью профилактики присоединения бактериальной инфекции при повреждении кожи используют антисептики и дезинфицирующие средства.
Системная терапия для купирования зуда включает антигистаминные препараты. При упорном течении заболевания назначают глюкокортикостероиды в форме таблеток или инъекций.
Для лечения почесухи могут быть рекомендованы:
- селективная фототерапия курсом до 30 сеансов;
- ПУВА-терапия (использование фотоактивного вещества совместно с облучением кожи длинноволновым ультрафиолетовым излучением) курсом до 20 сеансов.
Осложнения почесухи
Поврежденная кожа – входные ворота для бактериальной инфекции, поэтому ее присоединение при несоблюдении гигиенических мер вполне вероятно.
Кроме того, вследствие сильного зуда существует риск появления неврологических и психических проблем.
Профилактика почесухи
Методов профилактики не существует.
Источники:
- Федеральные клинические рекомендации по ведению больных пруриго Российское общество дерматовенерологов и косметологов. – 2020.
- К.В. Обыденова, А.В. Федоровская. Почесуха // Евразийский Союз Ученых. – 2015. – № 10-1.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Почесуха
Почесуха (пруриго) — зудящий дерматоз, основными элементами сыпи при котором являются небольшие узелки с маленькими пузырьками в центре. Выраженный зуд приводит к расчесыванию мест высыпаний и появлению глубоких экскориаций. Отличительной чертой почесухи является расположение сыпи на разгибательных участках конечностей без вовлечения сгибательных поверхностей. Диагностика почесухи проводится путем дерматологического осмотра, исследования органов ЖКТ и исключения схожих кожных заболеваний. Лечение заключается в назначении диеты, витаминов, физиотерапии, антигистаминных и седативных средств.
Общие сведения
Современная дерматология различает три клинические разновидности почесухи: почесуха взрослых, детская и узловая почесуха. Детская почесуха развивается в основном в течение первого года жизни ребенка, но может встречаться у детей до 5-ти лет. Почесухой взрослых болеют люди пожилого возраста. Узловая почесуха наблюдается, как правило, после 50 лет и чаще у женщин.
Причины почесухи
Основной причиной развития почесухи считается сенсибилизация организма, приводящая к развитию в коже процессов аллергического воспаления. К основным сенсибилизирующим организм агентам относятся пищевые продукты. У грудных детей это белок коровьего или материнского молока, в более старшем возрасте — грибы, мучные продукты, яйца, цитрусовые, шоколад, клубника, некоторые виды рыбы. У взрослых в качестве пищевых сенсибилизаторов могут выступать копчености, мед, кофе, алкоголь, острые продукты и пряности.
Важное значение в развитии почесухи у детей имеет конституциональная склонность к аллергическим реакциям, проявляющаяся в виде экссудативного диатеза, а также различные ферментопатии пищеварительного тракта. Предрасполагающим фактором, как у детей, так и у взрослых, может выступать аутосенсибилизация и аутоинтоксикация организма из кишечника при дисбактериозе, глистной инвазии, дискинезии желчевыводящих путей. У взрослых провоцирующими факторами в развитии почесухи могут быть нервно-эмоциональные расстройства (нарушения сна, неврастения) и некоторые заболевания общего характера (сахарный диабет, опухоли внутренних органов, лимфогранулематоз, хронический гепатит, цирроз печени, холецистит и др.).
По мнению некоторых авторов возникновение почесухи обусловлено укусами насекомых (комаров, клещей, блох) и заболевание следует отнести к эпизоонозам. Эту гипотезу подтверждает большая распространенность заболевания в сельской местности, его сезонность и положительные результаты аллергической пробы с антигенами насекомых у большинства заболевших.
Симптомы почесухи
Детская почесуха начинается с появления на коже рассеянных и обильных высыпаний в виде узелков размером 3-5 мм, на поверхности которых со временем появляются небольшие пузырьки. Пузырьки лопаются с образованием точечных эрозий, покрытых серозными корочками. Наряду с наличием сыпи на коже туловища и лица, типично расположение большого количества высыпаний на разгибательных поверхностях конечностей. Папуловезикулы при почесухе могут располагаться на коже ладоней и подошв. При этом они имеют больший размер (5-7 мм), отечное основание и воспалительный ободок. Отличительной чертой почесухи является интенсивный зуд. В результате расчесывания в местах высыпаний появляются множественные экскориации.
У заболевших почесухой детей наряду с высыпаниями наблюдаются нервно-психические нарушения: капризность, плохой сон, плаксивость, повышенная раздражительность. Эти симптомы могут быть обусловлены как самим заболеванием (сильным зудом и аутоинтоксикацией организма), так и врожденной лабильностью нервной системы в следствие особенностей конституции.
Во многих случаях наблюдается самостоятельный регресс симптомов почесухи после исключения из питания ребенка коровьего молока и детских смесей. Но может происходить переход детской почесухи в атопический дерматит, пруригинозную экзему или почесуху взрослых. Признаками подобной трансформации являются появление белого дермографизма, уменьшение брюшного рефлекса и исчезновение подошвенного. У таких детей отмечается сухость кожи, ангидроз, увеличение бедренных и паховых лимфоузлов.
Почесуха взрослых характеризуется интенсивно зудящими узелковыми высыпаниями на коже живота, ягодиц, спины и разгибательной поверхности рук и ног. Лицо и сгибательная поверхность конечностей обычно не затрагиваются. Для почесухи взрослых типичны плотные полушаровидные или конические папулы буровато-красной окраски размером до 5 мм. Наряду с этим могут наблюдаться папулы, отличающиеся ярко-красным цветом и наиболее сильным зудом. Отмечаются множественные экскориации, покрытые геморрагическими корками.
Почесуха взрослых может иметь острое и хроническое течение. В последнем варианте к кожной симптоматике постепенно присоединяется невротический синдром: нарушения сна, раздражительность, выраженная эмоциональная лабильность.
Узловая почесуха отличается хроническим и длительным течением. Высыпания представлены плотными папулами полушаровидной формы. Их размер колеблется от 6 до15 мм. При узловой почесухе высыпания располагаются в основном на коже разгибательной поверхности ног, реже — на руках и туловище. Инфицирование элементов почесухи в процессе расчесывания часто может привести к развитию остиофолликулита, фолликулита, пиодермии или фурункулеза.
Диагностика
Диагностируя почесуху, дерматолог должен провести осмотр и дерматоскопию высыпаний. При подозрении на присоединение вторичной инфекции проводится бакпосев соскоба для выявления возбудителя и его чувствительности к антибактериальным препаратам. Возникновение почесухи на фоне нарушений желудочно-кишечного тракта или эндокринной патологии требует консультации гастроэнтеролога или эндокринолога. Проводится исследование кала на яйца гельминтов и анализ на дисбактериоз. При необходимости пациентам с почесухой назначается УЗИ печени и поджелудочной железы, печеночные пробы, исследование ферментов поджелудочной железы.
Важным моментом в диагностике почесухи является исключение дерматологических заболеваний, которые имеют сходную клиническую картину. Расположение сыпи и морфологические особенности элементов почесухи в большинстве случаев позволяют отличить ее от атопического дерматита, чесотки и токсикодермии.
При атопическом дерматите, в отличие от почесухи, высыпания локализуются на сгибательных поверхностях конечностей. При чесотке дерматоскопия позволяет обнаружить типичные ходы, а положительный результат исследования на чесотку подтверждает диагноз. Для токсидермии характерна связь с высыпаний с употреблением лекарственных препаратов. Узловую почесуху необходимо дифференцировать от красного плоского лишая.
Лечение почесухи
Немаловажное место в лечении почесухи принадлежит диете. У детей грудного возраста для снижения сенсибилизации организма к материнскому молоку рекомендовано за 15 мин до кормления давать 10 капель сцеженного молока. При почесухе необходимо ранее включение в рацион творога, кефира и морковного сока. Беременным и кормящим женщинам следует избегать употребления большого количества цитрусовых, яиц, рыбы, свинины, солений.
Детям старшего возраста и взрослым, страдающим почесухой, рекомендованы кисло-молочные продукты (ряженка, творог, кефир), отварная говядина, подсолнечное масло, фрукты и овощи (особенно морковь, капуста, шпинат и горох). При обнаружении гельминтной инвазии проводят дегельминтизацию. Также необходима санация очагов хронической инфекции: кариозных зубов, отита, синусита, хронического тонзиллита, лечение заболеваний ЖКТ и дисбактериоза.
В лечении почесухи применяют улучшающие пищеварение ферменты (панкреатин и др.), витамины группы В, витамины А и С, антигистаминные средства (фенкарол, лоратадин, дезлоратадин, клемастин, хлоропирамин и др.), препараты кальция и седативные медикаменты (настойка пиона, валериана). Хороший эффект оказывают лечебные ванны с отрубями, отваром коры дуба, череды или ромашки. В качестве дополнительных средств при почесухе возможно применение мазей и кремов с глюкокортикоидами. В тяжелых случаях назначают малые дозы глюкокортикостероидов внутрь.
Из физиотерапевтических методов при почесухе применяют субэритемные дозы УФО, электросон, фонофорез с гидрокортизоном, индуктотермию, микроволновую терапию на область надпочечников, лекарственный электрофорез, ДДТ на область шейных симпатических узлов.
