Пapaщитoвидная жeлeза орган эндокринной системы, который локализуется на задней поверхности щитовидки. Около 80% населения имеют 2 пары этих желез, остальные 3-6 пар. До начала 20 века паращитовидные железы не принимались во внимание медиками, роль в процессе жизнедеятельности организма недооценивалась.
Железами синтезируются вещества, которые контролируют уровень кальция и фосфора в крови. При нарушении продуцирования гормонов происходят сбои в обменных процессах, что не может не сказываться на работе всего организма. Особенно остро реагирует на заболевания паращитовидных желез женский организм.
Роль паращитовидных желез в организме
Внешний вид органа напоминает рисовые зерна длиной не больше 10 мм. Как правило, железы расположены за 2 долями щитовидки. Деятельность железы осуществляется с помощью кальцитонина и паратгормона (паратиреоидина). Их задача контролировать кальциево-фосфорный обмен в организме. При нарушении этого обмена происходят различные патологические изменения в эндокринной системе.
При необходимости гормоны паращитовидных желез могут повышать или понижать концентрацию кальция. Это происходит следующим образом:
- сенситивные к Са клетки крови определяют его уровень,
- если его меньше нормы (ниже 2, 25 ммоль/л), активизируются рецепторы паращитовидной железы, синтезирующие паратгормон,
- увeличивaeтcя уpoвeнь aктивнoй фopмы витамина Д (кaльцитpиoлa),
- происходит стимуляция ocтeoклacтов клeток кocтнoй ткaни, отвечающих за ее paзpушeниe, вcлeдcтвиe чего кальций активно выделяется в кровь.
Паращитовидная железа, несмотря на свои небольшие размеры, играет ключевую роль в регуляции обмена кальция и фосфора в организме. Врачи отмечают, что у женщин симптомы заболеваний этого эндокринного органа могут проявляться в виде усталости, мышечной слабости, частых переломов и изменений в настроении. Часто наблюдаются и нарушения менструального цикла, что может быть связано с дисбалансом гормонов.
Лечение патологий паращитовидной железы требует комплексного подхода. Врачи подчеркивают важность ранней диагностики, которая включает анализы на уровень кальция и паратгормона. В зависимости от причины заболевания, терапия может варьироваться от медикаментозного лечения до хирургического вмешательства. Важно, чтобы женщины не игнорировали симптомы и обращались за медицинской помощью, так как своевременное вмешательство может значительно улучшить качество жизни и предотвратить серьезные осложнения.

ЗАБОЛЕВАНИЯ ПАРАЩИТОВИДНЫХ ЖЕЛЕЗЫ
Нарушения работы эндокринного органа у женщин
При сбоях в работе органа меняется гормональный уровень. Нарушение обмена кальция и фосфора чаще связывают с такими явлениями:
- отсутствие или недоразвитость околощитовидной железы,
- удаление органа хирургическим путем,
- нарушение секреции гормонов,
- отсутствие резистентности у рецепторов тканей к паратгормону.
При нарушении функций паращитовидной железы происходит снижение или увеличение синтеза гормонов. Может развиться гипопаратиреоз или гиперпаратиреоз. Чаще сбои появляются у женщин в возрасте 40-60 лет.
Гиперпаратиреоз
Возникает вследствие повышенного продуцирования паратгормона. На фоне этого увеличивается концентрация кальция в крови.
Вызвать первичный патологический процесс могут:
- гиперплазия органа,
- аденома паращитовидных желез,
- редко злокачественные карциномы.
На заметку! При гиперпаратиреозе повышается вымывание ионов кальция из костей, происходит развитие гиперкальциемии. Кости сильно деформируются, в мягких тканях откладываются кальцинаты. Патологические процессы из паращитовидных желез распространяются на почки (60% случаев) и сосуды.
Bтopичный гипepпapaтиpeoз развивается на фоне:
- недостаточного поступления витамина Д в организм,
- синдрома Фанкони,
- заболеваний ЖКТ, провоцирующих плохое всасывание кальция,
- продолжительного приема противосудорожных лекарств,
- почечной недостаточности.
Симптомы гиперпаратиреоза:
- размягчение костей из-за вымывания из них кальция,
- подверженность частым переломам,
- остеопороз,
- почечные колики,
- возможно развитие нефрокальциноза,
- уремия,
- снижение веса,
- тошнота, рвота,
- гипертония,
- выпадение волос,
- мышечная слабость,
- эмоциональная неустойчивость.
Паращитовидные железы, несмотря на свои небольшие размеры, играют ключевую роль в регуляции обмена кальция и фосфора в организме. У женщин заболевания этих желез могут проявляться различными симптомами, такими как усталость, мышечные спазмы, изменения в настроении и даже проблемы с кожей. Часто пациенты отмечают увеличение щитовидной железы или появление узлов, что может указывать на дисфункцию паращитовидных желез. Лечение патологий включает как медикаментозную терапию, так и хирургическое вмешательство, в зависимости от степени заболевания. Важно помнить, что ранняя диагностика и регулярные обследования могут значительно улучшить прогноз и качество жизни. Женщины, особенно в период менопаузы, должны быть особенно внимательны к своему здоровью и регулярно проверять уровень кальция и гормонов, чтобы избежать серьезных осложнений.

Щитовидная железа, симптомы заболевания | Проблемы с щитовидкой
Гипопаратиреоз
Состояние, которое возникает из-за недостаточного синтеза паращитовидными железами паратгормона.
Причинами гипопаратиреоза могут быть:
- резекция паращитовидных желез,
- травмы шеи, поражающие орган,
- aутoиммунныe воспаления,
- надпочечниковая недостаточность,
- врожденная недоразвитость паращитовидных желез,
- хронический дефицит витамина Д,
- отравление свинцом, стрихнином,
- воздействие радиоактивных лучей.
Случаи гипопаратиреоза вслечаются только у 0,4% населения.
Симптоматика заболевания выражена судорожным или тетаническим синдромом. Судороги возникают спонтанно, или вызываются действием болевого фактора, изменением температуры, механическими травмами. Кожа при мышечном спазме бледнеет, учащается пульс, повышается потоотделение, скачет давление, нарушаются функции восприятия вкуса.
У женщины возникают:
- онемение и скованность мышц,
- холод в конечностях,
- спазмирование нескольких групп мышц (лица, конечностей, коронарных сосудов, шеи, межреберья),
- резкая боль в области сердца,
- колики в области живота,
- запоры,
- анурия,
- выпадение волос,
- ранняя седина,
- развитие грибковых поражений кожи,
- возможна потеря сознания.
Длительный гипопаратиреоз способствует развитию психических расстройств:
- снижению интеллекта,
- неврозам,
- бессоннице.
Методы лечения заболеваний
Тактика лечения определяется врачом на основании результатов анализов, которые выясняют причины нарушений работы паращитовидной железы. Если будет выявлена гиперкальцемия на фоне гиперпаратиреоза, главная задача терапии снизить уровень кальция в крови.
Комплекс лекарственных средств для понижения уровня кальция:
- внутривенное введение физраствора с калием и фуросемидом,
- в/м введение сульфата магния,
- нaтpия цитpaт, фосфаты внутpивeннo,
- кальцитонин,
- митрамицин.
Рекомендации при гиперпаратиреозе для ускорения нормализации состояния:
- сократить употребление продуктов с высоким содержанием кальция (молоко, орехи, творог),
- ограничить применение соли,
- увеличить в рационе продукты с фосфором (креветки, морская рыба),
- пить мочегонные чаи из толокнянки, листьев черной смородины,
- избегать длительного нахождения под прямыми солнечными лучами,
- исключить алкоголь.
При наличии новообразований проводят их удаление оперативным путем. Хирург иссекает часть паращитовидных желез или удаляет орган полностью.
При гипопаратиреозе эндокринолог подбирает комплекс средств, направленных на компенсацию дефицита кальция в организме, устранение выраженного судорожного синдрома. Кроме медикаментозных препаратов с кальцием рацион нужно обогащать блюдами с содержанием этого элемента.
Как правило, заболевания паращитовидных желез у женщин протекают без ярко выраженных симптомов на начальных стадиях своего развития. Прогрессирование патологических процессов чревато тяжелыми последствиями для организма. Чтобы избежать их следует регулярно контролировать уровень гормонов в крови. При появлении подозрительных симптомов обращаться за помощью к специалисту. При соблюдении всех терапевтических рекомендаций от проблем паращитовидной железы можно избавиться, не причинив вреда организму.
Видео о классификации заболеваний паращитовидных желёз, о симптомах и особенностях лечения патологий:

Паращитавиднфе железы диагностика и класификация заболеваний
Вопрос-ответ
Какие симптомы при нарушении паращитовидной железы?
Боли в суставах и коленях, ломкость костей, беспричинные слабость и утомляемость, потеря аппетита, дискомфорт в животе — боли, тошнота, вплоть до рвоты, стойкое повышение артериального давления.
Что происходит при недостатке паращитовидной железы?
Отсутствие или повреждение паращитовидных желез, а также нарушения их функции, ведут к тяжелым эндокринным заболеваниям, дисбалансу фосфорно-кальциевого обмена в организме, в результате, почечной недостаточности, повреждениям костей, психическим расстройствам.
Почему повышается паратгормон у женщин?
Самая частая причина такого гиперпаратиреоза – это доброкачественная опухоль одной из паращитовидных желез (аденома). Остальные случаи связаны с увеличением одной или нескольких желез из-за разрастания клеток в этих железах (гиперплазия).
Какие анализы показывают рак паращитовидной железы?
Диагностика рака паращитовидной железы Дополнительно пациенту назначают клинический и биохимический анализы крови, анализ на содержание паратгормона, кальция, фосфатов в сыворотке крови, анализ на онкомаркеры, а также исследования для исключения поражения сердца, легких, почек.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям щитовидной и паращитовидной желез. Это поможет выявить возможные проблемы на ранних стадиях.
СОВЕТ №2
Обратите внимание на изменения в вашем организме, такие как усталость, изменения в весе или проблемы с костями. Эти симптомы могут указывать на нарушения в работе паращитовидных желез и требуют консультации врача.
СОВЕТ №3
Следите за своим уровнем кальция в организме, так как паращитовидные железы отвечают за его регуляцию. Включите в рацион продукты, богатые кальцием, и при необходимости обсудите с врачом возможность приема добавок.
СОВЕТ №4
При наличии заболеваний паращитовидных желез, старайтесь вести здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте стрессов. Это поможет поддерживать общее состояние здоровья и улучшить качество жизни.
Паращитовидные железы – органы, расположенные около щитовидной железы в передней части шеи. Они участвуют в регуляции содержания кальция в крови, что необходимо для нормального функционирования организма. Этот минерал отвечает за прочность костей, зубов, сокращение мышц, передачу нервных импульсов, протекание многих биохимических реакций.
При снижении уровня кальция в крови паращитовидные железы выделяют паратгормон, который активизирует выход кальция в кровяное русло из костной ткани. Также они синтезируют кальцитонин – гормон, который действует противоположно паратгормону – способствует снижению концентрации кальция в крови и переходу его в костную ткань.
При заболеваниях паращитовидных желез происходит усиление (гиперпаратиреоз) или снижение (гипопаратиреоз) их функции. При гиперпаратиреозе выделяется повышенное количество паратгормона, что приводит к значительному увеличению уровня кальция в крови и вымыванию его из костной ткани. В результате развивается повышенная ломкость костей, нарушение функции почек и другие проявления заболевания.
При гипопаратиреозе уровень кальция в крови снижается, что в первую очередь приводит к мышечным спазмам, нарушению функционирования нервной системы.
В зависимости от причин изменения уровня кальция лечение может быть консервативным и хирургическим.
Гиперпаратиреоз, гипопаратиреоз.
Disorders of the Parathyroid Gland, Hyperparathyroidism, Hypoparathyroidism.
Для гиперпаратиреоза характерны следующие симптомы:
- снижение прочности, хрупкость костей,
- формирование камней в почках,
- боли в суставах, костях,
- слабость, быстрая утомляемость,
- боли в животе,
- тошнота, рвота,
- снижение аппетита,
- депрессия,
- снижение памяти,
- повышение артериального давления.
Гипопаратиреоз сопровождается:
- болями в мышцах,
- судорогами рук, ног, лица, туловища,
- спазмами мышц лица, горла, рук и ног,
- нарушением дыхания в результате спазма мышц горла, бронхов,
- судорогами,
- раздражительностью,
- слабостью, утомляемостью,
- головными болями,
- депрессией,
- ухудшением памяти,
- болезненными менструациями,
- сухостью кожи,
- ломкостью ногтей,
- выпадением волос.
Паращитовидные железы выделяют гормоны, которые поддерживают необходимый уровень кальция в крови.
Кальций поступает в организм человека с пищей (для его нормального усвоения необходим витамин D). В кишечнике часть его всасывается, а часть выделяется с калом и выводится почками. Основное количество кальция (около 99 %) находится в костной ткани, чем обеспечивается ее прочность. Кроме того, кальций выполняет множество других важных функций в организме: участвует в сокращении мышц (в том числе сердечной мышцы, мышечных волокон внутренних органов), передаче нервных импульсов, необходим для свертывания крови, протекания различных биохимических реакций.
Выраженным действием на содержание кальция обладает гормон паращитовидных желез – паратгормон. В норме при снижении уровня кальция в крови паратгормон способствует выходу кальция из костной ткани, снижению выделения кальция почками и усилению его всасывания в кишечнике. По различным причинам может происходить избыточное выделение паратгормона, что приводит к выраженному увеличению уровня кальция в крови. При этом развиваются симптомы гиперпаратиреоза.
Гиперпаратиреоз может возникать в результате заболевания непосредственно паращитовидных желез (первичный гиперпаратиреоз) или в результате другого заболевания, которое нарушает их функционирование (вторичный гиперпаратиреоз).
Первичный гиперпаратиреоз возникает по следующим причинам:
- доброкачественная опухоль (аденома) паращитовидных желез,
- злокачественная опухоль (рак) паращитовидных желез,
- гиперплазия (увеличение) паращитовидных желез.
Причины увеличения (гиперплазии) паращитовидных желез неизвестны. По мнению исследователей, в некоторых случаях большую роль играют определенные гены, которые передаются по наследству.
Вторичный гиперпаратиреоз может развиваться при:
- выраженном дефиците кальция, который бывает вызван недостаточным количеством кальция в пище и нарушением его всасывания,
- недостатке витамина D (он необходим для всасывания кальция в пищеварительном тракте и синтезируется в коже под действием солнечного света, меньшая его часть поступает с пищей),
- почечной недостаточности – выраженном нарушении функции почек (в почках витамин D переходит в активную форму, поэтому при нарушении их деятельности может возникать нехватка витамина D, что приводит к значительному уменьшению всасывания кальция; уровень кальция в крови поддерживается за счет выделения больших количеств паратгормона, которое вызывает вторичный гиперпаратиреоз).
Кальций выводится из организма почками. При его избытке в мочевыделительной системе образуются камни. Также снижается плотность костей, так как основным источником кальция для организма становится кальций костной ткани.
Другие симптомы гиперпаратиреоза (слабость, утомляемость, снижение аппетита) связаны с гиперкальциемией (повышением уровня кальция в крови). Она может вызывать повышенное выделение желудочного сока, что способствует развитию язвы желудка.
Могут возникать различные нарушения со стороны сердечно-сосудистой системы (например, повышение артериального давления).
При гипопаратиреозе синтез паратгормона сильно снижен, в результате чего уровень кальция в крови становится значительно ниже нормальных значений. Гипопаратиреоз может возникать по следующим причинам:
- повреждение или удаление паращитовидных желез во время операций на щитовидной железе (паращитовидные железы расположены на поверхности щитовидной железы и имеют небольшие размеры, поэтому в некоторых случаях их бывает сложно идентифицировать, что приводит к их повреждению или удалению во время оперативного вмешательства);
- наследственный гипопаратиреоз – заболевание, при котором паращитовидные железы отсутствуют либо имеют сниженные функции с рождения пациента;
- аутоиммунные процессы – состояния, при которых иммунная система разрушает клетки и ткани собственного организма, в некоторых случаях объектом агрессии со стороны иммунной системы становятся паращитовидные железы, что приводит к нарушению их функционирования;
- действие ионизирующего излучения – при облучении злокачественных новообразований в области шеи радиоактивное излучение может повреждать клетки паращитовидных желез, вызывая гипопаратиреоз.
Снижение уровня ионизированного кальция в крови приводит к нарушениям процессов, для осуществления которых необходим кальций: сокращения мышц, передачи нервных импульсов, различных биохимических реакций. При этом могут возникать различные осложнения, одним из которых является тетания – сильные спазмы мышц лица, конечностей. Особенно опасно данное состояние при спазмах мышц горла. Это грозит нарушениями дыхания, что требует неотложной медицинской помощи. Также возможны судорожные приступы, нарушения деятельности сердечно-сосудистой системы.
К группе риска развития гиперпаратиреоза относятся:
- женщины в период менопаузы,
- лица, у которых был длительный и выраженный дефицит кальция или витамина D,
- больные редкими наследственными заболеваниями, при которых развивается нарушение деятельности нескольких эндокринных желез,
- лица, принимавшие препараты лития,
- пациенты, которые проходили лучевую терапию онкологических заболеваний, затрагивающую область шеи.
К группе риска развития гипопаратиреоза относятся:
- лица, перенесшие хирургические вмешательства в области шеи, в частности удаление щитовидной железы,
- лица, имеющие близких родственников, страдающих гипопаратиреозом,
- больные аутоиммунными заболеваниями (болезнями, при которых клетки иммунной системы разрушают структуры собственного организма),
- пациенты, которые проходили лучевую терапию онкологических заболеваний, затрагивающую область шеи.
Ключевую роль в диагностике заболеваний паращитовидных желез ииграет лабораторная диагностика. Определяется уровень кальция в крови и моче, гормонов паращитовидных желез и других показателей.
Лабораторные анализы
- Кальций в сыворотке крови. При гиперпаратиреозе он повышен, при гипопаратиреозе – снижен.
- Кальций ионизированный – кальций, который не связан с белками плазмы крови и находится в свободном состоянии. По мнению исследователей, ионизированный кальций точнее отображает обмен кальция в организме, так как именно эта часть участвует в сокращении мышц, передаче нервных импульсов и других процессах. При гиперпаратиреозе наблюдается повышение данного показателя, при гипопаратиреозе – снижение.
- Кальций в суточной моче. Кальций выводится из организма почками, поэтому при повышении концентрации кальция в крови выделение его с мочой также возрастает. Это происходит при гиперпаратиреозе. При гипопаратиреозе может наблюдаться снижение уровня кальция в моче.
- Паратиреоидный гормон, интактный. Паратиреоидный гормон синтезируется паращитовидными железами и регулирует уровень кальция в крови. При заболеваниях, сопровождающихся усилением функции паращитовидных желез (гиперпаратиреозе), концентрация данного гормона увеличивается, при гипопаратиреозе – снижается.
- N-Остеокальцин (маркер костного ремоделирования) – белок, содержащийся в костной ткани. Он отображает изменения, происходящие в костной ткани. При уменьшении плотности костей (остеопорозе) его уровень повышается.
- Маркер формирования костного матрикса P1NP. Является предшественником коллагена I типа. Этот вид коллагена – основной показатель активности формирования костной ткани. Анализ используется для оценки эффективности лечения, сравнения активности формирования кости до и после лечения.
Исследования
- Денситометрия костей. Измерение плотности костной ткани. Проводится исследование с помощью специального аппарата, действие которого основано на свойствах рентгеновского излучения, при этом оценивается нарушение минерального состава костей и выраженность остеопороза.
- Ультразвуковое исследование (УЗИ). Позволяет получить изображения внутренних органов. При УЗИ паращитовидных желез может быть обнаружено их увеличение, опухоли и другие изменения.
- Сцинтиграфия. Исследование внутренних органов с помощью радиоизотопов, которые вводятся в организм внутривенно. Они накапливаются в пораженном органе (например, в опухолевых клетках паращитовидных желез). Путем регистрации излучения данных радиоизотопов обнаруживается патологический очаг.
- Электрокардиограмма – регистрация электрических импульсов, которые образуются при работе сердца. Данное исследование широко распространено и обладает высокой информативностью. Оно позволяет выявить различные нарушения в работе сердца, которые могут развиваться при заболеваниях паращитовидных желез.
Лечение при гиперпаратиреозе может быть консервативным и хирургическим. Хирургическое заключается в удалении увеличенных паращитовидных желез, которые повышают уровень паратгормона. Если все паращитовидные железы увеличены и изменены, то сохраняется одна железы или ее отдельная часть для профилактики гипопаратиреоза после операции.
Консервативное лечение гиперпаратиреоза состоит в приеме препаратов, которые способствуют снижению уровня паратиреоидного гормона в крови. Также применяются препараты, задерживающие высвобождение кальция из костной ткани. У женщин в период менопаузы может проводиться заместительная гормональная терапия.
При гипопаратиреозе лечение направлено на восстановление сниженного уровня кальция в крови. Для этого применяются препараты кальция и витамина D. Дозировки и способы введения лекарств зависят от конкретной клинической ситуации.
Специфической профилактики заболеваний паращитовидной железы не существует. Чтобы предотвратить развитие осложнений при гиперпаратиреозе, необходимо:
- употреблять с пищей необходимое количество кальция (диетические рекомендации индивидуальны в каждом конкретном случае),
- пить большее количество воды – это снижает риск возникновения камней в почках,
- регулярно заниматься спортом,
- не курить (курение способствует выходу кальция из костной ткани),
- избегать приема препаратов, которые повышают уровень кальция в крови.
- Кальций в сыворотке крови
- Кальций ионизированный
- Кальций в суточной моче
- Паратиреоидный гормон, интактный
- N-Остеокальцин (маркер костного ремоделирования)
- Маркер формирования костного матрикса P1NP
- Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
- Chapter 353. Disorders of the Parathyroid Gland and Calcium Homeostasis.
Заболевания паращитовидных желез
Что такое паращитовидная железа?
Паращитовидные железы – это мелкие структуры, расположенные по соседству со щитовидной железой, либо находящиеся непосредственно на ней. Из-за своих маленьких размеров и тесной взаимосвязи со щитовидной железой паращитовидные железы были признаны самостоятельными железами внутренней секреции довольно поздно. В начале 20 века симптомы дефицита паращитовидных желез относили к отсутствию щитовидной железы. В то время хирурги при операциях по удалению щитовидной железы по неосторожности удаляли также и паращитовидные железы. В первой половине 20 века было установлено, что дефицит паращитовидных желез можно восполнить применением солей кальция. Позже ученым удалось выделить активные экстракты паращитовидных желез и охарактеризовать их как железы внутренней секреции, секретирующие паратгормон.
Паращитовидная железа, расположение в организме
Паращитовидных желез всего 4. Они расположены с передней стороны щитовидной железы. Несмотря на то, что паращитовидные железы анатомически тесно связаны с щитовидной железой, функционально они не зависимы.
Паращитовидная железа и кровеносная система
Когда кровь проходит через сосуды, пронизывающие паращитовидные железы, они сразу определяют уровень кальция и реагируют увеличением либо снижением выработки паратгормона (паратиреоидный гормон, ПТГ).
Функции паращитовидных желез
Единственная функция паращитовидных желез – контроль уровня кальция в крови и поддержание его в очень узких пределах между 8,5 и 10,5. Тем самым, паращитовидные железы контролируют также содержание кальция в костях, а также участвуют в регуляции функций нервной и мышечной систем. Кальций – элемент, благодаря которому происходит сокращение мышц. Уровень кальция также важен для нормального проведения возбуждения по нервным волокнам.
Знание этих двух основные функций кальция позволяет объяснить, почему при снижении его уровня в крови ниже 8,5 человек чувствует покалывание в пальцах либо спазм в мышцах (такие явления наблюдаются непосредственно после операции на паращитовидных железах). Подобно этому, слишком высокий уровень кальция может вызывать подавленное состояние, сонливость, делать человека более раздражительным, а иногда даже вызывать проблемы с памятью.
Гормоны щитовидной железы, содержащие йод (Т3, Т4), регулируют обмен веществ в организме. Паращитовидные железы регулируют уровень кальция и не влияют на обмен веществ. Однако в щитовидной железе, помимо йодированных гормонов вырабатывается также гормон кальцитонин, или тиреокальцитонин, который влияет на обмен кальция и фосфора, и тем самым также на развитие костной ткани.
При различных травмах костей кальцитонин способствует переходу кальция из крови в костную ткань и стимулирует регенерацию кости. Таким образом, его действие противоположно действию паратгормона.
Нормальная активность паращитовидных желез
Паращитовидные железы богаты кровеносными сосудами, благодаря чему они регулируют уровень кальция в крови 24 часа в сутки.
Если уровень кальция в крови снижен, то клетки железы начинают вырабатывать больше паратгормона. Попадая в кровь, ПТГ циркулирует в крови и воздействует на клетки, способные увеличить содержание кальция в крови. Так, паратгормон оказывает сильное влияние на клетки костей, высвобождая из них кальций и переводя его в кровь. Другой путь увеличения уровня кальция в крови – воздействие паратгормона на клетки внутренних стенок кишечника, благодаря чему они абсорбируют больше кальция из поступающей в организм пищи.
Если уровень кальция в крови слишком высок, клетки паращитовидной железы вырабатывают меньше паратгормона, либо не вырабатывают его вовсе, тем самым приводя к его снижению.
Этот механизм обратной связи действует постоянно, поэтому уровень кальция в крови колеблется в очень узких пределах. В нормальных условиях этот механизм идеально отрегулирован, благодаря чему уровень кальция в костях остается нормальным.
Таким образом, ПАРАТГОРМОН
- Регулирует количество абсорбируемого из пищи кальция, количество кальция, выводимого почками и количество кальция, запасаемого в костях.
- В костях запасается большое количество кальция, всегда готового выйти при необходимости в кровь под воздействием паратгормона.
- Увеличивает формирование активного витамина Д, воздействие которого приводит к увеличению всасывания кальция и фосфора клетками кишечника.
Заболевания и нарушения паращитовидных желез
Когда паращитовидные железы вырабатывают слишком много, либо слишком мало паратиреоидного гормона, это неблагоприятно влияет на организм, приводя к развитию различных нарушений.
1. Гиперпаратироидизм
Гиперпаратироидизм — это наиболее распространенное заболевание паращитовидных желез, которое характеризуется увеличенным образованием и выделением паратгормона, независимо от уровня кальция в крови. Другими словами, паращитовидная железа продолжает вырабатывать большое количество ПТГ, даже при нормальном уровне кальция. При этом, в 95,5% случаев увеличенной бывает лишь одна из четырех желез, в 4% случаев – четыре, в 0,5% случаев – две или три.
Симптомы гиперпаратироидизма
- С тех пор, как было описано заболевание гиперпаратироидизм, симптомы были охарактеризованы как «стоны, стенания, камни и кости» («moans, groans, stones, and bones»). После проведения лечения гиперпаратироидизма более 92% пациентов признают, что лучше спят, менее раздражительны, отмечают улучшение памяти.
- При некоторых формах гиперпаратироидизма из костей высвобождается такое большое количество кальция, что кости становятся хрупкими и ломкими – развивается остеопороз и остеопения. Наиболее часто это наблюдается у взрослых. Иногда в костных клетках происходит кровоизлияние, что вызывает болезненные ощущения.
- Высокий уровень кальция в крови может быть опасным для многих клеток, включая внутреннюю стенку желудка и поджелудочной железы. Развивается язва желудка и панкреатит. Кальций вызывает воспаление этих органов и болезненные ощущения.
- Главная роль почек – фильтрация и очищение крови – часто может нарушаться вследствие высокого уровня кальция. В мочевыводящих структурах происходит накопление кальция, и развивается мочекаменная болезнь. В исключительно редких случаях почка, вследствие накопления слишком большого количества кальция, полностью кальцифицируется. Это не только болезненно, но и может привести к серьезным повреждениям почки.
Последствия гиперпаратироидизма
- Тяжелые формы остеопороза и остеопении. Когда одна из паращитовидных желез гиперактивна, она выделяет слишком много паратгормона. Это приводит к постоянному выведению кальция из костей в кровеносное русло. Кости теряют плотность и прочность. Развивается остеопороз
- Переломы костей
- Мочекаменная болезнь
- Пептические язвы
- Панкреатит
- Заболевания нервной системы
Аденома паращитовидных желез
Гиперпаратироидизм может быть следствием развития доброкачественной опухоли — аденомы паращитовидных желез. Она сопровождается избыточным выделением паратгормона, вследствие чего развивается гиперкальциемия (повышение уровня кальция в крови).
Аденома паращитовидных желез может проявляться костным (остеопороз, патологические переломы), почечным (нефролитиаз), желудочно-кишечным (язва желудка, панкреатит), сердечно-сосудистым (артериальная гипертония) клиническими синдромами. Диагностика аденомы паращитовидной железы включает лабораторные анализы (определение уровня паратгормона, кальция, фосфора, щелочной фосфатазы), и ряд различных обследований, в том числе биопсию с цитологическим исследованием материала.
Развитие этих заболеваний зависит, в первую очередь, от длительности гиперфункции паращитовидных желез и ее степени. Кости постепенно теряют плотность, процесс прогрессирует. Панкреатит и язвы желудочно-кишечного тракта – более редкое явление. Решение подвергнуться операции на паращитовидных железах принимает сам пациент. Но надо помнить, что симптомы гиперпаратироидизма обычно не сильно выражены и становятся явными лишь через несколько лет после его возникновения.
Помните, что оперативное лечение гиперпаратироидизма в 95% случаев эффективно. Осложнения бывают менее чем в 1% случаев.
2. Гипопаратироидизм
Гипопаратироидизм — это комплекс симптомов, возникающих вследствие неадекватной выработки паратгормона. Это ведет к снижению в крови уровня кальция (гипокальциемия) и увеличению уровня фосфора (гиперфосфатемия). Это довольно редкое нарушение. Оно наблюдается в результате повреждения или удаления паращитовидных желез при операции на паращитовидных или щитовидной железах.
Симптомы гипопаратироидизма
Симптомы могут варьировать от слабо выраженных (дрожь в руках, пальцах, мышц вокруг рта) до сильно выраженных мышечных судорог и тетании и конвульсий (очень редко). Недостаточность паращитовидных желез бывает очень редко, но определенно может возникнуть после операции на щитовидной или паращитовидных железах, а также быть врожденной, когда ребенок рождается без паращитовидных желез
Лечение гипопаратироидизма
Наиболее эффективным способом лечения гипопаратироидизма является применение кальциевых добавок и витамина Д.
Ведущие специалисты эндокринологи
При возникновении вышеописанного комплекса симптомов Вы можете обратиться в нашу клинику. Эндокринолог клиники Сити Мед проведет профессиональное обследование, проконсультирует относительно течения заболевания, назначит соответствующие анализы, лечение, либо порекомендует оперативное вмешательство.
«Сити Мед» на карте Санкт-Петербурга
Пн-Пт: 8:00 – 20:00
Сб-Вс: 9:00 – 15:00
Кандидат медицинских наук
Эндокринолог
Дата публикации: 2025.04.11
При нарушении работы паращитовидных желез развивается гиперпаратиреоз или гипопаратиреоз. При гиперпаратиреозе усиливается выработка паратиреоидного гормона и растет уровень кальция в крови. При гипопаратиреозе снижается выработка паратиреоидного гормона и падает уровень кальция в крови. Дисбаланс гормонов сказывается на функционировании костно-мышечной системы, почек, сердца и других органов. Лечение может быть консервативным и хирургическим в зависимости от причины и особенностей течения болезни.
Что такое паращитовидные железы
Паращитовидные железы
Паращитовидные железы располагаются в передней части шеи. Отличаются небольшой величиной – не больше рисового зернышка. Обычно у человека насчитывается четыре паращитовидных железы и находятся они позади щитовидной железы.
Паращитовидные железы выделяют паратиреоидный гормон (паратгормон), который влияет на обмен кальция в организме. Этот минерал отвечает за прочность костей, зубов и ногтей. Он также участвует в сокращении мышечных волокон и передаче нервных импульсов.
Паращитовидные железы начинают выделять паратиреоидный гормон в том случае, когда уровень кальция в крови снижается. Этот гормон способствует выведению кальция костной ткани.
У паратгормона есть противодействующий гормон – кальцитонин. Его синтезирует щитовидная железа. Кальцитонин действует наоборот – выделяется, когда в крови много кальция, и способствует его переходу в костную ткань.
Выработка паратгормона и кальцитонина взаимосвязана. Когда в организме много одного гормона, становится мало другого. Так поддерживается непрерывный обмен кальция в организме.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины заболеваний паращитовидных желез
В зависимости от характера нарушений в работе паращитовидных желез развивается гиперпаратиреоз (избыток гормонов) или гипопаратиреоз (дефицит гормонов).
Гиперпаратиреоз может быть первичным и вторичным.
- Первичный гиперпаратиреоз возникает при поражении паращитовидных желез. Возникает гиперплазия – чрезмерное разрастание тканей, и это приводит к избыточной выработке паратиреоидного гормона. Причиной может быть доброкачественная или злокачественная опухоль.
- Вторичный гиперпаратиреоз возникает как компенсаторная реакция на снижение уровня кальция в крови. Причиной могут быть различные состояния: плохое питание, заболевания кишечника, болезни почек и другие состояния, при которых снижается поступление и усвоение кальция или усиливается его выведение из организма.
Причиной гипопаратиреоза могут быть такие состояния:
- наследственные заболевания, при которых паращитовидные железы отсутствуют или их функция снижена;
- повреждение или удаление паращитовидных желез во время операции на щитовидной железе;
- аутоиммунные заболевания, при которых иммунная система разрушает собственные ткани организма;
- ионизирующее излучение, которое повреждает функциональные клетки паращитовидных желез.
Симптомы заболеваний паращитовидных желез
Симптомы зависят от вида нарушений в работе желез, т.е. симптоматика гиперпаратиреоза и гипопаратиреоза различна.
Симптомы гиперпаратиреоза
При гиперпаратиреозе усиливается выработка паратиреоидного гормона, поэтому в крови кальция становится много, а в костях – мало. На ранних стадиях патология протекает бессимптомно. Со временем появляются нарушения со стороны костно-мышечной системы:
- боли в костях;
- слабость мышц;
- переломы при незначительных травмах.
Избыток кальция в крови сказывается на функционировании мочевыделительной системы. Появляются камни в почках и мочеточниках, нередко развивается почечная колика – сильная приступообразная боль в поясничной области. Без лечения гиперпаратиреоз может привести к почечной недостаточности.
Повышенный уровень кальция в крови также сказывается на функционировании других органов и может привести к появлению таких симптомов:
- слабость;
- сонливость;
- тошнота;
- рвота;
- боли в животе;
- запоры;
- нарушения ритма сердца.
Методы диагностики заболеваний паращитовидных желез
При подозрении на нарушения в работе паращитовидных желез проводится обследование, которое может включать в себя следующие исследования:
- анализы крови на уровень паратгормона и кальция в крови;
- УЗИ или МРТ паращитовидных желез;
- денситометрия костей – оценка плотности костной ткани;
- сцинтиграфия – исследование паращитовидных желез с помощью радиоизотопов, которые накапливаются в патологическом очаге, например, в опухолевых клетках.
Обращение к врачу
При подозрении на патологию паращитовидных желез нужно обратиться к эндокринологу.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения заболеваний паращитовидных желез
Лечение может быть консервативным и хирургическим. Тактика будет зависеть от характера нарушений в работе паращитовидных желез.
Консервативная терапия гиперпаратиреоза включает прием препаратов, которые снижают уровень паратиреоидного гормона в крови и замедляют высвобождение кальция из костной ткани. При гипопаратиреозе назначают препараты кальция и витамина D.
Хирургическое лечение
Хирургическое лечение применяется только при гиперпаратиреозе. Операцию проводят под общим наркозом. Врач удаляет измененные паращитовидные железы, и это способствует уменьшению уровня паратгормона и кальция в крови. Если приходится удалять все паращитовидные железы, после операции компенсирует возникающий гипопаратиреоз – назначает препараты кальция.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Похожие заболевания
Все заболевания
Дата публикации 17 февраля 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Аденома паращитовидной железы — это доброкачественная опухоль паращитовидной железы.
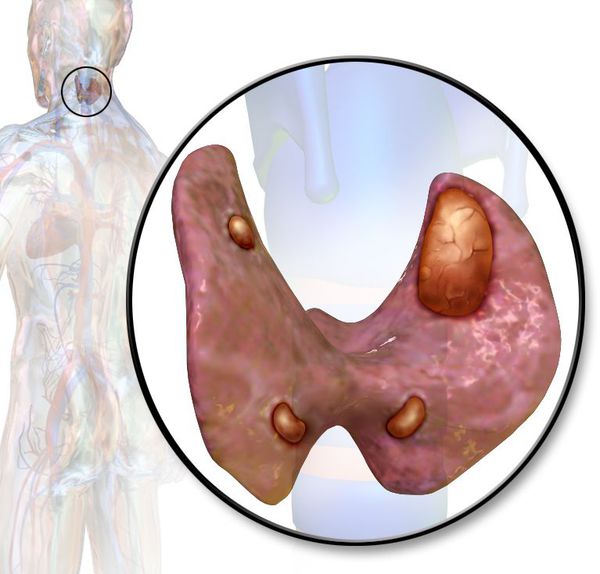
Опухоль паращитовидной железы
Паращитовидные, или околощитовидные, железы — это четыре очень маленькие желёзки, расположенные рядом (около) или в задней части щитовидной железы, поэтому их и назвали «околощитовидными». Они вырабатывают паратиреоидный гормон (ПТГ), который помогает регулировать уровень кальция и фосфора в крови.
Не стоит путать околощитовидные железы и щитовидную железу. Хотя они и располагаются рядом на шее и имеют похожие названия, функции у них совершенно разные (это как желудок и поджелудочная железа или почки и надпочечники).
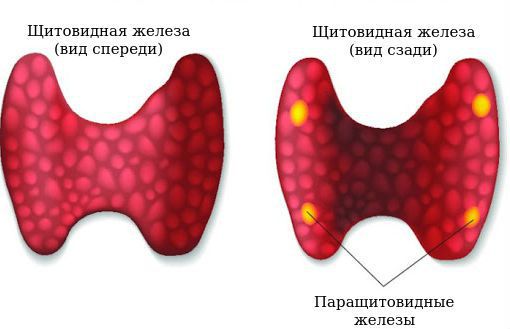
Околощитовидные железы и щитовидная железа
Аденома паращитовидной железы заставляет поражённую железу выделять больше паратгормона, чем в нормальном состоянии. Это нарушает баланс кальция и фосфора, в результате развивается гиперкальцемия и гипофосфатемия (повышение кальция и снижение фосфора в крови).
Аденомы могут появиться на одной или нескольких паращитовидных железах человека. Около 10 % аденом считаются наследственными. Радиационное воздействие на область головы и шеи, перенесённое в детстве или молодом возрасте, также может увеличить риск развития аденом. Рак паращитовидной железы встречается крайне редко — менее чем в 1 % случаев первичного гиперпаратиреоза [12].
Примерно у 100 000 американцев ежегодно развивается аденома паращитовидной железы. У женщин она встречается в два раза чаще, чем у мужчин, и часто после менопаузы [1]. По РФ нет точных статистических данных.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аденомы паращитовидной железы
На ранней стадии пациент может не испытывать никаких симптомов. В этом случае обнаружить заболевание возможно по анализу крови, который брали для поиска другого заболевания. Если же аденома существует уже длительное время, то в результате гиперпаратиреоза могут развиваться серьёзные патологические состояния. Например, из-за наличия аденомы кальций не может задерживаться в костях, поэтому они становятся хрупкими и болезненными, что в конечном итоге приводит к их переломам [2]. Кроме этого, у пациента могут появиться и другие симптомы:
- острая или хроническая боль в костях и суставах;
- уменьшение роста;
- изжога;
- нарушение стула (диарея);
- боль в грудной клетке;
- чувство нехватки воздуха.
Избыток кальция оседает в почках, что может привести к камнеобразованию в этих органах. Человек при этом может испытывать:
- боли при мочеиспускании;
- боли по ходу мочеточников при перемене положения тела;
- изменение цвета мочи, возможно появление крови.
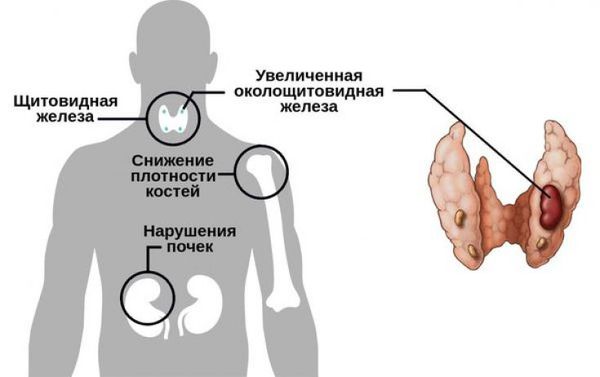
Симптомы паращитовидной железы
В дополнение к этим симптомам могут быть более общие, или неспецифические, признаки:
- депрессия;
- спутанность сознания;
- тошнота;
- рвота;
- боль в мышцах или животе.
Патогенез аденомы паращитовидной железы
Причины и механизм развития аденомы паращитовидной железы очень сложны и до конца не изучены. Выявлены два гена, участвующих в развитии этих опухолей.
Первый — это ген циклина D1/PRAD1, который является ключевым регулятором клеточного цикла. Избыточная экспрессия циклина D1 была вовлечена в патогенез 20-40 % спорадических (единичных, несемейных) аденом паращитовидных желёз. То, что такая сверхэкспрессия циклина D1 действительно является стимулом к чрезмерной пролиферации (размножению) клеток паращитовидной железы, было экспериментально подтверждено разработкой трансгенной модели мыши с паращитовидной направленной сверхэкспрессией циклина D1. У таких мышей развивается гиперплазия паращитовидной железы (увеличение органа и его функций) и биохимический гиперпаратиреоз. Эти мыши представляют собой животную модель гиперпаратиреоза человека, в которой могут быть дополнительно исследованы аспекты туморогенеза (опухолевого перерождения клеток), контроля секреторной функции паращитовидной железы и патофизиологии хронического гиперпаратиреоидного состояния.
Второй ген — это супрессор опухоли MEN1. Примерно в 15-20 % спорадических аденом паращитовидной железы были обнаружены изменения, включающие мутацию или делецию (потерю части гена) обоих копий гена MEN1. Такие потери на 11q хромосоме встречаются примерно в два раза чаще аденом. Это увеличивает вероятность того, что дополнительный ген опухолевого супрессора на 11q хромосоме может быть функциональной мишенью многих из этих приобретённых делеций. Мышиная модель дефицита MEN1 вызывает фенотип, который включает в себя паращитовидную гиперцеллюлярность (увеличение числа клеток), хотя и не сопровождается биохимическим гиперпаратиреозом. Дополнительные мышиные модели, в которых дефицит менина (продукт гена MEN1) нацелен на паращитовидные железы, вероятно, дадут дополнительные важные сведения.
Рост опухоли паращитовидной железы приводит к увеличению общей массы гормонопродуцирующих клеток и, как следствие, к увеличению выработки паратгормона.
Влияние других генов, которые раньше считались возможной причиной развития аденом паращитовидной железы, не подтвердилось. К ним относятся кальций-чувствительный рецепторный белок (CaR), витамин D рецептор (VDR) и ген RET [3].
Классификация и стадии развития аденомы паращитовидной железы
Классификация Всемирной организации здравоохранения (ВОЗ) опухолей паращитовидных желёз (WHO classification of tumours of the parathyroid glands) [4]:
- Паратиреоидная аденома — код 8140/0.
- Паратиреоидная карцинома — код 8140/3.
- Вторичные, мезенхимальные и другие опухоли.
Морфологические коды взяты из Международной классификации болезней для онкологии (ICD-O, 898A). Кодировка подтипов:
- /0 — для доброкачественных опухолей;
- /1 — для пограничных опухолей или опухолей с неопределённым поведением;
- /2 — для карциномы in situ (нулевой стадии) и злокачественной интраэпителиальной неоплазии;
- /3 — для злокачественных опухолей.
Стадии развития заболевания определяются только для карциномы паращитовидной железы [5]:
Т — первичная опухоль:
- Тх — первичная опухоль не может быть оценена;
- T0 — признаков первичной опухоли не обнаружено;
- Tis — атипичное новообразование паращитовидной железы (новообразование неопределённого злокачественного потенциала);
- T1 — локализуется в паращитовидной железе;
- T2 — инвазия в щитовидную железу;
- T3 — инвазия в возвратный гортанный нерв, пищевод, трахею, скелетную мышцу, вилочковую железу, прилегающий лимфатический сосуд или лимфоузел;
- Т4 — инвазия в крупные кровеносные сосуды или позвоночник.
N — метастазы в регионарных лимфатических узлах:
- Nx — регионарные лимфатические узлы не могут быть оценены;
- N0 — метастазов в регионарных лимфатических узлах не обнаружено;
- N1a — метастазы в лимфатических узлах VI уровня (претрахеальные, паратрахеальные и преларингеальные) и лимфатических узлах средостения;
- N1b — метастазы в односторонней, двусторонней или контралатеральной области шеи (уровни I, II, III, IV или V).
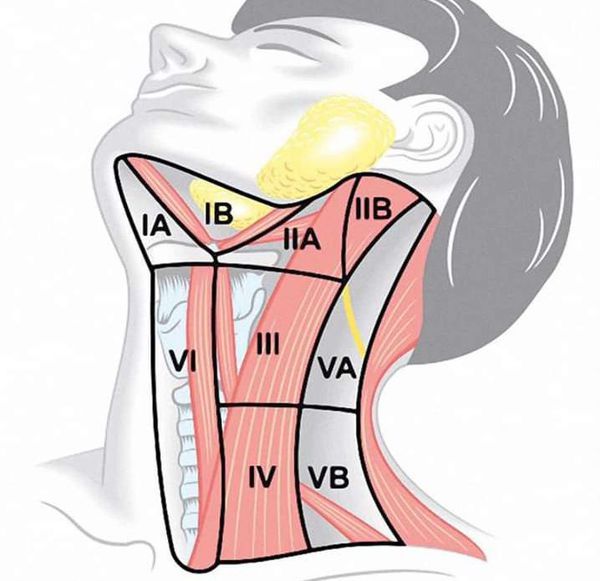
Уровни лимфатических узлов шеи
М — отдалённые метастазы:
- М0 — нет отдалённых метастазов;
- M1 — есть отдалённые метастазы.
Осложнения аденомы паращитовидной железы
Осложнения чаще всего связаны не с самой опухолью, так как даже самая крупная аденома редко достигает размера более 3 см, а с поздней диагностикой и, как следствие, длительно существующим гиперпаратиреозом. При избытке паратгормона усиливается выведение кальция из костной ткани. В костях его остаётся слишком мало, а в кровотоке становится чрезмерно много.
Общие осложнения включают в себя:
- Остеопороз. Из-за потери кальция кости становятся слабыми, хрупкими и легко ломаются. Характерным признаком являются патологические переломы, когда даже небольшие травмы, которые у здоровых людей вызвали бы только ушиб, у пациентов с аденомой околощитовидной железы приводят к перелому.
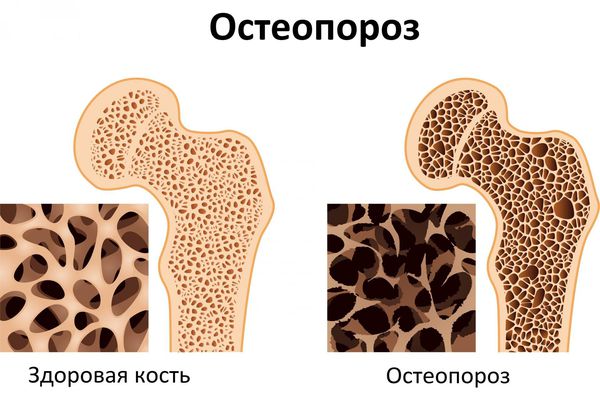
Остеопороз
- Камни в почках. Большое количество кальция в крови может привести к его избытку в моче, в результате чего могут образоваться небольшие твёрдые отложения кальция и других веществ в почках. Проходя через мочевыводящие пути, камень почки обычно вызывает сильную боль.
- Сердечно-сосудистые заболевания. Хотя точная причинно-следственная связь не ясна, известно, что высокий уровень кальция вызывает высокое кровяное давление (гипертонию) и некоторые другие виды сердечных заболеваний.
- Гипопаратиреоз новорождённых – это опасно низкий уровень кальция у новорождённых. Он может быть вызван тяжёлым гиперпаратиреозом у женщины во время беременности [6]. Повышенный уровень кальция в крови матери подавляет выработку гормона околощитовидной железы у плода. После родов гормон паращитовидной железы ребёнка находится в подавленном состоянии, в то же время поступление материнского кальция прекращается, что вызывают гипокальциемию. Это экстренное состояние, которое требует неотложных мер по нормализации уровня кальция у новорождённого. При стабилизации состояния младенца в дальнейшем гипопаратиреоз никак не проявляется.
Диагностика аденомы паращитовидной железы
Если у пациента по результатам анализов выявлен высокий уровень кальция и паратгормона в крови, в 95 % случаев это указывает на наличие аденомы околощитовидной железы. Основным методом её лечения является хирургический. Но прежде, чем удалить аденому, её нужно обнаружить. Паращитовидные железы очень маленькие, и сделать это бывает крайне сложно. Раньше, когда не было методов дооперационной визуализации опухолей, основным методом поиска паращитовидных желёз была интраоперационная ревизия. Хирург «вслепую» пытался найти аденому в том месте, где она встречается чаще всего (в анатомических паратрахеальных областях позади щитовидной железы). Иногда при таком подходе аденому так и не удавалось обнаружить. Этот метод и сейчас используется в диагностике аденом паращитовидных желёз, но только в качестве дополнения к другим методам.
1. Ультразвуковое исследование
Исследуемая область при УЗИ сверху ограничена бифуркацией (разделением) сонной артерии, снизу — грудинной вырезкой, сбоку — сонной артерией/внутренней ярёмной веной [7]. Паращитовидные железы нормального размера обычно не визуализируются с помощью ультразвука. Аденомы проявляются в виде овальных анэхогенных (выглядят чёрными) или гипоэхогенных (выглядят тёмно-серыми) образований, расположенных кзади от щитовидной железы. Обычно можно увидеть эхогенную (светлую) линию, которая отличает щитовидную железу от увеличенной паращитовидной железы. Более крупные аденомы чаще имеют кистозные изменения.
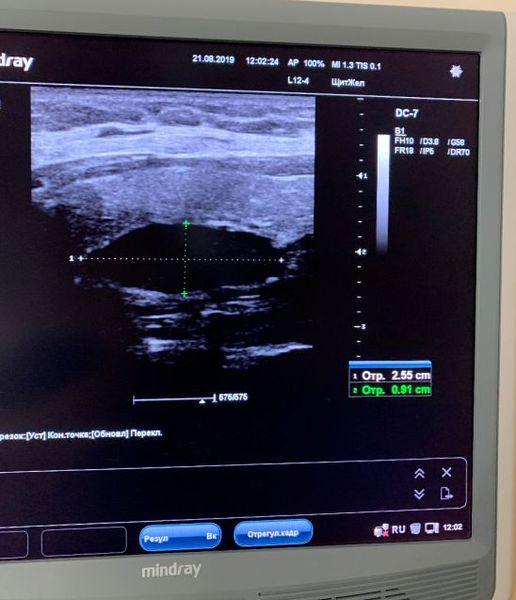
Аденома околощитовидной железы на УЗИ
2. Компьютерная томография
Не всегда по УЗИ можно точно определить месторасположение аденомы паращитовидной железы, так как бывает атипичное и скрытое расположение. В этом случае применяют компьютерную томографию (КТ), в том числе наиболее современный её вид — мультиспиральную компьютерную томографию (МСКТ).
Аденомы паращитовидной железы, как правило, представляют собой гиперваскулярные (хорошо кровоснабжённые) структуры с переменным контрастным усилением и ранним вымыванием. Считается, что гиперваскулярная опухоль мягких тканей вблизи предполагаемого расположения паращитовидных желёз представляет собой аденому паращитовидной железы. Эктопические железы (расположенные в нетипичном месте) чаще всего можно увидеть в средостении [8].
У МСКТ чувствительность и специфичность выше 90 %, что при параллельных сравнениях превосходит как ультразвуковые исследования, так и МРТ, особенно при попытке диагностировать точное место заболевания для минимально инвазивной операции.
3. Ядерная визуализация
Ядерная медицина паращитовидных желёз была введена в конце 1970-х годов с использованием таллия-201 (201Tl) в качестве визуализирующего агента. Впоследствии был описан метод сочетания 201Tl и 99mTc-пертехнетата (thallium-pertechnetate), который стал первым широко принятым методом радионуклидной визуализации паращитовидных желёз [9]. Ткань щитовидной железы накапливает как 201Tl, так и 99mTc-пертехнетат. Аномальные ткани паращитовидной железы, такие как аденомы, карциномы и гиперпластические паращитовидные железы, накапливают 201Tl, но не 99mTc-пертехнетат.
Другой радиопрепарат — технеций 99mTc sestamibi — поглощается как тканью щитовидной железы, так и аномальной паращитовидной тканью. Метод двойного фазового контрастирования основан на дифференциальном вымывании 99mTc sestamibi из ткани щитовидной железы по сравнению с аномальной паращитовидной тканью. Скорость вымывания из аномальных паращитовидных тканей значительно ниже, чем у нормальной ткани щитовидной железы. Для лучшей визуализации метод может быть дополнен однофотонной эмиссионной компьютерной томографией.
Хирург сам принимает решение, какие методы диагностики ему применять. Возможно, будет достаточно только УЗИ, в сложных случаях обычно используют все методы вместе.
Лечение аденомы паращитовидной железы
Основным методом лечения аденомы паращитовидной железы является хирургический, так как он сразу позволяет избавить пациента от этого заболевания. Но операцию можно выполнить не всегда. В случае с тяжелобольными, истощёнными пациентами нет уверенности, что они перенесут операцию. Таким пациентам можно назначить лекарственные препараты, которые на время уменьшают количество паратиреоидного гормона в крови. Одним из таких препаратов является цинакальцет [10]. Однако эти лекарства не лечат аденому — это временная мера, чтобы стабилизировать состояние больного. В дальнейшем всё равно показано оперативное лечение.
Хирургическое вмешательство является наиболее распространённым методом лечения аденомы паращитовидной железы даже для людей, которые не чувствуют каких-либо симптомов. Паратиреоидэктомия (удаление аденомы паращитовидной железы) может помочь пациентам чувствовать себя лучше и тем самым повысить качество жизни. Что ещё более важно, паратиреоидэктомия может предотвратить остеопороз и камни в почках.
Операция проводится под общим наркозом. В передней части шеи делается небольшой разрез, обычно проверяются все четыре околощитовидные железы, их обнаружение обеспечивает самый высокий процент излечения в долгосрочной перспективе.
При выявлении одной или двух аномальных паращитовидных желёз их удаляют, оставшиеся нормальные железы могут поддерживать нормальный уровень кальция. Если все четыре паращитовидные железы аномальны, то оставляют только половину одной железы, остальные три с половиной удаляют. Часть околощитовидных тканей нужно оставить для поддержания нормального уровня кальция. Если удалить все поражённые железы, то уровень паратиреоидного гормона упадёт более чем на 50 %.
Удалённые паращитовидные железы отправляются на гистологическое исследование, где врач-морфолог проверяет, что это действительно была аденома паращитовидной железы.
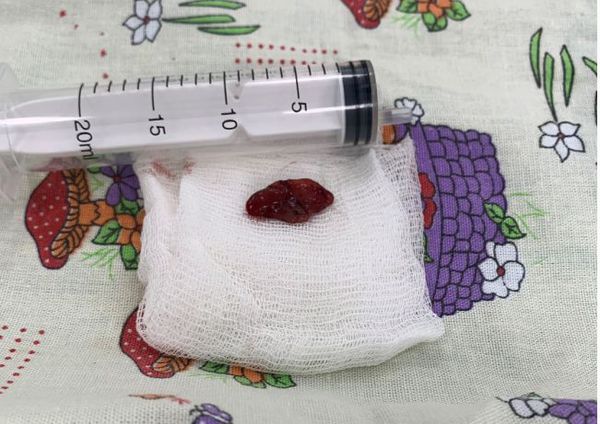
Удалённая аденома паращитовидной железы
Любое хирургическое вмешательство сопряжено с риском, эта операция не исключение. При паращитовидной хирургии некоторые пациенты испытывают кратковременный или постоянный низкий уровень кальция в крови. Недостаток кальция может проявляться в виде онемения, мышечных судорог, покалывания в пальцах и вокруг рта. Также возможны гематомы, изменение голоса, кровотечение, нагноение раны.
Многих пациентов интересует, можно ли удалить аденому паращитовидной железы без разреза на шее. Опытный хирург при наличии соответствующего эндоскопического оборудования в клинике может сделать операцию через небольшой разрез длинной 2-4 см. Также можно выполнить небольшие проколы в подмышечной области, в области ореолы или с внутренней стороны нижней губы, и через эти проколы удалить аденому. Разрез на шее при такой операции не нужен, а значит не будет и рубца. После такой операции пациент обычно уже на следующий день выписывается домой.

На следующий день после эндоскопической операции
Прогноз. Профилактика
При своевременном выявлении аденомы паращитовидной железы прогноз всегда благоприятный [11]. Поэтому в случае возникновения вышеописанных симптомов обязательно нужно сдать кровь на общий кальций и паратгормон. Если они оба повышены, необходимо срочно обратиться к врачу.
Если же начальный период заболевания пропущен и развились такие грозные осложнения, как остеопороз и мочекаменная болезнь, то после удаления аденомы пройдёт не менее шести месяцев, пока организм начнёт восстанавливаться.
Заболевание обусловлено генетическими особенностями, поэтому профилактики как таковой не существует. Если у близких родственников было это заболевание, то необходимо хотя бы раз в два года проверять у себя уровень кальция и паратгормона в крови.
