Эндопротезирование коленного сустава – хирургическое вмешательство, в ходе которого разрушенные из-за болезни или поврежденные в результате травмы суставные поверхности заменяют искусственными имплантатами.
20 марта 2025 г.
20.03.2025
Статья хорошая, но мой случай другой, боль возникла с наружной стороны после эндопротезирование коленного сустава, при ходьбе нет сильной боли, потянуть стопу к себе не могу, очень больно.
29 декабря 2024 г.
29.12.2024
Можно ли у вас сделать эндопротезирование коленного сустава по полису ОМС
21 февраля 2024 г.
21.02.2024
17 января 2024 года сделала эндопротезирование коленного сустава по квоте в ГИТО. Мой хирург Малышев Е.Е. -очень хороший специалист. Я в восторге-и мед персонал и врачи и внимание и обслуживание всех. На 5-й день всех выписали. Огромное спасибо всем врачам и всем работникам! Дай бог вам здоровья.
28 ноября 2023 г.
28.11.2023
Выражаем ОГРОМНУЮ благодарность врачу Какабадзе Малхаз Гурамовичу «Федеральное Государственное Бюджетное Учреждение «Национальный медицинский исследовательский центр травматологии и ортопедии имени Н.Н. Приорова» Министерства здравоохранения Российской Федерации 23. 10. 2023г. Какабадзе М.Г. Оперировал моего папу, Ожогина Геннадия Викторовича, эндопротезирование правого коленного сустава. Папа 3 года стоял на очереди на операцию в Ростове-на-Дону, в 2023 году функция ходьбы нарушилась настолько, что он мог передвигаться только на короткие расстояния, постоянно принимал обезболивающие препараты. Я, Ожогина Ольга Геннадьевна, обратилась на сайт, вызов на госпитализацию пришел уже на следующий день, доктор Какабадзе Малхаз Гурамович учел сроки прохождения обследования по м/ж и назначил дату. 20. 10. 2023г. Папа был госпитализирован, а уже 23. 10. 23г. Прооперирован. Послеоперационный период протекает отлично, болей нет, папа уже готов поставить костыли :), но мы стараемся соблюдать все рекомендации доктора! Спасибо ВАМ огромное от всей нашей семьи, Вы профессионал своего дела! Врач с большой буквы! Так выражаем благодарность мед. Персоналу: папа ездил в Москву один (человек 16 лет не покидал область без сопровождения), дома только положительные отзывы о персонале, питание и уходе. Какабадзе Малхаз Гурамович, спасибо, желаем Вам только успехов, мирного неба, здоровья и счастья!
04 сентября 2023 г.
04.09.2023
Я оперировалась несколько лет назад с венами, результатом довольна, большое спасибо Буракову В. В, Ткачевой Н.Н. И другим врачам и персоналу, Сейчас у меня проблема с коленными суставами, нужно эндопротезирование, узнала, что это можно сделать в вашей больнице, но дозвониться и узнать подробности не возможно, телефон не отвечает, подскажите, пожалуйста, как можно получить консультацию.
20 августа 2023 г.
20.08.2023
31. 03. 2023г. Операция по эндопротезированию левого коленного сустава. Вроде бы все прошло успешно. Но: отек сохраняется, боль сохраняется. Контрактуры не позволяют добиться достаточного обьема движений. Как попасть на консультацию?
14 июня 2023 г.
14.06.2023
С каким весом вы делаете эндопротезирование коленного сустава? По квоте делаете?
лидия анатольевна арбузова
29 августа 2022 г.
29.08.2022
Эта поликлиника относится ко мне по месту прописки и проживания. И точно могу сказать, что все написанное выше это вранье и реклама. В действительности ничего этого нет. Одни горькие слезы. В мае 2022 г мне была блестяще проведена высокотехнологичная операция по эндопротезированию коленного сустава. После реабилитации нужно было продолжить лечение (обращаю внимание все это происходило до реконструкции поликлиники 134). Так концов не найдешь и ни одному врачу травматологу дела нет до ваших бед. Своими действиями они разрушают работу коллег. В операционной хирург стоял на до мной 3 часа. А в поликлинике больше пяти минут никто не уделил внимание. И то это время ушло на описание. При чем у меня было подробное письменное, с печатями указание врача-хирурга, что нужно делать и какие процедуры назначать. Так вот УВТ там тоже было в списках. Лазерную терапию они делали вместо пяти шести точек — четыре. УВТ не нашла ответственных за процедуру. И это зс плату. Аппарат старенький видела. Кстати у них делала МРТ коленного сустава. При чем один мениск и передняя крестообразная связка были удалены еще в молодости (спорт травма). Так мрт описание получила. , из которого явствовало, что у меня два мениска. Их действительно у человека два, но один то у меня был давно удален. Мужу месяц назад проводил и холстеровское исследование (стоят два стента) так аппарат оказался сломан и он должен был его держать рукой сутки. Его еще и обвинили, что он не держал аппарат. Так что советую подумать платить деньги за такую безграмотность.
20 января 2020 г.
20.01.2020
Спасибо за статью! Мне 2004 году удалили хондробластому, в последствии чего суставные концы колена были удалены и сустав замкнули и срастили. После этого, во всех больницах и институтах Москвы в эндопротезировании мне было отказано. Почему? Ответы такие — опасно трогать срощенную кость, опасно ставить эндопротез после малоизученной опухоли, с протезом больше возни. Как итог — с 14 лет я с прямой укороченной ногой, позвоночник перекосился, здоровая нога страдает т.к. Основная нагрузка на нее итд. Почему-то никто не берется меня протезировать…
14 ноября 2014 г.
14.11.2014
Хотим выразить огромную благодарность!Пишу отзыв от имени своей мамы ,которой была проведена операция Эндопротезирование коленного сустава.(7 лет мучений).очень рады,что попали именно к Руденко А.И. Операция прошла успешно!Идем полным ходом на поправку,делаем упражнения.Всем добра и здоровья!
С Благодарностью и уважением! Читиева Н.А
24 августа 2014 г.
24.08.2014
В отделении травматологии и ортопедии работают замечательные специалисты,настоящие профессионалы своего дела. Находилась на лечении по эндопротезированию коленного сустава. Благодарна всему медицинскому персоналу отделения за терпение и человечность.В отделении чувсвуется порядок и чистота,спасибо сестричкам за то, что свою работу выполняют с душой.
Операция по замене коленного сустава является одним из вариантов лечения коленного сустава, поврежденного остеоартритом. Остеоартроз развивается вследствие разрушения суставного хряща и подлежащей кости.
Врач может порекомендовать хирургическое вмешательство, если другие методы лечения, такие как медикаментозное лечение и физиотерапия, для облегчения боли и скованности.
Во время процедуры хирург удалит поврежденный хрящ и кость перед имплантацией искусственного сустава, содержащего металл, пластик и другие синтетические материалы.
По данным академии хирургов-ортопедов (AAOS), более 90 процентов людей, которым требуется полная замена коленного сустава, будут испытывать меньшую боль после операции и иметь большую способность перемещаться и выполнять ежедневные задачи.
Как с любой хирургической процедурой, операция замены колена несет риски. Эти риски варьируются от инфекции и боли до тромбов.
Тем не менее, AAOS отмечают, что ежегодно проводится более 600 000 процедур, и менее 2 процентов приводят к серьезным осложнениям.
Риски при операции по замене коленного сустава
Операция по замене коленного сустава сопряжена с множеством различных рисков. Некоторые являются результатом операции, а другие — реакцией организма на операцию.
Мы обсудим возможные риски более подробно ниже:
Анестезия

Если у человека сильная боль в колене из-за остеоартрита, врач может порекомендовать операцию на колене.
Людям, которым проводится операция по замене коленного сустава, требуется анестезия, чтобы они не чувствовали боли во время операции.
Если человек выбирает общий наркоз, он будет без сознания и не проснется, пока операция не закончится.
В качестве альтернативы местная анестезия только ошеломляет ногу или нижнюю часть тела, и человек остается бодрым во время операции. Они могут получать успокоительные средства, чтобы помочь им расслабиться и легким сном.
Общая анестезия может вызывать побочные эффекты, такие как:
- головная боль
- тошнота
- сонливость
- боль в горле , из — за использования дыхательной трубки во время операции
- в редких случаях сердечный приступ или инсульт
Люди чаще испытывают осложнения от общей анестезии, если у них уже есть другое серьезное состояние здоровья, такое как болезнь сердца или проблемы с легкими.
Местная анестезия вызывает меньше серьезных побочных эффектов, чем общая анестезия. Кроме того, реже, чем при общей анестезии, люди чувствуют сонливость после операции, и риск потери крови, сгустков, инфаркта или инсульта ниже.
Побочные эффекты от регионарной анестезии могут включать:
- головные боли
- проблемы с мочеиспусканием
- аллергические реакции
- в редких случаях повреждение нерва иглой, которая доставляет анестезию в организм
Инфекционное заболевание
Любое отверстие в коже может позволить бактериям проникнуть, что потенциально может привести к инфекции. Хирург примет меры предосторожности, чтобы минимизировать этот риск во время операции.
Как только человек возвращается домой, он должен следить за следующими признаками инфекции:
- покраснение
- припухлость
- тепло
- выписка из операционного поля
- лихорадка и озноб
Если возникает инфекция, врач назначит антибиотики для ее лечения.
Кровотечение
Кровотечение во время и после операции в норме. В редких случаях человек может потерять слишком много крови во время процедуры и нуждается в переливании крови.
Иногда после операции кровь может скапливаться под кожей и вызывать отек. Если это произойдет, может потребоваться другая процедура для высвобождения крови.
Сгустки крови
Сгустки крови являются одним из наиболее значительных рисков операции по замене коленного сустава. Если операция повреждает кровеносный сосуд или человек не двигается в течение нескольких дней после процедуры, кровоток может замедлиться и может образоваться сгусток крови.
Сгусток крови в одной из глубоких вен на ногах называется тромбозом глубоких вен (ТГВ). Если сгусток вырвется на свободу, он может попасть в легкие и заблокировать поток крови. Эта блокировка называется легочной эмболией, и она может быть опасной для жизни.
Перемещение ног и ношение компрессионных устройств после операции может помочь предотвратить образование сгустков.
Боль и отек
Боль и отек являются общими после операции, но тяжесть этих симптомов будет варьироваться от человека к человеку.
Врачи обычно назначают обезболивающие, чтобы помочь справиться с любым дискомфортом после операции. Этот рецепт, как правило, действителен только в течение короткого периода, но, если боль продолжается в течение нескольких месяцев после операции, врач может назначить другие виды лечения.
После операции могут быть припухлости в колене, лодыжке и стопе. Обледенение области и выполнение легких упражнений могут помочь уменьшить опухоль.
Проблемы с дыханием
Некоторым людям трудно дышать прямо после операции, особенно если у них общий наркоз.
Если в легкие поступает недостаточно воздуха, в них может накапливаться слизь, что может привести к воспалению легких.
Медицинский работник поможет человеку сделать глубокий вдох, чтобы снова заставить работать легкие.
Повреждение нервов и артерий
В редких случаях хирург может случайно перерезать нерв или кровеносный сосуд, который проходит близко к колену.
Если это произойдет, вторая хирургическая процедура может потребоваться для устранения повреждения. Порез нерва может привести к потере чувствительности или движения в пораженной области, и это иногда может быть постоянным.
Аллергическая реакция
Иногда люди могут иметь аллергическую реакцию на металлические компоненты в имплантатах коленного сустава. У некоторых людей с аллергией на металлы части имплантата вызывают реакцию, которая вызывает ряд симптомов, включая отек, сыпь и волдыри.
В редких случаях аллергические реакции могут вызывать такие симптомы во всем теле, как слабость, диарея, головные боли и потеря функции в области имплантата.
Лица, у которых в прошлом были кожные реакции на металлические украшения, должны проконсультироваться со своим врачом, необходим ли тест на аллергию на металлы перед операцией.
Отказ имплантата
Технология замены суставов значительно улучшилась за эти годы, но она не идеальна.
Новое соединение может ослабить, износиться или потерять свою устойчивость.
Если сустав сломается, человек, вероятно, будет испытывать постоянную боль и скованность после операции. Им может понадобиться другая процедура, чтобы заменить его.
Снижение рисков
Лучший способ обеспечить положительный результат — следовать указаниям хирурга. Человек должен также удостовериться, что он задал любые вопросы, касающиеся ухода за его новым коленом.

Хотя отдых важен, человек должен начать ходить, как только доктор посоветует, чтобы обеспечить хорошее кровообращение.
Следующие советы должны помочь предотвратить или уменьшить общие осложнения при замене коленного сустава:
Успокойтесь: врачи часто рекомендуют людям начать использовать новое колено как можно скорее после операции. Однако важно не переусердствовать. Это может занять от 3 до 6 недель, прежде чем человек сможет вернуться к некоторым своим обычным занятиям, включая подъем по лестнице и вождение.
Упражнение: важно встать с постели и передвигаться. Выполнение упражнений, рекомендованных доктором, поможет человеку восстановить движение в колене. Сохранение активности также снизит риск образования тромбов.
Использование льда: обертывание пакета со льдом в мягкую ткань и удерживание его на колене может уменьшить отек и уменьшить боль в первые несколько дней после операции. Опора колена на пару подушек также может помочь при отеках.
Облегчение боли: хирург назначит лечение, чтобы облегчить боль после операции. Борьба с болью может помочь человеку оставаться активным, что ускорит выздоровление.
Компрессионные устройства: врач обычно рекомендует носить компрессионные чулки или сапожное устройство, которое постоянно оказывает давление на ногу. Эти устройства предотвращают скопление крови в ногах и образование тромба.
Очистите рану: хирург даст инструкции о том, как ухаживать за раной. Содержание в чистоте области может помочь предотвратить инфекцию.
Другие методы

Прежде чем выбрать операцию по замене коленного сустава, люди, возможно, пожелают рассмотреть другие неинвазивные методы лечения, которые могут облегчить боль и ригидность при остеоартрите.
Для некоторых людей использование палки или ходунка может быть лучшим вариантом, чем операция.
Эти процедуры включают в себя:
- специальные устройства, такие как ортопедическая обувь, трость или ходунки
- физические упражнения и физическая терапия
- обезболивающие, такие как ацетаминофен (Tylenol) или нестероидные противовоспалительные препараты, которые включают ибупрофен (Motrin), напроксен (Naprosyn) и целекоксиб (Celebrex)
- инъекции стероидов или гиалуроновой кислоты в колено
- снижение веса при необходимости
Поддержание здорового веса и регулярные физические упражнения могут помочь предотвратить развитие остеоартрита.
Задайте вопросы Вашему врачу
Чтобы обеспечить наилучший результат операции и снизить риск осложнений, люди должны узнать как можно больше информации до операции.
Вопросы к врачу включают в себя:
- Какой результат я могу ожидать? Как мне поможет операция по замене коленного сустава?
- Есть ли у меня какие-либо варианты, кроме хирургии, чтобы облегчить боль и скованность?
- Что я могу сделать при подготовке к операции, чтобы повысить вероятность успеха?
- Каковы возможные риски операции по замене коленного сустава?
- Что я могу сделать, чтобы снизить риск осложнений?
- Каковы признаки того, что у меня осложнение?
- При каких обстоятельствах я должен вам позвонить?
Резюме
Операция по замене коленного сустава является относительно стандартной процедурой, которая улучшает мобильность и качество жизни для многих людей.
Меньше чем 2 из каждых 100 человек будут испытывать серьезные осложнения после операции по замене коленного сустава, и это обычно связано с существующим состоянием здоровья. Лучше всего обсудить все варианты лечения с врачом, прежде чем принимать решение об операции.
Замена коленного сустава (ЗКС) – метод хирургического лечения последствий дегенеративно-дистрофического патогенеза колена. Цель операции полное восстановление функций проблемного отдела конечности за счет замены необратимо пораженного сочленения эндопротезом. Гонартроз 3-й степени (в 85% случаев) самая частая причина.

Артроз коленного сустава на рентгене.

А так выглядит пораженный сустав через артроскоп. Обратите внимание на площадь отсутствия хрящевой поверхности.
Примерно в 98% случаев операция прогнозирует благоприятный исход. По окончании качественной реабилитации двигательно-опорные функции полностью восстанавливаются, болезненная симптоматика исчезает, человек возвращается к нормальной здоровой жизни. Эффект от успешно пройденного лечения сохраняется более чем на 15 лет.
Показания к замене
Посмотрите на рентген, на нем вы видите, до какой степени при запущенном гонартрозе изношен гиалиновый хрящ, обеспечивающий гладкое скольжение суставных поверхностей. Концевые участки костей грубо деформируются нарушая функции сгибания и разгибания конечности вызывая интенсивный болевой синдром.

Сравнение здорового и пораженного сустава.
Когда операции не миновать
Основные показания
- гонартроз, сопровождающийся ярко выраженными функциональными нарушениями, стойкой болезненной симптоматикой, вальгусной или варусной деформацией ног;
- асептический некроз мыщелков бедренной кости;
- аутоиммунные заболевания, вследствие которых появились дегенерации в суставных тканях, – болезнь Бехтерева, системная красная волчанка, подагра, ревматоидный артрит;
- некорректно сросшийся перелом, который нельзя исправить другими методами;
- врожденные аномалии строения сустава;
- локальные новообразования в костно-хрящевых структурах колена, которые требуют обязательной резекции.
Хирургическое техники
Согласно диагнозу, возрастным и весовым критериям, физическим данным и сопутствующим заболеваниям, специалист выбирает наиболее эффективную тактику имплантации:
- частичная замена (одномыщелковая) – протезированию подлежит только одна из полукруглых возвышенностей бедренной кости с подлежащим к ней проксимальным фрагментом большеберцовой кости (применяется у пожилых пациентов и у лиц с низкой физической активностью);
- тотальная операция (полная) – меняется весь коленный сустав, он удаляется полностью, а на его место имплантируется эндопротез;
Неполные имплантаты, устанавливаемые при частичной замене, имеют короткий срок эксплуатации. Такие модели вырабатываются в 2 раза быстрее, чем тотальные конструкции, при этом их потенциал прочности не рассчитан на высокой степени физические нагрузки. Преимущества частичного протезирования состоят в том, что замещается имплантатом только определенная часть сочленения, остальная область остается нетронутой. Таким образом, щадящее вмешательство позволяет сократить сроки реабилитации и перенести восстановительный период относительно легко.

Две техники операции у одного пациента.
Какие бывают эндопротезы?
Протезные системы бывают с подвижной или неподвижной платформой, а также предусматривающие сохранение или удаление задней крестообразной связки. Различаются по виду фиксации, она может быть цементной, бесцементной и комбинированной.
- Подвижные и неподвижные платформы. Большинству пациентов ставят имплантат с амортизирующим вкладышем, который плотно связан с большеберцовым элементом, то есть изделия с неподвижной платформой. Наличие же мобильного вкладыша внутри металлического большеберцового компонента требует хорошего состояния мышечной системы и капсульно-связочного аппарата, в противном случае может произойти смещение протеза.
Имплантант позволяет осуществлять движения в двух плоскостях.
- Связанные и несвязанные конструкции. Несвязанные модели имплантируются чаще молодым людям, физически крепким, с удовлетворительным состоянием коленных связок. Связанные, если серьезно поврежден связочный аппарат колена.
Схема имплантанта.
- Способы фиксации. Она всегда производится на основе костного цемента.
- Материалы узла трения. Комбинации пары трения, как металл-полиэтилен, либо же черная керамика-полиэтилен. Металлические части обычно представлены сплавами на основе титана, кобальтохромовыми или стальными сплавами. Керамические протезы в сочетании с высокомолекулярным полиэтиленом имеют лучшие параметры износоустойчивости и долговечности, но по цене они будут подороже, чем системы из классификации металл-полиэтилен. Обычно керамику-полиэтилен ставят пациентам, ведущим активный образ жизни.
Все чаще применяется керамический бедренный компонент вместо металлического. На изображении степени износа поверхностей. Керамика совершенно не повреждается.
Внимание! Имплант может прослужить от (от 15 до 30 лет), но при условии качественной замены коленного сустава и реабилитации.
Квота в 2018 году положена официально признанным инвалидам по причине гонартроза. В рамках программы ВМП на получение квоты могут рассчитывать люди, нуждающиеся в ревизионном (повторном) вмешательстве, если первичная процедура была выполнена некорректно, что повлекло за собой осложнения.
Чтобы бесплатно прооперироваться, вам потребуется стать в очередь на замену проблемного коленного сочленения эндопротезом. Что для этого нужно?
- Сначала вы проходите все необходимые обследования в своей поликлинике, где стоите на учете.
- Далее полный пакет медицинской документации, включающий все диагностические результаты, выписку из истории болезней, письменное заявление пациента, ксерокопии паспорта, свидетельства ОПС и полиса Обязательного медицинского страхования, заверяет главврач.
- Затем заверенную документацию отсылают на рассмотрение в квотный отдел местного органа здравоохранения. Там ее изучают и дают согласие, о чем вы будете проинформированы, документы отправляют в клинику, которая специализируется на установке коленных имплантов.
- Клиника оповещает местный ОЗ о дате хирургического сеанса. Городской орган здравоохранения связывается с вами и вы должны будете прийти и забрать направление на операцию. В направлении будут точно указаны дата запланированного вмешательства и клиника, где вам будет оказана ВМП.
После одобрения местным органом здравоохранения вам потребуется еще ждать от 3 месяцев до 1,5 года, когда пригласят в ту или иную больницу на лечение.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Желательно оперироваться в Москве или Санкт-Петербурге в больницах федерального типа при НИИ, там, по сравнению с другими клиниками, практикуют лучшие хирурги России.
Где лучше сделать замену коленных суставов за рубежом? Однозначно, в Чешской Республике, цены в клиниках ЧР намного ниже, чем в других знаменитых странах медицинского туризма.
Подготовка к операции
Речь будет о том, как подготовиться, чтобы после перенесенного эндопротезирования вы легко восстанавливались.
- Во-первых, начните заниматься лечебной физкультурой, минимум за 2-3 месяца до намеченной процедуры. Лучше, если вы будете посещать занятия под контролем ЛФК-инструктора. Превосходно на повышение выносливости мышц оказывает плавание в бассейне и аквагимнастика, поэтому возьмите это обязательно на заметку.
Делайте хотя бы минимальные движения.
- Во-вторых, похудейте, если ваши весовые параметры не соответствуют нормальным значениям. Даже несколькими сброшенными килограммами вы в значительной мере обеспечите себе более гармоничный реабилитационный период, который не будет осложнен лишними нагрузками, отягощающими прооперированный отдел. Снижение веса предельно сократит риск развития неприятных последствий в виде преждевременного выхода из строя протеза.
С лишним весом: хуже заживает шов, сложнее анестезия, труднее и дольше реабилитация, быстрее износ эндопротеза.
Борьба с вредными привычками. За 3 месяца бросьте курить, исключите прием алкогольных напитков, и больше никогда не возвращайтесь к ним. И первое, и второе – злобные враги, угнетающие естественные возможности организма к регенерации травмированных в ходе операции тканей, в том числе к противостоянию всем возможным интра- и постоперационным негативными явлениями.

Курение замедляет процессы регенерации, откажитесь от него.
Подготовьте свое жилище:
- Первое, что необходимо сделать, это надежно прикрепить поручни в туалете и ванной комнате, которые будут служить до вашего выздоровления в качестве страховочных элементов.
- В вашем доме или квартире ничего не должно мешать передвижению и не выступало потенциальной причиной травматизма. Поэтому уберите коврики, телефонные и электрические кабели с полов, предметы мебели стоящие посередине комнат.
- Чтобы принимать правильную позу при посадке на стул или принятии положения лежа, не сгибая конечность более чем на 90 градусов, надо возвысить все поверхности для лежания и сидения.
- Все предметы и вещи первой необходимости должны находиться на доступном уровне, чтобы вам не пришло в голову вдруг за ними тянуться, наклоняться, приседать и, не дай бог, становиться на табуреты и прочие подставочные элементы.

Очень полезная в быту вещь.
Хирургический процесс
Замену коленного сустава проводят под эпидуральным наркозом. Анестезирующий препарат вводят в эпидуральное пространство позвоночника, что вызывает полное блокирование болевой чувствительности нижних конечностей, при этом пациент остается в сознании.

Как хирург видит сустав во время операции.
Этапы классической операции:
- Сначала выполняется широкая антисептическая обработка кожных покровов проблемной ноги, после конечность покрывают пленкой.
- Дальше хирург совершает разрез мягких тканей на передней стороне колена, аккуратно обнажая пораженный сустав.
- После открытия сочленения патологические наросты и свободные костно-хрящевые фрагменты удаляются.
- Костные единицы выравнивают по оси, снимаются поверхностные слои с бедренной и большой берцовой кости, затем опиленные компоненты шлифуются.
- В большеберцовой кости создается небольших размеров канал, в который погружают заднюю втулку протеза. Этот плоское металлическое или керамическое плато повторяющее геометрию краевого костного участка, с упругой полимерной вкладкой.
- На обработанную бедренную кость фиксируется часть эндопротеза, которая по форме имитирует естественные округлости нижнего участка кости бедра.
- По окончании процедуры рана обильно промывается, выполняется гемостаз, ставится дренажная система, разрез послойно ушивается по технике узлового шва. Завершает операционный процесс наложение на конечность тугой стерильной повязки.
Хирургический процесс длится в среднем 2 часа. Когда операция по замене коленного сустава окончена, больного на несколько часов переводят в реанимационное отделение. В блоке интенсивной терапии медицинский персонал осуществляет внимательный контроль над всеми жизненными циклами организма. Потом прооперированный человек переводится в обычную палату, где начинают реализовывать комплексную программу реабилитации, специально разработанную для конкретного пациента.
Сроки восстановления
2,5-3 месяца, это время, которое необходимо для того, чтобы искусственная конструкция окончательно прижилась и разработалась, а пациент полностью адаптировался к жизни с новым суставом.

Хорошо заживающий шов примерно на 10 день после операции.
Весь восстановительный период может продлиться 2,5-3 мес., а иногда и до полугода. Без реабилитации смысла в пройденной замене коленного сустава нет. Поэтому:
- не игнорируйте обязательный восстановительно-лечебный процесс, не сокращайте его сроки;
- проходите физиотерапевтические процедуры и занятия ЛФК;
- восстанавливайтесь в хорошем профильном медицинском заведении;
- соблюдайте ограничения и все медицинские рекомендации(хождение на костылях и с тростью, соблюдение угла сгибания конечности и пр.).

Прошло 6 месяцев.
Необходимо всю жизнь соблюдать особенный график физической активности, так сказать, в щадящем режиме. В не являетесь инвалидом, вы – физически здоровый человек, но, имея протез, нуждаетесь в соблюдении правил:
- не совершать интенсивные махи ногами;
- глубоко и резко не приседать;
- не поджимать под себя ноги и не становиться на колени;
- не прыгать и не спрыгивать с возвышенных объектов;
- не заниматься командными видами спорта (футбол, баскетбол и пр.);
- вести активный образ жизни, отдавая предпочтение нетравматичной физкультуре (плавание, скандинавская ходьба, пеший туризм, облегченная езда на велосипеде, аквагимнастика и др.)
- дозировать нагрузки, не допуская физической перегрузки и рационально комбинируя активность с отдыхом;
- всегда посещать плановые обследования и т. д.
Важно осознавать, что функциональность протезированной ноги теперь полностью зависит от состояния мышечного комплекса. Вашими пожизненными рекомендациями являются регулярные занятия ЛФК. Тренировки после пройденного реабилитационного курса можно выполнять в домашних условиях.
Противопоказания
Ни возраст, ни высокая масса тела не являются основанием для отказа в проведении операции. Процедура противопоказана, если имеются:
- неконтролируемый сахарный диабет и диабет в стадии декомпенсации;
- тяжелые пороки сердечно-сосудистой системы;
- почечные заболевания, характеризующиеся нарушенной азотовыделительной функцией почек (почечная недостаточность и пр.);
- печеночная и легочная недостаточность 2-3 ст.;
- любые хронические заболевания в фазе обострения;
- локальный и общий инфекционно-воспалительный, гнойный очаг;
- серьезные состояния иммунодефицита;
- парез или паралич конечностей;
- тяжелые формы остеопороза;
- выраженные тромбы в венах нижних конечностей;
- тяжелые нервно-психические расстройства.
Так может выглядеть рана у диабетика.
Риски операции
Показатель вероятности осложнений, как мы ранее упоминали не превышает 2%. В России — 6%, это:
- локальный инфекционный процесс;
- тромбоз глубоких вен ног и легочная тромбоэмболия;
- расшатывание и нестабильность протеза;
- вывихи, подвывихи, перелом эндопротеза;
- перипротезный перелом кости;
- упорная боль и контрактура.
Инфекция одно из самых трудно излечиваемых осложнений.
Почему все эти отрицательные реакции происходят? В основном они обусловлены несоблюдением технологических принципов при постановке имплантата, некорректно подобранным видом протеза, неудовлетворительными условиями в операционном блоке, некачественной реабилитацией, всевозможными травмами конечности на любом сроке после операции и игнорированием исполнения правил, касающихся физического режима.
Операции по эндопротезированию суставов начали проводить около 30 лет назад, и с тех пор ежегодно сотни тысяч людей избавляются от боли и получают возможность свободно передвигаться благодаря усилиям хирургов. Появляются новые технологии, снижается процент послеоперационных осложнений. Однако большая часть пациентов — люди среднего и старшего возраста со своими особенностями организма, которые необходимо учитывать как при подготовке к хирургическому вмешательству, так и в восстановительный период. Об этой специфике нам рассказывает хирург-ортопед Максим Михайлович Ранков.
Но есть не только физиологические факторы, ограничивающие возможности специалистов. Нередко людям психологически очень сложно решиться на оперативную хирургию. Страхи перед операцией, опасения последствий заставляют откладывать визит в клинику, терпеть боль в надежде, что завтра будет лучше (или, как минимум, не хуже). С нами делится историей своего лечения пациентка, прошедшая все этапы: длительных сомнений, оперативного вмешательства, реабилитационного периода и жизни после эндопротезирования. 12 октября, во Всемирный день борьбы с артритом, MedAboutMe предлагает информацию к размышлению. Выбор — за пациентом.
Особенности подготовки к операции эндопротезирования у возрастных пациентов
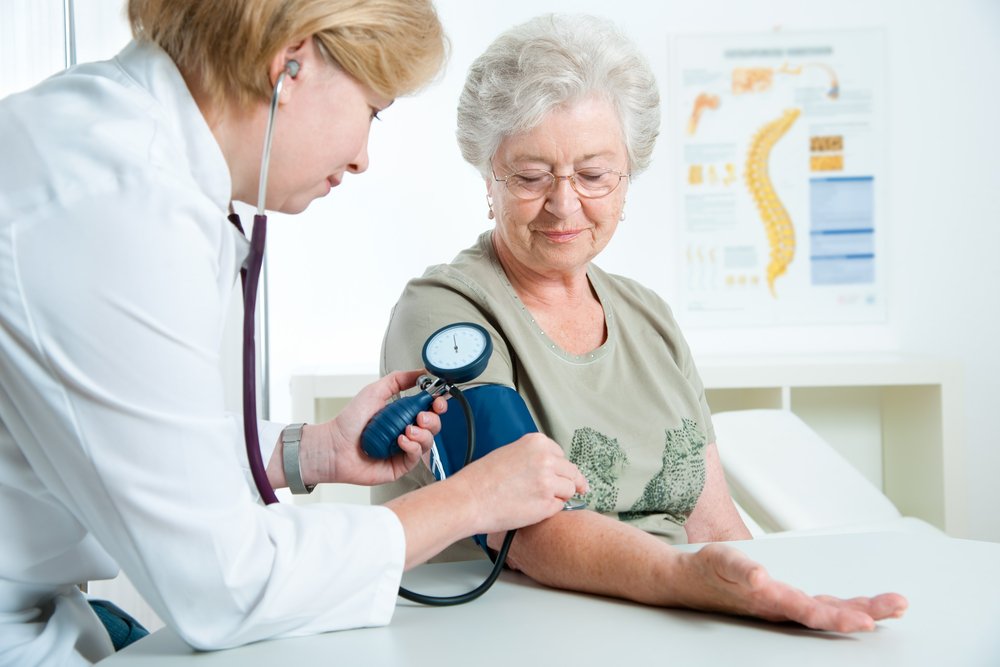
Эндопротезирование сустава — это замещение части или всего сустава эндопротезом, искусственным имплантатом. Операция эндопротезирования — высокоэффективный, а зачастую и единственный вариант возвращения человеку восстановления функции сустава.
Чаще всего операция эндопротезирования связана с заменой тазобедренного сустава. Показанием для эндопротезирования этого сустава является резко выраженное ограничение его функциональности. Остеоартроз, развивающийся в среднем у людей старше 50 лет, прогрессирующий артрит являются наиболее частыми причинами, приводящими к необходимости эндопротезирования тазобедренных суставов. Эти же диагнозы намного чаще встречаются у возрастных пациентов, нежели у молодых людей.
Подготовительный этап — важная и неотъемлемая часть всего процесса эндопротезирования. От состояния здоровья человека перед операцией зависит, насколько успешны будут как операция, так и период восстановления. Люди старшего возраста требуют при предварительном осмотре особого внимания.
У пациентов среднего и пожилого возраста чаще, чем у молодых, выявляют такие факторы, осложняющие процесс операции и реабилитации, как:
- высокий уровень сахара в крови, что провоцирует повреждения стенок сосудов, ухудшение циркуляции крови в органах и конечностях;
- железодефицитная анемия (особенно у женщин). Данный фактор может быть как проявлением скрытых заболеваний, так и удлинять восстановительный период;
- склонность к образованию тромбов;
- варикозное расширение вен области таза и конечностей;
- лишний вес. Масса тела, превышающая оптимальные границы по ИМТ (индекс массы тела), может быть серьезным препятствием при адаптации тела к имплантированному суставу;
- остеопороз, истончение, хрупкость костной ткани;
- аритмии, ишемическая болезнь сердца;
- хронические воспалительные процессы.
При подготовке к оперативному вмешательству необходимо пройти обследование у терапевта. Это не только позволит оценить состояние организма и готовность перенести операцию, но и предупредит возможные осложнения. Так, за несколько дней до эндопротезирования необходимо исключить некоторые медикаменты, которые, возможно, человек принимает на постоянной основе (например, аспирин).
Комментарий эксперта
Максим Михайлович Ранков, заведующий отделением травматологии городского многопрофильного стационара, г. Санкт-Петербург
Пациент перед оперативным вмешательством должен быть полностью обследован и осмотрен терапевтом. На основании анализов, необходимых для операции (клинический минимум, включающий биохимический, клинический анализы крови, электрокардиограмму и т. п.), специалисты выявляют показания или противопоказания к операции.
Если по результатам обследования будут выявлены отклонения по тем или иным показателям, необходимо дообследование, коррекция и лечение перед хирургическим вмешательством. Например, при плохих показателях электрокардиограммы необходима консультация кардиолога, если повышен сахар — эндокринолога и так далее. Пока показатели не достигнут допустимых значений, оперативное вмешательство не проводят.
Всем пациентам среднего и пожилого возраста рекомендовано перед операцией пройти обследование под названием эзофагогастродуоденоскопия, ЭФГДС (в народе называемое «трубку глотать»), эндоскопическое обследование верхних отделов желудочно-кишечного тракта.
Зачем? Многие пациенты даже не подозревают о том, что происходит у них в желудке, и тогда пропущенные, бессимптомное текущие, не диагностированные ранее язвы могут спровоцировать желудочное-кишечное кровотечение в процессе операции или в раннем послеоперационном периоде. Если такое происходит, язва «открывается», пациента становится труднее спасти.
Вторая, особенно важная для возрастных пациентов перед операцией, процедура — УЗДГ (ультразвуковое допплерографическое исследование) вен нижних конечностей. Проводится УЗДГ, чтобы исключить наличие тромбов в венах нижних конечностей.
Тромбозы вен нижних конечностей являются грозным осложнением послеоперационного периода, особенно при операциях на крупных суставах конечностей, так как в первое время после эндопротезирования пациенты обездвижены, малоактивны, кровь в венах нижних конечностей застаивается, на старых тромбах могут образовываться новые. Старые тромбы могут оторваться в процессе самой операции, новообразовавшиеся — в раннем послеоперационном периоде. Если тромб отрывается и проходит по кровеносному руслу, весьма вероятны такие грозные осложнения, как, например, тромбэмболия легочной артерии (ТЭЛА), что может обернуться даже летальным исходом.
Послеоперационный период: реабилитация пациентов

Реабилитационная программа после операции эндопротезирования суставов необходима для пациентов любого возраста, причем каких-то принципиальных возрастных нюансов в ней нет. Нужно адаптироваться к имплантату, учитывать его (и свои) возможности и, конечно, начинать заниматься восстановлением циркуляции крови, мышечных функций в прооперированной конечности почти сразу же после хирургического вмешательства.
Комментарий эксперта
Максим Михайлович Ранков
Реабилитация после операции жизненно необходима пациентам старшего и пожилого возраста. Зачастую именно возрастной фактор является определяющим потребность активной реабилитационной программы. Молодые пациенты в некоторых случаях активизируются и восстанавливаются самостоятельно, без помощи смежных специалистов: буквально — «встал и пошел». Они спешат вернуться к прежней активной жизни, заняться прежними делами, пойти на работу.
В случае с пациентами старшего возраста им могут мешать активно передвигаться хронические, соматические заболевания, привычка к малоподвижному (как до операции) образу жизни. Поэтому такими послеоперационными больными должны заниматься инструкторы по лечебной физкультуре. Пациентам показаны физиотерапевтические процедуры, хорошо также использовать возможности санаторно-курортных учреждений. Еще раз повторюсь: реабилитационный период таким пациентам принципиально нужен.
В целом реабилитационная программа не различается по возрастам: упражнения, процедуры, правила одинаковы для любого тела. Но пожилые люди в послеоперационном периоде сами очень редко восстанавливаются, ими нужно заниматься. Боли в послеоперационном периоде, отсутствие мотивации делать упражнения «здесь и сейчас» удлиняют и усложняют восстановительный период. Если прооперированный человек сам не в состоянии заняться реабилитацией, то функциональный результат остается на прежнем уроне: пациент как не ходил, так и не ходит.
В заключение хочу обратиться к нашим пациентам. Если у вас появились боли в суставах, вам поставили диагноз «деформирующий артроз» и из-за этого качество вашей жизни с каждым днем ухудшается, не откладывайте вопрос оперативного лечения надолго. Примите решение и начинайте готовиться к операции. К сожалению, деформирующий артроз является неуклонно прогрессирующим заболеванием, и, вероятнее всего, рано или поздно вы обратитесь к хирургу.
Но операция по замене сустава на ранних этапах развития заболевания протекает проще, послеоперационный период легче, а функциональные результаты намного лучше. С другой стороны, обострение хронических соматических заболеваний может препятствовать возможности выполнения операции, и в некоторых случаях врачи вынуждены отказывать пациентам ввиду высокого риска угрозы жизни для пациента. На сегодняшний день подобные операции с успехом выполняются во многих клиниках.
Эндопротезирование: как решиться на операцию и чего ждать после нее?


Личный опыт
Вера Игнатьевна Файзулина, провизор
Меня направили на операцию по эндопротезированию с диагнозом «диспластический коксартроз тазобедренного сустава 4 степени». К этому моменту у меня были сильные боли в пораженном суставе, затруднения при ходьбе, любые движения ноги отдавались болью во всей конечности.
Дисплазия, видимо, была врожденной. Но в середине прошлого века на подобные изменения у новорожденных редко обращали внимание. Уже значительно позже удалось установить, что я родилась, вероятно, с врожденным подвывихом бедра, дисплазией тазобедренного сустава 2 степени.
Боли в ноге начались в 17 лет. Мне диагностировали ишиас, защемление нервов. А уже после беременности стали говорить о развивающемся коксартрозе. В итоге в 35 лет была рекомендована операция по замене сустава.
К операции я шла достаточно долго: не было квоты, были опасения… Не было положительных примеров у знакомых (хотя и отрицательных тоже). Мотивацией послужил сосед по подъезду: достаточно молодой мужчина, он долго ходил только на костылях, а потом прошел через эндопротезирование в больнице им. Боткина, и начал двигаться самостоятельно (и довольно активно). Мне было 55, меня мучили боли. И я решилась.
Противопоказаний врачи у меня не нашли, я собрала нужные документы и отправилась в больницу. Было, конечно, страшновато.
Операция прошла для меня совершенно незаметно, под легким общим и спинальным наркозом. Мне установили титановый протез тазобедренного сустава производства США (были два варианта на выбор). Я очнулась быстро, в реанимации, уже с новым суставом.
Реабилитация началась со следующего после хирургического вмешательства дня: меня учили правильно вставать с кровати, правильно ложиться, переворачиваться, использовать подушку для удержания ноги в нужном положении. На третий день я уже начала учиться ходить с костылями, нам показывали, как надо сидеть, как посещать туалет…
Моей соседкой по палате была 67-летняя Надежда, которая проходила операцию эндопротезирования уже на втором суставе. Ее опыт, рассказы о восстановлении и решение о второй операции очень меня поддерживали в первые дни: перед первым разом ей пришлось похудеть на 15 килограммов, иначе нагрузка на сустав была бы излишней. И она это сделала. Со слов Нади, единственное, о чем она жалела, что не решилась на замену сустава раньше, было бы меньше боли и больше активных лет жизни впереди.
Через 10 дней после протезирования я осваивала рекомендованный курс физкультурных упражнений уже дома. В квартире на период восстановления тоже пришлось сделать некоторые изменения: после эндопротезирования тазобедренного сустава нельзя садиться на низкие стулья и кресла, кровать должна быть высокой, чтобы бедренная часть ноги при сидении находилась параллельно полу.
В медикаментозные назначения после операции входят противовоспалительные и болеутоляющие препараты. При последующих посещениях клиники специалисты не только оценивают состояние сустава, процесс заживления, но и учат, как ходить с костылями, потом с одним костылем, с тростью, как преодолевать ступеньки, мыться в душе, показывают необходимые комплексы упражнений, советуют, как преодолевать небольшие затруднения послеоперационного времени, рассказывают, какие виды спорта (и танцы) доступны, а от каких стоит держаться подальше.
В целом, реабилитационный период занимает около трех месяцев, после чего можно ходить без трости, поддержки, совершенно свободно и самостоятельно. Но обязательно надо выполнять все назначения, разрабатывать мышцы, приучать тело правильно двигаться. Еще важный момент: специалисты очень не рекомендуют набирать вес, чтобы не давать излишнюю нагрузку на суставы.
В итоге я могу сказать, что очень довольна произошедшими переменами. После операции прошло 6 лет, я активно хожу (и бегаю!), прекрасно себя чувствую. И согласна с Надеждой: если бы я знала, какую свободу приносит операция, я решилась бы на эндопротезирование тазобедренного сустава намного раньше.
Ортопедия : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова. – 2013
Эндопротезирование суставов кисти при послеожоговой деформации и нарушении функции / Яковлев С.В. // ACTA BIOMEDICA SCIENTIFICA – 2011 – №4-1(80)
Скрытый
11 октября 2018
в 10:12
Гость
9 ноября 2015
в 16:13
Московский городской центр эндопротезирования костей и суставов
10 января 22 в 19:43
Спасибо за высокую оценку работы нашего врача. Будьте здоровы!
Московский городской центр эндопротезирования костей и суставов
22 ноября 21 в 14:17
Спасибо за обратную связь! Рады, что наши врачи смогли помочь Вашему супругу!
Московский городской центр эндопротезирования костей и суставов
02 мая 21 в 10:02
Здравствуйте. Мы сожалеем, что Вам пришлось столкнуться с трудностями в нашей больнице. Готовы разобраться в ситуации. Направьте нам на почту botkin-pr@zdrav.mos.ru свои ФИО и контактный телефон для быстрой обратной связи. С уважением, Администрация ГКБ им. С.П. Боткина.
Московский городской центр эндопротезирования костей и суставов
19 ноября 20 в 10:11
Здравствуйте! Благодарим за отзыв в адрес наших врачей! Будьте здоровы!
Московский городской центр эндопротезирования костей и суставов
22 сентября 20 в 14:55
Спасибо за позитивный отзыв о работе нашего доктора! Будьте здоровы!
Московский городской центр эндопротезирования костей и суставов
22 сентября 20 в 14:55
Благодарим Вас за теплые слова в адрес нашего доктора!
Московский городской центр эндопротезирования костей и суставов
22 сентября 20 в 14:55
Благодарим за добрый слова! Будьте здоровы!
Московский городской центр эндопротезирования костей и суставов
19 июня 20 в 15:20
Благодарим за отзыв! Он передан доктору.
Гость
18 сентября 2017
в 12:55




