Идиопатический правосторонний сколиоз
21.11.2021
Поступила пациентка с диагнозом идиопатический грубый правосторонний сколиоз. Страдает сколиозом с детства, последние месяцы стали беспокоить сильные боли в проекции грудного отдела позвоночника. На рентген снимках наблюдается правосторонний грудопоясничный сколиоз Th5—L2 величиной в 106 градусов.
Это послужило поводом для рекомендации проведения оперативного лечения, так как столь грубые деформации негативно отражаются на работе сердца и органов дыхания, а также провоцируют компрессию спинного мозга, вызывая неврологические нарушения разной степени тяжести. Во избежание их развития, остановки прогрессирования сколиотической деформации и для улучшения самочувствия, повышения качества жизни пациентки было решено провести задний корригирующий транспедикулярный спондилодез позвонков Th3—L4 с установкой промежуточного стержня и выполнением костной пластики. Было решено оставить без фиксации два нижних позвоночно-двигательных сегмента для обеспечения большей подвижности.

Особенности проведенной операции
Выполнение такого хирургического вмешательства позволило одномоментно провести трехмерную коррекцию сколиоза и при этом получить хороший косметический эффект и сохранить достаточно высокую функциональность позвоночного столба. При этом применение винтов вместо крюков для фиксации позволяет добиться выраженной коррекции деформации во всех плоскостях, уменьшить протяженность инструментализации, снизить риск развития в дальнейшем нестабильности конструкции и снижения степени коррекции, а также улучшить результаты оперативного лечения.
Ход операции
Операция выполнялась под общим наркозом. В большинство тел позвонков по вогнутой и выпуклой дугам устанавливалось по 2 транспедикулярных опорных элемента под контролем нейромониторинга. Со стороны вогнутой деформации по ходу металлоконструкции вводился стержень, которому заранее придали изогнутую соответствующим образом форму. С помощью специального инструментария осуществляли поворот стержня, что позволило добиться деротации позвонков. Второй стержень, так же изогнутый, укладывали с противоположной стороны в опорные элементы металлической конструкции и фиксировали его.
Было принято решение использовать промежуточный стержень на участке вогнутой деформации для улучшения результата оперативного лечения. Учитывая большую протяженность искривления, последние 2 позвонка оставили не зафиксированными. Это дало возможность обеспечить большую подвижность и гибкость позвоночника. Завершающим этапом операции стала окончательная сегментарная коррекция существующей деформации путем проведения дистракции (растягивания) по вогнутой стороне позвоночного столба и контракции (стягивание) по выпуклой части. Хирургическое вмешательство заканчивали стабилизацией установленной металлоконструкции путем проведения заднего спондилодеза и костной пластики. Это подразумевало накладывание костного материала по задней поверхности позвонков вдоль всей металлоконструкции. В результате удалось обеспечить повышение ее прочности и стабильности позвоночника. На послеоперационную рану наложили швы.
Транспедикулярный спондилодез дает возможность применить индивидуальный подход к коррекции идиопатического сколиоза и обеспечить максимальное исправление деформации, восстановить физиологические изгибы и добиться истинной деротации (разворота) позвонков.
Кроме того, метод дает возможность активизировать пациента в кратчайшие сроки, устранить необходимость в использовании корсета и получить надежный спондилодез, что и было достигнуто в ходе операции.
Применение нейромониторинга
Во время операции проводился интраоперационный нейромониторинг, который позволил безопаснее выполнить коррекцию позвоночника. Это уникальная технология, обеспечивающая существенное снижение риска развития неврологических осложнений при проведении нейрохирургических операций. Поскольку все действия хирурга при коррекции сколиотической деформации осуществляются в непосредственной близости от спинного мозга и нервных корешков, даже малая неточность может привести к развитию тяжелых осложнений со стороны нервной системы.
Для проведения нейромониторинга используется сложное оборудование. Суть методики интраоперационного мониторинга состоит в том, что к телу пациента подключается множество датчиков (зондов-электродов) по проводящей нервной системе. При подаче на них слабого электрического импульса соответствующая мышца реагирует, что фиксирует оборудование. Это позволяет точно определить расположение каждой ветки нерва и исключить их повреждение во время операции. Изначально снимаются базовые показатели, которые в дальнейшем станут основой для оценки изменений, происходящих во время операции.
При коррекции сколиоза очень важно каждую секунду отслеживать проводимость спинного мозга. При установке каждого винта мы изначально убеждались в корректности каждого действия, чтобы не задеть нерв. А в дальнейшем аналогичным способом контролировали степень натяжения стержней. С этими задачами нейромониторинг справился отлично и позволил провести столь сложное хирургическое вмешательство, не спровоцировав развитие неврологического дефицита у пациентки.

Результат операции
Ранний послеоперационный период протекал без осложнений. На следующие сутки пациентка была активизирована. К концу выписки болевой синдром почти не беспокоил. Пациентке была назначена медикаментозная терапия, работа с инструктором по ЛФК, которая должна продолжаться и после выписки. В дальнейшем рекомендуется наблюдение по месту жительства, но пациентка имеет прямую связь с оперировавшим врачом и всегда может воспользоваться телемедицинской консультацией при возникновении любых проблем с позвоночником.
Проведенная операция позволила провести коррекцию сколиоза с хорошим косметическим эффектом, останавливая его прогрессию. При этом обращает на себя внимание существенное улучшение осанки, устранение основной жалобы пациентки – боли и повышение качества жизни.
Установленная система не подлежит удалению в будущем. Единственным показанием для ее ревизии является перелом вмонтированных стержней, что наблюдается крайне редко.
Идиопатический сколиоз является одной из актуальных проблем в вертебрологии. Причины его развития все еще остаются неизвестными. В большинстве случаев патология обнаруживается еще в детском возрасте, а ее активное прогрессирование приходится на пубертатный период, когда скелет быстро растет, что влечет за собой усугубление деформации.
По разным данным распространенность идиопатического достигает 17,3%, причем страдают в основном девочки и девушки. Но операция требуется только в 10% случаев. Она требует тщательного планирования и высокого уровня квалификации спинального хирурга, поскольку сопряжена с риском травмирования невральных структур. Но сегодня благодаря современному техническому обеспечению и применению системы нейромониторинга в частности вероятность развития самого тяжелого осложнения – паралича, стремится к нулю. Сложность вызывает и тот факт, что происходит не только боковое искривление позвоночника, но и его скручивание вокруг своей оси. Это обуславливает необходимость проводить деротацию, т. е. разворачивание позвонка, стараясь вернуть его в анатомически правильное положение.
Показаниями к оперативному лечению идиопатического сколиоза являются:
- сильные боли и ограничения подвижности, не устраняющиеся консервативными методами;
- сколиоз 3—4 степени, сопровождающийся грубыми деформациями и ротацией позвонков;
- нарушения функционирования сердца, органов дыхания из-за смещения органов из естественных позиций;
- стеноз позвоночного канала, компрессия спинномозговых корешков, кровеносных сосудов;
- врожденные аномалии развития.
Сегодня одним из лучших методов исправления сколиотической деформации является корригирующий транспедикулярный спондилодез, дополненный костной пластикой. Именно эта операция и современные металлоконструкции дают возможность исправить даже грубые деформации и добиться устранения беспокоящей больного симптоматики, получить хороший косметический результат, повысить подвижность пациента и существенно повысить его качество жизни. Коррекция сколиоза позволяет устранить риск развития сердечной и дыхательной недостаточности, предотвратить развитие других патологий внутренних органов, обусловленных их смещением, сдавлением. При этом современные системы обеспечивают высокую степень стабилизации и крайне редко нуждаются в замене. В результате достигнутый благодаря хирургическому вмешательству эффект сохраняется на всю жизнь, а пациент избавляется от психологических проблем, лучше социально адаптируется и может заниматься теми видами деятельности, которые ранее были для него недоступны.

Большинство операций по исправлению сколиоза проводятся в юном или молодом возрасте, поэтому многие люди считают, что приходить на операцию после 30-40 лет уже бесполезно. Однако это не так, и по определённым показаниям хирурги-вертебрологи проводят хирургическую коррекцию сколиотической деформации взрослым.
Наша пациентка Лариса П. — фельдшер, её работа сопряжена с большой физической активностью и зачастую — поднятием тяжестей. В детстве Ларису спина не беспокоила, наоборот, она занималась спортом — лёгкой атлетикой. Примерно с 25 лет позвоночник стал болеть при значительной физической нагрузке.
«Последние четыре года было ухудшение, я чувствовала, что уже становится тяжело поднимать тяжести, больно, приходилось буквально через каждые 200 метров останавливаться, отдыхать, чтобы боль прошла. Чувствовала, что у меня деформация позвоночника, одна нога была даже немного короче другой. Я обратилась на консультацию в ННИИТО им. Я.Л. Цивьяна, сначала назначили консервативное лечение, делали радиочастотную денервацию. Но скоро стало понятно, что помочь мне могла операция», — отмечает Лариса.
Пациентке диагностировали идиопатический неосложнённый левосторонний поясничный сколиоз 3 степени (42 градуса) и остеохондроз поясничного отдела позвоночника. Как объясняет врач травматолог-ортопед отделения нейроортопедии, к.м.н. Артём Сорокин, причиной болей были дегенеративные изменения.
Поэтому в случае Ларисы первостепенной целью было лечение остеохондроза, устранение болевого синдрома, а затем уже — устранение косметического дефекта. Тем не менее, все цели были успешно достигнуты с помощью хирургического лечения, и на этой неделе пациентка уже выписывается на дальнейшую реабилитацию.
Сама пациентка заверила, что решиться на операцию было не страшно:
«Я сама медик, поэтому понимала, что без этого мне не справиться, если честно. Изучила детально вопрос, посмотрела, как проводится операция и дальнейшая адаптация. Сейчас чувствую себя неплохо, хотя восстановление, понимаю, займёт время. Первое время буду на больничном, а затем займусь лёгким трудом.
Хотела бы порекомендовать людям не затягивать с операцией, не терпеть боль. Тем более, что здесь работают первоклассные специалисты — им можно довериться, и всё будет хорошо. Я очень благодарна своему хирургу Артёму Николаевичу и остальным медицинским работникам, которые принимали участие».
Обращаем ваше внимание, что каждая ситуация индивидуальна, и в случае возникновения вопросов необходимо обращаться к специалисту.
Записаться на приём к врачу можно по тел. (8383) 373 32 01 или оставить заявку на сайте niito.ru. Заочная консультация возможна так же через сайт или по почте vopros@niito.ru.
Спинальная мышечная атрофия (СМА) — генетическое заболевание, поражающее область нервной системы, отвечающей за контроль движений произвольных (скелетных) мышц. Большинство нервных клеток, контролирующих мышцы, находятся в спинном мозге, отсюда — слово «спинальная» в названии болезни. Слово «мышечная» говорит о том, что страдают мышцы, которые не получают сигналов от этих нервных клеток. Ну и «атрофия» — медицинский термин для истощения или «усыхания», которое происходит с мышцами, когда они неактивны.
При СМА происходит утрата нервных клеток в спинном мозге, именуемых мотонейронами, поэтому она классифицируется как болезнь мотонейронов.
В результате постоянного пребывания в положении сидя или лежа, у больного развиваются различные нарушения в работе органов и систем организма. К ним относятся и нарушения в работе опорно-двигательного аппарата. При длительном сидении происходит давление на позвоночник, страдают межпозвонковые диски. Особенно страдает поясничная часть и шейный отдел позвоночника. Развивается сильный сколиоз. Отсутствие своевременного лечения деформаций позвоночника при СМА приводят к нарушению функции органов дыхания и кровообращения.
(Рассказывает мама): Диагноз СМА, Оле поставили когда она была еще совсем малышкой. Первые полгода жизни развивалась по возрасту, Голову держала с 3 мес, переворачиваться стала с 3,5 мес, садиться начала в 6 мес. Но на ноги опоры не было. Могла лишь подползти к опоре и встать на колени. Тут и начались наши многочисленные хождения по врачам. В 1,5 года после перенесённого ОРВИ она стала менее активной, перестала самостоятельно садиться. Тогда и был поставлен страшный диагноз СМА.
(Рассказывает мама): Этот диагноз для нас не стал приговором, хотя в первый месяц по ночам рыдала в подушку, выла от безысходности и от того что ничего с этим нельзя сделать. Но отчаяние отступило, взяла себя в руки. И мы на семейном совете решили, что будем прикладывать все усилия для физического развития Оли. Посещали реабилитационный центр, постоянные массаж, гимнастика. Пролечились даже в Китае и Чехии, конечно же у Оли отмечались значительные улучшения. Но сколиоз с каждым разом становился сильнее и сильнее. Резко увеличилась деформация позвоночника в 12 лет. Но самое ужасное, у дочери были постоянные боли в области спины по всему позвоночнику и в животе (по поводу живота мы обращались к гастроэнтерологу, обследовали – все врачи говорили: «здорова». Сказали боль от позвоночника.
Рекомендовали лечить сколиоз. Обезболивающие препараты ребенок пил, но они не помогали. И самое страшное, что наша дочь уже сейчас не могла сидеть самостоятельно без поддержки, она просто падала. Вспоминает мама со слезами на глазах.
По совету знакомых обратились за консультацией к доктору Бакланову А.Н. в Центр патологии позвоночника, где после полученной консультации врачи установили, что Оле показана срочная операция по коррекции позвоночника.
Деньги на операцию были собраны с помощью добрых людей и благотворительного фонда «Добряки».
9 апреля 2019 года, Олю успешно прооперировали. Позвоночник надежно зафиксировали титановой конструкцией, провели костную пластику. Теперь имплант, надежно будет держать позвоночник, и исполнять роль мышц. После сложного хирургического лечения, проведенного под руководством Андрея Николаевича Бакланова и его команды. Пациентка находилась под наблюдением и реабилитацией в клинике. Была выписана домой на 14-й день после операции.
Сегодня качество жизни Оли очень изменилось и улучшилось: ведь теперь она может свободно сидеть без боли. Внешне произошли колоссальные изменения, девочка заметно прибавила в росте. И самое главное, что легкие больше не сжаты, девочка может дышать полной грудью. А значит появилось больше возможностей для осуществление еще одной мечты. Оля очень любит рисовать, особенно разукрашивать. И рисовать не просто на бумаге. У Оли мечта, научиться делать маникюр и открыть свою студию дизайна ногтей. Мы вам обязательно расскажем об успехах Оли.
В Клинический госпиталь на Яузе для планового хирургического лечения была госпитализирована пациентка N., 37 лет.
Анамнез
С детства страдает сколиозом. В последние 3 года отмечала ухудшение состояния – нарастание деформации позвоночника, усиление болей в спине, что и стало причиной обращения к нейрохирургу-вертебрологу, д.м.н. Бакланову А.Н. Консервативная терапия (в другой клинике) эффекта не дала.
Проведена рентгенография позвоночника «full body» (рентген позвоночника по всей длине) в 2-х проекциях. Поставлен диагноз: Идиопатический грудопоясничный С образный правосторонний сколиоз Th12-L4 43 градуса. Болевой синдром. Предложено оперативное лечение.
О сколиозе
«Идиопатический» означает, что одну ведущую причину развития сколиоза выявить невозможно. Такие случаи составляют до 80%.
Искривление оси позвоночника с углом 43 градуса соответствует 3 степени тяжести из 4-х возможных. Такая деформация позвоночника вызывает боль, ухудшает качество жизни, определяется визуально, как перекос фигуры (косой таз, рёберный горб и др.), то есть создаёт эстетический дефект, и, при прогрессировании, даже способно нарушить функцию дыхания, привести к инвалидности.
Например, у нашей пациентки определялись обусловленные сколиозом: высокое стояние левой лопатки, асимметрия паравертебральных (идущих вдоль позвоночника) мышц, асимметричные треугольники талии, а также выраженный и нарастающий болевой синдром. Хорошая новость заключалась в том, что из-за сколиоза не были нарушены функции внутренних органов, не страдал спинной мозг (это подтвердили данные ортопедоневрологического осмотра и МРТ грудопоясничного отдела позвоночника).
В период роста позвоночника, при 1-2 стадиях возможно консервативное лечение — коррекция стато-динамической позы, лечебная гимнастика, ношение корсета, мануальные техники. У взрослых, когда рост позвоночника завершён, возможна только хирургическая коррекция сколиоза. Операция необходима при прогрессировании деформации позвоночника, вовлечении в патологический процесс спинного мозга, на что может указывать появление неврологических симптомов, усиление болей.
О проведенной операции
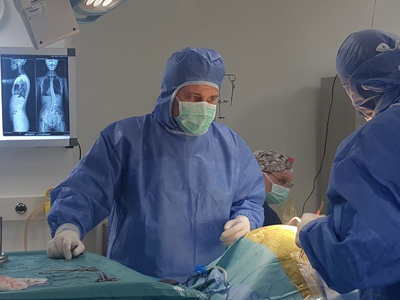
Пациентке проведена операция: Задний корригирующий транспедикулокорпоральный винтовой спондилодез Th12-L4 с костной пластикой, гемотрансфузией и интраоперационным нейромониторингом.
Операцию выполнил врач ортопед-травматолог, нейрохирург, доктор медицинских наук Бакланов Андрей Николаевич.
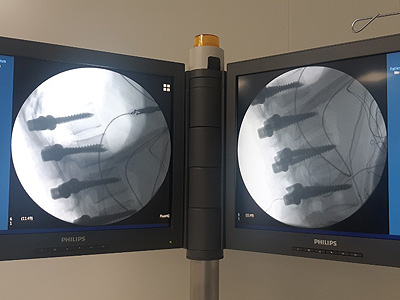
- Выправлено положение грудного Th12 и поясничных L1-L4 позвонков. Правильное положение позвонков зафиксировано винтами.
Проведена костная пластика. - Каждое движение хирурга осуществлялось под визуальным контролем, который обеспечивал ручной навигатор “PediGuard” и рентгенохирургическая установка с электронно-оптическим преобразователем С-дуга.
- Все манипуляции в области позвоночника проходили с интраоперационным нейромониторингом (ИОМ) функции спинного мозга.Это важнейшая технология, защищающая спинной мозг во время проведения спинальных операций.Выпрямление позвоночника, установка каждого винта идут под нейрофизиологическим контролем — сигналом обратной связи от центральной нервной системы, сигнализирующим о корректности каждого действия, его безопасности для спинного мозга, близлежащих нервных структур. ИОМ осуществляется практически каждые 30 секунд на протяжении всей операции. Именно в этой тщательности – залог эффективного результата нейрохирургического вмешательства.
- Кровопотеря во время операции восполнялась с помощью гемотрансфузии.
- Операция проводилась под общим эндотрахеальным наркозом. Анестезиологическое пособие осуществлял анестезиолог-реаниматолог, врач высшей квалификации Антоненко Д.В.
Командная работа
Успешность операции – заслуга всей хирургической бригады доктора медицинских наук Бакланова Андрея Николаевича, в которую кроме него вошли травматолог-ортопед Орлов Илья Иванович, осуществляющией нейрофизиологический контроль, анестезиолог-реаниматолог Антоненко Дмитрий Валерьевич, обеспечивший анестезию и поддерживающий жизненно важные функции организма пациентки, операционная сестра Наталья Жарикова.
Результат
После операции пациентка находилась под медицинским наблюдением в стационаре госпиталя 7 дней. Послеоперационный период протекал без осложнений. В нашем центре происходит ранняя активизация пациентов. На следующий день после операции пациентка могла ходить и сидеть. На 8-й день она была выписана с рекомендацией амбулаторного наблюдения.
В результате оперативного лечения:
- Была исправлена деформация позвоночника
- Исчезли боли в спине
- Улучшилось качество жизни
Видео и рентгенограммы пациентки
На представленных рентгеновских снимках и видео можно увидеть состояние позвоночника пациентки до и после оперативного лечения, проведенного командой под руководством доктора медицинских наук Бакланова Андрея Николаевича.
Хирургическая коррекция сколиоза пациентке 37 лет. Оперировал – ортопед, нейрохирург, д.м.н. Бакланов А.Н.
Если Вас или Ваших близких беспокоят боли в спине, Вы замечаете деформацию позвоночника или просто хотите проконсультироваться со специалистом, обращайтесь в Клинический госпиталь на Яузе к доктору медицинских наук Бакланову А.Н. Используйте современные возможности медицины для повышения качества своей жизни.
Сколиоз – боковое искривление оси позвоночника, которое при тяжелых формах чревато серьезными дисфункциями внутренних органов. Патология вызывает видимые нарушения осанки и пропорций тела: перекашивание корпуса в одну из сторон, выпячивание лопаток, асимметричность расположения плеч по отношению друг к другу, перекос линии бедра. Сколиотическая болезнь относится к прогрессирующему виду позвоночной деформации. А это говорит о том, что если своевременно патологический процесс не остановить и регулярно не проводить специальную профилактику, то степень искривления будет только нарастать.

Рентген 4-й стадии.
Согласно статистике, примерно каждый 6-й человек на планете имеет сколиоз той или иной тяжести, только в пределах России в настоящий момент около 50 млн. жителей страдают от подобного патогенеза. Причем за последние годы масштаб заболеваемости резко увеличивается, в среднем на 15%. Из 100% всех пациентов, у которых диагностировано данное заболевание, около 10% нуждаются в хирургической коррекции искривленного позвоночника, поскольку патологическое отклонение позвоночной оси достигло тяжелого уровня.

Снимки 15-ти летней девочки до и после операции.
Только в Америке ежегодно проводится около 500 тыс. операций по поводу данной патологии, в России нуждающихся каждых год в оперировании людей примерно 250 тыс., но проходят корригирующую процедуру далеко не все. В нашей статье мы подробно остановимся на хирургическом виде лечения, на который некоторые пациенты возлагают большие надежды.
Сколиоз: показания к операции и основное о хирургии
По статистическим данным, диагноз «сколиоз» впервые ставится, как правило, в детском возрасте. Как отмечают специалисты, если у ребенка обнаружена осевая деформация, нужно приложить все усилия, чтобы по максимуму ликвидировать начавшиеся изменения до 12 лет, в противном случае, со стремительным ростом искривление будет активно прогрессировать. Избыточные деформации позвоночного столба очень негативно сказываются на работе сердца и органов дыхания, а также зачастую вызывают сдавление спинного мозга и нервных корешков, что проявляется выраженным болевым синдромом.
Причины развития
Причин развития недуга большое количество. Рассмотрим, какие провоцирующие факторы способны вызвать анормальное строение позвоночного столба.
- Заболевание могут спровоцировать врожденные аномалии, в числе которых неправильное формирование позвонков, разная длина ног, сращение ребер.
- Послужить пусковым механизмом к формированию патологического изгиба позвоночника способны нейромышечные патологии, такие как ДЦП, полиомиелит, мышечная дистрофия скелетной мускулатуры, межпозвоночная грыжа.
- У взрослой категории людей сколиоз может быть спровоцирован дегенеративно-дистрофическими процессами в позвоночнике, остеопорозом и спондилоартрозом.
- В преобладающем количестве случаев этиологический фактор определить не удается, такое заболевание называется идиопатическим.
Незначительные искривления и умеренной тяжести сколиоз лечатся посредством консервативных методик, а именно при помощи лечебной физкультуры, ношения ортопедических корсетов (в основном рекомендуют детям в период бурного роста), физиотерапии, массажа. Хирургию применяют исключительно в тяжелых случаях.
Когда нужно делать операцию
Оперативное вмешательство показано при выраженных деформациях ввиду большого риска возникновения тяжелых патологий сердечно-сосудистой системы, дисфункции легких и прочих существенных проблем со здоровьем. Операция на позвоночнике по исправлению патологического искривления оси показана в следующих ситуациях:
- при сильном хроническом болевом синдроме и выраженном ограничении подвижности, которые не поддаются консервативной терапии;
- если выявлена прогрессирующая деформация, угол искривления которой достиг 40-45 градусов;
- при наличии сильного искривления с отклонением в 50-60 градусов, операция экстренно необходима, тем более детям, так как такая степень ведет в неизбежном порядке к патологиям сердца и дыхательной системы;
- если обнаружен синостоз (сращение) ребер, а также при наличии добавочных полупозвонков, обусловивших сколиотическую болезнь (детей с данными проблемами оперируют в возрасте 13-15 лет);
- при наличии дыхательной и сердечной недостаточности, вызванной такой патологией, как кифосколиотическое сердце (без операции продолжительность жизни критически малая);
- если явно прослеживается тенденция к высокой вероятности повреждения спинного мозга, спинальных сосудов и спинномозговых нервов.

Стадии заболевания.
Будьте готовы к тому, что вам врач назначит оперативное лечение, если вы обратились за помощью, имея 3-4 стадию патологии. И это будет самый логичный вариант решения запущенной проблемы, консервативно выровнять позвоночник и устранить сколиотические последствия в данном случае не представляется возможным. Хирургическое лечение по поводу тяжелого сколиоза проводят в различных российских регионах. Однако нельзя не заметить, что Москва – ведущий город в рамках РФ, где наиболее качественно проводят оперативное лечение при сколиозе детям и взрослым.
Виды операций при сколиозе
Хирургические методики предусматривают установку непосредственно на позвоночник подвижных и неподвижных металлических фиксирующих конструкций, благодаря чему существенно снижается степень искажения хребтовой линии. Осуществляется вживление корригирующей системы под общим наркозом, среднее время сеанса – 2-3 часа. Подвижные типы фиксаторов ставятся детям, так как их позвоночник продолжает расти.
Устанавливается устройство навсегда, его снятие предполагается только в случае появления осложнений. После операции на спину, возможно, потребуется надевать специальный ортопедический корсет продолжительное время. Предлагаем ознакомиться с некоторыми видами вмешательств. Стоит отметить, что это неполный перечень, сегодня существуют десятки операционных технологий, начало которым дали нижеизложенные методики.
- Операция Харрингтона. Данный способ применяется с 60-х годов 20 века, впервые был апробирован в Америке. Его суть заключается в установке металлоконструкции, состоящей из стержней и подвижных крючков. Стержень-дистрактор крепится к вогнутой части кривизны позвоночника, стержень-компрессор устанавливают на выпуклую зону. Фиксация стержней производится посредством крючков, которые крепятся к дугам позвонков на необходимых уровнях. Далее выполняется задний спондилодез. После вмешательства накладывается гипс, с ним пациент проведет минимум 3 месяца, затем потребуется носить корсет от 6 месяцев до года. Степень искривления в итоге уменьшается максимум до 60% от первоначальных значений.
Методика Харрингтона
- Метод Котреля-Дюбуссе. Изобретение принадлежит французским ортопедам, применяется с 80-х годов прошлого столетия. Методика примерно аналогична предыдущей. Однако по конструкционным параметрам имплантируемая система отличается от приспособления Харрингтона гораздо большей жесткостью, благодаря чему достигается высокопрочная стабилизация позвоночника в откорректированном положении. А потому нет необходимости сочетать процедуру со спондилодезом и использовать после нее поддерживающие гипсовые корсеты.
cotrel-dubousset
- Способ Люке. Метод разработан в Мексике, применяется с 1982 года. Имплантат состоит из двух цилиндрических прутьев, укладываемых с вогнутой и выпуклой сторон позвоночной дуги. Каждый элемент позвоночника вдоль всей деформации скрепляют с прутьями не крючками, а проволочными швами субламинарно. Поскольку большое количество фиксационных проволочек пропускают через позвоночный канал, этот метод сопряжен высокими рисками повреждения спинномозговых образований и развития неврологической симптоматики. Данная операция позволяет достичь коррекции оси от 50% до 90%. Постоперационное ношение корсета, как правило, не требуется.
Метод Люке
Если вы все еще терзаетесь из-за страхов сомнениями по поводу того, стоит ли делать выправление оси позвоночного столба, скажем одно, бояться в вашем случае неуместно. Вам, как никому известно, сколько страданий злосчастная болезнь приносит. Кроме того, современные ортопедические технологии шагнули далеко вперед, и сегодня вполне реально с минимальным дискомфортом пройти корректирующую процедуру.
Единственное, что вам предстоит выдержать, это не такое быстрое и легкое восстановление, как хотелось бы: оно составит от 6 до 12 месяцев. И, конечно, все пройдет благополучно, если здоровье вашего позвоночника будет в руках хирурга-профессионала.
Клиники исправления сколиоза
Вы должны понимать, что позвоночная система – это очень уязвимая часть опорно-двигательного аппарата, несущая в себе спинной мозг, из которого выходят пучки нервных волокон. И даже одна ошибка специалиста в момент многосложного сеанса может обернуться для вашего здоровья катастрофой. Поэтому любой операционный сеанс на позвоночнике нужно проходить только в хороших клиниках.
Идеальный вариант – выбрать достойное зарубежное медучреждение. Обращаем внимание на тот момент, как делают, к примеру, в Израиле подобные операции и в отечественных больницах. По профессионализму, применяемым технологиям и имплантационным системам, качеству оказания оперативной помощи Израиль находится на переднем крае медицинской науки.
Помимо Израиля, такой же безупречной спинальной хирургией славится Чехия.
Цены на аналогичную высокотехнологичную помощь в 2-3 раза ниже, при этом в них уже включена и стоимость полноценной реабилитации.

НИИ ортопедии и травматологии г.Уфа
Хорошие рекомендации имеет Уфа, мы имеем в виду республиканские НИИ ортопедии и травматологии.

Ниже перечислим достойные медучреждения России, где делают коррекцию искривленного позвоночника взрослым. Хирургическим путем исправляют сколиоз у взрослых в Спб и других городах на удовлетворительном уровне в:
- РНИИТО им. Вредена (Санкт-Петербург);
- Клинике спинальной нейрохирургии и неврологии «АКСИС» (Москва);
- ЦИТО им. Н.Н. Приорова;
- Новосибирском НИИТО;
- НЦ «Восстановительная травматология и ортопедия» им. Илизарова (Курган).
В нашей стране преимущественно практикуют отечественные технологии и, соответственно, эндокорректоры российского производства. Распространенными из них являются методики Казьмина, Фищенко, Чаклина, Роднянского-Гупалова, Гаврилова.
Сколиоз 4 степени: подготовка к операции
К манипуляциям на позвоночнике пациент должен, прежде всего, подготовиться морально. Успокойтесь и отгородите себя от переживаний, в этом вам помогут медитация, аутотренинг, дыхательная гимнастика, возможно, работа с психологом. Помните, этот шаг – жизненная необходимость и единственный способ улучшить качество жизни и, конечно, внешний вид. Далее вам необходимо договориться с близкими людьми, которые смогут вам помогать и оказывать поддержку в послеоперационный период. Постарайтесь не перегружать свой организм, обеспечьте себе задолго полноценное питание, достаточный отдых и прогулки на свежем воздухе. Если имеется избыточный вес, постарайтесь его снизить, но не в ущерб своему организму. Это то, что касается самоподготовки.
Вам уже известны цены на подобный вид медуслуг по исправлению запущенного сколиоза? Да, процедуры не из дешевых, у нас их выполняют в среднем за 100 тыс. рублей, но если захотеть, можно попробовать пройти их по квоте. Но за диагностику и дальнейшую продолжительную реабилитацию вам все равно нужно будет платить. В подготовительный предоперационный этап вам необходимо будет пройти рентгенографию или КТ, спирографию, ЭКГ, сдать все необходимые анализы крови и мочи.
При сколиозе 3 степени или последней стадии больного обычно госпитализируют заранее, как правило, за сутки. Кстати, на стоимость повлияет еще тот факт, сколько вы пробудете в общей сложности под стационарным наблюдением. На услуги постоперационного ухода цены во всех клиниках разные, поэтому уточняйте их в лечебной структуре, где собираетесь оперироваться. Идем дальше. Итак, за несколько часов пациента вновь тщательно обследуют: измеряют АД, состояние легких, сердечно-сосудистой системы, замеряют рост и пр. Всегда перед оперативным процессом ставят клизму. За 10-12 часов до предстоящей процедуры по исправлению сколиотической дуги следует прекратить прием пищи.
Довольно часто многие люди, имея болезнь 2 степени, желают пройти соответствующую операцию. Но стоит внести ясность, что стоимость такого радикального вмешательства оправдана только в детском возрасте, когда, к примеру, у 12-летнего ребенка обнаружен стремительно развивающийся сколиоз. Тогда оперироваться в экстренном порядке необходимо, так как последствия в будущем могут быть серьезными. Непрогрессирующее заболевание 2 ст. у взрослых, тем более только поясничного отдела, не требует никаких оперативных вмешательств. Такого пациента необходимо лишь наблюдать и рекомендовать ему эффективные консервативные способы коррекции.
Во время хирургического процесса.
Практически всех волнует вопрос, а что если через какое-то время конструкция сломается? Да, такой исход не исключается, тогда потребуются манипуляции повторные, операции в ЦИТО по поводу ревизии (удаления конструкции).
Поломка имплантируемых деталей и повреждение позвонковых отростков вполне могут произойти из-за некачественной реабилитации, несоблюдения ограничений по физическому режиму, случайных травм, в конце концов, из-за планового износа металлических имплантатов. Поэтому, чтобы ваш корректор спины прослужил несколько десятилетий, а то и всю жизнь, тщательно выбирайте хирурга-ортопеда и строго следуйте всем врачебным рекомендациям после оперативного процесса.

Ревизионная хирургия с установкой более массивной конструкции
Цена на операцию при сколиозе
Мы подошли к одному из животрепещущих вопросов: сколько стоит вмешательство по исправлению сколиозных дуг. В пределах России стоимость на него с учетом имплантируемых устройств составляет 100-330 тыс. рублей. Хирургия, которую предлагают ведущие клиники Спб и Москвы, самая дорогостоящая. Однако стоит учесть, что стоимость лечения определяют такие факторы, как тяжесть клинической проблемы, вид сколиозной деформации, тип эндокорректора и фирма-производитель данной продукции.
За рубежом хирургическая коррекция сколиоза стоит ориентировочно от 40 тыс. до 250 тыс. долларов США. Но это как раз тот случай, когда высокая цена соответствует безукоризненному качеству, чего не скажешь об отечественной медицине. Наименьший ценовой порог среди стран, лидирующих в сфере ортопедии и нейрохирургии, зафиксирован в Чехии – от 20 тыс. евро. Самое дорогое лечение в США и Израиле – от 50 тыс. долларов и более, в Германии в среднем 34 тыс. евро.
Операция по устранению сколиоза новыми технологиями
Исправление сколиоза технологией Апи Фикс (Api Fix) – новейшая тактика в современной нейрохирургии, которая предусматривает относительно малоинвазивную имплантацию прочного компактного механизма через миниатюрный разрез. Уникальный имплантат, который наделен возможностями постепенно регулирования, прикрепляют к позвоночнику при помощи всего лишь двух винтов, тогда как в общепринятых операциях используют в этих целях целых 20 винтов. Сеанс проводится под эндоскопическим контролем, длится не более 1 часа.

В течение 3-5 месяцев на определенных сроках специалист выполняет так называемое моделирование устройства путем его разблокировки и изменения угла изгиба, используя специальную иглу. После этого имплантат вновь «запирается» посредством игольного черескожного устройства. Таким образом, позвонковые и околопозвонковые структуры не испытывают травматического шока от радикальных изменений, а постепенно привыкают к новому выпрямленному положению. Особенно ценна данная технология для юных пациентов. Ее главное преимущество – малая травматичность, высокий результат, легкое восстановление, не вызывающее тягостных мучений и яркого ощущения инородного тела в спине.
Api Fix рентген.
Изобретение Api Fix принадлежит специалистам Израиля, и его по праву можно называть эффективным и нетравматичным, на то есть внушительная база клинических доказательств. Данная конструкция широко используется и в Европе (Чехии, Германии), где всегда следуют исключительно гуманным по отношению к пациенту тактикам хирургии.
Недавно арсенал современной нейрохирургии пополнила еще одна уникальная операция, основанная в Ирландии. В ходе операционного процесса, который тоже имеет небольшую инвазивность, в позвоночник имплантируют магнитные стержни. После процедуры их тоже поэтапно моделируют в нужном положении, но только посредством магнитного поля. Врач управляет стержнями, используя специально предназначенный пульт. Так, появляется возможность, не прибегая к очередному вскрытию костно-мышечного аппарата, щадящим образом удлинить и стабилизировать позвоночник, по максимуму уменьшить его деформацию.
Бесплатная операция при сколиозе: сколько ждать квоты?
Оперативное вмешательство при тяжелой форме детского и взрослого сколиоза утверждено приказом Министерства здравоохранения РФ и подлежит квотированию. То есть, государство, беря во внимание, что вы инвалид, обязуется полностью покрыть расходы за лечение. Поэтому вы можете сделать операцию совершенно бесплатно, если тяжесть вашего диагноза не противоречит установленным нормам МЗ: 3-4 степень нарушений сколиозного типа.
Но вам должно быть известно, что процесс получения квоты довольно длительный. Может пройти очень много времени, пока вся подготовленная вами медицинская документация пройдет проверку, соответствующие инстанции дадут добро и пока вам придет долгожданное приглашение в одну из клиник России, где практикуют подобное лечение по программе ВМП. Ожидания продлятся от 3 месяцев до 1 года. В особенных случаях, когда человек нуждается в немедленной госпитализации, органами здравоохранения принимается решение обеспечить пациенту ВМП по квоте без ожидания очереди.
Сколиоз: отзывы об операции и реабилитации
Изучая форум по исправлению сколиоза, многочисленная аудитория положительно высказывается о Чехии. Пожалуй, это единственная страна, которую можно смело рекомендовать нашим гражданам как наиболее выгодное место для российских медицинских туристов: в плане приемлемых цен, идеального качества оказываемых медуслуг по современным стандартам, первоклассной организации реабилитационного ухода.

Шрам после хирургии.
И, наконец, сориентируем вас относительно особенностей послеоперационной реабилитации. В первые двое суток необходимо сохранять полный покой, лежа в кровати. Нельзя двигаться, переворачиваться, даже крутить головой. С третьего дня показана очень щадящая лечебная гимнастика, которую выполняют, не вставая с больничной койки. На третий день методист по ЛФК назначает щадящую лечебную гимнастику, которую сначала выполняют лежа в постели с помощью специалиста. Постепенно комплекс ЛФК расширяют и усложняют. Основная цель упражнений – повысить выносливость связочно-мышечного аппарата.
Сидеть не разрешается минимум 2 недели. Чтобы обезопасить прооперированный позвоночник от нежелательной нагрузки и облегчить состояние человека, с того момента, когда вы начнете самостоятельно двигаться, рекомендуется ношение специального ортопедического корсета съемного типа. На определенных этапах восстановления включаются массаж и процедуры физиотерапии. Выписку оформляют примерно через 14 суток после оперативного вмешательства, но начатый курс восстановления обязательно нужно продолжить в реабилитационном центре. До окончательного выздоровления вам потребуется 6-12 месяцев добросовестно выполнять все требования вашего лечащего доктора.





