В нашем богатом языке не достаточно слов, чтобы описать мою благодарность и восторг!
У меня есть папа, сейчас ему 77 лет. Все началось весной 2023-го, когда у папы серьезно прихватило спину в районе поясницы. В городской клинике провели поверхностные тесты и сказали больше отдыхать, применять мази, а также прописали гору всевозможных таблеток на пару десятков тысяч рублей по итогу. Время шло, а папе лучше не становилось. В поликлинике говорили: «Ну, а что вы хотите? Это возраст».
Мы не сдавались. Благодаря хирургу и реабилитологу L-Clinic, Синайскому Илье Геннадьевичу, с кем я имею честь лично быть знакомым, мне удалось показать папу Марченкову Сергею Александровичу, хирургу травматологу-ортопеду L-Clinic, который моментально определил очаг боли, назначил и провел курс уколов, после которого папа забыл о болях в спине.
Не успев набегаться, как следует, случилось страшное – папа упал и сломал шейку бедра. Ему провели срочную операцию по ОМС в ГКБ им. Демихова – остеосинтез (штифт внутри бедренной кости, а также 2 винта сверху, скрепляющие сломанный сустав, и 1 винт, удерживающий штифт снизу). После 2 недель реабилитации папу выписали. Он стал постепенно ходить (если так можно выразиться) сперва на ходунках, а затем с тростью. Потихонечку. К концу 2023-го года, при сохраняющихся умеренных болях, папа уже мог дойти до метро и обратно (порядка 1,5 км в сумме). При этом по папе было очень заметно, что ему крайне некомфортно: за полгода папа старел буквально «на глазах», говорил еле-еле (как Марлон Брандо в «Крестном Отце»; сипел, а не говорил), постоянно жаловался на боли то в колене, то в тазу в месте операции, то во всей ноге. Папу было реально жалко, а оперировавший врач заверял, что выздоровление идет по плану, и нужно больше отдыхать и принимать очередную гору таблеток.
Отметили Новый 2024-й год в кругу семьи. Папа был не особенно бодр и весел. Оно и понятно. Выходит, нога постоянно болит уже полгода. И вот, случилось 6-е января 2024-го. Папа потихонечку поднимался по лестнице из метро, когда вдруг почувствовал необычную нарастающую боль в ноге. Стало ясно, что что-то произошло с конструкцией в бедре. Записались в поликлинику на рентген на 9-е января. Каникулы же. На папе лица не было эти страшные 3 дня. Боль была еле выносимая. Рентген показал, что у папы сломался нижний винт, удерживающий штифт, а вся конструкция «съехала» вниз почти на 1 см. Удалось записаться к оперировавшему хирургу на 15-е января. Я не знаю, как папа выдержал эти мучительные дни.
Что удивило: посмотрев снимок, хирург сказал: «ЭТО НОРМАЛЬНО, винты часто ломаются, ничего страшного, приходите на повторный прием через 3 недели». Папа даже взбодрился от этих слов. А я себе места не мог найти – ну как так, с чего бы ЭТО было нормальным?
Я снова к Илье Геннадьевичу, все рассказал. Илья Геннадьевич тут же организовал прием в клинике. Я незамедлительно повез папу. Сергей Александрович и Илья Геннадьевич были в шоке от увиденного снимка и вообще от всей истории. Провели повторный рентген. Снимок вызвал огромные опасения, что сустав вообще и не думал восстанавливаться после остеосинтеза. Нас направили на КТ в ЦИТО им. Пирогова к одному из лучших специалистов, рентгенологу-диагносту, Огареву Егору Витальевичу, который очень внимательно изучил папин сустав и так же ужаснулся состоянию. Кроме сломанного винта внизу и «просадки» конструкции томография выявила излом штифта в бедренной части, отсутствие признаков срастания сломанного сустава, а также укорочение ноги аж на 4 см. Стало очевидно: единственное решение – это протезирование тазобедренного сустава. В очередной раз, благодаря Синайскому Илье Геннадьевичу, удалось в кратчайшие сроки организовать папе операцию и стационар в L-Clinic в д. Юрлово.
Операция продлилась около 3 часов. Предстояло сперва извлечь прежнюю конструкцию с винтами, а затем установить протез. Все прошло штатно, благодаря слаженной работе всей команды. Как бонус, ноги у папы теперь одинаковой длины.
В процессе «демонтажа» штифта и винтов выяснилось, что «городской» хирург промахнулся и установил винты не туда, куда нужно, в следствие чего сустав не срастался должным образом, и в конечном итоге все конструкция сломалась. Помните? «Это нормально», «винты часто ломаются»… Нет слов.
Я позвонил папе на следующий день после операции. Боже, я уже очень давно не слышал его таким бодрым! Я уже отвык от привычного звонкого папиного голоса. Вместо старика со мной весело разговаривал он – мой папа! Это невероятное чувство! Папа вернулся! Он был в восторге и от операции, и от внимания персонала, и от ухода, и от условий пребывания! Отдельная благодарность сотрудникам кухни – папа сказал, что очень вкусно и сытно кормили. Спасибо!
В этот же день я приехал навестить папу. Поразительно! Вместо уставшего и измученного старика передо мной лежит здоровый и жизнерадостный мужик. Фантастика! Я застал первые папины шаги, и это уже на следующий день после операции! Пришел Илья Геннадьевич и показал, как нужно ходить первое время, показал, как вставать, садиться, ложиться, рассказал про дальнейший курс ЛФК, а также про дальнейшее восстановление в целом.
Спустя несколько дней, папа уже «гулял» по коридору клиники. Это какое-то чудо! Сейчас папа дома, смотрит телевизор, довольный, как слон!
Огромное спасибо всей команде специалистов L-Clinic!
Я безгранично благодарен Архирееву Станиславу Олеговичу, главному врачу L-Clinic, за помощь в организации папиного лечения! Благодаря Станиславу Олеговичу, мы получили лучшую команду хирургов и помощников для операции, мы получили лучшего хирурга-протезиста Москвы для проведения операции, лучшего анестезиолога, мы получили лучший на сегодняшний день протез, мы получили лучшие условия для пребывания папы в клинике в д. Юрлово. Великолепная клиника! Впечатлен, поражен и до сих пор пребываю в восторге от индивидуального подхода к лечению папы! Огромное Вам спасибо за помощь!
Особая благодарность Гусенбекову Эмиру Гаджимагомедовичу, хирургу с ЗОЛОТЫМИ руками, таланту, маэстро, легенде и лучшему протезисту Москвы! Минимальный разрез – максимальный результат! Потрясающий специалист высшей категории! Преклоняюсь!
Безграничная благодарность Синайскому Илье Геннадьевичу, благодаря которому вообще стало возможным это чудо! Именно Илья Геннадьевич помог все организовать в кратчайшие сроки, поддерживал меня и папу на всем пути, лично участвовал в операции, за что отдельное спасибо! Была абсолютная уверенность, что папа в надежных руках! В течение всего срока реабилитации Илья Геннадьевич был рядом с папой и буквально поставил папу на ноги. Я безумно рад, что на Земле есть такие люди, и безгранично благодарен судьбе за то, что я знаком с ТАКИМ человеком! Илья Геннадьевич, ОГРОМНОЕ спасибо за все! Желаю здоровья и дальнейших успехов в карьере!
Безмерная благодарность Марченкову Сергею Александровичу, который сперва вылечил папе спину, а потом помог определить вектор дальнейшего лечения, и в целом непосредственно принимал участие в папином лечении. Очень опытный специалист! Было очень приятно сотрудничать с Сергеем Александровичем! Спасибо!
Огромное спасибо Гайдукову Никите Игоревичу, хирургу, чуткому и отзывчивому доктору, за помощь и непосредственное участие в операции!
Огромное спасибо анестезиологу, Цою Алексею Викентьевичу, за опыт и за персональный подход к анестезии. Папа спал, как младенец, и проснулся, как огурчик!
Огромное спасибо всему персоналу L-Clinic в д. Юрлово! После опыта омс-ных больниц и стационаров папа впервые почувствовал себя ЧЕЛОВЕКОМ! Никто не смотрел на него, как на очередного ненужного старика. Папа оказался словно на курорте! Потрясающий комфорт и внимание во время пребывания. Безумно признателен Вам за это!
Впереди еще восстановление. Осталось только следить, чтобы папа не начал бегать раньше времени. Я уверен, что все будет хорошо. Папа на небывалом позитиве и на седьмом небе от радости! И мы все тоже очень рады от этого!
Огромное ВАМ спасибо за это! За все спасибо! Здоровья ВАМ, здоровья всем Вашим близким! Спасибо, что ВЫ есть!
13 февраля 2024
Интервью: Лечение перелома шейки бедра
ДИАЛОГ С ЗАВЕДУЮЩИМ КАФЕДРОЙ ТРАВМАТОЛОГИИ И ОРТОПЕДИИ СЗГМУ ИМ.И.И.МЕЧНИКОВА, НАУЧНЫМ РУКОВОДИТЕЛЕМ ЛЦД, Д. М. Н., ПРОФ. ВАЛЕНТИНОМ АЛЕКСАНДРОВИЧЕМ НЕВЕРОВЫМ.
— Валентин Александрович, чем современная медицина может помочь больным с переломом шейки бедра?
— Современная медицина имеет все возможности для помощи пациенту с переломом шейки бедра. Но проблема здесь не только медицинская, но и социальная. Предположим, приходит к нам человек: «У моей мамы перелом шейки бедра. Лежит дома. Что делать?» Мы говорим: «Везите», осматриваем и решаем, что нужно делать операцию — имплантировать эндопротез или конструкцию. Ну а дальше появляются организационные проблемы. Первая — необходимо оформить пакет документов на получение квоты на высокотехнологическую медицинскую помощь. На это уходит 2-3 недели, и пациент может умереть от осложнений, не дождавшись этой квоты. Вторая проблема — приобретение протеза или конструкции на свои деньги, а операцию мы проводим за счет ОМС. Инвалиды могут воспользоваться компенсацией — приобрести протез за свои деньги, а потом получить компенсацию из фонда соцстрахования. Но в фонде под разными предлогами возвращают только часть потраченных денег или задерживают выплату на полгода-год. И потом эта продукция недешевая, и не у всех, особенно у пожилых людей, находятся средства, чтобы ее купить. Вот поэтому спасение больных с переломом шейки бедра зависит не только от врачей. Техника, современные конструкции позволяют поднять человека уже через неделю после операции. Он встает — пусть с костылями, на ходунках, но он может двигаться, может себя обслуживать. Он интегрирован в социум. То есть решается и социальная и медицинская проблема.
— А почему чаще всего ломается именно шейка бедра?
— Это обусловлено физиологией. Природа предусмотрела, что после 40-45 лет начинается инволютивный, то есть обратный, процесс. Меняется тип обмена веществ, в том числе и в костях. Знаете ли вы, что человек за 7 лет полностью обновляется? Эти изменения происходят очень постепенно, но они происходят. В костях есть два типа клеток: остеобласты, которые кости «строят», и остеокласты, которые их «рассасывают». После 45 лет деятельность остеобластов замедляется, а остеокласты, наоборот, начинают действовать более активно. Точками, где рассасывание кости идет более интенсивно, являются шейка бедра, лучевая кость, хирургическая шейка плеча и позвоночник. В указанных зонах кость истончается и происходит перелом от минимальной механической травмы. От переломов чаще страдают женщины, так как недостаток эстрогенов при менопаузе очень сильно влияет на минеральный обмен.
— Каковы симптомы перелома шейки бедра?
— Прежде всего это боль. И второе — человек лишается опоры, он проваливается, не может оторвать пятку от земли — симптом «прилипшей пятки».
— А в чем заключается операция при переломе шейки бедра? И какие она дает результаты?
— При переломе шейки бедра можно выполнить эндопротезирование — замену тазобедренного сустава, а можно попытать срастить перелом с помощью остеосинтеза — имплантации специальной конструкции. При блокирующем остеосинтезе используется конструкция, передающая нагрузку — вес тела — от головки бедра на диафиз — среднюю часть трубчатой кости. Эта жесткая система позволяет нагружать конечность уже через неделю после операции. При эндопротезировании сломанная головка заменяется протезом, и пациент через 2 недели уходит из стационара на своих ногах.
— Не отторгается ли эндопротез или конструкция организмом? И ощущает ли человек, что у него внутри инородное тело?
— Эндопротезы и конструкции для остеосинтеза выполняются в основном из сплавов на основе титана. Титан — это наиболее биоинертный металл. Как правило, между любым металлом и костью возникает фиброзная капсула. Титан — единственный материал, который «срастается» с костью, не образуя фиброзной пленки. К примеру, винт, вкрученный в кость, через 5-6 лет настолько «срастается» с костью, что его уже не выкрутить. Я не слышал от пациентов отзывов, что они ощущают в своем теле конструкцию.
— Но ведь операцию наверное можно делать не всем? Как быть в таком случае?
— Действительно, существуют соматические противопоказания к хирургическому лечению, например гипертоническая болезнь, перенесенный инфаркт или инсульт, психические заболевания, некомпенсированный сахарный диабет и т. д. Такие люди могут не перенести хирургического вмешательства, и их оперируют только по жизненным показаниям. Операция при переломе шейки бедра к таковым не относится.
Существует загадка, которую никто не может объяснить. Человек в преклонном возрасте, но полностью самостоятельный, с ясной головой — живет один, сам себя обслуживает, ходит в магазин, следит за новостями в политике, в общественной жизни и т. д. — ломает шейку бедра. Его привозят к нам. На 3-4-й день у него начинаются психические изменения: он не узнает близких, не понимает, где находится. Такое бывает нередко. Как перелом шейки бедра связан с головой — объяснить мы не можем. Когда психика расстроена, прооперированный пациент неадекватен, не выполняет команд, начинает срывать повязку, травмировать операционную рану, куда может попасть инфекция. Поэтому проводить операции человеку с измененной психикой также противопоказано.
Пациентов, которым нельзя делать операцию, выписывают из больницы домой, и при этом нередко накладывают деротационный гипсовый сапог. Мы называем это «якорь на тот свет», потому что этот фиксатор приковывает человека к кровати — он не может ни встать, ни сесть, ни спустить ноги. Под гипсом на пятке нередко образуется пролежень. От перелома шейки бедра человек не умирает, он умирает от осложнений, которые влечет за собой этот перелом. На пятке пролежень, на крестце пролежень, на лопатках пролежень. А что такое пролежень? Это большая раневая поверхность, с распадом тканей. Продукты распада тканей вызывают интоксикацию, что, в свою очередь, приводит к полиорганной недостаточности — поражению внутренних органов и систем. Вследствие проблем с гигиеническими процедурами появляется восходящая урологическая инфекция. Из-за бездействия мышц у лежащего больного возникает сердечно-сосудистая патология, так как вся нагрузка по перекачиванию крови ложится на сердце. Начинается застойная пневмония. В результате больной умирает. По разным данным, смертность от осложнений при переломах шейки бедра составляет до 35%. Реабилитацией такого больного должны заниматься не родственники, а профессионалы в специализированных учреждениях. Его нельзя выписывать домой. Больной должен поступать в реабилитационный стационар, где его будут грамотно лечить специалисты: поставят его на ноги, научат ходить. И выпишут, когда он будет в состоянии себя обслуживать.
Спасти пациента может только движение. Человека необходимо активизировать со второго дня после перелома. Его нужно сажать, спустив ноги с кровати. Ему надо приобрести ходунки и поставить около кровати, чтобы он пытался вставать. Человека необходимо мотивировать к тому, чтобы он ел за одним столом с членами семьи, самостоятельно добирался до туалета и т. д. Перелом при этом не срастется, на его месте образуется ложный сустав, нога станет короче на 4-5 см. Но человек будет жить и даже ходить в ортопедической обуви.
Остеосинтез шейки бедра
Наиболее важное в лечении переломов шейки бедра – своевременная профессиональная помощь. Сейчас оптимальной считается операция остеосинтеза, проведенная в первый день после травмы.
а. рентгенограмма тазобедренного сустава с переломом шейки бедра, б. рентгенограммы после остеосинтеза винтами.
В ортопедическом отделении нашей клиники для обследования пострадавшего, разработки индивидуального плана лечения и эффективного оперативного вмешательства, требуется от 2 до 24 часов.
Всегда ли требуется помощь хирурга-ортопеда?
Консервативное лечение таких больных малоперспективно: полное обездвиживание на длительный срок, долгий и сложный реабилитационный период и никаких гарантий на успех. Особенно – для людей в возрасте, с ослабленным кальциевым обменом и остеопорозом.
Его используют только тогда, когда операция противопоказана.
Молодым людям такая полная иммобилизация тоже мало понравится. Поэтому в первую очередь рассматривается возможность провести остеосинтез шейки бедра.
Показаниями для такой операции служат:
- Базальные переломы шейки бедренной кости у активных и подвижных пациентов.
- Трансцервикальные повреждения целостности костной ткани (переломы) у людей в возрасте до 60 лет.
- Вколоченные переломы.
- Субкапитальные переломы шейки у молодых людей.
- Невозможность установки протеза сустава.
Большое значение имеет отношение больного к алкоголю, курение и сопутствующая патология, возраст пациента, время, прошедшее после получения травмы. Некоторые из этих факторов могут оказаться решающими в выборе тактики лечения.
в. разные типы переломов шейки бедренной кости — схематическое изображение
Что входит в этап подготовки?
Залог успешного восстановления активности пострадавшего – выбор оптимальной оперативной методики. Чтоб подобрать максимально эффективное лечение, необходимо качественное и быстрое обследование пациента.
Очень важны данные компьютерной и магнитно-резонансной томографии.
Благодаря МРТ можно определить жизнеспособность тканей головки бедра: при таких травмах, может нарушаться ее кровоснабжение.
КТ позволяет утвердить перелом и определить его характер, что необходимо для выбора оптимальной методики остеосинтеза.
Кроме этого, в перечень предоперационных обследований входят:
- Клинические анализы крови и мочи.
- Биохимия крови.
- Показатели минерального обмена (фосфор и кальций).
- ЭКГ, ЭХО-КГ.
- Цифровая денситометрия – определение степени остеопороза.
- Другие методы лабораторной и инструментальной диагностики при необходимости.
Полученные данные используются для выбора метода анестезии, конкретного способа остеосинтеза и прогноза в отношении ведения послеоперационного периода.
Если необходим общий наркоз и позволяет время, то пациенту проводится подготовка кишечника – голодание, очистительная клизма. Хотя, в большинство случаев можно воспользоваться регионарной (спинальной) анестезией и провести остеосинтез в день травмы
Профессионализм врачей-ортопедов нашей клиники позволяет на практике реализовать принцип индивидуального подхода к здоровью каждого пациента. Благодаря этому, операции проходят успешно и с неизменной эффективностью.
Какие есть современные методики?
Предлагается немало разных концепций металлоостеосинтеза сломанной шейки бедренной кости. На выбор конкретного способа репозиции и остеосинтеза влияет много различных факторов. Хорошо зарекомендовало себя закрытая репозиция отломков и использование винтов.
Эта методика обладает рядом важных преимуществ:
- Малоинвазивна. Как правило, требуется не больше трех (иногда – двух) винтов.
- Не требует много времени, что бывает важно на фоне сочетанных травм.
- Идеально подходит для фиксации отломков в случае внутрисуставных переломов.
- Обеспечивается высокий уровень репозиции и иммобилизации костных фрагментов.
- Титановый сплав не вызывает реакций отторжения и послеоперационных осложнений у пациентов.
- Легко удаляются после консолидации перелома шейки бедра.
Суть заключается в особой технике винтовой фиксации. Винты ввинчиваются у вертелов, проходят внутри шейки параллельно ее поверхности и заканчиваются в центральной части головки бедренной кости.
г. перелом шейки на рентгенограмме, д. схематическое изображение остеосинтеза шейки винтами.
Начальная и конечная точки выбраны не случайно, так как в этих местах наибольшая плотность костной ткани. Это гарантирует высокую стабильность винтов и прочную фиксацию отломков. То, что нужно для срастания (консолидации) отломков.
Практика показывает, что лучший эффект остеосинтеза винтами достигается при опорных переломах по классификации Pawels I—II и относительно небольшом смещении отломков: Garden I, II.
Возможные негативные явления
Первое, чего опасаются при хирургических вмешательствах – это инфекционные осложнения.
Но если операция проведена профессиональным врачом с соблюдением всех требований асептики и антисептики, то вероятность инфицирования раны сводится к нулю.
Чего стоит опасаться, так это нарушения срастания отломков. Если к пациенту отнестись поверхностно, диагностику провести небрежно, а саму операцию – формально, то есть реальный риск консолидации перелома в нефизиологичном положении. Кости ноги могут и не срастись вовсе.
Неудовлетворительный эффект от операции остеосинтеза при переломе шейки бедра может отмечаться в случаях, если она проведена не по показаниям. Например, тогда, когда правильней было бы установить протез тазобедренного сустава (более подробно можете узнать в разделе эндопротезирование тазобедренного сустава), но в силу разных причин, от этого пришлось отказаться.
К сожалению, иногда приходится сталкиваться с деформациями ноги. Одна из частых – укорочение сломанной и прооперированной конечности. Компенсировать такое осложнение можно, с помощью анатомического сопоставления отломков и используя костную пластику на этапе оперативного вмешательства.
Особенности восстановительного периода
Когда можно вставать с постели, становиться на костыли, ходунки – решается в индивидуальном порядке. Слишком многое зависит от тяжести травмы, общего состояния организма и сопутствующей патологии.
Решающее значение имеет скорость сращения костей ноги. Во многом она зависит от двух факторов: мастерства врача, состояние организма и костной ткани, сопроводительной терапии.
В нашей клинике пациентам подбирается индивидуальная схема антирезорбтивного и стимулирующего остеогенез лечения.
В целом же, постельный режим после операции остеосинтеза длится от одного до нескольких дней. Пациенты начинают ходить при помощи костылей уже с 2-го дня после операции. Полное восстановление активности и свободы движений пострадавшей ноги после лечения возможно уже через 3-6 месяцев.
Мы поможем Вам за короткий срок восстановить функцию вашей ноги и вернуться к повседневной активной жизни.
Не теряйте время, обращайтесь к квалифицированному травматологу-ортопеду.
Главная > Статьи > Эндопротезирование или остеосинтез: преимущества и недостатки методик
Эндопротезирование или остеосинтез: преимущества и недостатки методик
Дата публикации: 20.12.2022
Перелом шейки бедра — тяжелое состояние, с которым сталкиваются в основном люди старшего возраста. Исследование 2020 года, проведенное специалистами Минздрава РФ, показало, что треть всех пациентов с данным диагнозом старше 85 лет, а 75% из них — женщины¹. В пожилом возрасте лечение перелома шейки бедра в большинстве случаев требует хирургического вмешательства. Пострадавшим рекомендуют эндопротезирование или остеосинтез. В сегодняшней статье постараемся разобраться в особенностях этих операций и обсудим плюсы и минусы каждого метода.
Наш центр предлагает медицинскую программу реабилитации после эндопротезирования. Узнайте подробности по ссылке.
Мы находимся в Москве по адресу: ул. Бориса Жигуленкова дом 7.
Содержание
Чем отличается эндопротезирование от остеосинтеза
Необходимые минеральные вещества попадают в кости из мелких кровеносных сосудов. Этот процесс нарушается при переломе, что приводит к отмиранию тканей. Бедренная кость разрушается, а небольшие костные отломки могут полностью рассасываться внутри. Операцию рекомендуют проводить в первые 48 часов, пока не начались патологические процессы, но хирургическое вмешательство могут отложить из-за тяжелого состояния пациента или сопутствующих заболеваний.
- Остеосинтез. Во время данной операции хирург скрепляет обломки кости с помощью винтов или других специальных приспособлений. Задачей в данном случае является жесткая фиксация кости в правильном положении, пока она не срастется. Методика подходит более молодым пациентам, ткани которых хорошо снабжаются кровью. У пожилых людей существует риск, что срастания не произойдет. Возрастным пациентам могут порекомендовать интрамедуллярный остеосинтез, при котором вскрывают спинномозговой канал кости и внедряют в него материал протеза².
- Эндопротезирование. Хирург удаляет поврежденный тазобедренный или коленный сустав и заменяет его на протез. Операция длится около 1-2 часов. Современные протезы служат не менее 15 лет. Большинство пациентов после операции по первичному эндопротезированию сустава отмечает снижение боли и улучшение диапазона движений. Замена сустава может быть полной (тотальной) или частичной, когда устанавливают протез одного из компонентов, а не сустава целиком.
В каких случаях рекомендуют эндопротезирование или остеосинтез
Хирургическое вмешательство методами эндопротезирования или остеосинтеза может потребоваться не только при переломе шейки бедра, есть и другие патологии, при которых сустав повреждается, изнашивается, вызывая у пострадавшего постоянную боль. Среди них:
- остеоартрит;
- ревматоидный артрит;
- септический артрит;
- нарушения, вызывающие необычный рост костной ткани (дисплазии костей).
Эндопротезирование или остеосинтез: что выбрать
Сегодня специалисты по травматологии и ортопедии редко выбирают остеосинтез костей, отдавая предпочтение частичному или полному эндопротезированию. Пациенты, которые живут с протезом, спустя 4 месяца после операции отмечают, что испытывают в повседневной жизни значительно меньше боли, чем те, у кого сустав был сохранен³.
Преимущества эндопротезирования:
- при проведении операции практически отсутствует кровопотеря, пациентам не требуется переливание;
- болевой синдром быстро проходит, поэтому сильнодействующие анальгетики требуются короткое время или без них получается обойтись;
- реабилитация после эндопротезирования не требует долгого нахождения в стационаре, восстановление проходит относительно легко;
- человек возвращается к активной жизни через 2-3 месяца.
Риск негативных последствий при правильной подготовке к процедуре минимален, но все же он есть. Возможны следующие осложнения эндопротезирования тазобедренного сустава⁴:
- образование воспалений;
- вывихи головки эндопротеза;
- перипротезные переломы;
- послеоперационные невриты;
- тромбоэмболия легочной артерии.
Главное преимущество остеосинтеза — это сохранение тазобедренного сустава и его анатомических компонентов, которые могут продолжить функционирование при удачном лечении травмы. Однако в большинстве случаев функции сустава оказываются ограничены. При этом недостатков у методики множество:
- необходимость сохранять оберегающий режим на весь период консолидации перелома, который занимает не менее 6 месяцев;
- кость может не срастись даже спустя месяцы после травмы;
- метод неэффективен для возрастных пациентов;
- возможно развитие остеомиелита в зоне проведения операции;
- в суставе может развиться остеоартроз и остеонекроз.
Реабилитация после операции
После хирургического вмешательства по методике эндопротезирования или операции остеосинтеза необходимо пройти реабилитацию, чтобы скорее восстановить подвижность и независимость. Программа разрабатывается индивидуально для каждого человека с учетом его текущего состояния, возраста, сопутствующих заболеваний. Реабилитация помогает пациенту:
- вернуть мобильность;
- укрепить мышцы;
- приобрести выносливость;
- усилить кровоток, необходимый для костной регенерации;
- подготовиться к бытовым и трудовым нагрузкам;
- научиться безопасно ходить после операции.
Восстановление может иметь следующие составляющие:
- Лечебная физкультура. Сначала пациент учится вставать и садиться с посторонней помощью. Ему рекомендуются упражнения с весовой нагрузкой, например, ходьба или без нее — плавание, велотренажер. Пострадавший занимается силовыми тренировками, восстанавливает координацию движений, осанку. ЛФК также помогает в профилактике атрофии мышц.
- Массаж. В сочетании с гимнастикой и медикаментозной терапией механическое и рефлекторное воздействие через растирания и давление руками помогает восстановить кровообращение в поврежденной области. Массаж ускоряет регенерацию, предотвращая осложнения.
- Прием медикаментов. Препараты помогают ускорить заживление тканей, избежать инфекций и снять послеоперационный дискомфорт. Пациенту могут рекомендовать прием дезагрегантов, антиангинальных, противоотечных препаратов, а также витаминные комплексы и добавки с кальцием.
- Физиотерапия. Для пациентов при реабилитации после эндопротезирования или остеосинтеза могут быть полезны УВЧ, электростимуляция, грязелечение, электрофорез. Эти методики способствую снятию болевых ощущений, уменьшению спазмов и повышению тонуса.
Кроме перечисленного важна эмоциональная поддержка пострадавшего как родными, так и специалистами — психологами. Стресс, болезненные ощущения и неподвижность очень часто приводят к депрессии, которая сказывается на желании человека продолжать реабилитацию и стремиться к улучшениям⁵.
Восстановление после эндопротезирования в центре «Молодильное яблоко»
Своевременная операция и эффективная программа реабилитации помогают человеку быстрее восстановить подвижность и вернуться к активной жизни. В центре «Молодильное яблоко» над улучшением состояния пострадавшего работает мультидисциплинарная команда специалистов: травматолог, невролог, терапевт, инструктор по ЛФК, физиотерапевт, массажисты и патронажные медсестры. Комплексная программа реабилитации позволяет быстрее и эффективнее добиваться поставленных задач для каждого из пациентов. Кроме этого, в нашем центре вас ждет:
- госпитализация за 2 часа, при необходимости по выписному эпикризу;
- фиксированная цена на все пребывание без доплат;
- регулярные занятия каждый день, включая выходные и праздники;
- доступная среда — беспороговая система, поручни, кнопки вызова и широкие дверные проходы.
Сальников Петр Алексеевич, травматолог
- Серяпина Ю.В., Федяев Д.В., Мусина Н.З. Заболеваемость переломами проксимального отдела бедренной кости пациентов в возрасте 60 лет и старше в Российской Федерации. Медицинские технологии. Оценка и выбор. 2020. https://doi.org/10.17116/medtech20204002159
- Городниченко А.И., Усков О.Н., Платонов И.И. Интрамедуллярный остеосинтез переломов вертельной области бедренной кости у больных старшей возрастной группы. Хирургия. Журнал им. Н.И. Пирогова. 2013;(6):55‑58.
- Tsagkozis P, Ehne J, Wedin R, Hedström M. Prosthesis or osteosynthesis for the treatment of a pathological hip fracture? A nationwide registry-based cohort study. J Bone Oncol. 2021 Jun 14;29:100376. doi: 10.1016/j.jbo.2021.100376. PMID: 34194968; PMCID: PMC8240016.
- Liu XW, Zi Y, Xiang LB, Wang Y. Total hip arthroplasty: areview of advances, advantages and limitations. Int J Clin Exp Med. 2015 Jan 15;8(1):27-36. PMID: 25784971; PMCID: PMC4358426.
- Qin HC, Luo ZW, Chou HY, Zhu YL. New-onset depression after hip fracture surgery among older patients: Effects on associated clinical outcomes and what can we do? World J Psychiatry. 2021 Nov 19;11(11):1129-1146. doi: 10.5498/wjp.v11.i11.1129. PMID: 34888179; PMCID: PMC8613761.
-
Сравнение реабилитации после эндопротезирования суставов в центре и на дому -
Реабилитация после эндопротезирования коленного сустава в домашних условиях -
Памятка для пациентов после эндопротезирования тазобедренного сустава
Гукасян Вероника Александровна
Врач-терапевт высшей категории, врач-эндокринолог первой категории.
Майорова Елена Геннадьевна
Логопед — афазиолог, нейропсихолог.
Вишневский Виталий Эдуардович
Кинезиотерапевт, инструктор ЛФК
Агеева Дарья Сергеевна
Врач — невролог
Познырева Екатерина Богдановна
Логопед-афазиолог
Затимов Александр Владимирович
Специалист по адаптивной физической культуре
Что такое перелом шейки бедра и чем он опасен для пожилых людей. Симптомы и первая помощь при травме. Особенности консервативного и хирургического лечения перелома шейки бедра. Их эффективность и прогноз
Пожилые люди весьма подвержены травмам, в особенности перелому шейки бедра, сопровождающегося болью в области тазобедренного сустава и нарушениями опорной функции пострадавшей ноги. Об этой травме ходят страшные истории, которые, к сожалению, имеют под собой реальную основу. Ведь нередко после перелома шейки бедра пожилые люди становятся инвалидами. Поэтому крайне важно разобраться, как распознать травму, что в таких ситуациях следует предпринять и как рационально оценить шансы на полное восстановление.
Причины и предпосылки для получения травмы
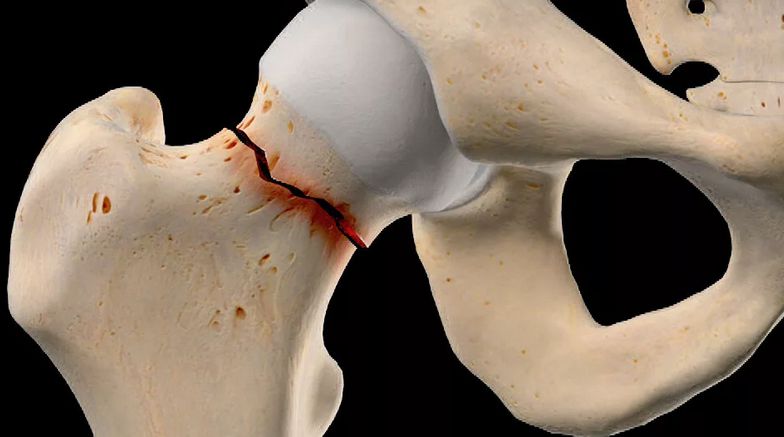
Шейка бедра является одним из компонентов бедренной кости, считающейся крупнейшей в человеческом организме. Шейка представляет собой перемычку меньшей толщины, чем остальные элементы бедренной кости, соединяющую ее головку и тело. В свою очередь шарообразная головка бедренной кости плотно прилегает к вертлужной впадине, формируя таким образом тазобедренный сустав.
Перелом шейки бедра даже у молодых людей считается тяжелой травмой, которая требует продолжительного лечения, нередко хирургического, и достаточно сложной реабилитации. Для пожилых людей она еще более серьезна, поскольку в силу возрастных изменений и имеющихся хронических заболеваний кости отличаются значительно меньшей способностью к регенерации. Поэтому они могут не срастись должным образом, что лишит пожилого человека способности к самостоятельному передвижению. При этом длительный период неподвижности, требующийся для создания благоприятных условий для консолидации костных фрагментов, чреват для пожилых людей развитием тяжелых осложнений, в числе которых:
- застойная пневмония;
- тромбоз;
- артрит и артроз;
- атрофия головки бедренной кости;
- пролежни;
- запор;
- психические нарушения.
Основной причиной возникновения перелома шейки бедра у пожилых людей является падение. Несколько реже к нему приводят ДТП. Хотя даже незначительный удар или неосторожное движение, постановка ноги в неправильном положении могут стать причиной перелома шейки бедренной кости.
Предрасполагает его возникновению под действием травмирующих факторов наличие остеопороза, т. е. снижения плотности костной ткани в результате обусловленной возрастными изменениями потери кальция. Тем не менее не все пожилые люди одинаково подвержены получению переломов шейки бедра. Наибольший риск присущ тем, у кого шейка бедра в силу генетических изменений имеет следующие особенности:
- отсутствие надкостницы, т. е. оболочки кости, которая принимает участие в обеспечении ее питания;
- расположено под прямым углом по отношению к бедру;
- имеет только 1 или 2 кровеносных сосуда, которые по мере протекания возрастных изменений перестают справляться со своими задачами.

Также создают благоприятные предпосылки для перелома шейки бедра:
- хронические заболевания опорно-двигательного аппарата;
- серьезные изменения гормонального фона;
- продолжительное вынужденное или добровольное голодание, в том числе соблюдение строгих диет;
- дефицит витамина D и кальция, что может быть обусловлено как погрешностями питания, так и недостаточным пребыванием на свежем воздухе;
- нарушения обменных процессов в результате развития патологий ЖКТ, эндокринной и других систем, включая сахарный диабет, цирроз печени, патологии почек;
- избыточный вес, особенно запущенные случаи ожирения;
- малоподвижный образ жизни;
- вредные привычки, сохраняющиеся годами и отрицательно сказывающиеся на работе всех внутренних органов и состоянии костной ткани.
Часто ломают шейку бедра женщины, входящие в менопаузу и уже после ее наступления, поскольку в этом время происходит резкое изменение гормонального фона.
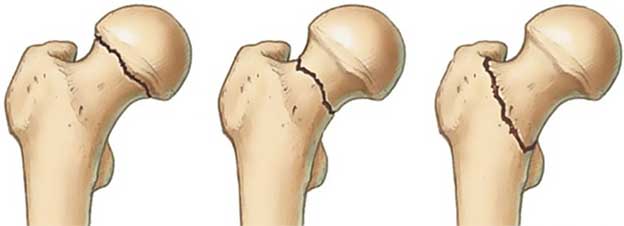
Виды переломов шейки бедра
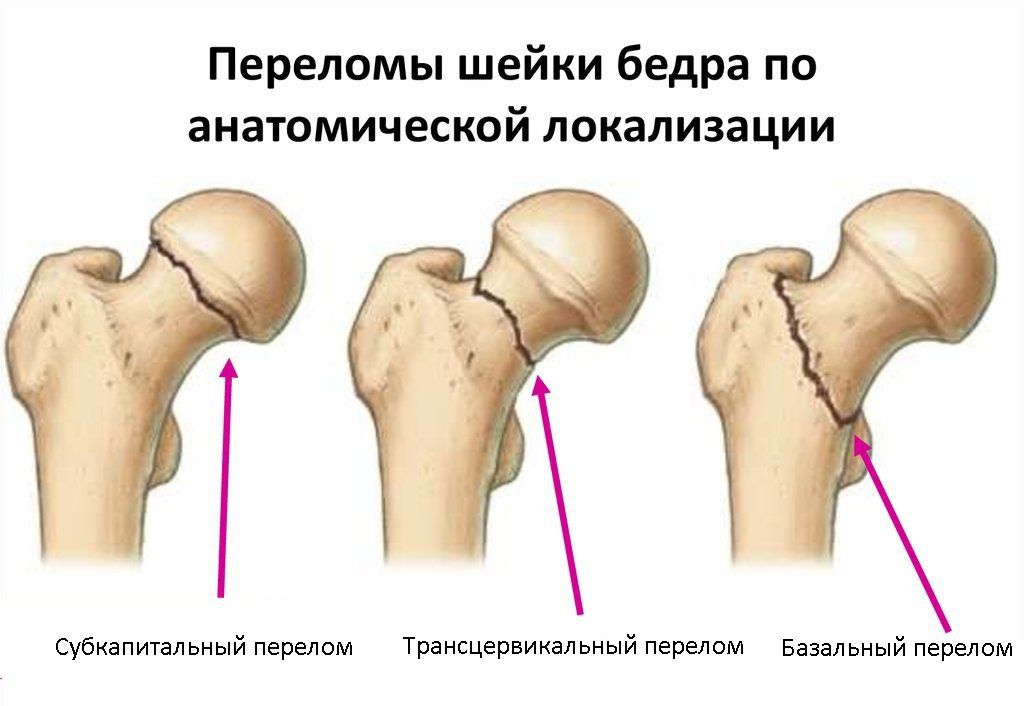
В зависимости от того, в какой части шейки бедра произошло повреждение, различают следующие переломы:
- субкапитальный – перелом находится непосредственно под головкой бедренной кости;
- трансцервикальный – перелом расположен в центральной части шейки;
- базальный – линия перелома проходит у основания тела бедренной кости.
Также переломы шейки бедра делят на виды на основании возникших в результате изменений. Это:
- вколоченные переломы, сопровождающиеся внедрением одного костного фрагмента внутрь другого;
- аддукционные (варусные), при которых головка бедренной кости смещается вниз и внутрь;
- абдукционные (вальгусные), возникающие при отведении ноги в сторону и сопровождающиеся смещением головки вверх и наружу.
При смещении костных фрагментов больные страдают от сильной боли и образования крупных гематом. В таких ситуациях требуется как можно раньше получить квалифицированную медицинскую помощь.
Симптомы
У пожилых людей не всегда переломы сопровождаются острой болью и отеками. И даже столь тяжелая травма, как повреждение шейки бедра, в определенных случаях может протекать как обострение артроза или другой патологии тазобедренного сустава, что усугубляется отсутствием видимых поводов заподозрить травму. Тем не менее это отдаляет момент диагностики и ухудшает прогноз. Поэтому следует обратиться к ортопеду-травматологу при появлении следующих симптомов:
- Боль в бедре или области паха, которая может проходить в состоянии покоя и усиливаться во время двигательной активности, в особенности при опоре на пятку. В некоторых ситуациях, когда в результате получения перелома страдает и проходящий в области тазобедренного сустава нерв из-за раздражения костными фрагментами или сдавливания отечными мягкими тканями, боль может отдавать в пятку.
- Нарушение опорной функции пострадавшей ноги, вплоть до потери способности самостоятельно передвигаться без опоры или поддержки.
- Выворачивание пострадавшей ноги наружу при спокойном пребывании в горизонтальном положении. При этом больной не может повернуть ее в нормальное положение.
- Укорачивание ноги характерно для переломов со смещением или вколоченных. Но это, как правило, сопровождается острыми болями, которые удается уменьшить только сильными обезболивающими препаратами.
- Образование гематомы в области бедра или паха, что становится следствием повреждения кровеносных сосудов и мышц во время падения или в результате травмирования сместившимися костными фрагментами. Но у тучных пожилых людей гематома может не проявляться внешне из-за большого объема подкожно-жировой клетчатки.
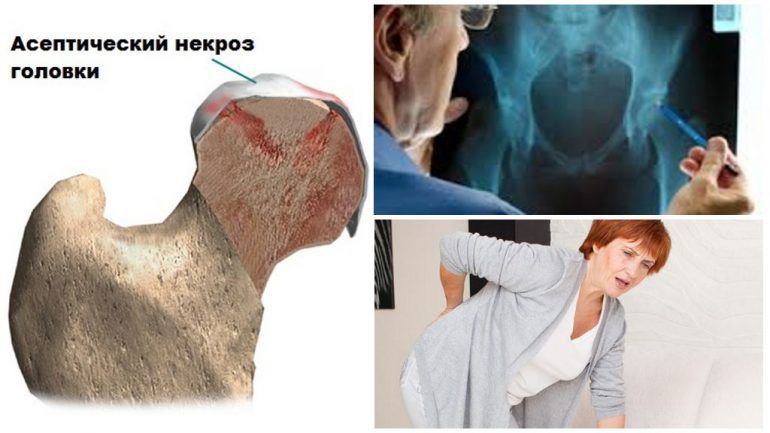
При отсутствии своевременного адекватного ситуации лечения резко возрастает вероятность развития асептического некроза головки бедренной кости, т. е. ее отмирания и постепенного рассасывания.
Первая помощь при переломе шейки бедра
При возникновении подозрений на получение перелома шейки бедра у пожилого человека необходимо в первую очередь:
- Осторожно перенести пострадавшего в безопасное место, если травма случилась при дорожно-транспортном происшествии. При падении дома или на улице, но вне проезжей части не стоит пытаться транспортировать пострадавшего даже на мизерные расстояния.
- Исключить любые нагрузки на поврежденную конечность и с задействованием всей нижней половины тела, так как они способны усугубить ситуацию. Для этого важно убедить пострадавшего оставаться лежать и сохранять неподвижность, а также полностью отказаться от попыток встать на ноги до приезда бригады скорой медицинской помощи.
- Отказаться от любых попыток самостоятельно вправить конечность, если наблюдается открытая рана. Но ее необходимо обработать дезинфицирующим раствором и закрыть стерильной повязкой. Если же образовалась только гематома или отек, к нему прикладывают пакет со льдом.
- При наличии возможности до приезда бригады медиков стоит иммобилизовать пострадавшую конечность с помощью 2-х досок разной длины, прикладываемых по двум сторонам травмированной ноги. Одну из них фиксируют в области паха и пятки, а вторую у подмышечной впадины и пятки. Обе доски прочно скрепляют бинтами или лоскутами ткани, шарфом и т. д.
- При очень сильном болевом синдроме можно дать пострадавшему таблетку обезболивающего из числа препаратов группы НПВС (Нурофен, Панадол, Ибупрофен, Найз).
Диагностика

Изначально врач проводит опрос больного и его родственников, выясняя характер жалоб и обстоятельства их появления. После этого он приступает к осмотру, в рамках которого оценивает выраженность болевого синдрома, положение ноги, когда пациент находится в лежачем положении на спине, двигательную способность пострадавшей конечности, наличие отека мягких тканей и гематом. Иногда для получения более ясной картины положения дел доктор может попросить больного, остающегося в лежачем положении, постараться поднять пятку. При переломе шейки бедра зачастую проделать эту простую манипуляцию не удается.
По совокупности обнаруженных признаков ортопед-травматолог уже может предположить наличие перелома. Но для его подтверждения, а также установления вида, что важно для разработки оптимальной тактики лечения и создания наиболее благоприятных условия для восстановления, обязательно назначается рентген тазобедренного сустава.
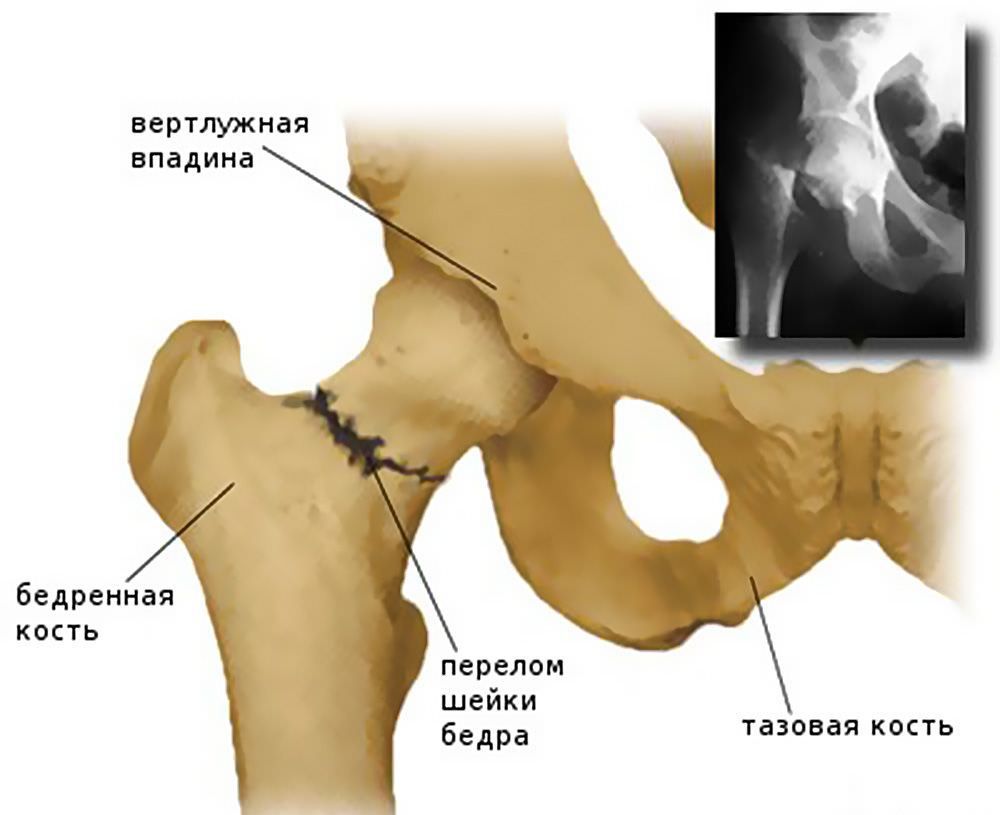
Если полученные снимки оказываются малоинформативными, пациенту рекомендуют сделать КТ или компьютерную томографию тазобедренного сустава травмированной ноги. На сегодняшний день этот метод диагностики патологий костей является самым точным и информативным. Он позволяет обнаружить малейшие отклонения от нормы и максимально объективно оценить сложность перелома шейки бедра.
Лечение перелома шейки бедра у пожилых людей
После подтверждения перелома шейки бедра и установления его вида, как и степени тяжести, пациентам назначается консервативная терапия или операция. Выбор конкретной тактики лечения зависит от многих факторов, среди которых особенности перелома, общее состояние пациента и характер имеющихся хронических болезней.
Все же предпочтительным методом лечения переломов шейки бедра является хирургическое вмешательство. Благодаря операции удается добиться более быстрой регенерации костной ткани и обеспечить максимально возможные шансы на полное восстановление. Но если риски его проведения слишком высоки из-за нередко встречающихся у пожилых людей нарушений функционирования сердечно-сосудистой системы, почек, тяжелых обменных патологий останавливаются на проведении консервативной терапии.
Также операция на тазобедренном суставе не проводится лицам старше 80 лет и при наличии психоневрологических расстройств. В остальных случаях выбор могут сделать в пользу консервативного лечения при условии перелома шейки бедра с горизонтальной линией излома или его локализации непосредственно у основания кости.
Поскольку пожилые люди очень часто имеют хронические заболевания, они более подвержены развитию осложнений в период восстановления. Поэтому им будет показано получение консультации профильных специалистов, в частности кардиолога, пульмонолога. Положительно скажется на процессе реабилитации также работа с диетологом и психологом.
Консервативное лечение
Консервативная терапия перелома шейки бедра у пожилых людей – долгий и сложный процесс, который требует большого терпения и мужества от самого больного и его близких.

Она всегда носит комплексный характер и в зависимости от ситуации может подразумевать проведение:
- Скелетного вытяжения – процедура, подразумевающее медленное, плавное вытягивание конечности за счет наложения на нее определенной системы с гирями разного веса. В результате больной остается прикованным к постели на 2—8 недель, которые очень тяжело переносят пожилые пациенты. Поэтому сегодня к скелетному вытяжению прибегают все реже.
- Наложения деротационного сапожка, представляющего собой гипсовую лангету, захватывающую бедро, нижнюю часть ноги, с фиксацией на туловище и наличием ограничивающей движения поперечной планки. Она накладывается на отведенную в сторону ногу, что обеспечивает создание благоприятных условий для совмещения костных фрагментов и их срастания. Кроме того, метод позволяет полностью обездвижить пострадавшую конечность, что ускоряет процесс регенерации шейки бедра.
- Медикаментозной терапии, заключающейся в приеме препаратов для уменьшения болевых ощущений, устранения воспалительного процесса и снижения вероятности развития осложнений. Она заключается в назначении НПВС в виде инъекций, а затем средств для перорального употребления, диуретиков, препаратов кальция и хондропротекторов. А в первые дни лечения для купирования острой боли могут выполняться новокаиновые блокады, но только при условии сохранения нормальных показателей артериального давления. Такая же медикаментозная поддержка требуется и после проведения операции при переломе шейки бедра у пожилых людей.
- Лечебный массаж здоровой ноги и тела, проводимый с целью улучшения кровообращения и предотвращения развития осложнений, часто встречающихся у пожилых людей при длительном сохранении постельного режима. После формирования костной мозоли и выписки из стационара его нужно продолжать выполнять до полного восстановления.
- ЛФК – обязательный компонент консервативной терапии, необходимый для профилактики атрофических изменений в мышцах и развития осложнений со стороны сердечно-сосудистой и дыхательной системы. Интенсивность занятий наращивают плавно по мере заживления перелома. Изначально начинают с дыхательной гимнастики, проводимой под руководством опытного инструктора по ЛФК. Этот метод является эффективной профилактикой развития застойной пневмонии у лежачих больных. Постепенно в программу ЛФК включают упражнения с задействованием непострадавших частей тела, а после выписки из стационара и травмированной ноги.
В целом пожилые люди, перенесшие перелом шейки бедра, вынуждены оставаться в стенах больницы до 2-х месяцев. Но этот срок весьма индивидуален и во многом зависит от общего состояния пациента.
После снятия гипса или скелетного вытяжения пациентам разрешается самостоятельно передвигаться, но только с опорой на костыли. Такая поддержка обязательно должна сохраняться на протяжении 4-х месяцев и только после этого с разрешения лечащего врача можно пытаться давать небольшие физические нагрузки на сломанную ногу.
Садиться можно только с разрешения врача. Как правило, это допускается только через 2—4 месяца лечения.
Тем не менее все современные ортопеды-травматологи сходятся на том, что длительная иммобилизация и постельный режим для многих пожилых людей губителен. Неподвижность приводит к развитию осложнений разного рода, в том числе тяжелых пневмоний, которые в 15—25% случаев заканчиваются летальным исходом. Поэтому во избежание столь плачевных последствий в последнее время стараются как можно раньше мобилизовать пожилых людей.
При выборе метода ранней мобилизации скелетное вытяжение накладывается только на 10 дней. По их истечения пациенту разрешают садиться, а также свешивать ноги с постели, но не передвигаться. Все это время он получает сеансы лечебного массажа, находится на медикаментозной терапии и занимается ЛФК по индивидуально составленной программе. Только через 11 дней соблюдения такого режима пожилому человеку разрешают подниматься с постели, но не давая нагрузки на пострадавшую ногу. Стоять, а затем и ходить можно только с опорой на костыли.
Ранняя мобилизация при всех своих достоинствах не обеспечивает срастание кости и образование в месте перелома костной мозоли. Поэтому при выборе такой методики лечения полное восстановление функции пострадавшей конечности у пожилого человека не происходит. Поэтому в дальнейшем он сможет передвигаться только на костылях или посредством инвалидной коляски.
Операция при переломе шейки бедра у пожилых людей
Сегодня для оперативного лечение перелома шейки бедра у пожилых людей используется 2 способа: остеосинтез иэндопротезирование тазобедренного сустава. Но оба из них могут выполняться только при отсутствии противопоказаний описанных выше. Наиболее эффективным методом, дающим лучший прогноз на восстановление, является эндопротезирование тазобедренного сустава с полной или частичной заменой его компонентов. Остеосинтез для больных пожилого возраста увеличивает вероятность рассасывания кости или формирования ложного сустава, что также станет причиной инвалидизации. Но его продолжают применять на практике в виде более низкой стоимости и легкости перенесения больными.
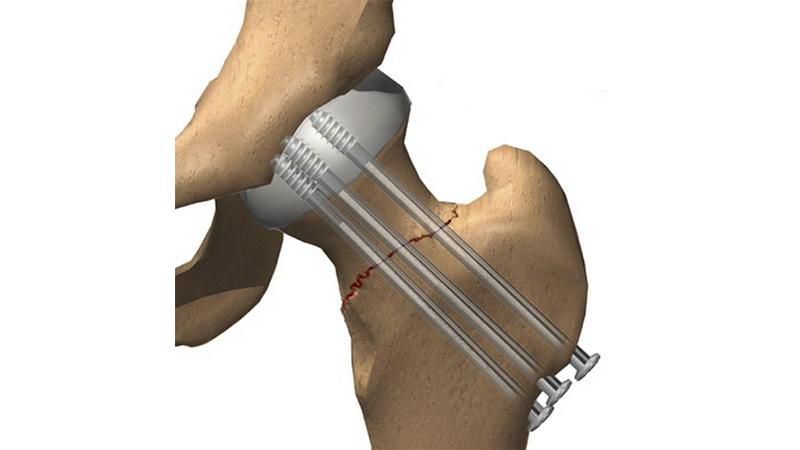
Суть остеосинтеза заключается в сопоставлении и фиксации костных обломков специальными металлическими шурупами, трехлопастными гвоздями Смит-Петерсена или динамическими бедренными винтами. Их проводят через основание бедренной кости, шейку и головку, что обеспечивает надежное скрепление костных фрагментов и создает благоприятные условия для их срастания. Впоследствии их могут удалять, хотя часто от этого этапа отказываются при лечении пожилых пациентов, так как по сути это предполагает проведение еще одного хирургического вмешательства.
При выборе такой тактики лечения перелома шейки бедренной кости пациенты незадолго после проведения операции могут садиться, а затем и вставать с постели. Тем не менее до полной консолидации обломков стоять и ходить можно только с опорой на костыли, а садиться можно не ранее, чем через 1—2 месяца после операции. При этом, сколько потребуется придерживаться постельного режима, ходить с опорой и когда можно рассматривать вопрос об удалении металлических фиксирующих конструкций, определяется строго в индивидуальном порядке лечащим врачом. Длительность этих временных периодов напрямую зависит от возраста пациента, состояния его организма в целом и быстроты восстановления.
Сразу после проведения остеосинтеза пациентам назначается медикаментозная терапия, описанная выше, а через 3—5 дней и лечебный массаж, ЛФК, физиотерапия.
Более современным способом оперативного лечения перелома шейки бедра является эндопротезирование. При его проведении наблюдается значительно лучший прогноз на восстановление опорной и двигательной функции травмированной ноги и существенно меньший риск развития осложнений за счет ранней мобилизации пациентов, которую проводят на 2—3 сутки после операции. Суть метода заключается в замене только шейки бедра вместе с головкой или всего тазобедренного сустава, включая вертлужную впадину искусственными эндопротезами. Но наиболее благоприятный прогноз обеспечивает именно тотальное эндопротезирование, подразумевающую полную замену тазобедренного сустава.
Современные эндопротезы производятся из прочных, абсолютно биосовместимых материалов, способных служить 15—25 лет.

Но операция этого вида может быть проведена далеко не всегда даже при наличии желания и возможности пациента оплатить ее. К ее помощи стараются прибегать во всех случаях, когда отсутствуют противопоказания к хирургическому вмешательству, в том числе именно ее проводят всем пациентам старше 70 лет, способным перенести такую процедуру. В целом эндопротезирование показано при:
- переломах, сопровождающихся образованием линии излома под головкой;
- переломе шейки бедра со смещением;
- асептическом некрозе головки бедренной кости;
- множественных сколах, образовавшихся в результате получения травмы;
- наличии ложного сустава;
- артрозе тазобедренного сустава 3 степени;
- наличии опухолей в области тазобедренного сустава.
Но при наличии противопоказаний для проведения хирургического вмешательства, чаще всего обусловленных тяжелым течением имеющихся хронических заболеваний, выполнять эндопротезирование, несмотря на все его преимущества, слишком рискованно.
Особенности восстановления

После проведения лечения тем или иным способом и консолидации костных фрагментов пациенты вступают в период реабилитации, который проводится в домашних условиях или специализированных центрах. В первом случае пожилым людям и их близким потребуется строго соблюдать полученные от лечащего врача рекомендации и принимать назначенные лекарства. Также в этот период показаны:
- ЛФК;
- лечебный массаж;
- физиотерапия;
- диета.
В целом этот этап имеет много общего с консервативной терапией перелома шейки бедренной кости, но не требует иммобилизации. Длительность восстановления во многом зависит от выбранного способа лечения и индивидуальных особенностей больного.
Если реабилитация проходит дома, для пострадавшего пожилого человека потребуется приобрести специализированную кровать с противопролежневым матрасом и особой рамой. В случае, когда материальные возможности этого не позволяют, необходимо переоборудовать имеющуюся кровать и заменить привычный матрас более жестким и высоким. В подножии кровати устанавливается веревка, которая будет играть роль вожжей. С ее помощью пациент сможет самостоятельно подниматься и вставать с кровати.
Диете также уделяется не последнее внимание. Для полноценного восстановления организма потребуется перейти на максимально сбалансированный рацион, в котором будут присутствовать в должных количествах все необходимые минералы, витамины, аминокислоты и т. д. Поэтому важно обеспечить пожилому человеку разнообразное питание, в котором будут присутствовать свежие фрукты и овощи, кисломолочные продукты, мясо и субпродукты, каши, рыба и морепродукты. При этом отказаться потребуется от острой, жареной, жирной, копченой пищи, а также газированных напитков, алкоголя и кофе.
Чтобы восстановление протекало максимально успешно и без осложнений, самим пациентам необходимо избегать глубоких наклонов, сидения на низких стульях, сна на травмированной конечности, скрещивания ног и некоторых других действий.
Поскольку период реабилитации протекает достаточно тяжело с психологической точки зрения даже для самого жизнерадостного пенсионера, важно поддерживать его и обеспечить интересный досуг.
Родственникам больного потребуется постоянно помогать ему даже с элементарными гигиеническими процедурами, следить чтобы он подолгу не находился в одном положении во избежание образования пролежней, регулярно менять белье и т. д. Также важно соблюдать полученные от врача рекомендации и помогать своему пожилому близкому выполнять дыхательную гимнастику, ЛФК.

Чтобы облегчить передвижение больного, стоит установить по периметру комнаты, в которой он проживает, поручни или другие поддерживающие конструкции. Также рекомендуется перенести в нее все вещи, которые могут потребоваться пожилому человеку и разместить их так, чтобы они были под рукой.
Весьма распространенной проблемой, с которой сталкиваются многие пожилые люди при лечении и восстановлении после перелома шейки бедренной кости, является запор. Чтобы избежать его возникновения рекомендуется обеспечить пациенту обильное питье, а при необходимости использовать мягкие слабительные средства. При этом унитаз также стоит переоборудовать, установив на него специальную накладку для увеличения высоты. Это убережет тазобедренный сустав от чрезмерной нагрузки и повторного травмирования.
Профилактика
От получения травмы не застрахован никто: ни молодой, ни пожилой человек. Но все же можно снизить риск получения переломов, в частности столь опасных, как перелом шейки бедра. Для этого рекомендуется:
- организовать ежедневный рацион таким образом, чтобы он обеспечивал организм всеми необходимыми полезными веществами, в частности кальцием;
- при необходимости использовать комплексные витаминно-минеральные добавки с целью улучшения протекания метаболических процессов и снижения вероятности развития остеопороза;
- как можно больше двигаться, например, очень полезно и безопасно для людей преклонного возраста плавание в бассейне и специальная гимнастика.
Конечно, также стоит стараться избегать травмоопасных ситуаций, быть внимательным на дороге и т. д.
Таким образом, наиболее благоприятный исход травмы при проведении эндопротезирования ТБС. В таких ситуациях пожилым людям удается полностью восстановиться и вернуться к более-менее нормальному образу жизни. В остальных случаях никакой гарантии на прочное сращение шейки бедра и восстановление подвижности конечности не даст ни один врач. При этом эффект лечения во многом зависит от того, насколько своевременно оно было начато, а также от общего состояния здоровья пациента и его психологического настроя.
