Возрастной андрогенный дефицит
Возрастной андрогенный дефицит (ВАД, мужской климакс, возрастной гипогонадизм) — синдром, обусловленный возрастным снижением содержания тестостерона в крови. Выделяют следующие типы ВАД:
- Относительный — уровень андрогенов находится в пределах нормы (более 12 нмоль/л). ВАД обусловлен снижением уровня андрогенов относительно предыдущих лет.
- Абсолютный — уровень половых гормонов меньше нормальных показателей и составляет менее 12 нмоль/л.
У мужчин после 40 лет происходят гормональные изменения, ощутимо подавляющие физические, сексуальные и умственные способности. Внешне это проявляется типичным ожирением абдоминальной области и уменьшением мышечной массы. Можно сказать, что это опознавательное клеймо гормонального дисбаланса. Ухудшение самочувствия (иногда даже депрессия) — наиболее распространенная психологическая сторона проблемы гормонального дисбаланса. До недавних пор эти изменения приписывались «старению», когда считалось, что организм переходит в длительную фазу саморазрушения, которая однажды закончится смертью.
Было собрано значительное количество данных, показывающих что многие болезни, которые начинают испытывать мужчины среднего возраста (включая депрессию, абдоминальное ожирение, болезни сердца и простаты), напрямую связаны с гормональной неустойчивостью, которая в свою очередь может быть скорректирована путем применения современных препаратов. В нынешнее время обычные доктора все больше прописывают антидепрессанты, препараты для снижения уровня холестерина и прочих болезней, которые на самом деле могут быть вызваны гормональным дисбалансом. Если бы доктора проверяли кровь пациентов на уровень эстрогена, тестостерона, тиреоидных гормонов и дегидроэпиандростерона, они были бы удивлены, узнав, сколько проблем можно было бы решить, приведя гормональную систему к уровню здорового 21-летнего мужчины.
Когда наступает мужской климакс (ВАД)?
В мужском климаксе, в отличие от женского, нет резко выраженного снижения продукции андрогенов, и поэтому возраст возникновения ВАД может варьировать от 35 до 70 лет. Почему имеет место такой сильный разброс? Прежде всего, это связано с исходным уровнем гормона в возрасте его максимальной продукции (20-25 лет), с так называемой половой конституцией мужчины.
Мужчины, чей уровень гормонов в пиковый период их секреции находится ближе к верхнему уровню (33 нмоль/л), имеют более сильную половую конституцию, и при снижении продукции тестостерона (1% в год после 30 лет) они позже отмечают симптомы ВАД и в последствие могут иметь только относительную форму андрогенного дефицита.
Мужчины, обладающие низкой половой конституцией, гораздо быстрее отмечают последствия естественного снижения андрогенов. Более того, у таких мужчин гораздо чаще и раньше диагностируется абсолютная форма возрастного гипогонадизма.
Снижение уровня андрогенов происходит у всех мужчин без исключения. Получается, что относительный ВАД ждет рано или поздно каждого мужчину, но не у всех будет наблюдаться абсолютный ВАД.
Таким образом, у мужчин наблюдается сильный индивидуальный показатель наступления андрогенного дефицита, обусловленный его половой конституцией.
Помимо половой конституции мужчины, к раннему андрогенному дефициту могут приводить следующие хронические заболевания:
- сахарный диабет;
- гипертоническая болезнь;
- ишемическая болезнь сердца;
- гиперхолестеринемия;
- ожирение.
У мужчин с данными хроническими заболеваниями наблюдается снижение уровня тестостерона на 10-15% по сравнению со здоровыми мужчинами того же возраста, что приближает сроки снижения секреции половых гормонов в среднем на 5-7 лет. Но при этом снижение уровня андрогенов происходит с той же скоростью, что и у здоровых мужчин.
Проявления мужского климакса
| Органы и системы | Клинические признаки |
|---|---|
| Эндокринные нарушения |
|
| Кожа, волосы |
|
| ЦНС |
|
| Сердечно-сосудистая система |
|
| Опорно-двигательная система |
|
| Мочеполовая система и сексуальная функция |
|
Диагностика ВАД
- Лабораторная диагностика. Уровень общего тестостерона меньше 12 нмоль/л, а показатели ГСПГ повышены.
- Сбор анамнеза. Наличие характерных жалоб в течение нескольких лет, заполнение самоопросников ВАД:
- Анкета IPSS (Международная система суммарной оценки заболеваний предстательной железы). Заполнить анкету
- Опросник симптомов и суммарной оценки возрастного андрогенодефицита (низкого уровня тестостерона в крови) у мужчин (AMS). Заполнить опросник
- Тест для диагностики дефицита тестостерона ADAM (Androgen Deficiency in Aging Males questionnaire). Пройти тест
- Физикальное обследование. Диагностирование симптомов недостатка андрогенов, таких, как обвисание кожи, потеря ее упругости, увеличение жировой ткани преимущественно в верхней части туловища, уменьшение объема мышечной массы и дряблость мышц, гинекомастия, уменьшение волосяного покрова на теле и конечностях.
- Инструментальное обследование. Диагностирование остеопении и остеопороза — снижение плотности костной ткани.
Диагноз ВАД подтверждается только при наличии у пациента симптомов гипогонадизма при низком содержании тестостерона в крови.
При лабораторной диагностике важно учитывать циркадные ритмы. Выработка тестостерона не происходит круглосуточно на одном уровне.
Гормон имеет циркадные ритмы. Он синтезируется круглосуточно в малых количествах. Наибольшие дозы выбрасываются в кровь с 6 до 8 утра,
когда минимальную секрецию наблюдают в вечерние часы (с 20 до 22 часов вечера).
Одним из клинических признаков нормального уровня тестостерона является возможность совершения полового акта мужчиной в вечернее
время суток. Также стоит обратить внимание, что эректильная дисфункция (ЭД) первый признак ишемической болезни сердца и системного
атеросклероза!
Лабораторная диагностика
Производство тестостерона начинается в головном мозге. Когда гипоталамус обнаруживает недостаток тестостерона в крови, он вырабатывает гонадотропин высвобождающий гормон (ГнРГ), который в свою очередь указывает гипофизу вырабатывать лютеинизирующий гормон. ЛГ же затем заставляет клетки Лейдига в тестикулах вырабатывать тестостерон.
С возрастом тестикулы теряют возможность вырабатывать тестостерон, в независимости от количества ЛГ в крови. Этот тип недостатка тестостерона обнаруживается, когда анализы крови показывают высокий уровень ЛГ и малый уровень тестостерона. Другими словами, гипофиз приказывает производить тестостерон (путем выброса ЛГ), но тестикулы не могут сделать этого физически. Поэтому гипофиз тщетно пытается вырабатывать ЛГ (потому, как мало тестостерона в крови) и не получает ответа о достаточном количестве тестостерона и, соответственно, о прекращении выработки ЛГ.
Следующие исходные тесты рекомендованы для мужчин старше 40 лет перед началом заместительной терапии:
- клинический анализ крови;
- биохимический анализ крови;
- УЗИ предстательной железы;
- простатический специфический антиген общий (PSA total) менее 4 нг/мл;
- простатический специфический антиген свободный (f-PSA) менее 0,42 нг/мл;
- тиреотропный гормон (ТТГ) 0,4-4,0 мЕд/л;
- тестостерон 12-33 нмоль/л (3,45-8,36 нг/мл);
- калькулятор перерасчета единиц измерения тестостерона;
- глобулин связывающий половые гормоны (ГСПГ) 13-71 нмоль/л;
- эстрадиол (E2) 7,63-42,6 пг/мл;
- пролактин 53-360 мЕд/л;
- фолликулостимулирующий гормон (ФСГ) 1,37-13,58 мЕд/мл;
- лютеинизирующий гормон (ЛГ) 1,8-8,16 мЕд/мл;
- дегидроэпиандростерон-сульфат (DHEA-s) 2,6-14,4 мкмоль/л;
- прогестерон 0,35-0,64 нмоль/л (0,2-1,4 нг/мл);
- определение свободного тестостерона.
При расшифровке показателей тестостерона и эстрогена следует руководствоваться следующими правилами:
Свободный тестостерон должен быть ближе к верхней границе референсного диапазона. Мы определяем верхний нормальный диапазон как верхнюю треть общего диапазона референсных значений. Показатель эстрадиола должен быть в среднем или нижнем нормальных диапазонах. Если же показатель находится в верхней трети общего референсного диапазона или же вообще превышает верхнюю границу, должны быть приняты меры по устранению избытка эстрадиола. Именно поэтому стандартные референтные значения могут запутать пациента и врача, будто бы все в «норме».
Пожалуйста, помните, что нормальный уровень тестостерона для мужчин в возрасте старше 50 должен в идеале находится выше уровня 12 нмоль/л. В лабораториях для этого возраста указана минимальная норма 6.7 нмоль/л, так как все привыкли считать, что у мужчин старше 50 лет не должно быть много тестостерона. Мы полагаем, что никто в здравом уме не захочет иметь показатели, соответствующие «нормальному» диапазону для мужчин старше 50, как и являться счастливым обладателем всех заболеваний, сопутствующих пожилому возрасту.
Заметьте, что, судя по лабораторным показателям, может быть нормальным для мужчины совсем не иметь эстрогена. И хотя у большинства мужчин показатели эстрогена завышены, это совсем не значит, что нужно стремиться к нулевому уровню эстрадиола. Эстроген крайне необходим для костной массы, и аномально низкое значение эстрогена является сильным фактором риска для остеопороза. Поймите, что цель гормональной корректировки — НЕ создание высокого уровня тестостерона и нулевого уровня эстрогена. Проблема в том, что, если ничего не делать, большинство мужчин будут иметь завышенные показатели эстрогена и очень мало тестостерона.
Лечение ВАД
Первые попытки лечения андрогенного дефицита у пожилых мужчин предпринимались еще в 1940 г. Однако не получили широкого распространения среди врачей по некоторым причинам: во-первых, препараты того времени не обладали всеми эффектами естественного тестостерона и к тому же имели выраженные побочные эффекты и токсичное воздействие на организм; во-вторых, преобладающее мнение врачей о физиологичности происходящих процессов во время старения были еще одним доводом отказаться от заместительной терапии.
Появление новых, более совершенных препаратов тестостерона, а также новых данных о позитивном влиянии андрогенов и значительной роли андрогенного дефицита в процессе старения мужского организма, побудили интерес врачей и пациентов к проведению гормональной терапии для мужчин с возрастным гипогонадизмом.
Однако, несмотря на признанный факт необходимости заместительной гормональной терапии при ВАД, до сих пор нет четких показаний к ее назначению.
Противопоказания к заместительной терапии препаратами тестостерона
Абсолютные противопоказания:
- рак предстательной железы;
- повышение уровня PSA неясной этиологии;
- выраженные симптомы обструкции нижних мочевыводящих путей, связанные
с доброкачественной гиперплазией предстательной железы, более 19 баллов по шкале IPSS; - тяжелое течение сердечной недостаточности (III и IV функционального класса).
Относительные противопоказания:
- синдром ночного апноэ;
- полицитемия (эритроцитоз с гематокритом более 50%);
- гинекомастия;
- задержка жидкости и отеки;
- нарушение сперматогенеза.
Предстательная железа или почему урологи против?
Как видно из противопоказаний, это прежде всего проблемы с предстательной железой. Большинство врачей слышали, что если у мужчины есть какие-то заболевания предстательной железы, то не может быть и речи о гормональной терапии. Давайте разбираться вместе.
В 1941 г. Чарльз Хаггинс и Кларенс Ходжес сообщили: «Тестостерон активизирует раковые клетки предстательной железы (РПЖ), стимулируя ускоренный рост опухоли». Эта концепция трансформировалась в более обобщенную идею – андрогенную гипотезу, согласно которой высокий уровень тестостерона не только вызывает прогрессию рака простаты, но и увеличивает риск заболевания; низкий же уровень тестостерона, напротив, был воспринят как благоприятный фактор в отношении РПЖ.
«Тестостерон для рака предстательной железы (РПЖ) – все равно что бензин для автомобиля» – метафора, ставшая классикой учебников, прочно вошла в обиход и умы врачей, посчитавших, что «лишним» тестостероном можно «разбудить спящую опухоль».
При одном упоминании о тестостероне урологи в ужасе отмахиваются руками, а онкологи готовы оторвать голову каждому, кто хоть случайно поставит рядом слова «рак предстательной железы» и «тестостерон». «…Тестостерон – пища для голодной опухоли». Однако сегодня хорошо известно, что как аденома, так и рак простаты возникают на фоне возрастного дефицита тестостерона, то есть в отсутствие «пищи для опухоли», а когда «пищи» много, то есть тестостерона, в 20-30 лет ни аденомы, ни РПЖ нет! Возникает закономерный вопрос: если тестостерон так плох для простаты, то почему сегодня никто не может это положение однозначно доказать?
Мифу о том, что тестостерон сам по себе вызывает развитие и прогрессирование рака простаты, исполнилось уже более 70 лет.
Тестостерон жизненно важен для простаты: железа атрофируется без гормона. Однако обратной прямой зависимости – чем больше тестостерона, тем больше простата – нет. Подтверждением может быть даже эмпирический факт: 30-35-летние мужчины, находясь в «андрогенном максимуме», не испытывают симптомов, связанных с увеличением простаты.
В 2008 г. A. W. Roddam et al. проанализировали 18 исследований, в которых приняли участие около 4000 пациентов с раком предстательной железы (РПЖ) и почти 6500 здоровых мужчин из группы контроля. В этом анализе ученые не выявили зависимость риска РПЖ от уровня общего или свободного тестостерона.
Показательно исследование, закончившееся в 2012 году (UK Androgen Study), в котором участвовало 1365 мужчин в возрасте 28-87 лет (средний возраст – 55 лет). Все пациенты получали длительную гормонзаместительную терапию тестостероном. За 12-летний период было обнаружено всего 14 случаев локализованного рака предстательной железы (РПЖ). Что не превышает 1% порог и ниже уровня, характерного для мужчин данной возрастной группы, не получающих терапию тестостероном!
Таким образом, на сегодняшний день доказано, что низкий уровень тестостерона может быть фактором риска рака предстательной железы (РПЖ). Распространенность рака простаты среди мужчин с низким уровнем тестостерона в 1,5 раза выше, по сравнению с группой мужчин с нормальным уровнем андрогенов.
Эти и другие схожие данные подтверждают, что риск РПЖ не зависит от уровня тестостерона. Более того, при любом значении ПСА риск РПЖ больше, если уровень тестостерона снижен.
В 2013 г. Американская ассоциация урологов присудила А. Моргенталеру и коллегам первый приз за «провокационный опыт» – проведение гормонзаместительной терапии тестостероном (ГЗТ) у пациентов с локализованным раком простаты. В ходе данного исследования связь между терапией и увеличением риска осложнений при раке предстательной железы не выявлена!
Таким образом, гормонзаместительная терапия тестостероном не противопоказана не только пациентам с доброкачественной гиперплазией предстательной железы (ДГПЖ), но и пациентам с пролеченным раком предстательной железы (РПЖ).
Разумеется, тестостерон не назначают всем пациентам. И несмотря на все исследования риск есть. Поэтому каждый мужчина подписывает форму, в которой указано, что пока нет данных, достаточных для того, чтобы считать ГЗТ безопасной у всех категорий больных.
Андрогенный дефицит – это не только сексуальная проблема, а ГЗТ – это не косметическая процедура. Поэтому мужчины должны поддерживать уровень тестостерона на физиологичном уровне. Однако мужчины после 45 лет, особенно с установленным РПЖ, должны получать ГЗТ под контролем уролога, сведущего в вопросах онкоурологии и рака простаты в особенности.
Мужчины со средней степенью увеличения простаты должны осторожно подходить к тестостерон-заместительной терапии. Было бы очень предусмотрительно таким пациентам назначать препарат, содержащий экстракт карликовой пальмы. Он подавляет синтез ДГТ в простате, а также:
- блокирует альфа-адренергические рецепторы в мышце-сфинктере вокруг уретры;
- подавляет связывание эстрогена с клетками простаты;
- подавляет энзим 3-кетостероид, который вызывает связывание ДГТ с клетками простаты;
- оказывает противовоспалительный эффект.
Тестостерон и атеросклероз
Известно, что у женщин до наступления менопаузы сердечно-сосудистые заболевания встречаются значительно реже, чем у мужчин в возрасте до 50 лет. Половая принадлежность является важным прогностическим фактором у пациентов с атеросклерозом. По данным японских исследователей, 82,3% фатальных инфарктов приходится на долю мужчин и только 17,7% на долю женщин.
Длительная и укоренившаяся вера в то, что андрогены, в частности тестостерон, ухудшают состояние сердечно-сосудистой системы, основанная на эпидемиологической ассоциации между мужским полом и более ранним и частым возникновением сердечно-сосудистых заболеваний и сведениях о том, что продолжительность жизни мужчин в среднем на 8 лет меньше, чем женщин, практически до настоящего времени сдерживала не только назначение ЗГТ мужчинам с ИБС и гипогонадизмом, но и проведение исследований в этой области.
С другой стороны, еще в первой половине прошлого века появились сообщения о способности тестостерона повышать толерантность к физическим нагрузкам и уменьшать выраженность клинических проявлений ИБС у мужчин. Российскими учеными в начале прошлого века было показано, что артериальная гипертензия чаще
развивается у мужчин со снижением половой функции, а введение тестостерона оказывает выраженное гипотензивное действие. Улучшение коронарного кровотока и уменьшение ишемии миокарда у пациентов с ИБС отмечали после введения тестостерона. Более того, установлена связь между сниженными уровнями
сывороточного тестостерона, эстрона, свободного инсулиноподобного фактора роста-1 (ИФР-1) и толщиной комплекса интима-медия [Van den Beld A.W., Bots M.L., 2003]. Похожие результаты были получены в исследовании Hak А.Е. и соавт.(2002), которые обнаружили отрицательную связь между уровнем эндогенного
тестостерона и степенью поражения и прогрессирования атеросклероза аорты у мужчин.
При проведении исследований, имевших целью изучение влияния экзогенного тестостерона на липидный состав крови, были получены весьма противоречивые результаты – от отсутствия изменений или уменьшения антиатерогенных и атерогенных липопротеинов до их увеличения. Вполне вероятно, что существенное значение имеет уровень тестостерона плазмы, достигнутый во время лечения. Так, в ходе исследований по применению андрогенов у пациентов с достижением супрафизиологических концентраций (что имеет место быть у спортсменов, использующих высокие дозы тестостерона) было получено снижение уровня ЛВП.
А у мужчин с возрастным гипогонадизмом, на фоне применения физиологических концентраций тестостерона, отмечалось повышение ЛВП.
F. Jockenhovel и соавт. (2004), а также M. Zitzmann и соавт. (2005) приводят интересные данные, свидетельствующие о том, что на фоне постоянного применения препарата Небидо наблюдается постепенное, но стабильное снижение уровня общего холестерина и липопротеинов низкой плотности, тогда, как уровень липопротеидов высокой плотности практически не изменяется.
Гормональная терапия при ВАД
Лечение возрастного гипогонадизма направлено на нормализацию уровня андрогенов в сыворотке крови мужчины. Существует два подхода в лечении:
- заместительная терапия гормональными препаратами;
- стимулирующая терапия.
Как видно из таблицы заместительная и стимулирующая терапии имеют свои преимущества и недостатки.
Терапия препаратами ХГ имеет только одно существенное преимущество: стимуляция сперматогенеза. Для выявления возможности использования ХГ в лечении делают ХГ-пробу: после трехдневной инъекции препарата в дозе 1500 ЕД у пациента на следующий день должно быть зафиксировано повышение тестостерона минимум на 50%. Препарат имеет только инъекционную форму. Частота инъекции составляет 2-3 раза в неделю, начиная с 1500 ЕД, и проводится курсами по одному месяцу, после чего следует месяц перерыва.
В связи с ограниченностью информации о терапевтических и побочных эффектах хорионического гонадотропина у пожилых мужчин, данный вид терапии в настоящее время не рекомендуется для лечения возрастного гипогонадизма, за исключением тех случаев, когда необходимо сохранение или восстановление фертильности, так как при применении данного препарата не происходит угнетение сперматогенеза. Заместительная терапия является проверенным и популярным методом терапии андрогенного дефицита. Основные достоинства заместительной терапии заключаются, во-первых, в разнообразии форм введения препаратов, во-вторых, в удобстве терапии, в-третьих, заместительная терапия будет эффективна в независимости от причин, вызвавших низкий уровень андрогенов.
По сравнению с бодибилдингом, при лечении ВАД используются не такие высокие дозировки, но длительность применения составляет годы. Поэтому из побочных эффектов чаще всего отмечается стерилизация, причем как правило после 2 лет применения инъекционных препаратов тестостерона стерилизация будет пожизненная. Про этот неприятный эффект тестостерона не стоит забывать, и нужно точно определиться с планами на будущее потомство до начала гормональной терапии.
Препараты тестостерона для наружной терапии
Андрогель – Тестостерон 50 мг
Препарат выпускают в пакетиках дозировкой 5 г по 30 штук в упаковке. Андрогель наносится на чистую кожу
один раз в день (желательно утром), обычно в зону плеча, надплечья, живота. Впитываясь постепенно
на протяжении 5 часов, препарат обеспечивает постоянную физиологическую концентрацию гормона в
крови в пределах нормы для здорового мужчины. Не рекомендуется принимать водные процедуры и иметь
половой контакт 5 часов после нанесения Андрогеля. Препарат также повышает уровень эстрадиола у
мужчин в пределах нормы. После отмены Андрогеля уровень тестостерона возвращается к исходному на 4-ый день.
Другие препараты
Тестогель – Тестостерон 50 мг (Dr.kade besins, Германия), Тестим – тестостерон 50 мг (Ferring, Швейцария),
Андродерм (пластырь) – тестостерон 12,2 мг (поступает 2,5 мг) (Watson Pharma, США) отсутствуют на Российском фармрынке.
Применение накожных пластырей не вызывает избыточного метаболизма тестостерона в ДГТ
и обеспечивает нормальный уровень эстрадиола. Накожные пластыри удобны в использовании,
не вызывают дискомфорта при ношении, обеспечивая при этом все эффекты тестостерона.
Тестостерон, выделяясь из пластыря, имитирует циркадные ритмы – первые 12 часов поступает большая часть препарата. Пластырь наклеивают в область спины, плеч, бедер и живота в вечернее время, перед отходом ко сну. Область использования пластыря должна быть чистой, сухой и лишена волосяного покрова. Действия одного пластыря хватает на 24 часа, после чего требуется замена на новый. Не рекомендуется клеить пластырь Андродерм постоянно в одно и то же место: чередуйте место применения так, чтобы не попадать на него дважды в течение хотя бы недели.
Преимущества Андрогеля (и др. наружных препаратов):
- не оказывает токсичного воздействия на печень;
- не угнетает собственную выработку андрогенов (при умеренных дозировках);
- не угнетает сперматогенез.
Существенными преимуществами заместительной терапии Андрогелем являются отсутствие риска превышения и понижения физиологических уровней тестостерона (супрафизиологических пиков и периодов гипогонадизма) на фоне терапии, а также отсутствие повышения гематокрита.
Минимальное влияние на секрецию гонадотропинов и, возможно, местное липолитическое действие. Согласно рекомендациям Международного общества по изучению здоровья пожилых мужчин (International Society for the Study of the Aging Male, ISSAM), а также Европейской ассоциации урологов (European Association of Urology, EAU), препараты тестостерона короткого (24 ч) действия (к которым относится Андрогель) рекомендуются в качестве препаратов выбора для начала заместительной терапии тестостероном.
Недостатки Андрогеля:
- необходимость ежедневного использования и неудобства, возникающие при нанесении геля на поверхность кожи: период высыхания, ограничение контакта кожи с кожей другого человека и т. п.
Способ применения и дозы:
Андрогель наносится на чистую кожу один раз в день (желательно утром), обычно в зону плеча, надплечья, живота. Впитывается постепенно на протяжении 5 часов. При монотерапии ВАД первый месяц наносится 1 пакет (5 г.), в последующем по 2 пак (10 г.) в день.
Препараты тестостерона для приема внутрь
Андриол – Тестостерон ундеканоат 40 мг
Андриол – пероральный препарат тестостерона, всасывающийся из пищеварительного тракта в лимфу,
при этом минуя печень.
При приеме препарата сложно добиться стабильной концентрации, так как уровень тестостерона изменяется скачкообразно: резкое повышение уровня гормона во время всасывания и снижение во время выведения.
В организме тестостерон ундеканоат превращается в активную форму тестостерона – дигидротестостерон.
Преимущества Андриола:
- не оказывает токсичного воздействия на печень;
- не подвержен ароматизации – превращения тестостерона в эстроген;
- не угнетает собственную выработку андрогенов (при умеренных дозировках);
- отсутствие выраженных побочных эффектов.
Недостатки Андриола:
- имеет низкую биодоступность;
- требует ежедневного применения.
Инъекционные препараты тестостерона
Сустанон-250
Состав: 1 ампула с 1 мл масляного раствора содержит смесь тестостерона пропионата, деканоата, изокапроната и фенилпропионата.
При внутримышечном введении препарата создается депо, из которого действующие вещества высвобождаются в кровеносное русло. Достоинством этого препарата является длительность терапевтического действия.
Однако у некоторых пациентов могут отмечаться резкие изменения в уровне тестостерона, зачастую ощутимые самим пациентом в виде подъемов и снижения либидо, улучшения/ухудшения общего самочувствия, эмоционального статуса, а также изменяться показатели гематокрита, поэтому при применении внутримышечных инъекций тестостерона необходим особо тщательный контроль со стороны врача.
Способ применения и дозы:
Внутримышечно, глубоко в мышцу. Дозировка подбирается индивидуально врачом, и составляет 1 мл 1 раз в 3 недели (обычно первые две инъекции начинают с интервалом 2 недели).
Преимущества Сустанона-250:
- очень быстро начинает действовать и сохраняет свои свойства на долгое время;
- не так сильно ароматизируется и вызывает отеки, как тестостерон энантат и тестостерон ципионат.
Недостатки Сустанона-250:
- В зависимости от дозировок могут проявляться обычные андроген обусловленные побочные явления: акне, сексуальная суперстимуляция, жирная кожа, ускоренное выпадение волос, сниженная выработка половых гормонов и временная стерильность (атрофия яичек), повышенное скопление воды и гинекомастия.
Омнадрен
Омнадрен содержит такое же количество пропионата, фенилпропионата и изокапроната, сколько содержит Cустанон. Единственное отличие – вместо деканоата в омнадрене используется капронат.
В одном миллилитре препарата содержится:
- 30 мг тестостерона пропионата;
- 60 мг тестостерона фенилпропионата;
- 60 мг тестостерона изокапроната;
- 100 мг тестостерона капроната.
В целом, Омнадрен обладает теми же характеристиками (достоинствами и недостатками), что и Cустанон. Однако существуют и некоторые отличия.
Главная особенность омнадрена – более быстрое всасывание и меньший срок действия. Омнадрен действует быстрее и короче по времени, а также быстрее ароматизируется. Так как в Сустаноне используется более «длинный» эфир – деканоат, а в омнадрене более «короткий» капронат, этим и объясняются данные эффекты.
Побочные эффекты Омнадрена почти полностью совпадают с побочными сустанона. Однако отмечается, что на фоне Омнадрена более часто появляются выраженные угревые высыпания. Воспалительные инфильтраты в местах инъекций также чаще образуются после Омнадрена.
Способ применения и дозы:
Внутримышечно, глубоко в мышцу. Дозировка подбирается индивидуально врачом, и составляет 1 мл 1 раз в 2-3 недели (обычно первые две инъекции начинают с интервалом 2 недели).
Тестостерон Энантат
Testoviron Depot 250 мг (Baeyr Shering, Германия), Testoviron-Depot-250 250 мг (Jenaparm, Германия), Testosteron-Depot galen
250 мг (galen, Германия), Testosteron Depot 250 мг (galenika, Сербия), Testosterone E 250 мг (Balkan Pharmaceuticals, Молдавия)
отсутствуют на российском фармацевтическом рынке.
При внутримышечном введении этих препаратов создается депо, из которого препарат высвобождается в кровеносное русло.
В течение первых 2-3 дней после введения уровень тестостерона повышается до супрафизиологических цифр, а затем медленно снижается на протяжении последующих 2 недель до субнормальных значений.
Период полувыведения 6 дней.
Преимущества Тестостерона Энантата
- длительность терапевтического действия.
Недостатки Тестостерона Энантата
- большие колебания уровня;
- в зависимости от дозировок могут проявляться обычные андроген обусловленные побочные явления: акне, сексуальная суперстимуляция, жирная кожа, ускоренное выпадение волос, сниженная выработка половых гормонов и временная стерильность (атрофия яичек), повышенное скопление воды и гинекомастия (ароматизация).
Способ применения дозы:
Внутримышечно, глубоко в мышцу. Дозировка подбирается индивидуально врачом и составляет 1 мл (250 мг) 1 раз в 3-4 недели.
Тестостерон Ципионат
Testex Prolongatum 250 мг (Qpharma, Испания), Testosterone С 200 мг (Balkan Pharmaceuticals, Молдавия)
отсутствуют на российском фармацевтическом рынке.
При внутримышечном введении препарата на основе тестостерона ципионата создается депо, из которого препарат высвобождается в кровеносное русло. Фармакодинамика Тестостерона ципионата почти ничем не отличается от Тестостерона Энантата.
Хотя период полувыведения составляет 7 дней, что все-таки немного больше, чем у Энантата. И, следовательно, данный эфир чуть более подходит для терапии ВАД.
Преимущества Тестостерона Ципионата:
- длительность терапевтического действия.
Недостатки Тестостерона Ципионата
- большие колебания уровня.
В зависимости от дозировок могут проявляться обычные андроген обусловленные побочные явления: акне, сексуальная суперстимуляция, жирная кожа, ускоренное выпадение волос, сниженная выработка половых гормонов и временная стерильность (атрофия яичек), повышенное скопление воды и гинекомастия (ароматизация).
Способ применения дозы:
Внутримышечно, глубоко в мышцу. Дозировка подбирается индивидуально врачом и составляет 1 мл (250 мг) 1 раз в 3-4 недели.
Тестостерона ундеканоат Небидо 1000 мг/4 мл (Bayer Schering Pharma AG, Германия)
Небидо представляет собой инъекционный препарат с действующим эфиром тестостерона — тестостерона ундеканоат.
На один мл препарата приходится 250 мг тестостерона ундеканоата. Ампула содержит 4 мл препарата, то есть 1000 мг тестостерона ундеканоата.
Обладая пролонгированным действием, одна ампула препарата Небидо поддерживает концентрацию тестостерона в пределах нормы на протяжении примерно 90 дней.
Рекомендуемая схема применения Небидо:
В начале терапии для создания «базового» оптимального уровня половых гормонов рекомендуется вторую инъекцию делать через 6 недель после первой.
В дальнейшем, опираясь на результаты анализов на уровень тестостерона, достаточно выполнять инъекции с интервалом в 10-14 недель, для поддержания уровня половых гормонов в физиологических пределах.
С учетом периода полувыведения ундеканоата, а это 34 дня, более реальным интервалом между инъекциями являются 10 недель.
Мониторинг состояния здоровья
На протяжении всей терапии гормональным препаратом необходимо отслеживать уровень половых гормонов с помощью анализа крови. От этого будет зависеть периодичность дозировки. Первый контроль рекомендуется проводить через 2 месяца после начала гормональной терапии. Необходимо это для того, чтобы определить, является ли подобранная доза адекватной, эффективной и безопасной.
Преимущества Небидо перед другими инъекционными препаратами:
- длительность терапевтического действия (5 инъекций в год);
- отсутствие патологических подъемов и падений уровня тестостерона;
- обуславливает полный спектр действия половых стероидных гормонов;
- не оказывает гепатотоксического и гепатоканцерогенного действия.
Недостатки Небидо:
- высокая стоимость.
При плохой переносимости терапии тестостероном длительность действия препарата будет являться недостатком. Поэтому гормональную терапию при ВАД нужно начинать с коротко действующих препаратов.
Побочные эффекты
Наиболее частыми из побочных эффектов при применении Небидо являются:
- боль в местах введения препарата;
- акне;
- полицитемия;
- ощущение жара (приливы);
- повышение уровня простатспецифического антигена (ПСА), гиперплазия простаты.
Накопленный опыт наблюдения пациентов, получающих постоянную андрогенотерапию при врожденном гипогонадизме или транссексуализме, а также возрастном андрогеном дефиците, показал, что андрогены являются достаточно безопасными препаратами при длительном применении.
Назначение Небидо при ожирении
По данным исследований российских врачей, тестостерона ундеканоат (как и другие препараты тестостерона) положительно зарекомендовал себя при лечении ожирения у мужчин с низким уровнем тестостерона. Для этого было проведено исследование, включавшее две группы испытуемых. В контрольной группе, где наряду с рекомендуемой диетой и физическими нагрузками применялся Небидо, было зафиксировано существенное уменьшение талии, а также нормализация других показателей здоровья, в том числе исчезновение депрессии. Во второй группе, в лечении которой не применялись андрогены, было зафиксировано лишь незначительное уменьшение объемов талии, без улучшения общих показателей здоровья. Это дает основание для применения Небидо при ожирении у мужчин с выявленным дефицитом тестостерона.
Конвертация тестостерона в эстроген
Итак, вы начали заместительную терапию тестостероном, а эффекта нет. Что происходит?
Причина, по которой тестостерон-заместительная терапия не работает сама по себе для большинства мужчин, в том, что введенный тестостерон может конвертироваться (превратиться) в эстроген, а это только ухудшит проблему, так как появится слишком много эстрогена, а тестостерона по-прежнему будет немного.
Переизбыток эстрогена вызывает большое количество проблем со здоровьем. Наиболее опасный побочный эффект повышенного эстрогена и пониженного тестостерона – это большой риск инфаркта и инсульта. Также высокий уровень эстрогена может вызвать доброкачественное увеличение простаты.
Когда в мужском организме мало тестостерона, эстроген присоединяется к рецепторам тестостерона по всему организму. Из-за высокой концентрации эстрогена мозг полагает, что в крови также избыток тестостерона, в свою очередь замедляя продукцию тестостерона. Это происходит из-за присоединения эстрогена к рецепторам в гипоталамусе. После чего гипоталамус дает знать гипофизу, что нужно приостановить выработку лютеинизирующего гормона, который в свою очередь нужен яичкам для производства тестостерона. Поэтому высокий уровень эстрогена может полностью погасить нормальное эндогенное производство тестостерона.
Второй распространенный миф (первый – любые проблемы с простатой являются противопоказанием к назначению терапии тестостероном) о бесполезности тестостерон-заместительной терапии, это некоторые некомпетентные исследования, показывающие якобы снижение эффективности данной терапии в течении длительного времени. Эти исследования упускают тот факт, что экзогенный тестостерон может конвертироваться в эстроген.
И высокий уровень эстрогена может свести на нет все преимущества экзогенного тестостерона.
Также Эстроген увеличивает продукцию ГСПГ, который связывает свободный тестостерон, делая его неэффективным, так как этот связанный тестостерон не может присоединиться к рецепторам. Для достижения продолжительного положительного эффекта необходимо поддерживать тестостерон в свободном состоянии в крови. Также необходимо подавлять избыточный эстроген, так как эстроген соревнуется с тестостероном за право присоединиться ко всем рецепторам.
Причины конвертации в эстрогены
Если ваши анализы крови показывают высокий уровень эстрадиола и низкий тестостерона, существует несколько факторов которые могут являться причиной:
- Избыток энзима ароматазы – с течением возраста в мужском организме производится большее количество энзима, называемого «ароматазой». Этот энзим конвертирует тестостерон в эстроген. Подавление энзима ароматазы дает существенное понижение уровня эстрогенов, в то же время увеличивая количество свободного тестостерона. Поэтому препараты, называемые ингибиторами ароматазы, могут быть важны для стареющих мужчин, у которых избыток эстрогенов.
- Ожирение – жировые клетки (особенно в абдоминальной области) производят энзим ароматазы. Низкий уровень тестостерона провоцирует ожирение, что в свою очередь вызывает повышенную выработку энзима ароматазы, и это ведет к еще большему снижению уровня тестостерона и увеличению уровня эстрогена (через ароматизацию). Для полных мужчин крайне важно рассмотреть возможность проведения гормональной терапии.
- Недостаток цинка – цинк является натуральным ингибитором ароматазы.
- Заболевания печени – приводят к увеличению уровня ГСПГ, который связывает тестостерон, превращая его в неактивную форму.
Перемены в образе жизни (например, резкое сокращение алкоголя) приводят к хорошему улучшению баланса эстроген-тестостерон, но тем не менее многим мужчинам нужно принимать ангибиторы ароматазы для понижения эстрогена и восстановления функции печени для устранения избыточного ГСПГ.
Ингибиторы ароматазы (ИА) – основные препараты для снижения конвертации тестостерона в эстрогены (точная дозировка подбирается в соответствии с лабораторными показателями).
Аромазин (Ароместон, Эксеместан-тева)
Блокирует ароматазу и останавливает синтез эстрогенов. Пример назначения:
- по ¼ (6 мг), через день.
- по ¼ (6 мг), каждый день.
- по ¼ (6 мг) – 2 раза в день.
Анастрозол (Аримидекс)
Блокирует ароматазу и останавливает синтез эстрогенов. Пример назначения:
- по ½ (0,5 мг), через день.
- по ½ (0,5 мг), 2 раза в неделю.
Летрозол
Блокирует ароматазу и останавливает синтез эстрогенов. Пример назначения:
- по ⅕ (0,5 мг), через день.
Рекомендации по лечению
Если показатель эстрадиола высокий, показатель общего тестостерона попадает в средний или высокий нормальный уровень,
а показатель свободного тестостерона ниже нормального уровня, ваш врач и вы должны предпринять следующие шаги:
- Убедитесь, что вы употребляете 80-90 мг цинка в день. Цинк является натуральным ингибитором ароматазы.
- Употребляйте фитоэстрогены. Они конкурируют с эстрогенами за клеточные рецепторы и стимулируют печень утилизировать избыток эстрогенов. Подойдут крестоцветные овощи типа брокколи и цветной капусты.
- Уменьшите или прекратите совсем употребление алкоголя. Этим вы поможете печени бороться с избытком эстрогенов.
- Внимательно пересмотрите весь список используемых вами лекарств, чтобы найти те, которые препятствуют здоровому функционированию печени. Наиболее распространенные препараты, нарушающие работу печени, это НПВС (ибупрофен, аспирин), препараты, понижающие холестерин, некоторые препараты от артериального давления и некоторые антидепрессанты. Интересно заметить, что препараты, выписываемые для лечения депрессии, на самом деле делают проблему еще хуже из-за понижения уровня тестостерона.
- Сбросьте вес. Жировые клетки, особенно в абдоминальной области, производят фермент – ароматазу.
- Если вышеперечисленное не помогло, используйте ингибиторы ароматазы (ИА) в минимальной дозировке, например,Анастрозол по 0,5 мг дважды в неделю. Это приведет к существенному снижению уровня эстрогена и повышению уровня свободного тестостерона до нормального уровня.
Если уровень общего тестостерона попадает в нижние две трети диапазона и уровень свободного тестостерона низок:
Проверьте уровень ЛГ. Если уровень ЛГ ниже нормального, доктор может прописать вам индивидуальные дозы ХГЧ. ХГЧ заменяет ЛГ и может восстановить нормальное тестикулярное производство тестостерона.
После месяца использования ХГЧ анализ крови должен показать существенное увеличение тестостерона. Восстановив уровень тестостерона, не забывайте контролировать уровень эстрадиола и свободного тестостерона каждые 30-45 дней первые 5 месяцев, чтобы убедиться, что активно синтезирующийся тестостерон повышает уровень свободного тестостерона, а не превращается в эстрадиол.
Если уровень общего тестостерона по-прежнему низок, несмотря на ХГЧ терапию, это означает что ваши тестикулы утратили способность производить тестостерон.
В этом случае начните терапию с помощью Андрогеля, не используйте сразу иньекции и таблетки!
Восстановив уровень тестостерона до нормального, контролируйте уровень эстрадиола, и свободного тестостерона каждый 30-45 дней первые 6 месяцев, чтобы убедиться, что экзогенный тестостерон метаболизируется правильным образом. Ваша цель поднять уровень свободного тестостерона до верхней трети референсного диапазона, не увеличивая и контролируя при этом уровень эстрадиола! Помните, избыточный уровень эстрогенов (эстрадиола) блокирует продукцию тестостерона, подавляет либидо и сексуальные возможности и является фактором риска развития рака простаты и сердечно-сосудистых заболеваний.
Для мужчин 40-50 лет коррекция уровня эстрадиола зачастую все, что необходимо и должно быть сделано.
В заключение
Сегодня у мужчин пожилого возраста есть возможность продлить дни своей молодости и избежать многих недугов старости. Такой возможности не было у наших отцов или дедов, но они жили в более «щадящих» для здоровья условиях. Но какими бы ни были оптимистичными прогнозы гормональной терапии, выбор всегда остается за пациентом.
Некоторые мужчины (под строгим наблюдением врача) смогут отказаться от дорогостоящих препаратов, стимулирующих сердечную деятельность/понижающих холестерин, и держать кровяное давление в норме, если откорректировать недостаток тестостерона и/или дисбаланс тестостерона с эстрогеном.
Несмотря на ряд исследований, подтверждающих эффективность заместительной терапии тестостероном в лечении сердечно-сосудистых заболеваний, многие доктора продолжают не замечать, насколько важную роль играет этот гормон для жизни кардиологических пациентов.
Дата публикации 11 сентября 2018Обновлено 26 февраля 2024
Определение болезни. Причины заболевания
Андрогенный дефицит у мужчин (мужской гипогонадизм) — это клинический и биохимический синдром, характеризующийся снижением уровня мужских половых гормонов (прежде всего тестостерона), возникающий на фоне функциональной недостаточности яичек.[3][14][15]
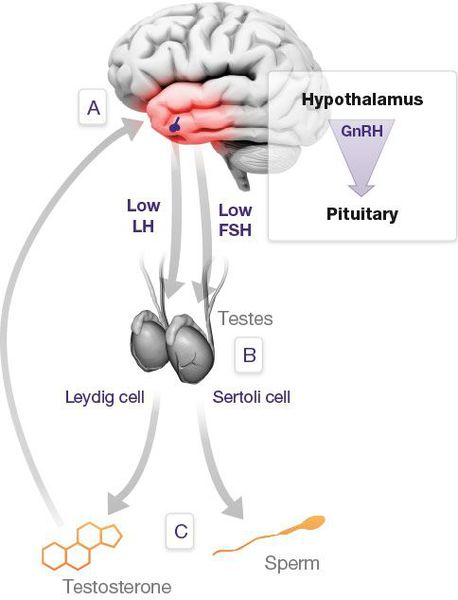
Механизм развития андрогенного дефицита
Последние научные исследования убедительно доказали огромную роль дефицита основного мужского полового гормона — тестостерона — в формировании и развитии большинства урологических заболеваний у мужчин, в том числе рака предстательной железы и почек.
Существует устойчивое мнение, что проблемы, связанные с низким тестостероном, бывают только у пожилых мужчин. На самом деле это далеко не так. Современные данные показывают, что развитие андрогенного дефицита может наступить в любом возрасте.[16][17][18]
Первое современное мультицентровое мегаисследование мирового значения возрастного андрогенного дефицита MMAS (2000) выявило основные тенденции к снижению уровня общего тестостерона в крови у мужчин на 0,8% в год.[19] Наряду с этим, концентрация глобулина, связывающего половые гормоны (ГСПС), увеличивается на 1,6% в год, что позволяет позиционировать ГСПС как диагностический фактор возрастного андрогенного дефицита.[20]
Дальнейшее изучение проблемы показало, что уровень андрогенной недостаточности у мужчин 41–80 лет составляет более 35%, что является серьёзным показателем.[21] По исследованиям C. McHenry Martin (2013 год), более 6 млн американских мужчин имеют пониженную концентрацию гормона тестостерона в крови, что проявляется депрессией, пониженной работоспособностью и сердечно-сосудистыми заболеваниями.[23] А исследование, проведённое в Швеции среди мужчин в возрасте 33–46 лет, показало, что частота нарушений эрекции в этих группах отражала низкий уровень общего тестостерона в крови, который оказался ниже у 45-летних испытуемых по сравнению с мужчинами в возрасте 33 лет.[24]
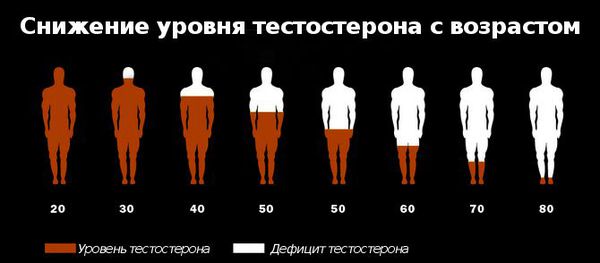
Снижение уровня тестостерона с возрастом
Таким образом, дефицит андрогенов является значимым фактором для каждого мужчины и требует постоянного внимания как со стороны самого пациента, так и со стороны врачей различных специальностей.
Причины андрогенного дефицита
I. Тестикулярные причины (связанные с нарушением работы яичек). Их принято разделять на приобретённые и врождённые.
- Приобретённые причины АД:
- возрастное атеросклеротическое поражение сосудов тестикул;
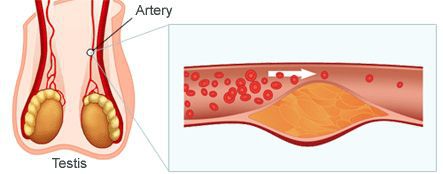
Атеросклероз сосудов тестикул
- последствия воспалительных заболеваний (после половых инфекций, туберкулёза, саркоидоза, эпидемического паротита, то есть ушной свинки);
- вредные привычки (злоупотребление алкоголем, никотином, наркотическими веществами);
- кардиологические заболевания (сердечная недостаточность, артериальная гипертензия), как следствие — нарушение тестикулярного кровотока;[1]
- перегревание яичек (постоянное посещение бань, саун, непривычные климатические условия);
- состояние после лечения онкологических заболеваний — химиотерапии, лучевой терапии;
- опухоли и травмы яичек.
- Врождённые причины:
- гипогонадизм (недоразвитие яичек);
- крипторхизм (неопущение яичек из брюшной полости в мошонку);
- синдром Кальмана (наследственное нарушение — недоразвитие яичек в сочетании с нарушением обоняния и снижением уровня предшественников тестостерона);
- синдром Прадера — Вилли;
- синдром Клайнфельтера (наличие дополнительной женской половой X-хромосомы);
- синдром Паскуалини (синдром «фертильных евнухов»);
- гипофизарные причины — опухоли гипофиза и гипоталамуса, гиперэстрагения (повышение уровня женских половых гормонов), применение анаболических стероидов (например, в культуризме).
II. Другие причины АД:
- резкое снижение иммунитета на фоне аутоиммунных заболеваний, в том числе на фоне ВИЧ и СПИДа;
- ожирение;
- хронические обструктивные болезни лёгких;
- сахарный диабет;[4]
- высокий уровень холестерина;
- заболевания щитовидной железы;
- сильный стресс и постоянное переутомление, различные перенесённые операции;
- витаминная недостаточность (прежде всего, витамина D);[2]
- гемохроматоз (повышенное содержание железа в крови);
- хронический простатит и везикулит.[3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы андрогенного дефицита
К симптомам андрогенного дефицита относятся следующие признаки:
- снижение либидо (полового влечения);
- ухудшение эрекции;
- снижение объёма эякулята (количества спермы, выделяемой после оргазма);
- выпадение волос;
- истончение и дряблость кожи;
- снижение массы тела;
- увеличение грудных желёз;
- постоянная усталость, снижение общей энергии;
- потеря мышечной массы;
- резкое увеличение жировых отложений;
- снижение массы костной системы, возникновение остеопороза — хрупкости костей;
- немотивированные перепады настроения (депрессия, нарушение внимания, памяти, раздражительность, нарушение сна).[22]
Мужчина при дефиците мужских половых гормонов
Если андрогенная недостаточность возникла до начала полового созревания, то тело приобретает характерную высокорослость с евнухоидными пропорциями. При этом размах рук превышает длину тела, а ноги оказываются длиннее туловища. В результате, такие пациенты сидя выглядят низкорослыми («сидячая карликовость»), а стоя — очень высокими («стоячий гигантизм»).
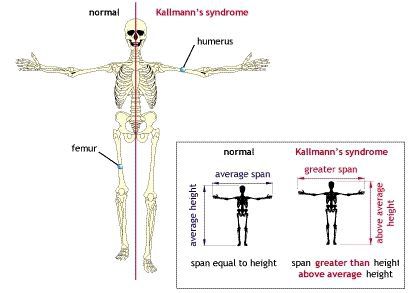
Размах рук при андрогенном дефиците
Длительная андрогенная недостаточность приводит к хрупкости костей (остеопорозу), что может сопровождаться патологическими переломами позвонков и бедренных костей, болями в спине.
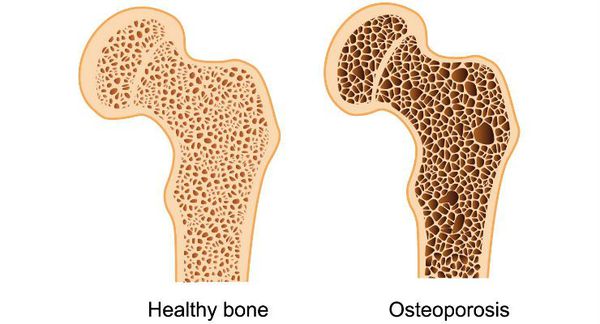
Развитие остеопороза
Дефицит андрогенов прямо не ведёт к увеличению подкожной жировой ткани, но распределение жира приобретает женский характер (отложения на бёдрах, ягодицах, нижней части живота). Мышечная масса тела, наоборот, уменьшается.
В том случае, если андрогенный дефицит возник до наступления полового созревания, длина гортани не увеличивается и огрубление голоса не происходит.
Несмотря на высокий рост, таких пациентов принимают за женщин, особенно по телефону, что порождает у них дополнительные комплексы.
Сохраняется прямая граница волос надо лбом, борода не растёт или растёт очень плохо, почти не требует бритья. Оволосение тела очень скудное.
Ещё один типичный признак — раннее появление тонких морщин вокруг глаз и рта. Кроме того, в результате отсутствия стимуляции сальных желёз кожа остаётся сухой. Анемия и плохое кровоснабжение определяют сильную бледность кожи.
Также важный признак — снижение или полное отсутствие способности различать запахи (вероятность синдрома Кальмана). Такие больные не способны ощущать, например, запах ванилина, лаванды и другие ароматы, но сохраняют способность различать вещества, раздражающие тройничный нерв (нашатырный спирт).
Снижение уровня тестостерона может вызвать увеличение грудных желёз у мужчин. В большинстве случаев, гинекомастия бывает двухсторонней, очень редко — односторонней. При выраженном, особенно одностороннем увеличении, пациента направляют на маммографию для исключения рака грудных желёз.
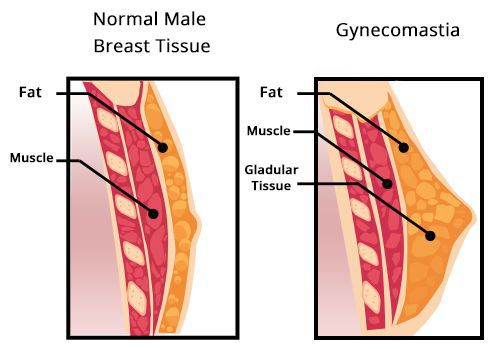
Гинекомастия
Увеличение груди сопровождается ощущением стеснения в груди и повышенной чувствительностью сосков. Нередко гинекомастия развивается у мальчиков при половом созревании (в возрасте 12–14 лет), но через 2–3 года исчезает. При ожирении картина становится ярче и сохраняется дольше. Иногда увеличение грудных желёз происходит у мужчин при старении.
В сочетании с маленькими плотными яичками, гинекомастия типична для синдрома Клайнфельтера.
Гинекомастия при синдроме Клайнфельтера
Быстрое развитие гинекомастии может говорить о наличии гормонально-активной опухоли яичек. Характерная триада симптомов включает гинекомастию, утрату полового влечения и опухоль яичка. Причиной гинекомастии могут быть и общие заболевания: цирроз печени или почечная недостаточность.
Патогенез андрогенного дефицита
Патогенез андрогенного дефицита многообразен и зависит от конкретных причин. Рассмотрим основные моменты патогенеза андрогенной недостаточности.
Возрастной андрогенный дефицит
Патогенетические звенья возрастного андрогенного дефицита у мужчин запускаются, прежде всего, атеросклеротическими факторами, которые постепенно облитерируют (заращивают) заинтересованные сосуды. Это приводит к снижению кровотока в мужских гонадах, соответственно — к уменьшению синтеза тестостерона клетками Лейдига.
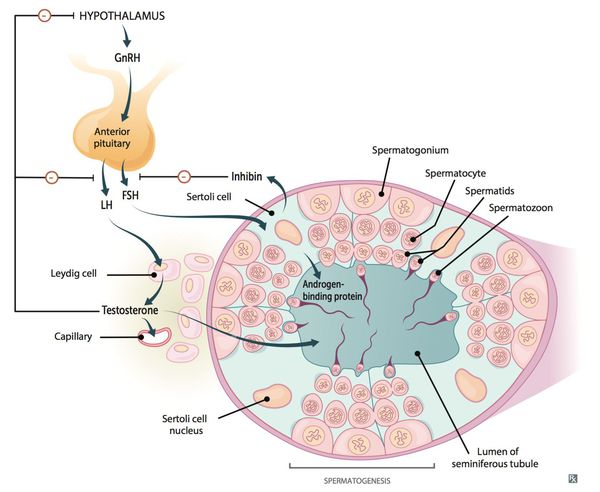
Выработка тестостерона
По мере прогрессирования процесса увеличивается чувствительность заднего отдела головного мозга — гипоталамуса — к тестостерону.
Параллельно, происходит увеличение концентрации в крови гонадотропинов, что ещё более усугубляет ситуацию.
Андрогенный дефицит при синдроме Кальмана
Интересен механизм развития патологических нарушений при синдроме Кальмана. В период развития нормального плода предшественники гонадотропин-рилизинг-зависимых гормонов — специальных нейронов — перемещаются из обонятельного эпителия слизистой носа к своей постоянной точке в гипоталамусе. У эмбриона с синдромом Кальмана, сцепленным с Х-хромосомой, это движение нарушается. Предшественники гонадотропин-рилизинг-зависимых гормонов не выходят из обонятельного эпителия и поэтому не влияют на специфические клетки гипофиза.
Основная характеристика синдрома Кальмана — незавершённое половое созревание или полное его отсутствие. Средний объём яичек у больных с синдромом Кальмана составляет не более 3 мл.
Витаминная недостаточность
Современные исследования показали огромную значимость недостатка витамина D у мужчин, в развитии андрогенного дефицита и снижения уровня тестостерона. Недостаток витамина D — это новая эпидемия XXI века, которая вызвана значительным снижением пребывания на солнце людей, которые проживают севернее 35-й параллели.
По большому счёту, витамин D вовсе не является витамином. Скорее это провитамин, точнее — гормон, который регулирует многие процессы в организме. Понятие «витамин D» подразумевает несколько одинаковых по строению форм витамина D, принадлежащих к классу сексостероидов — D1, D2, D3, D4, D5. Только D3 является истинным витамином D.
Витамин D образуется из продуктов питания и под воздействием солнечных лучей (ультрафиолета). Для преобразования в активную форму он должен пройти двухступенчатый процесс гидроксилирования:
- сначала процесс происходит в печени — витамин D превращается в 25-гидроксивитамин D — 25-(OH)D;
- затем гидроксилирование происходит в почках с образованием активного 1,25-дигидроксивитамина D — 1,25-(OH)2D (кальцитриола).
Последние работы по синтезу тестостерона показали прямую корреляцию (взаимосвязь) между соотношением уровня витамина D и андрогенным недостатком у мужчин.
Так, масштабное европейское исследование EMAS (2012) доказало прямые соотношения между концентрациями витамина D и тестостерона у мужчин. Уровень 25-(OH) витамина D3 хорошо соотносился с уровнем общего и свободного тестостерона и недостаточно взаимодействовал с концетрацией эстрадиола и лютеинизирующего гормона (ЛГ), с учётом возраста.
Дефицит витамина D достоверно отражал динамику у мужчин с компенсированным и вторичным гипогонадизмом.
Сложилось мнение, что дефицит витамина D и связанная с ним андрогенная недостаточность являются важными эндокринологическими механизмами у мужчин, нарушающими соотношение жиросинтезирующих (пролактин, инсулин, кортизол) и жиросжигающих гормонов (гормон роста, катехоламины, половые и тиреоидные гормоны). Данная проблема находится в стадии широкого изучения.[29]
Стрессовые факторы
В стрессовых ситуациях в организме происходит перенапряжение симпатоадреналовой системы, в коре надпочечников вырабатывается большое количество различных гормонов и биологически активных веществ:
- мужские и женские половые гормоны (тестостерон и эстрогены);
- минералкортикоиды (альдостерон);
- катехоламины (адреналин, норадреналин, дофамин);
- глюкокортикоиды (кортикостерон и кортизол).
Кортизол синтезируется при стрессовых ситуациях, которые сочетаются с неудовлетворительным питанием и сопутствующими физическими перегрузками, пытается поддержать уровень глюкозы в крови.
В случае затяжного хронического стресса образуется повышение его физиологической концентрации, что негативно отражается на основном мужском гормоне — тестостероне — и резко уменьшает его концентрацию в крови.
Классификация и стадии развития андрогенного дефицита
По уровню основного мужского гормона тестостерона:
- абсолютная андрогенная недостаточность — снижение общего тестостерона ниже 12 нмоль/л;
- относительная андрогенная недостаточность — постепенное снижение уровня основного мужского гормона в динамике (по годам), не выходящее за нижние нормальные значения. Термин также применим, если нарушено соотношение тестостерона и ГСПГ.
По характеру поражения:
- первичный;
- вторичный.
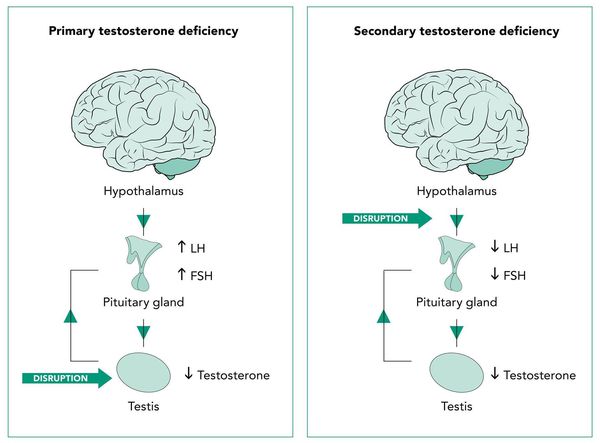
Первичный и вторичный андрогенный дефицит
С учётом времени выявления по отношению к половому созреванию:
- препубертатный (до и в течение полового созревания);
- постпубертатный (после завершения полового созревания).
В зависимости от причины:
- врождённый;
- приобретённый;
- идиопатический (вне зависимости от других поражений).
По преимуществу клинических проявлений:
- с преобладанием сердечно-сосудистой симптоматики;
- с психоневрологической симптоматикой;
- с эндокринными нарушениями;
- с нарушениями мочеполовой сферы.
Осложнения андрогенного дефицита
При отсутствии полноценной терапии больного с андрогенным дефицитом симптоматика усугубляется, и те симптомы, которые проявлялись в лёгкой степени, становятся прямыми осложнениями нарастающего андрогенного дефицита.
К осложнениям андрогенного дефицита относятся:
- снижение половой активности;
- эректильная дисфункция (вплоть до импотенции);
- снижение работоспособности, плохая устойчивость к стрессам;
- утрата вторичных мужских половых признаков и появление женских (гинекомастия);
- остеопороз (ломкость костей);
- алопеция (выпадение волос);

Выпадение волос, связанное с нехваткой мужских половых гормонов
- гиперэстрогения (увеличение женских половых гормонов в организме);
- сексуальные перверсии (отклонения);[8][9][10][11]
- когнитивные нарушения (снижение интеллекта, нарушение памяти, неспособность сконцентрироваться);
- психические нарушения (раздражительность, депрессии, суицидальные настроения);
- заболевания сердечно-сосудистой системы;[7]
- преждевременное старение;
- сокращение срока жизни.[6]
Диагностика андрогенного дефицита
Анамнез заболевания
Обращается внимание на снижение общего тонуса организма, плохой рост бороды и усов, отсутствие спонтанных утренних и ночных эрекций, ослабление сексуального влечения и эротических фантазий.
Выясняется, какими заболеваниями болел пациент на протяжении жизни, были ли травмы, повреждения яичек, имелись ли подобные проблемы у родителей и близких родственников.
Нужно знать, какие лекарственные препараты принимал и принимает сейчас пациент, подвергался ли он внезапным термическим и химическим воздействиям.
Также следует учитывать интенсивность физических нагрузок и вредные привычки (курение, пристрастие к алкоголю).
Физикальное обследование
При осмотре пациента необходимо обращать внимание на клинические проявления андрогенного дефицита (выпадение волос, снижение массы тела, увеличение грудных желёз и т. д.).
- Яички в норме имеют плотную консистенцию. В отсутствии стимулирующего действия ЛГ и ФСГ они становятся мягкими. Объём яичек определяют пальпаторно и сравнивают с шариками определённых размеров (орхидометр Прадера).
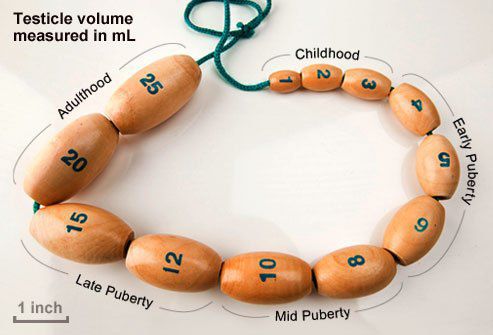
Орхидометр Прадера
У здоровых мужчин объём каждого яичка составляет в среднем 18 мл и колеблется от 12 до 30 мл. Уменьшение объёма яичек может говорить о наличии андрогенного дефицита.
- Половой член при гипогонадизме, возникающем до начала полового созревания, остаётся очень маленьким (инфальтильным). Если же гипогонадизм с андрогенным дефицитом возник после полового созревания (пубертата), то размеры полового члена уже не меняются. У мужчин европейской расы длина полового члена в состоянии эрекции колеблется от 11 до 15 см.
- Предстательная железа при ректальном исследовании (через задний проход) имеет гладкую поверхность и форму каштана. При дефиците андрогенов объём железы остаётся малым и с возрастом не увеличивается. Тестообразная мягкая консистенция указывает на простатит, общее увеличение — на доброкачественную гиперплазию, бугристая поверхность и твёрдая консистенция — на рак.
Вспомогательные методы диагностики
- Ультразвуковое исследование мошонки (УЗИ) позволяет получить изображение содержимого мошонки, не оказывая вредного воздействия на яички.
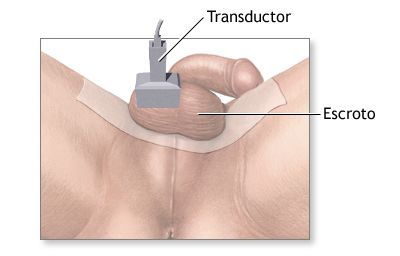
УЗИ мошонки
Нормальные яички и их придатки на эхограмме выглядят гомогенными (однородными) структурами.
С помощью ультразвука можно достоверно установить объём яичек, что очень важно. По формуле объёма эллипсоида получают точные результаты, имеющие большое значение для контроля лечения (например, при лечении гипогонадизма гонадотропинами).
- Доплеровская эхография позволяет оценить кровоток в яичке и семенном канатике.
- Трансректальное ультразвуковое исследование предстательной железы применяется в дифференциальной диагностике андрологических заболеваний. ТРУЗИ применяется в диагностике простатита, гиперплазии простаты и рака. С помощью трансректального исследования можно обнаружить кисты, фиброз, камни внутри железы и другие образования.
- Термография позволяет выявить повышенную температуру на стороне повреждённого яичка, перегревание его в результате венозного застоя и на фоне варикоцеле (варикоза яичковой вены). Термографию производят с помощью термочувствительной плёнки или портативным датчиком с термоизмерителем непрерывно на протяжении 24 часов.
- Измерение минеральной плотности костей (денситометрия) позволяет с помощью ультразвука или рентгена выявлять даже минимальные потери костной массы (до 2%).
Лабораторная диагностика
С помощью лабораторных исследований определяются следующие показатели:
- Тестостерон — основной мужской гормон. В норме его содержание в крови составляет 12-40 нмоль/л. Концентрация тестостерона в сыворотке крови на 20–40% выше в утренние часы, чем в вечерние. Поэтому следует проводить как минимум две пробы на уровень тестостерона. Кратковременные и интенсивные физические нагрузки сопровождаются повышение тестостерона в крови, тогда как длительная тяжёлая работа или изнуряющие тренировки снижают уровень гормона. Тестостерон можно определить и в слюне. Норма — 200-500 пмоль/л. Концентрация гормона в слюне коррелирует с уровнем свободного тестостерона в сыворотке. Особенно это удобно для контроля заместительной терапии тестостероном самим пациентом.
- ГСПГ (глобулин, связывающий половые гормоны) — белок, с которым связывается тестостерон. На долю свободной фракции тестостерона приходится всего 2%. Поэтому очень важно знать уровень ГСПГ. В норме он равен от 17 до 68 нмоль/л. После чего по специальной формуле рассчитывается уровень свободного и биологически доступного тестостерона.
- Витамин D — группа биологически активных веществ, скорее провитамины (в том числе холекальциферол и эргокальциферол). В последнее время доказано его большое значение в синтезе тестостерона. Пограничный уровень 25-гидрокси-холекальциферола в крови составляет 30-60 нг/мл (75-150 нмоль/л).
- Ингибин В — отражает секрецию клеток Сертоли, вырабатывается ими же, участвует в регуляции гипофизарного ФСГ. В норме равен 147-365 пг/мл.
- ЛГ (лютеинизиирующий гормон) — продукт секреции передней доли гипофиза, стимулирует клетки Лейдига, вырабатывающие тестостерон. В норме равен 1–10 мМЕ/мл.
- ФСГ (фолликулостимулирующий гормон) — важнейший показатель мужской плодовитости. Его основная функция — сперматогенез, выработка спермы, способной к оплодотворению. Деятельность мужских половых органов невозможна без этого гормона. Норма — 3,5-12,5 мМе.
- Пролактин — в основном, женский половой гормон. Берётся при условии неясных случаев эректильной дисфункции, увеличении грудных желёз, подозрении на аденому гипофиза. Он влияет на уровень эрекции, продолжительность полового акта, принимает участие в синтезе спермы. Норма — 53-360 мЕд/л.
- Эстрадиол — женский гормон, образующийся путём трансформации тестостерона и андростендиона, вырабатывается в мужском организме в значительно меньшем количестве, чем в женском, однако имеет свои важные функции. Он также участвует в синтезе спермы, половом акте, отвечает за влечение к противоположному полу. Норма — 10-50 пг/л.
- ХГ — хорионический гонадотропин, отвечает за половое развитие мужчин, стимулирует работу яичек, отвечает за уровень тестостерона и зрелых сперматозоидов. Норма — 0-5 мЕд/м.
- ТТГ, Т3, Т4 — показатели работы щитовидной железы (тиреотропный гормон и другие), находятся в тесной связи с тестостероном и другими гормонами.
- Глюкоза в крови, уровень инсулина, гликозированный гемоглобин, С-пептид, лептин — показатели углеводного обмена, усвояемости глюкозы и промежуточных продуктов.
- Липидный спектр крови — соотношение липопротеидов высокой, средней и низкой плотности, определяет уровень атеросклероза, важен при старении и ожирении.[5]
Лечение андрогенного дефицита
Основная цель лечения — улучшение самочувствия пациента и его сексуального здоровья путём восстановления уровня тестостерона в крови до нормальных значений.
Выбор метода терапии определяется формой заболевания, факторами риска и планами пациента по рождению ребёнка.
Следует иметь в виду временное снижения уровня тестостерона на фоне острых или хронических заболеваний, которые должны быть исключены при тщательном обследовании и повторном измерении уровня андрогенов. Терапия складывается из назначения:
- препаратов тестостерона;
- заместительной витаминной терапии (особое место занимает витамин D);
- препаратов ХГЧ — хорионического гонадотропина человека.
Тестостеронотерапия
Показания для назначения препаратов тестостерона:
- мужчины с признаками андрогенного дефицита;
- дисгенезия (врождённые хромосомные аномалии) тестикул на фоне доказанного снижения уровня тестостерона;
- гипопитуитаризм (гипофизарная недостаточность) на фоне нарушение функции передней доли гипофиза.
Противопоказания к назначению заместительной терапии тестостероном:
- рак предстательной железы;
- рак грудной железы;
- выраженные нарушения спермограммы (снижение общего количества сперматозоидов, их подвижности, уменьшение концентрации нормальных форм спермиев);
- выраженная гемоконцентрация (при гематокрите свыше 50%);
- выраженная обструкция нижних мочевых путей при гиперплазии предстательной железы последних стадий;
- уровень ПСА (простатспецифического антигена) более 4 нг/мл;
- синдром сонного апноэ (нарушения дыхания).
Принципы терапии
Выбор препарата тестостерона должен быть осознанным решением пациента. Лечащий врач должен показать больному преимущества и недостатки различных форм заместительной терапии и остановиться на оптимальном варианте.
Тестостероны короткого действия могут быть эффективнее пролонгированных форм на начальном этапе заместительной терапии.
Для возмещения андрогенного дефицита существуют различные формы препаратов тестостерона:
- таблетированные формы («Галотестин», «Андриол», «Провирон», «Метандрен»);
- инъекционные препараты («Небидо», «Сустанон 250», «Омнадрен 250», «Деластерил», «Тестостерона пропионат»);
- накожные (трансдермальные) гели, мази и пластыри («Андрогель», «Тестодерм», «Андромен», «Андрактим»);
- подкожные импланты тестостерона.
Все они имеют разную концентрацию тестостерона и различную биодоступность.
Следует понимать, что каждый человек индивидуален, поэтому важной задачей становится постоянный мониторинг прироста тестостерона на фоне заместительной терапии андрогенами. Учитывается и тот факт, что в среднем за сутки у взрослого мужчины образуется 8-15 мг эндогенного тестостерона.
В настоящее время таблетированные формы для коррекции андрогенного дефицита практически не используются ввиду низкой эффективности и влияния на слизистую желудочно-кишечного тракта. Подкожные импланты также не нашли широкого применения.
Из инъекционных форм получили распространение препараты с длительным андрогенным эффектом: «Небидо» и «Омнадрен 250». Сохраняют своё значение тестостероны короткого и среднего действия — «Тестостерона пропионат» и «Сустанон 250».
Из накожных препаратов неплохо себя зарекомендовал «Андрогель».
«Тестостерона пропионат» — «эталонный» препарат тестостерона короткого действия (работает до 2-3 суток). Он может применяться для лечения андрогенного дефицита в случаях, когда требуется быстро и эффективно поднять уровень тестостерона:
- на начальных этапах заместительной терапии;
- при аллергических фонах;
- для коррекции уровня тестостерона при получении длинных форм андрогенов;
- для лечения детей с гипопитуитаризмом (но не подростков — использование препарата противопоказано!).
Кроме того, его применяют короткими курсами при олигоспермии.
«Тестостерона пропионат» является самым первым и «старейшим» препаратом тестостерона в мире, который назначают и по сей день. Уже в 1940 году, сразу после синтеза тестостерона из холестерина Нобелевскими лауреатами А. Бутенандтом и Л. Ружичкойс (1939 год), с помощью препарата стали лечить мужской климакс.
«Тестостерона пропионат» является «золотым эталоном» для всех андрогенных и стероидных препаратов. Именно от него отталкиваются все производители при создании новых препаратов андрогенной группы.
Андрогенно/анаболический индекс «Тестостерона пропионата» равен 1/1, то есть он одинаково анаболичен и андрогенен. Эффективность препарата высока в связи с тем, что удельная масса короткого эфира пропионата меньше, чем у длинных эфиров. И чем короче эфир, тем меньше тестостерон работает в организме, и тем больше его концентрация. К примеру, после инъекции 100 мг тестостерона ципионата в организм поступает 69,90 мг действующего вещества, остаток — масса эфира. При инъекции «Тестостерона пропионата» масса основного тестостерона будет равна 83,72 мг, масса эфира пропионата, в свою очередь, гораздо меньше.
Курс терапии индивидуален, его необходимо рассчитывать для каждого больного индивидуально. Однако следует понимать, что реальная эффективная дозировка составляет не менее 400 мг в неделю для взрослого мужчины. Период активности вещества длится до трёх суток. Курс терапии может составлять до шести недель.
Препарат не вызывает такую задержку жидкости, как «длинные» эфиры тестостерона. В целом он обладает меньшими побочными эффектами, чем другие тестостероны, именно благодаря своему короткому периоду активности.
При использовании тестостерона могут проявиться определённые недостатки терапии:
- требуются частые инъекции при длинных курсах, как и все тестостероны;
- может угнетаться синтез собственного тестостерона;
- способен привести к олигоспермии;
- возможно появление гинекомастии, облысения, акне (угревой сыпи), немотивированной агрессии.
«Сустанон 250» — мощный стероид с большой андрогенной силой. Он представляет собой уникальную комбинацию четырёх эфиров тестостерона. Такое сочетание значительно повышает биодоступность и распределение препарата в организме. На протяжении 40 лет его используют спортсмены различных силовых видов спорта.
Андрогенный эффект наступает спустя 2-3 дня после первой инъекции. Оптимальная периодичность инъекций — 1 раз в 3 недели. Предпочтительный курс лечения — 6-8 недель, максимум — 10 недель. После медикаментозной паузы возможен повторный курс инъекций препарата.
«Сустанон 250» разработан голландской фармацевтической компанией «Органон» ещё в 1970-х годах для постепенного распределения тестостерона в организме. Это достигается благодаря разной скорости распределения и выведения эфиров тестостерона, входящих в состав препарата: период полураспада тестостерона пропионата — 23-49 часов, фенилпропионата — 47-100 часов, изокапроната — 119–132 часов, деканоата — до 11 суток. Максимальная концентрация тестостерона в организме наблюдается уже через два дня после введения «Сустанона».
В целом препарат хорошо переносится, однако у него, как и у всех тестостеронов, есть «но»…
Эфиры тестостерона, входящих в состав «Сустанона 250» быстро преобразуются в эстрадиол — женский половой гормон из группы эстрогенов. Повышенная концентрация эстрогена приводит к таким побочным эффектам, как отёки, увеличение жировой массы и грудных желёз. Предотвратить эти нежелательные эффекты могут анти-эстрогены — кломифен, тамоксифен.
Иногда следует чередовать приём «Сустанона» с антагонистами ароматазы, например с «Аримидексом», эффективно блокирующим выработку эстрогенов.
К другим побочным эффектам препарата следует отнести:
- нарушения функции печени;
- развитие приапизма — стойкой патологической эрекции;
- повышение температуры тела;
- проявление симптомов ОРЗ (боли в горле, головная боль, увеличение лимфоузлов, мышечная слабость);
- увеличение концентрации липопротеидов низкой плотности — «нежелательного» холестерина;
- частичное угнетение сперматогенеза и выработки собственного тестостерона.
Для лучшего усвоения препарата и предотвращения психических реакций (депрессий и нервных срывов) обязательно посещение спортзала — не реже 3 раз в неделю.
«Омнадрен 250» является полным аналогом препарата «Сустанон 250», производится по лицензии польской фармацевтической компанией Jelfa S.A.
«Небидо» — наиболее популярный препарат-депо касторового масла для внутримышечных инъекций, содержащий тестостерона ундеканоат. После инъекции препарат постепенно высвобождается и затем расщепляется сывороточными эстеразами на тестостерон и ундекановую кислоту.
Возрастание концентрации тестостерона определяться уже на следующий день после инъекции. В 1 мл содержится 250 мг препарата, в последнее время обычно используют дозу 1000 мг (4 мл).
Препарат находится в организме до трёх месяцев. Кратность инъекции — 1 раз в 10-14 недель. «Небидо» присущи все побочные обычные эффекты тестостеронов.
«Андрогель» выпускают в виде геля, упакованного в пакетики. Один такой пакетик (саше) содержит 50 мг чистого тестостерона. Кроме того, появились флаконы этого препарата с дозатором. Наносится ежедневно на кожу предплечий и живота утром и поле душа. Всасывается в организм всего до 15% от нанесённой дозы.
Концентрация уровня тестостерона начинает повышаться уже с первого часа, достигая максимума в конце суток. Если гель плохо впитался в кожу, потенциально он может перенестись на контактирующих с пациентом людей (супруга , дети) и вызвать нежелательные явления (рост волос в месте контакта). Поэтому нужно следить, чтобы гель хорошо высыхал.
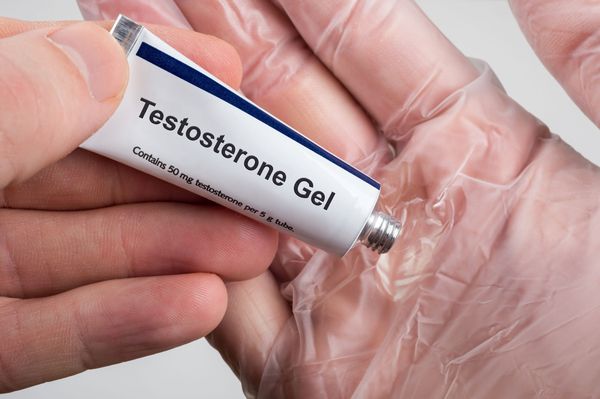
Лечение тестостероном в виде геля
Хорошим «бонусом» является локальный эффект «миолифтинга», которого нет у других препаратов. При нанесении геля на проблемные участки тела происходит улучшение функционального состояния кожи и мышц в этой зоне, «уходят» лишние жировые отложения. Этот эффект позволяет использовать «Андрогель» в комплексной терапии, совместно с пролонгированными формами тестостерона.
Кроме того, препарат можно использовать в комплексной терапии хронического простатита, обострения которого совпадают с сезонными колебаниями тестостерона. «Андрогель» помогает устранить дисбаланс и улучшить состояние.
При длительном применении «Андрогель» может оказать отрицательные эффекты, присущие тестостеронам:
- ухудшить концентрацию внимания и памяти;
- вызвать диспепсические нарушения и рост волос в нежелательных местах;
- в местах нанесении геля возможны высыпания, аллергические реакции и другие поражения кожи.
Интересен вопрос о применении, так называемых тестостероновых бустеров (тестобустеров) — химических и биологических добавок, стимулирующих выработку собственного эндогенного тестостерона. И хотя широких международных клинических исследований по тестобустерам не проводилось, и иногда данные об эффектах достаточно противоречивы, их использование может быть оправдано при незначительных и транзиторных колебаниях уровня тестостерона в крови.
Наиболее популярные тестобустеры:
- «Ярсагумба форте» — содержит экстракт эпимедиума Горянки, L-аргинин, экстракт элеутерококка колючего, L-таурин, экстракт кордицепса китайского (собственно Ярсагумба), экстракт эврикомы длиннолистной (Тонгкат), экстракт плодов маслины европейской, корня женьшеня, йохимбе, гинкго билоба и перца;
- «Бутеа суперба» — препарат на основе комплекса тайских трав;
- Блокаторы ароматазы — «Кломид», «Тамоксифен», 6-ОХО;
- «Икариин» — создан на основе растения Горянка;
- Агматин сульфат;
- D-аспарагиновая кислота;
- Препараты на основе красного корня (алтайский копеечник забытый);
- «Трибулус» — серия препаратов, созданная на основе растений Трибулус террестрис (якорцы стелющиеся);
- Препараты фирмы ZMA (содержат цинк, магний, витамин В6 и питательные вещества).
Заместительная витаминная терапия
При восполнении дефицита витамина D достаточно быстро в норму приходят показатели андрогенного обмена, повышается уровень тестостерона.
К препаратам, корректирующим уровень витамина D относятся:
- Колекальциферол «Merck KGaA» (Германия), представительство: ТАКЕДА (Япония);
- Колекальциферол «Medana Pharma TERPOL Group J.S.», Co. (Польша), представительство: АКРИХИН ОАО (Россия);
- «Вигантол»;
- «Аквадетрим»;
- «Альфа Д3-Тева».
Дозировка препаратов подбирается индивидуально, в зависимости от уровня дефицита витамина D.
Возможна передозировка витамина препаратов витамина D.
К ранним признакам гипервитаминоза витамина D относятся:
- поносы, запоры;
- сухость слизистой рта, жажда;
- головная боль;
- никтурия (ночью мочеиспускание чаще, чем днём), поллакиурия (учащённое мочеиспускание), полиурия (увеличение объёма мочи);
- анорексия, тошнота, рвота;
- металлический привкус во рту;
- гиперкальциурия (повышенное содержание кальция в моче);
- общая слабость.
К поздним симптомам гипервитаминоза витамина D относят:
- помутнение мочи (наличие гиалиновых цилиндров);
- боль в костях;
- кожный зуд;
- повышение артериального давления;
- гиперемия конъюнктивы, светобоязнь;
- сонливость;
- миалгия (боль в мышцах);
- аритмия;
- тошнота, рвота, понижение массы тела;
- редко — спутанность сознания, изменения настроения и психики.
Противопоказания к применению препаратов витамина D:
- мочекаменная болезнь;
- почечная недостаточность;
- туберкулёз в активной форме;
- острые воспалительные болезни мочеполовой системы почек;
- повышенное содержание кальция в крови.
ХГЧ-терапия
Мужские препараты, содержащие ХГЧ, увеличивают выработку тестостерона в яичках путём стимуляции клеток Лейдига. К таким препаратам относятся:
- «Гонадотропин хорионический» — 500 ЕД, 1000 ЕД, 1500 ЕД и 5000 МЕ (лиофилизат для приготовления раствора для в/м введения);
- «Овитрель» — 6500 МЕ – рекомбинантный хориогонадотропин альфа;
- «Прегнил» — 1500 МЕ, 5000 МЕ;
- «Хорагон» — 1500 МЕ, 5000 МЕ;
- «Хориомон» — 5000 МЕ.[25][26][27][28]
При назначении препаратов ХГЧ следует проводить терапию, стимулирующую сперматогенез.
Прогноз. Профилактика
При вовремя начатом лечении прогноз благоприятный (за исключением наследственных форм андрогенной недостаточности и критических стадий возрастного андрогенного дефицита).
К методам профилактики андрогенного дефицита относятся:
- физическая и сексуальная активность;
- полноценное питание с необходимым витаминным балансом;
- постоянное пребывание на свежем воздухе, регулярный приём солнечных ванн, контроль уровня витамина D;
- контроль массы тела, уровня сахара и холестерина в крови;
- своевременное лечение хронических заболеваний;
- контроль уровня тестостерона в крови — 1 раз в год;
- регулярное ежегодное посещение врача-андролога, уролога.
В связи с увеличением средней продолжительности жизни численность пожилых людей на планете постоянно растет. По некоторым данным, среди пожилых людей – более 600 млн мужчин старше 60 лет. В развитых странах человек проводит в пожилом возрасте около 1/3 жизни. В связи с этим повышение качества жизни и продление сексуальной и творческой активности являются актуальными вопросами
медицины XXI века.
Проблема «старения» общества диктует необходимость продления активной жизни человека, что позволит снизить все возрастающие затраты на содержание и лечение нетрудоспособных пожилых людей. Причем речь идет не столько о продлении жизни в целом, сколько о повышении ее качества. Угасание жизненных функций мужчины обусловлено снижением уровня мужского полового гормона – тестостерона. Его синтез клетками Лейдига в яичках начинается еще в эмбриональный период, достигая к 30 годам 6 мг в сутки. 90-95% тестостерона в организме производят яички, 5% – надпочечники. Мужчина начинает стареть гораздо раньше женщины. Начиная с 30-35 летнего возраста уровень тестостерона в крови мужчины ежегодно снижается на 1-3%. К 40-49 годам около 8% мужчин имеют недостаточность тестостерона. По данным исследований, андрогенным дефицитом страдают около 30% мужчин в возрасте от 60 лет и 80% мужчин старше 80 лет. В развитых регионах мира доля населения в возрасте 60 лет и старше в настоящее время составляет примерно 20%, а к 2050 году она будет составлять 33%.
Андрогенный дефицит – синдромокомплекс, обусловленный относительным или абсолютным недостатком либо количества, либо действия свободного тестостерона, проявляющийся нарушением репродуктивной и копулятивной функций, липидного и углеводного обменов, костного метаболизма, а также психосоматического и социального поведения.
J. Coleman (2004) пишет: «Уровень синтеза тестостерона снижается, голова лысеет, сексуальность уменьшается, постоянное напряжение не прекращается; дети уходят, карьерные горизонты все сужаются, друзья переживают первые сердечные приступы, возможности не используются, женщины не ложатся в постель, потенциал не раскрывается полностью, а будущее находится в постоянной конфронтации с нравственными принципами».
Ниже приведена краткая характеристика нарушений основных систем органов при андрогенодефиците. Выраженность соответствующих симптомов очень индивидуальна, что приводит к резкому полиморфизму андрогенодефицита. Так, мочеполовые расстройства проявляются эректильной дисфункцией, дисоргазмией, снижением фертильности эякулята, поллакиурией (вне связи с доброкачественной гиперплазией предстательной железы). Вегето-сосудистые расстройства манифестируют внезапной гиперемией лица, шеи, верхней части туловища, которые сопровождаются чувством жара («приливы») и колебаниями уровня артериального давления, а в ряде случаев к ним присоединяются кардиалгии, головокружение, чувство нехватки воздуха. Психоэмоциональные расстройства, наблюдающиеся у больных с андрогенодефицитом, встречаются в форме снижения либидо, повышенной раздражительности, быстрой утомляемости, ослабления памяти и внимания, бессонницей и депрессивными состояниями. Соматические расстройства отмечаются в форме уменьшения количества мышечной массы и силы, снижения плотности костной ткани, гинекомастии, появления или нарастания выраженности висцерального ожирения, уменьшения количества андрогенозависимых волос, истончения и атрофии кожи. Наиболее значимые лабораторные изменения при андрогенодефиците включают снижение уровня общего и биодоступного тестостерона, повышение уровней эстрадиола и глобулина, связывающего половые гормоны, анемии различной степени выраженности, повышение уровня липопротеидов низкой (ЛПНП) и очень низкой (ЛПОНП) плотности.
Чтобы поставить или предположить диагноз андрогенного дефицита, приведенных жалоб может быть недостаточно. В лабораторной диагностике дефицита андрогенов основное значение имеет определение уровня тестостерона. Диагноз возрастного гипогонадизма устанавливается при снижении уровня общего тестостерона ниже 11 нмоль/л или снижении уровня свободного тестостерона ниже 0,255 нмоль/л. Кроме того, в диагностике возрастного гипогонадизма имеют значение такие показатели, как глобулин, связывающий половые стероиды (ГСПС), и лютеинизирующий гормон (ЛГ). Часто при наличии возрастного андрогенодефицита, особенно в сочетании с избыточной массой тела, которая сама по себе является следствием сниженного уровня тестостерона, наблюдаются повышение уровня холестерина, триглицеридов, ЛПНП, ЛПОНП, снижение уровня ЛПВП, НТГ/сахарный диабет, анемия, снижение костной плотности по результатам денситометрии.
Весь комплекс нарушений, сопровождающих андрогенодефицит, раскрывается перед исследователями только в последние годы. Так, эффект кастрации на снижение либидо, эректильной функции известен с доисторических времен. Открытие влияния экстрактов из яичек на мышечный тонус было предположено в конце XIX века после опыта Броун-Секара. Первые опыты по омолаживающему действию гетерологичных трансплантантов яичек относят к 20-м гг. XX в. Однако патофизиологические механизмы, лежащие в основе молекулярного и клеточного действия андрогенов, до сих пор изучены недостаточно полно. Так, только в 1998 году было показано, что тестостерон ингибирует липопротеинлипазу, регулирующую захват адипоцитами триглицеридов, ингибирующую захват жирных кислот в висцеральной и подкожной жировой ткани, стимулирующую липолиз в абдоминальной жировой ткани. В ряде исследований было выявлено значительное снижение уровня лептина у пациентов, страдающих гипогонадизмом при коррекции уровня тестостерона.
Лечение возрастного андрогенного дефицита заключается в нормализации уровня тестостерона. Существует два подхода к лечению возрастного андрогенного дефицита.
- Заместительная терапия экзогенно вводимыми андрогенами в виде внутримышечных инъекций, трансдермальных гелей, кремов и пластырей, а также пероральных препаратов.
- Стимуляция синтеза эндогенных андрогенов тестикулами.
Стимулирующая терапия должна быть методом выбора у пациентов, планирующих иметь детей, поскольку экзогенные препараты, особенно инъекционные формы, оказывают негативное действие на сперматогенез.
Однако сегодня для лечения этого патологического состояния не используют ни бутерброды с сырыми яичками барана, ни пересаженные яички макаки-резус. Единственной формой коррекции андрогенного дефицита является гормональная заместительная терапия препаратами тестостерона. Впервые заместительную терапию тестостероном для лечения андрогенной недостаточности у мужчин применили в 1940 году. В связи с его высокой скоростью метаболизации при парентеральном введении большинство используемых в клинической практике препаратов тестостерона представлены его эфирами – тестостероном ундеканоатом, тестостероном пропионатом, тестостероном энантатом и рядом других. Использование таких форм тестостерона позволяет существенно улучшить его фармакодинамику, уменьшить скорость его полувыведения из крови. С точки зрения патофизиологии основной задачей любой заместительной терапии, в том числе и терапии андрогенодефицита, является подбор такой дозировки и схемы введения препаратов тестостерона, которая позволит поддерживать или восстановить суточный ритм секреции гормона. Ключевые требования к современной коррекции андрогенного дефицита у мужчин включают:
- множественность физиологического воздействия (как на нарушения сексуальных функций, так и метаболических нарушений);
- стабильность воздействия, отражающая постоянство сывороточной концентрации препарата после его применения, желательно имитирующая физиологические ритмы секреции тестостерона;
- безопасность при длительном использовании в отношении новообразований предстательной железы;
- легкость подбора и коррекции дозы, возможность быстрого лабораторного контроля;
- простота применения, учитывающая особенности мужской психологии – нежелания лечиться, которое отягощается дополнительными психологическими комплексами при андрогенных нарушениях у лиц среднего и старшего возраста.
В результате грамотно подобранной фармакотерапии препараты тестостерона эффективно снижают проявления гипогонадизма и предотвращают соответствующие психологические, сексологические, андрологические и метаболические осложнения – такие, как эректильная дисфункция, снижение либидо, уменьшение мышечной массы и силы, повышенная утомляемость, депрессивные состояния, остеопороз. В первую очередь на адекватную дозировку реагируют пациенты, имеющие четкие признаки гипогонадизма. Первыми, наиболее ранними признаками эффективно подобранной терапии являются восстановление либидо и нормализация сальности кожных покровов. Медленнее всего реагируют мышечная, жировая и костная ткань. В настоящее время существует достаточно широкий спектр препаратов тестостерона для проведения андрогенотерапии, включающий в себя пероральные формы, масляные растворы для внутримышечных инъекций, а также трансдермальные гели и пластыри. Поскольку все препараты тестостерона обладают своими преимуществами и недостатками, при выборе метода гормональной терапии необходимо руководствоваться принципами эффективности, безопасности и удобства применения. При андрогенном дефиците, который сопровождается повышением уровня ЛГ, лучше использовать пролонгированные препараты тестостерона Сустанон-250 и Омнадрен-250 (вводят 1 раз в 3-4 недели). Они являются смесью четырех эфиров тестостерона – тестостерона капроната, изокапроната, пропионата и фенилпропионата, у которых разная фармакокинетика, в связи с чем они имеют существенный недостаток – колебания концентрации тестостерона в крови от супра- до субфизиологических. Супрафизиологические подъемы в крови тестостерона ведут к повышению гематокрита, и необходим регулярный контроль за состоянием крови. Во всем мире признанным препаратом выбора для проведения длительной заместительной гормональной терапии гипогонадизма любого генеза и в том числе возрастного андрогенного дефицита является тестостерона ундеканоат (Небидо®) в виде масляного раствора.
Небидо – масляный раствор тестостерона ундеканоата 1000 мг в 4 мл касторового масла. Препарат для парентерального введения (рекомендуется глубокое, медленное введение препарата в ягодичную мышцу), постепенно высвобождается из депо и расщепляется сывороточными эстеразами на тестостерон и ундекановую кислоту. Уровень сывороточного тестостерона повышается на следующий день после введения препарата с достижением максимальной концентрации через 7-10 дней. Период полувыведения препарата – 34 дня. Фармакодинамические свойства тестостерона ундеканоата идентичны физиологическому действию тестостерона. Повторные инъекции Небидо способствуют постепенному росту общего тестостерона плазмы крови в пределах физиологических значений, регистрируется нормализация концентраций дигидротестостерона, эстрадиола и глобулина, связывающего половые стероиды. Очень важно отметить, что уровень тестостерона оставался в пределах нормы и не имел супрафизиологических пиков. При исследовании уровня гонадотропных гормонов выявлено постепенное и стабильное снижение ЛГ и ФСГ при длительном использовании терапии препаратом Небидо. Оценивая влияние препарата на липидный обмен выявлено снижение уровня общего холестерина и липопротеидов низкой плотности. Может отмечаться умеренное повышение концентрации сывороточного гемоглобина в пределах физиологических значений. Клинические проявления действия Небидо субъективно выражаются в улучшении общего самочувствия и сексуальной функции, улучшении настроения, стабилизации психоэмоционального фона, повышении субъективной удовлетворенности половой жизнью. При длительном использовании терапии также отмечены объективные изменения: снижение жировой и увеличение мышечной массы пациентов, увеличение минеральной плотности костной ткани. Важно отметить, что это один из редких препаратов заместительной терапии андрогенами, который при длительном применении не оказывает патологического воздействия на состояние предстательной железы. При подобранной схеме введения препарата контроль тестостерона сыворотки крови необходимо проводить 1 раз в год. Первое применение препарата требует контроля уровня тестостерона через 12 недель после второй инъекции для подбора адекватной схемы введения заместительной терапии (некоторым пациентам достаточно вводить препарат 1 раз в 12-16 недель). Улучшение минеральной плотности кости достоверно отмечены после шести инъекции препарата (терапия включала дополнительный прием карбоната кальция и витамина Д3).
Небидо отличается стабильностью концентрации в течение 6-12 недель после однократного введения, ультропролонгированностью действия, удобством в применении. После введения тестостерона ундеканоат постепенно высвобождается из депо и расщепляется эстеразами сыворотки крови на тестостерон и ундеканоат. Повышение уровня тестостерона в сыворотке крови, по сравнению с исходным, отмечается уже на следующий день и достигает физиологических значений через три дня после первой инъекции. Динамика выведения из депо позволяет в течение длительного времени поддерживать стабильную сывороточную концентрацию тестостерона. Действие тестостерона ундеканоата на организм идентично действию эндогенного тестостерона.
Важным преимуществом Небидо является быстрое наступление эффекта и длительность действия препарата, которая позволяет не зависеть от необходимости частого обращения к врачу. Последнее предпочтительнее у активных мужчин, редко обращающихся за медицинской помощью. В то же время у врача сохраняется возможность регулярно (каждые 6-12 недель и в последующем с интервалом до 3 месяцев) контролировать состояние пациента, что особенно важно в начале терапии тестостероном. Это значительно повышает безопасность лечения по сравнению с препаратами, которые пациенты используют самостоятельно, в течение многих месяцев (и даже лет) не появляясь у врача для контроля состояния и коррекции лечения.
Учитывая особенности препарата – оптимальное сочетание эффективности, физиологического действия и безопасности – Небидо стал золотым стандартом для пролонгированной терапии как при «классическом» гипогонадизме, так и при возрастном дефиците андрогенов.
Противопоказания
Небидо® не должен применяться при наличии андрогенозависимой карциномы предстательной или молочной железы у мужчин; гиперкальциемии, сопутствующей злокачественным опухолям; при опухолях печени в настоящее время или в анамнезе; при повышенной чувствительности к активной субстанции или к любому из вспомогательных компонентов препарата. Небидо® не применяют у женщин. У пациентов с синдромом апноэ препарат следует применять с осторожностью.
При использовании андрогенов для лечения пожилых пациентов может повышаться риск развития гиперплазии предстательной железы. Несмотря на отсутствие данных о том, что андрогены могут вызывать карциному предстательной железы, они могут способствовать росту уже имеющейся карциномы. Поэтому перед началом лечения препаратами, содержащими тестостерон, следует исключить рак предстательной железы.
В качестве профилактики рекомендуется проводить регулярные обследования предстательной железы у мужчин.
Фармакологическое действие
Смесь эфиров тестостерона, аналогичного природному мужскому гормону тестостерону, в масляном растворе. Тестостерон вырабатывается в мужских половых железах и клетках Лейдига и является основным эндогенным гормоном, необходимым для развития мужских половых органов (предстательной железы, семенных пузырьков, полового члена и мошонки) и вторичных половых признаков у мужчин (развитие и распределение волос по мужскому типу, расширение гортани; изменение тембра голоса, мускулатуры тела и распределения жира).
У взрослых мужчин тестостерон необходим для функционирования яичек и придатка яичка, предстательной железы и семенных пузырьков, а также для поддержания либидо, хорошего самочувствия и эректильной функции.
Терапия тестостероном мужчин с гипогонадизмом приводит к клинически значимому повышению концентраций тестостерона, дигидротестостерона, эстрадиола и андростендиона в плазме, а также к снижению концентрации глобулина, связывающего половые гормоны (ГСПГ); концентрации ЛГ и ФСГ восстанавливаются до нормального значения.
Терапия тестостероном уменьшает клинические симптомы дефицита тестостерона. Кроме того, увеличивается минеральная плотность костей и мышечная масса, у пациентов с ожирением снижается масса тела. В процессе лечения нормализуются сексуальные функции, включая эректильную функцию и либидо. При применении препарата снижаются концентрации в плазме крови ЛПВП, ЛПНП; повышается содержание гемоглобина и гематокрит, при этом не происходит клинически значимого изменения активности печеночных ферментов и простатического специфического антигена (ПСА) . Терапия препаратом может вызвать увеличение размеров предстательной железы, при этом нарушения ее функции не наблюдается. У мужчин с гипогонадизмом и сопутствующим сахарным диабетом применение андрогенов улучшает чувствительность к инсулину и/или снижает концентрацию глюкозы в плазме крови.
Применение андрогенов у женщин-транссексуалов способствует маскулинизации.
Фармакокинетика
Всасывание
4 разных эфира тестостерона, каждый из которых имеет разную продолжительность действия, гидролизуются до тестостерона, как только попадают в общий кровоток.
Сmax тестостерона в плазме крови составляет 70 нмоль/л и достигается в течение 24-48 ч после инъекции однократной дозы.
Концентрация тестостерона возвращается к исходному показателю через 21 день после введения препарата.
Распределение
В плазме крови тестостерон приблизительно на 98% связывается со специфической фракцией глобулинов, связывающих тестостерон и эстрадиол.
Метаболизм
Тестостерон биотрансформируется в печени естественным путем до дигидротестостерона и эстриола.
Выведение
Выводится в основном почками (до 90%) в виде конъюгатов этиохоланолона и андростерона. Около 6% от введенной дозы выводится с желчью через кишечник в несвязанной форме.
Показания активных веществ препарата
Сустанон®-250
- заместительная терапия тестостероном при первичном или вторичном гипогонадизме у мужчин при наличии клинических симптомов и подтверждения дефицита тестостерона лабораторными данными.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
В/м (глубоко, в ягодичную мышцу).
Режим дозирования, как правило, зависит от индивидуальной реакции пациента на лечение.
Обычно вводят по 1 мл препарата 1 раз в 3 недели (1 инъекция препарата через 21 день).
Имеющиеся ограниченные данные не указывают на необходимость коррекции дозы препарата у пациентов пожилого возраста (старше 65 лет).
Дети и подростки до 18 лет: у мальчиков в препубертатном периоде необходимо применять препарат с осторожностью, т.к. безопасность и эффективность у детей и подростков изучены недостаточно.
Побочное действие
Возможные нежелательные реакции при применении тестостерона распределены по системно-органным классам с указанием частоты их возникновения согласно рекомендациям ВОЗ: часто (≥1/100, <1/10) и частота неизвестна (невозможно оценить на основании имеющихся данных).
Доброкачественные, злокачественные и неуточненные новообразования (включая кисты и полипы): частота неизвестна — рак предстательной железы1.
Со стороны половых органов и грудной железы: частота неизвестна — нарушение эякуляции, гинекомастия (феминизация), олигоспермия, приапизм, доброкачественная гиперплазия предстательной железы2.
Со стороны костно-мышечной системы и соединительной ткани: частота неизвестна — миалгия.
Со стороны кожи и подкожных тканей: частота неизвестна — кожный зуд, акне.
Со стороны обмена веществ и питания: часто — увеличение массы тела; частота неизвестна — задержка жидкости.
Со стороны ЖКТ: частота неизвестна — тошнота.
Со стороны печени и желчевыводящих путей: частота неизвестна — нарушение функции печени.
Со стороны крови и лимфатической системы: частота неизвестна — полицитемия.
Со стороны сосудов: частота неизвестна — артериальная гипертензия (повышение АД).
Нарушения психики: частота неизвестна — депрессия, нервозность, изменение настроения, изменение либидо.
Лабораторные и инструментальные данные: частота неизвестна — снижение концентрации ЛПВП, ЛПНП и триглицеридов3, увеличение ПСА; часто — увеличение содержания гемоглобина и гематокрита, количества эритроцитов.
Общие расстройства и нарушения в месте введения: частота неизвестна — воспаление и боль в месте инъекции, зуд, гиперемия.
1 Прогрессирование доклинических стадий рака предстательной железы
2 Рост предстательной железы (до эугонадного состояния)
3 Снижение концентраций ХС-ЛПНП, ХС-ЛПВП и триглицеридов в сыворотке крови
Дети
У мальчиков в препубертатном периоде, принимающих андрогены, отмечались следующие нежелательные эффекты: преждевременное половое созревание, увеличение частоты эрекции, увеличение полового члена и преждевременное закрытие эпифизов.
После прекращения терапии тестостероном нежелательные реакции сохраняются еще определенное время.
Противопоказания к применению
- повышенная чувствительность к действующим веществам (тестостерона деканоату, тестостерона изокапронату, тестостерона фенилпропионату и тестостерона пропионату) и/или к любому вспомогательному веществу;
- аллергические реакции на арахис или сою;
- рак предстательной железы (диагностированный или подозрение на него);
- рак грудной железы (диагностированный или подозрение на него).
С осторожностью
У пациентов в возрасте старше 65 лет, с артериальной гипертензией, тромбофилическими состояниями, тяжелой степенью печеночной, хронической почечной и сердечной недостаточности; с ИБС (со склонностью к отекам), с сахарным диабетом, доброкачественной гипертрофией предстательной железы, эпилепсией, мигренью; с синдромом апноэ в анамнезе, а также с такими факторами риска, как ожирение и хронические заболевания легких.
Дети
У мальчиков в препубертатном периоде необходимо применять с осторожностью, т.к. безопасность и эффективность у детей и подростков изучены недостаточно.
Применение при беременности и кормлении грудью
Не показан для применения у женщин, в связи с чем его применение в период беременности и грудного вскармливания противопоказано. Применение тестостерона в период беременности может привести к вирилизации плода женского пола.
Применение при нарушениях функции печени
С осторожностью следует назначать препарат при тяжелой печеночной недостаточности.
Применение при нарушениях функции почек
С осторожностью следует назначать препарат при тяжелой почечной недостаточности.
Применение у детей
У мальчиков в препубертатном периоде необходимо применять препарат с осторожностью, т.к. безопасность и эффективность у детей и подростков изучены недостаточно.
Применение у пожилых пациентов
С осторожностью применять у пациентов пожилого возраста (старше 65 лет). Имеющиеся ограниченные данные не указывают на необходимость коррекции дозы препарата у пациентов пожилого возраста (старше 65 лет).
Особые указания
Предназначен исключительно для в/м инъекций.
Внимание: в случае болезненной эрекции введение следует прекратить.
Медицинское обследование
Концентрация тестостерона должна контролироваться в начале введения и регулярно во время лечения. Врач должен корректировать дозировку индивидуально, чтобы обеспечить концентрацию тестостерона при нормальной функции гонад. Определение концентрации тестостерона должно быть проведено до начала терапии препаратом, а также 1 раз в 3 месяца в течение первого года терапии, далее — 1 раз в год необходимо проводить пальцевое ректальное исследование предстательной железы и определение концентрации ПСА с целью исключения доброкачественной гиперплазии предстательной железы и субклинического рака предстательной железы.
У пациентов, получающих длительную терапию андрогенами, необходимо регулярно контролировать следующие лабораторные параметры: гемоглобин и гематокрит, показатели функции печени и липидный профиль.
Новообразования
У пациентов с раком грудной железы и метастазами в кости развивается гиперкальциемия или спонтанно (на фоне злокачественного новообразования), или на фоне терапии андрогенами/анаболическими стероидами. У таких пациентов рекомендуется регулярный контроль концентрации кальция в плазме крови. В случае выявления гиперкальциемии введение тестостерона следует прекратить и провести соответствующее лечение. Терапия тестостероном может быть продолжена только после восстановления нормальной концентрации кальция в плазме крови.
Тяжелая степень печеночной, хронической почечной и сердечной недостаточности, ИБС
Лечение тестостероном может вызывать задержку натрия и воды в организме. В случае развития у таких пациентов серьезных осложнений, характеризующихся периферическими отеками, при наличии или отсутствии хронической сердечной недостаточности, требуется прекращение терапии тестостероном.
Артериальная гипертензия
Тестостерон может вызвать повышение АД, поэтому препарат следует применять с осторожностью у пациентов с артериальной гипертензией.
Нарушение свертываемости крови
Следует проявлять осторожность при применении тестостерона у пациентов с тромбофилией или факторами риска венозной тромбоэмболии (ВТЭ), поскольку анализ пострегистрационных исследований показал наличие тромбоэмболические осложнений (например, тромбоз глубоких вен, эмболия легочной артерии, тромбоз центральной вены сетчатки глаза (ЦВС)) у этих пациентов на фоне лечения тестостероном. Необходимо тщательно оценить продолжение применения тестостерона даже после первого тромботического события. В случае продолжения терапии следует принять дополнительные меры для минимизации индивидуального риска ВТЭ.
Антикоагулянтная терапия
Тестостерон может усиливать антикоагулянтное действие препаратов кумаринового ряда (см. также раздел «Лекарственное взаимодействие»).
Эпилепсия и мигрень (или наличие этих состояний в анамнезе)
Применение у пациентов с эпилепсией и мигренью должно проводиться под тщательным медицинским наблюдением, так как возможно ухудшение течения заболеваний на фоне терапии (задержка жидкости и натрия в организме).
Синдром апноэ во сне
Необходимо соблюдать осторожность при лечении мужчин с синдромом апноэ во сне. Есть данные, что тестостерон может усугублять проявления апноэ во сне. В любом случае доказательства безопасности тестостерона у мужчин с данным состоянием отсутствуют. Необходимо провести надлежащую клиническую оценку и соблюдать осторожность при лечении пациентов с такими факторами риска, как ожирение или хронические заболевания легких.
Дети
У мальчиков в препубертатном периоде необходимо контролировать рост и половое развитие, поскольку тестостерон в высоких дозах может ускорить закрытие эпифизов и половое созревание.
Пациенты пожилого возраста
У пациентов пожилого возраста наблюдается повышенный риск развития гиперплазии или рака предстательной железы. Перед и во время лечения следует проверить состояние предстательной железы и контролировать концентрацию ПСА.
Существует ограниченный опыт в области безопасности и эффективности применения тестостерона у пациентов старше 65 лет. В настоящее время нет консенсуса относительно соответствующих возрасту рекомендованных показателей концентрации тестостерона. Однако следует учитывать, что физиологическая концентрация тестостерона в плазме крови уменьшается с возрастом.
Применение у пациентов с наличием аллергии на арахис или сою противопоказано.
В случае развития нежелательных реакций, связанных с тестостероном, терапию прекращают и возобновляют ее с более низкой дозы препарата.
Влияние тестостерона на результаты допинг-проб у спортсменов
Пациенты, участвующие в соревнованиях, контролируемых Всемирным антидопинговым агентством (ВАДА), должны изучить положения Всемирного антидопингового кодекса до начала лечения препаратом, поскольку он может повлиять на результаты допинг-проб. Применение андрогенов, в т.ч и тестостерона, с целью повышения спортивной выносливости сопряжено с серьезными рисками для здоровья и неприемлемо.
Влияние на способность к управлению транспортными средствами и механизмами
Применение не оказывает влияния на способность к управлению транспортными средствами и механизмами.
Лекарственное взаимодействие
Лекарственные средства, индуцирующие или ингибирующие ферменты, могут соответственно снижать или повышать концентрацию тестостерона. Следовательно, может потребоваться коррекция дозы препарата.
Пероральные антикоагулянты
При совместном применении с непрямыми пероральными антикоагулянтами (производными кумарина) тестостерон может усиливать их действие, в связи с чем необходим частый мониторинг протромбинового времени и, при необходимости, снижение дозы антикоагулянтов.
Инсулин и другие гипогликемические препараты
Андрогены могут повышать толерантность к глюкозе и снижать потребность пациента в инсулине или других гипогликемических препаратах, поэтому пациенты с сахарным диабетом должны периодически проводить контроль гликемии на фоне терапии тестостероном, особенно в начале и в конце терапии.
АКТГ, ГКС
Сопутствующее введение АКТГ или ГКС может вызвать усиление периферических отеков, особенно у пациентов с заболеваниями печени, сердца или склонностью к образованию отеков.
Лекарственные средства, индуцирующие ферменты печени
Индукторы микросомальных ферментов печени при одновременном применении могут снижать концентрацию тестостерона в плазме крови, что может потребовать коррекции дозы тестостерона.
Лекарственные средства, ингибирующие ферменты печени
Ингибиторы микросомальных ферментов печени при одновременном применении могут повышать концентрацию тестостерона в плазме крови, что также может потребовать коррекции дозы тестостерона.
Влияние на результаты лабораторных исследований
Андрогены могут снижать концентрацию тироксинсвязывающего глобулина, что, в свою очередь, приводит к снижению концентрации трийодтиронина (Т4). Концентрация свободного тироксина (Т3) не изменяется. Клинических проявлений дисфункции щитовидной железы не выявлено.
Описание препарата Сустанон®-250 (раствор для внутримышечного введения (масляный), 250 мг/мл) основано на официальной инструкции, утверждено компанией-производителем в 2022 году
Дата согласования: 31.10.2022
Содержание
- Фотографии упаковок
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Сустанон®-250
Фотографии упаковок

31.10.2022
Действующее вещество
ATX
Фармакологическая группа
Состав
| Раствор для в/м введения (масляный) | 250 мл |
| действующие вещества: | |
| тестостерона деканоат | 100,0 мг |
| тестостерона изокапронат | 60,0 мг |
| тестостерона фенилпропионат | 60,0 мг |
| тестостерона пропионат | 30,0 мг |
| вспомогательные вещества: бензиловый спирт — 104,6 мг; арахиса масло — до 1,0 мл |
Описание лекарственной формы
Раствор для в/м введения (масляный): прозрачный, светло-желтый масляный.
Фармакологическое действие
Фармакодинамика
Препарат Сустанон®-250 представляет собой смесь эфиров тестостерона, аналогичного природному мужскому гормону тестостерону, в масляном растворе. Тестостерон вырабатывается в мужских половых железах и клетках Лейдига и является основным эндогенным гормоном, необходимым для развития мужских половых органов (предстательная железа, семенные пузырьки, половой член и мошонка) и вторичных половых признаков у мужчин (развитие и распределение волос по мужскому типу, расширение гортани; изменение тембра голоса, мускулатуры тела и распределения жира).
У взрослых мужчин тестостерон необходим для функционирования яичек и придатка яичка, предстательной железы и семенных пузырьков, а также для поддержания либидо, хорошего самочувствия и эректильной функции.
Терапия мужчин с гипогонадизмом препаратом Сустанон®-250 приводит к клинически значимому повышению концентраций тестостерона, дигидротестостерона, эстрадиола и андростендиона в плазме, а также к снижению концентрации ГСПГ; ЛГ и ФСГ восстанавливаются до нормального значения. Терапия препаратом Сустанон®-250 уменьшает клинические симптомы дефицита тестостерона. Кроме того, увеличивается минеральная плотность костей и мышечная масса, у пациентов с ожирением снижается масса тела. В процессе лечения нормализуются сексуальные функции, включая эректильную функцию и либидо. При применении препарата снижаются концентрации в плазме крови ЛПВП, ЛПНП, повышается содержание Hb и гематокрит, при этом не происходит клинически значимого изменения активности печеночных ферментов и ПСА.
Терапия препаратом может вызвать увеличение размеров предстательной железы, при этом нарушения ее функции не наблюдается.
У мужчин с гипогонадизмом и сопутствующим сахарным диабетом применение андрогенов улучшает чувствительность к инсулину и/или снижает концентрацию глюкозы в плазме крови. Применение андрогенов у женщин-транссексуалов способствует маскулинизации.
Фармакокинетика
Абсорбция. Препарат Сустанон®-250 содержит 4 разных эфира тестостерона, каждый из которых имеет разную продолжительность действия. Эти эфиры гидролизуются до тестостерона, как только попадают в общий кровоток. Cmax тестостерона в плазме крови составляет 70 нмоль/л и достигается в течение 24–48 ч после инъекции однократной дозы. Концентрация тестостерона возвращается к исходному показателю через 21 день после введения препарата.
Распределение. В плазме крови тестостерон приблизительно на 98% связывается со специфической фракцией глобулинов, связывающих тестостерон и эстрадиол.
Метаболизм. Тестостерон биотрансформируется в печени естественным путем до дигидротестостерона и эстриола.
Выведение. Выводится в основном почками (до 90%) в виде конъюгатов этиохоланолона и андростерона. Около 6% от введенной дозы выводится с желчью через кишечник в несвязанной форме.
Показания
Заместительная терапия тестостероном при первичном или вторичном гипогонадизме у мужчин при наличии клинических симптомов и подтверждения дефицита тестостерона лабораторными данными.
Противопоказания
- гиперчувствительность к действующим веществам препарата (тестостерона деканоат, тестостерона изокапронат, тестостерона фенилпропионат и тестостерона пропионат) и/или любому вспомогательному веществу в составе препарата;
- аллергические реакции на арахис или сою;
- рак предстательной железы (диагностированный или подозрение на него);
- рак молочной железы (диагностированный или подозрение на него).
С осторожностью: артериальная гипертензия; тромбофилические состояния; тяжелая степень печеночной, хронической почечной и сердечной недостаточности; ишемическая болезнь сердца (со склонностью к отекам); сахарный диабет; доброкачественная гипертрофия предстательной железы; эпилепсия; мигрень; синдром апноэ в анамнезе; факторы риска, такие как ожирение и хронические заболевания легких; возраст старше 65 лет; мальчики в пубертатном периоде (безопасность и эффективность у детей и подростков изучены недостаточно).
Применение при беременности и кормлении грудью
Препарат Сустанон®-250 не показан для применения у женщин, в связи с чем его применение в период беременности и грудного вскармливания противопоказано. Применение тестостерона в период беременности может привести к вирилизации плода женского пола.
Способ применения и дозы
В/м, глубоко (в ягодичную мышцу).
Режим дозирования препарата зависит, как правило, от индивидуальной реакции пациента на терапию. Обычно вводится по 1 мл препарата 1 раз в 3 нед (1 инъекция препарата через 21 день).
Особые группы пациентов
Пожилые пациенты (старше 65 лет). Имеющиеся ограниченные данные не указывают на необходимость коррекции дозы препарата Сустанон®-250 у пациентов пожилого возраста.
Дети и подростки до 18 лет. У мальчиков в препубертатном периоде необходимо применять препарат Сустанон®-250 с осторожностью, т.к. безопасность и эффективность у детей и подростков изучены недостаточно (см. «Особые указания»).
Побочные действия
Реклама: ООО «РЛС-Патент», ИНН 5044031277
Возможные нежелательные реакции при применении тестостерона распределены по системно-органным классам с указанием частоты их возникновения согласно рекомендациям ВОЗ: часто (≥1/100; <1/10) и частота неизвестна (невозможно оценить на основании имеющихся данных).
Доброкачественные, злокачественные и неуточненные новообразования (включая кисты и полипы): частота неизвестна — рак предстательной железы1.
Со стороны половых органов и молочных желез: частота неизвестна — нарушение эякуляции, гинекомастия (феминизация), олигоспермия, приапизм, доброкачественная гиперплазия предстательной железы2.
Со стороны скелетно-мышечной системы и соединительной ткани: частота неизвестна — миалгия.
Со стороны кожи и подкожных тканей: частота неизвестна — кожный зуд, акне.
Со стороны обмена веществ и питания: часто — увеличение массы тела; частота неизвестна — задержка жидкости.
Со стороны ЖКТ: частота неизвестна — тошнота.
Со стороны печени и желчевыводящих путей: частота неизвестна — нарушение функции печени.
Со стороны крови и лимфатической системы: частота неизвестна — полицитемия.
Со стороны сосудов: частота неизвестна — артериальная гипертензия (повышение АД).
Нарушения психики: частота неизвестна — депрессия, нервозность, изменение настроения, изменение либидо.
Лабораторные и инструментальные данные: часто — увеличение содержания Hb и гематокрита, количества эритроцитов; частота неизвестна — снижение концентрации ЛПВП, ЛПНП и триглицеридов3, увеличение ПСА.
Общие расстройства и нарушения в месте введения: частота неизвестна — воспаление и боль в месте инъекции, зуд, гиперемия.
1 Прогрессирование доклинических стадий рака предстательной железы.
2 Рост предстательной железы (до эугонадного состояния).
3 Снижение концентраций Хс-ЛПНП, Хс-ЛПВП и триглицеридов в сыворотке крови.
Особые группы пациентов
Дети. У мальчиков в препубертатном периоде, принимающих андрогены, отмечались следующие нежелательные эффекты (см. «Особые указания»): преждевременное половое созревание, увеличение частоты эрекции, увеличение полового члена и преждевременное закрытие эпифизов.
После прекращения терапии препаратом Сустанон®-250 нежелательные реакции сохраняются еще определенное время.
Взаимодействие
ЛС, индуцирующие или ингибирующие ферменты, могут соответственно снижать или повышать концентрацию тестостерона. Следовательно, может потребоваться коррекция дозы препарата Сустанон®-250.
Пероральные антикоагулянты. При совместном применении с непрямыми пероральными антикоагулянтами (производными кумарина) тестостерон может усиливать их действие, в связи с чем необходим частый мониторинг ПВ и при необходимости снижение дозы антикоагулянтов.
Инсулин и другие гипогликемические препараты. Андрогены могут повышать толерантность к глюкозе и снижать потребность пациента в инсулине или других гипогликемических препаратах, поэтому пациенты с сахарным диабетом должны периодически проводить контроль гликемии на фоне терапии тестостероном, особенно в начале и в конце терапии.
АКТГ, ГКС. Сопутствующее введение АКТГ или ГКС может вызвать усиление периферических отеков, особенно у пациентов с заболеваниями печени, сердца или склонностью к образованию отеков.
ЛС, индуцирующие ферменты печени. Индукторы микросомальных ферментов печени при одновременном применении могут снижать концентрацию тестостерона в плазме крови, что может потребовать коррекции дозы тестостерона.
ЛС, ингибирующие ферменты печени. Ингибиторы микросомальных ферментов печени при одновременном применении могут повышать концентрацию тестостерона в плазме крови, что также может потребовать коррекции дозы тестостерона.
Влияние на результаты лабораторных исследований. Андрогены могут снижать концентрацию тироксинсвязывающего глобулина, что, в свою очередь, приводит к снижению концентрации трийодтиронина (Т4). Концентрация свободного тироксина (Т3) не изменяется. Клинических проявлений дисфункции щитовидной железы не выявлено.
Передозировка
Острая токсичность препарата Сустанон®-250 in vitro очень низкая. Приапизм у мужчин является симптомом хронической передозировки. В случае развития приапизма терапию препаратом Сустанон®-250 следует временно прекратить и после исчезновения указанного симптома возобновить в более низких дозах.
Особые указания
Препарат Сустанон®-250 предназначен исключительно для в/м инъекций.
Внимание: в случае болезненной эрекции введение лекарственного препарата следует прекратить.
Медицинское обследование. Концентрация тестостерона должна контролироваться в начале введения и регулярно во время лечения. Врач должен корректировать дозировку индивидуально, чтобы обеспечить концентрацию тестостерона при нормальной функции гонад. Определение концентрации тестостерона должно быть проведено до начала терапии препаратом, а также 1 раз в 3 мес в течение 1-го года терапии, далее — 1 раз в год необходимо проводить пальцевое ректальное исследование предстательной железы и определение концентрации ПСА с целью исключения доброкачественной гиперплазии предстательной железы и субклинического рака предстательной железы.
У пациентов, получающих длительную терапию андрогенами, необходимо регулярно контролировать следующие лабораторные параметры: Hb и гематокрит, показатели функции печени и липидный профиль.
Новообразования. У пациентов с раком молочной железы и метастазами в кости развивается гиперкальциемия или спонтанно (на фоне злокачественного новообразования), или на фоне терапии андрогенами/анаболическими стероидами. У таких пациентов рекомендуется регулярный контроль концентрации кальция в плазме крови. В случае выявления гиперкальциемии введение тестостерона следует прекратить и провести соответствующее лечение. Терапия тестостероном может быть продолжена только после восстановления нормальной концентрации кальция в плазме крови.
Тяжелая степень печеночной, хронической почечной и сердечной недостаточности, ИБС. Лечение тестостероном может вызывать задержку натрия и воды в организме. В случае развития у таких пациентов серьезных осложнений, характеризующихся периферическими отеками при наличии или отсутствии ХСН, требуется прекращение терапии тестостероном.
Артериальная гипертензия. Тестостерон может вызвать повышение АД, поэтому препарат Сустанон®-250 следует применять с осторожностью у пациентов с артериальной гипертензией.
Нарушение свертываемости крови. Следует проявлять осторожность при применении тестостерона у пациентов с тромбофилией или факторами риска ВТЭ, поскольку анализ пострегистрационных исследований показал наличие тромбоэмболических осложнений (например, тромбоз глубоких вен, эмболия легочной артерии, тромбоз центральной вены сетчатки глаза) у этих пациентов на фоне лечения тестостероном. Необходимо тщательно оценить продолжение применения тестостерона даже после первого тромботического события. В случае продолжения терапии следует принять дополнительные меры для минимизации индивидуального риска ВТЭ.
Антикоагулянтная терапия. Андрогены в целом и Сустанон®-250 в частности могут усилить антикоагулянтное действие препаратов кумаринового ряда (см. также «Взаимодействие»).
Эпилепсия и мигрень (или наличие этих состояний в анамнезе). Применение препарата у пациентов с эпилепсией и мигренью должно проводиться под тщательным медицинским наблюдением, т.к. возможно ухудшение течения заболеваний на фоне терапии (задержка жидкости и натрия в организме).
Синдром апноэ во сне. Необходимо соблюдать осторожность при лечении мужчин с синдромом апноэ во сне. Есть данные, что тестостерон может усугублять проявления апноэ во сне. В любом случае доказательства безопасности тестостерона у мужчин с данным состоянием отсутствуют. Необходимо провести надлежащую клиническую оценку и соблюдать осторожность при лечении пациентов с такими факторами риска, как ожирение или хронические заболевания легких.
Дети. У мальчиков в препубертатном периоде необходимо контролировать рост и половое развитие, поскольку андрогены в целом и Сустанон®-250 в частности в высоких дозах могут ускорять закрытие эпифизов и половое созревание.
Пожилые пациенты. У пожилых пациентов наблюдается повышенный риск развития гиперплазии или рака предстательной железы. Перед и во время лечения следует проверить состояние предстательной железы и контролировать концентрацию ПСА. Существует ограниченный опыт в области безопасности и эффективности применения препарата Сустанон®-250 у пациентов старше 65 лет. В настоящее время нет консенсуса относительно соответствующих возрасту рекомендованных показателей концентрации тестостерона. Однако следует учитывать, что физиологическая концентрация тестостерона в плазме крови уменьшается с возрастом.
Пациенты с наличием аллергии на арахис или сою. Применение препарата противопоказано.
В случае развития нежелательных реакций, связанных с тестостероном, терапию препаратом Сустанон®-250 прекращают и возобновляют ее с более низкой дозы препарата.
Влияние тестостерона на результаты допинг-проб у спортсменов. Пациенты, участвующие в соревнованиях, контролируемых Всемирным антидопинговым агентством, должны изучить положения Всемирного антидопингового кодекса до начала лечения препаратом Сустанон®-250, поскольку он может повлиять на результаты допинг-проб. Применение андрогенов, в т.ч. и тестостерона, с целью повышения спортивной выносливости сопряжено с серьезными рисками для здоровья и неприемлемо.
Вличние на способность управлять транспортными средствами и механизмами. Применение препарата Сустанон®-250 не оказывает влияния на способность к управлению транспортными средствами и механизмами.
Форма выпуска
Раствор для в/м введения (масляный), 250 мг/мл. По 1 мл в ампуле из бесцветного стекла I гидролитического класса. На верхней части ампулы — кольца красного и желтого цвета и точка синего цвета. По 1 ампуле, зафиксированной при помощи двух фиксаторов, в картонной пачке с инструкцией по применению.
Производитель
ЭВЕР Фарма Йена ГмбХ, Германия.
Владелец регистрационного удостоверения. Аспен Фарма Трейдинг Лимитед, Ирландия.
Организация, принимающая претензии от потребителей. ООО «Аспен Хэлс». 123112, Москва, Пресненская наб., 6, стр. 2.
Тел.: (495) 969-20-51; факс: (495) 969-20-53.
Условия отпуска из аптек
По рецепту.
Условия хранения
В защищенном от света месте, при температуре 8–30 °C.
Хранить в недоступном для детей месте.
Срок годности
5 лет.
Не применять по истечении срока годности, указанного на упаковке.
Описание проверено
-
Крылов Юрий Федорович
(фармаколог, доктор медицинских наук, профессор, академик Международной академии информатизации)
Опыт работы: более 34 лет
