Статьи
О.Б. Лоран1, С.Б. Петров2, Л.А. Синякова1 , А.З. Винаров3, И.В. Косова1
1Кафедра урологии ГОУ ДПО РМАПО, Москва; 2кафедра урологии Военно-медицинской академии, Санкт-Петербург; 3урологическая клиника ММА им. И.М. Сеченова, Москва
Неосложненные инфекции мочевых путей (НИМП) относятся к числу наиболее распространенных заболеваний как в амбулаторной, так и в госпитальной практике и являются одними из самых частых заболеваний женщин репродуктивного возраста [1-3]. Для НИМП характерно рецидивирование, которое, как правило (90%), связано с реинфекцией. Установлено, что у 50% женщин после эпизода цистита в течение года развивается рецидив [4], у 27% молодых женщин рецидив развивается в течение 6 месяцев после первого эпизода цистита [5], при чем у 50% больных рецидивы отмечаются более 3 раз в год [6].
Необоснованность и нерациональность антибактериальной терапии являются факторами, приводящими к хронизации процесса и нарушениям иммунорегуляторных механизмов. Повторное назначение антибиотиков одной группы ведет к возникновению резистентных штаммов. Довольно часты циститы, возникновение которых связано с катетеризацией мочевого пузыря после хирургических вмешательств.
Фосфомицин является антибиотиком широкого спектра действия, активным в отношении большинства аэробных грам (-) и грам (+) бактерий. В исследованиях in vitro показано, что при концентрации, достигаемой фосфомицином в моче, большинство возбудителей инфекций мочевых путей (ИМП), включая ванкомицин-резистентных энтерококков, чувствительны к фосфомицину [7, 8]. В целом частота выделения штаммов уропатогенной E.coli, устойчивой к фосфомицину, составляет 0,7-1,0% с колебаниями между различными регионами от 0 до 1,5% [9, 10]. Несмотря на наличие многочисленных зарубежных работ по изучению устойчивости уропатогенов к фосфомицину, практическое значение для выбора терапии ИМП в России могут иметь только отечественные данные.
Фосфомицин является высокоэффективным средством элиминации возбудителей мочевой инфекции за счет следующих механизмов: бактерицидного — вследствие угнетения одного из этапов синтеза клеточной стенки; антиадгезивного, препятствующего взаимодействию уропатогенных штаммов и клеток уротелия [11]. К достоинствам препарата также следует отнести отсутствие перекрестной аллергии с антибиотиками других групп.
В настоящее время наиболее эффективной в лечении катетер — ассоциированных инфекций является комбинированная терапия с включением макролидов и фторхинолонов или фосфомицина трометамола и фторхинолонов [12,13].
Фосфомицин — антибиотик, обладающий бактерицидными свойствами за счет ингибирования синтеза клеточной стенки путем инактивирования фермента пирувилтрансферазы [14]. В последние годы фосфомицин представляет особенный интерес как альтернативный препарат в связи с ростом устойчивости E.coli к хинолонам.
Клиническая эффективность фосфомицина трометамола (монурала) исследована у больных острым циститом. Больные принимали препарат однократно по 3 г после мочеиспускания перед сном. После приема одной дозы фосфомицина (3г) степень выраженности клинических проявлений заболевания снизилась у всех больных острым циститом. Посев мочи, произведенный на 7 день после приема фосфомицина, выявил отсутствие роста флоры у всех больных острым циститом [15,16].
Фосфомицин трометамол использовался для профилактики гнойно-воспалительных осложнений перед эндоскопическими операциями и манипуляциями на нижних мочевых путях, а также при некоторых урогинекологических операциях (пластика цистоцеле, установка свободной синтетической петли). Препарат назначался в дозе 3 г накануне операции и 3 г однократно после операции или манипуляции. При этом осложнений гнойно-воспалительного характера не отмечено ни в одном случае. Посев мочи, произведенный в послеоперационном периоде, выявил отсутствие бактериурии у 93% больных [15].
Цель работы: оценить эффективность фосфомицина трометамола (Монурала 3г) в лечении рецидивирующих инфекций нижних мочевых путей
Материалы и методы: проведено обследование и лечение 50 больных с рецидивирующими инфекциями нижних мочевых путей в возрасте от 19 до 65 лет (средний возраст составил 36 лет). План обследования включал в себя анализ жалоб пациенток, сбор анамнеза, физикальный осмотр, общий анализ мочи, посев мочи.
Лейкоцитурия присутствовала в 100% случаев. Бактериурия представлена E.coli в степени от 103-108 — в 76% случаев (38 больных), вторым по частоте выделения явился Staphylococcus saprophyticus -обнаружен в 14% случаев (у 7 больных), значительно реже выявлялись Enterococcus faecalis в 6% (3 больных), Klebsiella 105 и Proteus mirabilis- в 4% (у 2 больных).
Больные принимали Монурал по 3 г 1 раз в 10 дней в течение 3 месяцев. Результаты оценивались через 1 месяц в течение 3 месяцев приема препарата. Длительность наблюдения после окончания лечения составила 9 месяцев.
Результаты: Все пациентки отмечали значительное улучшение, уменьшалась степень выраженности дизурии, болевого симптома.
Общий анализ мочи нормализовался у 50% больных через 1 месяц после начала приема препарата, через 2 месяца — еще у 26% больных, через 3 месяца изменений в анализах мочи не было у 94% больных. Культуральное исследование мочи показало полную эрадикацию возбудителя в течение 1 месяца приема препарата. Через 2 месяца в 6 наблюдениях (12%) выделен Staphylococcus epidermidis, в 2 (4%) — E.coli, чувствительная к фосфомицину трометамолу, в 1 случае (2%) — Proteus mirabilis в клинически незначимых титрах. По окончании приема препарата только у 2 больных (4%) выявлена бессимптомная бактериурия с ростом кишечной палочки на средах с обогащением. Клиническая ремиссия в первом случае продолжалась 3 месяца, во втором — 8 месяцев. В одном случае выделен эпидермальный стафилококк в незначительном количестве.
На протяжении приема препарата рецидив заболевания возник у одной пациентки пожилого возраста, обусловлен гипоэстрогенемией, а также наличием хронического пиелонефрита. Применение эстрогенов в виде влагалищных свечей позволило повысить эффективность лечения. Рецидив клинических проявлений через 1 месяц после приема препарата отмечен у 5 больных (в 10% случаев). Еще у одной пациентки рецидив заболевания возник по прошествии 3 месяцев приема препарата, в посеве мочи получен рост кишечной палочки, чувствительной к Монуралу. В остальных случаях длительность безрецидивного периода составила от 6 до 12 месяцев.
Отмечена хорошая переносимость препарата. Побочные реакции в виде диареи наблюдались у 6 больных (в 12% случаев), изжоги у 2 больных (4%), тошноты и кожной сыпи у 2 больных (4%).
Заключение: Полученные результаты свидетельствуют о высокой терапевтической эффективности препарата фосфомицина трометамола (Монурал) у больных с хроническим рецидивирующим циститом в дозе 3 г 1 раз в 10 дней в течение 3 месяцев, при исключении таких факторов как инфекции, передающиеся половым путем, а также аномалии расположения наружного отверстия уретры. Полученная как клиническая, так и бактериологическая эффективность препарата, а также отсутствие серьезных побочных эффектов, подтверждают целесообразность широкого клинического применения препарата «Монурал» для лечения больных, страдающих хроническими рецидивирующими инфекциями нижних мочевых путей.
Литература
- Лопаткин Н.А., Деревянко И.И. Неосложненные и осложненные инфекции мочеполовых путей. Принципы антибактериальной терапии.// РМЖ.-1997.-№24.-С.1579-88
- Страчунский Л.С., Рафальский В.В., Сехин С.В., Абрарова Э.Р Практические подходы к выбору антибиотиков при неосложненных инфекциях мочевыводящих путей // Урология.- 2002.-№2.-С.8-14
- Моисеев С.В Практические рекомендации по антибактериальной терапии и профилактике инфекций мочевыводящих путей с позиций доказательной медицины // Инфекции и антимикробная терапия.- 2003.-Т.5-№3.-С.89-92.
- Hooton T.M., Stamm W.E. // Infect. Dis.Clin. N.Am.-1997.-Vol.11.-P 551-581
- Durier J.L. Anti-anaerobic antibiotic use in chronic inflammation, urgency, frequency, urge-incontinence and in interstitial cystitis //Interstitial Cystitis symposium, National Institutes of Health, Bethesda,-1995.-P.112
- Naber K.G.//Adv.Clin.exp.Med.-1998.-Vol.7.-P.41-46
- Nicolle L. Empirical treatment of acute cystitis in women.// Int J Antimicrob Agents 2003 Jul;22(1):1-6.
- Skerk V., Krehen I., Schutnwald S. Antimicrobal therapy of urinary tract infections.// Lijec Vjesn 2001 Jan-Feb;123(1-2):16-25.
- Рафальский В.В., Страчунский Л.С., Кречикова О.И., Эйдельштейн И.А. и соавт. Оптимизация антимикробной терапии амбулаторных инфекций мочевыводящих путей по данным многоцентровых микробиологических исследований UTIAP-1, UTIAP-11.// Урология.- 2004.- №4- С.13-17
- Uncomplicated UTIS in adults. //E.A.U.Guidlines on urinary tract and male genital tract infections.-P.9-14.
- Daza R, Gutierrez J, Piedrola G. Antibiotic susceptibility of bacterial strains isolated from patients with community-acquired urinary tract infections // Int J Antimicrob Agents.- 2001.- Vol. 18.- N.3.- P. 211-5.
- Аляев Ю.Г., Винаров А.З., Воскобойников В.Б. Острый цистит: этиология, клиника, лечение // Лечащий врач.- 2002. — № 4.
- Лоран О.Б., Страчунский Л.С., Рафальский В.В., Л.А.Синякова, Косова И.В., Шевелев А.Н. Микробиологическая характеристика и клиническая эффективность фосфомицина.// Урология.-2004.-№3.-С.18-21.
- Bishop M.C. Uncomplicated urinaru tract infection.//EAU Updated Series.- Sept.-2004.-Vol.2-Issue 3.-P.143-150
- Kahan F.M., Kahan J.S., Cassidy P.J., Kropp H. The mechanism of action fosfomycin (phosphonomycin) (1974) Annals of New York Academy of Sciences, 235: 364-386.
- Carlone N.A., Borsotto M., Cuffini A.M., Savoia D. Efftct of Fosfonomycin Trometamol on Bacterial Adhesion in Comparison with Other Chemotherapetic Agents. (1987) Eur. Urol. 13, Suppl. 1.: 86-91.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
| В начале декабря в Москве состоялось заседание Дискуссионного клуба, посвященное проблеме лечения неосложненных инфекций нижних мочевых путей (НИМП). Модератор круглого стола, организованного при поддержке компании «Замбон», д.м.н., заместитель директора НИИуронефрологии и репродуктивного здоровья человека ГОУ ВПО «Первый МГМУ им. И.М. Сеченова» Андрей Зиновьевич ВИНАРОВ актуализировал необходимость междисциплинарного подхода к решению проблем профилактики и терапии НИМП: «Если неправильно поставлен диагноз, неверно назначен препарат, сроки или схема лечения, инфекция нередко становится рецидивирующей. Как подобрать терапию при НИМП? Этим вопросом ежедневно задаются урологи, гинекологи и терапевты. Чтобы обсудить новые подходы к лечению и профилактике острых и рецидивирующих циститов, мы пригласили ведущих специалистов в этой области». |
Современные подходы к терапии НИМП
Симпозиум открыл доклад д.м.н., профессора, зав. отделом воспалительных заболеваний с группами клинической фармакологии и эфферентных методов лечения ФГУ «НИИ урологии» Минздравсоцразвития России Т.С. ПЕРЕПАНОВОЙ. Неосложненные инфекции мочевых путей (НИМП) характеризуются отсутствием обструктивных уропатий и структурных изменений в почках и мочевыводящих путях. К неосложненным инфекциям мочевых путей относятся острый цистит и острый восходящий пиелонефрит, которые могут наблюдаться у относительно здоровых женщин. НИМП широко распространены в мире. В России ежегодно регистрируется около 26-36 млн случаев острого цистита среди женщин. Высок уровень рецидивов, которые наблюдаются у 30-40% женщин, перенесших НИМП. При этом у 20-30% женщин рецидив случается в течение 4 месяцев после острого эпизода. Нередко развивается хроническая инфекция, устойчивая к лечению антибиотиками. Последствия рецидивирующей и хронической инфекции бывают тяжелыми. «Женщинам даже приходится бросать работу, отказываться от половых контактов, соответственно, рушатся семьи и прочее», — подчеркнула социальную значимость болезни доктор Т.С. Перепанова.
Острый неосложненный бактериальный цистит в 80% случаев вызывается E. coli и в 15% — другими возбудителями: St. saprophyticus, Klebsiella spp., Proteus spp. 98% штаммов, обнаруженных в моче больных острым циститом, присутствуют в кале.
Существует ряд факторов, предрасполагающих к развитию инфекции нижних мочевых путей у женщин. К их числу относятся анатомофизиологические особенности женского организма (короткая и широкая уретра, близость уретры к естественным резервуарам инфекции — анусу, влагалищу, «вагинализация» уретры); органические или функциональные нарушения уро-(НМП) и различные гинекологические заболевания (вагиниты, вагинозы, вульвиты, гормональные нарушения). Существует и генетическая предрасположенность к инфекциям мочевых путей: наличие специфических E.-coli-связывающих рецепторов, именуемых Tolllike receptors (TLRs). Наконец, развитию болезни может способствовать неадекватная реакция слизистой оболочки мочевого пузыря.
Факторами риска развития ИМП являются сексуальная активность, использование спермицидов, появление ИМП в раннем возрасте, наличие ИМП у матери, рецидивы ИМП, а в постменопаузе — атрофия слизистой, сахарный диабет и недержание мочи. К факторам, способствующим развитию ИМП, следует также отнести снижение скорости потока и кислотности мочи, концентрации в ней мочевины. Имеет значение снижение антиадгезивных свойств и увеличение проницаемости уротелия вследствие несостоятельности гликозаминогликанового слоя слизистой мочевого пузыря.
Характерные симптомы цистита — резкое начало, дизурия, частые императивные позывы к мочеиспусканию, боли внизу живота, напряжение мышц над лоном. Клиническая картина уретрита и вагинита несколько иная. Так, уретрит характеризуется постепенным началом, неяркой симптоматикой, наличием выделений из влагалища, болей внизу живота, развитием цервицита, вульвовагинита. При вагините наблюдаются выделения из влагалища, неприятный запах, зуд, дизурия, нечастое мочеиспускание (нет императивных позывов), вульвовагинит. Диагноз неосложненной инфекции НМП ставят при наличии таких ирритативных симптомов, как дизурия, частые и неотложные позывы к мочеиспусканию и ургентность, при отсутствии отделяемого из влагалища и раздражения влагалища, а также при отсутствии факторов риска развития осложненной ИМП.
Большое диагностическое значение имеет анализ мочи. Однако процент ошибок при этом анализе довольно велик. «Почему-то в России до сих пор не применяются тест-полоски, которые широко используются во всем мире,» — заметила профессор Т.С. Перепанова. Применение тест-полосок — очень информативный метод, и, кроме того, он существенно удешевляет диагностику.
Культуральное исследование мочи проводят при подозрении на острый пиелонефрит, отсутствии купирования симптомов, возникновении рецидива в течение 2 недель, при атипичных симптомах, а также при проведении научных и эпидемиологических исследований. Европейская ассоциация урологов (EAU) в 2007 г. приняла решение, согласно которому при наличии бактерий в количестве 1000 и более КОЕ/мл в средней порции утренней мочи при самостоятельном мочеиспускании у женщин диагностируется острый неосложненный цистит. При количестве бактерий порядка 10 000 и более КОЕ/мл в средней порции мочи диагностируется острый неосложненный пиелонефрит. Если же количество бактерий в двух средних порциях мочи, взятых с промежутком в 24 часа, составляет 100 000 и более КОЕ/мл, диагностируется асимптоматическая бактериурия. Как отметила докладчица, в России этот диагноз почти никогда не ставят, вместо этого ставится диагноз «хронический пиелонефрит», который в большинстве случаев оказывается ошибочным.
Важнейшим свойством микроорганизмов — возбудителей НИМП является способность к адгезии — прикреплению при помощи ворсинок к клеткам эпителия, что позволяет бактериям противостоять току мочи и обеспечивает их способность к колонизации. Кроме того, патогенные микроорганизмы обладают свойствами репликации, репродукции в зонтичных клетках эпителия мочевых путей, инвазии в глубокие слои уротелия и образования биопленок.
Более точные сведения о структуре возбудителей внебольничной ИМП содержат результаты исследования ДАРМИС (2011), проведенного в лечебных учреждениях 20 городов России, Беларуси и Казахстана, в ходе которого были изучены 987 штаммов возбудителей ИМП (табл. 1).
Таблица 1. Структура возбудителей внебольничной ИМП
| № п/п |
Возбудитель | Доля, % |
| 1 | Escherichia coli | 64,57 |
| 2 | Klebsiella spp. | 9,5 |
| 3 | Enterococcus spp. | 6,46 |
| 4 | Staphylococcus spp. | 5,1 |
| 5 | Proteus mirabilis | 4,08 |
| 6 | Pseudomonas aeruginosa | 2,72 |
| 7 | Enterobacter spp. | 1,7 |
| 8 | Другие | 5,87 |
Подходы к лечению острого и рецидивирующего цистита несколько различаются. Лечение острого цистита направлено на полную эрадикацию возбудителей, что позволит предотвратить развитие рецидивов в дальнейшем. Цель лечения рецидивирующего цистита — улучшение качества жизни (увеличение безрецидивного периода).
При выборе антибиотиков для лечения неосложненной ИНМП необходимо учитывать целый ряд факторов. К ним относятся спектр и чувствительность уропатогенов, эффективность антибиотиков в клинических исследованиях, переносимость препаратов, побочные эффекты, стоимость и доступностьпрепарата. Антибиотики должны создавать высокую концентрацию в моче и в то же время оказывать минимальное побочное действие на микрофлору кишечника и влагалища. Следует избегать назначения антибиотиков, характеризующихся плохим всасыванием из кишечника.
Хорошо известно, что побочным следствием широкого применения антимикробных препаратов стала селекция резистентных возбудителей. Это относится и к части уропатогенных штаммов E. coli, которые синтезируют бета-лактамазы расширенного спектра, что делает их устойчивыми к цефалоспоринам всех 4 поколений, бисептолу, тетрациклинам и некоторым другим препаратам. «Возникает вопрос — чем лечить? При наличии возбудителя, синтезирующего бета-лактамазы расширенного спектра, сразу несколько групп препаратов будут неэффективны», — с сожалением констатировала Т.С. Перепанова.
Одна из главных проблем в лечении НИМП заключается в использовании антибиотиков системного действия. Это способствует росту резистентности штаммов ведущих возбудителей и значительно ограничивает эффективность любого вида антибактериальной терапии. Чувствительность штаммов E. coli к антибиотикам изучалась в ходе исследования ARESC (2006), проводившегося в 10 странах. Установлено, что чувствительность E. coli к фосфомицину составляла более 98% во всех исследуемых регионах. Чувствительность к нитрофурантоину превышала 95% в 6 из 10 стран. Чувствительность к мециллинаму (этот препарат не зарегистрирован в России) превосходила 95% в 5 из 10 стран. Чувствительность к ципрофлоксацину составила более 95% в 3 из 10 стран.
В России, по данным за 20042005 гг., резистентность E. coli, выделенной у пациенток с неосложненной амбулаторной ИМП, к нитрофурантоину была равна нулю и в Москве, и в Петербурге, и в Новосибирске. Резистентность к фторхинолонам в Петербурге и Новосибирске также оказалась нулевой, но в Москве составляла 6,3%. Довольно высокой оказалась резистентность к котримоксазолу (25% в Новосибирске, 18,8% в Москве и 16,7% в Петербурге) и особенно к ампициллину (43,7% в Москве, 25% в Новосибирске и 22% в Петербурге).
Более поздние данные, полученные в 2010-2011 гг. в России, Беларуси и Казахстане, продемонстрировали рост резистентности E. coli к антибиотикам (табл. 2).
Таблица 2. Резистентность E. coli, выделенной у пациентов с внебольничной ИМП
| № п/п |
Антибиотик | Резистентность E. coli, % |
Резистентность всех возбудителей, % |
| 1 | Ампициллин | 36,8 | 45,1 |
| 2 | Ко-амоксиклав | 7,4 | 12,6 |
| 3 | Налидиксовая кислота | 13,2 | 22,8 |
| 4 | Ко-тримоксазол | 22,6 | 25,2 |
| 5 | Фторхинолоны | 9,5 | 19,2 |
| 6 | Цефиксим | 5,3 | 14,7 |
| 7 | БЛРС | 9,6 | 13,3 |
| 8 | Фуразидин | 0,5 | 2,9 |
| 9 | Фосфомицин | 1,1 | 2,1 |
| 10 | Амикацин | 0 | 1,5 |
| 11 | Карбапенемы | 0 | 0 |
По данным Европейской ассоциации урологии, уровень резистентности E. coli к триметоприм/сульфаметоксазолу (ТМП/СМХ), налидиксовой кислоте и ампициллину/ амоксициллину превышает 20%. Устойчивость к коамоксиклаву, фторхинолонам и цефалоспоринам составляет примерно 10%. По мнению экспертов Европейской ассоциации урологии, препараты, резистентность к которым у E. coli превышает 20%, не следует назначать для лечения НИМП. Препараты, резистентность к которым составляет от 10 до 20%, можно рассматривать как альтернативные, но не как основные.
Антимикробные препараты, широко применяемые в лечении других заболеваний, назначать при НИМП нежелательно. В числе этих препаратов профессор Т.С. Перепанова назвала аминопенициллины, фторхинолоны и цефалоспорины.
Рекомендации по лечению острого неосложненного цистита Европейской ассоциации урологии от 2006 и 2011 гг. сильно отличаются, что обусловлено быстрым ростом резистентности бактерий-возбудителей к антибиотикам. Так, в рекомендации 2006 г. были включены такие антибиотики, как ТМП/СМХ (курс — 3 дня), фторхинолоны (1-3 дня), фосфомицин (1 день), пивмециллинам (3-7 дней) и нитрофурантоин (5-7 дней). Список препаратов, включенный в последние рекомендации, изменился (табл. 3).
Таблица 3. Антибиотики, рекомендованные Европейской ассоциацией урологии для лечения
острого цистита (2011)
| № п/п |
Препарат | Доза | Курс |
| 1 | Фосфомицина трометамол | 3 г | 1 день |
| 2 | Нитрофурантоин | 50 мг каждые 6 ч | 7 дней |
| 3 | Нитрофурантоин (макрокристаллы) | 100 мг 2 раза в сутки | 5–7 дней |
| 4 | Пивмециллинам | 400 мг 2 раза в сутки | 3 дня |
В качестве альтернативных препаратов в рекомендациях указаны ципрофлоксацин, левофлоксацин, норфлоксацин, офлоксацин и цефлодоксима проксетил.
Таким образом, препаратами первого выбора при лечении НИМП являются фосфомицина трометамол (Монурал, 3 г) и нитрофураны. Это отнюдь не новые препараты. Нитрофураны применяются уже около полувека, а Монурал — в течение 30 лет. Чувствительность к ним E. coli сохраняется на протяжении многих десятилетий, а воздействие этих антибиотиков на нормальную фекальную флору минимально.
Фосфомицина трометамол — производное фосфоновой кислоты, ингибитор синтеза пептидогликана клеточной стенки бактерий. Оказывает исключительно сильное бактерицидное действие благодаря очень высокой концентрации в моче. Именно по этой причине достаточно принять одну дозу Монурала. 99,5% препарата выделяется с мочой в неизменном виде.
Диагноз «асимптоматическая бактериурия/кандидурия» ставится в тех случаях, когда в 2 культуральных исследованиях с промежутком в 24 часа и более количество бактерий в средней порции мочи составляет более 100 000 КОЕ/мл (при отсутствии катетера, по крайней мере, в течение 7 дней перед исследованиями). Но в России, как уже отмечала докладчица, бессимптомная бактериурия расценивается как хронический пиелонефрит, что является ошибкой.
Лечение асимптоматической бактериурии показано при беременности, перед проведением урологических инвазивных манипуляций, а также пациентам с трансплантированной почкой. Следует учесть, что все это — относительные показания. При сахарном диабете, наличии различных катетеров или протезов лечение бактериурии не проводится.
Эпидемиологические данные свидетельствуют, что бессимптомная бактериурия наблюдается примерно у 6% беременных, гораздо чаще, чем острый цистит (1-2%) или острый пиелонефрит (1-2,5%). При этом многие лекарственные препараты не показаны беременным. К их числу относятся сульфаниламиды, триметоприм, аминогликозиды, хинолоны и фторхинолоны, нитроксолин. В III триместре беременности исключаются нитрофураны. Для лечения инфекции нижних отделов мочевыводящих путей у беременных рекомендованы только пенициллины, цефалоспорины и фосфомицина трометамол.
Рекомендуемые схемы антибактериальной терапии инфекций нижних отделов мочевыводящих путей у беременных:
- амоксициллин/клавуланат 375625 мг 2-3 раза в сутки;
- цефуроксим аксетил 250-500 мг 2-3 раза в сутки или цефтибутен 400 мг 1 раз в сутки;
- фосфомицина трометамол 3 г однократно.
Ведение беременных с инфекцией нижних отделов НМП, будь то бессимптомная бактериурия или острый цистит, начинается с 7-дневного курса терапии или одной дозы фосфомицина. Через 7-14 дней проводят культуральное исследование мочи. Если возбудители не выявлены, лечение считается успешно завершенным. При обнаружении возбудителей назначается повторный курс терапии с бактериологическим контролем, который проводится ежемесячно до наступления родов даже при отсутствии возбудителей в моче. При наличии патогенных микроорганизмов после повторного курса терапии назначают супрессивную терапию за 2 недели до родов и в течение 2 недель после с ежемесячным бактериологическим контролем.
Профессор Т.С. Перепанова высказалась против чрезмерного применения антибиотиков при хронической инфекции нижних отделов мочевыводящих путей (МВП) у беременных. По ее мнению, лучше назначать курс лечения антибиотиками только в период обострения, в противном случае это способствует естественному отбору возбудителей на резистентность.
По имеющимся данным, в России при лечении антибиотиками инфекций нижних отделов МВП у беременных назначают преимущественно фосфомицин (41,8%), поскольку данный препарат безопасен. Прием 1 дозы Монурала 1 раз в 10 дней в течение 3 месяцев является наилучшим вариантом терапии. В то же время довольно часто беременным назначают препараты, которые им абсолютно не показаны (нитроксолин, нитрофураны, фторхинолоны), и этот факт не может не беспокоить, отметила в заключение профессор Т.С. Перепанова.
Рецидивирующие инфекции нижних мочевых путей у женщин. Актуальные вопросы диагностики, лечения и профилактики
Профессор кафедры урологии и хирургической андрологии РМАПО, д.м.н. Л.А. СИНЯКОВА начала свое выступление с рассказа о пациентке, которой диагноз «цистит» был поставлен ошибочно. Боли в нижней части живота и недержание мочи у нее были обусловлены тазовым венозным полнокровием и опущением передней стенки влагалища. На основании этого частного случая докладчица сделала вывод о необходимости более тесного сотрудничества врачей разных специальностей,
в особенности урологов и гинекологов. «Если использовать комплексный подход к анализу жалоб пациентов, а также общий план обследования этих больных, диагностических ошибок будет гораздо меньше», – заявила Л.А. Синякова.
Докладчица привела эпидемиологические данные. Около 20–25% женщин переносят цистит в той или иной форме, а 10% страдают хроническим рецидивирующим циститом. Частота рецидивов после первого эпизода цистита составляет 50%. Рецидивы обычно наблюдаются чаще трех раз в год.
В США ежегодно около 8 млн женщин обращаются к врачам с симптомами инфекции МВП. У девочек цистит диагностируется в 3 раза
чаще, чем у мальчиков, и выявляется, главным образом, в возрасте от 4 до 12 лет.
Аномалии расположения наружного отверстия уретры служат фактором риска развития рецидивирующей и хронической инфекции МВП. Влагалищная дистопия выявлена у 43% больных, страдающих хроническим пиелонефритом с детского
возраста, и у 26% больных с рецидивирующими ИНМП. У 87,5% женщин, у которых есть «вагинализация уретры» вследствие влагалищной дистопии, отмечаются инфекции, передаваемые половым путем. К факторам риска развития урогенитальных заболеваний относятся раннее начало половой жизни, количество половых партнеров свыше трех, аборты.
Одной из причин развития цистита и дизурии может быть генитальный герпес. При этом заболевании дизурия развивается в 58% случаев, цистит – в 47%, поражение шейки матки – в 88%. У беременных женщин при первой атаке генитального герпеса риск заражения плода достигает 50%, при рецидиве он снижается до 5%. «Таким образом, часть детей инфицированы этим вирусом с рождения», – отметила доктор Л.А. Синякова.
Опросы больных позволили уточнить особенности течения циститов на фоне урогенитальных инфекций. 32% больных жаловались на поллакиурию (до 11–14 раз в сутки) вне периода обострений. 96% женщин отмечали боли во время полового акта (диспареуния), в связи с чем 92% избегали сексуальных отношений. У 86% опрошенных женщин наблюдались умеренные и выраженные боли в области мочевого пузыря, малого таза, влагалища, промежности, уретры, которые становились причиной сексуальной и социальной дезадаптации. Наличие императивных позывов к мочеиспусканию отмечали 88% женщин, однако как «выраженные» их оценили
только 28% больных.
Опросы также показали неэффективность традиционной антибактериальной терапии. Одна из причин связана с неправильной диагностикой. Профессор Л.А. Синякова подчеркнула, что боль в мочевом пузыре при мочеиспускании и боль в мочевом пузыре при его наполнении являются симптомами двух разных
заболеваний. Если одним больным можно проводить обычную цистоскопию в амбулаторных условиях, то в других случаях (при подозрении на терстициальный цистит) необходимо тщательно обследовать мочевой пузырь под наркозом. Докладчица также решительно высказалась в пользу биопсии при серьезных заболеваниях мочевого пузыря. Резистентность патогенных микроорганизмов к антибиотикам – одна из самых серьезных проблем здравоохранения, которая становится причиной гибели до 25 000 пациентов ежегодно только в Европе и связана с дополнительными расходами в размере 15 млрд евро.
Монурель рекомендован в следующих случаях: для усиления эффекта антибиотикотерапии – по 1 таблетке в день течение недели; для профилактики развития рецидивирующих ИМП при неблагоприятных условиях – по 1 таблетке в день в течение неблагоприятного периода; как средство профилактики при часто рецидивирующих циститах (более 3 эпизодов в год) – по 1 таблетке в день 2 недели в течение 3 месяцев. Длительный прием препарата обеспечивает устойчивый противорецидивный эффект.
Одна из причин резистентности – быстрый отбор штаммов, устойчивых к широко используемым препаратам. Американское сообщество по инфекционным болезням и Евросоюз планируют к 2020 г. создать
10 новых антибактериальных препаратов, которые будут обладать активностью к таким основным возбудителям, как кишечная палочка, продуцирующая беталактамазы расширенного спектра действия, стафилококк, клебсиелла и ряд других.
Другая причина резистентности связана с тем, что многие патогены обладают способностью к образованию биопленок. При наличии биопленок концентрация антибиотика, необходимая для эффективного лечения, повышается в сотни раз.
При этом внутрь биопленок проникает очень малое количество молекул препаратов.
Л.А. Синякова привела результаты собственных исследований. Произведен посев биоптатов мочевого пузыря у 42 обследованных пациенток. У 20 из них отсутствовала бактериурия. В результате посева в 40 случаях получен рост микрофлоры в количестве 1000–100000 КОЕ/мл. Оценивали способность выделенных культур к образованию биопленки на абиогенных носителях в режиме бактериального анализатора BioTrack 4250. Результаты приведены в таблице 4.
Таблица 4. Патогенные микроорганизмы и образование биопленок
| № п/п |
Микроорганизм | Выделенные культуры (n = 50) |
Образование биопленок (n = 38) |
| 1 | Staphylococcus spp. | 7 | 6 |
| 2 | Enterococcus spp. | 4 | 3 |
| 3 | Kocuria spp. | 7 | 7 |
| 4 | Acinetobacter spp. | 7 | 5 |
| 5 | Klebsiella pneumoniae | 6 | 4 |
| 6 | Proteus mirabilis | 4 | 3 |
| 7 | Pseudomonas aeruginosa | 5 | 5 |
| 8 | Burkholderia cepacia | 5 | 5 |
| 9 | Flavimonas oryzihabitans | 2 | — |
| 10 | Brevundimonas vesicularis | 3 | — |
Л.А. Синякова обратила внимание слушателей на тот факт, что ни в одном случае в биоптатах мочевого пузыря у пациенток, страдающих рецидивирующим циститом,
не высевалась кишечная палочка.
Алгоритм обследования пациенток со стойкой дизурией разработан кафедрой урологии и хирургической андрологии РМАПО в 2005 г., но серьезно переработан в 2011 г. в соответствии результатами новых исследований. Он включает, прежде всего, тщательно собранный анамнез. Необходимо проверить наличие таких факторов риска, как раннее начало половой жизни, частая смена половых партнеров, наличие инвазивных манипуляций, сопутствующие хронические гинекологические заболевания, вирусные инфекции (герпес, цитомегаловирус), дисбиоз влагалища.
Пациентки должны заполнять дневники мочеиспускания. Нужен влагалищный осмотр. Большое значе ние имеет общий анализ мочи. Производится посев мочи на флору и
чувствительность к антибиотикам.
Необходимо обследование на наличие инфекций, передаваемых половым путем (ИППП). Принципиально важно исследовать мазки из уретры, влагалища и цервикального
канала, подчеркнула Л.А. Синякова.
Алгоритм диагностики включает ультразвуковое исследование (УЗИ) почек, мочевого пузыря с определением остаточной мочи, матки и придатков. Проводят и допплерографию сосудов малого таза. Необходима также цистоскопия с биопсией.
Нормальная микрофлора влагалища – это микроэкологическая система, обеспечивающая защиту репродуктивных органов женщины.
Ведущую роль в ней играют лактобактерии (95%) – L. acidofilus, L. plantarum, L. casei, L. fermentus, L. salivarius и др. Кроме них, в состав
этой микрофлоры входят и другие
микроорганизмы (5%) – бифидобактерии, пептококки, бактероиды, эпидермальные стафилококки, коринебактерии, гарднереллы, мобилункус, микоплазмы. Посев отделяемого из влагалища позволяет выявить, в норме ли микрофлора. «Если лактобактерий недостаточно, преобладает патогенная микрофлора, ее необходимо устранить, а потом восстанавливать нормальную флору влагалища», – объяснила профессор Л.А. Синякова.
Лечение НИМП включает целый ряд различных подходов. Этиологическое лечение – это антибактериальная терапия. Патогенетическое лечение включает коррекцию
анатомических нарушений, лечение ИППП и коррекцию гормональных нарушений (применение эстрогенов в перименопаузе). Кроме того, определенное значение имеют посткоитальная профилактика, лечение воспалительных и дисбиотических гинекологических заболеваний, коррекция гигиенических и сексуальных факторов, коррекция
иммунных нарушений и местное лечение. Однако первостепенное значение, по убеждению докладчицы, имеет антибактериальная терапия. Поскольку рецидивиру
ющий цистит – инфекционное заболевание, только антимикробныепрепараты способны победить ин-фекцию и устранить причину заболевания.
Терапия НИМП антибиотиками преследует следующие основные цели: быстрое купирование симптомов, восстановление трудоспособности и социальной активности, предупреждение осложнений и профилактика рецидивов.
При рецидивирующем цистите необходим длительный курс антибактериальной терапии. Препарат выбирают с учетом выделенного возбудителя и антибиотикограммы. Антибиотики должны обладать сильным бактерицидным действием. Препаратами выбора являются фосфомицина трометамол (по 3 г 1 раз в 10 дней в течение
3 месяцев), Фурамаг, защищенные пенициллины, цефалоспорины (у детей и беременных), препараты бактериофагов, фторхинолоны.
Ключевое звено патогенеза ИМП – адгезия возбудителя (чаще всего E. coli) к клеткам уроэпителия благодаря взаимодействию между ворсинками бактерии и рецепторами эпителия. Монурал (фосфомицина трометамол) в субингибирующих концентрациях активно подавляет адгезивные свойства грамположительных и грамотрицательных бактерий на эпителиальных клетках мочевых путей.
Для профилактики ИМП Европейская ассоциация урологии рекомендует (2010) длительное применение низких профилактических доз антибиотиков, вакцинопрофилактику
или использование экстракта клюквы (Vaccinium macrocarpon) ежесуточно в количестве, содержащем как минимум 36–72 мг проантоцианидина A. Из этих рекомендаций профессор Л.А. Синякова решительно отвергла применение низких доз антибиотиков, поскольку это способствует отбору резистентных
штаммов возбудителей.
Для повседневной практики рекомендуется ежедневное употребление клюквы. Однако содержание проантоцианидинов в свежей
клюкве или клюквенном морсе неизвестно. Именно поэтому используют препарат Монурель, который состоит из экстракта клюквы и витамина С, содержит 36 мг проантоцианидина А и обладает профилактическим действием. Он препятствует адгезии кишечной палочки к клеткам уротелия. Монурель рекомендован в следующих случаях: для усиления эффекта антибиотикотерапии – по 1 таблетке в день течение недели; для профилактики развития рецидивирующих ИМП при неблагоприятных условиях – по 1 таблетке в день в течение неблагоприятного периода; как средство профилактики при часто рецидивирующих циститах (более 3 эпизодов в год) –
по 1 таблетке в день 2 недели в течение 3 месяцев. Длительный прием препарата обеспечивает устойчивый противорецидивный эффект.
В заключение своего выступления профессор Л.А. Синякова напомнила о наиболее важных аспектах лечения НИМП. Во-первых, все пациентки со стойкой дизурией должны проходить комплексное обследование, включающее цистоскопию с биопсией и морфологическим исследованием биоптата. Морфологическое исследование позволяет
определить степень диспластических процессов в уротелии, выраженность изменений в субэпителиальной основе, планировать вид и длительность терапии. Во-вторых, назначение эмпирической системной и внутрипузырной терапии женщинам со стойкой дизурией является недопустимым.
Синдром болезненного мочевого пузыря / интерстициальный цистит и инфекции мочевых путей. Современный взгляд на проблему
В начале своего доклада профессор кафедры урологии МГМСУ, д.м.н. А.В. ЗАЙЦЕВ высказал сомнение в инфекционной природе дизурии. Он сообщил,
что было обследовано большое количество женщин с дизурией, у которых клинически подозревали наличие инфекции мочевых путей, цистита. Исследование проводилось во Франции, Венгрии, Италии и России. Выяснилось, что у каждой третьей пациентки с дизурией посев мочи оказался стерильным.
Причины расстройств мочеиспускания у женщин разнообразны: ИМП, вагиниты, ИППП, дефицит эстрогенов, интерстициальный цистит, гиперактивный мочевой пузырь, химическое раздражение, системные заболевания, рак мочевого пузыря.
Интерстициальный цистит (ИЦ) относится к важнейшим причинам
дизурии. Помимо дизурии симптомом интерстициального цистита являются мучительные тазовые боли, на сегодняшний день ИЦ – одна из четырех наиболее часто встречающихся причин тазовых болей у женщин. 9 млн женщин в США страдают от хронической тазовой боли, значительную долю среди них составляют больные ИЦ.
В течение многих лет обсуждается роль лейкоплакии, эта тема об-суждалась еще на первом заседании Московского общества урологов в 1923 г. Однако до сих пор до
конца не выяснены как причины возникновения этого явления, таки степень его связи с воспалением. В Швейцарии проведено клиническое исследование с участием
103 пациенток в возрасте от 21 до 84 лет (средний возраст – 46 лет).
Симптомы нижних мочевых путей (СНМП) у них наблюдались в среднем на протяжении 5 лет.
При цистоскопии обнаружено наличие лейкоплакии в треугольнике Льето. Положительная урокультура отмечена в 15%, а лейкоцитурия – в 30% случаев.
Курс лечения включал прием доксициклина по 100 мг 2 раза в сутки в течение 2 недель, а затем по 100 мг 1 раз в день в течение еще 2 недель.
Одновременно проводилась профилактика кандидоза влагалища таблетками гексетидина или циклопироксоламина в течение 10 дней.
Аналогичному лечению подвергались и сексуальные партнеры пациенток, использование презерватива во время полового акта было обязательным на протяжении 4 недель. Через 3 месяца из 103 пациенток 31 (30%) считали себя вылеченными. 42 женщины (41%) отмечали улучшение. В то же время 29 пациенток (28%) не отметили изменений, а 1 (1%) сообщила об усилении СНМП. У 8 из 31 пациентки (26%) при контрольной цистоскопии наблюдался полный регресс лейкоплакии в треугольнике Льето. В 12 случаях (39%)
отмечено уменьшение степени выраженности симптомов лейкоплакии. В 10 случаях (32%) цистоскопическая картина не изменилась.
Вывод швейцарских медиков: данное лечение следует предпринять прежде, чем ставить диагноз «интерстициальный цистит».
Интерстициальный цистит / синдром боли в мочевом пузыре диагностируется на основании хронической тазовой боли, давления или дискомфорта, связанных по ощущениям с мочевым пузырем и сопровождаемых, по крайней мере, одним из мочевых симптомов, таких как сильное, упорное желание мочиться или учащенное мочеиспускание. Должны быть исключены другие заболевания, имеющие похожие симптомы. Дальнейшее определение и классификация интерстициального
цистита / синдрома боли в мочевом пузыре могут быть предприняты на основании данных цистоскопии с гидробужированием и морфологическим исследованием биоптатов.
«Этиология и патогенез интерстициального цистита до сих пор недостаточно изучены», – признал профессор А.В. Зайцев. Основные этиологические теории развития синдрома болезненного мочевого пузыря / интерстициального цистита: инфекционная, аутоиммунная, гормональная теория, аллергическая, теория повышенной
проницаемости эпителия мочево го пузыря, теория тучных клеток и нейрогенного воспаления, воздействия токсических субстанций в моче, теория рефлекторной
симпатической дистрофии, теория травматического повреждения мочевого пузыря.
В последние 10–15 лет предпринимались серьезные попытки доказать инфекционную природу ИЦ. Однако это оказалось сложной задачей, поскольку у большинства больных с интерстициальным циститом посевы мочи стерильны и в некоторых случаях нормальные анализы мочи. Результаты зарубежных исследований не подтвердили наличия мочевой инфекции или колонизации мочевого пузыря простыми микроорганизмами. Вместе с тем незначительная бактериурия чаще наблюдается у пациенток с ин терстициальным циститом, чем в контрольной группе.
Не выявлена связь ИЦ с наличием вирусной или бактериальной ДНК в ткани мочевого пузыря. Наличие бактериурии в популяции больных интерстициальным циститом / синдромом болезненного мочевого пузыря не оказывает влияния на появление или исчезновениесимптомов заболевания.
Исследовали 314 пациенток с симптомами ИЦ. Влияние ИМП на начало ИЦ выявлено в 18–36% случаев. Ретроспективный анализ подтверждает, что часть женщин (возможно, меньшая) на момент возникновения ИЦ имели признаки ИМП или воспаления. Наличие ИМП в начале ИЦ может быть ключом к разгадке патогенеза заболевания. Профессор А.В. Зайцев также полагает, что у меньшей части больных ИЦ первопричиной болезни явилась инфекция, которая в дальнейшем исчезла, и их моча стала стерильной. Наличие ИМП в детском и подростковом возрасте увеличивает риск развития ИЦ в дальнейшем. У 41,6% из 125 пациенток с ИЦ в анамнезе имела место ИМП.
Провели микробиологическое исследование ткани мочевого пузыря у больных ИЦ. Всего обследовано 14 пациенток, средний возраст – 53 года, средняя продолжительность заболевания – 9 лет. В 9 из 14 случаев отмечена язвенная форма болезни. В количестве 1000–100000 КОЕ/ мл выявлены такие микроорганизмы, как Staphylococcus spp., Kocuria spp., Acinetobacter spp., Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas spp., Burkholderia cepacia, Flavimonas oryzihabitans и Brevundimonas vesicularis, а такжеStaphylococcus pasteuri, образующий биопленки.
Докладчик призвал избегать длительного применения антибиотиков и оральных стероидов при таком заболевании, как ИЦ, и привел следующие показания к применению антимикробных препа ратов у больных синдромом болезненного мочевого пузыря:
- профилактика ИМП при выполнении инвазивных эндовезикулярных манипуляций;
- доказанное наличие ИМП (3-кратная положительная урокультура, патоморфологическое исследование).
«В остальных случаях у больных с интерстициальным циститом назначать антибактериальные препараты не следует, чтобы не дискредитировать лекарственные средства», – сказал в завершение своего доклада профессор А.В. Зайцев.
Проантоцианидины и их роль в профилактике рецидивирующих циститов
Выступление профессора кафедры клинической фармакологии Первого МГМУ им. И.М. Сеченова, д.м.н. Д.А. СЫЧЕВА было целиком посвящено механизмам действия препаратов клюквы на мочевыводящие пути.
Клюква (Vaccinium macrocarpon, V. oxycoccus, V. microcarpum и V. erythrocarpum) – растение семейства вересковых, которое на протяжении тысячелетий использовалось в качестве средства лечения «мочевых проблем». Клюква обладает и другими полезными свойствами. Это важный источник витамина C и полифенолов. Доказано кардиопротективное действие клюквы, противораковые свойства, защитное действие против кариеса зубов. Но наибольший интерес
вызывают проантоцианидины клюквы.
В опытах in vitro доказано, что клюква за счет проантоцианидинов ингибирует адгезию многих микроорганизмов (Escherichia coli,
Proteus spp., Pseudomonas aeruginosa,
Staphylococcus aureus, S. typhymurium и Enterococcus faecalis) на различных поверхностях, в том числе даже синтетических. Предположительно, это происходит за счет ингибирования I- и P-типов фимбрий, утрачивающих способность прикрепляться к клеткам эпителия.
Компоненты клюквы ингибируют развитие бактериальных биопленок у человека, но очень селективно. Биопленки, продуцируемые патогенами полости рта и уропатогенными штаммами E. coli, повидимому, очень чувствительны к компонентам клюквы, их рост подавляется на 60–70%. А биопленки, продуцируемые Proteus mirabilis, нечувствительны.
Активным действующим веществом клюквы является тримерный A-тип проантоцианидинов. Тип B (встречается в винограде, яблоках, чае) неактивен.
Основной механизм действия клюквенных проантоцианидинов A-типа – это ингибирование связывания уропатогенов с P-типом фимбрий посредством маннозоспецифичных, лектиноподобных структур с маннозоподобными остатками на клетках слизистой оболочки. Ингибирование P-фимбрий обратимо. Есть данные, что проантоцианидины способствуют отделению P-фимбрий от бактерий, но по другим данным плотность P-фимбрий не меняется. Меньше данных, что проантоцианидины ингибируют I-фимбрии.
Существует устаревшее представление, будто действие клюквенного сока связано с изменением реакции мочи. В действительности однократно и многократно применяемая клюква, свежая, сухая и в виде сока, не оказывает клинически значимого влияния на pH мочи. Процессы, с точки зрения клинической фармакологии происходящие в организме с компонентами клюквы, – это всасывание, распределение, биотрансформация, выведение.
После приема добровольцами 480 мл клюквенного сока, содержащего 94,47 мг антоцианидинов, максимальная концентрация антоцианидинов в плазме крови достигалась через 1–4 часа и составляла 0,56–4,64 нмоль/л. Максимальная концентрация антоцианидинов в моче после приема добровольцами 200 мл клюквенного сока наблюдалась через 3–6 часов после приема сока, почечная экскреция была практически полной в течение первых 12 часов. Шесть из 12 антоцианидинов, идентифицированных в клюкве, обнаруживаются и в моче. Ферменты биотрансформации и транспортеры антоцианидинов неизвестны. О флавоноидах клюквы известно, что они могут являться субстратами транспортеров(SGLT1, MRP2, MRP3) и цитохрома P-450.
Предшествующие клинические исследования по использованию клюквы для профилактики ИМП страдали рядом серьезных недостатков: малое количество пациентов, неадекватная рандомизация, небольшая продолжительность исследования (менее 6 месяцев), отсутствие оценки адгезии на фоне терапии с точки зрения объективных параметров, высокая частота выхода пациентов из исследований (у детей – до 47%). Дозы клюквенного сока или порошкообразного экстракта были весьма разнообразны, в ряде исследований применялись нестандартизированные продукты. Однако к 2010 г. были проведены более качественные клинические исследования клюквы по профилактике ИМП, проанализированные в новом Кокрановском обзоре. В 10 исследованиях участвовали 1049 пациентов, рандомизированных в группы лечения или контроля. Лекарственная форма в виде сока использовалась в семи исследованиях, а таблетки – в четырех (в одном исследовании оценивались
обе лекарственные формы). Во всех исследованиях использовали стандартизированные продукты, содержащие не меньше 36 мг проантоцианидинов. Применение продуктов из клюквы значительно снижало частоту ИМП у женщин за 12 месяцев(ОР 0,65; 95% ДИ 0,46–0,90) по сравнению с плацебо/контролем.
Убедительная эффективность продуктов из клюквы у пожилых мужчин или женщин или у пациентов,нуждающихся в периодической катетеризации, не показана.
Финское исследование 2001 г. эффективности клюквы в предотвращении рецидивов ИМП у женщин предусматривало деление пациенток на три равные группы по 50 человек: контрольную, группу пациентов, принимавших капсулы клюквы (Монурель), и группу, получавшую лактобактерии. Частота рецидивов в группе с Монурелем составила всего 16%, в контрольной – 35%, а в группе больных, принимавших лактобактерии, – 39%.
В другом исследовании сравнивалась эффективность экстракта клюквы (36 мг антоцианидинов в сутки в течение 6 месяцев) и триметоприма (100 мг/сут) для
профилактики ИМП. Пациентки – женщины не моложе 45 лет с рецидивирующей ИМП (триметоприм – 68, клюква – 69). Рецидивы ИМП наблюдались у 14 женщин, получаших триметоприм, и у 25 пациенток, принимавших клюкву, но различия не были статистически достоверными. Не было различий во времени развития первого рецидива с момента начала применения триметоприма или клюквы. Частота отказа от применения составила 16% для триметоприма и 9% для клюквы.
Как отметил профессор Д.А. Сычев, при приблизительно одинаковой эффективности экстракта клюквы и низких доз антибактериального препарата следует сделать
выбор в пользу клюквы хотя бы во избежание развития резистентных к антибиотику штаммов микробов. Докладчик напомнил, что Европейская ассоциация урологии в
своих рекомендациях 2010 г. отнесла клюкву (Vaccinium macrocarpon) в дозировке проантоцианидинов 36–72 мг/сут к средствам профилактики ИМП.
Европейская ассоциация урологии в своих рекомендациях 2010 г. отнесла клюкву (Vaccinium macrocarpon) в дозировке проантоцианидинов 36–72 мг/сут к средствам профилактики ИМП.
Переносимость клюквы, по данным клинических исследований, достаточно хорошая, но у детей хуже, чем у взрослых. Частота отказов от лечения колебалась от 5 до
47% (у детей) и была наибольшей при применении сока (из-за вкуса) и наименьшей – при использовании капсул. Докладчик прокомментировал эти данные, напомнив,
что свежевыжатый сок горький и кислый, а потому дети его переносят с трудом. Отказы же от таблеток и капсул клюквы составляют
лишь около 5%.
Зарегистрирован 1 случай иммуноопосредованной тромбоцитопении у 68-летнего мужчины, который употреблял в пищу неизвестное количество клюквенного
сока для облегчения симптомов дискомфорта, связанного с установкой мочевого катетера за 10 дней до госпитализации.
В литературе не найдено прямых доказательств безопасности или вреда для матери или плода употребления клюквы во время беременности. Безопасность или вред
клюквенного сока в период лактации не изучены. В этой связи в настоящее время назначать препараты клюквы беременным не разрешено, хотя Д.А. Сычев сомневается в пользе такого запрета.
Следует избегать лечения клюквой пациентов с установленным нефролитиазом. Однако, повидимому, клюква повышает вероятность образования только
некоторых типов камней (уратных, оксалатных), а на другие типы (брушитный, апатитный,струвитный) оказывает антилитогенное действие.
В некоторых клинических исследованиях изучали фармакокинетическое взаимодействие клюквы с лекарственными средствами. Установлено, что клюквенный сок
не влияет на всасывание амоксициллина и цефаклора. Биодоступность данных препаратов не изменялась, когда принятые внутрь лекарства запивали клюквенным соком. Не было обнаружено какого-либо влияния употребления клюквенного сока в течение 14 дней по 200 мл в сутки на фармакокинетику циклоспорина. Нельзя сочетать прием клюквы с применением варфарина.
Большинство доступных в России продуктов клюквы не стандартизированы, содержание проантоцианидинов в них неизвестно. Это относится к таким продуктам, как
клюква свежая, клюква замороженная, клюквенные соки. Между тем необходимая суточная доза проантоцианидинов составляет 36 мг, что соответствует 750 мл концентрированного клюквенного сока.
Оптимальным выбором является применение клюквы в капсулах в виде препарата Монурель, заключил профессор Д.А. Сычев. Препарат рекомендуется принимать в
следующих случаях:
- по 1 таблетке в день женщинам молодого и среднего возраста в течение неблагоприятного периода для профилактики рецидивирующих ИМП при неблагоприятных условиях;
- по 1 таблетке в день после курса антибиотикотерапии в течение 1 месяца;
- по 1 таблетке в день женщинам молодого и среднего возраста на срок до 3 месяцев при часто рецидивирующих циститах (более 3 эпизодов в год) с профилактической целью.
Тематики и теги
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Уважаемы коллеги, сегодня заключает нашу интернет-сессию, наш сегодняшний марафон с 8 часов, секция урологии. И в этой секции вам предстоит пообщаться с двумя очень интересными лекторами. Профессор Кривобородов Григорий Георгиевич: «Новые возможности в лечении цистита».
Григорий Георгиевич Кривобородов, профессор, доктор медицинских наук:
– Уважаемые коллеги, действительно сегодня такой день, когда я уже второй раз буду говорить об инфекции нижних мочевыводящих путей, потому что не все, наверное, знают, но сегодня началась конференция, которая называется «Фундаментальная урология». Эта конференция проходит под эгидой Московского общества урологов, она проходит в мэрии и под патронажем мэрии. Один из вопросов, который там сегодня уже обсуждался (и мы сейчас тоже этот вопрос будем обсуждать), это лечение и профилактика инфекций мочевыводящих путей. Наш сегодняшний блок будет состоять из двух лекций. Вначале обсудим новое в лечении инфекций нижних мочевыводящих путей у женщин, а следующее выступление будет в отношении профилактики инфекции мочевыводящих путей.
Я так долго говорил вначале, потому что это очень важная проблема. Мы раньше не очень заостряли внимание в отношении лечения инфекции нижних мочевыводящих путей. Это острый цистит, который встречается у женщин, который практически никогда не встречается у мужчин. И есть определенные анатомические предпосылки к тому, что у женщин имеет место цистит, а у мужчин имеет место острый простатит.
Этот слайд – не дань моде, это в последнее время обязанность тех, кто выступает, и мои коллеги тоже постоянно показывают такие слайды. Это информация о сотрудничестве, то есть те фармацевтические или другие фирмы, с которыми так или иначе я сотрудничаю. Этот слайд просто показывает, что я не имею какой-то заинтересованности в отношении какой-то одной компании. Порой приходится сотрудничать с фирмами, которые выпускают медикаментозные средства примерно одинакового механизма действия.
Почему мы сегодня говорим об остром цистите? Почему мы сегодня говорим о неосложненной инфекции нижних мочевыводящих путей? Потому что это актуально. Есть такие данные, что в США ежегодно регистрируют более двух миллионов визитов к врачу и эти визиты связаны с циститом. Примерно 10% женщин страдает так называемой рецидивирующей инфекцией нижних мочевыводящих путей или, как у нас принято в стране говорить, хроническим циститом.
Еще один важный посыл – экономические затраты. Сегодня мы, к сожалению, или, может быть, к счастью, вынуждены считать те экономические затраты, которые идут на лечение тех или иных заболеваний. Я не могу такой поделиться информацией в отношении России, но вот в США для лечения инфекций мочевыводящих путей используется 15% антибактериальных средств, а их стоимость 1 миллиард долларов. Объединенная Европа, это 1,5 миллиарда долларов. Это очень весомые цифры, которые мы сегодня, конечно, должны принимать во внимание.
Что может быть проще диагностики острого цистита? Неосложненная инфекция мочевыводящих путей, это очень типичная, характерная клиническая картина. Надо понимать, что острый цистит всегда вызван бактериальной флорой. То есть причиной острого цистита является бактерия, бактериальная инвазия. Воспалительный процесс при неосложненном цистите ограничивается слизистой оболочкой мочевого пузыря или, как мы это называем еще, уротелием. Встречается в основном у здоровых женщин без сопутствующих каких-то структурных или функциональных нарушений мочевыводящих путей.
И вот такая очень типичная картина острого цистита. Прежде всего, это так называемые дизурические симптомы: учащенное мочеиспускание, ургентность или так называемое ургентное мочеиспускание, повелительное мочеиспускание (то есть у женщины возникает позыв к мочеиспусканию, который она не может отложить, и зачастую должна, конечно, посещать туалет, порой это даже вплоть до недержания мочи), боль в надлобковой области, моча с неприятным запахом. И еще один очень важный грозный симптом – гематурия, то есть примись крови в моче. И когда этот симптом имеет место, мы должны понимать, что женщина имеет повышенный риск рецидивирования инфекции нижних мочевыводящих путей, то есть в будущем, может быть, рецидивирующий цистит будет иметь место.
Диагностика. Диагностика очень проста и обязательна. Если мы хотим четко подтвердить бактериальное воспаление слизистой мочевого пузыря, то выполняется анализ мочи. В анализах мочи типичной для острого цистита является бактериурия, лейкоцитурия. Если мы определим пассив мочи, и титр бактерий будет 103 КОЕ/мл и более, то мы можем диагностировать острый цистит.
Чем вызывается неосложненная инфекция нижних мочевыводящих путей? Это исследование, которое проходило в 2005-2006 годах. Мы прекрасно знаем, что чаще всего причиной острого цистита является кишечная палочка (Escherichia coli), наиболее распространенная инфекция. В последние годы отмечается тенденция к тому, что число больных с кишечной палочкой немножко уменьшается и увеличивается число больных, у которых причиной острого цистита является грамотрицательная либо грамположительная флора. Это и протеи, и клебсиелла, и стафилококки, и другие инфекции. В 96% случаев это моноинфекция – один микроорганизм, который вызывает бактериальное воспаление слизистой оболочки мочевого пузыря.
Сегодня мы будем говорить об остром цистите, о рецидивирующем цистите. И если мы начинаем сейчас обсуждать проблему лечения острого цистита (а я приставил данные, что это экстренная ситуация, это ситуация, которая требует безотлагательных мер, направленных на улучшение качества жизни таких женщин), то цель этого лечения, конечно, прежде всего, это быстрое устранение клинических симптомов или эрадикация возбудителя. И первая цель достигается посредствам решения второй цели.
Сегодня мы уже должны понимать, что наше лечение должно быть адресным. При лечении острого неосложненного цистита мы уже должны задуматься в отношении повторных циститов, рецидивирующей инфекции, заниматься уже профилактикой повторной инфекции, о чем будет очень подробно рассказано в следующей лекции. Сегодня есть возможности заниматься профилактикой повторного цистита.
Почему мы об этом сегодня говорим? Потому что есть тенденция к увеличению числа женщин с рецидивирующей инфекцией нижних мочевыводящих путей. Мы не знаем до конца причину этого состояния, но эта тенденция привлекает внимание многих врачей. Это, прежде всего, терапевты, которые первые сталкиваются с этой проблемой. Женщины чаще обращаются именно к терапевтам, гинекологам, потому что не всегда уролог доступен на поликлиническом уровне.
Конечно, мы сегодня должны понимать, что основной метод лечения цистита, это антибактериальная терапия. И другие виды лечения в настоящее время при остром состоянии не рассматриваются, потому что только антибактериальные препараты показывают в плацебо-контролируемых исследованиях эффективность лечения данной категории больных.
Какой антибиотик мы должны сегодня использовать для лечения женщин с этим состоянием? На слайде представлен так называемый оптимальный антибактериальный препарат. Это высокая микробиологическая активность против актуальных возбудителей с высокой концентрацией препарата в моче. И мы понимаем, что те антибиотики, которые преимущественно накапливаются в моче, они получили название уроантисептики.
Очень важный момент, это хорошая переносимость, безопасность и низкая стоимость. Что такое низкая стоимость? Для каждого региона это вопрос, который требует обсуждения. Но мы должны понимать, что сегодня ситуация настолько катастрофична, что мы должны больше разговаривать не о стоимости лечения, не о стоимости антибактериального препарата, а о его хорошей эффективности и переносимости. Это два основных важных момента. Потому что эта терапия чаще всего недлительная и это не такие большие материальные затраты, здесь экономить не представляется возможным, опасаясь развития повторной инфекции. Рецидивирующий цистит потребует гораздо больше средств для лечения.
Наличие пероральной лекарственной формы. Это очень хороший и очень важный показатель для лечения острого цистита антибактериальным средством. Почему? Потому что, еще раз подчеркиваю, нет необходимости в большинстве случаев госпитализировать этих женщин. Это амбулаторное звено и здесь наличие пероральной формы очень важно.
Возможность однократного суточного приема – тоже удобная ситуация.
Возможность терапии коротким курсом лечения с достижением хороших результатов в отношении клинической эффективности, микробиологической активности и переносимости.
Что мы сегодня имеем среди антибактериальных средств, которые мы можем использовать для лечения пациенток с острым циститом? На этой таблице, обратите внимание, представлены микроорганизмы, наиболее часто вызывающие острый цистит, и все существующие в настоящее время антибактериальные средства, которые используются для лечения этой группы пациентов.
Начнем с первого, наиболее часто используемого препарата, это препарат «Фосфомицин». Это достаточно хорошо изученный известный препарат, который в последние, наверное, 10 лет чаще всего используется для лечения острого цистита. Какова же его микробиологическая активность? В 2002 году 97,9 и в 2004 году 97,2 – вот такие данные в отношении кишечной палочки. А дальше в отношении псевдомоноза, протеи, клебсиеллы, стафилококков, эффективность уже гораздо меньше.
Следующий препарат, который наиболее часто используется для лечения этого состояния, это «Фторхинолон». Понятно, что у нас в стране в разных регионах чувствительность микроорганизмов к фторхинолонам различная. Как показано на слайде, данные удручающие. Смотрите, кишечная палочка – 77%. Мы прекрасно знаем, что есть такой показатель – чувствительность к антибактериальным средствам. Если резистентность нечувствительной формы составляет 20%, то встает вопрос о необходимости использования препарата для лечения какой-либо инфекции. Фторхинолоны, конечно, это хорошие лекарственные средства, которые мы используем для лечения в основном осложненных инфекций, и не только нижних мочевыводящих путей, а для лечения осложненных инфекций верхних мочевыводящих путей. В абдоминальной хирургии используются эти препараты.
И есть даже такая точка зрения, что сегодня мы должны сохранить эту хорошую группу антибактериальных средств для лечения осложненных форм инфекций верхних и нижних мочевыводящих путей, поскольку в ближайшее время не наблюдается перспективы получения новых антибактериальных средств. К 2020 году те обязательства, что будут изобретены три совершенно новые молекулы антибактериальных средств, к сожалению, себя не оправдывают, и, скорее всего, они к 2020 году не появятся. Поэтому мы должны быть обеспокоены резистентностью фторхинолона и оставить эти препараты для лечения осложненных инфекций.
«Нитрофурантоин». Это нитрофураны. Это препараты, которые имеют хорошую эффективность в отношении кишечной палочки. В отношении других микроорганизмов, как представлено на слайде, несколько другая ситуация. Чего мы должны бояться при использовании «Нитрофурантоина»? Во-первых, те данные, которые мы имеем по «Нитрофурантоину», это данные, которые касаются макрокристаллического препарата. Это совсем другие дозы, которые используются за рубежом, и в настоящее время и вообще никогда не были представлены на рынке лекарственных средств в России. Поэтому назначая нитрофураны отечественного производства, на самом деле мы не имеем четких данных об их эффективности лечения, хотя мы знаем клинически, что чаще всего эти препараты работают достаточно хорошо при лечении острого цистита. Еще один очень важный момент. В последние годы описаны неединичные случаи побочных эффектов на нитрофураны, которые заключаются в нарушении функций печени, прежде всего, и развития фиброза легочной ткани порой с летальным исходом. Поэтому длительное назначение нитрофуранов бывает опасным.
И, наконец, еще одна группа лекарственных средств, которые мы хорошо знаем, и которые давно присутствуют на рынке лекарственных средств, это цефалоспорины третьего поколения – «Цефиксим». Данные, которые представлены на этом слайде, показывают, что эти препараты в настоящее время лидируют по их эффекту на кишечную палочку и на другие микроорганизмы, которые наиболее часто вызывают острый цистит.
Я не хочу лоббировать то или иное лекарственное средство, но мы сегодня стоим на пороге того, что, учитывая проблемы с антибактериальными средствами, мы должны быть особенно внимательны в выборе медикаментозного средства для лечения женщин с острым циститом. И как показывает все выше сказанное, наверное, есть совершенно четкие основания назначения цефалоспоринов третьего поколения в лечении неосложненной инфекции нижних мочевыводящих путей у женщин.
По заявлению «FDA» – комиссии по исследованию лекарственных средств и пищевых продуктов в США – монодозная терапия уступает по эффективности терапии короткими курсами антибактериальных препаратов. Действительно, увеличивается число женщин с рецидивирующими циститами, которые один раз принимают «Фосфомицин», второй раз принимают, третий раз принимают, и потом происходит уже ситуация, когда «Фосфомицин» не работает. Почему этих женщин после впервые возникшего цистита возникает рецидив при использовании одной дозы препарата? Может быть, надо вернуться к коротким курсам антибактериальной терапии в течение 5-7 дней с лучшей эффективностью? Пока это только предположение, требуется изучение, но такая тенденция существует.
Опять же возвращаемся к фторхинолонам. «Ципрофлоксацин» – наиболее, наверное, часто используемый препарат у нас в стране. Обратите внимание, 2001 год – резистентность 2,1%, 2005 год – 4,7%, 2008 год – 10%. Сейчас мы говорим уже о 14-17%, это достаточно плоха ситуация, которая нас должна, конечно, настораживать.
Если мы говорим о препарате, который хорошо накапливается в моче как препарат для лечения неосложненной инфекции нижних мочевыводящих путей, то «Цефиксим», цефалоспорины третьего поколения идеально отвечают этой ситуации. Их фармакокинетика такова, что в течение 24 часов концентрация препарата в 10 раз превышает минимально подавляющую концентрацию – антибактериального средства достаточно для того, чтобы уничтожить более 90% микроорганизмов, наиболее часто вызывающих острый цистит. То есть «Цефиксим» полностью соответствует требованию препарата с хорошей способностью накапливаться в моче для лечения острого цистита.
Кроме этого надо обратить внимание, что если мы сравниваем цефалоспорины третьего поколения с «Фосфомицином», мы должны понимать, что мы не можем использовать «Фосфомицин» для лечения цистита и пиелонефрита, которые нередко сочетаются вместе (так называемый цистопиелонефрит). Если мы же говорим о цефиксиме, то понятно, что этот препарат хорошо накапливается в почечной паренхиме, и таким образом он может использоваться в тех ситуациях, когда у женщины имеет место цистит и в последующем пиелонефрит, либо состояние, которое сочетается вместе.
Клиническая база, которая доказывает эффективность «Цефиксима» при неосложненной инфекции мочевыводящих путей. Мы можем говорить о микробиологической эффективности. Если мы говорим о «Фосфомицине», то, к сожалению, те данные, что препарат хорошо накапливается в моче и уничтожает достаточное количество микроорганизмов, в основном это микробиологические исследования, которые не в полной мере подтверждены данными клинических исследований. А что же в клинике в отношении цефиксима? Практически 90%-я клиническая эффективность использования коротких курсов «Цефиксима» в лечении острого цистита. Видите, это 3 дня, два приема. И, наверное, результаты будут также хороши, может, даже лучше, если мы будем использовать препарат в течение 5-7 дней.
Вот еще одна важная таблица, чтобы суммировать все антибактериальные средства, которые мы используем в лечении острого цистита. «Цефиксим»: хорошая эффективность практически против всех микроорганизмов, наиболее часто вызывающих острый цистит, эффективен при пиелонефрите, можно использовать при беременности (я забыл об этом сказать). Если мы говорим о цистите и пиелонефрите беременности, то «Фосфомицин» тоже хорош при цистите и может быть использован. Мы понимаем, что цефалоспорины третьего поколения («Цефалоспорин»), это препараты выбора для лечения инфекции каких-то воспалительных процессов у беременных. Также препарат можно принимать вне зависимости от приема пищи. В общем, небольшое, но преимущество, по крайней мере, для врача. Когда у него пациент будет спрашивать: «Когда мне принимать препарат – до, после, во время или вместо приема пищи?» – то врач может сказать: «Принимайте, когда захотите».
Нежелательные реакции. Сегодня уже говорили о псевдомембранозном колите, о диарее при использовании антибактериальных препаратов. Порой, назначая антибактериальный препарат, мы не имеем таких осложнений во время лечения, но эти осложнения могут возникнуть в течение двух-трех дней, даже в течение месяца после окончания терапии. Обратите внимание, как показано на слайде, «Цефиксим» вызывает диарею всего в одном проценте случаев. Это тоже хороший показатель, свидетельствующий о хорошей переносимости этого препарата.
Вот такая упаковка, вот такой препарат – «Супракс». Я еще раз подчеркиваю, я далек от того, чтобы рекламировать какие-то препараты. Просто представляю вам, что он выпускается в дозе 400 мг, используется один раз в сутки, очень удобная для применения растворимая форма. Лучше сочетать с препаратом «Уро-Ваксом», о котором расскажет мой коллега. Вот так используется этот препарат для лечения. Благоприятный профиль безопасности: бережно воздействует на микрофлору кишечника, относится к категории B по классификации «FDA» и может быть использован у беременных. В условиях резистентности уропатогенов к фторхинолонам, цефалоспоринам третьего поколения, высокая активность против внебольничных штаммов кишечной палочки, низкий потенциал селекции резистентных штаммов, высокие концентрации не только в моче, но и в паренхиме почки, безопасность во время беременности, минимальная кратность, удобство, многообразие способов приема.
Хронический цистит. Лучше, наверное, говорить о рецидивирующем эффекте нижних мочевыводящих путей. Когда мы об этом говорим? Об этом мы говорим тогда, когда к нам обращается женщина более двух раз в течение шести месяцев или более трех раз в течение года. И вот такие опять же удручающие статистические данные: в течение 3-4 месяцев после первого эпизода инфекции мочевыводящих путей у 20-30% женщин возникает рецидив (то есть каждая вторая, третья из десяти будет иметь, скорее всего, рецидив инфекции), 10-20% женщин сталкиваются с этой рецидивирующей инфекцией (то, о чем мы сегодня говорили в начале нашего выступления).
Этот слайд, мне кажется, очень важен, потому что мы порой не задумываемся, насколько это состояние нарушает качество жизни женщин. У одной из двух женщин-пациенток имеет место рецидивирующий цистит. То есть 50% пациенток имеют рецидивы более трех раз в год. Может быть, это 5 раз в год? Может быть, это 6 раз в год? Бывает и такая ситуация. И даже больше. Мы уже не знаем, чем лечить эту категорию женщин. Это большая проблема. Представьте, насколько это инвалидизирует пациентку, какие это экономические затраты, какие это проблемы с половой жизнью, проблемы в семье и проблемы на работе. Вроде бы простое заболевание – цистит: принял таблеточку и на завтра ты здоров. Не всегда. Почему? Мы должны сегодня об этом говорить. И мы не должны обманывать наших женщин, которые к нам приходят на прием. Цель лечения острого цистита (это такой старый, хорошо известный слайд), это устранение возбудителя, устранение симптомов. Цель лечения рецидивирующей инфекции – только увеличение безрецидивного периода и улучшения качества жизни. Мы не можем гарантировать женщинам с рецидивирующим циститом, что она вернется к нормальной жизни и будет здорова. Мы можем только говорить об увеличении продолжительности безрецидивного периода.
Я не буду говорить о факторах макро и микроорганизма, который, возможно, играет ведущее значение в развитии цистита, потому что мы достаточно долго уже сегодня говорим. Но большое внимание в настоящее время уделяется состоянию уротелия мочевого пузыря, его способности препятствовать связыванию микроорганизмов при помощи фимбрий, зонтичных клеток стенки слизистой оболочки мочевого пузыря.
Почему я об этом говорю? Я говорю это нашим коллегам, что не надо просто механически выполнять инстилляции в мочевой пузырь различных лекарственных средств, которые чаше всего не лицензируемы для лечения какой-то инфекции. Обычно это не приводит к реальному улучшению состояния, а еще хуже сказывается на возможности рецидивирования и последующего лечения.
Факторы микроорганизма. Понятно, что микроорганизмы тоже имеют определенные факторы вирулентности, способность прикрепляться к слизистой оболочке мочевого пузыря, находиться там в виде коконов. Периодически эти коконы разрываются, возникает предварительно размножение этих бактерий, они выделяются в полость мочевого пузыря. Может, поэтому возникает рецидив инфекции нижних мочевыводящих путей.
Руководство для лечения женщин с рецидивирующей инфекцией нижних мочевыводящих путей. На первом месте находится так называемая длительная антибактериальная профилактика с использованием низких доз антибактериальных препаратов. В данной ситуации используются половинчатые дозы цефалоспоринов, фторхинолонов, нитрофуранов, либо используется несколько дней терапия «Фосфомицином». И вы меня спросите: «Как долго?». От трех месяцев до года (обратите внимание). В течение года мы назначаем это медикаментозное лечение. И что, женщина вылечилась? К сожалению, после окончания этой медикаментозной терапии, через 3-4 месяца, по-моему, 60% женщин имеют повторный рецидив инфекции нижних мочевыводящих путей. И сегодня мы должны использовать антибактериальную профилактику лишь только у тех женщин, когда другие виды лечения не позволяют увеличить вот этот безрецидивный период и являются неэффективными.
Вот еще очень важный слайд, это то, о чем я говорил по поводу нитрофурана, потому что мы в России очень часто используем нитрофураны. Есть такое общество, которое заявляет: «Не используйте “Нитрофурантоин” для профилактики». Почему? Потому что очень часто имеются побочные эффекты со стороны печени и легких, они связаны с длительным применением «Нитрофурантоина».
Много пациенток сталкивается с рецидивом инфекции мочевыводящих путей. Предложено много стратегий. Несмотря на это мы далеки до совершенства, лишь немногие антибиотики подходят для лечения инфекции. И необходима, конечно, разработка альтернативных стратегий.
Что мы можем сделать уже сегодня, уже сейчас? Прежде всего, мы должны очень внимательно относиться к назначению антибактериальных средств. Мы уже страна, которая имеет хорошие международные связи. Врачи из других стран приезжают к нам в страну. Когда они понимают, что можно любой антибактериальный препарат (и не только) купить где угодно – в метро, на вокзале, в любой аптеке, – это повергает их в шок, потому что должен быть строгий контроль за продажей лекарственных средств. Только врач может понять, кому надо назначить какое средство и в каких дозах, потому что все есть яд и все есть лекарство. Нужно использовать дозы. И мы, врачи, должны, конечно, за это выступать. Обязательное соблюдение принципов назначения антибактериальных препаратов. И очень важное значение имеет эпидемиологический контроль лечебных учреждений: какие микроорганизмы там присутствуют, насколько они чувствительны к тем или иным антибактериальным средствам. Это играет ведущее значение в выборе лекарственных средств.
Вот мои координаты: профессор Кривобородов Григорий Георгиевич, телефон 8-903-105-00-00, e-mail dr.krivoborodov@hotbox.ru. Если есть вопросы в отношении либо пациента, который требует консультации, либо есть вопросы для обсуждения, мы всегда открыты, наша клиника урологии Российского научно-исследовательского медицинского университета имени Н.И. Пирогова всегда готова к сотрудничеству не только с урологами, но и с врачами других специальностей.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Долгих Наталия Вадимовна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 5 лет 6 месяцев
Диплом о фармацевтическом образовании: 105924 3510859 рег. номер 31944
Места работы: провизор в аптеке, работа в офисе по снабжению аптек, провизор сервиса Мегаптека
Все авторы
Содержание
- Фосфомицин: РЛС
- Фосфомицин МНН
- Фосфомицин: действующее вещество
- фосфомицин: дозировка
- Фосфомицин: для чего
- Фосфомицин: противопоказания
- Фосфомицин: побочные действия
- Фосфомицин: совместимость с алкоголем
- Фосфомицин: передозировка
- Фосфомицин или Монурал: что лучше
- Краткое содержание
Инфекции мочевых путей – распространенное осложнение беременности. Наиболее часто встречается бессимптомная бактериурия – нарушение, при котором в моче присутствует большее количество бактерий, чем обычно, но симптомы не появляются. Как правило, бессимптомную форму не лечат. Исключение составляет период беременности. Бессимптомная бактериурия чаще диагностируется в первом триместре (до 75% случаев) и реже – во втором и третьем (в 25%). Без лечения у 30-40% беременных развивается симптоматическая инфекция, в том числе пиелонефрит. Острый цистит наблюдается у 1-2% беременных. Для лечения бессимптомной бактериурии применяются некоторые группы антибиотиков.
Провизор расскажет о препарате Фосфомицин: ознакомит с формами выпуска, показаниями к применению, побочными действиями, а также сравнит с аналогом – препаратом Монурал.
Фосфомицин: РЛС
Фосфомицина трометамол – вещество с антибактериальным эффектом, активное в отношении обширного спектра возбудителей инфекций мочевыделительной системы. Фосфомицин принадлежит к новому классу антибиотиков с химической структурой, отличающейся от уже известных средств. Соединение входит в состав 23 лекарств, зарегистрированных в государственном реестре лекарственных средств России (ГРЛС). «Популярные» препараты на основе вещества Фосфомицин: Монурал, Фосфомицин Эспарма и Урофосфабол.
Фосфомицин выпускается в нескольких лекарственных формах, от которых зависит применение:
- Фосфомицин – порошок для приготовления раствора для приема внутрь;
- Фосфомицин – гранулы для приготовления раствора для приема внутрь;
- Фосфомицин – порошок для приготовления раствора для инъекций.
Несмотря на одинаковый способ приема у порошка и гранул, последние с технической точки зрения считаются более продвинутой формой выпуска. Кроме того, гранулы обладают меньшей сыпучестью, что повышает удобство применения.
Лекарственные формы Фосфомицина часто привносят путаницу, поскольку пациентам привычнее принимать таблетки. Наиболее частый запрос: инструкция по применению «таблетки Фосфомицин». Однако в данном случае, именно тонкоизмельченное лекарство дает высокую фармакологическую активность.
Фосфомицин МНН
Международное непатентованное наименование (МНН) препарата Фосфомицин идентично торговому названию – фосфомицин.
Фосфомицин: действующее вещество
Препарат Фосфомицин содержит одноименное действующее вещество, которое является антибиотиком для лечения инфекций мочевыводящих путей.
фосфомицин: дозировка
Дозировка и продолжительность приема Фосфомицина зависят от диагноза, выраженности симптомов и возраста пациента. Подбором и коррекцией дозы занимается лечащий врач.
Фосфомицин: для чего
Сыпучая форма Фосфомицина показана для лечения инфекционно-воспалительных заболеваний мочевыделительной системы, вызванных чувствительными к нему бактериями. Например, кишечной или синегнойной палочкой. Согласно инструкции, в показания входят:
- Бактериальный цистит в острой фазе;
- Бактериальный уретрит;
- Бессимптомная бактериурия у беременных – превышающее норму количества бактерий в анализе мочи у беременных без проявления симптомов;
- Инфекции мочевыводящих путей после хирургического вмешательства;
- Профилактика инфекций мочевыделительной системы после хирургического вмешательства и диагностических процедур.
В связи с анатомическими особенностями, женский пол часто подвержен инфекциям мочевыделительной системы. Все дело в коротком мочеиспускательном канале и близком расположении влагалища и анального отверстия. Поэтому так распространено применение препарата Фосфомицин при цистите у женщин. Правда, порошок и гранулы для приема внутрь действуют только в случае неосложненной инфекции.
В период ожидания ребенка представительницы женского пола также подвержены высокому риску инфицирования мочевыделительной системы. Происходит это из-за растущей матки, сдавливающей мочеточник и мочевой пузырь, нарушая отток мочи. Такая среда способствует проникновению и размножению бактерий. По этой причине Фосфомицин при беременности бывает так необходим.
Раствор для внутривенного введения Фосфомицин показан при более широком количестве инфекционных болезней. Например, при инфекциях мягких тканей, костей и суставов.
Фосфомицин: противопоказания
Противопоказания Фосфомицина зависят от лекарственной формы препарата. Так, прием Фосфомицина внутрь ограничен для пациентов с повышенной чувствительностью к компонентам препарата, нарушением функции почек, непереносимостью фруктозы и другими заболеваниями. Фосфомицин имеет возрастные ограничения. С полным списком противопоказаний можно ознакомиться в инструкции.
Фосфомицин: побочные действия
- Анафилактический шок;
- Кожная сыпь и зуд;
- Головная боль и головокружение;
- Тошнота и рвота;
- Диарея;
- Боль в животе
- Вульвовагинит;
- Усталость;
- Апластическая анемия;
- Другие.
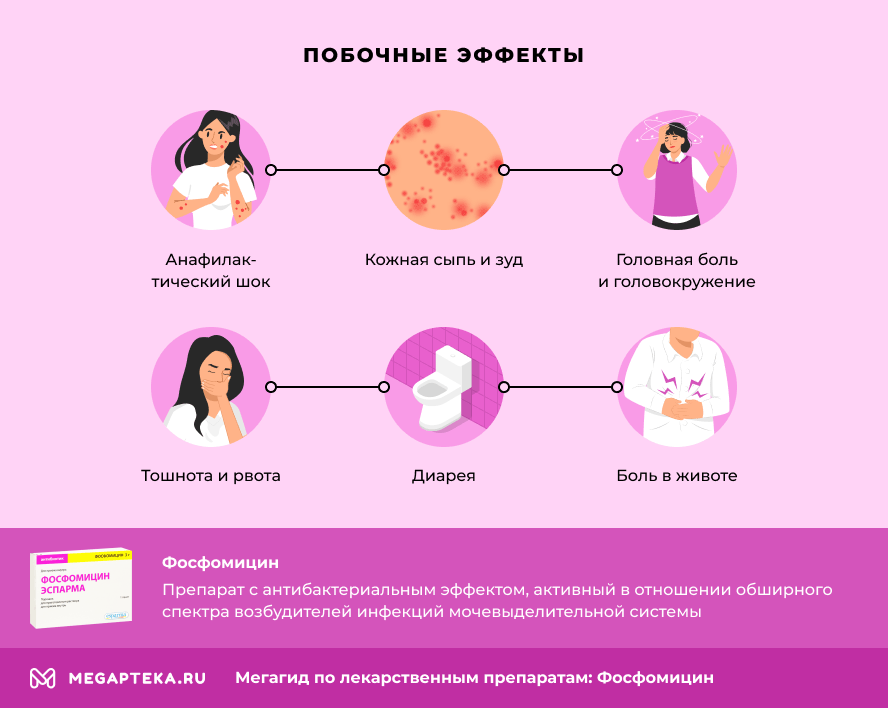
Фосфомицин: совместимость с алкоголем
В инструкции по применению лекарственного средства Фосфомицин нет информации о совместимости с алкоголем. Для эффективного лечения и снижения риска побочных реакций врачи рекомендуют отказаться от спиртных напитков во время терапии.
Фосфомицин: передозировка
При применении препарата Фосфомицин в дозах, превышающих рекомендуемые, возможно появление следующих симптомов: нарушения функции вестибулярного аппарата, нарушения слуха, «металлический» привкус во рту, снижение восприятия вкуса. Следует обратиться за медицинской помощью для симптоматического и поддерживающего лечения. Необходимо принимать больше жидкости для увеличения диуреза.
Фосфомицин или Монурал: что лучше
Монурал – оригинальный препарат на основе фосфомицина трометамола, произведенный швейцарской фармацевтической компанией «Zambon Switzerland». Остальные препараты с Фосфомицином считаются воспроизведенными или по-другому аналогами.
Главные показания для назначения препарата Монурал, как и Фосфомицин: от цистита и других инфекционных заболеваний. Тем не менее нельзя однозначно сказать, что лучше. При наличии рецепта на фосфомицина трометамол выбор следует осуществить на основе рекомендации врача, личных предпочтений или ценовой доступности.
Краткое содержание
- Фосфомицина трометамол – вещество с антибактериальным эффектом, активное в отношении обширного спектра возбудителей инфекций мочевыделительной системы.
- Сыпучая форма Фосфомицина показана для лечения инфекционно-воспалительных заболеваний мочевыделительной системы, вызванных чувствительными к нему бактериями.
- Фосфомицин имеет противопоказания и побочные действия.
- Монурал – оригинальный препарат на основе фосфомицина трометамола, произведенный швейцарской фармацевтической компанией «Zambon Switzerland».
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Над описанием клинического случая, представленного доктором
работали
литературный редактор
Елизавета Отмахова,
научный редактор
Сергей Федосов
и
шеф-редактор
Маргарита Тихонова
Уролог
Cтаж — 29 лет
Кандидат наук
Клиника «Будь Здоров» на Тульской
Клиника «Месед» (ранее «МеседМед»)
Дата публикации 4 июля 2023 г.Обновлено 5 июля 2023
Вступление
В апреле 2022 года в клинику «GVM» обратилась 38-летняя женщина с жалобами на частые рецидивы хронического цистита.
Жалобы
Пациентка рассказала, что как только мочевой пузырь начинал наполняться, сразу появлялась боль. Учащённое мочеиспускание сопровождалось болезненным синдромом над лоном и в проекции уретры. Также беспокоил неприятный запах мочи.
Боль усиливалась при наполнении мочевого пузыря свыше 100 мл, при этом возникал резкий, с трудом контролируемый позыв. Болезненные ощущения также усугублялись в конце мочеиспускания и не проходили в течение нескольких минут после него.
Чтобы облегчить боль, женщина пила много воды, прикладывала что-то тёплое и принимала Нимесил.
Анамнез
Впервые острый цистит возник 8 лет назад, но пациентка к врачу не обращалась. По совету подруги принимала 5-НОК, пока не прошли симптомы. Однако через несколько недель после окончания приёма препарата и переохлаждения вышеописанные жалобы вернулись. Тогда женщина прошла осмотр у уролога, который по результатам общего анализа мочи назначил Монурал, который нужно было принимать по 3 г двое суток подряд. Так как боль была очень сильной, лечение начали в кратчайшие сроки и посев мочи не выполняли.
С тех пор цистит обострялся примерно каждые 3–5 месяцев. В последние 2 года обострения стали практически ежемесячными. Обычно возникали после стресса, полового акта, переохлаждения (даже незначительного) и погрешностей в питании (употребления солёного, малого объёма воды). Пациентка лечилась самостоятельно Монуралом и настоями трав, но постепенно эффективность препарата стала снижаться. Учащённое мочеиспускание (до 10–12 раз в сутки) сохранялось и после устранения болевого синдрома.
В однократном посеве мочи, который женщина сделала во время очередного обострения до приёма Монурала, высеян Enterococcus spp. — более 104 КОЕ/мл.
За полгода до обращения консультировалась с гинекологом, ИППП не было.
На момент обращения в клинику пациентка уже два раза приняла Монурал с крайне незначительным эффектом.
Также она рассказала, что часто болеет ОРВИ.
Обследование
При осмотре почки и наружное отверстие уретры и располагались типично. Прощупывание над лоном и влагалищный осмотр в проекции шейки мочевого пузыря вызывали боль.
УЗИ почек и мочевого пузыря не обнаружило структурной патологии. Сильный позыв отмечался при объёме мочи около 120 мл.
По результатам общего анализа мочи, лейкоциты — 25–30 в поле зрения (выше нормы), эритроциты — единичные, также отмечалось немного бактерий.
Посев мочи не выполняли из-за приёма препарата.
Пациентке рекомендовали сделать цистоскопию после нормализации результатов анализа мочи и устранения болевого синдрома. Однако от данного исследования она категорически отказалась.
Диагноз
Обострение рецидивирующего хронического цистита. Гиперактивный мочевой пузырь.
Лечение
Учитывая долгое течение болезни, частые рецидивы, низкую эффективность Монурала и предположительно иммунодефицитное состояние (частые ОРВИ), женщине назначили:
- Фурамаг — по 2 капсулы (100 мг) три раза в сутки на протяжении 10 дней, затем 2 капсулы раз в сутки ещё 10 дней, после чего по капсуле в сутки в течение трёх месяцев;
- Феназалгин — по 2 таблетки 1–3 раза в сутки на протяжении 1–3 дней (в зависимости от выраженности симптомов);
- Вольтарен — по 100 мг на ночь ректально в течение 5 дней;
- Ликопид — по 1 мг три раза в сутки на протяжении 10 дней;
- Везикар — по 10 мг в сутки в течение 3 месяцев.
Спустя 4–5 суток пациентка отметила существенное улучшение: боль прошла, позывы к мочеиспусканию стали реже.
Через 10 дней она сделала общий анализ мочи — патологий не было. Тогда женщине назначили 8 инстилляций Уролайфа: раз в неделю препарат вводили через катетер сразу в мочевой пузырь.
Спустя 2 месяца после окончания приёма Фурамага и Везикара пациентка сдала контрольный общий анализ мочи и посев. Показатели были в пределах нормы. Женщина чувствовала себя хорошо.
Заключение
Этот клинический случай показывает, что в случае впервые возникшего острого цистита необходимо сразу проводить минимальное обследование, включающее в себя общий анализ и посев мочи. Это поможет выбрать оптимальный препарат, дозу и длительность его применения. Также необходимо контролировать результаты анализов после окончания терапии.
В случае длительного рецидивирующего цистита с учащённым мочеиспусканием необходим комплексный подход, который будет включать в себя антимикробную и противовоспалительную терапию, иммуномодуляторы, препараты, нормализующие функцию мочевого пузыря, а также местное лечение средствами, которые улучшают защитные свойства слизистой оболочки.
