По данным ВОЗ (Всемирной организации здравоохранения) каждый пятый житель планеты страдает аллергическим заболеванием. В Российской Федерации статистика говорит о 30% аллергиков среди населения. Скорее всего, эта цифра занижена — не все пациенты обращаются к врачам, предпочитая самолечение.
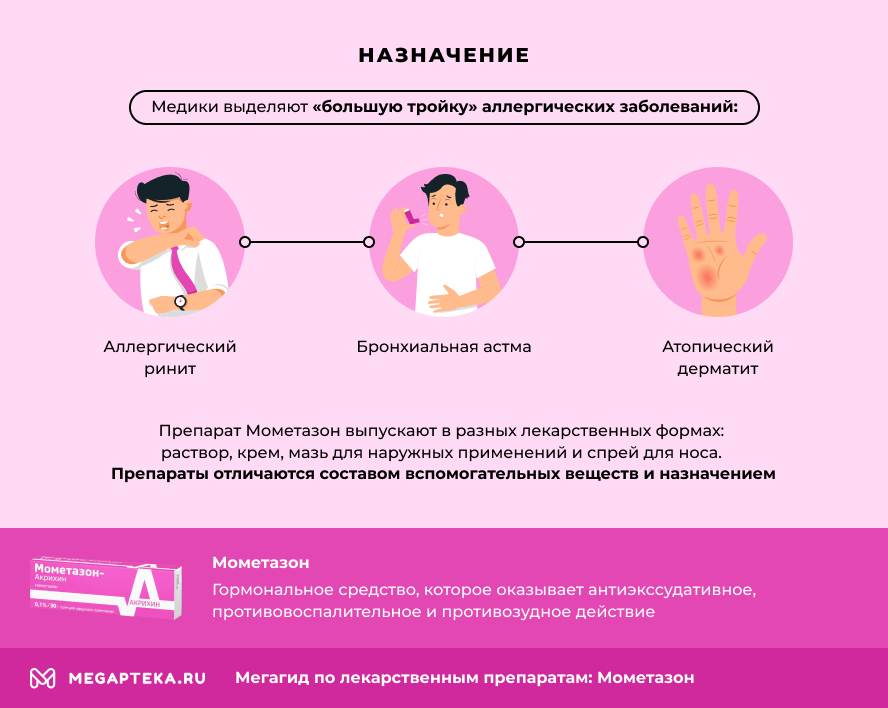
Медики выделяют «большую тройку» аллергических заболеваний: аллергический ринит, бронхиальная астма, атопический дерматит. Для лечения ринита и дерматитов часто назначают гормоны-глюкокортикостероиды (ГКС) местного действия. О том, почему пациентам не стоит бояться мифического «вреда» гормональной терапии, провизор рассказывает на примере препарата Мометазон. Узнаем его состав, действие, показания и сравним с аналогами Назонекс, Дезринит и Флутиказон.
РЛС
Согласно РЛС (Регистру лекарственных средств), Мометазон относится к группе глюкокортикостероидных гормонов для местного применения. Из аптек отпускается по рецепту.
Это сосудосуживающее средство? Препарат не обладает сосудосуживающим эффектом.
МНН
Торговое название препарата Мометазон соответствует его международному непатентованному наименованию (МНН) — мометазон.
Состав
Препарат Мометазон выпускают несколько производителей в разных лекарственных формах:
- раствор для наружного применения
- крем для наружного применения
- мазь для наружного применения
- спрей для носа
Во всех средствах действующим веществом является глюкокортикостероид мометазона фуроат. Препараты отличаются составом вспомогательных веществ. Капли Мометазон не выпускаются.
Гормональный спрей или нет?
В аптеке часто спрашивают: «Мометазон — это гормон или нет?». На вопрос отвечает провизор: «Мометазона фуроат — синтетический гормон. Это аналог гормонов-кортикостероидов, которые в организме человека синтезируются корой надпочечников. Особенность мометазона в том, что он практически не всасывается при местном применении и попадает в кровь в минимальных количествах. Поэтому препараты с местными ГКС считаются безопасными и применяются в детской практике. Так, крем используют для лечения детей с двух лет».
Действующее вещество
Мометазон оказывает противовоспалительное и противозудное действие. Он также уменьшает возникающую при воспалении повышенную проницаемость сосудов и выход жидкости (экссудата) в ткани, то есть обладает антиэкссудативным эффектом. Противоаллергическое действие связано с подавлением синтеза медиаторов воспаления и простагландинов, которые играют ключевую роль в аллергической реакции.
Для чего препарат?
Показания к применению отличаются в зависимости от лекарственной формы. Препараты Мометазона для наружного использования (раствор, крем, мазь) показаны для терапии воспаления и зуда при дерматозах, поддающихся лечению ГКС. Например, Мометазон-Акрихин крем или Мометазон мазь для чего назначают? Они помогают лечить не только атопический дерматит, но и псориаз, и себорейный дерматит. Мометазон в растворе применяют для лечения волосистых участков кожи.
Мометазон спрей назальный назначают при следующих состояниях:
- аллергические риниты у взрослых и детей с 2 лет (сезонный и круглогодичный)
- синуситы у взрослых и детей с 12 лет (в комплексной терапии с антибиотиками)
- риносинуситы у взрослых и детей с 12 лет, неосложненные бактериальной инфекцией
- профилактика сезонного аллергического ринита с 12 лет за 2-4 недели до начала пыления
- полипоз носа с нарушением дыхания и обоняния с 18 лет
Встречаются назначения Мометазона при гайморите и при аденоидах у детей. И хотя аденоидит не указан в официальной инструкции к применению, имеются клинические исследования об эффективности мометазона в лечении гипертрофии аденоидов у детей.
Можно ли при беременности? Все лекарственные формы разрешены для применения только в том случае, если ожидаемая польза для женщины превышает риск для плода. При этом использовать препараты нужно в минимальных дозах и короткое время. Младенцы, родившиеся после применения женщинами Мометазона, должны быть на контроле и под наблюдением у педиатров из-за возможной гипофункции надпочечников.
Сколько применять? Инструкция по применению взрослым сообщает, что все зависит от показаний пациента.
Далее сравниваем назальные спреи для лечения аллергических ринитов.
Противопоказания
Противопоказания Мометазона зависят от лекарственной формы. Например, назальный спрей противопоказан пациентам с повышенной чувствительностью к компонентам препарата, недавними хирургическими операциями или травмой носового прохода, повреждением слизистой оболочки. Лекарство имеет возрастные ограничения, которые зависят от показаний. С полным списком противопоказаний можно ознакомиться в инструкции.
Совместимость с алкоголем
В инструкции по применению лекарственных средств с Мометазоном нет указаний на несовместимость с алкоголем. Прием спиртных напитков во время лечения возможен, но лучше в этот период воздержаться от алкоголя — так рекомендуют врачи.
Побочные действия
В зависимости от пути использования препарата, Мометазон может вызывать разные побочные действия. Например, при использовании назального спрея Мометазон может развиваться: головная боль, инфекция верхних дыхательных путей, носовое кровотечение и другие нежелательные реакции. При наружном нанесении есть риск появления контактного дерматита, жжения, изменения пигментации и других побочных эффектов.
Передозировка
Препарат практически не всасывается в кровь, поэтому маловероятно, что при случайной или намеренной передозировке потребуется принятие каких-либо специальных мер, кроме наблюдения с возможным последующим возобновлением приема препарата в рекомендованной дозе.
Мометазон или Назонекс что лучше?
Мометазон — действующее вещество в обоих спреях. Дозировка, показания, противопоказания, побочные эффекты у них одинаковые. Отличаются производителями и ценой. Назонекс — оригинальный препарат с активным веществом мометазон бельгийской компании Органон Хайст бв, Мометазон Сандоз — дженерик, выпускаемый в Словении. Цена оригинала выше в два раза. Препараты взаимозаменяемы. Мометазон или Назонекс — полные аналоги, и пациент может выбрать любой, исходя из своих предпочтений.
Дезринит или Мометазон: что лучше?
Препараты — полные аналоги, содержат мометазон фуроат в одинаковой дозировке. Отличаются производителями самих лекарственных средств и субстанций. Мометазон Сандоз выпускают в Словении, Дезринит в Израиле. Субстанция Мометазона из Израиля и Индии, Дезринита — из Мексики.
Итак, у этих аналогов идентичны форма выпуска, дозировка (50 мкг в одной дозе и показания к применению и даже состав вспомогательных веществ. Они находятся в одной ценовой категории, их можно заменять друг на друга.
Сравнение с Флутиказоном
Препарат с названием Флутиказон применяется для лечения болезней с обструкцией дыхательных путей: бронхиальной астмы, ХОБЛ, бронхита. Назальные спреи с действующим веществом флутиказон — Авамис и Фликсоназе. Они применяются только в терапии аллергических ринитов у взрослых и детей с 2 (Авамис) и 4 лет (Фликсоназе).
Флутиказон действует через 2-4 часа, а мометазон через 11 часов после первого применения. К тому же Флутиказон снимает глазные симптомы сезонного ринита. Какой препарат назначить пациенту — с мометазоном или флутиказоном — решает лечащий врач.
Краткое содержание
- Во всех препаратах Мометазон действующим веществом является глюкокортикостероид мометазона фуроат.
- Мометазона фуроат — синтетический гормон, аналог гормонов-кортикостероидов, которые в организме человека синтезируются корой надпочечников.
- Мометазон оказывает противовоспалительное, антиэкссудативное и противозудное действие.
- Препараты Мометазона для наружного использования (раствор, крем, мазь) показаны для терапии воспаления и зуда при дерматозах, спрей — для лечения аллергических ринитов, синуситов и профилактики поллиноза.
- Мометазон или Назонекс — полные аналоги, пациент может выбрать любой, исходя из своих предпочтений.
- Мометазон и Дезринит можно заменять друг на друга.
- Какой препарат назначить пациенту — с мометазоном или флутиказоном — решает лечащий врач.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
от 787 ₽
Мометазон
Mometasone
Регистрационный номер
Торговое наименование
Мометазон
Международное непатентованное наименование
Лекарственная форма
мазь для наружного применения
Состав
1 г мази содержит:
активное вещество: мометазона фуроат — 1,0 мг;
вспомогательные вещества: пропиленгликоль — 120,0 мг; парафин жидкий (минеральное масло) — 120,0 мг; эмульсионный воск — 50,0 мг; глицерила моностеарат 40–55 (глицерила моностеарат) — 20,0 мг; вода очищенная — 30,0 мг; фосфорная кислота концентрированная (фосфорная кислота, кислота ортофосфорная) — до pH 4,0 ± 1,0; парафин белый мягкий (белый петролатум) — до 1,0 г.
Описание
Однородная мазь белого или почти белого цвета.
Фармакотерапевтическая группа
Код АТХ
Фармакологические свойства
Фармакодинамика
Мометазона фуроат — синтетический глюкокортикостероид (ГКС). Оказывает противовоспалительное, противозудное и антиэкссудативное действие.
ГКС индуцируют выделение белков, ингибирующих фосфолипазу A2 и известных под общим названием липокортины, которые контролируют биосинтез таких медиаторов воспаления, как простагландины и лейкотриены, путём торможения высвобождения их общего предшественника, арахидоновой кислоты.
Фармакокинетика
Абсорбция мометазона низкая. Через 8 часов после нанесения на неповреждённую кожу (без окклюзионной повязки) в системном кровотоке обнаруживается около 0,7 % мометазона.
Показания
Воспаление и зуд кожи при дерматозах (в том числе псориазе, атопическом дерматите, себорейном дерматите), при которых показана терапия ГКС.
Противопоказания
- Повышенная чувствительность к какому-либо компоненту препарата или к ГКС;
- розовые угри, периоральный дерматит;
- бактериальная, вирусная (вирус герпеса, ветряная оспа) или грибковая инфекция кожи;
- туберкулёз, сифилис;
- поствакцинальные реакции;
- беременность (нанесение на большие участки кожи, длительное лечение);
- период грудного вскармливания (применение в больших дозах и/или в течение длительного времени);
- детский возраст до 2-х лет (в связи с недостаточностью данных).
С осторожностью
- Нанесение на кожу лица и интертригинозную поверхность кожи;
- применение окклюзионных повязок, а также нанесение на большие участки кожи и/или длительное лечение (особенно у детей);
- длительная терапия ГКС.
Применение при беременности и в период грудного вскармливания
Беременность
Безопасность применения мометазона фуроата во время беременности и в период грудного вскармливания не изучена.
ГКС проникают через плацентарный барьер. Следует избегать длительного лечения и применения больших доз во время беременности в связи с угрозой негативного действия на развитие плода.
Период грудного вскармливания
ГКС выделяются с грудным молоком. В случае, когда предполагается применение ГКС в больших дозах и/или в течение длительного времени, следует прекратить грудное вскармливание.
Способ применения и дозы
Наружно.
Тонкий слой мази Мометазон наносят на поражённые участки кожи один раз в день.
Продолжительность курса лечения определяется его эффективностью, а также переносимостью пациентом, наличием и выраженностью побочных эффектов.
Побочное действие
Классификация частоты развития побочных эффектов согласно рекомендациям
Всемирной организации здравоохранения (ВОЗ):
- очень часто ≥1/10;
- часто от ≥1/100 до <1/10;
- нечасто от ≥1/1 000 до <1/100;
- редко от ≥1/10 000 до <1/1 000;
- очень редко <1/10000, включая отдельные сообщения;
- частота неизвестна — по имеющимся данным установить частоту возникновения не представляется возможным.
Инфекционные и паразитарные заболевания: редко — фолликулит, вторичная инфекция.
Нарушения со стороны кожи и подкожных тканей: редко — раздражение кожи, сухость кожи, ощущение жжения кожи, зуд, гипертрихоз, угревая сыпь, гипопигментация, периоральный дерматит, аллергический контактный дерматит, мацерация кожи, атрофия кожи, стрии, потница, образование папул, пустул.
Нарушения со стороны нервной системы: частота неизвестна — парестезии.
При применении наружных форм ГКС в течение длительного времени и/или при нанесении на большие участки кожи, или с использованием окклюзионных повязок, особенно у детей и подростков, могут возникнуть побочные эффекты, характерные для ГКС системного действия, включая надпочечниковую недостаточность и синдром Иценко-Кушинга.
Передозировка
Симптомы
Угнетение функции гипоталамо-гипофизарно-надпочечниковой системы, включая вторичную надпочечниковую недостаточность.
Лечение
Симптоматическое, при необходимости — коррекция водно-электролитного дисбаланса, отмена препарата (при длительной терапии — постепенная отмена).
Взаимодействие с другими лекарственными средствами
Не выявлено.
Особые указания
При нанесении на большие участки кожи в течение длительного времени, особенно при применении окклюзионных повязок, возможно развитие системного действия ГКС. Учитывая это, пациенты должны наблюдаться в отношении признаков подавления функции гипоталамо-гипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга.
Следует избегать попадания препарата Мометазон в глаза.
Пропиленгликоль, входящий в состав препарата Мометазон, может вызывать раздражение в месте нанесения. В таких случаях следует прекратить применение препарата и назначить соответствующее лечение.
Следует учитывать, что ГКС способны изменять проявления некоторых заболеваний кожи, что может затруднить постановку диагноза. Кроме того, применение ГКС может быть причиной задержки заживления ран.
При длительной терапии ГКС внезапное прекращение терапии может привести к развитию синдрома рикошета, проявляющегося в форме дерматита с интенсивным покраснением кожи и ощущением жжения. Поэтому после длительного курса лечения отмену препарата следует производить постепенно, например, переходя на интермиттирующую схему лечения перед тем, как полностью прекратить лечение.
Любой из побочных эффектов, описанный при системном применении ГКС, включая подавление функции надпочечников, может возникнуть и при местном применении, особенно у детей.
Применение в педиатрии
В связи с тем, что у детей величина соотношения площади поверхности и массы тела больше, чем у взрослых, дети подвержены большему риску подавления функции гипоталамо-гипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга при применении любых ГКС местного действия. Длительное лечение детей ГКС может привести к нарушениям их роста и развития.
Дети должны получать минимальную дозу препарата, достаточную для достижения эффекта.
Влияние на способность управлять транспортными средствами, механизмами
Влияния лекарственного препарата Мометазон на способность управлять автомобилем или движущимися механизмами не отмечено.
Форма выпуска
Мазь для наружного применения, 0,1 %.
По 5 г, 15 г или 30 г в тубах алюминиевых.
Каждая туба вместе с инструкцией по применению в пачке из картона.
Хранение
Хранить при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не использовать по истечении срока годности.
Условия отпуска из аптек
Отпускают по рецепту
Производитель
Со стороны дыхательной системы: бронхоспазм, носовые кровотечения, жжение в носу, раздражение слизистой носа, чихание, фарингит, перфорация носовой перегородки, угнетение работы коры надпочечников, диминерализация костной ткани, глаукома, сыпь, кожный зуд, ухудшение течения астмы, головная боль, задержка роста у детей и подростков, развитие катаракты, повышение внутриглазного давления.
При наружном применении:
Жжение, кожный зуд, стероидные угри, стрии, сухость кожи, фолликулиты.
При длительном применении — атрофия кожи, местный гирсутизм, гипертрихоз, телеангиэктазии, пурпура, нарушения пигментации кожных покровов, алопеция, особенно у женщин.
Вторичный иммунодефицит (обострение хронических инфекционных заболеваний, генерализация инфекционного процесса, развитие оппортунистических инфекций).
При нанесении на большие поверхности — системные проявления гастрит, «стероидная» язва желудка, надпочечниковая недостаточность, синдром Иценко-Кушинга, «стероидный» сахарный диабет, замедление репаративных процессов и другие).
При интраназальном применении:
Более часто — слабое и преходящее жжение, сухость или другое раздражение в полости носа и глотки, приступы чихания, головная боль.
Менее часто — образование струпьев в полости носа, носовое кровотечение, сохраняющиеся ринорея и заложенность носа, слезотечение, боль в горле, охриплость, кашель, вялость, головокружение, тошнота или рвота, боль в желудке, потеря ощущения вкуса или запаха.
Редко — кандидоз полости носа и глотки, атрофический ринит, изъязвление слизистой носа, перфорация носовой перегородки, конъюнктивит, повышение внутриглазного давления, глаукома, катаракта, мышечные боли, одышка, аллергические реакции, шум в ушах.
Атопический дерматит (АД) – это хроническое заболевание, в основе которого лежит IgE–зависимое воспаление кожи и ее гиперреактивность, нарушающие естественную реакцию кожи на внешние и внутренние раздражители. Заболевание развивается у детей с генетической предрасположенностью к атопии, как правило, в первые месяцы жизни, принимая затем рецидивирующее течение с возможностью полной или неполной клинической ремиссии различной длительности. Типичная клиническая картина АД характеризуется зудом кожных покровов, преходящей эритемой или стойкой гиперемией, иногда с явлениями везикуляции и мокнутия, папулезными элементами, экскориациями, сухостью кожи, лихенификацией, носящими ограниченный или распространенный характер [1].
Своевременная и адекватная терапия ранних проявлений АД предотвращает развитие тяжелых или непрерывно–рецидивирующих форм заболевания. Наружная терапия является неотъемлемой частью комплексного лечения АД и занимает в нем ведущее место. Рациональное использование наружных лекарственных средств с учетом возраста больного, тяжести заболевания, фазы воспалительного процесса в значительной степени повышает эффективность лечения, способствует регрессу кожных высыпаний. Используемые лекарственные препараты при наружном применении оказывают не только местное, но и общее воздействие на организм через нервно–рецепторный аппарат кожи. Исчезновение или уменьшение под влиянием наружной терапии проявлений АД благоприятно сказывается на общем и психоэмоциональном состоянии ребенка. Традиционно для наружной терапии применяются такие лекарственные формы как примочки, взбалтываемые смеси, пасты, кремы, мази, компрессы, с учетом соответствующих стадий АД и их переносимости больными. Особенности анатомо–морфологического и функционального состояния кожи у детей, относительно низкое соотношение площади кожи к массе тела у пациентов раннего возраста всегда требует от врача тщательного выбора лекарственных форм при назначении наружной терапии [2].
Выбранные лекарственные формы оказывают терапевтическое воздействие благодаря своим физическим свойствам, а также могут содержать антисептические, вяжущие средства, кератопластические, редуцирующие средства, зудоуспокаивающие и другие средства. Наиболее выраженный клинический эффект оказывают препараты, содержащие топические глюкокортикостероиды (ГКС) благодаря значительной противовоспалительной, противоаллергической, противозудной активности [3]. Использование топических ГКС подавляет 3 основных компонента развития аллергического воспаления: высвобождение медиаторов, миграцию клеток в зону поражения и их пролиферацию. Противовоспалительная активность и выраженность побочных эффектов от применения топических ГКС зависят от структуры их молекулы и лекарственной формы препарата.
Из наружных ГКС в детской дерматологической практике должны применяться препараты, обладающие минимальными побочными эффектами, при сохранении достаточно высокой степени противовоспалительного действия. В настоящее время предпочтение отдается сильным ГКС–препаратам 3–го класса по Европейской классификации потенциальной активности местных ГКС (Miller & Munro), таким как мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона бутират. Они обладают высокой эффективностью и безопасностью, минимумом побочных эффектов и возможностью применения 1 раз в сутки, в том числе у детей раннего возраста. Длительность лечения данными препаратами в среднем может составлять 14–21 день [4].
По данным многочисленных многоцентровых клинических исследований, в ряду современных топических стероидов мометазона фуроат (Момат, Glenmark Pharmaceuticals LTD) отличается особенно высокой переносимостью и минимумом побочных эффектов (клинически и гистологически не было зафиксировано ни одного случая атрофии кожи). В специальных испытаниях было установлено, что при нанесении мази мометазона фуроата под окклюзионную повязку в течение 8 ч только 0,7% препарата абсорбируется в системный кровоток, что указывает на отсутствие влияния мометазона фуроата на гормональную систему гипофиз–надпочечники. В целом всасывание мометазона фуроата в системный кровоток достоверно ниже, чем системная абсорбция большинства галогенизированных и негалогенизированных топических стероидов. Эти данные позволяют рассматривать мометазона фуроат как топический стероид, действующий исключительно в очаге поражения. Анализ содержания 17–оксикортикостероидов (17–ОКС) в моче у этих больных не выявил существенных нарушений выделения этих соединений [5–7].
Основой молекулы мометазона фуроата служит метилпреднизолон, содержащий хлор в 9–й и 21–й позиции и боковую цепь сложного эфира двойной фуранилкарбоновой кислоты (фуроата) в 17–й позиции [8,9]. Именно эта боковая цепочка фуроата определяет его уникальные свойства, значительно отличающие его от прочих ГКС.
Одним из преимуществ мометазона фуроата перед другими стероидными гормонами, несомненно, является способность более активно ингибировать цитокины (интерлейкин–1, интерлейкин–6, фактор некроза опухоли и др.). Мометазона фуроат замедляет процесс образования и освобождения воспалительных медиаторов в гораздо более низких концентрациях по сравнению с другими препаратами своего класса [10–12].
Мометазона фуроат имеет приоритет для детской дерматологии, так как используется 1 раз в сутки и по фармакологическим свойствам приближается к идеальному препарату выбора для местного лечения гормончувствительных дерматозов [2,4].
Целью проведенного нами исследования явилась сравнительная оценка клинической эффективности и переносимости различных лекарственных форм 0,1% мометазона фуроата (Момат, Glenmark Pharmaceuticals LTD) и 0,1% метилпреднизолона ацепоната в наружной терапии детей с атопическим дерматитом различной степени тяжести в возрасте от 2 до 17 лет.
Для этого были отобраны 60 детей (29 девочек, 31 мальчик) (табл. 1) с различными клиническими формами атопического дерматита (эритематозная, эритематозно–сквамозная, эритематозно–сквамозная с лихенификацией, лихеноидная) легкой, средней и тяжелой степени тяжести, находившихся на лечении в дерматологическом отделении Российской детской клинической больницы г. Москвы.
Все дети имели подтвержденный диагноз атопического дерматита и находились в состоянии обострения кожного процесса. Длительность заболевания колебалась от 3 месяцев до 16 лет.
В соответствии с клиническими формами заболевания 0,1% мометазона фуроат и 0,1% метилпреднизолона ацепонат в форме мази применяли один раз в сутки на очаги атопического дерматита тонким слоем у больных эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита легкой, средней и тяжелой степени тяжести.
0,1% мометазона фуроат и 0,1% метилпреднизолона ацепонат в форме крема использовали на очаги поражения один раз в сутки при эритематозной или эритематозно–сквамозной форме атопического дерматита различной степени тяжести.
Общая продолжительность исследования составила 3 недели и включала первичный клинический осмотр с контрольными осмотрами после окончания каждой из первых трех недель лечения.
Кроме этого, в процессе лечения больные по показаниям получали антигистаминные препараты, седативную микстуру, туширование расчесов 5% раствором перманганата калия или 1% раствором метиленового синего. В наружной терапии применялись только исследуемые препараты.
В исследование не включались пациенты, не соответствующие указанному возрасту, а также пациенты, соответствующие критериям включения, но получающие системную и местную терапию основного заболевания следующими препаратами:
• глюкокортикостероидами (преднизолон, дексаметазон и др.);
• цитостатиками (циклоспорин);
• любыми топическими глюкокортикостероидами и их комбинациями, а также увлажняющими местными средствами менее чем за 7 дней до момента включения в исследование.
Для объективной оценки степени тяжести течения заболевания и эффективности проводимой терапии у наблюдаемых детей мы использовали коэффициент SCORAD (kS). Этот коэффициент объединяет площадь поражения кожи, степень выраженности объективных (эритема, образование папул/везикул, мокнутие, экскориации, лихенификация, сухость кожи) и субъективных (зуд кожи и/или нарушение сна) симптомов. Используя коэффициент SCORAD (kS), объективно оценивали степень тяжести течения кожного процесса у каждого обследуемого ребенка:
0
≤kS
≤20 – легкая степень,
20
≤kS
≤40 – средняя степень,
kS>40 – тяжелая степень заболевания.
Для определения коэффициента SCORAD (kS) применяли специально разработанную компьютерную программу «Калькулятор SCORAD» Бельгийской компании «AIMS» (USB Pharmar – 1997; E–mail:medinfo@aims.be).
На каждого больного была заведена индивидуальная карта, в которой оценивалась динамика кожного процесса в ходе лечения, а также отмечались сведения об анамнезе заболевания, особенностях его течения (длительность заболевания, количество обострений в год, длительность обострений, провоцирующие факторы и др.), предшествующем лечении за последний год, сопутствующих заболеваниях, переносимости исследуемых препаратов, нежелательных явлениях (НЯ). Если таковые имели место, то заполнялся специальный формуляр, где вносились подробные комментарии по каждому НЯ.
Эффективность проводимой терапии оценивали по следующим параметрам: клиническая ремиссия, значительное улучшение, улучшение, без эффекта, ухудшение и отражали в виде графика изменения значения SCORAD во времени на 7, 14 и 21–е сутки от начала исследования. По горизонтали отмечали время лечения в днях, а по вертикали значение SCORAD.
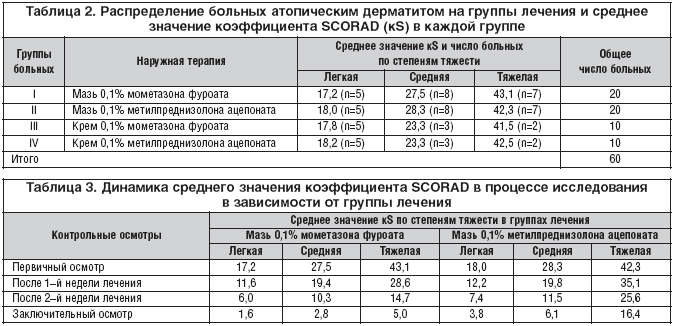
В соответствии с целью исследования и критериями включения на первичном осмотре мы разделили всех детей (60 человек) с различными клиническими формами атопического дерматита легкой, средней и тяжелой степени тяжести на 4 группы лечения (табл. 2).
I группу больных составили 20 детей с эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита, получавших наружную терапию мазью 0,1% мометазона фуроата. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 17,2), средняя – у 8 пациентов (среднее значение kS – 27,5) и тяжелая – у 7 детей (среднее значение kS – 43,1).
Во II группу вошли 20 пациентов с эритематозно–сквамозной с лихенификацией или лихеноидной формой атопического дерматита, получавших наружную терапию мазью 0,1% метилпреднизолона ацепоната. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 18,0), средняя – у 8 пациентов (среднее значение kS – 28,3) и тяжелая – у 7 (среднее значение kS – 42,3).
III группу больных составили 10 больных с эритематозной или эритематозно–сквамозной формой атопического дерматита, получавших наружную терапию кремом 0,1% мометазона фуроата. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 17,8), средняя – у 3 пациентов (среднее значение kS – 23,3) и тяжелая – у 2 человек (среднее значение kS – 41,5).
В IV группу вошли 10 пациентов с эритематозной или эритематозно–сквамозной формой атопического дерматита, получавших наружную терапию кремом 0,1% метилпреднизолона ацепоната. Легкая степень тяжести заболевания была диагностирована у 5 больных (среднее значение kS – 18,2), средняя – у 3 (среднее значение kS – 23,3) и тяжелая – у 2 детей (среднее значение kS – 42,5).
Независимо от группы лечения патологический кожный процесс у больных с легкой степенью тяжести заболевания в целом, характеризовался ограниченной площадью поражения кожных покровов. Высыпания локализовались в локтевых сгибах, подколенных ямках, периоральной области и были представлены слабо выраженной эритемой, единичными мелко папулезными элементами, экскориациями, умеренно выраженной сухостью кожи и мелкопластинчатым шелушением. Кроме этого, у некоторых пациентов отмечался незначительный зуд кожи и лихенификация в очагах поражения.
Среди преобладающих симптомов у пациентов со средней степенью тяжести заболевания мы выделили более интенсивный кожный зуд, в ряде случаев сопровождающийся нарушением сна. Кожный процесс носил более распространенный характер и локализовался на коже лица (периорбитальная и периоральная области), передней поверхности шеи, локтевых сгибах, сгибательной и разгибательной поверхностях лучезапястных суставов, подколенных ямках. Отмечалась более выраженная острота воспалительной реакции: умеренно выраженные эритема и отек, папулезные элементы ярко–красного цвета, экскориации, трещины на фоне очагов лихенефикации, выраженной сухости кожи и значительного шелушения как в очагах АД, так и на не пораженной коже.
У детей с тяжелым течением заболевания патологический процесс локализовался на коже лица, передне– и заднебоковых поверхностей шеи, туловища, верхних и нижних конечностей, где отмечались яркая или застойно–красная эритема, шелушение, множественные экскориации на фоне хронической папулезной инфильтрации и выраженной лихенификации кожи. Больные жаловались на интенсивный зуд кожи, сопровождающийся нарушением сна.
У 20 детей I группы, получавших наружную терапию мазью 0,1% мометазона фуроата и у 10 пациентов III группы, получавших наружную терапию кремом 0,1% мометазона фуроата, мы отмечали выраженную положительную динамику, проявляющуюся в снижении среднего значения коэффициента Scorad и уменьшении объективных симптомов атопического дерматита уже в первые дни лечения.
Во II группе у 20 больных, применявших мазь 0,1% метилпреднизолона ацепоната, и в IV группе у 10 пациентов, применявших крем 0,1% метилпреднизолона ацепоната, положительная динамика в большинстве случаев была менее выражена и регистрировалась нами в более поздние сроки наблюдения (табл. 3, рис. 1–6, табл. 4, рис. 7–12).
Обобщая результаты проведенного 3–х недельного исследования, у 20 детей I группы лечения, применявших мазь 0,1% мометазона фуроата (табл. 5), мы констатировали клиническую ремиссию (отсутствие проявлений АД) у 7 детей (35%), значительное улучшение (сохранение незначительных проявлений АД, таких как легкая эритема или лихенификация) у 10 пациентов (50%), улучшение (уменьшение объективных и субъективных проявлений АД) у 3 больных (15%). Случаев отсутствия эффекта или ухудшения в процессе применения мази 0,1% мометазона фуроата мы не наблюдали.
У 20 детей II группы лечения, использовавших мазь 0,1% метилпреднизолона ацепоната (табл. 5), нами отмечена клиническая ремиссия у 1 ребенка (5%), значительное улучшение у 10 пациентов (50%), улучшение у 8 больных (40%), отсутствие эффекта у 1 ребенка (5%). Случаев ухудшения в процессе применения мази 0,1% метилпреднизолона ацепоната не наблюдалось.
У больных III группы лечения, получавших крем 0,1% мометазона фуроата (табл. 5), клиническая ремиссия (отсутствие проявлений АД) наступила в 3 случаях (30%) и значительное улучшение (сохранение незначительных проявлений АД, таких как легкая эритема) у 7 пациентов (70%). Случаев отсутствия эффекта или ухудшения в процессе применения крема 0,1% мометазона фуроата мы не отмечено.
В IV группе лечения, применявшей крем 0,1% метилпреднизолона ацепоната (табл. 5), мы наблюдали клиническую ремиссию у 3 детей (30%), значительное улучшение у 4 пациентов (40%), улучшение у 3 больных (30%). Случаев отсутствия эффекта или ухудшения в процессе применения крема 0,1% метилпреднизолона ацепоната мы не наблюдали.
Переносимость мази и крема Момат (0,1% мометазона фуроата) среди больных атопическим дерматитом различной степени тяжести на протяжении всего курса лечения оценена нами и родителями пациентов в 100% случаев как очень хорошая, а мази и крема 0,1% метилпреднизолона ацепоната как очень хорошая – в 66,7% случаев, хорошая – в 23,3% и удовлетворительная – в 10% случаев (рис. 13).
Случаев развития побочных эффектов, осложнений, а также отсутствия клинического эффекта на фоне наружной терапии мазью и кремом Момат (0,1% мометазона фуроата) нами не наблюдалось, в то время как применение мази 0,1% метилпреднизолона ацепоната у одного больного оказалось неэффективным, а у 2 пациентов отмечались нежелательные явления (НЯ): у одного ребенка в виде усиления зуда, а у второго – присоединение вторичной бактериальной инфекции, что потребовало изменения сопутствующей терапии для их коррекции.
Таким образом, в ходе 3–недельного исследования нами констатирована более высокая клиническая эффективность и лучшая переносимость 0,1% мази и крема мометазона фуроата (Момат, Glenmark Pharmaceuticals LTD) по сравнению с 0,1% мазью и кремом метилпреднизолона ацепоната в лечении различных клинических форм атопического дерматита легкой, средней и тяжелой степени тяжести у детей в возрасте от 2 до 17 лет.

Литература
1. Атопический дерматит: рекомендации для практических врачей. – М.: «Фармарус Принт», 2002. – 192 с.
2. Короткий Н.Г., Тихомиров А.А. и соавт. Атопический дерматит у детей. Тверь: ООО «Издательство «Триада», 2003. – 238 с.
3. Короткий Н.Г., Таганов А.В. Атопический дермат у детей: принципы наружной терапии. Методическое пособие для педиатров. Серия: аллергические болезни. М.: Информатик, 2000. 51 с.
4. Короткий Н.Г., Таганов А.В., Тихомиров А.А. Современная наружная и физиотерапия дерматозов. М: «Экзамен», 2007. – 703 с.
5. Vernon H.J., Lane A.T., Weston W. Comparison of mometasone furoate 0.1% cream and hydrocortisone 1.0% cream in the treatment of childhood atopic dermatitis. J Am Acad Dermatol 1991 Apr; 24: 603–7.
6. Rafanelli A., Rafanelli S., Stanganelli I. et al. Mometasone furoate in the treatment of atopic dermatitis in children. J Eur Acad Dermatol Venereol 1993; 2 (3): 225–30.
7. Lebwohl M., Lane A.T., Berman B. et al. Efficacy and safety of 0.1% mometasone furoate cream versus 0.2% hydrocortisone valerate cream in pediatric patients with atopic dermatitis unresponsive to topical hydrocortisone treatment [abstract no.P–43]. Proceedings of the 55th Annual Meeting of the American Academy of Dermatology: 1997 Mar 21–26: San Francisco.
8. Shapiro E.L., Gentles M.J., Tiberi R.L. et al. 17–Heteroaryl esters of corticosteroids. 2. 11beta –hydroxy series. J Med Chem 1987; 30: 1581–8.
9. Popper T.L., Gentles M.J., Kung T.T. et al. Structure–activity relationships of aseries of novel topical corticosteroids. J Steroid Biochem Mol Biol 1987; 27 (4–6): 837–43.
10. Crocker I.C., Zhou C–Y., Kreutner W. et al. Glucocorticoids inhibit leukotriene release by mixed leukocytes [abstract]. J Allergy Clin Immunol 1996; 97(Pt 3): 289.
11. Umland S.P., Nahrebne D.K., Razac S. et al. Effects of mometasone furoate and other glucocorticoids on cytokine production from cultured peripheral blood CD4+ T cells [abstract]. J Allergy Clin Immunol 1996; 97(Pt 3): 288.
12. Barton B.E., Jakway J.P., Smith S.R. et al. Cytokine inhibition by a novel steroid, mometasone furoate. Immunopharmacol Immunotoxicol 1991; 13 (3): 251–61.
мазь для наружного применения
На 100 г:
Действующее вещество: мометазона фуроат – 0,10 г.
Вспомогательные вещества: парафин мягкий белый — 94,90 г, воск пчелиный белый – 4,00 г, пропиленгликоля моностеарат – 1,00 г.
Однородная мазь белого цвета.
Глюкокортикостероид для местного применения
АТХ D07AC13 Мометазон
Фармакодинамика
Мометазон — синтетический глюкокортикостероид (ГКС), обладающий противовоспалительным, противозудным и антиэкссудативным действием.
ГКС индуцируют выделение белков, ингибирующих фосфолипазу А2 и известных под общим названием липокортины, которые контролируют биосинтез таких медиаторов воспаления, как простагландины и лейкотриены, путем торможения высвобождения их общего предшественника, арахидоновой кислоты.
Фармакокинетика
Абсорбция мометазона низкая. Через 8 часов после нанесения на неповрежденную кожу (без окклюзионной повязки) в системном кровотоке обнаруживается около 0,7% мометазона.
Воспалительные явления и зуд при дерматозах, поддающихся глюкокортикостероидной терапии.
- Повышенная чувствительность к мометазону, к другим глюкокортикостероидам, или к какому-либо компоненту препарата;
- розовые угри, периоральный дерматит;
- бактериальная, вирусная (Herpes simplex, Herpes zoster) или грибковая инфекция кожи;
- туберкулез, сифилис;
- поствакцинальные реакции;
- детский возраст до 2-х лет;
- беременность (лечение обширных участков кожи, длительное лечение);
- период грудного вскармливания (нанесение на область молочных желез, применение в больших дозах и/или в течение длительного времени);
- акне;
- атрофия кожи;
- перианальный и генитальный зуд;
- не наносить на раны, язвы.
- Нанесение на кожу лица и интертригинозную поверхность кожи;
- применение окклюзионных повязок, а также нанесение на большие участки кожи и/или длительное лечение (особенно у детей);
- длительная терапия ГКС.
Безопасность применения мометазона во время беременности не изучена. Наружное применение глюкокортикостероидов у беременных животных может вызвать нарушения развития плода. Значения этих данных для человека не было установлено. Применение препарата МОМЕТАЗОН во время беременности допускается только в тех случаях, когда предполагаемая польза для матери превышает риск для плода. В таких случаях применение препарата должно быть непродолжительным, ограничиваться небольшими участками кожи и под наблюдением врача.
Неизвестно, проникают ли ГКС для наружного применения в молоко матери. Следует принять решение о прекращении грудного вскармливания или об отмене препарата, учитывая необходимость его применения для матери. В случае, когда предполагается применение ГКС в больших дозах и/или в течение длительного времени, грудное вскармливание должно быть прекращено.
Наружно.
Тонкий слой мази МОМЕТАЗОН наносят на пораженные участки кожи один раз в день. Продолжительность курса лечения определяется его эффективностью, а также переносимостью пациентом, наличием и выраженностью побочных эффектов.
При применении препарата на лице, на участках с тонкой кожей, а также у детей нанесение препарата должно быть в минимальном количестве, обеспечивающим терапевтический эффект.
Курс лечения должен ограничиваться 5 днями.
Классификация побочных реакций по органам и системам с указанием частоты их возникновения: очень часто (≥ 1/10), часто (≥ 1/100, < 1/10), нечасто (≥ 1/1000, < 1/100), редко (≥ 1/10000, < 1/1000), очень редко (< 1/10000), в том числе отдельные сообщения, частота неизвестна (частота не может быть оценена на основе имеющихся данных).
Инфекционные и паразитарные заболевания:
Очень редко: фолликулит.
Частота неизвестна: вторичная инфекция, фурункулез.
Нарушения со стороны нервной системы:
Очень редко: ощущение жжения.
Частота неизвестна: парестезии.
Нарушения со стороны кожи и подкожных тканей:
Очень редко: крапивница.
Частота неизвестна: контактный дерматит, изменение пигментации, гипертрихоз, акнеформный дерматит, местная атрофия кожи.
Общие расстройства и нарушения в месте введения:
Частота неизвестна: болезненность в месте нанесения, реакция кожи в месте нанесения.
Нарушения со стороны органа зрения:
Частота неизвестна: нечеткое зрение.
Длительное применение ГКС для наружного применения в больших дозах или нанесение их на обширные участки кожи может сопровождаться системной абсорбцией с развитием симптомов: сухость кожи, дерматит, периоральный дерматит, мацерация кожи, атрофические изменения кожи, в частности, ее истончение, появление атрофических полос (стрий), телеангиоэктазии.
По сравнению со взрослыми пациентами у детей может отмечаться большая степень абсорбции ГКС для наружного применения, в связи с чем данная категория пациентов более подвержена риску развития системных побочных эффектов. Это обусловлено тем, что дети имеют незрелый кожный барьер и большее значение отношения площади поверхности тела к массе тела.
У детей, принимавших ГКС для наружного применения, отмечались побочные эффекты: угнетение гипоталамо-гипофизарно-надпочечниковой системы, синдром Иценко-Кушинга, задержка роста, отставание в прибавке веса, повышение внутричерепного давления.
Симптомы
Угнетение функции гипоталамо-гипофизарно-надпочечниковой системы, включая вторичную надпочечниковую недостаточность.
Лечение
Симптоматическое, при необходимости — коррекция нарушения водно-электролитного баланса, отмена препарата (при длительной терапии — постепенная отмена).
При нанесении на большие участки кожи в течение длительного времени, особенно при применении окклюзионных повязок, возможно развитие системного действия ГКС. Учитывая это, пациенты должны наблюдаться в отношении признаков подавления функции гипоталамо-гипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга.
Следует избегать попадания препарата МОМЕТАЗОН в глаза.
Пропиленгликоль, входящий в состав препарата МОМЕТАЗОН, может вызывать раздражение в месте нанесения. В таких случаях следует прекратить применение препарата и назначить соответствующее лечение.
Следует учитывать, что ГКС способны изменять проявления некоторых заболеваний кожи, что может затруднить постановку диагноза. Кроме того, применение ГКС может быть причиной задержки заживления ран.
При длительной терапии ГКС внезапное прекращение терапии может привести к развитию синдрома рикошета, проявляющегося в форме дерматита с интенсивным покраснением кожи и ощущением жжения. Поэтому после длительного курса лечения отмену препарата следует производить постепенно, например, переходя на интермиттирующую схему лечения перед тем, как полностью прекратить лечение.
Любой из побочных эффектов, описанный при системном применении ГКС, включая подавление функции надпочечников, может возникнуть и при местном применении, особенно у детей.
При лечении псориаза ГКС следует применять с осторожностью, поскольку в отдельных случаях было зарегистрировано появление рецидивов заболевания, развития толерантности к препарату, риск возникновения генерализованного пустулезного псориаза и развития местных или системных токсических реакций вследствие нарушения барьерной функции кожи.
При присоединении вторичной инфекции следует проводить соответствующую антибактериальную терапию. При любых признаках распространения инфекции необходимо прекратить наружное применение ГКС и провести соответствующее лечение антибактериальными или противогрибковыми препаратами.
Если отмечаются признаки повышенной чувствительности или раздражения кожи, связанные с применением препарата, следует прекратить лечение и обратиться к врачу.
На коже лица чаще, чем на других поверхностях тела, после длительного лечения ГКС местного действия могут проявляться атрофические изменения: курс лечения в этом случае не должен превышать 5 дней. С осторожностью применять у лиц с существующими атрофическими изменениями кожи, особенно у лиц преклонного возраста.
Необходимо соблюдать осторожность при нанесении препарата на лицо, складки, область естественных изгибов, на участки с тонкой кожей.
Применение в педиатрии
В связи с тем, что у детей величина соотношения площади поверхности и массы тела больше, чем у взрослых, дети подвержены большему риску подавления функции гипоталамо-гипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга при применении любых ГКС местного действия. Длительное лечение детей ГКС может привести к нарушениям их роста и развития.
Дети должны получать минимальную дозу препарата, достаточную для достижения эффекта.
Длительное применение препарата у детей должно проводиться под контролем врача. У детей курс лечения не должен превышать 5 дней. Окклюзионные повязки не должны применяться.
Мазь наружного применения, 0,1%.
По 10, 15, 20, 25, 30, 35, 40, 45, 50, 55, 60, 65, 70, 75, 80, 85, 90, 95, 100, 110, 120, 130, 140, 150, 160, 170, 180, 190, 200 г в тубы алюминиевые, укупоренные бутоном из полиэтилена низкого давления.
По 10, 15, 20, 25, 30, 35, 40, 50, 60, 70, 80, 100 г в тубы из комбинированного материала, укупоренные бушоном из полиэтилена низкого давления.
Каждую тубу вместе с инструкцией по медицинскому применению помещают в пачку из картона.
При температуре не выше 25 °С.
Хранить в недоступном для детей месте.
2 года.
После вскрытия упаковки использовать в течение 6 месяцев. Не применять по истечении срока годности.
По рецепту
Регистрационный номер
ЛП-007126
Дата регистрации
2021-06-24
Владелец регистрационного удостоверения
ТУЛЬСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА ООО
Россия
Производитель
ТУЛЬСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА ООО
Россия
Представительство
ТУЛЬСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА ООО
Россия
