Эффективно бороться с болями в спине можно только в том случае, если известна их причина. Вызывать болезненные ощущения в спине могут разнообразные заболевания и патологические состояния: невралгия, межпозвоночная грыжа, дегенеративно-дистрофические болезни позвоночника и пр.
Прежде чем начинать применять уколы при болях в спине, необходимо пройти обследование, по результатам которого врач назначит оптимальное лечение. Часто для этого приходится пройти нескольких врачей. В большинстве случаев для лечения болей в спине назначаются НПВП (нестероидные противовоспалительные препараты) и инъекции витаминов группы В, также могут быть назначены миорелаксанты и хондропротекторы.
Основные способы борьбы с болью инъекциями
В современной медицине при необходимости устранить боли в спине отдается предпочтение препаратам из двух групп: НПВП и нейроблокаторам. Важно понимать, что уколы могут быть только временной мерой, поэтому после снятия острых болей необходимо применять другие методы лечения — лечебные физические упражнения, массаж, физиотерапию и пр.
Часто врачи назначают комбинированные препараты с содержанием витаминов группы В. Считается, что наибольшим обезболивающим эффектом обладает витамин В12. Витамины этой группы способствуют восстановлению нервных волокон, нормализуют нервные и обменные процессы и оказывают общее положительное влияние на нервную систему.
Однако применение витаминов группы В в качестве уколов при болях в спине не имеет смысла, если болезненные ощущения возникают в остром состоянии. Если болезнь, вызывающая дискомфорт, носит хронический характер или рецидивирует, применение препаратов на основе витаминов малоэффективно.
В некоторых случаях для борьбы с особенно сильными болями применяется метод инъекций и растяжений. Больной ложится на живот, в точках наиболее интенсивной боли делают уколы с раствором новокаина. При этом игла должна входить строго перпендикулярно. Далее выполняются пассивное растяжение мышц, после чего на больной участок кладут горячий компресс. После снятия компресса пациенту необходима физическая активность. Требуется по максимуму двигаться, задействуя мышцы больной области.
Такая блокада используется, чтобы предотвратить передачу нервом болезненных импульсов. Он как бы отключается. Для максимальной эффективности блокады необходимо делать инъекции как можно ближе к точкам выхода нервов. Эпидуральные блокады чаще всего назначаются при хронических болях в спине, например, при межпозвоночной грыже.
Основные препараты с витаминами группы В и их особенности
К наиболее часто назначаемым препаратам с витаминами группы В относятся такие:
- Мильгамма,
- Комбилипен,
- Нейробион,
- Тригамма.
Они обладают общими основным характеристиками. Основные вещества в их составе: Лидокаин, Цианокобаламин, Пиридоксин, Тиамин. Показаниями к применению препаратов служат такие патологии:
- боли в спине, вызванные неврологическими нарушениями, включая корешковый синдром и межреберную невралгию, болезнями позвоночника, образованием межпозвоночной грыжи;
- невралгия тройного нерва, неврит;
- ночные судороги, полиневропатия.
Эти лекарства не назначаются беременным женщинам, кормящим матерям, больным с сердечной недостаточностью и повышенной чувствительностью к компонентам препарата, детям.
В некоторых случаях могут возникнуть побочные эффекты. Редко появляется аллергическая реакция, может наблюдаться тахикардия, усиление потоотделения.

При передозировке препарата возможны головокружения, тошнота, рвота
Уколы с применением этих лекарств делают внутримышечно. Как правило, назначается 2 мл лекарства 1 раз в день. Курс лечения, в зависимости от состояния больного, может составлять 5-10 дней. После этого может быть назначен прием витаминов в таблетированной форме или 2-3 укола в неделю на протяжении 2-х – 3-х недель. Какие лекарства подойдут лучше, определит врач.
Характеристики НПВП
Данные препараты назначаются в рамках симптоматической терапии. НПВП способствуют снятию болей и уменьшению воспаления, но с причинами возникновения болевого синдрома они не борются.
Большинство препаратов этой группы являются достаточно токсичными и могут вызвать различные побочные эффекты. К средствам с наименьшей токсичностью относится Ибупрофен. При этом все препараты обладают практически одинаковыми анестезирующими свойствами, то есть нельзя назвать более эффективные и менее эффективные лекарства из этой группы. Поэтому в большинстве случаев не стоит платить за НПНВП больше.
К наиболее часто назначаемым НПВП относятся такие:
- Мелоксикам (аналоги: Мовалис, Артрозан, Амелотекс);
- Кетопрофен (аналоги: Флексен, Кетонал, Фламакс, Артрозилен);
- Кеторолак (аналоги: Кеторолак, Кетанов, Кеторол);
- Диклофенак (аналоги: Ортофен, Наклофен, Ворльтарен).
Назначаются НПВП для уколов при болях в спине любой этиологии.
Противопоказаниями являются:
- периоды беременности и лактации;
- сердечная, почечная или печеночная недостаточность;
- язвенная болезнь ЖКТ;
- возраст до 16 лет;
- воспаления кишечника;
- бронхиальная астма;
- индивидуальная чувствительность к компонентам препарата.
Также с осторожностью и только под наблюдением врача можно применять препараты больным с сахарным диабетом, задержками жидкости и отеками.
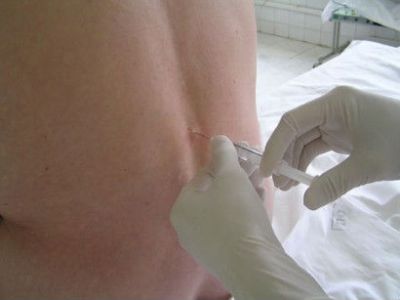
Инъекционный раствор вводят глубоко внутримышечно
Дозировка зависит от состояния больного, сопутствующих болезней, возраста. В любом случае длительность лечения не должна составлять более 5 дней, а суточная доза — превышать 60-90 мг.
К часто встречающимся побочным эффектам от приема НПВП относятся:
- диарея, запор, изжога, тошнота, острый панкреатит, гепатит;
- нефрит, острая почечная недостаточность, отеки, частое мочеиспускание;
- аллергический ринит, отек гортани, одышка;
- головная боль, головокружения, снижение слуха, нарушения зрения, сонливость, депрессия;
- обморок;
- анемия, свертывание крови;
- сыпь и шелушение кожи, другие кожные проявления;
- аллергические реакции;
- повышенная потливость, увеличение массы тела.
Также к противовоспалительным препаратам относится Хондроитина сульфат и лекарства с тем же действующим веществом — Артрадол, Хондролон, Хонлрогард, Мукосат. Однако эти лекарственные средства обладают также хондропротекторным действием, то есть они способствуют восстановлению хрящевой ткани. Их назначают в том случае, если боли в спине вызваны болезнями позвоночника, сопровождающимися разрушением хрящей.
Препараты против мышечного спазма
Достаточно часто боли в спине вызваны спазмом мышц, снять который необходимо как можно скорее, чтобы облегчить состояние больного. При спазме мышц также возникает вторичный корешковый синдром. Для обезболивания в этом случае целесообразно применять миорелаксанты:
- Толперизон;
- Мидокалм;
- Баклофен;
- Гидроксизин;
- Тизанидин;
- Сирдалуд.
Хондропротекторы
При необходимости устранить боли в спине, вызванные заболеваниями позвоночника, сопровождающимися дегенеративно-дистрофическими нарушениями, назначаются хондропротекторы. Основные показания к применению хондропротекторов: полиостеоартроз и остеохондроз.
Растворы для инъекций вводят внутрисуставно или глубоко внутримышечно. Обычно курс лечения довольно длительный, может включать несколько периодов введения инъекций и перерывов. Быстрого эффекта хондропротекторы, как правило, не дают, но при правильном и достаточно длительном лечении позволяют избежать рецидивов болей в спине, если у пациента наблюдаются определенные болезни позвоночника.
Если болит спина, необходимо обратиться к врачу для проведения диагностики. Только по ее результатам могут быть назначены уколы против боли.
Частые вопросы
Какие уколы являются эффективными при болях в спине?
Один из самых распространенных видов уколов при болях в спине – это инъекции некстрадола, которые содержат анальгетик и могут обеспечить быстрое облегчение от боли. Также могут применяться уколы с кортикостероидами для снижения воспаления и боли в спине.
Как часто можно делать уколы при болях в спине?
Частота уколов при болях в спине зависит от рекомендаций врача и типа уколов. Обычно уколы с анальгетиками можно делать не чаще 3-4 раз в день, но рекомендуется следовать инструкциям врача.
Каковы возможные побочные эффекты от уколов при болях в спине?
Возможные побочные эффекты от уколов при болях в спине могут включать реакцию на месте инъекции, изменение уровня сахара в крови, изменение артериального давления и другие. Важно обсудить все возможные побочные эффекты с врачом перед началом лечения.
Полезные советы
СОВЕТ №1
Перед тем как делать уколы от боли в спине, обязательно проконсультируйтесь с врачом, чтобы получить рекомендации по выбору подходящего препарата и дозировке.
СОВЕТ №2
При выполнении уколов важно соблюдать правила асептики и антисептики, чтобы избежать инфекций и осложнений. Помните о необходимости обработки места укола и использовании одноразовых шприцов и игл.
СОВЕТ №3
После укола от боли в спине рекомендуется соблюдать покой и избегать физических нагрузок в течение некоторого времени, чтобы предотвратить возможные осложнения.
Уколы при защемлении седалищного нерва
Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 35 лет;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 24 марта, 2023
Обновлено: 8 октября, 2024
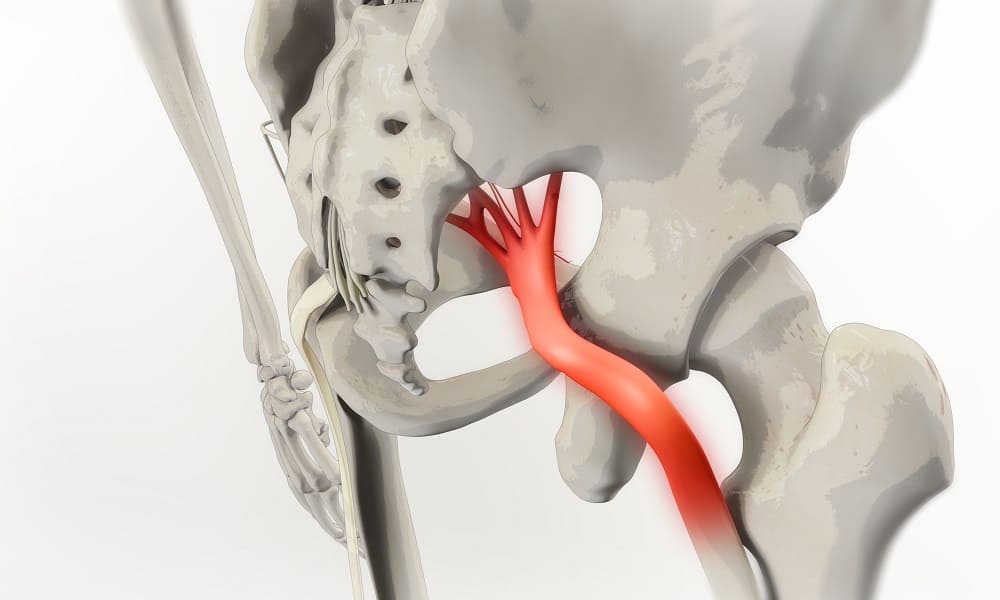
Ишиас, защемление и воспаление седалищного нерва – явление, распространённое среди взрослых людей с неподвижным образом жизни. Прострелы, тянущие боли в пояснице, онемение одной ноги не только портят настроение, но и влияют на работоспособность и качество жизни, поэтому вылечить их необходимо как можно быстрее.
В терапию ишиаса входят таблетки, мази и гели. Но лучший эффект дают инъекции в место боли. Что проколоть при защемлении седалищного нерва, должен решать врач, так как вводимые препараты сильны и при неправильном использовании могут вызвать серьёзные побочные эффекты.
Содержание статьи:
- 1 Преимущества лечения уколами
- 2 Используемые препараты
- 2.1 Нестероидные противовоспалительные препараты (НПВП)
- 2.2 Лечебные блокады
- 2.3 Миорелаксанты
- 2.4 Анальгетики
- 2.5 Витамины группы B
- 3 Правила использования инъекций
- 4 Когда уколы делать нельзя
- 5 Список использованной литературы:
Преимущества лечения уколами
При первых симптомах невралгии, когда ноги болят и слабеют от ущемления седалищного нерва, важно быстро понять, какие уколы помогут избавиться от обострения за минуты. Правильно подобранный препарат не только уберёт боль, но и избавит от неврологических проблем, расслабит мышцы, позволит вернуть функциональность спины и восстановить кровоснабжение и питание тканей.
Преимущества инъекций:
- Эффект через несколько минут.
- Быстрее исчезают признаки развития воспаления.
- Можно использовать процедуру повторно через короткое время.
- Уменьшение отёка в повреждённой зоне.
- Контакт с кровью отсутствует, что уменьшает вредное воздействие некоторых компонентов лекарства на чувствительные внутренние органы.
- Почти полное отсутствие побочных эффектов.
- Привыкание к лекарству не происходит.
Однако, чтобы добиться такого эффекта, нужно не только знать название инъекций, какие нужно ставить при воспалении седалищного нерва, чтоб снять боль, но и как правильно делают уколы, куда необходимо колоть тот или ной препарат.
В первом периоде лечения лекарство могут вводить:
- Внутримышечные. Укол делается в ягодичную мышцу, зона подбирается так, чтобы не задеть нерв.
- Эпидуральные. Лекарство вводится в межпозвоночное пространство рядом с пострадавшим нервом. Действие моментальное, поэтому к этому способу прибегают при сильных болях.
- Внутривенные. Препарат попадает сначала в кровь, а затем к месту защемления нервной ткани. Есть два способа введения: капельно или струйно.
Разобравшись с тем, что колоть при воспалении седалищного нерва и ишиасе, врач подбирает лучший способ введения для конкретного препарата.
Используемые препараты
Наиболее важный вопрос, с которым сталкивается каждый, испытывающий на себе ощущение, когда защемило седалищный нерв в ноге или ягодице, это чем лечить, какими препаратами и как их вводить, наружно или уколами и инъекциями. Решать это должен врач.
Уколы считаются эффективным средством доставить лекарство к очагу боли, поэтому их применяют, когда результат нужен как можно быстрее. Терапия против ишиаса комплексная, поэтому могут использоваться сразу несколько лекарств разной направленности.
Нестероидные противовоспалительные препараты (НПВП)
Инъекции средств этой категории необходимы при сильных болях в области спины. Нестероидные препараты не только быстро снимают чувство боли, но и уменьшают воспаление близлежащих тканей, устраняя не только симптом, но и причину возникновения заболевания. [1]
Наиболее популярные обезболивающие уколы при болях седалищного нерва и от ишиаса, какие делают, чтобы быстрее снять боль:
- Мелоксикам.
- Кеторол.
- Вольтарен.
Стоит помнить, что среди действующих веществ лекарств есть составляющие, опасные для людей с язвой желудка, заболеваниями почек, печени или крови.
Препарат многофункционален, имеет немного противопоказаний, поэтому при выстраивании терапии против ишиаса большинство врачей сразу обращаются к НПВП. [2]
Лечебные блокады
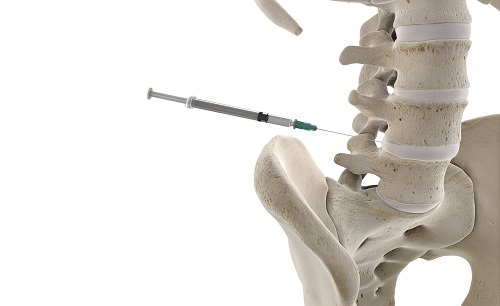
Когда встаёт вопрос, какие самые эффективные и лучшие обезболивающие уколы при защемлении седалищного нерва в ноге делают так, что они помогают в тяжёлых случаях от боли, какие инъекции ставят, какие названия у лекарств, что стоит колоть, стоит обратиться к лечебным блокадам. Это действенное средство в случаях, когда боль от защемлённого нерва становится невыносимой.
Блокаду часто делают даже до того, как начнётся обследование, если пациент обращается с симптомами, которые мешают полноценно передвигаться, приносят нестерпимые муки.
Для блокады боли используются местные анестетики и гормональные средства в одном шприце. Определяется точка расположения поражённого или защемлённого нерва, и лекарство вводится к нему. Постепенно средство обволакивает нервную ткань, устраняя неприятные ощущения.
Выполнять процедуру необходимо в медицинском учреждении в специально оборудованном кабинете. Эффект после введения ожидается уже через 10-15 минут. При этом после серии уколов он может сохраняться до полугода.
Отличие лечебной блокады от прочих обезболивающих средств в её действии на организм:
- Мгновенное и сильное действие.
- Устраняется не только боль, но и причины.
- Комплексный лечебный эффект.
- Снижение рисков побочных эффектов за счёт доставки действующего вещества к источнику боли, минуя пищеварительную систему.
Стоит помнить, что для процедуры используются сильные препараты с рядом побочных эффектов, поэтому прибегать к этому средству без очевидной причины нецелесообразно.
Миорелаксанты
Медикаментозное лечение воспаления, защемления седалищного нерва, боли в ноге и ишиаса не будет эффективным, если не используются такие медикаменты и препараты, как миорелаксанты, уколы этими лекарствами имеют лучшие отзывы, какие бы названия ни были в рецепте. Дело в том, что основной причиной возникновения болей при ишиасе являются судороги и напряжение мышц, а миорелаксанты используются для расслабления. [3]
Одна инъекция может устранить проблему, так как мышца расслабится и вернётся к физиологически правильному положению.
Действенные средства:
- Тизанидин.
- Мидокалм.
- Сирдалуд.
Миорелаксанты вкалывают вместе с НПВП, что ускоряет достижение обезболивающего эффекта.
Анальгетики
Ещё одним из вариантов обезболивающих уколов, какие назначают при ишиасе седалищного нерва, являются анальгетики, инъекции этими препаратами лучше делать внутримышечно. Они направлены не на лечение, а на уменьшение боли. При этом средства делятся на две большие группы.
Ненаркотические легко достать без рецепта. Это обезболивающие, отлично справляющиеся со своей функцией при средних болях. Популярные средства среди них:
- Ибупрофен.
- Баралгин.
- Бутадион.
Наркотические выписываются в крайнем случае, когда боль невыносимая. Используются препараты подобного типа только врачом, отпускаются по рецепту. Назначить наркотический анальгетик врач решится, только если другого выбора не будет, потому что на остальные препараты пациент реагировать не будет.
Главным побочным эффектом от применения средств этого типа становится формирование зависимости.
Витамины группы B
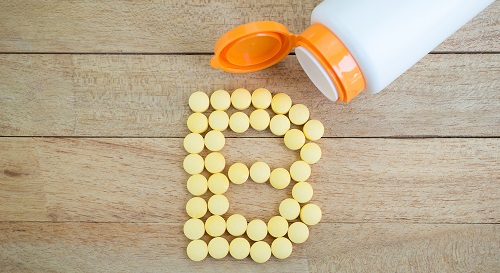
Препараты этой группы выполняют скорее поддерживающую функцию. Они не только оказывают прямое воздействие на процессы, протекающие в организме, но и усиливают действие других лекарств, что помогает отказываться от крупных доз или использования сильных средств с большей вероятностью побочных эффектов. [4]
Основное действие составов, содержащих витамины группы B:
- Улучшение трофических процессов.
- Восстановление нервных окончаний.
- Питание тканей на клеточном уровне.
- Повышение скорости обмена веществ.
- Улучшение работы сердечно-сосудистой системы.
Препараты подбираются с учётом особенностей организма пациента и тех лекарств, которые уже используются для терапии.
Наиболее востребованные средства:
- Нейробион.
- Комбилипен.
- Нейродикловит.
Правила использования инъекций
При защемлении седалищного нерва и воспалении важно не только, что колят, какие препараты против ишиаса используют, но и как делают уколы. Правильная техника, соблюдение правил обеспечивает необходимый результат и восстановление пациента.
При терапии с помощью инъекций врач придерживается правил:
- Процедуру проводит только опытная медицинская сестра или доктор, специализирующийся на вмешательствах такого типа.
- Кожа перед началом введения иглы тщательно обрабатывается спиртом.
- Лекарство, дозировку и количество процедур согласовывается лечащим врачом после получения результатов исследования.
- При вскрытии тщательно сверяется название лекарства на коробке и ампуле.
- Лекарство должно правильно храниться.
- Инструкция по приготовлению раствора должна соблюдаться абсолютно точно.
- После прокола иглой проверяется, нет ли повреждения сосудов.
- Средство вводится постепенно.
Если всё сделано правильно, то результат от применённого средства будет быстрый, а побочные эффекты и осложнения не проявятся, кроме того, процедура не оставит после себя неприятных ощущений.
Когда уколы делать нельзя
Уколы при заболевании седалищного нерва не делают:
- Людям, не достигшим возраста 12 лет, так как большинство препаратов не подходят для детей и могут нанести серьёзный вред растущему организму.
- Психические заболевания в период обострения течения. Иногда психиатрический диагноз становится препятствием к инъекции при любом состоянии пациента.
- Серьёзные заболевания и патологии сердца.
- Заболевания печени.
- Аллергическая реакция.
- Беременность и период грудного вскармливания.
- Отсутствие контакта. Если пациент без сознания или не может понять врача и сообщить о самочувствии, то процедуру не проводят.
Лечение уколами при ишиалгии должен проводить только профессионал в специально подготовленном помещении, так как реакция каждого человека индивидуальна, могут возникнуть непредвиденные последствия от ввода препарата.
Если вводить лекарства самостоятельно, то велика вероятность пострадать от недостаточного профессионализма человека, оказывающего помощь.
Возможны последствия:
- При введении — попадание иглы в сосуд.
- Поломка иглы внутри тела.
- Повреждение нерва.
- Попадание инфекции.
- Формирование абсцесса.
Разбираясь с тем, что уколоть, если защемило седалищный нерв, в первую очередь определите, а можно ли делать укол человеку или это может привести к ухудшению его состояния.
Список использованной литературы:
- ^ Edinoff, Amber N et al. “Adjuvant Drugs for Peripheral Nerve Blocks: The Role of Alpha-2 Agonists, Dexamethasone, Midazolam, and Non-steroidal Anti-inflammatory Drugs.”
Anesth Pain Med. 2021 Jul 4;11(3):e117197. doi: 10.5812/aapm.117197. eCollection 2021 Jun. - ^ Berkowitz, Richard D et al. “Meloxicam for intravenous use: review of its clinical efficacy and safety for management of postoperative pain.” Pain Manag. 2021 May;11(3):249-258. doi: 10.2217/pmt-2020-0082. Epub 2020 Dec 9.
- ^ Coward, D M. “Tizanidine: neuropharmacology and mechanism of action.”
Neurology. 1994 Nov;44(11 Suppl 9):S6-10; discussion S10-1. - ^ Huang, Zhi-Fa et al. “Effect of Mannitol plus Vitamins B in the management of patients with piriformis syndrome.” J Back Musculoskelet Rehabil. 2019;32(2):329-337. doi: 10.3233/BMR-170983.
18+
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Была ли эта статья полезна?
- Да
- Нет
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Приносим извинения!
Как можно улучшить эту статью?
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Leave this field empty
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Боль в спине (дорсалгия) — один из самых распространенных синдромов он занимает третье место по частоте госпитализаций, а около 20% населения страдают от хронической боли в спине.
Причины этих болей не всегда очевидны, и прежде чем говорить о рекомендациях по лечению, рассмотрим основные виды этого синдрома и разберемся в причинах, которые могут его спровоцировать.
Почему может болеть спина
Прежде всего нужно определить, чем вызвана боль:
- проблемами в позвоночнике и/или окружающих тканях (позвонки, фасеточные суставы, межпозвонковые диски, мышцы спины, а также расположенные там нервные корешки и отростки) – это так называемые вертеброгенные боли;
- либо заболеваниями внутренних органов (язва желудка, панкреатит, холецистит, аневризма брюшной аорты, заболевания кишечника), органов малого таза (эндометриоз, простатит), мочеполовых органов (пиелонефрит, мочекаменная болезнь) — невертеброгенные боли.
Второй важный аспект – насколько опасна причина, вызвавшая боль. По этому критерию боли в спине подразделяют на специфические и неспецифические.
Специфические (опасные) боли в спине встречаются редко, не более 10 % всех случаев, и могут быть следствием:
- переломов позвонков (при остеопорозе и др.),
- компрессии (ущемлении) корешков спинного мозга,
- заболеваний внутренних органов,
- воспалительных инфекционных заболеваний (например, пневмонии),
- патологии спинного мозга и позвоночника,
- онкологических процессов.
Неспецифические боли в спине
связаны чаще всего с перегрузкой мышечно-связочного аппарата позвоночника либо посттравматическими или возрастными дистрофическими изменениями в его структурах.
Источником боли могут быть поврежденные мышцу и связки – это соматическая боль, а могут быть непосредственно элементы нервной системы (спинной мозг, нервные рецепторы или корешки, нервные узлы ит.п.), которые раздражаются и повреждаются в результате патологических изменений в позвоночных структурах — это нейропатическия (невропатическая) боль.
В последнее время выделяют в отдельную группу еще один тип болевых синдромов – психогенная боль. Это болевые ощущения, связанные не с физическими повреждениями каких либо органов и тканей, а с психическим состоянием человека – это страх, стресс, депрессия и т.п., которые вызывают мышечные спазмы, из-за чего и возникает боль.
Еще один важный для определения методики лечения фактор — продолжительность болевого синдрома. По этому критерию боль характеризуют следующим образом:
- острая – длительность не более 6 недель, причем ранее в этом месте и не возникала;
- подострая — от 6 до 12 недель;
- хроническая — длится свыше 12 недель, то есть больше нормального периода заживления поврежденных тканей при этом боль до конца не проходит либо если интервал между приступами менее 6 месяцев;
- рецидивирующая — возникает в одном и том же месте с интервалом более 6 месяцев после полностью бессимптомного периода.
С точки зрения локализации болей в спине выделяют:
- локальные боли — возникают в месте повреждения тканей (мышц, фасций, сухожилий, костей) либо воздействия на них со стороны какого-либо процесса или объекта (например, остеофита – костного нароста на суставе). Эта боль может быть периодической или постоянной, ощущаться как тупая или острая, давящая, пульсирующая, дергающая, ноющая, тянущая, распирающая и пр.
- отраженные боли — возникают при патологиях внутренних органов (висцеральные соматогенные болевые синдромы ) и ощущаются в тех зонах, которые иннервируются тем же сегментом спинного мозга, что и пораженный орган. Например, боль в нижней части спины сожжет ощущаться при язве задней стенки желудка, панкреатите и других патологиях в этой области тела.
- проецируемые (проекционные) боли – это невропатические боли, возникают при повреждении либо раздражении нервных структур, проводящих импульсы в болевые центры мозга, могут быть как распространенными, так и точно локализованными и обычно носят простреливающий характер, в частности к этой группе относятся радикулярные или корешковые боли.
- спастические — вызванные мышечными спазмами различного генеза. Мышечная боль может быть локальной или генерализованной (распространенной). Чаще всего спазмы мышц спины возникают во время физических нагрузок или после них, но иногда могут возникать покое и даже ночью (в том числе во время сна) – это чаще психогенные боли.
Нередко наблюдается сочетание нескольких видов болей, так при люмбоишиалгии характерны боли: мышечно–тоническая в виде синдромов ягодичных мышц, а также нейрососудистая, нейродистрофическая.
Диагностика при болях в спине
Какие виды боли чаще всего диагностируются у пациентов, обращающихся к врачу по поводу болей в спине? Статистика дает следующую картину:
- неспецифические скелетно-мышечные боли– 80-90 %
- нейропатические (компрессионные корешковые) – 6-15%
- специфические (опухолевое, инфекционное, травматическое, воспалительное поражение позвоночника, спинного мозга, его оболочек и корешков, заболевания внутренних органов) боли в спине – 4%
На что должен обратить внимание врач при первичном осмотре пациента?
Главная задача – на основании опроса пациента, физикального осмотра двигательных и функциональных проб локализовать область поражение и определить причину боли.
По результатам обследования врач предварительно определяет одну из трех диагностических категорий, которая и будет определять методику дальнейшего обследования и лечения:
- Есть признаки серьезной патологии;
- Есть признаки радикулопатии (корешкового синдрома);
- Диагностируются неспецифические мышечные боли (рефлекторный мышечно-тонический или миофасциальный синдром).
В зависимости от того, к какой диагностической категории относится конкретный случай, врач выбирает методику дальнейшего обследования и лечения патологии.
Методика лечения болей в спине
Методика ведения пациента с опасными симптомами
Хотя опасные заболевания при боли в спине диагностируются очень редко, однако именно их исключение является первоочередной задачей врача.
Под опасными патологиями, проявляющимися болевыми синдромами в различных участках спины, понимают:
- Травматические и компрессионные (при остеопорозе) переломы позвонков;
- Опухоли (в том числе метастазы) позвоночника, спинного мозга и спинальных корешков;
- Спондилоартриты (особенно анкилозирующий спондилит);
- Инфекционно-воспалительные заболевания (остеомиелит, эпидуральный абсцесс, туберкулез);
- Вторичный стеноз позвоночного канала с синдромом «конского хвоста»;
- Заболевания внутренних органов (заболевания почек, гинекологические патологии, аневризма аорты и др.).
При выявлении симптомов опасных заболеваний врач обязан направить пациента на дальнейшее лабораторные, инструментальные (рентгенография, КТ, МРТ, сцинтиграфия костей, костная денситометрия и т.д.) обследования для подтверждения или опровержения диагноза и на консультацию и лечение у специалистов (невролог, нейрохирург, онколог, фтизиатр, ревматолог и др.). По показаниям возможна госпитализация для проведения комплексного обследования и лечения.
Лечение болей в спине при невропатических (корешковых) синдромах
Лечение дорсопатии (лат. dorsum «спина» + др.-греч. πάθος «болезнь»), вызванной раздражением, ущемлением нервных корешков остеофитами, межпозвонковыми грыжами, деформированными позвоночными суставами и т.п., находится в компетенции невролога. Диагностика проводится на основе обследования, физикального осмотра, диагностического тестирования, инструментального обследования (МРТ/МСКТ).
Для неврологического синдрома характерны высокая интенсивность боли, усиление боли при движении, нарушение чувствительности, локальная мышечная слабость, атрофии в соответствующей пораженному нерву области с ирридацией боли по ходу нерва, вплоть до пареза. В некоторых ситуация — когда боль не удается купировать за неделю, или происходит ухудшение состояния, — может быть рекомендована госпитализация. Но чаще синдром лечится амбулаторно.
Рекомендации по лечению дорсопатии, вызванной неврологическим синдромом:
- Покой, исключение резких движений, вызывающих боль поз;
- При ослаблении болей – постепенное увеличение двигательной активности, лечебная физкультура, игорефлексотерапия, физиотерапия.
Медикаментозное лечение на первом этапе направлено на купирование болевого синдрома, для чего используются:
- Новокаиновые блокады;
- Гормональные противовоспалительные средства
- Нестероидные противовоспалительные средства;
- Миорелаксанты;
- Средства, улучшающие микроциркуляцию и кровоснабжение тканей
- Витаминные комплексы
Лечение пациентов с мышечными синдромами
Мышечные синдромы — наиболее частая причина болей в спине. Это могут быть мышечные спазмы, растяжения, воспаления, повреждения связок и сухожилий, нервное напряжения и др.. Пациентов с мышечными синдромами обычно лечат врач общей практики или участковый терапевт. Очень важно сообщить пациенту о причинах хронической боли в спине и ее доброкачественной природе, чтобы снять страхи и нервное напряжение.
При мышечных синдромах постельный режим не рекомендуется, пациент должен обязательно двигаться, разминать мышцы, не допуская перенапряжения и перегрузок.
Для устранения боли назначается медикаментозное лечение. Также показаны иглотерапия, массажи, в том числе точечные. Если боль не удается купировать в течение 4-6 недель, следует проконсультироваться с неврологом.
Для лечения мышечных болей в спине применяются следующие группы препаратов в форме уколов, таблеток и мазей.
- Нестероидные противовоспалительные средства;
- Миорелаксанты;
- Средства, улучшающие микроциркуляцию и кровоснабжение тканей.
В зависимости от тяжести состояния возможна как монотерапия НПВС, так и комплексная в сочетании с миорелаксантами. Полезны витаминные комплексы — сочетание витаминов группы В и магния. Для отдельных пациентов могут быть полезны антидепрессанты, которые помогают усилить действие болеутоляющих средств и улучшить сон.
Топ препаратов для лечения боли в спине — лучшие уколы, таблетки и мази
Для лечения болей в спине могут применяться следующие группы препаратов:
- местные анестетики – используются чаще всего при блокадах, позволяют быстро, но на короткое время купировать болевой синдром;
- гормональные препараты и кортикостероиды – сильнодействующие противовоспалительные препараты с выраженным обезболивающим действием;
- нестероидные противовоспалительные средства – оказывают противовоспалительное, анальгетическое и жаропонижающее действие, позволяют снять болевой синдром и снижают воспалительный процесс;
- миорелаксанты – снимают болевые ощущения, вызванные мышечными спазмами;
- хондропротекторы – способствуют восстановлению хрящевых тканей суставов;
- комплексные витаминные препараты группы В – способствуют восстановлению поврежденных нервных структур.
Комбинированная терапия более эффективна, она позволяет сократить сроки лечения и уменьшить риск развития побочных эффектов обезболивающих и противовоспалительных средств благодаря снижению продолжительности лечения.
При боли в спине что лучше – уколы или таблетки?
При лечении болевых синдромов инъекционные формы обезболивающих препаратов применяются для устранения сильных болей. Они позволяют улучшить двигательную активность и купировать воспалительный процесс. Уколы таких препаратов назначают на короткий период – от одного до пяти дней, в зависимости от тяжести состояния пациента, сопутствующих заболеваний, имеющихся противопоказаний и т.п., после чего пациента переводят на другие формы лекарственных средств.
Также в инъекционной форме применяются препараты, ускоряющие процессы регенерации суставов, и витаминные комплексы, способствующие восстановлению нервных структур, так как инъекционная форма повышает их эффективность.
После снижения болевых ощущений для улучшения состояния, исключения обострения и рецидивов на определенный период, в зависимости от состояния пациента, назначаются таблетированные формы.
Мази и гели чаще всего применяются при умеренных болевых синдромах, в комплексном лечении мышечных спазмов различной этиологии.
Обезболивающие уколы и таблетки при болях в спине и пояснице (список препаратов)
Местная анестезия
Для временного купирования очень сильных болей, а также в диагностических целях применяется новокаиновая блокада, позволяющая на некоторое время устранить боль. С помощью этого метода можно точно локализовать область повреждения — например, при спондилоартрозе.
Для быстрого обезболивания по назначению и под контролем врача применяют следующие препараты:
- Новокаин
Лекарственная форма: Раствор для инъекций
Активное вещество: прокаин
Анестезирующее средство локального действия, применяется для местной анестезии и блокад. Обладает умеренным обезболивающим эффектом. Подавляет проведение не только болевых, но и импульсов другой модальности (исчезает чувствительность в области действия препарата), устраняет спазм гладкой мускулатуры, уменьшает возбудимость миокарда и моторных зон коры головного мозга. Обладает короткой анестезирующей активностью (продолжительность анестезии составляет 0.5-1 ч).
2. Лидокаин
Лекарственная форма: Спрей
Активное вещество: лидокаина гидрохлорид
Местный анестетик, более сильный и продолжительный, чем новокаин, обладает также противоаритмическим действием, то есть влияет на сердечную деятельность. Также применяется для местного обезболивания.
Запрещается совмещать лидокаин с новокаином, т.к. это может угрожать осложнениями вплоть до остановки сердца.
Гормональные и кортикостероидные противовоспалительные средства
Гормональные (стероидные) противовоспалительные средства обладают сильным обезболивающим и противовоспалительным действием, но противопоказаны для длительного применения. Их применяю короткими курсами при сильных болях или для местных блокад в зоне поражения, после чего при необходимости переходят на НПВС.
3) Кеналог
Лекарственная форма: суспензия для инъекций
Активное вещество:
триамцинолона ацетонид
Глюкокортикостероид. Применяется системно и локально (внутримышечное и внутрисуставное введение) при воспалительных процессах в суставах и при хронических воспалительных заболеваниях суставов; активных формах артрозов и других суставных заболеваниях.
4) Дипроспан
Лекарственная форма: суспензия для инъекций
Активные вещества:
бетаметазона динатрия фосфат, бетаметазон
Глюкокортикостероид. Применяется при заболеваниях костно-мышечной системы и мягких тканей, в т.ч. остеоартроз, анкилозирующий спондилоартрит, радикулит, ишиалгия, люмбаго и др.
Нестероидные противовоспалительные средства (НПВС)
Эта группа медикаментов оказывает обезболивающее и противовоспалительное действие. Подходит для курсового применения. При выборе препаратов нужно учитывать возможные побочные действия и сопутствующие заболевания пациента. При использовании препаратов
5) Мовалис
Лекарственная форма: таблетки и инъекции
Активное вещество: кеторолак
Мовалис можно назвать препаратом выбора при болях в спине и суставах. Оказывает противовоспалительное, анальгетическое и жаропонижающее действие. Мелоксикам подавляет синтез только медиаторов воспаления ЦОГ-2, что ослабляет симптомы воспаления и боли, не, не оказывая повреждающего действия на желудок и почки, в отличие от более старых препаратов, поэтому он более безопасен в применении.
Показания к применению:
- остеоартрит (артроз, дегенеративные заболевания суставов), в т.ч. с болевым компонентом;
- ревматоидный артрит;
- анкилозирующий спондилит;
- другие воспалительные и дегенеративные заболевания костно-мышечной системы, такие как артропатии, дорсопатии (например, ишиас, боль внизу спины, плечевой периартрит), сопровождающиеся болью.
6) Кеторол
Лекарственная форма: Гель
Активное вещество: кеторолак
Сильное обезболивающее, значительно превосходит другие НПВП, сопоставимо с морфином, обладает противовоспалительным и умеренным жаропонижающим действием. Предназначен для симптоматической терапии, уменьшения интенсивности боли и воспаления на момент применения, на прогресс заболевания не влияет.
Показания к применению
- травмы;
- зубная боль;
- боли в послеродовом и послеоперационном периоде;
- онкологические заболевания;
- миалгия;
- артралгия;
- невралгия, радикулит;
- вывихи, растяжения;
- ревматические заболевания.
7) Найз
Лекарственная форма: таблетки
Активное вещество: нимесулид
НПВС из класса сульфонанилидов. Является селективным ингибитором медиаторов воспаления ЦОГ-2, благодаря чему снижает воспаление с минимальными побочными эффектами. Оказывает противовоспалительное, анальгезирующее и выраженное жаропонижающее действие.
Показания к применению
- ревматоидный артрит;
- суставной синдром при обострении подагры;
- псориатический артрит;
- анкилозирующий спондилоартрит;
- остеохондроз с корешковым синдромом;
- остеоартроз;
- миалгия ревматического и неревматического генеза;
- воспаление связок, сухожилий, бурситы, в т.ч. посттравматическое воспаление мягких тканей;
- болевой синдром различного генеза (в т.ч. в послеоперационном периоде, при травмах, альгодисменорея, зубная боль, головная боль, артралгия, люмбоишиалгия).
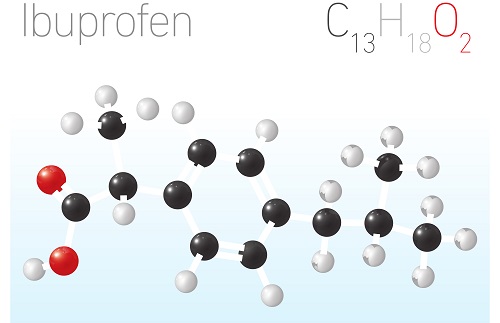
 Ибупрофен
Ибупрофен
Лекарственная форма: таблетки, покрытые . пленочной оболочкой
Активное вещество: ибупрофен
Ибупрофен оказывает противовоспалительное, жаропонижающее и анальгезирующее действие, снижает болевую чувствительность в очаге воспаления, что приводит к уменьшению болей, в т.ч. при болях в суставах, способствует увеличению объема движений. Ибупрофен предназначен для симптоматической терапии, уменьшая боль и воспаление на момент использования, на прогрессирование заболевания не влияют.
Показания к применению
- суставная, мышечная боль;
- боли в спине, пояснице, радикулит;
- боли при повреждении связок;
- головная боль напряжения, мигрень;
- зубная боль;
- ревматоидный артрита, остеоартроз.
9) Аркоксиа
Лекарственная форма: таблетки
Активное вещество: эторикоксиб
НПВС. Высокоэффективный препарат с выраженным обезболивающим и противовоспалительным действием. Эффект наступает достаточно быстро и сохраняется долгое время. Однако принимать препарат следует под контролем врача, так как возможны побочные действия со стороны сердечно-сосудистой системы и — в меньшей степени – ЖКТ. Решение о назначении должно быть обосновано с учетом общих рисков для каждого конкретного пациента
Показания к применению
- лечение хронической боли в нижней части спины;
- симптоматическая терапия остеоартрита, ревматоидного артрита, анкилозирующего спондилита, боли и воспаления, связанных с острым подагрическим артритом;
- краткосрочная терапия умеренной и выраженной острой боли после стоматологических операций.
10) Вольтарен
Лекарственная форма: раствор для инъекций
Активное вещество: диклофенак
НПВС. Оказывает выраженное обезболивающее, противовоспалительное, и умеренное жаропонижающее действие. При ревматических заболеваниях уменьшает боли в суставах в покое и при движении, а также утреннюю скованность и припухлость суставов, способствует увеличению объема движений. Уменьшает посттравматические и послеоперационные боли, а также воспалительный отек.
При посттравматических и послеоперационных воспалительных явлениях быстро купирует боли (возникающие как в покое, так и при движении), уменьшает воспалительный отек и отек послеоперационной раны. Принимать под контролем врача, у длительного приема много противопоказаний со стороны ЖКТ и сердечно-сосудистой системы.
Показания к применению
Воспалительные и дегенеративные заболевания опорно-двигательного аппарата, в т.ч. ревматоидный, ювенильный, хронический артрит; анкилозирующий спондилит и другие спондилоартропатии; остеоартроз; подагрический артрит; бурсит, тендовагинит; болевой синдром со стороны позвоночника (люмбаго, ишиалгия, оссалгия, невралгия, миалгия, артралгия, радикулит); посттравматический послеоперационный болевой синдром, сопровождающийся воспалением (например, в стоматологии и ортопедии).
Миорелаксанты
11) Сирдалуд
Лекарственная форма: таблетки
Активное вещество: тизанидин
Миорелаксант центрального действия. Подавляет передачу болевых импульсов на уровне спинного мозга, в результате чего мышечный тонус снижается. В дополнение к миорелаксирующим свойствам, тизанидин оказывает также центральный умеренно выраженный анальгезирующий эффект.
Тизанидин эффективен при хронических спазмах спинального и церебрального генеза. Уменьшает спастичность и клонические судороги, вследствие чего снижается сопротивление пассивным движениям и увеличивается объем активных движений.
Показания к применению
Спастическое состояние скелетных мышц, вызванное неврологическими заболеваниями (рассеянный склероз, хроническая миелопатия, инсульт, дегенеративные заболевания спинного мозга). Болезненный спазм скелетных мышц, обусловленный поражением позвоночника (шейный и поясничный синдромы) или возникающий после операций (по поводу грыжи межпозвоночного диска или остеоартрита бедра).
12) Мидокалм
Лекарственная форма: таблетки, покрытые пленочной оболочкой
Активное вещество: толперизон
Толперизон является миорелаксантом центрального действия. Толперизон хорошо проникает в нервные ткани, достигая наибольших концентраций в стволе головного мозга, спинном мозге и периферической нервной системе. Вызывает торможение нервных импульсов и по механизму действия имеет сходство с лидокаином.
Показания к применению
- симптоматическое лечение спастичности у взрослых, обусловленной инсультом;
- миофасциальный болевой синдром средней и тяжелой степени (в т.ч. мышечный спазм при дорсопатиях).
13) Толперизон
Лекарственная форма: таблетки, покрытые пленочной оболочкой
Активное вещество: толперизона гидрохлорид
Миорелаксант центрального действия. Снижает повышенный тонус скелетных мышц. Не оказывает существенного влияния на периферические отделы нервной системы. Обладает слабым спазмолитическим и сосудорасширяющим действием.
Показания к применению
Спинномозговые и церебральные параличи (гипертонус, спазм мышечный, спинальный автоматизм; контрактура конечностей).
Заболевания, сопровождающиеся дистонией, ригидностью, спазмом мышц; облитерирующие заболевания артерий: облитерирующий атеросклероз сосудов конечностей, гипертонус в сочетании с нарушением мышечного тонуса другого типа.
Хондропротекторы
14) Алфлутоп
Лекарственная форма: Раствор для инъекций
Активное вещество: биоактивный концентрат мелких морских рыб
Стимулятор репарации тканей природного происхождения. Алфлутоп — хондропротектор, активным компонентом которого является биоактивный концентрат из мелкой морской рыбы, который содержит мукополисахариды (хондроитина сульфат), аминокислоты, пептиды, ионы натрия, калия, кальция, магния, железа, меди и цинка.
Алфлутоп предотвращает разрушение макромолекулярных структур нормальных тканей, стимулирует процессы восстановления в и ткани суставного хряща, обладает обезболивающим и противовоспалительным действием.
Показания к применению
- первичный и вторичный остеоартроз различной локализации (коксартроз, гонартроз, артроз мелких суставов);
- спондилез;
- остеохондроз.
15) Мукосат
Лекарственная форма: Раствор для внутримышечного внутрисуставного введения
Активное вещество: хондроитина сульфат натрия
Оказывает хондростимулирующее, регенерирующее, противовоспалительное и анальгезирующее действие. Хондроитина сульфат участвует в построении основного вещества хрящевой и костной ткани. Обладает хондропротекторными свойствами, усиливает обменные процессы в гиалиновом и волокнистом хрящах, субхондральной кости; ингибирует ферменты, вызывающие деградацию (разрушение) суставного хряща; стимулирует выработку хондроцитами протеогликанов. Способствует снижению выброса в синовиальную жидкость медиаторов воспаления и болевых факторов, подавляет секрецию лейкотриенов и простагландинов. Замедляет резорбцию костной ткани и снижает потери кальция, ускоряет процессы восстановления костной ткани. Хондроитина сульфат замедляет прогрессирование остеоартроза и остеохондроза. Способствует восстановлению суставной сумки и хрящевых поверхностей суставов, препятствует коллапсу соединительной ткани, нормализует продукцию суставной жидкости.
Показания к применению
Дегенеративно-дистрофические заболевания суставов и позвоночника (остеоартроз периферических суставов, межпозвонковый остеоартроз и остеохондроз), для ускорения восстановительных процессов при переломах.
16) Дона
Лекарственная форма
- Таблетки, покрытые пленочной оболочкой
- Порошок для приготовления раствора для приема внутрь
- раствор для внутримышечного введения
Активное вещество: глюкозамин
Дона обладает противовоспалительным и обезболивающим действием, восполняет эндогенный дефицит глюкозамина, стимулирует синтез протеогликанов суставного хряща и гиалуроновой кислоты синовиальной жидкости, тем самым стимулируя регенерацию хрящевой ткани; увеличивает проницаемость суставной капсулы, восстанавливает ферментативные процессы в клетках синовиальной мембраны и суставного хряща.
Способствует фиксации серы в процессе синтеза хондроитинсерной кислоты, облегчает нормальное отложение кальция в костной ткани, тормозит развитие дегенеративных процессов в суставах, восстанавливает их функцию, уменьшая суставные боли.
Доказана эффективность глюкозамина сульфата уже через 2-3 недели от начала применения, при этом продолжительность эффекта составляет от 6 месяцев до 3 лет в отличие от НПВП. Ежедневное непрерывное лечение глюкозамина сульфатом в течение 3 лет показало прогрессивное улучшение симптомов и задержку структурных изменений сустава, что определяется с помощью обычной рентгенографии. Глюкозамина сульфат продемонстрировал хорошую переносимость как в коротких, так и в длительных курсах лечения.
Показания к применению
- остеоартроз периферических суставов и позвоночника;
- остеохондроз.
17) Структум
Лекарственная форма: Желатиновые капсулы
Активное вещество: хондроитина сульфат натрия
Препарат, стимулирующий процесс регенерации хрящевой ткани. Структум влияет на обменные процессы в гиалиновом и волокнистом хрящах, уменьшает дегенеративные процессы в хрящевой ткани суставов, стимулирует биосинтез гликозамингликанов. Замедляет резорбцию костной ткани и снижает потери кальция, ускоряет процессы восстановления костной ткани.
Структум уменьшает болезненность и улучшает подвижность пораженных суставов. Терапевтический эффект сохраняется длительное время после окончания курса лечения.
Показания к применению
- остеоартроз;
- межпозвонковый остеохондроз.
18) Терафлекс
Лекарственная форма: капсулы прозрачные твердые желатиновые,
Активные вещества
- хондроитина сульфат натрия
- глюкозамин
Препарат, стимулирующий восстановление хрящевой ткани. Глюкозамин и хондроитина сульфат принимают участие в синтезе соединительной ткани, способствуя предотвращению процессов разрушения хряща и стимулируя регенерацию ткани. Другим возможным действием глюкозамина является защита поврежденного хряща от метаболического разрушения, вызываемого НПВС и ГКС, а также собственное умеренное противовоспалительное действие. Хондроитина сульфат служит дополнительным субстратом для образования здорового хрящевого матрикса. Стимулирует образование гиалуронана, синтез протеогликанов и коллагена типа II, а также защищает гиалуронан от ферментативного расщепления (путем подавления активности гиалуронидазы); поддерживает вязкость синовиальной жидкости, стимулирует механизмы восстановления хрящевой ткани и подавляет активность тех ферментов (эластаза, гиалуронидаза), которые расщепляют хрящ. При лечении остеоартроза облегчает симптомы заболевания и уменьшает потребность в НПВС.
Показания к применению
Дегенеративно-дистрофические заболевания суставов и позвоночника: остеоартроз I-III стадии, остеохондроз.
Средства, улучшающие микроциркуляцию и кровоснабжение тканей
19) Трентал
Лекарственная форма: Таблетки, покрытые кишечнорастворимой пленочной оболочкой
Активное вещество: пентоксифиллин
Трентал уменьшает вязкость крови и улучшает реологические свойства крови (текучесть) за счет улучшения нарушенной деформируемости эритроцитов, уменьшения агрегации тромбоцитов и эритроцитов, снижения концентрации фибриногена, снижения активности лейкоцитов и уменьшения адгезии лейкоцитов к эндотелию сосудов. Оказывая слабое миотропное сосудорасширяющее действие, пентоксифиллин несколько уменьшает общее периферическое сосудистое сопротивление и незначительно расширяет коронарные сосуды. Улучшает микроциркуляцию в зонах нарушенного кровообращения. При закупорке или сужении периферических артерий применение препарата Трентал приводит к удлинению дистанции ходьбы, устранению ночных судорог в икроножных мышцах и исчезновению болей в покое.
20) Кавинтон
Лекарственная форма:
- таблетки,
- концентрат для приготовления раствора для инфузий (капельниц)
Активное вещество: винпоцетин
Препарат, улучшающий кровообращение, оказывает благоприятное воздействие на реологические свойства крови. Повышает толерантность к гипоксии; увеличивает транспорт глюкозы, единственного источника энергии для ткани головного мозга, а также оказывает антиоксидантное действие, снижает патологически повышенную вязкость крови, улучшает снабжение клеток кислородом. На фоне применения винпоцетина улучшается кровоснабжение поврежденных участков ишемии.
21) Мази на основе пчелиного меда Articulis и Живушка
Издревле популярные в нашей стране средства, не утратили свою актуальность и сегодня. Реально натуральные продукты с использованием пчелиного яда, забрусного воска, нативного прополиса оказывают чудодейственное воздействие на организм человека, обладают иммуномодулирующим, антимикробным, ранозаживляющим, обезболивающим и противовоспалительным эффектом.
Заказ WhatsApp, Telegram: +79265598816
Витамины и комплексы
22) Мильгамма
Лекарственная форма: Раствор для внутримышечного введения
Активное вещество:
- тиамина гидрохлорид (вит. B1)
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- лидокаина гидрохлорид
Нейротропные витамины группы В оказывают благоприятное воздействие на воспалительные и дегенеративные заболевания нервов и двигательного аппарата. Способствуют усилению кровотока и улучшают работу нервной системы. Лидокаин способствует уменьшению болезненности при инъекциях, а также повышает и .
Показания к применению
В качестве патогенетического и симптоматического средства в составе комплексной терапии заболеваний и синдромов нервной системы различного происхождения, в частности:
- невралгия, неврит;
- ночные мышечные судороги, особенно у лиц старших возрастных групп;
- неврологические проявления остеохондроза позвоночника: радикулопатия, люмбоишиалгия, мышечно-тонические синдромы.
23) Нейромультивит
Лекарственная форма: Таблетки, покрытые пленочной оболочкой
Активные вещества:
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- тиамина гидрохлорид (вит. B1)
Комбинированное лекарственное средство. Действие данного средства определяется свойствами витаминов, входящих в его состав. Нейротропные витамины группы В оказывают благоприятное воздействие при воспалительных и дегенеративных заболеваниях нервной системы и опорно-двигательного аппарата.
Тиамин (витамин B1) играет ключевую роль в процессах углеводного обмена, имеющих решающее значение в обменных процессах нервной ткани.
Пиридоксин (витамин В6) обладает жизненно важным влиянием на обмен белков, углеводов и жиров, необходим для нормального кроветворения, функционирования центральной и периферической нервной системы.
Физиологической функцией обоих витаминов (В1 и В6) является потенцирование действия друг друга, проявляющееся в положительном влиянии на нервную, нейромышечную и сердечно-сосудистую системы.
Цианокобаламин (витамин В12) участвует в синтезе нуклеотидов, является важным фактором нормального роста, кроветворения и развития эпителиальных клеток, необходим для метаболизма фолиевой кислоты и синтеза миелина.
Лидокаин оказывает анестезирующее действие в месте инъекции, расширяет сосуды, способствуя всасыванию витаминов.
Показания к применению
В составе комплексной терапии следующих неврологических заболеваний:
- межреберная невралгия;
- невралгия тройничного нерва;
- корешковый синдром, вызванный дегенеративными изменениями позвоночника;
- шейный синдром;
- плече-лопаточный синдром;
- поясничный синдром;
- люмбоишиалгия.
24) Комбилипен
Лекарственная форма: Раствор для внутримышечного введения
Активные вещества
- Пиридоксин
- Тиамин
- Цианокобаламин
- Лидокаин
Комбинированное лекарственное средство. Действие данного средства определяется свойствами витаминов, входящих в его состав. Нейротропные витамины группы В оказывают благоприятное воздействие при воспалительных и дегенеративных заболеваниях нервной системы и опорно-двигательного аппарата.
Тиамин (витамин B1) играет ключевую роль в процессах углеводного обмена, имеющих решающее значение в обменных процессах нервной ткани
Пиридоксин (витамин В6) обладает жизненно важным влиянием на обмен белков, углеводов и жиров, необходим для нормального кроветворения, функционирования центральной и периферической нервной системы.
Цианокобаламин (витамин В12) участвует в синтезе нуклеотидов, является важным фактором нормального роста, кроветворения и развития эпителиальных клеток, необходим для метаболизма фолиевой кислоты и синтеза миелина.
Лидокаин оказывает анестезирующее действие в месте инъекции, расширяет сосуды, способствуя всасыванию витаминов.
Показания к применению
В комплексной терапии моно- и полинейропатий различного генеза:
- дорсалгии;
- плексопатий;
- люмбоишиалгии;
- корешкового синдрома, вызванного дегенеративными изменениями позвоночника.
25) Комплигам B
Лекарственная форма: Раствор для внутримышечного введения
Активные вещества
- тиамина гидрохлорид (вит. B1)
- пиридоксина гидрохлорид (вит. B6)
- цианокобаламин (вит. B12)
- лидокаина гидрохлорид
Показания к применению
Для патогенетической и симптоматической терапии заболеваний и синдромов со стороны нервной системы различного происхождения:
- невропатии и полиневропатии (диабетическая, алкогольная и другие);
- неврит и полиневрит, в т.ч. ретробульбарный неврит;
- периферические парезы, в т.ч. лицевого нерва;
- невралгия, в т.ч. тройничного нерва и межреберных нервов;
- болевой синдром (корешковый, миалгия);
- ночные мышечные судороги, особенно у лиц старших возрастных групп;
- плексопатии, ганглиониты (включая опоясывающий герпес);
- неврологические проявления остеохондроза позвоночника (радикулопатия, люмбоишиалгия, мышечно-тонические синдромы).
26) Пентовит
Лекарственная форма: Таблетки, покрытые пленочной оболочкой
Активные вещества
- никотинамид
- пиридоксина гидрохлорид
- тиамина гидрохлорид
- фолиевая кислота
- цианокобаламин
Показания к применению
- профилактика дефицита витаминов группы В;
- комплексная терапия астенических состояний различного генеза.
Мази, гели, пластыри
27) Хондроитин
Лекарственная форма: Мазь для наружного применения
Активное вещество: хондроитина сульфат натрия
Показания к применению
Лечение и профилактика остеохондроза, остеоартроза периферических суставов и позвоночника
28) Вольтарен эмульгель
Лекарственная форма: Гель для наружного применения
Активное вещество: диклофенак диэтиламин
НПВП для наружного применения. Обладает выраженным анальгезирующим и противовоспалительным и жаропонижающим действием. Вольтарен® Эмульгель® используется для устранения болевого синдрома и воспаления в суставах, мышцах и связках травматического или ревматического происхождения, способствуя уменьшению боли и отечности, связанной с воспалительным процессом, увеличивая подвижность суставов. Благодаря своей водно-спиртовой основе Вольтарен® Эмульгель® оказывает успокаивающий и охлаждающий эффект.
Показания к применению
- боли в спине при воспалительных и дегенеративных заболеваниях позвоночника (радикулит, остеоартроз, люмбаго, ишиас);
- боли в суставах (в т.ч. суставы пальцев рук, коленные) при ревматоидном артрите, остеоартрозе;
- боли в мышцах (вследствие растяжений, перенапряжений, ушибов, травм);
- воспаление и отечность мягких тканей и суставов вследствие травм и при ревматических заболеваниях (тендовагинит, бурсит, поражения периартикулярных тканей, лучезапястный синдром).
29) Фастум-гель
Лекарственная форма: Гель для наружного применения
Активное вещество: кетопрофен
НПВС. Оказывает анальгезирующее, противовоспалительное и противоотечное действие. Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща.
Показания к применению
Симптоматическая терапия болезненных и воспалительных процессов различного генеза, в т.ч.: ревматоидный артрит и периартрит; анкилозирующий спондилит (болезнь Бехтерева); псориатический артрит; реактивный артрит (синдром Рейтера); остеоартроз различной локализации; тендинит, бурсит; миалгия; невралгия; радикулит; травмы опорно-двигательного аппарата (в т.ч. спортивные), ушибы мышц и связок, растяжения связок, разрывы связок и сухожилий мышц.
30) Финалгон
Лекарственная форма: Мазь для наружного применения
Активное вещество:
- нонивамид
- никобоксил
Нонивамид является синтетическим аналогом капсаицина и обладает анальгезирующими свойствами, Нонивамид оказывает сосудорасширяющее действие, которое сопровождается интенсивным, длительным ощущением тепла.
Никобоксил является производным никотиновой кислоты, обладающей сосудорасширяющими свойствами Гиперемический (разогревающий, усиливающий приток крови) эффект никобоксила развивается быстрее и имеет большую интенсивность, чем гиперемический эффект нонивамида.
Комбинированное действие
Нонивамид и никобоксил обладают дополняющими друг друга сосудорасширяющими свойствами, вызывают гиперемию кожи, увеличивают скорость ферментативных реакций, активизируют обмен веществ.
Появление гиперемии и повышение температуры кожи в течение нескольких минут после нанесения свидетельствуют о быстром проникновении активных компонентов препарата в кожу.
Действие Финалгона проявляется локально, развивается через несколько минут и достигает максимума через 20-30 мин. При применении наблюдалось клинически значимое уменьшение интенсивности болей в нижней части спины уже через 4 ч после первого применения. ВАЖНО: требуется осторожность при применении, не допускать передозировок, так как возможна сильная индивидуальная реакция.
Показания к применению
- артрит;
- артралгия и миалгия ревматического генеза;
- спортивные травмы, ушибы и повреждения связочного аппарата;
- миалгия, вызванная чрезмерной физической нагрузкой;
- люмбаго;
- неврит;
- ишиалгия;
- бурсит и тендовагинит;
- острая неспецифическая боль в нижней части спины;
- для предварительного «разогрева» мышц перед физическими упражнениями, спортивными соревнованиями;
- в составе комплексной сосудорасширяющей терапии при нарушениях периферического кровообращения.
31) Кетонал
Лекарственная форма: Гель для наружного применения
Активное вещество: кетопрофен
НПВС. Основными свойствами кетопрофена являются выраженное анальгетическое, противовоспалительное и жаропонижающее действие. При использовании местных форм кетопрофена при повреждении связок, боли в спине или в суставах обезболивающие действие препарата проявляется через 30 мин после нанесения.
Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща
Показания к применению
Симптоматическая терапия, направленная на уменьшение боли и воспаления, при следующих состояниях:
- остеоартроз различной локализации;
- периартрит, тендинит, бурсит, миалгия, невралгия, радикулит;
- травмы опорно-двигательного аппарата (в т.ч. спортивные), ушиб мышц и связок, растяжения связок, разрывы связок и сухожилий мышц.
Изделия медицинского назначения
При лечении болей в спине также могут применяться различные изделия медицинского назначения. Это лечебные и согревающие пластыри, пояса, бандажи, корсеты для поясницы. Рекомендации по их применению вам даст ваш врач.
Список литературы
- Хроническая боль в спине. Клинические рекомендации 2014г.
- Данилов А.Б., Давыдов О.С. Нейропатическая боль. М.: Боргес, 2007
- Менделевич ЕГ. Боль в спине: диагностические и дифференциальные аспекты.// Неврология, нейропсихиатрия, психосоматика. 2019;11(4):130–135.
- Л.С. Манвелов Вертеброгенные болевые синдромы //АтиосверА Нервные болезни 3 2004
- М.Л. Кукушкин Лечение острой неспецифической боли внизу спины // Совpeменная ревматология № 3 2010
- Воробьева О.В. болезненный мышечный спазм: диагностика и патогенетическая терапия. Медицинский Совет. 2017;(5):24-27
Нестероидные противовоспалительные препараты и витамины группы В у пациентов с поясничной болью
Поясничная боль (ПБ) является одной из самых частых проблем, с которыми сталкиваются врачи различных специальностей. Её распространенность сопоставима с острыми респираторными инфекциями и заболеваниями суставов. ПБ может рецидивировать, часто обостряться и приводить к временной или постоянной нетрудоспособности, что влечет значительные материальные затраты.
Этиология и патогенез ПБ возникает вследствие нейродегенеративных и дистрофических поражений дугоотростчатых суставов, межпозвонковых дисков и связочного аппарата позвоночника. Важную роль в её развитии играет мышечный спазм, который приводит к нарушениям осанки. У молодых и средневозрастных людей причиной ПБ часто становятся крупные грыжи межпозвонковых дисков, тогда как у пожилых пациентов болевой синдром связан с изменениями суставов и связок позвоночника.
Течение и прогноз У большинства пациентов острая ПБ регрессирует в течение нескольких дней или недель. В 3-5% случаев формируется хронический болевой синдром, что требует длительного лечения и сопряжено с высокими финансовыми затратами и риском стойкой утраты трудоспособности. Раннее начало лечения и использование комплекса немедикаментозных методов могут сократить сроки лечения и предотвратить хронизацию боли.
Лечение Основой лечения ПБ являются нестероидные противовоспалительные препараты (НПВП) и анальгетики. Эти препараты обладают высокой противоболевой активностью и позволяют сократить продолжительность обострений. Однако НПВП могут вызывать ряд побочных эффектов, включая поражение слизистой желудка и других органов.
НПВП: Плюсы и Минусы Неселективные ингибиторы циклооксигеназы (ЦОГ) 1-го и 2-го типов могут вызывать ульцерогенный эффект и повышать риск желудочных кровотечений. Высокоселективные ингибиторы ЦОГ-2, хотя и менее опасны для слизистой желудка, могут увеличивать риск тромботических осложнений. Выбор препарата должен основываться на соотношении эффективности и риска побочных эффектов, а также учитывать коморбидные состояния пациента.
Мелоксикам Мелоксикам (Артрозан) – один из наиболее безопасных НПВП, селективно ингибирующий ЦОГ-2. Он обладает выраженным противоболевым действием и низким риском побочных эффектов, что делает его предпочтительным для пациентов с коморбидными состояниями.
Витамины группы В Витамины группы В (тиамин, пиридоксин, цианокобаламин) широко используются в комплексной терапии ПБ благодаря их нейротропным свойствам. Они способствуют восстановлению трофики нервной ткани и обладают собственным противоболевым эффектом. Комбинированная терапия с НПВП и витаминами группы В позволяет быстрее купировать болевой синдром и снижает потребность в дополнительных анальгетиках.
Исследование В исследовании сравнивали эффективность комбинированной терапии Артрозана и комплекса витаминов группы В (Комбилипен) у пациентов с ПБ. Установлено, что комбинированная терапия приводит к более раннему и длительному купированию боли, а также уменьшает потребность в дополнительных анальгетиках. В группе, получавшей комбинированную терапию, наблюдалось значительное улучшение по сравнению с группой, получавшей только Артрозан.
Заключение Комбинированная терапия НПВП и витаминами группы В является эффективным и безопасным методом лечения ПБ. Она способствует более быстрому и стойкому купированию болевого синдрома, снижает потребность в дополнительных противоболевых препаратах и улучшает качество жизни пациентов.
Записаться на приём

Инъекционные формы препаратов используются в терапии поясничного остеохондроза во время его рецидивов. Человек испытывает настолько острые, сильные, пронизывающие боли в нижней части спины, что вынужден соблюдать в течение нескольких дней постельный режим. При попытке встать, нагнуться, повернуться интенсивность болевого синдрома значительно нарастает. Возникает состояние, которое в обиходе называется «прострелом». Больной вынужден принимать горизонтальное положение, так как дискомфортные ощущения иррадиируют в бедра, колени, голени.
Основной задачей медикаментозной терапии при обострении поясничного остеохондроза становится улучшение самочувствия пациента. Для устранения боли, отечности, воспаления практикуется парентеральное введение НПВС, глюкокортикостероидов, миорелаксантов. А для закрепления положительной динамики пациентам показаны уколы от остеохондроза поясничного отдела с витаминами группы B и хондропротекторами.

КТ позвоночника при остеохондрозе.
Плюсы и минусы парентерального введения препаратов
Важное преимущество инфекционных лекарственных форм — высокая биодоступность. Препараты могут быть введены внутримышечно, внутривенно, подкожно, использованы для терапевтических блокад. Независимо от способа применения, большая часть активных ингредиентов проникает в системный кровоток, накапливаясь в нем в максимальной концентрации. В чем еще преимущества лечения поясничного остеохондроза уколами:
- точность дозирования. Врач быстро рассчитывает необходимые конкретному больному суточные и разовые дозировки. Не требуется делать поправки на печеночный метаболизм, трансформацию части компонентов под действием пищеварительных ферментов и едкого желудочного сока;
- минимизация побочных проявлений. Большая распространенность желудочно-кишечных патологий становится препятствием для использования НПВС, глюкокортикостероидов. Их применение в виде инъекций не исключает токсичного воздействия на слизистую желудка, но существенно снижает его интенсивность;
- скорость клинического эффекта. Выраженность болевого синдрома при парентеральном введении обычно снижается через несколько минут.
К плюсам уколов при остеохондрозе поясничного отдела иногда относят их избирательность, то есть воздействие непосредственно на область боли и воспаления. Это утверждение актуально только при введении препаратов в спазмированную мышцу или в участок расположения дисков и позвонков, подвергшихся дегенеративным изменениям. Если инъекция осуществляется внутривенно, внутримышечно, подкожно, то об избирательности говорить не приходится — активные ингредиенты равномерно распределяются по всему организму.
К недостаткам парентерального введения можно отнести травматичность, особенно при включении в терапевтическую схему сразу нескольких инъекционных препаратов.
Существенный минус — необходимость регулярного посещения процедурного кабинета при курсовом лечении в течение 2-3 недель. Вероятность местных или системных побочных проявлений при таком способе введения лекарств значительно выше.
Терапия остеохондроза с помощью инъекций
В ортопедии, неврологии, травматологии практикуется комплексный подход к терапии. Пациентам назначаются уколы при остеохондрозе поясничного отдела позвоночника для коррекции деструктивного изменения межпозвонковых дисков и позвонков, повышения функциональной активности сосудистой и мышечной систем, связочно-сухожильного аппарата.
Обезболивающие и противовоспалительные средства
Препаратами первого выбора в купировании острой боли в пояснице становятся нестероидные противовоспалительные средства (НПВС). В эту группу входят препараты с различными активными ингредиентами, но многие из них выпускаются только в таблетированных, капсулированных или наружных формах. Поэтому врачи назначают пациентам инъекционные растворы, проявляющие минимальное токсичное воздействие на почки, печень, ЖКТ:
- Мовалис;
- Вольтарен;
- Диклофенак;
- Ортофен;
- Кеторолак.
Частое использование этих обезболивающих уколов при остеохондрозе поясничного отдела объясняется их разнообразными фармакологическими свойствами. НПВС оказывают антиэкссудативное, анальгетическое, противовоспалительное, противолихорадочное действие. То есть применение этой группы препаратов сразу решает все задачи симптоматической терапии. При необходимости после курса инъекций больному рекомендован прием НПВС в таблетках.
За исключением Мовалиса, все препараты относятся к неселективным лекарственным средствам. Их использование может стать причиной повреждения слизистой желудка и открытия кровотечения. Предупредить осложнения помогает прием ингибиторов протонной помпы (Омепразол, Эзомепразол, Пантопразол, Рабепразол), снижающих секрецию желудочного сока.
Если применение НПВС не принесло результата, доказана аутоиммунная природа патологии (например, болезнь Бехтерева) или остеохондроз осложнен остеоартрозом, назначаются глюкокортикостероиды. Эти синтетические аналоги гормонов коры надпочечников проявляют мощную противовоспалительную и обезболивающую активность. Глюкокортикостероиды (Дипроспан, Дексаметазон, Флостерон) редко при остеохондрозе вводятся внутримышечно. В ортопедии намного чаще практикуются внутрисуставные или околосуставные инъекции гормонов.
Препараты для расслабления скелетной мускулатуры
Для устранения мышечных спазмов пациентам показано парентеральное введение миорелаксантов. На избыточное напряжение скелетной мускулатуры указывает интенсивный болевой синдром, выраженность которого немного снижается после инъекций НПВС или анальгетиков. Спазм обычно провоцирует сдавливание чувствительных нервных окончаний остеофитами (костными разрастаниями) или смещение поясничных позвонков. А он усиливает защемление корешков. Чтобы разорвать этот замкнутый круг, в лечебную схему включаются миорелаксанты. Какие уколы показаны при остеохондрозе поясничного отдела позвоночника:
- Мидокалм;
- Калмирекс.
В состав препаратов входит миорелаксант центрального действия Толперизон и анестетик Лидокаин. В терапии дегенеративной патологии хорошо зарекомендовал себя Баклофен, но в нашей стране он производится только в форме таблеток. За рубежом выпускается его инъекционная форма — Габлофен.
Для устранения болезненных спазмов применяется Мидокалм. Он одновременно расслабляет скелетную мускулатуру и оказывает обезболивающее действие за счет дополнительного ингредиента Лидокаина. У лекарственного средства есть преимущества перед другими миорелаксантами:
- при адекватно подобранных дозировках не возникает мышечная слабость;
- в отличие от Баклофена использование Мидокалма не оказывает седативного действия, не вызывает физического и психического привыкания.
Практически все миорелаксанты противопоказаны при беременности, хотя у женщин остеохондроз часто обостряется во время беременности из-за растущей матки. Для улучшения их самочувствия используются неизбирательные миорелаксанты — Папаверина гидрохлорид, Дротаверин или его импортный структурный аналог Но-шпа. Эти препараты расслабляют гладкую мускулатуру (в том числе матки), поэтому во время беременности необходим тщательный расчет дозировок.
Витаминные комплексы
Важной частью лечения поясничного остеохондроза становится витаминотерапия. Используются водорастворимые витамины группы B: тиамин, пиридоксин, цианкобаламин. Их комплексное применение помогает быстро устранять нарушения нервной проводимости, возникающие при воспалительных или дегенеративных процессах в опорно-двигательном аппарате. При острой форме остеохондроза парентеральное введение витаминов возможно 1-3 раза в сутки. Чтобы избежать чрезмерного травмирования тканей, пациентам рекомендовано применение комбинированных препаратов, активными ингредиентами которых являются пиридоксин, тиамин, цианкобаламин. Какие уколы от остеохондроза поясничного отдела используются чаще всего:
- Мильгамма;
- Комбилипен.
В состав препаратов, помимо витаминов, входит Лидокаин, оказывающий выраженное анальгетическое действие. Парентеральное введение Мильгаммы или Комбилипена производит многоплановый клинический эффект: улучшается передача нервных импульсов в ЦНС, ускоряется обмен веществ и регенерация соединительнотканных структур, нормализуется кровообращение в поврежденных дисках и позвонках.
Никотиновая кислота обычно назначается пациентам с шейным остеохондрозом, часто сопровождающимся головокружениями из-за сдавливания кровеносных сосудов. Но этот витамин может быть использован и при поясничной патологии, протекающей на фоне онемения оконечностей. Никотиновая кислота расширяет артерии и капилляры, улучшает кровоснабжение пораженных тканей питательными и биологически активными веществами.
Инфузии сосудистых лекарственных средств
Внутривенные инфузии также чаще применяются при шейном остеохондрозе, но практикуются и при дегенеративных заболеваниях поясницы. Особенно их использование оправдано при патологии, осложненной радикулопатией. Такое состояние возникает при сдавливании спинномозговых нервов, характеризуется появлением острых болей, онемением и покалыванием в позвоночнике. Наиболее часто назначаются такие уколы для лечения остеохондроза поясничного отдела позвоночника:
- Трентал или его российский структурный аналог Пентоксифиллин;
- Актовегин или Солкосерил;
- Берлитион.
Лекарственные препараты обладают вазодилатирующим действием. Они расслабляют гладкую мускулатуру стенок кровеносных сосудов, за счет выделения из базофилов гистамина и гепарина. Артерии и капилляры расширяются, а риск тромбообразования снижается. Актовегин и Берлитион — ангиопротекторы, улучшающие обменные процессы в костных, хрящевых, мягких тканях.
Хондропротекторы
Курсовое применение препаратов из группы хондропротекторов — единственно возможный способ частичного восстановления разрушенных гиалиновых хрящей и предупреждения распространения заболевания. Регенерующее действие клинически доказано только у сульфата хондроитина, сульфата и гидрохлорида хондроитина. Эти вещества могут быть как синтетического, так и органического происхождения. Например, в состав инъекционного раствора Алфлутоп входит хондроитин, полученный из тканей различных видов рыб.
Назначение хондропротекторов особенно актуально при осложнении остеохондроза спондилоартрозом, когда дегенеративные изменения поражают фасеточные суставы. В аптеках есть несколько хондропротекторов, выпускаемых в виде инъекций:
- Алфлутоп;
- Хондролон;
- Дона;
- Румалон;
- Хондрогард;
- Хондроитин-Акос;
- Мукосат.
Для лечения поясничного остеохондроза можно использовать хондропротекторы различными способами. Внутримышечные инъекции не так эффективны из-за неизбирательного действия препаратов. Ортопеды и травматологи назначают паравертебральное (около позвоночника) или периартикулярное (в болевые точки) введение лекарственных средств.
Случаи, когда человек приходит в аптеку и по совету фармацевта приобретает обезболивающие инъекционные препараты, нередки. Но такое «лечение» поясничного остеохондроза становится причиной быстрого прогрессирования дегенеративно-деструктивной патологии. Уколы анальгетиков устраняют сильную боль, не оказывая никакого влияния на воспалительный процесс, сформировавшийся обширный отек, спазм скелетной мускулатуры. Лечить поясничный остеохондроз нужно только по составленной врачом схеме.
Похожие статьи
Частые вопросы
Какие уколы при поясничном остеохондрозе наиболее эффективны?
Что используют для инъекций при остеохондрозе Нестероидные противовоспалительные средства (НПВС) – диклофенак, мелоксикам, лорноксикам, целекоксиб. Эффективно снимают воспаление и боль. Глюкокортикостероиды – гидрокортизон, дексаметазон, бетаметазон и др. Активно подавляют воспалительный процесс при остеохондрозе.
Что лучше колоть от остеохондроза?
Препараты этой группы, такие как ибупрофен, диклофенак, мелоксикам, препараты из группы коксибов (например, целекоксиб) и другие, являются фундаментальными в снятии воспаления и боли, делая их лучшими уколами при шейном остеохондрозе.
Чем снять боль в пояснице при остеохондрозе?
Задачей симптоматического лечения является устранение болевого синдрома. Для этого врач назначает противовоспалительные нестероидные препараты и анальгетики. Наиболее распространенные – «Диклофенак», «Ибупрофен», «Пироксикам».
Как я вылечил поясничный остеохондроз?
Поясничный остеохондроз — это процесс патологизации костно-хрящевых структур в пояснично-крестцовом отделе позвоночного столба. Дистрофические процессы затрагивают не только позвоночник, но и близлежащие сосуды и нервы. Клиническая картина проявляется на фоне разрушения позвонков и развития внепозвоночного синдрома.
Полезные советы
СОВЕТ №1
При проведении уколов для лечения остеохондроза поясничного отдела позвоночника, следует обязательно соблюдать все рекомендации врача и не нарушать режим и дозировку препаратов.
СОВЕТ №2
После уколов рекомендуется делать легкую физическую активность, такую как прогулки или упражнения для укрепления мышц спины, чтобы улучшить кровообращение и ускорить процесс восстановления.
СОВЕТ №3
При появлении побочных эффектов после уколов (например, аллергических реакций или боли) следует немедленно обратиться к врачу для корректировки лечения.

 Ибупрофен
Ибупрофен