Задержка роста плода (ЗРП) — это осложнение беременности, которое характеризуется патологически маленьким плодом, который не способен реализовать свой генетически предопределенный потенциал роста.
Клинически ЗРП — это несоответствие размеров плода должным для определенного срока размерам (те размеры ребенка отстают от среднестатистических величин). Для каждого измеряемого при УЗИ параметра плода (вес , окружность животика и т.д.) есть свои ожидаемые величины, которые по частоте своей встречаемости в популяции соответствуют определенному перцентилю.
Какой же перцентильный порог выбран для понимания нормальности роста плода?
На основании многочисленных исследований этот порог равен 10-му перцентилю. При размерах плода, соответствующих 10-му и менее перцентилю, риск фатальных осложнений со стороны плода (антенатальная гибель плода) максимален.
Сегодня разделяют 2 понятия, отражающие недостаточный рост плода:
- маловесный к сроку гестации плод (состояние, при котором риск перинатальных потерь минимален, и которое может предшествовать ЗРП)
- и задержка роста плода (ЗРП) — состояние с максимальным риском потери плода.
Маловесным к сроку гестации плодом считается плод, размеры которого ниже предопределенного порогового значения (вес или окружность животика (ОЖ) находятся в диапазоне от 10 до 3 перцентиля), но при этом нет признаков страдания плода (показатели допплерометрии находятся в пределах нормы).
Задержка роста плода.
По сроку дебюта выделяют раннюю (до 32 недель) и позднюю (после 32 недель) формы ЗРП.
Диагноз ранней ЗРП (до 32 недель) устанавливается, если:
- масса плода или ОЖ менее 3 перцентиля
- или когда имеет место 0 диастолический кровоток в артерии пуповины
- или когда отмечается снижение предполагаемой массы плода и/или окружности животика плода менее 10 перцентиля в сочетании с нарушениями показателей допплерометрии в системе мать-плацента-плод ( ПИ в артерии пуповины или в маточных артериях более 95 перцентиля).
Диагноз поздней ЗРП (после 32 недель) устанавливается, если:
- масса плода или ОЖ менее 3 перцентиля
- Присутствуют как минимум 2 из 3 критериев:
- Снижение предполагаемой массы плода и/или окружности животика плода менее 10 перцентиля
- Замедление динамики прироста массы плода или ОЖ
- Цереброплацентарное отношение менее 5 перцентиля или ПИ (пульсовой индекс) маточных артерий более 95 перцентиля.
ЗРП — одно из самых распространенных осложнений беременности, которое составляет примерно 3-9% от всех беременностей и является одной из ведущих причин потери плода, которые можно спрогнозировать и предотвратить.
ЗРП в 10 раз увеличивает риски антенатальной гибели плода и составляет около 30% от всех случаев антенатальной гибели. Также, перенесенная внутриутробно гипоксия, может сказываться на развитии центральной нервной системы плода, что требует повышенного внимания со стороны врачей-неврологов к таким детям.
Несмотря на то, что классификация ЗРП по форме осталась в прошлом, пользоваться ей удобно для понимания этиологии ЗРП.
Асимметричная форма: встречается примерно у 70-80% всех ЗРП и, как правило, дебютирует в 3 триместре вследствие фетоплацентарной недостаточности, при УЗИ при этом определяется отставание в размерах окружности животика плода при нормальных размерах головы и бедра.
Симметричная форма, которая составляет примерно 20-30% от всех ВЗРП и связана, как правило, с генетическими причинами или внутриутробной инфекцией и при УЗИ характеризуется пропорциональным отставанием головки, животика и бедра плода, имеет значительно худший прогноз в отношении заболеваемости и смертности детей.
Все причины ЗРП можно разделить на:
- Материнские
- Плацентарные
- Плодовые или генетические
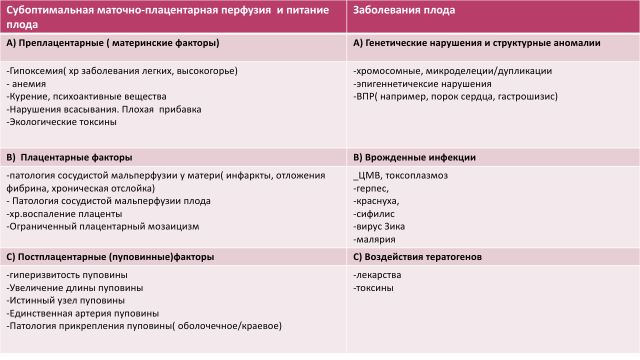
Основные этиологические факторы
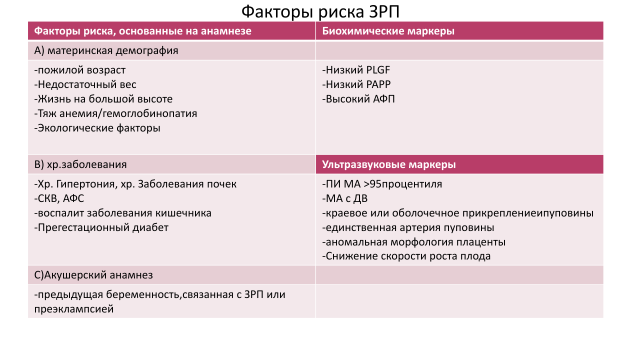
Одна из самых ведущих причин ЗРП — это фетоплацентарная недостаточность. Известно, что маленький вес плаценты играет ключевую роль в развитии задержки роста плода. И это логично, ведь снижение функционирующей ткани плаценты приводит к снижению площади поверхности взаимообмена между матерью и плодом, уменьшается как площадь мембран ворсин хориона, так и площадь капиллярной сети плаценты. Именно поэтому снижается транспорт кислорода и питательных веществ к плоду.
Фетоплацентарная недостаточность включает в себя 2 основных компонента:
- Недоразвитие ворсинок хориона (гипоплазия ворсин хориона, хориальная регрессия), приводящее к нарушению функционирования синцитиальной мембраны, покрывающей ворсины хориона, что приводит к нарушениям газообмена между плодом и материнской кровью.
- Нарушения развития сосудов плаценты:
- нарушения ремоделирования спиральных сосудов матки, т.е. превращения их из жёстких мышечных сосудов в мягкие расширенные, лишенные мышечной стенки, по которым материнская кровь плавно и бережно изливается в межворсинчатое пространство, доставляя необходимые питательные вещества и кислород плоду
- нарушения роста и ветвления сосудистого дерева плаценты напоминает обедненную корневую систему у дерева, которая не может обеспечить нормальный рост плода.
Тактика ведения пациенток с ЗРП:
Основная задача — это прогнозирование, раннее выявление ЗРП и тщательный мониторинг за плодом с задержкой роста, что может оказать существенную помощь в выборе времени родоразрешения.
Для прогнозирования нарушения работы плаценты используется комбинированный скрининг 1 триместра. При выявлении снижения PlGF, PAPP нужно начать приём низких доз аспирина, который стимулирует развитие плаценты. Так же высокий риск ЗРП по результатам 1- го скрининга — это повод для дополнительного обследования на АФС и тромбофилии, которые могут быть причиной нарушения процессов имплантации. Такое большое внимание к прогнозированию ЗРП связано с тем, что 12 недель — это ещё тот самый срок, когда возможно «повернуть реки вспять» — улучшить процессы имплантации! Если при дополнительном обследовании будет выявлена генетическая тромбофилия или АФС, то к профилактическим мероприятиям можно будет подкючить низкомолекулярные гепарины, которые также будут стимулировать процессы ангиогенеза в плаценте (рост сосудов).
Основная цель ведения пациенток с ЗРП- это мониторинг за плодом и выбор оптимального срока родоразрешения.
Принятие решения о родоразрешении — это дилемма, связанная с оценкой рисков, мертворождения при пролонгировании беременности с одной стороны, и осложнений, обусловленных недоношенностью, с другой стороны.
- ЗРП даже с лёгким отклонениями (ПИ в артерии пуповины более 95% или ЦПО менее 5% или ПИ в маточных артериях более 95%, маловодие, субоптимальный интервальный рост, подозрение на преэклампсию) требует госпитализации для точной оценки и мониторинга состояния плода.
- ЗРП с тяжёлыми отклонениями (0 или реверсивный кровоток в артерии пуповины, нарушения в венозном протоке) — абсолютное показание для госпитализации для выбора оптимального срока родоразрешения.
В такой непростой для жизни ситуации очень важно довериться слаженной команде врачей, ведь именно от их профессионализма и экспертности будет зависеть жизнь и будущее здоровье ребёнка!
Акушеры, детские реаниматологи, неонатологи, анестезиологи КГ MD GROUP на Севастопольском ГК «Мать и Дитя» готовы быть той самой командой, на которую вы всегда сможете положиться!
SOS 24/7 Круглосуточное приемное отделение
Итак, при выявлении ЗРП показана госпитализация, цель которой:
- мониторинг за состоянием матери (большие риски развития преэклампсии)
- проведение терапии, направленной на улучшение маточно-плацентарного кровотока.
И хотя согласно данным зарубежных коллег препаратов, улучшающих рост плода с абсолютной доказательной базой, нет, наш собственный опыт и многочисленные научные исследования указывают на достаточную эффективность в отношении улучшения маточно-плацентарного кровотока следующих мероприятий:
- Отказ от курения, питание богатое белком, применение препаратов: аспирина, низкомолекулярных гепаринов, дипиридамола, петоксифиллина, L-карнитина, применение токолитических средств, магнезиальная терапия с целью защиты головного мозга плода, профилактика РДС (укол для созревания лёгких) при родоразрешении в недоношенные сроки.
- Тщательный мониторинг за состоянием плода (КТГ, исследования допплерометрии в динамике, количества околоплодных вод, динамика роста плода).
Это основная цель госпитализации!
Ведь именно такой пристальный контроль за состоянием плода позволяет нам принять правильное решение об оптимальном времени родоразрешения пациентки и минимизировать риски осложнений, связанных с недоношенностью и гипоксическим страданием плода.
Записаться на прием
- →
Задержка роста плода: риски и прогноз
Когда на УЗИ говорят: «У вас маленький плод», — возникает масса вопросов: неужели я плохо ела, скажется ли это на умственных способностях ребенка, а может, это просто генетическая особенность. О профилактике и лечении задержки роста плода поговорили с врачом акушером-гинекологом.

Причины и основания для диагноза
Что значит задержка роста плода и по каким параметрам она выявляется?
Этот термин характеризует патологически маленький плод, который не достиг своего потенциального роста для текущего гестационного срока и имеет высокий риск перинатальных осложнений. Отмечается замедление показателей прироста предполагаемой массы плода и/или окружности живота. Это сочетается с патологическим кровотоком по данным УЗ-допплерографии.
Выделяют раннюю задержку роста плода и позднюю. Ранняя выявляется на сроке до 32 недель, поздняя – после 32-х недель.
Раньше использовались термины симметричная и несимметричная задержка роста плода (ЗРП), но сейчас от их использования отошли, потому что для прогноза они не играют роли.

Почему плод начинает отставать в размерах?
Все причины можно разделить на четыре группы: материнские, плацентарные, плодовые и генетические.
Материнские
К материнским причинам мы можем отнести дефицит питания, образ жизни женщины до беременности и во время нее, вредные привычки. Многие девушки сейчас увлекаются веганством, что тоже может сказаться на росте плода.
Плацентарные
Плацентарные причины возникают, когда плацента не очень хорошо заложена и не может адекватно обеспечивать плод питательными веществами для роста и развития.
Плодовые
К плодовым причинам относятся пороки развития, мешающие нормальному росту.
Генетические
К генетическим причинам задержки роста плода относятся хромосомные аномалии.
Хотя все это разные факторы, они сводятся к одному — нарушению питания плода.

Когда и как ставится диагноз?
Первый и общедоступный метод — измерение высоты дна матки. Начиная с 22-х недель беременности акушер-гинеколог на каждом приеме определяет окружность живота и высоту дна матки. При несоответствии этих данных сроку беременности можно заподозрить ЗРП. Но главным основанием для постановки диагноза является фетометрия и допплерометрия плода — то есть оценка размеров плода и кровотоков.
Как отличить небольшой плод от плода с задержкой роста?
Малый для гестационного возраста плод (МГВ) — тот, который имеет конституционально маленький размер и низкий риск перинатальных осложнений. Маленький размер означает, что его параметры составляют от 3 до 9 процентиля в сочетании с нормальными показателями кровотоков.
Процентиль — среднестатистический показатель, который помогает докторам ориентироваться между нормой и патологией.

Пример таблицы с показателями размеров плода. Возьмем 35-ю неделю беременности. Если все показатели фетометрии укладываются в выделенную красным строку, то повода для тревоги нет. Мы все анатомически разные: кто-то высокий, кто-то низкий, поэтому и плод не будет подходить только под «золотую середину» — и это нормально. Но если данные фетометрии ниже 10-го процентиля, то речь может идти о ЗРП или МГВ. Врач оценит полную картину и скажет, есть ли повод для переживаний.

Лечение задержки роста плода
Что делать, когда выявлена ЗРП?
При выявлении задержки роста плода или малого для гестационного срока плода осуществляется наблюдение за беременной в соответствии с клиническими рекомендациями.
- При раннем ЗРП (до 32 недель) пациентка направляется к врачу-генетику для исключения хромосомных аномалий.
- После установки диагноза проводится фетометрия плода и допплерометрия каждые 14 дней до родов. Если картина меняется в худшую сторону, наблюдение за беременной осуществляется чаще.
- При выраженном ЗРП женщина направляется в стационар для досрочного родоразрешения.
При малом для гестационного возраста плоде выполняется допплерометрия до 32 недель каждые 14 дней, а после 32 недель — каждые 7 дней. Это позволяет вовремя выявить ранние признаки ЗРП.

Есть ли лечение при задержке роста плода?
В настоящее время — нет. К сожалению, мы до сих пор наблюдаем беременных, которым назначают постельный режим, диету, сосудорасширяющие средства, гестагенные препараты, — но на сегодняшний день доказано, что эти меры и медикаменты не помогают.
“
«Все мероприятия должны быть направлены на выявление группы риска и своевременное назначение профилактики, а в случае диагностированного ЗРП или МГВ — качественное и своевременное наблюдение за плодом».
Какие есть меры профилактики, если на скрининге 1 триместра выявили высокий риск задержки роста плода?
На основании клинических рекомендаций назначается пероральный прием ацетилсалициловой кислоты с 12 по 36 неделю беременности в дозировке 150 мг/день. Причем желательно принимать препарат вечером.
Также пациентке даются рекомендации по модификации образа жизни, сбалансированному питанию, отказу от вредных привычек.
При недостаточной или избыточной массе тела рекомендовано достижение оптимального индекса массы тела.
Беременным с сахарным диабетом говорим о необходимости поддерживать целевые показатели гликемии с целью профилактики гипогликемии.

Лечение задержки роста плода
Какие роды показаны при ЗРП: естественные или кесарево сечение, досрочные или в срок?
В каждом случае вопрос рассматривается индивидуально. Акушер-гинеколог оценивает комплекс показателей и, исходя из общей картины, мы можем максимально длительно наблюдать за беременной или рекомендовать досрочное родоразрешение.
Ключевыми факторами являются: предполагаемая масса плода, данные фетометрии и наличие изменений на допплерометрии.
- При МГВ рекомендовано родоразрешение в 37-39 недель.
- При ЗРП вопрос о родоразрешении может встать в сроке от 30 до 38 недель. Иногда, к сожалению, и ранее.

Почему требуется досрочное родоразрешение и от чего оно может застраховать?
При нарастании нарушения кровотоков плод не получает должного питания, что значительно мешает ему нормальному росту и развитию. В определенных случаях досрочное родоразрешение может значительно снизить риски задержки психического, речевого развития.
“
«Будут это естественные роды или путем кесарева сечения — зависит от предполагаемой массы плода и допплерометрии. Если вес плода меньше
2-2,5 кг и/или измерение на допплерометрии выраженные, необходимо кесарево сечение. Учитываются также результаты КТГ».

Прогноз и здоровье ребенка
Задержка роста плода автоматически означает, что у ребенка будут неврологические проблемы?
Вопрос сложный для прогностики. Зависит от того, ранняя это либо поздняя задержка роста (поздняя лучше), какова степень ее выраженности, насколько своевременно женщина была родоразрешена.

Отдельная история — задержка роста одного плода из двойни. Чем это вызвано и что делать?
Эта ситуация может встречаться при монохориальной многоплодной беременности — то есть, когда одна плацента на всех. Это обусловлено наличием анастомозов — соединений между сосудами плаценты. В итоге один плод получает практически все питание, а второй – очень малую часть, что мешает его нормальному развитию.
В настоящее время данная ситуация успешно корректируется с помощью внутриутробной хирургии. Суть операции — обеспечить равнозначный кровоток для плодов. И далее прогноз для жизни и развития обоих плодов становится одинаково благоприятным.
Хотите рожать в Москве? Это легко!
Отправьте заявку на роды
Оставьте бесплатную заявку через форму на нашем сайте. Куратор поможет выбрать подходящий роддом, в соответствии с вашими пожеланиями и особенностями течения беременности.
Посетите первичный прием
Вы сможете получить дополнительную информацию о роддоме и задать вопросы врачу. После консультации специалист примет решение о возможности и сроках госпитализации.
Приезжайте на роды!
Ждем вас в день родов! При наличии патологии приехать на госпитализацию нужно в назначенную дату.
Получите подарок или 20 000 р.
Оформите свидетельство о рождении в родильном доме и получите подарочный набор «Наше сокровище».
Маловесный плод, диагностика и причины. Рассказывает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель «Центра иммунологии и репродукции»
Ещё одна очень хорошая статья, замечательного Кипроса Николаидоса, одного из любимых нашими врачами акушерами-гинекологами. Я думаю, что это имя о многом говорит нашим врачам и акушерам-гинекологам, и врачам ультразвуковой диагностики. Видите, здесь такой как бы интернациональный коллектив авторов, где нет ни одного англосаксонца, тем не менее, все базируются в Лондоне, и большая часть работает в Фонде Медицины Плода.
И статья посвящена предсказанию или прогностике новорожденных с низкой массой тела при рождении, и как всё, что идет из Фонда Медицины Плода, посвящена скринингу на материнские факторы, фетальную биометрию и биомаркеры в 35-37 недель беременности. В чем смысл этой статьи?
То есть, в общем-то, я для себя не увидел здесь ничего особенно такого нового, потому что мы с этим работаем ежедневно. Это хорошая большая обзорная статья ,которая подводит итог очень большому статистическому исследованию, которое было проведено в Англии.

Один из авторов статьи — Ранжит Аколикар (мне кажется, я слушал его лекции) — это специалист по статистической обработке медицинских данных. То есть он очень хороший специалист именно с точки зрения расчета всех этих рисков. И здесь посылы, которые идут уже на протяжении последних 3 – 4-х лет, заключаются в следующем: ультразвуковое исследование в 30 недель беременности может быть недостаточным для того, чтобы увидеть риски, которые связаны с рождением доношенных, но маловесных детей. Потому что эти доношенные, но маловесные дети, внутриутробно, скорее всего, недополучали питательных веществ за счет нарушений плацентарной функции, и они, безусловно, дают достаточно большой вклад в раннюю педиатрическую заболеваемость.
И поэтому здесь были проанализированы различные факторы, которые связаны с диагностикой прогноза, когда риск повышается. Если подвести итог под тем, что рекомендует Кипрос Николаидос и его сотрудники, то они предлагают ввести обязательное ультразвуковое исследование в 36 недель беременности.
В общем-то, для нашей страны это не так актуально, потому что у нас, несмотря на то, что есть вот эти 3 основных УЗИ (конец первого триместра, в 20 недель беременности, в 30 недель беременности), как правило, когда пациентка заключает контракт с роддомом или выбирает роддом, то УЗИ делается и в 36 недель беременности.
Также очень большое внимание уделяется нескольким факторам, то есть во время первого триместра беременности скринингу на PLGF (плацентарный фактор роста). Он является очень важным маркером, который нужно учитывать, когда мы предполагаем вероятность рождения маловесного доношенного ребенка.
Второй фактор, который касается уже биомаркёров 35-37 недель беременности — они уделяют очень большое внимание пульсационного индексу в маточных артериях. И также вот на этом сроке беременности очень важным является допплерметрическое измерение кровотока в средней мозговой артерии у плода.
То есть, если есть отклонение в наборе этих факторов, это, с точки зрения авторов, резко повышает риск.
Несмотря на то, что журнал американский, сама статья идет из Англии, она идет как выбор редактора. То есть редактор считает, что проблема, которую они затрагивают настолько важна, что врачи должны обязательно обратить внимание на вот эти все показатели.
Очень важным является, что делаем мы, что делает, возможно, много других клиник (но мы в нашей системе клиник уделяем этому очень большое внимание) — то есть правильному проведению скрининга от 11 до 13 недель + 6 дней, и тем показателям, которые мы видим там по факторам риска. Потому что именно в первом триместре закладывается риск проблем во втором и третьем триместрах. Мы с вами об этом неоднократно говорили, и сейчас у нас просто нет времени, чтобы к этому возвращаться.
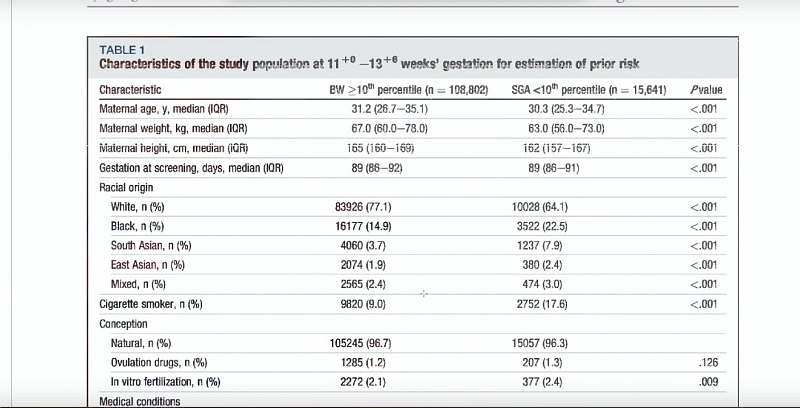
И если мы посмотрим на эту таблицу, если мы будем сравнивать 2 вида рисков, то есть риски преэклампсии и риски рождения маловесного ребенка, то они немножко разные. Если в первом триместре по скринингу они как бы пересекаются друг с другом, то здесь мы видим, что нарушение маточного кровотока является очень важным признаком, который повышает риск рождения маловесного ребенка. А, допустим, sFLt-1 здесь, если и снижается, то ненамного. То есть параллельного повышения факторов риска преэклампсии может и не быть, это все-таки 2 состояния (преэклампсия и маловесный ребенок). Однако, в общем-то, имеют общий патогенез на каком-то уровне, и оба связаны с нарушением плацентарной функции, но механизмы эти реализуются по-разному.
Если мы посмотрим, что мы должны вынести из этой статьи, то это то, о чем акушеры-гинекологи, ведущие перинатологии говорят уже на протяжении всех последних лет — нельзя успокаиваться при хороших ультразвуковых показателях, которые получены в 30 недель беременности. Важно комплексное наблюдение за пациенткой, и не только определение высоты дна матки. Потому что на Западе так ведется беременность, что часто оценивается только высота дна матки, но если есть какие-то дополнительные факторы риска, это будут дополнительные ультразвуковые исследования, это будет дополнительная кардиотокография, и самое главное, что эти исследования должны проводиться после 30 недель беременности.
Потому что вот это отставание в развитии ребенка является той проблемой, на которую сейчас обращают внимание практически все перинатологи.
Пациентка приходит в 30 недель беременности, врач видит: «Какой у Вас хороший УЗИ!», отпускает её и просто смотрит по базовым показателям, что у нее там происходит в эти недели. За эти недели может быть очень серьезное осложнение со стороны плода, которое может быть пропущено врачом.
И если брать уже в контексте нашей российской практики, то, конечно, вот эти последние рекомендации, которые касаются ведения беременности, имеют только 4 гарантированных кардиотокографий во время беременности. Хотя, если посмотреть сколько недель проходит между 30 и 38 неделями… у части женщин этих 4 кардиотокографий может не хватать.
Поэтому, я просто хочу объяснить пациентам, почему часто наши врачи могут сказать (если вы идете по контракту, и у вас гарантированно 4 кардиотокографий), что их нужно больше. Это не потому, что у вас пытаются «раскрутить» на какие дополнительные исследования, а это значит, что по анализам, по результатам фетометрии (то есть по размерам плода) врачу что-то не нравится, и он просто хочет проверить это всё, для того чтобы не пропустить ухудшение состояния Вашего внутриутробного малыша. То есть это всё делается в интересах ребенка.
И пусть далеко не у всех мы будем обнаруживать какие-то отклонения, но все-таки это будет являться дополнительным фактором, на основании которого можно сделать дополнительно ультразвуковое исследование, и понять, что в данном случае нужна госпитализация, или нужно более тщательное наблюдение, или назначение каких-то других дополнительных анализов.
В нашем центре иммунологии и репродукции мы ведём как физиологическую беременность, так и беременность высокого риска. Записаться на консультацию в ЦИР
Вопросы врачам MedAboutMe
|
👍 0 👎 |
Маловесный плодЗдравствуйте! Срок по месячным 26.6 . С самого начала беременности было отставание по узи и месячным 1 неделя. Сегодня была на узи , по результатам плод соответствует 24.6 неделями,то есть уже в 2 недели отставание . При этом кровотоки хорошие . Подскажите пожалуйста,страшно ли это ? У меня врождённая анемия, сама я ростом 156см , муж 172. Вес у мужа ~50, у меня до беременности ~47кг . 1103 #1 |
Ответы
|
👍 +1 👎 |
Здравствуйте. Самое главное, что строение плода не имеет отклонений. Причиной низкого веса могут быть описанные вами факторы, в частности наследственность и анемия. Посетите с результатами УЗИ вашего акушер-гинеколога ядл определения тактики. В том числе необходимо корректировать анемию, надеюсь, препараты железа вам уже назначены и вы их принимаете. |
|
👍 0 👎 |
Да ,капали железо, а теперь на постоянной основе пью сорбифер 2 раза в день
Пользователь |
|
👍 0 👎 |
Здравствуйте! Прежде всего, следует иметь ввиду, что если в 9-14 недель по данным УЗИ разница в сроке беременности, определённом по КТР, и по менструации составляет 5 дней и более, срок беременности выставляется на основании данных УЗИ. Поэтому, возможно, истинный срок беременности не 26,6, а меньше. Несоответствие размеров плода сроку беременности может иметь две причины: конституционально маленький плод либо задержка роста плода. Чтобы отличить их, необходимо проведение УЗИ в динамике- один раз в 2 недели. Основные параметры, которые оценивают с целью определения адекватности роста плода, это окружность живота и предполагаемая масса плода, а также резистентность кровотока в артерии пуповины и маточных артериях. |
Другие вопросы на схожие темы:
|
👍 0 👎 |
Прокомментируйте результаты 3 ответа
Здравствуйте! Доплер. Хочу услышать ваше мнение. |
|
👍 0 👎 |
Пояснение заключения УЗИ 3 ответа
Здравствуйте! Помогите разобраться в результатах УЗИ. Беременность 31,5 нед. Посл. месячные 10.09.16г. |
20 продуктов для иммунитета: рекомендуют диетологи
Диетологи рекомендуют эти продукты для крепкого иммунитета и стройности
|
👍 −1 👎 |
Пояснение заключения УЗИ плода 2 ответаЗдравствуйте! Сегодня (17.12.16) было пройдено УЗИ плода, срок беременности 31-32 недели. Размер и развитие плода соответствует сроку. На основание данных УЗИ: ИР правой маточной артерии 0,44, ИР левой маточной артерии 0,52, ИР артерии пуповины 0,50 был поставлен диагноз Нарушение… |
|
👍 0 👎 |
Сердцебиение плода 11 ответовЗдравствуйте!! Беременна 25 неделя была сегодня на УЗИ сердцебиение 166/158/160. Я не много испугалась стоит ли тревожиться в этом вопросе? И отчего это зависит?? |
|
👍 0 👎 |
Есть ли шанс выносить эту беременность? 0 ответовЯ в полнейшем шоке и замешательстве, помогите, дайте совет! Это очень желанная беременность, так как уже была антенатальная гибель плода. С самого начала беременность протекала хорошо, первый скрининг был замечательный, плод развивался по сроку, до второго скрининга сдавала анализы всё было в норме, в итоге на втором скрининг обнаружили предлежание… 
|
Читайте также
Почему вам не хватает энергии? Витамины группы B — ключ к бодрости и ясному уму!
Хроническая усталость и постоянный туман в голове? Возможно, вашему организму не хватает витаминов группы B
20 продуктов для иммунитета: рекомендуют диетологи
Диетологи рекомендуют эти продукты для крепкого иммунитета и стройности
Малыш, родители и колики: как пережить 100 дней плача?
Часто первой проблемой, пугающей молодых родителей, становятся колики у малыша. Как помочь детям при боли в животике, читайте на MedAboutMe.
Что делать при порезах и ссадинах: советы
Незначительные порезы и царапины обычно не требуют поездки в отделение неотложной помощи. Тем не менее, надлежащий уход необходим, чтобы избежать инфекции или других осложнений.
- Причины задержки развития плода
- Факторы риска задержки развития плода
- Диагностика задержки внутриутробного развития плода
- Лечение задержки развития плода при беременности
- Сроки родоразрешения при задержке развития плода
- Последствия задержки развития плода
Содержание:
Задержка развития плода (ЗРП) — это состояние, при котором плод не достиг должных размеров для своего срока беременности. Данная патология встречается с частотой 5–10%, а при осложненном акушерско-гинекологическом анамнезе в 10–25% случаев. ЗРП повышает риск развития интранатальных осложнений и неврологических расстройств у малыша после родов.

Причины задержки развития плода
Задержка развития плода — это патология, которая может привести к серьезным осложнениям. Условия, приводящие к ЗРП, в основном связаны с нарушением в работе системы «мать — плацента — плод», что приводит к недостаточному питанию малыша.
Все причины, приводящие к задержке внутриутробного развития плода, делят на 4 группы.
Материнские:
-
хроническая артериальная гипертензия;
-
сахарный диабет;
-
системная красная волчанка;
-
антифосфолипидный синдром;
-
тяжелые сердечно-легочные заболевания;
-
заболевания почек;
-
анемия тяжелой степени;
-
злоупотребление психоактивными веществами;
-
низкий вес до зачатия или недостаточная прибавка в весе во время беременности;
-
аномалии развития матки.
Плацентарные:
-
плацентарный мозаицизм, проявляющийся трисомией плаценты при нормальном кариотипе плода;
-
инфаркт плаценты;
-
децидуальная васкулопатия;
-
аномалии плаценты: мезенхимальная дисплазия, двустворчатая или кольцевидная плацента;
-
аномалии пуповины: единственная артерия пуповины, краевое прикрепление пуповины.
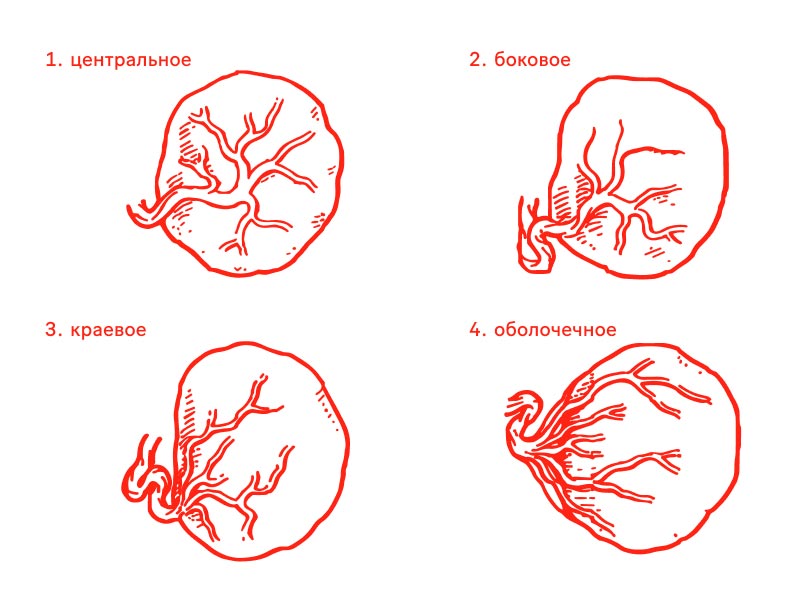
Рисунок 1. Варианты прикрепления пуповины:
1 — центральное; 2 — боковое; 3 — краевое; 4 — оболочечное.
Плодовые:
-
внутриутробная инфекция: цитомегаловирус, токсоплазмоз, вирус ветряной оспы, краснухи и простого герпеса, сифилис, малярия;
-
многочисленные виды пороков развития плода.
Генетические — различные виды хромосомных аномалий:
-
синдром Патау;
-
синдром Эдвардса;
-
синдром Дауна и др.
Около 40% случаев задержки развития плода при беременности являются идиопатическими, без какой-либо идентифицируемой причины. Среди оставшихся 60% — 1/3 обусловлена генетическими аномалиями. Комбинация причин также не редкость. Например, такое осложнение беременности, как преэклампсия, приводит к нарушению кровообращения в плаценте, что является комбинацией материнского и плацентарного фактора.
Факторы риска задержки развития плода
Устанавливают диагноз, как правило, во второй половине беременности. Но, несмотря на это, есть возможность подсчитать вероятность риска задержки развития плода уже в первом триместре.
К факторам, повышающим риск ЗРП, относятся:
Материнские:
-
возраст матери > 35 лет;
-
первая беременность;
-
ИМТ < 20;
-
курение;
-
употребление наркотических веществ (кокаин);
-
ежедневная интенсивная физическая нагрузка;
-
чрезмерное употребление кофеина (более 300 мг/сут.);
-
хронические заболевания.
Отягощенный акушерско-гинекологический анамнез:
-
рождение ранее маловесного плода;
-
мертворождение в анамнезе;
-
преэклампсия в анамнезе;
-
наступление повторной беременности менее чем через 6 месяцев после предыдущих родов.
Осложнения текущей беременности:
-
многоплодная беременность;
-
угроза прерывания беременности с обильным кровотечением;
-
преэклампсия;
-
гестационная артериальная гипертензия;
-
отслойка плаценты;
-
дородовое кровотечение;
-
низкая прибавка массы тела у матери;
-
маркер синдрома Дауна (PAPP-A < 0.4 MoM).

Диагностика задержки внутриутробного развития плода
Диагноз задержки внутриутробного роста плода устанавливается при несовпадении фактических измерений и показателей, которые должны быть в норме у плода соответствующего гестационного возраста.
Заподозрить ЗРП можно на плановом осмотре у врача. Акушер-гинеколог при каждом визите измеряет высоту стояния дна матки.
В случае несоответствия данного показателя сроку беременности необходимо исключить ЗРП.
Основной метод диагностики задержки внутриутробного развития плода — УЗИ. Причем исследование высокозначимо с самых ранних сроков беременности.
-
На 11–14-й неделе будущей маме проводят первый УЗИ-скрининг, в ходе которого измеряют копчико-теменной размер (КТР) плода. На основании этого показателя определяют самый достоверный срок беременности, который будет учитываться на следующих диагностических этапах.
-
Женщинам из группы высокого риска показан третий УЗИ-скрининг на 30–34-й неделе беременности с целью своевременной диагностики задержки развития плода.
-
Дополнительные УЗИ выполняют на любом сроке беременности при подозрении на ЗРП. В ходе сканирования врач оценивает основные размеры плода с последующим подсчетом предполагаемой массы ребенка, а также количество околоплодных вод. Маловодие служит дополнительным диагностическим критерием задержки роста.
-
С момента постановки диагноза ЗРП УЗИ делают каждые две недели до самих родов с целью динамического контроля за ростом плода.
Помимо стандартного УЗИ, в диагностике задержки развития плода прибегают к ультразвуковой допплерометрии маточно-плацентарного кровотока. Данный метод исследования помогает вовремя отследить развитие внутриутробной гипоксии и предпринять необходимые действия.
УЗИ с допплером у пациенток высокого риска ЗРП выполняют:
-
на сроке 18–21 недели в рамках второго скрининга;
-
на сроке 30–34 недель в рамках третьего скрининга.
Если в ходе исследования врач диагностирует маловесный плод, то с целью своевременного выявления ЗРП допплерометрию выполняют:
-
каждые 2 недели до 32-й недели;
-
еженедельно до самых родов после 32 недель беременности.
Остается еще один неотъемлемый метод диагностики ЗРП — кардиотокография (КТГ). С его помощью происходит оценка работы сердечно-сосудистой системы плода и его двигательной активности.
Таким образом, комплексное обследование беременной женщины с задержкой развития плода включает в себя:
-
УЗИ с тщательным изучением анатомии и контролем за динамикой роста плода;
-
УЗИ с допплерографией маточно-плацентарного и фетоплацентарного кровотока;
-
КТГ для оценки состояния плода.
Лечение задержки развития плода при беременности
К сожалению, не существует волшебных лекарственных средств, которые смогут внутриутробно «подрастить» плод.
Поэтому лечение основывается на трех главных принципах:
-
выявление и устранение первопричины ЗРП;
-
динамическое наблюдение за ростом и развитием плода;
-
досрочное родоразрешение при необходимости.
Ранее задержку развития пытались лечить витаминами и различными «сосудистыми» препаратами. Указанные методы доказали свою неэффективность и поэтому сейчас не используются.
Для улучшения созревания легких плода и профилактики респираторного дистресс-синдрома беременным назначают глюкокортикостероиды, если планируются роды ранее 34 недель.
А в качестве нейропротекции при преждевременных родах рекомендуется назначение сульфата магния, что снижает частоту церебрального паралича и двигательных нарушений.

Сроки родоразрешения при задержке развития плода
Сроки родоразрешения определяются в зависимости от состояния плода. Если малыш не страдает, то будут продолжать наблюдение как можно дольше. Но в случае ухудшения показателей преждевременное родоразрешение может быть рекомендовано как на сроке 36, так и 26 недель в зависимости от тяжести состояния.
Показаниями к досрочному родоразрешению становятся:
-
нарушения кровотока в сосудах пуповины (реверсный кровоток, нулевой, обратный) по результатам допплерометрии;
-
аномальные результаты КТГ или биофизического профиля плода.
Сама по себе задержка развития плода не является показанием к оперативному родоразрешению. Но в случае досрочных родов, как правило, выполняется кесарево сечение.

Последствия задержки развития плода
Младенцы с внутриутробной задержкой развития подвержены как краткосрочным, так и долгосрочным осложнениям.
Краткосрочные осложнения возникают вскоре после рождения и включают в себя:
-
респираторный дистресс-синдром;
-
перинатальную асфиксию;
-
гипогликемию;
-
полицитемию;
-
патологическую желтуху;
-
высокую подверженность гнойно-септическим состояниям;
-
плохую терморегуляцию;
-
открытый артериальный проток;
-
некротизирующий энтероколит;
-
недостаточную иммунную сопротивляемость.
Большинство состояний обусловлено тем, что дети чаще рождаются недоношенными.
Вероятность перинатальной смертности напрямую связана со степенью тяжести ЗРП.
Дети с умеренными нарушениями могут достигать нормальных параметров роста в будущем, в то время как дети с тяжелыми поражениями часто остаются ниже ростом по сравнению со своими ровесниками.
К долгосрочным осложнениям ЗРП относят высокий риск нарушений в развитии нервной системы:
-
плохая успеваемость;
-
снижение когнитивных способностей;
-
проблемы с поведением;
-
синдром дефицита внимания с гиперактивностью;
-
детский церебральный паралич.
По некоторым данным, младенцы с задержкой внутриутробного развития чаще подвергаются повышенному риску ожирения, сердечно-сосудистых заболеваний, метаболического синдрома, сахарного диабета и заболеваний почек в более позднем возрасте.
Грамотный подход к планированию беременности, расчет и исключение факторов риска, своевременное выполнение диагностических процедур, прием витаминов и профилактика преэклампсии позволяют свести к минимуму возникновение внутриутробной задержки развития плода.
В случае установления диагноза ЗРП необходимо динамическое наблюдение за состоянием плода и при ухудшении ситуации — досрочное родоразрешение. К сожалению, эффективных методов лечения на сегодняшний день не обнаружено. Поэтому важно ответственно отнестись к регулярным осмотрам и выполнению общих рекомендаций лечащего врача.
Надеемся, эта статья была вам полезна. Чтобы получать подобные материалы, подпишитесь на нашу рассылку. Она будет снабжать вас полезной и актуальной информацией не только во время беременности, но и в первые, самые сложные месяцы материнства.
Источники:
-
Chew LC, Verma RP. Fetal Growth Restriction. 2023 Aug 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan—. PMID: 32965939.
-
Fetal Growth Restriction (FGR). Written by Mary Anne Dunkin. Medically Reviewed by Nivin Todd, MD. November 04, 2022.
-
Hasmasanu MG, Bolboaca SD, Baizat MI, Drugan TC, Zaharie GC. Neonatal short-term outcomes in infants with intrauterine growth restriction. Saudi Med J. 2015 Aug;36(8):947—53.
-
Sharma D, Shastri S, Sharma P. Intrauterine Growth Restriction: Antenatal and Postnatal Aspects. Clin Med Insights Pediatr. 2016;10:67—83.
-
Royal College of Obstetricians and Gynaecologists. Green-Top Guideline 31: The Investigation and Manangement of the Small-for-Gestational-Age Fetus. RCOG Green-top Guidel No 31. 2014; (31):1—34.
-
Levine T.A., Grunau R.E., McAuliffe F.M., Pinnamaneni R., Foran A., Alderdice F.A. Early childhood neurodevelopment after intrauterine growth restriction: a systematic review. Pediatrics. 2015; 135(1):126—41.
-
Клинические рекомендации МЗ РФ «Недостаточный рост плода, требующий предоставления медицинской помощи матери (задержка роста плода)», 2022 г.
-
Клинические рекомендации МЗ РФ «Преждевременные роды», 2020 г.
-
Белоконь О. «Я беременна. Что делать?» — Москва: Издательство АСТ, 2020.
