Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.
Содержание
- Классификация
- Как вылечить молочницу у женщины?
- Как вылечить молочницу у мужчины?
- Как избежать рецидива кандидоза?
- Что будет, если не лечить молочницу.
-
Как вылечить молочницу при беременности?
-
Как вылечить молочницу во рту?

Кандидоз – распространенное заболевание
Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90 % случаев заболевание вызывают грибки разновидности Candida albicans.
Candida передается:
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100 % вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
Если в результатах анализов встречается слово «Candida», не спешите в аптеку. Главное не присутствие грибка, а его концентрация и наличие признаков заболевания. Молочница проявляется:
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Если заболевание диагностировано у одной «половинки», лечиться нужно всем. Терапия «по одному» не имеет смысла – все грибки вернутся обратно после первой же интимной близости.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Итразол, Флуконазол, Дифлазон, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20 % случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение. Исследования показали удлинение безрецидивного периода до 1,5 лет у пациенток, которые применяли препарат ГЕПОН®. Он действует на источник инфекции и корректирует симптомы молочницы. У 83% пациенток с кандидозом через два дня после применения проходили краснота, отечность, раздражение и боль.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
При молочнице запрещены спринцевания и другие способы «помыть там», поскольку это вызывает дисбаланс микрофлоры.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом или натамицином;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Дифлюкан, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
Диагностированное заболевание нужно обязательно лечить. Несмотря на то, что грибок Candida является условно-патогенным микроорганизмом, организму нужна помощь, чтобы справиться с разросшимися колониями и нейтрализовать последствия их жизнедеятельности. Невылеченное вовремя заболевание:
у женщин:
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
у мужчин:
- приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
- покраснение слизистой, отечное небо, десны, горло;
- «географический» язык – поверхность покрыта белесыми точками, впоследствии – пятнами, по форме напоминающими круг или овал;
- болезненное глотание;
- трещинки в уголках рта, которые быстро покрываются творожистым налетом. Покраснение увеличивается в размерах;
- повышение температуры;
- увеличение подчелюстных лимфоузлов.
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом ЛОР) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Дифлюкан.

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н. С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия. Анестезиология и реаниматология. — №5. — С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ.- С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru. Не занимайтесь самолечением, при появлении симптомов заболевания обратитесь к врачу.
Средний рейтинг 4.3 из 5 на основе 12 голосов
Дата публикации 29 апреля 2020Обновлено 13 мая 2025
Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей.
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.

Кандидоз
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3][4].
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17].
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.

Творожистые выделения
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1].
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2].
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7].
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8][9].
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18], выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
- неосложнённый;
- осложнённый [10].
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища);
- вульвовагинит (воспаление влагалища и вульвы);
- цервицит (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена);
- уретрит (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11].
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит [2].
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1].

Воспаление маточной трубы
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.

Воспаление уретры
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15].
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16].
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом;
- бактериальным вагинозом;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 104.
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15].
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты («Тержинан», «Полижинакс», «Пимафукорт», «Клион Д», «Макмирор комплекс»);
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19][20].
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
- эконазол 150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней;
- «Клиндацин Б пролонг» один аппликатор крема на ночь вагинально в течение трёх дней;
- «Макмирор комплекс» одна свеча на ночь один раз в сутки в течение восьми дней;
- «Тержинан» одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
- флуконазол 150 мг один раз внутрь;
- итраконазол 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
- флуконазол 150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.

Развитие антибиотикорезистентности
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12].
Для профилактики кандидозного вагинита рекомендуется:
- отказаться от регулярного использования ежедневных прокладок и тесного синтетического белья;
- использовать средства гигиены на основе молочной кислоты для поддержания кислой среды влагалища;
- отказаться от спринцеваний;
- своевременно лечить заболевания мочеполовой, эндокринной и пищеварительной систем;
- избегать бесконтрольного приёма антибиотиков.
Кандидоз — грибковое заболевание, дающее очень неприятные симптомы — нестерпимый зуд, выделения и жжение в половых органах. Если болезнь неправильно лечить и не предпринимать мер профилактики, будет беспокоить женщину всю жизнь, проявляясь в самые неподходящие моменты.
Особенности возбудителя кандидоза: что такое условно-патогенный
Молочница вызывается активностью грибковых микроорганизмов рода Candida. Этот грибок в норме присутствует практически у каждого человека. Его можно обнаружить и на коже, и на слизистых оболочках во рту, в дыхательных и мочеполовых путях, в кишечнике. Грибок может жить в организме мужчин и женщин. Его находят даже у грудных детей.
Когда человек здоров, у него крепкий иммунитет, микроорганизмы не представляют никакого вреда. При ослабленном иммунитете, нарушениях микрофлоры или развитии инфекционных заболеваний, возбудитель кандидоза активизируется, быстро размножается, образуя колонии, и отравляет организм заболевшего человека продуктами жизнедеятельности.
Такие микроорганизмы, способные существовать в организме человека, не вредя ему до создания определенных условий, называют условно-патогенными. Сюда относятся и грибы рода Candida.
Когда и почему активизируется молочница
Факторы, которые способствуют активизации условно-патогенных грибов:
- Экзогенные факторы (окружающая среда), которые предполагают проникновение кандиды в организм. Это температуры, способствующие мацерации (распариванию) кожи и потоотделению и воздействие на кожные покровы химических веществ (щелочей, кислот, спиртов).
- Эндогенные факторы, снижающие сопротивляемость организма. Сюда относят нарушения обменных процессов, хронические инфекции, заболевания кровеносной системы, беременность и т.д. На первом году жизни детей подверженность грибам Candida зависит от активности некоторых ферментов сыворотки крови (фунгистазы) и лизоцима слюны.
Наиболее склонны к заболеванию кандидозом:
- беременные женщины;
- люди, болеющие сахарным диабетом или другими эндокринными заболеваниями;
- пациенты, употребляющие сильнодействующие и гормональные лекарства (кортикостероиды, оральные контрацептивы, антибиотики);
- люди с ослабленным иммунитетом и пониженной концентрацией в крови лейкоцитов (больные онкологическими заболеваниями, лейкемией или лейкозом, СПИДом).
Как происходит заражение грибами рода Candida
Ввиду того, что распространены возбудители кандидоза довольно широко, они обнаруживаются в почве, воздухе, на продуктах питания — заражение ими практически неизбежно. Нередко новорожденные дети заражаются от матери, проходя по родовым путям или через руки медицинского персонала. У взрослых людей заражение часто происходит половым путем.
Симптомы кандидоза
Признаки заболевания молочницей разделяют на три группы:
- Поверхностный кандидоз (молочница слизистых и гладкой кожи);
- Висцеральный или системный кандидоз – заболевание, характеризующееся поражением внутренних органов и их систем;
- Кандидамикиды – отдельная группа, представляющая вторичные аллергические проявления.
Поверхностный кандидоз также разделяют на несколько «подвидов»:
- Кандидозный стоматит. Результат жизнедеятельности грибка — белесоватый налет на слизистой поверхности полости рта. Налет напоминает свернувшийся белок, легко снимается. При отсутствии лечения и низком иммунитете во рту образуются плотные пленки, после удаления которых образуются язвы и эрозии.
- Глоссит кандидозный. Характеризуется гиперемией и сухостью, наличием беловатой пленки на языке, в острой фазе заболевания. Хроническая форма заболевания приводит к атрофии сосочков языка, образованию налета серого цвета.
- Кандидоз в уголках рта. Проявляется в виде трещин и эрозий.
- Хейлит кандидозный – отечность, сухие корочки и трещины на губах.
- Кандидоз на больших складках – локализуется в паховых, подмышечных, межъягодичных зонах, под молочными железами, часто обнаруживается у полных женщин.
- Кандидоз на малых складках. Поражаются области между пальцами и складками кистей и стоп. Выражается появлением пустул и пузырьков, гиперемией кожи. Выражен зуд.
- Кандидоз генитальный — знакомая многим женщинам молочница. Этот вид заболевания проявляется в виде гиперемии слизистых оболочек половых органов, появляется налет белого цвета, выделения творожистой консистенции. Дополнительный признак – сильное жжение и зуд.
- Кандидозные онихомикозы и паронихии. Поражение околоногтевого валика, ощущение боли, припухлости. После этого процесс локализуется на самой ногтевой пластине.
Кандида легко расходится по организму, поэтому лечение грибка, обнаруженного в половой зоне только свечами и вагинальными таблетками (как рекламируется по телевизору) — не правильное. Бороться с кандидой нужно комплексно и только после обследования у гинеколога.
Как выглядит Candida

Диагностика кандидоза
Диагностируется заболевание уже при осмотре пациента (визуальный метод). Гинеколог сразу видит зоны воспаления и налет белого цвета на участках, пораженных грибами. При осмотре обязательно берутся мазки на инфекции.
Далее проводятся лабораторные анализы взятого материала, посевы на специальные среды и последующее выявление дрожжевых клеток и псевдомицелия. Также выявляются другие патогенные возбудители инфекции — молочница, развиваясь и уничтожая полезные лактобациллы, быстро освобождает место для размножения других условных и истинных патогенов.
Лечение кандидоза
Лечение кандидоза основывается на подавлении (ингибировании) активности грибковых микроорганизмов рода Candida, которые вызывают это заболевание, лечении сопутствующих инфекций и укреплении местного иммунитета.
Терапия предполагает комплексный подход, методы которого предопределяют использование местного лечения, применение антибиотиков и общеукрепляющих препаратов.
Так как кандидозом болеют и мужчины и женщины, лечиться нужно обоим партнерам. Но лечение кандидоза у мужчин и женщин имеет некоторые отличия.
Лечение вагинального кандидоза у женщин
Лечение вагинального кандидоза подразумевает местное и общее лечение.
- Местная терапия подразумевает использование влагалищных кремов и свечей, которые содержат противогрибковые вещества. Применяя эти препараты, нужно помнить, что эффективность их снижается при неправильном введении. Так, необходимо предварительно удалить со слизистых оболочек влагалища налет и выделения (возможно, при помощи специальных спринцеваний), тогда действие препарата будет гораздо более эффективным.
- Параллельно назначаются лекарства для приема внутрь. Сюда относят такие препараты, содержащие флуконазол, натамицин, кетоконазол и др.
Кроме того, необходимо придерживаться правил личной гигиены, используя специальные средства. Обычное мыло в этом случае может привести к пересушиванию слизистой оболочки.
Лечение кандидоза у мужчин
Кандидоз встречается у мужчин реже, так как для возбудителя важно отсутствие воздуха, т.е. грибок для размножения должен проникнуть глубоко в уретру. Если это произошло, то лечение нельзя откладывать, иначе острая форма быстро перейдет в хроническую.
Для лечения применяются препараты местного и общего действия. Очаг грибковой инфекции уничтожается благодаря приему препарата, содержащего флуконазол. Местное же лечение состоит в нанесении на слизистую оболочку полового члена мази, содержащей клотримазол. Для большей эффективности перед нанесением мазей, необходимо промывать головку пениса слабым раствором соды.
Если у мужчины есть постоянная половая партнерша, ей тоже нужно лечиться, потому что, как было отмечено выше, возбудитель кандидоза передается половым путем.
Лечение хронического кандидоза
Хроническим кандидозом страдает около 3% женского населения. Рецидив молочницы может быть вызван любым инфекционным заболеванием или хронической инфекцией.
Лечить хронический кандидоз достаточно трудно и процесс это длительный. Для начала необходимо определить источник заболевания, от которого необходимо избавиться. На этом этапе наблюдаются самые большие трудности в диагностике, так как причин для болезни может быть масса.
Лечение хронического кандидоза также комплексное. В качестве противогрибковых препаратов назначают леворин или нистатин. Если эти лекарства не помогают, применяется амфотерицин. Параллельно пациент принимает препараты, содержащие витамины группы В, витамины А, С и др.
После 5 дней терапии, ее дополняют кератопластическими средствами. Длительность лечения – не менее 14 дней, в отдельных случаях курс продлевают.
Для короткого курса лечения хронического вагинального кандидоза подходит безрецептурный препарат Гепон. Его применяют всего 3 раза через день в течение 5 дней. Это иммуномодулирующий препарат, который снижает частоту обострений и рецидивов. Отек, воспаление, боль, зуд, жжение заметно уменьшаются уже после 1-2 процедуры. Применение средства сочетается с приемом системных антимикотиков и с введением топических интравагинальных антимикотических средств.
Лечение кандидоза кожи
При выявлении кандидоза кожных покровов проводится:
- Устранение грибковых микроорганизмов. Для этого применяются антисептические и антимикотические средства – спиртовые или водные растворы бриллиантовой зелени, метиленового синего. Кроме того – мазь борной кислоты, жидкость Кастеллани, раствор резорцина, риванола, нитрата серебра и любые вещества, обладающие широким спектром антифунгального действия.
- Устранение мочеполового или кишечного очага кандидоза. В этих целях назначаются лекарственные препараты для орального приема, или средства для местного лечения (мази, кремы, свечи и т.д.).
- Ликвидация предрасполагающих факторов к кандидозу – хронических заболеваний, негативных воздействий извне и т.д.
Лечение кандидоза во время беременности
Состояние беременности делает женский организм слабым, он легко подвергается инфекционным заболеваниям. Кандидоз – одно из них. В этот период женщинам противопоказаны препараты общего действия, которые всасываются в кровь, поэтому лечение кандидоза у беременной женщины заключается только в местном лечении и устранении очага грибковой инфекции.
Гинеколог назначает свечи, кремы и вагинальные таблетки, снимающие симптоматику заболевания. Также с этой целью используют противовоспалительные и антисептические средства: бура в глицерине (тетраборат натрия), зеленка. Так как в первом триместре противопоказаны практически все препараты, эти растворы используют для обработки влагалища перед сном.
Препараты для лечения кандидоза
Какими препаратами лечить кандидоз, вид лечения и длительность курса определяет только врач. Существует множество различных лекарств, которые снимают симптоматику молочницы и свободно продается в аптеке, но самолечением заниматься недопустимо. Неправильный подбор и прием препаратов приведет к усугублению ситуации, а само заболевание перейдет в хроническую форму.
Среди основных препаратов для борьбы с молочницей популярны:
- Полиеновая группа антибиотиков (нистатин, натамицин);
- Триазоловые производные (флуконазол);
- Имидазолдиоксановые производные (ливарол);
- Имидазоловые производные (клотримазол).
Профилактика молочницы
Профилактические меры должны начинаться прекращением контактов с носителем инфекции. Параллельно необходимо соблюдать правила личной интимной гигиены и максимально укреплять состояние иммунитета. Крайне важно своевременно диагностировать и лечить венерические заболевания, так как кандидоз частый спутник болезней, передающихся через половой контакт.
Для исключения заражения следует придерживаться таких правил:
- Использование барьерных методов контрацепции;
- Своевременное обследование мочеполовой системы и лечение воспалительных и других заболеваний;
- Отказ от половых отношений с зараженными людьми;
- Нельзя пользоваться интимными дезодорантами, ароматизированными прокладками и тампонами;
- Следует носить белье только из натуральной ткани;
- Нельзя спринцеваться без надобности, так как этот процесс приводит к нарушению нормальной микрофлоры и заселению ее патогенными микроорганизмами.
Молочница – это не только дискомфорт, но и, прежде всего, активность в организме патогенных микроорганизмов. Чтобы эффективно лечить, а не залечивать это заболевание, необходимо пройти комплексное лабораторно-диагностическое обследование, на основе которого врач сможет составить план лечения.
Эффективность терапии подтверждается повторным исследованием, которое выявляет, остались ли грибы после применения лекарственных препаратов.
Эффективные свечи от молочницы
Подойницына Алёна Андреевна
19 апреля 2024

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Подойницына Алёна Андреевна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 5 лет
Диплом о фармацевтическом образовании: 105924 3510722 рег. номер 31917
Места работы: провизор в аптеке, преподаватель ПГФА на кафедре Управления и экономики фармации, провизор сервиса Мегаптека
Все авторы
Содержание
- Как действуют свечи от молочницы
- Свечи от молочницы после антибиотиков
- Свечи от молочницы эффективные
- Эффективные свечи от молочницы за 1 день
- Краткое содержание
- Источники
Одной из наиболее распространенных «женских» проблем является «молочница». По статистике примерно у 75% женщин в течение жизни случается хотя бы один эпизод кандидоза влагалища, а у многих он переходит в рецидивирующий.
Молочница, или вагинальный кандидоз, или кандидозный вагинит, развивается в результате поражения слизистой оболочки влагалища дрожжеподобными грибами рода Candida и последующего воспаления. Данные грибы относятся к условно-патогенной микрофлоре, то есть «живут» на коже и слизистых человека, но при болезнях или ослаблении иммунитета начинают активно размножаться и становятся причиной заболевания.
Как действуют свечи от молочницы
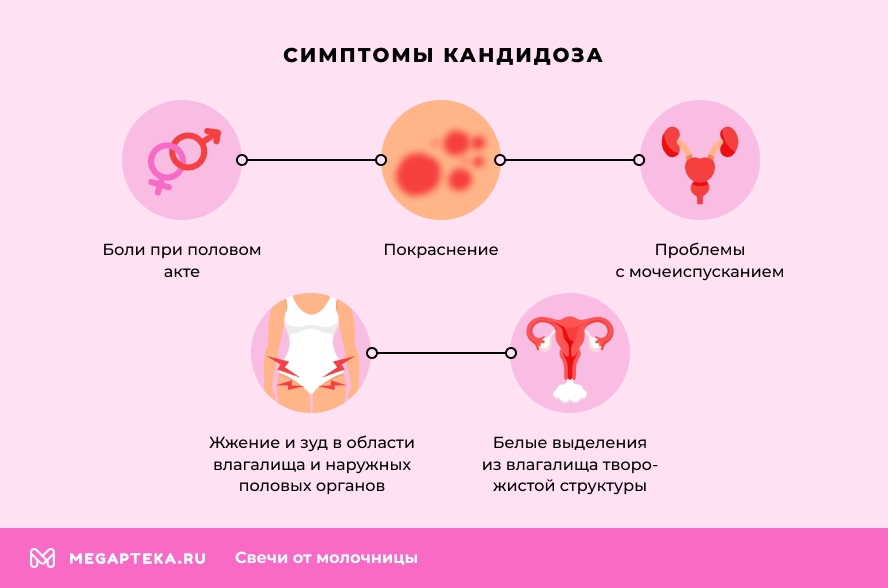
Основными симптомами кандидоза являются покраснение, жжение и зуд в области влагалища и наружных половых органов, белые выделения из влагалища творожистой структуры, а также боли при половом акте и проблемы с мочеиспусканием.
Чаще всего, особенно для лечения неосложненных форм, врачи назначают средства для местного применения — вагинальные свечи от молочницы. При этом виде терапии лекарство не всасывается в системный кровоток, а действует только в области влагалища, не вызывая побочных эффектов.
Механизм действия заключается в противогрибковом, или антимикотическом, эффекте — угнетении жизнедеятельности грибов Candida. Как правило, действующие вещества нарушают синтез эргостерола — важного компонента клеточных мембран грибов. В зависимости от силы антимикотики проявляют фунгистатическое (останавливают рост грибов) или фунгицидное (полностью уничтожают) действие.
Свечи от молочницы после антибиотиков
Терапия антибиотиками часто становится причиной такого осложнения, как дисбактериоз, который проявляется у женщин не только нарушением микрофлоры кишечника, но вагинальным кандидозом.
Для лечения молочницы после приема антибиотиков применяют те же самые противогрибковые препараты, что и в других случаях вагинального кандидоза. И, несмотря на то, что вагинальные суппозитории отпускаются в аптеках без рецепта (за исключением комбинированных препаратов и свечей с нистатином), важно обратиться за назначением подходящего лечения к врачу. Гинеколог проведет осмотр, возьмет при необходимости мазки и выберет подходящие препараты для конкретной пациентки.
Свечи от молочницы эффективные
Вагинальные свечи, применяемые для лечения молочницы, содержат действующие вещества из разных фармакологических групп:
- антибиотики (фунгицидные): Натамицин, Пимафуцин, Экофуцин, Примафунгин (натамицин); Нистатин (нистатин);
- противогрибковые: Ливарол (кетоконазол), Залаин, Флюковаг (сертаконазол), Кандид-В6 (клотримазол, вагинальные таблетки);
- противовоспалительные и антисептики: Повидон-Йод, Бетадин (повидон-йод);
- комбинированные (вагинальные таблетки капсулы): Полижинакс (неомицин, полимиксин, нистатин), Тержинан (тернидазол, неомицин, нистатин, преднизолон), Эльжина (неомицин, орнидазол, преднизолон, эконазол), Макмирор комплекс (нистатин, нифурател), Нео-Пенотран Форте (метронидазол, миконазол).
При правильно подобранном лечении и соблюдении врачебных рекомендаций все препараты эффективны при вагинальном кандидозе. Даже самые дешевые свечи с нистатином (цена менее 100 рублей) показывают высокую активность в отношении грибов Candida. При осложненных формах и смешанных инфекциях, как правило, гинекологи назначают свечи с комбинированным составом.
Эффективные свечи от молочницы за 1 день
Курс лечения молочницы местными средствами может длиться от 3 до 14 дней в зависимости от препарата и выраженности симптомов. Но суппозитории на основе антимикотика сертаконазол Залаин и Флюковаг применяются однократно.
Такой короткий курс (один день) объясняется химической структурой действующего вещества, оказывающего тройное эффект на грибы Candida:
- блокирует размножения (фунгистатическое действие);
- вызывает гибель грибов (фунгицидное действие);
- препятствует переходу грибковой клетки в болезнетворную форму.
Сертаконазол хорошо растворяется в жировых структурах клеток, поэтому сохраняется в слизистой оболочке влагалища до 7 дней. Поэтому свечи можно применять во время месячных, а их фунгицидный эффект снижает риск рецидивов молочницы.
Свечи Залаин и Флюковаг практически не имеют побочных эффектов, поэтому применяются при беременности во 2 и 3 триместре по рекомендации врача, когда ожидаемая польза для матери превосходит возможный риск для будущего ребенка.
Краткое содержание
- Механизм действия вагинальны свеей заключается в противогрибковом, или антимикотическом, эффекте — угнетении жизнедеятельности грибов Candida. Как правило, действующие вещества нарушают синтез эргостерола — важного компонента клеточных мембран грибов. В зависимости от силы антимикотики проявляют фунгистатическое (останавливают рост грибов) или фунгицидное (полностью уничтожают) действие.
- Для лечения молочницы после приема антибиотиков применяют те же самые противогрибковые препараты, что и в других случаях вагинального кандидоза.
- Вагинальные свечи, применяемые для лечения молочницы, содержат действующие вещества из разных фармакологических групп. При правильно подобранном лечении и соблюдении врачебных рекомендаций все препараты эффективны при вагинальном кандидозе. Даже самые дешевые свечи с нистатином (цена менее 100 рублей) показывают высокую активность в отношении грибов Candida. При осложненных формах и смешанных инфекциях, как правило, гинекологи назначают свечи с комбинированным составом.
- Суппозитории на основе антимикотика сертаконазол Залаин и Флюковаг имеют однодневный курс лечения.
Источники
- Государственный реестр лекарственных средств (ГРЛС);
- Свечи от молочницы.
от 660,40 ₽
от 675 ₽
от 669,10 ₽
от 619 ₽
С молочницей или урогенитальным кандидозом хотя бы раз в жизни сталкиваются 70–75% женщин. В последние десятилетия заболеваемость выросла почти в два раза. После лечения болезнь может пройти бесследно, но примерно в 10% случаев она возвращается[1].
Почему кандидоз возвращается после лечения
Урогенитальный кандидоз — инфекция, которая поражает слизистую наружных половых органов у женщин. Мужчины иногда тоже страдают от этого заболевание, но оно не относится к инфекциям, передающимся половым путем[2].
Возбудитель кандидоза — дрожжевой грибок Candida. Среди многочисленных представителей рода наиболее известен Candida albicans — именно он вызывает молочницу у 90% пациенток. В последнее время, по наблюдениям врачей, увеличивается роль других видов Candida. Считается, что в этом случае молочница еще чаще рецидивирует и практически не поддается лечению[3].
«Вылечить хронический кандидоз навсегда, к сожалению, не получится. Молочница лечится специальными противогрибковыми препаратами, но довольно часто возникают рецидивы, так как полностью истребить Candida практически невозможно».
Лесняк Светлана Николаевна, ГБУЗ «Центр охраны материнства и детства города Сочи» МЗ Краснодарского края, зам. руководителя, акушер-гинеколог-эндокринолог, репродуктолог
Грибок Candida относят к условно-патогенным микроорганизмам. Как правило, он составляет часть микрофлоры кожи и слизистых здорового человека. В норме иммунная система сдерживает рост грибка, поэтому болезненных симптомов не возникает. Но когда естественная защита организма ослабевает, то возбудитель активизируется. На фоне бесконтрольного размножения грибка снижается численность лактобактерий и других полезных микроорганизмов во влагалище. Происходит нарушение баланс микрофлоры и возникает воспаление.
Интенсивному размножению Candida и появлению симптомов молочницы способствуют:
-
снижение иммунитета при любых инфекциях и онкологических заболеваниях;
-
сахарный диабет;
-
прием антибиотиков, особенно без назначения врача;
-
применение гормональных препаратов в высоких дозах;
-
беременность — до 50% женщин в этот период сталкиваются с молочницей[4];
-
ожирение.
Кроме того, заболевание может развиваться, если пренебрегать правилами личной гигиены, носить тесное синтетическое белье, долго использовать внутриматочную спираль.
Молочница возвращается после лечения в основном из-за снижения общего или местного иммунитета. Вероятность хронического течения молочницы выше при инфицировании Candida не-albicans.

Симптомы рецидива
О рецидивирующем или хроническом кандидозе говорят, когда заболевание проявляется не реже четырех раз в год.[5] В периоды между обострениями женщину ничто не беспокоит, а грибок выявляют только при лабораторном исследовании.
У половины пациенток рецидивы возникают в промежутке от нескольких дней до трех месяцев после лечения. Молочница обычно ярко проявляется за неделю до месячных и ослабевает с их появлением.
Рецидив проявляется также, как и впервые, но симптомы болезни могут быть менее интенсивными. Пациентка жалуется на зуд и жжение в области наружных половых органов. Появляются белые или желтоватые выделения с кислым запахом. При рецидивах они не такие обильные, как при острой форме. Слизистая краснеет и отекает, на ней образуется творожистый налет. При мочеиспускании ощущается жжение, половые контакты причиняют боль.
При длительном течении хронического кандидоза кожа в области половых органов и промежности атрофируется, становится грубой и шероховатой.
Диагностика хронического кандидоза
Предварительный диагноз рецидивирующей молочницы гинеколог устанавливает на основе жалоб пациентки и клинической картины. Для уточнения нужно сдать анализы.
-
Микроскопическое исследование мазка — базовый и самый простой метод диагностики кандидоза. При молочнице в образцах обнаруживают структурные элементы гриба. Микроскопический метод позволяет убедиться в наличии кандидоза, но не дает детальной информации о заболевании.
-
Культуральное исследование — посев биоматериала на питательную среду. Позволяет определить вид возбудителя: albicans или не-albicans. Это необходимо, чтобы подобрать подходящую терапию. При хроническом течении кандидоза используется данный метод диагностики, так как он более информативен и позволяет определить некоторые редкие виды Candida[6].
-
Метод ПЦР — обнаружение ДНК возбудителя в материале. Отличается высокой чувствительностью, но при этом сложный и дорогостоящий. К нему прибегают в тех случаях, когда у пациентки есть характерные жалобы, но микроскопия мазка и посев на питательные среды не дают результата[7].
Схема лечения хронической молочницы
Рецидивирующий кандидоз, в отличие от обычной острой молочницы, труднее поддается лечению. Только правильно подобранная комплексная терапия способна надолго избавить пациентку от неприятных симптомов. Цели лечения:
-
уничтожить грибок;
-
нормализовать микрофлору влагалища;
-
снять воспаление;
-
устранить факторы риска;
-
укрепить защиту организма.
-
Используют несколько групп препаратов и физиотерапию.
Противогрибковые препараты
Лекарства этой группы оказывают фунгицидное или фунгистатическое действие: то есть уничтожают грибок или подавляют размножение. Противогрибковые препараты бывают двух типов: местные — вагинальные таблетки, свечи, кремы; системные — таблетки для приема внутрь.
Молочницу чаще всего удается вылечить местными средствами. При лечении рецидивирующего кандидоза используют комплексную терапию. Влагалищные таблетки, кремы и суппозитории действуют на поверхности слизистой, быстро устраняют симптомы заболевания. Но при хроническом процессе возбудитель проникает глубоко в стенки влагалища, а устранить его могут только системные препараты. Действующее вещество всасывается в кишечнике, поступает в кровь и уничтожает грибок во всех органах и тканях, включая желудочно-кишечный тракт — основной очаг кандидоза [8].
Противогрибковое средство подбирают с учетом типа возбудителя и его чувствительности. Если не удается точно определить вид грибка, отдают предпочтение препаратам широкого спектра действия, активным в отношении разных представителей рода Candida. Выбирают средства, к которым возбудители не успели выработать устойчивость.
Схема лечения рецидивирующей молочницы состоит из основного и поддерживающего курсов. Длительность основного курса — 7–14 дней. Обычно применяют препараты местного действия. Суппозитории или таблетки вводят во влагалище один раз в сутки, перед сном. После основного курса проводят поддерживающую терапию системными препаратами. Классическая схема предполагает прием таблеток раз в неделю в течение шести месяцев.[9]
Один из современных препаратов — Гепон. Он повышает местный иммунитет и до 1,5 лет увеличивает межрецидивный период. Выпускается в виде лиофилизата для приготовления раствора для местного и наружного применения. Курс лечения быстрый — достаточно трех флаконов препарата, через день. Отек, боль, зуд и жжение заметно уменьшаются уже после 1–2 процедуры.
Пребиотики и пробиотики
При кандидозе нарушается нормальный состав микрофлоры влагалища. Чтобы его восстановить, не всегда достаточно уничтожить возбудителя противогрибковыми препаратами. Необходима полезная флора — лактобациллы, которые будут подавлять рост патогенных и условно-патогенных микробов.
Для этой цели иногда применяют свечи с пробиотиками — живыми лактобациллами. Но у этого метода есть недостатки. Во-первых, пробиотики действуют непродолжительное время. Во-вторых, во влагалище обитает множество видов лактобацилл: состав микрофлоры индивидуален, поэтому нет гарантии, что препарат подойдет[10].
Некоторые специалисты считают правильным применять не только пробиотики, но и пребиотики. Это вещества различного состава, которые служат питательной средой для лактобактерий. Пребиотики действуют изнутри: стимулируют рост естественной микрофлоры.
Иммуномодуляторы
Основной фактор риска рецидивов молочницы — слабая защитная система организма. Поэтому при хроническом течении важно скорректировать нарушения иммунитета. Иммуномодуляторы увеличивают эффективность противогрибковой терапии и снижают вероятность рецидивов. Препараты этой группы назначают для приема внутрь и для местного применения — в виде вагинальных свечей[11].
Физиотерапия
Ее широко применяют в гинекологии, в том числе при лечении рецидивирующей молочницы. Процедуры повышают клеточный иммунитет, стимулируют регенерацию тканей, улучшают кровоснабжение и обменные процессы. Среди физиотерапевтических методов в лечении кандидоза используют магнитотерапию, лазеротерапию, электрофорез, дарсонвализацию.
Что будет, если не лечить хронический кандидоз
Постоянный кандидоз ухудшает качество жизни женщины, отрицательно сказывается на физическом и психическом состояниях. Но самое главное — без лечения болезнь приводит к осложнениям. Инфекция восходящим путем проникает в органы малого таза и вызывает хронические воспалительные заболевания: сальпингоофорит, цервицит, эндометрит. А эти заболевания являются частыми причинами осложнений беременности и бесплодия[12].

Профилактика рецидивов
Чтобы молочница не возвращалась, соблюдайте данные рекомендации:[13]
-
уделяйте внимание чистоте интимной зоны — регулярно утром и вечером проводите гигиенические процедуры гипоаллергенными pH-нейтральными средствами;
-
откажитесь от тесного синтетического белья и ежедневных прокладок;
-
ешьте меньше сахара — он служит питательной средой для грибка;
-
не принимайте антибиотики и гормональные препараты без назначения врача;
-
не допускайте обострений хронических заболеваний;
-
укрепляйте иммунитет — чаще бывайте на свежем воздухе, избегайте вредных привычек, правильно питайтесь.
Меры профилактики — это, конечно, ведение здорового образа жизни, о котором твердят все вокруг, но мало кто этих правил придерживается. И второй момент, при ослаблении иммунитета профилактически использовать современный иммуномодулятор для местного применения — Гепон, в виде вагинальных инстилляций, 3 процедуры через день.
Лесняк Светлана Николаевна, акушер-гинеколог-эндокринолог, репродуктолог
Главное
-
Кандидоз — инфекционное заболевание, которое поражает слизистую оболочку наружных половых органов.
-
Грибы рода Candida — условно-патогенные микроорганизмы. При снижении естественной защиты организма, грибок начинает активно и бесконтрольно размножаться. В результате снижается численность лактобактерий и других полезных микробов.
-
Рецидивы кандидоза возникают на фоне ослабления иммунитета, развития сахарного диабета и других хронических заболеваниях, бесконтрольного приема антибиотиков и гормонов.
-
Лечение хронической молочницы — длительное и комплексное. Кроме основного курса, проводят поддерживающую терапию системными препаратами.
-
Важно уделять внимание профилактике рецидивов — вести здоровый образ жизни, не носить тесное синтетическое белье и ежедневные прокладки, есть меньше сладкого.
-
[1] Савичева А. М., Шипицына Е. В. Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения // Медицинский совет. — 2015. — №9. — С. 15. — URL: https://cyberleninka.ru/article/n/retsidiviruyuschiy-urogenitalnyy-kandidoz-osobennosti-diagnostiki-i-lecheniya/viewer
-
[2] Савичева А. М., Шипицына Е. В. Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения // Медицинский совет. — 2015. — №9. — С. 15. — URL: https://cyberleninka.ru/article/n/retsidiviruyuschiy-urogenitalnyy-kandidoz-osobennosti-diagnostiki-i-lecheniya/viewer
-
[3] Прилепская В. Н., Байрамова Г. Р. Вульвовагинальный кандидоз — современные пути решения проблемы // Трудный пациент. — 2006. — Т. 4. — №9. — С. 33.
-
[4] Карапетян Т. Э., Насхлеташвили И. В., Тютюнник В. Л. Вульвовагинальный кандидоз: современный взгляд на проблему. — URL: https://www.eurolab-portal.ru/encyclopedia/565/46982/
-
[5] Прилепская В. Н., Байрамова Г. Р. Вульвовагинальный кандидоз — современные пути решения проблемы // Трудный пациент. — 2006. — Т. 4. — №9. — С. 34.
-
[6] Савичева А. М., Шипицына Е. В. Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения // Медицинский совет. — 2015. — №9. — С. 15. — URL: https://cyberleninka.ru/article/n/retsidiviruyuschiy-urogenitalnyy-kandidoz-osobennosti-diagnostiki-i-lecheniya/viewer
-
[7] Карапетян Т. Э., Насхлеташвили И. В., Тютюнник В. Л. Вульвовагинальный кандидоз: современный взгляд на проблему. — URL: https://www.eurolab-portal.ru/encyclopedia/565/46982/
-
[8] Карапетян Т. Э., Насхлеташвили И. В., Тютюнник В. Л. Вульвовагинальный кандидоз: современный взгляд на проблему. — URL: https://www.eurolab-portal.ru/encyclopedia/565/46982/
-
[9] Савичева А. М., Шипицына Е. В. Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения // Медицинский совет. — 2015. — №9. — С. 15. — URL: https://cyberleninka.ru/article/n/retsidiviruyuschiy-urogenitalnyy-kandidoz-osobennosti-diagnostiki-i-lecheniya/viewer
-
[10] Комплексный подход: патогенетическая и рациональная терапия вульвовагинального кандидоза. — URL: https://medvestnik.ru/content/medarticles/Kompleksnyi-podhod-patogeneticheskaya-i-racionalnaya-terapiya-vulvovaginalnogo-kandidoza.html
-
[11] Абен А. Е., Салыкова А. К., Шигамбекова Н. С. и др. Оценка эффективности лечения хронического рецидивирующего вульвовагинального кандидоза иммуномодуляторами в составе комбинированной терапии // Новые задачи современной медицины: материалы IV Международной научной конференции (г. Санкт-Петербург, декабрь 2016 г.). — Санкт-Петербург: Свое издательство, 2016. — С. 25–28. — URL: https://moluch.ru/conf/med/archive/239/11493/
-
[12] Савичева А. М., Шипицына Е. В. Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения // Медицинский совет. — 2015. — №9. — С. 15. — URL: https://cyberleninka.ru/article/n/retsidiviruyuschiy-urogenitalnyy-kandidoz-osobennosti-diagnostiki-i-lecheniya/viewer
-
[13] Попова А. Л., Дворянский С. А., Яговкина Н. В. Современные аспекты лечения и профилактики вульвовагинального кандидоза (обзор литературы) // Вятский медицинский вестник. — 2013. — №4. — С. 33. — URL: https://cyberleninka.ru/article/n/sovremennye-aspekty-lecheniya-i-profilaktiki-vulvovaginalnogo-kandidoza-obzor-literatury/viewer
