Дата публикации 16 мая 2019Обновлено 26 мая 2021
Определение болезни. Причины заболевания
Аритмия — это любой ритм сердца, который не является синусовым с частотой 60-100 ударов в минуту.[1] Это не самостоятельная болезнь, существует порядка двух десятков разных аритмий сердца.
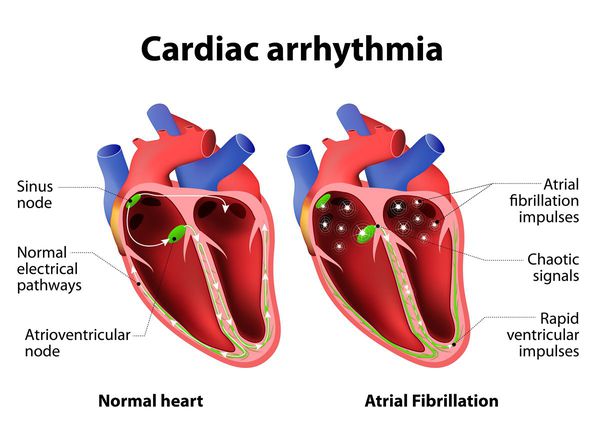
Нарушение сердечного ритма
Синусовый ритм означает, что сердце сокращается под влиянием водителя ритма в синусовом узле (есть такое анатомическое образование в стенке правого предсердия, которое берёт на себя функцию ритмовождения у подавляющего большинства здоровых людей). Однако существуют аритмии сердца, которые вполне могут быть у практически здорового человека. Такие явления, как синусовая тахикардия (пульс превышает 100 ударов в минуту), синусовая брадикардия (пульс уменьшается до 60 и менее ударов в минуту), синусовая аритмия (изменение частоты пульса с сохранением нормального, синусового ритма), нечастые желудочковые или наджелудочковые экстрасистолы (несвоевременное сокращение сердца), обычно регистрируются почти у всех здоровых людей при суточном мониторировании электрокардиограммы (ЭКГ).[2]
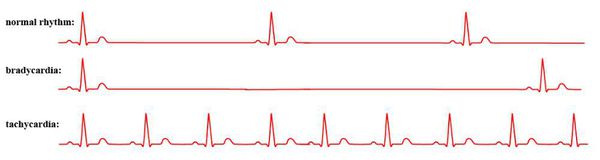
Нормальный ритм сердца, тахикардия и брадикардия
В то же время есть нарушения сердечного ритма, которые несовместимы с понятием «здоровье». Это, например, фибрилляция предсердий (мерцательная аритмия), устойчивая желудочковая тахикардия, многофокусная предсердная тахикардия.
Факторы риска
Причины аритмий выяснить сложно. Это может быть практически любое сердечное заболевание (ишемическая болезнь сердца, пороки сердечных клапанов, различные кардиомиопатии, гипертоническая болезнь, миокардиты и др.), а также многочисленные внесердечные болезни: тиреотоксикоз, сахарный диабет, холецистит, хроническая обструктивная болезнь легких, болезни почек, инфекционные заболевания и др. Внешние негативные воздействия, такие как сильный стресс, употребление большого количества кофеина или других стимуляторов, недосыпание, некоторые лекарства, тоже могут оказывать аритмогенное действие, т. е. провоцировать нарушения ритма сердца.[3]
Существуют аритмии, в основе возникновения которых лежит унаследованный генетический дефект (например, синдром удлинённого интервала QT с развитием желудочковой пируэтной тахикардии[4]), либо нарушения формирования сердца во время внутриутробного развития (ортодромная и антидромная тахикардии при наличии дополнительных проводящих путей в сердце).
Не всегда врачу, даже самому хорошему, удаётся установить причину конкретной аритмии, которая имеется у пациента. Наиболее убедительный способ доказать, что какое-либо неблагоприятное воздействие или заболевание является причиной аритмии — это устранить или смягчить его воздействие и убедиться, что аритмия сердца после этого исчезла или возникает теперь гораздо реже.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аритмии
Как определить приступ аритмии
Первые признаки аритмий сердца довольно разнообразны. Например, при экстрасистолах может появиться ощущение перебоев в работе сердца, чувства замирания.
Пароксизмальные тахиаритмии обычно проявляются ускоренным сердцебиением (ритмы с частотой от 100 в минуту), которое внезапно начинается и внезапно заканчивается.[1]
Потеря сознания при аритмии
Наиболее тяжёлые проявления аритмий сердца — потери сознания и предобморочные состояния, в особенности если это происходит независимо от положения тела. Наиболее частый вид обмороков — ортостатические, они возникают при длительном стоянии, особенно в душном помещении или в жару, но этот тип потери сознания не имеет никакого отношения к сердечным аритмиям. Обмороками и предобморочными состояниями обычно проявляются нарушения сердечного ритма, которые сопровождаются очень высокой частотой сердечных сокращений: 200 ударов в минуту и даже более того. Однако часто человек с аритмией сердца не испытывает вообще никаких ощущений, связанных с нею.
На основании субъективных ощущений или внешне наблюдаемых симптомов можно лишь предположить, какая именно аритмия у пациента. Точная идентификация сердечного отклонения и механизма, лежащего в его основе — это удел тех методов исследования, которые регистрируют электрическую активность сердца. Здесь наши органы чувств бессильны.
Такие нарушения, как мерцательная аритмия и трепетание предсердий связаны с повышенным риском тромбообразования внутри сердца.[5] Ощутить эти тромбы невозможно, однако в худшем случае фрагменты тромбов могут отрываться и, двигаясь далее по кровотоку, закупоривать собою отдельные сосуды. Чаще всего это сосуды головного мозга, поэтому первым проявлением мерцательной аритмии может стать ишемический инсульт.
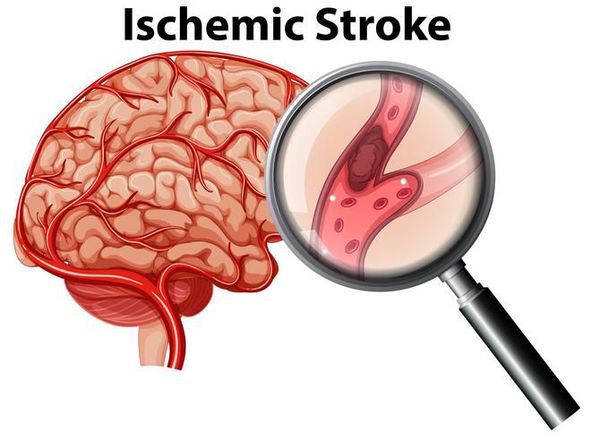
Ишемия головного мозга
Симптомы аритмии у мужчин и женщин схожи, но некоторые её виды связаны с полом: например, наджелудочковая тахикардия почти в два раза чаще развивается у женщин, чем у мужчин. Наоборот, фибрилляция предсердий чаще встречается у мужчин.
Патогенез аритмии
Для возникновения некоторых сердечных аритмий порой достаточно микроскопических структурных или функциональных изменений в тканях сердца. Например, иногда электрический импульс, движущийся по определённому пути в сердце, может на каком-то участке начать циркулировать повторно по одному и тому же замкнутому пути. Этот механизм называется «повторный вход». Он ответственен за многие пароксизмальные тахиаритмии, которые внезапно возникают и так же внезапно обрываются.[1]
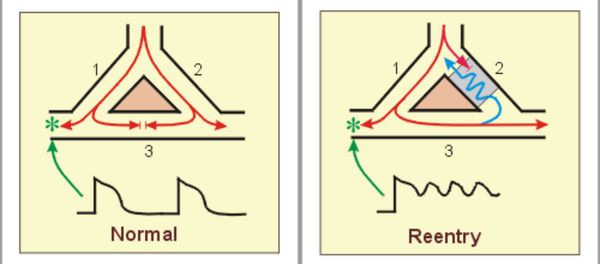
«Повторный вход» электрического ритма (справа)
Другие аритмии возникают по механизму патологического автоматизма, когда группа клеток в сердце начинает генерировать электрические импульсы с частотой, которая им в норме не свойственна.
Ещё один механизм развития аритмий сердца — постдеполяризации, когда клетки в отдельных участках сердца приобретают способность после нормальной генерации электрического импульса вдруг начинать генерировать ещё целый залп частых последовательных электрических импульсов.
Классификация и стадии развития аритмии
Классифицировать аритмии можно по нескольким параметрам. Чаще всего их разделяют на две группы:
- Суправентрикулярные (наджелудочковые) — для своего существования нуждаются в ткани предсердий и/или атриовентрикулярного узла. То есть эти ткани — тот материальный субстрат, в котором данные аритмии возникают и существуют. Они могут вполне существовать независимо от того, что происходит в желудочках сердца. Виды суправентрикулярных аритмий:
- предсердная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани предсердия;
- атриовентрикулярная экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в атриовентрикулярном узле;
- синусовая реципрокная тахикардия — это один из вариантов приступообразных наджелудочковых тахикардий, возникающих из-за повторного входа и циркуляции импульса в области синусового узла;
- предсердная очаговая тахикардия — это один из вариантов наджелудочковых тахикардий, при котором импульсы с высокой частотой генерируются в ткани предсердий, атриовентрикулярный узел и желудочки в этом процессе не участвуют;
- предсердная многоочаговая (многофокусная) тахикардия — это один из вариантов наджелудочковых тахикардий, который вызывается множественными очагами предсердной активности;
- АВ-узловая реципрокная тахикардия — это один из вариантов наджелудочковых тахикардий, возникающий при устойчивом круговом движении импульсов в предсердно-желудочковом узле и прилегающей к нему ткани предсердий;
- АВ-реципрокная тахикардия (ортодромная либо антидромная) с участием дополнительных проводящих путей сердца — это один из вариантов наджелудочковых тахикардий, при которой происходит круговое движение импульсов по пути, включающем АВ-узел и дополнительный путь проведения между предсердиями и желудочками;
- трепетание предсердий — это один из вариантов наджелудочковых тахикардий, при которой импульс циркулирует с повторным входом, он движется вокруг естественных анатомических структур (вокруг отверстия трёхстворчатого клапана или же устьев лёгочных вен) с частотой 200–400 в минуту;
- фибрилляция предсердий — это суправентрикулярная аритмия, при которой сокращение предсердий не скоординировано из-за беспорядочной циркуляции в них множественных волн повторного возбуждения с частотой 300–700 импульсов в минуту.
- Желудочковые — возникают и существуют в миокарде и/или проводящей системе желудочков сердца. Виды желудочковых аритмий:
- желудочковая экстрасистолия — это преждевременные по отношению к основному ритму активация и сокращение сердца, при которых источник электрического импульса находится в ткани правого или левого желудочков сердца;
- желудочковая мономорфная тахикардия — это ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ все комплексы одинаковые;
- желудочковая полиморфная тахикардия (имеется ряд вариантов) — ритм сердца, исходящий из желудочков, с частотой выше 100 импульсов в минуту, в каждом из отведений ЭКГ форма и полярность комплексов изменяется;
- трепетание желудочков — это фатальная желудочковая аритмия, при которой очень частые и регулярные активации желудочков с частотой порядка 300 импульсов в минуту не приводят к эффективным их сокращениям, а на ЭКГ регистрируется синусоидальная кривая;
- фибрилляция желудочков — это фатальная желудочковая аритмия, при которой отсутствует регулярный ритм желудочков и их сокращения, а ритм представлен беспорядочными очень частыми активациями миокарда желудочков.
Смешанные аритмии — у одного человека могут наблюдаться разные варианты нарушений ритма и проводимости: например, сочетание фибрилляции предсердий и экстрасистолии или сочетание желудочковой тахикардии и трепетания предсердий. В диагнозе при этом указывают все клинически значимые аритмии и нарушения проводимости.
Синусовая аритмия, хотя в её названии фигурирует слово «аритмия», является вариантом нормы.
Существуют и другие классификации с другими задачами. Например, классификация желудочковых аритмий J.T. Bigger (1984)[6] разделяет виды аритмии в зависимости от риска внезапной смерти на доброкачественные, злокачественные и потенциально злокачественные. При этом доброкачественные аритмии — это желудочковые экстрасистолы у людей, не имеющих органической патологии сердца (прежде всего, под нею подразумевается перенесённый инфаркт миокарда и низкая сократимость сердца). Потенциально злокачественные — те же желудочковые экстрасистолы, но у пациентов с органическим поражением сердца. Злокачественные — пароксизмы желудочковой тахикардии у людей с органической патологией сердца.
Осложнения аритмии
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание.[7] В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
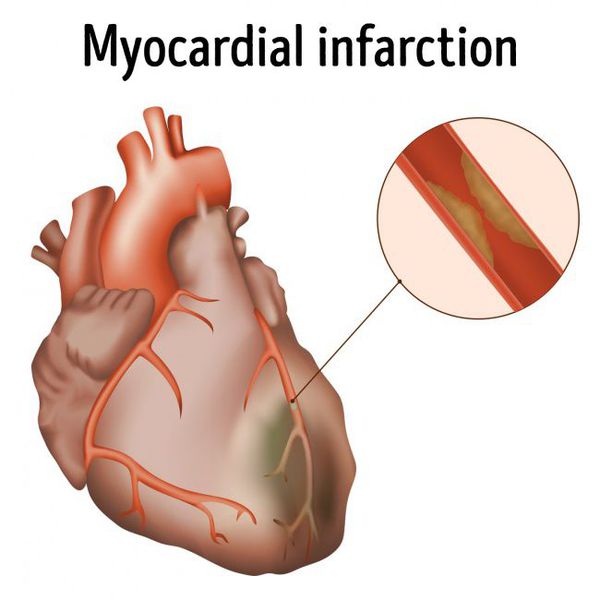
Инфаркт миокарда
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии.[5] Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти.[12]
Диагностика аритмии
Для пациента, имеющего какие-либо из симптомов, перечисленных выше, врач строит план обследования. Смысл дополнительного обследования состоит в том, чтобы зарегистрировать электрическую активность сердца во время аритмии. Для этого применяются методы от самых простых до достаточно сложных.
Электрокардиография (ЭКГ)
Самым простым методом регистрации электрической активности сердца является электрокардиография (ЭКГ). Если она зарегистрирована во время беспокоящих пациента симптомов, предположительно связанных с аритмией, то ЭКГ может быть очень информативна. Например, пациент, почувствовав сильное внезапное сердцебиение и слабость, вызывает бригаду скорой помощи, она приезжает и успевает зарегистрировать на ЭКГ аритмию сердца. В этом случае примерно в 80 % (но не в 100 %) случаев опытный в интерпретации ЭКГ врач может точно распознать, какая аритмия имеется у пациента. Бывает так, что аритмия проявляется практически постоянно, в этом случае ЭКГ, когда бы она ни была зарегистрирована, позволит зафиксировать аритмию сердца. Это возможно при постоянной мерцательной аритмии, или при очень частой экстрасистолии.
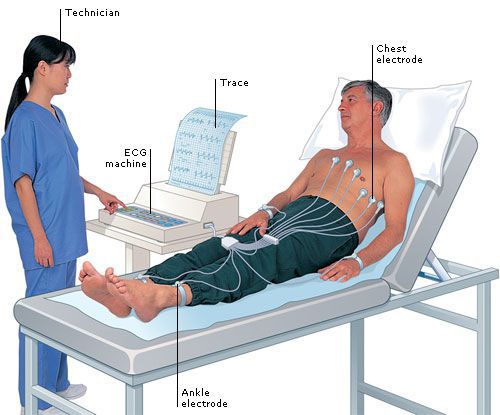
Электрокардиография
Суточное мониторирование ЭКГ (по Холтеру)
Если аритмия проявляет себя непостоянно, но достаточно часто, почти ежедневно, то имеет смысл попытаться зарегистрировать ее с помощью суточного мониторирования ЭКГ.[8] Небольшой регистратор, обычно носимый на поясе, и несколько электродов-липучек на теле диаметром около 3 см соединены тонкими проводами. Вся эта система позволяет непрерывно записывать в память прибора от 3 до 12 отведений ЭКГ на протяжении от 1 до 3 суток. Почему не больше? Размеры памяти позволяют вести запись даже в течение месяца, но для пациента немыслимо жить целый месяц с электродами на теле. Поэтому максимальная длительность такого мониторирования — не более трёх дней. Это значит, что бессмысленно проводить суточное мониторирование ЭКГ при редких симптомах, дающих о себе знать раз в месяц или раз в две недели. Для таких случае существует иной тип регистраторов: имплантируемые, либо «событийные».
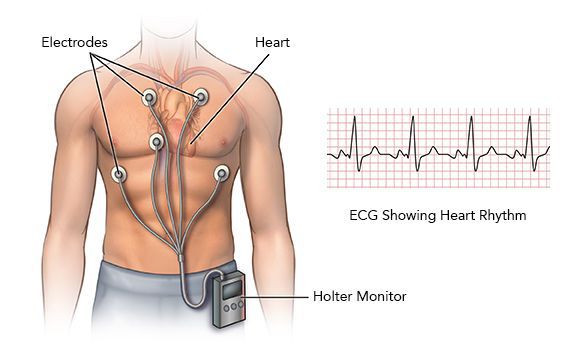
Суточное мониторирование ЭКГ
Событийный мониторинг
С помощью специальных регистраторов позволяет оценить, связаны ли редкие симптомы с нарушениями сердечного ритма и проводимости. При событийном мониторинге результаты фиксируются лишь после того, как пациент нажмёт нужную кнопку (когда появятся симптомы).
Эхокардиография (ЭхоКГ)
ЭхоКГ применяется при рутинном обследовании пациентов с аритмиями сердца, чтобы оценить структурные нарушения, которые могли привести к развитию заболевания, например: увеличение левого предсердия, гипертрофия левого желудочка, снижение сократимости миокарда и т. д.
Электрофизиологический метод исследования (ЭФИ)
Некоторые аритмии (например, АВ-узловую реципрокную тахикардию, АВ тахикардии с участием дополнительных путей проведения, некоторые желудочковые тахикардии) можно вызвать при электростимуляции сердца в определённом режиме. То есть, в данном случае мы не дожидаемся спонтанного возникновения аритмии, а провоцируем её возникновение с целью зарегистрировать и разобраться, что она собой представляет. Потому что лечение разных сердечных аритмий может существенно отличаться. Существует два варианта таких диагностических исследований: чреспищеводное электрофизиологическое исследование (ЧП ЭФИ) и инвазивное ЭФИ. Если при чреспищеводном исследовании тоненький зонд-электрод толщиной 1-2 мм размещают в пищеводе, то при инвазивном ЭФИ электрод проводят к сердцу через прокол в сосуде.
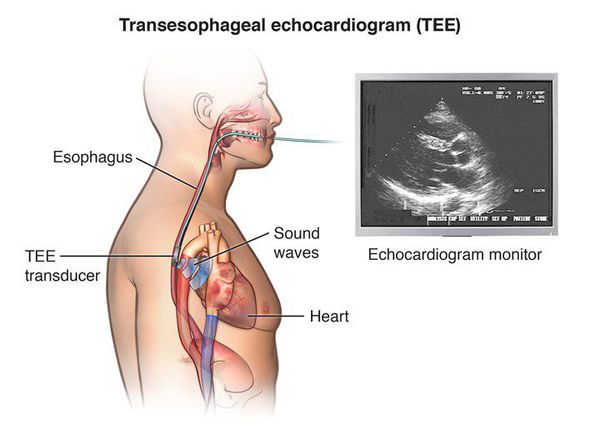
Чреспищеводное электрофизиологическое исследование
Тредмил-тест
Нагрузочное исследование на беговой дорожке (тредмиле) или велоэргометре применяют как провокационный тест при подозрении, что симптомы предположительной аритмии возникают из-за физической нагрузки.
Тилт-тест
Тилт-тест рекомендован пациентам с приступами обморока. C помощью специального поворотного стола врач переводит больного из горизонтального в полувертикальное положение. При этом измеряется артериальное давление, ритм сердца и проводится ЭКГ.
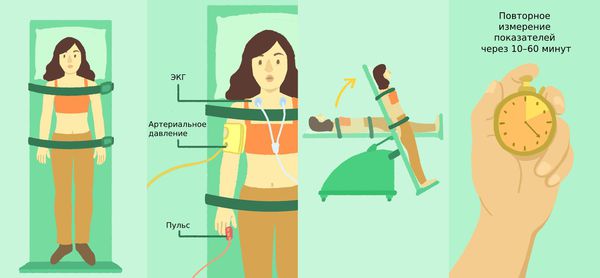
Тилт-тест
Анализ крови на гормоны щитовидной железы
Проводят при обследовании пациента с впервые выявленной фибрилляцией предсердий. Если обнаружены гормональные нарушения, то может потребоваться УЗИ щитовидной железы, так как причиной аритмии может оказаться эндокринное заболевание.
Лечение аритмии
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
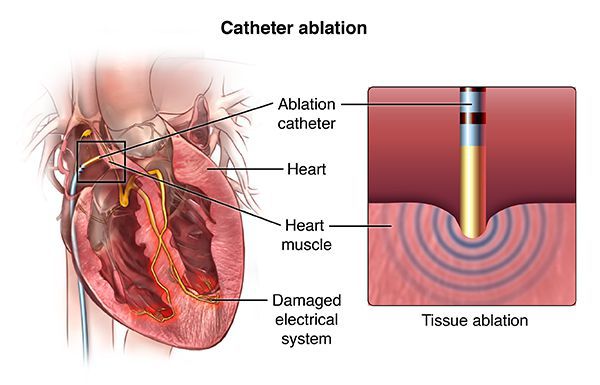
Радиочастотная аблация
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий.[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
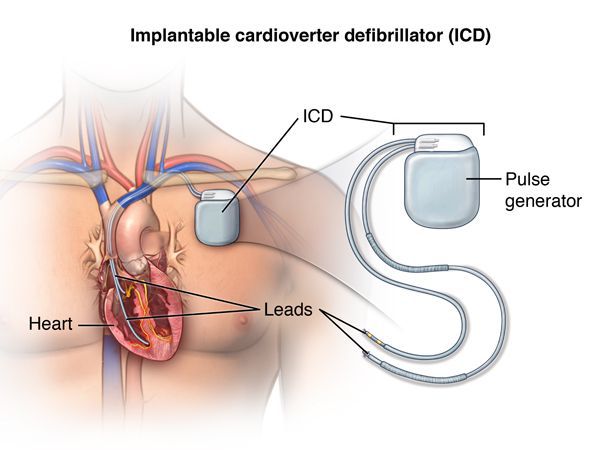
Имплантация кардиовертера-дефибриллятора
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга аритмий сердца. «Пропафенон« в виде таблеток и раствора используется также для устранения пароксизмов мерцательной аритмии.
«Амиодарон« — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Прогноз. Профилактика
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Степень негативного влияния неправильного сердечного ритма на будущее зависит от типа аритмии и в большей степени от фонового заболевания, послужившего толчком для развития нарушения. Наиболее опасны в плане прогноза желудочковые аритмии на фоне органического поражения сердца, особенно при низкой сократимости сердца. Такая комбинация создает риск внезапной аритмической смерти.
Другой фактор, влияющий на прогноз при таких аритмиях, как фибрилляция предсердий и трепетание предсердий — риск образования тромбов в левом предсердии.[5] Об этом уже говорилось.
Еще один момент, способный ухудшать прогноз при аритмиях сердца — это длительное поддержание высокой частоты сокращений сердца (например, когда в течение многих дней и даже недель частота сердечных сокращений удерживается, в диапазоне 120-150 ударов в минуту), а также очень частые желудочковые экстрасистолы (десятки тысяч за сутки). В этих случаях есть риск снижения сократимости сердца, расширения его полостей и развития сердечной недостаточности.
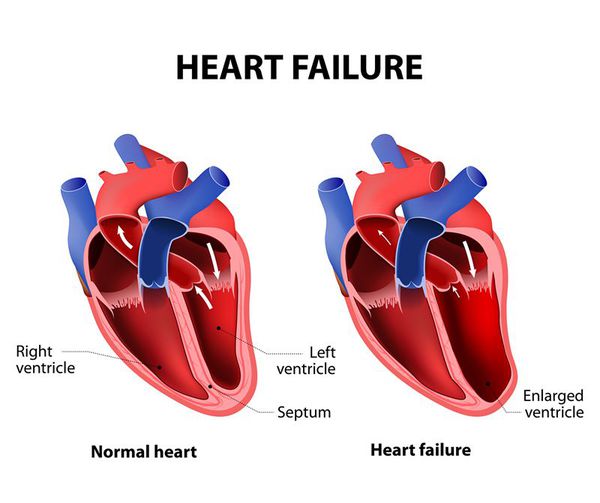
Сердечная недостаточность
Поскольку аритмии сердца часто возникают на фоне уже существующего заболевания сердца, то правильное лечение этого заболевания может быть залогом успеха в профилактике сердечных аритмий. Например, благополучное лечение артериальной гипертонии позволяет в долговременном аспекте добиться нормализации артериального давления и в то же время снижает риск развития фибрилляции предсердий. При инфаркте миокарда быстрое и успешное восстановление кровотока в тромбированной артерии с помощью установки стента позволяет в дальнейшем предотвратить развитие аритмий, связанных с появлением в сердце рубца.
Чем крупнее организм живого существа, тем реже его пульс. Сердце собаки в среднем бьется в ритме 120 уд/м, у лошади — 55 уд/м, у слона — 27 уд/м. Трудно поверить, но пульс кита равен всего 6-7 уд/м. А вот рекордсменом по скорости можно назвать этрусскую мышь. Ее сердечко способно выдавать до 1300 уд/м! Что касается человека, комфортный темп для него варьируется, как правило, в пределах 60-90 уд/м. Проблемы начинаются тогда, когда правильный ритм сбивается. Что такое аритмия, чем она опасна, способна ли привести к инсульту, и как вовремя распознать проблему, рассказывает врач-кардиолог Наталья Добросольцева.

Наталья Добросольцева
врач-кардиолог высшей категории государственного учреждения
«Республиканский клинический медицинский центр» Управления делами Президента Республики Беларусь
Норма
— Что такое правильное сердцебиение?
— Природа наградила человека 4-х камерным сердцем, которое состоит из двух желудочков и двух предсердий. В правом предсердии находится «главный командующий» сердечным ритмом — синусовый узел. Именно в его клетках «зарождается» пусковой импульс, который задает ритм и правильную последовательность сокращения сердца здорового человека. Однако источник электрического импульса может исходить и из других областей сердца. В таких случаях его ход «сбивается» или притормаживается, что приводит к различным нарушениям.
Любые изменения ритма — это повод насторожиться. Существуют опасные и неопасные формы «сбоя» в работе сердца, но определить это может только врач. Самостоятельно ставить себе диагноз ни в коем случае нельзя.
Интересно:
— Существует теория о том, что каждому человеку отведено конечное число сердечных сокращений — всего порядка 2-2,5 миллиардов ударов за всю жизнь. Чем быстрее ритм, тем скорее расходуется этот «запас». У долгожителей пульс обычно спокойный, по крайней мере среди мужчин, как утверждают датские исследователи.
— Каким должен быть пульс?
— Вы удивитесь, но четких критериев не существует. Одни специалисты считают нормой пульс от 60 до 80 уд/м, другие — от 55 до 90 уд/м. На самом деле норма для каждого человека индивидуальна и может зависеть от возраста, степени физической подготовки, имеющихся заболеваний, эмоционального состояния и образа жизни.

Учащенный пульс (выше 80 уд/м) часто встречается при беременности, волнении, хроническом стрессе, во время физической нагрузки. Порой быстрое сердцебиение — это и вовсе врожденная особенность, которая не приносит вреда здоровью.
Более редкий пульс (ниже 60 уд/м) часто встречается у людей, которые регулярно занимаются физическими нагрузками (не только профессиональным спортом). И, кстати, он также может быть врожденным. «Отдыхает» сердце, когда человек спит. В этот период пульс замедляется до 35-50 уд/м, особенно в фазе глубокого сна.
Интересно:
— У младенцев сердце бьется быстрее, чем у взрослых. Пульс малыша от рождения и до 3 месяцев колеблется в пределах 100-150 уд/м. Чем старше ребенок, тем больше эти границы смещаются в сторону более спокойного ритма.
— Зависит ли частота пульса от пола?
— Более редкий ритм сердца для мужчин (при условии хорошего общего здоровья) может считаться нормой. Женщинам же свойственен более частый ритм, но так бывает не всегда. Кардиологи в любом случае изучают общую картину состояния организма. Пол играет здесь не столь значимую роль, как многие думают.
Не норма
— Что считается нарушением?
— Нарушение ритма сердца (аритмия) возникает в том случае, когда электрические импульсы, инициирующие сердечные сокращения, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно (не ритмично).

— Почему так происходит?
— В основе аритмии лежит изменение условий формирования возбуждения сердечной мышцы или аномалии путей его распространения.
Причин может быть множество. Среди них:
- болезни сердца;
- высокое артериальное давление;
- сахарный диабет;
- курение;
- чрезмерное употребление алкоголя и кофеина;
- стресс;
- заболевания щитовидной железы;
- электролитные нарушения (слишком низкая или слишком высокая концентрация влияют на электрическую активность сердца);
- анемия (снижение количества переносящих кислород красных кровяных клеток).
Употребление стимуляторов также является причиной нарушений ритма сердца. Амфетамин и кокаин могут поражать сердечную мышцу и приводить к внезапной сердечной смерти вследствие фибрилляции желудочков.
— Считается, что аритмия — проблема пожилых людей. Так ли это?
— Можно взять практически любого человека (пусть молодого, и пусть даже без жалоб на здоровье), установить специальный аппарат, который будет регистрировать сердечный ритм в течение суток, и, поверьте, хотя бы минимальные сбои в работе сердца обнаружатся с гарантией 99,9%. Это вовсе не значит, что будет выявлена патология, я лишь хочу сказать, что идеального сердца нет ни у кого. Мы же не роботы.
Аритмия — проблема распространенная, и у молодежи она, к сожалению, тоже встречается. Но все-таки возраст играет свою роль. Чем старше человек, тем больше жесткость стенок миокарда (мышечный средний слой сердца, составляющий основную часть его массы), увеличиваются размеры сердца, изменяется структура самой мышцы. Эти факторы влияют на способность сердца должным образом сокращаться и провоцируют появление самого распространенного вида нарушения ритма — мерцательной аритмии. Поэтому у пожилых людей риски, конечно же, выше.

— В чем главная опасность аритмии?
— В тяжелых случаях, ввиду недостаточного сердечного выброса, она может провоцировать головокружения, потерю сознания, ухудшение кровоснабжения сердца и головного мозга.
Некоторые виды аритмии (например, все та же мерцательная) могут способствовать возникновению инсульта. В левом предсердии есть своеобразный кармашек, который называют ушком. В этой области кровоток замедлен. При очень быстром хаотичном сокращении волокон предсердия в данную зону забиваются форменные элементы (клеточная часть крови) и формируется тромб. Если в какой-то момент ушко тоже сократилось, существует риск, что оно вытолкнет тромб, и кровь понесет его к близлежащим сосудам головы.
Существует шкала, по которой доктор оценивает риски образования тромбов для конкретного человека. Если эти риски высоки, человеку назначаются специальные препараты.
Как вовремя распознать аритмию
— В каких случаях нужно незамедлительно вызывать скорую помощь?
— В случаях, когда сбои ритма возникли впервые, становится плохо, трудно идти, кружится голова, при этом появляются любые некомфортные ощущения в груди.
Если же человек подозревает у себя аритмию, но при этом чувствует себя хорошо, сходить к врачу, конечно, стоит, но паниковать и вызывать скорую помощь не нужно. Кстати, давно появились тонометры с функцией распознавания аритмии, и они очень удобны в использовании. Если индикатор аритмии привлек ваше внимание впервые, то повторите измерение через несколько минут, понаблюдайте за собой в течение нескольких часов и, если ситуация будет повторяться, тогда стоит обратиться к врачу.
При бессимптомных приступах аритмии для выявления начала приступа рекомендую измерять таким аппаратом давление через равные промежутки времени (ежедневно), так как существует «золотое окно» — период для безопасного восстановления ритма в 48 часов. Если организм за данный промежуток не справляется самостоятельно, обсудите это с врачом.

— Как часто нужно проверять сердце?
— При отсутствии подозрительных симптомов рекомендую делать это в рамках классической диспансеризации раз в год. Выполните хотя бы общий анализ крови и электрокардиограмму сердца. Если что-то смутит вашего врача, скорее всего, дополнительно нужно будет проверить гормоны щитовидной железы, электролитный состав крови, в некоторых случаях показано холтеровское мониторирование кардиограммы (аппарат, который отслеживает кардиограмму сердца в течение суток, 3 суток или недели).
Что делать
— Как лечится аритмия?
— В зависимости от вида аритмии и степени ее опасности доктор выбирает тактику наблюдения, медикаментозной терапии или хирургического вмешательства.
— Всегда ли нужен кардиостимулятор?
— Конечно, нет. Часто люди думают, что кардиостимулятор каким-то образом лечит сердце, но это не так. Он лишь не дает сердцу биться реже заданной границы в нужном диапазоне частоты, а также позволяет врачу правильно назначить в адекватных дозировках медикаментозную антиаритмическую терапию.
Существует также такой вид стимулятора как кардиовертер- дефибриллятор, который помогает вовремя устранить угрожающие жизни нарушения ритма. Он как чуткий спасатель внимательно «слушает» сердечко, и, если вдруг распознает опасную аритмию, тут же ее купирует с помощью импульсов.

— Каких правил должен придерживаться человек, у которого часто наблюдается аритмия?
— Сперва нужно выяснить (вместе с врачом), что является провоцирующим фактором нарушения сердечного ритма. Таковыми часто бывают:
- алкоголь;
- газированные напитки;
- повышенное давление;
- переедание;
- чрезмерная физическая нагрузка
и так далее.
В соответствии с этим пунктом нужно пересмотреть свой образ жизни, исключить провоцирующий фактор.
Физическую активность полностью убирать не стоит, просто она должна быть умеренной. Посоветуйтесь со своим доктором. Кому-то подходит простая ходьба, кому-то йога или пилатес, кому-то необходима специальная лечебная гимнастика, но двигаться нужно обязательно, не допуская перегибов.
Интересно:
— У профессиональных спортсменов риск возникновения аритмии достаточно высок. А все потому, что сердце — это тоже мышца и постоянные тренировки влияют и на него. Стенки миокарда становятся толще, а чем они толще, тем выше риск изменения «электрики сердца», и инициирующий импульс может возникнуть в другой области, что спровоцирует аритмию. Поэтому спортсменам необходимо врачебное наблюдение и своевременное ограничение нагрузок.
Что касается питания, какой-то особой диеты не требуется. В отдельных случаях специалист может порекомендовать продукты с большим содержанием магния, кальция, калия или прописать курс витаминов и минералов.
Фото: Дмитрий Рыщук

Читайте также:
Порок сердца может быть бессимптомным! Кардиохирург о том, как заметить болезнь вовремя
Как гаджеты спасают наши жизни: что стоит знать о телемедицине
Что нельзя делать при аритмии сердца?
Богданова Кристина Дмитриевна
19 декабря 2024

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Богданова Кристина Дмитриевна
,
Профессия: врач-педиатр
Название вуза: Уральский государственный медицинский университет (ГБОУ ВПО УГМУ МЗ РФ)
Специальность: педиатрия
Стаж работы: 4 года
Диплом о медицинском образовании: 106624 5087846 рег. номер 1641
Места работы: врач-педиатр в детской поликлинике, врач-консультант в лаборатории, автор статей в Мегаптеке
Все авторы
Содержание
- Что такое «аритмия»?
- Причины
- У пожилого человека
- Симптомы
- Первая помощь
- Лечение
- После РЧА сердца рецидивы аритмии
- Что нельзя делать при аритмии?
- Можно ли делать массаж?
- Источники
При аритмии нарушается нормальный ритм сердца, это когда оно бьется то быстро, то медленно или вовсе нерегулярно. По данным статистики, около 15 миллионов россиян страдают различными формами аритмии. Из них примерно 500 тысяч человек ежегодно госпитализируются с диагнозом «мерцательная аритмия» (фибрилляция предсердий) — наиболее частой формой нерегулярного сердечного ритма.
Заболевание встречается чаще у мужчин, чем у женщин. Это связано с высоким уровнем стресса, курением, употреблением алкоголя и другими факторами риска, характерными для мужского пола. С возрастом риск развития аритмии увеличивается для всех. Рассмотрим подробнее: что такое аритмия, что чувствует человек при ее появлении, подходы к диагностике и лечению, а также что нельзя делать при сбое ритма сердца.
Что такое «аритмия»?
Нормальный ритм сердцебиений у взрослого человека в покое варьируется от 60 до 80 ударов в минуту. Аритмия — это любое отклонение от нормального ритма сердца, который контролируется синусовым узлом, расположенным в верхней части правого предсердия. Так называют основной водитель ритма в организме человека, который генерирует необходимые импульсы и их последовательность.
Патогенез аритмии связан с нарушениями в работе водителей ритма или проблемами в проведении электрических сигналов по миокарду. Эти сбои происходят из-за повреждения или изменений в структуре клеток сердечной мышцы.
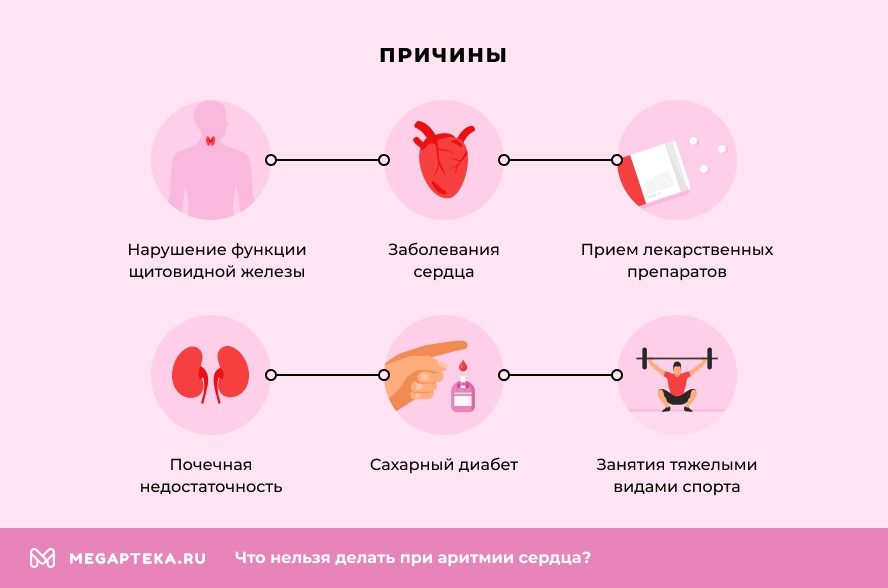
Причины
Среди наиболее частых причин развития аритмии выделяют:
- заболевания сердца (ИБС, кардиомиопатия, дефекты или протезирование клапанов, высокое или низкое артериальное давление);
- нарушение функции щитовидной железы (гипертиреоз);
- хирургические вмешательства на сердце;
- электролитные нарушения (дисбаланс калия, магния или натрия);
- прием лекарственных препаратов;
- почечная недостаточность;
- занятия тяжелыми видами спорта;
- сильный стресс;
- сахарный диабет;
- избыток кофеина;
- травмы и электротравмы;
- интоксикация и др.
У пожилого человека
У людей старше 65 лет аритмия возникает чаще из-за:
- естественных возрастных изменений в сердце и сосудистом русле;
- наличия хронических заболеваний;
- снижения физической активности;
- стресса;
- вредных привычек;
- побочных эффектов от приема лекарств.
Симптомы
Признаки патологии весьма разнообразны и зависят от ее типа, интенсивности и индивидуальных особенностей каждого человека. Ниже описываем основные ощущения, которые могут испытывать пациенты.
- Сильное или необычное биение сердца: как будто оно бьется слишком быстро, слишком медленно или нерегулярно.
- Тахикардия — быстрое сердцебиение, как будто сердце колотится быстрее обычного.
- Брадикардия проявляется в виде замедленного пульса, ощущения слабости, головокружения или даже потери сознания.
- Перебои в работе сердца: пациенты чувствуют паузы в работе сердца, пропуски ударов или перебои в ритме.
- Боль в груди: в некоторых случаях аритмия сопровождается болями в груди, что напоминает симптомы стенокардии.
- Ощущение «толчков» в груди — это может напоминать толчки или удары в грудной клетке, как будто сердце работает неправильно.
- Одышка или трудности с дыханием, потому что сердце не прокачивает достаточно крови по организму.
- Обмороки или предобморочные состояния — из-за недостаточного кровоснабжения мозга возможны кратковременные потери сознания или предобморочные состояния.
- Усталость и утомляемость: даже при отсутствии физических нагрузок человек может чувствовать себя усталым и истощенным.
- Страх и паника. Пациенты испытывают сильный страх, панику или беспокойство из-за неожиданных ощущений в груди.
Все эти симптомы могут быть признаками аритмии. Если вы заметили подобные проявления, рекомендуется незамедлительно вызывать скорую медицинскую помощь или обратиться к врачу.
Первая помощь
Первая помощь при приступе аритмии направлена на стабилизацию состояния пациента и предотвращение осложнений. Вот основные шаги, которые можно предпринять:
- сохраняйте спокойствие — паника может усугублять аритмию, поэтому постарайтесь успокоить больного, помогите ему занять удобное положение;
- пациента следует уложить на спину и слегка приподнять ноги, чтобы улучшить приток крови к сердцу;
- попытайтесь помочь больному дышать глубоко и равномерно, предложив медленный вдох через нос и медленный выдох через рот;
- обратите внимание на пульс, артериальное давление и общее самочувствие пациента;
- если приступ аритмии не проходит сам по себе, следует вызвать скорую медицинскую помощь;
- следите за дыханием, пульсом и общим самочувствием пациента до прибытия врачей;
- не пытайтесь давать лекарственные препараты без назначения врача, так как они могут ухудшить состояние.
Эти меры помогут стабилизировать состояние до приезда медиков, которые проведут необходимую диагностику и назначат соответствующее лечение.
Вам может быть интересна наша статья Таблетки при аритмии сердца
Лечение
Многих интересует: к какому врачу обращаться при подозрении на аритмию? В таком случае следует обратиться к терапевту или кардиологу. При необходимости доктор направит вас к другому профильному специалисту, такому как аритмолог.
Диета при аритмии должна быть сбалансированной и богатой питательными веществами, необходимыми для правильного функционирования сердца. Рекомендуется употреблять продукты с высоким содержанием магния, калия, цинка и витаминов группы B, а также избегать жирной и соленой пищи.
Подход к лечению аритмии зависит от ее типа, причин и степени выраженности. Возможные варианты лечения:
- медикаментозная терапия: бета-блокаторы, блокаторы кальциевых каналов, антиаритмики и даже антикоагулянты;
- электрическая кардиоверсия — процедура, при которой пациенту через грудную клетку подается электрический разряд для восстановления нормального ритма сердца;
- кардиостимуляторы и дефибрилляторы могут быть имплантированы пациентам с определенными видами аритмии для поддержания нормального ритма или предотвращения опасных для жизни ситуаций;
- радиочастотная катетерная абляция — минимально инвазивная процедура, при которой через катетер подводится радиочастотная энергия к источнику аритмии, разрушая патологические участки ткани;
- хирургическое вмешательство — в редких случаях может потребоваться открытая операция для устранения причины аритмии.
После РЧА сердца рецидивы аритмии
Прогноз после РЧА (радиочастотной абляции) в целом благоприятный, но у некоторых пациентов могут сохраняться или появляться новые очаги аритмии. Вероятность рецидивов аритмии после РЧА варьируется в диапазоне от 5% до 20%. В таких случаях требуется индивидуальный подход к лечению, включая мониторинг и корректировку терапии.
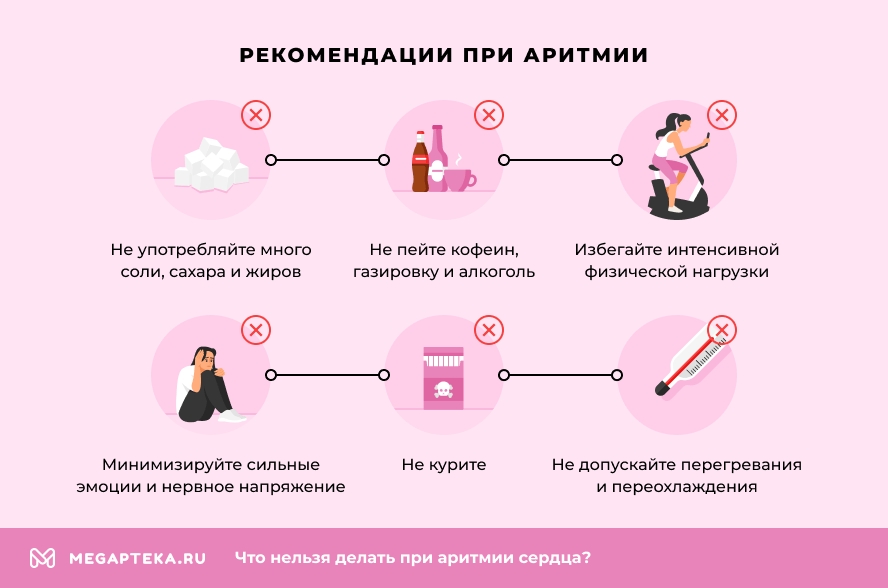
Что нельзя делать при аритмии?
- избегайте интенсивной физической нагрузки (тяжелые виды спорта, бег, прыжки и другие кардиотренировки);
- не употребляйте избыточное количество соли, сахара и жиров;
- ограничьте употребление кофе, крепкого чая, газированных напитков и алкоголя;
- не курите;
- минимизируйте стресс, сильные эмоции и нервное напряжение;
- не допускайте перегревания и переохлаждения.
Умеренная физическая активность, правильный рацион, а также достаточный сон и отдых помогут поддерживать здоровое сердце и снизить риск аритмии.
Можно ли делать массаж?
Массаж при аритмии допустим, но важно использовать мягкие и релаксирующие техники, избегать сильного давления и контролировать интенсивность воздействия. Следует ограничить длительность массажа до 30 минут.
Правильный подход к массажу может помочь в профилактике нарушений сердечного ритма, улучшении кровообращения и снижении нагрузки на сердце. Обращайтесь к квалифицированному специалисту, который знает, как работать с людьми с аритмией.
Источники
- Справочник MSD: Обзор аритмий;
- Клинические рекомендации «Желудочковые нарушения ритма. Желудочковые тахикардии и внезапная сердечная смерть», 2020;
- Cardiac Arrhythmias: Diagnosis, Symptoms, and Treatments.
Аритмия сердца – симптомы и лечение
Аритмия представляет собой ненормальное изменение ритма сердца и может включать нерегулярные сердечные сокращения, пропуски сердечных сокращений, учащенное сердцебиение (тахикардия) или замедление сердечных сокращений (брадикардия).
При нормальном синусовом ритме в синоатриальном узле предсердия генерируется импульс, который проходит через атриовентрикулярный узел, затем через пучок Гиса проводится к волокнам Пуркинье. Любое отклонение от этого пути проведения приводит к аритмии. При мерцательной аритмии в сердце появляется несколько источников электрического импульса (в норме он должен быть один — синусовый узел), которые начинают генерировать сигнал беспорядочным образом.
Аритмии характеризуются местом их возникновения в сердце и симптомами, которые пациент испытывает при их возникновении. Аритмии, возникающие в верхних камерах сердца (предсердиях), называются предсердными или наджелудочковыми аритмиями. Аритмии, возникающие в нижних камерах сердца (желудочках), называются желудочковыми аритмиями.
Предсердные и желудочковые аритмии могут возникать у людей с другими сердечными заболеваниями или без них. Брадикардия может быть связана с аномалиями начала сердечных сокращений или передачи электрических импульсов в сердце. Последние называются нарушениями проводимости. В целом желудочковые аритмии, связанные со структурными заболеваниями сердца и генетическими нарушениями, могут привести к наиболее серьезным и потенциально опасным для жизни и инвалидизирующим состояниям.
Аритмии могут проявляться по-разному, у некоторых пациентов они протекают бессимптомно. Другие могут испытывать учащенное сердцебиение (ощущение пульсации в груди), дискомфорт в груди, одышку, обморок или предобморочное состояние. Сердечный обморок возникает из-за неадекватного притока крови к мозгу по любой сердечной причине, такой как обструкция кровотока или нарушение ритма или проводимости, приводящее к неадекватному сердечному выбросу.
У пациентов с подозрением на аритмию электрокардиограмма (ЭКГ) является первым шагом и обычно позволяет поставить диагноз. Но обычно для подтверждения диагноза и выяснения причины нерегулярного ритма сердца назначают анализы крови (в том числе на гормоны щитовидной железы), суточное мониторирование ЭКГ, событийный мониторинг, ЭхоКГ.
В большинстве случаев полностью вылечить аритмию не удается, но с помощью медикаментов и специальных процедур можно обеспечить контроль нерегулярных ритмов. Катетерная абляция сердца — один из популярных методов лечения аритмии. Если не лечить аритмию, она может привести к поражению сердца, мозга или других органов. Нередко аритмия приводит к инсульту, сердечной недостаточности или остановке сердца.
Причины аритмии сердца
Есть некоторые условия и состояния, которые могут привести к аритмии, в том числе:
- Сердечный приступ
- Врожденный порок сердца
- Ишемическая болезнь сердца
- Диабет
- Повышенное артериальное давление
- Сердечная недостаточность
- Обструктивное апноэ сна
- Структурные аномалии сердца, такие как кардиомиопатия, заболевание клапанов или рубцевание
- Проблемы с щитовидной железой
- Болезнь почек
- Заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ)
- Ожирение
- Вирусные инфекции, такие как грипп (грипп) или COVID-19
Факторами риска аритмии являются:
- Возраст
- Избыточный вес
- Употребление слишком большого количества алкоголя или кофеина
- Дисбаланс электролитов
- Генетическая предрасположенность
- Курение
- Некоторые лекарства и добавки
- Постоянный стресс или тревога
Виды аритмии
Аритмии классифицируются по анатомическому признаку (начинаются ли они в предсердиях или желудочках) или по характеру нарушений ритма.
Мерцательная аритмия сердца
Мерцательная аритмия является наиболее распространенным типом нарушения сердечного ритма (аритмии). Обычно определенная группа клеток в правой верхней камере сердца дает сигнал к началу сердцебиения. Эти клетки называются синоатриальным (СА) узлом. Сигнал быстро проходит по проводящей системе сердца. Из правого предсердия он направляется в верхнюю левую камеру наполнения сердца (левое предсердие), а оттуда проходит через другой узел тканей, называемый АВ-узлом, чтобы достичь левого и правого желудочка, двух нижних насосных камер. По мере прохождения сигнал заставляет камеры сердца сокращаться. Во время мерцательной аритмии сердце получает электрические сигналы, поступающие из-за пределов СА-узла, что приводит к беспорядочному сокращению предсердий. Это заставляет предсердия дрожать (фибриллировать). Неорганизованные сигналы затем передаются в желудочки. Это заставляет их сокращаться нерегулярно, а иногда и быстро. Сокращения предсердий и желудочков перестают координироваться. Количество крови, перекачиваемой в организм, зависит от каждого удара сердца. Желудочки могут быть не в состоянии эффективно перекачивать кровь в организм. Фибриллирующие предсердия могут привести к скоплению крови в сердце, потому что кровь неэффективно перекачивается из камеры в камеру. Это может привести к образованию тромбов внутри сердца, которые затем поступают в кровяное русло.
Трепетание предсердий
Трепетание предсердий сходно с фибрилляцией предсердий тем, что ритм возникает в предсердиях и вызывает тахикардию с узкими комплексами, что несет в себе риск тромбоэмболии. Типичное трепетание предсердий возникает в результате возвратного контура вокруг трехстворчатого клапана и через кавотрикуспидальный перешеек. Частота предсердий во время трепетания предсердий варьируется от 250 до 350 ударов в минуту, что меньше, чем от 400 до 600 ударов в минуту, наблюдаемых при мерцательной аритмии. Часто имеет место коэффициент проводимости 2:1, что приводит к частоте желудочковых сокращений 150 ударов в минуту. Симптомы трепетания предсердий связаны с тахикардией, вызывающей учащенное сердцебиение или снижение общего сердечного выброса (из-за потери сокращения предсердий и быстрого сокращения желудочков), что приводит к застойной сердечной недостаточности. Если присутствует гипотензия из-за значительного снижения сердечного выброса, может возникнуть головокружение и даже обморок.
Эктопические сердечные сокращения
Эта аритмия сердца возникает, когда сердце пропускает удар или добавляет дополнительный удар. Эктопические сокращения могут возникать в верхних (предсердия) или нижних (желудочках) камерах сердца.
Пароксизмальная аритмия
Такой сбой ритма сердца начинается и прекращается внезапно. Эпизоды пароксизмальной аритмии могут длиться секунды, минуты, часы или недели.
Блокада сердца
Также известная как атриовентрикулярная блокада сердца, представляет собой задержку или блокировку электрических сигналов сердца. Это может привести к тому, что сердце будет работать ненормально или частота сердечных сокращений уменьшится до менее 60 ударов в минуту.
Наджелудочковая тахикардия
Это группа аритмий, вызванных аномальной электрической активностью предсердий сердца. Это приводит к резкому увеличению частоты сердечных сокращений до более чем 100 ударов в минуту.
Синдром слабости синусового узла
Эта аритмия сердца возникает из-за проблемы с естественным водителем ритма сердца (синусовым узлом), частью его электрической системы. Это приводит к тому, что частота сердечных сокращений меняется от очень быстрой до очень медленной.
Вентрикулярная (желудочковая) тахикардия
Эта аритмия сердца вызвана аномальной электрической активностью желудочков сердца, что вызывает учащенное сердцебиение, которое может начинаться очень быстро и длиться несколько секунд или продолжаться дольше. Обычно желудочковая тахикардия предшествует фибрилляции желудочков, и было высказано предположение, что этот переход может быть результатом быстрого фракционирования возвратных волн, которые формируются в начале тахикардии. Эта аритмия часто возникает в результате триггерной активности на фоне других электрофизиологических нарушений, особенно удлинения интервала QT.
Фибрилляция (мерцание) желудочков
Фибрилляция желудочков вызывается аномальной электрической активностью желудочков сердца, которая вызывает очень быстрый, неустойчивый и неэффективный ритм. Этот опасный вид аритмии может привести к остановке сердца и требует немедленного медицинского вмешательства. В результате желудочковой фибрилляции кровь не может нормально перекачиваться, и артериальное давление может упасть до нуля. В этом случае единственной эффективной терапией является электрическая дефибрилляция.
Признаки аритмии сердца
Замедленное сердцебиение — брадикардия
Брадикардия определяется как частота сердечных сокращений менее 60 ударов в минуту и требует лечения, если сопровождается симптомами, которые могут включать утомляемость, вялость, тошноту, одышку, спутанность сознания, головокружение и предобморочные состояния или обмороки. Диагноз брадикардии при отсутствии симптомов редко является показанием к лечению, например к имплантации кардиостимулятора.
Учащённое сердцебиение — тахикардия
Тахикардии могут быть наджелудочковыми или желудочковыми по происхождению. Наджелудочковые аритмии часто могут быть симптоматическими, но редко угрожающими жизни. Примеры включают атриовентрикулярную узловую реципрокную тахикардию, атриовентрикулярную реципрокную тахикардию в сочетании с синдромом Вольфа-Паркинсона-Уайта, трепетание предсердий и мерцательную аритмию. Последняя является наиболее распространенной аритмией у пожилых людей, поскольку ее распространенность увеличивается с возрастом. Все вышеупомянутые аритмии поддаются медикаментозному лечению или катетерной абляционной терапии. Желудочковые аритмии могут возникать изолированно или в сочетании со структурными заболеваниями сердца и генетическими аномалиями. Наиболее распространенными желудочковыми аритмиями, требующими лечения, являются те, которые возникают в связи с ишемической болезнью сердца.
Нерегулярное сердцебиение может быть признаком аритмии или другого заболевания сердца. Иногда у людей со здоровым сердцем может быть нерегулярный сердечный ритм или сердцебиение во время эмоционального или физического стресса, что является нормальной реакцией организма.
Симптомы аритмии включают:
- Трепетание или стук в груди
- Боль в груди
- Обморок
- Чувство усталости
- Головокружение
- Одышка
- Повышенное потоотделение
- Некоторые аритмии не вызывают никаких симптомов.
Осложнения аритмии
Запущенная аритмия сердца может привести к следующим угрожающим жизни состояниям:
- Тромбообразование (аритмия снижает эффективность работы сердца и приводит к скоплению крови в сердце, в которой образуются сгустки, или тромбы. Закупорка сосудов тромбом может привести к инсульту и другим неприятным последствиям. Вероятность возникновения инсульта у пациентов с мерцательной аритмией примерно в четыре раза выше).
- Сердечная недостаточность (со временем сердце может оказаться не способным перекачивать достаточное количество крови для удовлетворения потребностей организма).
Диагностика аритмии
Диагностика аритмии начинается с осмотра врачом и сбора подробного анамнеза. При подозрении на аритмию назначаются следующие исследования:
- Электрокардиограмма — простое исследование, регистрирующее электрическую активность сердца. С помощью ЭКГ может точно диагностировать мерцательную аритмию.
- Анализы крови проводятся для проверки электролитов и функции щитовидной железы. Риск аритмии увеличивается при гиперактивности щитовидной железы или электролитном дисбалансе. Кроме того, назначается биохимическое исследование крови, определение холестерина(холестерола), коагулография — cистема гемостаза, МНО — международное нормализованное отношение, определение группы крови и резус-фактора (ABO Group & Rh Type).
- Холтеровское мониторирование называется также амбулаторной электрокардиограммой. Это портативные устройства с батарейным питанием, которые непрерывно регистрируют сердечную деятельность (ЭКГ) пациента в течение 24–48 часов или дольше в зависимости от требований.
- Регистраторы сердечных событий помогают записывать электрические сигналы сердца при выполнении повседневных действий. Это портативное устройство с батарейным питанием, которое записывает электрическую активность сердца (ЭКГ), когда у человека появляются симптомы. Их также называют амбулаторными мониторами ЭКГ. Регистратор включается только при обнаружении аномального сердечного ритма. Его можно носить в течение месяца или дольше.
- Эхокардиограмма использует ультразвуковые волны для определения размера и структуры сердца. Наиболее распространенным типом эхокардиограммы является трансторакальная эхокардиография (ТТЭ), которая дает ценную информацию об аритмии.
- Стресс-тест, также называемый тестом на беговой дорожке, тестом с физической нагрузкой или тредмил-тестом.
- Электрофизиологическое исследование помогает диагностировать как распространенные, так и редкие аритмии, с помощью стимуляции разных отделов сердца.
- Тест наклона головы вверх (тилт-тест) проводится в случаях головокружения или обмороков. Он показывает, как частота сердечных сокращений и артериальное давление реагируют на изменение тела из положения лежа в положение стоя.
Лечение аритмии сердца
Лечение аритмии широко варьируется в зависимости от ее вида, возраста пациента и сопутствующих заболеваний. Некоторые аритмии безвредны и не требуют лечения.
Целью лечения может быть контроль частоты сердечных сокращений или восстановление нормального сердечного ритма — окончательное решение принимает лечащий врач. Также важно лечить любые основные медицинские проблемы, которые могут способствовать развитию аритмии.
Аритмии можно лечить изменением образа жизни, лекарственными препаратами или медицинскими процедурами/операциями.
Медикаментозная терапия
Лекарства могут замедлить учащенное сердцебиение. Их также можно использовать для выравнивания или стабилизации аномального сердечного ритма. Препараты, используемые для лечения аритмии, включают:
- Аденозин: замедляет учащенное сердцебиение.
- Атропин: влияет на медленный сердечный ритм.
- Бета-блокаторы: замедляют частоту сердечных сокращений, уменьшая воздействие адреналина на сердце, тем самым снижая кровяное давление (анаприлин, метопролол, бисопролол, пропранолол).
- Антикоагулянты, или препараты для разжижения крови, препятствуют свертыванию крови. Антикоагулянты обычно назначают людям с риском образования тромбов, например, с мерцательной аритмией. Популярным препаратом является препарат Ксарелто на основе ривароксабана. Чем заменить Ксарелто при мерцательной аритмии сердца? Есть аналоги: Эликвис (на основе апиксабана), Парадкса (дабигатрана этексилат), Варфарин, Варфарекс и Фенилин.
- Блокаторы кальциевых каналов, или антагонисты кальция, прерывают движение кальция в сердце и могут замедлять частоту сердечных сокращений.
Кардиостимулятор и катетерная абляция сердца
Некоторые аритмии, включая слишком медленное сердцебиение, можно лечить с помощью кардиостимулятора. Если аритмия опасна для жизни, например, желудочковая тахикардия или фибрилляция желудочков, врач может порекомендовать имплантируемый кардиовертер-дефибриллятор.
Другим вариантом может быть минимально инвазивная хирургическая процедура, известная как катетерная абляция сердца (прижигание сердца при аритмии). Катетер используется для создания небольших рубцов в ткани сердца, где возникает аритмия. Цель состоит в том, чтобы намеренно разрушить аномальную ткань, вызывающую нерегулярный ритм, и восстановить нормальную функцию. Для многих видов аритмии абляция сердца показывает очень высокую (до 95%) эффективность. Операция проводится под местной анестезией или седацией и занимает несколько часов. Катетеры вводятся в вену или артерию в паху или запястье. Аномальные участки в сердце поражаются с помощью радиочастотной энергии или замораживания, что позволяет заблокировать аномальные электрические импульсы в этой части сердца. Восстановление после операции занимает несколько дней.
Первая помощь при приступе аритмии
При появлении угрожающих жизни симптомов необходимо вызвать неотложную помощь. В ожидании врачей нужно принять горизонтальное положение, открыть окна, расстегнуть одежду. Можно принять корвалол или валокордин, но что нельзя делать при аритмии — это принимать серьезные медицинские препараты без консультации врача.
Пациенту следует глубоко дышать, чтобы помочь телу расслабиться. Помогает задержка дыхания на 10-15 секунд и медленный выдох.
Прогноз. Профилактика
На прогноз по аритмии влияют многие факторы, в том числе возраст, состояние здоровья и принимаемые лекарства.
Риск мерцательной аритмии возрастает с возрастом. Люди старше 65 лет чаще имеют другие проблемы со здоровьем, которые ослабляют их сердце. Женщины болеют мерцательной аритмией реже, чем мужчины, но они подвержены более высокому риску осложнений, таких как сердечный приступ и инсульт.
Персистирующая и постоянная форма аритмии чаще вызывают осложнения, чем пароксизмальная.
Неблагоприятный прогноз характерен для пациентов с диабетом, ожирением или высоким кровяным давлением. Высокий уровень С-реактивного белка, который является признаком воспаления в организме, также увеличивает риск сердечного приступа и инсульта.
Физические упражнения, здоровое питание, прием лекарств для контроля частоты сердечных сокращений и препаратов для разжижения крови для предотвращения образования тромбов помогают избежать осложнений мерцательной аритмии и улучшают прогноз.
Следующие условия могут увеличить вероятность развития аритмий или нарушений сердечного ритма:
- Ишемическая болезнь сердца
- Повышенное артериальное давление
- Диабет
- Курение
- Высокий уровень холестерина
- Ожирение/избыточный вес
- Диета с высоким содержанием жиров
- Чрезмерное употребление алкоголя, кофеина
- Постоянный стресс
- Семейная история болезней сердца
- Преклонный возраст (старение)
- Апноэ во сне
- Некоторые безрецептурные и отпускаемые по рецепту лекарства, пищевые добавки и растительные лекарственные средства
79517 просмотров
Запишитесь на приём кардиолога
Уникальные технологии Инновационного сосудистого центра:
- Ангиопластика и стентирование коронарных артерий
- Лечение сложных нарушений ритма сердца
- Неотложное лечение инфарктов миокарда
- Современные кардиологические обследования
Нарушения сердечного ритма (аритмии), являются состоянием, при которых сердце бьётся нерегулярно, слишком быстро, или слишком медленно. При частых сокращениях сердца – выше 100 ударов в минуту у взрослых это состояние называется тахикардией, при редких – менее 60 ударов в минуту называется брадикардией. Некоторые виды аритмии не имеют симптомов. Если аритмия симптомная, то основными жалобами являются сердцебиение или ощущение паузы между ударами сердца. Иногда пациенты могут жаловаться на головокружение, обморок, одышку или боль в груди. Большинство видов аритмии не являются серьёзной угрозой для пациента, однако нередко могут возникнуть такие осложнения, как инсульт или сердечная недостаточность, а иногда аритмия может привести к остановке сердца.
В Инновационном сосудистом центре работают опытные кардиологи, которые помогут точно определить, почему возникает аритмия сердца и назначить правильное лечение. Помимо медикаментозной терапии, в нашей клинике имплантируют искусственные водители ритма (кардиостимуляторы) любой конфигурации. Своевременное и правильное лечение позволяет нашим пациентам избежать многих осложнений, а значит продлить жизнь и улучшить её качество.
Признаки аритмии сердца
Существует четыре основных вида аритмии: дополнительные сокращения (экстрасистолии), идиопатическая суправентрикулярная тахикардия, желудочковые аритмии и брадиаритмии (замедление ритма). Дополнительные сокращения включают в себя преждевременные сокращения предсердий и желудочковую экстрасистолию.
Замедленное сердцебиение — брадикардия
Брадикардия — это состояние, когда сердце бьётся так медленно, что не может перекачивать достаточно крови для удовлетворения потребностей организма. Если брадикардию не лечить, она может привести к чрезмерной утомляемости, головокружению или обмороку, потому что в головной мозг поступает недостаточно крови. Это состояние может быть исправлено с помощью электронного кардиостимулятора, который заставляет сердце биться нормально.
Брадикардия возникает по разным причинам:
- Синдром слабости синусового узла
Появление синусовой брадикардии в результате «неисправности» в синусовом узле (естественный водитель ритма сердца), наступает когда разряды для сокращений возникают слишком редко. Слабость синусового узла может развиваться с возрастом или быть следствием болезни. Некоторые лекарства также могут вызвать или усугубить брадикардию. Эта аритмия может быть временной или постоянной. Её можно лечить с помощью лекарств или с помощью электронного кардиостимулятора.
- Блокада проводящих путей сердца
Блокада сердца-замедление или прерывание электрического сигнала в нижние камеры сердца (желудочки), которые заставляют сердечную мышцу сокращаться. Электрическая проводящая система сердца обычно посылает сигналы из верхних камер сердца (предсердия) к нижним (желудочки), что вызывает согласованные сокращения сердечной мышцы. Полная блокада атриовентрикулярного узла может проявиться внезапной потерей сознания, так как желудочки без стимула из синусового узла сокращаются очень редко. Искусственный водитель ритма может устранить эту проблему и нормализовать функцию сердца.
Учащённое сердцебиение — тахикардия
- Наджелудочковые тахикардии
Это учащённое сердцебиение в предсердиях (верхних камерах сердца) или в атриовентрикулярном (предсердно-желудочковом) узле – электрическом соединении между предсердиями и желудочками. Первые признаки мерцательной аритмии сердца выявляются обычно на ЭКГ. Мерцательная аритмия может быть постоянной или пароксизмальной (периодической) формы, от чего зависит подход к лечению. Синусовая тахикардия — учащённое сердцебиение с формированием правильных комплексов на ЭКГ. Синусовая аритмия обычно связана с эмоциональным фоном, повышенной температурой, эндокринными заболеваниями щитовидной железы, а так же преобладанием симпатической вегетативной нервной системы.
- Трепетание предсердий
Для возникновения трепетания предсердий нужно чтобы дополнительный или ранний электрический импульс двигался вокруг предсердия по круговой траектории, а не по своему обычному пути. Этот электрический сигнал вызывает очень частое сокращение предсердий, что обычно не угрожает жизни, но может вызвать боль в груди, головокружение или другие более серьёзные проблемы. Многие хронические заболевания сердца приводят к развитию трепетания и мерцательной аритмии — его разновидности.
- Мерцательная аритмия
Ишемическая болезнь сердца нередко приводит к аритмии. Эта распространённая форма тахикардии чаще встречается у женщин и проявляется при избыточной электрической активности в предсердиях, которая крайне дезорганизована. Проявлением этой электрической активности являются очень частые и хаотичные сокращения предсердий. Предсердия теряют сократительную функцию, что приводит к застою в них крови и может способствовать образованию сгустков. Тромбы и являются главной причиной осложнений и опасности мерцательной аритмии, так как они могут оторваться из предсердий и попасть в общий кровоток. Такой тромб может вызвать закупорку любой артерии в организме (эмболию), что приводит к инсульту или гангрене конечностей.
- Пароксизмальная суправентрикулярная тахикардия (PSVT)
При PSVT появляется учащение сердечных сокращений от 140 до 250 ударов в минуту (при норме 60-90 ударов в минуту). Почему это состояние бывает, доставляет неприятности, но редко опасно для жизни? Причины возникновения этого вида аритмии сердца связаны с врождёнными дополнительными электрическими путями между предсердиями и желудочками. Идиопатическая суправентрикулярная тахикардия лечится при помощи разрушения дополнительных электрических путей методом радиочастотной абляции. Тахикардия ощущается как усиленное сердцебиение и очень тревожит пациентов.
- Синдром Вольфа-Паркинсона-Уайта (WPW)
У людей с синдромом Вольфа-Паркинсона-Уайта (ВПУ) дополнительные, аномальные электрические пути в сердце приводят к периодам очень быстрого сердцебиения (тахикардия). Большинство людей с синдромом WPW могут вести нормальную жизнь. Многие не имеют никаких симптомов и нет эпизодов тахикардии. У некоторых людей синдром WPW может вызвать учащённое сердцебиение (пароксизмальная наджелудочковая тахикардия), когда частота сердечных сокращений поднимается до 240 ударов в минуту (при норме от 60 до 80 ударов в минуту). Другие симптомы включают сердцебиение, одышку, обмороки и стенокардию (боль в груди) при физической нагрузке. Первые симптомы этой формы аритмии сердца не всегда требуют лечения, но необходимо тщательное обследование у кардиолога.
- Желудочковая тахикардия
Желудочковая тахикардия возникает, когда желудочки (нижние камеры сердца) сокращаются слишком быстро, чем опасна эта аритмия для жизни. Это состояние может быть очень серьёзным, так как желудочки отвечают за перекачивание крови к остальной части тела. Если тахикардия становится настолько тяжёлой, что желудочки не могут эффективно качать кровь, это может быть опасно для жизни. Тахикардию можно лечить с помощью лекарств. Другие процедуры включают в себя имплантацию дефибриллятора, катетерную радиочастотную абляцию или хирургическое удаление дополнительных проводящих путей сердца.
Желудочковая экстрасистолия — аритмия сердца, которая проявляется как внезапный сильный перебой в работе сердца. Она хорошо видна на ЭКГ и прерывает нормальный сердечный ритм. Бигемения — одна экстрасистола через каждый нормальный сердечный цикл. Тригемения — экстрасистола через два нормальных цикла. Этот плохой прогностический признак имеет большое значение и требует незамедлительного обращения к кардиологу.
- Фибрилляция желудочков
Хаотичные и неэффективные сокращения желудочков возникают в ситуации, когда электрический сигнал, который обычно вызывает сердцебиение распадается и уходит по случайным траекториям вокруг желудочков вместо того, чтобы следовать своему обычному маршруту. В результате возникают серии быстрых, но неэффективных сокращений желудочков, что приводит к потере сознания в результате резкого снижения артериального давления. Это значит, что без экстренного лечения, фибрилляция становится смертельной, так как это выключение насосной функции сердца и остановка кровообращения. Фибрилляцию можно остановить электрическим разрядом или ударом в область сердца, используя аппарат — дефибриллятор. Разряд позволяет «перезагрузить» электрическую активность сердца и вернуться в нормальный ритм. Фибрилляция желудочков происходит при инфаркте миокарда, тяжёлых хронических сердечных заболеваниях, геморрагическом шоке, внутрисердечных процедурах.
Прогноз
Аритмии сердца опасны тем, что могут приводить к внезапной остановке сердца из-за полной блокады проводимости. При тяжёлых нарушениях ритма высока вероятность фибрилляции желудочков с летальным исходом. Мерцательная аритмия приводит к образованию тромбов в предсердиях и переносу их в другие органы с развитием инсульта и гангрены конечностей. Вероятность неблагоприятного исхода у больных с аритмиями зависит от формы нарушения ритма и составляет более 20% в год. Не стоит рассчитывать на народные средства — аритмия очень опасна и требует коррекции у профессионального кардиолога.
