2 050,00 ₽
-
1 Питательное масло и 1 Гель для душа при покупке от 10 000 p.
Промокод: LETO25 -
Баллы MYCAUDALIE удваиваются при каждом заказе!
Тип кожи : Для всех типов кожи
Потребности кожи : Защита от солнца
Текстура : Флюид
Основные ингредиенты : Экстракт ели, Полифенолы, Витамин E
Использование : Утром каждый день
- Экстракт ели : Этот ингредиент на 99 % природного происхождения, полученный в результате повторной переработки, производится в Северной Европе. Он является антиоксидантом и усиливает естественные механизмы защиты кожи.
- Полифенолы : Полученные из косточек французского винограда полифенолы обладают антиоксидантыми свойствами и полностью блокируют свободные радикалы.
- Витамин E : Этот ингредиент на 100 % природного происхождения производится в Европе и обладает антиоксидантным действием.
Список всех ингредиентов :
AQUA/WATER/EAU, DIBUTYL ADIPATE, DIETHYLAMINO HYDROXYBENZOYL HEXYL BENZOATE, PROPANEDIOL, DICAPRYLYL CARBONATE, ETHYLHEXYL TRIAZONE, METHYLPROPANEDIOL, BIS-ETHYLHEXYLOXYPHENOL METHOXYPHENYL TRIAZINE, PHENYLBENZIMIDAZOLE SULFONIC ACID, ARGININE, C20-22 ALKYL PHOSPHATE, C20-22 ALCOHOLS, BENZOTRIAZOLYL DODECYL P-CRESOL, PALMITOYL GRAPE SEED EXTRACT, GLYCERIN, CAPRYLYL GLYCOL, CAPRYLYL/CAPRYL GLUCOSIDE, ETHYLHEXYLGLYCERIN, POTASSIUM CETYL PHOSPHATE, XANTHAN GUM, PHENYLPROPANOL, O-CYMEN-5-OL, SODIUM BENZOATE, POLYACRYLATE CROSSPOLYMER-6, TOCOPHERYL ACETATE, PICEA ABIES WOOD EXTRACT, HELIANTHUS ANNUUS (SUNFLOWER) SEED OIL, TOCOPHEROL.(337/004)
Используйте Солнцезащитный Флюид SPF50+ Vinosun ежедневно и наслаждайтесь невидимой и экологичной защитой. Встряхните перед использованием, затем нанесите средство на кожу после ваших обычных средств ухода и перед макияжем, избегая зоны вокруг глаз.
В случае пребывания на солнце обновляйте слой Флюида Vinosun каждые 2 часа и не загорайте с 12 до 16 часов. Не оставляйте маленьких детей под прямыми лучами солнца. Надевайте футболку, солнцезащитные очки и панаму в случае пребывания на солнце.
Советы от Caudalie Vinothérapie Spa:
Для безупречного ровного загара без пигментных пятен — нанесите под солнцезащитный крем Сыворотку для Сияния, Выравнивающую Тон Кожи Vinoperfect.
-
1. В чем разница между Солнцезащитным Флюидом для лица SPF50+ Vinosun и Солнцезащитным Кремом Против Морщин SPF50?
Индекс защиты Флюида SPF50+ Vinosun выше, чем у Солнцезащитного Крема Против Морщин SPF50. Он также не содержит отдушек и имеет более легкую текстуру.
-
2. Подходит ли Солнцезащитный Флюид SPF50+ Vinosun для чувствительной кожи?
Да, Флюид SPF50+ Vinosun прошел дерматологический контроль и прекрасно подходит для чувствительной кожи.
-
3. Когда лучше использовать Солнцезащитный Флюид для лица SPF50+ Vinosun?
Благодаря легкой текстуре и отсутствию отдушек Флюид Vinosun можно использовать ежедневно и в любое время года. Во время приема солнечных ванн обновляйте защиту каждые 2 часа.
-
4. Оставляет ли Солнцезащитный Флюид SPF50+ Vinosun белые следы после нанесения?
Нет: благодаря очень легкой и невидимой текстуре, Флюид Vinosun остается незаметным и не оставляет белых следов или ощущения плёнки ни во время, ни после нанесения.
-
5. Является ли формула Солнцезащитного Флюида SPF50+ Vinosun безопасной для морской экосистемы и кораллов?
Да, поскольку она не содержит октиноксата и оксибензона — двух химических фильтров, которые являются токсичными для кораллов и морской экосистемы. Впервые запрет на продажу кремов с такими фильтрами был введен на Гавайях.
Смотреть больше часто задаваемых вопросов
Вы здесь
Главная / Марки / Кодали / Кодали Крем солнцезащитный антивозрастной для лица SPF50
Предупреждение
The subscription service is currently unavailable. Please try again later.
Кодали Крем солнцезащитный антивозрастной для лица SPF50 Caudalie Creme Solaire Visage Anti-rides SPF50

Туба 50 мл
Возрастная категория
- с 20 лет
Показания
Солнцезащитный, увлажняющий, антивозрастной уход для кожи лица.
Результат
Очень высокая степень защиты от UVA и UVB лучей, равномерный и стойкий загар, безопасный для кожи и для природы.
- Свойства
- Способ применения
- Отзывы
- Подарки
- Состав
- Доставка и оплата
- Видео
Свойства
Caudalie Creme Solaire Visage Anti-rides SPF50 (Кодали Крем солнцезащитный антивозрастной для лица SPF50) для всех типов кожи, в том числе чувствительной.
Солнцезащитный антивозрастной крем для лица Кодали обеспечит коже надежную защиту от пагубного влияния ультрафиолетовых лучей и сохранит ее молодость. Средство прекрасно успокаивает эпидермис, восстанавливает и поддерживает гидробаланс, способствует получению ровного и стойкого загара. Caudalie Creme Solaire Visage Anti-rides SPF50 нейтрализует свободные радикалы, ответственные за преждевременное старение клеток, благодаря чему предотвращает образование морщин. После нанесения крем окутывает кожу восхитительным ароматом с нотками цветов франжипани. Инновационная формула обладает высокой способностью к биологическому раздражению, не содержит сомнительных химических фильтров, которые могут иметь негативное влияние на эндокринную систему, также фильтров, предположительно токсичных для морской экосистемы.
Активные компоненты:
- экстракт ели укрепляет защитные свойства клеток, улучшает микроциркуляцию;
- органическая виноградная вода насыщает эпидермис влагой и успокаивает его;
- инновационная система фильтров SPF50 защищает от UVA и UVB лучей;
- полифенолы обеспечивают антиоксидантную защиту, предупреждают образование морщин;
- витамин Е оберегает от негативного влияния свободных радикалов, замедляет процессы старения кожи.
- без оксибензона
- без октокрилена
- без октиноксата
- без фильтров в форме наночастиц
- без спирта
- без фталатов
- водостойкость
- дерматологический контроль
Способ применения
Нанесите крем на кожу лица перед каждым выходом на солнце. Повторяйте нанесение каждые 2 часа и после каждого купания. Не используйте на области вокруг глаз.
Избегайте воздействия солнца с 12 до 16 часов. Не подвергайте младенцев и детей младшего возраста воздействию прямых солнечных лучей, носите футболку, солнцезащитные очки и головной убор во время инсоляции.
Отзывы
Подарки
Состав
Caudalie Creme Solaire Visage Anti-rides SPF50 состав:
AQUA/WATER/EAU, VITIS VINIFERA (GRAPE) FRUIT WATER*, DIBUTYL ADIPATE, ISOAMYL P-METHOXYCINNAMATE, C13-15 ALKANE, GLYCERIN*, PROPANEDIOL*, CRAMBE ABYSSINICA SEED OIL*, BUTYL METHOXYDIBENZOYLMETHANE (AVOBENZONE), GLYCERYL STEARATE*, C20-22 ALKYL PHOSPHATE, ETHYLHEXYL TRIAZONE, C20-22 ALCOHOLS*, TITANIUM DIOXIDE, BENZOTRIAZOLYL DODECYL P-CRESOL, BIS-ETHYLHEXYLOXYPHENOL METHOXYPHENYL TRIAZINE, THEOBROMA CACAO (COCOA) SEED BUTTER*, CAPRYLIC/CAPRIC TRIGLYCERIDE*, PARFUM (FRAGRANCE), 1,2-HEXANEDIOL, PHYTOSTEROLS*, POLYACRYLATE CROSSPOLYMER-6, SODIUM HYDROXIDE, PALMITOYL GRAPE SEED EXTRACT*, VITIS VINIFERA (GRAPE) JUICE*, CITRIC ACID*, O-CYMEN-5-OL, PICEA ABIES WOOD EXTRACT*, TOCOPHERYL ACETATE, XANTHAN GUM, POLYHYDROXYSTEARIC ACID*, JOJOBA ESTERS*, SODIUM BENZOATE, POTASSIUM SORBATE, BENZYL BENZOATE, BENZYL SALICYLATE, CITRONELLOL, GERANIOL, LINALOOL. (232/003) * Origine végétale — Origen vegetal — Plant origin.
Информация указана в ознакомительных целях, точный состав средства читайте на упаковке.
Доставка и оплата
Информация о доставке в ваш регион загружается
Видео
Дата публикации 19 июля 2020Обновлено 11 мая 2023
Определение болезни. Причины заболевания
Пяточная шпора — это костное разрастание на подошвенной поверхности бугра пяточной кости [1]. Сопровождается ощущением инородного тела и болью в пятке, которая возникает при опоре на неё после длительного отдыха.

Нормальная кость и пяточная шпора
Пяточная шпора представляет собой компенсаторную реакцию организма на повреждение подошвенной фасции в месте её крепления к пяточной кости. Это клинический исход таких заболеваний, как подошвенный фасциоз или диффузный идиопатический гиперостоз.
Краткое содержание статьи — в видео:
Подошвенный фасциоз (плантарный фасциит) — это воспаление подошвенной фасции небактериального характера, которое связано с повторяющейся чрезмерной нагрузкой на фасцию. Диффузный идиопатический гиперостоз, или болезнь Форестье, является невоспалительным заболеванием, при котором происходит избыточное окостенение связочного аппарата в местах крепления. Известно, что у 50 % больных с плантарным фасциитом имеется пяточная шпора [12].

Плантарный фасциит
Зачастую пяточная шпора является рентгенологической “находкой”. Наиболее часто она наблюдается у людей старше 40 лет, причем женщины больше предрасположены к этому заболеванию [13]. Однако есть исследования, в которых не было выявлено различий между полами [14][15].
Основная причина появления пяточных шпор — хроническая микротравматизация подошвенной фасции в области крепления к пяточной кости, её натяжение и обызвествление, а также укорочение или контрактура (стягивание) икроножных мышц. Это может произойти в результате длительного ношения обуви на высоком каблуке, травмы, а также при заболеваниях нервной системы, приводящих к парезам (ослаблению мышц) и параличам. Кроме того, важно отметить ряд факторов, провоцирующих данное состояние:
- плоскостопие или высокий свод (увеличение кривизны продольного свода, когда средняя часть стопы не соприкасается с опорой, стопа опирается только на пяточный бугор и головки плюсневых костей);

Нормальная стопа, высокий свод и плоскостопие
- вальгусная деформация стопы;
- частые инъекции глюкокортикостероидных препаратов в область пятки с целью устранения воспаления, вызывающие дегенеративные изменения подошвенной фасции и пяточной жировой подушки;
- избыточная нагрузка на пяточную кость, как следствие неправильного двигательного стереотипа;
- плохо подобранная обувь;
- постоянное ношение обуви с высотой каблука более 5 см или обуви без каблука;
- избыточный вес;
- малоподвижный образ жизни;
- нарушение кровообращения.
Также риску подвержены люди пожилого возраста в связи с дегенерацией жировой подушки в области пятки, люди, страдающие сахарным диабетом, псориатическим артритом, ревматоидным артритом, реактивным артритом и люди, чья деятельность связана с длительным нахождением в положении стоя. Часто данному заболеванию подвержены спортсмены и танцоры в связи с бегом по твёрдым поверхностям и высокими прыжковыми нагрузками [2].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пяточной шпоры
Клиническая картина типична и выражается в виде характерного болевого синдрома, который проявляется стартовыми болями. Такая боль появляется при опоре на пятку после длительного отдыха, например, пациентам причиняют боль первые шаги по утрам . Болевой синдром может развиваться как остро, так и постепенно, переходя в хронический [3]. Боли при пяточной шпоре, как правило, острые, жгучие, располагаются по внутреннему краю пятки, но могут распространятся на всю пяточную область. Интенсивность болевого синдрома различная. Как правило, боль стихает после 5-10 минут ходьбы, но в течение дня появляется вновь и может усиливаться.

Боль при пяточной шпоре
Нередко больные отмечают чувство инородного предмета в области пятки, при ходьбе стараются не наступать на пяточную область, встают на цыпочки, супинируют стопу (поворачивают внутрь). Величина шпоры не влияет на выраженность болевого синдрома, хотя отмечено, что наиболее болезненными являются шпоры небольшой величины и плоской формы, а крупные и острые часто протекают бессимптомно [1]. Это связанно с тем, что болевой синдром зависит не от величины шпоры, а от интенсивности воспаления в окружающих мягких тканях.
Важно отметить, что болевой синдром может отсутствовать полностью, что не соответствует рентгенологической картине. В таких случаях, как уже отмечалось выше, пяточная шпора выявляется случайно, при обследовании по поводу другой патологии. При осмотре пяточной области видимых признаков воспаления не выявляется. При пальпации бугра пяточной кости со стороны подошвы отмечается резкая болезненность, редко имеется отёчность. Пяточная шпора не прощупывается при пальпации мягких тканей. Пальпаторно в районе квадратной мышцы подошвы может выявляться триггерный пункт (болезненный, уплотнённый участок мышцы с повышенной раздражимостью) [4].

Пальпация бугра пяточной кости
Патогенез пяточной шпоры
Пяточная шпора является итогом подошвенного фасциоза. В норме сухожилие состоит из коллагена I и III типов. Эти типы коллагена называются фибриллярными, так как они образуют фибриллы (нитевидные белковые структуры в клетках и тканях), входящие в состав соединительных тканей. Коллаген I типа находится в костях, волокнистом хряще, связках, сухожилиях, а коллаген III типа — в стенках крупных кровеносных сосудов, кишке, нервах, гладкомышечной ткани.
Здоровое сухожилие под микроскопом выглядит белым и блестящим и отражает поляризованный свет, в то время как патологически изменённое сухожилие выглядит серым и не отражает свет. Это свидетельствует о том, что в результате воздействия травмирующего фактора происходит разрушение коллагеновых волокон, увеличивается насыщенность клетками и образуется большое количество сосудов, не выполняющих свою функцию [5].

Надрыв плантарной фасции
Фасциоз возникает из-за воздействий главного причинного фактора — повышенной нагрузки на подошвенную фасцию. Напряжение в области подошвенной фасции может быть обусловлено пониженным продольным сводом стопы и ношением обуви без каблука [6]. При этом не происходит должного восстановления фасции, снижается продукция коллагена, происходит его дегенерация, поражение матрикса и гибель клеток сухожилия. Всё это дополнительно повышает вероятность травматизации и нарушает процессы полного восстановления, что приводит к воспалительному процессу. В данных условиях волокна сухожилия становятся более компактными, затем хрящевыми и в дальнейшем они кальцифицируются, приобретая вид шпоры, что можно наблюдать на рентгенограмме.
Кальцификации подвержены часто травмируемые участки сухожилий, а также участки с плохой васкуляризацией (кровоснабжением). Механизмы и причины кальцификации не до конца изучены.
Классификация и стадии развития пяточной шпоры
В Международной классификации болезней МКБ-10 пяточная шпора имеет код М77.3. Патология входит в большую группу болезней костно-мышечной системы и соединительной ткани (М00-М99).
Пяточные шпоры могут быть односторонними и двусторонними.
Развитие пяточной шпоры можно разделить на 3 этапа.
- Энтезопатия — патологическое изменение подошвенной фасции в месте её крепления к пяточной кости в результате воздействия травмирующего фактора. Этот процесс сопровождается качественной перестройкой фасции.
- Плантарный фасциоз — асептическое (без бактериального агента) воспаление подошвенной фасции.
- Кальцификация патологически изменённого участка и формирование пяточной шпоры [7].

Этапы развития пяточной шпоры
Осложнения пяточной шпоры
Главным осложнением пяточной шпоры является ухудшение качества жизни, связанное с болевым синдромом, невозможностью полностью опираться на пятку и вести активный образ жизни. Больные вынуждены избегать опоры на больную пятку и переносить вес на здоровую конечность. Это отрицательно сказывается на походке и осанке и повышает риск поражения суставов нагружаемой конечности. Другие осложнения, такие как отрыв фасции от места крепления и нагноения, встречаются редко.
При выраженном болевом синдроме появляется асимметрия осанки, что приводит к прогрессированию остеохондроза и возникновению болевого синдрома в области поясницы. Вследствие этого больной вынужден ограничивать двигательную активность.
Боль в области пятки является источником моральных и физических страданий, что может также нести негативные последствия. У больных нередко нарушается сон, усиливается тревога, раздражительность.
Диагностика пяточной шпоры
Диагностика пяточной шпоры основана на данных анамнеза, осмотра пациента и дополнительных методов диагностики, таких как рентгенография, ультразвуковая диагностика и МРТ. Использование дополнительных методов, как правило, необходимо для исключения других патологий.
Из данных анамнеза можно установить, что у пациента имеется «стартовая боль»: утром при вставании с кровати или после длительного отдыха. Боль имеет различную интенсивность, в некоторых случаях она настолько сильная, что больные вынуждены избегать опоры на пятку, опираясь только на передний отдел стопы. Часто интенсивность боли зависти от массы тела пациента [8]. Средний период наличия данных симптомов — более 6 месяцев [9]. Кроме того, при расспросе важно узнать о профессиональной деятельности пациента, о физической активности и её связи с появлением болей. Необходимо уточнить, как пациент снимает боль, обращался ли он за помощью к специалистам, какое лечение получал.
При осмотре почти у всех пациентов будет отмечаться болезненность при пальпации центральной и медиальной части подошвенной поверхности пятки. Также боль может усиливаться при разгибании большого пальца стопы, в результате натяжения подошвенной фасции. Данный симптом встречается редко, но является очень специфичным [8]. При внешнем осмотре пяточной области признаков патологии не обнаруживается. Редко можно выявить незначительный отёк в центральной части пятки.
Инструментальные методы исследования (рентгенография, МРТ, ультразвуковая диагностика) применяются как дополнительные. Рентгенография пяточной области назначается для исключения перелома, если в анамнезе есть указания на травму. На ранних этапах формирования пяточная шпора на рентгенограмме не видна.
![Пяточная шпора на рентгене [19] Пяточная шпора на рентгене [19]](https://probolezny.ru/media/bolezny/pyatochnaya-shpora/pyatochnaya-shpora-na-rentgene-19_s.jpeg)
Пяточная шпора на рентгене [19]
МРТ является информативным методом диагностики, позволяет визуализировать мягкие ткани, но необходимость в назначении возникает редко. Показаниями к МРТ являются упорные боли, подозрения на острый разрыв подошвенной фасции или нетипичная клиническая картина [8].
Ультразвуковая диагностика уступает МРТ по качеству изображения, но может применяться для диагностики и контроля эффективности лечения [2].
Дифференциальная диагностика. Существует ряд заболеваний схожих по симптоматике с пяточной шпорой, наиболее часто встречаются:
- переломы;
- ушибы;
- заболевания ахиллова сухожилия;
- неврологические заболевания (туннельные синдромы, нейропатии большеберцового нерва);
- системные заболевания (ревматоидный артрит, спондилоартриты, системная красная волчанка);
- подагра;
- нижний пяточный бурсит;
- радикулопатия корешка S1.
Стоит отметить, что миофасциальные триггеры мышцы, отводящей I палец, и квадратной мышцы стопы также могут провоцировать болевой синдром по внутренней стороне пятки [3]. Миофасциальный триггерный пункт — это болезненный, уплотнённый участок мышцы с повышенной раздражимостью. Пяточная шпора и миофасциальный триггер могут встречаться одновременно, при этом локальная терапия пяточной шпоры не будет иметь эффекта.
Для исключения ревматологической патологии (ревматоидный артрит, болезнь Бехтерева, болезнь Рейтера), которая также может проявляться болью в области пятки, используют биохимические и серологические методы лабораторной диагностики. Для исключения ревматоидного артрита в крови определяют ревматоидный фактор и антитела к циклическому цитруллинированному пептиду. При подозрении на болезнь Бехтерева проводят исследование на носительство антигена HLA-B27 (основной иммуногенетический маркер высокой предрасположенности к развитию болезни Бехтерева). Также определяют уровень С-реактивного белка и скорости оседания эритроцитов (СОЭ) для оценки активности воспалительного процесса.
Лечение пяточной шпоры
Консервативное лечение
Лечение пяточных шпор начинают с консервативных методов. Основная цель лечения — контроль болевого синдрома. Как правило, хорошего эффекта удаётся достичь благодаря комплексному подходу. Основные направления в консервативном лечении пяточных шпор — разгрузка стопы, лекарственная терапия, физиотерапия, лечебная физкультура и дополнительные методы (тейпирование, массаж, ночные ортезы).
Метод разгрузки стопы заключается в применении ортопедических стелек. Было показано, что индивидуально изготовленные стельки с выкладкой продольного свода более эффективны для лечения, чем фабричные [6]. Для изготовления используют мягкие материалы, также в стельках делают углубление в области пятки [1]. Стельки предотвращают перерастяжение подошвенной фасции, следовательно, являются патогенетическим методом лечения, в отличие от подпяточников, которые не уменьшают натяжение фасции. Ношение ортопедических стелек при пяточной шпоре рекомендовано как в остром периоде, так и после его стихания для постоянной поддержки стопы в правильном положении [10].

Ортопедические стельки
Женщинам с пяточной шпорой необходимо отказаться от ношения обуви на высоком каблуке (выше 3-5 см). Оптимальная высота каблука 2-3 см, толщина подошвы не менее 5 мм. Правильно подобранная обувь сама по себе может уменьшать болевой синдром и давать стойкий положительный эффект.
Лекарственная терапия. В настоящее время для лечения пяточной шпоры применяют препараты из группы нестероидных противовоспалительных средств (НПВС) в виде мазей, кремов, а также таблетированных форм. Стоит заметить, что применение НПВС является симптоматическим методом лечения, который не даёт стойкого обезболивающего эффекта и не влияет на течение заболевания. Зачастую для облегчения болевых синдромов пациенты самостоятельно принимают нестероидные противовоспалительные препараты. Однако это опасно тем, что некоторые НПВС имеют побочные эффекты (язвы и кровотечения желудочно-кишечного тракта, нарушения в работе сердечно-сосудистой системы, системы свёртывания крови).
Наибольшее распространение при лечении пяточной шпоры получили инъекции кортикостероидов, таких как «Дипроспан» и триамцинолон. Инфильтрация места крепления подошвенной фасции к пяточной кости раствором анестетика и кортикостероида обеспечивает быстрый обезболивающий эффект за счёт уменьшения воспаления. Однако данный метод сопряжен с риском осложнений. Наиболее опасное осложнение — разрыв плантарной фасции, также возможна атрофия жировой ткани в области инъекции [11]. Учитывая риск от применения кортикостероидов, можно сделать вывод, что данные препараты не рекомендуется применять в качестве терапии первой линии. При поднадкостничной инъекции гормональных препаратов также могут возникать осложнения, например, в виде некроза пяточной кости [1].
Физиотерапия. К данному методу относят тепловые процедуры (озокерит), лазеротерапию, электрофорез с гиалуронидазой, ультразвук с гидрокортизоном и ударно-волновую терапию (УВТ). В последнее время метод ударно-волновой терапии приобрёл широкую популярность. Это неинвазивный метод лечения, позволяющий в короткие сроки уменьшить или полностью снять болевой синдром. Ударные волны — это акустические волны с чрезвычайно высоким энергетическим пиком. Наиболее выраженный терапевтический эффект происходит на границе раздела тканей: фасция — мышца, кость — сухожилие. Под влиянием ударной волны усиливается кровообращение, изменяется проницаемость клеточных мембран и восстанавливается клеточный ионный обмен. Тем самым метод ударно-волновой терапии обеспечивает противовоспалительный и противоотёчный эффекты, а также стимулирует регенераторные процессы, что позволяет добиться уменьшения болевого синдрома [2]. Требуется, как правило, от 3 до 5 процедур с интервалом в 3 дня. Уменьшение болевого синдрома больные отмечают уже после первой процедуры. Можно сделать вывод, что ударно-волновая терапия рекомендована в комплексном лечении пяточной шпоры.

Ударно-волновая терапия
Лечебная физкультура и массаж направлены на коррекцию биомеханики тела, что напрямую влияет на течение заболевания. Лечебная физкультура применяется для улучшения подвижности голеностопного сустава, уменьшения натяжения подошвенной фасции и укрепление мышц, отвечающих за правильную постановку стопы во время движения. Массаж как вспомогательное средство улучшает обменные процессы в тканях, убирает болевой синдром, связанный с рефлекторным мышечным спазмом [16].
Тейпирование. Предложено большое количество способов тейпирования при пяточной шпоре. Плюсы данного метода в том, что быстро достигается обезболивающий эффект и нет побочных эффектов. В качестве недостатка можно отметить, что тейпирование должно выполняться специалистом. Данный метод применяется как альтернатива ортопедических стелек [17]. Однако эффективность такого метода не доказана, а положительные результаты объясняются эффектом плацебо.

Тейпирование
Ночные ортезы. Применяются для фиксации стопы в положении тыльного сгибания на время сна. Это позволяет поддерживать подошвенную фасцию в удлинённом состоянии, что обеспечивает её сращение без укорочения. В результате утром при первых шагах удаётся избежать повторных микронадрывов фасции. Однако нужно отметить, что данный метод не был до конца изучен [8].

Ночной ортез
Хирургическое лечение
В большинстве случаев консервативное лечение даёт эффект в первые недели, реже в течение месяца от начала лечения. Некоторые авторы считают, что неэффективность консервативного лечения свыше 12 месяцев является показанием к оперативному лечению. Основным методом хирургического лечения пяточной шпоры является проксимальная плантарная фасциотомия.
Перед операцией проводят подробный сбор анамнеза, выясняют наличие хронических заболеваний, таких как сахарный диабет, гипертоническая болезнь. Обязательно учитывается возраст пациента в связи с рисками применения наркоза.
Операция проводится под проводниковой анестезией. На внутренней боковой части пятки выполняют разрез около 5 мм и вводят через него эндоскопические инструменты. На внешней боковой стороне пятки формируют выходное отверстие. Под видеонаблюдением рассекают часть подошвенной фасции для устранения повышенного напряжения в этой области. Реабилитационный период длится в среднем до двух недель, швы снимают на 7-10 сутки. После оперативного лечения больным рекомендовано пожизненное ношение индивидуальных ортопедических стелек.
Прогноз. Профилактика
Пяточная шпора хорошо поддаётся консервативной терапии. Разумнее всего в лечении и профилактике применять комплексный подход. Основные профилактические меры будут заключаться в снижении веса, ношении правильно подобранной обуви с каблуком 2-3 см и толщиной подошвы не менее 5 мм. При наличии патологий стопы для профилактики осложнений рекомендуется использовать ортопедические стельки, исключить ходьбу босиком по жёсткой поверхности и выполнять комплекс лечебных упражнений для стопы и голени [18].
Упражнения направлены главным образом на растяжку подошвенной фасции и мышц голени — икроножной и камбаловидной. Их рекомендуется выполнять в утренние часы.
- Первое упражнение — прокатывание теннисного мяча подошвенной частью стопы по полу. Мяч можно заменить бутылкой с водой. Выполняется в течение 5 минут на каждую ногу.
- Второе упражнение выполняется в положении сидя. Взять полотенце за концы, передним отделом стопы упереться в его среднюю часть. Руками тянуть полотенце на себя. Выполняется по 2-3 раза на каждую ногу.
- Третье упражнение выполняется стоя у стены. Необходимо упереться руками в стену, руки на уровне плеч, выпрямлены. Одна нога выпрямляется и располагается позади, вторая нога согнута в коленном и тазобедренном суставах и располагается спереди. Выполняется небольшой присед на переднюю ногу до момента, когда пятка задней ноги начнёт отрываться от пола. Это положение нужно зафиксировать на 10 секунд. Выполняется 2 подхода на каждую ногу по 10-12 раз. Все упражнения выполняются в спокойном темпе, без рывков.

Упражнения для профилактики пяточной шпоры
Людям, чья работа и образ жизни предрасполагают к появлению пяточной шпоры, необходимо носить ортопедические стельки на постоянной основе. Рекомендовано регулярное выполнение физических упражнений для стопы и голени с целью поддержания эластичности тканей.
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Малинский А.Д.
1
Безгодков Ю.А.
1
1 ЧОУ ВО «Санкт-Петербургский медико-социальный институт»
Среди общего объема патологий стопы центральное место занимает плантарный (подошвенный) фасциит. Предполагаемыми этиологическими факторами воспаления плантарной фасции являются лишний вес, чрезмерные физические нагрузки, плосковальгусная деформация стоп, неправильно подобранная обувь. Исследования показали взаимосвязь степени гибкости подошвенных мышц, индекса массы тела и объема нагрузок на подошвенные поверхностные структуры. Клинические проявления подошвенного фасциита связаны с патогномоничным симптомом первичной утренней боли пораженной стопы. На сегодняшний день немедикаментозная терапия подошвенного фасциита применяется наряду с другими методами консервативного и хирургического лечения. В статье проведен обзор наиболее используемых немедикаментозных средств терапии плантарного фасциита, также описан распространенный в западных странах метод кинезиотейпирования, применяемый в том числе в спорте высших достижений. Хорошую эффективность показали физические упражнения, изолированно воздействующие на фасцию, и упражнения, направленные на расслабление задней части мышц голени, а также методы экстракорпоральной ударно-волновой терапии. Несмотря на широкое применение в клинической практике аппаратов экстракорпоральной ударно-волновой терапии (ЭУВТ), существует объективная сложность исследования эффективности ЭУВТ, из-за различия в протоколах использования аппаратов ЭУВТ, возможности выбора различных типов воздействия непосредственно на локализацию патологического процесса, а также на его интенсивность.
плантарный фасциит
симптом первого шага
кинезиотейпирование
ударно-волновая терапия
1. Van Leeuwen K.D.B., Rogers J., Winzenberg T., Van Middelkoop M. Higher body mass index is associated with plantar fasciopathy: systematic review and meta-analysis of various clinical and imaging risk factors. British journal of sports medicine 2016 Aug. Vol. 50 No. P. 972–981.
2. Sullivan J., Pappas E., Burns J. Role of mechanical factors in the clinical presentation of plantar heel pain: Implications for management. The Foot (Edinburg, Scotland) 2020 Mar. Vol. 42. No. 101636 P. 1–7.
3. Kim Stuart K., Ioannidis John P.A., Ahmed Marwa A., Avins Andrew L., Kleimeyer John P., Fredericson M., DragooInt J.L. International journal of sports medicine. 2018 Apr.; Vol. 39. No. 4 P. 314–321.
4. Hamstra-Wright Karrie L., Huxel Bliven K.C., Curtis Bay R., Aydemir B. Risk Factors for Plantar Fasciitis in Physically Active Individuals: A Systematic Review and Meta-analysis. Sports health. May-Jun 2021. Vol. 13 No. 3 P. 296–303.
5. Schuitema D., Greve C., Postema K., Dekker R., Hijmans J.M. Effectiveness of Mechanical Treatment for Plantar Fasciitis: A Systematic Review. Journal of Sport Rehabilitation. 2019 Oct 18; Vol. 29. No. 6. P. 657–674.
6. Siriphorn A., Eksakulkla S. Calf stretching and plantar fascia-specific stretching for plantar fasciitis: A systematic review and meta-analysis. Journal of bodywork and movement therapies 2020 Oct. Vol. 24 No. 4. P. 222–232.
7. Rasenberg N., Bierma-Zeinstra M., Bindels P.J. Incidence, prevalence, and management of plantar heel pain: a retrospective cohort study in Dutch primary care. British journal of general practice: the journal of the Royal College of General Practitioners 2019 Oct 31. Vol. 69. No. 688. P. 801–808.
8. Pinrattana S., Kanlayanaphotporn R., Pensri P. Immediate and short-term effects of kinesiotaping and lower extremity stretching on pain and disability in individuals with plantar fasciitis: a pilot randomized, controlled trial. Physiotherapy theory and practice. 2021 Jun. Vol. 4 P. 1–12.
9. Xu R., Wang Z., Ma T., Ren Z., Jin H. Effect of 3D Printing Individualized Ankle-Foot Orthosis on Plantar Biomechanics and Pain in Patients with Plantar Fasciitis: A Randomized Controlled Trial. Medical Sciens Monitor 2019 Feb. Vol. 21. No. 25. P. 1392–1400.
10. Nazim T., B Yusof T., Seow D. The Musculoskeletal Applications of Extracorporeal Shockwave Therapy for Foot and Ankle Disorders: A Systematic Review and Meta-Analysis. Journal of the American podiatric medical association. 2021 Dec. Vol. 8. P. 18–191.
11. Tognolo L., Giordani F., Biz C., Bernini A., Ruggieri P., Stecco C., Frigo A., Masiero S. Myofascial points treatment with focused extracorporeal shock waves (f-ESW) for plantar fasciitis: an open label randomized clinical trial. European journal of physical and rehabilitation medicine. 2021 Nov. 17. Vol. 1. P. 1–22.
12. Сорокин Е.П., Карданов А.А., Ласунский С.А., Безгодков Ю.А., Гудз А.И. Хирургическое лечение вальгусного отклонения первого пальца стопы и его возможные осложнения (обзор литературы) // Травматология и ортопедия России. 2011. № 4 (62). С. 123–130.
13. Безгодков Ю.А., Аль Двеймер И.Х., Осланова А.Г., Саидова К.М. Хирургическое лечение статических деформаций стоп // Научное обозрение. Медицинские науки. 2015. № 1. С. 70–71. URL: https://science-medicine.ru/ru/article/view?id=621 (дата обращения: 20.12.2021).
Подошвенный (плантарный) фасциит, ПФ, это заболевание, связанное с воспалением подошвенной фасции в месте её прикрепления к пяточной кости. Данная патология влечёт существенное ограничение привычной физической активности человека, вызывает физические и нравственные страдания. Проблема подошвенного фасциита широко изучается в зарубежных странах, в том числе особое внимание уделяется немедикаментозным средствам лечения. В статье проведено исследование наиболее применяемых терапевтических методик лечения плантарного фасциита. Этиология заболевания на сегодняшний день до конца не изучена, в связи с анатомической особенностью строения стопы и функцией плантарной фасции существуют предположения о совокупности предрасполагающих и повреждающих факторов для возникновения патологии. Так, систематический обзор с метаанализом 2016 г. [1], проведённый по вопросу клинических факторов риска ПФ, показал клиническую связь между высоким индексом массы тела (ИМТ) и подошвенной фасциопатией. Обзор включал 51 исследование (1 проспективное, 46 исследований случай-контроль и 4 поперечных исследования) оценивало в общей сложности 104 переменные. Более высокий ИМТ (ИМТ > 27) у пациентов с ПФ был единственно значимым клиническим показателем, и его эффект был наиболее сильным в подгруппе не занимающихся спортом. У людей с ПФ по сравнению с контролем объединенные данные визуализации продемонстрировали значительно более толстую гипоэхогенную подошвенную фасцию с повышенным сосудистым сигналом и накоплением перифасциальной жидкости. Кроме того, у людей с ПФ чаще наблюдалась более толстая жировая прослойка на пятке с нагрузкой и без нагрузки. Существуют мнения о взаимосвязи долгого пребывания в положении стоя с подошвенным воспалением, однако необходимы дополнительные когортные исследования для выявления значимых результатов при сравнении плантарных болей у лиц с преимущественно стоячим рабочим положением и офисных работников [2]. Также необходимо отметить роль генетических факторов, связанных с подошвенными фасциальными расстройствами, предположено наличие локусов ДНК, которые могут быть информативными для объяснения того, почему некоторые люди подвергаются более высокому риску заболеваний подошвенной фасции, чем другие [3]. Несомненно, физическая нагрузка с преимущественным вовлечением стоп (бег, прыжки, игровые виды спорта) является провокационным фактором воспаления плантарной фасции. В 2021 г. был проведён систематический обзор и метаанализ факторов риска развития подошвенного фасциита у физически активных людей. В исследовании сравнивались физически активные люди с ПФ и без него, в результате исследования было обнаружено взаимосвязанное влияние большей степени гибкости подошвенных мышц, индекса массы тела и массы тела и их нагрузки на подошвенные поверхностные структуры при возникновении ПФ [4].
Клинические проявления ПФ связаны с патогномоничным симптомом «стартовой боли» или «симптомом первого шага». Пациенты жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем. Боль ощущается в пятке и может быть довольно сильной. Улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. В течение дня боль возвращается, особенно если пациент много ходит или стоит. При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область. Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию.
Целью лечения заболевания является уменьшение болевого синдрома и возвращение активности в использовании поврежденной конечности. Для достижения этой цели используют как медикаментозные, так и немедикаментозные средства лечения. Первоначально необходимо устранение или снижение выраженности этиологических факторов. Больному предлагается отказаться или значительно уменьшить физическую активность поврежденной стопы, необходимо нормализовать ИМТ до нормальных значений, использовать анатомически обусловленную обувь и ортопедические стельки. В целом немедикаментозное лечение имеет положительную оценку научного сообщества, в том числе и для облегчения симптомов ПФ. Систематический научный обзор 2019 г. показал хорошие результаты использования обувных стелек, ортезов голеностопного сустава, правильно подобранной обуви и кинезиотейпирования. В исследование было включено в общей сложности 43 статьи, в которых оценивались 2837 пациентов. Были проведены сравнения между отсутствием лечения и лечением с использованием ортопедических стелек, ортезов на голеностопных суставах, включая ночные шины, и использование правильно подобранной обуви. Период наблюдения составлял до 12 месяцев. Результат обзора показал, что «полные» контурные стельки более эффективны для облегчения симптомов, связанных с подошвенным фасциитом, чем пяточные чашки. Сочетание ночных ортезов с ортопедическими стельками улучшает облегчение боли и улучшает функциональное состояние стопы, по сравнению с правильно подобранной обувью, ночными ортезами или стельками по отдельности. В то же время необходимо отметить, что будущие исследования должны быть направлены на повышение методологического качества, а именно рекомендуется использовать методы ослепления, предотвращения совместного вмешательства и верифицировать биомеханические показатели лечебных эффектов [5].
В современной практике ортопедов-травматологов распространенным является применение физических упражнений на растяжение плантарной фасции и ахиллова сухожилия. Преимущество метода заключается в доступности упражнений каждому пациенту и отсутствии необходимости контроля врача. Врач показывает пациенту упражнения для самостоятельного исполнения в удобное пациенту время. Наиболее популярные упражнения – это упражнения с воздействием изолированно на фасцию (подтягивание кончиков пальцев к пятке, поднимание пальцами полотенца, вращение свесившейся с кончика стула стопы по и против часовой стрелки) или же на расслабление задней части мышц голени (приседание на одну ногу с упором на стену, поднятие на носки на краю ступени, в положении сидя обхват полотенцем пальцев вытянутой ноги и натяжение их на себя). Из-за специфичности методологии и оценки эффективности метода лечения, доказательная база, подтверждающая положительную динамику лечения у пациентов, использующих данный метод, не сформирована. В то же время в 2020 г. был проведён систематический обзор и метаанализ восьми статей, которые представляли собой рандомизированное контролируемое исследование и соответствовали критериям включения в обзор, выводом которого имелись умеренные или очень некачественные доказательства эффективности растяжения для ПФ. Лечебный эффект растяжки был большим и сопоставимым с другими методами лечения. Будущие исследования более высокого качества необходимы для уточнения или подтверждения выводов [6]. В то же время некоторые наблюдения медиков европейских стран свидетельствуют о предпочтении физических упражнений над другими методами лечения. Так ретроспективное когортное исследование Медицинского центра Эразмус Роттердам, Нидерланды, охватывающее около 2 млн чел., обратило особое внимание лечащих врачей на преимущество назначений физических упражнений перед использованием ортопедических стелек [7].
Сравнительно новым методом лечения является кинезиотейпирование. Суть кинезиотейпирования заключается в фиксации пластырями стопы специальным образом, чтобы поддержать её свод. Данный метод имеет противоречивые оценки со стороны практикующих специалистов в связи с малым объемом и низким качеством проведенных исследований, в то же время это прогрессивная методика, которая с успехом применяется в западных странах, в том числе в спорте высших достижений. Из последних исследований следует отметить исследование проведенное Университетом Чулалонгкорн, Бангкок, Таиланд. В этом исследовании сравнивался эффект кинезиотейпирования и упражнений на растяжку у людей с ПФ. Тридцать пациентов с ПФ были случайным образом разделены на три группы и получили кинезиотейпирование, упражнения на растяжку и комбинацию двух вышеупомянутых вмешательств. Интенсивность боли и состояние стопы были оценены в исходном состоянии, сразу после первого лечения и через одну неделю. Уменьшение боли в пятке наблюдалось во всех группах после первого лечения. Однако улучшение функции стопы в течение одной недели наблюдалось только у тех, кто получал комбинированное лечение [8].
В последние годы набирает популярность технология 3D протезирования, индивидуальные ортопедические стельки и ортезы изготавливаются в специализированных спортивных центрах и ортопедических клиниках. Медицинским колледжем Нормана Бетьюна в Чанчуне (КНР) изучалось влияние индивидуальных 3D-печатных ортезов на биомеханику и комфорт стопы при подошвенном фасциите. Исследование подтвердило эффективность индивидуальной 3D-печати ортезов для уменьшения повреждений, связанных с поражением суставов, и повышения комфорта у пациентов с ПФ по сравнению с ортезами голеностопного сустава серийного производства [9].
Наиболее популярным методом немедикаментозного лечения является экстракорпоральная ударно-волновая терапия (ЭУВТ), это физиотерапевтический метод лечения, основанный на кратковременном воздействии на пораженный участок ударной волны определенной частоты. Метод начал активно использоваться с конца 1980-х гг., сегодня он используется для лечения воспалений суставов, хрящей и связок как самостоятельный и как комплементарный метод лекарственного воздействия. Н.Б. Тенгку с соавт. в 2021 г. был опубликован систематический обзор и метаанализ исследовавший применения ЭУВТ для лечения заболеваний опорно-двигательной системы в области стопы и голеностопного сустава. Были проанализированы 24 клинических исследования, включая 12 рандомизированных контрольных исследования и 12 серий случаев. Анализ представленных данных показывает, что ЭУВТ может быть полезен при симптоматическом лечении ПФ, пяточной шпоры, патологии ахиллова сухожилия и невромы Мортона. Однако различия в используемых протоколах ЭУВТ ограничивают обобщаемость этих результатов и не позволяют определить оптимальный протокол лечения. Исследователями был сделан вывод о благотворном лечебном эффекте ЭУВТ при лечении заболеваний опорно-двигательного аппарата, поражающих стопу и лодыжку, с минимальными побочными эффектами. ЭУВТ можно безопасно использовать в сочетании с другими методами лечения для достижения наилучших результатов у пациентов. Для подтверждения эффектов лечения будущие исследования должны учитывать оптимальные протоколы использования ЭУВТ [10]. Основная сложность исследования эффективности ЭУВТ заключается в протоколах использования разных аппаратов ЭУВТ и возможности выбора различных типов воздействия ЭУВТ (фокусная или радиальная) или интенсивности (низкоэнергетическая, средней интенсивности, высокоэнергетическая). В 2012 г. отделением физической медицины и реабилитации Национальной больницы Тайваньского университета был проведен систематический обзор и сетевой метаанализ сравнительной эффективности сфокусированной ударно-волновой терапии различных уровней интенсивности и радиальной ударно-волновой терапии для лечения ПФ. Целью исследования было сравнение эффективности терапии сфокусированной ударной волной с различными уровнями интенсивности и радиальной ударной волной для лечения подошвенного фасциита. Ударно-волновая терапия с различными диапазонами интенсивности рассматривалась в трех подгруппах, в то время как использование радиальной ударно-волновой терапии изучалось в отдельной группе. В качестве результатов использовались показатели успешности лечения и величины уменьшения боли. Традиционный метаанализ показал, что терапия фокусная УВТ средней и высокой интенсивности имела достоверно более высокие показатели успеха и уменьшения боли, чем плацебо, в то время как эффективность фокусной УВТ низкой интенсивности и радиальная УВТ казалась менее убедительной из-за очень больших доверительных интервалов. Метарегрессия показала, что вероятность успеха фокусной УВТ не была связана с ее интенсивностью, в то время как повышенная плотность выброса энергии, как правило, в большей степени облегчала боль. По результатам исследования были сделаны выводы о том, что установка максимальной и наиболее приемлемой выходной энергии в диапазоне средней интенсивности является идеальным вариантом при применении терапии фокусной УВТ при подошвенном фасциите. Радиальная УВТ считается подходящей альтернативой из-за ее более низкой цены и, вероятно, лучшей эффективности.
В то же время, помимо непосредственного влияния типов воздействия и интенсивности воздействия ЭУВТ, необходимо отметить и выбор зоны воздействия пораженной конечности аппаратом ЭУВТ. На сегодняшний день исследователями не описан точный механизм действия акустических волн на поврежденную ткань, поэтому зона применения аппарата выбирается лечащим врачом самостоятельно, учитывая специфические гайдлайны фирм производителей аппаратов ЭУВТ. Сейчас ведутся исследования эффективности выбора места применения аппаратов ЭУВТ. Так, исследование 2021 г. отделения физической медицины и реабилитации кафедры неврологии Университета Падуи поставило себе задачу оценить эффективность фокусной УВТ на миофасциальных точках в выборке испытуемых с плантарным фасциитом. В исследование было включено тридцать пациентов. Улучшение показателей функционального индекса стопы и голеностопного сустава наблюдалось в обеих группах, начиная с третьего курса лечения, и подтвердилось через 1 месяц и 4 месяца наблюдения, причем более раннее улучшение показателей наблюдалось в экспериментальной группе.
В результате исследования мы увидели, что применение фокусной УВТ на миофасциальных точках может предоставить интересную альтернативу с лучшими результатами с точки зрения времени, необходимого для восстановления, по сравнению с зоной традиционного применения ударно-волновой терапии [11].
Отдельно следует выделить работы специалистов, применяющих перспективные биомеханические методы для исследования патологии стопы и обоснования методов лечения [12, 13].
Обобщив изложенные данные, можно сделать следующие выводы относительно немедикаментозного лечения плантарного фасциита:
1) на сегодняшний день среди всех этиологических факторов можно выделить ведущий конкретный этиологический фактор, приводящий к воспалению подошвенной фасции – повышенный вес тела и повышенная физическая активность. Необходимо комплексно подходить к вопросам терапии пациента с плантарным фасциитом, учитывая анамнез его жизни, предрасполагающие и провоцирующие к заболеванию факторы;
2) существующие исследования, в том числе систематические обзоры и метаанализы, показывают положительный эффект применения немедикаментозной терапии ПФ;
3) немедикаментозные средства терапии ПФ используются специалистами по всему миру самостоятельно или в составе комплексного лечения;
4) необходимы дальнейшие исследования немедикаментозных методов терапии ПФ, с вовлечением больших групп, с установлением четких критериев переменных факторов, для выявления наиболее эффективных методик терапии ПФ, в том числе на фоне приёма пациентами глюкокортикостероидов, а также после малоинвазивных хирургических вмешательств.
Библиографическая ссылка
Малинский А.Д., Безгодков Ю.А. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ПОДОШВЕННОГО ФАСЦИИТА // Научное обозрение. Медицинские науки. 2022. № 1.
С. 11-15;
URL: https://science-medicine.ru/ru/article/view?id=1226 (дата обращения: 06.06.2025).
DOI: https://doi.org/10.17513/srms.1226
Лечение пяточной шпоры
Информация проверена экспертом
Причины пяточной шпоры
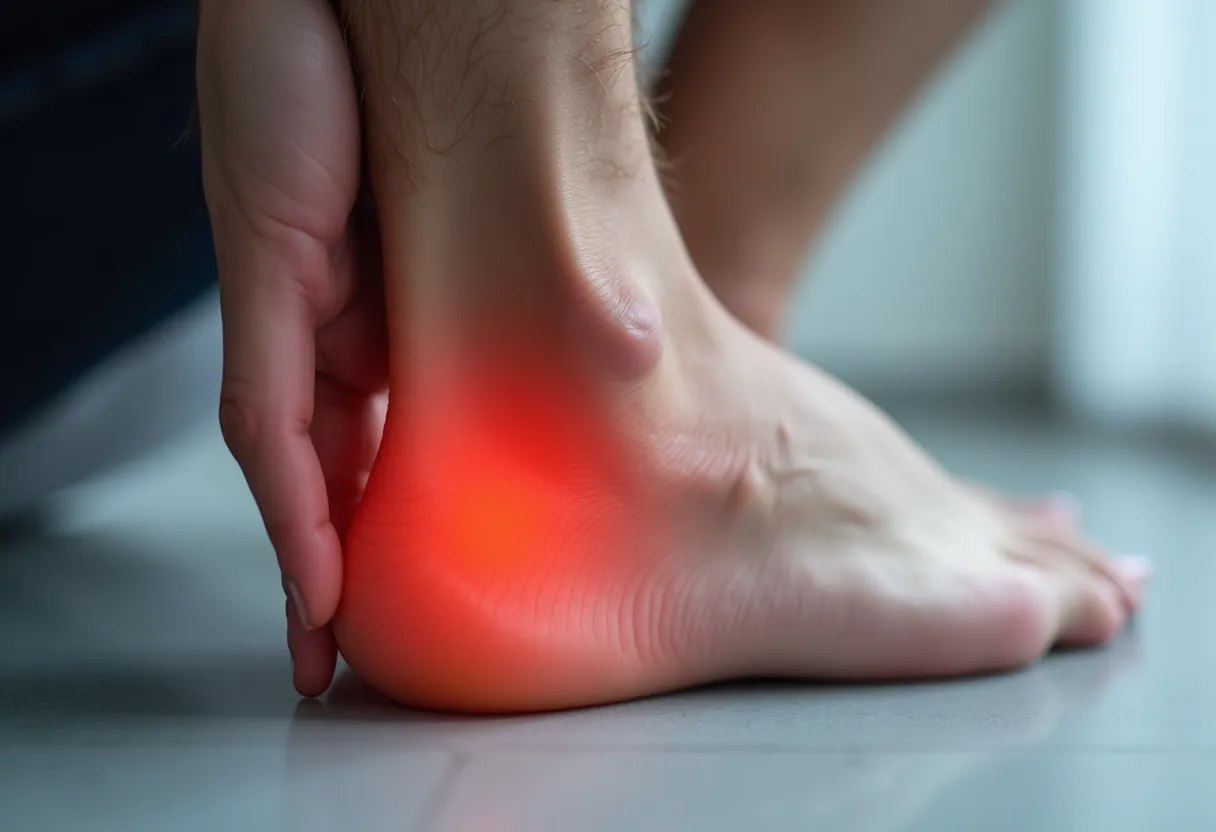
Подошвенная фасция – неэластичная плотная соединительнотканная структура. Она участвует в движении стопы и состоит из сегментов, прикрепленных к пяточной кости. Фасция играет важную роль в поддержке продольного свода стопы и ее амортизации.
Причинами подошвенного фасциита являются множественные микроразрывы фасции в области прикрепление ее к пяточному бугру, возникающие в результате постоянного травмирования, при перенапряжении связки. Сама пяточная шпора, обнаруживаемая на рентгене, представляет собой остеофит – костный нарост, образованный вследствие асептического (неинфекционного) воспаления.
Предрасполагающими факторами возникновения пяточной шпоры могут являться некоторые анатомические особенности: это ограничение сгибания голеностопного сустава, чрезмерная пронация (вывернутая внутрь стопа) или супинация (заваливание на внешнюю сторону), плоскостопие, аномально высокий продольный свод стопы. Из-за плоскостопия в месте прикрепления подошвенной фасции возникает повышенное напряжение. Аномально высокий свод стопы становится причиной чрезмерной нагрузки на пятку.
Подобная патология часто обнаруживается у спортсменов, занимающихся бегом, пожилых людей. Факторами риска развития пяточной шпоры являются:
- Ожирение;
- Атрофия пяточной подушки;
- Возрастные изменения;
- Профессиональная деятельность, требующая длительного стояния или поднятия тяжестей.
Схожие с проявлениями пяточной шпоры симптомы часто могут появляться при ушибах, тендините, атрофии жировой ткани (синдром пяточной жировой подушки), стрессовых переломах (трещины костей, обусловленные чрезмерными нагрузками) и защемлении нервов (синдром тарзального канала).
Плантарный фасциит встречаются у 10% взрослого населения мира. Чаще всего развивается на одной ноге, но в тяжелых случаях может быть и двусторонним.
Записаться к травматологу-ортопеду
Симптомы пяточной шпоры
Пациенты с пяточной шпорой жалуются на прогрессирующую боль в пятке. Боль усиливается при первых шагах по утрам (симптом первого шага), усугубляется длительным стоянием или сидением (симптом стартовой боли), может распространяться (иррадиировать) к центру стопы.
При пальпации пяточного бугорка в месте прикрепления подошвенный фасции, при пассивном сгибании пальцев, стопы также возникает боль. Она может уменьшаться при ходьбе, но концу дня либо с увеличением активности снова нарастает. Также усиление боли отмечается, если подтянуть пальцы стопы на себя.
Диагностика пяточной шпоры
Диагностика пяточной шпоры начинается со сбора анализа и оценки физического состояния нижней конечности. Врачом проводится осмотр и пальпация. Для выявления пяточной шпоры существует специфический тест, предполагающий возникновение боли при пассивном сгибании плюснефалангового сустава большого пальца ноги.
При обследовании также выявляется чрезмерное натяжение ахиллова сухожилия на фоне плоскостопия или чрезмерного высокого свода стопы. В ходе осмотра врачом оценивается и походка пациента.
Рентгенография и ультразвуковое исследование назначается, как правило, при отсутствии эффекта лечения в течение длительного времени. Обычная рентгенография может обнаруживать пяточную шпору (костный нарост) и без симптомов подошвенного фасциита. При ультразвуковом исследовании выявляется кальцификация, внутрисуставные разрывы, утолщения и неоднородность подошвенной фасции. На УЗИ с допплерографией заметна гиперемия внутри фасции.
Резистентных к длительной консервативной терапии пациентов могут отправить на МРТ (магнитно-резонансную томографию) для оценки разрывов, выявления стрессовых переломов или остеохондральных дефектов.
Методы лечения пяточной шпоры

В большинстве случаев состояние разрешается спонтанно в течение года. Обратиться к врачу пациента вынуждают острая инвалидизирующая боль, мешающая повседневной деятельности.
Каждый клинический случай должен рассматриваться отдельно и соответственно к нему подбираться индивидуальная терапия. Чтобы вылечить пяточную шпору понадобится не менее 6 недель. Немедикаментозное лечение часто сочетается с лекарственной терапией, к хирургическому прибегают реже.
Консервативная терапия
При диагностировании синдрома пяточной шпоры проводится комплекс консервативных мероприятий по нормализации движения стопы и снижению повреждающего воздействия на нее. С этой целью пациентам рекомендуется избегать ношения обуви на плоской подошве, хождения босиком и длительных ударных физических нагрузок – бега, прыжков. Следует больше отдыхать и изменить активность, снизив нагрузку на больную ногу.
Ориентируясь на уровень боли, пациентам может быть также предложены:
- Криотерапия (лечение холодом) пораженной части стопы. Оказывает противовоспалительный и обезболивающий эффект за счет активизации обменных процессов;
- Пероральные или местные нестероидные противовоспалительные препараты для облегчения боли;
- Глубокий миофасциальный массаж свода стопы. Оказывает благотворное воздействие, ускоряет заживление за счет увеличения притока крови к поврежденной фасции;
- Ионофорез. С помощью электрических импульсов происходит абсорбция (поглощение) лекарств кожей и мягкими тканями;
- Применение ортопедических стелек, подпяточников и ночных шин;
- Эксцентрические упражнения на растяжку подошвенной фасции и ахиллова сухожилия (больная нога располагается за здоровой и выполняется приседания с упором рук о стену, натяжение пальцев вытянутой ноги на себя и прочие). Упражнения демонстрируются врачом, а выполняются пациентом самостоятельно, в домашних условиях.
На начальных этапах лечения при проведении физиотерапии хорошо облегчает боль поддерживающее тейпирование свода стопы, когда фасция фиксируется с помощью специальных пластырей. Однако при длительной боли в результате подошвенного фасциита эффективность подобных мер может снижаться.
Экстракорпоральная ударно-волновая терапия
При неэффективности других методов лечения в течение шести и более месяцев рассматривают возможность проведения экстракорпоральной ударно-волновой терапии. Данная процедура используется для стимулирования неоваскуляризации (образования новых сосудов), облегчения заживления пораженной ткани фасции. Этот физиотерапевтический метод основан на воздействии ударной волны определенной частоты на пораженный участок.
Данные по эффективности этого метода противоречивые. Проведение процедуры может быть ограничено побочными эффектами ударно-волновой терапии, которыми являются боль во время и после процедуры, а также местный отек, онемение и другие неприятные ощущения в области воздействия.
Ортопедическое лечение
Для лечения могут применяться как готовые, так и изготовленные на заказ ортопедические стельки. Они эффективно уменьшают боль в пятках и улучшают функцию стоп за счет того, что предотвращают гиперпронацию (чрезмерное опущение внутрь) стопы и снимают нагрузку с подошвенной фасции. Доступны различные варианты ортопедических стелек: пяточные чашечки, продольные супинаторы или полноразмерные стельки.
Ночные шины (ортезы) предотвращают контрактуру подошвенной фасции, фиксируют стопу и лодыжку в положении под углом, предотвращают сгибание подошвы во время сна. За счет этого фасция всю ночь находится в растянутом положении и выраженность утренней боли ощутимо снижается. В домашних условиях применяются передние и задние ночные шины. Передние ортезы, как правило, переносятся лучше и не вызывают дискомфорта во время сна.
Инвазивные методы терапии
Для того, чтобы лечить более сложные случаи, при хронизации процесса могут применяться:
- Инъекции ботулинического токсина А, кортикостероидов;
- Введение обогащенной тромбоцитами аутоплазмы (плазмолифтинг).
Инъекции стероидов чаще используются при лечении хронического плантарного фасциита, но помогают и при остром. Эта процедура достаточно эффективна, однако дает лишь кратковременное облегчение боли. Помимо этого, она может осложняться инфекциями в месте введения, атрофией пяточной жировой ткани и разрывом подошвенной фасции.
Введение обогащенной тромбоцитами плазмы проводится амбулаторно. Для этого отбирается и центрифугируется кровь пациента, а полученная плазма вводится в точку максимальной чувствительности пятки. Тромбоциты секретируют факторы роста, цитокины, которые физиологично стимулируют и ускоряют естественные процессы заживления тканей и таким образом оказывают лечебное воздействии при пяточной шпоре.
Методы консервативной и инвазивной терапии часто сочетаются между собой.
Хирургическое лечение
К оперативным вмешательствам прибегают при хронизации процесса, а также в случаях, когда все другие методы оказываются неэффективными. Может выполняться релиз (высвобождение) нервных структур в пяточной области, резекция (удаление) пяточной шпоры или плантарная фасциотомия (открытая или эндоскопическая). Методика оперативного лечения выбирается врачом с учетом клинической картины и результатов обследования.
Операция проводится под анестезией, проводниковой или спинномозговой. Время реабилитации зависит от вида оперативного вмешательства. При выполнении эндоскопических операций как правило занимает около двух дней.
Лечение пяточной шпоры в домашних условиях
Для домашнего лечения пяточной шпоры подойдут все методы консервативной терапии. Наибольший эффект можно ожидать от использования ортопедических стелек и ортезов, а также упражнений на растяжку подошвенной фасции.
Справиться с болью неплохо помогают холодные компрессы и НПВС. Для женщин облегчение принесет хождение в обуви на каблуке.
Заподозрив у себя этот недуг, не забывайте, что не являясь специалистом, вы можете ошибиться с диагнозом. Самолечение в таком случае чревато негативными последствиями. А позднее обращение усложнит и затянет процесс выздоровления.
К какому врачу обратиться при пяточной шпоре?
Диагностикой и лечением заболевания занимаются врачи травматологи-ортопеды. Они помогают справиться с болью быстрее и не допустить повторения болезни. Обладая необходимыми знаниями, именно специалисты способны распознать другие патологии, протекающие со сходной симптоматикой.
Профилактика пяточной шпоры
Пациентам, перенесшим подошвенный фасциит, рекомендуется проведение упражнений по растягиванию подошвенной фасции, а также консультация у специалиста, который поможет подобрать подходящую обувь с адекватной поддержкой свода стопы. Для профилактики возвращения заболевания показано снижение веса, хождение босиком, ограничения нагрузок, травмирующих пятку.
Лечение пяточной шпоры в Москве
Записаться на прием и выполнить диагностику на оборудовании экспертного класса по доступной цене можно в Поликлинике Отрадное (Москва). Опытные врачи клиники готовы предложить самые современные способы лечения и профилактики. Индивидуальный подход к каждому клиническому случаю гарантирует, что ваша проблема не останется без квалифицированной и действенной медицинской помощи. Запись возможна онлайн и по телефону клиники.
