Вальгусная деформация первого пальца стопы, известная в народе как «косточка» или «шишка», является распространённой ортопедической проблемой. В последние годы в интернете активно рекламируются якобы «инновационные» лазерные методы лечения этой патологии. В данной статье мы разберёмся, что представляет собой лазерная методика на самом деле, и почему её применение в травматологии-ортопедии является не более чем маркетинговым ходом.

Что такое вальгусная деформация?
Перед тем как обсуждать методы лечения, важно понять саму природу заболевания. Вальгусная деформация стопы (Hallux Valgus) — это патологическое отклонение первого пальца стопы кнаружи с образованием характерной «шишки» у его основания.
Механизм развития деформации:
-
Первая плюсневая кость постепенно отклоняется от остальных.
-
Формируется угол между первой и второй плюсневыми костями.
-
Большой палец начинает «заваливаться» на соседние пальцы.
-
Образуется угол между пальцем и плюсневой костью.
Современные подходы к лечению
Основной принцип всех эффективных оперативных вмешательств при вальгусной деформации заключается в:
-
Проведении остеотомии (искусственного перелома) плюсневой кости.
-
Коррекции положения костных фрагментов.
-
Фиксации в правильном анатомическом положении.
После грамотно выполненной операции суставы должны находиться практически на одной линии, с допустимым отклонением не более 1-3 градусов.

Лазер в медицине: где применяется, а где — нет
Лазерные технологии действительно нашли широкое применение в различных областях медицины:
-
Офтальмология: коррекция зрения путём изменения толщины роговицы.
-
Дерматология и косметология: шлифовка кожи, удаление поверхностных слоёв.
-
Хирургия: рассечение мягких тканей с одновременной коагуляцией сосудов.
Однако в травматологии и ортопедии лазер имеет крайне ограниченное применение из-за особенностей костной ткани.
Почему лазер не подходит для лечения вальгусной деформации?
-
Температурное воздействие: лазерный луч вызывает ожог кости и окружающих тканей.
-
Длительное заживление: термические повреждения замедляют регенерацию.
-
Невозможность точной коррекции: лазером нельзя выполнить контролируемую остеотомию.
-
Риск осложнений: высок вероятность развития некроза и инфекционных процессов.
Банецкий Максим Викторович
врач травматолог-ортопед, кандидат медицинских наук.
Если у вас есть проблемы со здоровьем или беспокоят неприятные симптомы, не стоит откладывать – своевременная консультация поможет разобраться в причинах и найти решение. Грамотная диагностика и правильно подобранные рекомендации позволят быстрее справиться с проблемой, избежать осложнений и восстановить хорошее самочувствие. Чем раньше вы обратитесь за помощью, тем проще будет вернуться к полноценной жизни. Не игнорируйте сигналы организма – позаботьтесь о себе вовремя.
Маркетинговые уловки: как пациентов вводят в заблуждение
В практике автора статьи был показательный случай. Один предприниматель, не имеющий медицинского образования, создал сайт, где рекламировал «лазерное лечение косточек». На самом деле:
-
Пациентам проводили калечащую операцию, известную ещё 150 лет назад.
-
Вместо коррекции просто удаляли головку плюсневой кости.
-
Использовали устаревшие хирургические техники.
-
Маскировали это под «инновационный лазерный метод».
Важно: если вам предлагают «лечение лазером» вальгусной деформации — это повод насторожиться и обратиться к квалифицированному ортопеду.
Альтернативные малоинвазивные методы
Современная ортопедия предлагает действительно эффективные и малотравматичные способы коррекции:
-
Миниинвазивные остеотомии через небольшие разрезы (3-4 мм).
-
Биомеханически обоснованные методики коррекции.
-
Местная анестезия без выключения сознания.
-
Быстрая реабилитация (1-2 недели).
-
Отсутствие металлоконструкций в большинстве случаев.

Когда операция действительно необходима?
Показания к хирургическому лечению:
-
Выраженный болевой синдром.
-
Прогрессирующая деформация.
-
Ограничение физической активности.
-
Развитие осложнений (бурсит, артроз).
В лёгких случаях может быть достаточно:
-
Ортопедических стелек.
-
Корригирующих бандажей.
-
Физиотерапии.
-
Лечебной гимнастики.

Заключение
Лазерное лечение вальгусной деформации — это распространённое заблуждение, не имеющее под собой доказательной базы. На практике исправление деформации требует комплексной диагностики, индивидуального подхода и применения проверенных хирургических методов, а не «чудо-лазера», обещающего мгновенный результат.
Если вы столкнулись с проблемой вальгусной деформации, я рекомендую не терять время на сомнительные методики. Обращайтесь ко мне — врачу травматологу-ортопеду Максиму Банецкому. Я провожу точную диагностику, подбираю оптимальную тактику лечения и использую современные малоинвазивные методы, обеспечивающие устойчивый результат и быстрое восстановление.
Лазерная методика лечения вальгусной деформации стопы: мифы и реальность. Видео
Операция по удалению косточки на ноге в Москве
- →
- →
Удаление косточки на большом пальце ноги – это бытовое название операции при халюс вальгус. Хирургическое вмешательство проводится не только для удаления шишки, но прежде всего для возвращения большого пальца в нормальное положение и исправления поперечного плоскостопия. На ранних стадиях hallux valgus костный нарост можно удалить, но чаще всего корректируют угол между плюсневыми костями. В запущенных случаях часто требуется дополнительная операция на 2,3 и 4 пальцах стопы.
Современные методы хирургии позволяют добиться высоких эстетических результатов и вернуть полную функцию стопы с малым травматизмом и коротким сроком восстановления.
Никифоров Дмитрий Александрович
Врач ортопед-травматолог. Стаж работы 12 лет
-
Удаление косточки на ноге
-
Когда назначают операцию по удалению косточки на ноге
-
Противопоказания к операции на косточке
-
Виды операции на косточке
-
Подготовка к операции
-
Как проходит операция на косточке
-
Особенности послеоперационного периода
-
Результаты операции по удалению косточки на пальце
-
Цена операции по удалению шишки на ноге в Москве
-
Отзывы, фото и видео после операции при hallux valgus
-
Удаление шишки на пальце лазером
-
Возможные осложнения
-
Есть ли альтернативы хирургическому лечению косточки на большом пальце
-
Профилактика рецидива после удаления косточки на большом пальце ноги
-
Видео о халюс вальгус
Когда назначают операцию по удалению косточки на ноге
Вальгусная деформация первого пальца стопы – это дистрофическое заболевание прогрессирующего характера. Проявляется смещением большого пальца из правильного положения в наружную сторону. В результате происходит отклонение первой плюсневой кости. Ее головка выступает под кожей в виде шишки, со временем появляется экзостоз (костный нарост).
Часто сопровождается плосковальгусной деформацией ступни. Постепенно развивается артроз плюснефалангового сустава, после чего пациент начинает испытывать боль. Болевой синдром является следствием дистрофических и воспалительных процессов, которые происходят в деформированном суставе.

Со временем нарушается двигательная функция стопы, а после всей нижней конечности. От неправильного распределения нагрузки страдают коленные, тазобедренные суставы и позвоночник.
Операцию при халюс вальгус рекомендуют:
-
При выраженных болях в переднем отделе стопы.
-
Затруднениях при сгибании и разгибании большого пальца на ноге.
-
При признаках воспаления (область над шишкой отекает, краснеет), которые не купируются лекарственными препаратами.
-
При сложностях с подбором повседневной обуви.
Немалую роль играет неэстетичный внешний вид стопы. Пациенты стесняются ходить босиком на пляже, не могут позволить себе носить красивую открытую обувь.
Операция полностью убирает деформацию. После восстановления можно ходить без боли, надевать не только широкие тканевые тапочки, но и модельные туфли.
Противопоказания к операции на косточке
Операцию на стопах не делают:
-
Пожилым людям, если есть неоправданный риск хирургического лечения.
-
При тяжелых заболеваниях сердца и сосудистой системы.
-
При патологиях нервной системы.
-
Если у пациента сахарный диабет и его осложнение – диабетическая стопа.
-
При нарушении иннервации и кровоснабжения стопы.
-
При гнойных инфекциях местного характера.
Виды операции на косточке
По степени травмирования оперативные вмешательства при халюс вальгус можно разделить на малоинвазивные и открытые. Первые отличаются минимальной травматичностью, выполняются через 2-3 небольших прокола. Назначаются в основном при начальных формах искривления пальца.
По характеру воздействия операции на косточке стопы бывают:
-
Операции на мягких тканях: мышцах, сухожилиях, а также суставной сумке. Показаны при халюс вальгус 1 степени, когда в головке плюсневой кости еще нет дегенеративно-дистрофических изменений. Очень редко выполняются изолированно, в основном используются в качестве дополнения к другим видам операций.
-
Коррекция на костной ткани с резекцией экзостоза. Эффективна при 2-3 степени деформации. В большинстве случаев такое вмешательство назначают в комбинации с другими операциями.
-
Комбинированная операция заключается в удалении нароста на кости, корригирующей остеотомии и пластики связок. Рекомендуется в большинстве случаев.
Если вальгусная деформация незначительная, подойдет дистальная остеотомия первой плюсневой кости. Выраженные изменения требуют удаления мягких тканей в области шишки, а также остеотомии первой плюсневой кости, только проксмальной. На стадии, которая сопровождается разрушением сустава, для пожилых пациентов необходимо резекционное эндопротезирование, активным больным назначают артродез.
В травматологии существует несколько видов хирургического лечения hallux valgus:
Остеотомия Акин (клиновидная)
При данной процедуре изменение направления первого пальца достигается за счет клиновидной смещающей остеотомии. При этом первый плюснефаланговый сустав не задействуется.
Остеотомия Акин полностью не исправляет деформацию. Поэтому чаще всего ее проводят в комбинации с другими методиками при различных степенях патологии.
Обычно хирургическое лечение шевронной остеотомией проводят пацентам со средней степенью деформации, осложненной артрозом плюснефалангового сустава.
На уровне головки плюсневой кости удаляют небольшой фрагмент. При этом головку плюсневой фаланги отодвигают наружу и фиксируют. Чтобы вернуть палец в правильное анатомическое положение, суставную сумку уменьшают.
Z-образная остеотомия первой плюсневой кости при средней и тяжелой вальгусной деформации.
Сначала ортопед делает небольшой разрез, чтобы получить доступ к первой плюсневой кости. Затем проводит продольная Z-образная остеотомия так, чтобы фрагменты первой плюсневой кости могли смещаться относительно друг друга в боковой плоскости. После смещает и фиксирует кость в правильном положении. Дополнительно проводит коррекцию мягких тканей на суставе. Это необходимо для восстановления нормального мышечного баланса, чтобы не было рецидива деформации.
Показанием для данного вида операции при вальгусной деформации большого пальца стопы является тяжелая степень искривления в сочетании с артрозом.
Операция заключается в слиянии кости предплюсны и первой плюсневой.
Подготовка к операции
Первый этап подготовки – это консультация хирурга, который будет проводить операцию. Врач проводит осмотр и назначает комплексную диагностику. Во время обследования доктор определяет степень искривления первого пальца и сопутствующие состояния:
Проводит рентген стопы под нагрузкой, во время исследования пациент находится в положении стоя
Измеряет угол между первой и второй плюсневой костью
По результатам выбирает и обсуждает с пациентом оптимальную методику. Чтобы операция прошла без осложнений – назначает комплексную диагностику:
-
консультацию терапевта, анестезиолога перед наркозом.
После оценки состояния врач еще раз обсудит с пациентом нюансы операции удаления шишки на стопе. Расскажет, как будет проходить реабилитация, даст рекомендации для быстрого восстановления и предупреждения рецидива.
Чтобы восстановительный период проходил комфортно, важно учесть удобство передвижения по дому, квартире. Возможно, необходимо переставить мебель, или заранее закупить достаточное количество еды, чтобы не нагружать оперированную ногу.

Накануне операции разрешается легкий ужин. Последний прием пищи должен быть не позднее чем за 6 часов до вмешательства.
Как проходит операция на косточке
В большинстве случаев оперативное вмешательство длится не более часа. Продолжительность будет зависеть от объема операции. Выпрямление искривленного большого пальца стопы проводят как под общей, так и под местной анестезией. Оптимальный вид наркоза для конкретного пациента подбирает анестезиолог.
При выполнении операции врач делает искусственный перелом (остеотомию). После чего при помощи специальных манипуляций восстанавливает нормальное положение костей стопы. При открытом вмешательстве необходим разрез 5-7 см. Это дает возможность хорошего обзора для корректирующих манипуляций. При миниинвазивной операции остеотомия выполняется через небольшие разрезы и проколы кожи.
При достаточном опыте хирург удаляет шишку на стопе с помощью специального инструмента – бура. Все необходимые манипуляции проводит через микроразрез 5 мм. Для контроля действий во время операции использует рентген.
Длительность госпитализации после операции обычно не более 2 суток.
Особенности послеоперационного периода
После операции пациент остается в клинике под присмотром медицинского персонала. Длительность пребывания зависит от сложности и объема выполненной операции. В большинстве случаев – 1 сутки.
На время первых суток назначают постельный режим. На следующий день разрешено осторожно становиться на оперированную стопу. В течение первых 2-х недель необходимо проводить перевязки. Первую делают в больнице до выписки, остальные можно сделать в амбулаторных условиях. Швы снимают на 10-14 день.
Костыли после хирургической коррекции не нужны, даже если было удаление косточек на обеих ногах. В первые 6 недель ходить можно только в терапевтической обуви Барука. Специальная конструкция снимает нагрузку с передней части стопы, благодаря чему послеоперационные швы и фрагменты кости срастаются быстрее. Через 1,5 месяца можно перейти на обычную обувь с ортопедическими стельками.

Для успешной реабилитации рекомендуется придерживаться следующих рекомендаций:
-
чтобы не было отеков – в положении лежа держать ноги в приподнятом положении: подкладывать валики, подушки;
-
не мочить послеоперационные раны до того пока хирург не снимет швы;
-
в первую неделю разрабатывать движения в оперированных пальцах – делать специальную гимнастику;
-
в течение 1-1,5 месяца не наступать полностью на стопу, опираться на пятку – для этого носить послеоперационную обувь;
-
принимать лекарства, если их назначил врач.
Полная реабилитация длится 4-6 месяцев. В этот период необходимо исключить тяжелые физические нагрузки и занятия активными видами спорта.
Результаты операции по удалению косточки на пальце
Современные методы оперативного лечения hallux valgus позволяют выполнить коррекцию любой сложности. Эффективность зависит от сложности коррекции и соблюдении рекомендаций во время восстановления.
По отзывам пациентов:
-
болевые ощущения уменьшаются, а со временем исчезают полностью;
-
ножки становятся красивыми, можно носить открытую обувь;
-
улучшается опорная функция стопы.
Чтобы не было рецидивов, важно выбрать опытного врача. Операция должна быть проведена качественно. Положительный результат лечения также зависит от правильности выполнения упражнений в период реабилитации, от подбора обуви. Одной из главных причин развития вальгусной деформации большого пальца считают тесную обувь на высоком каблуке, поэтому важно выбирать правильные модели.
По статистике более 88% пациентов через 15 лет после операции удовлетворены результатом. Вероятность рецидива существует, но редко. Чаще всего шишка повторно появляется, если у человека есть проблемы в заднем или переднем отделе стопы.
Цена операции по удалению шишки на ноге в Москве
Сколько стоит удалить косточку на ноге:
Обращаем ваше внимание, что в таблице указана цена операции в Москве. Стоимость предоперационного обследования, анестезии, расходный материал и пребывание оплачивается отдельно. Сколько стоит операция в вашем случае, скажет врач на консультации после осмотра.
Отзывы, фото и видео после операции при hallux valgus
Так получилось, что в октябре и ноябре месяце 2021 года я сделала две операции на ступнях по удалению «косточки». И обе эти операции провел Дмитрий Александрович Никифоров. Доктор очень внимательно и заботливо готовил меня к обоим операциям. После операции следил за моим состоянием и помогал мне преодолеть психологические трудности, которые у меня возникли на этом фоне, потому что я — «недотрога» и две операции подряд стали для меня большим испытанием. Я благодарна ему за его профессионализм, такт и поддержку.
Я делала операцию по удалению косточки на большом пальце. Операция прошла успешно. Хочу обратить внимание на Дмитрия Александровича, сразу чувствуешь как любит он свою работу. Операция проходила в спокойной, просто в профессиональной до мельчайшей точностью движений и времени. Никакого страха не было в исходе операции. Прошло уже два с половиной месяца реабилитационного периода, никаких осложнений не было, всё по времени заживало и восстанавливалось. Спасибо Вам, Дмитрий Александрович. С уважением, Людмила.
Удаление шишки на пальце лазером
В некоторых клиниках предлагают лазерную коррекцию нароста на большом пальце стопы – шлифовку шишки лазерными лучами. На практике лечение лазером не дает положительного результата – деформация сохраняется. Единственный действенный метод устранения искривления пальцев – операция. Только хирургическое лечение возвращает палец в правильное положение без рецидивов и осложнений в будущем.
Возможные осложнения
Чрескожные операции относятся к малотравматичным, поэтому после них осложнений практически не бывает. Отсутствие неприятных последствий гарантирует соблюдение рекомендаций врача и исключение факторов, предрасполагающих к развитию рецидива.
После операции возможно:
-
присоединение вторичной инфекции – для профилактики врач может назначить антибактериальную терапию;
-
если нарушено кровообращение, может развиться асептический некроз головки плюсневой кости;
-
рецидив – повторное искривление возникает при несоблюдении правил реабилитации после операции;
-
несращение или неправильное сращение костных фрагментов после остеотомии;
-
смещение винтов при нагрузке стопы в раннем послеоперационном периоде.
Избежать осложнений просто. Гарантией успешного лечения является опыт и мастерство ортопеда, и строгое соблюдение пациентом рекомендаций врача.
Есть ли альтернативы хирургическому лечению косточки на большом пальце
Сегодня современная ортопедия предлагает безоперационные методы лечения вальгусного искривления большого пальца:
-
консервативную терапию в виде обезболивающих препаратов для уменьшения боли;
-
силиконовые вкладыши, протекторы для предупреждения натирания и удобства во время ходьбы;
-
ночные вальгусные шины для фиксации большого пальца стопы в правильном положении;
-
ортопедические стельки и обувь.
С помощью перечисленных методик можно уменьшить болевой синдром и улучшить качество жизни, но со временем искривление будет только прогрессировать. Исправить вальгусную деформацию можно только при помощи операции.
Профилактика рецидива после удаления косточки на большом пальце ноги
Чтобы косточка на большом пальце ноги не появилась снова:
-
нужно строго соблюдать рекомендации во время послеоперационного периода периода;
-
правильно выполнять упражнения для восстановления стоп после операции;
-
если есть лишний вес – похудеть;
-
не носить узкую обувь на высоком каблуке;
-
грамотно подбирать обувь для повседневного ношения.
Не менее важен грамотный выбор хирургической методики и качество выполненной операции.

Если у вас появилась шишка на большом пальце ноги и вам нужно ее удалить – запишитесь на консультацию. Позвоните по телефону или воспользуйтесь формой обратной связи на сайте.
Видео о халюс вальгус
1. Стоимость лечения одной ноги — от 70 000 до 110 000 руб*
2. Стоимость лечения двух ног — от 120 000 до 160 000 руб*
3. Анестезия и стационар включены в стоимость.
* — зависит от количества используемого расходного материала и степени сложности
Что такое вальгусная деформация?
Вальгусная деформация (Hallux Valgus или косточка сбоку на ноге) — это изменение плюснефалангового сустава большого пальца стопы.
Под воздействием различных факторов он откланяется в сторону, суставная и соединительная ткани разрастаются, и у основания большого пальца образуется болезненная шишка.
Проблема может образоваться на одной ноге, иногда — параллельно на обеих ногах.
Современная медицина предлагает несколько способов удаления косточки на ноге, наиболее прогрессивным и безопасным среди которых эксперты считают классическую методику.
Факторы, повышающие риск развития Hallux Valgus
Внутренние факторы
- наследственность
- слабость связочного аппарата
- заболевания суставов
- поперечное плоскостопие
- неврологические нарушения
- проблемы эндокринной системы
Внешние факторы
- обувь со слишком узким носком
- туфли на высоком каблуке
- излишний вес
Женщины страдают Hallux Valgus в 10 раз чаще мужчин из-за особенностей эндокринной системы
и пристрастия к неудобной обуви с узким носком и на слишком высоком каблуке
Симптомы и стадии

Способы лечения
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ
На 1-й стадии заболевание успешно лечится консервативными способами, с применением физиотерапии.
Также, больному рекомендуются умеренные физические нагрузки, нормализация веса и ношение ортопедической обуви, как вариант — просто удобная обувь, с применением прокладок, ступинаторов, снимающих нагрузку на проблемный сустав.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Заболевание на 2-й и 3-й стадии лечится только хирургическим путем.
В ходе операции, хирург-ортопед убирает излишек костной и суставной ткани и удаляет деформацию первой плюсневой кости — пациент полностью и навсегда избавляется от проблемы.
Длительность операции — 1 час.
Когда проводится лазерное удаление шишки-косточки на ноге?
Вальгусная деформация чаще всего поражает женщин, в возрасте старше 30 лет. До сих пор не установлена одна конкретная причина развития этой патологии, но специалисты ведущую роль отдают наследственному и гормональному факторам. Также на формирование косточки может повлиять ношение неудобной обуви на высоком каблуке, лишний вес, наличие остеопороза в анамнезе, травмы и повреждения стопы.
Обратиться к специалистам следует сразу же при появлении выпирающей косточки на боковой поверхности стопы. На начальных этапах развития патологии врач скорее всего предложит консервативное лечение в виде массажей, физиотерапии, ношения ортопедической обуви и приема медикаментозных препаратов. Операция проводится в тех случаях, когда пациент отмечает такие симптомы:
- боль при ходьбе и в состоянии покоя;
- угол отклонения фаланги большого пальца составляет более 30°, наблюдается смещение остальных пальцев стопы;
- отечность стоп и развитие воспалительного процесса в окружающих тканях с формированием язв и гнойных поражений кожи;
- невозможность подобрать удобную обувь из-за сильно выпирающей косточки;
- нарушение походки, сопровождающееся искривлением позвоночника.
Практика показывает, что своевременное удаление косточки на ноге значительно улучшает качество жизни пациента, устраняет боль, предотвращает деформации позвоночника и тяжелые заболевания суставов.
Подготовка к удалению косточки на ноге
Перед проведением удаления вальгусной деформации стопы пациенту проводится комплексное обследование, включающее такие диагностические процедуры:
- осмотр ортопеда;
- проведение общего анализа крови и мочи;
- рентген стопы;
- биохимический анализ
- анализ на свертываемость и инфекции ВИЧ, Сифилис, Гепатит В и С,
- ЭКГ и заключение терапевта,
- заключение кардиолога,
- магнитно-резонансная или компьютерная томография (при наличии показаний),
- УЗДГ вен нижних конечностей
Как проходит операция удаления вальгусной деформации стопы
Операция может проводиться под спинальной анестезией, внутривенной анестезией и под общим наркозом. Тип анестезии определяет специалист в соответствии с индивидуальными особенностями состояния пациента. Также, руководствуясь данными рентгеновских снимков, специалист определяет методику проведения операции. Чаще всего удаление осуществляется по таким методикам:
- Экзостэктомия – этот метод применяется чаще всего и считается приоритетным способом лечения вальгусной деформации стопы без осложнений и дополнительных патологий. Проводится операция в несколько этапов. Врач делает аккуратные разрезы мягких тканей для получения доступа к разросшейся суставной и костной ткани. Далее косточки послойно удаляются до достижения нормальных форм и размеров плюснефалангового сустава. Это позволяет аккуратно удалить нарост, сохранив целостность и подвижность сустава.
- Остеотомия – эта методика применяется в случае запущенной деформации и существенного искривления большого пальца на фоне вальгусной деформации стопы. При этом совместно с наростом удаляется часть фаланги большого пальца на ноге. Пациент частично теряет подвижность пальца, но это позволяет восстановить правильную форму других пальцев стопы и устранить симптомы патологии.
- Резекционная артропластика – самая радикальная методика, которая показана в случае повреждения самого сустава разросшейся тканью. При проведении резекционной артропластики поврежденный сустав полностью удаляется и заменяется протезом, который может быть выполнен из металла, композита или другого биосовместимого материала.
Реабилитация
После удаления косточки на ноге реабилитационный период проходит с минимальными негативными последствиями. Уже на второй день пациенту разрешается вставать с постели и ходит по палате без костылей, но в специальной ортопедической обуви. Через сутки пациент может покинуть стационар и продолжить восстановление дома. На 11-14 день врач оценит процесс заживления и снимет косметические швы.
Профилактика повторной вальгусной деформации
После удаления косточки на ноге, рецидив патологии развивается крайне редко. Чтобы избежать возвращения проблем со здоровьем стоп следует внимательно относиться к состоянию конечностей, носить удобную обувь и избегать переутомления.
Для пациентов с лишним весом очень важно нормализовать массу тела, чтобы снизить нагрузку на ноги. Женщинам следует внимательно следить за гормональным фоном и регулярно посещать гинеколога, поскольку эндокринные нарушения также приводят к развитию вальгусной деформации.
Всего 1 день в стационаре
На восстановление после операции вам потребуется всего один день.
Их вы проведете в комфортном стационаре нашего медицинского центра, под наблюдением врачей.
На 2-й день
вы сможете самостоятельно ходить без костылей
На 11-14 день
снятие швов
5-6 недели
хождение в обуви без каблука
Через 3 месяца
разрешается ходить на каблуках
Через три месяца после операции полное восстановление, никаких ограничений
Через три месяца после операции наступает полное восстановление.
Болезнь уже никогда не вернется!
• красивые ноги
• изящная походка
• отсутствие боли
• можно носить обувь на каблуке

| Тихонов Олесь Александрович- доктор ортопед, хирург |
Степанян Рубен Вачаганович— кандидат медицинских наук, |
Вышлите фото проблемной ноги по whatsapp, получите дистанционную консультацию.
Первую консультацию в нашей клинике вы можете получить дистанционно, оформив заявку на сайте:
1. Оформите заявку, указав номер телефона, к которому привязан WhatsApp или Viber или оставьте E-mail для связи.
2. Ассистент врача или доктора. напишет вам письмо, и в ответ вы сможете выслать фото проблемной ноги и свои комментарии.
3. Далее мы свяжемся с вами по телефону и проведем первую бесплатную консультацию,
по результатам которой вы сможете записаться на прием к доктору
В детском возрасте оперативное вмешательство применяется крайне редко в связи с ростом и трансформацией стопы. До достижения подросткового возраста патология хорошо поддается лечению консервативными способами и ношением правильно подобранной ортопедической обуви.
Классическая методика хирургического вмешательства не предполагает использование костылей для разгрузки прооперированной стопы. С этой целью первые 6 недель после операции специалисты рекомендуют носить ортопедическую обувь, которая переносит нагрузку с передней части стопы на пятку.
Часто после операции специалисты рекомендуют пациентам принимать антитромботические препараты, которые позволяют избежать такого опасного осложнения, как тромбоэмболия. Также в первые дни могут применяться болеутоляющие и противовоспалительные средства.
Интенсивная ходьба, езда на велосипеде, плавание и другие умеренные виды физической нагрузки допустимы уже через 6-8 недель после операции. В это же время пациент может вернуться к привычному образу жизни. Профессиональный спорт с высокими нагрузками на нижние конечности возможен не раньше чем через 4-6 месяцев после операции.
Современные методы лечения Hallux Valgus
Когда появляется Hallux Valgus, возникает много проблем — с выбором обуви, с эстетическим видом стопы, с невозможностью долго ходить и стоять. Как лечить и чем лечить косточку на пальце? Неужели лечение халюс вальгус сводится к операции или есть эффективные безоперационные методы?
Ортопедия движется вперед огромными шагами. В последнее время разработано много технологий, которые оправдывают самые оптимистичные ожидания. Современные методы малоинвазивны, они не разрушают сустав и в состоянии избавить не только от выпирающей визуально шишки, но и восстановить свод стопы, вернув ее подвижность и убрав плоскостопие.
Лечение халюс вальгус без операции
Консервативные методы лечения показаны на ранних стадиях Hallux Valgus и у лиц преклонного возраста. Если вовремя начать лечение и добросовестно выполнять рекомендации врачей, то можно избежать операции и серьезных последствий коварного недуга.
Цель консервативного лечения Hallux Valgus – устранить боль и предотвратить прогрессирование болезни.
Какие рекомендации ортопеды считают эффективными на начальных стадиях недуга?
- Снижение веса.
Излишняя масса тела многократно увеличивает нагрузку на стопы, усиливая деформацию пальцев и ухудшая прогноз.
- Оптимизация физических нагрузок
Необходимо избегать длительного хождения, стояния и поднятия тяжелого веса. Перед сном желательно расслаблять мышцы ног, применяя лечебные ванночки и делая массаж стоп.
- Нехирургическая коррекция.
Сейчас в ортопедических салонах есть широкий выбор всевозможных ортезов, которые выравнивают нагрузку на передний свод стопы и помогают довольно эффективно бороться с прогрессированием процесса. Наиболее функциональные и эффективные:
- специальные вкладыши: подобрать необходимые супинаторы, валики, межпальцевые клиньи, силиконовые накладки и гелевые подушечки помогут продавцы-консультанты в любом салоне, но лучше всего узнать мнение квалифицированного врача-ортопеда, которые видит и знает проблемы пациента;
- отводящий ножной бандаж; данный ортез обеспечивает правильное положение большого пальца, он легко регулируется, но ходить с ним неудобно, поэтому обычно используется только во время сна;
- стяжки; резинки со специальными вставками эффективно поддерживают поперечный свод стопы;
- корректирующая ортопедическая шина; ортез надежно фиксирует палец, вставляется в обувь и используется при хождении
- Применение индивидуальных стелек.
Качественные стельки относятся тоже к нехирургической коррекции, но они вынесены отдельным пунктом, так как их роль весьма значительна. Правильные ортопедические стельки равномерно распределяют нагрузку на стопу и разгружают проблемный участок.
Европейский Центр ортопедии и терапии боли предлагает пациентам воспользоваться уникальной системой FormThotics, которая высоко себя зарекомендовала во всем мире. Изготовление стелек в нашем центре происходит по оригинальной методике сертифицированным специалистом с последующей индивидуальной их коррекцией при необходимости.
- Физиотерапия
Физиотерапевтические меры комбинируют с другими методиками. После постановки диагноза и выяснения степени Hallux Valgus врач назначает курс необходимой физиотерапии. Обычно используют:
- электрофорез,
- ультразвук,
- грязелечение,
- криотерапию;
- фонофорез;
- ударно-волновую терапию;
- магнитотерапию;
- специальные лечебные ванны.
- Медикаментозная терапия
При выраженной боли, покраснении «шишки» врач назначает противовоспалительные препараты местного действия. Гели, мази наносятся локально на «косточку» до исчезновения или уменьшения болезненности. При необходимости врач может прописать курс таблетированных или инъекционных препаратов.
- Массаж
Курсы массажа могут быть очень эффективны, если они систематичны, а сам массаж выполняется грамотным специалистом.
- Лечебная физкультура
ЛФК на первых стадиях Hallux Valgus незаменима. Ежедневная целенаправленная гимнастика укрепляет связки и мышцы, препятствует дальнейшей деформации стопы.
- Правильный подбор обуви
Надо отказаться от высоких каблуков и узкой обуви. Туфли желательно выбирать вечером, ноге в них должно быть удобно. У каждого человека должно быть несколько разных пар обуви, которые стоит менять даже в течение одного дня. Стоит чаще ходить босиком по неровной поверхности.
Операция по устранению халюс вальгус
На поздних стадиях болезни приходится прибегать к операции. Цель операции – восстановить функциональность стопы, придать ей эстетический вид, избавить пациента от боли. Операции на начальных стадиях могут проходить под местным наркозом, более серьезные вмешательства проводятся с использованием эпидуральной анестезии. В современное время обходятся без гипса и костылей. Пациент довольно рано (зависит от сложности операции) встает на ноги, но первое время требуется особый режим ходьбы.
Как проходит операция Халюс вальгус?
Классический способ удаления косточки проводится под местным или общим наркозом и длится около двух часов. Реабилитационный период длительный, приходится носить гипс и пользоваться костылями. Но на сегодняшний день ортопеды стараются применять малоинвазивные методы, например, с использованием лазера. Современных модификаций оперативного вмешательства более 400.
- При легкой деформации
Рассекается суставная сумка, «спиливается» наросшая шишка, адаптируются сухожилия. Обычно больной восстанавливается через месяц. Но так как сопутствующие болезни не излечиваются (например, артроз), то эффект от коррекции может быть непродолжительным и возможен рецидив.
- При умеренной деформации
Рассекается суставная сумка и смещаются плюсневые кости. Они фиксируются специальными спицами. Реабилитационный период более длительный, стопа должна быть какое-то время неподвижна после операции.
- При тяжелой деформации
Применяется удаление костных разрастаний, осуществляется клиновидная резекция, а после – укрепление фрагментов костей с использованием титановых винтов, которые потом не надо удалять, проводится пластика сухожилий. Иногда рекомендуется замена сустава на искусственный. Период восстановления при таком лечении — около12 недель. Эффект от такой операции будет стойким.
Противопоказания к хирургической коррекции:
- острая стадия инсульта и инфаркта;
- кахексия или ожирение;
- сердечно-сосудистая недостаточность;
- аллергия к наркозу;
- плохая свертываемость крови
Виды операций при халюс вальгус
- Коррекция свода стопы.
Наиболее легкое хирургическое вмешательство, при котором происходит восстановление работы отводящей и приводящей связки.
- Иссечение «косточки» — экзостектомия
Иссечение части головки плюсневой кости проводится лазером. Кожа не срезается, в небольшой надрез вводится луч лазера и происходит шлифовка кости.
- Остеотомия
Часть плюсневой кости удаляется и оставшиеся фрагменты закрепляются с помощью титановых спиц.
- Артродез
Жесткая фиксация сустава обеспечивает его неподвижность.
- Артропластика.
Замена суставного блока или его части имплантатом. Имплантат может быть установлен из нескольких материалов, плюсы и минусы которых обязательно обсуждаются с пациентом.
Только грамотный специалист может достоверно оценить проблему и предложить нужный вариант лечения.
Осложнения и риски операции по удалению Халюс вальгус
- При некоторых модификациях приходится убирать металлоконструкции, которые фиксируют кости, поэтому необходима еще одна операция. О такой вероятности пациент должен быть предупрежден.
- После каждой операции обязателен восстановительный период, то есть какое-то время надо щадить стопу и систематически заниматься реабилитационными мероприятиями. Значит, определенное время после операции пациент будет нетрудоспособен.
- Рецидив после некоторых вмешательств достаточно высок – до 30%
- Сращение фрагментов иногда происходит долго, зависит от особенностей организма, возраста больного, сопутствующих болезней и т.д.
- Любое оперативное вмешательство таит угрозу осложнений – кровотечения, тромбоэмболия, присоединение инфекции, смещение фрагментов, отторжение вводимых имплантов и т.д.
Достоинства лазерного лечения Халюс вальгус
При использовании лазерной терапии практически отсутствуют противопоказания и риск осложнений сводится к минимуму.
Преимущества лазерного удаления косточки при Халюс вальгус:
- вмешательство занимает меньше часа;
- обычно используется местная анестезия;
- разрез маленький, поэтому объем кровопотери малозначительный;
- близлежащие ткани не травмируются;
- высокая температура лазерного луча обеспечивает стерильность вмешательства;
- заживление происходит быстро
Реабилитация
На реабилитацию после операции Халюс вальгус в среднем уходит около 3-х месяцев. Время восстановления костной ткани зависит от вида хирургического вмешательства и при лазерной коррекции восстановление проходит быстрее. На следующий день после операции обычно разрешают ненадолго встать.
В среднем через полторы недели можно ходить, а чувствовать себя полностью восстановленным – заниматься спортом, носить любимую обувь -можно будет через 6 месяцев.
Если операция была щадящей, то ходить разрешают через день, а через неделю пациенты уже забывают об операции.
В реабилитационном периоде надо будет не забывать об ортопедической обуви, ортезах, гимнастике и массаже. Врач назначит курс физиопроцедур. Все восстановительные мероприятия должны выполняться аккуратно и регулярно! Об этом нельзя забывать! Для того, чтобы кости срослись правильно, мышцам и связкам необходимо работать, поэтому пациент должен быть готов к тому, что надо выполнять одни и те же упражнения многократно в течение дня. В противном случае возможен рецидив и возвращение болезни.
Только добросовестно выполняя все рекомендации лечащего ортопеда можно избежать рецидива и осложнений.
Лечение Халюс вальгус в Европейском Центре ортопедии и терапии боли
В Европейском Центре ортопедии и терапии боли высококвалифицированные специалисты предложат оптимальное лечение (удаление) выступающей косточки. После предварительной консультации, осмотра стопы, сбора жалоб врач предложит пройти необходимое обследование. После постановки точного диагноза будут оговорены сроки вмешательства, вид анестезии. Лечащий врач предоставит полную информацию о потенциальных осложнениях и других рисках, о каждом этапе восстановительного периода. Помимо лазерной терапии в Центре с успехом применяют MBST-терапию, которая показала эффективные результаты при удалении косточки на стопе в лучших клиниках мира.
Правильный выбор клиники и специалиста надежно избавит пациента от Халюс вальгус и вернет стопе красоту и функциональность.
Разберем разные варианты лечения. Давайте для начала посмотрим, сколько стоит лечение Халюс Вальгус без полиса ОМС. Вот здесь подробно расписаны цены на различные методы коррекции Халюс Вальгус. Хороший материал. И, что особенно важно, здесь даны калькуляции. Написано, что сколько стоит. Сравнивается время операции и срок госпитализации. Как видите, существует несколько методов хирургической коррекции Hallux Valgus. Самый эффективный, самый безболезненный и самый современный — лечение Hallux Valgus с использованием метода MICA.
Итак, вначале разберемся, что такое Халюс Вальгус, который еще называют косточкой на ноге у большого пальца или просто шишкой на ноге.
Лечение вальгусной деформации стопы
Вальгусная деформация первого пальца стопы (Халюс Вальгус) выглядит как шишка или выпирающая косточка в области большого пальца ног. Это вид деформации, при которой большой палец отклоняется кнаружи, a первая плюсневая кость — внутрь, поднимается и поворачивается.
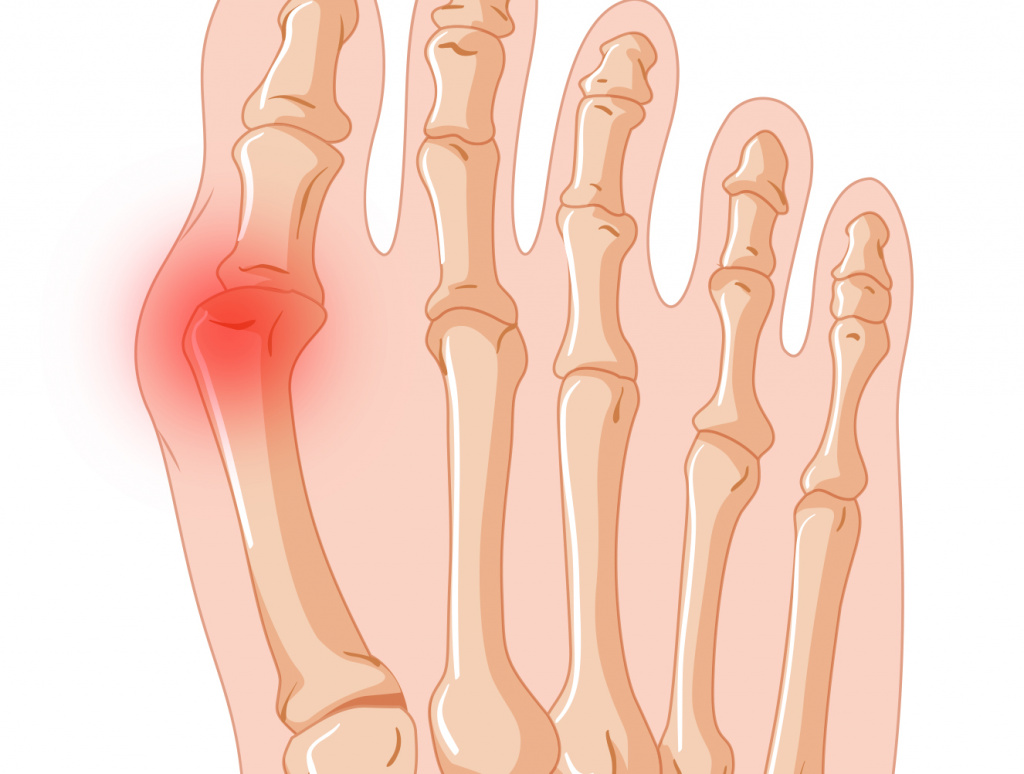
Механизм развития вальгусной деформации стопы
Отклонение внутрь плюсневой кости происходит в медиальном плюсне-клиновидном суставе. Вместе с этим сухожилие сгибателя первого пальца, которое прикрепляется к основной фаланге большого пальца, утягивает сам палец кнаружи, то есть в другую сторону.
Симптомы hallux valgus
Основной симптом — появление шишки — выпячивания с внутренней стороны стопы. Поэтому у больного возникают проблемы с выбором обуви: если она контактирует с местом деформации, то натирает его и вызывает сильную боль.
Причины вальгусной деформации первого пальца стопы
Однозначной причины возникновения косточки на большом пальце ноги специалисты пока не выявили. На появление дефекта влияет совокупность факторов.
- Неудобная обувь: на каблуке и с узким носом, который сдавливает передний отдел стопы. Это главный триггер, который провоцирует развитие заболевания. Из-за перегрузки. Стопа не может нормально амортизировать удары о землю, и это тоже становится причиной развития деформации, постепенно атрофируется часть мышц.
Именно поэтому вальгусной деформацией стопы часто страдают звезды шоу-бизнеса, модели и светские львицы, для которых ходить в модных туфлях на высоких каблуках — элемент имиджа, профессиональная необходимость.
Тем не менее, нельзя списывать эту болезнь стопы только на влияние каблуков, ведь есть женщины, которые их носят без вреда здоровью.
- Результат эволюции. Раньше люди часто ходили босиком по пересеченной местности. Это способствовало формированию мышц и связок, нормальному развитию стопы. Обувь, в первую очередь носила функцию защиты от камней, холода, укусов насекомых и др.
Сейчас люди гораздо чаще носят обувь и ходят преимущественно по ровной поверхности: дома — по полу, на улице — по асфальту, поэтому сильнее подвержены заболеваниям ног и стоп, появлению деформаций.
- Наследственность. Hallux valgus (Халюс Вальгус) — генетическое, наследственное заболевание. Пациенты часто ссылаются на то, что у их близких родственников есть подобные деформации стопы. Но так как гены, которые отвечают за эту деформацию, ученые пока не выявили, подтверждающих эту теорию фактов нет.
- Анатомия стопы. Влияет на развитие деформации первого пальца стопы и анатомия всего переднего отдела стопы:
- соотношение длины первой и второй плюсневых костей;
- форма суставной поверхности;
- форма головки плюсневой кости;
- подвижность основания первой плюсневой кости.
Группы риска
Женщины: по статистике hallux valgus встречается у них в 20 раз чаще, чем у мужчин.
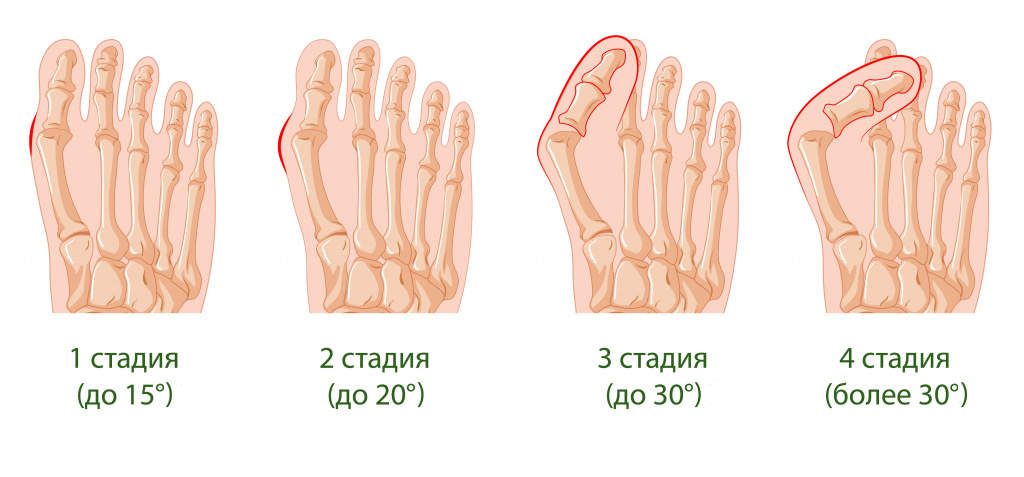
Степени вальгусной деформации большого пальца стопы
Степени вальгусной деформации определяются по углу деформации. Метод лечения и степень деформации не всегда взаимосвязаны.
Последствия болезни без лечения
К сожалению, способов эффективного консервативного лечения hallux valgus не существует. Тем не менее можно подобрать удобную обувь, в которой комфортно и нет болезненных ощущений. Если подобрать обувь не удается, то единственный выход из ситуации — провести операцию по удалению косточки на большом пальце.
Способы диагностики hallux valgus
Для диагностики проводят рентген обеих стоп в двух проекциях. Рентген нужно сделать под нагрузкой: это позволяет достоверно оценить степень деформации и определить, как лучше убрать косточку.
Профилактика
Основные меры:
- отказаться от обуви на высоком каблуке, с узким носом;
- в отдельных случаях, использовать ортопедические стельки;
- подобрать комфортную обувь.
Способы лечения вальгусной деформации стопы
Консервативное лечение
Пациенты очень часто задают вопрос, как исправить этот дефект стопы у взрослых без операции. К сожалению, консервативное лечение в этом случае не эффективно. Не существует ни таблеток, ни мазей, ни других лекарств, которые могли бы стать альтернативой хирургической коррекции косточки на большом пальце ноги.
Оперативное лечение hallux valgus
Описано более двухсот методик хирургического лечения hallux valgus.
Высококвалифицированные специалисты обычно владеют как минимум пятью методиками операций по удалению вальгусной косточки на большом пальце ноги. Поэтому могут вылечить практическую любую степень деформации.
К вариантам хирургического лечения можно отнести:
- дистальные остеотомии;
- проксимальные остеотомии;
- артродез первого плюснефалангового сустава;
- артродез медиального плюсне-клиновидного сустава, или артродез Лапидуса.
Чаще всего хирурги проводят остеотомию — это искусственный перелом кости. С помощью специального оборудования хирург распиливает кость и получает два ее фрагмента: первый с головкой плюсневой кости и второй — проксимальную часть плюсневой кости. Оба фрагмента устанавливают в необходимое для коррекции положение и фиксируют их. Как правило, для этого используют винты. Они обеспечивают надежную фиксацию кости до момента ее сращивания.
Дистальную остеотомию можно сделать открытым или закрытым, менее инвазивным способом.
Как проходит операция
1 этап — сбор необходимых стандартных анализов.
2 этап — госпитализация и выполнение хирургического вмешательства.
Анестезия: проводниковая (в 98% случаев) или общая.
Остеотомию проводят открытым способом Scarf или миниинвазивным методом MICA.
Scarf — открытая операция на косточке большого пальца. Хирург выполняет разрез кожи и всех подлежащих тканей,выходит на кость, вскрывает сустав, распилив его определенным образом на два костных фрагмента. После коррекции врач временно фиксирует их специальными спицами, а затем винтами. Такую операцию проводят бесплатно по ОМС.
В ходе миниинвазивной операции MICAрезекцию (распил) кости проводят через маленький прокол — не более, чем 3 миллиметра. Визуальный контроль осуществляют с помощью рентген-аппарата — С-дуги. Под ним врач вводит винты, а затем и спицы. Коррекция фрагментов кости осуществляется специальным инструментом по той же схеме, что и при открытой операции Scarf.
Во время миниинвазивной операции MICA не разрезают кожу и гораздо меньше травмируют мягкие ткани. Эта операция имеет лучший косметический эффект, а также менее выраженный болевой и отечный синдромы. Соответственно, реабилитация пациента после такой операции пройдет легче и быстрее. Миниинвазивую операцию проводят на платной основе.
Какая методика подойдет лучше также зависит от степени деформации. Хотя, эксперты отмечают, что большинство операций можно сделать чрескожно, миниинвазивно.
«MICA – закрытый метод по исправлению вальгусной деформации помогает пациентам быстрее вернуться к привычному ритму и образу жизни. Но опираясь на собственный, более, чем двадцатилетний опыт хирургического лечения hallux valgus, хочу отметить, что итоговый результат вмешательства, выполненного мной или врачами моей команды будет хорошим, вне зависимости от методики». — Олейник Алексей Владиславович, травматолог-ортопед, хирург.
Длительность операции: Операция для коррекции стандартной вальгусной деформации стоп займет 20–30 минут. ,Если деформация сложная или комбинированнаяс сочетанием нескольких сегментов стопы — до 1,5 часов. Врачи рекомендуют оставаться в стационаре 1–2 дня, но по желанию пациент может уйти домой уже через 2–3 часа после операции.
Здесь также хорошо и подробно описано лечение и операция на Hallux Valgus с использованием метода MICA.
Реабилитация
Послеоперационный период
Первые сутки после операции на повязку нужно прикладывать лед и держать около 20–30 минут. Это предотвращает кровотечение и снижает болевой синдром.
Боль – это биохимическая реакция. Чтобы стопа не болела, нужно чтобы рецепторы были заняты обезболивающими. Препараты необходимо принимать по часам. Как правило, врач прописывает его в дозировке 1 грамм каждые 6 часов — это позволяет предвосхитить развитие сильного болевого синдрома и комфортнее перенести операцию.
Первая и вторая недели после операции
Через 2 дня после удаления косточки н болевой синдром полностью проходит. В первую неделю после операции врачи разрешают ходить, наступая на ногу полностью, но двигательную активность стоит сократить. Ходьба стимулирует приток крови к конечности, поэтому она сильнее отекает и болит. В первую неделю после операции ногу необходимо держать горизонтально, не опускать вниз.
Через неделю после операции на косточке большого пальца делают первую перевязку для контроля послеоперационной раны. Ее нужно носить до снятия швов: врачи рекомендуют сделать только одну перевязку, а в некоторых случаях повязку вообще не меняют. Иногородним пациентам повязку не накладывают.
Со второй недели пациент может делать то, от чего ему не становится больно. Обязательно нужно носить послеоперационную обувь — ботинок Барука. В ней нужно ходить 2–4 недели после операции (в зависимости от степени деформации).
Если выполнена миниинвазивное оперативное лечение hallux valgus, то через 2 недели уже можно носить обычную обувь, ходить с полной нагрузкой.
Процесс реабилитации крайне важен: от него зависит результат, который получит пациент.
Активная реабилитация
Активная реабилитация начинается через 2 недели после операции. Занятия и процедуры должны проходить под контролем реабилитолога. Активный период реабилитации, как правило, длится со 2 по 6 или (в крайнем случае) 8 неделю.
Обычно пациентам показано занятие с реабилитолгогом один раз в неделю. Он покажет, как правильно выполнять упражнения и ходить. Затем активность реабилитации увеличивают, например, добавляют тейпирование. Через 8 недель активная реабилитация, как правило, заканчивается.
Через 10–12 недель отек спадает. Окончательно оценить эффект сделанной операции можно через 6–12 месяцев: это зависит от объема вмешательства,его травматичности, других особенностей организма пациента. Кроме занятий со специалистом пациентам необходимо самостоятельно заниматься дома: делать упражнения 2-3 раза в день, по 10–15 минут.
Важно ответственно относиться к периоду реабилитации и выполнять все рекомендации врача. Через 8 недель формируются рубцовые ткани, артрофиброз, тугоподвижность в суставе, поэтому улучшить результат невозможно.
В этот период уже можно свободно ходить, нагружать ногу. Подвижность постепенно восстанавливается: полный период восстановления займет от полугода.
Как попасть на бесплатное лечение ?
- Запишитесь на онлайн консультацию через форму обратной связи на нашем сайте, Whatsapp, Telegram или звоните по номеру 8 800 350-14-52.
- С вами свяжется ассистент и подскажет какие исследования необходимо предоставить для онлайн консультации.
- Обсудите с врачом на консультации операцию, время и место ее проведения.
- Соберите необходимые документы, сдайте анализы, пройдите исследования.
- С документами и результатами обследования приезжайте в назначенный день и время на госпитализацию в медицинское учреждение.
Подробнее о том как попасть на операцию hallux valgus по ОМС бесплатно читайте здесь.
Все бесплатно?
Мы оказываем бесплатные ОНЛАЙН-КОНСУЛЬТАЦИИ.
Хирургическое вмешательство ОТКРЫТЫМ МЕТОДОМ SCARF (через разрезы) оплачивается за счет фонда обязательного медицинского страхования РФ (покрывается полисом ОМС жителя любого региона России).
Если вы хотите пообщаться с врачом лично, выполнить операцию малотравматичным методом MICA (через проколы), это можно сделать на коммерческой основе.
Рекомендуем обратиться к нашим партнерам. Они также помогут пройти реабилитацию, быстро получить результат после оперативного лечения halluх valgus и правильно восстановиться после операции.
