Содержание:
- Вопрос 1. В чем опасность базалиомы?
- Вопрос 2. Есть ли базалиомы с разной степенью опасности?
- Виды лечения базальноклеточного рака кожи
- Хирургическое удаление базалиомы
- Электрокоагуляция, радиоволновой метод, лазер
- Лучевая терапия
- Лечение базалиомы мазями
- Фотодинамическая терапия при базалиоме
- Криодеструкция при базалиоме
- Системное лечение базалиомы
- Химиотерапия
- ГЛАВНЫЙ ВОПРОС № 3. Как же правильно выбрать метод лечения базалиомы?
- Резюме, или Коротко о главном
- Список литературы
Около 3 лет я консультирую пациентов в интернете. За это время я убедился, что у нас в стране бытует обманчивое мнение о том, что базалиома (она же базальноклеточный рак кожи) – не серьезная опухоль. Метастазов не даёт, лечится легко, и раком ее называют исключительно формально.
Такое отношение к базалиоме порождает огромное разнообразие методов ее лечения. Многие врачи лечат тем, что есть под рукой. Очень часто игнорируются огромные исследования, которые давно распределили имеющиеся варианты лечения на пьедестале эффективности.
Недавно в «Инстаграме» очень показательная дискуссия развернулась с одним из моих коллег. Ниже привожу комментарии к публикации, на которой базалиома кожи носа размером около 2 см, наиболее вероятно, узловой формы.

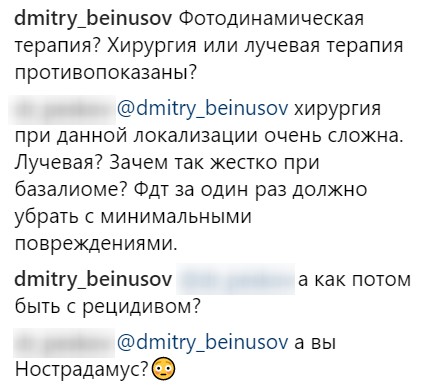


Эта дискуссия наглядно показывает, что достоверные исследования эффективности различных методов лечения базалиомы и практика почему-то существуют в параллельных вселенных.
Вы скажете: «А может, доктор прав? Может, действительно эти ваши исследования устарели и передовые доктора уже давно базалиому победили новыми высокотехнологическими методами лечения?»
Для того чтобы разобраться, нужно ответить на несколько важных вопросов:
ПОЕХАЛИ!
Вопрос 1. В чем опасность базалиомы?
Обратимся к фактам, которые подтверждены исследованиями.
- Базалиома – самая частая злокачественная опухоль кожи. Не все исследования это подтверждают, так как не все онкологические регистры причисляют ее к злокачественным опухолям. Вот как минимум один отечественный источник [1] и один англоязычный [2], которые это подтверждают.
- 5- и 10-летняя выживаемость при базальноклеточном раке составляет почти 100 % [3], однако в единичных запущенных случаях возможна смерть в результате прорастания опухоли в подлежащие структуры (фотография 18+). В России от рака кожи (базальноклеточного и плоскоклеточного) в 2015 году умерли 758 человек. На фоне общего числа умерших от всех онкологических заболеваний (более 930 000 человек) предыдущая цифра теряется [5].
- Несмотря на отсутствие угрозы для жизни, основная опасность базалиомы заключается в значительном косметическом дефекте, который может возникнуть, если опухоль длительное время не лечить. Это вызвано тем, что 85 % базалиом располагаются на коже лица или шеи. [4]
Вопрос 2. Есть ли базалиомы с разной степенью опасности?
Да, различия есть. Существует базальноклеточный рак с высоким и низким риском рецидива. Посмотрите эту таблицу.
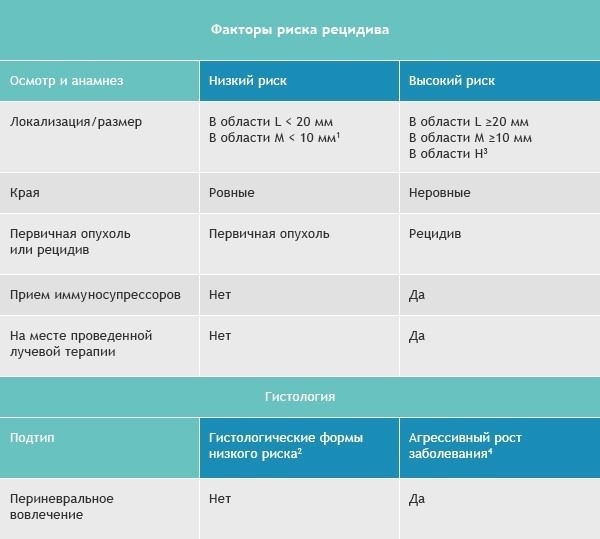
Область H: маска лица (включая веки, брови, кожу вокруг глаз, нос, губы [кожу и красную кайму губ], подбородок, нижнюю челюсть, кожу/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени.
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки).
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска.
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса.
- Область H означает высокий риск вне зависимости от размера.
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли.
Для присвоения опухоли статуса «высокий риск рецидива» достаточно наличия даже одного фактора из правого столбца.
Тактика лечения базальноклеточного рака зависит от степени риска рецидива.
На самый главный вопрос № 3 «Как выбрать лечение при базалиоме?» мы ответим в конце статьи.
Сейчас сделаем подробный обзор наиболее частых методов лечения базалиомы.
Виды лечения базальноклеточного рака кожи
Хирургическое удаление базалиомы
Микрографическая хирургия по Mohs
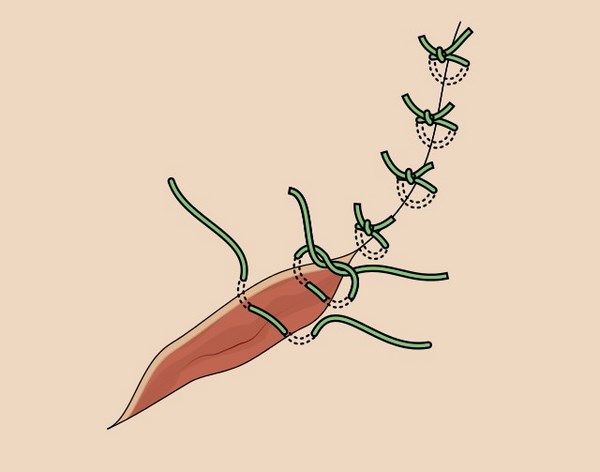
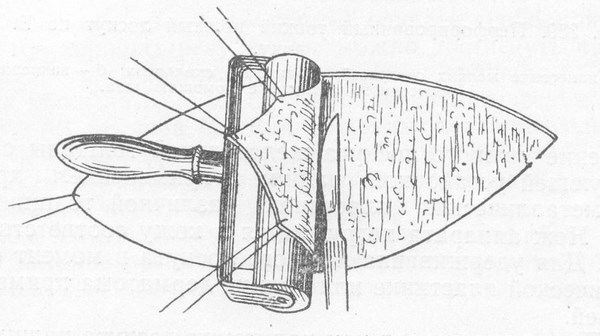
Основная задача любого лечебного подхода при базальноклеточном раке кожи – удалить опухоль из организма полностью. Обычно это происходит так:
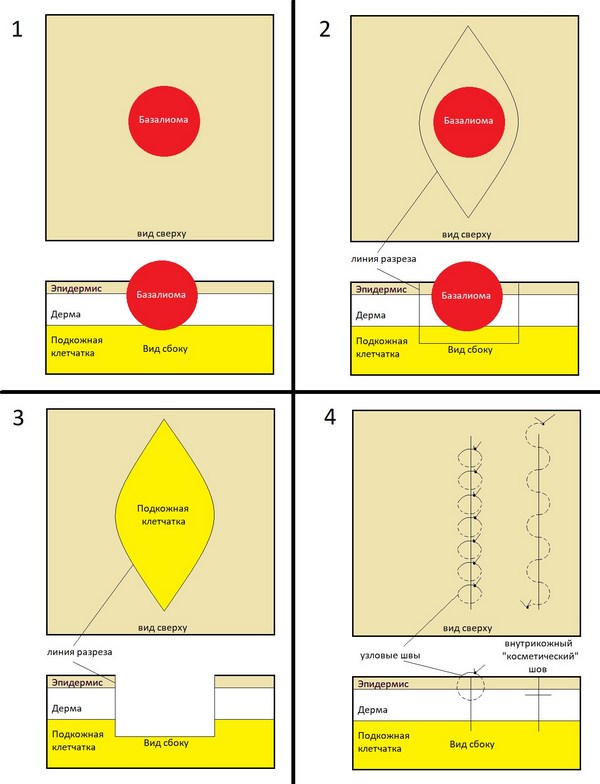
1 и 2 – на коже делается разрез, похожий по форме на веретено
3 – базалиома, вместе с небольшим фрагментом здоровой кожи удаляется, рана не зашита
4 – рана зашивается узловыми швами или внутрикожным швом.
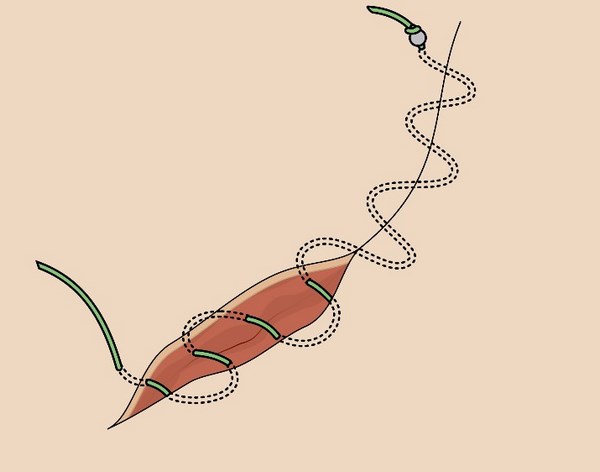
Однако, что, если все получилось менее удачно, чем на первой картинке и опухоль удалена не полностью?
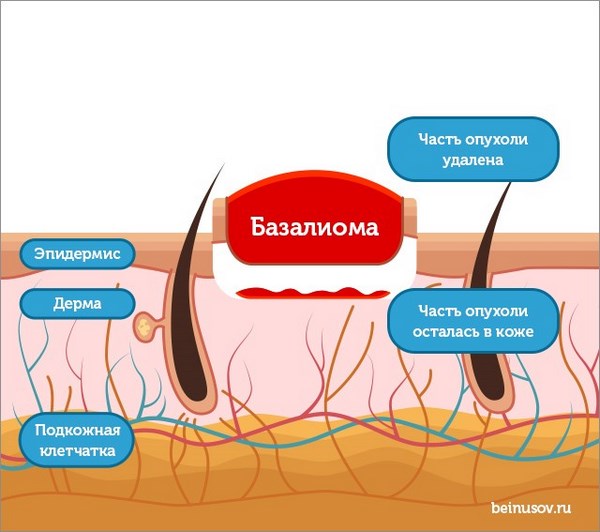
Что если захвата здоровых тканей оказалось недостаточно и часть опухоли осталась в коже, и это неминуемо приведет к рецидиву?
Вы можете предположить: «Так нужно больше отступать! Резать к чертовой матери!» (с)
К сожалению, этот вариант не всегда подходит, потому что 85 % базалиом располагаются на лице и отступать там, как правило, уже некуда.
Что же делать? Как, с одной стороны, на 100% удалить опухоль, а с другой – удалить минимум здоровых тканей?
Американский хирург Фредерик Мос (Mohs) еще в 1936 году предложил проводить послойное удаление опухоли с гистологическим исследованием каждого удаленного слоя во время операции.
Это выглядит примерно вот так:
- Удаляют опухоль с захватом здоровых тканей. Удаленный материал сразу попадает под микроскоп к врачу-патоморфологу. Доктор смотрит – есть ли здоровая ткань в краях резекции.
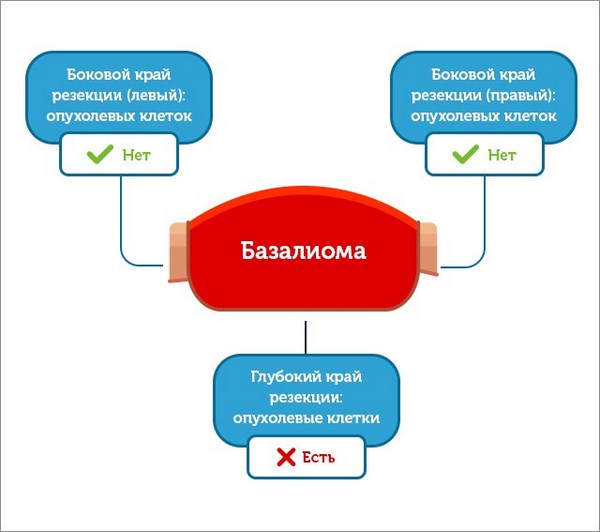
- Если в каком-то из краев резекции есть клетки базалиомы – врач удаляет еще один слой.
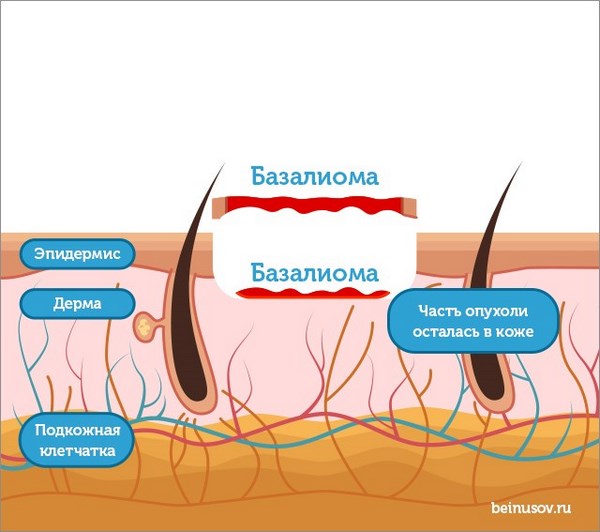
И снова патоморфолог тревожно вглядывается в микроскоп и понимает, что в глубоком крае резекции снова определяются опухолевые клетки.
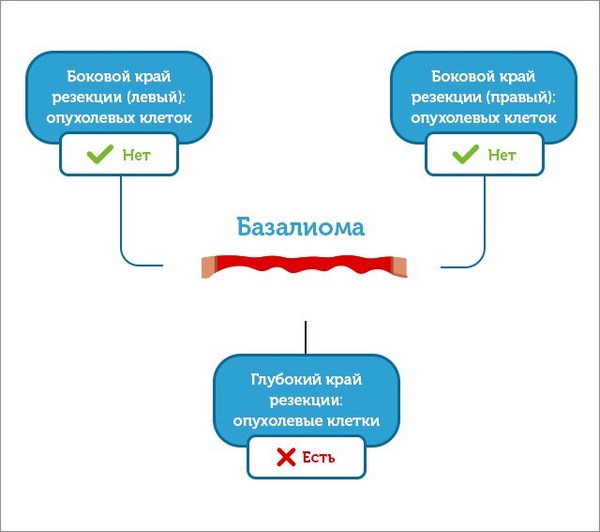
- Думаю, что общий смысл понятен. Удаляют слой за слоем до тех пор, пока патоморфолог не увидит все края резекции без опухолевых клеток.
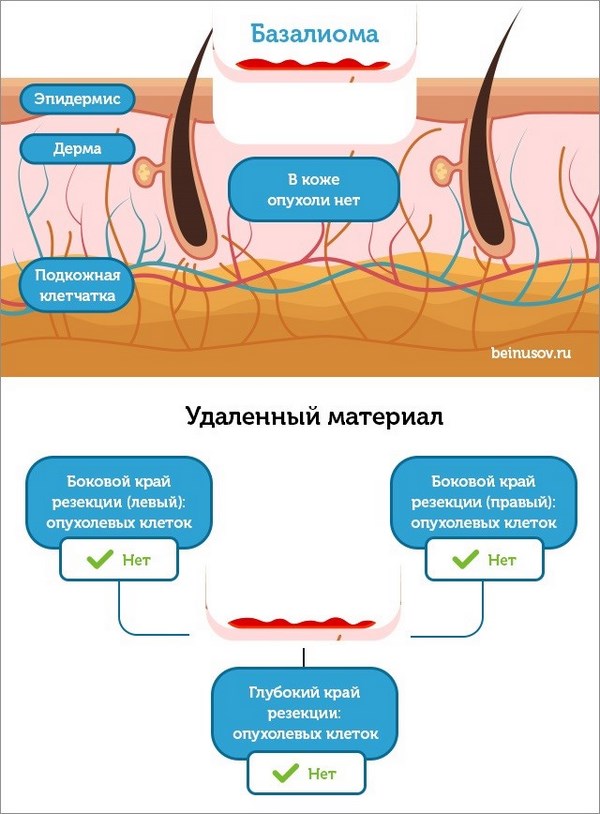
Все. Рану зашивают, вся бригада, смахнув пот с лица, покидает операционную.
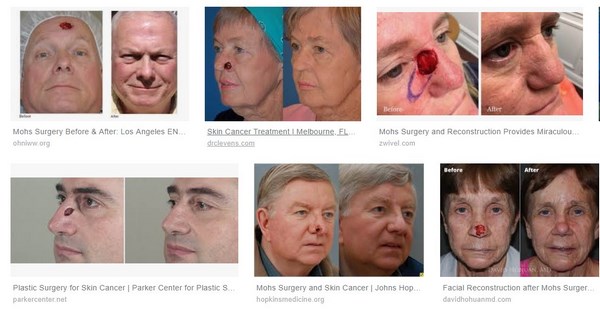
Фото до и после лечения по методу Моса откроются после клика на эту картину
Возможные осложнения – стандартные, как и для любого хирургического вмешательства:
- нагноение;
- кровотечение;
- развитие рубца в послеоперационный период.
Минусы метода в сравнении с иссечением скальпелем:
- большая трудоемкость;
- значительная длительность операции;
- высокая стоимость.
Плюсы:
- полное удаление опухоли;
- минимально возможный процент рецидива;
- гистологическое подтверждение чистоты краев резекции;
- в некоторых случаях метод позволяет удалить меньший объем здоровых тканей, чем при аналогичных иссечениях скальпелем.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
В Санкт-Петербурге пока всего одна клиника, где проводят удаление по Mohs.
Иссечение скальпелем
При традиционном удалении базалиомы скальпелем перед хирургом стоит та же задача, что и во время микрографической хирургии по Mohs – удалить опухоль полностью.
С другой стороны, т. к. при базалиоме врач, скорее всего, работает с кожей лица, для него важно избежать выраженного обезображивающего рубца после операции.
Отсюда возникает вопрос – cколько нужно отступить от видимого края опухоли, чтобы максимально снизить риск рецидива и, при этом, не удалить человеку половину лица вместе с опухолью? Как определить «золотую середину»?
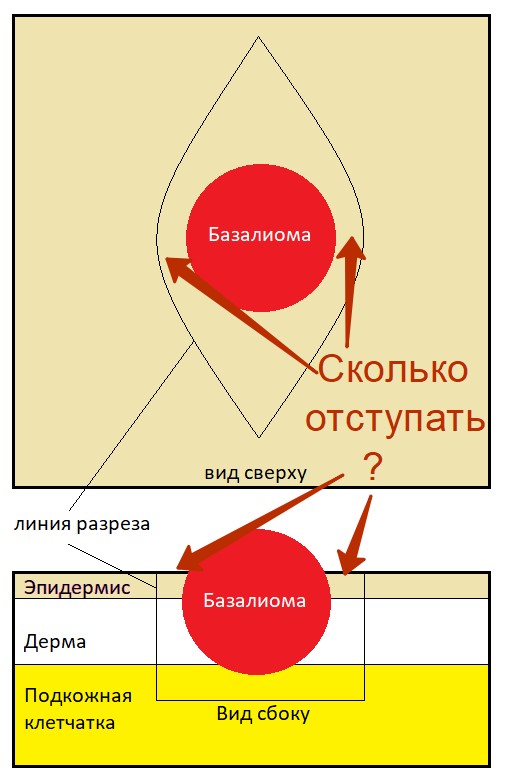
Здесь опять нам на помощь приходят клинические исследования, и не одно, а целый метаанализ, в который включены данные 1 353 пациентов с базальноклеточным раком кожи из 6 исследований. [6]
Согласно данным этой публикации, отступа в 4 мм будет достаточно для полного удаления первичного (не рецидива) очага базальноклеточного рака кожи размером не более 2 см. 5–6 мм авторы рекомендуют для рецидивов базалиомы и опухолей с высоким риском рецидива, а также агрессивных гистологических типов.
3 основных вида хирургического иссечения при базалиоме
Первый вид, я приводил в качестве примера выше, но мне необходимо привести его ещё раз – удаление из веретенообразного разреза:

После выполнения разреза и удаления опухоли вместе с фрагментом здоровых тканей края раны с помощью небольшого усилия соединяют и накладывают на них швы.
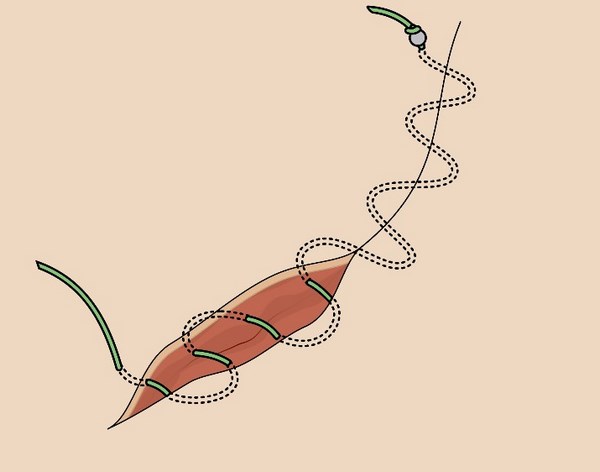
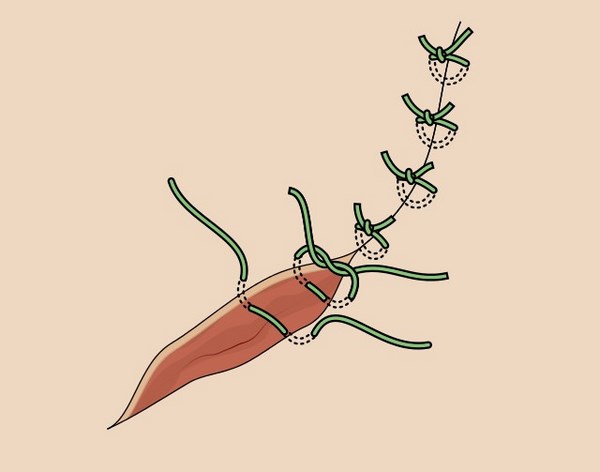
Этот вид закрытия дефекта используют только при очень небольших размерах опухолей, т. к. возможности для стягивания краев раны на лице очень ограничены.
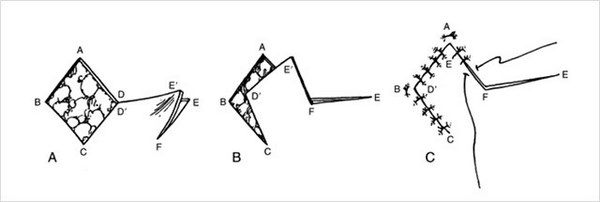
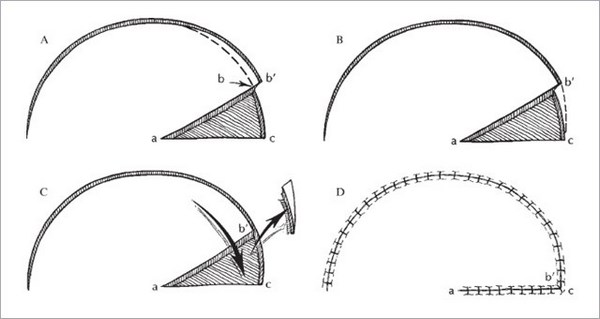
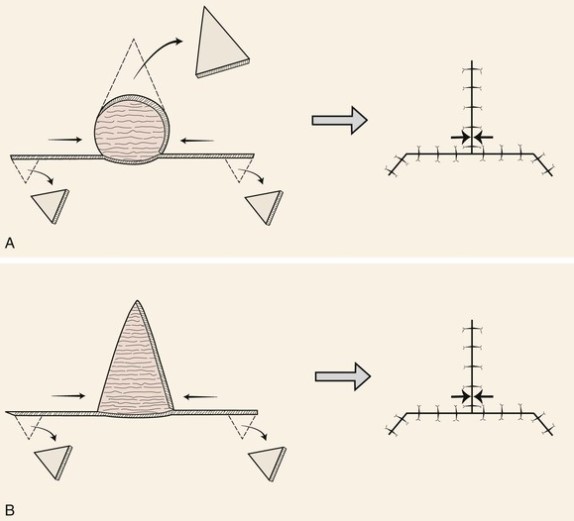
Второй вид – закрытие кожного дефекта, который возникает после удаления базальноклеточного рака, кожными лоскутами. В англоязычной литературе flap surgery.
Существуют основные виды пластики кожными лоскутами.
- Ромбовидный лоскут.
- Двудольный лоскут – применяется чаще в области носа.
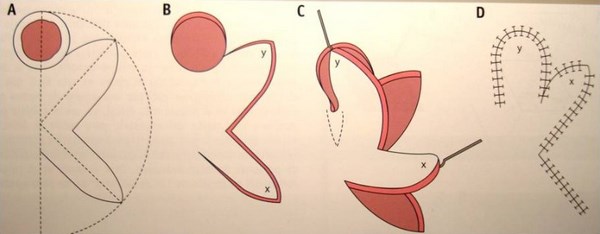
- Островковый лоскут – от окружающей кожи отделяют фрагмент, но не от подлежащих тканей, и перемещают для закрытия дефекта.
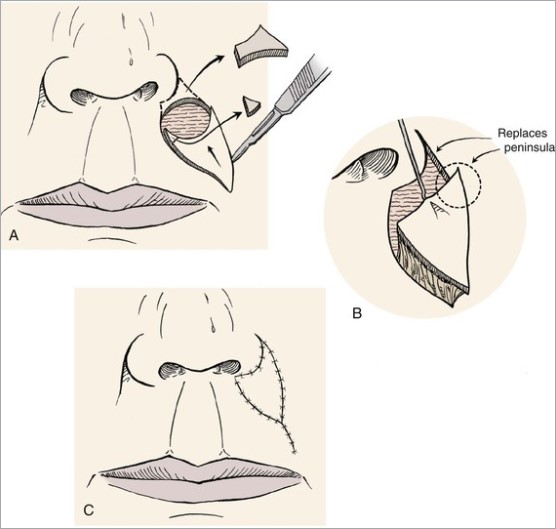
- Ротационный лоскут.
- О-Т-пластика.
- H-пластика.
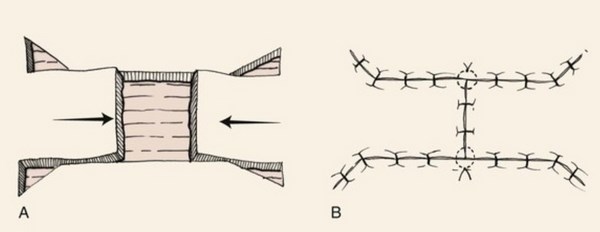
Не буду приводить весь спектр возможных техник закрытия дефекта кожными лоскутами. Моя задача показать, что вариантов достаточно много. Если вдруг хирург говорит что-то вроде «нет, здесь не удалить хирургически», то, возможно, Вам стоит узнать мнение другого хирурга.
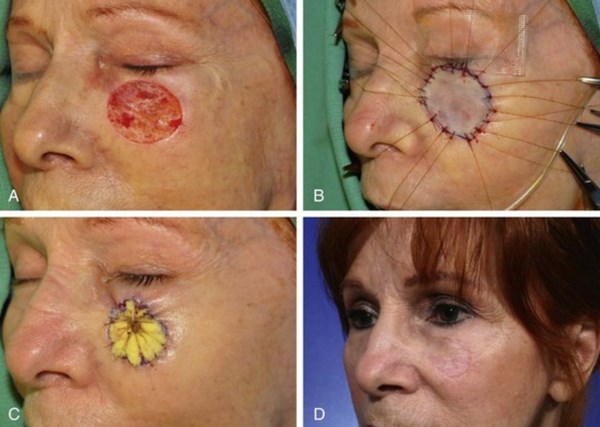
Дальше с помощью реальных результатов опровергну тезис противников хирургии «хирургическое лечение базалиомы приводит к образованию ужасных рубцов»:
Результат хирургического лечению базалиомы по методу Мос от
к.м.н. Романенкова Н.С.
Результат хирургического лечению базалиомы по методу Мос от
к.м.н. Романенкова Н.С.
Результат хирургического лечению базалиомы по методу Мос от
к.м.н. Романенкова Н.С.
Результат хирургического лечению базалиомы по методу Мос от
к.м.н. Романенкова Н.С.
Результат хирургического лечению базалиомы по методу Мос от
к.м.н. Романенкова Н.С.
Фотографии выше наглядно показывают, что хирургия при базалиоме может быть с прекрасным косметическим результатом, если у хирурга руки начинаются от плечевых суставов.
Третий вид хирургии при базалиоме – пересадка кожи
В ситуации, когда ни первый, ни второй вид хирургии не получается применить – остается пластика свободным кожным лоскутом.
После (иногда и во время) удаления опухоли хирург заготавливает фрагмент кожи необходимых размеров на донорском участке. Как правило, это внутренняя сторона плеча, подвздошная область.
Затем донорский фрагмент укладывают на дефект, образовавшийся после удаления опухоли, и пришивают к окружающей коже.
Результат операции по хирургическому лечению базалиомы
по методу Мос от к.м.н. Романенкова Н.С.
Осложнения при хирургическом удалении базалиомы:
- нагноение;
- кровотечение;
- отторжение кожного лоскута;
- расхождение швов;
- развитие рубца в послеоперационном периоде.
Минусы метода хирургического иссечения скальпелем в сравнении с хирургией по Мосу:
- необходимость, как правило, захватывать бо́льший объем здоровых тканей;
- отсутствие гистологической оценки краев резекции во время операции.
Плюсы:
- низкая стоимость;
- относительно небольшая длительность.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
Электрокоагуляция, радиоволновой метод, лазер
Эти методы применяют при очень небольших размерах очага базальноклеточного рака, а также, когда есть уверенность, что опухоль не прорастает до подкожной клетчатки. Также важно отметить, что электроэксцизию стоит применять только при расположении опухоли в зоне низкого риска рецидива. В случае, который приведен ниже, базалиома расположена на боковой поверхности грудной клетки.
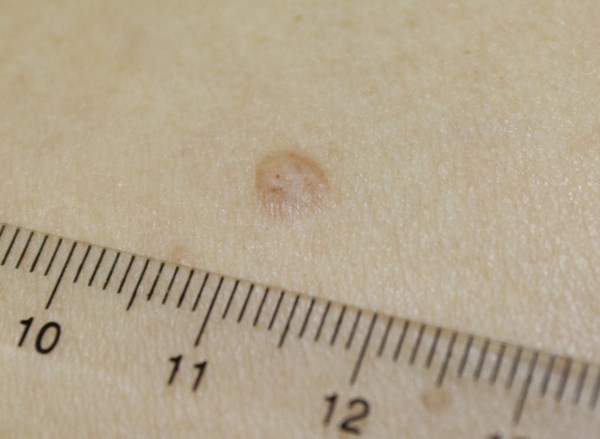
Поверхностная форма базалиомы
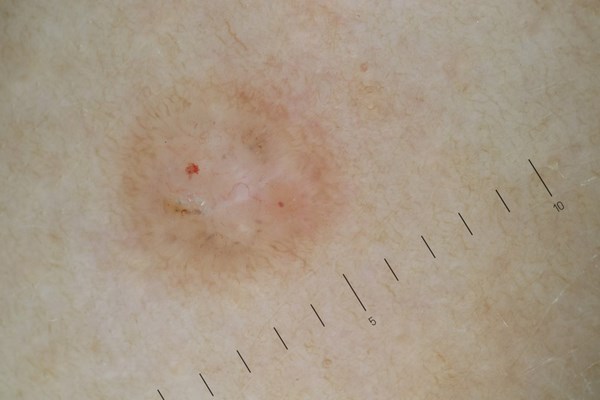
Дерматоскопический снимок поверхностной базалиомы
Схема удаления опухоли методом электроэксцизии выглядит следующим образом:
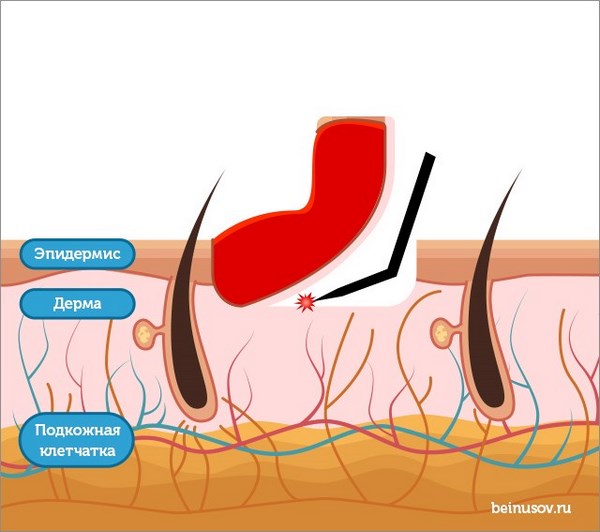
Кожу рассекают с помощью электрокоагулятора, радиоволнового аппарата или лазера, опухоль удаляют с захватом здоровых тканей.
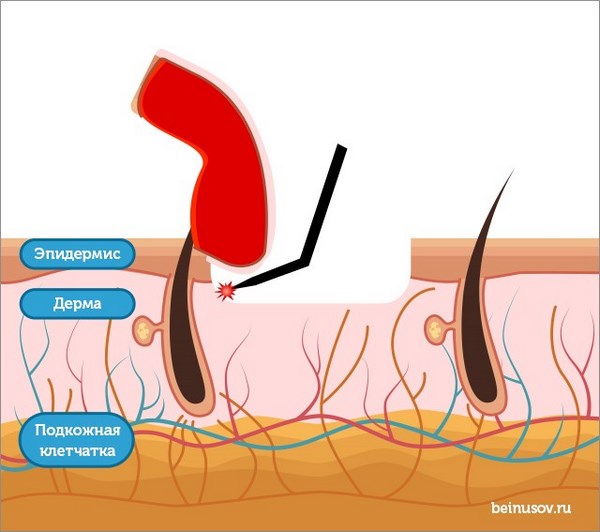
После удаления материал направляют на гистологическое исследование, в ходе которого определяют тип опухоли и полноту ее удаления. В случае выявления в краях резекции опухолевой ткани или агрессивного типа рака кожи проводят повторную операцию с бо́льшим захватом здоровых тканей либо курс лучевой терапии. К агрессивным гистологическим типам относятся морфеаподобный, базосквамозный (метатипический), микронодулярный.
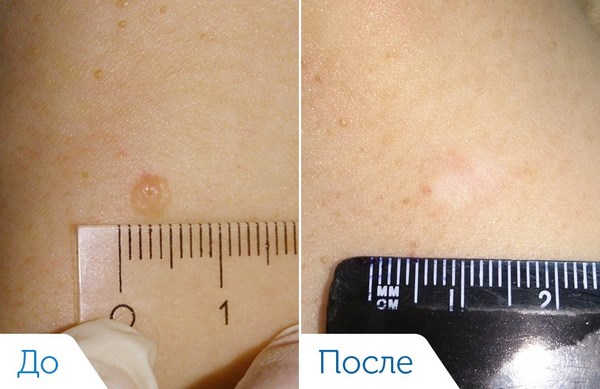
Базальноклеточный рак кожи, поверхностно-распространяющаяся форма. До и после удаления радиоволновым методом. Между фото около 6 месяцев
Осложнения метода электрокоагуляции (радиоволнового, лазерного) – в крайне редких случаях нагноение или минимальная кровоточивость в раннем послеоперационном периоде.
Минусы метода электроэксцизии в сравнении с хирургическими методами:
- Очень ограниченная область применения – только при небольших размерах опухоли и при расположении в зоне низкого риска рецидива.
- При несоблюдении правильного отступа от границы опухоли риск рецидива возрастает.
Плюсы:
- низкая стоимость;
- минимальная длительность операции;
- минимальная трудоемкость.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
Лучевая терапия базалиомы
Этот вид лечения применяют при базалиоме, когда хирургия невозможна из-за противопоказаний или затруднительна из-за расположения опухоли, например в области век или носа. Кроме этого, опухоли больших размеров также могут быть излечены с помощью лучевой терапии (ЛТ).
Существует 4 вида лучевой терапии при базальноклеточном раке:
- близкофокусная рентгенотерапия;
- дистанционная гамма-терапия;
- электронная терапия;
- брахитерапия.
ВАЖНО!
Перед назначением лучевой терапии врач должен убедиться, что перед ним именно базалиома. Не меланома, не карцинома Меркеля, а именно базальноклеточный рак.
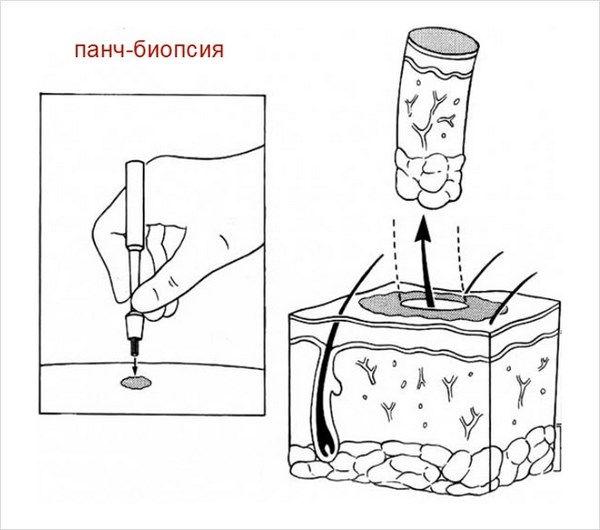
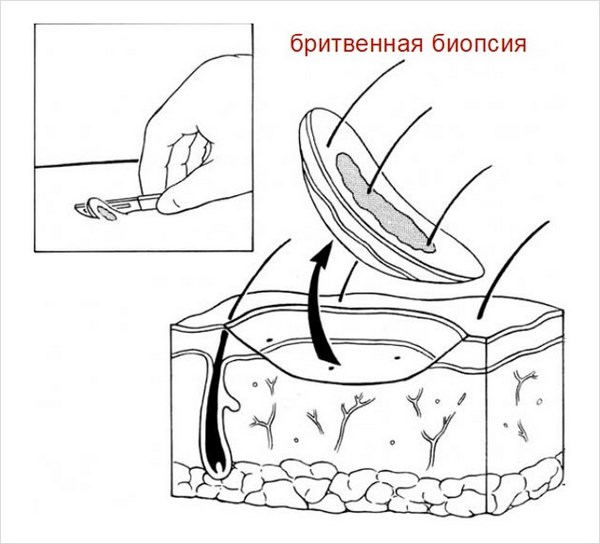
Для подтверждения диагноза удаляют все образование целиком или его фрагмент с помощью панч- или бритвенной биопсии и направляют на гистологическое исследование. Дерматоскопия, соскоб или пункция для цитологического исследования и уж тем более простой визуальный осмотр НЕ заменяют гистологии.
После подтверждения диагноза пациент направляется на лучевую терапию. Аппарат сконструирован таким образом, что лучи не проникают глубже поверхностного слоя кожи. Воздействие на окружающие ткани минимальное.
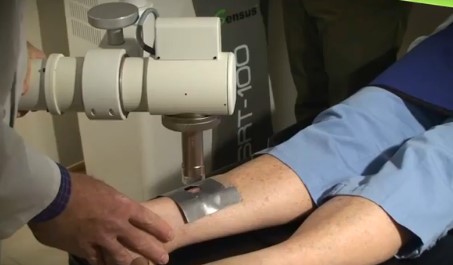
Пример лучевой терапии при базалиоме
Процедура проведения лучевой терапии при базальноклеточном раке очень напоминает рентгеновское исследование. Один сеанс проходит несколько минут и, как правило, больше времени у пациента уходит на то, чтобы добраться до места проведения процедуры.
Общая доза облучения может варьироваться в зависимости от многих факторов и подается на очаг базальноклеточного рака по частям, в среднем, от 3 до 7 недель. Чем больше размер очага, тем больше сеансов, тем длительнее лечение и тем больше вероятность осложнений. План лечения должен составлять радиолог с учетом особенностей конкретного случая.
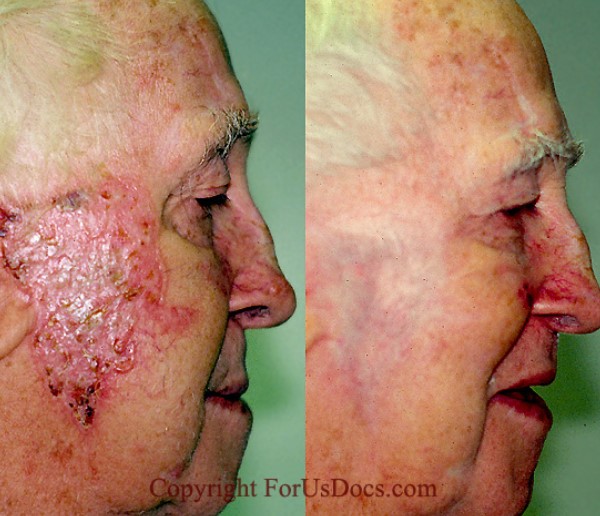
Иногда лучевая терапия может быть лучшим выбором в сравнении с хирургией
Одним из вариантов лучевой терапии является брахитерапия. При этом методе применяют другой источник излучения – радиоизотоп, который на короткое время помещают максимально близко к опухоли.
Противопоказания для лучевой терапии при базалиоме:
- синдром Горлина-Гольца (базальноклеточного невуса), однако есть единичные сообщения о лечении этой патологии именно методом брахитерапии [7];
- волчанка;
- склеродермия;
- пигментная ксеродерма.
Осложнения:
- на месте проведенной лучевой терапии в очень редких случаях возможно повторное развитие очагов рака кожи;
- лучевой дерматит – реактивное воспаление кожи;
- изменения цвета кожи, чаще она становится более светлой;
- развитие рубцов;
- выпадение волос в месте проведения ЛТ;
- повреждение слюнных желез в области лечения.
Недостатки:
- относительно большое количество возможных осложнений;
- длительность лечения может составлять более 7 недель.
Преимущества в сравнении с хирургическими методами:
- проводится без нарушения кожных покровов;
- безболезненность.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
Лечение базалиомы мазями
Применение мазей при базальноклеточном раке кожи может, на первый взгляд, показаться многим пациентам и врачам очень привлекательным. Казалось бы, знай себе, мажь и все пройдёт. Однако, пожалуйста, дочитайте этот раздел до конца, прежде чем начинать искать в интернете «где купить мазь ХХХХХ».
ВАЖНО! Назначение любой мази при базальноклеточном раке нельзя проводить без предварительного определения его гистологического типа. Это вызвано тем, что при морфеаформной, микронодулярной или метатипической форме повышается риск рецидива.
Простой визуальный осмотр, дерматоскопия, соскоб или пункция НЕ заменяют гистологию.
Для этого перед процедурой, с помощью панч- или бритвенной биопсии, удаляют фрагмент опухоли или весь очаг целиком и направляют на гистологическое исследование.


Перечислю мази и, в скобках, их торговые названия в порядке уменьшения количества исследований, доказывающих их эффективность:
- Имиквимод (Алдара, Кераворт).
- 5-фторурациловая мазь (Флонида, Эфудикс).
- Ингенол мебутат (Picato).
- Тазаротен (Тазорак, Зорак, Тарзет).
- Гликозиды соласодина (Курадерм).
Самое важно в этом разделе – показания по применению указанных мазей для лечения базальноклеточного рака кожи. Эти показания сформулированы Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (Food and Drug Administration, FDA) для мази с наиболее доказанной эффективностью – содержащей имиквимод. Однако, на мой взгляд, будет вполне правильным проецировать эти показания на все остальные кремы: [8]
- для взрослых, без иммунодефицита (ВИЧ, гепатит В и С, пересадка органов);
- для первичного очага базалиомы (не рецидив);
- размером не более 2 см;
- поверхностно-распространяющаяся форма;
- расположение на туловище, шее или конечностях (кроме кистей и стоп).
Следующие три пункта для коллег:
- диагноз подтвержден гистологически (фрагмент опухоли удален, направлен на гистологическое исследование, получено заключение: «базальноклеточный рак кожи»);
- хирургический метод по каким-либо причинам не подходит пациенту;
- нет сомнений в том, что пациент останется под контролем и будет соблюдать рекомендации.
Прочитав эти строки, вы увидите, что такой метод лечения может использоваться в очень ограниченном числе случаев.
Кликните на эту картинку, чтобы посмотреть фото до и после лечения базалиомы мазью с имиквимодом. Подставив остальные названия препаратов в поиске, вы увидите аналогичные фото для других средств.
Противопоказания для лечения мазями при базалиоме:
- очаг базальноклеточного рака с высоким риском рецидива (см. таблицу в первой части статьи);
- отсутствие полного набора показаний;
- беременность, лактация;
- детский возраст.
Осложнения:
- в некоторых случаях лечение может давать частичный эффект, выраженный только на поверхности образования, в то время как в более глубоких слоях кожи ткань базалиомы сохраняется;
- в ходе лечения мазью могут появиться отек, покраснение и болезненность в месте нанесения.
Минусы:
- очень ограниченная сфера применения;
- длительность лечения до 6 недель.
Плюсы в сравнении с хирургическими методами:
- безболезненность, без нарушения кожных покровов;
- косметический результат может быть лучше в сравнении с хирургическими методами.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
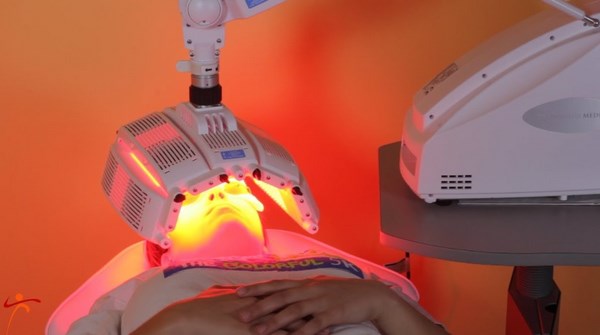
Фотодинамическая терапия при базалиоме
Суть метода (ФДТ):
- С помощью инъекции в опухоль или на ее поверхность (в виде крема) помещается специальное вещество (фотосенсибилизатор), которое увеличивает чувствительность всех клеток организма к воздействию света определенной длины волны.
- Клетки базальноклеточного рака накапливают его с намного большей интенсивностью, чем здоровые.
- На последнем этапе на область опухоли воздействуют лазерным лучом, запускается химическая реакция, в результате которой злокачественные клетки гибнут.
- Воспаление, которое возникает вокруг очага, также активизирует иммунитет на борьбу с раком кожи.
Перед тем как начать ФДТ, врач должен быть уверен, что удаляет именно базалиому не агрессивного гистологического типа. При морфеаформной, микронодулярной или метатипической форме применение ФДТ нежелательно в связи с повышенным риском рецидива.
Это значит, что перед процедурой удаляют фрагмент опухоли или весь очаг целиком и направляют на гистологическое исследование, после которого подтверждается диагноз «базальноклеточный рак».
НЕ дерматоскопия, НЕ соскоб или пункция и уж точно НЕ простой визуальный осмотр.
Для получения материала для гистологического исследования может быть использована панч- или бритвенная биопсия:


А дальше начинается интересное.
Оказывается, что этот вид лечения не рекомендован FDA для базальноклеточного рака кожи в США (данные от 2016 года) [8]. В то же время онкологические ассоциации (NCCN, например) допускают применение метода. Как же так? Неужели есть какие-то сложности с этим способом лечения? Мне удалось найти два фотосенсибилизатора с наибольшей доказательно базой.
- Для фотосенсибилизатора аминолевулиновой кислоты (торговое название Аласенс) проведено исследование на 247 пациентах с 745 очагами поверхностной базалиомы, оно показало полный регресс опухоли, сохранявшийся в течение 5 лет после лечения в 88 % случаев. [9] На мой взгляд, исследование крупное, результаты убедительные. Важно отметить, что все диагнозы подтверждены гистологически – как первичные опухоли, так и рецидивы.
- Для фотосенсибилизатора метил-аминолевулиновой кислоты (торговое название Метвикс, Метвикия) тоже есть очень крупный обзор [10]. Он включает данные 602 пациентов, у которых проводилось лечение 988 очагов поверхностной или узловой формы базальноклеточного рака.Частота полного регресса базалиомы при поверхностной форме варьировала от 85 до 93 % на третьем месяце наблюдения и снижалась до 75 % на 5-м году наблюдения.Полный регресс у пациентов с узловой формой базальноклеточного рака наблюдался в 75–82 % случаев на 3-й месяц и снижался до 77 % случаев на 5-й год наблюдения.
Мой обзор препаратов не претендует на 100%-ю полноту. Однако он точно не будет полным, если я не остановлюсь на фотосенсибилизаторах, которые используются в России, и исследованиях, которые доказывают их эффективность.
- Радахлорин (он же Бремахлорин) и Фотодитазин. Первое, что меня насторожило, – на сайтах pubmed.com, medscape.com и cochrane.org я не нашел исследований эффективности этих фотосенсибилизаторов при проведении ФДТ у пациентов с базалиомой. Исследования в культурах клеток эндометриальной карциномы, гепатоцеллюлярной карциномы, рака молочной железы, лёгкого, пищевода, а про базалиому нет.
Ок, смотрим отечественную литературу. А в ней результаты очень хорошие.
- 74 пациента с различными формами базалиомы – поверхностной, нодулярной, язвенной склеродермоподобной и морфеаформной. Безрецидивный период составил 5 лет почти у 98 % (из 43) пациентов, которым вводился Радахлорин, и 97 % (из 31) в группе Фотодитазина. [11]
- 172 пациента с различными формами базалиомы. Проводилось внутриочаговое введение Радахлорина с последующим облучением опухоли лазером определенной длины волны. Безрецидивный период у 94 % пациентов составил 2 года. Насколько я понял из публикации, дальнейшее наблюдение не проводилось. [12]
Других исследований с бóльшим числом пациентов или с более длительным периодом наблюдения мне не удалось найти в отечественной литературе.
Получается странная ситуация: по одну сторону океана фотосенсибилизаторы с одними результатами, по другую – с другими.
Мое субъективное мнение: исследования аминолевулиновой и метил-аминолевулиновой кислот кажутся мне более убедительными по причине большего числа пациентов и более длительного времени наблюдения. Именно поэтому, если бы для меня встал вопрос проведения фотодинамической терапии себе любимому, я бы проводил ее с применением метил-аминолевулиновой кислоты. Исследования этого препарата отличаются наибольшим количеством пациентов и максимальным временем наблюдения за развитием рецидива.
Фото до и после фотодинамической терапии можно посмотреть, кликнув на эту картинку.
Противопоказания для фотодинамической терапии при базалиоме:
- очаг базальноклеточного рака с высоким риском рецидива (см. таблицу в первой части статьи);
- аллергические реакции на фотосенсибилизатор;
- порфирия;
- фотодерматоз;
- беременность, лактация;
- детский возраст.
Осложнения:
- после лечения вокруг опухоли появляются отечность, покраснение и болезненность;
- аллергические реакции на фотосенсибилизатор.
Недостатки:
- эффективность ФДТ, как правило, ниже, чем у хирургических методов;
- может возникнуть необходимость носить темные очки несколько дней после процедуры.
Преимущества в сравнении с хирургическими методами:
- не нарушается целостность кожных покровов;
- короткое время лечения – один или несколько сеансов;
- косметический результат может быть лучше.
О ситуациях, когда именно этот метод оптимально подходит для лечения базалиомы, мы поговорим подробно в конце статьи.
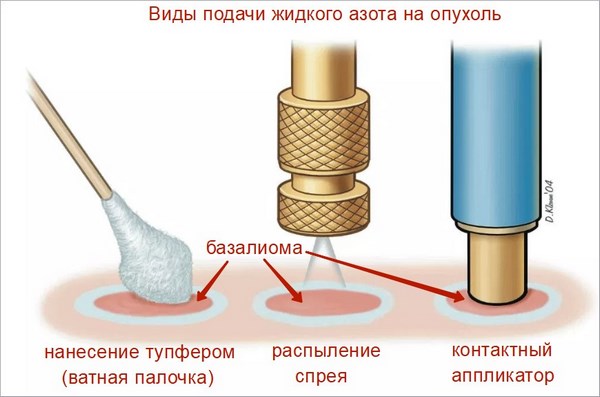
Криодеструкция при базалиоме
Все просто – опухоль замораживают жидким азотом. В результате клетки базальноклеточного рака разрушаются. Существуют разные способы доставки азота к опухоли – классическая ватная палочка, зонд и аппликатор.
Есть несколько правил правильной криодеструкции, которые необходимо знать пациенту.
- Перед началом криодеструкции диагноз должен быть подтвержден морфологически. Это значит, что удаленный фрагмент опухоли или весь очаг целиком направляют на гистологическое исследование. НЕ дерматоскопия, НЕ соскоб или пункция и уж точно НЕ простой визуальный осмотр.
Врач должен быть уверен, что с помощью криодеструкции удалит именно базалиому не агрессивного гистологического типа. При морфеаформной, микронодулярной или метатипической форме этого делать не следует.
Для этого используют разные процедуры, например панч- или бритвенную биопсию:


- В процессе криодеструкции очаг базальноклеточного рака и небольшую площадь вокруг него охлаждают до определенной температуры (−50–60 градусов) в течение не менее 30 секунд. Таких циклов должно быть не менее двух. [13]
На видео ниже представлен процесс криодеструкции себорейного кератоза – при базалиоме происходит все то же самое. Вы можете увидеть, как по достижении нужной температуры в конкретной точке индикатор приобретает зеленый цвет:
Важно отметить, что при отсутствии индикатора, например при использовании тупфера (он же ватная палочка), нельзя контролировать температуру. Это значит, что ткани могут охладиться недостаточно и, следовательно, вероятность рецидива будет выше.
Фотографии до и после лечения базалиомы методом криодеструкции появятся после клика на эту картинку.
Противопоказания для криодеструкции при базалиоме:
- Очаг базальноклеточного рака с высоким риском рецидива (см. таблицу в конце статьи).
Осложнения:
- После процедуры на месте опухоли могут появиться выраженные отечность, покраснение и болезненность.
Минусы:
- Эффективность криодеструкции, как правило, ниже, чем у хирургических методов.
Плюсы в сравнении с хирургическими методами:
- Косметический результат может быть лучше.
Системное лечение базалиомы
Таргетная терапия
Лечение таргетными препаратами показано пациентам в двух случаях:
- При развитии метастазов базалиомы (крайне редкое состояние, в литературе описано не более 300 случаев).
- При выраженном местном распространении опухоли, когда она прорастает в подлежащие ткани и хирургия, лучевая терапия невозможны или противопоказаны.
Вот примеры ситуаций, в которых таргетная терапия может быть эффективной:
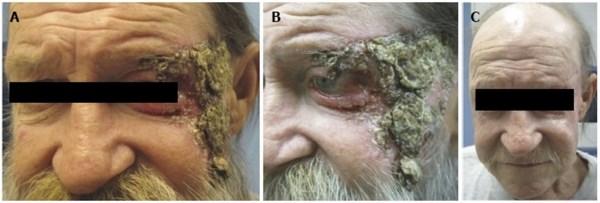
Неоперабельная стадия базалиомы. Источник: ncbi.nlm.nih.gov/pmc/articles/PMC4163765/
Еще буквально 10 лет назад у пациентов, фотографии которых я разместил в этой статье, практически не было шансов пройти путь от картинок «А» к картинкам «С». Крайне токсичные химиопрепараты в сочетании с лучевой терапией не увеличивали среднюю продолжительность жизни пациентов. Этот показатель при метастатической базалиоме составлял около 10 месяцев с момента постановки диагноза. [14]
Однако с открытием Висмодегиба (Vismodegib, торговое название Эриведж) и Сонидегиба (Sonidegib, торговое название Одомзо) ситуация изменилась.
В 2017 году опубликованы результаты мультицентрового двухкогортного исследования эффективности Висмодегиба на 104 пациентах с метастатическим или неоперабельным базальноклеточным раком кожи. Исследование 2-й фазы. [15]
В группе неоперабельной базалиомы (70 человек) отмечено уменьшение опухоли у 38. Другими словами, ответ на лечение был получен у 60 % пациентов. Среди этих 60 % (38 человек) у 20 участников исследования опухоль полностью исчезла и у 18 – был частичный регресс (уменьшение).
В группе базальноклеточного рака с метастазами (таких было 33 человека) у 16 получен частичный регресс, т. е. у 49 % участников наблюдалось уменьшение опухоли в различной степени. К сожалению, полное исчезновение опухолевого очага не развилось ни у одного пациента.
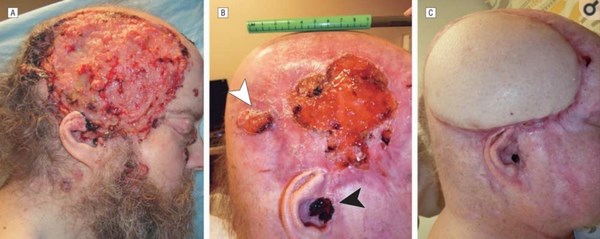
Неоперабельная стадия базалиомы. Источник: ncbi.nlm.nih.gov/pmc/articles/PMC4006072/
К сожалению, у такой эффективности лечения есть и неприятная обратная сторона, связанная с побочными явлениями этого препарата:
- мышечные спазмы;
- выпадение волос;
- потеря вкусовых ощущений;
- снижение веса;
- повышенное утомление;
- тошнота;
- снижение аппетита;
- диарея.
На 39-й месяц исследования 96 пациентов из 104 прекратили лечение по следующим причинам.
|
Причина |
Количество пациентов |
|
Побочные явления |
22 |
|
Смерть (без связи с препаратом) |
3 |
|
Потеря связи с пациентом |
3 |
|
По решению врача |
10 |
|
По решению пациента |
27 |
|
Рост опухоли на фоне лечения |
29 |
Международное рандомизированное, двойное слепое, многоцентровое исследование препарата Сонидегиб проводилось на бо́льшем числе пациентов (230), чем для Висмодегиба, однако частота полного исчезновения опухоли (полный регресс) была значительно меньше. [16]
В группе неоперабельной базалиомы (всего 66 пациентов) к 30-му месяцу было отмечено 3 полных исчезновения, 34 уменьшения и 23 стабилизации размеров опухоли. Рост очага на фоне лечения выявлен только у одного пациента.
Таким образом, в этой группе результат от лечения в той или иной мере проявился у 90 % участников.
В группе базальноклеточного рака с метастазами (13 пациентов) на 30-й месяц наблюдений выявлено 1 уменьшение, 11 стабилизаций и только одно увеличение размеров опухоли. В этой группе ответ на лечение в разной степени был у 92 % людей.
Для Сонидегиба характерны те же побочные явления, что и для Висмодегиба (см. таблицу выше). Они встречаются с похожей частотой и в большом проценте случаев могут приводить к отмене лечения.
Не буду излишне углубляться в подробности исследований. Для нас важно отметить, что эти два препарата существуют и дают хороший эффект у большого процента пациентов с неоперабельной или метастатической базалиомой.
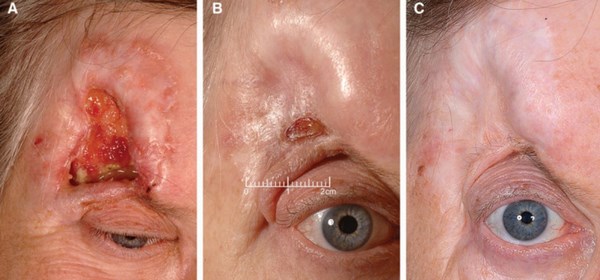
Неоперабельная стадия базалиомы. Источник: ncbi.nlm.nih.gov/pmc/articles/PMC5548583/
Стоимость таргетных препаратов при базалиоме
Препарат Эриведж (Висмодегиб) по состоянию на 2019 год стоит около 400 000 рублей за одну упаковку. Одомзо (Сонидегиб) – 550 000 рублей.
Одной упаковки хватает на один месяц приема, средняя длительность лечения, по данным указанных исследований, может составлять от 1 до 3 лет.
Не хочу устраивать здесь экономический анализ, но для меня совершенно очевидно, что для человека со среднестатистической зарплатой эти суммы недоступны.
Хорошие новости
Вам очень повезло, если вы этого не знали, но нашли мою статью.
Висмодегиб в 2018 году включили в список жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП). Это значит, что его можно получать бесплатно от государства.
По моему опыту общения с коллегами и пациентами, алгоритм действий по получению препарата следующий:
- Диагноз «базальноклеточный рак» должен быть подтвержден гистологическим исследованием. Не ЦИТОлогическим, не дерматоскопией и не визуальным осмотром.
- Нужно получить консультацию онколога федерального (!) онкологического учреждения. Я знаю только два – НМИЦ онкологии им. Н. Н. Петрова в Санкт-Петербурге и НМИЦ онкологии им. Н. Н. Блохина в Москве.
- В заключении должно быть написано, что с учетом стадии заболевания показано применение препарата Эриведж (Висмодегиб).
- Едете в свой регион и просите своего лечащего онколога назначить указанный препарат и выписать на него рецепт. Совсем хорошо, если то же самое получится сделать через врачебную комиссию. Если лечащий доктор или врачебная комиссия сопротивляются, покажите им практические рекомендации Минздрава РФ по лечению базальноклеточного рака кожи.
- Если кто-то не соглашается или выдача препарата затягивается – пишите жалобы главному врачу, в Росздравнадзор и пр., консультируйтесь у юристов, их услуги все равно будут дешевле, чем покупка препарата за свой счет.
- Если схема не работает – вас оперативно и бесплатно проконсультируют о дальнейших действиях на форуме «Движение против рака».
Противопоказания для таргетных препаратов при базалиоме:
- повышенная чувствительность к Висмодегибу;
- беременность;
- период грудного вскармливания;
- возраст до 18 лет;
- тяжелое нарушение функции почек (Cl креатинина 30 мл/мин);
- одновременное применение ЛС, содержащих зверобой продырявленный.
Осложнения:
- мышечные спазмы;
- выпадение волос;
- потеря вкусовых ощущений;
- снижение веса;
- повышенное утомление;
- тошнота;
- снижение аппетита;
- диарея.
Минусы
- Высокая частота побочных явлений
- Ответ на лечение развивается максимум в 50-60% случаев.
Химиотерапия
Основным препаратом для химиотерапии при базальноклеточном раке является Цисплатин. Его эффективность не была изучена в проспективных или рандомизированных клинических исследованиях, в связи с чем она варьирует в очень широких пределах – от минимальных изменений в размерах до полного исчезновения опухоли. [17–25]
Применение препарата в очень большом проценте случаев связано с выраженными побочными явлениями, такими как токсическое воздействие на почки, тошнота и рвота, диарея, выпадение волос, боль в суставах, потеря равновесия, отёки, выраженная утомляемость, звон в ушах.
В связи с вышесказанным представляется логичным использовать химиотерапию как вторую линию лечения при базальноклеточном раке. Особенно актуальным это будет для пациентов, у которых не отмечается регресса опухоли или развилась устойчивость к таргетным препаратам.
ГЛАВНЫЙ ВОПРОС № 3. Как же правильно выбрать метод лечения базалиомы?
В таблице я перечислю методы лечения в порядке убывания эффективности, по данным крупных метаанализов.
Чем ниже риск рецидива, тем выше эффективность метода.
Источник 1. Обобщены данные 106 исследований и сотен пациентов с базалиомой.
Rowe DE, Carroll RJ, Day CL Jr. Long-term recurrence rates in previously untreated (primary) basal cell carcinoma: implications for patient follow-up. J Dermatol Surg Oncol. 1989 Mar; 15(3): 315–28.
Источник 2. Обобщены данные 45 исследований о 2204 очагах базальноклеточного рака.
Drucker AM, Adam GP et al. Treatments of Primary Basal Cell Carcinoma of the Skin: A Systematic Review and Network Meta-analysis. Ann Intern Med. 2018 Oct 2; 169 (7): 456–466. doi: 10.7326 / M18–0678.
Источник 3. Обобщены данные 40 исследований, нескольких тысяч пациентов.
Charlotte M. Clark, Megan Furniss, Julian M. Mackay-Wiggan. Basal Cell Carcinoma: An Evidence-Based Treatment Update. Am J Clin Dermatol DOI 10.1007 / s 40257-014-0070-z, 2014.
|
Лечение |
Источник 1 (% рецидивов) |
Источник 2 (% рецидивов) |
Источник 3 (% рецидивов) |
|
Метод Mohs |
1 % |
3,8 % |
2,5 % |
|
Хирургическое иссечение скальпелем |
10,1 % |
3,8 % |
~2,7 % |
|
Лучевая терапия |
8,7 % |
3,5 % |
~5,75 % |
|
Электрокоаугуляция и пр. |
7,7 % |
6,9 % |
Нет данных |
|
Криодеструкция |
7,5 % |
22,3 % |
~22,2 % |
|
ФДТ |
Нет данных |
~17 % |
~25,74 % |
|
5-фторурациловая мазь |
Нет данных |
18,8 % |
19,9 % |
|
мазь имиквимод |
Нет данных |
14,1 % |
16,6 % |
|
мазь с гликозидами соласодина |
Нет данных |
Нет данных |
~35,8 % |
|
Отдельно отмечу такие препараты, как «Ингибиторы сигнального пути Hedgehog». Необходимо ещё раз отметить, что эти препараты являются последней надеждой в ситуации, когда хирургия невозможна, а другие методы лечения исчерпали свои возможности. |
Как интерпретировать данные этой таблицы?
- Пожалуйста, не сравнивайте данные двух столбцов между собой – такое сравнение некорректно.
- Цифры стоит сравнивать только в пределах одного столбца.
Из данных таблицы можно сделать очевидный вывод: Наиболее эффективный метод лечения базальноклеточного рака кожи – микрографическая хирургия по Mohs. Сравнимые результаты может дать хирургическое иссечение. При невозможности применения хирургических методов или по косметическим показаниям следует применять лучевую терапию.
Все остальные методы: мази, фотодинамическая терапия, криодеструкция, лазер, радионож, электрокоагуляция, по данным трех исследований, дают значительно больший процент рецидивов и не должны применяться для лечения очагов базалиомы с высоким риском рецидива.
Вы можете возразить: «Зачем мне эта ваша хирургия с ужасным шрамом, если можно вылечить базалиому фотодинамикой, криодеструкцией или мазью с хорошим косметическим результатом?»
Отвечаю: «Да, результат сначала будет хороший, однако если метод будет применен не адекватно ситуации – разовьется рецидив. После его устранения хороший косметический результат останется только в воспоминаниях. Необходимо будет делать выбор: или мы сейчас удаляем бо́льший объём тканей, или в будущем базалиома снова рецидивирует и тогда придется удалять еще больше».
Все сложности, связанные с хирургией или лучевой терапией базалиомы, – приемлемая жертва, которую стоит принести на алтарь профилактики рецидива.
Если все совсем плохо и опухоль прорастает в подлежащие ткани или в кости, – помните, что есть таргетные препараты и химиотерапия.
Теперь все то же самое, но сухим научным языком в виде официального документа от Минздрава.
Резюме, или Коротко о главном:
4 года назад, когда я написал эту статью здесь были беззубые и расплывчатые слова о том, что, мол идеального метода лечения базалиомы не существует, что в каждой ситуации нужен свой подход.
В результате я пришёл к тому, что несколько человек, даже прочитав мою статью выбрали неадекватный метод лечения базалиомы. Что ж, исправляюсь:
ЛУЧШИЙ МЕТОД ЛЕЧЕНИЯ БАЗАЛИОМЫ — ХИРУРГИЧЕСКИЙ!!!
Это не «мнение», не «точка зрения», это золотой стандарт, признанный во всём мире всеми без исключения онкологическими ассоциациями (NCCN, ESMO) и доказанный много лет назад в крупных исследованиях (см. таблицу по рецидивам выше). Российский Минздрав — не исключение и рекомендует хирургическое лечение при базалиоме. Посмотреть самостоятельно клинические рекомендации вы можете по ссылке. Если вам лень — вот скриншот рекомендаций, действующих в 2023 году:

Скриншот выше — плод долгой и кропотливой работы 4 профессоров, 6 докторов мед. наук, 8 кандидатов мед.наук из ведущих онкологических учреждений страны. Однажды они собрались вместе и написали документ, по которому нужно лечить базалиому в России. Документ основанный не на «богатом опыте и стаже в 100500 лет», а на исследованиях и результатах лечения тысяч пациентов.
Посмотрите список авторов отечественных клинических рекоменадаций, прочитайте названия учреждений, учёные звания и степени. Для меня, автора сайта, постоять рядом с этими людьми — счастье.
Выше их авторитета только горы и ВСЕ они подписались под официальным документом, в котором написано «лучшее лечение базалиомы — хирургическое». Поэтому, когда вам кто-то будет предлагать вместо хирургии лучевую терапию, криодеструкцию, фотодинамическую терапию, лазер или мази — покажите им эти два скриншота и смело идите за вторым мнением по поводу хирургического лечения.
P.s. Дополнение от 15.03.2020.
В связи с огромным потоком писем с просьбой порекомендовать хорошего доктора для лечения базалиомы в Санкт-Петербурге — с гордостью рекомендую Романенкова Николая Сергеевича, результаты операций которого приводил в разделе о хирургическом лечении.
Дополнение от 15.05.23:
Мос-хирургию Николай Сергеевич теперь тоже проводит.
Записаться на приём
Список литературы:
- Молочков В. А., Снарская Е. С., Поляков П. Ю., Афонин А. В., Сухова Т. Е., Романко Ю. С., Хлебникова А. Н., Тараней Т. А., Королева Л. П., Кладова А. Ю., Челюканова М. В., Козлова Е. С. К проблеме лечения базалиом кожи. // Российский журнал кожных и венерических болезней. – 2005; (6): 4–9.
- Lomas A., Leonardi-Bee J., Bath-Hextall F. A systematic review of worldwide incidence of nonmelanoma skin cancer. Br J Dermatol 2012; 166: 1069–80.
- Karjalainen S1, Salo H., Teppo L. Basal cell and squamous cell carcinoma of the skin in Finland. Site distribution and patientsurvival. Int J Dermatol. 1989 Sep; 28(7): 445–50.
- Bastiaens MT, Hoefnagel JJ, Bruijn JA et al. Differences in age, site distribution, and sex between nodular and superficial basal cell carcinoma indicate different types of tumors. J Invest Dermatol 1998; 110:880–4.
- Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2015 году (заболеваемость и смертность). – М.: МНИОИ им. П. А. Герцена филиал ФГБУ «НМИРЦ» Минздрава России, 2017.
- Luz FB, Ferron C., Cardoso GP. Surgical treatment of basal cell carcinoma: an algorithm based on the literature. An Bras Dermatol. 2015 May-Jun; 90(3): 377–83.
- П. А. Баршников, А. В. Логвиненко. В. Н. Ощепков. Клинический случай наследственного первично-множественного базальноклеточного рака кожи, синдрома Горлина – Гольца. – Тюменский медицинский журнал, 2015.
- Julien Lanoue, Gary Goldenberg. Basal Cell Carcinoma, А Comprehensive Review of Existing and Emerging Nonsurgical Therapies. J Clin Aesthet Dermatol. 2016 May; 9 (5): 26–36.]
- Vijlder, H., Sterenborg, H., Neumann, H., Robinson, D., Haas, E. (2012). Light Fractionation Significantly Improves the Response of Superficial Basal Cell Carcinoma to Aminolaevulinic Acid Photodynamic Therapy: Five-year Follow-up of a Randomized, Prospective Trial. Acta Dermato Venereologica, 92 (6), 641–647. doi: 10.2340/00015555-1448
- Lehmann, P. (2007). Methyl aminolaevulinate?photodynamic therapy: a review of clinical trials in the treatment of actinic keratoses and nonmelanoma skin cancer. British Journal of Dermatology, 156(5), 793–801. doi: 10.1111/j.1365-2133.2007.07833.x.
- Сухова Т. Е. Сравнительная оценка эффективности фотодинамической терапии базальноклеточного рака с внутриочаговым введением Радахлорина и Фотодитазина. Альманах клинической медицины. 2016 Январь; 44 (1): 78–87.
- Н. А. Маркичев, В. И. Елисеенко, Ю. В. Алексеев, А. А. Армичев. Фотодинамическая терапия базальноклеточного рака кожи с применением фотосенсибилизатора хлоринового ряда Лазерная медицина. – 2005. – Т.9, вып.1.
- Ceilley RI, Del Rosso JQ. Current modalities and new advances in the treatment of basal cell carcinoma. Int J Dermatol. 2006 May; 45(5): 489–98.
- Wysong, A., Aasi, S. Z., Tang, J. Y. (2013). Update on Metastatic Basal Cell Carcinoma: A Summary of Published Cases From 1981 Through 2011. JAMA Dermatology, 149(5), 615.
- Sekulic A, Migden MR, Basset-Seguin N., Garbe C., Gesierich A., Lao CD., Miller C., Mortier L., Murrell DF., Hamid O., Quevedo JF., Hou J., McKenna E., Dimier N., Williams S., Schadendorf D., Hauschild A.; ERIVANCE BCC Investigators.Long-term safety and efficacy of vismodegib in patients with advanced basal cell carcinoma: finalupdate of the pivotal ERIVANCE BCC study. BMC Cancer. 2017 May 16; 17(1):3 32. doi: 10.1186/s12885-017-3286-5.
- Lear JT., Migden MR., Lewis KD., Chang ALS., Guminski A., Gutzmer R., Dirix L., Combemale P., Stratigos A., Plummer R., Castro H, Yi T., Mone M., Zhou J., Trefzer U., Kaatz M., Loquai C., Kudchadkar R., Sellami D., Dummer R. Long-term efficacy and safety of sonidegib in patients with locally advanced and metastatic basal cell carcinoma: 30-month analysis of the randomized phase 2 BOLT study.J Eur Acad Dermatol Venereol. 2018 Mar; 32 (3): 372–381. doi: 10.1111/jdv.14542. Epub 2017 Nov 6.
- Wieman TJ., Shively EH., Woodcock TM. Responsiveness of metastatic basal-cell carcinoma to chemotherapy. A case report. Cancer. N1983; 52 (9): 1583–1585.
- Coker DD, Elias EG, Viravathana T, et al. Chemotherapy for metastatic basal cell carcinoma. Arch Dermatol. 1983; 119 (1): 44–50.
- Guthrie TH., Jr, McElveen LJ., Porubsky ES., Harmon JD. Cisplatin and doxorubicin. An effective chemotherapy combination in the treatment of advanced basal cell and squamous carcinoma of the skin. Cancer. 1985; 55 (8): 1629–1632.
- Bason MM., Grant-Kels JM., Govil M. Metastatic basal cell carcinoma: response to chemotherapy. J Am Acad Dermatol. 1990; 22 (5 Pt 2): 905–908.
- Khandekar JD. Complete response of metastatic basal cell carcinoma to cisplatin chemotherapy: a report of two patients. Arch Dermatol. 1990; 126 (12): 1,660.
- Denic S. Preoperative treatment of advanced skin carcinoma with cisplatin and bleomycin. Am J Clin Oncol. 1999; 22 (1): 32–34.
- Jefford M., Kiffer JD., Somers G., et al. Metastatic basal cell carcinoma: rapid symptomatic response to cisplatin and paclitaxel. ANZ J Surg. 2004; 74 (8): 704–705.
- Moeholt K., Aagaard H., Pfeiffer P., Hansen O. Platinum-based cytotoxic therapy in basal cell carcinoma-a review of the literature. Acta Oncol. 1996; 35 (6): 677–682.
- Carneiro BA., Watkin WG., Mehta UK., Brockstein BE. Metastatic basal cell carcinoma: complete response to chemotherapy and associated pure red cell aplasia. Cancer Invest. 2006; 24 (4): 396–400.
Дата публикации 21 июня 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Базалиома, или базальноклеточный рак — одна из разновидностей злокачественных новообразований кожи, которая развивается из атипичных клеток базального слоя эпидермиса. За счёт базальных клеток происходит обновление других слоёв кожи — из них образуются новые клетки по мере отмирания старых. Базалиома относится к немеланомным видам рака кожи, то есть развивается не из меланоцитов (клеток кожи, вырабатывающих пигмент меланин).

Базальноклеточный рак
Согласно данным, предоставленным Американским онкологическим обществом (American Cancer Society), ежегодно в США рак кожи диагностируют у 5,4 млн человек, 80 % от всех случаев рака кожи приходится на базалиому [1]. В Российской Федерации в 2018 году немеланомными опухолями кожи заболело 78 699 человек [17].
Базальноклеточный рак часто локализуется на открытых участках тела: может возникать на лице, иногда на волосистой части кожи головы. Первоначально он представляет собой небольшой плотный комок, который растёт очень медленно. По мере роста новообразование может видоизменяться: становиться плоским, чесаться и кровоточить. Зачастую пациенты не воспринимают такие раны как рак кожи, а считают их случайными несерьёзными «болячками». От других видов опухолей кожи базалиома отличается очень редким метастазированием. Однако она склонна к обширному местному росту, что может привести к прорастанию её вглубь кожного покрова и разрушению окружающей ткани [2]. Смертность от базальноклеточного рака в настоящее время практически нулевая.
Почему развивается рак, в частности на коже, точно сказать нельзя. Известно, что преобразование клетки из доброкачественной в злокачественную происходит в результате ряда нарушений в её геноме. Также выявлена группа неблагоприятных факторов, которые по отдельности или в совокупности оказывают влияние на развитие карциномы (рака) кожи:
- Длительное воздействие солнечных лучей увеличивает риск развития базалиомы. Именно поэтому злокачественные поражения кожи чаще встречаются у людей, профессия которых связана с работой на солнце [16]. Искусственный ультрафиолетовый свет, который можно встретить в солярии, опасен для кожи так же, как и прямые солнечные лучи.
- Сниженный иммунитет. Раку кожи подвержены люди, перенёсшие пересадку органов или другие сложные вмешательства в иммунную систему.
- Возраст. Чем старше становится человек, тем выше вероятность развития рака кожи. Это связано с тем, что для возникновения мутации в генах имеет значение суммарная накопленная доза УФ-облучения. Согласно данным, опубликованным Американским онкологическом обществом, средний возраст заболевания приходится на 65 лет. Однако базалиому можно наблюдать и у молодых людей [3].
- Воздействие канцерогенных веществ (мышьяк, уголь или сажа) [15].
Индивидуальными факторами риска могут быть:
- семейный анамнез рака кожи;
- светлая кожа (1 и 2 фототипы по шкале Фицпатрика);
- генетические нарушения, например пигментная ксеродерма (тяжёлое наследственное заболевание, характеризующееся повышенной чувствительностью кожи к УФ-лучам, которое несёт опасность для жизни человека).
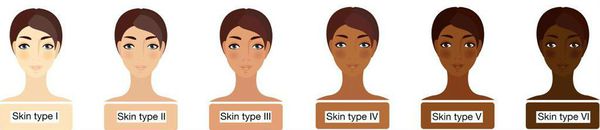
Фототипы по шкале Фицпатрика
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы базалиомы
Базальноклеточная карцинома может выглядеть по-разному [5][14].
- Маленькие полупрозрачные комочки. Они локализуются на коже лица и шеи. Могут кровоточить при повреждении.
- Восковой нарост. Рак развивается в виде белых рубцовых образований на коже, обычно на лице и вокруг него. Очаги поражения обычно безболезненны, слегка воскообразны на вид и приподняты, но без чётко очерченной границы. Кожа на поражённом участке и вокруг него может казаться натянутой и блестящей.
- Открытые язвы. В некоторых случаях открытая рана, которая не заживает, является ранним признаком базальноклеточного рака. Язвы могут кровоточить до нескольких недель, прежде чем покрыться коркой, а затем снова открываться и кровоточить. Открытая рана, как бы мала она ни была, требует внимания. Эти повреждения стойкие и, как правило, очень долго не заживают. Такой симптом часто встречается на ранних стадиях базалиомы.
- Тёмные пятна на коже. Чёрная шишка на коже, которая недавно развилась и явно не является родинкой, может быть пигментированным поражением. Эти наросты могут быть коричневыми, встречаются образования чёрно-синего оттенка, часто на них появляются тёмные пятна. Они обычно имеют полупрозрачную границу, могут быть приподняты над кожей.
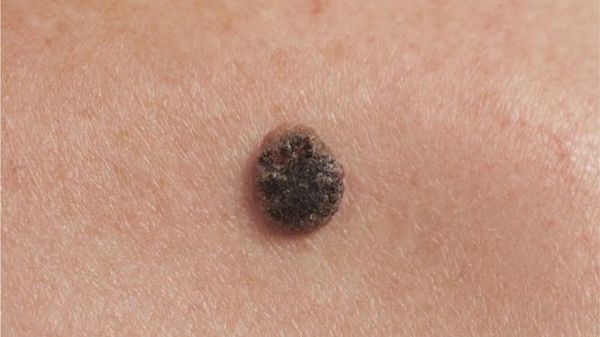
Базалиома в виде чёрной шишки на коже
- Красные пятна на коже. Распространённым симптомом базальноклеточного рака является образование небольших красных пятен, которые могут вырасти довольно большими, если их не лечить. Они имеют способность появляться на любой части тела, которая часто подвергается воздействию солнечного света. Пятна обычно плоские, но могут иметь чешуйчатый вид и слегка приподнятый край.
- Розовые наросты. Эти «узелковые поражения» имеют приподнятую и округлую границу вокруг поражённой области, с трещиной посередине, которая может быть покрыта коркой с высохшей жидкостью. Это наиболее распространённая форма такого типа рака кожи. Как правило, наросты продолжают расти с кровеносными сосудами, появляющимися на поверхности.
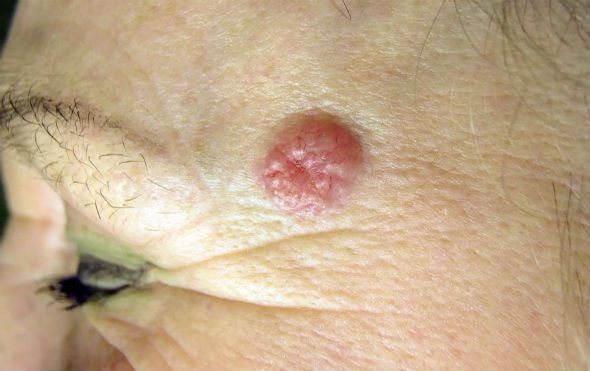
Узелковое поражение
- Зуд на коже. Не все виды рака кожи вызывают зуд. Он обычно возникает на раковом пятне или вокруг него. Почёсывание этой области может ещё больше раздражать образование и вызывать шелушение на уже повреждённой коже. Если у человека нет аллергии, о которой он знаете, но присутствует постоянный зуд на подозрительных участках кожи (родинках, пигментных пятнах и веснушках, которые стали меняться или недавно появились) или вокруг них, нужно обратиться к врачу.
Какой-то одной типичной локализации у базалиомы нет, но обычно рак кожи появляется на открытых участках кожи и участках, подвергающихся инсоляции (облучению солнечной радиацией): лицо, волосистая часть головы (особенно у облысевших пациентов), шея, спина.
Патогенез базалиомы
Базальноклеточный рак кожи развивается из эпидермальных стволовых клеток. Они существуют в организме на любой стадии развития, с их помощью кожа в течение жизни постоянно обновляется.
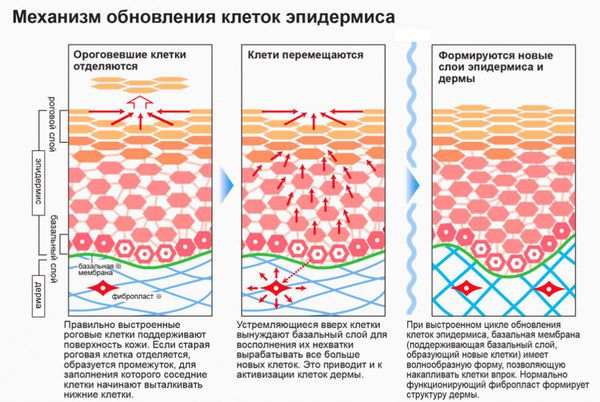
Обновление клеток эпидермиса
Появление любого злокачественного новообразования — следствие сбоя в работе организма. В норме иммунная система уничтожает дефектные клетки до того, как они переходят к бесконтрольному делению. Если по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для клеток-киллеров (клеток врождённого иммунитета, способных убивать опухолевые и заражённые вирусом клетки).
Чтобы защитить организм от влияния вредных факторов (инсоляции, химических канцерогенов и др.), в коже работают естественные механизмы восстановления. Когда в ДНК клетки происходят «поломки», защитные силы организма стараются восстановить их. Если это не удаётся сделать, запускается механизм запрограммированной клеточной смерти — апоптоз.
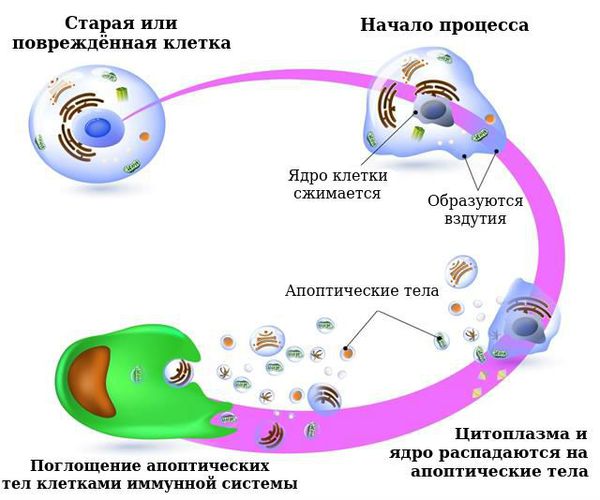
Апоптоз
Иногда повреждаются гены-супрессоры, которые отвечают за профилактику развития злокачественных новоообразований. Например, ген Fas-лиганд (FasL) в норме контролирует, чтобы здоровые клетки не превращались в раковые, он же запускает уничтожение дефектных клеток. Однако при постоянном воздействии на кожу вредных факторов, активность этого гена снижается и он хуже справляется со своими функциями.
Базальноклеточный рак может стать следствием мутаций в генах молекулярного сигнального пути гена Sonic Hedgehog (SHH). Нормальная работа этих генов нужна для правильного развития и размножения клеток [4].
Классификация и стадии развития базалиомы
Классификация базальноклеточного рака по клиническим проявлениям:
- Нодулярная (узелковая) форма. Считается «классической» и составляет три четверти всех случаев базалиомы. Образование может быть разных размеров (от нескольких миллиметров до 2-3 см), восковидного или полупрозрачного цвета с вкраплениями красных и голубых точек (сосудистых «звёздочек»). Отличается медленным ростом и чаще всего возникает на голове или шее.
- Язвенное проявление базалиомы можно рассматривать как результат естественного развития нодулярного варианта. Разрастание опухолевых клеток в центральной зоне приводит к разрушению опухолевого очага с формированием язвы. Она представляет собой пятно, покрытое гнойно-некротическими корочками. Как правило, язвенная форма является продвинутой стадией рака кожи.
- Поверхностная базалиома имеет пологие восковидные края, бывает различных оттенков красного цвета. Может существовать на теле человека десятилетиями, поскольку локализуется в зонах, менее подверженных инсоляции (крайне редко на лице), и не вызывает дискомфорта. Характеризуется медленным ростом
- Плоская базалиома, или склеродермоподобный базальноклеточный рак, характеризуется агрессивным течением с возможным разрастанием в мягкие ткани. Данная форма редко кровоточит и практически не изъязвляется. По симптоматике может напоминать псориаз или экзему.
- Инфильтративная форма связана с прогрессированием нодулярной и плоской форм рака. Для этого варианта характерны высокий риск быстрого развития в глубину, метастазирование и склонность к возникновению рецидивов после проведения лечения.
- Метатипический вариант опухоли совмещает в себе признаки базальноклеточного и плоскоклеточного рака (опухоли кератиноцитов — клеток верхнего слоя эпителия). В таком проявлении базальноклеточный рак является самым агрессивным. Он может расти и метастазировать в отдалённые органы и ткани.
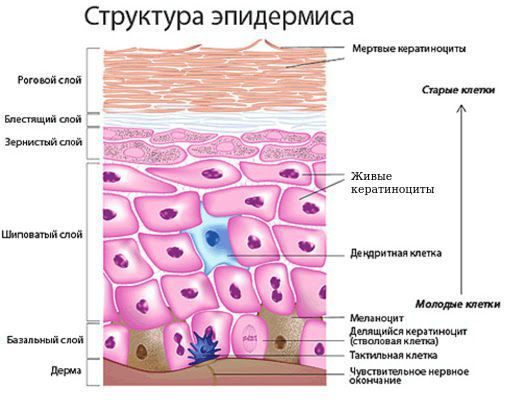
Структура эпидермиса. Кератиноциты.
- Фиброэпителиома Пинкуса — очень редкая форма базалиомы. Обычно локализуется на коже поясничного отдела. Выглядит как фиброзный полип на ножке плоской или полусферической формы [5][6][7][8].
При диагностике базальноклеточного рака в области головы и шеи используют классификацию Американского объединенного комитета по раку (American Joint Committee on Cancer — AJCC). Она составлена на основе общепринятой международной системе TNM (tumor, nodus и metastasis):
- T — tumor — первичная опухоль (её диаметр, глубина прорастания и другие характеристики):
- N — nodus — наличие/отсутствие поражения регионарных лимфатических узлов;
- M — metastasis — наличие/отсутствие отдалённых метастазов. Выделяют пять стадий [10]:
| Стадия 0 | Tis — опухоль находится в самом поверхностном слое кожи, 1 уровень инвазии (проникновения в другие слои) по Кларку N0 — опухолевые клетки не распространились в лимфатические узлы M0 — отсутствуют отдалённые метастазы |
|---|---|
| Стадия 1 | T1a, T1b — толщина опухоли по Бреслоу менее 1 мм, 2-5 уровни инвазии по Кларку или изъязвление опухоли T2a — толщина по Бреслоу 1-2 мм, без изъязвления N0 M0 |
| Стадия 2 | T2b — толщина опухоли по Бреслоу 1-2 мм, с изъязвлением T3a, T3b — толщина по Бреслоу 2-4 мм, с изъязвлением или без T4a, T4b — толщина по Бреслоу более 4 мм, с изъязвлением или без N0 M0 |
| Стадия 3 | T — любая N1, N2, N3 — разная степень распространения опухолевых клеток в регионарные лимфатические узлы M0 |
| Стадия 4 | T — любая N — любая M1 — имеются отдалённые метастазы |
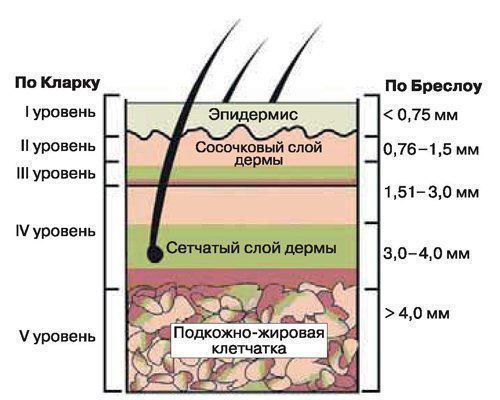
Уровни инвазии по Кларку и Бреслоу
Поскольку базалиома растёт очень медленно, чаще всего её обнаруживают на ранних стадиях. В этом случае удаётся полностью удалить опухоль. Поэтому при базальноклеточном раке определение стадии развития не настолько важно, как при других формах рака кожи.
Осложнения базалиомы
Среди осложнений базалиомы можно отметить риск рецидива. Встречаются случаи, когда базальноклеточный рак рецидивирует даже после успешного лечения. Также возникновение базалиомы может увеличить вероятность развития других типов рака кожи, например плоскоклеточной карциномы (опухоли кератиноцитов). Описаны случаи метаплазии, когда базальноклеточный рак видоизменяется и превращается в плоскоклеточный. По этой причине базалиома может быть опасна для жизни, поскольку плоскоклеточный рак метастазирует.
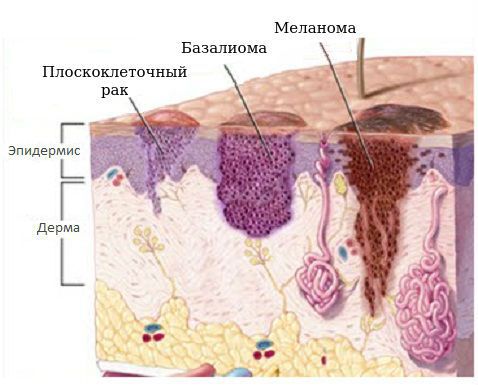
Плоскоклеточный рак
Базалиома, которая распространяется за пределы кожи (метастазирует), может поражать окружающие ткани. Осложнения вплоть до летального исхода возникают, когда процесс затрагивает кости, уши, глаза, оболочки головного мозга [11]. В редких случаях, если на протяжении нескольких лет игнорировать базалиому и не лечить её, она инвазирует глубокие мягкие ткани и может блокировать пути лимфооттока, в этом случае возникает лимфостаз.
Диагностика базалиомы
Успех лечения базалиомы зависит от того, насколько своевременно будет диагностировано заболевание. Диагностика рака кожи, в том числе базалиомы, в большинстве случаев не представляет сложности. Дерматологу достаточно провести визуальный осмотр и собрать анамнез.
При подозрении на рак кожи для постановки точного диагноза специалист назначает дерматоскопию. Она бывает оптической и цифровой. Оптический осмотр доктор проводит при помощи дерматоскопа. Инструмент способен увеличивать изображение в десятки раз, он позволяет тщательно изучить разные слои кожи. На кожу наносится иммерсионное масло, которое предотвращает бликование и делает изображение более чётким.
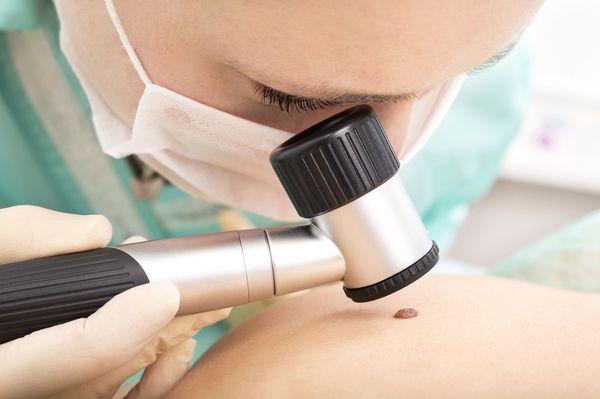
Оптическая дерматоскопия
Цифровая дерматоскопия позволяет хорошо рассмотреть большие участки кожи, сделать карту родинок. Проводится такое исследование автоматически, при помощи аппарата FotoFinder Bodystudio ATBM. Результаты обследования сохраняются в базе данных, что позволяет отслеживать малейшие изменения при регулярных осмотрах. Для отслеживания динамики роста родинок достаточно одного обследования в год.
Также при подозрении на наличие патологии проводится общеклиническое обследование, включающее общий и биохимический анализы крови. В процессе постановки диагноза необходимо исследовать регионарные лимфатические узлы и исключить наличие отдалённых метастазов.
Основу диагностики составляют цитологические (исследование клеток) и гистологические (исследование тканей) лабораторные анализы. Материалом для них является образец ткани — соскоб с поверхности опухоли. Исследование этого образца является высокоинформативным методом, который в 99 % случаев позволяет поставить точный диагноз [12].
Если при пальпации или с помощью методов визуализации (имеется в виду оптическая и цифровая дерматоскопия) специалисту удалось выявить отклонения от нормы, пациенту назначают биопсию, а именно sentinel-биопсию лимфатических узлов. Эта диагностическая процедура позволяет обнаружить метастазы в ближайших к новообразованию лимфатических узлах, которые ещё называют сторожевыми. При распространении опухоли они поражаются первыми, а затем злокачественный процесс переносится дальше. Это исследование помогает уточнить диагноз и провести адекватное лечение на ранних стадиях развития рака кожи.

Сторожевой лимфоузел
Всем больным до начала лечения проводят рентгенографию грудной клетки. Она позволяет обнаружить метастазы в лёгких. В качестве дополнительных исследований могут быть назначены:
- компьютерная томография — для обследования органов грудной клетки, живота и области таза;
- магнитно-резонансная томография — для обнаружения метастазов в головном и спинном мозге;
- позитронно-эмиссионная томография — для диагностики тех опухолевых очагов, которые не удалось выявить с помощью других исследований. Во время такой процедуры пациенту внутривенно вводят специальный радиофармпрепарат, который накапливается в раковых клетках. Затем выполняются снимки, на которых метастазы становятся хорошо видны.
Лечение базалиомы
При раке кожи на ранних стадиях предпочтительно хирургическое лечение. Врачи полностью удаляют новообразование и небольшой участок окружающей кожи (в пределах 5 мм от видимой границы опухоли). Это необходимо, чтобы наверняка избежать продолжения опухолевого роста.
Микрографическая операция по системе Моса (MOHS) считается одним из стандартов помощи при базальноклеточном раке. Этот метод позволяет удалять опухоли, расположенные в труднодоступных местах. Такая операция избавляет хирурга от необходимости делать широкий отступ, тем самым позволяя удалять меньше ткани, чем при других операциях. Это даёт наилучший эстетический результат (например, при поражении кожи вокруг глаз). Операция проходит под местной анестезией. Хирург, исследуя края опухоли под микроскопом на предмет наличия раковых клеток, послойно удаляет видимую опухоль вместе с тонким слоем окружающей её ткани. Каждый снятый слой отправляется в лабораторию для анализа. Операцию заканчивают, когда данные исследования срезов ткани свидетельствуют о том, что хирург достиг здоровых тканей.
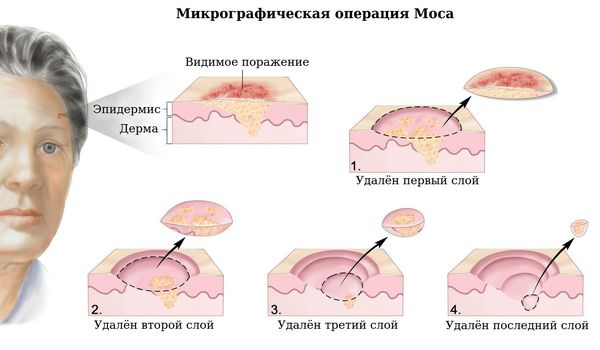
Микрографическая операция по системе Моса
Адъювантная (послеоперационная) лучевая терапия показана, когда пациент перенёс операцию по удалению поражённых опухолью регионарных лимфатических узлов. Терапия применяется на область лимфоузлов с целью достижения ремиссии и сдерживания роста метастазов. Лучевая терапия также используется как самостоятельный вид лечения при противопоказаниях к хирургическому вмешательству или когда невозможно удалить опухоль из-за её расположения (например в углу глаза) [12].
Одним из альтернативных вариантов удаления базалиомы является криотерапия, или криодеструкция, — уничтожение опухоли посредством низких температур. Она подходит для лечения рака кожи на ранних стадиях, до метастазирования.
Химиотерапию назначают при метастатическом раке кожи. В этом случае цель лечения — не избавить пациента от злокачественного новообразования, а продлить его жизнь, уменьшить симптомы и затормозить прогрессирование заболевания [12].
Существуют новые классы лекарственных препаратов, которые помогают дольше контролировать опухолевый процесс и повысить выживаемость среди пациентов. В первую очередь это таргетные препараты. Они применяются для лечения редких форм базалиомы, когда рак метастазирует вглубь кожи, достигая мышечной и костной тканей. Таргетные препараты действуют «прицельно» на раковые клетки. Они перекрывают кислород молекулам, питающим опухоль, тем самым нарушают механизм размножения раковых клеток.
К новым и более перспективным лекарственным средствам можно отнести иммунопрепараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе человека распознавать и уничтожать злокачественные клетки [13].
Прогноз. Профилактика
Базальноклеточная карцинома редко распространяется на другие части тела, поэтому лечение почти всегда оказывается успешным, особенно если удаётся выявить заболевание на ранней стадии.
Исходя из факторов риска, наиболее обоснованной мерой профилактики является защита от ультрафиолетового облучения, в связи с чем рекомендуется:
- Меньше находиться на улице, когда солнце в зените.
- Регулярно использовать защитные средства, находясь на улице. Наносить их повторно каждые два часа.
- Когда солнце наиболее активно, носить закрытую одежду и головные уборы, например шляпу с широкими полями или козырьком. Одежда — лучшая защита от УФ-воздействия.
- Отказаться от искусственного загара в солярии, альтернативой могут стать косметические средства с автозагаром.
Применение индивидуальных средств защиты кожи необходимо при работе с химическими реагентами и источниками излучения. Также важно избегать многократного повреждения кожи и не забывать о регулярном осмотре кожи на предмет появления новообразований [14].
Всемирная организация здравоохранения определяет рак как группу заболеваний, при которых происходят рост и распространение аномальных клеток. Именно рост метастазов (проникновение опухолевых клеток в другие органы организма) является одной из главных причин смерти от онкологических заболеваний.
На пятом месте среди самых распространенных злокачественных новообразований находится рак кожи. В статье рассказываем подробнее об одной из его разновидностей — базалиоме. Узнаем, как развивается, проявляется и лечится данная опухоль.
Симптомы
Чтобы лучше понять, что такое базалиома, или базальноклеточный рак, вспомним строение кожи человека. Этот орган состоит из трех слоев — эпидермиса, дермы и гиподермы. Самый нижний слой эпидермиса, прилегающий к дерме, — это базальные клетки, которые играют главную роль в обновлении кожи. Именно из них образуются новые клетки кожи по мере отмирания старых.
Базалиома — это злокачественное новообразование, развивающееся из атипичных клеток базального слоя эпидермиса. Это менее агрессивная форма, чем меланома — рак, развивающийся из меланоцитов, она редко дает метастазирование и хорошо поддается лечению. На долю базалиом приходится 80% случаев всех случаев рака кожи. Как правило, возникает у пациентов «в возрасте», после 50-60 лет, причем у женщин реже, чем у мужчин.
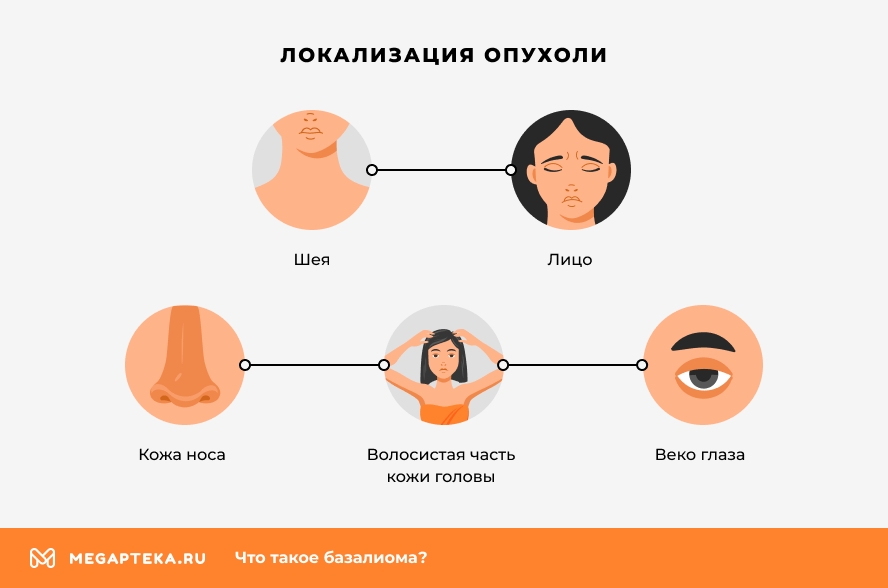
В большинстве случаев злокачественная опухоль развивается на шее, на лице, на коже носа или века глаза, иногда на волосистой части кожи головы. Начальная стадия представлена полупрозрачным или восковидным образованием на коже диаметром от нескольких миллиметров до 2-3 сантиметров.
По мере роста новообразование часто изменяется: становится плоским, начинает кровоточить, возникает зуд. Возможно образование долго незаживающих язв. Также встречаются базалиомы в виде темных пятен, которые приподняты над кожей и имеют полупрозрачную границу. Боль ощущается, когда базалиома не лечится и начинает расти в другие ткани, хрящи и кости.
Клинические рекомендации
Базалиомы бывают разных типов, которые имеют отличительные внешние признаки :
- Узелковая (солидная, узловая) представляет собой небольшой узелок с сосудистыми «звездочками», в центре которого образуется язва, покрытая чешуйками. Эта опухоль может проникать глубоко в мышцы, не увеличиваясь в размерах на коже.
- Узелково-язвенная — это узелок, медленно увеличивающийся в размерах, который постепенно изъязвляется, покрывается коркой, а вокруг него образуется плотный светлый валик.
- Поверхностная базалиома развивается в виде бляшек и похожа на псориаз. Чаще встречается в молодом возрасте. Бляшки имеют четкие границы и растут медленно, в течение многих лет.
- Пигментированная — содержит и базальные клетки, и меланоциты.
- Склеродермоподобная — агрессивная и редкая форма базалиомы, локализуется чаще на шее и голове, выглядит как светлые бляшки, которые на поздних стадиях начинают кровоточить и изъязвляться.
Клинические рекомендации по диагностике и терапии базалиомы утверждены Минздравом РФ с учетом классификации формы и клинической стадии болезни. Выделяют пять стадий в зависимости от размеров, поражения лимфатических узлов и наличия отдаленных метастазов: от нулевой (0), когда рак затрагивает только кожу, до четвертой (IV) с метастазами в другие органы.
Диагностикой и лечением базалиомы занимаются дерматологи и онкологи. Диагноз ставят на основе осмотра и исследования кожи и новообразования прибором дерматоскопом, анализов крови, исследований соскоба кожи, при необходимости — биопсии. Если анализы подтверждают наличие базалиомы, то врач может назначить биопсию лимфоузлов для проверки наличия метастазов.
Лечение
Выбор тактики лечения осуществляется индивидуально. Врач оценивает место образования опухоли, распространенность патологического процесса, данные биопсии, общее состояние пациента и прогноз.
Основное лечение базалиомы — это полное удаление опухоли. Для этого проводят как классическую хирургическую операцию (скальпелем), так и используют другие методы: лазерное удаление, микрографическая хирургия, выскабливание с прижиганием, удаление жидким азотом. Если хирургическое лечение пациенту противопоказано или оно было неэффективным, то применяют лучевую и химиотерапию, особенно при формах с метастазами. В этих случаях назначаются препараты, которые останавливают механизм размножения раковых клеток.
Прогноз
Базальноклеточный рак имеет благоприятный прогноз при своевременном лечении, так как тогда редко распространяется на окружающие ткани. Как правило, опухоль удается удалить без последствий, лечение оказывается успешным, особенно при выявлении заболевания на ранней стадии. Выздоровление после операции приближается к 100%, но в некоторых случаях (большой размер опухоли, иммунодефицит, прорастание в другие ткани) сохраняется риск рецидива базалиомы.
Чем прижечь базалиому в домашних условиях
Часто пациенты спрашивают, насколько необходима операция и можно ли вылечить базалиому в домашних условиях. Ответ однозначный: это злокачественное образование, ни в коем случае нельзя заниматься самолечением и пытаться «прижечь» опухоль дома. Запущенный базальноклеточный рак может привести к летальном исходу. Выход только один — обращение в медицинское учреждение и полное и радикальное удаление новообразования.
Лечение цинковой мазью
Цинковая мазь не влияет на развитие базалиомы. При этом заболевании необходимо радикальное удаление опухоли.
Мазь Левомеколь
Левомеколь (противомикробная мазь) не применяется для лечения базальноклеточного рака. Необходимо полноценное удаление новообразования.
Краткое содержание
- В большинстве случаев злокачественная опухоль развивается на шее, на лице, на коже носа или века глаза, иногда на волосистой части кожи головы. Начальная стадия представлена полупрозрачным или восковидным образованием на коже диаметром от нескольких миллиметров до 2-3 сантиметров.
- Клинические рекомендации по диагностике и терапии базалиомы утверждены Минздравом РФ с учетом классификации формы и клинической стадии болезни. Выделяют пять стадий в зависимости от размеров, поражения лимфатических узлов и наличия отдаленных метастазов: от нулевой (0), когда рак затрагивает только кожу, до четвертой (IV) с метастазами в другие органы.
- Основное лечение базалиомы — это полное удаление опухоли. Для этого проводят как классическую хирургическую операцию (скальпелем), так и используют другие методы: лазерное удаление, микрографическая хирургия, выскабливание с прижиганием, удаление жидким азотом.
- Базальноклеточный рак имеет благоприятный прогноз при своевременном лечении, так как тогда редко распространяется на окружающие ткани.
- Базалиома — злокачественное образование, ни в коем случае нельзя заниматься самолечением и пытаться «прижечь» опухоль дома. Запущенный базальноклеточный рак может привести к летальном исходу.
- Цинковая мазь или Левомеколь не влияет на развитие базалиомы. При этом заболевании необходимо радикальное удаление опухоли.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Базалиома кожи: лечение или удаление?
Базалиома является эпителиальной опухолью злокачественного характера. Развивается исключительно в эпидермисе, может прорастать в окружающие ткани, но за счет медленного роста практически не дает метастазирования. Конечно, существуют запущенные случаи, при которых происходит прорастание опухоли через ткани вплоть до костей. В медицине базалиома классифицируется как базальноклеточный рак, несмотря на ее достаточно неагрессивный характер. Патология занимает львиную долю (до 90%) всех злокачественных новообразований кожи. Перед пациентом часто встает вопрос выбора терапии базальноклеточного рака кожи: лечение или удаление?
Локализация базалиомы
В основном образования локализуются на участках, которые наиболее открыты солнечному свету: около 73% всех случаев поверхностной базалиомы развиваются на лице, волосистой части головы и шее. Остальные 27% – на коже туловища и конечностей. При некоторых клинических формах, например, язвенной, первый показатель доходит до 90%.
В связи с этим часто наблюдаются косметические дефекты разной степени выраженности. Специалисты НИИ клинической онкологии ГУ РОНЦ им. Н.Н. Блохина отмечают, что у таких пациентов может сформироваться ипохондрическое расстройство: синдром дисморфофобии. Пациент начинает чрезмерно переживать за незначительный дефект внешности в ущерб работе, общению и социальной активности. К тому же осознание онкологического характера заболевания вносит свою лепту в дестабилизацию психологического состояния и психосоматические проявления (панические атаки, тахикардия, аритмия, кишечный дискомфорт).
Вред солнечного излучения
Об отрицательном влиянии солнечного излучения известно, пожалуй, уже всем. Сегодня оно признано основным фактором возникновения раковых опухолей кожи, в том числе базалиомы и меланомы. Особенно любят погреться на солнышке и добрать недостающий загар жители средних и северных широт России.
Недавно врачи Йельского университета (США) сформулировали обстоятельства, при которых чрезмерная инсоляция становится крайне вредной.
- Во-первых, повышенный риск имеет «солнечная» доза, полученная в детском и юношеском возрасте особенно в случае склонности кожи к получению ожогов, а не загара. Ими выдвинуто предположение, что этот фактор может иметь решающее значение в развитие базальноклеточного рака.
- Во-вторых, опухолевый процесс «любит» людей со светлым типом кожи, веснушками в детстве, сильными солнечными ожогами и рожденных в северных областях.
- В третьих, интенсивное и периодическое воздействие солнечного света гораздо опаснее постепенного и длительного воздействия УФ-излучения.
Рекомендации по профилактике кожных видов рака в американских исследованиях выглядят следующим образом: исключить пребывание на солнце с 10 до 16 часов, избегать солнечных ожогов, носить широкополые шляпы и одежду с длинными рукавами в течение дня при передвижении днем, пользоваться солнцезащитными средствами, отказаться от соляриев.
Фототип кожи: кто больше рискует
Повышенный риск развития онкологического заболевания имеют представители I и II фототипа – белокожие со светлыми или рыжими волосами, голубыми глазами, с веснушками и склонностью к получению солнечных ожогов. Можно сказать, что представители этих групп не умеют загорать, они сразу сгорают. Поэтому пребывание на солнце без защитных кремов им противопоказано, при этом средства надо использовать с фильтром не ниже SPF 30. В свете последних данных детям делать исключения в этом вопросе не следует.
Современные методы защиты от УФ-излучения многообразны, практически на любой вкус и цвет. Для использования в любое время года, а не только летом, подойдут солнцезащитные стики.
Существуют и другие факторы риска, хоть и меньшей распространенности: ионизирующее излучение при лучевой терапии, иммунная дисфункция, генетические синдромы.
Формы базалиомы и диагностика
Самые распространенные формы базалиомы: нодулярная (до 46%) и поверхностная (до 50%). Встречаются пигментная, склероподобная. Любая форма обнаруживается при визуальном осмотре кожных покровов дерматологом.
Осмотр участка кожи с 10-кратным увеличением (дерматоскопия) позволяет рассмотреть признаки, свойственные базальноклеточному раку: отсутствие пигментной сетки, наличие изъязвлений, серо-синий глобул и полиморфных сосудов в виде шпилек, запятой, клубочков и т. д.
При подозрении на рак врач возьмет биопсию тканей или соскоб с поверхности опухоли. После морфологического подтверждения диагноза назначается клинический и биохимический анализы крови. При необходимости может быть назначено УЗИ регионарных лимфатических узлов.
Новообразование лечить или удалять?
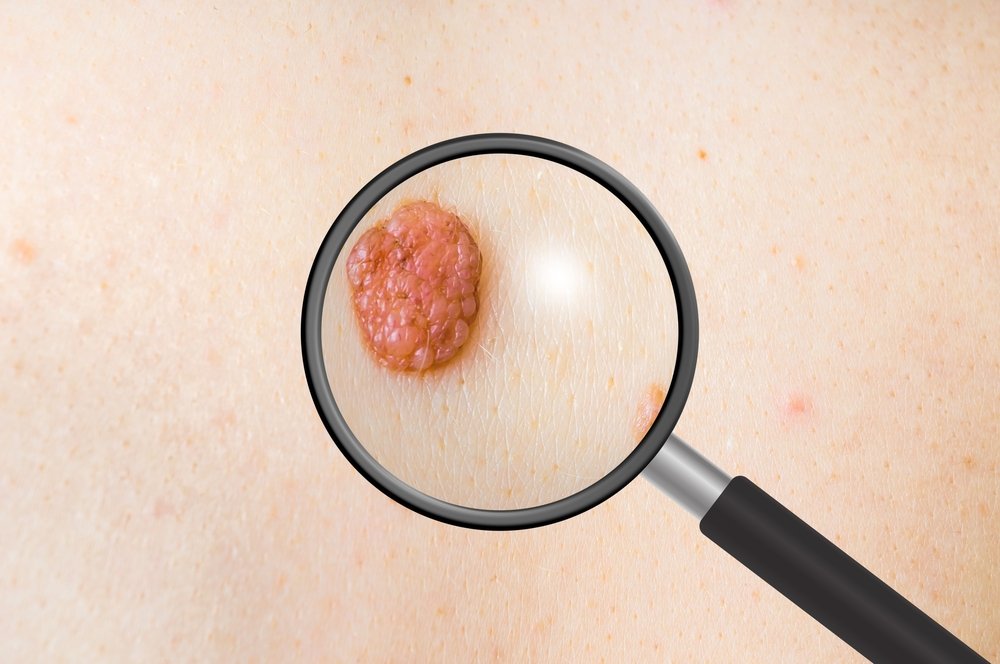
В клинических рекомендациях Минздрава при начальной стадии болезни предпочтение отдается хирургическим методам: хирургическое удаление, кюретаж с электрокоагуляцией (электродиссекация). При наличии противопоказаний или в случае отказа пациента удаление может быть заменено на проведение лучевой терапии (близкофокусная рентгенотерапия, гамма- и электронная терапия).
В отдельных случаях назначают криохирургию, лазерную деструкцию, фотодинамическую терапию, лекарственные препараты местного действия.
Риск рецидивов
Ни один из применяемых методов не дает полной гарантии от рецидивов, однако при хирургическом удалении она несколько выше.
Риск возврата болезни повышается при нескольких условиях:
- если площадь базалиомы больше 2 см на туловище или конечностях, больше 1 см на шее, лбу, щеках и волосистой части головы, больше 6 мм на лице (веки, нос, губа, подбородок);
- при первичном и последующем рецидиве;
- при состояниях иммунодепрессии,
- если это агрессивный подтип опухоли, подтвержденный гистологией.
Читайте также
Опубликовано 24.11.2019 22:18, обновлено 05.07.2022 19:44
Использованные источники
Современная диагностика и лечение хронических дерматозов / Хлебникова А.Н., Королева Л.П., Прокофьев А.А. и др. // Альманах клинической медицины – 2007 – №15
Психологические проблемы и характер психических нарушений у больных базалиомой / Марилов В.В., Молочков В.А., Лукина О.А. и др. // Вестник РОНЦ им. Н. Н. Блохина РАМН – 2006 – т. 17. №4
Особенности дерматоскопической картины клинических форм базально-клеточного рака кожи / Хлебникова А.Н., Новоселова Н.В. // Российский журнал кожных и венерических болезней – 2014 – №1
Клинические рекомендации «Рак кожи базальноклеточный и плоскоклеточный» – 2018
Basal Cell Carcinoma: Pathogenesis, Epidemiology, Clinical Features, Diagnosis, Histopathology, and Management Yale / Marzuka AG, Book SE. // J Biol Med – 2015
Использованы фотоматериалы Shutterstock
Читайте далее
Почему вам не хватает энергии? Витамины группы B — ключ к бодрости и ясному уму!
Хроническая усталость и постоянный туман в голове? Возможно, вашему организму не хватает витаминов группы B
Колики у малышей: полезные советы родителям
С коликами, так или иначе, сталкивается подавляющее большинство родителей совершенно здоровых малышей в раннем возрасте.
Малыш, родители и колики: как пережить 100 дней плача?
Часто первой проблемой, пугающей молодых родителей, становятся колики у малыша. Как помочь детям при боли в животике, читайте на MedAboutMe.
Что делать при порезах и ссадинах: советы
Незначительные порезы и царапины обычно не требуют поездки в отделение неотложной помощи. Тем не менее, надлежащий уход необходим, чтобы избежать инфекции или других осложнений.
20 продуктов для иммунитета: рекомендуют диетологи
Диетологи рекомендуют эти продукты для крепкого иммунитета и стройности
Базалиома кожи лица (или базальноклеточный рак) — это злокачественное новообразование, которое возникает из клеток базального слоя эпидермиса. Этот тип рака считается одним из наиболее распространенных среди опухолей кожи и отличается относительно медленным развитием и низким уровнем метастазирования. Несмотря на это, базалиома обладает способностью глубоко проникать в окружающие ткани, разрушая хрящи, кости и структуры, которые находятся под ней.
Базалиома кожи чаще всего образуется на лице, что делает её особенно опасной с точки зрения эстетического ущерба. Заболевание характеризуется высоким риском рецидивов даже после успешного удаления опухоли, особенно если она была диагностирована на поздних стадиях.
- Причины и факторы развития
- Разновидности базалиомы кожи лица
- Симптомы на разных стадиях
- Методы диагностики
- Лечение
- Прогноз лечения и осложнения
- Результаты терапии
Интеллектуальная собственность https://www.euroonco.ru
Причины и факторы развития
Базалиома чаще всего развивается у людей старше 50 лет, что связано с возрастными изменениями кожи и накоплением повреждений, вызванных воздействием ультрафиолетового излучения. Главной причиной возникновения этого типа рака является длительное и интенсивное воздействие солнечных лучей, особенно в регионах с высоким уровнем инсоляции. Люди со светлой кожей, находятся в группе повышенного риска.
Помимо ультрафиолетового излучения, на развитие базалиомы могут влиять и другие факторы:
- Воздействие ионизирующего излучения, включая радиационные повреждения.
- Контакт с канцерогенами, такими как мышьяк, смолы, продукты нефтепереработки.
- Хронические кожные воспаления или травмы, которые могут способствовать злокачественным изменениям в тканях.
- Наследственная предрасположенность. Существуют генетические синдромы, такие как синдром Горлина, при которых значительно возрастает риск развития базальноклеточного рака.
Разновидности базалиомы кожи лица
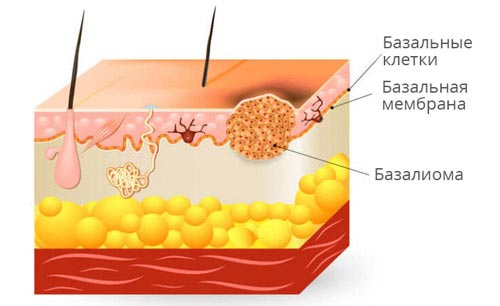
Базалиома может проявляться в различных клинических формах, каждая из которых имеет свои особенности в отношении роста и прогрессирования. Основные разновидности базальноклеточного рака включают:
- Опухолевая (нодулярная, узловато-язвенная) форма — наиболее распространенный тип базалиомы. Она начинается с появления небольшого узелка на коже, который со временем увеличивается в размерах. По мере роста на его поверхности могут возникать язвы и кровоточивость. Эта форма чаще всего локализуется на лице и шее.
- Поверхностная форма — характеризуется появлением плоского пятна розового цвета с четкими границами. Это наименее агрессивная форма базалиомы, которая медленно прогрессирует и может существовать в течение нескольких лет без значительного увеличения в размерах. Чаще всего она возникает на туловище, но может встречаться и на лице.
- Склерозирующая (склеродермоподобная) рака — Она проявляется в виде плотного очага, который со временем становится похоже на рубец. Является редким, но наиболее агрессивным типом базальноклеточного рака. Этот вид опухоли имеет склонность к инфильтративному росту и поражению окружающих тканей.
- Пигментная форма — отличается темным цветом пораженного участка, что делает её похожей на меланому. Однако эта форма базалиомы встречается реже и обычно менее агрессивна.
- Фиброэпителиальная (фиброэпителиома Пинкуса) — редкая разновидность, которая протекает, как правило, доброкачественно. Она проявляется плотным узелком на поверхности кожи и встречается редко на лице, чаще располагаясь на туловище.
Каждая из этих форм базалиомы требует индивидуального подхода к лечению в зависимости от её клинических проявлений и локализации.
Симптомы на разных стадиях
Симптоматика базалиомы варьируется в зависимости от стадии заболевания и клинической формы опухоли. На ранних стадиях проявления могут быть минимальными, что затрудняет диагностику, однако по мере прогрессирования образования симптомы становятся более явными.
- Начальная стадия. На поверхности кожи появляется небольшой узелок, пятно или бляшка, часто телесного, розоватого или темно-коричневого цвета. В случае опухолевой формы узелок может быть гладким с телангиоэктазиями (расширенными капиллярами). Поражение обычно безболезненно и не вызывает дискомфорта.
- Развитие опухоли. По мере роста узелок увеличивается в размерах и может образовывать язвы или эрозии с плотной коркой. В центральной части язвы может наблюдаться углубление, вокруг которого кожа уплотняется и приобретает плотный валик.
- Запущенные стадии. Опухоль начинает инфильтративный рост, глубоко поражая окружающие ткани, особенно если базалиома расположена в зонах с тонким мышечным слоем как вокруг глаз, ушей или носа. По мере роста могут появляться изъязвления, которые сопровождаются выделением серозной или кровянистой жидкости.
На поздних стадиях болезнь может вызывать значительные косметические и функциональные нарушения, особенно при локализации на лице.
Методы диагностики
Диагностика базалиомы кожи лица требует комплексного подхода, включающего клинические, инструментальные и лабораторные методы исследования. Ранняя диагностика является ключевым фактором для успешного удаления опухоли и предотвращения её рецидивов. Основные методы диагностики включают:
- Клинический осмотр. Врач-дерматолог проводит визуальный осмотр подозрительного новообразования. Оцениваются его форма, цвет, размеры, наличие изъязвлений или кровоточивости. Для дифференциальной диагностики базалиомы от других типов новообразований важно учитывать историю заболевания, возраст и наличие факторов риска.
- Дерматоскопия. Это неинвазивный метод, который позволяет более детально изучить структуру опухоли под увеличением. Дерматоскопия помогает определить наличие телеангиоэктазий, характерных для базальноклеточного рака, и дифференцировать базалиому от других кожных опухолей, таких как меланома.
- Цитологическое исследование. При наличии изъязвлений на поверхности опухоли проводят мазок-отпечаток. При их отсутствии делается соскоб, чтобы получить материал для цитологического анализа. Этот метод позволяет выявить атипичные клетки, характерные для базальноклеточного рака.
- Биопсия. Исследование образца ткани под микроскопом помогает подтвердить диагноз и оценить степень инвазии опухоли в окружающие ткани.

Лечение
Существует широкий спектр методов для лечения базалиомы кожи лица, выбор которых зависит от нескольких факторов включая возраст и общее состояние. При выборе тактики лечения также учитываются преимущества и противопоказания каждого метода. Основная цель терапии — полное удаление опухоли с минимальным повреждением окружающих тканей, что особенно важно для участков лица, где сохранение функциональности и косметический результат играют значительную роль.
Хирургическое вмешательство
Хирургическое удаление базалиомы является наиболее распространённым и эффективным методом лечения этого типа рака, особенно когда опухоль находится на ранней стадии и не затронула глубокие структуры.
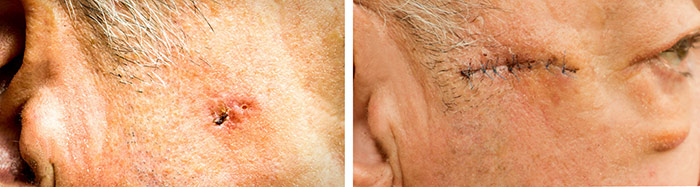
Хирургическое удаление предполагает иссечение опухоли с захватом небольшого участка здоровой ткани (от 4 до 10 мм в зависимости от агрессивности опухоли). Важно достаточно отступать от границ новообразования, чтобы гарантировать полное удаление всех атипичных клеток. Это позволяет свести к минимуму вероятность повторного развития опухоли.
Существуют следующие методы хирургического лечения:
- Микрографическая хирургия по Моосу (Mohs surgery). Этот метод представляет собой наиболее точное и щадящее вмешательство, при котором опухоль иссекается послойно с моментальным гистологическим контролем каждого удалённого фрагмента. Это позволяет удалить только опухолевую ткань, минимально затрагивая здоровые участки кожи. Метод особенно эффективен для лечения базалиомы на сложных участках, таких как нос, веки и уши.
- Традиционное иссечение. Стандартное хирургическое иссечение предполагает удаление опухоли с захватом здоровых тканей. Оно используется при менее сложных и поверхностных формах базалиомы. После удаления опухоли на место дефекта накладываются швы.
- Реконструктивные операции. В случаях, когда удаление крупной опухоли на лице оставляет значительный дефект, может потребоваться пластическая реконструкция. Для закрытия дефекта часто используется пересадка кожи с других участков тела, что помогает восстановить эстетический вид пораженного участка.
Лучевая терапия
Лучевая терапия является эффективным методом лечения базалиомы для тех, кому противопоказано хирургическое вмешательство, или в случаях, когда опухоль имеет сложное расположение или большие размеры.
Основные виды лучевой терапии при базалиоме:
- Близкофокусная рентгенотерапия — наиболее распространённый метод, применяемый для лечения неглубоких образований.
- Терапия с использованием бета-лучей.
- Терапия с использованием гамма-лучей.
Близкофокусная рентгенотерапия широко используется благодаря своей высокой эффективности и возможности точного воздействия на опухоль, что минимизирует повреждение окружающих тканей. Однако среди недостатков лучевой терапии можно выделить длительность курсов лечения, возможное развитие осложнений, таких как лучевые дерматиты, и повышенный риск рецидивов по сравнению с хирургическими методами.
Несмотря на это, положительный результат лечения достигается в 93-97% случаев, что делает лучевую терапию важным альтернативным методом при невозможности проведения операции.

Химиотерапия
Химиотерапия не является широко применяемым методом для лечения базалиомы, поскольку этот тип рака кожи обычно не поддаётся воздействию традиционных цитостатиков. Однако в случаях распространённой или метастатической формы базалиомы, когда хирургическое удаление опухоли или лучевая терапия невозможны, применяется препарат висмодегиб. Этот препарат — единственный, официально зарегистрированный для лечения таких форм базалиомы, и он направлен на блокирование сигналов, стимулирующих рост опухоли.
Иммунотерапия
Иммунотерапия является дополнительным методом лечения базалиомы, особенно при небольших опухолях. В её основе лежит использование препаратов, стимулирующих иммунную систему для борьбы с опухолевыми клетками. Основные средства, применяемые при базалиоме, включают интерферон и его индукторы, а также препараты из группы имидазохинолинов.
Одним из наиболее распространённых препаратов является имиквимод, который при местном применении обладает выраженным иммуномодулирующим эффектом. Препарат используется в виде крема с 5% содержанием, и его эффективность доказана при лечении первичной базалиомы размером до 2 см. Иммунотерапия, благодаря своей неинвазивности, является важным методом для пациентов, которым противопоказаны хирургическое удаление или лучевая терапия.
Лазерная деструкция
Лазерная деструкция представляет собой метод лечения базалиомы, основанный на использовании высокоинтенсивного лазерного излучения, которое вызывает коагуляционный некроз опухолевой ткани. Этот способ удаления опухоли отличается высокой эффективностью и минимальным воздействием на окружающие здоровые ткани, что делает его особенно привлекательным для лечения базалиомы кожи лица, где важен косметический результат.
Лазерная терапия особенно эффективна при небольших и поверхностных формах базалиомы. Процедура сопровождается минимальным риском кровотечений и осложнений, а также обеспечивает быстрое заживление. Однако метод применяется только при опухолях небольшого размера и поверхностной локализации, поскольку лазерная деструкция менее эффективна для глубоких или инфильтративных форм базалиомы.
Фотодинамическая терапия
Фотодинамическая терапия (ФДТ) — это современный метод лечения базалиомы, который сочетает воздействие фотосенсибилизирующего препарата, лазерного света и кислорода. Препарат накапливается в опухолевых клетках, после чего при активации лазером он вызывает их разрушение за счёт образования активных форм кислорода. Этот процесс приводит к целенаправленному уничтожению раковых клеток с минимальным повреждением окружающих здоровых тканей.
Показания к фотодинамической терапии при базалиоме:
- Множественные очаги опухоли на коже.
- Локализация опухоли в сложных зонах лица, таких как нос, периорбитальная область, уши, где требуется максимально щадящее лечение с хорошим косметическим результатом.
Эффективность фотодинамической терапии зависит от размера и морфологических характеристик базалиомы, и может варьироваться в пределах 75-95%.
Медикаментозное лечение
Медикаментозное лечение базалиомы кожи основывается на местном применении противоопухолевых средств, таких как специальные мази, которые наносятся непосредственно на поражённые участки. Этот метод лечения предпочтителен для пациентов, у которых имеются противопоказания к более радикальным методам, таким как хирургическое удаление или лучевая терапия, а также в случаях пожилого возраста или сопутствующих заболеваний.
Новым и перспективным направлением в медикаментозной терапии базалиомы являются препараты класса соласодин-рамнозиловых гликозидов, которые могут вводиться как внутривенно, так и непосредственно в опухолевую ткань. Эти препараты показывают хорошие результаты при лечении сложных и рецидивирующих форм базалиомы.
В подобных случаях препаратами выбора являются мази с противоопухолевым эффектом, такими как глицифон и курадерм. Эти средства доказали свою эффективность при первичных одиночных и множественных очагах базалиомы, а также при рецидивах после лучевой или хирургической терапии, предоставляя эффективную альтернативу инвазивным методам.
Прогноз лечения и осложнения
Базалиома кожи лица обычно имеет благоприятный прогноз. Если заболевание выявлено на начальных стадиях, полное удаление опухоли позволяет достичь высокого уровня выздоровления. При поверхностных и ограниченных формах опухоли риск рецидива минимален, а косметические результаты лечения остаются удовлетворительными.
Ухудшение прогноза возможно при значительном увеличении опухоли или глубокой инфильтрации в окружающие ткани. Однако даже в таких случаях базалиома крайне редко метастазирует в регионарные лимфатические узлы или другие органы, что делает этот вид рака менее опасным по сравнению с другими злокачественными новообразованиями.
Осложнения могут возникать при запущенных формах базалиомы, когда опухоль поражает кости, хрящи или крупные сосуды. В таких случаях лечение становится более сложным, а косметические результаты хуже. Несмотря на это, в большинстве случаев базалиома не представляет угрозы для жизни при своевременном и адекватном лечении.
Результаты терапии
При адекватно назначенном лечении базалиомы кожи, выздоровление достигается в 95-98% случаев. Важным фактором успешного лечения является своевременная диагностика и выбор правильной тактики. Однако, несмотря на высокий процент успеха, существует риск рецидива, который может возникнуть даже после проведения эффективной терапии. Чаще всего рецидивы случаются при агрессивных формах или при неполном удалении опухоли.
Кроме того, одним из факторов риска развития и рецидива базалиомы является избыточное воздействие ультрафиолетового излучения. По этой причине пациентам рекомендуется ограничивать пребывание на солнце, использовать солнцезащитные средства и носить защитную одежду, чтобы предотвратить повторное возникновение заболевания.
Список литературы:
- Балахонов С.И., Иорданишвили А.К., Черныш В.Ф., Рыжак Г.А., Дьяконов М.М. «Возрастные особенности клинического течения базальноклеточного рака кожи лица» Человек и его здоровье, н. 4, 2021, стр. 35-39.
- Н. Ф. Руцкий. «К вопросу о метастазировании базальноклеточного рака кожи лица» Вестник Смоленской государственной медицинской академии, н. 2, 2022, стр. 78-80.
- Гомберг М. А., Хисматуллина З. Р., Файзулин Н. К., Титоян А. М.. «К вопросу о ранней диагностике базальноклеточного рака (описание клинического случая)» Креативная хирургия и онкология, н. 1, 2020, стр. 52-57.
- Индилова Наталья Ильгизаровна, Кузьмина Т.С., Варданян К.Л., Потекаев Н.Н., Ткаченко С.Б., Рехвиашвили Г.И. «Неинвазивные методы диагностики базальноклеточного рака кожи» Вестник Национального медико-хирургического Центра им. Н. И. Пирогова, т. 5, н. 1, 2020, стр. 124-127.
- Сухова Т.Е., Молочков В.А., Романко Ю.С., Матвеева О.В., Решетников А.В. «Лечение базальноклеточного рака кожи на современном этапе» Альманах клинической медицины, н. 18, 2023, стр. 14-21.
