Гистеросальпингография, или ГСГ — это особый вид рентгена, используемый для оценки женской фертильности. Это амбулаторная процедура, которая занимает не более получаса. Если у вас были проблемы с зачатием, ГСГ является одним из первых тестов на фертильность, которые может назначить врач. ГСГ также часто рекомендуется, если было два или более выкидышей или женщина страдает вторичным бесплодием.
Во время гистеросальпингографии врач вводит краситель на основе йода в шейку матки и делает рентгеновские снимки. Эти снимки помогают оценить форму матки и наличие непроходимости фаллопиевых труб.
Рассказываем всё о гистеросальпингографии, или ГСГ, в том числе о том, чего ожидать в процессе и после процедуры, какие ощущения при этом возникают, зачем её проводят и что означают результаты.
Перед гистеросальпингографией: когда делать ГСГ?
ГСГ следует делать после менструации, но до овуляции, чтобы снизить риск от рентгеновского излучения на эмбрион, если вы забеременеете в этом цикле.
ГСГ проводится в состоянии полного сознания и не требует общей анестезии. Также не нужно голодать день или ночь перед процедурой. Некоторые врачи перед ГСГ назначают антибиотики, чтобы снизить риск инфекции: исследования учёных из Weill Cornell Medical College показывают, что это оправданная мера для женщин из определённых групп риска.
Безопасность ГСГ
Обычно, когда пациенту делают рентгенографию, первым делом лаборант закрывает область таза, чтобы защитить репродуктивные органы. Однако во время ГСГ рентгеновский луч направлен прямо на таз. Опасно ли это?
По данным исследования учёных из Института радиологии, ГСГ предполагает очень низкое количество радиации и не вызывает никаких нежелательных эффектов, даже если вы забеременеете позже в этом цикле, но её не следует делать во время беременности. Если вы думаете, что можете быть беременны, сообщите об этом врачу до того, как пойдёте на обследование.
Гистеросальпингография (ГСГ) шаг за шагом
Что будет происходить во время гистеросальпингографии?
Во время ГСГ пациентка лежит на гинекологическом кресле или на кушетке с согнутыми и разведёнными ногами. Врач проведет быстрый тазовый осмотр. Он вставит зеркало во влагалище. Это то же устройство, которое используется во время обычного гинекологического осмотра.
Факт!
Если вы испытываете боль во время обычного осмотра, эта часть может быть болезненной. Женщины, которые испытывают боль во время полового акта, по данным исследования учёных из Queen’s University, также могут с большей вероятностью испытывать боль во время гинекологических осмотров.
Попросите врача использовать зеркало меньшего размера и дать вам время расслабиться.
Подготовка к рентгену: рентгеновский аппарат опустят над животом. Это может показаться немного неудобным, особенно с зеркалом и поднятыми коленями.
После врач введет тампон для очистки шейки матки, чтобы снизить риск заражения. Если шейка матки чувствительна к прикосновениям, это может быть немного болезненно, но многие не испытывают боли.
Затем врач вставит пластиковый катетер, называемый канюлей, в цервикальное отверстие. Это ощущается как взятие мазка Папаниколау и может быть немного неприятно. Или вы можете вообще ничего не почувствовать.
Инъекция красителя: наконец, через катетер вводится краситель на основе йода. Когда краситель вводится, вы можете почувствовать тепло внутри. Этот краситель пройдет через матку, через маточные трубы (если они открыты) и выльется в полость таза.
Когда вводится краситель, вы можете заметить спазмы в животе, независимо от того, заблокированы ли трубы или нет. Немедленно сообщите врачу, если вы начинаете чувствовать себя некомфортно.
Рентгеновское изображение: после инъекции красителя специалист сделает рентгеновские снимки. Для каждого снимка вас попросят задержать дыхание на мгновение или два. Вас также могут попросить сменить позу, например, лечь на бок.
Как только будут получены удовлетворительные снимки, специалист поднимет рентгеновский аппарат и удалит зеркало. Вы можете идти домой.
Как справиться с дискомфортом во время теста ГСГ
Многие задаются вопросом, больно ли делать гистеросальпингографию. Ответ на этот вопрос у каждого свой. Некоторые женщины сообщают о лёгких или умеренных спазмах во время процедуры, другие не чувствуют ничего неприятного, и очень немногие сообщают о сильных спазмах.
Многие говорят впоследствии, что их страх боли был намного сильнее любого дискомфорта, который они чувствовали. Кроме того, при необходимости можно использовать обезболивающие препараты, чтобы сделать процедуру более комфортной: врач может порекомендовать принять безрецептурное обезболивающее за час до дня проведения ГСГ.
Важно!
У большинства женщин краситель во время ГСГ безболезненно проходит через матку и фаллопиевы трубы и выходит в брюшную полость. Однако, если трубы заблокированы, жидкость может вызвать давление и существенный дискомфорт.
Если вы почувствуете сильную боль во время этой части ГСГ, немедленно сообщите об этом врачу. Он может быстро удалить катетер, что снимет давление и должно устранить боль.
Тревога и страх перед ГСГ могут усилить восприятие боли. Глубокое, расслабленное дыхание во время процедуры может помочь. Кроме того, не бойтесь говорить врачу, что вы нервничаете или испытываете боль.
После гистеросальпингографии: чего ожидать после ГСГ?
После ГСГ могут возникнуть лёгкие спазмы и небольшие кровянистые выделения. Безрецептурные обезболивающие должны помочь при любых спазмах в животе.
Вы сможете возобновить обычную деятельность, хотя некоторые врачи могут посоветовать воздержаться от половых контактов в течение нескольких дней.
Когда следует вызывать врача
Хотя лёгкие спазмы являются нормой, если дискомфорт усиливается после ГСГ или повышается температура, обратитесь к врачу. Существует редкий риск инфекции после ГСГ, и усиление боли может быть её признаком.
Что означают результаты теста ГСГ
После гистеросальпингографии врач предоставит вам результаты обследования. ГСГ помогает проверить два важных фактора фертильности: непроходимость фаллопиевых труб и аномалии матки.
Открыты ли маточные трубы?
Если фаллопиевы трубы заблокированы, сперма не может встретиться с яйцеклеткой, и зачатие невозможно. Существует несколько потенциальных причин и соответствующих методов лечения, если это так.
Имеются ли какие-либо аномалии матки?
У некоторых женщин с повторной потерей беременности аномальная форма матки является фактором бесплодия. ГСГ также может показать фибромиомы или полипы, которые могут помешать имплантации или росту эмбриона. Некоторые аномалии матки можно лечить хирургическим путем.
Нормальные результаты ГСГ
Если рентген показывает нормальную форму матки, а введённый краситель свободно выливается из концов фаллопиевых труб, то результаты ГСГ считаются нормальными. Однако это не означает, что вся фертильность в норме. Это просто означает, что проблема не было обнаружена на ГСГ.
Гормональные причины бесплодия не будут выявлены при ГСГ, и не все проблемы с фертильностью, связанные с маткой, можно визуализировать с помощью этого метода диагностики.
Важно!
ГСГ не является безошибочной или 100 %-но точной диагностической процедурой. Исследования показывают относительно высокие показатели ложноположительных (около 15%) и ложноотрицательных результатов (около 35%).
Например, при ложноотрицательном результате ГСГ может показать нормальную форму матки, но гистероскопия покажет отклонения. Гистероскопия подразумевает введение тонкой, похожей на телескоп камеры через шейку для осмотра внутренней части матки.
Также эндометриоз нельзя диагностировать с помощью ГСГ. Однако диагностическая лапароскопия может помочь определить, присутствует ли эндометриоз в малом тазу.
Аномальные результаты ГСГ
Если краситель показывает аномальную форму матки или не вытекает свободно из фаллопиевых труб, это может указывать на основную причину бесплодия проблема. Если краситель не проходит через матку и не попадает в трубы, врач может повторить ГСГ или назначить другой вариант обследования, чтобы подтвердить, что действительно имеет место трубная непроходимость.
Важно отметить, что хотя ГСГ может показать, что трубы заблокированы, она не может объяснить, почему. Ваш врач может порекомендовать дополнительные процедуры, такие как диагностическая лапароскопия или гистероскопия. Эти процедуры могут помочь исследовать проблему и, возможно, исправить непроходимость.
Риски, связанные с ГСГ
Гистеросальпингография считается безопасной процедурой. Тем не менее, существуют некоторые опасения по поводу безопасности и потенциальные риски ГСГ, включая инфекции и аллергические реакции.
- Инфекция
Инфекция после процедуры может возникнуть примерно в 1–3% случаев. Риск возрастает, если у вас уже была инфекция или вы находитесь в группе риска по воспалительным заболеваниям органов малого таза (ВЗОМТ).
Если после ГСГ у вас поднялась температура или усилилась боль, позвоните врачу. Если у вас в анамнезе ВЗОМТ, инфекции, передающиеся половым путем (ИППП), или операция на брюшной полости (например, аппендэктомия), врач может назначить антибиотики для процедуры в качестве дополнительной меры предосторожности.
- Обморок
Другим риском является обморок во время или после ГСГ. Если вы чувствуете головокружение после обследования, сообщите об этом врачу. Возможно, лучше оставаться в положении лежа, пока вы не почувствуете себя лучше.
- Аллергия
Редким, но потенциально серьёзным риском является аллергическая реакция на йод. Если у вас аллергия на йод или же моллюсков, сообщите об этом врачу до гистеросальпингографии. Если у вас развивается зуд или отёк после теста, немедленно обратитесь за медицинской помощью.
О ещё одной процедуре, в процессе которой врач не только может определить непроходимость труб, но и при возможности избавить от проблемы, читайте в статье «Хромотубация: зачем и как проводят эту процедуру?».
Antibiotic Prophylaxis for Gynecologic Procedures prior to and during the Utilization of Assisted Reproductive Technologies: A Systematic Review / Pereira N, Hutchinson AP, Lekovich JP, et al. // J Pathog – 2016
The effect of diagnostic hysteroscopy performed before fresh and frozen-thawed embryo transfer in IVF cycles on reproductive outcomes / Eserol F, Göksever Çelik H, Aytan AN, et al. // J Turk Ger Gynecol Assoc – 2021
Pelvic examination experiences in women with and without chronic pain during intercourse / Boyer SC, Pukall CF. // J Sex Med. – 2014
Hysterosalpingography in the workup of female infertility: indications, technique and diagnostic findings / Schankath, A.C., Fasching, N., Urech-Ruh, C. et al. // Insights Imaging – 2012
Медицинский редактор: врач акушер гинеколог, врач ультразвуковой диагностики
Шамаева Елена Алекандровна
Согласно статистике, в России около 15 % супружеских пар являются бездетными. В большинстве случаев причиной такой проблемы становится женское бесплодие. Гистеросальпингография маточных труб — информативный способ диагностики, который позволяет выявить причину женского бесплодия. О том, кому показана процедура, как подготовиться к исследованию и расшифровать его результаты вы узнаете из этой статьи.
Для чего проводится исследование?
Маточные трубы — элемент женской половой сферы, который соединяет яичники и матку. Основные функции парного органа — транспортировка яйцеклеток и сперматозоидов, а также создание оптимальных условий для процесса зачатия. Именно в фаллопиевых трубах происходит оплодотворение яйцеклетки, после чего она продвигается в направлении матки и закрепляется там для дальнейшего развития. Если есть проблемы с проходимостью труб, развитие нормальной беременности невозможно.
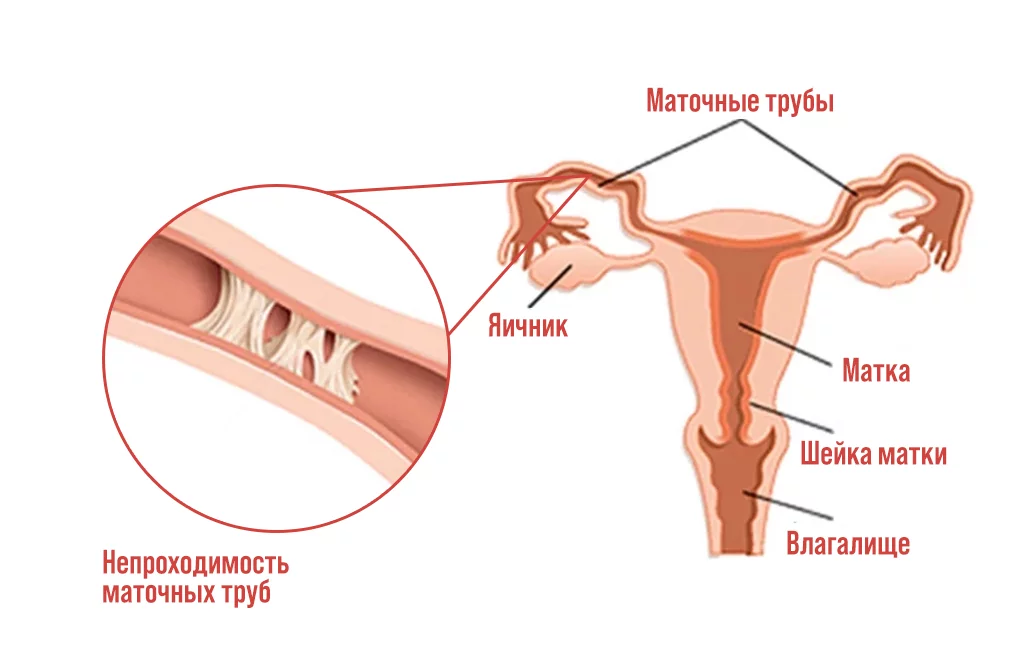
Гистеросальпингография (ГСГ) — это безболезненный и информативный диагностический метод, который позволяет:
- установить степень проходимости фаллопиевых труб;
- выявить анатомические аномалии тела матки;
- обнаружить новообразования внутри полости матки и фаллопиевых труб.
Сегодня ГСГ является ведущей диагностической методикой в гинекологической практике. Благодаря результатам исследования акушер-гинеколог может не только точно поставить диагноз, но также определить тактику дальнейшего лечения. Оценивая степень проходимости фаллопиевых труб, пациентке могут быть назначены консервативные, хирургические методы лечения или рекомендованы вспомогательные репродуктивные технологии.
Кому ГСГ маточных труб?
Показаниями для проведения процедуры являются:
- отсутствие беременности у женщины на протяжении года активной интимной жизни без использования противозачаточных средств;
- неоднократные самопроизвольные выкидыши;
- наличие в анамнезе эктопической беременности;
- подготовка к внутриматочной инсеминации — процедуре, при которой в цервикальный канал или матку женщины вводятся сперматозоиды. Подобная технология используется, когда бесплодия у женщины нет, но забеременеть естественным путем не получается. ГСГ проводится перед внутриматочной инсеминацией для оценки проходимости фаллопиевых труб;
- период после оперативных вмешательств на маточных трубах. Например, после операции по устранению эктопической беременности. ГСГ позволяет выявить наличие или отсутствие послеоперационных осложнений;
- наличие патологий матки и фаллопиевых труб. ГСГ проводится для контроля течения заболеваний;
- подозрение на туберкулез половых органов — заболевание, которое возникает при поражении органов половой сферы бактериями туберкулеза с развитием инфекционного процесса;
- подозрение на истмико-цервикальную недостаточность. Патология характеризуется снижением запирательной функции шейки матки и перешейка, что приводит к невозможности удержания плода внутри матки;
- подозрение на патологии матки — доброкачественные опухоли, эндометриоз, гиперплазию (утолщение) эндометрия.
Когда ГСГ маточных труб противопоказан?
Процедура не проводится:
- при беременности. Рентгеновские лучи и контрастные вещества, которые используются во время исследования, оказывают негативное воздействие на плод. Кроме этого, во время процедуры эмбрион может быть вымыт из полости матки или фаллопиевых труб контрастным препаратом;
- при индивидуальной непереносимости контрастных веществ;
- при острых воспалительных процессах, обострении хронических патологий;
- при маточных кровотечениях;
- при тромбофлебите — воспалительном процессе во внутренней венозной стенке с образованием тромба;
- при почечной, сердечной недостаточности.
Правила подготовки
Подготовка к исследованию заключается в следующем:
- За месяц до исследования стоит ограничить сексуальные контакты или во время интимной близости пользоваться контрацептивами. Это позволит исключить наступление беременности, при которой метод противопоказан. Даже если вы не можете забеременеть много лет подряд, предохраняться перед исследованием нужно, ведь как нарочно долгожданная беременность может наступить именно в тот момент, когда вы запланировали диагностику.
- За неделю до ГСГ нужно отказаться от применения вагинальных суппозиториев.
- За два дня до процедуры из меню исключаются продукты, которые могут вызвать метеоризм: газированные напитки, молочные продукты, сладкие фрукты и ягоды, некоторые овощи (капуста, спаржа, бобовые), мучные изделия, подсластители.
- Перед процедурой проводится тщательная гигиена половых органов.
Также подготовка к исследованию включает в себя проведение диагностических тестов:
- исследование крови на ВИЧ, гепатиты, сифилис;
- гинекологический мазок на флору.
Как проходит процедура?
Метод отличается безопасностью, поэтому не требует госпитализации. Процедура выполняется в первые дни после окончания менструации. В этот период внутренняя слизистая оболочка тела матки тонкая, шейка матки податливая, что облегчает проведение диагностических манипуляций и улучшает обзор. Менструальное кровотечение должно полностью завершиться, иначе кровяные сгустки могут смазать картину.
Если исследование с контрастным веществом проводится пациентке впервые, то за час до введения препарата выполняют тест для исключения аллергической реакции.
Во время процедуры женщина располагается в лежачем положении на кушетке. Врач вводит во влагалище женщины гинекологические зеркала и проводит обработку половых органов антисептиками. Далее ход процедуры зависит от вида ГСГ. Исследование может проводиться рентгеновским или ультразвуковым способом.
- При рентгеновской ГСГ через катетер в область фаллопиевых труб порционно вводится контрастное вещество. Врач последовательно делает несколько рентгеновских снимков маточных труб. Рентгеновский аппарат располагается над половыми органами женщины.
- При ультразвуковой ГСГ фаллопиевы трубы заполняются физиологическим раствором. Ультразвуковый датчик вводится вагинально.
Средняя продолжительность процедуры составляет 40 минут. Ультразвуковое исследование проводится дольше, но считается более достоверным. Оба метода являются безболезненными, поэтому не требует анестезии. Во время процедуры женщина может чувствовать только дискомфортные ощущения внизу живота.
Как вести себя после исследования?
В течение нескольких дней после ГСГ нужно отказаться от:
- физической активности;
- посещения бани, сауны, бассейна;
- принятия ванны. Можно пользоваться только душем;
- интимной близости.
Какие возможны осложнения после процедуры?
После ГСГ возможны:
- скудные кровяные выделения из влагалища, которые проходят через несколько дней;
- невыраженные тошнота, головокружение;
- легкие боли в нижней части живота, которые по интенсивности напоминают болевой синдром, возникающий при менструации;
- слабость.
Такие побочные эффекты являются абсолютно нормальными и не должны вызывать беспокойства. В редких ситуациях могут наблюдаться высокая температура, обильные кровотечения из влагалища, сильные боли. При подобных осложнениях нужно срочно обратиться за медицинской помощью.
Интерпретация результатов
Анализ изображений, полученных в ходе исследования, позволяет выявить различные патологические состояния. Например, при непроходимости фаллопиевых труб контрастное вещество не будет поступать в брюшную полость. При частичной проходимости фаллопиевых труб излитие в брюшную полость будет незначительным.
Метод также позволяет оценить состояние матки и выявить патологии органа. В норме орган полностью окрашивается контрастным веществом. При полипах, миоме наблюдаются искривление контура матки, увеличение ее размеров, неравномерное заполнение полости органа контрастным веществом.
Также может быть диагностирована гипоплазия матки, при которой орган уменьшается в размерах. Данное состояние затрудняет процесс зачатия и вынашивание беременности.
Прием у врача-акушера-гинеколога
Записаться
Гистеросальпингография (ГСГ) – малоинвазивная рентгендиагностика состояния маточных труб и полости матки. Наиболее часто процедура используется для оценки бесплодия. В основе метода лежит использование рентгеноскопии и контрастных веществ.
Во время исследования в матку вводят водорастворимый контрастный препарат, который контрастирует на рентген-снимке с внутренними структурами, и выполняют серию рентген-снимков. Таким образом врач получает контурное изображение полости матки и труб, на котором диагностируют любые структурные отклонения, включая спайки, синехии, полипы.
Цели проведения гистеросальпингографии
Основная цель исследования – оценка проходимости фаллопиевых труб. Гистеросальпингография входит в стандарт обследования по поводу бесплодия.
Исследование также дает представление о маточных и трубных аномалиях, которые могут привести к проблемам с наступлением беременности. Стоит отметить, что для определения состояния яичников, стенки матки и других структур, расположенных в тазу, врач может назначить МРТ или УЗИ, так как они не видны во время ГСГ.
Во время процедуры оценивают форму и размер матки, а также проходимость маточных труб.
Считается, что помимо диагностической ценности ГСГ имеет потенциальный терапевтический эффект, который выражается в частичном восстановлении проходимости труб.
Риск осложнений ГСГ очень низкий.

Показания и противопоказания к процедуре
Показания к исследованию:
- Длительное бесплодие в анамнезе
- История повторных выкидышей
- Оценка закрытия маточных труб после перевязки
С помощью ГСГ диагностируют следующие состояния:
- Полипы эндометрия
- Подслизистые миомы
- Гиперплазия эндометрия
- Внутриматочный спаечный процесс
- Опухоли злокачественные и доброкачественные
- Истмикоцервикальная недостаточность
Противопоказания:
- Беременность
- Активное воспаление органов малого таза, включая вагинит, цервицит, эндометрит, сальпингоофорит, цистит
- Инфекции, передающиеся половым путем
- Аллергия на контрастное вещество
- Маточное кровотечение неясного происхождения
Подготовка к гистеросальпингографии
Специфическая подготовка к ГСГ маточных труб не требуется. Перед исследованием можно есть и пить как обычно.
Диагностика проводится в первую половину менструального цикла после менструации (на 7-12 день цикла).
За неделю до обследования нужно сдать анализы:
- общий анализ мочи
- общий анализ крови
- мазок из влагалища и цервикального канала
- кровь на сифилис, ВИЧ, гепатиты В и С
Накануне рекомендовано сделать очистительную клизму.
Для более комфортного состояния за 2 часа до исследования рекомендовано принять обезболивающие препараты. В некоторых случаях врач может назначить антибиотики до или после процедуры.
Нужно сообщить лечащему врачу о наличии хронических заболеваний, аллергии на лекарства.
Беременность является абсолютным противопоказанием к исследованию, так как рентген-излучение негативно влияет на плод. Поэтому нужно сообщить о беременности, если лечащий врач планирует сделать ГСГ.
Как проходит процедура ГСГ
ГСГ проводится в амбулаторных условиях или в стационаре. Перед процедурой рекомендовано опорожнить мочевой пузырь. Наркоз для этого исследования обычно не требуется.
Пациентку просят снять одежду и надеть одноразовый медицинский халат. Для получения четкого снимка без помех важно, чтобы в области таза не было металлических предметов.
Ход процедуры:
- Женщина располагается на спине также, как и во время стандартного гинекологического осмотра
- Врач вводит во влагалище зеркала, чтобы визуализировать шейку матки
- Следующим шагом через шейку в полость матки проводят специальную канюлю или тонкую пластиковую трубку для введения контраста
- Затем зеркала убирают, а женщину располагают под рентген-аппаратом. Через канюлю подают контрастное вещество. Введение контраста может спровоцировать легкие спазмы
- Врач-рентгенолог выполняет серию снимков, когда контраст полностью заполнит полость и трубы матки. Женщину могут попросить повернуться набок
- Если трубы проходимы, контраст проходит через яичниковый конец маточных труб
- После того, как изображение получено, канюлю достают. Процедура завершается
Врач-рентгенолог анализирует изображение и интерпретирует результаты. По результатам оценивают проходимость труб, форму и размер матки, наличие рубцовых изменений внутри матки и в окружающих тканях.
Продолжительность процедуры обычно занимает не более 30 минут.
Что делать после ГСГ
После гистеросальпингографии женщины зачастую отмечают вязкие выделения из влагалища с примесью крови. Для комфорта можно использовать прокладку.
После исследования также возможно небольшое вагинальное кровотечение, боли внизу живота и ощущение общего недомогания, слабости, тошноты. Эти симптомы обычно быстро проходят. Если недомогание сохраняется дольше суток, нужно обратиться к лечащему врачу.
В течение недели после ГСГ рекомендовано ограничить половые контакты, посещение бани, сауны, бассейнов.
Цена
Гистеросальпингография
11 000 ₽
Преимущества диагностики маточных труб в ФНКЦ ФМБА
- Гистеросальпингография в ФНКЦ ФМБА в Москве это:
- Минимальная инвазивность и безопасность процедуры
- Высокая информативность результатов
- Опытные врачи-гинекологи и врачи-рентгенологи
- Оптимальная техника выполнения, комфорт и удобство
- Комплексная медицинская диагностика по доступным ценам
- Быстрая готовность результатов
Оглавление
- Показания и противопоказания к гистеросальпингографии
- Как подготовиться?
- Как проходит процедура ГСГ?
- Результаты
- Преимущества обращения в МЕДСИ
Гистеросальпингография (ГСГ) маточных труб – современная методика диагностики, которая направлена на выявление изменений в строении матки, маточных труб и проводится с целью оценки их проходимости. Она позволяет оценить состояние женской репродуктивной системы, является инвазивной, но при этом не доставляет пациентке выраженного дискомфорта.
Разберемся во всех особенностях обследования, рассмотрим, как делают ГСГ и с какой целью.
Показания и противопоказания к гистеросальпингографии
Обычно обследование назначается для диагностики причин бесплодия.
Сделать ГСГ можно в клинике, предварительно получив направление от гинеколога. Обычно обследование назначается для диагностики причин бесплодия. Выполняют процедуру, если при отсутствии предохранения женщина в возрасте до 35 лет в течение года или старше 35 лет в течение полугода не может забеременеть.
Также диагностика необходима при подозрении на:
- нарушения анатомического строения матки и придатков
- миому
- спайки
- полипы и другие патологии
Показания к ГСГ маточных труб выявляются врачом в рамках проведенного опроса и осмотра пациентки, а также после других обследований.
В некоторых случаях диагностика не проводится.
Отложить процедуру следует при:
- Беременности. Необходимо ограничить сексуальные контакты или пользоваться средствами контрацепции на протяжении месяца до процедуры
- Аллергии на контрастные препараты. Во время диагностики используются йодсодержащие вещества. Они могут спровоцировать острую реакцию со стороны организма женщины
- Бактериальных и инфекционных заболеваниях
- Воспалительных процессах (особенно в стадии обострения)
Окончательное решение о целесообразности ГСГ маточных труб принимает врач. Это позволяет обеспечить максимально возможную безопасность процедуры.
Также от диагностики отказываются при маточных кровотечениях, тромбофлебите и некоторых других патологиях.
Важно! Окончательное решение о целесообразности ГСГ маточных труб принимает врач. Это позволяет обеспечить максимально возможную безопасность процедуры.
Как подготовиться?
Подготовка к обследованию во многом определяет его информативность и эффективность. Именно поэтому женщине необходимо четко следовать рекомендациям, которые даст врач.
Так как процедура ГСГ маточных труб имеет ряд противопоказаний, следует убедиться в том, что их нет.
В рамках подготовки следует:
- За неделю отказаться от использования вагинальных таблеток, свечей и спреев
- В цикле процедуры пользоваться средствами контрацепции или отказаться от половых контактов для предотвращения вероятности зачатия
За несколько часов до диагностики следует провести гигиенические процедуры. Исследование никак не связано с приёмом пищи, поэтому вам не стоит ограничивать себя в еде.
Так как процедура ГСГ маточных труб имеет ряд противопоказаний, следует убедиться в том, что их нет. Для этого пациентка сдает некоторые анализы.
Обычно комплекс исследований включает:
- Анализ крови на ВИЧ, гепатиты и сифилис
- Мазок на флору
Точный перечень исследований озвучит врач. В некоторых случаях предварительно проводится УЗИ органов малого таза.
На какой день цикла делают ГСГ?
Лучший период для гистеросальпингографии – промежуток между менструацией и овуляцией. Обычно обследование проводят на 7-12 день цикла.
Лучший период для гистеросальпингографии – промежуток между менструацией и овуляцией. Обычно обследование проводят на 7-12 день цикла.
Когда можно и нужно выполнять ГСГ именно вам, расскажет гинеколог. Он подберет оптимальный день для проведения диагностики и заранее ответит на все вопросы. Это позволит правильно подготовиться к обследованию и повысить его точность.
Как проходит процедура ГСГ?
Обследование проводится в специально оборудованном кабинете. Помещение оснащается не только гинекологическим креслом, но и рентгеновским аппаратом.
Обследование проводится в специально оборудованном кабинете. Помещение оснащается не только гинекологическим креслом, но и рентгеновским аппаратом.
Процедура ГСГ маточных труб, как и любая другая в медицине, проводится в несколько этапов:
- Пациентка располагается на столе для рентгенологических исследований
- Врач вводит во влагалище гинекологические зеркала и проводит антисептическую обработку
- В цервикальный канал вводится специальный катетер, по которому в полость матки подают контрастное вещество
- После наполнения матки жидкостью врач делает снимки и отслеживает прохождение контраста по маточным трубам
На этом процедура завершается. Врач приступает к оценке полученных результатов.
В рамках диагностики женщина может испытывать небольшие дискомфортные ощущения. Сразу же после обследования пациентка может отправиться домой или вернуться к своим привычным делам.
После ГСГ возможны:
- небольшие выделения (сукровичные) из половых путей, сохраняющиеся максимум 2-3 дня
- легкая тошнота
- тянущие ощущения в нижней части живота, сравнимые с болезненной менструацией
- небольшая слабость и головокружение
Данные побочные эффекты являются нормальными. Они спровоцированы проведенным вмешательством, но не опасны для здоровья и жизни женщины. Для устранения неприятных ощущений пациентке могут порекомендовать специальные препараты для обезболивания и снятия спазмов.
Для устранения неприятных ощущений пациентке могут порекомендовать специальные препараты для обезболивания и снятия спазмов.
Важно! Выписывает лекарственные средства исключительно врач.
Также в первые несколько дней после процедуры ГСГ маточных труб следует воздержаться от физических нагрузок и половых контактов, а также от посещения ванны, бани и сауны.
Важно! При повышении температуры, усилении кровотечения и иных побочных эффектов надо незамедлительно обратиться за медицинской помощью!
Результаты
Во время процедуры ГСГ маточных труб выявляются полипы и миомы. Эти патологии проявляются искривлением контура, расширением матки, частичным заполнением полости.
Получая изображения во время гистеросальпингографии, врач тщательно анализирует их, выявляя различные патологические состояния. Например, при непроходимости маточных труб контрастное вещество останавливается на определенном их отрезке из-за спаек и не поступает в брюшную полость.
Также контраст позволяет изучить и форму матки. В норме она полностью окрашивается веществом.
Во время процедуры ГСГ маточных труб выявляются полипы и миомы. Эти патологии проявляются искривлением контура, расширением матки, частичным заполнением полости.
Важно! Точный диагноз по результатам проведенного обследования может поставить только врач.
Преимущества обращения в МЕДСИ
- Опытные врачи. Гинекологи клиники регулярно повышают квалификацию и обладают необходимыми навыками и знаниями не только для диагностики, но и для дальнейшего устранения обнаруженных патологических состояний и заболеваний. Специалисты разбираются во всех тонкостях женского репродуктивного здоровья, могут быстро поставить точный диагноз и назначить адекватное лечение
- Комфорт посещения клиники. Мы обеспечили отсутствие очередей. Немаловажно и то, что клиника располагается недалеко от станции метро. Это удобно и для жителей столицы, и для тех, кто приехал в МЕДСИ из других населенных пунктов для обследования и дальнейшего проведения экстракорпорального оплодотворения
- Максимальная безболезненность процедуры. ГСГ проводится с использованием специального катетера. Он не доставляет пациентке выраженного дискомфорта
- Современное оборудование экспертного класса. Оно позволяет проводить исследования с минимальной лучевой нагрузкой и малозаметными неприятными ощущениями, а также с точными результатами. Благодаря этому пациентки не подвергаются никаким рискам
- Качество и доступность обследования. Мы не только обеспечиваем высокую точность диагностики, но и придерживаемся лояльной ценовой политики
Чтобы записаться на гистеросальпингографию (ГСГ) маточных труб в Москве, уточнить стоимость диагностики, достаточно позвонить нам по номеру +7 (495) 023-60-84 . Специалист подберет оптимальное время для посещения клиники. Записаться на прием вы можете и с помощью приложения SmartMed.
Специализированные
центры
Репродуктивное здоровье и ЭКО
- Устранение доброкачественных образований с сохранением репродуктивных возможностей
- Помощь при планировании беременности и подготовке к ЭКО
Подробнее
Никитенко Яна Александровна
Заместитель главного врача по клинико-экспертной работе, врач-акушер-гинеколог, врач ультразвуковой диагностики
Не затягивайте с лечением, обратитесь к врачу прямо сейчас:

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Долгих Наталия Вадимовна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 5 лет 6 месяцев
Диплом о фармацевтическом образовании: 105924 3510859 рег. номер 31944
Места работы: провизор в аптеке, работа в офисе по снабжению аптек, провизор сервиса Мегаптека
Все авторы
Содержание
- Состав препарата
- Сиофор 850
- Сиофор 500
- От чего эти таблетки
- Дозировка
- Противопоказания и побочные действия
- Совместимость с алкоголем
- Сиофор 1000 или Метформин 1000: что лучше?
- Краткое содержание
По оценке экспертов ВОЗ в 2021 году более 500 миллионов человек в мире имели сахарный диабет, а по прогнозу к 2050 году эта цифра может быть уже 1,5 миллиарда. Причем в 98% случаев это диабет второго типа (СД 2 типа), для которого характерна нормальная работа поджелудочной железы и секреция инсулина, но снижение чувствительность тканей к гормону.
Ключевыми факторами возникновения СД 2 типа являются ожирение, высокоуглеводное питание и отсутствие физической активности, что приводит к нарушению метаболизма и потере чувствительности рецепторов к инсулину. Лечение таких пациентов начинается с изменения образа жизни (диета и физические нагрузки) и постоянного контроля массы тела. Но у большинства не удается добиться компенсации заболевания только этими мерами, поэтому врачи назначают и медикаментозное лечение.
Препаратом первой линии лечения СД 2 типа является Сиофор 1000. Рассказываем о нем подробнее: что входит в состав, когда назначается, какие противопоказания и побочные эффекты, как принимать и сочетать с алкоголем. Сравниваем Сиофор и Метформин.
Состав препарата
Сиофор 1000 выпускается в двух лекарственных формах: таблетки, покрытые пленочной оболочкой и таблетки Сиофор лонг с пролонгированным высвобождением. Те и другие содержат по 1000 мг действующего вещества метформин, который оказывает многостороннее фармакологическое действие:
- Уменьшение глюкозы в крови происходит за счет изменения чувствительности рецепторов органов и тканей к инсулину и повышения усвоения глюкозы клетками, особенно в тканях мышц.
- Метформин снижает синтез глюкозы в печени, ингибируя образование глюкозы из углеводов и, наоборот, стимулируя образование гликогена из глюкозы.
- Препарат уменьшает всасывание глюкозы в кишечнике.
Метформин снижает содержание глюкозы в крови, но не вызывает развития гипогликемии. Достоинство препарата заключается в том, что он не стимулирует выработку инсулина и не снижает уровень глюкозы у здоровых людей. Кроме того, метформин положительно влияет на липидный обмен: снижает уровень общего холестерина, «плохого холестерина» (липопротеинов низкой плотности) и триглицеридов.
Эффективность метформина доказана более чем 4000 клиническими исследованиями, а препараты с ним включены в Перечень жизненно необходимых и важнейших лекарственных средств (ЖНВЛС) России и ВОЗ.
Сиофор 850
Действующее вещество препарата – метформин. Активное соединение способствует снижению концентрации глюкозы в крови до уровня, максимально приближенного к нормальному. У пациентов с сопутствующим избыточным весом, метформин снижает вероятность осложнений.
Помимо главного компонента, в состав лекарственного средства входит ряд вспомогательных. Например, магния стеарат. С полным списком можно ознакомиться в инструкции.
Сиофор 500
Сиофор 500 – это таблетки, покрытые пленочной оболочкой. В качестве действующего вещества в лекарственном средстве содержится метформин. Активное соединение помогает снизить содержание глюкозы в крови до уровня, максимально приближенного к норме.
Помимо главного компонента, в состав препарата входит ряд вспомогательных. Например, макрогол 6000 и магния стеарат. С полным списком ознакомит инструкция по применению.
От чего эти таблетки
Сиофор 1000 применяется для лечения СД 2 типа и для его профилактики при предиабете у пациентов с факторами риска (если изменения образа жизни не смогли обеспечить снижение сахара). Сиофор лонг можно назначать взрослым пациентам старше 18 лет, а Сиофор 1000 в обычных таблетках — взрослым и детям с 10 лет. Сиофор показан в качестве монотерапии СД 2 типа или в комплексном лечении с пероральными средствами или инсулином.
Сиофор 1000, согласно инструкции по применению, не применяется просто для похудения, если у человека нет для этого показаний: диагноза сахарный диабет, состояния преддиабета и факторов риска развития болезни. На фоне приема метформина масса тела пациента либо остается стабильной, либо умеренно снижается.
Дозировка
Доза подбирается индивидуально, врач назначает и корректирует ее с учетом уровня глюкозы в плазме крови. Лекарство Сиофор 1000 принимают 2-3 раза в день, максимальная суточная доза не должна превышать 3000 мг в три приема.
Когда лучше пить Сиофор 1000: до или после еды? Таблетки следует принимать во время или после основных приемов пищи.
Противопоказания и побочные действия
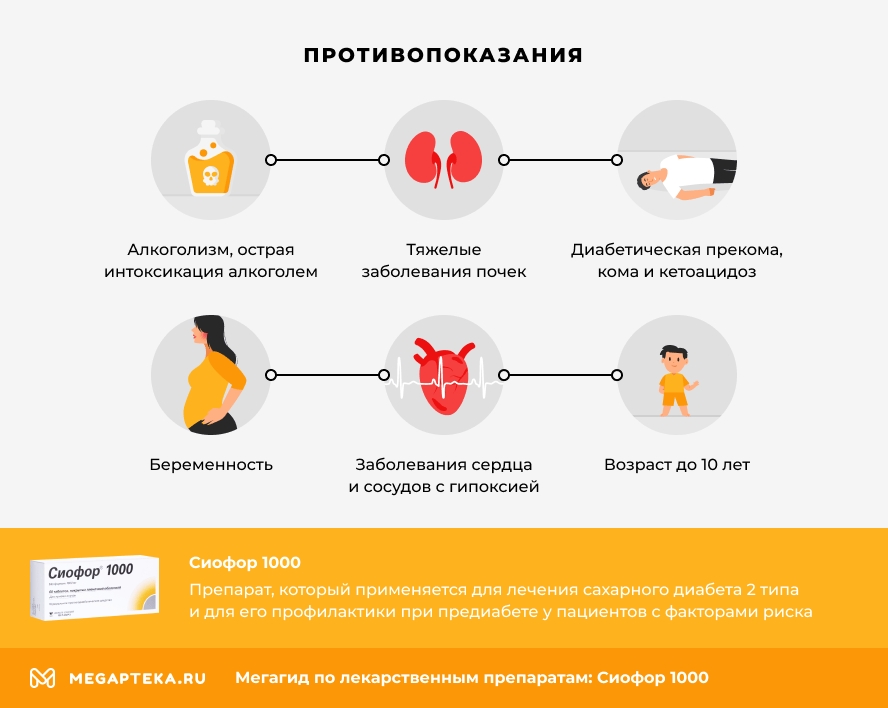
Как и другие лекарственные средства, Сиофор имеет противопоказания:
- повышенная чувствительность к метформину или к вспомогательным веществам таблеток;
- диабетическая прекома, кома и кетоацидоз;
- повышенный уровень молочной кислоты в крови (лактоацидоз);
- тяжелые заболевания почек;
- заболевания сердца и сосудов, которые сопровождаются гипоксией;
- операции и травмы, при которых показано введение инсулина;
- беременность;
- возраст до 10 лет;
- диагностические процедуры с введением контрастного йода;
- алкоголизм, острая интоксикация алкоголем;
- диета (менее 1000 ккал/сутки).
Побочные эффекты, возможные при приеме лекарства:
- нарушение вкуса, потеря аппетита;
- тошнота, рвота,боль в животе, понос;
- уменьшение содержания в организме витамина В12;
- лактоацидоз (требует прекращения лечения).
Совместимость с алкоголем
Одновременный прием лекарства и алкоголя запрещен. Во время терапии Сиофором следует отказаться от приема горячительных напитков и даже лекарств, содержащих этиловый спирт. Этанол увеличивает риск развития лактоацидоза.
Сиофор 1000 или Метформин 1000: что лучше?
Под торговым наименованием Метформин выпускают препарат более 30 фармацевтических предприятий. И Метформин, и Сиофор содержат одно и то же действующее вещество: метформина гидрохлорид.
У лекарственных средств нет отличий в показаниях, противопоказаниях и побочных эффектах. Разница между ними только в производителях субстанций и готовых форм, а также в цене. Если пациенту назначена терапия метформином, то он может самостоятельно заменить один препарат на другой с учетом дозировки и собственных предпочтений.
Краткое содержание
- Сиофор 1000 выпускается в двух лекарственных формах: таблетки, покрытые пленочной оболочкой и таблетки Сиофор лонг с пролонгированным высвобождением. Те и другие содержат по 1000 мг действующего вещества метформин.
- Сиофор 1000 применяется для лечения СД 2 типа и для его профилактики при предиабете у пациентов с факторами риска (если изменения образа жизни не смогли обеспечить снижение сахара).
- Лекарство Сиофор 1000 принимают 2-3 раза в день, максимальная суточная доза не должна превышать 3000 мг в три приема.
- Как и другие лекарственные средства, Сиофор имеет противопоказания и побочные эффекты. Если возникает лактоацидоз, то препарат нужно отменить.
- Одновременный прием лекарства и алкоголя запрещен.
- У Сиофора и Метформина нет отличий в показаниях, противопоказаниях и побочных эффектах. Разница между ними только в производителях субстанций и готовых форм, а также в цене.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
