Болят колени что делать?
Колени болят в любом возрасте. Боль может появиться и больных, и у здоровых людей. К примеру, при занятиях спортом, неправильных нагрузках и даже из-за ношения обуви. В этой статье расскажем о правилах первой помощи при сильной боли в коленях. Но болевые ощущения в коленях — повод для обращения к врачу.
По данным Всемирной организации здравоохранения, болезни опорно-двигательного аппарата — причина инвалидности в четырех из шести регионов ВОЗ. По распространенности болезни суставов — на третьем месте после болезней систем кровообращения и пищеварения.
Нередкая патология опорно-двигательного аппарата — поражения коленного сустава. Важно знать, почему появляется боль в колене. Для начала разберемся, что из себя представляет коленный сустав.
Анатомия коленного сустава
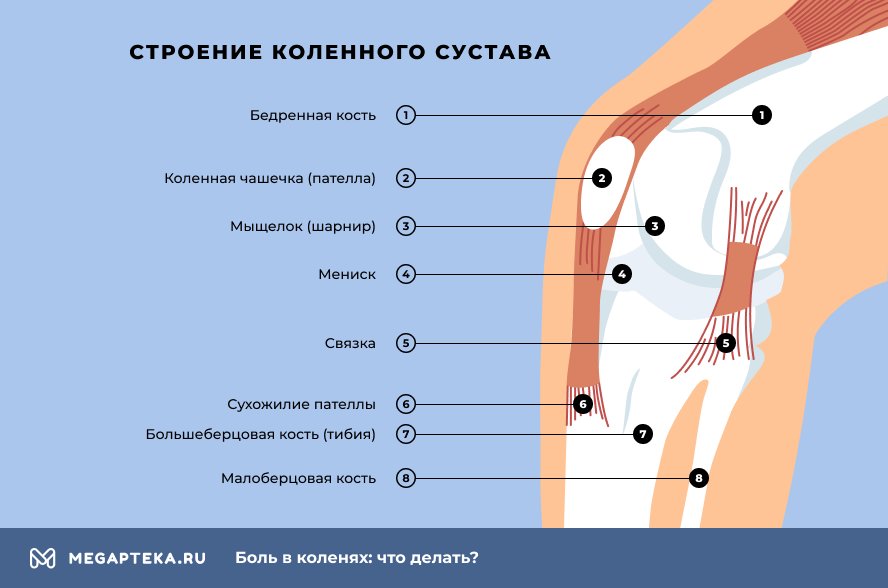
Коленный сустав выдерживает серьезные физические перегрузки. Состоит он из:
- бедренной, большеберцовой и малоберцовой костей
- хрящевых поверхностей
- надколенника
- сухожилий
- мениска
Мениск амортизирует при ходьбе. Если мениск поврежден, появляется боль. Также функцию амортизаторов выполняют крупные мышцы и связки. У людей с сидячим образом жизни мышцы ног ослабевают и перестают в полной мере выполнять амортизационные функции. Тогда нагрузка на мениск увеличивается и при перегрузке, даже минимальной, не исключен разрыв и защемление. Возникает сильная боль в коленном суставе.
При боли в колене что лучше помогает?
Колено болит после падения. Образуется ушиб – закрытая травма, при которой повреждаются только мягкие ткани, а не сам сустав. Появляется боль, затем отек, гематома.
Что делать при легком, среднем и тяжелом ушибе.
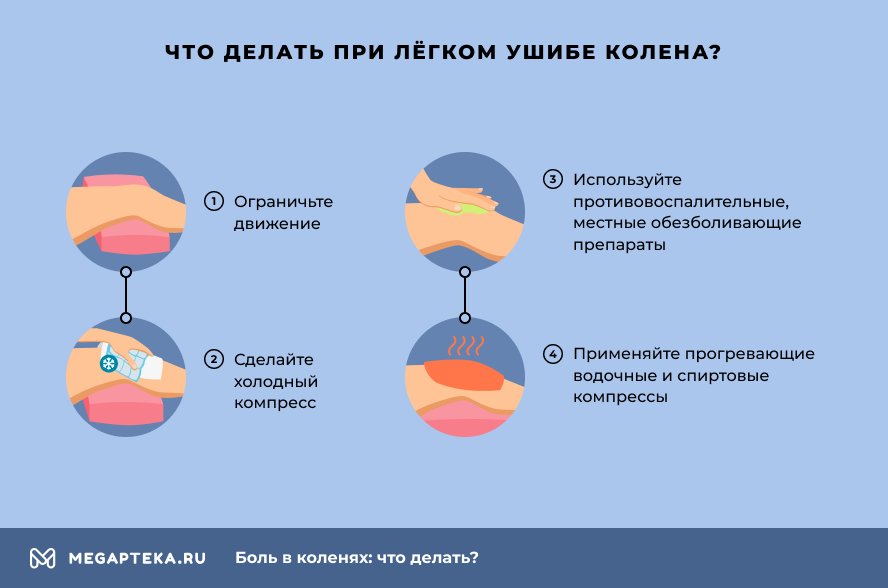
При легком ушибе:
- Ограничьте движение конечности, никакого бега и прыжков.
- Сделайте холодный компресс на область травмы.
- Используйте противовоспалительные, местные обезболивающие препараты
. - Применяйте прогревающие водочные и спиртовые компрессы. Это ускорит заживление тканей.
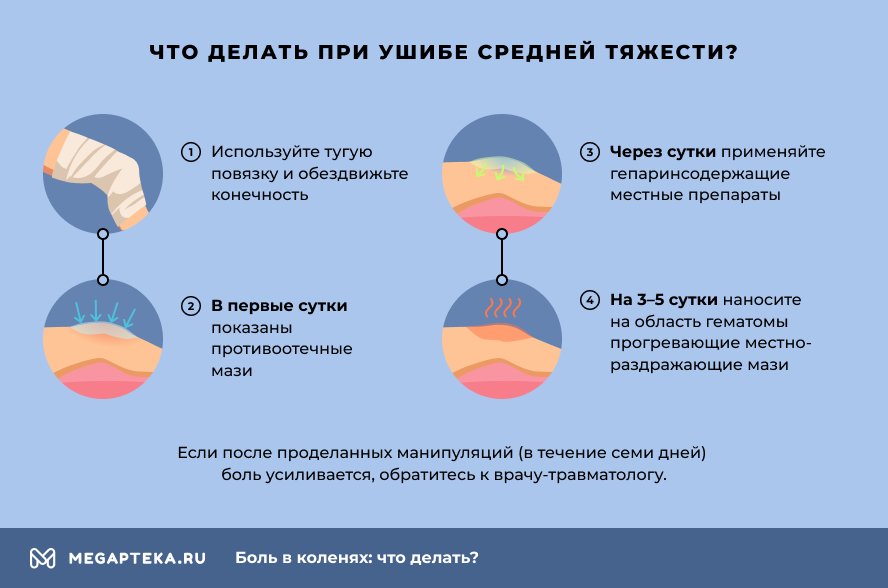
При ушибе средней тяжести:
- Используйте тугую повязку и обездвижьте конечность.
- В первые сутки после травмы показаны противоотечные мази.
- Через сутки применяйте гепаринсодержащие местные препараты.
- На 3–5 сутки наносите на область гематомы прогревающие местнораздражающие мази.
Если после проделанных манипуляций (в течение семи дней) боль усиливается, обратитесь к врачу-травматологу.
При тяжелом ушибе:
С тяжелым ушибом сразу обращайтесь к врачу. Такие травмы лечат в стационаре, поскольку не исключены осложнения: скопление крови в суставе, воспаление оболочки, разрывы хрящей, связок.
Боль после занятий спортом
После занятий спортом появляется дискомфорт в коленных суставах. Это вызвано интенсивностью тренировок и неправильной нагрузкой. К примеру, во время подъема штанги связки сначала растягиваются, потом принимают нормальное положение. Если ваша боль в коленях непостоянная, ситуативная, это — вариант нормы. Естественные неудобства после тренировок: непродолжительные, незначительные боли. Они объясняются повышением концентрации молочной кислоты в мышцах.
Если во время спортивных тренировок вы игнорируете боль и не корректируете нагрузку, велик риск развития хронических заболеваний. Потом потребуется серьезное лечение. По данным исследования тюменских учёных, люди, регулярно тренирующиеся после травм, имеют повышенный риск развития дегенеративных изменений. При появлении боли не стоит затягивать с визитом к врачу. Чем позже вы обратитесь за квалифицированной помощью, тем выше вероятность инвалидности.
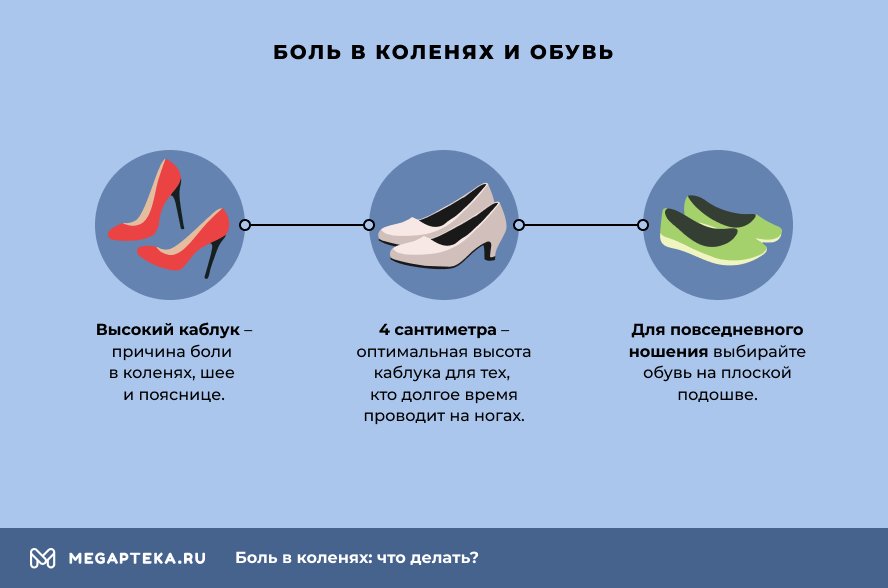
Выбор обуви
Обувь на высоком каблуке резко увеличивает нагрузку на колени. Появляется боль при ходьбе. Оптимальная высота каблука для тех, кто долгое время проводит на ногах, – 4 сантиметра. Для повседневного ношения отдайте предпочтение обуви на плоской подошве. Связь между болью в коленях и высотой каблука изучили швейцарские ученые отделения травматологии и ортопедии Цюрихского университета. Исследователи наблюдали за состоянием женщин, носящих высокие каблуки. Выяснилось, что высокий каблук приводит к увеличению сгибания коленей и к большему сгибанию лодыжек. Как следствие – появлялись боли в коленях, а также в шее и пояснице.
Болят ноги ниже колен у женщин причины, помощь при хронической боли в коленях
Артрит и артроз поражает суставы, что вызывает боль в колене. Частые причины артрита — наследственность, проникновение в коленный сустав инфекций, недостаточная физическая нагрузка, несбалансированное питание, лишний вес. Лечение предусматривает, в первую очередь, ограничение нагрузки на суставы.
При артрозе рекомендуется гомеосиниатрия. Этот метод сочетает гомеопатию и традиционную китайскую медицину. Безвредность метода и его эффективность обосновали врачи Московского государственного медико-стоматологического университета А.И. Евдокимова. После курса гомеосиниатрии в сочетании с ЛФК состояние пациентов значительно улучшилось. Врачи отмечают, что разумные физические нагрузки уменьшают боль, увеличивают амплитуду движений в суставах.
Снять боль при артрозе помогут наши рекомендации:
- Наложите на колено opтeз или тyгyю пoвязкy.
- Занимайтесь лечебной физкультурой. ЛФК улучшает подвижность всех частей сустава, снимает боли, укрепляет мышцы.
- Запишитесь в бассейн. Плавание поможет значительно улучшить состояние ваших коленей.
Боли в колене из-за артрита облегчит:
- Похудение. Снижение массы тела уменьшит нагрузку на коленный сустав.
- Регулярные физические упражнения на растяжку и гибкость снизят жесткость в коленном суставе.
- Вспомогательные устройства и опоры: трости, костыли, скобы.
Эти изменения в жизни необходимы, но лечение назначит врач. Это препараты от боли, противовоспалительные средства, стероиды и миорелаксанты.
Боль в колене при разгибании и сгибании ноги
С возрастом колени начинают болеть при разгибании из-за уменьшения количества суставной жидкости и стирания суставной поверхности.
Воспаление нескольких суставных сумок в суставе – бурсит – также вызывает боль. Боль при сгибании колена может стать ишиас – воспалительный процесс седалищного нерва.
Дамы, обратите внимание: провоцирует болезнь ношение длинных и узких сапог.
Болевые ощущения вызывает надколенно-бедренный синдром, человек испытывает дискомфорт в области коленной чашечки. Нога начинает болеть сильнее в состоянии покоя.
Снять болевой синдром поможет:
- Комплекс упражнений для поддержания тонуса мышц.
- Грелка со льдом на колено 2-3 раза в сутки.
- Комфортная обувь.
Важно: Боль в колене при сгибании и разгибании – предвестник развития артроза или артрита.
Появление боли в молодом возрасте
У молодых людей колени болят по разным причинам. К примеру, из-за сидячего и малоподвижного образа жизни. В период коронавирусной инфекции и самоизоляции проблема гиподинамии актуальна. Долгое нахождение в сидячем положении приводит к сокращению размеров связок и при движении появляется боль.
Причиной боли у молодых могут быть воспалительные заболевания. Например, ломота и ноющая боль в области колена возможна при тяжелых интоксикациях, вызванных размножением патогенной микрофлоры.
У подростков болезненные ощущения при движениях бывают во время активной фазы роста – в 14-16 лет, так как организм не успевает перестроиться к изменениям роста и веса в этот период.
Еще одна частая патология коленного сустава в подростковом возрасте – первичная остеохондропатия большеберцовой кости или болезнь Осгуда-Шляттера. После спортивных занятий у подростков появляется боль при спуске по лестнице, сгибании и разгибании колена. Длится это состояние месяц и заканчивается полным выздоровлением.
Детский хирург, ортопед ГБУЗ НО Детская городская поликлиника No19 Нижнего Новгорода Сергей Благонравов на онлайн-консультации советует своим пациентам: «Болезнь проходит сама. В лечении нужно ограничить бег, прыжки, действия, которые усиливают боль. Помогают аппликации холода к области развития патологии и системное обезболивание – банальный ибупрофен. Полезны плавание и велосипед/велотренажер, упражнения на растяжку связок коленного сустава и мышц бедра и голени».
Причины боли под коленом сзади
За коленной чашечкой располагаются связки, мышцы, сухожилия, лимфоузлы. Там же проходят крупные сосуды и нервы. Повреждение любой их этих структур приводит к боли в подколенной области:
- травмы мышц и связок колена (ушиб, растяжения, вывих, разрыв)
- воспаления лимфоузлов в подколенной ямке
- воспаления и инфекции в тканях сустава
- защемления и воспаления нервов
- киста Бейкера*
- опухоли костной ткани
- поражения подколенных сосудов (аневризма, атеросклероз, варикоз, тромбоз)
*киста Бейкера — грыжа подколенной ямки, приводит к осложнениям: тромбофлебиты, нейропатии, нарушение кровоснабжения нижних конечностей, гнойное воспаление и некроз тканей из-за разрыва кисты.
В зависимости от причины боли лечением занимаются врачи разных специальностей: неврологи, хирурги, флебологи, онкологи, сосудистые хирурги.
Какие принимать лекарства?
В случае ушибов или травм легкой и средней степени боль в коленях можно снять анальгетиками и противовоспалительными средствами.
В качестве обезболивающих средств их можно применять при артритах и остеоартрозах как симптоматическое лечение.
- Препараты для внутреннего применения: Анальгин, Парацетамол, Мотрин, Напроксен, Налгезин, Тералив, Ибупрофен, Нурофен, Некст, Ибуклин, Оки акт.
- Для наружного применения (мази/гели): Меновазин, Желчь медицинская, Димексид, Аэртал, Долгит, Диклофенак, Вольтарен, Диклак, Кетонал, Пенталгин Экстра, Индометацин, Найз, Нимесулид, Випросал, Апизартрон, Наятокс, Салвисар, Бом-Бенге, Финалгон, Капсикам, Фастум.
Перед началом лечения болезней коленных суставов нужен верный диагноз. Это – задача врача. Боль в суставе колена нельзя игнорировать. При первых признаках обращайтесь к доктору. В зависимости от ситуации это хирург, ортопед, невролог, остеопат или ревматолог.
Источники:
- Всемирная организация здравоохранения.
- Сайт elibrary.ru, статья Патогенез, механизмы компенсации и лучевая диагностика дегенеративных изменений коленного сустава при спортивной травме.Бубович Е.В, Тарасенко Л.Л., БУ ВО ХМАО-Югры СурГУ.
- Сайт pubmed.gov, статья Влияние обуви на высоком каблуке на сагиттальный баланс позвоночника и всего тела, Tim Weitkunat, Флориан М. Бак, Thorsten Jentzsch, Hans-Peter Simmen, Clément M L Werner, Georg Osterhoff.
- Сайт elibrary.ru, статья Альтернативное восстановительное лечение посттравматических гонартрозов. Выбор лечения — гомеосиниатрия, Халяпина А.Б., Ярыгин Н.В., ГБОУ ВПО «МГМСУ им. А. И. Евдокимова» МЗ РФ.
- Сайт sprosivracha.com, детский хирург, ортопед Благонравов Сергей Владимирович, Нижний Новгород, ГБУЗ НО Детская городская поликлиника.
Дата публикации 24 ноября 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости.[2][5][16] Доказано исследованиями (артроскопия и МРТ), что помимо поражения суставного хряща в процесс вовлекаются мениски и синовиальная оболочка. Гонартроз — одна из самых распространенных ортопедических патологий.[4][6][9][22] Существуют его синонимы — остеоартроз (ОА), деформирующий артроз. Заболевание является важной социально-экономической проблемой, так как широко распространено и значительно ухудшает качество жизни больных из-за постоянного болевого синдрома и, кроме того, становится причиной высокой инвалидизации.[15][27]
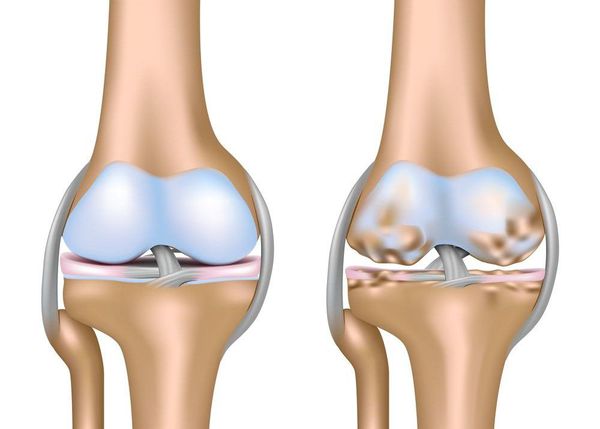
Схематическое изображение коленного сустава с нормальным хрящом (слева) и пораженным артрозом (справа)
До середины восьмидесятых годов прошлого века не было унифицированного определения заболевания. Только к 1995 году комитетом по остеоартрозу Американского колледжа ревматологии заболевание было охарактеризовано как результат действия механического и биологического факторов, приводящих к дисбалансу между процессами деградации и синтеза внеклеточного матрикса суставного хряща.[11][19] В итоге происходит его разволокнение и дегенерация, образуются трещины, остеосклероз и уплотнение кортикального слоя субхондральной кости, растут остеофиты и формируются субхондральные кисты.[12][29]
Почему возникает артроз коленного сустава
К факторам риска артроза относятся:
- хроническая травматизация (нарушение режима физических нагрузок, лишний вес);
- эндокринные, воспалительные, метаболические и ишемические заболевания;
- наличие врождённых или приобретённых нарушений соотношений, формы или структурной организации суставных концов.[22]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы артроза коленных суставов
Артроз коленного сустава характеризуется:
- постепенным началом;
- неинтенсивными болями в суставе при движении, особенно — при спуске и подъеме по лестнице;[5][21]
- «стягиванием», скованностью и «стартовой болью», возникающей во время первых шагов и уменьшающейся или исчезающей, если пациент «расходится», после значительной физической нагрузки она возобновляется.[6]
- внешний вид колена остается прежним. Иногда отмечается небольшая отечность, или в суставе происходит скопление жидкости. При этом колено увеличивается в объеме, раздувается, становится сглаженным, чувствуется ограничение движений и тяжесть.
Болевые ощущения
При прогрессировании болезни болевые ощущения приобретают более интенсивный характер, появляясь уже при незначительных нагрузках и длительной ходьбе. Локализуются по передне-внутренней поверхности сустава.[22] Продолжительный отдых обычно способствует исчезновению боли.
Ограничение подвижности коленного сустава и характерный хруст
При артрозе может уменьшаться объём суставных движений, появляться хруст, и при максимальном сгибании ноги появляется резкая боль.
Деформация коленного сустава
Конфигурация сустава изменяется, он как будто расширяется.
Синовит
Синовит коленного сустава — это воспаление оболочки внутренней полости сустава. Заболевание проявляется в виде отёка колена, покраснения кожного покрова, ограниченной подвижности сустава. С развитием артроза синовиты беспокоят чаще, более длительно протекают и с большим количеством жидкости.
Последняя стадия гонартроза отличается тем, что боли приобретают практически постоянный характер, вызывая беспокойство уже не только во время ходьбы, но и в покое, и даже ночью,[10][18] когда больным приходится искать удобное положение для сна. Движения более ограничены: трудно сгибать и разгибать ногу до конца. Сустав деформируется и увеличивается в объеме. Нередко наблюдается возникновение вальгусной (Х-образная) или варусной (О-образная) деформации ног.[8][24] Походка становится неустойчивой, переваливающейся. В тяжелых случаях необходима трость или костыли.
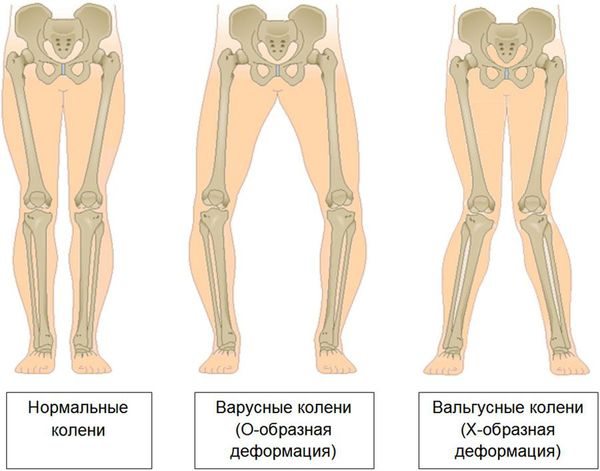
Деформация нижних конечностей в результате запущенного артроза коленных суставов
По данным исследователей, у 76% пожилых людей, предъявляющих жалобы на боль в коленях, на рентгенограммах обнаруживается гонартроз.[2][7][17] По статистике, чаще заболеванием страдают женщины, что связано с гормональной перестройкой после 45 лет.[12][19]
Патогенез артроза коленных суставов
Выделяют первичный и вторичный остеоартроз.[8][15][20]
Первичный артроз коленного сустава
- суставной хрящ постоянно разрушается и обновляется, в норме эти процессы уравновешены. С возрастом обновление хряща замедляется и начинает преобладать разрушение, которое называют процессом деградации или дегенерации.[12] Важную роль играет вес человека, так как с массой 70 кг за 20 шагов мы переносим на каждой ноге по 700 кг (70 кг х 10 шагов), а при массе 120 кг на ногу приходится уже 1200 кг. Поэтому, слабый хрящ изнашивается в разы быстрее;
- необходимо помнить: сустав получает питательные вещества и восстанавливается, пока двигается; Малоподвижный образ жизни снижает обменные процессы, и до хряща не доходят необходимые элементы;[18]
- имеются спорные данные о наследственной роли в возникновении заболевания. Если у родителей был артроз, то вероятность его возникновения у детей повышается;
- возникает вследствие аутоиммунного синовиального воспаления.
Вторичный артроз коленного сустава
- травмы (переломы, разрыв менисков и передней крестообразной связки).[15][19] К сожалению, у любого человека, независимо от возраста, данные повреждения приводят к излишней нагрузке на хрящ. Перелом любых участков костей, покрытых хрящом, сопровождается образованием неровности — «ступеньки».[26] В этой зоне при движении происходит истирание, и формируется артроз;
- ревматоидный артрит, болезнь Кёнига (рассекающий остеохондрит), последствия гнойного воспаления в суставе (гонит) и т. д.;
- регионарные сосудистые нарушения;
- хронические экссудативно-пролиферативные и рубцово-спаечные процессы в суставе.
Формирование артроза в результате перелома внутреннего мыщелка большеберцововой кости
При артрозе (остеоартрозе) кроме прогрессивного разрушения хряща, потери его эластичности и амортизирующих свойств, в процесс постепенно вовлекаются кости.[7][29] Под нагрузкой возникают заострения по краям (экзостозы), которые по ошибке считают «отложениями солей» — при классическом артрозе никакого отложения солей не происходит. Прогрессируя, артроз продолжает «съедать» хрящ. Затем деформируется кость, там происходит образование кист, поражаются все структуры сустава, и нога искривляется.[11][17]
Помимо внутреннего или наружного отдела колена артроз может поражать и поверхности между надколенником и межмыщелковой бороздой бедренной кости. Такой вариант называется пателло-феморальный артроз.[16]
Его причиной, как правило, становится подвывих, перелом или латерализация надколенника.
Пателло-феморальный артроз
Классификация и стадии развития артроза коленных суставов
Независимо от причины возникновения выделяют три стадии заболевания гонартроза, или деформирующего артроза коленного сустава.
Гонартроз, I стадия
Первая стадия заболевания характеризуется первичными изменениями в гиалиновом хряще.[12][18] Костные структуры не затрагиваются. Во внутрикостных сосудах и капиллярах нарушается кровоснабжение. Становится сухой поверхность хряща, и он утрачивает свою гладкость. Если заболевание сопровождается постоянным напряженным синовитом, то развивается киста Бейкера (грыжевое выпячивание капсулы сустава подколенной области).[15] После значительной нагрузки на сустав возникают тупые боли. Возможна небольшая отечность, которая проходит после отдыха. Деформации нет.
Гонартроз, II стадия
На второй стадии хрящевая прослойка резко истончается, а местами и вовсе отсутствует.[22] Появляются остеофиты по краям суставных поверхностей. Изменяются качественные и количественные характеристики синовиальной жидкости сустава — она становится гуще, более вязкой, что приводит к ухудшению питающих и смазывающих свойств.[14][16] Боли более продолжительные и интенсивные, часто при движении появляется хруст. Отмечается незначительное или умеренное ограничение движений и небольшая деформация сустава. Прием анальгетиков помогает снять болевой синдром.
Гонартроз, III стадия
Отсутствие хряща на большинстве поражённых участков, выраженный склероз (уплотнение) кости, множество остеофитов и резкое сужение или отсутствие суставной щели.[8][15] Боли практически постоянные, походка нарушена. Подвижность резко ограничена, заметна деформация сустава. Препараты НПВС, физиопроцедуры и другие стандартные методы лечения артроза коленного сустава неэффективны.[11]
Виды гонартроза
В зависимости от количества поражённых суставов выделяют односторонний и двусторонний гонартроз.
Осложнения артроза коленных суставов
Наиболее частым осложнением II и III стадии является тендовагинит приводящей группы мышц бедра.[22][24] Это проявляется болью по внутренней поверхности сустава, которая усиливается при движении. Причиной является мышечный дисбаланс и деформация. При длительном снижении объема движений развивается контрактура.[11][14] Кроме того, нередко возникает синовит.
Последствия запущенного гонартроза
Гонартроз затрагивает весь опорно-двигательный аппарат, нарушая биомеханику позвоночного столба и других крупных суставов нижних конечностей. Это может привести к грыже межпозвоночных дисков и артритам прочих суставов.[16] Перегружается второй коленный сустав (если заболевание одностороннее), так как пациент щадит больную ногу, перенося вес на другую, здоровую.
Диагностика артроза коленных суставов
Инструментальная диагностика артроза коленного сустава
В подавляющем большинстве случаев достаточно осмотра и рентгенограммы коленного сустава в двух проекциях (прямой и боковой).[2][19] Клинические данные и снимки позволяют определить стадию заболевания.
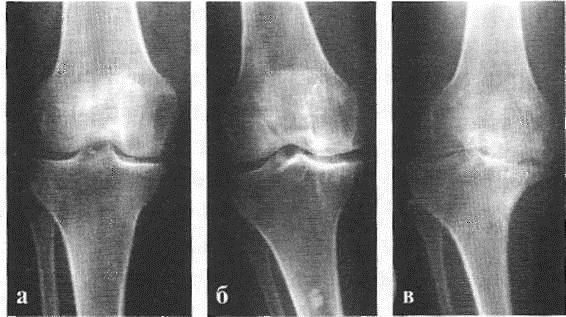
Рентгенограмма коленного сустава — гонартроз: а — I стадия, б — II стадия, в — III стадия
На ранних стадиях заболевания, при незначительных изменениях в костной ткани, рентгенологическое обследование не настолько ценно.[5][8] На этом этапе гонартроз возможно диагностировать благодаря артроскопии.[5][8] Точность метода очень высока, останавливать может только его инвазивный характер и цена.
УЗИ не позволяет произвести четкую визуализацию изменений суставного хряща и внутрисуставных структур.[15] С помощью МРТ можно с 85% точностью выявить изменения костных, хрящевых и мягкотканых структур сустава, а также субхондральной кости.[15] С помощью сцинтиграфии можно оценить метаболическую активность периартикулярной костной ткани.
Лабораторная диагностика артроза коленного сустава
Повышенное содержание фосфора и кальция в дегидратированной синовиальной жидкости является свидетельством деструкции костно-хрящевой ткани сустава и накопления продуктов деградации. Также исследуют кровь — общий анализ и скорость оседания эритроцитов (СОЭ); определяют уровень фибриногена, мочевины и других биохимических показателей крови и мочи.[16]
Можно ли полностью вылечить деформирующий артроз коленного сустава
Гонартроз вылечить полностью можно только на самой ранней стадии заболевания.
Какой врач лечит деформирующий артроз коленного сустава
Устанавливает диагноз и назначает лечение травматолог-ортопед или ревматолог.
Лечение артроза коленных суставов
Консервативное — противовоспалительные препараты, обезболивающие, миорелаксанты, сосудистые, хондропротекторы, компрессы, кинезотейпирование, лечебная физкультура, физиолечение, ортезы.
Малоинвазивное — параартикулярные блокады (новокаин + лекарственный препарат снимают боль и воспаление), введение искусственной смазки в сам сустав, плазмолифтинг.
Хирургическое — артроскопия (малотравматичный метод лечения внутрисуставных патологий и удаления поврежденных структур), эндопротезирование.
Медикаментозное лечение (препараты для лечения артроза коленного сустава)
Консервативные методы наиболее эффективны на начальной стадии заболевания.[9][16] Они способствуют уменьшению болей и временному замедлению разрушения хряща. При II стадии необходимы более действенные методы.[8][23] Введение в полость сустава препаратов гиалуроновой кислоты используется для уменьшения трения и травматизации хряща. Однозначных данных за восстановление хряща нет, но для смазывания поверхностей подходит хорошо. “PRP-терапия” (плазмолифтинг) — введение в коленный сустав обогащенной тромбоцитами плазмы, которую получают из собственной крови пациента путем центрифугирования.[4][13][18] Она питает хрящ и способствует его восстановлению, так как в тромбоцитах аутоплазмы содержатся многочисленные факторы роста и цитокины, которые способствуют регенерации поврежденных тканей.
Хирургическое лечение и эндопротезирование
Эндопротезирование — распространённый и эффективный хирургический метод лечения тяжелого гонартроза,[16][24][25] который позволяет сохранить подвижность конечности и возможность ведения полноценной жизни впоследствии. Это высокотехнологичная операция длительностью примерно полтора часа. В послеоперационном периоде необходима длительная реабилитация и разработка сустава.[16][18] Через 25-30 лет, когда искусственный сустав изнашивается, нужно снова производить его замену.
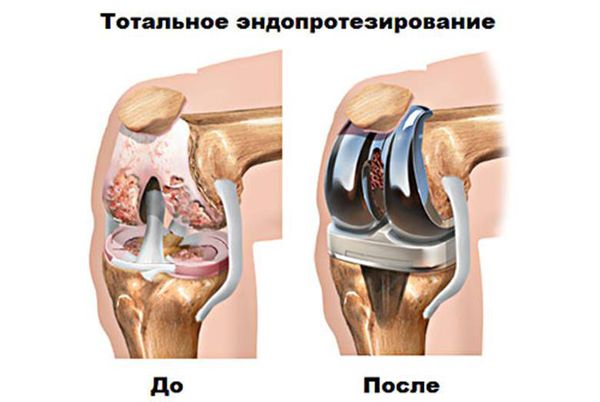
Тотальное эндопротезирование
Физиотерапия и кинезитерапия
Методы физиотерапии и кинезитерапии для лечения артроза коленного сустава малоэффективны.
Диетотерапия
Диета нужна только для поддержания нормального веса, ограничений на употребление определённых продуктов при гонартрозе нет.
Помогает ли блокада при гонартрозе
При артрозе коленного сустава применяется параартикулярная блокада — инъекция препарата в мягкие ткани вокруг сустава. При проведении процедуры определяется область воспаления и болевые точки возле сустава, кожа обрабатывается спиртом и в эту область вводится гидрокортизон с анестетиком.
Лечебная гимнастика при артрозе
Лечебная гимнастика полезна и для пациентов, страдающих гонартрозом, и для профилактики этого заболевания. Эффективные упражнения:
- полное сгибание и разгибание ноги, лёжа на спине;
- поднятие прямой ноги вверх, лёжа на спине.
Прогноз. Профилактика
Нужно понимать, что если артроз начал развиваться, то его нужно сразу начинать лечить.[6][18][22] Если вы относитесь к группе риска данного заболевания, можно отсрочить начало, для этого рекомендуется:
- снизить нагрузки на коленный сустав;
- плавать — вода снимает нагрузку;
- самостоятельно делать массаж мышц голени и бедра;
- избегать переохлаждения и переутомления;
- поддерживать нормальный вес;
- отказаться от курения и алкоголя;
- женщинам носить удобную обувь на низком каблуке;
- заниматься лечебной физкультурой
Перед началом лечебной гимнастики обязательно нужно проконсультироваться с врачом. Упражнения выполняются в медленном темпе. При возникновении боли или дискомфорта во время гимнастики занятия нужно прекратить.
Необходимо использовать только эффективные препараты. Малоэффективны растирки, компрессы и другие народные методы, которые не действуют на причину заболевания, а лишь помогают отвлечься от боли. Избегать травм и перегрузок — прыгать, носить тяжести, подолгу стоять или сидеть в неудобной позе.[2][20][21] Это ускоряет прогрессирование болезни.
Также необходимо вовремя диагностировать и лечить ревматоидный артрит, подагру и системные заболевания.
Какие факторы влияют на долгосрочный прогноз артроза коленного сустава
Прогноз зависит от стадии, в которой пациент обратился к врачу, и правильно проводимой терапии.[23] Чем раньше начать грамотное лечение, тем выше шансы избежать операции.
Содержание статьи
- Виды боли в колене
- Какие могут быть последствия, если болит колено
- Что делать, если болит колено
- Причины боли в колене
- К какому врачу обратиться при боли в колене?
- Как проходит обследование колена (диагностика)?
- Методы лечения боли в колене
- Преимущества обращения в Смарт Клиник в Санкт-Петербурге
- Профилактика
Коленный сустав — один из самых сложных и важных в организме. Каждый день он принимает на себя значительную нагрузку, обеспечивая движение, устойчивость и гибкость. Но что делать, если привычные действия, такие как подъем по лестнице, длительная прогулка или даже простое сидение, начинают сопровождаться болью в колене? Боль при сгибании и разгибании, в состоянии покоя не только нарушает привычный ритм жизни, но и заставляет задуматься о причинах и способах её устранения.
Боль в колене — это частое состояние, которое может возникнуть в результате различных факторов, таких как травма или воспаление суставных структур. Сам коленный сустав представляет собой сложное соединение, включающее связки, сухожилия, голень, а также бедренную, большеберцовую и малоберцовую кости. Надколенник и мениски обеспечивают стабильность и амортизацию, а бурсы с синовиальной жидкостью служат для смягчения трения. Хрящи защищают сустав от деструктивных процессов и износа.
Травмы, такие как разрыв связок или смещение костей, могут вызывать значительную боль и даже иррадиирующие ощущения в другие части ноги. Изменения в дистальном и проксимальном отделах ног могут быть связаны с повреждением хрящевой структуры или перегрузками мышц, среди которых важное место занимают четырехглавая мышца, мышцы-разгибатели и икроножная мышца.
Понять, почему болит колено, что делать и как лечить — задача, которая требует внимательного подхода. Для выявления причин болей и уточнения диагноза используется обследование и инструментальная диагностика, включая артралгию. Часто назначаются НПВС для снятия воспаления и болевых ощущений. Могут также применяться иммобилизация, пункция суставной сумки, биохимические и иммунологические анализы.
В этой статье мы расскажем, какие виды боли в колене встречаются, какие с ними могут быть связаны заболевания, как их диагностировать и какое может быть лечение.
Виды боли в колене
Боль в коленном суставе — сложный симптом, который может многое рассказать о причинах недомогания. Характер боли помогает врачу сузить круг возможных диагнозов и определить как лечить колено. Рассмотрим основные типы боли и их особенности.
- Острая боль в колене. Характеристика: внезапная, резкая, часто ограничивает движение.
Когда возникает:
- При травмах: ушибы, вывихи, разрывы связок или менисков.
- При воспалениях: острый артрит или инфекционный процесс в суставе.
- Сопутствующие симптомы:
- Отёк сустава.
- Покраснение кожи.
- Невозможность наступить на ногу или согнуть колено.
Пример: пациент жалуется на резкую боль в колене после неловкого поворота или падения. При этом наблюдается отёк, колено горячее на ощупь. Это может быть связано с разрывом мениска или связок.
- Ноющая боль в колене. Характеристика: тянущая, усиливается к вечеру или после нагрузки.
Почему ноют колени — причины:
- При хронических заболеваниях: остеоартроз, тендинит.
- После длительных статических нагрузок (длительное стояние или сидение).
Сопутствующие симптомы:
- Скованность в суставах по утрам.
- Постепенное снижение подвижности.
Пример: пациент жалуется, что после рабочего дня болит колено — «ноет» и «устает». Утром состояние улучшается, но в течение дня боль в коленном суставе возвращается. Это может указывать на хронический дегенеративный процесс.
- Пульсирующая боль в колене. Характеристика: ощущение «биения» или «пульсации», усиливается в покое.
Когда возникает:
- При воспалении суставной сумки (бурсит).
- При инфекционных процессах (септический артрит).
Сопутствующие симптомы:
- Повышение температуры тела.
- Покраснение и увеличение объёма сустава.
Пример: пациент жалуется на пульсирующую боль в колене ночью, которая сопровождается отёком и лихорадкой. Это может быть признаком инфекционного артрита.
- Колющая боль в колене. Характеристика: резкая боль, напоминающая укол, возникает в момент движения.
Когда возникает:
- При повреждении хрящевой ткани или суставного хряща (артрит, хондромаляция).
- При защемлении нерва.
Сопутствующие симптомы:
- Боль локализуется в определённой точке.
- Может сопровождаться щелчком или блокировкой сустава.
Пример: пациент отмечает, что болит колено при подъёме по лестнице, боль напоминает укол. Это может быть связано с повреждением суставного хряща.
- Тупая боль в колене. Характеристика: постоянная, давящая, слабо выраженная.
Когда возникает:
- При хронических воспалительных процессах (ревматоидный артрит).
- При нарушении кровообращения в суставе.
Сопутствующие симптомы:
- Ощущение тяжести в суставе.
- Усиление боли при смене погоды.
Пример: пациент жалуется на постоянное ощущение давления в колене, особенно в состоянии покоя. Это может быть связано с хроническим воспалением или ревматоидным артритом.
- Боль в колене при сгибании и разгибании. Характеристика: проявляется только при ходьбе, при движении.
Почему больно сгибать колено и разгибать:
- При травмах менисков, связок или сухожилий.
- При дегенеративных заболеваниях (остеоартроз).
Сопутствующие симптомы:
- Ограничение движений.
- Щелчки или треск в суставе.
Пример: пациент отмечает, что болит колено при попытке присесть или подняться по лестнице. В движении слышен хруст. Это может указывать на повреждение связок или артроз.
Почему важно определить характер боли?
Понимание характера боли в колене позволяет не только выявить причину, но и назначить правильное лечение. Например, острая боль требует немедленного обращения к врачу, тогда как ноющая может говорить о хроническом процессе, который важно начать лечить на ранней стадии.
Резкая боль в колене
Резкая боль в колене — это сигнал, указывающий на необходимость незамедлительного обращения за медицинской помощью. Дискомфорт в коленном суставе может возникать после физической нагрузки, длительного сидения или даже в ночное время, вызывая неприятные ощущения. Боль может быть как эпизодической, так и принимать постоянный характер.
Причины резкой боли включают травматические повреждения, такие как растяжение связок, повреждение мениска, или повреждение костных и хрящевых структур. Воспалительные заболевания, такие как бурсит, тендинит, периартрит и синовит, также могут быть виновниками неприятных ощущений. Нарушения кровообращения могут вызвать так называемые сосудистые боли, а дегенеративно-дистрофические патологии, такие как остеоартрит и артроз, могут ухудшать ситуацию. Кроме того, резкая боль может быть вызвана смещением коленной чашечки или коксартрозом тазобедренного сустава, приводящими к отраженным болевым ощущениям.
Дополнительные симптомы, такие как хруст, покраснение кожных покровов, увеличение местной температуры и припухлость, важно учитывать при диагностике. Первичная диагностика начинается с обращения к терапевту, который собирает анамнез, анализирует жалобы и симптомы, проводит физикальный осмотр. Инструментальная диагностика может включать рентгенографию, МРТ и КТ коленного сустава, а также УЗИ.
После постановки диагноза лечение может потребовать иммобилизации конечности, приема медикаментов, физиотерапевтических процедур и в некоторых случаях хирургического вмешательства.
Стреляет колено
Когда стреляет колено в покое или движении, это может быть связано с различными заболеваниями и травмами коленного сустава. Одной из распространенных причин является артрит, при котором воспаление в суставе вызывает стреляющую боль в колене.
Артроз, характеризующийся дегенеративными изменениями и деформацией сустава, также может привести к стреляющей боли в колене, особенно в процессе сгибания-разгибания ноги. Болезнь Кенига, или рассекающий остеохондрит, связана с отслойкой хряща и обычно проявляется при резких движениях.
Лигаментоз, поражающий связочный аппарат, и тендинит, вызванный воспалением сухожилий, могут создавать ощущение, что стреляет в колене. Кроме того, повреждения заднего рога менисков и разрывы связок сустава также способствуют возникновению стреляющей боли. В большинстве случаев, боль усиливается при резких движениях или физических нагрузках, что значительно снижает качество жизни пациента.
Боль и жжение в колене
Боль и жжение в колене могут быть весьма тревожными симптомами, сигнализирующими о различных патологических состояниях. Жжение может носить внутреннее или локальное проявление и быть вызвано такими факторами, как аллергия, химические или термические ожоги, которые оказывают раздражающее действие на нервные волокна. Однако, чаще всего, жгучий болевой синдром связан с изменениями в суставе.
Травматические повреждения могут привести к возникновению боли и жжения, сопровождаемыми ограничением подвижности. Воспаление, например, при артрите или бурсите с вовлечением синовиальной сумки, проявляется отечностью и покраснением. В редких случаях причиной жжения может стать киста Беккера, вызывающая давление на окружающие ткани.
Дистрофические изменения, такие как деформация или разрушение коленного сустава, приводят к появлению хруста при движении. При тендопатии и других поражениях сухожилий, жжение может быть постоянным спутником движений. В тяжелых случаях может потребоваться эндопротезирование сустава.
Сосудистые заболевания также играют роль в возникновении жжения, вызываемого нарушением кровотока. Патологии сосудов и заболеваний вен, включая варикозное расширение вен и гемофилию, приводят к неприятным ощущениям под коленом.
Как часть заболеваний неврологического характера, проблемы с позвоночником, такие как спондилез или наличие грыжи, могут вызывать жгучие боли в колене. Комплексная диагностика необходима для выявления истинной причины и назначения соответствующего лечения.
Какие могут быть последствия, если болит колено
Боль в колене может привести к ряду серьезных последствий, включая воспалительные и дегенеративные процессы в суставе. Эти процессы могут вызвать значительное ограничение подвижности, затрудняя выполнение повседневных действий. Со временем, если проблема не будет устранена, может наступить разрушение сустава, приводящее к необходимости в эндопротезировании.
Эндопротезирование предполагает замену поврежденного сустава на искусственный сустав, восстанавливая функции колена и улучшая качество жизни пациента. Тем не менее, это сложная операция, требует долгой реабилитации и не всегда может быть полноценной альтернативой собственному суставу.
Что делать, если болит колено
Если у вас болит колено внутри или снаружи, важно правильно подходить к проблеме и избегать самолечения, которое может только усугубить состояние и привести к разрушению тканей и потере функции сустава. Прежде всего, необходимо уменьшить нагрузку на больное колено и приложить лёд или холодный компресс для снижения отёка и воспаления. Это поможет облегчить неприятные ощущения.
Когда болят суставы в коленях, для их временной фиксации могут использоваться ортезы, гипс, эластичный бинт или наколенник. Эти средства помогают обеспечить стабильность и снизить нагрузку на сустав. Если отек значителен, возможно применение тейпирования для поддержки сустава.
Применение обезболивающих кремов и гелей, а также местных обезболивающих средств, таких как разогревающие мази, может помочь временно облегчить боль в колене. Также рекомендуется избегать травмирующих нагрузок и, по возможности, скорректировать вес, чтобы уменьшить нагрузку на колени.
Комплекс упражнений, разработанный физиотерапевтом, поможет укрепить мышцы и улучшить кровообращение в области колена. Можно также обратиться к массажисту или мануальному терапевту для облегчения боли и улучшения движения суставов.
Хронически болят колени, что делать в случае хронических заболеваний или дегенеративных изменений? В таких случаях может потребоваться стационарное лечение, включающее противовоспалительные препараты и анальгетики. Важно регулярно консультироваться с врачом, чтобы своевременно скорректировать лечение и предотвратить развитие осложнений.
Если боль в колене сопровождается признаками инфекции, подозрением на рак, или прогрессирует, необходимо обратиться за квалифицированной медицинской помощью для детальной диагностики и лечения. Ограничение физической нагрузки и использование прогревающих компрессов может также способствовать улучшению состояния.
Что помогает от боли в коленях
Для облегчения боли в коленях помогает широкий спектр медикаментов и методов лечения. Симптоматическое лечение включает прием анальгетиков и противовоспалительных средств, которые помогают уменьшить болезненные ощущения и воспаление в суставах. Нестероидные противовоспалительные препараты (НПВП), такие как ацетилсалициловая кислота, являются обычным выбором для снятия боли и воспаления, а также могут применяться как внутренне, так и наружно в виде мазей и гелей.
Хондропротекторы, содержащие глюкозамин и хондроитин, нацелены на восстановление хрящевой ткани и улучшение синовиальной жидкости, что также способствует уменьшению болевых симптомов и улучшению подвижности сустава. Гормональные средства и кортикостероиды, назначаемые в виде внутрисуставных инъекций, помогают при боли в коленях подавить воспалительный процесс и облегчить отек.
Антибактериальные средства могут применяться, если причиной боли является инфекция, хотя они не используются при всех формах артрита. Ненаркотические и наркотические анальгетики, включая препараты с опиоидным действием, назначаются для облегчения сильной боли в колене, когда более мягкие методы неэффективны.
Дополнительно в комплекс лечения могут входить миорелаксанты для снижения мышечного спазма и улучшения кровообращения. Препараты гиалуроновой кислоты используются для восстановления функции сустава, обеспечивая более плавное и безболезненное движение. Поддержание здорового уровня витаминов и минералов поддерживает общий тонус организма и способствует более эффективному восстановлению.
Причины боли в колене
Болит колено — это одна из самых распространённых жалоб, которая может возникнуть в любом возрасте. Боль в коленном суставе может быть вызвана множеством факторов.
Причины почему болят колени у мужчин и женщин условно делятся на несколько категорий:
- Травмы. Коленный сустав часто подвергается повреждениям из-за сложной структуры и высокой нагрузки. Травмы могут вызывать резкую боль в колене, отёк и ограничение подвижности.
- Воспаление. Воспалительные процессы затрагивают ткани внутри и вокруг коленного сустава, провоцируя боль, отёчность и дискомфорт в колене.
- Износ и дегенерация. С возрастом или под воздействием нагрузок коленные суставы могут изнашиваться, что вызывает постепенное разрушение хрящевой ткани и боль в колене.
- Проблемы с нагрузкой. Неправильная техника движений, лишний вес или избыточные физические нагрузки увеличивают давление на колени, провоцируя сильную боль в коленном суставе.
- Системные заболевания. Некоторые болезни поражают не только колени, но и другие суставы, вызывая боль и воспаление.
- Иррадирующая боль. Иногда кажется, что болит нога в колене, но на самом деле источник боли находится в окружающих структурах — бедре, позвоночнике или стопе, но ощущения локализуются в коленном суставе.
Почему болят колени у женщин
Боль в коленях у женщин может быть обусловлена множеством факторов и связанных с ними состояниями. Лишний вес оказывает значительную нагрузку на суставы, что приводит к их износу и болевым ощущениям. Обезвоживание и переохлаждение также могут провоцировать неприятные симптомы в коленном суставе, как и инфекции и травмы.
Физиологические особенности, такие как широкие бедра и угол соединения костей, могут увеличивать риск возникновения проблем с коленной чашечкой. С возрастом вымывание кальция из костей и уменьшение объема суставной жидкости могут способствовать развитию суставных заболеваний, таких как артрит, менископатия и артроз.
В раздел медицины, известный как артрология, входят изучение и лечение таких состояний, как бурсит, синовит и периартрит. Эти воспалительные процессы могут вызывать боли и отечность. Другими причинами, почему болят колени у женщин, являются хондроматоз, хондропатия, рассекающий остеохондрит, а также отраженные боли из-за коксартроза или фибромиалгии. Сосудистые боли и ревматические заболевания, такие как ревматизм и ревматоидный артрит, также добавляют неудобств.
Ношение узкой обуви и высоких каблуков может усугублять симптомы, вызывая усталость, судороги и даже способствовать варикозному расширению вен. Особенно актуальны такие вопросы во время беременности.
Для поддержания здоровья коленей рекомендуется поддерживать нормальный вес, питаться сбалансировано, заниматься плаванием и использовать ортопедические стельки. Укрепление мышц ног по рекомендациям врача также способствует снижению риска развития болей в коленях у женщин.
Травмы
Травмы коленного сустава представляют собой серьезную проблему, которая может привести к значительным нарушениям его функций. В некоторых случаях такие травмы могут провоцировать настолько сильную боль в колене и неудобства, что возникает невозможность передвигаться, что в дальнейшем может привести к инвалидности. Понимание и корректное лечение подобных повреждений определяют успешность восстановления и возвращение к полноценной жизни.
Ушиб коленного сустава
Ушиб коленного сустава может возникнуть вследствие падения или прямого удара в область сустава. Такой ушиб часто сопровождается острой или жгучей болью в колене, которая может иметь горячий или ноющий характер. Болевые ощущения усиливаются при движениях и опоре на ногу.
Зачастую ушиб приводит к появлению кровоподтеков и может вызвать гемартроз — скопление крови в полости сустава. Это приводит к увеличению объема сустава, который приобретает шарообразную форму. Возникает болевой синдром, который сопровождается ощущением давления и распирания в колене.
При подобных симптомах важно своевременно обратиться за медицинской помощью, чтобы исключить более серьезные повреждения и начать эффективное лечение.
Вывих надколенника
Вывих надколенника, при котором происходит смещение коленной чашечки, может стать причиной значительной боли в колене и нарушения подвижности сустава. Чаще всего этот вид травмы наблюдается у молодых людей и сопровождается нетипичным положением коленной чашечки, что провоцирует повреждение тканей.
Основными причинами вывиха надколенника являются удар или падение, что вызывает подкашивание ноги и смещение в колене. Симптомы включают в себя резкую и трудно выносимую боль в колене, которая делает невозможными активные движения, но при этом может сохраняться частичная опорная функция.
Выраженная деформация колена, припухлость и отек сопровождаются кровоизлиянием в суставную капсулу, известным как гемартроз. При наличии таких симптомов важно обратиться за медицинской помощью для корректной диагностики и лечения этого серьезного повреждения.
Перелом надколенника
Перелом надколенника — это серьезное травматическое повреждение, которое может возникнуть в результате различных обстоятельств, включая падение с высоты собственного роста или дорожно-транспортное происшествие (ДТП). Эта травма приводит к острой боли в колене и значительному ограничению функции ноги.
При переломе надколенника колено болит интенсивно, возникает отек и становится невозможно полностью выпрямить ногу или опереться на нее. В случае компасации надколенника может потребоваться срочное хирургическое вмешательство для восстановления анатомической целостности сустава и его функций.
Такие травмы требуют немедленной медицинской помощи для предотвращения дальнейших осложнений и обострения болевого синдрома. Способы лечения могут варьироваться от фиксации в гипсе до инструментальных реконструкций, в зависимости от характера и степени повреждения.
Повреждение боковых связок
Повреждения боковых связок коленного сустава являются одной из распространённых причин боли в колене. Этот тип травмы может включать растяжение боковых связок либо полный или частичный разрыв волокон, что существенно влияет на стабильность и функцию колена.
Травма внешней связки или повреждение внутренней связки нередко возникает при резких движениях и скручиваниях, особенно в таких видах спорта, как лыжный спорт, футбол, баскетбол и волейбол. Удар или ушиб также могут стать причиной тяжёлых повреждений.
Основные симптомы включают резкую боль в колене, сильный отек, а иногда и характерный щёлкающий звук. Эти проявления особенно обостряются при сгибании или разгибании сустава.
При подобных симптомах важно обеспечить пострадавшему покой и обратиться за специализированной медицинской помощью для точной диагностики и определения оптимальной тактики лечения.
Разрыв связок
Разрыв крестообразной связки — одна из серьезных травм, часто связанная с интенсивными физическими нагрузками в спорте, но также нередко возникающая в результате падений, прямых ударов по колену, автомобильных аварий и травм на производстве. Это повреждение характеризуется сильнейшей болью, отёком и значительным ограничением подвижности сустава.
Часто травма происходит из-за подворачивания ноги, насильственного скручивания, резкого сгибания или переразгибания в нефизиологическом положении. Болевые ощущения при этом могут локализоваться на наружной или внутренней поверхности, а также чувствоваться в глубине колена.
Разрыв сопровождается заметным ограничением движений и затруднённой опорой на конечность, что провоцирует подворачивание конечности при попытке ходьбы. Гемартроз, или скопление крови в суставе, часто является сопутствующим явлением при подобных травмах, усиливая отёк и боль в колене.
Эффективное лечение включает специализированную реабилитацию и, в некоторых случаях, хирургическое вмешательство, чтобы вернуть подвижность и прочность коленного сустава.
Разрыв мениска
Разрыв мениска — это распространенная причина боли в колене, особенно среди спортсменов и людей, ведущих активный образ жизни. Эта травма часто связана с резкими скручиваниями или вращениями колена, которые могут происходить во время спортивных игр, падений, катания на лыжах, или при тяжёлых физических нагрузках, таких как подъём тяжестей.
Разрыв может затрагивать как внутренний мениск, так и наружный мениск, и нередко сопровождается такими симптомами, как локальная болезненность, щелчки и хруст при движении, а также ограничение подвижности сустава. Боль в колене жгучая и распирающая, либо простреливающая и разлитая. В некоторых случаях ощущается щелчок в момент травмы, сопровождающийся резкой болью.
Факторы, способствующие разрыву мениска, включают активные игры с мячом, неправильное выполнение упражнений, интенсивные сгибания и разгибания, бег, прыжки, а также старение и износ хрящевой ткани. Подворачивание ноги или резкое сгибание может привести к невозможности опоры на ногу и значительному ограничению движений.
Отёк и гемартроз (скопление крови в суставе) часто сопровождают разрыв мениска, что усугубляет боль в колене и вызывает ограничение подвижности. Лечение включает покой, реабилитацию и, при необходимости, хирургическое вмешательство для восстановления функции сустава.
Повреждение хряща коленного сустава
Повреждение хряща коленного сустава является значительной причиной боли в колене и может приводить к существенному нарушению функции коленного сустава. Это повреждение может быть вызвано как острой травмой, так и хронической микротравматизацией, например, при повторяющихся нагрузках на колено.
Острая травма может сопровождаться вторичными повреждениями, такими как разрыв менисков или связок, что усугубляет состояние сустава. Боль при этом может быть глубокой и тупой, ухудшающейся при физической активности, длительном сидении с согнутыми коленями, беге, подъёме по лестнице или глубоких приседаниях.
Особенностью подобного повреждения является то, что симптомы могут временно исчезать после отдыха, однако при продолжении нагрузок боль в колене и дискомфорт возвращаются. Для улучшения состояния требуется специализированное лечение, направленное на восстановление структуры и функции коленного сустава.
Внутрисуставные переломы
Внутрисуставные переломы коленного сустава — серьёзные травмы, часто возникающие при прямых ударах, падениях или подворачивании ноги. Эти повреждения вызывают острую и невыносимую боль в колене, сопровождающуюся характерным хрустом в момент травмы.
Боль может быть как разлитой, так и локализованной, и часто имеет высокую интенсивность. Даже незначительные движения или прикосновения к суставу вызывают сильный дискомфорт в колене. В таких случаях опора на повреждённую ногу становится невозможной, а ограничения в движениях нарастают.
Сопутствующими симптомами внутрисуставного перелома являются отёк и гемартроз, то есть скопление крови в суставе, что дополнительно способствует усилению боли в колене и снижению функциональной подвижности. Лечение требует немедленной медицинской помощи для диагностики и определения стратегии восстановления сустава.
Патологические переломы
Патологический перелом является серьезной причиной боли в колене и может возникать даже при небольших травмах из-за снижения прочности кости. Это состояние нередко связано с заболеваниями, такими как остеопороз, остеомиелит, туберкулез или костные опухоли.
При патологическом переломе боль может носить ноющий и тупой характер с незначительной интенсивностью, но он сопровождается значительным дискомфортом в колене. Даже небольшой ушиб может привести к повреждению костной структуры, вызывая ограничение или невозможность опоры на ногу, а также нестабильность в коленном суставе.
Иногда можно ощутить костный хруст, что указывает на изменение структуры костей. Связанные с этим явлением деформации усиливают ограничение движений и требуют немедленного медицинского вмешательства для восстановления функций коленного сустава и предотвращения осложнений.
Заболевания
Боль в колене может быть следствием ряда сложных патологических процессов, которые затрагивают не только сам сустав, но и окружающие его структуры. Воспаление суставов и связок, а также износ тканей, связанный с возрастными изменениями или физическими нагрузками, являются распространёнными причинами болевого синдрома. Системные аутоиммунные нарушения и обменные нарушения также могут сильно влиять на состояние коленного сустава, вызывая воспалительные реакции и провоцируя хроническую боль. Таким образом, диагностика и лечение требуют всестороннего подхода для выявления основных причин и разработки эффективных стратегий лечения.
Артрит
Артрит, характеризующийся воспалением тканей сустава, является одной из основных причин боли в колене. Различные разновидности патологии этого заболевания, такие как остеоартрит, ревматоидный артрит или подагра, могут значительно варьироваться по интенсивности боли и степени ограничения подвижности.
В случае локальной патологии, как при остеоартрите, поражается непосредственно структура коленного сустава, что приводит к износу хряща и костной ткани. С другой стороны, системный процесс, такой как ревматоидный артрит, включает иммунную атаку на суставы, вызывая сильное воспаление – в этом случае могут болеть колени и другие суставы организма одновременно.
Артрит не только снижает качество жизни из-за, того, что постоянно болят колени, но и ограничивает способность к движению и занятиям повседневными делами, требуя своевременного лечения и комплексного подхода к управлению заболеванием.
Реактивный артрит
Реактивный артрит — это воспалительное негнойное поражение суставов, которое развивается в ответ на перенесенную инфекцию. Чаще всего он возникает после кишечной или урогенитальной инфекции, а хламидийная этиология является одной из наиболее распространённых причин. Кроме того, реактивный артрит могут вызвать вирусные заболевания, например, COVID-19.
Период развития симптомов реактивного артрита составляет от 3 до 60 дней после основного инфекционного эпизода. Один из характерных признаков — это одностороннее поражение суставов, часто затрагивающее суставы колена и голеностопа, а также пальцы стоп.
Внесуставные симптомы заболевания включают повышение температуры, конъюнктивит и увеит, что указывает на системное воспаление в организме. Эти проявления делают диагностику более сложной и требуют комплексного подхода к лечению и управлению заболеванием.
Посттравматический артрит
Посттравматический артрит развивается в результате травмы, вызывая воспаление в коленном суставе. Это состояние часто связано с повреждением тканей, которое приводит к нарушению стабильности и изменению биомеханики движений, что усиливает нагрузку на сустав.
Основными симптомами посттравматического артрита являются боль в колене при движении, отёк и покраснение тканей вокруг коленного сустава. В некоторых случаях могут наблюдаться признаки интоксикации, такие как головная боль, общая слабость и повышение температуры тела. Эти симптомы указывают на системное воспаление, требуя внимательного наблюдения и лечения для предотвращения ухудшения состояния и восстановления функций коленного сустава.
Остеоартрит
Остеоартрит, также известный как артрит износа, является невоспалительным заболеванием, характеризующимся истощением хрящевой ткани. Остеоартроз коленного сустава, или гонартроз, связан с поражением структурных компонентов сустава, вызванными многими факторами, такими как осевая нагрузка, ожирение, прежние травмы, и даже генетические нарушения.
Одной из ключевых причин развития остеоартрита является изменение оси нижней конечности и возрастные изменения. Это приводит к острой боли в колене при движении и боли при нагрузке, которые сопровождаются костными разрастаниями, утренней скованностью и хромотой. Воспалительные процессы в синовиальной сумке, хотя и минимальны, могут усугублять состояние.
Люди с остеоартритом нередко нуждаются в трости для опоры из-за утраты стабильности и усиливающейся болезненности. В тяжелых случаях может наблюдаться утрата трудоспособности, что значимо ограничивает возможности человека в профессиональной и повседневной деятельности.
Артроз
Артроз, и в частности остеоартроз коленного сустава или гонартроз, является распространённой причиной боли в колене, характеризующейся дегенеративно-дистрофическими процессами в хрящевых структурах сустава. Нарушение обменных процессов и воздействие травматических факторов особо часто проявляются у людей среднего и пожилого возраста. Однако, спортсмены и те, кто занят тяжелым физическим трудом, также подвержены риску развития этой патологии.
Хроническое течение артроза приводит к прогрессирующему ограничению подвижности и нарушению опорной функции. Пациенты жалуются на стартовые боли в коленях, усиливающиеся после периода покоя, а также на характерный хруст в коленных суставах. Вследствие разрушения суставных поверхностей может наступить инвалидизация.
Артроз сопровождается воспалительными процессами, задевающими синовиальную сумку, связки и сухожилия, что способствует развитию отечности мягких тканей и локального повышения температуры в области коленного сустава. Все эти симптомы требуют своевременного лечения и корректировки образа жизни для предотвращения дальнейшего прогрессирования заболевания.
Остеопороз
Остеопороз — это заболевание, связанное с нарушением обменных процессов скелета, которое приводит к ухудшению качества костной ткани. Основной признак остеопороза — уменьшение плотности костной ткани, что значительно повышает риск получения микротравм и переломов костей.
Хотя сам остеопороз не вызывает боли в колене, он может способствовать болевому синдрому из-за травм из-за общей хрупкости костей и снижения их устойчивости к нагрузкам. Это особенно влияет на людей, активно занимающихся физической деятельностью или имеющих хронические нагрузки на суставы. При остеопорозе необходимо внимательно следить за здоровьем костей, чтобы снизить риски травм и поддерживать подвижность суставов.
Ревматоидный артрит
Ревматоидный артрит — это аутоиммунное заболевание, при котором антитела атакуют ткани коленного сустава, вызывая боль в колене, которая может стихать в движении. Одним из характерных проявлений является местный отёк и покраснение, сопровождаемые волнообразными болями. Это приводит к прогрессирующему разрушению и двухстороннему поражению коленных суставов.
В основе развития ревматоидного артрита лежат множественные факторы: генетические, гормональные, метаболические, а также факторы внешней среды. Например, дефицит витамина D и ожирение могут усугубить состояние. Заболеваемость чаще наблюдается у женщин в возрасте 40-55 лет.
Одним из типичных симптомов является утренняя и многочасовая скованность в суставах, включая мелкие суставы, что может привести к инвалидности и контрактурам. Синовиты и избыток жидкости в суставах указывают на высокую активность процесса. Ревматоидный артрит также может поражать внутренние органы, что существенно осложняет течение заболевания и требует комплексного подхода к лечению.
Системная красная волчанка
Системная красная волчанка (СКВ) — это аутоиммунное заболевание, которое может вызывать артралгии, характеризующиеся симметричными поражениями коленных суставов. Заболевание часто имеет рецидивирующее течение, в том числе схожее с ревматоидным артритом, но отличается тем, что может способствовать поражению кожи и внутренних органов.
Боли в коленях при СКВ обычно неинтенсивные и кратковременные, проявляясь в виде локальных, ноющих и тянущих ощущений. В некоторых случаях это может переходить в прогрессирующий болевой синдром с волнообразной и разлитой болью, что нередко нарушает ночной сон. Длительная боль может сочетаться с синовитом, вызывая отёк и гиперемию в поражённой области.
В период низкой активности процесса боль в колене носит кратковременный характер, но в фазах обострения становится более выраженной. Несмотря на то что СКВ может быть менее агрессивной по болевым проявлениям, чем другие ревматологические заболевания, такие как ревматоидный артрит, её сложность заключается в мультисистемных поражениях, требующих комплексного подхода к лечению и контролю.
Ревматизм
Ревматизм, часто сопровождаемый ревматической лихорадкой, является воспалительным заболеванием, которое может вызывать боль в колене. Обычно оно начинается после перенесения острой инфекции и приводит к поражению нескольких суставов, в том числе парных, как колени.
На начальной стадии ревматизм вызывает интенсивные, мигрирующие боли, которые могут быть кратковременными, но часто тянущими, давящими, жгучими или пульсирующими. Колени становятся отёчными и горячими, сопровождаясь покраснением кожи и ограничением движений.
Хотя боли могут со временем стихать, оставляя после себя остаточные явления в виде тупых болей, ревматизм также может привести к вовлечению сердца, что представляет серьёзную опасность для здоровья. Для предотвращения осложнений и хронических последствий необходимо своевременное лечение и наблюдение.
Подагра
Подагра — это заболевание, характеризующееся отложением солей мочевой кислоты в суставах, что приводит к их поражению. Основной процесс состоит в образовании и оседании кристаллов моноурата натрия, вызывающего локальное воспаление. Гиперурикемия, или повышенный уровень мочевой кислоты в крови, является ключевым фактором развития подагры.
Эта патология чаще встречается у мужчин и характеризуется односторонним поражением суставов, что проявляется в виде острой боли в колене. Боли могут усилиться ночью и сохраняться утром, сопровождаясь припухлостью и покраснением кожи вокруг коленного сустава.
К факторам, способствующим возникновению подагры, относятся алкоголь, переедание, переохлаждение, хирургическое вмешательство, ожирение, артериальная гипертензия и алкоголизм. Изменение образа жизни и контроль уровня мочевой кислоты являются важными составляющими лечения и профилактики обострений подагры.
Бурсит
Бурсит — это воспаление суставной сумки, которое может возникать в колене вследствие различных факторов, таких как травма, чрезмерные и нефизиологичные нагрузки. Также он может быть обусловлен системными воспалительными и метаболическими заболеваниями.
При бурсите колена, известном как «колено горничной», «колено домохозяйки» или «колено плотника», пациенты часто испытывают локальную боль в колене, сопровождаемую покраснением кожи и отёком. Симптомы включают припухлость и повышение локальной температуры.
Боль может быть сильной, острой, резкой, дергающей и даже распирающей, часто приводя к ограниченному движению в коленном суставе. Развитию бурсита также способствуют инфекции, что усугубляет симптоматику и требует медицинского вмешательства для предотвращения осложнений.
Синовит
Синовит — это воспаление синовиальной оболочки сустава, которое часто выступает как осложнение патологии сустава. При синовите характерны незначительные боли в колене и чувство распирания, возникающие из-за увеличения объёма коленного сустава, создающего эффект «шарообразного колена». Кожа над областью поражения становится блестящей.
На начальной стадии симптомы могут включать тупые боли в коленях и ограниченные движения. Однако при инфицировании синовита возникает выраженная боль, которая может быть пульсирующей и дергающей. Состояние сопровождается покраснением колена и гипертермией, что приводит к нарушению общего состояния пациента.
Хондромаляция
Хондромаляция — это состояние, связанное с разрушением хряща коленной чашечки, что приводит к его истиранию и постепенной дегенерации. Основные причины развития хондромаляции включают чрезмерные и повторяющиеся нагрузки, особенно спортивные.
При хондромаляции пациенты могут испытывать боль в колене, распространяющуюся по всей поверхности, а также локальную боль в глубине коленного сустава. Боль может усиливаться при длительном сидении, приседаниях и подъёме по лестнице, что связано с дополнительным давлением на повреждённый хрящ. Особенно это касается тех, кто активен в спорте или столкнулся с часто повторяющимися нагрузками на коленный сустав.
Болезнь Осгуда-Шляттера
Болезнь Осгуда-Шляттера характеризуется воспалением костной и хрящевой ткани в области передней поверхности большеберцовой кости под коленным суставом. Это заболевание часто проявляется у детей и подростков, поскольку связано с их активным ростом.
Повышенные нагрузки из-за физической активности могут приводить к боли в колене в нижней части, сопровождаемой отёком и неприятными ощущениями. Обычно боль усиливается в движении и при напряжении, но стихает в состоянии покоя.
Рассекающий остеохондрит
Рассекающий остеохондрит, также известный как болезнь Кёнига, представляет собой патологию, при которой происходит отслоение хрящевой ткани от коленной кости. Это состояние приводит к боли в колене в нижней части, сопровождаясь отёчностью и неприятными ощущениями.
При рассекающем остеохондрите боль обычно усиливается при ходьбе и других активных движениях, но может стихать в состоянии покоя.
Тендинит надколенника
Тендинит надколенника, также известный как колено прыгуна, представляет собой воспаление сухожилия в месте его прикрепления к коленной чашечке. Это состояние часто связано с чрезмерной нагрузкой на коленный сустав, что может наблюдаться у бегунов, волейболистов и легкоатлетов. Усталостные травмы, некорректная разминка и неправильно подобранная обувь могут способствовать развитию этого состояния.
Основные симптомы тендинита надколенника включают боль под коленным суставом, которая усиливается при сгибании ноги. Чувствительность при надавливании в области соединения надколенника и берцовой кости также является характерным признаком. Пациенты могут испытывать боль в колене позади и вокруг надколенника, которая увеличивается при ходьбе по лестнице или сидении на корточках.
Пателлофеморальный синдром и хондромаляция надколенника также могут быть связаны с данным состоянием, особенно при наличии избыточного веса, деформации стоп или плоскостопия, что может привести к смещению надколенника.
Синдром подвздошно-большеберцового тракта (ПБТ)
Синдром подвздошно-большеберцового тракта (ПБТ) — это заболевание, возникающее за счёт воспаления соединительнотканного тяжа, который проходит вдоль бедренной кости и крепится к голени. ПБТ, часть широкой фасции бедра, начинается от таза и продолжается вниз, закрепляясь на боковом надмыщелке бедренной кости и большой берцовой кости в области коленного сустава.
Отличительной чертой синдрома ПБТ является резкая боль в колене на внешней стороне, особенно при ходьбе и беге. Это состояние часто наблюдается у бегунов на длинные дистанции и велосипедистов, для которых характерны повторяющиеся движения. Дегенерация и утолщение ПБТ в сочетании с острым воспалением могут вызывать болевые ощущения во время тренировки.
Со временем дегенерация в области крепления к бедренной кости и над поверхностью сустава может усиливаться, особенно при постоянной нагрузке. Это приводит к учащению случаев резкой боли в колене и дискомфорта на внешней стороне коленного сустава, что может ограничивать физическую активность.
Киста Бейкера
Киста Бейкера, или подколенная киста, представляет собой скопление синовиальной жидкости в области бурсы в задней части колена, что вызывает припухлость и болезненные ощущения. Это состояние может ограничивать подвижность, особенно при подъеме по лестнице.
Развитие кисты Бейкера связано с воспалительными процессами, такими как воспаление коленного сустава, ревматоидный артрит или остеоартроз. При этом возможно выпот в синовиальную сумку, расположенную в подколенной ямке. Клапанный механизм в этой области может способствовать накоплению жидкости, приводя к образованию кисты.
Иногда может происходить разрыв кисты, что приводит к болевым ощущениям в икроножной мышце и местному повышению температуры. Это состояние может быть ошибочно принято за тромбоз глубоких вен из-за схожести симптомов.
Киста Бейкера часто связана с повреждением внутреннего мениска или травмой мениска, которые увеличивают физические нагрузки на суставы. В результате пациент может испытывать боль в икроножных мышцах.
Менископатия
Менископатия — это поражение менисков, которые выполняют амортизирующую и стабилизирующую функцию в коленном суставе. Спортсмены, подвергающиеся значительным нагрузкам, часто сталкиваются с этой проблемой. Характерными симптомами являются односторонняя локальная и глубокая боль в колене, сосредоточенная в суставной щели, в области наружной половины.
При движении происходит усугубление болевого синдрома, что может проявляться в виде тупой, давящей или тянущей боли. В покое боль может оставаться, приобретая характер более тупой, но иногда появляются острые простреливающие боли. На переднебоковой поверхности сустава может ощущаться болезненное образование, что усиливает неприятные ощущения.
Тендопатия
Тендопатия — это состояние, связанное с поражением сухожилий, расположенных рядом с коленями. Основные симптомы включают локальную поверхностную боль в колене, которая может усиливаться при физической нагрузке. Даже умеренные нагрузки и повседневная активность способны провоцировать тянущую и ноющую боль.
Боль может увеличиваться при активных движениях, а также при пассивном разгибании и сгибании колена. Часто сопровождаются ощущение хруста или треска в суставе. Участок наибольшей болезненности может стать местом воспаления, сопровождаемого отеком, гиперемией и гипертермией.
Остеохондропатия
Остеохондропатия — это заболевание, которое чаще всего поражает детей и молодых людей. Характерное проявление этой патологии включает в себя непостоянные тупые боли в коленях, которые могут усиливаться при физической нагрузке, однако исчезают в покое. На ранних стадиях может наблюдаться легкая хромота.
С течением времени, продолжительность болезни может варьироваться, и при её прогрессировании могут появляться более сильные и постоянные боли, жгучие, давящие или пекущие болевые ощущения. В более тяжёлых случаях возможна выраженная хромота, ограничение движений и затруднение опоры на поражённую конечность.
Хондроматоз
Хондроматоз — это заболевание, которое может проявляться у мужчин старшего возраста, но также встречается и у грудных детей. Симптомы включают умеренные тупые и волнообразные боли в коленях, которые часто усиливаются в ночные и утренние часы. Болевые ощущения сопровождаются ограничением движений и ощущением хруста в коленном суставе.
У пациентов могут возникать блокады, при которых коленный сустав внезапно «застревает», вызывая резкую стреляющую боль в колене. Присутствие синовита приводит к распирающим болям и увеличению объема колена, а также к отечности мягких тканей и местному повышению температуры.
Опухоли
Опухоли в коленном суставе могут вызывать различные симптомы, начиная от умеренной боли в колене и заканчивая серьезными ограничениями подвижности. Распространение опухолевых клеток может привести к хромоте и болям при нажатии на пораженную область. Иногда, рост опухоли может привести к переломам за счет замещения костной ткани. Доброкачественные опухоли, такие как хондромы, остеохондромы и неоссифицирующие фибромы, могут протекать бессимптомно или сопровождаться локальными неинтенсивными болями и наличием твердого образования.
С другой стороны, злокачественные неоплазии, такие как синовиальная саркома, остеосаркома и хондросаркома, могут вызывать серьезные симптомы. Тупые локальные боли в колене могут меняться по суточному ритму, переходя в острые режущи или жгучие/дергающие болевые ощущения. Эти опухоли часто приводят к деформации колена, его отеку и расширению подкожных вен, а также к формированию контрактур. Внешне это может проявляться как опухолевидное образование, вызывающее мучительные и изматывающие боли, нарушающие сон.
Сопутствующие синовиты также могут наблюдаться, усугубляя симптомы и способствуя ограничению подвижности.
Заболевания позвоночника и асимметрия костей таза
Заболевания позвоночника, особенно в поясничном отделе, могут стать причиной боли в колене из-за воздействия на седалищный нерв (nervus ischiadicus) и нервное сплетение, отвечающее за сенсорные и моторные функции ног. Остеохондроз, протрузии и межпозвоночные грыжи являются примерами дегенеративно-дистрофических изменений в межпозвоночных дисках, приводящих к снижению их высоты и обезвоживанию. Эти процессы могут вызвать компрессию нервных корешков в поясничном отделе и спровоцировать спондилез, образование остеофитов и спондилолистез.
Ущемление нервов может выражаться в виде различных симптомов, включая тянущую, ноющую или даже острую боль в колене, а также напряженность мышц и болевые ощущения в бедрах. Это может проявляться непостоянностями в коленях и приводить к асимметрии крестца и костей таза. Разность длины конечностей, вызываемая сколиозом или другими нарушениями осанки, может вызывать перегрузку ноги и, в свою очередь, артроз коленного сустава.
Патологии стоп и голеностопных суставов
Патологии стоп и голеностопных суставов могут стать значительными причинами боли в колене. Такие состояния, как артроз голеностопных суставов, часто встречаются у спортсменов, артистов балета и гимнастов, а также у людей пожилого возраста. Они влияют на биомеханику движений и могут увеличить нагрузку на коленный сустав.
Плоскостопие и вальгусная деформация являются распространёнными ортопедическими патологиями, вследствие которых наблюдается нарушение оси голеностопного сустава и заваливание стопы вовнутрь. Это приводит к увеличенной утомляемости ног и к болевым ощущениям как в голеностопе, так и в коленных суставах. Из-за этих нарушений изменяется распределение нагрузки, что вызывает боль в коленях и влияет на общую функциональность нижних конечностей.
Другие причины боли в колене
Колени болеть могут по множеству причин, включая отраженную боль от патологических процессов внутренних органов и разнообразные артралгии. Психологические факторы, такие как стресс, могут привести к неясным и неопределенным болевым ощущениям, известным как метеопатические артралгии, где изменения погоды усугубляют симптомы.
Иррадиация боли в колено может происходить из-за коксартроза или поясничного остеохондроза, а также вследствие болезней, таких как болезнь Пертеса или фибромиалгия. Невропатия седалищного нерва также может приводить к подобным симптомам. Лишний вес и профессиональные занятия спортом оказывают чрезмерное давление на суставы, ухудшая состояние.
Гиповитаминозы и метаболические нарушения могут способствовать усугублению симптомов, особенно в пожилом возрасте. Дополнительные факторы, такие как переохлаждение и физические нагрузки, могут усилить боль в коленях. Нарушения диеты также играют роль в развитии этих состояний, влияя на общую устойчивость организма к болевым ощущениям.
К какому врачу обратиться при боли в колене?
К какому врачу идти, если болит колено, зависит от того, что стало источником боли. Однако не всегда сразу понятно, какой именно специалист должен заняться вашей проблемой. В таком случае первый шаг — обратиться к врачу терапевту или врачу общей практики для диагностики причины боли.
- Терапевт оценит общее состояние, соберёт анамнез и назначит первичное обследование: анализы крови, рентген или УЗИ. Если понадобится, он направит вас к узкому специалисту.
- Если болит колено после травмы, удара или падения, вероятнее всего, потребуется помощь травматолога. Этот специалист занимается лечением растяжений, разрывов связок, повреждений менисков и других травматических повреждений коленного сустава.
- Когда боль в колене связана с хроническими заболеваниями, такими как артроз, хондромаляция надколенника или воспаление сухожилий, на помощь придёт ортопед. Он оценит состояние коленных суставов, подберёт подходящее лечение и, при необходимости, назначит физиотерапию.
- В случаях, когда болит колено с отёком, покраснением и утренней скованностью, это может быть признаком системного заболевания, например, ревматоидного артрита. С такими симптомами лучше обратиться к ревматологу, который специализируется на аутоиммунных и воспалительных патологиях коленных суставов.
- Если болит под коленом или на его задней поверхности, возникает чувство давления, возможно, это киста Бейкера. В таких ситуациях может потребоваться консультация хирурга, особенно если требуется удаление образования.
- Иногда боль в колене может быть вызвана проблемами с нервами, например, при защемлении седалищного нерва или заболеваниях позвоночника. Если боль отдаёт в ногу или колено, но не локализуется исключительно в коленном суставе, обратитесь к неврологу.
Как понять, к какому врачу обратиться, если болит колено?
Если причина боли в колене неочевидна, начните с консультации в нашей клинике. Наши специалисты помогут разобраться в проблеме и при необходимости направят к нужному врачу. Такой подход экономит ваше время и позволяет быстрее начать лечение.
Smart Clinic в Санкт-Петербурге предлагает индивидуальный подход к каждому пациенту. Мы тщательно подходим к диагностике боли в колене, чтобы предложить эффективное лечение, учитывая ваши особенности и образ жизни.
Задаетесь вопросом что делать, если болят колени, и как лечить? Запишитесь на консультацию, и мы поможем вам восстановить здоровье!
Запишем к врачу на удобное для вас время
Администратор перезвонит вам в течение 20 минут и ответит на все вопросы

Как проходит обследование колена (диагностика)?
Правильная диагностика боли в колене — это первый шаг к эффективному лечению. В Smart Clinic используется комплексный подход, позволяющий выявить причину боли и подобрать оптимальные методы её устранения. Разберём поэтапно, как проходит обследование.
Шаг 1. Первичная консультация и осмотр.
Первое, что сделает врач, — это внимательно выслушает ваши жалобы и оценит общее состояние колена.
- Анамнез. Врач задаёт вопросы о характере боли: когда давно болит колено, в каких ситуациях усиливается, есть ли травмы в анамнезе, хронические заболевания или нагрузки, которые могли спровоцировать боль.
- Осмотр. Доктор изучит внешний вид коленного сустава: есть ли отёки, покраснение или деформация. Это поможет определить, вызвана ли боль в колене воспалением, травмой или дегенеративными изменениями.
- Проверка движений. Проверяется подвижность: больно сгибать и разгибать колено или нет, есть ли блоки или хруст.
Шаг 2. Функциональные тесты.
Для точной диагностики врач может провести несколько мануальных тестов:
- Проверка состояния связок: оценивается их стабильность и целостность.
- Тестирование менисков: это простые движения, которые помогают выявить их повреждения.
- Надавливания и вращения: выявляют воспалённые или повреждённые ткани, вызывающие боль в колене.
Тесты позволяют сузить круг возможных причин и определить, нужны ли дополнительные исследования.
Шаг 3. Инструментальные исследования.
Если первичный осмотр и тесты не дают полного понимания проблемы, врач назначает дополнительные методы диагностики.
- Рентген. Используется для оценки состояния костей, помогает выявить переломы, остеоартрит или деформации.
- УЗИ. Подходит для изучения мягких тканей: связок, менисков, суставной капсулы. УЗИ также показывает наличие воспаления или жидкости.
- МРТ. Дает детальное изображение всех структур колена. Этот метод особенно полезен при подозрении на повреждения менисков, связок или хрящей.
- Пункция сустава. Если в коленном суставе скапливается жидкость, её исследуют, чтобы определить наличие воспаления, инфекции или кристаллов мочевой кислоты (при подагре).
Шаг 4. Лабораторные анализы
Когда причиной боли в колене могут быть системные или воспалительные заболевания, врач назначает:
- Общий анализ крови для выявления воспаления.
- Биохимический анализ для оценки уровня мочевой кислоты (подагра) или других метаболических нарушений.
- Исследование суставной жидкости, если есть подозрение на инфекцию или ревматоидный артрит.
В нашей клинике диагностика боли в колене строится на комплексном подходе. Мы:
- Тщательно проводим осмотр и анализируем результаты всех исследований.
- Используем передовые методы диагностики, включая УЗИ прямо на приёме, чтобы сэкономить ваше время.
- Предлагаем индивидуальный подход: от первичного осмотра до подбора лечения, полностью адаптированного под ваши потребности.
Чем раньше вы начнёте диагностику, тем легче будет устранить причину боли в колене и вернуться к активной жизни.
Методы лечения боли в колене
В Smart Clinic мы применяем современные и проверенные методы консервативного лечения, ориентируясь на здоровье пациента и избегая хирургического вмешательства. Как вылечить колени от боли?
Консервативное лечение
Этот подход направлен на устранение боли в колене, снижение воспаления и восстановление функций коленного сустава.
Медикаментозная терапия включает использование противовоспалительных препаратов для снятия боли и отёков, хондропротекторов для поддержания хрящевой ткани и инъекций гиалуроновой кислоты для улучшения подвижности коленного сустава.
Для улучшения состояния при лечении коленного сустава активно применяются физиотерапевтические методы:
- Ударно-волновая терапия (УВТ) стимулирует регенерацию тканей и улучшает кровообращение.
- Высокоинтенсивная магнитотерапия SIS помогает справляться с хроническими воспалительными процессами.
- Лазерная терапия эффективно снижает болевые ощущения.
Также в Smart Clinic доступен плазмолифтинг (PRP-терапия) — инновационная методика, использующая собственную плазму пациента для стимуляции восстановления тканей.
Минимально инвазивные процедуры
В некоторых случаях для достижения результата достаточно минимальных вмешательств:
- Инъекции под контролем УЗИ позволяют точно доставить лекарственные препараты в очаг воспаления и снизить боль в колене.
- При наличии отёка или скопления жидкости в коленном суставе проводится пункция для её удаления и анализа.
Хирургическое лечение боли в коленях
В Smart Clinic мы специализируемся на консервативном лечении, но при необходимости направляем пациентов в проверенные центры для проведения хирургических операций:
- Артроскопия. Щадящий метод для удаления повреждённых тканей, устранения воспаления и боли в коленях.
- Реконструкция связок. Операции по восстановлению крестообразных и боковых связок при их разрыве.
- Эндопротезирование. Полная замена коленного сустава при значительном разрушении хряща.
Мы предлагаем индивидуальные программы лечения артрита коленного сустава, и других заболеваний, которые учитывают не только медицинские показатели, но и образ жизни пациента.
Преимущества обращения в Смарт Клиник в Санкт-Петербурге
Мы понимаем, насколько важно для пациента не только эффективно устранить боль в колене, но и почувствовать заботу и внимание на каждом этапе лечения. Наша миссия — восстановить ваше здоровье с помощью современных методов и индивидуального подхода, сделать этот процесс максимально комфортным и прозрачным.
Каждый случай уникален, и именно поэтому мы разрабатываем персональные программы диагностики и лечения боли в коленях. Врач учитывает все особенности состояния пациента, историю болезни и образ жизни, чтобы предложить решение, максимально соответствующее его потребностям. Такой подход помогает не только устранить текущие симптомы, но и предотвратить их повторное появление.
Smart Clinic оснащена всем необходимым для эффективного лечения боли в коленях: от физиотерапевтического оборудования последнего поколения до систем точной диагностики. Наши специалисты лично анализируют снимки МРТ и других исследований, что позволяет глубже понять проблему и избежать ошибок.
Мы строим отношения с пациентами на принципах доверия. Вы всегда будете знать, из чего складывается стоимость услуг, какие методы лечения боли в коленях применяются и почему именно они выбраны. У нас нет скрытых платежей или непредсказуемых расходов. Прежде чем начать лечение, вы получите детальный план, который включает всё необходимое для достижения результата.
В Smart Clinic работают опытные врачи, которые постоянно совершенствуют свои навыки и внедряют передовые методики. Наши специалисты всегда готовы объяснить каждый этап лечения и поддерживать вас на пути к выздоровлению.
Мы создаём условия, в которых пациент чувствует себя уверенно и спокойно. Удобное расположение клиники, дружественная атмосфера и внимательный персонал позволяют сосредоточиться на главном — вашем здоровье.
В Smart Clinic мы ценим ваше доверие и делаем всё, чтобы оправдать его. Если вы столкнулись с болью в колене или других суставах, не откладывайте визит. Мы подберём для вас лучшее решение, которое вернёт комфорт и радость движения.
Профилактика
Профилактика боли в колене включает ряд мер, направленных на укрепление здоровья суставов и поддержание их функциональности. Важно избегать резкого набора веса, который увеличивает нагрузку на колени. Регулярные упражнения, такие как растяжка и укрепление мышц стоп, голеней и бедер, помогают улучшить поддержку суставов. Щадящие кардиотренировки, такие как плавание и ходьба, способствуют поддержанию здоровья сердечно-сосудистой системы без чрезмерного напряжения на колени.
Компенсация дефицита витаминов и минералов также играет важную роль в поддержании здоровья суставов. Использование фиксирующего эластичного наколенника или тейпов может помочь стабилизировать коленные суставы во время активности. Однако, стоит избегать обуви на высоком каблуке, так как она увеличивает нагрузку на колени. Оптимальная высота каблука или обувь на плоской подошве помогают снизить риск повреждений.
При появлении боли в коленях или дискомфорта следует немедленно обратиться к врачу для получения профессиональной консультации. Особое внимание стоит уделять технике безопасности и правильной осанке при сгибании коленей и лодыжек для предотвращения травм.
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 900 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 800 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 22 000 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 900 руб.
Консультация заведующей терапевтическим отделением, первичная 6 900 руб.
Консультация заведующей терапевтическим отделением, повторная 4 800 руб.
Консультация врача-терапевта, к.м.н., первичная 6 900 руб.
Консультация врача-терапевта, к.м.н., повторная 4 800 руб.
Консультация врача-терапевта, первичная 4 800 руб.
Консультация врача-терапевта, повторная 3 900 руб.
Консультация врача-кардиолога, первичная 4 800 руб.
Консультация врача-кардиолога, повторная 3 900 руб.
Консультация врача-пульмонолога, д.м.н., первичная 22 000 руб.
Консультация врача-пульмонолога, д.м.н., повторная 22 000 руб.
Консультация врача-пульмонолога, к.м.н., первичная 6 900 руб.
Консультация врача-пульмонолога, к.м.н., повторная 4 800 руб.
Консультация врача-пульмонолога, первичная 4 800 руб.
Консультация врача-пульмонолога, повторная 3 900 руб.
Консультация врача-отоларинголога, первичная 6 900 руб.
Консультация врача-отоларинголога, повторная 4 800 руб.
Эхокардиография (ЭхоКГ) 8 350 руб.
Консультация врача-ревматолога, д.м.н./профессора 11 000 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 900 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 800 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 23 050 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 950 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 650 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 5 650 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 350 руб.
Ревматоидный фактор (Rheumatoid factor) 1 450 руб
Исследование функции внешнего дыхания 2 550 руб.
Исследование функции внешнего дыхания с бронхолитиком 9 550 руб.
Гастроскопия «во сне» 15 950 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 13 800 руб.
Консультация врача-терапевта (Онлайн) 4 800 руб.
Хеликобактер (Helicobacter pylori), количественное определение антител класса IgG 1 800 руб.
Консультация врача-гастроэнтеролога, повторная 3 900 руб.
Консультация врача-гастроэнтеролога, первичная 4 800 руб.
Посев на Helicobacter pylori (3 биоптата) 1 750 руб.
Гистологическое определение Helicobacter Pylori (эндоскопический материал) 6 750 руб.
Эндоскопический уреазный экспресс-тест на Helicobacter pylori (BIOHIT экспресс-тест) 4 650 руб.
Гистологическое исследование биопсийного материала (1 локализация) с Helicobacter Pylori (эндоскопический материал) 6 750 руб.
Хеликобактер (Helicobacter pylori), качественное определение антител класса IgA 2 050 руб.
Боль в колене: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Коленный сустав – самый крупный и сложный сустав в организме человека, а также наиболее нагружаемый. Он состоит из трех костных структур: дистального отдела бедренной кости, проксимального отдела большеберцовой кости и надколенника, которые образуют три различных отдела: медиальный, латеральный и бедренно-надколенниковый. Между костями располагается мениск – хрящевая структура-перегородка, выполняющая в суставе функции амортизации и стабилизации. Сустав окружен мышцами, самые мощные из них – четырехглавая, мышцы-разгибатели и икроножная мышца.
Из-за сложного строения и высокой нагрузки коленные суставы очень уязвимы, поэтому часто являются объектом обследования в связи с болевым синдромом.
Разновидности боли в колене
В зависимости от причины боли в колене могут быть острыми и хроническими, появляться при нагрузке или, наоборот, усиливаться в состоянии покоя, иметь разный характер – ноющий, острый, тупой, пульсирующий, распирающий и т.д. Болеть может один сустав или сразу оба.
Возможные причины боли в колене
Причины появления болевого синдрома в области коленного сустава очень разнообразны. Наиболее частая из них – травмы (внутрисуставной перелом, разрыв мениска, крестообразных или коллатеральных связок) и дегенеративное повреждение менисков.
Вызвать боль в колене также могут:
- нестабильность сустава, которая возникает при повреждении связок;
- остеоартроз и другие дегенеративно-дистрофические процессы;
- воспаление самого сустава или окружающих тканей (бурситы, тендиниты);
- системные заболевания (ревматоидный артрит, подагра, системная красная волчанка и др.);
- асептический некроз мыщелка бедра;
- патология сочленения между коленной чашечкой и бедренной костью;
- дисплазии (врожденные анатомические нарушения);
- отраженная боль от тазобедренного сустава;
- неврологические расстройства (например, ишиалгия – повреждение или сдавление седалищного нерва);
- подколенная киста Бейкера – жидкостная сумка в подколенной ямке;
- опухоли;
- сосудистые патологии.
Заболевания, при которых может появиться боль в колене
Травмы коленного сустава могут привести к серьезным нарушениям его работы и невозможности передвигаться, иногда даже становятся причиной инвалидности.
Травма крестообразной связки встречается очень часто как у спортсменов (в таких видах спорта как гимнастика, борьба, горные лыжи, волейбол, футбол, батут), так и в обычной жизни (часто у работников тяжёлого труда). Обычно травма связок происходит в результате внезапной остановки при ходьбе или беге, причиной также может стать авария, падение с велосипеда или повреждение во время игры в контактные виды спорта.
При травме связки может произойти ее растяжение, когда целостность волокон связки нарушена частично, или разрыв, когда связка полностью разорвана.
Передняя крестообразная связка травмируется чаще, чем задняя – ее повреждение происходит в результате серьезных травм. При разрыве связок человек испытывает резкую боль в области коленного сустава, боль при попытке повернуть колено, нарушение двигательной функции коленного сустава, отечность, хруст в колене.
Травмы мениска являются одними из самых частых видов травм коленного сустава, возникают они у спортсменов и людей, ведущих активный образ жизни. Травмировать мениск можно в результате падения, удара, резкого сгибания в суставе, неправильного выполнения упражнений с тяжелыми весами в спортзале, при беге, прыжках, а также в результате старения и износа хрящевой ткани мениска.
Вывих наколенника составляет около 3% от всех травм коленного сустава и чаще диагностируется у молодых людей. Первичный острый вывих надколенника, т.е. произошедший впервые, как правило, бывает без полного смещения и повреждения окружающих тканей. При вывихе колено деформировано, отечно, движение ограничено, при попытке сгибания и разгибания возникает сильная боль. Частое осложнение – кровоизлияние в суставную капсулу (гемартроз).
Перелом надколенника встречается в результате падения с высоты собственного роста и вследствие ДТП.
Повреждение хряща коленного сустава – частая причина боли и нарушения функции колена. Причиной становится острая травма или хроническая микротравматизация хряща. Часто повреждение хряща становится вторичным при разрывах менисков и связок коленного сустава. Для повреждения хряща характерна глубокая тупая боль, которая усиливается при физической активности или длительном сидении с согнутыми коленями. Симптомы усиливаются при беге, подъеме по лестнице и глубоких приседаниях, а после отдыха стихают.
Помимо травм другой частой причиной боли в колене является воспаление, которое может развиться после травмы, в результате инфекционного заболевания и сопровождается отеком и болевым синдромом. При накоплении жидкости в полости сустава развивается синовит, при вовлечении в воспалительный процесс суставных сумок (бурс) – бурсит, связочного аппарата – тендинит, жировой ткани, располагающейся под надколенником – липоартрит.
Тендинит надколенника («колено прыгуна», пателлофеморальный синдром, хондромаляция надколенника) – частая травма бегунов, волейболистов, легкоатлетов. Ее относят к так называемым усталостным травмам, поскольку она возникает в результате чрезмерной и продолжительной нагрузки на связки надколенника. При этой травме надколенник смещается вбок, человек испытывает боль позади или вокруг надколенника, при сгибании ноги в суставе, при ходьбе по лестнице, сидении на корточках. Сначала боль ощущается только после физической активности, но по мере прогрессирования заболевания пациент чувствует ее и во время активности, а затем она начинает мешать и в повседневной деятельности.
Фактором риска возникновения тендинита надколенника являются избыточный вес, деформация стоп (например, плоскостопие), некорректно проведенная разминка перед бегом или ее отсутствие, неправильно подобранная обувь.
Бурсит коленного сустава – воспаление околосуставных сумок, которое может стать следствием травмы, инфекционного или аутоиммунного заболевания, нарушения обмена веществ. Бурсит коленного сустава называют также «коленом горничной», «коленом домохозяйки» или «коленом плотника», так как воспаление связывают с долгим стоянием на коленях на твердой поверхности. Боль при бурсите острая, усиливающаяся при движении и давлении на сустав, движение в суставе ограничено, есть припухлость и повышение локальной температуры над местом воспаления. Если воспаление вызвано инфекцией, то боль резкая, дергающая, распирающая.
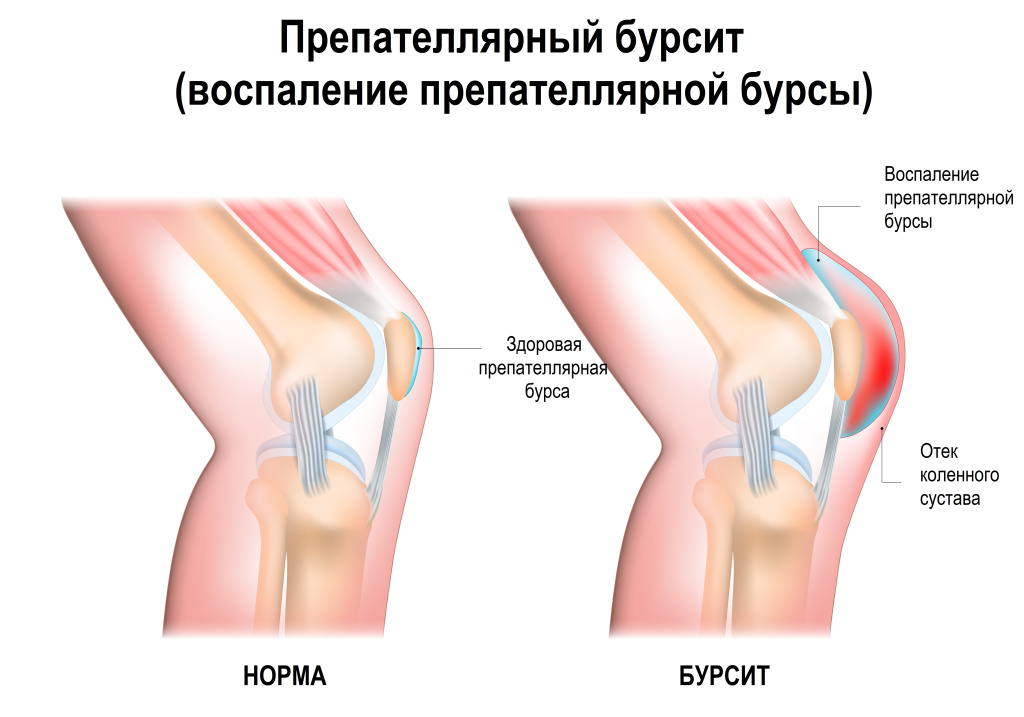
Изображение используется согласно лицензии Shutterstock.
Остеоартроз коленного сустава (гонартроз, остеоартрит) – группа заболеваний, в основе которых лежит поражение всех компонентов коленного сустава. Главной причиной развития остеоартроза является несоответствие между осевой нагрузкой на нижнюю конечность и способностью структур коленного сустава этой нагрузке противостоять. Развитию гонартроза способствуют ожирение, травмы, воспалительные процессы в синовиальной сумке, генетические нарушения, изменение оси нижней конечности. Риск развития увеличивается с возрастом (большинство пациентов с остеоартрозом старше 50 лет). При гонартрозе человек испытывает боль, усиливающуюся при движениях или нагрузке на сустав, к концу дня, при охлаждении и в сырую погоду. Характерна боль при ощупывании сустава, утренняя скованность, наличие костных разрастаний. Сначала боль проходит в состоянии покоя, но по мере развития заболевания становится постоянной. Важным признаком является наличие боли в течение предыдущего месяца. Возникает хромота, человеку требуется трость для дополнительной опоры, становится тяжело подниматься со стула. Прогрессирование гонартроза приводит к стойкой утрате трудоспособности.
Ревматоидный артрит – аутоиммунное ревматическое заболевание, при котором происходит прогрессирующее разрушение суставов и поражение внутренних органов. При ревматоидном артрите в организме вырабатываются антитела, поражающие синовиальную оболочку сустава. Причина его развития неизвестна, но на манифестацию заболевания влияют генетические и гормональные факторы (беременность, менопауза), факторы внешней среды (длительный стаж курения, инфекции, загрязнение воздуха) и метаболические – дефицит витамина D, ожирение. Чаще болеют женщины, но после 50 лет эти различия между полами утрачиваются. Пик заболеваемости приходится на 40-55 лет. При ревматоидном артрите, как правило, боль и скованность в мелких суставах кистей и стоп, иногда – поражение крупных суставов (коленного, тазобедренного) нарастают постепенно. Ревматоидный артрит приводит к стойкой инвалидности.
Подагра – системное заболевание, при котором в тканях откладываются кристаллы солей (моноурата натрия) и развивается воспаление. Избыточное образование моноурата натрия происходит при гиперурикемии – повышении в крови уровня мочевой кислоты (чем выше уровень, тем больше риск развития подагры). Болеют чаще мужчины, заболеваемость увеличивается с возрастом. Поражение одностороннее, характерно острое начало болевого приступа, чаще в ночное время или ранние утренние часы, быстро нарастают боль, припухлость и покраснение кожи над суставом. Спровоцировать приступ подагры может употребление алкоголя, переедание, переохлаждение, хирургическое вмешательство. Способствуют развитию подагры ожирение, артериальная гипертензия, алкоголизм.
Киста Бейкера – растянутая жидкостью синовиальная сумка в подколенной ямке, соединенная с коленным суставом при помощи клапанного механизма. Киста может возникать как вторичное заболевание при воспалении коленного сустава (например, при ревматоидном артрите, остеоартрозе) и при повреждении внутреннего мениска или после иных травм.
Маленькая киста не доставляет неудобств, но может препятствовать сгибанию в суставе и вызывать боль по задней поверхности коленного сустава при физических нагрузках и боли в икроножных мышцах, если достигает больших размеров.
Реактивный артрит – воспалительное негнойное поражение сустава после перенесенной инфекции – как правило, кишечной или урогенитальной (наиболее часто хламидийной этиологии). В медицинской литературе есть сообщения о развитии реактивного артрита после COVID-19. Болезнь развивается через 3-60 дней после инфекции (обычно через месяц), сопровождается повышением температуры и односторонним поражением суставов (коленного, голеностопного) и пальцев стоп. Частым внесуставным симптомом является поражение глаз – конъюнктивит, увеит.
К каким врачам обращаться при появлении боли в колене
Для постановки диагноза необходимо обратиться к
травматологу-ортопеду, может потребоваться консультация
ревматолога при подозрении на ревматоидный артрит или другое системное заболевание.
Диагностика и обследования при боли в колене
При наличии жалоб на боль в коленном сустава проводят его осмотр и пальпацию. Врач обращает внимание на припухлость и деформацию сустава и области подколенной ямки, на цвет и целостность кожных покровов, наличие высыпаний, узелков, отмечает симметрично ли развиты мышцы на обеих ногах, есть ли отклонение оси конечности, не нарушена ли осанка. При ощупывании можно определить наличие выпота, отек, болезненность сустава, патологическую подвижность и смещение надколенника.
Для исключения инфекционной причины или системного заболевания назначают лабораторные анализы:
- общий (клинический) анализ крови;
Среди инвазивных методов обследования рекомендована артроскопия коленного сустава как наиболее информативный метод прямой визуализации хряща на всех суставных поверхностях, а также остальных внутрисуставных образований.
Что делать при появлении боли в колене
Боль в колене, впервые появившись, может пройти самостоятельно в течение 2-3 дней. Если боль вызвана нагрузкой, ее нужно прекратить и дать ноге покой. Помочь облегчить боль, например, после травмы, может холодный компресс (на 20 минут каждые 2-3 часа), колено можно приподнять, положив на подушку. Можно применить крем или гель с обезболивающим действием.
Если боль длительная, сильная, ограничивающая движение в суставе, вы не можете опереться на ногу, колено припухло или изменило форму, болезненно щелкает, появилось покраснение, поднялась температура, нужно обязательно обращаться к врачу за квалифицированной помощью.
В дальнейшем желательно избегать травмирующих нагрузок, бега, прыжков, глубоких приседаний. Снизить нагрузку на сустав поможет коррекция избыточного веса. После консультации с врачом можно подобрать комплекс упражнений, которые укрепят мышцы, будут держать сустав в тонусе и помогут снизить риск дальнейших травм.
Лечение боли в колене
Лечение боли в колене зависит от вызывавшей ее причины. Можно выделить консервативные методы и хирургические.
Консервативная терапия – ограничение физической активности, покой и холод на пораженную область, прием по назначению врача нестероидных противовоспалительных препаратов (НПВП) при травмах, воспалительных процессах (бурсите, тендините, реактивном артрите), кисте Бейкера, для лечения подагры. Если есть признаки бактериальной инфекции (бурсит, тендинит, хламидийный реактивный артрит) назначаются антибиотики. Для восстановления хряща применяют стимуляторы восстановления хрящевой ткани (хондроитина сульфат, глюкозамин и пр.). В ряде случаев показано назначение глюкокортикостероидов, в том числе путем внутрисуставной инъекции (острые бурситы и тендиниты, киста Бейкера, подагра, остеоартроз).
Пациентам с подагрой назначается терапия, направленная на снижение количества уратов в крови и поддержание нормального уровня мочевой кислоты.
Ревматоидный артрит предполагает длительное лечение, помимо НПВП и системных глюкокортикостероидов, под контролем врачей-ревматологов проводится терапия специальными базисными противовоспалительными препаратами и биологическими препаратами. Также возможно оперативное вмешательство.
При серьезных травмах, например, разрыве связок или мениска, проводят операцию – артроскопию и реконструкцию поврежденной связки, замену или ремонт мениска. После травмы сустава следует период реабилитации, требуется лечебная гимнастика, способствующая восстановлению функции сустава, улучшению кровоснабжения и расслаблению мышц.
При переломе надколенника консервативные методы применяются только в неосложненных случаях – при отсутствии смещения или при незначительном смещении отломков. В иных случаях выполняется оперативное вмешательство.
При длительно существующей кисте Бейкера и ее большом размере жидкость эвакуируют с помощью пункции и вводят глюкокортикостероиды и антибиотики. Если проводимая терапия не оказывает эффекта и жидкость накапливается снова, выполняют операцию по удалению кисты.
Пациентам с остеоартрозом помимо медикаментозной терапии рекомендовано снижение веса, модификация спортивных и физических нагрузок и разгрузка пораженного сустава – избегание бега, длительной ходьбы, прыжков, подъема тяжестей, длительного пребывания в статичной позе.
При остеоартрозе необходимо носить обувь с хорошо амортизирующей подошвой, при обострении можно использовать трость или костыль в руке, противоположной пораженному суставу, а также носить специальные ортезы. Если консервативное лечение не помогает, проводят операцию и эндопротезирование сустава.
Источники:
- Клинические рекомендации «Гонартроз». Разраб.: Ассоциация травматологов-ортопедов России, Ассоциация ревматологов России. – 2021.
- Клинические рекомендации «Ревматоидный артрит». Разраб.: Ассоциация ревматологов России, Российская ревматологическая ассоциация «Надежда»». – 2021.
- Клинические рекомендации «Повреждения хряща коленного сустава». Разраб.: Ассоциация травматологов-ортопедов России. – 2021.
- Клинические рекомендации «Подагра». Разраб.: Ассоциация ревматологов России. – 2018.
- Белов Б.С., Муравьева Н.В., Эрдес Ш.Ф. Современные подходы к диагностике и терапии реактивных артритов // Эффективная фармакотерапия. 2022; 18 (18): 26–33.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
У вас остались вопросы? Запишитесь на прием к врачу в вашем городе по тел. 8 (495) 363-0-363; 8 (800) 200-363-0.
