Дата публикации 20 октября 2020Обновлено 6 марта 2024
Определение болезни. Причины заболевания
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Краткое содержание статьи — в видео:
Термин «брадикардия» образован от греческих слов: «брадис» — медленный и «кардиа» — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.

Сердечный ритм при брадикардии
Даже выраженная брадикардия с ЧСС менее 50 ударов в минуту в покое — распространённое явление у спортсменов и физически тренированных людей [11]. Регулярные физические нагрузки улучшают способность сердца перекачивать кровь. Как в покое, так и при нагрузке сердце тренированного человека способно обеспечить необходимый кровоток с помощью меньшего количества сердечных сокращений за единицу времени. Например, у тренированных бегунов-марафонцев, пловцов на длинные дистанции, лыжников пульс в покое даже в дневное время может замедляться до 35-40 ударов в минуту.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
- давление на рефлексогенную зону сонных артерий, в том числе при туго повязанном галстуке или шарфе;
- надавливание на глазные яблоки (рефлекс Ашнера);
- тошнота и рвота;
- значительное повышение артериального давления (артериальный барорефлекс).

Рефлекс Ашнера
Иногда прослеживается наследственный фактор в развитии брадикардии или, точнее, заболеваний, сопровождающихся брадикардией (идиопатические заболевания проводящей системы сердца). Например, брадикардия отмечалась у Наполеона Бонапарта и членов его семьи. Частота пульса императора редко превышала 40 ударов в минуту [12].
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Для женщин во время беременности брадикардия нехарактерна, но может возникать, например, у спортсменок. Чаще же при беременности ЧСС, наоборот, повышается до 90-120 ударов в минуту. Устойчивая брадикардия при беременности требует дополнительного диагностического обследования, чтобы исключить патологии сердца (например, дисфункцию синусового узла и предсердно-желудочковые блокады) и некоторые внесердечные заболевания (прежде всего гипотиреоз) [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
- паузы в работе сердца;
- одышка и слабость при умеренных физических нагрузках;
- артериальная гипотензия;
- эпизоды потери сознания;
- эпизоды преходящего головокружения;
- частое беспричинное ощущение усталости, повышенная утомляемость и сонливость;
- редкий пульс (менее 50 в покое, если только человек не хорошо тренирован физически).
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Обмороки на фоне выраженной брадикардии получили название «приступы Морганьи — Адамса — Стокса» и требуют срочной медицинской помощи, так как угрожают жизни пациента [1].
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).

Нормальный ритм и брадикардия
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
- гипотиреоз (снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз, болезнь Лайма);
- высокая концентрация кальция в крови;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) [2].
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
- дисфункция синусового узла;
- предсердно-желудочковые блокады трёх степеней.
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
- лёгкая — частота сердечных сокращений составляет от 50 до 60 ударов в минуту;
- умеренная — от 40 до 50 ударов в минуту;
- выраженная — менее 40 [4].
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Частыми осложнениями синдрома слабости синусового узла (СССУ) становятся различные наджелудочковые нарушения ритма, чаще всего это пароксизмальная фибрилляция предсердий, которая проявляется сердцебиением, перебоями в работе сердца, головокружением, слабостью и одышкой. Обмороки и предобморочные состояния при СССУ и при предсердно-желудочковых блокадах приводят к увеличению травматизма из-за падений [3].
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.

ЭКГ
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
- оценивают среднюю ЧСС в течение суток, днём, ночью;
- выявляют значимые паузы в ритме сердца, эпизоды синоатриальных и предсердно-желудочковых блокад, а также любые сердечные аритмии, возникшие во время ношения регистратора ЭКГ;
- сопоставляют симптомы и эпизоды брадикардии и аритмий.
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую «симптомную брадикардию», которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).

Холтеровское мониторирование ЭКГ
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.

Наружный петлевой регистратор
Фармакологическая проба с атропином позволит оценить вклад вегетативной нервной системы в развитие брадикардии у пациента [5].
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.

Электрофизиологическое исследование (ЭФИ)
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.

Тредмил
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.

Эхокардиоскопия
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
Если же на причины возникновения брадикардии повлиять невозможно, и нет надежды на самостоятельное устранение брадикардии, рассматривается вопрос об установке электрокардиостимулятора. Однако делается это по строгим показаниям, которые чётко сформулированы. Если говорить кратко, то это все случаи брадикардии, при которых доказана связь между симптомами и эпизодами брадикардии [13]. В этом случае имплантация электрокардиостимулятора (ЭКС) проводится с целью улучшения качества жизни.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.

Электрокардиостимулятор
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Осложнения электрокардиостимуляции встречаются редко. Раньше, при имплантации ЭКС старого типа, иногда наблюдался «синдром ЭКС», проявлявшийся такими симптомами, как ощущение пульсации в голове и шее, гипотония, слабость, головокружение, плохая переносимость физических нагрузок. Имплантация современных, в большинстве случаев двухкамерных ЭКС с частотной адаптацией, в подавляющем большинстве случаев позволяет избежать развития данного симптомокомплекса. Другим редким осложнением после установки ЭКС является инфицирование ложа ЭКС, когда развиваются симптомы общего и местного воспаления: повышенная температура тела, боль и покраснение в месте имплантации[7].
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Так как брадикардия — это не заболевание, а симптом, который может быть в ряде случаев физиологической особенностью, это состояние само по себе не является причиной освобождения от воинской службы. Тем не менее при выявлении брадикардии призывник должен пройти обследование, чтобы выявить или исключить внесердечную патологию или заболевания сердца, которые могли бы обусловливать брадикардию. Призыву не подлежат мужчины с атриовентрикулярной блокадой и СССУ [6].
Медленный пульс у взрослого человека: что делать?
Ибраева Екатерина Анатольевна
28 марта 2025

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Ибраева Екатерина Анатольевна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 6 лет
Диплом о фармацевтическом образовании: 105924 3510869 рег. номер 31955
Места работы: преподаватель ПГФА на кафедре Управления и экономики фармации, провизор в аптеке, заведующая аптекой, провизор сервиса Мегаптека
Все авторы
Содержание
- Что такое брадикардия простыми словами
- Причины брадикардии
- Первая помощь
- Повысить пульс при нормальном давлении
- Источники
Сердце — мотор нашего организма, который работает без остановки, перекачивая кровь и обеспечивая каждую клетку питательными веществами и кислородом. Сердечный ритм, или «биение» сердца — важный индикатор состояния здоровья человека.
Ритм сердца — это регулярность и последовательность сердечных сокращений, частота которых (ЧСС) в норме составляет 60–90 ударов в минуту. При этом считается, что у женщин этот показатель на 8–9 ударов больше, чем у мужчин. ЧСС может изменяться в зависимости от физической активности, эмоционального состояния, возраста и здоровья. Аритмии — нарушения ЧСС — могут проявляться как слишком частые (тахикардия), слишком редкие (брадикардия) или нерегулярные сокращения.
В статье рассмотрим, что такое брадикардия, почему она возникает, как оказать первую помощь и что делать, чтобы повысить пульс при нормальном давлении. Обращаем внимание наших читателей, что информация носит ознакомительный характер, а диагностику и лечение заболеваний нужно проходить под руководством врача.
Что такое брадикардия простыми словами
Брадикардия — это состояние, при котором частота сердечных сокращений становится ниже нормы. У взрослого человека нормальный пульс должен быть более 59 ударов в минуту. Если число сердцебиений опускается ниже 60, то это считается брадикардией (от греческих слов «брадис» — «медленный» и «кардиа» — «сердце»).
Однако важно понимать, что брадикардия, может быть как вариантом нормы, так и сигналом о серьезных проблемах со здоровьем. У некоторых людей, например, у спортсмена или пожилого человека низкое сердцебиение часто бывает физиологическим и не представляет угрозы. Но если замедленный пульс сопровождается слабостью, головокружением или потерей сознания, то такая ситуация может быть даже опасна для жизни и требует внимания врачей.
Причины брадикардии
Замедление ритма сердечных сокращений бывает врожденным и приобретенным. Первые возникают из-за нарушений в развитии проводящей системы сердца и лечатся в детском возрасте. Приобретенные брадикардии могут быть физиологическими и патологическими, а также обратимыми и необратимыми.
Физиологическая брадикардия возникает:
- из-за тренированности у спортсменов;
- во время сна, в состоянии покоя;
- при понижении температуры тела (например, при переохлаждении);
- при повышенном давлении в области сонных артерий (например, при туго завязанном галстуке);
- у подростков в период гормональной перестройки;
- в результате возрастных изменений у пожилых людей.
Как правило, человек при этом не чувствует ухудшения самочувствия, но если при длительном замедлении ритма возможно появление слабости и головокружения.
Брадикардия редко выступает, как самостоятельное заболевание. Как правило, замедление ЧСС связано с другими болезнями. Патологические причины включают:
- заболевания сердца (например, синусовая брадикардия или блокада проводящих путей);
- нарушения работы щитовидной железы (например, гипотиреоз);
- инфекционные заболевания (например, боррелиоз, отравление);
- прием некоторых лекарственных средств (например, бета-блокаторов или антиаритмических препаратов).
Чаще всего брадикардия развивается из-за болезней:
- синдрома слабости синусового узла, когда нарушена проводимость электрического импульса в предсердия;
- ишемической болезни сердца;
- стенокардии (недостаточном поступлении крови к сердечной мышце);
- инфаркта миокарда (омертвении участка сердечной мышцы из-за прекращения кровоснабжения);
- сердечной недостаточности;
- кардиомиопатии (увеличения размера сердца);
- миокардита (воспаления миокарда);
-
пороков сердца (развившихся при воспалении сердечных клапанов);
гипотиреоза; - острого пищевого отравления;
- отравления токсинами;
- инфекционных заболеваний (дифтерии, токсоплазмоза, болезни Лайма);
- повышения уровня кальция в крови;
- сахарного диабета и др.
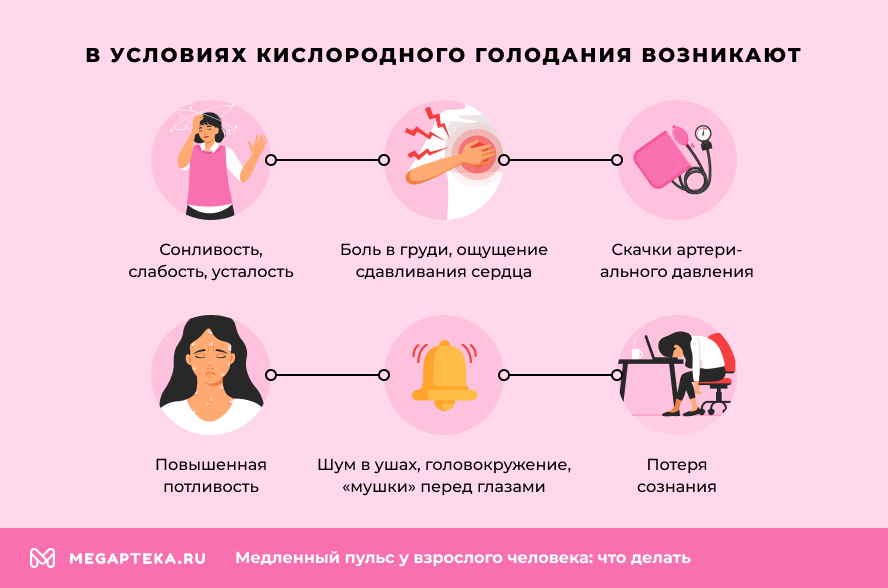
Основные симптомы брадикардии связаны с уменьшением кровоснабжения органов и тканей, что вызывает гипоксию. В условиях кислородного голодания возникают:
- сонливость, слабость, усталость;
- изменения (скачки) артериального давления;
- боль в груди, ощущение сдавливания сердца;
- шум в ушах, головокружение, «мушки» перед глазами;
- повышенная потливость;
- потеря сознания.
Диагностика брадикардии включает несколько шагов:
- врач делает общий осмотр, измеряет ЧСС;
- расспрашивает о жалобах и изучает историю болезни;
- назначает электрокардиографию (ЭКГ) или длительное мониторирование ЭКГ;
- определяет, где именно в сердце произошел сбой (синусовый узел, предсердно-желудочковый узел или проводящие пути);
- при необходимости назначает дополнительные исследования (анализ крови на уровень в крови калия, кальция, натрия и магния, гормонов щитовидной железы, липиды крови);
- исключает временные или обратимые причины нарушений.
Первая помощь
К врачам часто обращаются пациенты или родственники с вопросом: «Если наблюдается медленный пульс у взрослого человека, то что нужно делать?»
В случае, когда ЧСС (пульс) ниже 50 ударов в минуту и человек чувствует себя плохо (слабость, головокружение, предобморочное состояние), необходимо оказать первую помощь:
- уложить в горизонтальное положение, приподняв ноги;
- обеспечить свежий воздух (открыть окно);
- предложить крепкий чай или кофе (если человек в сознании), так как они могут временно повысить пульс;
-
немедленно вызвать скорую помощь при потере сознания или ухудшении состояния.

Повысить пульс при нормальном давлении
Если брадикардия не сопровождается низким или повышенным артериальным давлением, можно использовать следующие методы:
- физическая активность — легкая зарядка или прогулка увеличат частоту сердечных сокращений;
- чашка кофе или крепкого чая — кофеин может повысить ЧСС на время;
- теплый душ — улучшит кровообращение и простимулирует сердцебиение;
- лекарства — пациент может принять препараты, которые выписал ему врач, без назначения пить лекарственные средства категорически запрещается.
Как лечат брадикардию? Помните, что если медленный сердечный ритм вызван патологическими причинами, самолечение может быть опасным. В зависимости от фактора, который провоцирует снижение ЧСС, эффективные препараты для одного пациента могут стать смертельными для другого.
В случае брадикардии только специалист должен установить причину и назначить адекватное лечение. Возможно, будет показано хирургическое вмешательство и имплантация постоянного водителя ритма — электрокардиостимулятора.
Брадикардия — это не повод для паники, но и игнорировать состояние нельзя. Если медленный пульс сопровождается неприятными симптомами, важно вовремя обратиться к врачу. Современные методы диагностики, такие как ЭКГ, холтеровское мониторирование и анализы крови, помогут выявить причину. Лечение может включать как прием лекарства, так и установку кардиостимулятора в тяжелых случаях.
Источники
- Клинические рекомендации – Брадиаритмии и нарушения проводимости – 2020-2021-2022 (03.06.2021) – Утверждены Минздравом РФ;
- Дадашова Г.М. Гендерные и возрастные особенности вариабельности сердечного ритма у практически здоровых лиц. Профилактическая медицина. 2015;18(2):54‑58;
- Никулина Н.Н., Селезнев С.В., Чернышева М.Б., Якушин С.С. Медикаментозно обусловленная брадикардия как медико-социальная проблема: результаты Госпитального Регистра передозировок кардиологических лекарственных препаратов (ГРОЗА). Российский кардиологический журнал. 2020;25(7):3918. doi:10.15829/1560-4071-2020-3918.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Брадикардия
Что такое брадикардия или брадиаритмия?
Это аритмия, то есть нарушения ритма, при котором частота сердечных сокращений (ЧСС) опускается ниже 60 ударов в минуту.
В норме, в состоянии покоя, сердце должно совершать за 1 минуту от 60 до 80 ударов. Если оно сокращается реже 60 раз в минуту, говорят о брадикардии.
Что такое состояние покоя?
Это состояние бодрствования, без активных движений, например сидя или лежа в течении какого-то времени без перемены положения тела.
Ночью пульс может опускаться ниже 60 ударов и это нормально.
Брадикардия иногда может быть вариантом нормы, но чаще говорит о нарушениях, особенно если пациента беспокоят симптомы. Поэтому так важна внимательная диагностика и адекватное лечение.
Чем брадикардия отличается от брадиаритмии?
Оба термина описывают снижение частоты сердечных сокращений. Брадикардия — это снижение пульса ниже 60 ударов в минуту. А брадиаритмия — это состояние, когда снижение пульса вызвано нерегулярным сокращением камер сердца. То есть при брадиаритмии есть нарушение работы сердца, а при брадикардии не обязательно.
Важное о брадикардии
пульс
ниже 60 ударов в минуту
- пульс ниже 60 ударов в минуту — это ниже нормы, но вполне может быть её вариантом
- можно измерить свой пульс с помощью пульсометра, электронного тонометра, фитнес часов или браслетов
- брадикардия сама по себе это не болезнь и не диагноз
- брадикардия может вызывать головокружение, обморок, одышку
- во сне пульс может опускаться ниже 60 и это нормально
- а вот днём, когда нужно действовать активно, но пульс при этом низкий — это плохой признак
- обморок и потеря сознания — главная опасность брадикардии, потому что это может произойти в любой момент
- не стоит бояться остановки сердца, такое случается редко
Симптомы
Некоторые пациенты описывают свои симптомы как редкий пульс, слабый пульс или медленный пульс. Но не всегда это означает что-то плохое, особенно если других жалоб нет.
Пульс ниже 60 ударов в минуту служит объективным признаком брадикардии. А вот что при этом может чувствовать человек:
- Головокружение и обморок. При редких сокращениях сердца ухудшается общий кровоток, что приводит к гипоксии всех тканей и особенно мозга. В результате кружится голова и может произойти потеря сознания.
- Одышка. Дышать становится тяжелее, кажется, что воздуха не хватает. Если сердце не может нормально перекачивать кровь, она застаивается в легких и места для воздухообмена остается меньше.
- Бледность кожных покровов. Сердце не справляется с питанием поверхностных тканей.
- Повышение утомляемость, появление слабости и сонливости. Эти симптомы присоединяются, когда недостаток кислорода начинают испытывать мышцы.
- Снижение артериального давления. Сердце сокращается реже, а потому проталкивает меньше крови. В результате кровяное давление снижается.
Случается, что пациент не чувствует симптомов. Но чаще работает закономерность: чем ниже ЧСС, тем хуже состояние. Если параллельно с симптомами выступает холодный пот, есть боль и давление в груди, начинаются судороги, то необходима срочная медицинская помощь.
У меня симптомы брадикардии,
к какому врачу обратиться и когда?
действуем правильно во время приступа аритмии
Типы брадикардии и брадиаритмии
1. Физиологическая
При физиологической брадикардии снижение частоты пульса не связано ни с какими «плохими» патологическими процессами в сердечно-сосудистой системе. К физиологической относят брадикардию спортсменов, брадикардию во время сна или при переохлаждении орагнизма. Чаще всего человек не ощущает замедление сердцебиения.
2. Патологическая
Патологическая брадикардия может быть нейрогенной, эндокринной, токсической и миогенной.
Нейрогенная брадикардия возникает при язвенной болезни, почечных и кишечных коликах, гломерулонефрите, при повышении внутричерепного давления и тяжелых инфекционных заболеваниях.
Эндокринная брадикардия развивается при снижении функции щитовидной железы и коры надпочечников.
Токсическая брадикардия сопровождает различные интоксикации (отравление, суровые диеты, вызывающие нарушение метаболизма, наркотики, печеночная недостаточность, уремия, гиперкалиемия и гиперкальциемия).
Миогенная брадикардия напрямую связана с сердечно-сосудистыми заоблеваниями. Это синусовая брадикардия и любая степень сердечной блокады.
3. Лекарственная
Некоторые лекарства могут вызывать снижение частоты пульса. В этом случае брадикардия лекарственная.
Причины
Только по частоте пульса ничего нельзя сказать о причинах брадикардии/брадиаритмии. Если пульс неровный, низкий — это повод сделать обычную ЭКГ или суточный мониторинг по Холтеру.
Брадикардию могут вызывать:
- экстрасистолии
- возрастные изменения, связанные со старением тканей
- нарушения электрической проводимости в сердце (блокады)
- повреждения тканей сердца, вызванные сердечными заболеваниями
- врожденные аномалии развития (порок сердца)
- миокардит — воспаление сердечной ткани
- осложнения после операций на сердце
- гипотиреоз (дефицит гормонов щитовидной железы);
- дефицит или дисбаланс калия и магния
- лекарства. Например для лечения тревожных состояний, гипертонии и других заболеваний могут вызывать снижение пульса (внимательно читайте инструкции к лекарствам)
Проблемы электрической системы сердца как причина брадиаритмии
Наше сердце сокращается благодаря электрическим импульсам. Как и в физике, импульс надо сгенерировать и передать дальше по цепи. Проблема может возникнуть и с генерацией импульса и с его передачей. Поэтому разделяют 2 основных типа брадикардии: синусовая брадикардия и брадиаритмия, развившейся из-за сердечной блокады.
Слабость синусового узла
синусовая брадикардия
В верхней правой камере сердца есть группа клеток, которые могут создавать или генерировать импульсы. Это синусовый узел — естественный водитель ритма. Если брадикардия возникла из-за проблем в этом участке, то говорят о слабости синусового узла. Такое состояние называется синусовая брадикардия.
Электрический импульс последовательно перемещается от камеры к камере.И если проблема возникает с передачей импульса по камерам, то такое состояние называется сердечной блокадой. Блокада может возникать на различных участках и имеет 3 степени тяжести.
3 степени блокады сердца
- Блокада первой степени. Самая легкая форма, при которой все импульсы проходят, но немного более приглушенно, чем это бывает в норме. Если не вызывает симптомов и нет других проблем с ритмом, то в лечении не нуждается.
- Блокада второй степени. В этом случае часть импульсов не проходит и часть сокращений пропадает. Пульс становится нерегулярным или заметно замедляется и тянет за собой симптомы.
- Блокада третьей степени или полная блокада. Ни один импульс от верхней камеры не спускается к нижней. Поэтому нижние камеры (желудочки) пытаются сокращаться сами. Это делает ритм очень редким и непостоянным.
Подробнее о сердечных блокадах читайте здесь →
Кто в группе риска
Что такое группа или факторы риска?
Это те люди или особенности их жизни, при которых статистически наиболее часто диагностируют брадикардию.
К факторам риска относят:
- пожилой и подростковый возраст;
- профессиональные занятия спортом;
- работа на опасных производствах;
- прием препаратов, замедляющих ритм сердца;
- увлечение диетами, голоданием.
В группу риска также входят люди с язвой желудка или 12-перстной кишки, сердечно-сосудистыми заболеваниями.
Диагностика
Диагностика начинается с осмотра. Врач оценивает общее состояние, измеряет пульс, проверяет наличие признаков кислородного голодания тела, органов и головного мозга, задает вопросы пациенту. Если обнаружена брадикардия, кардиолог даёт направление на дополнительные исследования для установления причины нарушения ритма. Это могут быть:
- ЭКГ (электрокардиография). Если на электрокардиограмме нет изменений, проводят Холтеровское суточное мониторирование. В результате получают непрерывную запись ЭКГ в течение суток. Она показывает особенности сердечного ритма, силу сердечных сокращений и качество кровоснабжения миокарда.
- ЭхоКГ (эхокардиография). Позволяет с помощью аппарата УЗИ оценить размеры сердца, склеротические изменения миокарда, фракцию выброса.
- ЭКГ с нагрузкой. Позволяет оценить работу сердца во время физической нагрузки. В спокойном состоянии многие нарушения остаются незаметными. Но их можно обнаружить, если дать сердцу нагрузку.
Если эти методы не помогли выявить причины замедления сердцебиения, дополнительно проводят ЧПЭФИ (чреспищеводное электрофизиологическое исследование проводящих путей сердца). Оно показывает место, в котором прерывается проведение электрического сигнала из синусового узла. Также будет полезным анализ крови: общий, биохимический, гормонов щитовидной железы.
Для записи на прием заполните онлайн форму или позвоните по телефону
Цена: 4 300 ₽
-
+7 495 199-08-11
Лечение
Физиологическая брадикардия не требует лечения. Оно также не назначается, если ЧСС равна 50 ударам в минуту или более. Ночью пульс может опускать еще ниже и это не требует лечения.
При лекарственной брадикардии, когда какие-то лекарства снижают пульс, достаточно прекратить их приём, поменять дозировку или подобрать замену.
Патологическая брадиаритмия — это почти всегда следствие каких-то заболеваний. Именно поэтому брадикардия или брадиаритмия это не совсем диагноз. Диагнозом будет то заболевание, которое ее вызвало. Соответственно и лечение брадикардии будет направлено на заболевание-источник.
Лечение может быть консервативным (подбор лекарств) и оперативным (хирургическим). Оперативное лечение проводят, если консервативные методы лечения не эффективны.
Никаких таблеток для увеличения частоты пульса нет. В экстренной медицине, например для реанимации, используют препараты, внутривенного введения повышающие ЧСС, для стабилизации состояния пациента, но в амбулаторном режиме, т.е. дома пациенты такими препаратами пользоваться не должны.
Никаких препаратов для увеличения пульса в домашних условиях не существует.
Как поднять низкий пульс?
Брадикардия — это симптом, а не самостоятельное заболевание. Важно выявить и устранить его причину, а не просто временно скорректировать пульс. Единомоментное повышение пульса не решит проблему.
Если пульс снизился, но самочувствие нормальное — отдохните, избегайте резких движений, проверьте артериальное давление. Сообщите об этом эпизоде врачу при следующем визите.
Если вместе с брадикардией появились слабость, головокружение, одышка — прилягте, понаблюдайте за своим состоянием 15-20 минут. Если становится хуже, вызывайте скорую. Если становится лучше, запишитесь к врачу или на суточное ЭКГ.
Отзыв о лечении брадикардии. Видео
Лечение брадикардии при гипертонии
Часто брадикардия при гипертонии имеет лекарственную природу. Многие лекарства от гипертонии снижают пульс. Можно начать с подбора альтернативного лекарства, посоветовавшись с врачом.
Наибольшего успеха в лечении достигают пациенты, которые помимо лекарств, вносят изменения в свой образ жизни для компенсации гипертонии. Доказано, что нормализация веса, сбалансированное питание, физические нагрузки и своевременный отдых ведут к нормализации артериального давления.
Прогноз
Любой тип брадикардии и брадиаритмии требует внимания и наблюдения.
Если выявлены причины, на которые можно повлиять и компенсировать нарушение, это нужно сделать.
Нормализация сердечного ритма снижает риск развития осложнений, улучшает качество и прогноз продолжительности жизни.
Приём аритмолога
Для записи на приём заполните онлайн форму или позвоните по телефону
Цена: 4 300 рублей
-
+7 495 199-08-11
Часто задаваемые вопросы
Самая главная опасность брадикардии — обморок и потеря сознания. А точнее, травмы и последствия этих эпизодов. Потому что предсказать эти случаи невозможно.
Это не всегда так, но чаще всего это утверждение верно. Речь идет о спортсменах, которые тренируются профессионально и делают много упражнений на выносливость. Интенсивные тренировки укрепляют сердечную мышцу. Такое сердце способно перекачивать больший объем крови за одно сокращение, поэтому и сокращений требуется меньше.
Поэтому если у спортсмена зафиксировали брадикардию, она требует только наблюдения.
Низкая частота пульса это знак, на который обращает внимание врач. Но важнейшим диагностическим инструментом будет ЭКГ или суточный мониторинг ЭКГ. И только глядя на график кардиограммы, учитывая пульс и симптомы, которые беспокоят пациента, врач принимает решение о необходимости лечения. У некоторых людей низкий пульс — это их индивидуальная норма. Если при этом нет отклонений на ЭКГ и нет жалоб, скорее всего лечение не требуется.
Брадикардия ночью не опасна. Скорее всего это физиологическая норма. Низкий пульс во сне у здорового человека — это нормально. Так происходит из-за хорошего и полного расслабления.
Поэтому важнее частота пульса и общее самочувствие днем, когда мы активны и необходимо хорошее кровоснабжения мозга, мышц и внутренних органов.
Не бойтесь остановки сердца при брадикардии.
От низкого пульса может чаще происходит потеря сознания, но сердце при этом не останавливается.
Остановка сердца, наоборот, чаще вызывается слишком высоким пульсом.
Это совершенно не значит, что брадикардия не опасна. Потому что пульс может замедлиться во время вождения автомобиля, работы с опасным инструментом, спуска с горы на лыжах, подъема по лестнице или при других обстоятельствах, когда жизненно важно быть в сознании.
При очень низком пульсе физические нагрузки не под силу пациенту. Для них просто нет сил.
Когда брадикардия под контролем, то самые лучшие упражнения для здоровья сердца — это кардио, аэробные нагрузки. Например быстрая ходьба, бег, плавание, велотренажер, степпер или гребной тренажер.
Человек без сердечно-сосудистых заболеваний может заниматься кардиостренировками и держать пульс в рекомендованной зоне по стандартной формуле: надо от 220 отнять свой возраст и умножить полученное значение на 60 и 80%.
Первая полученная цифра — это нижняя граница пульса, а вторая — верхняя граница. Удерживайте пульс в этом коридоре во время тренировок. Это лучший способ сохранить молодость и здоровья сердца.
Человеку с брадикардией следует уточнить свои границы пульса для тренировок у лечащего врача или врача, специализирующегося на кардиореабилитации.
Брадикардия — это группа нарушений ритма, при которых пульс ненормально низкий.
Тахикардия — группа нарушений ритма, при которых пульс ненормально высокий.
Инвалидность присваивают в случае утраты функции организма. Поэтому если лечением удается скомпенсировать брадикардию, например установкой кардиостимулятора, то в присвоении инвалидности нет необходимости.
Контакты
Адрес
г. Москва, ул. Лобачевского, д. 42
м. Проспект Вернадского, м.Юго-Западная
Схема проезда
Email
doctor@mosaritmolog.ru
Видео операций. Отзывы пациентов
Видео операций. Отзывы пациентов
ГКБ №31 г.Москва
Отделение платных услуг Аритмологии и Кардиологии
Овчинников Роман Сергеевич
сердечно-сосудистый хирург, аритмолог, кардиолог
кандидат медицинских наук
Адрес: г. Москва, ул. Лобачевского, д. 42
- Брадиаритмии и нарушения проводимости. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Наджелудочковых тахикардии. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Фибрилляция и трепетание предсердий. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
- Желудочковые нарушения ритма. Желудочковые тахикардии и внезапная сердечная смерть. Клинические рекомендации. Российское кардиологическое общество. Одобрено Минздравом РФ. 2020г.
Замедление пульса
причины, способы диагностики и лечения
Замедление пульса — урежение частоты сердечных сокращений менее 60 ударов в минуту. Умеренная частота пульса отличается у каждого человека, и зависит от возраста, пола, массы тела, физического и психоэмоционального состояния. Нормой считаются показатели на уровне 70-80 ударов в минуту, урежение сердечного ритма менее 60 уд/мин. определяют, как брадикардию — низкий пульс. Встречается, как вариант нормы у хорошо тренированных спортсменов, но чаще сопутствует заболеваниям сердца и сосудов. Может даже развиваться потеря сознания. Ощущается слабостью, потерей сознания, перепадами артериального давления, головокружением.

Причины замедления пульса
Низкий пульс может развиваться в физиологических условиях: в состоянии покоя, сна, на холоде. Но чаще брадикардия возникает на фоне заболеваний.
Среди патологических причин низкого пульса на первом месте заболевания сердечно-сосудистой системы. Наиболее частой причиной брадикардии является синдром слабости синусового узла. Синусовый узел — это основной элемент проводящей системы сердца, который обеспечивает согласованные и регулярные сокращения миокарда — синусовый ритм. Из-за нарушения его функций образование и передача импульса в предсердие происходят нерегулярно, это приводит к урежению сердцебиения. Также замедление пульса может возникать из-за миокардиодистрофии, миокардита, кардиосклероза, пороков развития сердца. Сюда же относят травмы грудной клетки, операции на сердце, злокачественные опухоли сердца.
Брадикардию могут вызвать заболевания со стороны других органов и систем, как:
-
острое пищевое отравление;
-
гипотиреоз;
-
некоторые инфекции;
-
высокое внутричерепное давление;
-
язва желудка или 12-перстной кишки.
К брадикардии предрасполагает интоксикация алкоголем, наркотиками, лекарственными препаратами, процессы естественного старения, сильное болевое раздражение, переохлаждение.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 22 Января 2025 года
Все факты были проверены врачом.
Содержание статьи
Типы замедления пульса
Умеренная брадикардия проявляется быстрой утомляемостью, болью в области сердца, затрудненным дыханием, перепадами артериального давления, рассеянностью внимания, снижением остроты зрения. При снижении пульса до 40 уд/мин. замедляется ток крови по сосудам, головной мозг недополучает в нужной объеме кислород, из-за чего возникают кратковременные обмороки, перебои в работе сердца, головокружения, мышечная слабость.
Классификацию брадикардии проводят с учетом механизмов урежения сердечного ритма на следующие виды:
-
нейрогенная — вызванная расстройствами регуляции вегетативной нервной системы;
-
органическая — в основе лежат заболевания сердечно-сосудистой системы с дегенеративными и фиброзными изменениями в синусовом узле;
-
лекарственная — возникает из-за приема лекарственных препаратов с кардиотоническим, антиаритмическим, хронотропным действием, симпатолитиков;
-
токсическая — развивается на фоне наркотических веществ, гиперкальциемии и гиперкалиемии, печеночной недостаточности, заражения крови, и характеризуется симптомами интоксикации;
-
брадикардия у тренированных спортсменов;
-
конституционная семейная — наследственная форма;
-
идиопатическая — брадикардия неясного происхождения.
Методы диагностики
Диагностику причин замедления пульса проводит кардиолог или терапевт. Вначале врач определяет частоту, ритмичность, наполнение и напряжение пульса, оценивает общее состояние пациента, анализирует жалобы и другие болезненные проявления. По результатам внешнего осмотра устанавливает диагноз, в противном случае принимает решение о необходимости консультации узкого специалиста или дополнительных исследований. Чтобы оценить функциональное состояние структур сердца, используют УЗИ, эхокардиографию, электрокардиографию.
В сети клиник ЦМРТ для выявления причин урежения сердцебиения проводят следующие исследования: УЗИ и эхокардиографию.
К какому врачу обратиться
Чтобы установить причину проблемы, запишитесь к терапевту. По результатам обследований врач установит диагноз и направит на консультацию к кардиологу, эндокринологу, гастроэнтерологу или другому специалисту.
Лечение замедления пульса
План лечения разрабатывает кардиолог или терапевт, при необходимости с участием эндокринолога, невролога, сосудистого хирурга, других специалистов. Умеренная брадикардия не требует терапии, в отношении других форм проводят лечение основного заболевания консервативными и хирургическими методами. Хирургическим способом устраняют врожденные и приобретенные пороки сердца, выполняют протезирование клапанов, сосудов сердца. В ситуациях, где возможно обойтись без операций, лечение низкого пульса проводят медикаментами.
В сети клиник ЦМРТ, чтобы вылечить причины низкого пульса используют разные терапевтические тактики.
Последствия
Выраженная брадикардия с замедлением пульса реже 40 ударов в минуту угрожает сердечной недостаточностью, для лечения которой может потребоваться операция по трансплантации искусственного водителя сердечного ритма. Урежение сердечного ритма приводит к уменьшению объема крови в сосудистом русле, из-за чего ткани и органы испытывают дефицит кислорода, перестают нормально функционировать. Так нелеченая аритмия способствует тромбообразованию, что повышает риски развития инфаркта или инсульта.
Профилактика замедления пульса
Чтобы поддерживать умеренную частоту пульса и предупредить его снижение необходимо своевременно и правильно лечить заболевания сердца, сосудов, эндокринной железы, нервной системы. Важно ограничить влияние провоцирующих факторов: избегать переохлаждений, голодания, отказаться от сигарет и алкоголя, правильно подбирать дозировку лекарств, контролировать артериальное давление.
Статью проверил
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы

Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Низкий пульс — одна из жалоб пациентов кардиологических отделений. Это явление способно доставить немало неприятных мгновений, поскольку сопровождается полуобморочными состояниями, слабостью, холодным потом, головокружениями, нередко являясь признаком серьёзных заболеваний. Его систематическое возникновение — повод для обращения за профессиональной медицинской помощью.
Для того, чтобы выяснить причину редкого пульса, врач назначает комплексные диагностические исследования, позволяющие выявить имеющиеся проблемы. Пульс представлен толчкообразными колебаниями артериальных стенок, по которым можно отследить частоту сердечных сокращений и, выявив их нарушения, предпринять соответствующие меры.
Если ознакомиться с принятыми показателями нормы частоты пульса для разных возрастов, то можно сделать вывод о том, что она снижается по мере взросления. Это обусловлено ростом мышечного среднего слоя, известного под названием «миокард». Чем больше объём сердца, тем меньше биений ему надо совершить для того, чтобы перекачать кровь.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
| Категория причин | Чем проявлена? |
|---|---|
|
Физиологические |
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
|
|
Кардиологические |
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
|
|
Токсикологические |
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
|
|
Сопутствующие патологические состояния |
|
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Клинические проявления низкого пульса
Умеренно выраженное понижение давления чаще всего не приводит к развитию клинических проявлений и не сопровождается нарушением кровообращения. Однако, при частоте сердечных сокращений не более сорока ударов в минуту наблюдаются:
- головокружения;
- слабость;
- полуобморочные состояния и обмороки;
- ощущение постоянной усталости;
- затруднённое дыхание;
- болевая симптоматика в области груди;
- скачки артериального давления;
- неспособность сконцентрировать внимание;
- забывчивость;
- нарушения зрительной функции.
Симптоматика при низком пульсе соответствует нарушения кровообращения, которые появляются на её фоне. Так, если оно замедлено, головной мозг страдает от недостатка кислорода и развивается гипоксия (то есть кислородное голодание). В результате больной подвержен судорогам и потере сознания, длящимся от нескольких секунд до одной минуты. Такие состояния являются опасными для жизни и могут стать причиной остановки дыхания, поэтому требуют немедленного оказания медицинской помощи.
Диагностика низкого пульса
Определение причин патологически низкого пульса предусматривает проведение комплексной диагностики. Прежде всего врач выслушивает жалобы пациента, собирает анамнез и проводит осмотр. При выявлении брадикардии (т. е. снижения пульса) пациенту назначают консультацию кардиолога. Что касается диагностических исследований, то они заключаются в следующем:
- Электрокардиография;
- Суточный мониторинг по Холтеру;
- УЗ-сканирование сердца;
- ЭхоКГ;
- Велоэргометрия.
Помимо этого, при необходимости, может быть проведено ЧПЭФИ, которое позволяет изучить проводящие пути сердца и определить органический или функциональный характер заболевания.
Лечение низкого пульса
Умеренное снижение пульса, проходящее без симптоматики, не нуждается в терапии. Однако, если она есть, основную патологию нужно лечить. Стратегия зависит от основного заболевания, но в любом случае направлена на:
- Устранение симптоматики низкого пульса;
- Исключение риска нарушений сердечного ритма;
- Предупреждение развития тромбоза.
Если проблема возникла вследствие неконтролируемого приёма фармакологических препаратов, их дозу корректируют — или, если в них нет нужды, полностью отменяют.
Как быстро повысить пульс?
Если редкий пульс не является симптомом сердечных заболеваний и появляется по физиологическим причинам, можно ускорить его и устранить неприятную симптоматику, воспользовавшись простыми средствами, имеющимися практически в каждом доме. Перед тем, как приступить к мероприятиям, важно принять во внимание обстоятельства, при которых пульс снизился.
| Инициирующий фактор | Как и чем проявлен? |
|---|---|
|
Стрессы, потрясения, расстройства на нервной почве |
При снижении ЧСС до сорока ударов в минуту и ниже можно принять седативные средства:
|
|
Понижение давления и пульса |
Оптимальный вариант — приём отваров на:
|
|
Повышение давления и снижение пульса |
Наилучшим решением станет:
|
|
Беременность |
|
Если человек достаточно вынослив и здоров, хорошим вариантом станут физические нагрузки (начиная с бега, прыжков и приседаний и заканчивая кардиоупражнениями).
Профилактика редкого пульса
Профилактические мероприятия сводятся к своевременному лечению органических поражений сердца, устранению воздействию на миокард токсических веществ, грамотный подбор доз фармакологических препаратов и их приём под наблюдением врача. Не забывайте регулярно наносить профилактические визиты к терапевту и кардиологу.
Записывайтесь на приём к специалистам ЦЭЛТ и узнавайте причины редкого пульса не откладывая.
