Потеря слуха у врачей называется тугоухостью, а если способность слышать утрачивается совсем – тогда это уже глухота. Страдать от потери слуха может как одно ухо, так и сразу оба.
Люди при выраженной потере слуха не слышат обращенную к ним речь, громкие звуки, музыку. Если потеря слуха возникает при рождении или до появления ребенка на свет – это ранняя форма тугоухости. Во всех остальных случаях ее относят к поздней форме.
Врожденную глухоту лечить труднее всего, так как у детей нет слухового опыта, они не знают, что такое звуки и речь.
Причины потери слуха у взрослых
Причины снижения слуха во многом зависят от его типа. Выделяют 3 формы потери слуха – кондуктивная, сенсоневральная (или она же нейросенсорная) и смешанный тип поражения1.
При кондуктивной потере слуха есть какие-либо препятствия на путях звуковых волн, проблемы с проведением и усилением звуковых сигналов. Основные причины1:
- проблемы наружного уха – пороки развития, опухоли, наружные отиты или серные пробки;
- поражения среднего уха – травма перепонки, средний отит, тубоотит.
При нейросенсорной потере слуха страдает область внутреннего уха, где звуковые волны трансформируются в электрический сигнал, идущий в мозг. Наиболее частая причина – это гибель особых волосковых клеток, которые за счет колебаний генерируют электрические импульсы2,3. Среди основных проблем, которые приводят к этой форме тугоухости, также можно выделить2,3,4:
- старение;
- болезнь Меньера;
- травмы головы и уха;
- баротравма;
- инфекции (менингит, корь, паротит и другие);
- прием ототоксичных препаратов (антибиотики, препараты для химиотерапии);
- воздействие шума, громких звуков;
- воздействие бытовых и промышленных токсинов;
- болезни системы кровообращения.
У некоторых людей глухота может быть врожденной, она развивается из-за токсического влияния на слуховой нерв алкоголя, лекарств или инфекций во время внутриутробного периода.
При смешанной форме одновременно могут выявляться факторы из обеих групп.

Признаки потери слуха у взрослых
Признаки потери слуха могут возникать резко или постепенно. Ключевая жалоба – проблема с восприятием звуков.
Внезапная глухота может развиваться на протяжении нескольких часов. Обычно она возникает на одной стороне и для нее типичны:
- резкое снижение восприятия речи и звуков;
- боль в ухе;
- шум, писк, жужжание;
- головокружение, тошнота;выделения из уха;
- общие признаки – недомогание, температура (если это воспалительный процесс).
У одних пациентов слух восстанавливается в течение нескольких дней, у других может быть необратимая потеря слуха.
При хронической потере слуха изменения длятся несколько месяцев или лет, слух теряется постепенно.
Степени потери слуха у взрослых
По степени тяжести потерю слуха делят на 4 категории2, которые различаются по диапазону воспринимаемых звуков (норма восприятия – от 20 дБ).
| 1 степень | пациенты не могут воспринимать звуки и речь в диапазоне ниже 26-40 дБ |
| 2 степень | проблемы в восприятии звуков, которые не превышают границ в 41-55 дБ |
| 3 степень | проблемы в восприятии частот в 56-70 дБ |
| 4 степень | тяжелые изменения, не могут восприниматься звуки в границах 71-90 дБ |
Если человек не слышит звуки, которые мощнее 91 дБ (это звук перфоратора), его считают полностью глухим.
Лечение потери слуха у взрослых
Для эффективного лечения потери слуха необходимо определить тип тугоухости и конкретные причины проблем со слухом, а также степень тяжести поражения, уточнить, поражены ли оба уха или только одно, выяснить, есть ли прогрессирование патологии.

Диагностика
Предварительно диагноз ставит ЛОР-врач на основании простых тестов с обычной, шепотной речью (речевая аудиометрия) и камертонами. Если выявлено выраженное снижение слуха, пациента направляют на консультацию к сурдологу. Легкие степени глухоты также распознаются с помощью аппаратуры – это аудиометры, посылающие определенные импульсы в полость уха.
Также необходимо проведение отоскопии (осмотр наружного уха и барабанной перепонки). Подвижность в области звукопроводящей системы уха определяют, используя пневматическую воронку Зигле. Оценивается также костная и воздушная проводимость звука.
При подозрении на поражение слухового нерва проводится консультация отоневролога – тоновые аудиограммы, пороговая аудиометрия, выявление слуховых ВП (вызванных электрических потенциалов, которые возникают в мозге в ответ на звуковые раздражители).
Современные методы лечения
– Потеря слуха у взрослого человека может быть по различным причинам, – говорит врач-оториноларинголог Юлия Антипова. – В зависимости от того, что является причиной потери слуха, зависит и метод лечения, и вероятность восстановления слуха.
Поэтому пациенту, который отмечает ухудшение слуха, нужно сразу обращаться к врачу, так как некоторые заболевания, вызывающие потерю слуха, нужно лечить сразу же, в течение «острого периода» не более одной недели, иначе слух может не восстановиться. При острой нейросенсорной тугоухости пациента госпитализируют в стационар, проводят внутривенную терапию глюкокортикостероидными гормонами.
Если совсем кратко, то причиной потери слуха может быть:
- проблема в наружном ухе (чаще всего слуховой проход – серная пробка):
- в среднем ухе (воспаление слизистой среднего уха – средний катаральный или гнойный отит), образование рубцов в среднем ухе (тимпаносклероз);
- во внутреннем ухе (поражение слухового нерва, неврит слухового нерва, и даже невринома слухового нерва).
В зависимости от причины потери слуха используется соответствующая методика лечения. Например, тимпаносклероз – это оперативное лечение на полости среднего уха (удаление рубцов), при неврите слухового нерва – препараты, восстанавливающие питание (кровообращение) слухового нерва.

Профилактика потери слуха у взрослых в домашних условиях
– Самая лучшая профилактика – это своевременное обращение к ЛОР-врачу, потому что причин потери слуха может быть огромное множество, и самое главное – это правильно поставить диагноз. Если диагноз поставлен верно, то уже решено 50% проблемы, – говорит врач-оториноларинголог Юлия Антипова.
Чаще всего необратимая потеря слуха возникает на фоне поражения слухового нерва.
- Поражение слухового нерва может происходить в результате систематического громкого звука в наушниках. Поможет использование «внешних» наушников, а не вставляющихся в слуховой проход, прослушивание музыки в диапазоне не выше 60-80 дБ, а в помещении на шумном производстве – ношение защитных наушников.
- Профилактика образования серных пробок – это и отказ от ватных палочек. Чистка уха должна производиться только у входа в слуховой проход при помощи полотенца.
- Важна консультация ЛОР-врача перед занятиями дайвингом.
- При возникновении потери слуха при насморке или после авиаперелета поможет использование сосудосуживающих капель в нос 3-4 раза в день, но не более трех дней. После этого нужно немедленно обратиться к ЛОР-врачу, так как возможно развивается острый средний отит.

Популярные вопросы и ответы
О проблеме потери слуха и способах борьбы с ней мы поговорили с врачом-оториноларингологом Юлией Антиповой.
Какие могут последствия у снижения слуха?
— Последствия снижения слуха – полная потеря слуха и инвалидность. Но сегодня возможны различные варианты слухопротезирования (например, при поражении слухового нерва), которые помогают пациентам улучшить качество жизни.
Существуют ли лекарства, которые могут восстановить слух?
— Лекарств, которые можно было использовать для восстановления слуха без назначения врача, не существует. Для того, чтобы понять причину потери слуха, необходим осмотр специалиста, и только затем назначается лекарство.
Самое лучшее «лекарство» – это своевременное обращение к врачу (не более недели), иначе потеря слуха может быть необратимой, и никакое средство уже не поможет.
Можно ли восстановить слух с помощью операции?
— Восстановить слух при помощи операции можно, если снижение слуха связано с проблемой в полости среднего уха (тимпаносклероз, отосклероз, когда происходит восстановление целостности цепи косточек среднего уха). А также существуют системы для восстановления слуха при запущенном хроническом отите, когда невозможно провести простое протезирование слуховых косточек, (система по типу «Баха» и многое другое).
Можно ли восстановить слух народными средствами?
— Восстановить слух народными средствами, к сожалению, нельзя, но при некоторых заболеваниях среднего уха, которые сопровождаются потерей слуха, возможно применение лекарств на растительной основе после консультации с врачом.
Источники:
- Centers for Disease Control and Prevention (CDC). Types of Hearing Loss.
- Нейросенсорная тугоухость у взрослых. Клинические рекомендации.
https://cr.minzdrav.gov.ru/preview-cr/518_3 - Tripathi P, Deshmukh P. Sudden sensorineural hearing loss: A review. Cureus. Published online September 22, 2022.
doi:10.7759/cureus.29458 - Ahmadzai N, Cheng W, Wolfe D, et al. Pharmacologic and surgical therapies for patients with Meniere’s disease: A protocol for a systematic review and meta-analysis. Syst Rev. 2019;8(1):341.
doi:10.1186/s13643-019-1195-1
Лечение тугоухости
Подойницына Алёна Андреевна
29 августа 2024

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Подойницына Алёна Андреевна
,
Профессия: провизор
Название вуза: Пермская государственная фармацевтическая академия (ПГФА)
Специальность: фармация
Стаж работы: 5 лет
Диплом о фармацевтическом образовании: 105924 3510722 рег. номер 31917
Места работы: провизор в аптеке, преподаватель ПГФА на кафедре Управления и экономики фармации, провизор сервиса Мегаптека
Все авторы
Содержание
- Кондуктивная и нейросенсорная тугоухость
- Как вернуть слух при тугоухости: проверенные методы
- Лекарство от тугоухости и глухоты
- Профилактика
- Краткое содержание
- Источники
Глухота и тугоухость – актуальная проблема нашего времени. Согласно оценкам ВОЗ, к 2050 году практически 2,5 миллиарда человек будут в той или иной степени страдать от потери слуха. Сегодня же более миллиарда взрослых и детей подвергаются риску необратимого нарушения слуховой восприимчивости по причине небезопасных аудиопривычек. Например, прослушивания музыки в наушниках на повышенных уровнях громкости.
Провизор расскажет о тугоухости: ознакомит с ее разновидностями, а также проинформирует о методах лечения и профилактики.
Кондуктивная и нейросенсорная тугоухость
Человеческое ухо состоит из трех отделов: наружного, среднего и внутреннего. Первые два (ушная раковина, слуховой проход, барабанная перепонка и полость за ней) проводят звук. Если на их пути возникает препятствие, то звуковые волны не достигают точки назначения. Развивается тугоухость, называемая кондуктивной. Частичная или полная потеря слуха по этому типу вызвана:
серной пробкой;
- травмой барабанной перепонки;
- попаданием инородного тела;
- пороками развития;
- воспалением структур наружного или среднего уха (отитом);
- и другими причинами.
Внутреннее ухо располагается глубоко в костной ткани. Здесь звуковые колебания преобразуются в электрические импульсы, которые направляются к головному мозгу для распознавания и интерпретации. Если со стороны внутреннего уха или слухового нерва происходит какое-либо нарушение, появляется нейросенсорная (сенсоневральная) тугоухость. Вероятные причины развития проблемы:
- инфекции;
- воспалительный процесс (внутренний отит);
- сосудистые заболевания;
- токсические воздействия, в том числе прием ототоксичных лекарств во время беременности;
- акустическая травма;
- болезни позвоночника;
- некоторые наследственные патологии;
- и другие.
По причинам и характеру потеря слуха может быть: врожденная или приобретенная, внезапная или прогрессирующая, временная или постоянная и т.д. При подозрении на снижение чувствительности слуха или тугоухость у ребенка рекомендуется обратиться к врачу.
Как вернуть слух при тугоухости: проверенные методы
Как улучшить слух при тугоухости? Современная медицина предлагает проверенные методы, которые помогают вернуть слуховую чувствительность в той или иной степени. Однако действовать следует в соответствии с причинами ее снижения. Например, если глухота вызвана приемом ототоксичных лекарственных средств, то нужно отменить их или снизить дозу (по решению врача). Проверенные методы, который может рекомендовать специалист для улучшения слуха:
- медикаментозное лечение;
- применение слухового аппарата;
- установление кохлеарного импланта;
- хирургическое восстановление слуха;
- речевую терапию (упражнения для развития слухового восприятия, использование жестов, чтение по губам);
- соблюдение охранительного слухового режима;
- и другие способы.
Подчеркнем, что вернуть прежнее слуховое восприятие удается не всегда. В частности, врожденная глухонемота и тугоухость у пожилых обычно не поддается лечению. Тем не менее важно регулярно наблюдаться у врача.
Лекарство от тугоухости и глухоты
«Тугоухость, шум в ушах: лечение» – распространенный запрос пациентов. Однако важно понять одну простую истину: подобрать терапию для нарушений слуха может только лечащий врач, знакомый с историей болезни человека и результатами обследования. Не существует уникального лекарства, которое способно восстановить слух вне зависимости от причины появления проблемы.
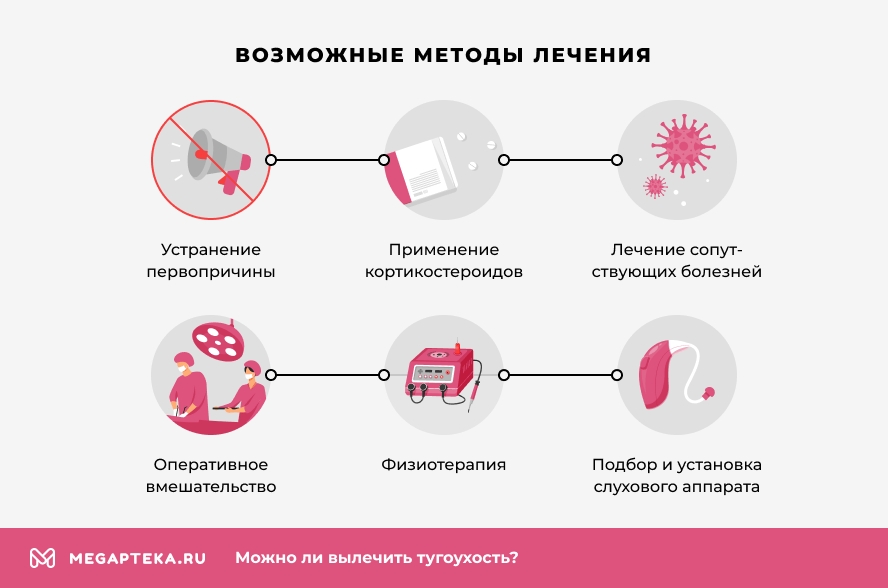
В зависимости от происхождения, степени тугоухости и характера нарушения, цель терапии: максимально возможное восстановление слуха или замедление прогрессирования проблемы. Возможные методы лечения:
- устранение первопричины развития тугоухости (инфекции, воспаления, серной пробки, последствия травмы);
- применение кортикостероидных препаратов;
- лечение сопутствующих болезней;
- физиотерапия;
- оперативное вмешательство;
- подбор и установка слухового аппарата.
Профилактика
Ряд причин, провоцирующих тугоухость, можно устранить путем охраны собственного здоровья. Первый и самый важный аспект – своевременное лечение заболеваний ЛОР-органов. Пока пациент тратит время на самолечение и «народные» методы, в слуховом аппарате могут развиваться необратимые изменения. Также рекомендуется:
- вакцинировать детей от «детских» болезней;
- правильно применять лекарственные средства;
- использовать защитные приспособления при работе, связанной с повышенным шумом;
- избегать громкие звуки в повседневной жизни, в том числе отказаться от прослушивания громкой музыки в наушниках;
- использовать ватные палочки для очищения только внешней части уха;
- вовремя лечить простудные заболевания;
- применять ремень безопасности при движении автомобиля;
- беречь уши при купании, сильном ветре и минусовой температуре окружающей среды;
- регулярно проверять слух, ведь тугоухость может развиваться постепенно.
Краткое содержание
- Тугоухость подразделяется на кондуктивную и нейросенсорную.
- Современная медицина предлагает проверенные методы, которые помогают вернуть слуховую чувствительность в той или иной степени.
- Подобрать лечение нарушений слуха может только лечащий врач, знакомый с историей болезни человека и результатами обследования.
- Ряд причин, провоцирующих тугоухость, можно устранить путем охраны собственного здоровья.
Источники
- Всемирная организация здравоохранения (ВОЗ): «Глухота и потеря слуха»;
- Клинические рекомендации: «Нейросенсорная тугоухость у взрослых»;
- Медицинский обзор Drugs.com: «Hearing Loss in Adults».
Тугоухость – это частичное ухудшение слуха, при котором часто затрудняется речевое общение. Согласно статистическим данным, более 8% людей по всему миру страдают тугоухостью или глухотой. Ключевой причиной возникновения проблемы являются перенесенные ушные патологии, травмы и общие инфекции, такие как отит, менингит, скарлатина, корь и т.д.
Можно ли восстановить слух? По мнению большинства специалистов, своевременное диагностирование болезни и лечение позволяет частично или полностью вернуть слух. При этом метод терапии зависит от степени развития глухоты, ее формы, причин возникновения и возраста пациента.
Наверняка определить причины потери слуха и лечение патологии может только квалифицированный специалист. В большинстве случаев инвалидизирующая глухота возникает в результате перехода острых ушных заболеваний в хроническую форму. Вялотекущие воспалительные процессы способствуют деструкции слизистого эпителия, слуховых косточек и рецепторов. Это неизбежно приводит к ухудшению слуха и его полной потере.
Условно все причины развития патологии разделяют на два вида: приобретенные и врожденные. Врожденная слуховая дисфункция обусловлена генетической предрасположенностью и патологиями в развитии слухового анализатора. К числу причин, относящихся к категории приобретенных, можно отнести:
- общие инфекции (тонзиллит, менингит, грипп);
- хронические инфекции ушей (отит, евстахеит);
- злоупотребление ототоксическими лекарствами;
- избыток ушной серы в наружном слуховом канале;
- серьезные травмы уха или черепа;
- патологии носовой перегородки.
Курс лечения болезни можно начинать только после определения основных причин снижения слуха. Неадекватная терапия может стать причиной развития полной глухоты.
Как лечить глухоту? В ходе многочисленных клинических исследований выяснилось, что проблемы со слухом можно устранить практически полностью, но только на ранних стадиях развития тугоухости. Частичное или полное восстановление слуха происходит в 70-80% случаев при своевременном прохождении комплексной терапии. Однако следует учесть, что речь в данном случае идет об остром или внезапном снижении слуха.
Старческая глухота, а также ушные патологии, спровоцированные нарушенной микроциркуляцией крови в слуховом анализаторе, практически не поддаются лечению.
Хронические отиты, неадекватное лечение тугоухости, производственные вредности и пагубные привычки снижают эффективность терапии до 20-30%. Специалисты предупреждают, что в случае хронитизации воспалительных процессов в органе слуха наблюдаются стойкие перфорации в ушной перепонке. Это неизбежно приводит к развитию слуховой дисфункции. Как восстановить слух в таком случае? Ликвидировать глухоту удается только при прохождении хирургического лечения и слухопротезировании.
Что делать, если не слышит одно ухо? Острые формы ЛОР-заболевания поддаются консервативному лечению в условиях стационара. Пациента помещают в палату в ЛОР-отделении, где специалисты осуществляют экстренное восстановление слуховой функции в течение 5-7 дней. В ходе терапии парентерально или внутримышечно пациенту вводят специальные препараты, которые ликвидируют воспалительные процессы, нормализуют трофику тканей и ускоряют их эпителизацию.
На следующем этапе врач изменяет курс лечения в соответствии с этиологическими факторами, спровоцировавшими возникновение проблемы. В условиях стационара пациент лечится в течение 14 дней. При наличии положительной динамики выздоровления терапия продолжается дома еще в течение 2-3 месяцев.
Если ухо не слышит и болит, что делать? Медикаментозное лечение ушных патологий предполагает использование следующих средств:
- ноотропы («Пентоксифиллин», «Винпоцетин») – нормализует кровоснабжение слухового аппарата, что приводит к восстановлению тканей и нервных корешков внутри органа слуха;
- антибиотики («Амоксициллин», «Цефексим») – ликвидируют гнойные процессы в ухе, спровоцированные развитием бактериальной флоры;
- НПВП («Ибуклин», «Нурофен») – купируют воспаление в слизистых тканях и нервных окончаниях за счет ингибирования синтеза циклооксигеназы;
- витаминные комплексы («Бенфотиамин», «Витрум») – нормализуют клеточный метаболизм, что способствует улучшению нервной проводимости и работоспособности слухового анализатора;
- противоаллергические средства («Фуросемид», «Зиртек») – снижают выработку жидкого транссудата, ликвидируют отек тканей внутри среднего уха.
Важно! Специалисты не рекомендуют использовать сосудосуживающие капли при лечении тугоухости у людей, страдающих гипертонией. Повышение давления, вызванное сужением сосудов, создает больную нагрузку на сердечную мышцу.

Ушные патологии являются одной из ключевых причин ухудшения слуха у детей в возрасте до 12 лет. Дети подвержены развитию отитов, что обусловлено особенностями строения евстахиевой трубки. Как можно восстановить слух в таком случае?
В детской и взрослой терапии для повышения остроты слуха могут применять следующие виды процедур:
- продувание по Политцеру – позволяет восстановить слуховую функцию при хронических отитах, баротравмах, евстахеите и т.д.;
- гипербарическая оксигенация – интенсивно питает тканей кислородом, которое приводит к восстановлению микроциркуляции крови в органе слуха и мозговых оболочках;
- массаж – ускоряет циркуляцию крови и лимфы в пораженных слизистых уха, что способствует их скорейшей регенерации.
Как вернуть слух без медикаментов? В ряде случаев для устранения глухоты или тугоухости используют физиотерапевтические процедуры. Они направлены на ликвидацию катаральных и гнойных процессов внутри органа слуха, а также нормализацию оттока транссудата из ушной полости. К числу самых эффективных физиотерапевтических процедур относятся:
- электрофорез – метод введения лекарственных препаратов в воспалившееся ухо посредством постоянного тока;
- франклинизация – воздействие на очаги воспаления токами высокого напряжения, которое позволяет устранить болевые ощущения, отек тканей и гиперсекрецию транссудата;
- УФ-облучение – ликвидирует болезнетворные микробы в очагах поражения, что ведет к регрессу гнойных процессов, приводящих к перфорации ушной перепонки.
Следует понимать, что немедикаментозное лечение может стать только составной частью общей терапии ушной патологии и глухоты. Для достижения ощутимых результатов следует пройти не менее 10-15 сеансов физиотерапии.
Чем лечится глухота 2-3 степени? Запущенные формы патологии практически не поддаются консервативному лечению. По этой причине для восстановления слуховой функции врачи рекомендуют прибегать так называемой кохлеарной имплантации. Это высокотехнологический метод восстановления слуховой активности, который предполагает вживление в орган слуха специального имплантата.
В период реабилитации дети, не достигшие 5-летнего возраста, должны находиться под наблюдением сурдолога. Он обязан следить за динамикой восстановления речи и степенью адаптации ребенка к новым ощущениям.
Слуховой имплантат воспринимает звуковые сигналы и в ходе модуляции преобразует их в импульсы, которые подаются на соответствующие слуховые нервы. Операция по восстановлению слуха в 80% случаев позволяет повысить восприимчивость органа слуха на 15-50%. Кохлеарная имплантация безопасна и потому может использоваться в детской терапии для лечения детей в возрасте от 1 года.
Если не слышит левое ухо, что делать? В тех случаях, когда снижение слуха обусловлено разрывом барабанной перепонки, может потребоваться операция. Тимпанопластика – это операция, в ходе которой хирург восстанавливает целостность ушной перепонки. Она необходима в том случае, если прободные отверстия в мембране не затягиваются по причине возникновения хронической отореи (гноетечения).
Операции по восстановлению слуха позволяют не только ликвидировать тугоухость, но и устранить чувство пространственной дезориентации. Такое нередко случается в случае затекания жидкости в полость среднего уха при наличии перфораций в ушной мембране.
В случае нарушения целостности ушной мембраны повышается риск проникновения патогенов внутрь уха, что чревато развитием таких осложнений, как мастоидит, холестеатома, менингит и т.д.
Хирургическое лечение слуха проводится под общей или местной анестезией. Сама операция разделяется на два этапа:
- подготовка искусственной мембраны к трансплантации;
- закрепление имплантата в устье слухового канала.
В ходе операции может выясниться необходимость в протезировании слуховых косточек. Подобная ситуация чаще возникает на фоне развития адгезивного отита, при котором на цепи слуховых косточек минерализируются нити фибрина.
Не слышит ухо, что делать? Отоларингологами разработан специальный мануальный комплекс, благодаря которому можно устранить слуховую дисфункцию. Упражнения для восстановления слуха могут использоваться лицами, переболевшими отитом, кохлеарным невритом и другими видами ушных патологий.
Приведенные ниже упражнения позволят повысить остроту слуха только в случае их регулярного выполнения:
- сильно прижмите ладони к ушам;
- несильно постучите пальцами по затылку так, чтобы в ушах возник шум, напоминающий звучание барабана;
- теперь снова плотно примните ладони к ушным раковинам и резко одерните руки;
- вставьте в слуховые проходы ушей указательные пальцы и вращайте ими в течение 2-3 минут.
Массажное лечение глухоты способствует восстановлению циркуляции крови в слуховом аппарате. Это приводит к более интенсивному питанию тканей необходимыми веществами, что ускоряет процесс регенерации пораженной слизистой, нервов, ушной перепонки, слуховых косточек и т.д.
Что делать, если ухо не слышит? Ликвидировать проявления тугоухости можно с помощью слухопротезирования. Для этого пациенту на выбор предлагаются различные модели аналоговых и цифровых слуховых аппаратов, которые впоследствии будут вставлены в ухо.
По мнению специалистов, аналоговые аппараты способствуют усилению нейросенсорной памяти пациента, что приводит к сильному звучанию определенных звуков. Цифровые аппараты способствуют только избирательному восстановлению нейросенсорной памяти, благодаря чему пациент не чувствует дискомфорта из-за усиления звуков.
Людям, страдающим гипертонией, нужно выбирать только те аппараты, которые обладают функцией тотального подавления шума.
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Мнение врача:
Для восстановления слуха важно обратиться к специалистам – аудиологам. Они проведут необходимое обследование и подберут оптимальное лечение в зависимости от причины потери слуха. В некоторых случаях помощь может оказать хирургическое вмешательство, например, при наличии опухолей или дефектов структур уха. Также важно следить за общим здоровьем, избегать воздействия шума и использовать защитные наушники при работе в шумных условиях. Регулярные аудиометрические исследования помогут выявить проблемы со слухом на ранней стадии и своевременно приступить к их решению.
Опыт других людей
“Как восстановить слух” – это тема, которая волнует многих. Люди, столкнувшиеся с проблемами слуха, делятся своим опытом и советами. Они отмечают, что важно обратиться к специалистам – аудиологам, чтобы получить профессиональную консультацию и подходящее лечение. Также рекомендуют следить за своим здоровьем, избегать перегрузок и травмирования ушей, а также использовать специальные устройства для улучшения слуха. Некоторые отмечают, что помогают упражнения для слуха и регулярное проведение процедур восстановления слуховой функции. Главное – не откладывать проблему на потом и заботиться о своем слухе сегодня.

СЛУХ – массаж для улучшения слуха. Быстрый способ восстановить слух при тугоухости.
Частые вопросы
Можно ли восстановить потерю слуха?
При сенсоневральной потере слуха происходит угасание волосковых клеток, а это — необратимый процесс. Поэтому полное возвращение собственного слуха, к сожалению, невозможно. Однако есть устройства, которые способны компенсировать потерю и вернуть человеку возможность хорошо слышать.
Можно ли вылечить снижение слуха?
Восстановить слух невозможно, но можно протезировать его и начать слышать вновь. Слуховой аппарат – это устройство, которое позволяет перераспределить звуковые потоки между уцелевшими волосковыми клетками при помощи сложных технологий.
Какие капли восстанавливают слух?
Термосумка Кандибиотик с пробкой-пипеткой капли ушные 5мл … Нормакс капли глазные и ушные 0,3% 5мл Годен до 29.06.2025. … Отирелакс капли ушные 15мл Годен до 29.09.2027. … Скидка … Полидекса капли ушные 10,5мл … Софрадекс капли глазные и ушные 5мл … Ципромед капли ушные 0,3% 10мл … Анауран капли ушные 25млЕщё
Сколько по времени восстанавливается слух?
Сроки выздоровления после приема ототоксических препаратов зависят от вида лекарства и его дозы. В некоторых случаях слух восстанавливается в течение 24 часов (аспирин, диуретики), в то время как другие лекарства вызывают стойкое снижение слуха (антибиотики, химиопрепараты) в случае их передозировки.
Полезные советы
СОВЕТ №1
Посетите врача-оториноларинголога для профессиональной консультации и диагностики вашего слуха. Только специалист сможет определить причину проблем со слухом и назначить правильное лечение.
СОВЕТ №2
Избегайте воздействия шума высокой интенсивности, используйте защитные наушники или беруши при работе в шумных условиях. Постоянное воздействие шума может негативно сказаться на вашем слухе.
СОВЕТ №3
Поддерживайте здоровый образ жизни: отказывайтесь от курения, следите за уровнем холестерина и давления, занимайтесь спортом. Это поможет улучшить кровообращение и укрепить слуховой аппарат.
Дата публикации 10 декабря 2019Обновлено 10 января 2024
Определение болезни. Причины заболевания
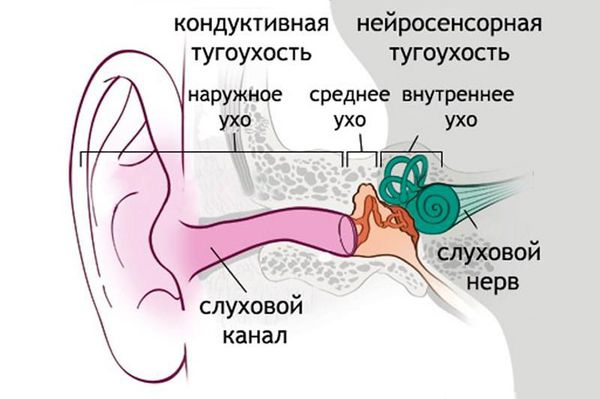
Нейросенсорная тугоухость (сенсоневральная тугоухость, нейросенсорная потеря слуха) — это снижение или потеря слуха в результате поражения звуковоспринимающего аппарата. Патология достаточно распространённая [1][2][3][6][7][8].

Снижение или потеря слуха
В органе слуха выделяют звукопроводящий и звуковоспринимающий отделы. Звукопроводящий отдел предназначен для передачи звуковых колебания к рецептору, он включает в себя:
- наружное ухо;
- среднее ухо.
Звуковоспринимающий отдел отвечает за реакцию нервной ткани на звуковое раздражение, он включает:
- внутреннее ухо;
- слуховой нерв;
- подкорковые центры и проводящие пути;
- слуховую кору головного мозга.
Нейросенсорная тугоухость возникает при нарушениях отдела звуковосприятия. Снижение слуха, связанное с повреждениями в звукопроводящем отделе, называется кондуктивной тугоухостью. Если нарушения есть в обоих отделах, говорят о смешанной тугоухости.
Кондуктивная и нейросенсорная тугоухость
Нейросенсорная тугоухость — это не самостоятельная форма заболевания, это собирательное понятие, объединяющее несколько разных нозологических форм. Причин её возникновения может быть много, но симптом всегда один — снижение слуха. В разных странах и даже внутри одной страны, но в разных научных сообществах, эту болезнь называют по-разному: сенсоневральная тугоухость, нейросенсорная потеря слуха, перцептивная тугоухость, кохлеоневрит, кохлеарная невропатия. Все эти названия актуальны, так как каждое из них отображает понятие о нарушении слуха на разном уровне слуховой системы человека. В России принято название «Сенсоневральная тугоухость».
В Международной классификации болезней 10 пересмотра (МКБ-10) закреплено название “Нейросенсорная потеря слуха”. Согласно определению в Клинических рекомендациях, разработанных Национальной медицинской ассоциацией оториноларингологов Министерства здравоохранения Российской Федерации в 2016 году: “Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) — форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.” [8]
Прежде всего надо обозначить, что тугоухость означает снижение чувствительности тонального слуха и снижение разборчивости речи [11]. Чувствительность тонального слуха, или порог слухового восприятия, означает восприятие человеком самого тихого звука определённой частоты (тона) при проведении тональной аудиометрии.
Существует два типа передачи звуковых колебаний из внешней среды: воздушное звукопроведение и костное. Воздушное звукопроведение — это обычный путь поступления звуковых колебаний в ухо, когда звук проходит через ушную раковину и наружный слуховой проход к барабанной перепонке. При костном звукопроведении звуковая вибрация проходит через кости черепа прямо в улитку, минуя среднее ухо.
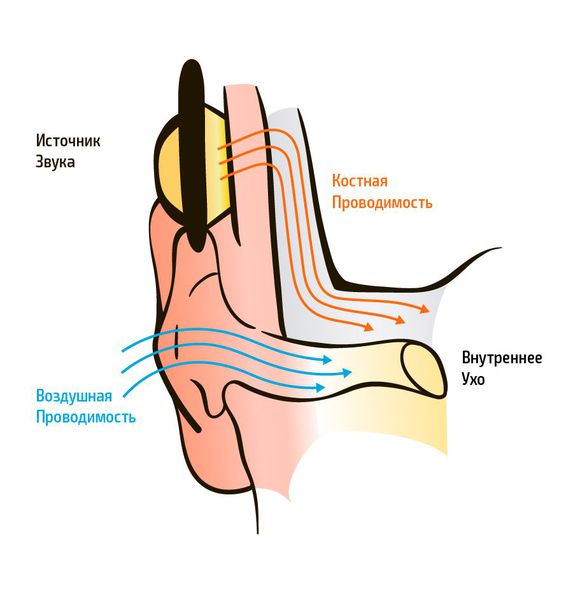
Типы передачи звуковых колебаний из внешней среды
При аудиометрии проверяют оба вида звукопроведения. Пороги слуха (самый тихий звук, который слышит испытуемый) выражаются в условных единицах — децибелах (дБ). В норме пороги слуха человека должны быть от -10 дБ до 15 дБ по всему частотному диапазону, 20 дБ считается пограничной величиной между нормой и патологией.
Согласно Всемирной организации здравоохранения, более 5% населения мира, или 466 миллионов человек (432 миллиона взрослых людей и 34 миллиона детей) по различным причинам имеет нарушения слуха свыше 40 дБ на лучше слышащее ухо [20]. В Российской Федерации число пациентов со снижением слуха превышает 13 млн человек, из них более 1 млн — дети. Из 1000 новорождённых один ребёнок рождается с тотальной глухотой. Кроме того, в течение первых 2-3 лет жизни теряют слух еще 2-3 ребёнка. У 14 % человек в возрасте от 45 до 64 лет и у 30 % — старше 65 лет имеются проблемы со слухом [8].
Причины заболевания
При нейросенсорной тугоухости причина снижения слуха кроется в нарушении (или заболевании) звуковоспринимающей части слухового анализатора на кохлеарном и ретрокохлеарном уровне.
Кохлеарный уровень:
- Рецепторы волосковых клеток улитки. Сенсорные нарушения — гибель или нарушение функции волосковых клеток улитки вследствие инфекции, интоксикации, сосудистых или наследственных патологий.
- Волокна слухового нерва до выхода из внутреннего слухового прохода. Невральные нарушения — повреждение слухового нерва при травме, нейронит (воспаление) слухового нерва, нарушение миелиновой оболочки слухового нерва и т. п.
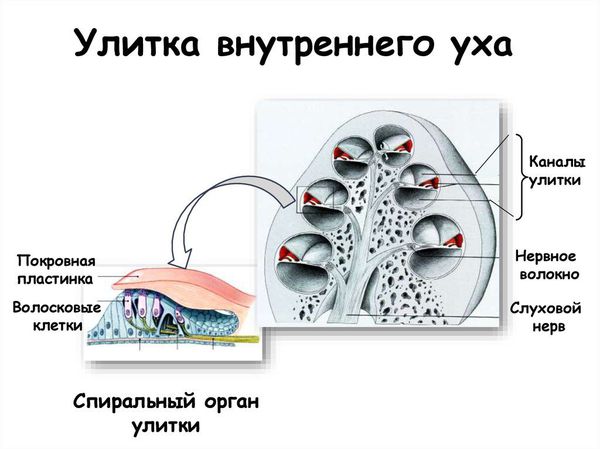
Улитка внутреннего уха: расположение волосковых клеток улитки и волокон слухового нерва
Ретрокохлеарный уровень:
- Проводящие пути и ядра продолговатого мозга — выполняют функцию звукопроведения и первичного анализа звука (стволовые нарушения).
- Корковый отдел — 41 и 42 поля (извилина Гешля) — выполняет функцию тонкого анализа звука и разборчивости речи (корковые нарушения).
Любая патология, затрагивающая один или несколько уровней звуковоспринимающего слухового анализатора может привести к нейросенсорной тугоухости или глухоте.
Факторы развития нейросенсорной тугоухости
Нейросенсорная тугоухость (сенсоневральная) — заболевание, которое развивается в результате воздействия множества факторов [1][2][3][4][6][7][8]: сосудистых, инфекционных, травматических, обменных, возрастных, врождённых, наследственных, метаболических, иммунных, как осложнение после перенесённых отитов и других заболеваний среднего уха, например отосклероза, тимпаносклероза и многих других.
Сосудистые факторы возникновения сенсоневральной тугоухости [3][4][5].
Сосудистые нарушения — самая частая причина возникновения сенсоневральной тугоухости — выявляется примерно в 40 % случаев.
Сосудистые нарушения в слуховом анализаторе возникают при гипертонической болезни, нейроциркуляторной дистонии, при нарушении мозгового кровообращения (инсульте), атеросклерозе сосудов головного мозга, изменении свёртывающей системы крови, при шейном остеохондрозе.
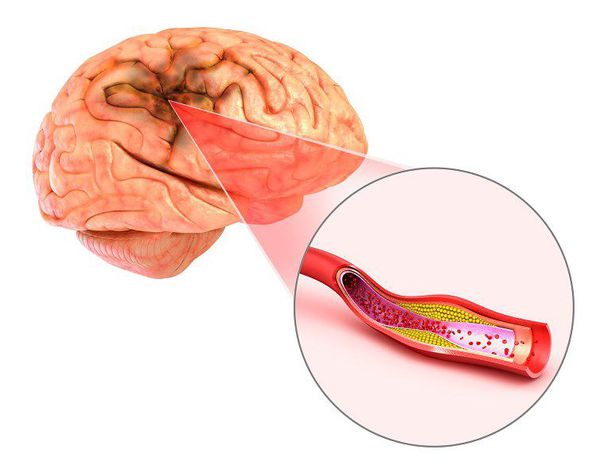
Атеросклероз сосудов головного мозга
Предрасполагает к сосудистым нарушениям во внутреннем ухе особенность его кровоснабжения — внутренняя слуховая артерия является конечной артерией и не имеет анастомозов (соединения с другими артериями). Поэтому малейшие изменения в кровоснабжении приводят к гипоксии (недостатку кислорода) волосковых клеток и их гибели.
К сосудистым факторам можно отнести и возникновение нейросенсорной тугоухости у детей в околородовый период — это гипоксия плода и гипоксия, возникающая во время родов при нарушении мозгового кровообращения разной степени тяжести.
Инфекционные факторы возникновения сенсоневральной тугоухости [3][4][6][7][8].
В 30 % случаев сенсоневральная тугоухость развивается под воздействием инфекционных факторов. Особенно часто поражение слухового анализатора происходит при вирусных инфекциях: чаще всего это грипп, эпидемический паротит (характеризуется преимущественным поражением околоушных слюнных желёз), корь, клещевой энцефалит, герпес, цитомегаловирусная инфекция, особенно перенесённая внутриутробно, менингококковая инфекция, сифилис и некоторые другие. Иногда нейросенсорная тугоухость развивается как осложнение на фоне вирусного неврита (воспаления нервов), вирусного ганглионита (воспаления симпатического нервного узла) или арахноидита задней черепной ямки с поражением мосто-мозжечкового угла.
Инфекционный фактор часто бывает причиной внутриутробно приобретённой нейросенсорной тугоухости у детей, чьи матери во время беременности переболели или были носителям таких инфекций, как токсоплазмоз, ветряная оспа, краснуха, герпетическая инфекция, цитомегаловирусная инфекция, ВИЧ, хламидиоз, гепатит В и С, сифилис, листериоз.
К группе риска по развитию нейросенсорной тугоухости в период новорождённости относятся дети, перенёсшие генерализованные и локализованные инфекционные заболевания: сепсис, омфалит (бактериальное воспаление дна пупочной ранки), менингоэнцефалит, пневмонию.
Токсические факторы возникновения сенсоневральной тугоухости [3][4][6].
Любые токсичные вещества, способные проникать через гематоэнцефалический барьер могут вызвать нейросенсорную тугоухость, особенно при сопутствующих заболеваниях почек, отите или снижении иммунитета. Чаще всего это ототоксичные медикаменты, а также бытовые и промышленные яды.
К ототоксичным препаратам относятся:
- Антибиотики аминогликозидного ряда: стрептомицин и его производные (канамицин, мономицин, неомицин, амикацин, гентамицин) — эта группа наиболее токсична, а также тобрамицин, абрекацин, дибекацин, амицин, изепамицин, фраметицин, либидомицин, сизомицин, блеомицин, ристомицин. Аминогликозиды обладают кумулятивным свойством, т. е. они накапливаются в нервной системе организма. Если при первом курсе не произошло повреждения спирального ганглия или вестибулярной системы, то при следующем назначении тугоухость может наступить даже после первой инъекции любого другого препарата из этой группы. Наиболее чувствительны к их действию дети в период внутриутробного развития и в возрасте до двух лет и пожилые люди. Применение аминогликозидов во время беременности на любом сроке может вызвать глухоту у ребёнка.
- Группа амфомицинов: римфампицин.
- Гликопептидный антибиотик: ванкомицин.
- Антибиотики группы амфениколов: левомицетин, хлорамфеникол.
- Антибиотики группы макролидов: эритромицин, мидекамицин, рокситромицин («Роксигексал», «Рулид») спирамицин («Ровамицин»). Ототоксическая реакция обычно развивается минимум через 36 часов, максимум через 8 дней от начала лечения. Если препарат немедленно отменить и начать дезинтоксикационное лечение — слух может улучшиться, а при приеме макролидов — обычно полностью восстанавливается.
- Противоопухолевые препараты: циспластин, транспластин, винкристин и др.
- Петлевые диуретики: фуросемид («Лазикс»), этакриновая кислота, буметанид.
- Нестероидные противовоспалительные препараты: ацетилсалициловая кислота («Аспирин»), натрия салицилат, напроксен, индометацин.
- Продукты переработки эфедрина: эфедрин, меткатинон.
- Противомалярийные препараты: хинин, делагил, мефлоквин.
- Препараты мышьяка: осарсол, стоварсол.
- Препараты местного действия: мази и капли, содержащие ототоксичные антибиотики:
- мази эритромициновая, полимиксиновая, тетрациклиновая, левомицетиновая;
- ушные капли: «Софрадекс», «Анауран», кандибиотик. Эти мази и капли нельзя применять при перфорации в барабанной перепонке.
- Многие противотуберкулезные препараты.
- Органические красители и многие промышленные яды.
Ототоксические медикаменты должны назначаться строго только по жизненным показаниям. Их нельзя назначать детям до двух лет, беременным женщинам и лицам из группы риска по развитию тугоухости или уже имеющим любую тугоухость. Тем более нельзя применять эти препараты без назначения врача при самолечении.
К токсическим факторам развития нейросенсорной тугоухости можно отнести гемолитическую болезнь новорождённого или длительную гипербилирубинемию с повышением билирубина у ребёнка более 20 ммоль\л.
Травматические факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть последствием травмы головы, а также акустической травмы, баротравмы (повреждения стенок барабанной полости, вызванного перепадами давления внешней среды), воздействия вибрации, длительного воздействия шума (профессиональная сенсоневральная тугоухость). К травматическим факторам также можно отнести родовые травмы при применении акушерских пособий.
Возрастной фактор нейросенсорной тугоухости.
Пресбиакузис — так называемая старческая тугоухость, связана атрофией слухового анализатора в ходе естественного старения.
Наследственные факторы нейросенсорной тугоухости.
Генетически обусловленная нейросенсорная тугоухость может проявляться с рождения или в любом более позднем возрасте. Может быть изолированной (проявляться только как нейросенсорная тугоухость) или быть синдромальной (существовать наряду с другими генетическими аномалиями). Существует более 300 различных генетических заболеваний с проявлениями нейросенсорной тугоухости. Тугоухость может быть доминантным признаком, либо, чаще, рецессивным и проявляться даже через 6-9 поколений.
Иммунные факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть осложнением или даже первичным признаком некоторых аутоиммунных заболеваний, например рассеянного склероза. Кроме того, в последние десятилетия учёные обнаружили во внутреннем ухе иммуноглобулины, что говорит о наличии иммунной системы внутреннего уха. Поэтому острая или прогрессирующая нейросенсорная тугоухость иногда может проявляться как самостоятельное аутоиммунное заболевание.
Нейросенсорная тугоухость может быть следствием злокачественных или доброкачественных опухолей головного мозга.
Таким образом, при разных причинах и уровнях поражения слухового анализатора патогенез, а следовательно и тактика лечения, будут разными, но без лечения в конечном итоге все факторы приводят к дегенеративно-атрофическим изменениям в тканях слухового анализатора.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы нейросенсорной тугоухости
При всех формах и видах сенсоневральной тугоухости симптомы будут практически одинаковыми:
- Снижение слуха, которое выражается в снижении разборчивости речи разного уровня на одно или оба уха;
- часто шум в одном или в обоих ушах;
- иногда чувство заложенности уха;
- при вовлечении в процесс вестибулярного анализатора — головокружения системного характера;
- иногда имеется непереносимость громких звуков, гиперакузия (восприятие всех звуков резкими) в сочетании со снижением слуха — так называемый ФУНГ — феномен ускоренного нарастания громкости, когда человек не слышит, но малейшее увеличение звука выше его порога вызывает неприятные ощущения (возникает при поражении внутренних волосковых клеток улитки).
Настораживающие признаки снижения слуха у новорождённых:
- не реагирует на громкий звук;
- не поворачивается на источник звука (обычно ребёнок начинает так делать с 6 месяцев);
- в годовалом возрасте не говорит ни одного слова (даже «мама» и «папа»);
- поворачивает голову, только когда видит что-то, но не реагирует, если источник звука вне зоны видимости;
- реагирует не на все, а только на определённые звуки [23].
Признаки снижения слуха у детей старше одного года:
- задержка речевого и/или психомоторного развития;
- невнятная речь, проблемы с артикуляцией;
- не реагирует на просьбы или наставления;
- часто переспрашивает;
- неправильно отвечает на вопросы;
- когда смотрит телевизор или что-то слушает, включает большую громкость [23].
Патогенез нейросенсорной тугоухости
Патогенез нейросенсорной тугоухости тесно связан с её этиологическим фактором и местом локализации нейросенсорных нарушений слуха. Поэтому рассматривать патогенез нейросенсорной тугоухости удобнее в свете классификации сенсоневральной тугоухости по локализации поражения, предложенной к.м.н. Торопчиной Л.В. и группой авторов Российской медицинской академии непрерывного профессионального образования МЗ РФ [4].
1.Сенсоневральная тугоухость вследствие недоразвития или гибели наружных волосковых клеток — это так называемая перцептивная или сенсорная тугоухость.
1.1. Гибель волосковых клеток вследствие сосудистых нарушений. В основе патогенеза лежат гемодинамические нарушения во внутреннем ухе, хотя в зависимости от этиологического фактора имеются некоторые различия:
- Кохлеовестибулярные нарушения при снижении кровообращения в позвоночных и базилярной артериях [5]. Причиной является спондилоартроз, остеохондроз шейного отдела позвоночника, атеросклеротическое сужение позвоночных артерий и т. п. Все эти факторы приводят к дегенеративным изменениям, тромбоэмболии позвоночной артерии и к сужению лабиринтной артерии. Развивается ишемия сосудистой полоски внутреннего уха, что приводит к некрозу (омертвению) наружных волосковых клеток. На стадии спазма артерий процесс еще обратим, на стадии некроза — уже нет.
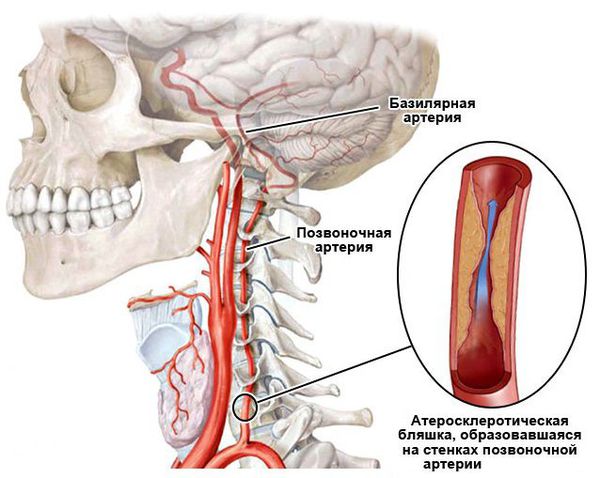
Нарушение кровообращения в позвоночных и базилярной артериях
- Кохлеовестибулярные нарушения при атеросклерозе сосудов головного мозга вызывают сочетанные нарушения в слуховой системе: гибель наружных волосковых клеток и нарушения в центральных отделах слухового анализатора [5]. Кровоснабжение внутреннего уха осуществляется единственной артерией — артерией лабиринта (внутреннего уха), отходящей от передней нижней мозжечковой артерии, реже — от основной артерии. Слуховые ядра, латеральная петля, слуховые проводящие пути среднего мозга кровоснабжаются из основной артерии тонкими конечными сосудами, вследствие чего эти образования особенно уязвимы при ишемии, вызванной атеросклеротическими изменениями сосудов. Кроме того, при атеросклерозе происходят глубокие биохимические нарушения (например нарушение липидного обмена, снижение антиоксидантной активности, избыточное накопление ионов кальция, повышение агрегации тромбоцитов), что токсически действует на нервные окончания слухового анализатора. Вследствие вышесказанного именно кохлеовестибулярные симптомы — такие как шум в ушах, головокружения незначительное сенсоневральное снижение слуха — могут служить первым признаком развития атеросклероза сосудов головного мозга.
1.2 Гибель наружных волосковых клеток при ототоксическом воздействии [3][14]. Механизм патогенеза ототоксического действия на волосковые клетки является наиболее изученным. Происходит деструкция базальной мембраны капилляров, вследствие чего нарушается эндотелиальное пространство между просветом капилляров и клетками эндотелия сосудистой полоски. В клетках развиваются дегенеративные процессы, протекающие по типу апоптоза (запрограммированной гибели клеток). Изменения носят мозаичный характер и затрагивают отдельные клетки. Что характерно, именно развитием апоптоза, а не некроза клеток на начальном этапе ототоксического воздействия можно объяснить восстановление слуховой функции при немедленной отмене ототоксического препарата при первых же жалобах пациента на появление шума в ушах.
1.3 Недоразвитие или гибель наружных волосковых клеток при наследственной нейросенсорной тугоухости [4][6].
Среди всех форм врождённой нейросенсорной тугоухости около 70 % — это генетически обусловленные формы тугоухости. В России наиболее часто встречается генетическая мутация в гене GJB2. На сегодняшний день мутации в гене GJB2, кодирующем белок коннексин 26 (Сх26), во всем мире признаны главной причиной врождённой и доречевой несиндромальной тугоухости.
Патология коннексинов нарушает рециркуляцию ионов калия (К+) в органе Корти, что является главным условием механо-электрической трансдукции (преобразования механического стимула в электрическую активность).
Показано, что все клетки улитки, кроме волосковых клеток, связаны между собой при помощи щелевых контактов. Последние состоят из каналов для прямого межклеточного обмена ионами и молекулами небольшого размера вплоть до 1 кДа (килодальтона). Структурной единицей этих каналов и является белок коннексин. Коннексиновые каналы осуществляют обмен метаболитами и сигнальными молекулами, обеспечивают быстрое распространение электрического сигнала и синхронизацию активности в возбудимых тканях. Коннексиновые каналы обладают строгой избирательностью к молекулам с определённым зарядом и размером. Мутации в гене Сх26 могут спровоцировать специфические, непоправимые нарушения в процесс передачи межклеточных сигналов и энергии, что приводит к дегенерации клеток и проблемам со слухом.
2.Сенсоневральная тугоухость, вследствие изменения гидродинамики внутреннего уха, что, в свою очередь, приводит к нарушению функции наружных волосковых клеток: т. е. сенсоневральная тугоухость в данном случае является как бы вторичной [4]. На первом месте — нарушение функции водопровода преддверия и (или) водопровода улитки. Нарушается функция регуляции давления и поддержания гомеостаза (постоянства) в жидкостях ушного лабиринта: перелимфе и эндолимфе.
- Нарушения функции водопровода преддверия [4][10]. Эндолимфатический проток, соединяющися с эндолимфатическим мешком и перепончатым лабиринтом — это замкнутое пространство, которое содержит эндолимфу. При патологии водопровода преддверия нарушается гомеостаз эндолимфы: происходит нарушение циркуляции эндолимфы, её избыточная продукция и (или) нарушается её отток, в результате чего развивается гидропс лабиринта (невоспалительная реакцию эпителия на раздражение, приводящая к эндолимфатическому отёку). Это так называемые меньероподобные синдромы, синдром расширенного водопровода преддверия, синдром гидропса лабиринта и болезнь Меньера. В начальной стадии нарушения слуховой функции носят флюктуирующий (изменяющийся) характер, сенсоневральная тугоухость развивается позже и чаще носит низкочастотный характер.
- Нарушение функции водопровода улитки. Перилимфатический проток, соединяющий перилимфатическое пространство с субарахноидальным пространством головного мозга — это незамкнутое пространство, которое содержит перилимфу. Развивается нарушение гомеостаза перилимфы и, как следствие, вторичная сенсоневральная тугоухость. Нарушение функции водопровода улитки проявляется при врождённых аномалиях улитки или при дефекте костной стенки лабиринта вследствие травмы или хронического гнойного отита и лабиринтита (воспаления внутреннего уха).
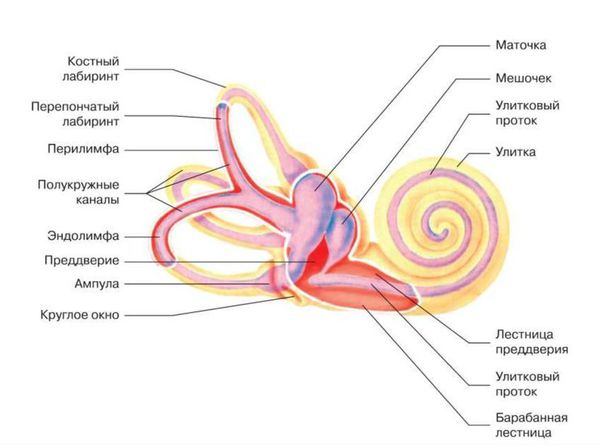
Внутреннее ухо: перилимфа и эндолимфа
- Смешение перилимфы и эндолимфы также приводит к сенсоневральной тугоухости. Это происходит при травме лабиринта, при резких перепадах внутричерепного давления при наличии широкого сообщения между цереброспинальным и перилимфатическим пространством.
3.Сенсоневральная тугоухость, обусловленная патологией на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва, самого слухового нерва — в последние годы выделена в отдельную группу заболеваний, называемых “аудиторная нейропатия”.
- Аудиторная нейропатия, обусловленная задержкой созревания проводящих путей слуховой нервной системы, встречается примерно у 4 % всех новорождённых, чаще у недоношенных детей (по данным обследования методом коротколатентных вызванных потенциалов — КСВП ) [1][2][4]. При созревании нервной системы у части детей пороги КСВП полностью нормализуются уже при выписке из роддома. У большинства детей — к шестимесячному возрасту, у части детей слух улучшается, но полностью не восстанавливается. В этом случае возможно наличие генетически обусловленной нейропатии.
- Генетически обусловленная аудиторная нейропатия — это ряд генных заболеваний, вызывающих пресинаптическое и постсинаптическое поражение внутренних волосковых клеток и слухового нерва, наследуемые как доминантно, так и по рецессивному признаку. Могут проявляться от незначительных сенсоневральных нарушений слуха в сочетании со значительными задержками речевого развития до прогрессирующей тугоухости и глухоты.
4.Сенсоневральная тугоухость, связанная с патологическим состоянием на уровне внутреннего слухового прохода [4].
- Врождённые аномалии развития внутреннего слухового прохода: отсутствие или полное перекрытие внутреннего слухового прохода; отсутствие структур улитки, как следствие, полная глухота.
- Синдром сдавления слухового прохода — экзостозы (наросты на костных тканях) внутреннего слухового прохода вследствие воспаления, опухоли с локализацией во внутреннем слуховом проходе или в области мостомозжечкового угла. В этом случае, как правило, развивается прогрессирующая сенсоневральная тугоухость.
Классификация и стадии развития нейросенсорной тугоухости
Клинически выделяют врождённую и приобретённую нейросенсорную тугоухость [7][8].
Приобретённая имеет несколько форм:
- внезапная — снижение слуха развивается в срок до 12 часов;
- острая — слух ухудшается в течение 1-3 суток и сохраняется до одного месяца;
- подострая — снижение слуха сохраняется в течение 1-3 месяцев;
- хроническая — снижение слуха сохраняется более трёх месяцев.
Хроническая тугоухость по течению заболевание может быть стабильной, прогрессирующей и флюктуирующей.
В зависимости от стороны поражения нейросенсорная тугоухость бывает двух видов:
- односторонняя;
- двусторонняя (симметричная и асимметричная).
По уровню повышения порогов слуха сенсоневральная тугоухость делится по степеням: 1,2,3,4 степень и глухота. В 1997 году Всемирной организацией здравоохранения была утверждена единая классификация степеней тугоухости.
| Степень тугоухости |
Среднее значение порогов слышимости по воздуху на частотах 500, 1000, 2000 и 4000 Гц (дБ) |
|---|---|
| I |
26-40 |
| II |
41-55 |
| III |
56-70 |
| IV |
71-90 |
| Глухота |
≥91 |
По локализации поражения выделяют периферическую (сенсорные структуры внутреннего уха) и центральную (на уровне VIII черепного нерва, проводящих путей в стволе мозга или коры головного мозга) нейросенсорную тугоухость [4].
Периферическая нейросенсорная тугоухость, в свою очередь, делится на кохлеарную и ретрокохлеарную.
Виды кохлеарной нейросенсорной тугоухости.
1. Сенсоневральная тугоухость, возникшая вследствие недоразвития или гибели наружных волосковых клеток (перцептивная, или сенсорная тугоухость). Имеется две формы:
- генетическая нейросенсорная тугоухость:
- синдромальная — сопровождается сопутствующими синдромами, проявляется с рождения и в более позднем возрасте;
- несиндромальная — не сопровождается другими симптомами или заболеваниями других органов и систем, проявляется с рождения и в более позднем возрасте.
- приобретённая тугоухость:
- врождённая — приобретённая внутриутробно;
- приобретённая после рождения.
2. Сенсоневральная тугоухость, возникшая вследствие изменения гидродинамики внутреннего уха.
- Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода преддверия:
- синдром расширенного (широкого) водопровода преддверия;
- синдром гидропса лабиринта (скопления эндоимфы): а) синдром гидропса лабиринта вследствие нарушения оттока эндолимфы — это опухоли эндолимфатического мешка, синдром Гиппеля-Линдау, менингиомы, гемангиомы; б) метастазы опухолей; в) сдавление водопровода преддверия ярёмной веной; г) болезнь Меньера (узкий и короткий водопровод преддверия, менее 0.5 мм в диаметре).
- синдром гидропса лабиринта вследствие избыточной продукции эндолимфы: генетические заболевания, инфекционные, аллергические, сосудистые, эндокринные, аутоимунные, метаболические.
3. Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода улитки — нарушение гомеостаза перилимфы.
- Нарушение гомеостаза перилимфы вследствие дефекта костной стенки лабиринта. Возможные дефекты:
- перилимфатическая фистула — патологический ход между внутренним и средним ухом;
- третье окно лабиринта (в добавление к двум имеющимся окнам, овальному и круглому);
- gusher-синдром — редкое генетическое заболевание, характеризующееся снижением слуха из-за нарушения способности внутреннего уха и слуховых нервов передавать звуковой сигнал в мозг.
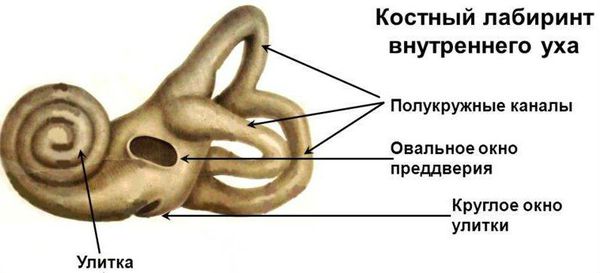
Окна лабиринта
4. Сенсоневральная тугоухость, возникшая вследствие патологических процессов на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва и самого слухового нерва. Это так называемая аудиторная нейропатия или синдром десинхронизации. Причина может быть в недоразвитии синапсов или в нарушении миелинизации волокон слухового нерва либо пре- и постсинаптические поражения вследствие генетических синдромальных и несиндромальных заболеваний.
В зависимости от уровня нарушения клиническая картина может быть очень разнообразной — от диссоциации нарушений разборчивости речи при незначительном повышении порогов слуха до полной глухоты.
В научной литературе можно встретить подразделение тугоухости на следующие виды: первичная, вторичная, первичная истинная, вторичная истинная, псевдо вторичная [12]. Эти подразделения касаются сенсоневральной и кондуктивной тугоухости.
- Первичная тугоухость — причиной ухудшения слуха является именно патология слухового анализатора.
- Первичная истинная — снижение слуха связано с нарушением структур и функций наружного, среднего уха, рецептора, анализатора в раздельности или же в каких-либо комбинациях.
- Вторичная — снижение слуха вызвано патологическим процессом, первоначально не связанным напрямую со структурами уха и анализатора.
- Вторичная истинная — снижение слуха обусловлено поражением уха вследствие развития другой патологии (например, при системных заболеваниях).
- Псевдо вторичная — снижение слуха носит модально неспецифический характер, то есть патология не связана напрямую с ухом [12].
Осложнения нейросенсорной тугоухости
В свете современных представлений об этиологии и патогенезе нейросенсорной тугоухости и возможностей диагностики локализации и уровня поражения слухового анализатора можно сделать вывод, что нейросенсорная тугоухость как таковая не является самостоятельным заболеванием в классическом понимании. Это симптом или осложнение какого-либо врождённого, приобретённого или генетического заболевания, которое вызывает те или иные нарушения в функционировании слухового анализатора.
К осложнениям нейросенсорной тугоухости, особенно у детей, относятся:
- Задержка речевого и психического развития вследствие сенсорной депривации (означает, что в кору головного мозга поступает недостаточное количество звуковых стимулов для формирования эталона речи).
- Появление специфических дефектов речи из-за того, человек не слышит определённые звуки и не может их правильно произнести [12]. Такие дефекты обычно не корректируются логопедическими упражнениями.
- Немота возникает при врождённой глубокой тугоухости и глухоте, если не провести коррекцию в раннем возрасте. До 1-3 лет развитие устной речи заложено на генетическом уровне, но если ребёнок не слышит, нарушаются связи в речевой и слуховой коре головного мозга и ребёнок никогда не сможет овладеть экспрессивной речью.
У взрослых:
- Психопатия. Развивается при глубокой тугоухости и отсутствии слухопротезирования: человек замыкается, перестаёт общаться с окружающими, становится обидчивым, плаксивым или раздражительным.
В пожилом возрасте:
- Быстрее прогрессирует болезнь Альцгеймера и быстрее наступает деградация личности. Учёными обнаружена сильная взаимосвязь приобретённой нейросенсорной тугоухости и депрессии у взрослого населения. Доказано, что тугоухость, если её не корректировать, приводит к обострению симптомов болезни Альцгеймера [9].
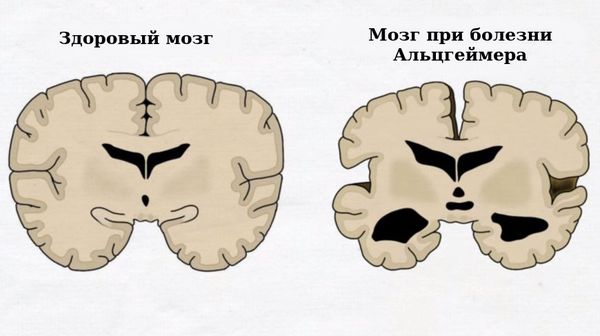
Болезнь Альцгеймера
- Нейросенсорная тугоухость статистически значимо связана с риском падения пожилых людей.
Феномен ускоренного нарастания громкости (ФУНГ) — непереносимость громких звуков при значительном снижении слуха (когда человек не слышит, но малейшее усиление чуть выше его порога слышимости вызывает неприятные ощущения) можно также считать осложнением длительной некомпенсированной нейросенсорной тугоухости, особенно это выражено при поражении внутренних волосковых клеток.
Диагностика нейросенсорной тугоухости
Диагноз нейросенсорной тугоухости устанавливается на основании:
- жалоб на снижение слуха, шум в ушах, снижение разборчивости речи, чувство заложенности одного или обоих ушей;
- анамнеза;
- осмотра лор-органов;
- отоскопии, акуметрии — проверки слуха шёпотной и разговорной речью;
- проведения камертональных проб Вебера и Ринне.
Наибольшую диагностическую ценность для установления диагноза нейросенсорной тугоухости имеют данные аудиологических методов исследования, как субъективных, так и объективных.
К субъективным методам относятся разные виды аудиометрии: тональная пороговая, игровая тональная пороговая, надпороговая, речевая и др. Аудиометрия проводится на аппарате аудиометр, проверяются пороги слуха по воздушному проведению — через наушники и по костному звукопроведению — через костный вибратор.
- Пороговая тональная аудиометрия является основным методом диагностики, по результатам которой устанавливается вид нарушения — тугоухость с нарушением звукопроведения (кондуктивная тугоухость) или звуковосприятия (нейросенсорная тугоухость).
- Надпороговая аудиометрия позволяет выявить наличие ФУНГа.
- Речевая аудиометрия позволяет выявить несоответствия между тональными порогами и разборчивостью речи. При ретрокохлеарных нарушениях и особенно при центральных нарушениях слуховой функции это несоответствие очень выражено. То есть низкая разборчивость речи не соответствует незначительному повышению тональных порогов слуха.
По результатам аудиометрии составляется аудиограмма. При нормальном слухе костная и воздушная кривые на аудиограмме идут параллельно. Костная кривая всегда имеет лучшее значение порогов, разница порогов по костной и воздушной кривой не должно превышать 10 дБ.

Аудиограмма при нормальном слухе
Далее по графику оценивается характер нарушения слухового восприятия и степень тугоухости (если имеется).
Кондуктивную тугоухость диагностируют, если снижение восприятия звука (или повышение порогов слуха) при проведении аудиометрии выявляется только при проверке воздушного звукопроведения, т. е. только по воздушной кривой, а костная кривая в пределах нормы. В основном это бывает при нарушениях в наружном или среднем ухе.

Аудиограмма при кондуктивной тугоухости
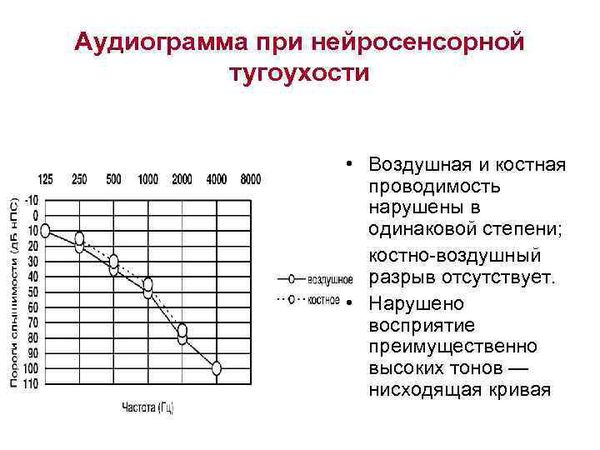
Если при аудиометрии отмечается повышение порогов слуха и по воздушной, и по костной кривой, то при оценке разности порогов слуха между воздушной и костной кривой делается заключение о наличии нейросенсорной тугоухости или о смешанной форме тугоухости. Нейросенсорная тугоухость характеризуется отсутствием костно-воздушного интервала между костной и воздушной кривой на аудиограмме, или этот интервал не более 10 дБ.
Аудиограмма при нейросенсорной тугоухости
Объективные методы исследования слуха позволяют определить уровень поражения слухового анализатора. К ним относятся импедансометрия, исследование отоакустической эмиссии и др.
Импедансометрия состоит из тимпанометрии, акустической рефлексометрии и объективного теста слуховой трубы:
- тимпанометрия — регистрация значений акустического сопротивления при изменении давления в слуховом проходе — позволяет выявить нарушения функции среднего уха и слуховой трубы.
- акустическая рефлексометрия предоставляет информацию о функции лицевого нерва и состоянии ретробульбарных нарушениях, позволяет установить наличие ФУНГа и заподозрить невриному слухового нерва.
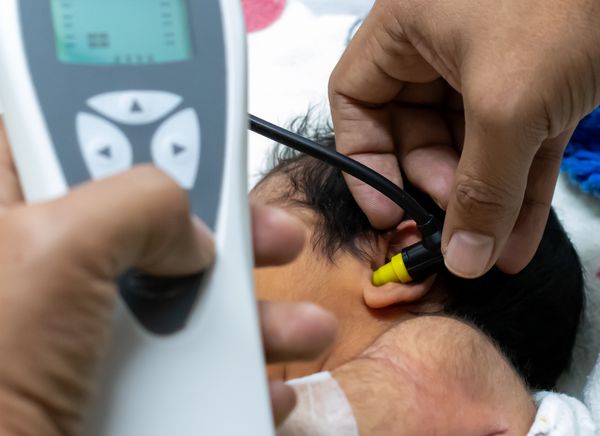
Исследование отоакустической эмиссии (ОАЭ) позволяет судить о функции волосковых клеток улитки. Отоакустическая эмиссия — это акустический ответ, который отражает нормальное функционирование слухового рецептора. Исследование ОАЭ проводится при скрининге новорождённых для выявления подозрения на тугоухость. При нормальном функционировании среднего уха и при нормальном слухе ОАЭ регистрируется. Также ОАЭ может регистрироваться при аудиторных нейропатиях и центральных нарушениях слуха несмотря на то, что фактический слух будет снижен. ОАЭ не регистрируется при периферической (сенсорной) тугоухости и при патологии среднего уха.
Исследование отоакустической эмиссии
Исследование слуховых вызванных потенциалов — подразумевает регистрацию ответов различных структур головного мозга на внешние стимулы. Данное исследование позволяет определить уровень поражения слухового анализатора и порог слухового восприятия мозгом. На голове пациента закрепляются электроды — специальные датчики для записи потенциалов мозга, через наушники подаются звуковые сигналы.
Электрокохлеография — объективный метод исследования слуха, регистрирующий активность улитки, применяется при подозрении на эндолимфатический гидропс.
Мультиспиральная компьютерная томография височных костей — позволяет оценить структуру костной капсулы улитки, врождённые аномалии развития, выявить патологию на уровне внутреннего слухового прохода, перилимфатическую фистулу, аномалии водопровода преддверия и водопровода улитки, дефекты и очаги склероза костной капсулы улитки.
Магнитно-резонансная томография вещества и сосудов головного мозга, в том числе с контрастированием — позволяет обнаружить опухоли и аномалии сосудов, вызывающие нейросенсорную тугоухость, и вовремя устранить причину путём хирургического лечения.
Иммунологическое исследование позволяет определить наличие аутоиммунного компонента в патогенезе нейросенсорной тугоухости.
При необходимости назначается консультация генетика, невролога и других узких специалистов, а также клинический и биохимический анализы крови.
Лечение нейросенсорной тугоухости
При назначении лечения прежде всего оценивают остроту процесса и локализацию нарушений слухового анализатора.
Лечение при внезапной и острой нейросенсорной тугоухости вследствие поражения наружных волосковых клеток [6][7][8].
- Экстренное определение больного в стационар в отделение оториноларингологии (или неврологии).
- Охранительный слуховой режим с исключением громких звуков.
- Инфузионная внутривенная терапия с использованием следующих средств (каждому пациенту назначаются индивидуально, при этом врач учитывает имеющиеся у больного сопутствующие заболевания, противопоказания к назначению лекарственных препаратов и возможные побочные действия):
- глюкокортикоиды по убывающей схеме коротким курсом;
- средства, улучшающие микроциркуляцию и реологические свойства крови;
- антигипоксанты и антиоксиданты.
- После окончания инфузионной терапии — переход на таблетированные формы препаратов следующих групп:
- вазоактивные препараты;
- ноотропные средства;
- антигипоксанты, антиоксиданты [6][7][8].
- Физиотерапия [3]:
- ТЭС+АН — транскраниальная электростимуляция с акустической нагрузкой — повышает эффективность консервативного лечения разных форм нейросенсорной тугоухости. Под действием переменного тока в коре головного мозга вырабатываются эндогенные эндорфины, которые улучшают функцию нервных окончаний слухового анализатора. Стимулирующий эффект ТЭС ориентирован на восстановление функции волосковых клеток и волокон слухового нерва при сенсоневральной тугоухости и кохлеарной форме отосклероза. Акустическая нагрузка (звуки, настроенные по аудиограмме пациента, воспринимаемые одновременно с электростимуляцией) “разрывает” патологический очаг субъективного шума в коре головного мозга, уменьшает собственный шум при тугоухости.
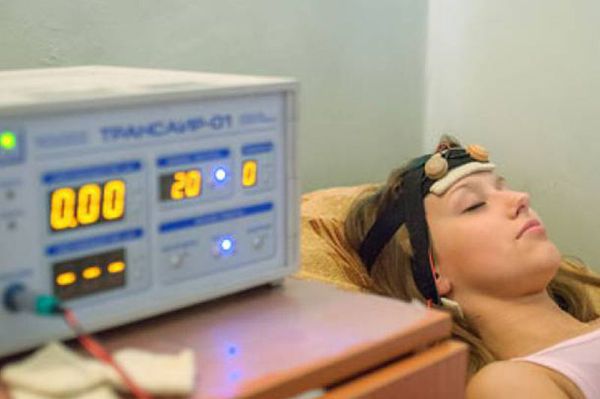
Транскраниальная электростимуляция с акустической нагрузкой
- Применяется также эндауральная электростимуляция, и эндауральный фоно- и электрофорез с различными лекарственными препаратами.
- Широко используется рефлексотерапия — иглорефлексотерапия, акупрессура, фармакопунктура с введением лекарственных препаратов в биологически активные точки и электропунктура.
- Магнито- и лазеротерапия.
Клинические воздействия при нейросенсорной тугоухости очень разнообразны. Основным тактическим моментом при назначении лечения острой нейросенсорной тугоухости является немедленное, срочное, желательно в течение первых суток от появления жалоб, максимум в течение первых трёх дней, назначение глюкокортикоидной терапии и бетагестина.
Затем на фоне начатой терапии необходимо своевременное установление уровня поражения слухового анализатора и причины острой тугоухости. Для этого проводится очень подробный сбор анамнеза с выявлением сопутствующих заболеваний, которые могли бы вызвать тугоухость или осложнить течение заболевания.
Например, при отосклерозе необходимо рассмотреть вопрос проведения стапедопластики. Операция, выполненная современным способом с установкой микропротеза.
В назначении других медикаментозных средств и способов лечения необходимо учитывать все выявленные факторы и подходить строго индивидуально в каждом конкретном случае заболевания, чтобы не навредить и не усугубить течение заболевания.
Например [5]:
- При нарушении венозного оттока из полости черепа спазм артерий является защитным рефлекторным механизмом, назначая больному сосудорасширяющие средства при венозной недостаточности и при повышении внутричерепного давления, можно вызвать обратный эффект и увеличить степень уже имеющиеся тугоухости вплоть до глухоты.
- Назначая ноотропные средства при опухоли головного мозга или при ототоксической тугоухости вследствие проведения химиотерапии при онкозаболевании можно простимулировать рост опухоли.
Лечение при хронической нейросенсорной тугоухости [6][7][8].
- Охранительный слуховой режим.
- Лечение сопутствующих телесных заболеваний.
- Курсы поддерживающей терапии 1-2 раза в год с применением таблетированных препаратов, которые улучшают мозговой и лабиринтный кровоток, а также процессы тканевого и клеточного метаболизма.
- Курсовая физиотерапия и рефлексотерапия.
Реабилитация при хронической нейросенсорной тугоухости.
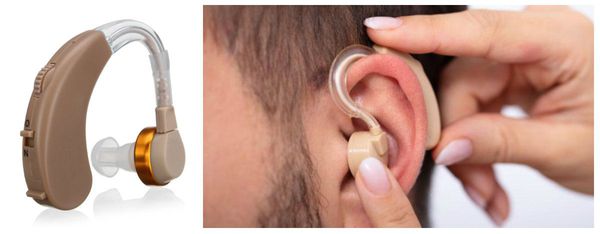
- Слухопротезирование показано при любой степени хронической тугоухости, когда возникают затруднения в разборчивости речи при общении. Современные цифровые слуховые аппараты способны компенсировать любую степень тугоухости без искажения звука. Слуховой аппарат стимулирует остатки слуха.
- Операция установки импланта среднего уха показана в том случае, если использование слуховых аппаратов невозможно.
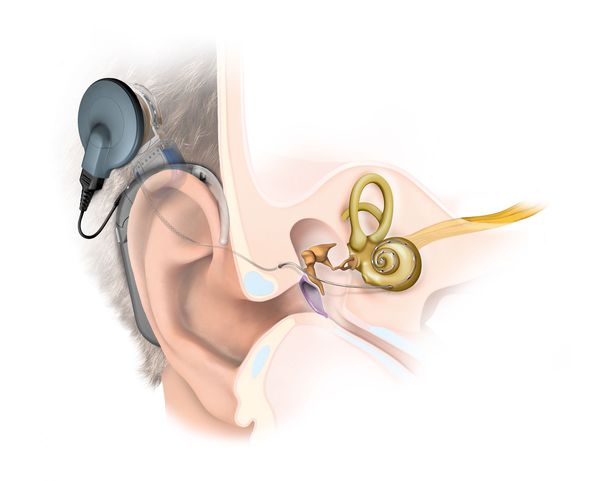
- Кохлеарная имплантация показана при двусторонней тугоухости и глухоте, не поддающейся коррекции обычным слуховым аппаратом.
Слуховой аппарат
Лечение и реабилитация пациентов с синдромом широкого водопровода преддверия [4][10].
В острый период:
- постельный режим;
- диета с ограничением соли;
- стероидная терапия;
- гипербарическая оксигенация (ГБО-терапия) — лечение кислородом под повышенным давлением.
Реабилитация:
- освобождение от физкультуры;
- избегать травм головы и резких перепадов атмосферного давления (полеты на самолете);
- слухопротезирование;
- кохлеарная имплантация.
Кохлеарная имплантация
Лечение и реабилитация при нарушении слуха вследствие воздействия производственного шума [15][18].
При воздействии производственного шума для сохранения как можно более длительного периода работоспособности необходима ранняя медикаментозная и социальная реабилитация.
Необходимо проводить курсовую терапию, назначая антихолинэстеразные средства, улучшающие проведение нервных импульсов, комплекс витаминов группы В, фолиевую кислоту, назначение средств улучшающих кровообращение и метаболические процессы в головном мозге. Назначение физиотерапевтического и рефлексотерапевтического лечения [15].
Прогноз. Профилактика
Полное излечение возможно только при своевременном и адекватном лечении острой формы нейросенсорной тугоухости, и то не всегда. Прогноз на выздоровление при острой форме зависит от ряда факторов, включая возраст пациентов, наличие головокружения в начале заболевания, степень потери слуха, аудиометрическую конфигурацию и время между началом потери слуха и началом лечения [11].
Прогноз для жизни при любой форме тугоухости благоприятный, т. е. от нейросенсорной тугоухости не умирают. Неблагоприятным прогнозом является исход тугоухости в глухоту. Но реабилитации поддаётся любая форма тугоухости, она заключается в подборе слуховых аппаратов: для лучшей разборчивости и ориентации слухопротезирование должно быть бинауральным, т. е. на оба уха.
При глубокой степени тугоухости и глухоте проводится кохлеарная имплантация, при аномалии улитки в настоящее время проводят операцию по стволомозговой имплантации.
При хронической двусторонней тугоухости 3, 4 степени и глухоте назначается инвалидность и разрабатывается индивидуальная программа реабилитации. Человек с инвалидностью по слуху имеет право один раз в 4 года бесплатно получить слуховые аппараты, один раз в год изготовить индивидуальный вкладыш для слухового аппарата или, при отсутствии противопоказаний, может быть направлен на операцию по кохлеарной или стволомозговой имплантации.
При врождённой наследственной глухоте не все граждане хотят обучать своих детей устной речи и пользоваться слуховыми аппаратами или проводить операции, либо некоторые дети в силу определённых обстоятельств не могут овладеть устной речью. Для таких детей в России имеются бесплатные школы, где учат жестовой речи и обучают также на основе дактильной речи и жестов. В дальнейшем эти люди при общении с гражданами, не владеющими жестовой речью, пользуются услугами сурдопереводчика.
Профилактика
Самой важной профилактикой развития тугоухости является охранительный слуховой режим от излишне громкого бытового шум. К бытовому шуму, который может вызвать повреждение слуха, можно отнести громкую музыку, громкий стереозвук в кинотеатре, в автомобиле и даже музыкальные детские игрушки.
Для здорового человека комфортным является звук интенсивности разговорной речи — это 60-70 дБ, неприятные ощущения вызывает звук в 90 дБ — это интенсивность крика человека.
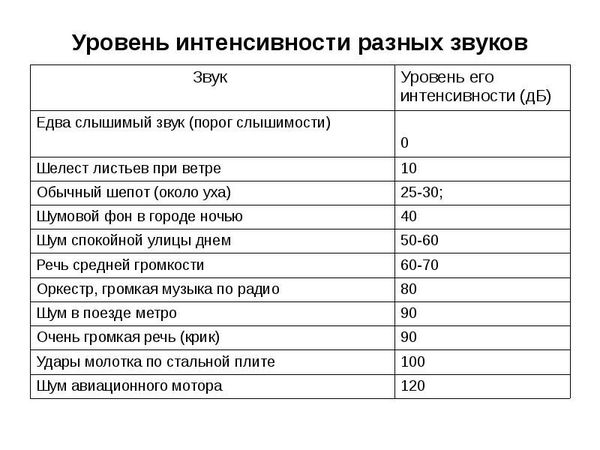
Уровень интенсивности разных звуков
Американские учёные из Ассоциации по зрению и слуху протестировали музыкальные игрушки для детей до трёх лет и выявили, что шум 19 из 24 обследуемых игрушек превышает 100 дБ (это звук работающей бензопилы), а у некоторых достигает 118 дБ, что может вызвать снижение слуха у ребёнка менее чем за 15 минут прослушивания [22]. Если учесть, что младенцы любят прикладывать игрушки к уху, риск повредить слуховую систему ребёнка может быть ещё больше.
Обследование слуха у 1381 человека в возрасте от 16 до 30 лет показало, что 9 из 10 страдают снижением слуха после музыкальной вечеринки. У 70 % молодых людей, посещающих дискотеки, 68 %, посещающих концерты и 44 %, проводящих время в барах, наблюдается нарушение слуха. Почти все молодые люди отмечают, что почувствовали временное нарушение слуха или шум в ушах после прослушивания громкой музыки [19].
При длительном воздействии громких звуков изменения становятся необратимыми. В Дании предложена специальная программа контроля за шумом в системе комплексообразования, а в учебных заведениях введены инспекторы по контролю за шумом. Согласно Всемирной организации здравоохранения, разрешенный уровень шума на рабочем месте не должен превышать 85 дБ [21].
Ещё со времен Советского Союза и у нас шум на производстве включен в раздел профессиональной вредности, указаны также специальные средства защиты от шума. В России есть закон, запрещающий шуметь после 22:00 ночи, но про ограничение интенсивности шума в быту ничего не сказано. Например, в современных кинотеатрах звук намного превышает допустимые нормы.
Что такое тугоухость?
Тугоухость – это общее название для заболеваний, сопровождающихся снижением слуха, которые могут развиваться в силу разных причин. Степень тугоухости также может быть различной, от выявляемых только при проведении специальных методик нарушений до полной глухоты. При тугоухости неизбежно нарушается речевое общение. Частота тугоухости составляет по разным исследованиям 2-3% всего населения, и в последние годы отмечается рост количества случаев снижения слуха.
Причины тугоухости
Тугоухость может быть ранней, если она возникает с рождения или до того, как ребенок начал говорить. Такая тугоухость особенно сильно нарушает адаптацию, так как ребенок изначально не знает, как звучит речь. Причины ранней тугоухости у детей обычно связаны с различными пороками развития органа слуха, причиной которых становятся перенесенные матерью во время беременности вирусные инфекции, прием токсичных препаратов. Иногда глухота имеет наследственный характер, в некоторых случаях является частью симптомокомплекса врожденных заболеваний. Еще одним значимым фактором патологии слуха является недоношенность. На врожденную тугоухость приходится 1 из 1000 случаев снижения слуха.
Все остальные случаи нарушения слуха называют поздней тугоухостью. Их могут вызывать самые разные причины:
- Инфекционные заболевания и их последствия (рубцовые изменения, спайки). Помимо отитов и аденоидитов, которые часто становятся причиной кондуктивной тугоухости, опасны корь, менингит, паротит, которые вызывают нейросенсорную тугоухость.
- Неврит слухового нерва.
- Токсические воздействия, к которым можно отнести и прием лекарственных препаратов (например, аминогликозидов).
- Нарушение нормального кровоснабжения органа слуха в результате сосудистых патологий (атеросклероз, деформации).
- Скачки артериального давления при гипертонической болезни также могут стать причиной снижения слуха.
- Травмы слухового анализатора.
- Черепно-мозговые травмы.
- Длительные шумовые и вибрационные воздействия.
- Часто причиной снижения слуха является образование серной пробки, которая создает механическое препятствие для прохождения звука.
По механизму развития различают два вида заболевания:
- Нейросенсорная (сенсоневральная) тугоухость связана с нарушением процесса превращения звуковых колебаний в нервные импульсы или их передачи в головной мозг, поэтому она может проявляться не только снижением слуха, но и изменением звукового восприятия.
- Кондуктивная тугоухость – нарушение проведения звука из-за снижения подвижности барабанной перепонки или слуховых косточек. Может быть связана со скоплением жидкости, рубцовыми деформациями в результате механических повреждений или хронических воспалительных процессов, отосклероза.
Возможно сочетание обоих механизмов – в этом случае говорят о смешанной тугоухости.
Симптомы тугоухости
Основным признаком тугоухости является снижение слуха. В зависимости от его выраженности выделяют 4 степени тугоухости.
- Тугоухость 1 степени характеризуется незначительным снижением слуха, которое часто выявляется только при специальном обследовании. Слуховой порог снижается менее чем на 50 децибел (дБ), то есть разговорная речь слышима и понимаема на расстоянии до 6 метров, шепотная – до 3 метров.
- Тугоухость 2 степени – уровень звукового восприятия находится в интервале 50-60 дБ. Разговорную речь пациент различает на расстоянии до 4 метров, а шепотную – до 1 метра.
- Тугоухость 3 степени – порог слышимости находится в интервале 60-70 дБ, шепотная речь неразличима, а разговорная слышима на расстоянии не более чем 2 метра.
- Тугоухость 4 степени – звуковой порог находится в диапазоне 70-90 дБ. В этом случае речь идет о глубокой тугоухости, а свыше 90 дБ – о глухоте, так как пациент не может расслышать даже громкую речь рядом с ним. Тугоухость 4 степени становится причиной для инвалидности.
Тугоухость может быть двусторонней (более характерно для нейросенсорной) или односторонней (чаще кондуктивная). Развивается тугоухость остро или постепенно – все зависит от вызвавших ее причин. Хроническая сенсоневральная тугоухость чаще развивается в результате хронических воспалительных процессов, сосудистых нарушений, острая может быть вызвана инфекцией, травмой.
Отдельно выделяют внезапную глухоту, которая развивается в течение нескольких часов и обычно бывает односторонней. Причиной ее может быть травма или острое нарушение кровообращения, в некоторых случаях вирусные инфекции (корь, паротит, герпес). В половине случаев слух восстанавливается (частично или полностью) через несколько дней, но возможно и длительное, в ряде случаев прогрессирующее снижение слуха.
Помимо снижения слуха достаточно часто пациенты предъявляют жалобы на шум или звон в ушах. Эти ощущения, как и снижение слуха, могут быть связаны как с нарушением проведения звука, так и его восприятия. При нейросенсорной тугоухости пациенты часто предъявляют жалобы на тошноту, рвоту, головокружение и нарушение координации, что связано с вовлечением в патологический процесс вестибулярного аппарата.
У детей, особенно младшего возраста, симптомы тугоухости выявить намного сложнее, чем у взрослых. Особенно сложно заподозрить заболевание у новорожденных. Полноценную диагностику сможет провести только детский лор.
Симптомы тугоухости у новорожденных:
- ребенок не вздрагивает при резких звуках;
- не реагирует на обращение к нему, на звук игрушки;
- не узнает голос матери и родственников;
- лепет ребенка не обогащается новыми звуками.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика тугоухости
Диагноз тугоухости обязательно должен включать ее механизм (кондуктивная или нейросенсорная) и степень снижения слуха. При выявлении причины тугоухости она также указывается в диагнозе. Оценивается и динамика развития тугоухости, носит она прогрессирующий характер или стабильный.
Первичную диагностику тугоухости проводит ЛОР-врач (оториноларинголог). Она заключается в выполнении речевой аудиометрии (определении слышимости разговорной и шепотной речи). При выявлении снижения слуха ЛОР направляет пациента к сурдологу, который проводит более детальное обследование с использованием специальной аппаратуры.
Оториноларинголог может провести отоскопию для определения или исключения изменений в среднем ухе, то есть обнаружить возможные причины кондуктивной тугоухости (перфорация, деформация барабанной перепонки, наличие спаек) и провести первичную дифференциальную диагностику.
Инструментальная диагностика тугоухости
Камертональные пробы основаны на использовании специального оборудования – камертонов, которые могут производить звуки разной частоты. Оценивают костную и воздушную проводимость, что помогает определиться с причиной снижения слуха. Есть несколько вариантов камертональных проб, самыми популярными среди которых являются опыты Ринне, Желле, Вебера.
- Проба Ринне. Звучащий камертон С128 подносят к наружному слуховому проходу, оценивают продолжительность восприятия звука (воздушная проводимость), затем то же самое делают, установив ножку камертона на область сосцевидного отростка (костная проводимость). В норме костная проводимость в 2 раза быстрее, чем воздушная, такой результат называют положительным. При патологии это соотношение может изменяться. Помогает проба Ринне выявить и одностороннюю тугоухость.
- Опыт Желле. Ножку камертона С128 помещают на область сосцевидного отростка и периодически надавливают и отпускают козелок наружного уха. При этом происходит сгущение и разряжение воздуха в слуховом проходе, то есть в норме – движение слуховых косточек и барабанной перепонки.При нормальной подвижности косточек звук воспринимается как прерывистый, волнообразный. Восприятие звука как непрерывного, ровного по громкости свидетельствует о нарушении подвижности косточек, что может быть связано, например, с анкилозом стремечка, часто развивающемся при отосклерозе.
- Опыт Вебера. Ножку камертона помещают на среднюю линию головы. При кондуктивной тугоухости звук ощущается «больном» ухе (то есть, которое хуже слышит), а при нейросенсорной тугоухости–в здоровом.
Другие камертональные пробы используются реже (Бинга, Федеричи, Швабаха). Они предназначены для более точной оценки звукопроводимости и дифференциальной диагностики.
Для определения характера и степени нарушения звукопроведения или звуковосприятия применяют различные методы аудиометрии.
- Тональная пороговая аудиометрия. Если речевая аудиометрия подразумевает оценку слуха при помощи разговорной и шепотной речи, то тональная аудиометрия проводится при помощи специального прибора, генерирующего чистые тоны. Они подаются через воздушный и костный телефоны с изменением их интенсивности и частоты. Пациент сообщает, когда начинает слышать самые слабые звуки (порог слышимости) через оба телефона.
- Импедансная аудиометрия (тимпанометрия). Суть метода заключается в измерении акустического импеданса барабанной перепонки (акустической проводимости) в покое и при стимуляции. Результат методики – графическая кривая (тимпанограмма), по характеру которой можно судить об имеющихся нарушениях или их отсутствии. Импедансная аудиометрия выявляет патологию среднего и внутреннего уха, нарушение подвижности барабанной перепонки, слуховых косточек.
Аудиометрия у детей
Исследование слуха у детей имеет свои особенности из-за невозможности проведения некоторых проб, получить однозначную обратную связь. По этой причине используют различные модификации аудиометрии, например, игровая ее форма. Она проводится у детей 3-5 лет, ребенка просят выполнить определенное действие, когда он услышит звук.
В более юном возрасте источники звука помещают с двух сторон от ребенка и начинают говорить слова, которые могут его заинтересовать, например, его имя. Ребенок поворачивает голову в сторону источника слуха, если слышит его. Данная методика называется поведенческой аудиометрией и может быть использована в возрасте не младше 4 месяцев.
Одновременно может происходить запись электроэнцефалограммы (ЭЭГ), слуховых вызванных потенциалов, регистрация зрачковых, мигательных рефлексов на звук. Эти методы тонкой диагностики позволяют выявлять нарушения слуха не только у детей раннего возраста, но и у плода до его рождения.
Все методики исследования слуха направлены на выявление поврежденного участка слухового анализатора, который становится причиной нарушения слуха, частотного спектра, в котором снижается восприятие звука. Дифференцировать кондуктивную и нейросенсорную тугоухость помогает сравнительная оценка воздушной и костной проводимости. При кондуктивной форме снижается воздушная звукопроводимость при сохраненной костной, а при нейросенсорной регистрируется снижение обоих видов проводимости звука.
Неврологическое исследование помогает выявить вестибулярные расстройства, которые часто сопровождают нейросенсорную тугоухость (стабилография, вращательная проба).
Часто назначается компьютерная или магнитно-резонансная томография головного мозга, так как нарушение восприятия звука может быть связано с патологическими изменениями в центральной части слухового анализатора, то есть в височной доле. Оценить кровоснабжение органа слуха и выявить сосудистые нарушения помогает доплерография и реоэнцефалография.
Для исключения симулирования тугоухости и глухоты используется метод Ломбарда. Пациента просят читать текст, во время которого в наушники направляют громкий звук. При стимуляции глухоты человек начинает читать громче, при истинной глухоте – с той же громкостью.
Лечение тугоухости
Тугоухость носит прогрессирующий характер, поэтому, чем раньше начато ее лечение, тем больше шансов сохранить слух. Тактика лечения тугоухости зависит от ее причины и степени.
Кондуктивная тугоухость: как лечить?
При кондуктивной тугоухости необходимо восстановление функциональных способностей барабанной перепонки и слуховых косточек. При хронических отитах назначается антибактериальная и противовоспалительная терапия, а также антигистаминные препараты для борьбы с отеком тканей. При сосудистой природе заболевания эффективны лекарственные средства, улучшающие мозговое кровообращение. Хороший результат может быть от физиопроцедур, способствующих борьбе с воспалением и рассасыванию инфильтратов. Выраженный спаечный процесс, отосклероз могут потребовать хирургического вмешательства с проведением частичного или полного протезирования пораженных участков среднего или внутреннего уха. В некоторых случаях единственным способом является слухопротезирование – использование слуховых аппаратов.
Лечение хронической нейросенсорной тугоухости
На начальных этапах заболевания хороший эффект может быть достигнут медикаментозными препаратами – ноотропы улучшают кровообращение головного мозга и слухового анализатора, витамины группы В способствуют восстановлению функции нервной ткани. Препараты, улучшающие кровоснабжение мозга (винпоцетин, пентоксифиллин, церебролизин, пирацетам) назначают сначала внутривенно, с постепенным увеличением дозы, затем переводят пациента на внутримышечное введение или пероральный прием, продолжая лечение длительно, не менее 1 месяца.
При вестибулярных расстройствах хороший эффект оказывает бетагистин, но его нужно применять с осторожностью при заболеваниях желудка и бронхиальной астме. Назначают препарат внутрь, по таблетке 3 раза в день в течение нескольких месяцев. Эффект от лечения отмечается уже через 2 недели.
Параллельно может использоваться физиолечение (фоноэлектрофорез, флюктуирующие токи), способствующее улучшению кровообращения и питания слухового анализатора. Есть работы, доказывающие положительный эффект гипербарической оксигенации при нейросенсорной тугоухости (10 сеансов по 30 минут).
Отдельного упоминания заслуживает электростимуляция слухового анализатора. Суть метода заключается в активации нервных элементов, функция которых нарушена или снижена. Для этого в точки проекции рецепторов прикрепляют электроды и проводят стимуляцию импульсным током. Запатентованный препарат для лечения нейросенсорной тугоухости электростимуляцией называется «Миоритм».
В комплексную терапию можно включить иглорефлексотерапию с воздействием на активные точки. Обычно ее проводят курсами по 10 процедур с перерывами в 1-3 месяца, всего 3 курса.
Консервативное лечение тугоухости 1 и 2 степени помогает остановить прогрессирование болезни и частично восстановить слух. Полного восстановления при нейросенсорной тугоухости при помощи консервативного лечения добиться не удастся.
Лечение нейросенсорной тугоухости 3 и 4 степени, как правило, хирургическое. Используется кохлеарная имплантация, то есть замещение поврежденной части анализатора электронной системой, которая выполняет функцию улитки – трансформирует звуковые колебания в нервные импульсы. Важно, что кохлеарная имплантация показана только при поражении внутреннего уха – если нейросенсорная тугоухость связана с патологией центральной части анализатора, то данная операция будет неэффективна.
По-прежнему остается актуальным использование слуховых аппаратов, которые настраиваются с учетом частотного диапазона, в котором происходит снижение восприятия звука.
Лечение тугоухости у детей основано на тех же принципах, но особое внимание нужно уделять развитию речи и прочих навыков, чему способствуют занятия с логопедом и детским психологом.
Лечение тугоухости народными средствами
Народная медицина предлагает многочисленные рецепты для восстановления слуха, каждый из которых требует длительного использования для достижения ощутимых результатов.
- Прополис в виде жгутиков можно вставлять в слуховые проходы или использовать 10% настойку, смешанную с растительным маслом в соотношении 1:3. Раствором пропитывать ватные турунды и также вставлять их в слуховые проходы.
- Сок чеснока можно смешивать с оливковым маслом (1:3) и закапывать в уши, или мякоть чеснока с камфорным маслом заворачивать в марлю и вставлять в наружные слуховые проходы.
- Для избавления от серных пробок хорошо помогает теплое миндальное масло.
- Сок вареной свеклы стимулирует звукопроводящие структуры, его рекомендуется закапывать по 3-4 капли в течение 1-2 месяцев.
Существует множество других методов лечения тугоухости в домашних условиях с использованием отваров трав, настоек, других средств, обладающих противовоспалительной и стимулирующей активностью.
Прогноз и группы риска
Без проведения лечения снижение слуха будет прогрессировать вплоть до наступления полной глухоты. Скорость потери слуха зависит от причины тугоухости и индивидуальных особенностей организма. Доказано, что факторами риска тугоухости являются:
- пожилой возраст;
- наследственная предрасположенность;
- снижение иммунитета и частые инфекционные заболевания ЛОР-органов;
- постоянные шумовые нагрузки разной интенсивности;
- перенесенные травмы уха или головного мозга.
Профилактика тугоухости
Профилактика тугоухости сводится к регулярным осмотрам с проверкой слуха, особенно категорий, относящихся к группе риска. Рекомендуется укреплять организм, своевременно лечить заболевания верхних дыхательных путей, которые могут осложниться отитом, избегать воздействия шума, а при невозможности этого – использовать защитные средства (наушники, беруши). Негативно сказываются на состоянии слуха вредные привычки, особенно курение, нарушающее нормальное кровообращение.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
