Дата публикации 26 сентября 2018Обновлено 6 июня 2022
Определение болезни. Причины заболевания
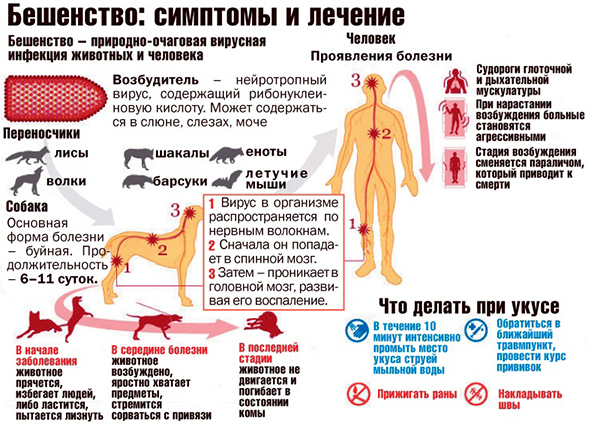
Бешенство (rabies, гидрофобия, водобоязнь) — это острое, безусловно смертельное для человека заболевание, вызываемое вирусом бешенства, который посредством специфического воспаления тканей центральной нервной системы приводит к развитию энцефалита и, как правило, к летальному исходу. Является предотвратимым при проведении своевременного курса вакцинации до (в профилактических целях) или после момента заражения.
Укус собаки, заражённой вирусом бешенства
Этиология
Царство — вирусы
Группа — миксовирусы
Род — Lyssavirus
Семейство — Rhabdoviridae
Вид — вирус бешенства Rabies virus:
- дикий — патогенный для человека;
- фиксированный — лабораторный, лишённый заражающей способности.
Вид вируса бешенства
Вирус бешенства имеет вид винтовочной пули, размерами 75-175 нм, с одним плоским и другим закруглённым концами. РНК-содержащий вирус снаружи покрыт гликопротеиновым каркасом, имеющим специфические шипы (рецепторы — гликопротеин G ответственен за проникновение вируса в клетку и иммуногенность; при проведении вакцинации к нему образуются антитела, нейтрализующие вирус). Внутри содержит нуклеокапсид и матриксные белки: N-белок, L-белок, NS-белок. Различают семь серотипов вируса бешенства. В РФ распространён серотип 1.
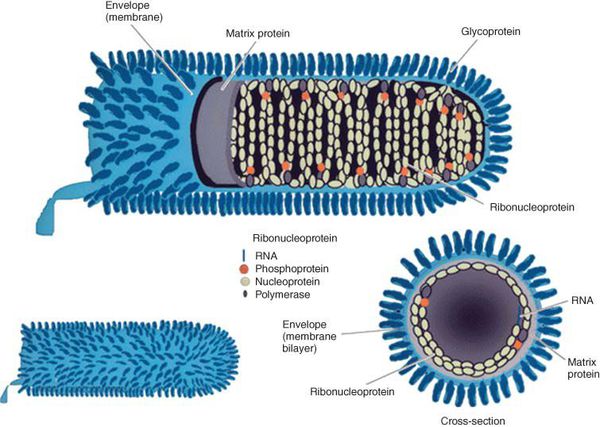
Строение вируса бешенства
Вирус бешенства неустойчив в окружающей среде, практически мгновенно погибает под воздействием прямых солнечных лучей, при нагревании до 60°C инактивируется в течении 10 минут, при действии различных бытовых дезинфектантов и спирта, а также при высушивании — практически мгновенно, при воздействии желудочного сока — за 20 минут.
В трупах павших животных может сохраняться до трёх месяцев. Вирус достаточно устойчив к низким температурам, (при 0°C может сохраняться несколько недель), однако при этом быстро теряет свою вирулентность — способность вызывать заболевание. При оттаивании и повторном замораживании погибает — это, в совокупности в другими факторами, обуславливает невозможность такого пути заражения.
Культивация вируса происходит посредством внутримозгового заражения лабораторных животных (белые мыши, крысы) — в таких случаях скрытый период длится до 28 дней.[1][2][3]
Эпидемиология
Бешенство — зоонозная природно-очаговая инфекция. Распространение практически повсеместное (исключение — Япония, Новая Зеландия, Великобритания, Австралия и Антарктида).
Какие животные переносят бешенство
Источником инфекции могут быть собаки (до 99%), лисы, летучие мыши, волки, кошки и мелкие грызуны. Любое млекопитающее и птицы могут болеть бешенством, но в подавляющем большинстве не представляют опасности для человека (например, птицы).
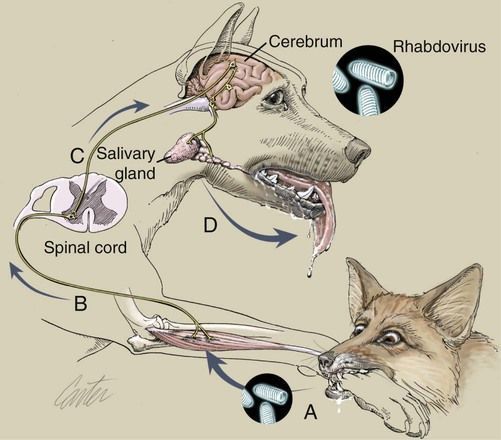
Механизм передачи вируса
Как можно заразиться бешенством
Механизм передачи:
- контактный — при укусе или ослюнении, редко возможно заражение при разделке убитого животного;
- маловероятен аэрозольный механизм заражения — например, в пещере, населённой летучими мышами;
- алиментарный — при поедании павших от бешенства животных;
- трансплацентарный путь — при передаче вируса от заражённой матери к ребёнку;
- трансплантационный путь — при пересадке органов от людей, умерших от бешенства (при неверно поставленном диагнозе).
В широкой практике вирус передаётся только через слюну, всё остальное является казуистическими случаями (при поедании животного — через мозговое вещество, при пересадке роговицы и т.п.).
Передача вируса от человека к человеку при укусе или поцелуе, при укусе мышей (кроме летучих) теоретически возможна, однако таких случаев не зарегистрировано.
Рост заболеваемости характеризуется периодичностью, зависящей от природных условий, колебаний наличия кормовой базы грызунов, численности плотоядных животных.
Заражение может наступить при:
- укусе больного животного (становится заразным за несколько дней до начала клинических проявлений — в среднем 5-7 дней, максимально до 10);
- прямом ослюнении повреждённых кожных покровов и слизистых оболочек (даже микроскопическом);
- теоретически возможно заражение при оцарапывании кожи когтями больного животного (на когтях вируса нет, но после получения царапины слюна животного может попасть в свежую рану, например, при лае).
Следует понимать, что не каждое больное бешенством животное выделяет вирус со слюной и не каждый укус передаёт человеку вирус бешенства. В среднем, при укусе животного, у которого доказано заболевание бешенством, при отсутствии антирабической вакцинации у укушенного заболевают не более 30% человек. Слюна на полу, земле, траве, пакете, дверной ручке, в реке и т.п. опасности для человека не представляет.
Восприимчивость всеобщая. Наибольшей опасности подвергаются дети, особенно в сельской местности (множество бродячих и диких животных). Ежегодно от бешенства погибает около 50 тысяч человек, в основном в Южно-Азиатском регионе.
Интересной особенностью является наличие естественного иммунитета к вирусу у холоднокровных животных и рыб.[1][4][5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бешенства
Инкубационный период бешенства составляет от 10 дней до 3 месяцев. Он зависит от локализации укуса:
- наиболее быстро заболевание развивается при укусе в лицо, шею, голову, больших повреждениях;
- более длительный период при локализации укусов в конечности, туловище, особенно единичных.
Описаны казуистические случаи скрытого периода до 1 года.
В развитии бешенства выделяют несколько периодов, последовательно сменяющих друг друга (иногда без чётко прослеживающейся динамики):
- инкубационный (10 дней — 1 год);
- продромальный (1-3 дня);
- возбуждения (2-3 дня);
- паралитический (1-3 дня).
- смерть.
После укуса формируется рубец, ничем не отличающийся от рубцов другого происхождения.
Первыми признаками бешенства у человека являются:
- зуд;
- неприятные ощущения;
- малоинтенсивные боли в месте укуса и близлежащей области;
- воспаление рубцовой ткани (происходит нечасто).
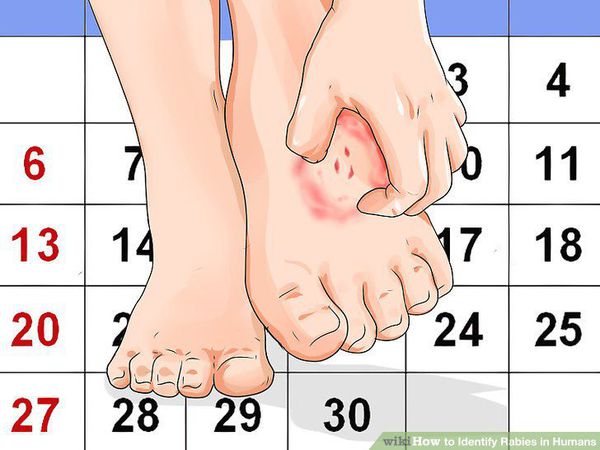
Зуд — начальный признак развития бешенства
Симптомы бешенства у человека: общее недомогание, повышенная потливость, субфебрильная температура тела (37,1–38,0 °C), сухость во рту, снижение аппетита, чувство стеснения в груди. Сон больных нарушен — нередки кошмары в начале болезни, сменяющиеся бессонницей. Нарастает беспричинная тревога, беспокойство, тоска, появляется страх смерти (с нарастающим компонентом), причём выраженность данных симптомов повышается в зависимости от того, насколько сильно человек осознает возможность заболевания.
Повышается чувствительность к раздражителям (звуковым, тактильным, световым) с постепенным нарастанием их выраженности. Крайняя степень — аэрофобия, фотофобия, акустикофобия, гидрофобия — характеризуется вздрагиванием всего тела при малейшем дуновении ветра, звуках, ярком свете, судорогами мышц глотки, одышкой, вытягиванием рук вперёд, чувством страдания на лице с экзофтальмом, расширением зрачка, взглядом в одну точку в течении нескольких секунд.
Часто симптомы бешенства у людей сопровождаются икотой и рвотой. Во рту скапливается густая вязкая слюна, больной покрывается холодным липким потом, повышается ЧСС (пульс).
Часто на этом фоне при прогрессировании заболевания возникает возбуждение, больные мечутся, взывают о помощи, могут приходить в яростное состояние с помрачением сознания — дерутся, рвут одежду, могут ударить окружающих или укусить. После наступает состояние относительного покоя, сознание проясняется, и поведение становиться вполне адекватным.
Наиболее известный симптом бешенства — гидрофобия, когда при попытке выпить воды или даже при виде и мысли о воде развивается характерный судорожный приступ. В течении нескольких дней из-за невозможности пить и есть развивается обезвоживание, снижение массы тела. Начинается обильное слюноотделение, больные не сглатывают слюну, и она стекает с уголков рта и по подбородку.
Если во время одного из приступов не наступает смерть, развивается период параличей. Исчезают приступы, возбуждение и страх, больные начинают питаться и пить воду. Данное состояние можно принять за улучшение и тенденцию к выздоровлению, однако это грубое заблуждение и признак скорой смерти. Снижаются двигательные и чувствительные характеристики мышц лица, языка, конечностей. Повышается температура тела до гиперпиретических цифр (40–42°C), нарастает тахикардия, снижается артериальное давление, нарастает вялость, апатия. Смерть от бешенства неизбежно наступает от паралича дыхательного и сосудистого центров на 6-8 день болезни.

Ранние и поздние симптомы бешенства
Не всегда бешенство включает все указанные периоды, иногда наблюдается выпадение продромального периода, фазы возбуждения, может наблюдаться картина восходящих параличей («тихое» бешенство) с более длинным инкубационным периодом и временем развития заболевания без типичных симптомов (часто верный диагноз не устанавливается).
Бешенство у детей имеет более короткий инкубационный период и чаще протекает в «тихой» форме без выраженного периода возбуждения.
У беременных бешенство может протекать в достаточно видоизменённой форме (часто первично принимается за токсикоз), летальность 100%, влияние на плод в настоящее время недостаточно изучено.[1][2][5]
Патогенез бешенства
После укуса или ослюнения повреждённого кожного покрова вирус бешенства некоторое время (до трёх недель) находится в месте внедрения. После этого начинается его центростремительное распространение в направлении центральной нервной системы (ЦНС) по периневральным пространствам со средней скоростью 3 мм/ч (аксоплазматический ток). Каких-либо значимых изменений в структуре нервной ткани не отмечается.
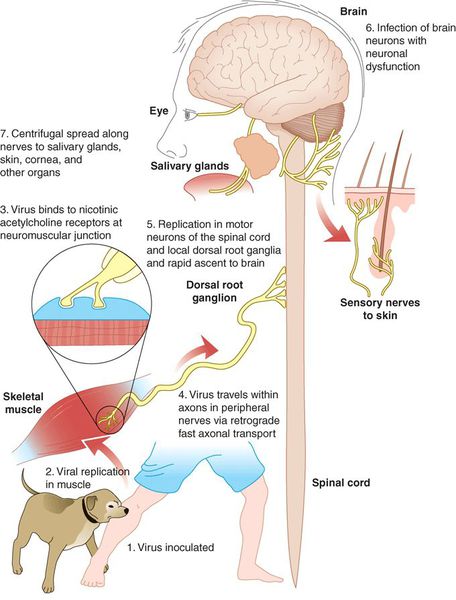
Механизм зарождения и развития бешенства
Возможно лимфогенное распространение вируса, однако роли в патогенезе и заражении это не играет.
Достигнув ЦНС вирус активно размножается в клетках (наиболее значимые области — аммонов рог, мозжечок, продолговатый мозг), где происходят воспалительно-дистрофические изменения умеренной выраженности (негнойный полиэнцефалит), обусловливающие изменение жизнедеятельности, паралитические явления и смерть (от паралича дыхательного и сосудодвигательного центров).
При исследовании материала мозга в цитоплазме клеток обнаруживаются специфические тельца Бабеша-Негри (цитоплазматические эозинофильные включения).
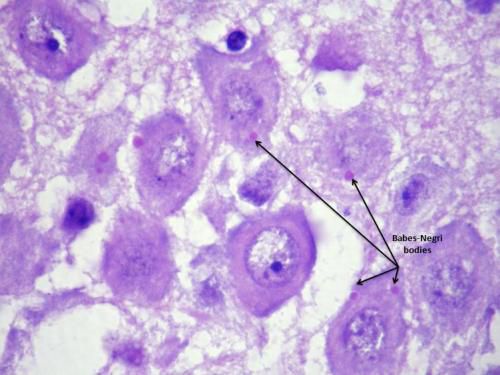
Тельца Бабеша-Негри
Из мозга вирус по центробежным нефронам попадает в различные органы и ткани, в том числе и слюнные железы и выделяется со слюной в окружающую среду.[1][2][3]
Классификация и стадии развития бешенства
Бешенство классифицируют:
- по стадиям:
- продромальная (предвестники заболевания);
- разгара (возбуждения/депрессии);
- параличей (отключение функционирования органов);
- по клиническим формам:
- бульбарная (расстройство речи, глотания, асфиксия);
- менингоэнцефалитическая (симптоматика психоза);
- паралитическая (ранее развитие параличей);
- мозжечковая (головокружение, неустойчивость походки);
- по МКБ-10:
- лесное бешенство (от диких животных);
- городское бешенство (от домашних животных);
- бешенство неуточнённое;
- по типу:
- эпизоотия (одномоментное прогрессирующее распространение заболевания среди большого количества животных) бешенства городского типа;
- эпизоотия бешенства природного типа.[3][4]
Осложнения бешенства
Ввиду быстрого наступления смерти при развитии бешенства осложнения просто не успевают развиться.[1]
Диагностика бешенства
Диагностика бешенства происходит на основании комплекса эпидемиологических и клинико-лабораторных данных. Общеклинические методы исследований малоинформативны.
Из специфических лабораторных тестов выделяют прижизненные методы и посмертные (имеют наибольшее значение). Практически все они недоступны в общелабораторной сети и выполняются только в лаборатории особо опасных инфекций (например, в антирабическом центре ФГБУ «Научный центр экспертизы средств медицинского применения» Минздрава России в Москве).
Прижизненные:
- определение вирусных антигенов в отпечатках роговицы или биоптате кожи затылка методом МФА (метод флуоресцирующих антител);
- определение антител к вирусу бешенства с седьмого дня болезни (чаще всего не удаётся ввиду наступления гибели человека);
- ПЦР спинномозговой жидкости.
Полимеразная цепная реакция (ПЦР)
Посмертные диагностические методы:
- гистологический экспресс-метод мазков-отпечатков головного мозга (обнаружение телец Бабеша-Негри — достоверность около 85-90%, время выполнения до 2 часов);
- биологический метод (основанный на заражении лабораторных животных и обнаружении телец Бабеша-Негри в мозговой ткани погибших животных, достоверность до 100%, время выполнения до 30 дней);
- методы ИФА и ПЦР тканей мозга, слюны, роговицы.[2][4]
Лечение бешенства
При заражении человека и появлении начальных симптомов бешенства практически неизбежен летальный исход. В мире известно лишь о нескольких случаях излечения от развившегося бешенства (т.н. «Милуокский протокол» — введение в искусственную кому с поддержанием основных жизненных функций), однако в большинстве случаев любые методы лечения оказываются неэффективными и способны лишь незначительно продлить время жизни человека.
В целях повышения качества жизни и уменьшения страданий больного помещают в отдельную изолированную палату с минимизированными факторами внешней агрессии (затемнение, звукоизоляция, отсутствие сквозняков). Назначается комплекс лекарственных средств, направленный на уменьшение возбудимости нервной системы, дезинтоксикацию организма, поддержку дыхательной и сердечно-сосудистой функций.[1][3]
Народные средства для лечения бешенства неэффективны, при контакте с предположительно больным животным нужно немедленно обратиться к врачу.
Прогноз. Профилактика
Основным средством предупреждения распространения и заболевания бешенством является выполнение ряда профилактических мероприятий, позволяющий снизить риски инфицирования и развития заболевания.
Выделяют мероприятия, направленные на предотвращение распространения бешенства в природе (как дикой, так и в антропургической среде):
- регуляция численности диких и одичавших домашних животных-хищников (отлов, отстрел, вакцинация);
- соблюдение правил содержания собак, кошек и пушных зверей;
- обязательная вакцинация от бешенства домашних животных, особенно собак и кошек, профилактическая вакцинация лиц, связанных с постоянным контактом с животными;
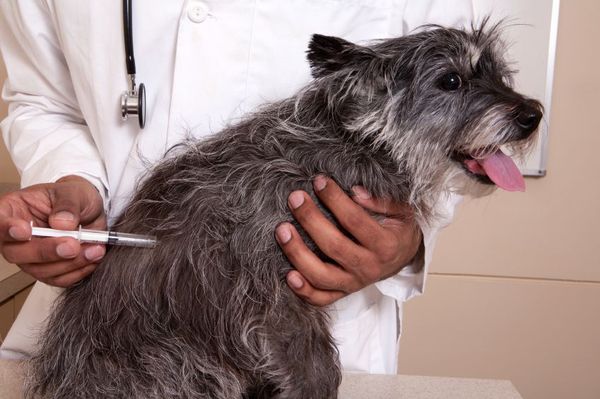
Вакцинация от бешенства домашних животных
- запрет общения домашних животных с бродячими;
- избегание прямого контакта с дикими животными, забежавшими на подворья;
- регулирование численности грызунов, являющихся кормом хищных животных.
В случае, если произошла встреча с животным и последующее прямое ослюнение им повреждённых кожных покровов (слизистых оболочек) или укус необходимо провести комплекс профилактических мероприятий, направленных на предотвращение потенциального заражения вирусом бешенства и развитие заболевания.
В первую очередь необходимо оценить и зафиксировать:
- с каким именно животным столкнулись (дикое, домашнее);
- какого его поведение (адекватное ситуации, агрессивное, излишне дружелюбное);
- есть ли возможность проводить за ним наблюдение — это очень важно: нельзя убивать или прогонять животное, так как элементарное наблюдение за поведением зверя до 10 дней от укуса позволяет исключить бешенство с вероятностью 100% (при отсутствии гибели или изменения в поведении можно спокойно выдохнуть и забыть об инциденте).
По возможности животное доставляют в ветеринарную службу для осмотра и помещения на карантин до 10 дней, при гибели животного должно быть обязательно проведено исследование на бешенство.
Постэкспозиционная профилактика
Постэкспозиционная профилактика (ПЭП) — это оказание первой помощи после контакта с предположительно заражённым животным. ПЭП позволяет предотвратить проникновение вируса в центральную нервную систему, которое неминуемо приводит к смерти.
ПЭП заключается в следующем:
- обильное промывание и местная обработка раны от укуса или царапины;
- курс иммунизации вакциной против бешенства, соответствующей стандартам Всемирной организации здравоохранения;
- при наличии показаний — введение антирабического иммуноглобулина (АИГ) [6].
Как можно раньше после укуса необходимо промыть рану концентрированным мыльным раствором и незамедлительно обратиться в ближайшее медицинское учреждение (травматологическое отделение, антирабический кабинет) для консультации врача-рабиолога и определения показаний к проведению антирабической вакцинации и её объёму. При этом будет иметь значение наличие или отсутствие случаев бешенства в районе, принадлежность животного, его поведение, наличие профилактических прививок от бешенства, характер и локализация повреждений и др.
Достаточно распространены мифы и излишние страхи о возможности заражения в абсолютно невозможных для этого ситуациях или, напротив, преуменьшение рисков в действительно опасной ситуации. Поэтому не следует оставлять такие инциденты на самотёк, необходимо изложить все факты врачу на приёме и совместно принять верное решение.
Консультирования на заочных интернет-порталах являются хорошим начинанием, однако зачастую проводятся специалистами, не имеющими должного образования и понимания проблемы, на них невозможно оценить некоторые важные моменты, поэтому ни в коем случае не стоит подменять очную консультацию рабиолога на совет «дяди» из телевизора. Помните, что расплата за неверное решение в данном случае — смерть!
Единственным методом высокоэффективного предотвращения развития заболевания и сохранения жизни человека является вакцинация.
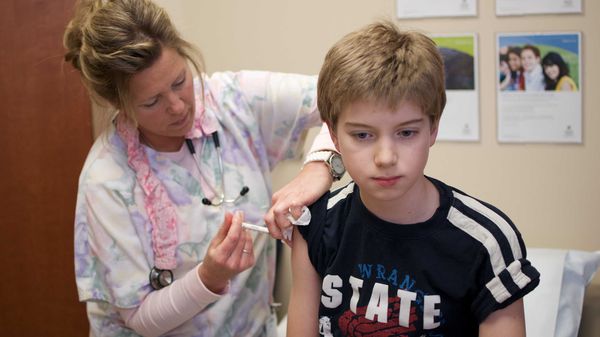
Вакцинация человека от бешенства
В зависимости от степени риска практикуется введение антирабического иммуноглобулина (при высоком риске) в сочетании с антирабическими вакцинами. Все вакцины от бешенства являются взаимозаменяемыми, в РФ допускается введение до шести доз вакцины, в прочих странах курс может несколько отличаться в зависимости от вакцины.
Введение вакцин должно осуществляться строго по графику, утверждённому производителем и лечащим врачом. Отход от схемы грозит нарушением выработки антител и смертью.
ПЭП зависит от степени контакта с животным, предположительно заражённым бешенством:
| Категории контакта с предположительно бешеным животным | Меры постэкспозиционной профилактики (ПЭП) |
|---|---|
| I – прикосновение к животным или их кормление, облизывание животными неповреждённой кожи | Необходимо помыть открытые участки кожи, ПЭП не требуется |
| II – сдавливание открытых участков кожи, небольшие царапины или ссадины без кровотечений | Промыть рану и срочно ввести вакцину |
| III – единственный или множественные укусы или царапины, облизывание животным повреждённой кожи; попадание слюны на слизистые оболочки, контакт с летучими мышами | Промыть рану, срочно ввести вакцину и антирабический иммуноглобулин |
Риск возрастает:
- если известно, что животное относится к виду, который может быть носителем или переносчиком бешенства;
- контакт произошёл в районе, в котором встречается бешенство;
- рана или слизистая оболочка загрязнена слюной животного;
- животное выглядит больным или ведёт себя нетипично;
- укус не был спровоцирован;
- животное не вакцинировано или его прививочный статус не установлен [6].
Противопоказания к вакцинации
Не существует абсолютных противопоказаний к вакцинации от бешенства. При наличии каких-либо заболеваний и состояний, препятствующих проведению процедуры, её выполнение должно осуществляться в стационаре под контролем медицинского персонала и прикрытием противоаллергических и иных средств.
Чем раньше начат курс вакцинации, тем больше шансов на благоприятный исход ситуации, поэтому основное правильное действие после опасной ситуации — незамедлительно очно посетить врача-рабиолога, который проведёт анализ ситуации и примет ответственное решение.
Как правило, вакцинация не приводит к каким-либо негативным последствиям, наиболее выраженные из них — это умеренная болезненность и чувствительность в районе инъекции и аллергические реакции, достаточно легко купируемые соответствующими средствами.
На время вакцинации следует отказаться от чрезмерных нагрузок на организм, приёма иммунодепрессивных препаратов (при возможности), употребления алкоголя (имеют место случаи ухода в длительный запой и пропуска прививок), так как истощающие и иммунодепрессивные влияния могут ослабить выработку защитных антител и быть причиной неудачи вакцинации.
После окончания курса все ограничения снимаются, так как к этому времени происходит формирование адекватного уровня иммунитета и гибель вируса.[1][3]
Общие сведения
Бешенство — острое неизлечимое вирусное заболевание, которое передаётся через укус заражённого животного. Инфекция затрагивает центральную нервную систему и вызывает тяжёлое воспаление головного мозга (энцефалит), которое приводит к смерти больного.
Согласно историческим данным, бешенство убило не так много людей, как чума, оспа или холера. Но люди веками испытывали ужас перед этой болезнью, которая непременно заканчивается мучительной смертью.
Вплоть до XIX века в Европе возникали обширные вспышки бешенства лис, собак, волков. Например, в литературе описан случай: в 1851 году во Франции заражённый волк всего за день искусал 46 человек и 82 особи крупного рогатого скота.
В те времена ещё ничего не знали о возбудителе и не умели диагностировать инфекцию — для профилактики просто массово убивали животных. В Британии в середине XVIII века ситуация была настолько плохой, что за уничтожение бездомной собаки выплачивали награду в 2 шиллинга (в то время значительная сумма). В начале XIX века истребляли целые стаи породистых гончих.

Средневековая гравюра, на которой изображено убийство бешеной собаки
Люди, которых укусило животное, инфицированное вирусом бешенства, были обречены. Чтобы получить шанс на спасение, заражённые соглашались на радикальные методы: прижигали раны или ампутировали укушенную конечность, иногда орошали место укуса ядовитыми веществами, например азотной кислотой.
Огромный вклад в изучение бешенства внёс французский учёный Луи Пастер. Он сделал ряд важных открытий и в 1885 году впервые привил человека, пострадавшего от бешеной собаки. Это был девятилетний мальчик, у которого насчитали 14 укусов, обильно покрытых слюной больного животного. Ребёнок был обречён, а экспериментальная вакцина давала ему шанс на выживание. Мальчик выжил, а Луи Пастер получил мировое признание.
Сегодня единственный шанс спасти жизнь пациента — сделать ему прививку сразу после укуса.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) бешенство обозначают общим кодом А82.
Подразделы бешенства:
- A82.0 — лесное бешенство;
- A82.1 — городское бешенство;
- A82.9 — бешенство неуточнённое.
Каждый месяц
дарим подарки
и делаем скидки до 30%
🥰
Начните экономить прямо сейчас!
Причины бешенства
Причина бешенства — нейротропный вирус Neuroryctes rabid из семейства Rhabdoviridae (рабдовирус) рода Lyssavirus (лиссавирус). Rabies в переводе с латыни и lyssa с древнегреческого означают одно и то же — «бешенство».
У возбудителя инфекции необычная пулевидная форма — один конец уплощённый, другой вытянутый. В сердцевине находится генетический материал вируса (РНК), который защищён оболочкой с шипиками на поверхности.
Именно шипики вируса провоцируют иммунный ответ организма человека. Также они отвечают за прикрепление вирусной частицы к поверхности клетки-мишени и проникновение внутрь неё.
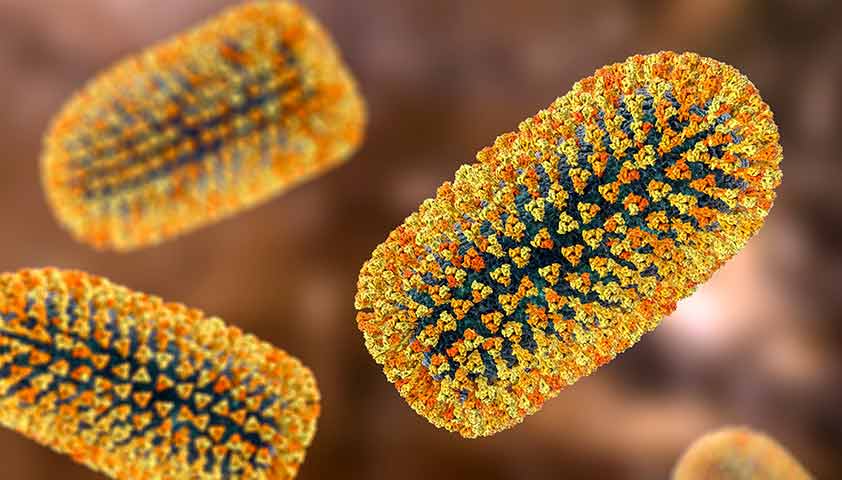
Вирус бешенства при многократном увеличении — его поверхность усеяна шиповидными выростами, которые помогают проникать внутрь клеток-мишеней
Разновидности вируса бешенства:
- дикий (уличный) — циркулирует среди животных и опасен для человека;
- фиксированный — ослабленный, утративший активность из-за лабораторных манипуляций. Используется для производства вакцины.
Вирус плохо выживает в окружающей среде: быстро погибает под воздействием ультрафиолетовых лучей и дезинфицирующих средств, при кипячении разрушается за 2 минуты. Однако при низких температурах (до −70 °C) может сохраняться долго.
Распространённость бешенства
Бешенство — это глобальная угроза. Природные очаги заболевания распространены по всему миру, исключение — Океания и Антарктида. В Австралии смертельно опасная инфекция появилась относительно недавно — первые случаи были зарегистрированы в 1996 году.
Долговременный хозяин (резервуар) вируса бешенства — летучие мыши. Сами они не заболевают, но помогают возбудителю распространяться в природе.
Основные носители и распространители бешенства — теплокровные животные. Человек лишь случайное звено в цепочке передачи вируса, он не имеет значения для циркуляции возбудителя в природе.
Различают бешенство городское (болеют домашние и сельскохозяйственные животные) и лесное (болеют дикие животные). В России доминирует лесной вариант.
По заболеваемости диких животных лидируют пять федеральных округов: Сибирский, Уральский, Центральный, Южный и Приволжский — здесь выявляют 77% всех случаев бешенства. Среди людей более 85% случаев бешенства регистрируют в Центральном, Южном, Северо-Кавказском и Приволжском округах.
Ежегодно до 70 тысяч человек в мире умирают от бешенства. Каждые 15 минут — 2 человека, в сутки — приблизительно 200.
Около 95% смертей от бешенства приходится на страны Азии, Африки и Латинской Америки. Есть предположение, что значительная часть случаев остаётся невыявленной из-за плохого эпидемиологического надзора и диагностики.
Какие животные переносят бешенство
Основные носители бешенства на территории России — лисы, волки, енотовидные собаки, шакалы, корсаки и песцы.

Енотовидная собака

Шакал обыкновенный

Корсак, или степная лисица
Регистрируются случаи бешенства у хорьков, барсуков, бобров, куниц, крыс, хомяков, нутрий, белок, ондатры. Реже встречается заболевание у лосей, медведей, ежей, рысей и других диких кошек.

Полевой хомяк

Ондатра, или мускусная крыса

Барсук европейский
От диких животных заражаются сельскохозяйственные и домашние. Лидируют по заражённости собаки и кошки — на их долю приходится до 33% случаев бешенства. Реже (около 13%) источником инфекции выступает мелкий и крупный рогатый скот, а также лошади.
Распространено ошибочное мнение, что бешеное животное легко определить по его нетипичному поведению, повышенному слюноотделению, излишней агрессии и попыткам укусить. В далеко зашедшей стадии заболевания это возможно.
Но если животное заразилось недавно, оно не будет выглядеть как персонаж фильма ужасов — крайне агрессивным и с пеной у рта. Даже внешне здоровый зверь может передавать вирус. Определить, заражено животное или нет, возможно только при лабораторном исследовании.

Если лиса выходит днём к месту обитания человека — это повод заподозрить у неё бешенство
В интернете можно встретить страшилки о птицах-убийцах, которые заражают людей бешенством. Птицы теплокровные, но не млекопитающие — они могут переносить разные инфекции (птичий грипп, орнитоз), но только не бешенство.
Как можно заразиться бешенством
Вирус находится в слюне заражённого животного и передаётся через укус. Ослюнение кожи не менее опасно — через ссадины или царапины возбудитель проникает в кровь человека. Также заразиться можно, если капельки слюны животного попали на слизистые оболочки глаз, рта или носа. Этот путь передачи называется прямым контактным.
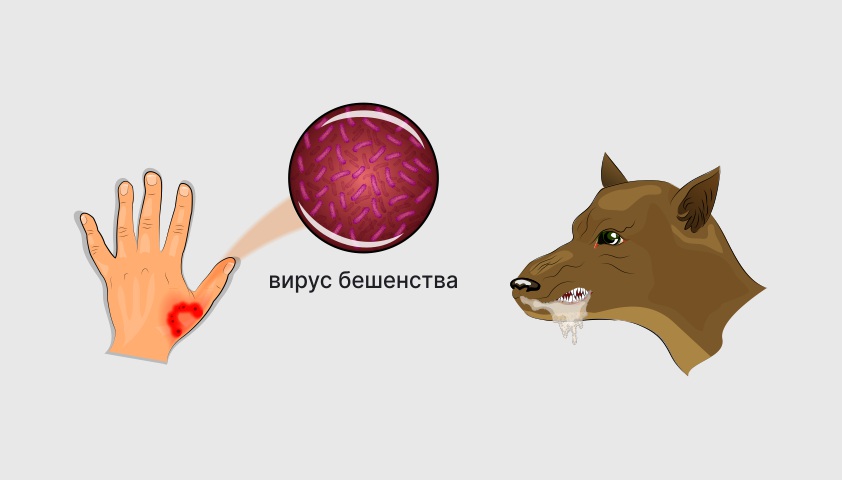
Основной путь передачи вируса бешенства человеку — через укус или ослюнение повреждённой кожи и слизистых оболочек
Также есть несколько маловероятных путей передачи бешенства:
- аэрозольный — при посещении пещер, населённых летучими мышами;
- алиментарный — при употреблении в пищу больных бешенством животных;
- трансплацентарный — от инфицированной матери к ребёнку;
- трансплантационный — при пересадке органов и тканей от людей, умерших от недиагностированного бешенства;
- контактный — при разделке туши заражённого животного.
Теоретически возможна передача вируса бешенства от человека к человеку при укусе или при попадании капель слюны на слизистые оболочки. Однако подтверждённых случаев заражения таким путём нет.
Механизм развития инфекции
Вирус бешенства попадает в организм человека со слюной заражённого животного. От нескольких часов до месяца возбудитель находится в том месте, где попал в организм. Здесь происходит его первичное размножение (репликация).
Затем по периферическим нервным волокнам вирус продвигается к центральной нервной системе — головному мозгу. Приблизительная скорость передвижения инфекционного агента — 3 мм/ч.
Достигнув цели, вирус бешенства распространяется по нейронам головного мозга и активно размножается. Это провоцирует развитие энцефалита — воспаления вещества мозга.
В клетках головного мозга, которые поразил вирус, формируются так называемые тельца Бабеша — Негри. Это специфические включения, похожие на чёрные гранулы сферической или овальной формы. Названы эти гранулы в честь двух учёных — Виктора Бабеша и Адельчи Негри, которые независимо друг от друга их описали.
Тельца Бабеша — Негри имеют значение для подтверждения диагноза «бешенство» при патологоанатомическом исследовании мозговой ткани.
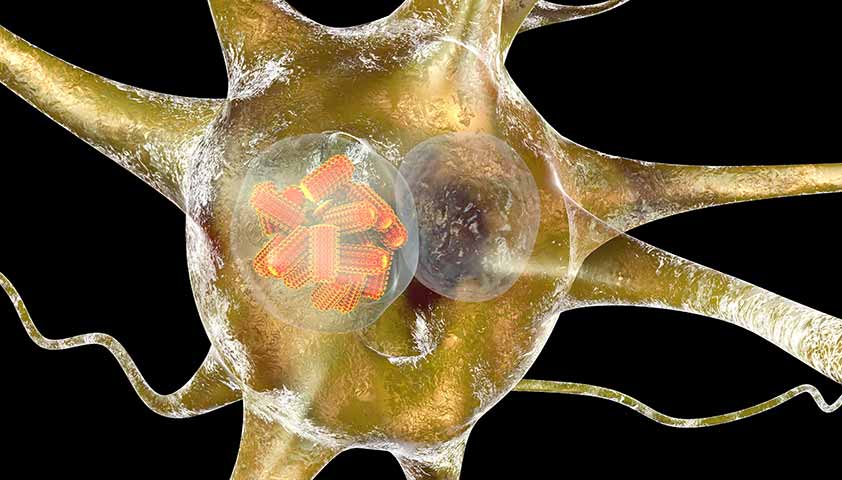
Тельца Бабеша — Негри в нейронах — внутриклеточные фабрики вирусных частиц
Из центральной нервной системы вирус продолжает распространяться по организму. По нервным волокнам проникает в слюнные железы и внутренние органы. Большая концентрация вируса в слюнных железах (более 10 тысяч копий в 1 мл крови) объясняется обширной нервной сетью в них. В крови возбудителя бешенства нет.
Симптомы бешенства
Бешенство развивается в несколько этапов.
Инкубационный период — это время между контактом с вирусом и появлением первых симптомов. В среднем этот период длится от 30 до 90 дней, но может быть короче или длиннее — от недели до года. В медицинской литературе есть данные о пациенте, инкубационный период бешенства у которого продолжался более 6 лет.
Срок зависит от места и глубины проникновения вируса в организм, а также от количества вирусных частиц в ране. Болезнь будет развиваться стремительнее, если укус на лице, шее, руках — отсюда вирус быстрее попадает по нервным волокнам к головному мозгу. Максимальный период инкубации вируса в организме — при укусах ног.
Продромальный период — время, когда появляются первые неспецифические симптомы, похожие на острое респираторное заболевание (ОРЗ).
Период длится в среднем 1–4 дня. Появление симптомов означает, что вирус проник в центральную нервную систему и начинает наносить вред организму.
Неспецифические симптомы:
- лихорадка — повышение температуры тела до 37–38 °C;
- повышенная чувствительность к свету, громким звукам, прикосновениям;
- головная боль;
- быстрая утомляемость, слабость;
- тревожность или апатия;
- раздражительность или чрезмерная весёлость;
- потеря аппетита;
- нарушение сна, кошмары;
- общее недомогание.
В месте уже зарубцевавшегося укуса возникают припухлость, покраснение и зуд. Возможно покалывание, пощипывание, жжение или тянущая боль. Постепенно симптомы усугубляются.
В разгар заболевания проявляются две стадии — возбуждения и параличей.
Стадия возбуждения — это 2–3 дня, когда нервная система становится очень возбудимой из-за попадания вируса в структуры мозга.
Для стадии возбуждения характерны приступы буйства — человек пытается убежать, напасть или укусить, возможны зрительные и слуховые галлюцинации. Приступы могут длиться несколько минут, после чего состояние стабилизируется.
Один из ярких симптомов фазы возбуждения — гидрофобия (водобоязнь). Когда человек пытается выпить воды, у него происходит спазм мышц глотки. Когда болезнь прогрессирует, спазмы возникают даже при виде или звуке льющейся воды. Пациент также не может глотать выделяющуюся слюну.
Для стадии возбуждения характерны ещё несколько специфических симптомов:
- аэрофобия — даже небольшое дуновение ветра или сквозняк могут вызвать болезненные судороги в теле;
- фотофобия — судорожная реакция на яркий свет;
- акустикофобия — судороги провоцируют громкие или резкие звуки.
Судороги продолжаются несколько секунд, но они настолько мучительны, что оставляют после себя сильное чувство страха. С каждым следующим приступом продолжительность увеличивается. Судороги затрагивают дыхательную мускулатуру, поэтому у пациента случаются кратковременные остановки дыхания.
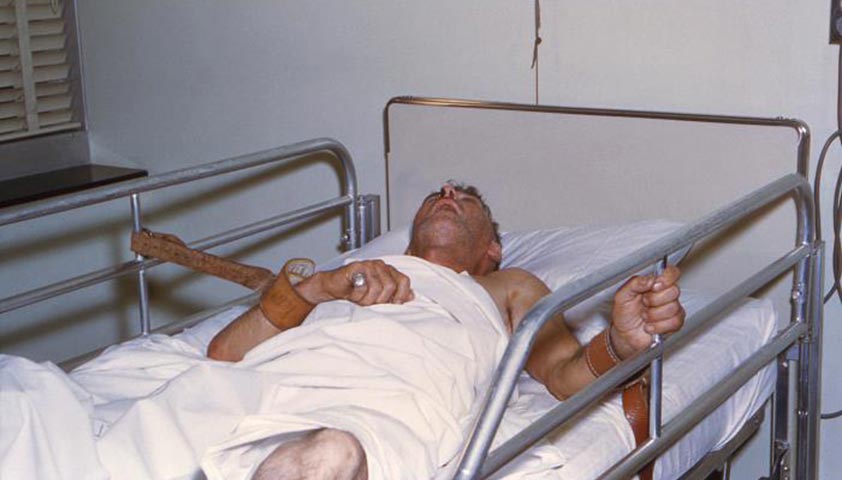
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Пациент с бешенством в разгар заболевания — стадия психомоторного возбуждения
Когда начинается паралитическая стадия, приступы буйства и судороги прекращаются, а сознание проясняется. Специфические симптомы (гидрофобия, аэрофобия) тоже уменьшаются, а затем и вовсе проходят. Пациент может есть и пить воду. Возникает ложное ощущение, что болезнь отступила.
Однако температура тела при этом повышается до критических отметок (42 °C) и на этом фоне угасает двигательная активность — развиваются параличи рук, ног, туловища, лица, языка, глазных мышц. Внешне пациент выглядит спокойным.
Длится период параличей обычно не более суток. Смерть наступает от остановки дыхания или сердца.
В среднем от появления первых симптомов бешенства до смерти проходит 3–7 дней.
Заболевание не всегда развивается по чётко определённым стадиям. Возможно атипичное течение инфекции:
- форма без предвестников (высокой температуры и признаков ОРВИ);
- «тихое» бешенство (без стадии возбуждения).
На территории России в течение последних 20 лет преобладает именно «тихое» бешенство. Фазы возбуждения у этой формы болезни нет, а параличи развиваются в разных частях тела, начиная от места повреждения. Гидро- и аэрофобия выражены незначительно или не появляются вовсе. Смерть наступает из-за паралича дыхательного или сосудодвигательного центра головного мозга.
Диагностика бешенства
До появления симптомов болезни нельзя установить, заразился человек бешенством или нет. Инфицированным считается каждый, кто контактировал с заражённым или неизвестным животным.
После появления симптомов диагноз устанавливают по специфическим признакам бешенства: гидро-, аэро-, фотофобии, приступам психомоторного возбуждения и обширным параличам.
Лабораторное исследование врач использует в качестве вспомогательного метода диагностики — для исключения других заболеваний центральной нервной системы. Также анализы помогают корректировать поддерживающую терапию смертельной инфекционной болезни.
Для этих целей назначают клинический и биохимический анализы крови, исследование уровня электролитов.
Для специфической прижизненной диагностики бешенства исследуют отпечатки роговой оболочки глаза и биологического материала кожи затылка.
Окончательный диагноз устанавливают посмертно: при обнаружении телец Бабеша — Негри в тканях мозга и определении антигенов вируса.
Лечение бешенства
Специфического лечения от бешенства нет. Пациента размещают в отдельной палате инфекционного отделения и максимально ограждают от раздражителей, которые могут провоцировать судорожные приступы.
Действия врачей при смертельной инфекции направлены на уменьшение страданий пациента. Ему дают обезболивающие, противосудорожные и снотворные препараты, витамины и питательные растворы. Продлить жизнь пациента с инфекцией бешенства на какое-то время может искусственная вентиляция лёгких (ИВЛ).
Важно не дожидаться симптомов бешенства, а обращаться за медицинской помощью сразу после укуса животного. Это спасёт жизнь!
Выздоровление от смертельной инфекции считается исключительным случаем — практически невозможным. Современной мировой медицине известно всего о 13 случаях выживания после появления симптомов бешенства.
В 2005 году был разработан экспериментальный курс лечения, известный как «Милуокский протокол». Он подразумевает погружение пациента в искусственную кому и введение ему комплекса противовирусных и сосудистых препаратов.
Пациенты, которых лечили по «Милуокскому протоколу», были инфицированы вирусом бешенства, полученным от летучих мышей. Считается, что эта форма вируса менее агрессивна, чем другие.
В результате из 38 пациентов, к которым был применён этот метод лечения, выжили только 6 человек. Экспериментальный протокол был признан неэффективным — его не одобрили для использования в широкой клинической практике.
Профилактика бешенства
Лучшее, что можно сделать, чтобы не заразиться бешенством от диких или бездомных городских животных — это не приближаться к ним, не пытаться покормить или погладить. Своих питомцев необходимо вакцинировать и осторожно вести себя с незнакомыми домашними животными.
При любом укусе или попадании слюны животного на повреждённую кожу или слизистые оболочки нужно немедленно обратиться за медицинской помощью в ближайший травматологический пункт. Дальнейшую тактику с учётом всех обстоятельств произошедшего определит врач.
Если невозможно срочно попасть в медицинское учреждение, рекомендуется обильно промыть место укуса проточной водой (не менее 15 минут) с мылом или любым моющим средством. Края раны обработать 70%-ным спиртом или 5%-ным раствором йода и наложить стерильную повязку. После этого искать возможность как можно быстрее добраться до больницы.

Даже к незначительному укусу животного следует относиться как к опасному из-за риска заражения бешенством
Врач обрабатывает рану и проводит так называемую постэкспозиционную профилактику (ПЭП) — это вакцинация против бешенства и введение (по показаниям) антирабического иммуноглобулина (АИГ). Такие меры предотвращают попадание вируса в центральную нервную систему.
Популярный миф о 40 болезненных уколах в живот можно забыть. Максимальный курс современной вакциной от бешенства — 6 инъекций, по 1 мл на 1, 3, 7, 14, 30, 90-й день. Детям инъекции делают в мышцу бедра, взрослым — в область плеча.
Схема профилактической иммунизации не меняется, даже если человек обратился через несколько месяцев после контакта с животным. Курс может быть укорочен до 3 прививок, если доказано, что укусившее животное не заражено бешенством.
Прививку от бешенства можно делать беременным и новорождённым.
После прививки важно соблюдать правила:
- не принимать алкоголь во время вакцинации и в течение полугода после курса,
- не перегреваться и не переохлаждаться,
- не злоупотреблять пребыванием под прямыми солнечными лучами,
- сообщать врачу обо всех принимаемых препаратах.
Несоблюдение простых правил может повлиять на эффективность вакцины или привести к осложнениям.
Антитела к вирусу бешенства вырабатываются через 14 дней после первой прививки. Максимальная концентрация антител наблюдается спустя месяц. После прохождения полного курса вакцинации эффект длится около 3 лет.
Источники
- Бешенство (гидрофобия) у взрослых : клинические рекомендации / Минздрав РФ. 2019.
- Мирзоян С. К., Скворцов В. В., Кулинич А. В., Морозов Е. А. Бешенство // Медицинская сестра. 2018. № 20(4). С. 32–35.
- Литусов Н. В. Вирус бешенства. Иллюстрированное учебное пособие. Екатеринбург, 2018.
- Гаврилов А. В., Зотова А. В. Бешенство : учебное пособие / Амурская государственная медицинская академия. 2020.

Бешенство // Источник: Unsplash
Оглавление
- Общие сведения
- Причины заболевания
- Симптомы бешенства
- Диагностика
- Лечение бешенства
- Что можете сделать Вы
- Чем поможет врач
Общие сведения
Бешенство – это одно из наиболее опасных инфекционных заболеваний вирусной природы, протекает с тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом. Бешенство встречается на всех континентах, кроме Австралии. По данным на 2009 год, ежегодно в мире 55 000 человек умирают от этого заболевания. Около 95% смертельных случаев происходит в Азии и Африке. Согласно статистике, за 2008 год на территории Российской Федерации зарегистрировано 17 случаев заболеваний бешенством.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Большинство случаев смерти людей происходит в результате укуса инфицированной собакой.
У людей заражение вирусом бешенства неизбежно приводит к смертельному исходу в случае развития симптомов. Однако срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие заболевания. Случаи выздоровления после появления симптомов бешенства единичны и, как правило, связаны с ложной диагностикой.
Причины заболевания
Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени.
Симптомы бешенства
Инкубационный период составляет в среднем 1-2 месяца (от 7 суток до 1 года и более). Его продолжительность зависит от локализации повреждения (удаленность от мозга) и количеством вирусных частиц, попавших в рану. Из места повреждения вирус бешенства по нервным волокнам должен попасть в мозг, где он вызывает энцефалит. Скорость движения вируса по нервам – 3 мм/час.
Выделяют три стадии заболевания.
1) Продромальный период длится 1-4 суток и проявляется повышением температуры, головной болью, утомляемостью, потерей аппетита. Отмечаются невралгии по ходу нервов, ближайших к месту укуса, повышенная чувствительность кожи в месте укуса, небольшие подергивания мышц.
2) Стадия возбуждения – длится от 4 до 7 дней и проявляется периодическими приступами психомоторного возбуждения. Выражаются в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха, появляются судороги, парезы и параличи мышц. Стадия возбуждения, как правило, сопровождается лихорадкой до 400 С. По мере развития болезни приступы наступают все чаще, а межприступные промежутки укорачиваются.
3) Стадия параличей, во время которой присоединяются признаки поражения черепных нервов: диплопия, парез лицевого нерва, парезы лицевых мышц. Наступает паралич глазных мышц, нарушается глотательная функция. Слюнотечение в сочетании с нарушением глотания приводит в появлению пены во рту, столь характерной для больных бешенством. В половине случаев отмечается водобоязнь: при попытке пить возникают резкие непроизвольные сокращения диафрагмы и других дыхательных мышц.
Общая продолжительность болезни 5-8, изредка 10-12 дней. Смерть обычно наступает от остановки дыхания вследствие повреждения дыхательного аппарата.
Диагностика
Если у вас или ваших близких после укуса животного отмечаются вышеописанные симптомы, следует незамедлительно обратиться к врачу.
Диагностика основывается на истории заболевания (наличие укуса или попадание слюны бешеных животных на поврежденную кожу), наличии специфических симптомов и лабораторных методах диагностики. Подтверждение диагноза при обнаружении антигена вируса бешенства в отпечатках с роговицы глаза или биоптатах кожи, а также выявлении антител к вирусу в сыворотке крови.
Лечение бешенства
Лечение бешенства проводят как правило в отделениях реанимации. Лечение симптоматическое. Рекомендуется активная поддерживающая терапия (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и т.д.).
Что можете сделать Вы
Если вас покусала собака, следует немедленно промыть рану мыльной водой, затем обработать перекисью водорода и немедленно обратиться в травмпункт. Не следует затягивать с обращением к врачу. Вакцинация будет эффективна только в том случае, если она была проведена не позднее 14 дней от момента укуса или ослюнения бешеным животным. Если есть возможность, то надо понаблюдать за собакой в течение 10 дней. Вакцинацию можно прекратить только в том случае, если в течение 10 дней срока собака не погибла, и у нее не проявились основные признаки бешенства.
Чем поможет врач
В зависимости от локализации, глубины раны и других параметров врач принимает решение о способе профилактики. В наиболее простых случаях профилактика включает пассивную иммунизацию антирабическим иммуноглобулином или антирабической сывороткой с последующей вакцинацией.
Иммуноглобулин и сыворотку вводят однократно. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни.
Беременность не является противопоказанием для вакцинации.
Следует помнить, что для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков в течение курса вакцинации и 6 месяцев после их окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. Смысл этих ограничений в том, чтобы избежать тех факторов, которые могли бы снизить эффективность выработки иммунитета.
Бешенство – это острое зоонозное заболевание вирусной этиологии, развивающееся после укуса человека инфицированным животным.
Заболевание проявляется тяжелейшим поражением ЦНС и летальным исходом. Вакцина от бешенства для человека, укушенного больным животным, является единственным шансом выжить. Поэтому вакцинация должна быть проведена незамедлительно.
Большинство случаев развития бешенства у пациентов обусловлены поздним обращением за специализированной помощью, а также с нарушением рекомендуемого режима в период проведения профилактической вакцинации либо с незавершением курса специфической иммунизации.
Инкубационный период бешенства у людей
В большинстве случаев, период инкубации составляет от одного до 3-х месяцев. Однако, в некоторых случаях, этот период может сокращаться до одной недели. Длительность максимального периода инкубации для вируса бешенства не превышает одного года.
При возможности нужно обследовать животное, укусившее пациента. Мониторинг состояния животного выполняют в течение десяти дней. Одновременно проводятся лабораторные тесты на выявление рабдовирусов у животного.
В случае, если получены отрицательные ответы тестов и животное в течение десяти дней наблюдения остается здоровым, проводимая укушенному человеку профилактика от бешенства прекращается.
В данной ситуации, начало введения антирабических вакцин до получения результатов исследования обосновано тем фактом, что лекарства от бешенства на данный момент не разработано. Заболевание отличается абсолютной летальностью. Все лечение, при проявлении симптомов бешенства у человека, сводится только к облегчению его состояния до момента смерти.
Как можно инфицироваться?
Заражение рабдовирусами происходит после укуса человека инфицированным животным. Также, инфицирование может произойти в результате попадания инфицированной слюны на участки пораженной кожи.
В большинстве случаев, инфицирование городских жителей происходит после укуса собаки. Случаи заражения после укусов кошек отмечаются гораздо реже. Заразиться можно после укуса любого инфицированного животного (летучая мышь, крыса, белка, лошадь, лиса, волк и т.д).
Основные факты о бешенстве
На долю сельского бешенства приходится 2/3 всех случаев. Это связано с тем, что у жителей сельских районов риск быть укушенным бешенным животным выше, чем у городского жителя.
Чаще всего причиной городского бешенства становятся укусы собак, летучих мышей и кошек. Вспышки природного бешенства, как правило, связаны с нападением лисы и волка.
После укуса в кисть, частота развития бешенства составляет около семидесяти процентов. Максимальная вероятность заражения и быстрого развития заболевания с минимальным инкубационным периодом, приходятся на укусы в область шеи и лица (вероятность инфицирования более 95-ти%).
У детей бешенство встречается чаще, чем у взрослых. Это объясняется тем, что дети часто играют с бездомными животными и могут получать мелкие укусы, о которых они не сообщают взрослым. Особую опасность на данный момент представляют летучие мыши. В связи с этим, категорически не рекомендовано пытаться ловить голыми руками мышь, залетевшую в квартиру или на балкон.
Следует отметить, что в государствах, где существуют строгие ограничения на ввоз животных и введены обязательные прививки для них, бешенства практически нет. Такие профилактические меры распространены в Японии, Великобритании и т.д.
Передается ли бешенство от человека к человеку?
Вирус бешенства передается человеку только от зараженного животного.
При контакте с укушенным человеком, передача вируса не происходит. Отмечаются единичные случаи инфицирования при пересадке роговицы от человека, умершего от бешенства.
В теории, передача вируса от человека с бешенством в терминальной стадии другому человеку, возможна. Однако, для этого больной пациент должен не просто укусить другого человека, но и прокусить кожу. Либо, на пораженный участок кожи (открытые раны) должно попасть большое количество слюны больного в терминальной стадии бешенства.
На практике, больные бешенством люди не представляют эпидемиологической опасности.
Воздушно-капельным путем или при поцелуях, вирус бешенства от человека к человеку не передается.
Можно ли заразиться бешенством без укуса
Кроме укуса, инфицирование может произойти после попадания на открытые повреждения кожи или слизистых, слюны больного животного. Заражение не происходит в случае, если слюна животного попала на неповрежденную кожу, к примеру, животное не смогло прокусить плотный рукав пальто, брюки и т.д., но при этом ткань пропиталась слюной, которая попала на кожу.
Обследование животного и проведение курса профилактики (уколы от бешенства человеку) после укуса или ослюнения открытых ран является обязательным.
В единичных случаях возможна вертикальная передача вируса от матери, укушенной животным, ребенку.
Признаки бешенства у человека
Тяжелейшее поражение центральной нервной системы приводит к:
- развитию судорожных сокращений дыхательной и глотательной мускулатуры;
- резкому повышению саливации (выделение слюны и профузной потливости;
- тяжелым расстройствам со стороны дыхательной и сердечно-сосудистой систем.
Дальнейшая миграция вируса бешенства по организму, сопровождается его проникновением во все органы и развитием полиорганной недостаточности.
Первыми признаками бешенства у человека является появление феномена рубца, неясных страхов, депрессий.
Феномен рубца заключается в возникновении чувства сильного жжения, а также тянущих и ноющих болей в месте укуса. Болезненность распространяется по ходу нервных волокон, располагающихся в месте укуса. Отмечается также сильное покраснение и отек рубца.
Пароксизмами бешенства называют специфическую реакцию больного на действие любых раздражителей. Пациенты вздрагивают, вытягиваю вперед дрожащие руки (тело также пробивает мелкая дрожь) и откидывают назад голову. Также характерно появление инспираторной одышки (невозможность осуществить полноценный вдох).
Наиболее показательными фобиями (страхами) при бешенстве будет возникновение гидрофобии (страх воды), аэрофобии (боязнь воздуха), акустикофобии (страх различных звуков), фотофобии (боязнь света).
Врач-хирург Коваленок В.Т.
Бешенство невозможно искоренить полностью, так как возбудители, которые вызывают болезнь, присутствуют в животном мире постоянно, и от них не избавиться ни карантином, ни массовыми прививками.
Бешенство вызвано инфекцией, поражающей всю нервную систему. Этот недуг раньше всегда приводил к смерти, сейчас можно предотвратить развитие болезни, если обратиться в клинику сразу после заражения.
Источники заражения
Хотя процент больных с таким диагнозом невысок, случаи бешенства периодически встречаются в любом уголке планеты. Исключение составляют государства, находящиеся на островах.
Этот вирус поражает, прежде всего, диких птиц и животных. Основным источником его распространения являются собаки, которые заражаются от своих бродячих сородичей и диких животных. Поскольку вирус находится в составе слюны больного животного, человек может им заразиться через укус. Особенно небезопасны укусы головы и конечностей.
Важно понимать, что заразиться бешенством можно и без укуса, при попадании зараженной слюны на любые слизистые, например, глаза, или в ранку. Также есть случаи передачи инфекции с сырым инфицированным мясом.
Этому заболеванию свойственна сезонность, которая чаще всего выпадает на весну и лето, поэтому так важна своевременная вакцинация животных. Особенно нужно проявлять бдительность владельцам собак.
Группа риска:
- укушенные домашними или дикими животными люди, даже если у животного нет симптомов;
- люди, имеющие непривитых от бешенства питомцев
- путешественники, предпочитающие страны третьего мира;
- любители дикой природы и контактных зоопарков;
- охотники;
- работающие в питомниках и приютах животных;
- ветеринарные врачи;
- лаборанты, работающие в ветлабораториях.
Как происходит распространение инфекции в организме
При попадании вируса бешенства в организм, он достигает нервных волокон, по которым перемещается в спинной и головной мозг. Там, попав в благоприятную среду, он начинает размножаться, вызывая энцефалит. После этого инфекция спускается по нервным волокнам в разные органы, вследствие чего нарушается деятельность нервной системы и пораженных органов.
Чем выше укус, тем быстрее распространяется инфекция. Также имеет значение:
- глубина попадания вируса;
- количество попавшей зараженной слюны;
- сила иммунитета укушенного человека;
- активность возбудителя.
Инкубационный период бешенства довольно вариабельный: от 1-3 недель до 3-12 месяцев.
Признаки бешенства у домашних животных
Если животное начинает себя вести неадекватно, прячется в тёмных местах, избегая дневного света, проявляет агрессию, это может являться признаком бешенства. В этом случае его нужно обязательно показать ветеринару и принять другие меры предосторожности.
Как проявляется бешенство у людей?
После того как инфекция попала в человеческий организм, наступает скрытый, другими словами, инкубационный период заболевания. В отдельных случаях болезнь может наступить через десять дней после заражения. Скрытый период зависит от того, в каком месте был укус. Чем он ближе к мозгу, тем быстрее человек заболевает.
Настоящее заболевание появляется по окончанию скрытого периода. Медицине известны три его стадии:
- начальная, которая длится дня три;
- стадия возбуждения продолжительностью от трёх дней и более;
- паралич – стадия, которая может длиться целую неделю.
Первые признаки заболевания ощущаются в месте укуса. Даже если рана внешне зажила, внутри неё ощущается боль или зуд. В этом месте наблюдается повышенная возбудимость кожи. Температура тела немного повышается. Может возникнуть слабость во всём организме. Нарушается работа пищеварения. Появляется тошнота и расстройство.
Если укус пришёлся на лицевую часть, больного беспокоят галлюцинации. У него может появиться беспричинный страх, тревога или депрессия. Часто бешенство проявляется в виде повышенной раздражительности или полной апатии.
На второй стадии пострадавший начинает бояться воды. В связи с этим он не в состоянии даже сделать глоток жидкости. Глотательные мышцы могут отказывать даже при звуке капающей воды. Дыхание у больного становится коротким. На лице появляются судороги, а зрачки расширяются. Появляется повышенная потливость, сильное слюнотечение.
Далее нарушение психики становится всё более очевидным. Пациент становится буйным. Он рвёт на себе одежду, волосы, бросается на окружающих людей, падает на пол. В периоды покоя он ведёт себя адекватно, может вести разговор, давать ответы на вопросы. Приступы агрессии в это время не проявляются.
С наступлением стадии паралича нарушается работа отдельных групп мышц. Чаще всего происходит поражение мышц языка и гортани.
После паралича наступает угасание двигательных функций. Пострадавший находится в пассивном состоянии, безразличен ко всему окружающему. Температура его тела увеличивается, а сердцебиение ускоряется. В результате паралича сердечной мышцы или дыхательных путей наступает смерть.
Инфицированный человек представляет угрозу для окружающих в тот момент, когда он не в состоянии вести себя адекватно. Чтобы этого не произошло, очень важно сразу же после укуса обратиться за помощью к специалистам. Только опытный медработник может установить диагноз, взять соответствующие анализы и назначить меры профилактики против бешенства.
Сегодня случаи смерти в результате бешенства случаются редко. Это может произойти в трёх случаях:
- слишком позднее обращение к специалистам;
- несоблюдение рекомендаций врача в период профилактической вакцинации;
- незавершённый курс лечения.
Причиной смерти может стать элементарная безграмотность, при которой укус больным животным не воспринимается всерьёз. Но бешенство как раз и является тем случаем, при котором за помощью нужно обращаться сразу же после укуса!
Диагностика при подозрении на бешенство
Диагноз может быть установлен по симптомам, появившимся после укуса, и результатам исследований образцов кожи с затылочной зоны, слюны, слез и спинномозговой жидкости.
Больной сдает:
- Общий анализ мочи и крови. Могут быть повышены лейкоциты.
- Кровь на антитела к возбудителю болезни. Результативен, если не проводилась прививка. Иммунофлюоресцентное окрашивание выявляет молекулы, выработанные за счет иммунитета при присутствии вируса. При бешенстве количество антител увеличивается многократно.
- Образцы кожи с затылка. Достоверен до 7 дней после начала болезни. В них добавляют меченые антитела, склеивающиеся с вирусом. Под ультрафиолетом они светятся зеленоватым светом.
- Кровь, слюну или ткань с места укуса на ПЦР. Анализ выявляет вирусные гены.
Может браться биопсия ткани мозга. После окрашивания образцы рассматривают под мощным электронным микроскопом, выявляя вирусы или продукты его жизнедеятельности в клетках.
Также может проводиться электроэнцефалография, оценивающая деятельность мозга за счет измерения электрических потенциалов.
Как осуществляется лечебный процесс?
Вылечить уже развившееся бешенство невозможно. Если укушенный обратился вовремя, рану обрабатывают и пациенту вводят специальную сыворотку, содержащую иммуноглобулины. Затем в течение 14 дней необходимо сделать 5 инъекций вакцины от бешенства. Так можно предотвратить болезнь.
Все это время за пациентом наблюдают на предмет развития симптомов. А животное — обязательно изолируют.
При позднем обращении лечение проходит в условиях стационара. Больного помещают в специальные условия, где отсутствуют звуки воды, дневной свет и другие шумы. Пациентам назначают опиоидные анальгетики, которые способны устранять сильные боли. С целью продления жизни больных переводят в реанимацию. Но итогом даже самого качественного лечения всегда является смерть.
Меры профилактики против бешенства
Защитить себя от бешенства можно следующими способами:
- обязательно вакцинировать питомцев;
- не позволять домашним животным свободно выходить в места, где могут находиться дикие звери — бешенством болеют даже ежики;
- нельзя трогать бродячих собак и кошек, даже если внешне они здоровы и ведут себя дружелюбно;
- при укусе или ранении чужим животным, нужно сразу обратиться за медпомощью.
Основным методом профилактики по-прежнему остаётся активная иммунизация, которая помогает укрепить иммунитет. Перед обращением к доктору рану после укуса следует тщательно промыть большим количеством воды. Затем врач назначает вакцинопрофилактику, в процессе которой пострадавший обязан выполнять все его рекомендации.
Вот почему не нужно беспечно относиться к своему здоровью. После укуса собак, кошек, грызунов не стоит терять драгоценного времени. Своевременное обращение к доктору является залогом успешной вакцинации, которая укрепит сопротивляемость организма этому опасному недугу.
