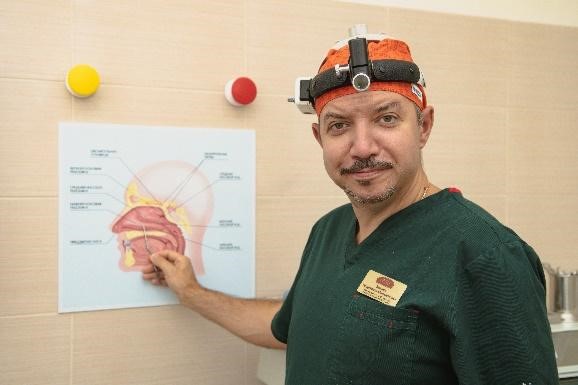
Пункция верхнечелюстной пазухи при синусите – это эффективная процедура из арсенала лор — врача, которая позволяет справиться с воспалением пазух носа и быстро поставить пациента на ноги. В ходе выполнения манипуляции доктор находит самое тонкое место в костной перегородке между пазухой и носовым ходом и прокалывает его иглой Куликовского. Через это отверстие оториноларинголог промывает полость гайморовой пазухи от патогенного содержимого и вводит в неё лекарственные препараты.
Пациенты называют эту процедуру «прокол». Она одним своим названием наводит страх на любого, кто столкнулся с гайморитом. Что интересно: многие ни разу не испытывали на себе этот метод, но боятся его как огня. Виной тому кладезь мифов и «страшилок», которыми обросла эта операция. Они, как фольклор, передаются от пациента к пациенту. Неудивительно, что, попав в руки лор – врача, больной с диагнозом «синусит» с ужасом ждёт, что сейчас ему обязательно будут делать прокол. Великий и ужасный. И это непременно будет больно.
Пункция гайморовой пазухи при гайморите сейчас проводится редко. Только в крайних случаях, когда без неё никак. Опытный оториноларинголог старается избегать этой процедуры и справляется с проявлениями гайморита консервативными методами лечения. Да и слухи о том, что пункция пазухи – это болезненная операция, сильно преувеличены.
В каких случаях нужно обязательно делать прокол носовых пазух? Как проводится пункция гайморовой пазухи в лор — клинике? Какие могут быть последствия такой мини – операции? В новой статье разберём все за и против этого метода лечения гайморита и развеем популярные мифы, которыми обросла пункция гайморовой пазухи.
Зачем нужно делать прокол?
Обратимся к анатомии. Пазухи (синусы) – это воздухоносные полости в черепе. Они покрыты слизистой оболочкой, которая в небольшом количестве продуцирует слизь для нормальной работы носа. Больше в здоровых носовых пазухах ничего быть не должно. Пазухи соединяются с полостью носа небольшими отверстиями, которые называют соустьями. Они очень малы – всего пару – тройку миллиметров. Через эти отверстия слизь из носовых пазух эвакуируется в нос.
Синусы – не бесполезные полости в черепе. Пазухи выполняют ряд важных задач:
- при лицевых травмах они выполняют роль буфера, смягчая последствия удара,
- участвуют в формировании тембра голоса,
- облегчают вес черепа,
- согревают и увлажняют воздух, который поступает извне во время дыхания,
- защищают корни зубов и глазные яблоки от скачков температуры при дыхании.
Но вся эта система работает только в том случае, если нос и синусы здоровы. Стоит им воспалиться, в носовой полости запускаются патологические процессы, и развивается синусит. Обычно воспаление пазух происходит при проникновении в них патогенной микрофлоры из носовых ходов. В более редких случаях заражение происходит через кровь. Ещё одной причиной синусита является попадание инфекции из кариозных зубов верхней челюсти или неудачные стоматологические манипуляции и операции.
Острый воспалительный процесс приводит к отёку слизистой носа и пазух, из-за чего и без того миниатюрные соустья уменьшаются в размере либо полностью закрываются. Стоит только соустью закрыться, как единственный выход слизистых масс из пазух становится заблокированным. Отток жидкости нарушается. При этом выработка слизи не прекращается. Она копится, копится, и становится благоприятной средой для активизации болезнетворных бактерий. Слизистые массы становятся гнойными.
Этот процесс не проходит незаметно для человека. Клиника синусита (в том числе гайморита) следующая:
- давление, боль, чувство распирания в области пазух и переносицы,
- головные боли,
- заложенность носа,
- гнойные выделения из носовых ходов,
- повышение температуры,
- слабость.
Не во всех случаях возможно справиться с острым гнойным воспалением при помощи лекарственных средств и консервативных методов. Чтобы быстро эвакуировать гной, облегчить состояние больного и предупредить развитие осложнений (одним из самых страшных осложнений гайморита является менингит), в некоторых ситуациях стоит провести пунктирование.
Когда назначается эта процедура?
Прокол проводится в следующих случаях:
- если консервативные способы лечения гайморита не помогают, и больному легче не становится,
- при очень ярком воспалительном процессе, протекающим с выраженной клиникой заболевания (высокой температурой, сильными интенсивными головными и лицевыми болями, ухудшением общего состояния пациента),
- при наличии в пазухах новообразований (полипов, опухолей), которые не дают патогенному содержимому синусов выйти наружу,
- при скоплении кровяных сгустков внутри пазух, появившихся там после механических травм или врачебных манипуляций,
- когда гной заполняет половину и больше объёма пазух,
- если гной вязкий: сколько такую пазуху не промывай, с густым гноем даже вакуумное промывание не справится.
Иногда прокол необходим для правильной диагностики заболевания. Если у доктора есть сомнения касаемо постановки диагноза, когда остальные способы (рентген, узи, КТ) оказываются малоинформативными, лор-врач проводит процедуру, чтобы извлечь содержимое синуса и отправить его на лабораторное или гистологическое исследование. По результатам такого исследования оториноларингологу становится понятным состояние больного, и он может назначить пациенту эффективную терапию.
Когда пункция верхнечелюстной пазухи носа противопоказана?
Как и любая другая медицинская манипуляция, процедура имеет ряд противопоказаний и ограничений к проведению. Пункция при лечении гайморита не показана, если:
- у больного обострились хронические заболевания, и он находится в тяжёлом состоянии,
- пациент страдает сахарным диабетом,
- есть проблемы со свёртывающей системой крови,
- установлены аномалии в строении околоносовых пазух, либо они плохо развиты,
- имеются специфические особенности строения костей черепа,
- стенки синуса очень толстые,
- пациент – маленький ребёнок,
- пациент страдает психическими расстройствами.
Как проводится процедура?
Манипуляция в лор — клинике проходит в 3 этапа: проведение анестезии, непосредственно прокол и промывание синусов.
Предварительно перед проведением процедуры доктор использует сосудосуживающий препарат и сокращает им слизистую оболочку носовой полости пациента. Это необходимо для качественного проведения дальнейших манипуляций. Далее оториноларинголог осуществляет местную анестезию одним из следующих анестетиков: «Лидокаином», «Тетракаином» или «Новокаином». Не нужно волноваться, что обезболивание не подействует. Прежде чем приступать к пунктированию, доктор обязательно проверит, на сколько область воздействия потеряла чувствительность. Если одной дозы анестетика было недостаточно, доктор введёт ещё. Во время проведения анестезии больно тоже не будет, ведь анестезия аппликационная: анестетик вводится не посредством укола, а путём смазывания.
Как только анестезия подействовала, оториноларинголог приступает к пунктированию. Всё это время пациент удобно сидит в лор — кресле. Прокалывание производится иглой Куликовского – специальным инструментом с изогнутым концом с одной стороны и канюлей с другой (канюля нужна, чтобы к игле присоединить шприц). Игла аккуратно вводится в носовую полость. С её помощью доктор прощупывает самый тонкий участок в стенке синуса и прокалывает его. Настоящая ювелирная работа, которая требует опыта и мастерства лор-врача!
До полости синуса мы добрались. Что дальше? Дальше нужно извлечь всё патогенное содержимое, которое скопилось в полости. Для этого к канюле иглы присоединяется шприц, при помощи которого в воспалённую пазуху подаётся антисептическое средство и выкачивается весь гной. После того, как пазуху промыли, врач впрыскивает в неё лекарство (это может быть антибиотик, антисептическое или противогрибковое средство). Доктор промывает полость до тех пор, пока раствор, выходящий наружу, не станет чистым. Это говорит о том, что все патогенные массы извлечены и отмыты. Далее врач даёт рекомендации по дальнейшему лечению и отпускает пациента домой.
Если не брать в расчёт время, пока действует анестезия, вся процедура занимает не больше 5 минут. Хороший оториноларинголог не растягивает «удовольствие»: всё происходит быстро, аккуратно и без нежелательных последствий.
Болезненность процедуры
Многие пациенты переживают, что во время манипуляции будет очень больно. Но это не так. Доктор использует современные анестетики, которые эффективно снижают чувствительность тканей. Единственный дискомфорт, который вы можете почувствовать, а точнее услышать, — громкий хруст кости, когда вводится игла. Но это история не про боль, а про эмоциональное неудобство.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Если вы слишком волнуетесь и не можете справиться с тревожностью, за полчаса до приёма лор – врача примите седативный препарат.
Осложнения после прокола
В случае с любой лечебной манипуляцией существует риск развития осложнений. Проведение пункции – не исключение. Этот риск небольшой, но о нём тоже нужно сказать. Чаще всего осложнения вызваны аномалиями в строении пазух либо ошибками врача.
Возможными осложнениями могут быть:
- непродолжительное кровотечение, которое можно остановить ватным тампоном, смоченным в сосудосуживающем средстве,
- попадание в глаз жидкости, вызванное проколом; это может спровоцировать воспаление глазницы,
- возникновение гематомы в области пунктирования,
- повышение кровяного давления,
- обморочное состояние пациента из-за чрезмерного волнения перед процедурой.
Риск возникновения осложнений сводится к минимуму, если манипуляцию проводит опытный оториноларинголог, который за годы своей практики часто имел дело с проколом. Поэтому взвешенно и внимательно выбирайте лор – клинику и лор – врача, к которому обращаетесь за помощью.
Период реабилитации
Дома пациенту необходимо соблюдать все назначения, которые рекомендовал оториноларинголог. Только в этом случае лечение будет эффективным, а выздоровление максимально быстрым.
В реабилитационный период пациент должен принимать:
- антибактериальные средства – чтобы избежать осложнений и не допустить активизации болезнетворных микроорганизмов,
- антигистаминные (десенсибилизирующие) препараты – они позволяют снять отёчность,
- сосудосуживающие средства – чтобы снять заложенность носа,
- делать промывания носовой полости – для промывания обычно назначают солевые растворы с морской водой, которые можно приобрести в аптеке.
Первые дни после процедуры пациента могут беспокоить заложенность в ушах и онемение челюсти со стороны воспалённой пазухи. Повышенная температура тела может держаться до 3 дней. Это вариант нормы. Всё зависит от тяжести состояния больного.
Место прокола полностью заживает максимально в течение двух недель.
Также во время реабилитации рекомендуется посещать оториноларинголога для проведения физиотерапевтических процедур, которые ускорят процесс выздоровления (инфракрасная лазерная терапия, фотодинамическая, виброакустическая терапия, ультрафиолетовое воздействие, магнитотерапия).
Помимо медикаментозной терапии в этот период нужно скорректировать свой образ жизни. Есть ряд правил, которые необходимо строго соблюдать в период реабилитации:
- избегайте воздействия на организм высоких температур: это может спровоцировать носовые кровотечения; временно откажитесь от бань и саун;
- избегайте переохлаждения: и общего, и местного;
- не рекомендуется посещать бассейн;
- сведите к минимуму физическую нагрузку, старайтесь не поднимать тяжести;
- высмаркивайтесь неинтенсивно, аккуратно (особенно в первые дни после процедуры);
- пропейте весь курс антибиотиков, даже если по ощущениям вам стало легче;
- принимайте все лекарственные препараты, назначенные лечащим врачом, в необходимой дозировке;
- приходите на плановые осмотры и физиотерапевтические процедуры, если это показано.
Плюсы и минусы пункции
В некоторых случаях без пунктирования не обойтись. Несмотря на то, что многие пациенты боятся этой процедуры, у этого метода лечения есть ряд преимуществ.
Процедура не требует долгой предварительной подготовки. Необходимо только провести местную анестезию и дождаться, пока она подействует.
Эффект от лечения пациент видит сразу. Облегчение наступает, как только пациент выходит из кабинета оториноларинголога. После эвакуации гноя процесс выздоровления заметно ускоряется.
Своевременное проведение процедуры позволяет вовремя справиться с синуситом и избежать хронизации воспалительного процесса, когда синусит (или гайморит, в частности) станет хроническим. При хроническом воспалении симптомы болезни будут возвращаться при появлении незначительного провоцирующего фактора, например, при переохлаждении. Поэтому важно вовремя обращаться к лор-врачу, чтобы избежать таких неприятных последствий.
Опытный, грамотный оториноларинголог аккуратно проводит процедуру, поэтому риск послеоперационных осложнений минимален.
Минусом процедуры можно назвать тот факт, что некоторым пациентам приходится выполнять её повторно. В основном это пациенты с хроническим гайморитом либо полипами, кистами, искривлённой перегородкой – всеми теми факторами, которые провоцируют развитие гайморита. Возможно, именно от таких пациентов и пошёл миф, что, если сделать прокол раз, будешь делать его постоянно. И это далеко не единственная «страшилка», которая портит репутацию этой процедуры.
Мифы о пункции верхнечелюстной пазухи
- «Если сделать пункцию раз, будешь делать её постоянно»
Повторные процедуры проводят чаще всего пациентам с тяжёлыми формами хронического гнойного гайморита. Если вы не из их числа, переживать точно не стоит.
- «Это очень больно!»
Процедура выполняется под местной анестезией. Пока оториноларинголог не убедится, что анестезия подействовала, ничего прокалывать он не будет. Если одной дозы обезболивающего средства недостаточно, доктор использует дополнительную. И только когда пациент потеряет чувствительность в области воздействия, процедура начнётся.
- «Дырочка после прокола не зарастёт».
Отверстие зарастает достаточно быстро. В большинстве случаев уже через неделю место прокола найти невозможно. Поэтому переживать, что дефект останется навсегда, не стоит.
- «Если делать несколько пункций, лицо будет похоже на решето».
Так размышляют пациенты, которым предстоит серия пункций. Тактика выполнения процедуры одинакова у всех врачей: доктор ищет самое тонкое место в кости и прокалывает именно его. Если предстоит повторная пункция, врач ищет «старое» место прокола: в него попасть гораздо легче, чем заново делать отверстие в костной стенке. Это удобнее и с точки зрения скорости и качества выполнения процедуры, и с точки зрения ощущений больного. Колют в одно и то же место. «Решета» не будет.
- «Игла для прокола очень толстая».
Игла Куликовского, которой выполняется процедура, диаметром 1 – 1,5 миллиметра. Не больше стержня ручки. Поэтому толстой иглу сложно назвать.
- «Пункция – опасная манипуляция».
Если вы обратитесь к студенту – первокурснику, вероятно, опасность существует. Но для опытного лор – врача это банальная, рядовая процедура.
- «Это дедовский метод, который уже никто не применяет».
На сегодняшний день существуют эффективные беспункционные способы лечения синуситов. Но в некоторых случаях только эта процедура позволяет облегчить состояние больного, поэтому полностью списывать её со счетов нельзя.
Многие пациенты, столкнувшись с гайморитом, боятся обращаться к доктору. Они уверены, что врач достанет огромную иглу и сделает не менее огромный, болезненный прокол. В результате терпят, лечатся народными средствами и доводят своё состояние до того, что действительно без прокола не обойтись.
Современные оториноларингологи при лечении гайморита в большинстве случаев прибегают к беспункционным методикам, например, используют вакуумное промывание пазух методом перемещения жидкости («кукушка»). Такая тактика позволяет вылечить пациента быстро, безболезненно и без осложнений.
Доктор «прокалывает» пазуху в очень редких и очень запущенных случаях. Всем подряд пациентам с диагнозом «гайморит» процедуру не делают. Но даже если оториноларинголог настаивает на проколе, значит, без этого никак. И бояться процедуры не надо: больно не будет. Зато эффект от такого лечения вы увидите сразу.
Сделать пункцию в Москве можно в нашей лор-клинике. Процедуру выполняются высококвалифицированные оториноларингологи с большим опытом работы. Записывайтесь на приём по номеру +7 (495) 642 — 45 – 25, и мы вам поможем!
| Стоимость приёма | Цена, руб. |
|---|---|
| Первичный прием (Оплата обязательна, при первичном посещении) | 4000 |
| Повторный прием | 2000 |
| Первичная консультация руководителя клиники (Оплата обязательна, при первичном посещении) | 6000 |
| Повторная консультация руководителя клиники | 4000 |
| Дополнительная консультация во время проведения процедур | 1000 |
| Адаптация ребенка к ЛОР кабинету | 4000 |
| Адаптация ребенка к ЛОР кабинету руководителем клиники | 6000 |
| Первичный приём врача-фониатора | 6000 |
| Повторный приём врача-фониатора | 4000 |
| ЛОР диагностика (проводится по рекомендации ЛОР врача) |
Цена, руб. |
|---|---|
| Синуссканирование при помощи синускана 103, фирмы «Oriola» (Финляндия) | 500 |
| Эндоскопия полости носа и носоглотки | 2500 |
| Видеоэндоскопия полости носа и носоглотки | 3000 |
- Причины и особенности развития гайморита
- Для чего нужен прокол
- Как проводят операцию
- Плюсы и минусы пункции против гайморита
- Осложнения после прокола
- Противопоказания и меры предосторожности
- Методы и рекомендации лечения гайморита
Иногда обычный насморк может привести к тяжелому осложнению в виде гайморита. Данное заболевание представляет собой воспаление носовых пазух и нередко возникает как следствие ослабленного иммунитета, при котором организм не справляется с негативными действиями инфекционных агентов.
Причины и особенности развития гайморита
Насморк не является единственной причиной для развития заболевания. К ряду факторов возникновения гайморита стоит также отнести следующие:
- травмы слизистой носа;
- длительно пребывание на сквозняках либо в помещениях с сухим воздухом;
- наличие полипов или аденоидов;
- наличие опухолей;
- туберкулез;
- чрезмерное использование сосудосуживающих средств;
- аллергии.
При гнойном гайморите возникают трудности с оттоком экссудата вследствие отеков слизистой оболочки, из-за чего и образуется гной. Заболевание опасно высоким риском развития отита, бронхита и менингита, ухудшения зрения, инфицирования слуховых каналов. Риск осложнений гайморита повышается при отсутствии должного лечения.
Выявить гайморит можно по нескольким симптомам:
- заложенности носа;
- выделениям гноя из ноздрей;
- отеку слизистой оболочки;
- боли в области лба и глаз;
- боли при наклонах вниз;
- ощущению привкуса гноя во рту;
- неприятному запаху изо рта;
- повышению температуры до 40 градусов.
Для чего нужен прокол
При отсутствии положительной динамики от консервативного лечения или выраженном гнойном процессе требуется проведение процедуры прокола носовой пазухи. Ее применяют для быстрого удаления скопившегося экссудата в околоносовых пазухах и облегчения состояния больного.
Потребность совершения прокола определяется врачом после проведения осмотра и получения снимка носовой полости. Иногда пункция проводится с целью понять причины развития заболевания для этого выделения собираются для лабораторного анализа.
Данная процедура не проводится, если есть возможность лечения заболевания иными методами. Однако важно помнить, что при отсутствии терапии могут развиться серьезные последствия, например, гной может достигнуть мозговых отделов, что приводит к воспалению оболочек головного мозга, глаз, и потребует моментальной хирургической помощи. При этом возможны остаточные явления в виде осложнений и инвалидности.
Как проводят операцию

Манипуляцию делают в верхней части нижнего носового хода, где носовая перегородка более тонкая. Сама процедура почти безболезненная за счет местной анестезии. Для нее используется специальная игла с изогнутым концом и держателем, позволяющим контролировать процесс введения иглы. Операция недолгая, представляет собой единичный прокол с небольшим давлением и возможным вращением. Затем к игле присоединяется шприц для устранения гноя.
После удаления гнойного содержимого пазух проводится осмотр места прокола на отсутствие отека, оценивается общее состояние пазухи. Далее выполняется промывание физраствором и через иглу вводятся препараты с антибактериальным и противовоспалительным действиями. После извлечения иглы пациенту следует 15 минут побыть на боку в лежачем положении. В нос вставляется тампон для сбора оставшейся жидкости.
Улучшение состояния и уменьшение болевых ощущений происходит сразу после пункции. К мифам о лечении относится страх того, что прокол останется навсегда, но место прокола затягивается за 2–3 дня, заживает полностью в течение одного месяца. Обычно достаточно одного хирургического вмешательства, но при осложнениях может потребоваться повторный прокол.
Плюсы и минусы пункции против гайморита
Положительные стороны метода:
- отсутствие длительной подготовки к проколу;
- быстрое улучшение состояния;
- ускорение процесса выздоровления;
- минимальная возможность осложнений;
- предупреждение развития хронической стадии гайморита.
К недостаткам терапии относится то, что некоторым пациентам приходится делать ее повторно. Обычно это связано не с ее неэффективностью, а другими факторами, провоцирующими развитие гайморита. Обычно это наличие кисты, полипов, искривление носовой перегородки или другие аномалии строения. Без устранения главной причины гайморит способен возвращаться каждый год в осложненной форме.
Осложнения после прокола
Существует небольшой риск развития осложнения после проведения пункции, но происходит это довольно редко. Важно понимать, что данное хирургическое вмешательство не лечит первопричину, но способно помочь в критических случаях, и для облегчения общего состояния.
Осложнения возможны в случае аномального строения носовых пазух или при неправильной работе врача, что случается крайне редко. Обычно это:
- недолгие кровотечения, остановить которые возможно простым тампоном с сосудосуживающим препаратом;
- попадание жидкости в глазницы из-за прокола верхней пазухи, что грозит ее воспалением, проблемами с работой мышц глаз;
- развитие гематомы из-за прокола задней стенки пазухи;
- повышение артериального давления;
- шок или обморок у пациента из-за психологического дискомфорта от процедуры.
Противопоказания и меры предосторожности
К противопоказаниям для проведения прокола относится специфическое строение лицевых костей. Запрещено делать операцию при заболеваниях крови. В случае психических расстройств важно перед проколом иметь диагноз психиатра, ведь данная терапия может испугать или вызвать негатив.
Недопустимо проводить манипуляцию с проколом детям до 4 лет, поскольку их организм не развит до конца, а также пожилым людям. Осторожность следует соблюдать беременным женщинам, поскольку у них ослаблен имунитет и даже небольшая простуда способна спровоцировать гайморит. Лечение должно быть строго под присмотром специалистов, подбираются щадящие лекарственные препараты.
Во время реабилитации существует ряд обязательных для соблюдения правил. Рекомендуется на некоторое время отказаться от походов в бани, сауны и бассейны. Недопустима возможность общего и местного переохлаждения. Крайне важно пропить весь назначенный врачом курс антибиотиков. После процедуры проводится дополнительный осмотр, по результатам снимка делается вывод об окончании лечения.
Методы и рекомендации лечения гайморита
Гайморит недопустимо лечить в домашних условиях без рекомендаций врача — при отсутствии терапии возможен ряд осложнений. Строго запрещены согревающие процедуры, поскольку из-за тепла активируется воспалительный процесс.
К альтернативным методам лечения гайморита относится:
- промывание носовых пазух (с помощью катетера либо перемещения);
- введение медикаментов методом ультразвука на низких частотах;
- курсы ингаляций.
Данные способы не заменят манипуляцию с проколом, если имеются показания к его выполнению.
Дополнительно при остром гайморите врачи могут рекомендовать средства сосудосуживающего действия и противовоспалительные препараты. В домашних условиях или под присмотром врачей назначаются промывания носовых ходов. Следование всем рекомендациям поможет избежать перехода острого гайморита в хроническую форму, что опасно частыми обострениями общим дискомфортом.
Чтобы предотвратить развитие гайморита, важно соблюдать меры предосторожности: регулярно посещать лора и стоматолога (кариозные зубы могут стать очагом инфекции), прием витаминных курсов для поддержания иммунитета. Важно избегать переохлаждения и укреплять организм в периоды распространения инфекционных заболеваний. При насморке следует своевременно прочищать носовые проходы с целью предотвращения размножения бактерий.
Важно соблюдать правила личной гигиены, мыть руки с мылом, чистить зубы два раза в день. Необходимо следить за питанием и сбалансированностью в рационе, поскольку здоровая пиша укрепляет защитные функции организма. Помимо этого, своевременное лечение простуды, насморка и других заболеваний является надежным способом защиты от гайморита.
Опубликовано при поддержке RENEWAL. АО ПФК Обновление.
Особенности лечения гайморита у детей и беременных
Каждый родитель против того, чтобы пичкать своего ребенка лекарствами, а уж тем более, подвергать оперативному вмешательству. Многие из них начинают самостоятельное лечение народными средствами, что, зачастую, приводит к необратимым и серьезным последствиям.
У детей данное заболевание протекает намного быстрее, поэтому осложнения не заставят себя долго ждать. Обычно, у детей до 6 лет риск развития гайморита минимальный, так как слизь долго не задерживается в носовой пазухе. Но, если увеличены аденоиды, то риск развития гайморита резко возрастает. В любом случае необходимо немедленное обращение к ЛОР-врачу и назначение лечения, пока можно обойтись медикаментозно.
Рассмотрим, как делают прокол пазух при гайморите по пунктам:
- Врач вводит в носовой проход больного ватный тампон, обильно смоченный в обезболивающем составе.
- Специальной иглой доктор делает прокол верхнечелюстной пазухи через носовой проход.
- С помощью шприца врач удаляет скопившиеся в гайморовой пазухе слизь и гной.
- Доктор приступает к промыванию пазухи физраствором, эта процедура осуществляется также через шприц.
- После освобождения пазухи от физраствора врач наполняет ее противовоспалительными и антибактериальными лечебными препаратами.
- Из пазухи удаляется игла (в некоторых случаях внутри пазухи в месте прокола оставляется катетер, через который при необходимости можно будет промывать пазуху каждый день вплоть до окончания лечения).
Осложнения, которые могут возникнуть у больного после проведения процедуры по проколу пазух при гайморите, конечно, существуют, однако вероятность их развития крайне мала.
Среди них можно отметить:
- абсцесс щеки (возникает при попадании бактерий в полость пазухи);
- отит (возникает в результате незавершенного лечения);
- отек (чаще всего возникает как реакция на оперативное вмешательство, при правильном лечении отек довольно просто купировать);
- менингит;
- эмболия сосудов;
- скопление воздуха или газов в тканях щеки или глазницы;
- воспаление из-за скоплений в мягких тканях лица клеточных элементов с примесью крови и лимфы.
Специалисты отмечают, что в большинстве случаев после проведения операции по проколу пазух носа при гайморите больному становится значительно лучше практически сразу после процедуры, общее состояние улучшается, нормализуется температура тела и выздоровление наступает намного быстрее. То, как делают прокол при гайморите, вы можете посмотреть на видео, расположенном ниже.
Как делают прокол при гайморите
Люди эмоционально реагируют на необходимость прокола гайморовой пазухи. Однако это стандартный метод хирургического лечения гайморита. Многие боятся подобной процедуры. Каждого интересует альтернатива прокола кости при гайморите.


Описание процедуры
Врачи попросту механически дренируют носовую пазуху. Как пробивают гайморит? Процедура выполняется следующим образом:
- В нижнюю раковину носа вводится иголка.
- Врач наощупь определяет наиболее тонкую зону в медиальной стенке пострадавшей носовой пазухи.
- Делается прокол кости.
Пункция при гайморите довольно проста, но больные её боятся и стараются выбрать врача, который предпочтёт лечить его консервативными способами. Хотя прокалывать гнойный гайморит принято в большей части государств мира. Причём врачи знают, как правильно пробивают нос при гайморите, чтобы избежать последствий.
Чем делают прокол?
Советский ЛОР-врач Куликовский изобрёл специальное приспособление, которым выполняют прокалывание пазух при гайморите. Это длинная иголка трубчатой структуры. Её стенки довольно толсты, что пугает пациентов.
Данное устройство изогнуто, что определяется его функцией. Также к нему прилагается специфическая канюля, соединяющая иглу со шприцем. Как делают необходимый прокол (гайморит), мы рассказали выше.
Способы обезболивания
Больно ли делать прокол при сильном гайморите? Грамотный доктор знает, что операция по проколу гайморита требует анастезии. Для этого используются специальные препараты. Стандартно применяются:
- лидокаин;
- тетракаин;
- сосудосуживающая примесь.
Многие люди панически боятся боли, но здесь её не будет. В лекарственную смесь окунают тампон и закладывают в полость носа, предварительно намотав на специальный шпатель. Такое обезболивание всегда действует, так что пункция при гайморите пройдёт спокойно.
Поэтому человек не испытает болевых ощущений в принципе. Единственное «но» — больной будет в сознании, поэтому увидит и услышит всё происходящее. Однако можно закрыть глаза, пока хруст не оповестит о завершении процедуры.
Чтобы не нераничать во время манипуляции, за 30 минут до неё можно выпить раствор валерианы или другое успокоительное лекарство. Как у взрослых, так и у детей прокол гайморита обезболивается одинаково, только подбираются правильные дозировки необходимых препаратов.
Ответ на вопрос пациентов, больно ли прокалывать гайморит, отрицателен.
Процедура неприятна исключительно тем, что человек видит все манипуляции. Однако боль не ощущается, поскольку делается местная анестезия.
Восстановительный период
После проведения операции, пациент должен посетить своего врача. Он проведет осмотр, выявит нарушения и предотвратит возможные осложнения. Затем доктор отправит сделать снимок носа, по которому можно определить, весь ли гной и слизь удалены.
Еще одно необходимое условие – это промывание носа слабым раствором марганцовки или Фурацилина. Эти препараты оказывают антибактериальное действие. Для достижения максимально положительного результата, промывание делается на протяжении всего этапа выздоровления.
Не стоит забывать и о приеме антибиотиков. Чаще всего назначают: Аугментин, Макропен, Цифран, Цефазолин и др. Помимо антибиотиков должны быть назначены антибактериальные капли в нос. Например, Полидекс, Изофра. Для обработки носа и места прокола применяются растворы Мирамистина, Хлоргексидина.
Если у пациента наблюдается высокая температура, то врач может выписать соответствующие лекарственные средства, которые смогут понизить температуру: Ибупрофен, Парацетамол. Что нужно делать при высокой температуре читайте здесь. Также назначаются и сосудосуживающие капли: Називин, Тизин и др. Чтобы убрать слизь из носа, необходимы промывания растворами морской соли и закапывание Ринофлуимуцилом.
Пациенту могут быть назначены препараты, предотвращающие пересушивание пазух носа, например, Пиносол.
Обязательным условием является прием препаратов и проведение процедур, повышающие иммунитет:
- Прием настоев и ингаляции с травами.
- Гомеопатическое лечение.
- Прием иммуностимуляторов (Лизобакт, Амиксин и др.).
- Употребление витаминов, сбалансированное питание.
- Спорт и закаливание.
Хороший и грамотный специалист обязательно поставит в известность пациента о неблагоприятных последствиях и возможностях их предотвращения.
Вопрос-ответ
Сколько раз нужно прокалывать гайморит?
Сколько проколов делают при гайморите? В большинстве случаев достаточно одной пункции. Повторные проколы проводятся при тяжелом самочувствии пациента или недостаточно эффективном результате первой процедуры. Пункции можно выполнять ежедневно или через сутки.
Чем опасно прокалывание гайморита?
К рискам выполнения прокола при гайморите можно отнести: кровотечение, абсцедирование, вызванное попаданием жидкости в глазницу или мягкие ткани щеки, воздушная эмболия сосудов мозга или сердца (провоцируется нагнетанием воздуха в пазуху носа).
Почему не советуют делать прокол при гайморите?
Основной недостаток пункции в том, что эта манипуляция дает возможность непосредственного воздействия только на одну верхнечелюстную пазуху, в то время как в воспалительный процесс, как правило, вовлечено несколько пазух. Также всем известно и негативное отношение пациентов к пункции.
Как быстро проходит гайморит после прокола?
Отверстие после пункции полностью заживает примерно в течение 14 дней. Сморкаться нужно аккуратно и не слишком интенсивно в первый день после пункции. Пациенту необходимо избегать переохлаждений, чтобы не произошло повторное инфицирование.
Советы
СОВЕТ №1
Перед проведением прокола обязательно проконсультируйтесь с врачом-отоларингологом. Он поможет определить необходимость процедуры и объяснит все возможные риски и преимущества.
СОВЕТ №2
Обратите внимание на подготовку к процедуре. За день до прокола избегайте приема антикоагулянтов и не употребляйте алкоголь, чтобы снизить риск осложнений.
СОВЕТ №3
После прокола следуйте рекомендациям врача по уходу за носовыми пазухами. Это может включать промывания, применение назначенных препаратов и регулярные контрольные визиты.
СОВЕТ №4
Не игнорируйте симптомы, которые могут указывать на осложнения, такие как сильная боль, высокая температура или ухудшение состояния. В случае их появления немедленно обращайтесь к врачу.
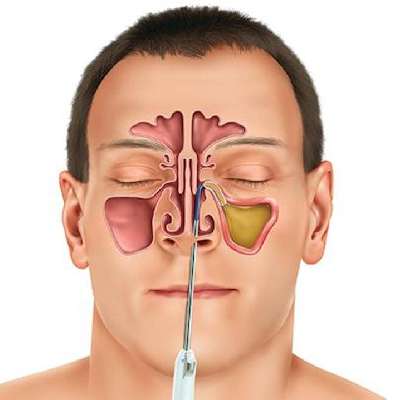
Пункция верхнечелюстной пазухи (синуса) – это один из методов лечения гайморита. В процессе врач прокалывает тонкую костную перегородку, разделяющую эту полость и носовые ходы. В процессе удаляется скопившийся в пазухе гной, после чего симптомы заболевания постепенно стихают. Зачем нужно проводить эту процедуру, можно ли обойтись без нее и правдивы ли популярные слухи, которые можно услышать от родственников или вычитать в интернете?
Зачем нужно делать прокол?
Околоносовые пазухи – это воздушные карманы, расположенные в определенных участках лицевого скелета. Их полости соединяются с носовыми проходами с помощью небольших отверстий. За счет этого происходит выравнивание давления, а также отведение образующейся в небольшом количестве слизи.
Воспаление придаточных пазух носа (синусит) обычно развивается, когда патогенные микроорганизмы проникают в них из носовых ходов. Реже инфекция распространяется с током крови. Воспаление верхнечелюстной (гайморовой) пазухи также может возникнуть на фоне стоматологических заболеваний или неудачно проведенных манипуляций на верхней челюсти. Эта патология встречается чаще других.
На фоне воспалительного процесса может нарушиться отток жидкости из пазухи. Давление внутри полости нарастает, в результате чего пациент страдает от сильных головных болей. Если воспаление приобретает гнойный характер, заболевание сопровождается сильной интоксикацией, высокой температурой, нарушением общего самочувствия. Далеко не всегда препараты этот процесс можно купировать с помощью медикаментозного лечения.
Пункция гайморовой пазухи позволяет тщательно удалить весь гной и обработать слизистую оболочку антисептическим раствором. Без этого процесс может затянуться надолго и даже стать причиной тяжелых осложнений. Наиболее грозными являются сепсис (заражение крови), поражение глазного яблока, а также переход воспалительного процесса на головной мозг или его оболочки (энцефалит, менингит).
Когда назначается пункция пазух носа?
Врачи направляют пациента на пункцию в следующих ситуациях:
- при сильном гайморите, который сопровождается интенсивными головными болями, высокой температурой и значительным ухудшением состояния пациента;
- при недостаточной эффективности антибактериальных препаратов и других видов консервативного лечения (в том числе при нарастании симптомов интоксикации);
- при наличии в полости гайморовой пазухи полипов или опухолей, которые блокируют отток содержимого;
- при скоплении крови в пазухе после травм или стоматологических манипуляций;
- при наличии любой жидкости в гайморовом синусе по результатам рентгенографии.
Иногда пункция необходима для постановки правильного диагноза. Ее назначают при недостаточной информативности рентгенографии, УЗИ и других методов обследования. В этом случае содержимое пазухи отправляется на лабораторные исследования и/или гистологическую диагностику.
Когда пункция верхнечелюстной пазухи носа противопоказана?
В каждом конкретном случае врач анализирует как показания к процедуре, так и возможные ограничения. Манипуляция противопоказана:
- при тяжелом общем состоянии пациента (в связи с обострением тех или иных хронических заболеваний);
- при запущенном сахарном диабете;
- при сниженной свертываемости крови;
- при врожденных аномалиях строения пазухи и/или ее недоразвитии;
- при чрезмерно толстых стенках синуса.
Также проведение процедуры невозможно у маленьких детей.
Перед манипуляцией пациент обязательно проходит обследование: консультацию оториноларинголога, прямую и эндоскопическую риноскопию, анализы крови и мочи, рентген верхнечелюстной пазухи и т.п. Точный набор обследований зависит от возраста пациента и состояния его здоровья.
Как проводится процедура

Прокол выполняется в амбулаторном режиме. Пациент приходит в клинику непосредственно перед манипуляцией. После короткого осмотра врач тщательно обрабатывает слизистую носовых ходов обезболивающим препаратом. Обычно для этого используется специальный спрей.
Непосредственно пункция верхнечелюстной пазухи проводится через носовой ход. Врач осторожно вводит в ноздрю специальную изогнутую иглу, находит нужный участок кости и нажимает на него. В этот момент пациент слышит короткий хруст – и инструмент входит в полость пазухи. Врач подсоединяет к игле шприц и отсасывает содержимое синуса, а затем вводит в него раствор антисептика. В ходе промывания жидкость вместе с остатками гноя, слизи и крови выходит в полость носа, а оттуда в подставленный лоток. Процесс продолжается до тех пор, пока жидкость не станет полностью чистой.
После завершения процедуры пациенту необходимо еще примерно полчаса полежать на боку, чтобы вся жидкость вышла наружу через носовые ходы. После этого лечащий врач проводит осмотр, дает рекомендации по дальнейшему лечению и отпускает человека домой.
Болезненность процедуры
Среди пациентов ходят слухи, что прокол пазухи – это крайне болезненная процедура. На самом деле это не так. Врачи используют современные обезболивающие препараты, которые выключают чувствительность слизистой оболочки. Единственное, что может беспокоить человека – это психологический дискомфорт, связанный с манипуляцией.
Результат процедуры
Главное преимущество пункции – быстрый эффект. Пациент ощущает положительные изменения уже в ближайшие несколько часов после процедуры:
- головная боль исчезает или существенно снижается;
- уменьшается заложенность носа;
- восстанавливается обоняние;
- уменьшаются явления интоксикации.
Период реабилитации
Во время реабилитационного периода пациент находится дома. Необходимо тщательно выполнять рекомендации врача:
- избегать любых тепловых процедур и переохлаждения в течение недели;
- минимизировать физическую нагрузку, поднятие тяжестей, наклоны вперед;
- принимать препараты в соответствии с назначениями;
- посещать врача для осмотра и физиотерапевтических процедур при необходимости.
В зависимости от тяжести исходного заболевания повышенная температура может сохраняться в течение 1-3 дней. Иногда пациента может беспокоить небольшая заложенность ушей или ощущение онемения в верхней челюсти со стороны проблемной пазухи.
Мифы о пункции верхнечелюстной пазухи
Большинство пациентов старается избежать прокола, поскольку верят многочисленным слухам об этой процедуре. На самом деле все эти мифы совершенно не соответствуют реальности. Их очень легко развенчать.
Миф 1. Если один раз сделать прокол, придется повторять его регулярно. Это неправда. Вероятность рецидива существует, однако она связана не с проколом, а с особенностями течения процесса. Если пациент не устранил факторы риска гайморита (например, искривление носовой перегородки), заболевание будет повторяться снова и снова. Количество проколов никак не влияет на частоту рецидивов.
Миф 2. После пункции в пазухе остается еще одно отверстие. Это тоже неправда. Диаметр прокола не превышает 1 мм. Это отверстие закрывается за 2-3 дня.
Миф 3. Пункция – это опасная процедура. Слух не соответствует истине. Если манипуляция проводится опытным ЛОР врачом, если пациент прошел предварительную диагностику, и специалист учел все показания и противопоказания, никакого вреда от нее не будет.
Миф 4. Прокол – это морально устаревшая методика. Сегодня существует немало методик лечения острого и хронического гайморита. Некоторые из них позволяют обойтись без проколов, однако существуют ситуации, когда только пункция может исправить ситуацию. Так что, несмотря на почтенный возраст, методика продолжает широко использоваться в клиниках по всему миру.
Пункция гайморовой (верхнечелюстной) пазухи – это не слишком приятная процедура, однако последствия неполноценного лечения гайморита могут быть весьма опасны. Если Ваш оториноларинголог рекомендует выполнить прокол, прислушайтесь к его мнению. Это может сохранить Вам здоровье и даже жизнь.
Источники
- Вишняков Виктор Владимирович. Оториноларингология. Учебник. ГЭОТАР-Медиа, 2022 г.
- Аллен Грегори К., Антунес Марсело Б., Алт Джереми А. Оториноларингология. Теория и практика. Руководство. ГЭОТАР-Медиа, 2018 г.
- Покровская Е. М., Красножен В. Н., Халиуллина С. В. Инновации в диагностике и лечении хронических гнойных гайморитов // ПМ. 2014. №9 (85).
- Матюша Г. В., Поспелова Р. А. Особенности лечения гайморитов различной этиологии у детей и взрослых // Проблемы медицинской микологии. 2008. №2.
Прокол носа при гайморите
Гайморит — явление не редкое. Можно даже сказать, что это одно из самых распространённых ЛОР-заболеваний, с которым обращаются к оториноларингологу. Гайморитом называется воспалительный процесс, который охватил верхнечелюстные (или гайморовы) пазухи носа.
Оглавление статьи
- Зачем делается прокол?
- Как делается прокол при гайморите?
- Реабилитационный период
- Прокол: правда или миф?
Одной из тяжёлых форм заболевания является гнойный гайморит, в процессе развития которого в пазухе происходит скопление гнойных масс. В этом случае больной испытывает массу неприятных симптомов, которые мешают выполнять привычные дела и сосредоточиться на работе.
При гайморите человек жалуется на сильную головную боль, болевые ощущения и чувство распирания в области щёк и переносицы, повышение температуры тела, сильную заложенность носа.
Как правило, лечение гайморита сводится к традиционной схеме терапии, которая включает приём лекарств, промывания верхнечелюстных пазух и физиотерапевтические процедуры. На этом можно было бы поставить точку. Но не в случае с гайморитом.
Не всегда лечение гнойного гайморита по классической схеме приносит эффект. Бывают ситуации, когда ЛОР-врач на очередной консультации пациента говорит: «У Вас запущенный случай. Необходимо делать прокол!». Вынесенный доктором вердикт на многих пациентов наводит настоящий ужас. Прокалывание носа за всё время своего существования обросло чередой мифов и легенд, что, с свою очередь, породило массу страхов и заблуждений среди пациентов, которые любой ценой пытаются избежать этой «жуткой» операции. Хотя зачастую это единственный способ удалить гнойные массы из пазух носа и облегчить состояние больного.
Операцию по удалению гноя из пазух часто называют «проколом», хотя настоящее название этой манипуляции — пункция верхнечелюстной пазухи.
В каких случаях прокалывают пазуху? Как делают прокол? Больно ли делается операция? Можно ли делать пункцию маленьким детям? В каких случаях не делают проколы? Об этих и других наболевших вопросах, касающихся прокола гайморовой пазухи, и пойдёт речь в нашей новой статье.
Зачем делается прокол?
В некоторых случаях медикаментозная терапия гайморита не приносит должного эффекта: положительная динамика в состоянии больного не наблюдается, а в пазухе накапливаются гнойные массы. Если ничего не делать и не предпринимать экстренных мер, болезнь носа «гайморит» может привести к тяжелейшим последствиям для всего организма в целом. В сложном случае инфекция может распространиться из полости носа и пазух на другие ткани и органы и вызвать такие опасные состояния, как сепсис, флегмона, менингит.
Для чего же делается прокол?
Основная задача проколов в носу — посредством операции нормализовать сообщение между пазухой и полостью носа, обеспечив выход гнойных масс из пазухи и её качественное промывание.
Каждому пациенту нужно понять, что ЛОР-врач делает прокол при гайморите не потому, что ему просто захотелось помучить больного, а в связи с наличием определённых показаний к операции.
Прокол делается в следующих случаях:
- когда острая форма гайморита даже при проведении лечения не проходит более двух недель;
- гнойные массы не могут самостоятельно выйти из пазухи, при этом больной мучается от головных болей, болей в переносице, заложенности носа;
- высокая температура тела не спадает длительное время;
- в носу и пазухах присутствует сильная боль, которая не утихает даже при приёме обезболивающих препаратов;
- велика вероятность развития осложнений;
- состояние больного постоянно ухудшается.
Бывают случаи, когда прокол делается в диагностических целях, чтобы изъять из пазухи её содержимое для дальнейшего изучения и определения возбудителя болезни.
Как делается прокол при гайморите?
Когда ЛОР-врач говорит пациенту: «В Вашем случае нужно делать операцию», — многие задаются вопросом, как же делается прокол при гнойном гайморите? Прокол носа для грамотного оториноларинголога — это стандартная операция, которую он проводит с высокой точностью и качественно. Эффект от операции во многом зависит от опыта ЛОР-врача. Поэтому перед проведением операции ответственно отнеситесь к выбору клиники, где будете проходить лечение от гнойного гайморита, и врача.
Операцию делают в несколько этапов.
Первый этап операции — анестезия. Операция проводится под местной анестезией. Обычно в качестве анестетика используется лидокаин. Ватный тампон смачивается в лекарственном препарате и аккуратно вводится в полость носа. Перед непосредственным проведением операции доктор обязательно убедится, что анестезия подействовала. При необходимости доза анестетика будет увеличена. Поэтому не нужно бояться боли — её нет. Единственным неприятным моментом будет громкий хруст кости во время самого прокола, но не более.
Большую роль в проведении операции имеет эмоциональное состояние и настрой больного: многим морально тяжело наблюдать, как доктор берёт иглу и делает прокол. Поэтому, в случае если вы не можете справиться с волнением, рекомендуем в день операции принять успокоительное средство, которое вам подходит.
Второй этап операции — непосредственно прокол. Прокол при гайморите делается специальным инструментом — иглой Куликовского. Это длинная игла с изогнутым концом. К другому концу иглы подсоединяется шприц. ЛОР-врач берёт в руки эту иглу и аккуратно нащупывает самую тонкую область в стенке пазухи. Определив нужное место, доктор делает прокол, тем самым проникая в область пазухи, заполненную гнойным содержимым, и переходит к третьему этапу операции.
Заключительный этап операции — промывание пазух носа. Шприц, присоединённый к игле, подаёт в пазуху антисептический раствор, который разжижает застоявшиеся гнойные массы, и они вымываются в расположенный рядом с пациентом лоток. Голова пациента при этом наклонена немного вперёд, чтобы облегчить выход гнойных масс. Длительность промывания в каждом конкретном случае индивидуальна. Промывание делают до тех пор, пока промывочный раствор не будет выходить в лоток чистым и прозрачным, без кровяных и гнойных скоплений.
Больному нужно морально настроиться и подготовиться, поскольку он будет видеть вживую всё, что вытекает из его носа (гнойные и кровяные примеси). Но в любом случае, тот факт, что теперь это всё находится не внутри пазух носа, должен успокаивать.
В определённых случаях в операционное отверстие вставляется катетер — если ЛОР-врач для усиления эффективности лечения гнойного гайморита настаивает на проведении промываний каждый день.
Реабилитационный период
После проведённой пункции делают рентгеновский снимок пазух, который покажет, остались ли в пазухе гнойные массы. Но лечение гнойного гайморита на этом не заканчивается. Нужно соблюдать рекомендации ЛОР-врача, которые включают:
курс антибактериальной терапии, чтобы избежать присоединения инфекции в послеоперационном периоде;
промывания полости носа;
приём антигистаминных препаратов для снятия отёчности;
использование сосудосуживающих препаратов для снятия заложенности носа;
физиотерапевтические процедуры.
Облегчение у пациента настаёт сразу после пункции: проходят головные боли, заложенность носа, чувство распирания в области пазух и переносицы. Отверстие после прокола полностью заживает примерно через месяц.
После пункции необходимо избегать переохлаждения, чтобы не допустить повторного инфицирования. Временно отказаться от посещения бань или саун, чтобы не спровоцировать носовые кровотечения. Высмаркиваться можно, но не так интенсивно, как обычно.
Когда при гнойном гайморите пункцию не делают?
Несмотря на высокую эффективность этой процедуры, пункция назначается не всем пациентам. Как у любого метода лечения, у прокола есть свои противопоказания. В каких случаях не делают пункцию?
если у больного зафиксированы аномалии в строении носовой полости или пазух;
если у больного диагностированы тяжёлые хронические заболевания (сахарный диабет в тяжёлой форме, гипертония и др.)
если у больного патологии свёртывающей системы крови;
в детском возрасте до трёх лет.
В этих случаях лечение гайморита должно проводиться опытным высококвалифицированным оториноларингологом с помощью консервативных методов: использование лекарственных средств, проведение промываний пазух методом «кукушка» или ЯМИК-катетером, физиотерапевтические процедуры.
Прокол: правда или миф?
Процедура породила массу мифов и легенд среди пациентов. Почему же больные так боятся пункции?
Первый миф, связанный с процедурой, что пункция — очень болезненная процедура. Но этот миф был развеян ещё раньше в нашей статье. Процедура проводится под анестезией. Да, она не очень приятная, но уж точно не болезненная.
Второй миф — если сделать прокол один раз, потом постоянно придётся лечиться только проколами. Эта легенда скорее всего пошла от тех пациентов, кому действительно приходится ввиду тяжести состояния своего здоровья часто прибегать к пункциям, например, при запущенных формах хронического гайморита. В остальных случаях пункция единовременная, и место прокола, как уже было сказано, заживает в короткий срок.
Третий миф — пункция — очень опасная процедура. Если операция проводится опытным врачом-оториноларингологом, в положительном результате операции сомневаться не приходится. ЛОР-врач с богатым опытом легко определяет место для прокола и умелыми движениями попадает иглой аккуратно в него. Поэтому лечение заболевания нужно доверять профессионалам и ответственно относиться к выбору ЛОР-клиники.
Лечение гайморита — это профильное направление «Лор Клиники Доктора Зайцева». Пациенту предлагается широкий спектр услуг и процедур, направленных на быстрое избавление от заболевания. Высококвалифицированные врачи-оториноларингологи «Лор Клиники Доктора Зайцева» применяют как консервативные методы лечения с использованием самого современного оборудования, так и хирургические — пункцию верхнечелюстной пазухи. Операция проводится амбулаторно и позволяет быстро улучшить состояние больного. В качестве наших услуг убедились уже тысячи пациентов.
Чтобы записаться на консультацию, звоните, пожалуйста, по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04.
Будем рады видеть вас и помочь!

02.08.2019

09.10.2019
29.07.2019

10.05.2017
26.05.2018
29.06.2017
Вы можете задать вопрос нашим специалистам
Видно вас еще не прикрутило как следует от гайморита, что вы сомневаетесь делать вам прокол или нет. Мне уже два раза такой прокол делали. Первый раз вообще ничего не понял. Голова гудела как котел и температура была 39. Я бы себе сам нос отрезал, чтобы это все прекратить. Поэтому не соображал ничего. Даже успокоительных не пил. Второй раз сам напросился. Потому что помнил как в первый раз ну в течение 10 секунд боль головная куда-то ушла, а нос стал дышать как ватку с ледокаином вынули. Первый раз за полгода наверное носом вздохнул. Теперь эти таблетки даже пить не собираюсь. От сильных антибиотиков потом желудок еще месяц лечить нужно. Да и помогают они только на вторую неделю. А тут один укольчик и порядок.
Вчера назначили операцию. Она состоится завтра. Меня трясет до сих пор. Люди, скажите, а это реально не больно? Мне доктор говорит, что зубы рвать больнее раз в сто. Это реально так? Может таблетки пока попью или к другому врачу схожу.
Марта, здравствуйте. Спешу Вас успокоить, нет в проколе ничего такого, что нельзя бы было вытерпеть человеку. Процедура проводится под местной анестезией. Боли вы не почувствуете. Да, процедуру не назовёшь очень приятной, но вы не на расслабляющий массаж пришли, ведь так? Неприятным пациенты считают звук (хруст) во время прокола стенки пазухи. Это даже не боль. Не нужно накручивать себя, Ваш доктор прав. Зато эффект от прокола сразу заставит забыть Вас о нервах перед процедурой – нос наконец-то задышит, а общее состояние улучшится. Если лор-врач назначил прокол, значит в этом есть необходимость. Соглашайтесь и не переживайте! Будет необходимость, приезжайте на консультацию. Будем рады помочь!
Спасибо Вам за информацию! Очень познавательно!
