Что такое полипы в жёлчном пузыре
Жёлчный пузырь — это небольшой полый орган, расположенный между печенью и желудком. Его назначение — получать от печени, концентрировать (отводить лишнюю жидкость) и хранить запас жёлчи, достаточный, чтобы растворить жирное блюдо. Как только человек съедает, например, чебурек, эклер или порцию форели на гриле, пузырь выпускает заготовленную жёлчь в тонкий кишечник. Это позволяет эффективно переварить съеденное и избежать неприятных ощущений вроде тяжести в животе.
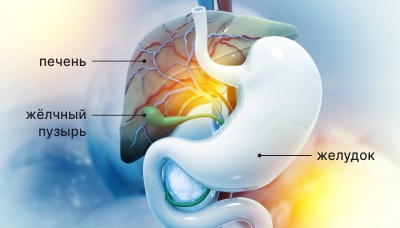
Жёлчный пузырь расположен между печенью и желудком
Если работа жёлчного пузыря по каким-то причинам нарушена, например на фоне жёлчнокаменной болезни, воспаления или нерационального питания, образуются полипы. Это небольшие доброкачественные новообразования, которые, как правило, никак себя не проявляют: часто пациент узнаёт о них только при обследовании по поводу другого заболевания.
По Международной классификации болезней МКБ-10 полип жёлчного пузыря относят к коду K82 («Другие болезни жёлчного пузыря»). В МКБ-11 патология имеет код DC10.3 («Полип жёлчного пузыря»).
Каждый месяц
дарим подарки
и делаем скидки до 30%
🥰
Начните экономить прямо сейчас!
Почему возникают полипы в жёлчном пузыре
Существует несколько факторов, которые с большой степенью вероятности приводят к образованию полипа в жёлчном пузыре — это длительные воспалительные процессы, нарушение оттока жёлчи, изменение её состава и анатомические особенности строения органа, которые часто имеют наследственный характер.
Причины развития полипов в жёлчном пузыре:
- хронические воспаления: холецистит — воспаление жёлчного пузыря, холангит — воспаление протоков жёлчного пузыря;
- патологии, нарушающие движение жёлчи: желчнокаменная болезнь, перегиб жёлчного пузыря;
- повышенное содержание холестерина в организме — гиперхолестеринемия.
Полипы могут образовываться как у людей с наследственной предрасположенностью к патологии, так и у тех, кто ведёт нездоровый образ жизни.
Факторы риска развития полипов в жёлчном пузыре:
- наследственность: если у кого-то из родителей диагностированы патологии жёлчного пузыря, способные привести к развитию полипов, для ребёнка их риск повышается;
- возраст: риск развития полипов жёлчного пузыря выше у людей старше 50 лет;
- вес: люди с избыточной массой тела более подвержены патологии;
- курение и злоупотребление алкогольными напитками: раздражает слизистую оболочку жёлчного пузыря и повышает риск образования полипов;
- некачественные продукты (содержащие нитраты и вредные пищевые добавки): негативно влияют на состояние слизистой оболочки органов пищеварения;
- нерациональное питание (большие перерывы между приёмами пищи, переедание, увлечение фастфудом): приводит к сбоям в работе желудочно-кишечного тракта, нарушению жирового обмена, изменениям свойств жёлчи.

Переедание способствует появлению полипов в жёлчном пузыре
Как часто возникают полипы в жёлчном пузыре
Обычно полипы встречаются у людей с патологиями или особенностями строения жёлчного пузыря — его перегибом, желчнокаменной болезнью, хроническим воспалением.
Полипы в жёлчном пузыре развиваются примерно у 7% населения и наиболее часто встречаются у людей старше 50 лет.
Симптомы полипов в жёлчном пузыре
То, как себя проявляют полипы в жёлчном пузыре, зависит от их количества, размера и расположения. В большинстве случаев — когда полипы небольшие и расположены в широкой части органа — они не вызывают никаких симптомов.
Небольшой полип, расположенный в широкой части жёлчного пузыря, обычно не доставляет беспокойства
Если крупный полип перекрывает отток жёлчи по протоку, могут возникать симптомы, похожие на проявление желчнокаменной болезни. В этом случае человек может ощущать тяжесть в животе, боль в правом подреберье. При застое жёлчи могут возникать тошнота или рвота, повышение температуры тела и пожелтение кожи, слизистых оболочек и белков глаз. Такое течение наблюдается крайне редко.
Какие бывают полипы в жёлчном пузыре
Истинные полипы жёлчного пузыря встречаются достаточно редко: до 90% всех новообразований в нём составляют псевдополипы — холестериновые отложения на стенках органа.
Псевдополипы, или холестериновые полипы, образуются при нарушении жирового обмена. Жёлчь меняет свои характеристики: становится вязкой, концентрация холестерина повышается. Излишки холестерина откладываются на стенках жёлчного пузыря, формируя выросты, похожие на полипы.
Такие новообразования не перерождаются в рак.
Истинные полипы бывают нескольких видов. Они имеют разное происхождение, состав и риск трансформации в злокачественную опухоль.
Типы истинных полипов жёлчного пузыря:
- инфекционные полипы — разрастания слизистой оболочки жёлчного пузыря, которые возникают в месте воспаления. Риск развития рака из таких новообразований практически отсутствует;
- гиперпластические полипы — разрастания слизистой оболочки жёлчного пузыря, которые возникают при аномалиях строения органа или на фоне неинфекционных патологий. Риск озлокачествления практически отсутствует;
- аденомы (аденомиоматоз). Это доброкачественные разрастания тканей, которые имеют небольшой риск озлокачествления. Если аденому не удалить, она может трансформироваться в аденокарциному — злокачественное образование, которое прорастает в стенки органа и разрушает их.
Независимо от типа, полипы жёлчного пузыря классифицируют по ряду признаков: распространённости, размеру, строению.
Виды полипов по распространённости:
- множественные — формируется сразу несколько новообразований, это считается наиболее благоприятным вариантом;
- единичные — такие полипы, как правило, более крупные и имеют больший риск озлокачествления.
Виды полипов по размеру:
- небольшие — до 1 см;
- крупные — больше 1 см. Такие полипы имеют высокий риск озлокачествления и подлежат удалению.
Виды полипов по строению:
- на тонкой ножке,
- с толстым основанием (сидячий).
Как развивается полип в жёлчном пузыре
Инфекционные и гиперпластические полипы образуются при длительном раздражении слизистой оболочки и стенок жёлчного пузыря (например, при хроническом или рецидивирующем холецистите). Ткани в поражённом участке утолщаются, разрастаются. Формируется выступающее над поверхностью слизистой оболочки образование.
Новообразования с низким риском рака обычно не вырастают более 1 см в диаметре и часто образуются группами.
Механизм образования аденомиом до конца не изучен. Предполагается, что они возникают вне воспалительного процесса, никак себя не проявляют и выявляются случайно — в ходе обследования по поводу других патологий желудочно-кишечного тракта.
Стадии развития полипов в жёлчном пузыре
Если во время диагностического наблюдения зафиксирован рост новообразования, высока вероятность, что это аденоматозный полип. Он имеет риск трансформации в злокачественную опухоль, поэтому подлежит удалению.
Стадии развития аденоматозных полипов:
- разрастание эпителия — небольшое скопление клеток;
- мелкий аденоматозный полип;
- крупный аденоматозный полип;
- предраковый аденоматозный полип — внутри полипа скапливаются злокачественные клетки, но они не взаимодействуют со стенками жёлчного пузыря;
- аденокарцинома — злокачественное образование, которое происходит из клеток слизистой оболочки, подвергшихся злокачественному перерождению, и, разрастаясь, постепенно разрушает стенки органа.
Диагностика полипов в жёлчном пузыре
Обследование жёлчного пузыря показано, если есть характерные симптомы (боль в правом подреберье, тошнота, эпизоды рвоты) или патологии органа диагностированы у близких родственников.
Чтобы определить состояние жёлчного пузыря, проводят УЗИ. Если во время исследования выявлено полипообразное разрастание тканей, может потребоваться дальнейшее обследование, которое включает компьютерную или магнитно-резонансную томографию (КТ, МРТ).
В ходе диагностики врач может назначить анализы, чтобы оценить состояние жёлчного пузыря и близлежащих органов: печени и поджелудочной железы.
Лечение полипов в жёлчном пузыре
Лечение назначают по результатам диагностики: метод терапии зависит от типа новообразования, его размера и от того, вызывает ли оно дискомфорт.
Показания к хирургическому лечению:
- полип увеличивается в размерах;
- полип больше 1 см в диаметре;
- полип вызывает боль в верхней правой части живота, тошноту и другие характерные симптомы.
Крупные полипы (свыше 1 см) удаляют независимо от симптомов: есть риск, что такие новообразования трансформируются в злокачественную опухоль. Операцию не рекомендуется откладывать: на ранних стадиях объём оперируемых тканей значительно меньше, а прогноз — оптимистичней.
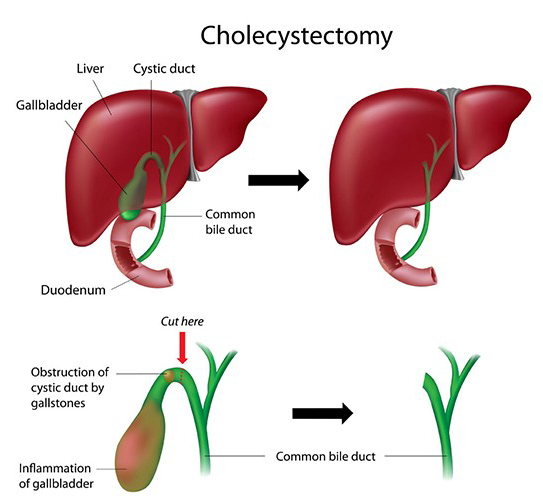
Отдельно полипы не вырезают: проводят полную холецистэктомию, то есть удаление жёлчного пузыря. В зависимости от показаний назначают полостную или лапароскопическую операцию. В ходе полостной операции все манипуляции проводят через открытый надрез, а при лапароскопии — через несколько небольших проколов под контролем видеоэндоскопии (в один из проколов вводится камера и происходящее внутри транслируется на монитор).

При хирургическом лечении полипы удаляют вместе с жёлчным пузырём
При поздней диагностике — если новообразование стало злокачественным — проводят полостную операцию с удалением жёлчного пузыря и близлежащих лимфоузлов.
Лечение псевдополипов
Псевдополипы (холестериновые отложения на слизистой оболочке жёлчного пузыря) не приводят к раку, поэтому их удаление не обязательно. Врач может назначить препараты, которые улучшают состав жёлчи и способствуют уменьшению налёта холестерина на стенках жёлчного пузыря. Пациентам с псевдополипами показано ежегодно посещать гастроэнтеролога и делать УЗИ органов желудочно-кишечного тракта.
Если полип растёт или со временем начал вызывать дискомфорт или боль, показано хирургическое лечение.
Холестериновые полипы могут отрываться от стенки жёлчного пузыря и перекрывать протоки — в этом случае также показано удаление.
Профилактика полипов в жёлчном пузыре
Чтобы избежать формирования полипов, важно своевременно лечить воспаления органов ЖКТ, придерживаться принципов здорового питания, а при возникновении симптомов (боли в верхней правой части живота, тошноты) — обратиться к врачу.
Регулярные обследования показаны, если в семье есть случаи заболеваний жёлчного пузыря: предрасположенность к жёлчнокаменной болезни и полипам может передаваться по наследству.
В профилактике заболеваний жёлчного пузыря большое значение имеет регулярное обследование. Если выявить полип или воспаление на ранних стадиях, лечение будет более простым и успешным.
К какому врачу обращаться
Лечением полипов жёлчного пузыря занимается гастроэнтеролог — врач, который отвечает за здоровье органов пищеварения. В процессе диагностики он также проверит работу желудка, кишечника, поджелудочной железы, печени, а при подозрении на патологии назначит дальнейшее обследование и подберёт терапию.
Осложнения при полипах в жёлчном пузыре
Если полипы образуются вблизи жёлчных протоков, они могут препятствовать оттоку жёлчи и вызывать воспаление жёлчного пузыря (холецистит), протоков (холангит) или поджелудочной железы (панкреатит). Такие же последствия возможны, если полип оторвался, попал в жёлчный проток и перекрыл его.
В редких случаях полипы могут приобретать злокачественный характер, приводя к раку жёлчного пузыря.
Прогноз полипов в жёлчном пузыре
Аденомиоматоз имеет риск озлокачествления — это значит, что со временем такие новообразования могут трансформироваться в раковую опухоль.
Считается, что наибольший предраковый потенциал у единичных новообразований более 1 см в диаметре.
Дата публикации 30 ноября 2021Обновлено 20 февраля 2024
Определение болезни. Причины заболевания
Полипы желчного пузыря (Gallbladder polyps) — это малоизученное заболевание, при котором слизистая оболочка желчного пузыря разрастается в полость органа, образуя округлый доброкачественный вырост.

Полипы в желчном пузыре
Главная особенность рассматриваемой болезни — отсутствие яркой клинической картины. Пациенты чаще ни на что не жалуются, реже ощущают боль, дискомфорт или тяжесть разной силы в области правого подреберья. Если к полипам присоединяется инфекция, то симптомы становятся похожими на проявления острого холецистита.
Распространённость болезни
Распространённость полиповидных образований желчного пузыря среди населения колеблется от 0,3 до 9,5 % [25]. Благодаря совершенствованию методов инструментальной диагностики обнаружить их стало проще. Основным методом выявления болезни остаётся ультразвуковое исследование, которое позволяет описать различные формы патологии желчного пузыря вроде полипов, желчных камней, перегиба шейки и др.
Причины возникновения полипа в желчном пузыре
Выделяют следующие причины появления полипа:
- нерегулярное и нерациональное питание, злоупотребление пищей, содержащей холестерин (сыры, яичный желток, сливки, сливочное масло и пр.);
- воспаление желчного пузыря (хронический холецистит, холангит), нередко полип сочетается с желчнокаменной болезнью;
- наследственная предрасположенность;
- расстройство жирового обмена (гиперхолестеринемия);
- непроходимость желчи из-за перегиба шейки желчного пузыря;
- нарушение работы мышц желчевыводящих путей и желчного пузыря [12][14].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы полипа в желчном пузыре
У полиповидного поражения желчного пузыря нет ярко выраженных симптомов. Зачастую заболевание протекает бессимптомно, поэтому в большинстве случаев полипы желчного пузыря находят случайно.
Если полип находится в самом узком месте желчного пузыря — в шейке, то могут проявиться такие характерные симптомы, как тошнота, рвота и боль в правом подреберье.
В редких случаях большой полип (более 50 мм) создаёт в пузырном или общем желчном протоке препятствие для прохода желчи, провоцируя её застой и развитие острого холецистита или механической желтухи.
Холестериновые полипы (или псевдополипы) — холестериновые отложения в стенке пузыря — иногда могут отслаиваться и клинически вести себя как камни в желчном пузыре, вызывая острую резкую боль, непроходимость или даже воспаление поджелудочной железы.
Желчнокаменная болезнь ведёт себя примерно так же вне зависимости от того, есть ли в желчном пузыре полипы или нет. Размер и количество полипов или желчных камней напрямую влияют на силу боли и частоту обострений воспаления желчного пузыря.
Проявление у больных незначительных симптомов вроде тошноты и тяжести в правом подреберье резко снижают трудоспособность и качество жизни, ухудшают аппетит, повышают утомляемость и раздражительность [15].
Патогенез полипа в желчном пузыре
Патогенез развития полипов желчного пузыря, как и процесс возникновения доброкачественных опухолей в целом, остаётся спорной темой.
Хронические формы холецистита — наиболее частые факторы, вызывающие полипозные образования. При хронических воспалениях слизистые оболочки желчного пузыря не могут нормально работать, поэтому они разрастаются и утолщаются, образуя полип.
Отягощённая наследственность и генетические отклонения являются дополнительными факторами, провоцирующими проявление симптомов этой патологии.
Большое скопление холестерина в кровотоке нарушает жировой обмен. Его излишки откладываются на стенках сосудов и в желчном пузыре. В результате формируются псевдополипы холестерина. Холестериновые полипы считаются самыми распространёнными. На их долю приходится до 60–70 % всех случаев полиповидных поражений желчного пузыря [12]. У них есть тонкая ножка, поэтому иногда они отрываются от стенки и ведут себя как желчные камни.

Псевдополипы
Железистые полипы (аденомиомы) занимают второе место по распространённости. Их выявляют примерно в 25 % случаев, чаще всего у женщин старше 50 лет [12]. Аденомиомы развиваются без воспалений в результате разрастания слизистой оболочки или мышечной ткани. Причина возникновения этих изменений полностью не ясна. Обычно на дне желчного пузыря формируется сразу несколько аденомиом. Они небольшие по размеру, не более 4 мм, с широкими ножками. Такие полипы, как правило, себя никак не проявляют и их находят случайно [16].
Классификация и стадии развития полипа в желчном пузыре
В 1983 году сотрудники Всемирной организации здравоохранения предложили классификацию доброкачественных опухолей желчного пузыря и желчевыводящих путей. Помимо полипов, к таким опухолям они отнесли аденому и папиллому желчного пузыря, выбухание его стенки, аденоматозную гиперплазию (утолщение слизистой в виде узлов), фиброксантогранулёмы, содержащие слизь и желчь, и другие нарушения. Но практикующие врачи редко пользуются данной классификацией, так как она не влияет на выбор хирургической тактики.
В 2002 году главный научный консультант Научного исследовательского института Скорой помощи им. Н. В. Склифосовского, профессор Александр Сергеевич Ермолов впервые разделил полиповидные образования желчного пузыря по вероятности малигнизации (озлокачествления) полипов. Он выделил четыре клинико-морфологические группы:
- Полипозный холестероз — разрастание слизистой желчного пузыря с отложениями холестерина. Самая частая форма болезни. При отрыве от стенки такие камни могут закупоривать пузырный проток, вызывая острый холецистит с болью в правом подреберье, тошнотой и недомоганием, что в свою очередь может потребовать экстренной операции. Риск малигнизации минимальный.
- Гиперпластический полип — невоспалительное разрастание слизистой желчного пузыря. Обычно такие полипы себя никак не проявляют, однако при расположении у шейки желчного пузыря могут закупоривать проток и нарушать проход желчи, вызывая приступы боли. Предполагаемая причина — врождённый дефект желчевыводящих путей. Озлокачествление не характерно.
- Аденоматозный полип — доброкачественная опухоль в виде полиповидного разрастания железистой ткани. Вторая по распространённости форма болезни (от 6 до 21 %). Характерно бессимптомное течение, в отдельных случаях появляется периодическая острая боль в правом подреберье. Эта форма полипа имеет тенденцию к малигнизации в 4–6 % случаев. За такими полипами следует тщательно наблюдать и по возможности проходить плановое оперативное лечение.
- Рак в форме полипа — полиповидное разрастание оболочки желчного пузыря, состоящее из эпителиальных клеток. Характерно длительное бессимптомное течение. Ранние признаки рака желчного пузыря неспецифичны и аналогичны холециститу: болевой синдром в правом верхнем квадранте живота, потеря аппетита, тошнота и рвота. Достоверно определить онкологическое происхождение заболевания можно только при инструментальном исследовании (КТ и МРТ).
Эта классификация позволяет чётко определить лечебно-диагностическую тактику и часто применяется хирургами [20].
Достоверной классификации по размеру полипов не существует, поскольку полипы более 10 мм сразу удаляют.
Осложнения полипа в желчном пузыре
Несвоевременное лечение холестериновых полипов значительно увеличивает вероятность развития таких тяжёлых осложнений, как:
- Образование холестериновых камней — как только полип вырастает до 10 мм и выше, он отрывается от стенки желчного пузыря. Через время (от нескольких месяцев до трёх лет) полип затвердевает и образует полноценный холестериновый камень, который может застрять в желчевыводящих протоках и вызвать застой желчи в органе. Такое состояние опасно развитием острого холецистита.
- Механическая желтуха — при закупорке холестериновым камнем общего желчного протока в кровь поступает слишком много билирубина — красящего пигмента желчи. Среди симптомов желтухи выделяют пожелтение кожи, глазных яблок и слизистых оболочек, общее недомогание, тошноту и пр. Данное осложнение опасно развитием холангита (воспаления желчевыводящих путей), появлением лихорадки, недомогания и слабости, поэтому требует обязательного стационарного лечения.
- Острый и хронический панкреатит — когда холестериновый камень застревает в выходном отделе общего желчного протока (сфинктере Одди), то застаивается не только желчь, но и панкреатические ферменты. В результате развивается острый или хронический панкреатит (если камни небольшие и сфинктер закупоривается не полностью). При остром панкреатите пациентов беспокоят опоясывающая боль в левом подреберье, тошнота, часто рвота, общее недомогание и в некоторых случаях повышение температуры тела до 37–38 °C. При обострениях хронической болезни симптомы выражены не так ярко, однако больные также жалуются на боль или дискомфорт в верхней части живота, левом подреберье, тошноту и иногда рвоту.
- Рак желчного пузыря — при глубоком поражении желчного пузыря, длящегося в течение 10–30 лет, может развиться онкозаболевание [5]. Хотя рак желчного пузыря встречается нечасто, он появляется у 70–95 % пациентов с желчнокаменной болезнью, причём минимум две трети случаев развиваются на фоне длительного течения болезни или хронического холецистита. Опухоль в желчном пузыре выявляют в основном у женщин старше 50 лет [18].
- Аденомиоматоз — это приобретённое гиперпластическое поражение желчного пузыря, при котором поверхностный эпителий разрастается и проникает в утолщённую мышечную оболочку, где образует выступы. Аденомиоматоз может стать причиной возникновения острого холецистита и онкологических заболеваний [17].

Виды аденомиоматоза
Диагностика полипа в желчном пузыре
Основными задачами диагностики полипа желчного пузыря являются следующие:
- Определить, есть ли в желчном пузыре новообразования.
- Исключить патологические образования иного происхождения (злокачественную опухоль и желчные камни).
- Отличить истинные полипы от псевдополипов.
- Установить субтип полипа (гиперпластический, аденоматозный или холестериновый полип).
- Определить количество и размеры полипов.
- Идентифицировать факторы риска злокачественных полипов:
- размер полипа более 10 мм;
- возраст старше 60 лет;
- быстрый рост в течение 1–2 месяцев;
- сочетание полипа с желчными камнями.

Полип, опухоль и камень желчного пузыря
Минимальный объём обследований включает:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- УЗИ гепатобилиарной зоны (ТАУЗИ).
Клинический анализ крови выявляет осложнения, в том числе острый холецистит, для которых характерен повышенный уровень лейкоцитов. За время лечения больной с острым холециститом сдаёт кровь для клинического анализа два или три раза. Такой метод диагностики позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений.
По результатам биохимиечского анализа крови у пациентов с проблемами в желчном пузыре повышается:
- уровень билирубина (общего и прямого) — говорит о закупорке общего желчного протока;
- содержание креатинина — помогает оценить работу почек и возможность применения контрастной рентгенографии;
- уровень АЛТ и АСТ — сигнализирует о проблемах с печенью.
Инструментальная диагностика
Трансабдоминальное УЗИ органов брюшной полости — когда с помощью ультразвука различают разные виды тканей, в том числе находят полипы и определяют их разновидность. Устанавливает количество пристеночных образований размером от 1 мм, определяет толщину стенки и иногда показывает другие нарушения: перегиб шейки пузыря, прорастание полипа в его стенку и др. Поскольку полип тесно связан со стенкой желчного пузыря, на снимке ТАУЗИ у него нет тени. Также полип отличает то, что он не смещается, когда меняется положение тела [9].
![Обследование полипа при помощи ТАУЗИ [22] Обследование полипа при помощи ТАУЗИ [22]](https://probolezny.ru/media/bolezny/polip-v-zhelchnom-puzyre/obsledovanie-polipa-pri-pomoshi-tauzi-22_s.jpeg)
Обследование полипа при помощи ТАУЗИ [22]
Несмотря на то, что с помощью ТАУЗИ можно обнаружить 36–90 % случаев полипов желчного пузыря, этот метод имеет свои недостатки [12]. На результаты обследования влияет много факторов типа «газового эха», когда в зону осмотра попадает участок кишки, наполненный газом, сочетание полипов с камнями, современность аппарата и способности сонографиста. При проведении ТАУЗИ можно недооценить максимальный диаметр и размер полипа. Также ультразвуковое исследование не может надёжно отличить неопухолевые полипы от опухолевых [4].
Невзирая на это, ТАУЗИ остаётся наиболее доступным методом диагностики полипов желчного пузыря, который проводят без проникновения внутрь организма [2][12].
Компьютерная томография используется редко и только с контрастным усилением. Она не очень эффективна для диагностики полипов меньше 10 мм, но может надёжно выявить опухолевые поражения желчного пузыря [2].
Врач может заподозрить рак из-за прорастания в печень, очаговых образований печени, увеличенных лимфоузлов, появления безболезненной желтухи, необоснованного похудания на 5–10 кг за последние полгода, большого размера полипа (более 20 мм) и неблагоприятного семейного анамнеза (наличия подобной патологии у близких родственников).
МРТ брюшной полости, как и КТ, в основном используется для уточнения диагноза и исключения злокачественного образования желчного пузыря [2].
Эндоскопическая ультрасонография позволяет достаточно точно рассмотреть новообразования и оценить работу желчного пузыря и желчных путей. Данный метод требует тщательной подготовки пациента [2]. Обследование проводится натощак. Накануне вечером разрешается лёгкий ужин не позднее 18:00. В день перед процедурой пить и есть нельзя. Для эндоскопической ультрасонографии при помощи седативных препаратов пациента погружают в медикаметозный сон.

Эндоскопическая ультрасонография
Лечение полипа в желчном пузыре
Лечение бывает консервативным и оперативным. Консервативное лечение направлено в большей степени на устранение симптомов [3]. Хирургическое вмешательство остаётся основным методом терапии.
Прежде чем принять решение по оперативному вмешательству, необходимо удостовериться в том, что полип действительно существует.
Хирургическое лечение
Операций по удалению полипов не существует, их удаляют вместе с желчным пузырём.
Показания к холецистэктомии (удалению желчного пузыря):
- наличие более двух полипов;
- полипы, расположенные на широком основании или длинной ножке;
- размер полипов более 10 мм;
- полипы расположены у шейки желчного пузыря и в его протоке;
- полипы сочетаются с камнями;
- рост полипа (увеличение как минимум на 2 мм в год);
- диффузный характер образования полипов с вовлечением всех стенок органа;
- тошнота, боль в правом подреберье, общее недомогание, рвота и горькая отрыжка;
- возраст старше 50 лет;
- подозрение на злокачественный характер образований [1][8].
Полипы, имеющие ножку, следует проверять каждые полгода на протяжении двух лет. Затем контроль сокращают до одного раза в год. Если полип увелчился, его следует удалить.
Полипы на широком основании более склонны к озлокачествлению, поэтому для их диагностики УЗИ проводят раз в три месяца. По истечению двух лет, как и в случае с полипами на длинной ножке, их осматривают раз в год.
Виды холецистэктомии:
- Лапароскопическая холецистэктомия проводится как при острых воспалительных процессах, так и при хронических состояниях. Сначала врач делает проколы брюшной стенки, сквозь которые вводит полые трубки, видеокамеру и специальные инструменты. Для обеспечения обзора в брюшную полость нагнетается углекислый газ. Хирург выполняет поэтапное клипирование желчного протока и артерии, а затем отсекает желчный пузырь. Пациент покидает стационар на 2–3-й день после операции. На месте проколов остаются малозаметные рубцы.

Лапароскопия
- Минилапароспокическая холецистэктомия не сильно отличается от стандартной лапароскопической холецистэктомии, однако имеет целый ряд преимуществ. Отличием является использование специальных тонких минилапароскопических инструментов диаметром 2–3 мм, что сокращает время реабилитации пациентов после операции (больного выписывают на следующий или через день) и практически не оставляет рубцов. При такой операции удаляют весь желчный пузырь через небольшой разрез в пупке.
- Трансвагинальная лапароскопическая холецистэктомия по технологии N.O.T.E.S. проводится через задний свод влагалища. Врач вводит лапароскопические инструменты с лапароскопом через специальное устройство и удаляет желчный пузырь. После операции на прокол накладывают шов из рассасывающегося материала. Её чаще всего проводят молодым девушкам от 20 до 40 лет.
- Однопортовая лапароскопическая холецистэктомия по технологии SILS выполняется через специальный порт диаметром 23–24 мм, который вводят через единственный прокол в околопупочной области. После операции устройство вместе с желчным пузырём извлекают из брюшной полости и накладывают на рану косметический шов. Её чаще всего проводят молодым людям, которые хотят избежать больших послеоперационных рубцов и косметических дефектов.

Однопортовая лапароскопия
- Холецистэктомия из минидоступа предполагает выполнение небольшого разреза (3–7 см) под правой рёберной дугой. С одной стороны, обеспечивается минимально возможное травмирование тканей, с другой ― врач получает достаточный обзор поражённого органа. После операции пациент проводит в стационаре 3–5 дней. Хирург использует данную методику в тех случаях, когда лапароскопическая операция по тем или иным причинам противопоказана [19].
- Классическая открытая холецистэктомия проводится, если нельзя выполнить лапароскопическую холецистэктомию. Операция проходит под общим наркозом. При этом врач получает хороший доступ к поражённому органу через разрез по средней линии живота или через косые разрезы под рёберной дугой. Среди недостатков процедуры выделяют длительный реабилитационный период (больного выписывают не раньше, чем через 8 суток, а период полного восстановления может длиться до трёх и более недель) и крупные послеоперационные рубцы.
В каждом конкретном случае врач определяет способ оперативного вмешательства индивидуально. Во всём мире предпочтение всегда отдаётся лапароскопическим методикам холецистэктомии, однако у них имеются следующие противопоказания:
- выраженные лёгочно-сердечные нарушения;
- нарушения свёртывающей системы крови, например коагулопатия, приём препаратов, влияющих на свёртываемость крови – Аспирин, Варфарин и т. д.;
- поздние сроки беременности (2–3 триместр);
- злокачественное поражение желчного пузыря;
- перенесённые операции на печени, желудке, селезёнке, поджелудочной железе и верхней части двенадцатиперстной кишки.
Консервативная терапия
В основном консервативную терапию используют при холестериновых полипах, так как при других формах она малоэффективна.
Чётко разработанных показаний для консервативного лечения при холестерозе желчного пузыря нет ввиду следующих причин:
- с помощью УЗИ трудно оценить эффективность лечения при различных вариантах поражения стенки желчного пузыря;
- недостаточный клинический опыт, доказывающий эффективность консервативной терапии как при разных формах болезни, так и с использованием различных схем лечения.
По мнению некоторых авторов, для консервативного лечения у пациента не должно быть больше пяти полипов, так как в этом случае динамику паталогического процесса можно контролировать с помощью УЗИ.
Также существует мнение, что консервативная терапия подходит для пациентов с полипами не больше 10 мм. Более крупные полипы ввиду риска озлокачествления необходимо удалять.
При этом врачи ещё не пришли к окончательному выводу касательно этих параметров.
Наличие камней в желчном пузыре, независимо от формы холестероза, не является противопоказанием к консервативному лечению.
Основными задачами консервативного лечения при холестерозе желчного пузыря являются:
- устранение симптомов путём применения спазмолитических препаратов и болеутоляющей терапии;
- регресс или остановка прогрессирования патологических процессов в стенке желчного пузыря;
- прекращение изменений параметров желчи благодаря ферментной терапии;
- ликвидация вторичных нарушений работы желчного пузыря и желчных путей вроде дискинезии — либо слишком сильное, либо недостаточное сокращение желчного пузыря;
- коррекция липидных нарушений, применение препаратов группы статинов;
- лечение сопутствующих заболеваний желчного пузыря (холецистит), поджелудочной железы (панкреатит) и тонкой кишки, особенно с локализацией паталогического процесса в нижнем отделе.
При холестерозе желчного пузыря также рекомендуется дробное питание с суточным содержанием белков — 15–20 %, жиров — 30 %, углеводов — 50–55 %.
При лечении холестериновых полипов желчного пузыря отдельно стоит рассмотреть литолитическую терапию, в основе которой лежит использование урсодезоксихолевой кислоты.
Урсодезоксихолевая кислота — это желчная кислота, которая уменьшает содержание холестерина в желчи за счёт рассеивания холестерина, а также влияет на кишечно-печёночную циркуляцию желчных солей, уменьшая поглощение кишечником потенциально токсичных веществ. Она улучшает состав желчи, что благоприятно сказывается на состоянии печени и желчного пузыря, и постепенно растворяет холестериновые полипы и камни.
Для применения урсотерапии имеются следующие показания:
- размер камней не больше 15 мм;
- камни должны быть только холестериновыми;
- желчный пузырь должен исправно работать и быть наполнен камнями менее, чем наполовину;
- желчный проток должен быть проходимым и свободным от камней.
Литолитическую терапию в основном применяется для лечения холестериновых полипов, при других формах она малоэффективна.
Прогноз. Профилактика
Часто полипы в желчном пузыре находят случайно. Как показали систематические обзоры, в 93 % случаев полипы не увеличиваются в размерах, а в 70 % случаев оказываются псевдополипами, т. е. состоят из холестерина. Поэтому в подобных случаях удалять полипы не обязательно, достаточно будет проходить обследования минимум раз в год [21][25].
При полипах меньше 10 мм и холестериновых псевдополипах достаточно ограничиться консервативным лечением, например урсотерапией. Она наиболее эффективна при одиночных холестериновых полипах и однородной желчи. В среднем такие псевдополипы полностью растворяются через 10–12 месяцев лечения. Если в желчном пузыре помимо полипов есть камни, песок или сгустки неоднородной желчи, то болезнь хуже поддаётся консервативному лечению [13].
Наиболее неблагоприятный прогноз наблюдается при полипах, которые становятся злокачественными [25]. Но рак желчного пузыря встречается гораздо реже, чем доброкачественные полипы, поэтому главная диагностическая задача состоит в том, чтобы определить, какие новообразования могут быть злокачественными, и вовремя назначить холецистэктомию.
Главными факторами, связанными с озлокачествлением полипов, являются их размер и количество. Например, небольшие полипы редко оказываются злокачественными, хотя в некоторых случаях злокачественные новообразования обнаруживаются в полипах размером менее 6 мм [21]. Одиночные полипы также более склонны к озлокачествлению, чем множественные.
Кроме того, риск образования рака выше у пожилых пациентов и людей с первичным склерозирующим холангитом.
Важно помнить, что курс лечения врач назначает индивидуально в зависимости от размера и количества полипов, факторов риска, а также показаний к определённому виду терапии.
Профилактика полипов желчного пузыря
Хотя полипоз считается наследственной болезнью, многое зависит от образа жизни пациента. Следует учитывать такие негативные факторы, как сидячая работа, малоподвижный образ жизни, увлечённость слишком жирной, жареной и острой пищей, злоупотребление алкоголем, различные заболевания пищеварительной системы, нарушение режима питания и избыточный вес, поскольку они напрямую влияют на повышение содержания холестерина в крови и увеличивают риск возникновения холестериновых полипов [7].
Для предупреждения возникновения заболеваний пищеварительного тракта важно заниматься спортом, ежедневно гулять пешком и проходить ежегодный профилактический осмотр. Активный образ жизни нормализует обмен веществ, снижает уровень холестерина и улучшает отхождение желчи, а своевременное лечение воспаления желчного пузыря предупреждает возникновение хронических заболеваний и патологических изменений в его стенке.
Полипы желчного пузыря
Лечение полипов желчного пузыря под руководством кандидата медицинских наук Маркарьяна Даниила Рафаэлевича, в Университетской клинике МНОЦ МГУ им.М.В. Ломоносова
Содержание
- Что такое полип желчного пузыря?
-
Симптомы заболевания
- Псевдополипы (ложные) полипы
- Истинные полипы желчного пузыря
- Лечение полипов желчного пузыря
- После операции
Что такое полип желчного пузыря?
Полипы желчного пузыря – это избыточное разрастание клеток внутренней оболочки пузыря. Избыток ткани формирует полип, выдающийся в просвет пузыря. Обычно он имеет продолговатую или округлую форму. Следует отличать истинный полип и псевдополип. Это поможет определить тактику лечения и сделать прогноз развития новообразования.
Среди проводимых операций на желчном пузыре каждая 10-я случается из-за полипа желчного пузыря. Это довольно частый диагноз. Как лечить полип желчного пузыря, оперировать или нет, зависит от многих факторов. Имеет значение расположение полипа (тело, шейка или пузырный проток), наличие сопутствующей желчнокаменной болезни, тяжесть симптомов, то как болезнь сказывается на самочувствии пациента, как быстро растут полипы желчного пузыря, их размер и форма.
Симптомы заболевания
Нет ни одного признака при полипах желчного пузыря, позволяющего поставить точный диагноз без проведения дополнительных обследований. Все симптомы носят общий характер и могут иметь место при прочих болезнях органов пищеварения, легких, сердца и других органов.
- боль. Может быть различного характера. Может быть тупой, ноющей, режущей. Обычно в области правого подреберья, эпигастрия. Может быть связана с приемом жирной, острой пищи;
- сухость во рту;
- тошнота;
- снижение аппетита;
- повышение температуры.
Необходимо проведение анализов мочи и крови (уровень лейкоцитов, СОЭ, билирубин, уровень трансаминаз, общий белок).
Наиболее доступно в постановке диагноза трансабдоминальное УЗИ. Дополнительно применяют МРТ органов брюшной полости, ЭУЗИ (эндоскопическое УЗИ, когда обследование проводят датчиком, размещенным на эндоскопе. Эндоскоп проводят в просвет 12-перстной кишки).
Псевдополипы (ложные) полипы
При обследовании они очень напоминают истинный полип, но есть отличия в причинах их появления и в составе:
- Самые частые находки — холестериновые «полипы» (до 70% от всех диагнозов ПЖП (полипов желчного пузыря)). Холертероз полиповидный — это скопление холестериновых отложений, зафиксированное на стенках пузыря. При обследовании они не смещаются в просвете органа, чем отличаются от камней ЖП. Такие образования не стоит торопиться оперировать, они могут уменьшиться при применении урсодезоксихолевой или хенодезоксихолевой кислот. И в данном случае ответ на вопрос: может ли исчезнуть полип желчного пузыря может быть положительным. Рыхлые холестериновые камни, прикрепленные на стенках ЖП очень трудно отличить от истинного полипа (помогает динамическое наблюдение, пробное лечение УДХк или ХДХк).
- Очаговый аденомиоматоз – происходит впячивание внутренней оболочки в утолщенный средний слой (мышечную стенку) желчного пузыря. В результате формируется ложный дивертикул (расширенный синус Рокитанского-Ашофа). Такое образование подлежит динамическому наблюдению и контролю.
- Воспалительные «полипы». Представляют собой грануляции (разрастания) клеток. Это воспалительная реакция органа на повреждение (например, камнями) или на хроническое воспаление. Лечить стоит не само образование, а причину, ставшую провоцирующим фактором.
Истинные полипы желчного пузыря
Истинные ПЖП появляются из железистой ткани (аденомы и аденокарциномы). Составляют небольшой процент среди новообразований ЖП.
Чем опасен истинный полип желчного пузыря? Тем, что он часто является источником образования злокачественных опухолей, то есть ткани полипа подвергаются онкологической трансформации. Желчный пузырь с истинным полипом подлежит хирургическому удалению.
Важные моменты при решении вопроса о необходимости операции:
- форма;
- размер;
- расположение;
- количество;
- скорость роста;
- наличие сопутствующей патологии желчного пузыря (камней, воспаления);
- характер распространения процесса;
- выраженность симптомов.
При диагностике важно оценить форму полипа. Если он на широком основании (т.н. сидячий полип) его нужно удалить. Как правило подобные разрастания часто малигнизируются (перерождаются в рак).
Размер ПЖП определяют на этапе инструментального обследования (ТАУЗИ). Если полип желчного пузыря 10 мм и более — это является показанием к операции.
Обнаружение 2 и более полипов также является показанием к операции.
Расположение ПЖП в пузырном протоке ставит вопрос о необходимости удаления образования, так как при такой локации пациенты часто жалуются на сильные боли, тошноту и др.
Все, что может свидетельствовать о раковой природе ПЖП – агрессивный рост с вовлечением всех стенок пузыря, увеличение размеров более чем на 2 миллиметра в год является показанием к операции.
Лечение полипов желчного пузыря
Какой врач лечит полипы желчного пузыря? Обязательна консультация гастроэнтеролога. Обычно терапевт или гастроэнтеролог — именно те доктора, кто направляет пациента на УЗ исследование. При выявлении проблемы необходима консультация хирурга.
После проведения консультации и обследований решается вопрос – необходима ли операция, или следует применить консервативное лечение (диета, урсодезоксихолевая кислота) и проследить за динамикой развития образований.
Если принято решение о проведении операции, как правило, проводится лапароскопическая (эндоскопическая) холецистэктомия. Операция зарекомендовала себя как наилучший метод с точки зрения прогноза (не будет рецидивов) и с точки зрения скорости восстановления пациента. Она малотравматична.
Во время такого вмешательства через маленькие проколы на передней брюшной стенке (обычно их 4, но количество может меняться), под контролем эндоскопической видеокамеры, производят удаление всего желчного пузыря. Выписывается пациент уже на 2-3 сутки, а вставать с постели начинает уже в день операции. После заживления проколов следы операции практически не заметны.
Операции по удалению полипов без холецистэктомии (когда желчный пузырь остается) не получили хорошей оценки специалистов. Причина — возможное возникновения рецидивов. Полипы могут образоваться снова и тогда все равно придется убирать ЖП. А также по причине частых осложнений по типу дисфункции ЖП, когда орган перестает нормально функционировать из-за послеоперационного рубца или спаек на месте хирургического вмешательства.
После операции
После удаления желчного пузыря, по отзывам прооперированных пациентов, особого дискомфорта или изменений в привычном образе жизни не бывает. Рекомендовано следить за диетой, соблюдая общие рекомендации по здоровому питанию. Регулярно, дробными порциями принимать пищу (3-4 раза в день), не потреблять много рафинированных жиров (жареное), пряных и острых блюд, алкоголя. Умеренность, регулярность и здоровая еда – вот основные моменты в рекомендациях по питанию людей после холецистэктомии, если нет дополнительных ограничений.
Чем опасен полип в желчном пузыре?
Отсутствие симптомов или способность маскироваться под другие заболевания желудочно-кишечного тракта, разнообразие видов и необходимость тщательного обследования для оценки риска — речь идет о полипах в желчном пузыре, которые среди всех заболеваний пищеварительной системы занимают 0,3-13%. Средний возраст пациентов, у которых выявлена патология, около 45-50 лет. Однако определить действительное количество людей, страдающих этим заболеванием, практически невозможно: болезнь часто протекает бессимптомно, и человек попросту не обращается к врачу.
Полип желчного пузыря — что это и опасен ли он
Это патологическое разрастание слизистой оболочки условно доброкачественного характера, берущее начало из желчно-пузырного эпителия. Существуют различные виды полипов: холестериновые, воспалительного происхождения, папилломатозные, аденоматозные и др. Специфических симптомов, свойственных только полипам желчного пузыря, не существует. Имеющиеся признаки (дискомфорт или боли в правом подреберье, изжога, отрыжка, тошнота и др.), встречаются также при других заболеваниях желудочно-кишечного тракта.
Влияние полипа желчного пузыря на организм зависит от вида образования и его размеров. Например,
- Полипы воспалительного происхождения, как правило, могут появляться в ответ на формирование конкрементов в желчном пузыре, паразитарной инвазии, наличие которых представляет опасность для организма.
- Холестериновые — чаще множественные, могут иметь тонкую ножку, они не всегда дают акустическую тень при обследовании, их выявление может представлять определенные трудности. К тому же существует вероятность повреждения полипа на тонкой ножке, что становится причиной болей, развития механической желтухи с ухудшением желчного оттока.
- Полип, расположенный в шейке желчного пузыря — наиболее узком месте, по мере роста может привести к закупорке протока, что станет причиной застоя желчи и нарушению процесса пищеварения.
- Папилломы, имеющие вид небольших сосочков на слизистой, могут под воздействием некоторых видов вирусов перерождаться в рак.
- Аденомы желчного пузыря, образовавшиеся вследствие разрастания железистой ткани, часто множественные, на широкой ножке, могут быть разных форм, но полипы кольцевой и генерализованной формы могут стать причиной билиарной гипертензии.
- Аденоматозные полипы желчного пузыря опасны тем, что способны в гораздо большей мере к озлокачествлению, причем размер имеет важное значение. Так, частота малигнизации при размере полипа более 10 мм составляет около 35-88%. Злокачественный потенциал, достигающий 100%, имеют длительно существующие аденомы размером более 20 мм. К тому же аденомы могут сочетаться с желчными камнями.
При своевременном и адекватном лечении полипов желчного пузыря прогноз благоприятный, однако он ухудшается у пациентов старше 65 лет, а также у людей, страдающих ожирением, ведущих малоподвижный образ жизни.
Как обнаружить полипы в желчном пузыре?
УЗИ брюшной полости считается исследованием первой линии из-за возможности обнаружить и измерить полип, но оно не дает возможности определить характер полипов. Также УЗИ-диагностика эффективна не всегда, если размер полипа меньше 5 мм. Камень в желчном пузыре также может быть принят за полип. Поэтому при выявлении любых отклонений необходимо дальнейшее обследование.
С этой целью может быть рекомендовано проведение трехмерного УЗИ, эндоскопического ультразвукового исследования, а также ультрасонографии с контрастным усилением. Что касается томографии, то она не позволяет повысить частоту выявления полиповидных поражений желчного пузыря из-за низкого пространственного и контрастного разрешения. Точными диагностическими методиками являются чрескожная чреспеченочная тонкоигольная аспирация и чрескожная чреспеченочная холецистоскопия.
Задать вопросы и записаться на консультацию можно
по телефону: +7 (495) 222-10-87
или заполните форму ниже
Лечение
Поскольку полипы желчного пузыря представляют опасность для здоровья, рекомендовано их удаление. С помощью консервативной терапии (медикаментозное лечение, коррекция питания) можно лишь устранить симптомы заболевания, однако удалить полипы удастся только оперативным путем. На сегодняшний день не существует методик, позволяющих удалить полип, сохранив желчный пузырь. В ходе операции полиры удаляются вместе с желчным пузырем — проводится холецистэктомия.
Операция может быть проведена с помощью лапаротомии — открытой методики: выполняется разрез более 15 см передней брюшной стенки. Однако «золотым» стандартом считается лапароскопия — хирургическое вмешательство, проводимое через несколько небольших, не более 10 мм, разрезов передней брюшной стенки. Также существует возможность проведения холецистэктомии методом SILS — все манипуляции выполняются через единственный порт, или NOTES — доступ осуществляется через сантиметровый прокол заднего свода влагалища.
Мой подход к лечению
Решение о целесообразности операции я принимаю только индивидуально, учитывая наличие тех или иных симптомов, количество, размеры и строение полипов, наличие ножки и др. Показанием к оперативному вмешательству является:
- наличие симптомов: боли в правом подреберье, тошнота, рвота, желтуха, вздутие живота и др.;
- полип любого размера, расположенный в шейке желчного пузыря;
- полипы размером более 7 мм, а также при росте полипа ежегодно на 2 мм;
- полипы с широким основанием независимо от размеров;
- наличие конкрементов в желчном пузыре;
- невозможность исключить злокачественность процесса.
Если операция неизбежна, я всегда провожу холецистэктомию лапароскопическим методом — это малоинвазивная методика, при которой повреждения брюшной стенки минимальны. Операция проводится с использованием эндоскопического оборудования, оснащенного оптикой. Благодаря возможности визуально контролировать процесс, длительность операции существенно сокращается. К тому же возможность визуализации позволяет проводить все манипуляции максимально точно, риск повреждения структур, расположенных в зоне операции, отсутствует. Таким образом, лапароскопическая холецистэктомия имеет ряд преимуществ:
- безопасность;
- поскольку нет обширного повреждения тканей, болевой синдром после операции отсутствует;
- активизация пациента возможна спустя несколько часов после операции;
- короткий период госпитализации — не больше трех дней;
- полное восстановление занимает 2-4 недели.
При проведении лапароскопии существует возможность проведения симультанной операции. Пациенты, обратившиеся ко мне, могут рассчитывать на одновременное устранение других 2-5 патологий (например, грыжи, опухоли, кисты и др.), требующих хирургического лечения, в ходе одной анестезии.
При лечении я всегда отдаю предпочтение малоинвазивным методам, позволяющим пациенту быстро вернуться к привычному образу жизни. Тактику лечения для каждого пациента я подбираю только индивидуально. Для получения максимального результата я нередко комбинирую различные методики.
Мною накоплен огромный опыт в проведении холецистэктомий с использованием разных доступов, на сегодняшний день количество операций давно перевалило за 6000. Я одним из первых в стране начал проводить симультанные операции, что касается малоинвазивных методик SILS и NOTES, то еще в 2009 году я предоставил на XII съезде эндоскопических хирургов результаты проведенных лично мною операций, к тому времени у меня был наибольший опыт в проведении подобных вмешательств среди отечественных хирургов. Я также являюсь основателем научно-практической школы лапароскопической хирургии, прошедшие в ней обучение специалисты сегодня работают в 20 странах.
Когда вы пишете письмо, знайте:
оно попадает мне на мою личную
электронную почту .
puchkovkv@mail.ru
+7 495 222-10-87
Телемедицина
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш, хирург Константин Пучков
Полип представляет собой опухолевидное образование, возникающее в результате клеточного разрастания слизистой. Новообразования классифицируют на ложные и истинные. В большинстве случаев они формируются в просвете желчного пузыря, чаще всего являются доброкачественными.
У большинства пациентов полипы выявляются случайным образом в ходе обследования по другому заболеванию. Клиническая картина проявляется в редких случаях, поэтому часто больной даже не догадывается о наличии данной патологии.
Впервые о полипах было упомянуто в середине прошлого столетия. Даже после внедрения в медицину ультразвукового исследования их еще длительное время принимали за камни. Когда ученые провели первые микроскопические исследования, они дали описание составу опухолевидного образования:
- истинные полипы — разрастание было спровоцировано усиленным делением эпителиальных клеток внутренней оболочки желчного;
- псевдополипы — представлены в виде наростов холестерина и воспалений.
По внешнему виду полип похож на гриб небольшого размера, имеющий шляпку округлой формы и ножку. В том случае, когда ножка тоненькая, новообразование не представляет опасности для здоровья. Не совсем благоприятный прогноз можно делать тогда, когда определяется пристеночное образование. У такого полипа достаточно широкое основание, и он растет вглубь стенки желчного пузыря.
Выделяют полипы одиночные и многочисленные. Во втором случае врач поставит диагноз «диффузный полипоз». В большинстве случаев подобная болезнь носит наследственный характер. Она опасна тем, что такие наросты могут перерождаться в злокачественные опухоли.
Полипы в желчном пузыре — распространенное заболевание, встречающееся у 6 % пациентов. В большинстве случаев развивается на фоне проблем с пищеварительной системой и нарушением работы желчного пузыря. Чаще всего болезнь выявляется у женщин, достигших 35-летнего возраста. У детей полипозные образования диагностируют в редких случаях. Если говорить о мужчинах, они часто подвержены полипозам с новообразованиями холестеринового характера.
