Розацеа — это полиэтиологическое заболевание, которое поражает преимущественно область лица, сопровождается транзиторной, а затем стойкой эритемой, телеангиэктазиями, папулами, пустулами, узлами и характеризуется хроническим рецидивирующим течением [1–4]. В основе патогенеза лежит ангионевроз, обусловленный функциональной недостаточностью периферического кровообращения, что, в свою очередь, является последствием воздействия экзогенных и эндогенных факторов. К экзогенным факторам относятся неблагоприятные метеофакторы, острая или горячая пища, алкоголь, ультрафиолетовое излучение, психоэмоциональные перегрузки [5–7].
В последние годы многими авторами активно изучается влияние клеща Demodex folliculorum на развитие розацеа, подтверждена его роль в патогенезе заболевания [8].
Демодекоз чаще встречается при папулопустулезной форме розацеа на коже щек и лба. Обнаружение хитина клещей прямо пропорционально коррелирует с воспалительными процессами на коже [9].
К эндогенным факторам относится активация толл-подобных рецепторов (Toll-like receptors, TLR), патология сосудов кожи лица и нарушение кожного барьера. TLR — представители семейства сигнальных паттерн-распознающих рецепторов, которые присутствуют на поверхности кератиноцитов. В последние годы активно исследуется их функция и экспрессия в норме и при патологии [10–11].
Также полным спектром TLR обладают клетки дермы — макрофаги. TLR 2-го типа (TLR2) играют ключевую роль в воспалительном процессе при розацеа, вызывая синтез молекул кателицидина, калликреина, матриксных металлопротеиназ, окиси азота, активных форм кислорода, цитокинов и хемокинов. Перечисленные факторы способны изменять структуру сосудов, вызывать клеточную инфильтрацию и воспаление [12–13].
TLR2 активируются под воздействием физических факторов, ряда антигенов (хитиновой оболочкой Demodex folliculorum, гликопротеидами Bacillus oleronius), нейропептидов при стрессе. Ввиду разнообразия этиологических и патогенетических факторов, торпидности течения и рефрактерности к терапии поиск рационального лечения розацеа является актуальной проблемой [14].
Впервые заболевание описал в XIV в. французский врач Гай де Шальяк и назвал его «купероз». Розацеа поражает в основном женщин в возрасте от 31 до 65 лет и занимает четвертое место по количеству обращений к врачам-дерматовенерологам. Наиболее подвержены дерматозу лица I и II фототипов, однако заболевание встречается и при более темных фототипах [15].
В скандинавских странах «розовые угри» встречаются в 2 раза чаще, чем на других территориях. Многие авторы отмечают, что лишь 4% всех больных розацеа имеют азиатское, африканское или латиноамериканское происхождение. Заболевание чаще всего локализуются в области лица, в связи с этим у пациентов превалирует депрессивный психоэмоциональный фактор, наблюдается высокая степень тревожности и ранимости [16].
Розацеа классифицируется на четыре основных подтипа и один вариант — гранулематозную розацеа. Подтипы розацеа: эритемато-телеангиэктатический, папулопустулезный, фиматозный и глазной [17].
Существует множество подходов к лечению розацеа. Лекарственная терапия делится на системную, наружную или комплексную. В системной терапии используются антибиотики из группы тетрациклинов, макролидов, системные ретиноиды [18–19].
Однако системная терапия имеет ряд побочных эффектов, поэтому при легком и среднетяжелом течении розацеа имеет место наружная терапия [20–21].
В последние несколько лет многими практикующими врачами отмечается эффективность интенсивного импульсного света (IPL — Intense Pulsed Light) в лечении розацеа. IPL-терапия характеризуется минимальными побочными эффектами и продолжительной ремиссией после лечения, в связи с чем местные лекарственные средства теряют свою актуальность [22]. Первыми разработчиками лампы высокой интенсивности для лечения сосудистых образований кожи были M. Goldman и соавт. в 1990 г. Затем с 1994 г. интенсивный импульсный свет начали применять в медицине [23].
IPL-системы испускают полихроматический некогерентный свет различного спектра (515–640 нм, аппарат М-22). Принцип работы IPL-системы заключается в следующем: в момент вспышки происходит абсорбция фотонов эндогенными или экзогенными хромофорами, которые располагаются в различных слоях кожи, световая энергия преобразуется в тепловую, что приводит к локальному повышению температуры и деструкции клеток-мишеней. К хромофорам кожи человека относится гемоглобин, меланин и вода [24]. Лечение интенсивным импульсным светом является безопасным и эффективным. К показаниям относится удаление гемангиом, телеангиэктазий и других сосудистых образований, лечение гиперпигментации, устранение нежелательного роста волос. По мнению многих авторов, IPL при лечении розацеа характеризуется высокой эффективностью и продолжительным результатом [25]. Множество клинических исследований подтверждают эффективность и безопасность метода [26]. Улучшение внешнего вида оказывает положительное влияние на социальный статус, так как внешняя привлекательность — важный признак успешности современного человека [27].
Тип кожи пациента — один из наиболее важных факторов в выборе настроек аппарата для лечения интенсивным импульсным светом. Оценка типа кожи основывается на генетических данных, реакции кожи на солнечные лучи и способности к приобретению загара.
Различают шесть фототипов кожи (по шкале Т. Фитцпатрика) [28] (табл.).

Представляем клиническое наблюдение лечения интенсивным импульсным светом пациентки с диагнозом: «Розацеа, фиматозный (гипертрофический) подтип, тяжелое течение».
Клинический случай
Пациентка К., 1993 г. р., 6 лет назад заметила появление «угревых» высыпаний на коже лица, спустя несколько месяцев появилось покраснение кожи в центральной части лба, носа, подбородка и медиальной поверхности щек, единичные гнойные высыпания. В течение последующего года состояние кожи лица ухудшилось, появилась бугристость в области носа и атрофические рубцы. При воздействии низких и высоких температур, приеме острой, горячей пищи и алкоголя отмечает резкое покраснение кожи, зуд и жжение.
К врачам-дерматовенерологам не обращалась, периодически ходила к косметологам на чистки лица, без клинического эффекта.
Status localis: на эритематозном фоне многочисленные ярко-красные папулы, сливающиеся в бляшки, единичные пустулы, атрофические рубцы, открытые и закрытые комедоны, телеангиэктазии различного диаметра, незначительный отек кожи, расширенные устья сально-волосяного аппарата («поры»). На коже носа с переходом на медиальную часть обеих щек разрастание тканей в виде утолщения и неравномерной бугристости кожи светло-розового цвета, диаметр отдельных элементов от 2 до 5 мм (рис. 1).

Поставлен диагноз: «Розацеа, фиматозный (гипертрофический) подтип, тяжелое течение (шифр по Международной классификации болезней МКБ-10: L71)».
Проведено обследование: общий анализ крови — в норме, общий анализ мочи — в норме, биохимический анализ крови — в норме, соскоб на клеща рода Demodex — отрицательный. Цветное дуплексное сканирование внечерепных отделов брахиоцефальных артерий и ТКДС (транскраниальное дуплексное сканирование): эхопризнаки выраженного ангиоспазма в бассейне обеих среднемозговых артерий, незначительная неровность хода позвоночных артерий в канале позвонков (остеохондроз), вход в каналы на уровне С5 позвонка, ход, линейная скорость кровотока и строение комплекса интима-медиа сонных артерий не изменены.
Дерматоскопия: множественные расширенные сосуды полигональной формы, фолликулярные пробки, расширенные устья фолликулов, открытые комедоны, в области носа бесструктурные массы красно-желтого цвета — секрет гиперплазированных сальных желез (рис. 2).
После обследования было принято решение провести курс фототерапии интенсивным импульсным светом на аппарате М-22.
Материал и методы исследования
Первая процедура IPL-терапии проводилась на стандартных параметрах: насадка IPL, фильтр 515 нм: Е = 17 Дж/см2, 2 подымпульса по 3,5 мс, межимпульсный интервал 15,0 мс; фильтр 560 нм: Е = 18 Дж/см2, 3 подымпульса по 3,0 мс, межимпульсный интервал 25,0 мс.
Процедуру пациентка перенесла хорошо, после фотолечения наблюдалась гиперемия, которая, по словам пациентки, прошла через 2 часа. Субъективные ощущения во время процедуры: чувство тепла и легкое покалывание. В последующие процедуры мощность была увеличена на 2 Дж, добавлено лечение на фильтрах 590 нм, 640 нм. Фильтр 590 нм: Е = 20 Дж/см2, 3 подымпульса по 3,5 мс, межимпульсный интервал 30,0 мс; фильтр 640 нм: Е = 21 Дж/см2, 3 подымпульса по 4,0 мс, межимпульсный интервал 35,0 мс. Увеличение параметров не отразилось на интенсивности субъективных ощущений. Фототерапия проводилась 1 раз в 3 недели, всего 8 процедур.
Результаты и обсуждение
На фоне проводимого лечения отмечается побледнение эритемы, уплощение папул, уменьшение количества телеангиэктазий, сокращение устьев волосяных фолликулов. Пустулы стали появляться значительно реже, менее болезненные (рис. 3). Дерматоскопическая картина: количество расширенных сосудов и открытых комедонов сократилось, устья фолликулов сузились (рис. 4). Субъективно: ощущений зуда и жжения нет. Было достигнуто значительное клиническое улучшение после проведенного курса фототерапии интенсивным импульсным светом.

Выводы
- На фоне проводимого лечения произошло разрешение высыпаний, подавление воспалительного процесса, что благоприятно отразилось на психоэмоциональном состоянии пациентки.
- В схемах IPL-лечения необходимо подбирать индивидуальные параметры длительности импульса, количества и длительности подымпульсов, плотности энергии, основываясь на особенностях дерматоскопической картины и фототипе кожи каждого пациента.
- Процедура лечения кожи интенсивным импульсным светом является безболезненной и хорошо переносится пациентами.
Литература
- Дерматовенерология: учебник / Под ред. А. В. Самцова, В. В. Барбинова. 3-е изд., перераб. и доп. М.: ГЭОТАР-Медиа, 2016. 280 с.
- Дерматовенерология. Национальное руководство. Краткое издание / Под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. М.: ГЭОТАР-Медиа, 2017. С. 669–680.
- Gallo R. L., Granstein R. D., Kang S., Mannis M., Steinhoff M., Tan J., Thiboutot D. Rosacea comorbidities and future research: the 2017 update by the national rosacea society expert committee // Journal of the american academy of dermatology. 2018. Vol. 78, № 1. P. 167–170.
- Böhm D. et al. Symptom severity and psychological sequelae in rosacea: results of a survey // Psychol. Health Med. 2014. Vol. 19. № 5. P. 586–591.
- Прохоренков В. И., Михель Д. В., Гузей Т. Н. Розацеа: современные аспекты этиологии и патогенеза // Клиническая дерматология и венерология. 2015. № 1. С. 4–9.
- Хэбиф Т. П. Кожные болезни. Диагностика и лечение. 3-е изд. / Перевод с англ., под общей редакцией акад. РАМН, проф. А. А. Кубановой. М.: МЕДпресс-информ, 2008. 106 с.
- Cribier B. Pathophysiology of rosacea: Redness, telangiectasia, and rosacea // Ann. Dermatol. Venereol. 2011. Vol. 138. P. 117–121.
- Мохамед Ридха Брибеш. Новые взгляды на роль микрофлоры при розацеа // Актуальнi питання фармацевтичноi i медичноi науки та практики. 2013. № 2 (12). С. 58–60.
- Хворик Д. Ф., Ярмолик Е. С. Папулопустулезная форма розацеа у женщин: этиопатогенез, клиника, диагностика, лечение: монография. Гродно: ГрГМУ, 2017. С. 6–22.
- Хайрутдинов В. Р. Розацеа: современные представления о патогенезе, клинической картине и лечении // Эффективная фармакотерапия. 2014. № 19. С. 32–37.
- Кубанова А. А., Махакова Ю. Б. Розацеа: распространенность, патогенез, особенности клинических проявлений // Вестник дерматологии и венерологии. 2015. № 3. С. 36–45.
- Diehl C. New insights into rosacea part I. Pathogenesis // Украинский журнал дерматологии, венерологии, косметологии. 2015. № 4 (59). С. 105–116.
- Давыдова А. В., Бакулев А. Л., Моррисон А. В., Леонова М. А. Молекулярные механизмы патогенеза розацеа (обзор) // Саратовский научно-медицинский журнал. 2013. Т. 9. № 3. С. 561–565.
- Cribier B. Rosacea under the microscope: Characteristic histological findings // J. Eur. Acad. Dermatology Venereol. 2013. Vol. 27. P. 1336–1343.
- Кубанова А. А., Махакова Ю. Б. Розацеа: распространенность, патогенез, особенности клинических проявлений // Вестник дерматологии и венерологии. 2015. № 3. С. 36–45.
- Давыдова А. В., Бакулев А. Л. Исследование личностных особенностей пациентов с розацеа // Саратовский научно-медицинский журнал. 2014. Т. 10. № 3. С. 560–564.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 5-е изд., перераб. и доп. М.: Деловой экспресс, 2016. 529 с.
- Санакоева Э. Г., Масюкова С. А., Ильина И. В., Введенская Э. В., Плиева Д. В., Алиева П. М., Мамашева Г. Д. Современная терапия акне и акнеформных дерматозов // Российский журнал кожных и венерических болезней. 2013. № 6. С. 37–41.
- Oge L. K., Muncie H. L., Phillips-Savoy A. R. Rosacea: diagnosis and treatment // American family physician. 2015. Vol. 92. № 3. P. 188–195.
- Самцов А. В. Акне и акнеформные дерматозы. Монография. М.: ЮТКОМ, 2009. С. 172–173.
- Волкова Е. Н., Осипова Н. К., Родина Ю. А., Григорьева А. А. Эффективность и безопасность применения 0,75% крема «Розекс» у больных с розацеа / Сборник научных тезисов и статей «Здоровье и образование в XXI Веке». 2010. № 4, т. 12. С. 505–506.
- Ekin Mese Say, Okan Gokhan, Gonca Gokdemir. Treatment Outcomes of Long-Pulsed Nd: YAG Laser for Two Different Subtypes of Rosacea // The journal of clinical and aesthetic dermatology. 2015. № 8 (9). P. 16–20.
- Кубанова А. А., Махакова Ю. Б. Розацеа: диагностика и лечение // Вестник дерматологии и венерологии. 2015. № 4. С. 27–35.
- Галкина О. А., Скрипкин Ю. К. Анализ эффективности фототерапии розацеа с помощью широкополосного импульсного источника света // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. 2006. № 2, т. 2. С. 29–34.
- Мимов А. В., Котенко К. В., Круглова Л. С. Комбинированное применение импульсного лазерного излучения и ультразвукового воздействия в лечении больных розацеа // Вестник новых медицинских технологий. Электронное издание. 2013. № 1. С. 215.
- Круглова Л. С., Орлова Е. Н., Котенко К. В. Лазеротерапия и ультразвуковая терапия в лечении больных розацеа // Вестник новых медицинских технологий. Электронное издание. 2014. № 1. С. 96.
- Позднякова М. А., Красильникова О. Н. Медико-социальные и юридические аспекты косметологической помощи // Наука молодых — eruditio juvenium. 2017. Т. 5, № 4. С. 509–519.
- Снарская Е. С. Фотостарение кожи: современные аспекты // Вестник дерматологии и венерологии. 2011. № 2. С. 98–103.
Е. Е. Жильцова1, доктор медицинских наук
К. В. Межевая
С. А. Исаков, доктор медицинских наук, профессор
Н. П. Ермошина, кандидат медицинских наук
ФГБОУ ВО Рязанский ГМУ им. акад. И. П. Павлова Минздрава России, Рязань
1 Контактная информация: ks_andreeva@hotmail.com
DOI: 10.26295/OS.2019.10.79.003
Опыт применения интенсивного импульсного света у пациента с розацеа/ Е. Е. Жильцова, К. В. Межевая, С. А. Исаков, Н. П. Ермошина
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 12-15
Теги: кожа, дерматоз, ангионевроз, фототерапия
Автор статьи: ЕКАТЕРИНА ИЛЬЯЛОВА,
врач-дерматолог, косметолог, ведущий тренинг-менеджер компании «Премиум Эстетикс»
Москва
Розацеа является хроническим воспалительным заболеванием кожи и характеризуется вовлечением центральной зоны лица с кратковременной или стойкой эритемой, воспалительными папулами и пустулами, телеангиэктазиями и гиперплазией соединительной ткани. На ранних этапах у пациентов возникает преходящая центрофациальная эритема («прилив»), которая длится менее 5 минут и может распространяться на шею и грудь, зачастую сопровождаясь чувством тепла. Более поздние симптомы включают в себя эритематозные бляшки, шелушение, отек, папулы и пустулы, офтальмологические и фиматозные изменения (утолщение кожи вследствие гиперплазии сальных желез). В Российской Федерации на долю розацеа приходится около 5% всех дерматологических диагнозов, хотя, по мнению некоторых косметологов, реальная цифра достигает 20%. У мужчин данная патология развивается реже, чем у женщин, однако первые более склонны к фиматозным изменениям (ринофиме)[1].
Фото 1. Эритематозно-телеангиэктатическая форма розацеа.
У розацеа существует 4 формы, клинические особенности которых нельзя назвать уникальными: эритематозно-телеангиэктатическая, папуло-пустулезная, фиматозная и офтальмологическая. Отдельно стоит выделить гранулематозную розацеа, которую отличает отсутствие воспалительных изменений, но наличие коричневых, желтых или красных папул и пустул одинакового размера.
Этиология
Этиология розацеа неизвестна — в настоящее время считается, что это многофакторное полиэтиологические заболевание. Одна из современных теорий гласит, что розацеа вызывает комбинация нарушений регуляции иммунной системы, аномальная передача сигналов по нервам к сосудам и дисбиоз микрофлоры, что приводит к повышению кожной чувствительности и развитию воспаления. Среди других предрасполагающих факторов отмечают большое количество сальных желез на лице, особенности иннервации тканей и состояние стенок сосудов. В последние годы активно изучается влияние кожных микроорганизмов на развитие розацеа. В ряде научных публикаций подтверждена роль клеща Demodex folliculorum в патогенезе данного заболевания. Он обитает на лице (обычно в области лба и щек) и чаще встречается при папуло-пустулезной форме розацеа.
Базовое лечение
Два базовых принципа терапии розацеа выглядят так: лечение должно быть индивидуальным и комплексным. Согласно международным рекомендациям, золотым стандартом терапии данного дерматоза являются производные метронидазола, антибиотики и ретиноиды. Отечественные рекомендации относительно системной терапии розацеа в целом схожи с международными, несколько отличаясь дозировками и/или частотой приема лекарственных препаратов:
- тетрациклины — доксициклин 100–200 мг, 1 раз в сутки;
- эритромицин — по 250 мг, 4 раза в сутки;
- кларитромицин — по 500 мг в сутки;
- метронидазол — по 1,0–1,5 гр в сутки.
Использования IPL для лечения розацеа
IPL-системы — это источники широкополосного полихроматического некогерентного света в диапазоне длин волн от видимого до инфракрасного (400–1200 нм). Впервые IPL для лечения сосудистых дисхромий использован в 1976 году. Позднее было описано применение высоко- интенсивных импульсных ламп для устранения сосудистых мальформаций, что вылилось в создание коммерческих устройств. Один из принципов биологического воздействия интенсивного импульсного света на кожу заключается в абсорбции фотонов эндогенными и экзогенными хромофорами. При этом в терапии розацеа учитывается поглощение световой энергии не только гемоглобином, но и другими структурами.
Гемоглобин: IPL вызывает избирательный нагрев гемоглобина и коагуляцию расширенных дермальных сосудов, что положительно сказывается на состоянии центрофациальной эритемы и телеангиэктазий.
Меланин: IPL вызывает избирательный нагрев эпидермального меланина, что способствует лучшему отшелушиванию роговых чешуек с поверхности кожи.
Пигментированный экзоскелет Demodex folliculorum: IPL вызывает избирательный нагрев экзоскелета и гибель клещей, что снижает паразитарную и, как следствие, бактериальную нагрузку на кожу.
Порфирины бактерий: свет в диапазоне 400–600 нм вызывает образование свободных радикалов из продуктов метаболизма некоторых бактерий (в частности, P. acne) с последующей гибелью этих бактерий.
Второе направление действия IPL — влияние на каскад воспалительных реакций, сопровождающих розацеа. Оно реализуется несколькими путями:
- усилением активности противовоспалительных цитокинов;
- подавлением активности провоспалительных цитокинов;
- сразу обоими эффектами.
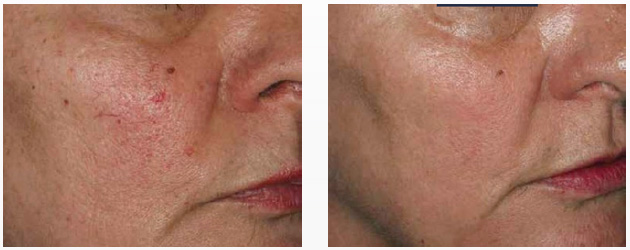
Фото 2. Пациентка Е.: а — до, 6 — после IPL-терапии на аппарате M22. Использован узкополосный фильтр Vascular аппарата М22 — 530–650 + 900–1200 нм, двойной импульс 3–4 мс, задержка 20 мс, 18 Дж/см2.
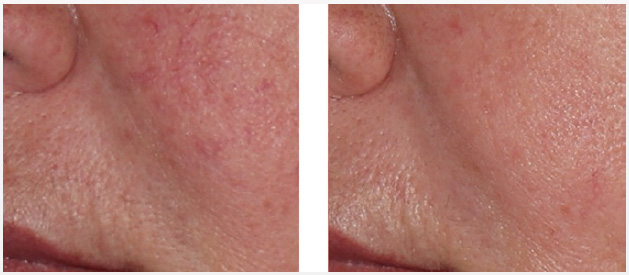
Фото 3. Пациентка Н.: а — до, 6 — после IPL-терапии на аппарате M22. Проведено два последовательных прохода с разными параметрами воздействия:
1 — длина волны 590 нм, двойной импульс 4,5 мс, задержка 25 мс, 17 Дж/см2;
2 — длина волны 560 нм, одиночный импульс 6 мс, 15–16–17 Дж/см2.
Эффективность IPL в лечении различных форм розацеа доказана многими клиническими испытаниями. Можно предположить, что она связана с мультифакторным воздействием IPL. При использовании IPL важное значение имеет спектральный диапазон, характеристики импульсов и величина флюенса, которые следует выбирать, исходя из фототипа кожи пациента и клинической картины заболевания.
Примеры использования IPL в лечении различных форм розацеа
Эритематозно-телеангиэктатическая форма
Данная форма розацеа хорошо поддается терапии IPL и лазером. Девять рандомизированных контролируемых исследований показали, что как PDL (импульсные лазеры на красителях), так и IPL являются эффективными. При этом IPL лучше подходит для лечения центрофациальной эритемы, поскольку воздействие импульсного лазера на красителях часто приводит к развитию пурпуры, что плохо воспринимается пациентами, также лазерное воздействие на воспаленной коже PDL может вызвать чувство жжения [2]. В то же время при сочетании местной или системной терапии с IPL подобных осложнений практически всегда удается избежать. В итоге после интенсивного импульсного света остается лишь временное покраснение кожи.
Определенную пользу для пациентов с центрофациальной эритемой при эритематозно-телеангиэктатической форме розацеа несет использование Nd:YAG-лазера с длиной волны 1064 нм. Однако Nd:YAG- лазер при монотерапии розацеа менее эффективен по сравнению импульсным лазером на красителе (PDL — Pulsed Dye Laser, PDL) с длиной волны 577, 585 или 595 нм. В то же время Nd:YAG-лазер имеет большую ценность при лечении расширенных сосудов на лице, рефрактерных к терапии. Это связано с большей глубиной проникновения излучения 1064 нм и таргетным воздействием на глубоко залегающие сосуды [3].
Папуло-пустулезная форма
По поводу эффективности IPL и лазеров для лечения папуло-пустулезной формы розацеа опубликовано немного работ. В одной из них IPL- терапия показала улучшение состояния папул и пустул на коже у 64% пациентов [4]. При изучении возможностей PDL было установлено, что лазер на красителях улучшил состояние у 50% пациентов, в то время как у других 50% папуло-пустулезные поражения остались неизменными или даже ухудшились [5]. Лечение Nd:YAG-лазером с длиной волны 1064 нм продемонстрировало хорошие результаты — в одной из работ состояние папул и пустул у 22 пациентов улучшилось, а в другой у 12 из 27 пациентов наблюдался выраженный эффект (описан как «превосходный») [3].
Офтальмологическая форма
Интенсивный импульсный свет может применяться в терапевтических схемах офтальмологической форма розацеа. В одном из недавних исследований, проведенных в Клинике Майо (США), участвовали 52 пациента в возрасте от 20 до 84 лет (44 женщины и 8 мужчин) с симптомами сухости глаз на фоне данной болезни. Среднее число сеансов IPL-терапии равнялось трем (от 1 до 7). В итоге 14 человек (27%) продемонстрировали выраженный положительный ответ на лечение, у 16 (31%) результат был умеренным, у 14 (27%) — слабым, а у 8 (15%) его не было вовсе. При этом у 37 (71%) пациентов функция мейбомиевых желез после лечения улучшилась [6].
Фиматозная форма
Фиматозная форма розацеа может потребовать оперативного вмешательства. Кроме традиционного скальпеля применяется крио- и электрохирургия, радиочастотная абляция, электрокоагуляция и дермабразия. Эрбиевый или CO2-лазеры используются для удаления крупных ринофим и восстановления правильной формы носа. В этом случае проводится послойная абляция тканей с постепенным их удалением. Поскольку воздействию подвергаются обильно васкуляризованные ткани, необходимо выбирать методику, позволяющую одновременно с абляцией выполнять надежную коагуляцию сосудов. В этом смысле предпочтительно использовать для лечения ринофимы CO2-лазеры. Заключение Световые методы хорошо подходят для лечения различных типов розацеа — лучше всего для эритематозно-телеангиэктатической и папуло-пустулезной формы. Оптимальным является сочетание системной и местной терапии с IPL-терапией и использованием Nd:YAG-лазера. Рекомендуется использовать IPL c возможностью изменения спектрального диапазона и временно- энергетических характеристик импульсов для достижения максимальной эффективности без увеличения риска осложнений.
ЛИТЕРАТУРА
1. Коган Б.Г., Головченко Д.Я. Современные подходы в комплексном лечении пациентов с демодекозом и розовыми угрями // Клиническая иммунология, аллергология и инфектология 2011; (1): c. 38–43.
2. Mikkelsen C.S., et al. Rosacea: Time for a new approach // Forum for Nord Derm Ven, 2017; 22(1): 3–12.
3. Say E.M., et al. Treatment outcomes of long-pulsed Nd:YAG laser for two different subtypes of rosacea // J Clin Aesthet Dermatol 2015; 8(9): 16–20.
4. Taub A.F. Treatment of rosacea with intense pulsed light // J Drugs Dermatol 2003; 2(3): 254–259.
5. Berg M., Edstrom D.W. Flashlamp pulsed dye laser (FPDL) did not cure papulopustular rosacea // Lasers Surg Med 2004; 34(3): 266–268.
6. Vegunta S., et al. Early treatment outcomes in dry eye patients treated with intense pulsed light therapy // Mayo Clinic Release 2018. Available at: http://dryeyenews.com/wp-content/uploads/2014/11/ARVOVEguntaIPLDES.pdf (accessed 18 August 2018).
Авторская статья о фототерапии розацеа, главного врача клиники косметологии Алента в Москве, к.м.н. Ивановой Е.В.

|
Дата публикации статьи 14.04.2024 |
В нашей клинике косметологии Алента в Москве мы специализируемся на лечении кожи с покраснениями и розацеа.
Одними из самых эффективных методов лечения розацеа в 2024 году являются фототерапия IPL и ФДТ (фотодинамическая терапия).
Для проведения фототерапии IPL мы используем высокотехнологичный аппарат последнего поколения Modula Wavemed (Италия), с мощнейшей системой охлаждения, которая делает процедуру IPL фототерапии розацеа гораздо более комфортной и менее болезненной, по сравнению с другими IPL аппаратами для фототерапии.
Для фотодинамичесакой терапии (ФДТ) в лечении розацеа мы применяем аппарат Ревиксан российского производителя.
Что такое лечение розацеа фототерапией?
Фототерапия (IPL, ФДТ терапия) – это лечение кожи с помощью высокотехнологичных аппаратов, использующих энергию света определенной длины волны с целью избирательного действия на патологические мишени в коже. Фототерапия при розацеа научно обоснована и признана международным сообществом врачей как один из самых эффективных методов современной терапии розацеа [1, 2].
Существует два основных вида фототерапии кожи:
- IPL (BBL)
- ФДТ (фотодинамическая терапия).

При IPL фототерапии применяется мощный поток энергии импульсного света (от англ. IPL — Intensed pulsed light) определенной длиной волны 520-570 нм. Результат IPL фототерапии такими выспышками света — лечебное действие на поверхностные сосуды кожи, в результате чего покраснение кожи значительно уменьшается.
При другом виде фототерапии, фотодинамической терапии, или ФДТ, используется аппарат, оснащенный светодиодными лампами, которые излучают свет, отдаленно похожий на свет светодиодной лампы в наших квартирах, только этот свет гораздо мощнее и имеет определенную длину волны и цвет (например, голубой, или красный, или зеленый). В медицинских аппаратах для фотодинамической терапии четко расчитаны параметры безопасного и эффективного воздействия на мишени в коже — мощность излучения, длина волны и степень поглощения ее фотосенсибилизатором на коже.

Сами лампы в ФДТ аппаратах располагаются обычно на некотором расстоянии от кожи (около 10 см). Поскольку при фотодинамической терапии (ФДТ) одной интенсивности света недостаточно, на кожу перед процедурой врачом предварительно наносится специальное средство с фотосенсибилизатором (химическим веществом, которое является «усилителем» и «проводником» в кожу света от ламп. Именно из-за наличия в технологии процедуры фотосенсибилизатора — проводника, этот метод лечения называется фотодинамической терапией (динамика обеспечивается фотосенсибилизатором). Молекулы вещества фотосенсибилизатора активируются под воздействием света определенной длины волны и запускают каскад биохимических реакций в коже.
Процедуры фототерапии IPL, BBL и ФДТ в лечении розацеа, особенности и отличия
(при чтении с телефона поверните экран горизонтально)
| IPL (BBL) | ФДТ |
| действует за счет энергии светового импульса высокой мощности | действует за счет активации молекул фотосенсибилизатора, нанесенного на кожу |
| фотосенсибилизатор не используется | используется нанесение на кожу фотосенсибилизатора на 20-30 минут перед процедурой |
| процедура длится не более 20 минут | процедура длится около часа |
| реабилитация отсутствует | реабилитация отсутствует |
| может применяться и на лице и на теле | может применяться и на лице и на теле |
| процедура проводится непосредственно руками врача | врач выставляет настройки аппарата, далее пациент лежит самостоятельно (наподобие как в горизонтальном солярии) |
| средняя стоимость в Москве — 9000 руб. за 1 процедуру | средняя стоимость в Москве — 5000-6000 за 1 процедуру. |
В нашей клинике Алента процедуры фототерапии проводятся опытными врачами – дерматологами – косметологами, имеющими опыт лечения покраснений кожи, в том числе длительно существующих на коже.
Как работает фототерапия при розацеа, в чем принцип действия?

Этапы лечебного действия фототерапии при розацеа (по A.J. González-Rodríguez, 2014):
- воздействие светового потока определенной длиной волны на кожу;
- поглощение мишенями (оксигемоглобин и дезоксигемоглобин) в поверхностных сосудах кожи, энергии светового потока;
- биохимические реакции, «склеивание» стенок сосуда, исчезновение сосуда
Световой поток энергии определенной длиной волны поглощается в нужном для лечения покраснений слое кожи, специальными мишенями в коже – хромофорами. При лечении покраснений кожи при розацеа основными мишенями в коже (поглотителями энергии от лечебного светового потока) является красный пигмент внутри мелких патологически измененных сосудов, которые и вызывают покраснения. Пигмент в сосуде поглощает энергию света, нагревается и вызывает «склеивание» стенки сосуда, в результате чего уменьшается патологическое покраснение на коже.
Можно ли делать фототерапию розацеа летом?

Применение фототерапии для лечения кожи, в том числе для лечения розацеа используется во всем мире круглый год.
Во многих странах, где аппараты производятся и активно используются (США, Израиль, Италия) солнце светит 360 дней в году, и фототерапия не имеет сезонных ограничений (за исключением лечения пигментации, когда лучше проводить процедуры, по возможности, в холодное время года).
Однако при лечении розацеа лазером или фототерапией необходимо исключить прием солнечных ванн (не загорать на пляже) в период лечения. Обязательно использование солнцезащитного крема с SPF не менее 50, даже в пасмурную погоду весь период лечения розацеа.
Какой результат фототерапии розацеа, до и после?
IPL, BBL и ФДТ фототерапия розацеа дает следующие эффекты:
- Значительное уменьшение или полное исчезновение покраснений на лице
- Уменьшение или полное исчезновение сосудистой сетки и звездочек на лице (купероза)
- Уменьшение пигментных пятен, выравнивание цвета лица
- Уменьшение морщин и повышение тонуса кожи

Запишитесь на прием к дерматологу
Сколько процедур IPL нужно сделать при розацеа?
Как правило, для лечение розацеа необходимо 5-7 процедур.
Интервал между процедурами составляет 2-4 недели.
Сколько процедур ФДТ нужно сделать при розацеа?
Как правило, от 4 до 6 процедур с интервалом 1 неделя.
Фототерапия для лица при розацеа — какие противопоказания?
- Применение крема с ретинолом, антибиотиком, гормональные мази и кремы в последние 2 недели (их нужно отменить минимум за 2 недели до начала процедуры)
- беременность, кормление грудью
- прием ряда лекарств внутрь повышающих фоточувствительность (например, антибиотики, цитостатики)
- прием системных ретиноидов
- нарушения свертываемости крови
- инфекционные заболевания
- эпилепсия, психические заболевания
- загар на коже, полученный в последние 2 недели, автозагар на коже
- фотодерматозы
- порфириновая болезнь
Лечение розацеа фототерапией, какие аппараты самые лучшие.
На наш взгляд, при терапии розацеа должны примененяться аппараты последнего поколения, в которых встроена мощная система охлаждения. Это предотвращает перегрев и травмирование верхних слоев кожи (эпидермиса). Известно, что при розацеа уже имеется нарушенный (поврежденный) барьерный слой кожи, поэтому использование аппаратов без системы охлаждения недопустимо. Наиболее современными и эффективными аппратами фототерапии розацеа являются аппараты Modula Wavemed (Италия), Lumecca, M22, Sciton.
В нашей клинике для IPL фототерапии мы отдали предпочтение аппарату Modula итальянского производителя Wavemed, поскольку нам близок научный подход к лечению и ответственное отношение к результату лечения, которое имеют инженеры-технологи и производители Wavemed.

Для фотодинамической терапии мы используем аппарат Revixan российского производителя, который официально зарегистрирован как медицинское оборудование для фототерапии (наличие регистрационного удостоверения Минздрава) и имеет большое количество научных публикаций на тему успешного применения Rеvixan в медицине, в том числе в дерматологии для леечния розацеа и акне.

В чем отличие лечения лазером и фототерапии розацеа? Что лучше, лазер или фототерапия М22, BBL, Lumecca при розацеа?
Обе технологии, и лечение лазером розацеа, и фотолечение розацеа действуют схожим образом при розацеа: поток энергии (лазера или света) поглощается мишенями-хромофорами в измененных сосудах кожи, как результат – сосуд склеивается и покраснение уменьшается.
Научные работы, опубликованные несколько лет назад, демонстрировали, что лазер может быть более эффективным, нежели фототерапия при розацеа, в том числе из-за опасения излишнего травмирования кожи аппаратами фототерапии предыдущего поколения (без охлаждения рукоятки, которая прикасается к коже в процессе процедуры). Современные публикации демонстрируют одинаковую эффективность и лазера, и IPL лечения при розацеа. При этом нужно отметить преобладающее большинство научных публикаций по теме фототерапии IPL, по сравнению с лазерным лечением розацеа, то есть фототерапия IPL является наиболее полноценно изученной [1, 2].
Современные аппараты последнего поколения для фототерапии не только исключают травмирование эпидермиса (что подтверждают публикации, в которых оценивалась барьерная функция кожи в процессе фототерапии [3]), но также и позволяют, в отличие от лазерных систем, во многих ситуациях, совместить лечение розацеа и омоложение кожи в одну процедуру.
Что такое ipl и bbl лечение розацеа? В чем их отличие для лечения розацеа?
IPL и BBL – это одинаковые технологии фототерапии, при которых процессы, развивающиеся в коже – идентичны. Отличия заключаются в конструкциях аппарата – при IPL в аппарате источником вспышек является одна ксеноновая лампа, в BBL аппарате – ламп не одна, а две. Это делает BBL процедуру быстрее по времени проведения (7-10 минут), а также позволяет усиливать мощность процедуры в тех случаях, когда это необходимо.
Как правило, по нашему опыту, при лечении розацеа не используются высокие мощности светового потока. В нашей клинике Алента в Москве при фототерапии розацеа мы используем мягкие воздействия светового потока энергии, дабы избежать избыточного травмирования кожи при розацеа. Это позволяет эффективно и без вреда для кожи уменьшать покраснение при розацеа.
Что такое процедуры bbl при розацеа?
Процедуры лечения розацеа также проводятся на аппарате BBl американского производителя Sciton. Это более дорогая процедура, нежели IPL терапия (в среднем разница в цене в 2-3 раза). На наш взгляд, при терапии розацеа у метода bbl нет преимуществ по сравнению с IPL, однако выбор всегда остается за пациентом, какой аппарат выбрать.
Если хотите супермодную эффективную дорогую процедуру – выбирайте BBL, если хотите надежную и такую же эффективную, при этом менее дорогую — выбирайте IPL на аппарате последнего поколения. В конечном счете, очень многое зависит от врача, который проводит процедуру, и при всех достоинствах BBL при своей более высокой мощности, в руках неопытного специалиста повышается вероятность травматизации кожи при неадекватном подборе параметров и показаний к процедуре.
Можно сказать, что BBL в фототерапии – это как самая последняя модель айфона. Она модная, мощная по энергии, однако суть остается той же что и в предыдущей версии айфона.
Как проходит процедура IPl фототерапии (фотоомоложения) розацеа в нашей клинике Алента, этапы процедуры.

Важно: при процедуре фототерапии не используется обезболивание, так как из за сужения сосудов обезболивающим кремом, эффект от фототерапии может уменьшиться.
В нашей клинике Алента процедура фототерапии розацеа состоит из следующих этапов:
1 этап: Подробная консультация с врачом дерматологом- косметологом, осмотр кожи, выявление возможных противопоказаний к процедуре IPL.
2 этап – мягкое очищение кожи молочком или гелем (по типу кожи)
3 этап – нанесение проводящего свет нейтрального для кожи геля для физиотерапии на кожу (без цвета и запаха)
4 этап: врач закрывает глаза пациента специальными очками, подбирает фильтры для процедуры и программу на оборудовании, в зависимости от необходимого эффекта, который мы хотим получить.
5 этап: собственно процедура фототерапии. Врач ставит манипулу -датчик аппарата на кожу пациента ( на лицо) и делает вспышки светом. Пациент ощущает покалывание. Это длится около 10 минут. В момент процедуры датчик охлаждает кожу для предупреждения перегрева кожи и комфорта пациента).
6 этап – врач наносит защитный крем на лицо и дает рекомендации, как ухаживать за кожей после процедуры фотомоложения.
Вся процедура IPL длится в среднем 30-40 минут, иногда короче.

Больно ли делать процедуру фотолечения IPL на лице при розацеа?
По 10 — бальной шкале, чувствительность кожи при вспышках наши пациенты обычно оценивают болезненность процедуры лечения розацеа и покраснений кожи от 4 до 6. На нашем аппрате Modula используется очень мощная система охлаждения рукоятки аппарата при контакте с кожей, поэтому процедуры фототерапии в нашей клинике менее болезненные, чем на других аппаратах — об этом нам говорят сами пациенты.
Какая цена фототерапии IPL Modula при розацеа?
Цены на фотолечение розацеа в нашей клинике Алента Вы можете посмотреть внизу этой страницы, либо по ссылке.
Как выглядит кожа после процедуры фототерапии IPL Modula (фотомоложения) при розацеа на лице? Смогу ли я потом ходить на работу?

Сразу после фотолечения IPL Modula в нашей клинике Алента, мы наблюдаем покраснение и небольшую отечность на коже пациентов (в половине случаев), что является абсолютно нормальным явление; иногда покраснение на коже отсутствует, и сразу видно посветление кожи, она выглядит бодее спокойной. Как правило, в течение суток покраснение кожи и отечность проходит. Можно пользоваться косметикой и тональным кремом. Все наши пациенты после фототерапии розацеа продолжают привычный ритм жизни.
Какие ограничения при фототерапии IPL, BBL и ФДТ при розацеа?
- прием системных и наружных ретиноидов в период лечения; после отмены системных ретиноидов должно пройти не менее 1 месяца;
- прием ряда антибиотиков. Например доксициклин или юнидокс солютаб в период фототерапии;
- применение наружных средств также ограничено (более подробно расскажет на консультации дерматолог);
- нельзя ехать на море и загорать в период лечения и минимум месяц после;
- необходимо использовать солнцезащитный крем при выходе на улицу, с SPF 50.
- не использовать автозагар в период фотолечения.
Как ухаживать за кожей дома после фототерапии розацеа?

После фотолечения/фотоомоложения при розацеа необходимо каждый вечер умывание мягким очищающим средством (например, мицеллярной водой, гидрофильным маслом, гелем Фитомид от Holy Land, либо аптечным гелем типа Bioderma), обязательно использовать утром солнцезащитный крем с SPF 50 ежедневно даже в пасмурную погоду. Вечером применять успокаивающий мягкий гель или крем, без ретинола, без кислот и других раздражающих кожу веществ. На консультации перед процедурой мы обязательно подробно расскажем обо всех нюансах ухода за кожей с розацеа, которые показаны индивидуально в Вашем случае.
При тяжелой форме розацеа наш врач — дерматолог назначит лекарственные препараты для кожи с розацеа, совместимые с процедурой проводимой фототерапии.
Запишитесь на прием к дерматологу

Как быстро наступает эффект от фототерапии IPL при розацеа?
Обычно эффект заметен через 1,5 — 2 месяца от начала фотолечения розацеа. На фото — результат уменьшения покраснения кожи после 4-х процедур фототерапии IPL Modula в клинике Алента, с интервалом 2 недели.

Почему пациенты с розацеа выбирают клинику Алента:

врачи- дерматологи клиники Алента более 13 лет специализируются на лечении розацеа и акне
мы имеем лицензию на медицинскую деятельность
для достижения максимального эффекта от лечения мы используем научный подход и принципы доказательной медицины в терапии
используем высокотехнологичное современное оборудование, ускоряющее заживление и уменьшающее сроки лечения

Запишитесь на прием к дерматологу
По ссылке Вы можете посмотреть информацию о медицинских специалистах в нашей клинике, которые занимаются лечением розацеа. Также можно посмотреть отзывы пациентов. Если у Вас остались вопросы, Вы можете написать нам в Whatsapp (номер указан в верхней части страницы).
Цены на наши процедуры Вы можете посмотреть вверху этой страницы либо здесь.
Мы специализируемся на индивидуальном подходе к каждому пациенту, в том числе при лечении розацеа в любом возрасте.
Вы можете подписаться на наш телеграм канал alentamed по ссылке https://t.me/alentamed чтобы не пропускать анонсы новых статей, а также получать информацию о скидках и акциях в нашей клинике Алента в Москве.
Источники научной литературы при написании статьи:
- Neuhaus IM, Zane LT, Tope WD. Comparative efficacy of nonpurpuragenic pulsed dye laser and intense pulsed light for erythematotelangiectatic rosacea. Dermatol Surg. 2009; 35:920–928.
- Anuj Sharma et al. Rosacea management: a comprehensive review. J Cosmet Dermatology 2022 May;21(5):1895-1904.
- Jiexiong Liu et al. The Effect of Intense Pulsed Light on the Skin Microbiota and Epidermal Barrier in Patients with Mild to Moderate Acne Vulgaris. Lasers in Surgery and Medicine 53 (1)July 2021.
Эффективное аппаратное лечение розацеа
Розовые угри или розацеа – довольно распространенная патология кожи, хроническое заболевание, которое сопровождается покраснением кожи, воспалением фолликулов и сальных желез, образованием пустул, сосудистой сеточки и пр. Это заболевание отмечают у себя 8 – 10 % людей.
- Узнай актуальные предложения
- Запишись на консультацию
О процедуре
-
Продолжительность
30 минут
-
Препараты
Нет
-
Рекомендуемый курс:
2-3 процедуры
-
Периодичность
1 раз в 14(30) дней
-
Анестезия
Эмла, Акриол
-
Эффект наступает:
По нарастающей, в течении курса процедур
Внешне эритрематозная розацеа имеет много общего с акне. Но на самом деле это не угри, а состояние кожи, которое обусловлено наследственностью, образом жизни и некоторыми важными факторами (триггерами). Оно проявляется в зрелом возрасте (после 30 лет), без должного лечения развивается годами. Розацеа может в пожилом возрасте пройти и без лечения, а может осложниться ринофимой (перерождением тканей носа, известным как «нос картошкой»).
Факторы, влияющие на течение и появление розацеа
Среди заболевших розовыми угрями в эритрематозной форме в 4 раза больше женщин, чем мужчин. Но последние склонны к осложнениям в виде шишковатости носа.
Розацеа – болезнь людей белой расы. Среди негров и азиатов она практически не встречается. Особенно подвержены потомки кельтов (валлийцы, ирландцы), а также часть итальянцев. Но и славян это заболевание поражает достаточно часто.
Важный триггер, помогающий диагностировать болезнь, – приливы, периодические покраснения кожи лица с чувством жара.

Стоимость лазерного лечения розацеа в ДасКлиник
ЗОНА
5 ВСПЫШЕК1 000
ЛИЦО4 800
ЛИЦО И ШЕЯ6 000
КОМПЛЕКС (ЛИЦО, ШЕЯ, Декольте)8 000
ШЕЯ3 000
ДЕКОЛЬТЕ4 800
КИСТИ РУК2 800
ЛОБ2 000
ЩЕКИ3 000
ПОДБОРОДОК1 400
НОС1 200
ОБЛАСТЬ ЖИВОТА (ЖЕН)4 000
Считается, что розацеа провоцируют следующие факторы:
- Избыточное ультрафиолетовое облучение (загар, длительное нахождение на солнце),
- Некоторые эндокринные и кишечные болезни. Например, хронический гастрит.
- Экстремальные изменения внешней температуры (работа в горячем цеху, поваром и пр.
- Любовь к слишком горячей пище и напиткам, склонность к спиртному и кофемания.
- Периодический недосып и другие вредные привычки.

фото до и после лечения розацеа лазером
Розацеа и демодекс
Долгое время считалось, что розацеа у женщин и мужчин провоцирует подкожный клещ Demodex folliculorum, паразитирующий в волосяных фолликулах. Действительно, демодекоз и розацеа часто «идут рука об руку». Но это болезни разные. От демодекоза можно избавиться, устранив возбудителя. С розацеа справиться так просто не получится. Тем не менее, наличие клеща в фолликулах ресниц или на коже является триггером, а терапия розацеа обязательно включает прием внутрь или местно метронидазола для устранения клещей.
Индивидуальная консультация
Лечение розацеа лазером — суть процедуры
Лечение народными средствами, отварами разнообразных трав, масками и пр. в случае розовых угрей не дает хорошего долговременного результата, но может закончиться новыми высыпаниями аллергического характера. Криотерапия, электрокоагуляционное «прижигание» угрей, химический пилинг также непригодны для лечения, а иногда провоцируют высыпания. Лечение кортикостероидами противопоказано, поскольку само по себе вызывает один из видов розацеа, стероидную форму.
Но выход есть. Как эффективный и радикальный способ избавления от розацеа мы в клинике ДасКлиник советуем девушкам и женщинам лечение лазером. Процедуру лучше производить на начальной стадии заболевания, когда на носу, щеках, подбородке, на лбу только появляются скопления расширенных капилляров, сосудистые сеточки. Это состояние называется купероз, или прерозацеа. Но и в запущенных случаях лазерная обработка отлично помогает.

фото до и после процедуры лечения розацеа
Современные методики лазерной терапии с использованием IPL помогают полностью удалять симптомы розацеа (красноту, капиллярную сетку) за 4-5 сеансов. Во время такого сеанса с помощью лазера нагреваются поврежденные микроскопические сосуды. Гемоглобин в них «сворачивается» и как бы склеивает стенки. В последствие за 2 – 3 недели сосуд рассасывается без следа. В отличие от электрокоагуляции, обработка лазером практически безболезненная. Приятный бонус – рассасывание мелких рубцов и шрамиков от угрей в местах обработки.
Манипуляция длится примерно 10 – 15 минут. Следующая проводится через 3 недели. По запросу пациента может применяться мазь для анестезии, но чаще обходится без этого.
Противопоказания лазерного лечения розацеа
Как и другие аппаратные процедуры, коррекция розацеа и купероза с помощью лазера имеет противопоказания. Не следует проводить этот курс лечения:
- Беременным,
- Больным онкологическими болезнями,
- Пациентам, принимающим фотосенсибилизаторы,
- Страдающим герпетической инфекцией,
- Больным любыми инфекционными болезнями.
Реабилитация после процедуры
На месте обработки могут появляться синяки, которые пройдут за пару недель. Это единственный побочный эффект процедуры. Следы не более заметны, чем само покраснение. Их легко скрыть с помощью тонального крема.
После действия лазера кожа становится еще чувствительнее. Ей нужен наилучший уход. Берегите ее от ультрафиолета, температурных перепадов, прочих вредных факторов. Под прямым солнцем после коррекции на коже могут появиться новые пигментные пятна. Также после процедуры не стоит пользоваться скрабами, спиртовыми средствами для кожи.

фото эффекта лечения розацеа лазером
Как долго держится эффект
Длительность эффекта процедуры лазерной коррекции розацеа зависит всецело от клиента. Как говорилось выше, розовые угри – болезнь, обусловленная привычками и образом жизни человека.
- Ведите активный и здоровый образ жизни,
- Спите по ночам,
- Соблюдайте диету для поддержания собственного здоровья,
- Не пейте излишне горячих напитков и не ешьте слишком острой пищи,
- Берегите лицо от прямого солнечного света,
- До и после процедур пользуйтесь комплексными косметическими препаратами против купероза и розацеа, рекомендуемыми в нашей клинике.
При выполнении этих условий вы сохраните отличный цвет кожи после процедуры на несколько лет. При тяжелом течении болезни необходимо проходить курсы лазерного удаления розацеа раз в два — три года.
Специалисты косметологи ДасКлиник помогут вам справиться со сложной комплексной проблемой, которую представляет собой розацеа. Приходите за консультацией и комплексным квалифицированным лечением в нашу клинику.
Врачи проводящие процедуру лечения розацеа:
Записаться
Врач Дерматовенеролог
Пластический хирург, Косметолог
Записаться
Акушер-гинеколог.
Врач по УЗИ диагностике
Стаж 33 года
Уточнить любую информацию можно по тел.: +7 495 136 27 60 или напишите нам в WhatsApp.
Видео отзывы о нашей клинике от клиентов Дасклиник:
Отзывы пациентов прошедшик курс лечения розацеа:
Сеть косметологических клиник
Записаться на первичный прием к врачу косметологу можно по московскому телефону 8 (495) 136 27 60. Администратор поможет выбрать ближайший к Вам филиал, а так же сориентирует по доступным временным интервалам. На данный момент работают 2 клиники, в Восточном Административном Округе и Западном Административном Округе. Перед посещением, Вы можете уточнить стоимость процедуры лечения розацеа, связавшись с администратором.
Фототерапия розацеа
В
древности розацеа называли «приливами кельтов». За романтичным названием скрывался недуг, не понаслышке знакомый людям с нежной светлой кожей.
Сегодня зудящие покраснения, прыщи, усиленное слезотечение, высыпания — не причина для огорчений, а повод для визита в нашу клинику. Избавиться от них быстро и безболезненно поможет фототерапия IPL.
Процедура проводится на аппарате М22 (производитель «Lumenis»). Многофункциональная платформа успела заслужить одобрение врачей и пациентов во всем мире!
Что такое розацеа?
Розацеа — это хроническое воспалительное заболевание кожи лица. К его симптомам относят зуд, жжение, интенсивные покраснения кожи, прыщи, угри, ярко выраженную сосудистую сетку на лице и обостренную чувствительность к воздействиям окружающей среды.
Как правило, недуг поражает щеки, нос, веки и подбородок. Нередко розацеа вызывает воспалительные реакции на коже вокруг глаз и на самой роговице.
Чем поможет фототерапия IPL?
Интенсивный импульсный свет IPL быстро и безболезненно корректирует даже стойкие проявления розацеа, для которых традиционные методы неэффективны.
Фототерапия эффективно помогает пациентам с противопоказаниями к лекарственному лечению розацеа. Курса из 4-6 процедур с интервалом в 3 недели достаточно, чтобы добиться:
- Однородного цвета лица;
- Бесследного удаления воспаленных элементов;
- Полного исчезновения видимой сосудистой сетки.
Световая волна IPL разрушает пигмент, который содержится в расширенных сосудах и восстанавливает здоровый тон кожи. Волна воздействует на удаляемый дефект, сохраняя целостность здоровых тканей.
Как проводится процедура?
Чтобы начать курс фототерапии розацеа, необходимо пройти консультацию врача-косметолога. На консультации врач исключит противопоказания к процедуре, определит фототип кожи и оптимальную интенсивность световой волны для воздействия на пораженные зоны.
Перед сеансом врач-косметолог выполнит демакияж и нанесет на кожу охлаждающий гель.
Световой поток IPL подается индивидуальной насадкой строго на выбранный участок дермы. Пациент ощущает приятное тепло или легкое покалывание.
Процедура длится не более 30 минут. По ее завершении на обработанные участки кожи наносится регенерирующий крем. В случае более глубокой обработки дермы регенерирующий крем дополняет холодный компресс. Эффект сеанса фототерапии проявляется в течение 7-10 дней.
Реабилитация
На протяжении всего курса лечения нужно использовать увлажняющую и солнцезащитную косметику, рекомендованную врачом-косметологом.
В течение недели после сеанса необходимо отказаться от посещения бани и сауны, пляжа и солярия. На тот же срок стоит отложить другие косметологические процедуры, массажи и спортивные тренировки.
Противопоказания
Фототерапия розацеа противопоказана при онкологии и эпилепсии. Лечение не проводится во время беременности и кормления, в острой фазе инфекционных и вирусных заболеваний.
Процедуру проводят врачи клиники

Кандидат медицинских наук, врач-дерматовенеролог, косметолог, трихолог

Врач-дерматовенеролог, косметолог, трихолог
Акция!
— 10% на курс лечения розацеа!
До 31 августа 2025
Прайс-лист
Консультация врача-косметолога
2 300 ₽
Консультация врача-косметолога в день проведения первой процедуры проводится БЕСПЛАТНО!
Лечение розацеа BBL Forever Young
Фототерапия розацеа I степени
20 000 ₽
Фототерапия розацеа II степени
22 000 ₽
Фототерапия розацеа III степени
24 000 ₽
Указанные на сайте цены не являются публичной офертой (ст.435 ГК РФ, ст.437 ГК РФ).
Для уточнения стоимости услуг обращайтесь по телефону: +7 (495) 023-98-84
Отзывы
14.07.2023
Андрей Макаров
спасибо, спасли меня, от постоянно красного лица. Доктор назначил пройти повторный курс лечения через 6 месяцев, обязательно буду проходить. спасибо!
03.04.2023
Жидикова Елена
Безграничное спасибо, вылечили))) Словами не передать, пол жизни хожу с бордовым лицом и ничего не помогало. Ваша терапия как волшебство. После двух сеансов моя кожа стала бледной и нет воспалений, за всю жизнь такого со мной не было…
27.03.2023
Антон Игоревич
В свои 48 лет впервые испробовал фототерапию. Первый раз лечился IPL, потом перешёл на BBL. Хороший эффект получил от обеих процедур, но IPL понравился больше, от него результат наступил быстрее. Поэтому осенний курс продолжаю только IPL. Рекомендую всем, кто страдает розацеа, это дей
ВАМ МОЖЕТ ПОНРАВИТЬСЯ
