Мифы о статинах
«Доктор, только не назначайте мне статины, все равно не буду их принимать!»
«Соседка сказала, что больше трех месяцев подряд принимать статины нельзя!»
«Зачем мне статины! Вы что не видите, что у меня нормальный холестерин!»
Эти и подобные фразы каждый кардиолог много раз слышал на приёме.
Разбираемся вместе!
На сегодняшний день статины (препараты для лечения и профилактики атеросклероза) — одна из наиболее изученных групп препаратов с доказанной способностью снижать сердечно-сосудистую заболеваемость и смертность.
В 2021 году статины отметили полувековой юбилей!
В 1971 году японский доктор Akira Endo выделил первый ингибитор синтеза холестерина из продуктов жизнедеятельности пенициллиноподобных грибов. Это вещество, названное компактином стало родоначальником современных статинов.
В середине 90 гг, статины широко вошли в клиническую практику, были исследованы в многочисленных международных исследованиях.
Статины по праву стали «звёздным хитом» кардиологии, как препараты, влияющие на прогноз, а не только на симптомы!
Тем не менее, эти хорошо изученные и доказавшие свою эффективность препараты воспринимаются некоторыми пациентами, как вредные и ненужные, их назначение, зачастую, окутано мифами и опасениями.
Попробуем разобраться с самыми частыми:
- Статины обладают массой побочных явлений и очень плохо переносятся
На самом деле, побочные эффекты на фоне приёма статинов составляют 1-3%, что сопоставимо с переносимостью плацебо. Самый серьезный побочный эффект — рабдомиолиз (значительное поражение мышечной ткани) вызвал 0,15 фатальных случаев на 1 млн назначений за всю историю применения статинов. Для сравнения — на 1 млн случаев назначений, ацетилсалициловой кислоты, которую многие принимают без назначения врача (кардиомагнил, тромбоасс, аспирин-кардио», кардиаск, ацекардол и т. п.), ежегодно регистрируется более 1000 случаев тяжёлых, в том числе смертельных кровотечений.
- Статины очень вредят печени и даже при малейших проблемах с печенью и желчным пузыре их принимать нельзя
На самом деле, точкой фармакологического действия статинов, действительно является печень, где находится фермент, участвующих в синтезе холестерина. Действие этого фермента ослабляется под воздействием статинов, таким образом, синтез холестерина и его фракций уменьшается.
Однако, частота лекарственных поражений печени при приёме статинов крайне невысока, и составляет по разным данным 2-5%, из которых 90-95 % составляет повышение уровня печёночных ферментов (АЛТ, АСТ), зачастую не требующее отмены или даже снижения дозы.
Гепатотоксичность парацетамола в 10-15 раз выше гепатотоксичности любого из статинов, даже в самых высоких дозах. Существуют болезни печени, такие как жировая болезнь печени, жировой гепатоз, в лечении, которых используются именно статины!
Ни хронические вирусные гепатит, ни камни в желчном пузыре не являются противопоказаниями к назначению статинов.
- Статины вызывают рак, деменцию, импотенцию
На самом деле, не существует никаких научных данных, свидетельсвующих даже о небольшом риске подобных заболеваний при приёме статинов.
Наоборот, лечение атеросклероза является эффективной профилактикой сосудистой деменции и эректильной дисфункции, особенно у пациентов старших возрастных групп и у пациентов высокого риска
- Статины вызывают сахарный диабет 2 типа
Отчасти правда.
При приёме статинов риск развития сахарного диабета, особенно у пациентов с исходными факторами риска незначительно возрастает, при этом статины являются обязательным компонентом терапии у больных с уже имеющимся сахарным диабетом, так как достоверно снижают риски серьёзных сердечно — сосудистых заболеваний, особенно высокие у этой группы пациентов.
- Приём статинов можно заменить соблюдением диеты.
Диета с ограничением животных жиров, является важным компонентом здорового питания.
Однако, даже самое строгое её соблюдение не может снизить уровень холестерина плазмы более, чем на 10-15%. Это связано с тем, что только 25% холестерина поступает в организм с пищей, а оставшиеся 75% синтезируются в организме, и мало зависят от характера питания
- Если показатели холестерина в норме (то есть попадают в нормальный интервал значений, указанный на лабораторном бланке), то принимать статины, конечно, не надо.
На самом деле, показания к приёму статинов и их целевые уровни могут быть определены только врачом. Лабораторные нормы указаны для здоровых людей. Для пациентов, уже имеющих сердечно-сосудистые заболевания, нормы другие.
- Если начать принимать статины, то потом с них ‘не слезешь»
На самом деле, никакого эффекта привыкания статины не вызывают, их отмена не сопровождается никаким ухудшением состояния.
Однако, действительно, имеет смысл только длительный, многолетний приём статинов, так, как только он позволяет в полной мере реализовать все положительные лечебные эффекты препаратов. Именно по этой же причине, бессмысленно, прекращать приём статинов при нормализации уровня холестерина, так как в этом случае, эффект будет утерян с прекращением приёма.
- Статины имеют только один эффект — снижение холестерина
На самом деле, у статинов есть еще противовоспалительный эффект, выражающийся в снижении воспаления во внутренней стенке кровеносных сосудов, что позволяет им профилактировать разрыв атеросклеротической бляшки, защищать почки, сетчатку глаза и головной мозг, а также помогать в лечении инфекционных заболеваний (в данный момент даже проводится исследование о применении статинов в лечении новой коронавирусной инфекции)
- Если статины, такие безопасные и полезные, то их можно начинать принимать самостоятельно при повышенном холестерине.
На самом деле, назначить эти препараты с учётом конкретной клинической ситуации у каждого пациента, подобрать конкретный препарат и определить дозу может только врач.
В нашей клинике мы готовы подробно ответить на все вопросы пациентов, связанные с липидоснижающей терапией, и подобрать оптимальное лечение в каждом случае!
Записаться на прием
Оставьте нам свои контакты, и мы обязательно Вам перезвоним.

Павлова Ольга
Борисовна
Врач-кардиолог, врач-терапевт.
Стаж работы : c 1998 года
Подробнее
Впервые фермент мевастатин, который стал основой таких лекарств, как статины, был выделен в 1976 году. Уже начиная с 80-х годов ХХ века эти препараты стали использоваться в кардиологии повсеместно, поскольку успешно помогали снижать повышенный уровень холестерина в крови — одну из главных причин тяжелых заболеваний сердца. Несмотря на это, о безопасности статинов до сих пор ведутся споры. Насколько же оправданы опасения и какие побочные эффекты действительно могут возникать, разбирался MedAboutMe.
Влияние статинов на холестерин
В организме человека холестерин в основном присутствует в двух видах — ЛПВП (липопротеины высокой плотности) и ЛПНП (липопротеины низкой плотности). Опасными считаются именно вторые — такие вещества способны налипать на стенках артерий и приводить к сужению их просвета и утрате эластичности сосуда. Так развивается атеросклероз, который опасен сам по себе, поскольку в местах холестериновых бляшек артерия может повреждаться, повышается риск образования тромбов. Кроме этого, если процесс захватывает коронарные артерии сердца, это приводит к ишемической болезни сердца и последующему инфаркту миокарда.
Поэтому, если у пациента обнаружен высокий уровень холестерина, врач прописывает лекарства, нормализующие этот показатель. Наиболее популярными считаются статины. Они способны блокировать в печени фермент HGM-CoA, который отвечает за синтез ЛПНП. При длительном приеме также отмечается повышение уровня полезных ЛПВП. Статины применяются как для лечения, так и для профилактики атеросклероза. С 2003 года пациентам прописываются препараты уже четвертого поколения, в основе которых лежит действующее вещество розувастатин. Они наиболее безопасны и при этом достаточно эффективны.
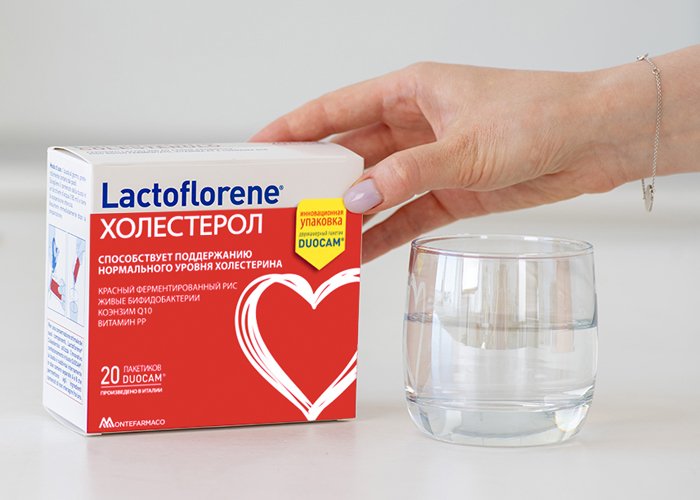
Синтетические статины можно заменить статинами природного происхождения природными. Например, итальянский пробиотический комплекс Lactoflorene ХОЛЕСТЕРОЛ помогает поддерживать нормальный уровень холестерина благодаря входящему в его состав природному статину — монаколин К, получаемому из красного ферментированного риса. Он считается одним из мощнейших продуктов, нормализующих холестерин. Комплексная формула Lactoflorene ХОЛЕСТЕРОЛ позволяет не только положительно влиять на снижение «плохого» холестерина, вырабатываемого печенью, но и повышать уровень «хорошего» холестерина.
Болезни сердца и другие показания
Рекомендации по приему статинов сильно отличаются в разных странах. Так, например, даже при однозначном показании, ишемической болезни сердца, в РФ только 9,7% людей с таким диагнозом пьют препараты. А вот в США и Великобритании они назначаются даже в целях профилактики. При этом в последних исследованиях именно такое показание ставится под вопрос, врачи отмечают, что при низком риске развития атеросклероза (при показателе ЛПНП больше 4,9 ммоль/л крови) лечение статинами нецелесообразно.
Однозначно такие лекарства показаны людям с высоким риском развития сердечно-сосудистых осложнений, прежде всего, инфаркта миокарда и инсульта. Статины необходимы в следующих случаях:
- Сильное атеросклеротическое поражение артерий.
- Острый коронарный синдром.
- Перенесенные инфаркт или инсульт.
- Транзиторная ишемическая атака.
- Сахарный диабет на стадии поражения почек, периферических сосудов, сетчатки глаза или при наличии отягощающих факторов — курения, ожирения, болезней сердца.
- Хроническая почечная недостаточность.
- Нарушение периферического кровообращения.
Лекарства статины и печень
Больше всего опасений при приеме статинов вызывает состояние печени. Ранее были подозрения, что поскольку лекарства проявляют активность именно в этом органе, они способны приводить к печеночной недостаточности. Однако современные исследования не только опровергают такое мнение, но и дают противоположные данные.
Исследования ученых из Greek Atorvastatin and Coronary Heart Disease Evaluation показывают, что действительно приблизительно у 1% людей с неалкогольной жировой болезнью печени прием препаратов вызвал повышение показателей печеночных ферментов АЛТ и АСТ. При этом у 86% трехлетний курс статинов, наоборот, улучшил состояние тканей органа.
Также существуют данные о благотворном влиянии лекарств на здоровье людей с вирусными гепатитами. На фоне приема статинов у больных с гепатитом В в зависимости от дозировки риск развития рака печени снижался на 34-60%. А у пациентов с гепатитом С, принимающих препарат, риск тяжелых изменений в тканях печени уменьшился почти в 6 раз по сравнению с теми, кто не пил статины.
Сегодня препараты этой группы действительно не прописываются людям с тяжелыми печеночными патологиями. При этом современные исследования дают возможность в дальнейшем использовать статины не только как понижающие холестерин, но и в качестве поддерживающей терапии при болезнях печени.
Боли в мышцах при лечении статинами
Вероятность развития различных осложнений при приеме статинов в среднем невелика. И наиболее распространенное среди них — боли и слабость в мышцах. У подавляющего большинства пациентов они проходят при отмене препарата, но все же есть незначительный риск развития миопатий (менее 1%) и их крайней стадии — рабдомиолиза, разрушения клеток мышечной ткани. Само по себе такое осложнение крайне опасно, но определить его лишь по описанным пациентом симптомам невозможно. В то же время отмена статинов может негативно сказываться на здоровье пациента. Поэтому The American Heart Association (AHA) рекомендует прекращать прием препарата при мышечных болях только после анализов крови на маркеры мышечного повреждения. Если эти показатели в норме, отменять лекарства нецелесообразно. Особенно это касается препаратов на основе розувастатина. У большинства пациентов миалгии, не связанные с изменениями мышечной ткани, со временем проходят.
Вероятность развития миалгии вырастает при следующих факторах риска:
- Гипотиреоз.
- Нехватка белка в рационе.
- Авитаминоз витамина D.
- Хронические болезни почек и печени с функциональными поражениями.
- Наследственность.
- Воспалительные процессы в нервно-мышечной ткани.
- Злоупотребление алкоголем.
Вероятность развития диабета

Повышенный риск развития диабета при приеме статинов — еще один подтвержденный исследователями побочный эффект. К таким выводам пришли ученые, которые оценивали истории болезней пациентов Medline, Embase и Cochrane Central Register. По полученным данным, лекарства влияют на синтез кофермента Q, что в свою очередь отражается на продукции инсулина бета-клетками поджелудочной железы.
Всего рассматривались истории болезней 91140 пациентов. Результаты показали, что у 4278 человек действительно развился диабет в течение 4 лет на фоне приема статинов. При сравнении данных, полученных от контрольной группы пациентов, которые препарат не пили, исследователи пришли к выводу, что препараты увеличивают вероятность болезни на 9%.
При этом ученые отмечают, что если оценивать положительный эффект от применения статинов (снижение на их фоне количества болезней сердца, инфарктов миокарда и инсультов), такие риски можно отнести к незначительным. Кроме этого, препараты не ухудшают течение диабета, более того, назначаются при уже существующем у пациента диагнозе.
ООО «Премьер Нутришинал». ОГРН 1097746711303. Lactoflorene®.

Клиническая фармакология / Под ред. Кукеса В.Г. – 2006
Статины и риск развития сахарного диабета / Драпкина О.М., Костюкевич М. В. // Сахарный диабет – 2012 – 2
Статины и сахарный диабет: цена сотрудничества / Александров Ан. А., Ядрихинская М. Н., Кухаренко С. С., Шацкая О.А. // Сахарный диабет – 2012 – 2
Несколько слов о холестерине
Высокий уровень холестерина повышает риск атеросклеротических заболеваний сердца и сосудов, а также их осложнений — инфаркта, инсульта. Высокий уровень холестерина не имеет симптомов, поэтому единственный способ узнать об этом — проверить его уровень.
Показатели липидов крови включают в себя значение общего холестерина, «плохого» холестерина (ЛНП), «хорошего» холестерина (ЛВП) и триглицеридов. Правильнее знать не только значение общего холестерина, а показатели отдельных фракций. Единой нормы «плохого» холестерина для всех нет — у здоровых людей без факторов риска, норма может быть одна, при некоторых заболеваниях — показатели должны быть ниже, чем у здоровых людей. Какой уровень «плохого» холестерина допустим в каждом конкретном случае, а когда уже требуется лечение – решает врач.
Снизить уровень холестерина
Если врач считает, что вам необходимо снизить уровень холестерина, он даст вам советы по питанию и физической активности, а также назначит вам лекарства. Статины – первая линия лекарственной терапии после изменения образа жизни: статины могут существенно снизить риск инсульта, сердечного приступа и даже смерти от сердечно-сосудистых заболеваний.
Несколько слов о статинах
Статины не помогают «вычистить» артерии, но они препятствуют прогрессированию атеросклеротического процесса, то есть образованию бляшек в артериях.
Статины снижают уровень «плохого» холестерина, и чем ниже этот уровень, тем ниже риск осложнений атеросклероза, таких как инфаркт и инсульт. Но, кроме этого, статины стабилизируют покрышку бляшки, что предотвращает ее разрыв. Именно разрыв бляшки чаще всего приводит к острому инфаркту миокарда или инсульту.
Статины также играют решающую роль в уменьшении хронического вялотекущего воспаления, которое лежит в основе развития сердечно-сосудистых заболеваний.
Хотя статины применяются уже несколько десятилетий и продлили много жизней, у многих людей есть опасения по поводу приема этих препаратов. Чаще всего приходится слышать следующие опасения: у статинов много побочных эффектов, в том числе боли в мышцах, повреждение печени, развитие диабета и деменции.
Миф 1.
Боль в мышцах
Одна из наиболее частых жалоб людей, принимающих статины, – это боль в мышцах. Она может ощущаться как болезненность, усталость или слабость в мышцах, может быть легким дискомфортом или затруднять повседневную активность.
Боли в мышцах часто связаны не с самим приемом статинов, а с ожиданием этой побочной реакции. В 2020 году было проведено исследование, в котором специально изучался данный побочный эффект, – исследователи обнаружили так называемый эффект «ноцебо».
Эффект «ноцебо» означает, что люди, которые ожидают появления негативного побочного эффекта в отношении лекарства, сообщают, что испытывают данный побочный эффект даже при приеме плацебо (пустышки). Почти 30% людей в группе, принимавшей плацебо, перестали принимать таблетки из-за развития мышечных болей.
Фактический риск развития мышечной боли, связанный с приемом статинов, составляет менее 5%. Серьезным фактором того, что человек будет ощущать мышечные боли при приеме статинов, может быть то, что он читал или слышал об этом потенциальном побочном эффекте.
По статистике, только 0,5% пациентов, которые жалуются на проблемы с мышцами, должны прекратить терапию статинами. Опасное для жизни повреждение мышц, называемое рабдомиолизом, статины вызывают чрезвычайно редко – оно встречается в нескольких случаях на миллион человек, принимающих статины.
Рабдомиолиз требует немедленной отмены препарата и проявляется очень сильной мышечной болью, повреждением печени, почечной недостаточностью. Это состояние может возникнуть при приеме статинов у предрасположенных людей в сочетании с определенными препаратами или при приеме очень высоких доз.
Миф 2.
Повреждение печени

Иногда прием статинов может вызывать незначительное повышение уровня ферментов, свидетельствующих о повреждении печени. Обычно, даже в случае незначительного повышения можно продолжать прием препарата. В редких случаях, если увеличение серьезное, доктор отменит лекарство на время и может порекомендовать вам другой препарат. В одном крупном исследовании было показано, что повышение уровня печеночных ферментов наблюдалось менее, чем у 1,5% пациентов, получавших высокоинтенсивную терапию статинами в течение 5 лет. Более того, наличие ранее существовавших нарушениями функции печени, таких как неалкогольный стеатогепатит, неалкогольная жировая болезнь печени, компенсированный цирроз и компенсированное хроническое заболевание печени не являются противопоказанием к назначению статинов. Постоянный мониторинг уровней печеночных ферментов и повреждения печени при приеме статинов не нужен.
Миф 3.
Диабет 2 типа

На фоне приема статинов может произойти повышение уровеня сахара в крови (глюкозы в крови) и в некоторых случаях развиться диабета 2 типа.
Повышение риска развития диабета на фоне статинов происходит, когда к этому уже имеется предрасположенность: уровень сахара в крови уже выше нормы и находится в диапазоне преддиабета, а также имеются и другие факторы риска, такие как ожирение и артериальная гипертензия.
Статины предотвращают осложнения атеросклероза (инфаркты и инсульты) у людей с диабетом, Польза от приема статинов перевешивает небольшой риск повышения уровня сахара в крови и риск развития диабета.
Миф 4.
Деменция

Были предостережения о развитии ухудшения памяти и когнитивных функций во время приема статинов. Эта информация в большей степени исходила из некачественно проведенных исследований. В случае появления проблем с памятью или с настроением следует обсудить с лечащим врачом. Не стоит прекращать прием статинов, не поговорив с врачом. Напротив, имеются убедительные доказательства того, что статины улучшают работу мозга у людей с деменцией. Статины предотвращают инсульты и борются с атеросклерозом, который является основной причиной развития старческой деменции.
Что сделать, чтобы снизить вероятность появления побочных эффектов?
Чтобы уменьшить побочные эффекты, вызванные статинами, существует несколько приемов. Например, сделать небольшой перерыв в терапии статинами. Иногда трудно сказать, являются ли мышечные боли, например, или другие возникшие проблемы, именно побочными эффектами статинов или просто частью текущей жизни. Перерыв может помочь вам определить, вызваны ли боли статинами, а не чем-то другим.
Непривычные и очень активные упражнения во время тренировок и физических нагрузок могут увеличить риск мышечной травмы. Начав принимать статины, лучше наращивать нагрузки и режим занятий более постепенно. Упражнения сами по себе могут вызывать мышечную боль, поэтому иногда бывает трудно понять, вызвана ли боль статинами или физическими упражнениями у того, кто только что начал программу тренировок.
Возможно, хотя и вероятность этого мала, что один конкретный статин может вызвать побочные эффекты, а другой статин — нет. Считается, что симвастатин (Zocor) может с более часто в качестве побочного эффекта вызывать мышечную боль, чем другие статины, при приеме в высоких дозировках.
Снижение дозы препарата может уменьшить некоторые из побочных эффектов, но это также может уменьшить эффективность терапии, смысл которой заключается в снижении уровня холестерина.
Заключение
Не у всех, кто принимает статины, развиваются побочные эффекты, но у некоторых их риски выше. Факторы риска включают: женский пол, низкую массу тела, возраст 80 лет и старше, наличие серьезных заболеваний почек или печени, злоупотребление алкоголем, наличие некоторых заболеваний ( гипотиреоз, нервно-мышечные расстройства, включая боковой амиотрофический склероз), прием некоторых лекарственных препаратов и продукты питания, взаимодействующих со статинами. Грейпфрутовый сок содержит вещество, которое может мешать ферментам, метаболизировать статины. Не нужно полностью исключать грейпфруты из своего рациона, но необходимо соблюдать осторожность.
Статины значимо снижают риск инфаркта или инсульта, а риск побочных эффектов статинов очень низок.
Даже в случае появления побочных эффектов, не стоит сразу прекращать прием статинов, не посоветовавшись с врачом. Врач в случае необходимости предложит альтернативный план лечения, который поможет снизить уровень холестерина и риск развития опасных сердечно-сосудистых заболеваний.

Статья кардиолога, терапевта клиники Павличенко С.Н.
К Светлане Николаевне можно обратиться по всем вопросам профилактики, лечения коррекции терапии атеросклеротических заболеваний сердца и сосудов
Запись через форму по ссылке
Позвонить +7 (800) 707-54-39
Написать в WhatsApp
БУКЕТ ЗАБОЛЕВАНИЙ
Гипертоническая болезнь или ухудшение ее течения, ишемическая болезнь сердца (боль и аритмии), сердечная недостаточность (одышка, сердцебиения, снижение толерантности к физической нагрузке), сосудистые заболевания головного мозга (снижение внимания, памяти, нарушения сна, повышенная утомляемость), инфаркт миокарда, инсульт, облитерирующий атеросклероз нижних конечностей с возможными осложнениями в виде гангрен нижних конечностей – вот список последствий атеросклероза. Одним словом, это очень серьезное заболевание, которому надо противостоять.
Сегодня медицина может помочь в лечении атеросклероза и его последствий, тем самым может способствовать улучшению качества и продлению жизни человека. Еще в 70-х годах прошлого века был разработан класс препаратов, которые уменьшают выработку «плохого» холестерина в печени, благодаря чему понижается его уровень в крови. При этом постепенно размеры атеросклеротических бляшек в сосудах уменьшаются и кровообращение в органах улучшается. Этот класс препаратов называют статинами. Но несмотря на пользу этих лекарств, многие пациенты воздерживаются от их приема, так как лечение статинами окружено ореолом мифов, предубеждений, предрассудков.
Поражение сосудов холестерином приводит к ухудшению питания всех тканей и органов
РАЗОБЛАЧЕНИЕ МИФОВ О СТАТИНАХ
Миф 1. Статины назначают «пожизненно».
— Да. Но не потому, что после отмены станет хуже, чем было, а потому что без статинов под воздействием факторов риска, генетических факторов процесс разрушения сосудов холестерином будет прогрессировать.
Миф 2. Диета заменит прием статинов.
— Нет. Как было показано в ряде исследований, диета снижает уровень холестеринов максимум на 10 процентов, тогда как целью лечения атеросклероза является снижение «плохого» холестерина на 50 процентов. Этого можно достичь только при лечении статинами.
Миф 3. При повышении уровня «плохого» холестерина необходимо сразу принимать статины.
— Нет. Статины назначаются врачом после оценки состояния сердечно-сосудистой системы, рисков осложнений и исключения противопоказаний.
Миф 4. Статины вызывают привыкание.
— Нет. Если один раз правильно подобрать дозу, ее увеличения в дальнейшем, как правило, не требуется.
Миф 5. Статины «загубят» печень.
— Нет. в медицине не доказана гепатотоксичность этих препаратов. В последнее время, наоборот, было получено подтверждение, что статины продлевают жизнь больных с заболеваниями печени, в том числе при вирусном гепатите В и С, снижают риски возникновения онкологических заболеваний печени и тормозят разрастание соединительной ткани при циррозе печени. Тем не менее в процессе лечения надо отслеживать показатели работы печени сначала через 1-2 месяца, а потом раз в год, так как такие показатели, как аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) очень редко, но могут повышаться.
Миф 6. Прием статинов приводит к болезни Альцгеймера.
— Нет. Всего лишь один раз одно из исследований показало, что прием лекарств от холестерина может приводить к болезни Альцгеймера. В дальнейшем доктором медицинских наук, профессором из Центра расстройств памяти и болезни Альцгеймера госпиталя Род Айленда был проведен крупнейший мета-анализ, который опроверг этот факт.
Миф 7. Прием статинов приводит к сахарному диабету.
— Иногда, чаще у женщин, страдающих ожирением. В среднем в 28 процентах случаев при приеме лекарств может возникнуть сахарный диабет 2-го типа (неинсулинозависимый), но назначение статинов при этом резко уменьшает риск осложнений диабета на сосуды ног, сердца, сетчатки глаза. Поэтому статины обязательно назначают пациентам с сахарным диабетом при высоких рисках сердечно-сосудистых осложнений.
Миф 8. Статины могут вызвать боль и воспаление в мышцах.
— Это единичные случаи в мире, очень редкое осложнение. Однако при возникновении болей в мышцах действительно необходимо сдать КФК-анализ крови и обратиться к лечащему врачу.
Уже доказано, что, помимо основного эффекта снижения холестерина, эти лекарства улучшают состояние сосудистой стенки и свойства крови, уменьшают признаки воспаления и даже снижают риски рака предстательной железы, прямой кишки и молочной железы. Многие исследования должны еще завершиться, но уже ясно, что открытие статинов позволило значительно снизить вероятность самой распространенной причины смерти — инфаркта и инсульта, а также в целом способствовало увеличению продолжительности жизни.
Не зря значимость статинов сравнивают со значимостью открытия антибиотиков в медицине. Однако решение о назначении лекарств всегда должно оставаться за лечащим врачом.
Успехи современной медицины, искоренившие смертность от множества опасных заболеваний, привели к парадоксу: общество привыкло к относительно комфортной в плане здоровья жизни и не осознает, что например, еще в конце XIX века средняя продолжительность жизни составляла чуть больше 30 лет, а возможность дожить до 60 лет и более — всего лишь заслуга науки.
И этого удалось добиться не за счет народной медицины, витаминов, БАДов, гомеопатии или йоги! Такую возможность дали вакцины, антибиотики, инсулин, антитромботические препараты, современная хирургия, асептики, антигипертензивная терапия, препараты, снижающие уровень холестерина и др. открытия в медицине.
При этом в СМИ с поразительной регулярностью появляется и распространяется «разоблачающая и шокирующая» ересь о различных медицинских проблемах, написанная псевдоврачами. И некоторые пациенты почему-то предпочитают верить нелепым слухам, а не научно доказанной информации. Результат — осложнения, хронизация заболеваний, смертельные исходы.
Мы уже не раз развенчивали подобные мифы, сегодня поговорим о холестерине и статинах — лекарствах для профилактики атеросклероза.
Холестерин и статины – откуда берутся мифы?
Мифы о холестерине появляются на почве безграмотности: многие путают его фракции, не понимая, о каком именно холестерине идет речь в контексте.
Холестерин бывает нормальным, необходимым для жизнедеятельности организма, и плохим — вредным. Но это знают только специалисты. Люди, далекие от медицины, называют холестерином все липиды, включая:
- холестерол – его еще называют общим холестерином (сокращенно ХС);
- триглицериды (сокращенно ТГ);
- холестерин липопротеин низкой плотности или плохой холестерин (сокращенно ЛПНП);
- холестерин липопротеин высокой плотности или хороший холестерин (сокращенно ЛПВП).
Поэтому, когда кардиологи говорят, что высокий уровень холестерина – наиболее важный фактор риска развития сердечно-сосудистых заболеваний, они имеют в виду ЛПНП. Эта фракция способна накапливаться в сосудах, образовывая бляшки, перекрывающие русло. По уровню плохого холестерина можно судить о необходимости лечения и контролировать результаты терапии.
Если где-то указывается, что холестерин важен для поддержания здоровья, речь идет о ЛПВП. В его составе выводится избыточный холестерин.
В кардиологии не так много лекарств, произведших революцию и преуспевших в профилактике сердечно-сосудистых заболеваний. Среди них особое место занимают статины — препараты, снижающие уровень холестерина и эффективно предотвращающие атеросклероз и связанный с ним риск инфаркта миокарда.
Врачи рекомендуют применять статины больным с уже диагностированным атеросклерозом и с высоким риском его развития. Но некоторые пациенты прекращают прием лекарств, потому что прочитали, что они опасны и дают побочные эффекты. При этом эти же пациенты не сомневаются в необходимости использования инсулина при диабете 1 типа и антибиотиков при воспалении лёгких. Скорее это связано с отсутствием симптомов на первых этапах атеросклероза: нет симптомов — нет проблемы, заставляющей доверять медикам и ученым.
Чтобы снизить риски сердечно-сосудистых заболеваний, следует начинать профилактические мероприятия как можно раньше, ведь образование атеросклеротических бляшек длительное время может протекать бессимптомно. Хорошим дополнением в поддержке уровня холестерина в норме является пробиотический комплекс Холестерол. Он положительно влияет на снижение ЛПНП, повышает концентрацию ЛПВП и благодаря этому снижает риск заболеваний и осложнений, связанных с атеросклерозом.
Что такое статины?
Статины — это самые популярные препараты от холестерина, работающие путем угнетения синтеза холестерина в печени за счет блокировки ряда ферментов. Препараты принимают 1 раз в день перед сном. Результат — снижение холестерина на 30-60%, можно наблюдать через 10-14 дней после начала приема.
Статины не вызывают привыкания, поэтому их можно принимать долго. Но резкая отмена препарата приводит к неприятным симптомам, поэтому прекращение приема должно проводиться под контролем врача. Также должен контролироваться весь период приема этих лекарств, особенно если присутствуют побочные эффекты: тошнота, боли в животе и мышцах. При их длительном применении, раз в 6 месяцев проводятся анализы на АСТ и АЛТ.
Важно понимать, что статины могут быть бесполезны для людей старше 75 лет, поэтому если эффекта нет, не нужно создавать дополнительную лекарственную нагрузку. Также статины не снижают уровень сахара у диабетиков и не разжижают кровь, поэтому не защищают от тромбов. Для этих целей назначаются другие лекарства, которые вполне можно комбинировать со статинами. А вот для лечения симптомов синдрома роста метаногенной флоры в кишечнике их рекомендуют, так как они эффективно подавляют выработку метана.
Итак, рассмотрим 10 мифов о холестерине и статинах и опровергнем их с помощью фактов.
Миф 1. Уровень холестерина должен быть у всех одинаковым
На самом деле вместо норм холестерина уместнее рассматривать оптимальный уровень для конкретного человека. Оптимальный уровень холестерина, в свою очередь, зависит от риска развития заболевания.
| Группа | Норма ХС-ЛПНП |
| Здоровый человек до 40 лет | до 3 ммоль/л |
| Здоровый человек старше 40 лет | <2,5 |
| Больной с сердечно-сосудистыми заболеваниями и отложениями холестерина | <1,8 |
Сдавать анализы на холестерин нужно регулярно при наличии факторов риска:
- возраст >40 лет для мужчин и >50 лет для женщин;
- курение;
- сахарный диабет;
- повышенное артериальное давление ≥ 140/90 мм рт. ст.;
- наличие родственников с пороком сердца в раннем возрасте – мужчины до 55 лет и женщины до 65 лет.
Миф 2. Сердечно-сосудистые заболевания развиваются только у людей с высоким уровнем холестерина
Исследования показывают, что у каждого второго больного с сердечно-сосудистой патологией ЛПНП ниже 2,5 ммоль/л. Это связано с тем, что такие заболевания развиваются в результате сочетания нескольких факторов риска, среди которых наиболее веские: сахарный диабет, возраст, повышенное артериальное давление, вредные привычки. Т. е. ССЗ можно получить даже при относительно низком уровне холестерина.
Миф 3. Холестерин бывает высоким только у полных людей
Очень распространен миф, что люди с худощавым телосложением имеют нормальный уровень холестерина. Это неправда. Избыточный вес и недостаточная активность действительно связаны с уровнем холестерина: при ожирении снижен уровень ЛПВП и повышен уровень триглицеридов и ЛПНП, но это не исключает повышенного холестерина у худых людей.
Миф 4. Высокий уровень холестерина — это результат только образа жизни
Привычки в еде и занятиях спортом влияют на уровень холестерина – это можно увидеть, сравнив уровень липидов в крови в конце лета и зимой. Но на метаболизм оказывает огромное влияние и генетика. Поэтому можно увидеть и долгожителей с нездоровым образом жизни, и молодых больных с инфарктом.
Также есть наследственное заболевание — семейная гиперхолестеринемия, характеризующееся высоким уровнем общего холестерина, обычно выше 8 ммоль/л у взрослых и выше 6 ммоль/л у детей. Патология приводит к раннему инфаркту. Заболевание поражает одного из 250 человек в Европе, что делает его основной причиной смерти среди взрослых.
Семейная гиперхолестеринемия – это особый случай. При таком диагнозе рекомендуется начать прием статинов уже в 18 лет. Сегодня семейная гиперхолестеринемия больше не неизлечимая болезнь.
Миф 5. Правильный образ жизни — панацея от сердечно-сосудистых заболеваний
Физическая активность конечно же полезна, но ЗОЖ не гарантирует стопроцентную защиту от сердечно-сосудистых заболеваний. Физическими нагрузками можно отсрочить болезнь, но также важны наследственность, уровень артериального давления и холестерина.
Миф 6. Все препараты для снижения уровня холестерина одинаково хороши
Основной принцип современной медицины – упор на доказательства. Исследования показывают разную результативность препаратов. И особенно эффективны статины, блокирующие избыточную выработку в организме холестерина. По сравнению с секвестрантами желчных кислот и фибратами, они намного лучше снижают уровень холестерина и значительно лучше переносятся.
В 80-х годах прошлого века больные после инфаркта быстро возвращались в больницу с очередным приступом, потому что остановить болезнь было невозможно. Сейчас, благодаря приему статинов, можно затормозить развитие атеросклероза, поддерживая необходимый уровень ЛПНП, т.е. <1,8 ммоль/л.
Миф 7. Аспирин может заменить статины
Если холестериновая бляшка попадает в артерию сердца и закупоривает сосуды, сердечная мышца гибнет. Та же картина наблюдается при образовании тромбов — сгустков крови. Аспирин тормозит образование тромбов, разжижая кровь, но не растворяет холестерин. Статины влияют на холестерин и не растворяют тромбы. Поэтому многим пациентам рекомендуется принимать и статины, и аспирин. Эти лекарства не взаимозаменяемы.
Миф 8. Низкий уровень холестерина опасен
Ежегодно миллионы людей умирают в следствии заболеваний, связанных с отложением холестерина в сосудах, т. е. с повышенным холестерином. По оценкам ученых, к 2050 году убийцей номер один в мире станет ишемическая болезнь сердца, вызванная закупоркой сердечных артерий холестерином. В то же время случаи проблем со здоровьем у людей, вызванные недостатком холестерина, единичны.
В некоторых источниках написано, что низкий уровень холестерина вызывает проблемы с синтезом желчных кислот, витамина D и гормонов, потому что для этого процесса нужна молекула холестерина. Но доказано, что клетки не страдают от холестеринового голодания, даже когда ХС ЛПНП ниже нормы.
Существует наследственное заболевание — гипобеталипопротеинемия, при котором отмечается очень низкий уровень холестерина (0,4 ммоль/л). И эти люди практически всегда долгожители!
Миф 9. Статины повреждают печень и мышцы
Случаи серьезных побочных эффектов статинов встречаются в мировой практике не более 2-х в год. Риски осложнений ничтожно малы, тогда как отказ от статинов заведомо несет огромные риски приступов ССЗ. Эти препараты спасают миллионы жизней.
При этом риски побочных эффектов аспирина и обезболивающих гораздо выше.
Датские ученые в 2015 г. опубликовали результаты исследования Nielsen и Nordestgors, показывающие, что негативная реклама статинов увеличивает вероятность того, что люди перестанут их использовать, на 9%. Прекращение приема статинов в Дании увеличило риск инфаркта миокарда на 26% и риск смерти от сердечно-сосудистых патологий на 18%.
А теперь правда: распространенные побочные эффекты при приеме статинов
Естественно, что побочные эффекты есть у всех лекарств. Поэтому их прием необходимо начинать только после консультации с врачом. Насколько высок риск осложнений при приеме статинов?
Доказано, что статины не вызывают какие-либо существенные изменения в структуре или функции печени. Они усиливают функцию печени, поэтому несколько повышается уровень печеноных ферментов аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ). Но это не несет значительных рисков для здоровья. Допускается трехкратное повышение этих показателей функции печени, соответствующей приблизительно 120-150 ЕД/л.
Более того, есть данные, что применение статинов допустимо даже при заболеваниях печени, например, при хроническом гепатит С, что ранее считалось противопоказанием. Конечно, лечение должно контролироваться кардиологом и гепатологом. Ещё один пример, когда польза от приема статинов значительно превышает возможный вред — жировой гепатоз, при котором часто повышены уровни АЛТ, АСТ и гаммаглутамилтранспептидазы (ГГТ), но и риски ССЗ при этой патологии огромны.
Что касается побочных эффектов, сказывающихся на мышцах, то в редких случаях пациенты могут испытывать мышечные боли. Но ощущения вполне терпимые и проходят после прекращения приема статинов. Самый опасный побочный эффект — рабдомиолиз или распад мышц — встречается настолько редко (один на 100000 случаев), что почти эквивалентен риску аварии при поездке в троллейбусе.
По статистике, только 5% пациентов нуждаются в снижении дозы, смене препарата или, в очень редких случаях, в полном прекращении приема статинов.
Причины снижения дозировки или отмены препарата:
- Повышенный уровень фермента креатинфосфокиназы (КФК, креатинкиназа, КК), поступающего из мышечной ткани, в крови. Анализы на КФК должны проводиться всем больным, принимающим статины. Требует внимания превышение нормы более чем в четыре раза, но и это не строгий повод для абсолютного прекращения терапии. Также учитывается наличие симптомов со стороны мышечного каркаса и др. факторы.
- Недостаточная функция щитовидной железы.
- Значительный дефицит витамина D.
Выводы
Одна из самых больших проблем 21 века — огромный поток неконтролируемой и часто ложной информации, касающейся самых важных аспектов, включая здоровье. Поэтому, чтобы не навредить себе, пациенты должны сохранять критическое мышление и, прежде всего, прислушиваться к мнению дипломированных врачей.
