Данная патология распространена у пожилых и ограниченных в движении людей, в том числе со сниженной чувствительностью (парализованных или находящихся без сознания). Длительное сдавление приводит к снижению кровотока (ишемии) в области сдавления. По этой причине происходит нехватка кислорода в тканях (тканевой гипоксии), что в конечном итоге приводит к омертвлению тканей. Особенно уязвимы участки кожи над костными выступами, такими как крестец, бедра, локти и пятки. Для образования пролежней у некоторых людей достаточно всего двух часов неподвижности и постоянного внешнего давления на кожный покров1,2.

Как обрабатывать пролежни
Обработка пролежней, как правило, включает несколько этапов:
- Очищение
- Обеззараживание
- Наложение повязки
Очищение
Обязательное условие успешного заживления пролежня — это удаление омертвевших тканей, за исключением сухой неинфицированной корочки (струпа). Влажная омертвевшая (некротическая) ткань инфицируется, усиливая воспалительный процесс, который осложняет заживление раны3. Чтобы ускорить заживление пролежня, рекомендуется очищать не только область повреждения, но и кожу вокруг нее при каждой смене повязки.
Обеззараживание поврежденного участка
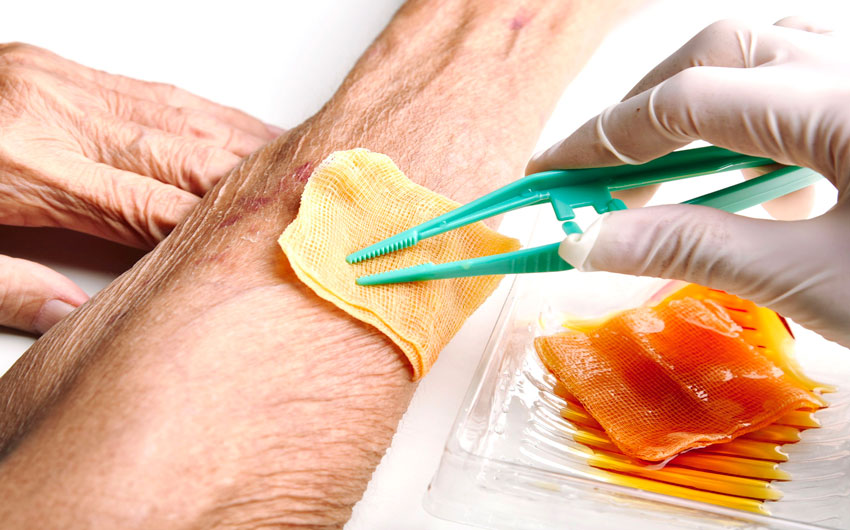
После очищения пролежня необходимо его обеззаразить с помощью антисептических средств. При этом не рекомендуется использовать марганцовку, спиртовые растворы йода и зеленки, перекись водорода, поскольку эти препараты пересушивают поврежденную поверхность и могут повредить молодую соединительную ткань (грануляционную), которая в дальнейшем заполнит рану. Следовательно, для очищения пролежня предпочтительнее применять специальные средства, например повидон-йода (Бетадин®), который обладает широкой противомикробной активностью. Важно отметить, что он не вызывает дискомфорт — не щиплет и не жжет кожу, не препятствует образованию новой ткани.
Наложение повязки
Последним этапом в обработке пролежней является закрытие раны. Для этого на поверхность пролежня или непосредственно на повязку наносят специальные мази или кремы, обладающие противомикробными и регенерирующими действиями.
Как правильно обрабатывать пролежни, смотрите в коротком видео:
Из видео вы узнаете про нюансы, зная которые можно избежать инфекционных осложнений и ускорить заживление повреждённых тканей.
Виды мазей и кремов для обработки пролежней
Для профилактики нежелательных явлений рекомендуется проводить ежедневную обработку раневых поверхностей с помощью специальных мазей и кремов.
В зависимости от целей лечения мази бывают:
Очищающие:
Ферментные мази, очищающие рану от омертвевших тканей (например, мазь с коллагеназой).
Обеззараживающие:
Средства с содержанием йода, ионов серебра, антибиотиков (повидон-йод, бацитрацин, мупироцин, сульфадиазин серебра).
Восстанавливающие:
Мази, стимулирующие активацию обменных процессов в тканях и образование волокон коллагена (декспантенол).
Противовоспалительные:
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Важно!
Обязательно перед применением любой мази необходимо проконсультироваться с лечащим врачом! Каждый препарат имеет собственную специфику применения и дозирования, которые должен определять специалист, исходя из индивидуальных особенностей здоровья каждого пациента.
Мазь на основе повидон-йода
Мазь Бетадин® на основе повидон-йода представляет собой особый комплекс йода и повидона. За счет такой структуры при нанесении мази на рану происходит постепенное высвобождение йода, который соединяется с микробными клетками и вызывает их гибель18.
Мазь Бетадин® обладает широким спектром антимикробной активности. Повидон-йод активен даже в отношении некоторых устойчивых (резистентных) к другим лекарствам микроорганизмов9, а также способен подавлять активность вирусов11.

Благодаря антисептическим свойствам Мазь Бетадин® используется, в частности для дезинфекции ран и лечения пролежней под повязкой. Наносят препарат тонким слоем на поврежденный участок с захватом 1 см здоровой кожи 1 раз в день.
Инструкция
Где купить Бетадин® мазь?
Мазь с коллагеназой
Коллагеназа – это фермент, который разрушает коллаген в омертвевших тканях и тем самым способствует очищению пролежня от гноя, старых и омертвевших частичек кожи. Мазь с коллагеназой также предупреждает образование патологических рубцов и шрамов, разглаживает неровности кожи, огрубелости16.
Используют мазь 1 раз в день. Длительность применения мази определяет врач, исходя из состояния пролежня16.
Мазь с бацитрацином и неомицином
Бацитрацин и неомицин – комбинация антибактериальных препаратов, как подавляющих размножение бактерий, так и вызывающих гибель вредоносных микроорганизмов8.
Используется данная мазь для лечения и профилактики инфекционно-воспалительных заболеваний при незначительных порезах, царапинах и ожогах.
Препарат наносится на поврежденный участок 2-3 раза в день. Продолжительность использования – не более 7 дней17.
Мазь на основе декспантенола
Данная мазь активизирует восстановление поврежденной ткани, стимулируя увеличение количества клеток, производящих компоненты, необходимые для упругости и эластичности кожи. Также мазь с декспантенолом (например, Новатенол) нормализует клеточный метаболизм, ускоряет деление клеток и увеличивает прочность коллагеновых волокон.
Частота применения зависит от показаний и определяется лечащим врачом22.
Мазь на основе гидрокортизона ацетата
Данная мазь относится к кортикостероидным препаратам. Обладает противовоспалительным и иммуносупрессивным действием (подавляет нежелательные иммунные реакции).
Наносят мазь 2-3 раза в сутки в течение 6-14 дней23.
Выбор мази в зависимости от стадии пролежней
Выбор мази зависит от стадии развития пролежня, наличия или отсутствия осложнений:

- 1 стадия – на этом этапе кожные покровы не нарушены, а имеется лишь покраснение кожи. С целью предотвращения дальнейшего воздействия повреждающих факторов необходимо переворачивать пациента в кровати каждые 2 часа или использовать специальные средства для уменьшения локального давления на ткани. Следует соблюдать простые гигиенические правила ухода за лежачими больными, следить за чистотой и состоянием их кожи. Можно ограничиться очищением покрасневшей кожи с использованием, например физраствора, камфорного спирта15.
- 2 стадия – целями этого этапа контроля за пролежнем являются заживление поверхностной раны и профилактика инфицирования. После промывания необходимо использовать мази с противомикробным и восстанавливающим действием (например, повидон-йод Бетадин®, декспантенол). Необходимо аккуратно закрывать рану повязкой.
- 3 стадия – на данном этапе допустимо включить в лечение мази с ферментами (коллагеназа), которые будут способствовать очищению раны от омертвевших тканей и гноя. Также важно использовать противомикробные и противовоспалительные мази (повидон-йод Бетадин®, гидрокортизон ацетат). Нанесение этих средств позволит сократить сроки заживления и снизить риски осложнений.
- 4 стадия – в связи с разрушением всех слоев кожи и омертвлением подлежащих тканей необходимо хирургическое очищение раны с последующей дермопластикой. Дополнительно к препаратам, применяемым на 3 стадии, к лечению присоединяются физиотерапевтические процедуры: обработка пролежня ультразвуком или ультравысокочастотным электромагнитным полем, фонофорез в комбинации с антисептиками и электрофорез с применением антибиотиков15.
Поскольку одним из основных препятствий для заживления раны является инфекция, то для лечения пролежней с признаками инфицирования акцент делают на местных противомикробных средствах.
Пролежни – серьезная травма кожи, осложнения которой могут привести к сепсису (заражению крови), что нередко заканчивается летальным исходом, поэтому лечение необходимо проводить под строгим контролем врача.
Ответы на вопросы
Как избежать возникновения пролежней?
Чтобы предотвратить возникновение пролежня, рекомендуется менять положение пациента каждые 2-4 часа. Чтобы уменьшить давление на наиболее уязвимые у данного пациента области, используют подушки и т.п. Необходимо наблюдать за состоянием кожи и интенсивно за ней ухаживать.
Какие признаки пролежня?
Признаком пролежня может быть как локальное покраснение, так и возникновение раны различной глубины, также возможно появление корки или пузыря.
Можно ли лечить пролежни в домашних условиях?
Все зависит от стадии пролежня. Например, лечение в домашних условиях возможно для незначительных повреждений, тогда как при пролежнях 3-4 стадии необходима госпитализация в медицинское учреждение. В любом случае при возникновении пролежня лечение должно осуществляться под контролем врача.
Читать по теме
Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее Подробнее
Список литературы
- McInnes E, Dumville JC, Jammali-Blasi A, Bell-Syer SE. Support surfaces for treating pressure ulcers. Cochrane Database Syst Rev. 2011;(12):CD009490. Published 2011 Dec 7. doi:10.1002/14651858.CD009490.
- Zhao R, Liang H, Clarke E, Jackson C, Xue M. Inflammation in Chronic Wounds. Int J Mol Sci. 2016;17(12):2085. Published 2016 Dec 11. doi:10.3390/ijms17122085.
- Bosanquet DC, Wright AM, White RD, Williams IM. A review of the surgical management of heel pressure ulcers in the 21st century. Int Wound J. 2016;13(1):9-16. doi:10.1111/iwj.12416.
- Elliott D, Kufera JA, Myers RA. The microbiology of necrotizing soft tissue infections. Am J Surg. 2000;179(5):361-366. doi:10.1016/s0002-9610(00)00360-3.
- O’Neill DK, Tsui SM, Ayello EA, et al. Anesthesia protocol for heel pressure ulcer debridement. Adv Skin Wound Care. 2012;25(5):209-219. doi:10.1097/01.ASW.0000414704.48514.fb.
- Schiffman J, Golinko MS, Yan A, Flattau A, Tomic-Canic M, Brem H. Operative debridement of pressure ulcers. World J Surg. 2009;33(7):1396-1402. doi:10.1007/s00268-009-0024-4
- Westby MJ, Dumville JC, Soares MO, Stubbs N, Norman G. Dressings and topical agents for treating pressure ulcers. Cochrane Database Syst Rev. 2017;6(6):CD011947. Published 2017 Jun 22. doi:10.1002/14651858.CD011947.pub2.
- Nguyen R, Khanna NR, Safadi AO, Sun Y. Bacitracin Topical. In: StatPearls. Treasure Island (FL): StatPearls Publishing; November 25, 2021.
- Sauerbrei A. Bactericidal and virucidal activity of ethanol and povidone-iodine. Microbiologyopen. 2020;9(9):e1097. doi:10.1002/mbo3.1097
- Durani P, Leaper D. Povidone-iodine: use in hand disinfection, skin preparation and antiseptic irrigation. Int Wound J. 2008;5(3):376-387. doi:10.1111/j.1742-481X.2007.00405.x.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Yildirim A, Metzler P, Lanzer M, Lübbers HT, Yildirim V. Solcoseryl® Dental-Adhäsivpaste — Wirkmechanismus und Risiken. Swiss Dent J. 2015;125(5):612-613.
- Дибиров М.Д. Пролежни: профилактика и лечение// Медицинский совет № 3-4 2013
- Инструкция по медицинскому применению Коллагеназа, РЛС.
- Инструкция по медицинскому применению Банеоцин® мазь, РЛС.
- Инструкция по применению ЛП Бетадин® (раствор, мазь). РУ П№015282/03, РУ П№015282/02.
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов // РМЖ. 2015. № 26. С. 1549-1552.
- Инструкция по медицинскому применению Мупироцин, РЛС.Инструкция по медицинскому применению Мупироцин, РЛС.
- Инструкция по медицинскому применению Сульфаргин, мазь, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
Особенности течения некоторых серьезных заболеваний заставляют пациентов провести длительное время в постели. Такие условия создают благоприятную среду для развития пролежней различной степени тяжести. Пролежни представляют опасность, поскольку их быстрое прогрессирование может привести к некрозу тканей и развитию гнойно-воспалительного процесса в организме.
Для профилактики и лечения этого недуга наиболее простым и эффективным способом является применение различных мазей. Однако использование мазей неэффективно в случае развития необратимых процессов в тканях.
Разновидности аптечных мазей

Современные производители фармацевтических препаратов предлагают множество различных мазей для лечения пролежней. Однако, выбор подходящего средства должен осуществляться с учетом стадии заболевания и индивидуальных особенностей организма. Ниже представлены наиболее популярные мази, применяемые для лечения пролежней.
Мнение врачей:
При выборе мази от пролежней для лежачих больных врачи обращают внимание на несколько ключевых факторов. Важно, чтобы мазь обеспечивала эффективную защиту кожи от раздражителей и ускоряла процесс заживления язв. Также необходимо учитывать индивидуальные особенности пациента, такие как аллергические реакции на компоненты мази или состояние кожи. Врачи рекомендуют выбирать мази с натуральными компонентами, такими как пантенол, масло шиповника или экстракт алоэ вера, которые способствуют увлажнению и восстановлению кожи. Важно также следить за состоянием кожи и проконсультироваться с врачом при необходимости смены препарата.
Аргосульфан
Лечебный эффект этой мази обусловлен наличием ионов серебра в ее составе. При нанесении на пораженный участок, мазь обеспечивает обезболивающий эффект, устраняя ощущение жжения и покалывания. Перед использованием мази с серебром, необходимо тщательно обработать пораженную область антисептическим раствором и высушить ее. Затем, мазь следует нанести на пролежневой очаг, полностью покрывая его. Препарат производится в Польше. Средняя цена составляет около 10$ США.
Ируксол
Основными компонентами этой мази являются протеолитический фермент коллагеназа и антибактериальные вещества. Благодаря присутствию коллагеназы, мазь обеспечивает мягкое и качественное очищение раневой поверхности пролежня без повреждения здоровых тканей. Антибактериальные компоненты способствуют дополнительному очищению раны, что ускоряет процесс заживления. Мазь следует наносить в виде повязки, тщательно закрепляя ее на пролежневом участке. Повязку необходимо менять ежедневно. Курс лечения мазью Ируксол не должен превышать 10 дней. Повторный курс лечения возможен только после 14-дневного перерыва, чтобы избежать привыкания к препарату. Производитель – компания Smith&Nephew, Великобритания. Ориентировочная цена составляет 30$ США.

Как лечить пролежни у лежачих больных | Зачем нужен противопролежневый матрас, уход за пациентом
Опыт других людей
Выбор мази от пролежней для лежачих больных вызывает много положительных отзывов среди пациентов и медицинского персонала. Люди отмечают эффективность мази в ускорении заживления язв и предотвращении их образования. Они отмечают уменьшение боли и раздражения в области пролежней после применения средства. Многие отмечают удобство использования мази и ее доступность. Врачи также подтверждают эффективность препарата и рекомендуют его своим пациентам. В целом, выбор мази от пролежней для лежачих больных оправдывает ожидания и помогает улучшить качество жизни пациентов.
Цинковая мазь
Это средство обладает противовоспалительным, подсушивающим, антисептическим и защитным эффектом. Мазь с цинком надежно защищает раневую поверхность от неблагоприятных внешних факторов. Наносить мазь следует тонким слоем не более 5 раз в сутки. Курс лечения цинковой мазью составляет 60 дней. Производитель – компания “Синтез”, Россия. Ориентировочная цена составляет от 35-50 российских рублей.

Как лечить пролежни у лежачих больных в домашних условиях
Левосин
Данное средство обладает лекарственным эффектом благодаря нескольким компонентам:
- антибактериальные компоненты сульфадиметоксин и левомицетин обладают обеззараживающим свойством и способствуют заживлению раны;
- тримекаин – анестетик местного действия, обеспечивающий обезболивающий эффект;
- метилурацил, стимулирующий процессы восстановления кожи.
Мазь также способна вытягивать избыточную влагу из раны, что способствует очищению раневой поверхности от мертвых клеток и гнойного содержимого. Применять мазь следует ежедневно. После нанесения, пролежневой участок необходимо покрыть чистой марлевой салфеткой или бинтом. Производитель – компания “Нижфарм” ОАО, Россия. Ориентировочная стоимость составляет 75-100 рублей.
Солкосерил
Лечебный эффект этой мази обусловлен ее составом, включающим компоненты крови, полученной от молочных телят. При нанесении на раневую поверхность пролежня, мазь активизирует естественные процессы восстановления поврежденных тканей. Одновременно, мазь обеспечивает защиту поврежденных участков кожи от негативного воздействия внешних факторов. Мазь не рекомендуется использовать, если пролежни сопровождаются обильным гнойным отделением. Перед нанесением мази, пораженную область следует тщательно обработать антисептическим раствором. Официальный производитель – фирма “Валеант Фармасьютикалс”, Швейцария. Ориентировочная стоимость составляет 400-1500 рублей.
Левомеколь
Мазь содержит метилурацил и хлорамфеникол. Метилурацил обладает регенерирующим действием, а хлорамфеникол обеззараживает рану. Мазь особенно эффективна при пролежнях с вторичной бактериальной инфекцией и очагами нагноения. Производитель – фирма “АКРИХИН ХФК ОАО”, Россия. Средняя стоимость составляет 46-80 рублей.
Мази от пролежней своими руками

Дополнительно к основному лечению можно использовать народные средства для избавления от пролежней.
Рецепт № 1. Вместо обычного лечения можно использовать эфирное масло пихты как натуральный антисептик и средство для заживления ран. Нужно наносить эфирное масло на места пролежней и раневые поверхности 4-5 раз в день.
Рецепт № 2. Для приготовления мази от пролежней в домашних условиях нужно взять 1 часть хвойной смолы (живицы) и 2 части натурального воска и растительного масла. Растопите хвойную смолу на водяной бане и добавьте остальные ингредиенты. Доведите смесь до состояния густой сметаны, затем остудите и используйте как мазь для сухих и влажных пролежней.
При лечении пролежней также важно обратить внимание на их профилактику, поскольку даже самая эффективная мазь не даст желаемого результата, если в места образования пролежней не будет непрерывно поступать кровь.
Частые вопросы
Какая самая лучшая мазь для пролежней?
Бетадин – мазь на основе йода, обладающая противомикробным действием, эффективна против грибковой и вирусной инфекции. Бепантен – противомикробный, ранозаживляющий препарат, оказывает обезболивающее действие, охлаждая поражённый участок. Куриозин – ранозаживляющее и ускоряющее регенерацию средство.
Какое самое эффективное средство от пролежней?
Первейшее средство против пролежней – дезинфицирующие препараты, например, Хлоргексидин. Этим антисептическим раствором нужно промывать раны несколько раз в день, желательно после каждого мочеиспускания или опорожнения кишечника. После такой первичной обработки рана смазывается Солкосерилом или Левомеколем.
Чем протирать лежачих больных чтобы не было пролежней?
Самый простой и правильный выбор – раствор хлоргексидина. Обрабатывать пролежни можно прямо из флакона, не трогая поверхность пролежня руками или тампоном.
Как называется жёлтый порошок от пролежней?
Ксероформ представляет собой порошок желтого цвета со слабо выраженным специфическим запахом. Частички порошка мелкие и не имеют правильного кристаллического строения (то есть порошок относится к категории аморфных веществ).
Полезные советы
СОВЕТ №1
Перед выбором мази от пролежней для лежачих больных обязательно проконсультируйтесь с врачом. Только специалист сможет подобрать наиболее эффективное средство, учитывая индивидуальные особенности пациента.
СОВЕТ №2
При выборе мази обратите внимание на ее состав. Оптимально выбирать средства с натуральными компонентами, такими как пантенол, масло шиповника, экстракт алоэ вера, которые способствуют заживлению и увлажнению кожи.
СОВЕТ №3
Помимо мази, важно также обеспечить хорошее уходовое обслуживание для предотвращения пролежней. Регулярно проветривайте постельное белье, используйте специальные подушки и матрасы, делайте перевороты в постели для равномерного распределения давления на кожу.
Пролежни представляют собой болезненные повреждения кожного покрова, возникающие в результате длительного, непрерывного сдавливания тканей. Развитию пролежней преимущественно подвержены люди, перенесшие тяжелое заболевание или костные переломы, вследствие чего находящиеся в обездвиженном состоянии.
Лечение данного осложнения является довольно длительным и тяжелым, в запущенных случаях – требующим помощи квалифицированного специалиста. Для того, чтобы подобрать наиболее эффективное средство от пролежней, врач должен определить стадию патологического процесса. Кроме того, допускается лечение пролежней народными средствами. Самые эффективные рецепты народной медицины проверены временем и помогают достичь желаемых результатов, однако перед их применением необходимо проконсультироваться с лечащим врачом.
Профессиональный уход за лежачими больными, помощь в выборе лекарственных препаратов для лечения пролежней предлагают высококвалифицированные специалисты клиники реабилитации Юсуповской больницы.

Основные задачи лечения пролежней
Лекарственные средства против пролежней специалисты клиники реабилитации Юсуповской больницы подбирают в индивидуальном порядке, после проведения тщательного осмотра и определения стадии заболевания. При отсутствии эффективности от консервативной терапии может быть назначено проведение хирургического вмешательства.
Медикаментозное лечение пролежней имеет следующие задачи:
- стимулировать кровообращение в пораженных тканях;
- устранить некротические массы с поверхности пораженного участка кожи;
- активизировать регенеративные процессы в ранах.
Параллельно с лечением в клинике реабилитации Юсуповской больницы проводятся обязательные мероприятия по профилактике пролежней.
Лечение пролежней в Юсуповской больнице
Наиболее благоприятный прогноз имеет лечение пролежней, диагностированных на ранних стадиях. В каждом случае врачи Юсуповской больницы используют индивидуальный подход.
Для лечения пролежней первой стадии применяется камфорный спирт (каждые 2-3 часа необходимо протирать спиртом места покраснений кожи) и спиртовая настойка софоры японской (несколько раз в сутки обрабатывать настойкой пораженные участки).
Применение влажных салфеток, обладающих антисептическим действием, не рекомендовано, так как свежеобразованные пролежни должны оставаться в сухости, необходимой для предотвращения отмирания тканей и образования некротических масс.
На второй стадии пролежней целесообразно использовать медикаментозные средства:
- антисептики (хлоргексидин);
- мази (ранозаживляющие, противовоспалительные и т.д.);
- гидрогелевые повязки со специальным гелем, препятствующим проникновению болезнетворных бактерий в раны;
- ранозаживляющие аппликации.
Несмотря на довольно высокую стоимость гидрогелевых салфеток и аппликаций, эти средства очень востребованы при лечении пролежней, так как они способствуют более быстрому заживлению ран и значительно снижают риск развития осложнений.
Опасность последних стадий развития пролежней заключается в высокой вероятности их перехода на здоровые участки кожных покровов. Для предупреждения данного процесса на третьей и четвертой стадии заболевания целесообразно проведение хирургического вмешательства для очищения раны от некротических масс. После подобной операции начинают процедуры, способствующие заживлению ран и язв.
В наше время известны четыре группы лекарственных препаратов, которые необходимо применять на поздних стадиях развития пролежней:
- некролитического действия: трипсин, коллагенозин и пр.;
- регенерирующего действия (способствующие восстановлению тканей): мазь с экстрактом каланхоэ, винилин, бепантен и т.д.;
- противовоспалительного действия: альгофин, дексаметазон и пр.;
- средства для стимуляции кровообращения в пораженных участках: пирикарбат и др.
Подбирать наиболее подходящее в каждом случае средство от пролежней должен хирург. Эффективная схема лечения разрабатывается им с учетом состояния здоровья пациента, индивидуальных особенностей его организма, а также степени вероятности развития тяжелых осложнений.
Как выбрать самое лучшее средство от пролежней у лежачих больных
Как уже известно, лечение пролежней проводится с применением лекарственных препаратов из разных фармакологических групп. Лучшее средство от пролежней у лежачих больных в том или ином случае подбирается на основе множества факторов.
Наиболее часто для лечения пролежней применяются следующие лекарственные препараты:
- хлоргексидин: данным антисептиком обрабатываются поврежденные поверхности кожи и слизистые оболочки половых органов. Благодаря наличию на флаконе специального тонкого «носика» исключается непосредственный контакт с пролежнями при их обработке;
- левосин: этот препарат относится к ранозаживляющим средствам, кроме того, он оказывает антибактериальное и противовоспалительное действие. Левосин применяется для лечения язв на начальных стадиях развития. Мазь обладает мощным ранозаживляющим действием, терапевтический эффект достигается в достаточно короткие сроки;
- дексаметазон: данный высокоэффективный лекарственный препарат оказывает выраженный противовоспалительный эффект. Он предназначен для внутримышечного введения и обладает широким спектром применения. Кроме лечения пролежней, дексаметазон используется для борьбы с острыми воспалительными процессами в надпочечниках, бурситом, патологиями суставов, бронхиальной астмой и другими патологиями;
- метронидазол: этот антибактериальный препарат имеет узкий спектр действия. Его применяют для лечения гнойных пролежневых ран, при наличии сепсиса и для его профилактики. Метронидазол предназначен для перорального или внутримышечного применения. Данное лекарственное средство препятствует быстрому размножению болезнетворных микроорганизмов, способствует устранению неприятного запаха из раны;
- коллагенозин: является некролитическим средством, с помощью которого лечат различные травмы и нарушения целостности кожи. Данный бальзам не относится к лекарственным препаратам, а является дополнительным элементом противопролежневой терапии;
- пирикарбат: данное лекарственное средство применяется для того, чтобы стимулировать кровообращение в тканях, пораженных пролежнями;
- винилин — данный медикаментозный препарат способствует скорейшему восстановлению тканей в поврежденных участках кожи и ускорению процесса их заживления;
- пантенол: обеспечивает надежную защиту гнойной раны от проникновения в неё болезнетворных микроорганизмов и ускорение регенеративных процессов в пораженных тканях.
Лечение пролежней является сложным и достаточно длительным процессом, успешность которого напрямую зависит от того, насколько правильно был подобран препарат, соответствует ли он определенной стадии пролежней.
Благодаря правильно организованному процессу лечения с соблюдением всех общеизвестных правил ухода за лежачими больными, пациентам клиники реабилитации Юсуповской больницы удается добиться успешного излечения в кратчайшие сроки и без развития серьезных осложнений. Противопролежневая терапия проводится с применением самых современных лекарственных препаратов, которые уже доказали свою эффективность и безопасность.
В клинике имеются все условия, необходимые для комфортного пребывания лежачих больных: уютные палаты, оборудованные специальными кроватями с противопролежневыми матрасами, полноценное сбалансированное питание, обогащенное белковыми продуктами. Внимательный и чуткий медицинский персонал оказывает круглосуточную помощь каждому пациенту.
Задать вопросы об условиях госпитализации больного в клинику реабилитации, записаться на прием к врачу можно по телефону Юсуповской больницы либо на сайте через форму обратной связи.
Одной из основных проблем при уходе за лежачими больными становятся пролежни. Чаще они образуются у пожилых людей, а их возникновению способствует ряд определенных факторов. Лечение пролежней необходимо начинать как можно раньше, иначе поверхностное поражение кожи перейдет в глубокое, что может закончиться и заражением крови.
Причины патологии
Пролежни образуются вследствие сдавления тканей, находящихся между костным выступом и твердой или плотной поверхностью матраса, коляски или кресла для инвалидов. Длительное давление вызывает ишемические процессы, то есть нарушается иннервация и питание мышц. В результате меняется структура ткани, вначале она становится бледной вследствие недостаточного кровоснабжения, затем в области воздействия появляются розовые пятна, открытые раны и происходит некроз.
Пролежни образуются в тех местах тела, где костные выступы подходят ближе всего к поверхности тела и мало подкожно-жировой клетчатки. Расположение ран зависит и от положения больного:
- если он большую часть дня проводит на спине, то наиболее вероятные места для пролежней – крестец, затылок, ягодицы, пятки, лопатки, плечевые суставы;
- если больной вынужден лежать на боку, то большему давлению подвергаются плечо с локтем, наружная поверхность бедра и голени, ушная раковина, область виска, щека;
- в положении на животе ишемия тканей происходит в области грудной клетки, коленных суставов, тыльной стороны ступней;
- у пациентов, находящихся в вынужденном полусидячем положении кроме затылка, ягодиц и копчика пролежни могут появиться на икрах, стопах.
Ишемические процессы в тканях наиболее вероятны, если пациент находится без движения от двух часов. Поэтому первая профилактика пролежней – частое переворачивание больного, смена позы.
Факторы, способствующие развитию пролежней
Повреждению кожного покрова в местах сильного давления также способствует трение об одежду, белье и скольжение, например, если высоко поднят головной конец кровати. Пролежни появляются у людей с ограниченной подвижностью, поэтому теоретически они могут быть у тех, кто перенес тяжелую операцию, у пациентов с параличами или находящихся под воздействием седативных средств. В группу риска входят также сильно пожилые люди, курильщики, так как трофика тканей у них нарушена, истощенные больные и те, кто мало пьет воды.
Есть и ряд факторов, повышающих вероятность образования некроза тканей, это:
- ухудшение чувствительности, обусловленное повреждениями спинного мозга или рядом неврологических патологий. Болезненных ощущений в местах давления нет, соответственно больной не может адекватно среагировать на дискомфорт, изменив положение тела или просто пошевелив конечностью;
- мышечная атрофия и общее истощение. Наличие подкожно-жирового слоя и мышц между выступающими костными участками и твердой поверхностью снижают нагрузку на эту область. Риск ишемии у пациентов с хорошо развитой жировой прослойкой гораздо меньше, чем у истощенных больных;
- повышенная сухость кожи или наоборот ее сильная влажность. Причины сухости часто связаны с повышением температуры тела и обезвоживанием. Влажность чаще всего является следствием обильного потоотделения, обусловленного характером болезни или перегревом;
- недержание фекалий и мочи. При недержании кожа в области промежности постоянно остается влажной, а присутствующие в биологических средах бактерии приводят к тому, что даже самые маленькие трещинки инфицируются, воспаляются и быстро растут в размерах, распространяясь вглубь;
- заболевания, протекающие с нарушением местного и общего кровообращения. Это относится к сахарному диабету, атеросклерозу, облитерирующему эндартерииту;
- дефицит белковых продуктов в рационе.
Чем больше факторов провоцирующих ишемические процессы действует на организм, тем выше риск развития гипоксии тканей и некроза. Уход за пациентами, входящими в группу риска, должен быть с самых первых дней направлен на профилактику пролежней. Использование специальных приспособлений и средств для кожи значительно снижает вероятность ишемии.
Классификация
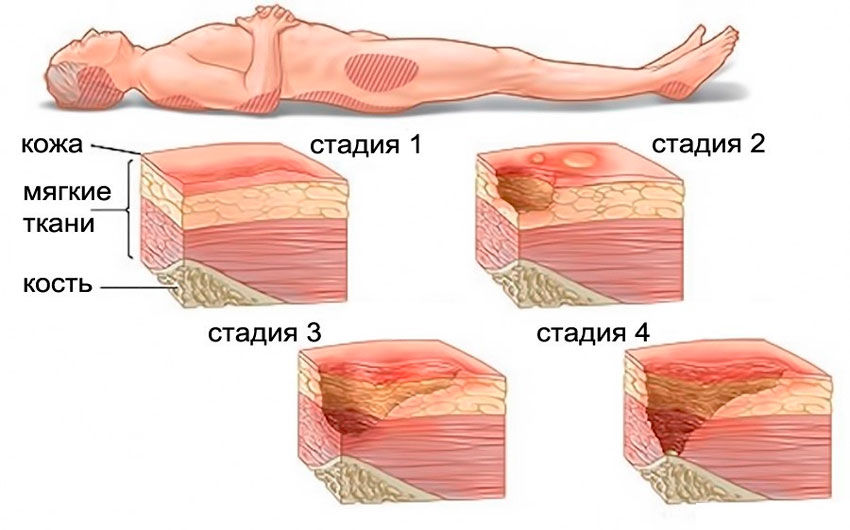
По степени тяжести пролежни делятся на четыре стадии:
- на первой целостность кожных покровов не нарушается. На начавшуюся ишемию указывает гиперемия или багровый оттенок кожи в местах давления. Участки поражения по сравнению со здоровыми становятся более плотными и прохладными, либо наоборот горячими;
- на второй стадии отмечается повреждение поверхностного слоя кожного покрова и находящейся ниже дермой. Пролежень выглядит как пузырь или розоватая рана с неровными краями. Больные отмечают болезненность и зуд;
- на третью стадию указывает образование глубокой кратерообразной раны, внутри которой хорошо видна подкожно-жировая клетчатка. Патологические изменения начинают распространяться и на здоровые участки дермы;
- четвертая стадия самая тяжелая. Некроз распространяется на мышцы и сухожилия и доходит до кости. Дно раны темное, так как здесь скапливаются отмершие ткани.
Пролежни в медицине также классифицируют с учетом их размеров. К небольшим относят поражения диаметром не более 5 см, средние – это раны размером 5-10 см, большие достигают 10-15 см. Если пролежень больше, то его относят уже к гигантскому некротическому поражению кожи.
К отдельной категории относят пролежни со свищами. Внешне видно только небольшое отверстие на коже, основанная рана находится в глубине тканей и нередко на значительном удалении от выходящего наружу свища. Отделяемое на поверхность выходит через этот канал. Свищевая форма патологии может привести к остеомиелиту кости.
Симптомы и осложнения
Из субъективных признаков болезни можно отметить дискомфорт в области ишемии, зуд и болезненность. Чем глубже рана, тем сильнее боли беспокоят больного. Однако на последних стадиях пролежней некроз охватывает и нервные окончания, поэтому боли могут полностью уйти.
Не чувствуют дискомфорта и люди с нарушенной чувствительностью, с деменцией, поражением спинного мозга. Поэтому многие больные жалоб не предъявляют даже на последней стадии патологии.
К наиболее вероятным осложнениям пролежней относят:
- образование флегмон;
- контактный остеомиелит;
- гнойный артрит;
- раневой миаз – заселение инфицированной раны личинками мух или других насекомых;
- сепсис.
Самым грозным осложнением считается сепсис – распространение бактерий из раны по всему организму вместе стоком крови может привести к полиорганной недостаточности, при которой восстановить работу организма удается только в редких случаях.
Диагностика
Диагноз выставляет травматолог, хирург или другой врач, осуществляющий наблюдение за больным. Диагностика не трудная, во внимания берутся изменения на коже и места их локализации. Если есть гнойное отделяемое, то из раны берут мазок для определения чувствительности микроорганизмов к антибиотикам. Если есть сомнения относительно причин некроза, то врач может провести биопсию для исключения рака кожи.
Принципы лечения
Особенности лечения пролежней определяются стадией поражения кожного покрова и глубиной некроза. Проще всего справиться с поверхностными изменениями, чтобы их своевременно обнаружить, тело больного ежедневно осматривают.
Перед любыми манипуляциями ухаживающий за больным человек должен надеть перчатки и обработать их антисептиком. Это исключит попадание инфекции в рану.
Лечение на первой стадии
Обнаруженное красное пятно и кожу вокруг него нужно обработать камфорным спиртом, физиологическим раствором, препаратом Эплан. После этого на кожу наносится крем Бепантен, Seni Care или любой другой с питательными и увлажняющими свойствами. Их использование смягчает кожу и усиливает процессы регенерации. Наносить крем нужно массажными движениями по часовой стрелке, что усилит кровообращение. После манипуляции больного нужно расположить так, чтобы давления на появившийся пролежень не было, для этого можно использовать и специальные противопролежневые круги.
Лечение на второй стадии
Трещины и пузыри обрабатывают антисептиками, такими как Браунодин, Пронтосан. С их помощью можно очистить рану от корок и гноя и уничтожить патогенные микроорганизмы. Кроме того, их применение ускоряет заживление. Можно также использовать мазь Дермазин, Солкосерил.
После антисептической обработки на рану желательно наложить специальную повязку, такую как Аскина Фоам. В ее основе полиуретан губчатого типа, он хорошо впитывает все выделения и одновременно подсушивает рану. Такую повязку меняют ежедневно или раз в 2 дня.
При лечении ран, вызванных пролежнями, нельзя использовать спиртовые раствор зеленки и йода, марганцовку, перекись и всевозможные народные средства. Есть высокая вероятность образования ожогов и рубцовых изменений на коже после их применения.
Лечение 3 и 4 стадии
Лечением больных с пролежнями 3 и 4 степени занимается только хирург. Из раны необходимо тщательно удалять некротическое содержимое, очищать ее с помощью антисептика от гноя и струпьев. После антисептической обработки накладываются повязки типа Omnifix, Аскина Фоам или используются мази, такие как Солкосерил, Левомеколь, Ируксол.
После того, как рана начнет затягиваться местно используют средства, улучшающие регенерацию тканей – Неотонин, Пронтосан, Сульфаргин, Бепантен.
Из системных препаратов при сильных болях используются анальгетики или нестероидные противовоспалительные средства. При выраженном инфекционном процессе и воспалении назначают антибиотики, в том числе в инъекциях.
При лечении пролежней хорошо помогает микровибрация, под ее воздействием снижается отечность, улучшаются обменные процессы, стимулируется работа лимфатической системы. Виброакустическая терапия в домашних условиях проводится аппаратами Витафон.
Профилактика пролежней
Лечение пролежней требует огромного терпения и много времени. Гораздо проще сразу с начала ухода за лежачим больным соблюдать меры профилактики, которые позволят избежать нежелательных осложнений и одновременно благоприятно отразятся на самочувствии человека.
Вероятность образования пролежней снижается в десятки раз, если соблюдать следующие рекомендации:
- менять положение тела малоподвижного человека не реже одного раза в два часа. Соблюдение этого правила исключает постоянную нагрузку на одно и тоже место, улучшает ток крови. Под тело в местах давления подкладывают и специальные валики и подушки от пролежней;
- приобрести для больного специальный противопролежневый матрас. Может быть статичным и динамическим. Первый вариант подстраивается под форму тела, его применение уменьшает давление на проблемные зоны. Статичный матрас выбирают, если пациент может периодически вставать с кровати, самостоятельно переворачиваться и присаживаться. Динамические модели ячеистого и трубчатого типа состоят из секций, в которые попеременно накачивается воздух. В итоге возникает массажный эффект, благодаря которому улучшается кровообращение, и нагрузка распределяется равномерно;
- уход за больным должен быть тщательным. Тело обязательно ежедневно протирается мягкой губкой с использованием специального жидкого мыла, например «TENA Wash Cream». Подгузники после опорожнения кишечника менять по возможности сразу, новые одевают только после подмывания и тщательного просушивания кожи. Нательное белье нужно менять ежедневно, а при загрязнении немедленно. Постельное меняют не реже 2 раз в неделю и также по мере загрязнения. Нельзя чтобы больной лежал на мокрой и смятой простыне. На нательном белье не должно быть шнурков, грубых швов, кнопок, пуговиц;
- питание должно быть витаминизированным и легко усваиваемым. Количество воды для обездвиженного человека – 40 мл на каждый килограмм веса.
Тело больного ежедневно осматривают. При выявлении нетипичных пятен проводят массаж, растирают эти участки камфорным маслом или спиртом, они усиливают кровообращение. И нужно запомнить, что самолечение при появлении раны недопустимо – правильно подобрать мази, антисептики может только врач с учетом состояния кожи и самочувствия больного.
Из этой статьи Вы узнаете о том, как и чем обрабатывать пролежни у лежачих больных в домашних условиях, какие местные средства (например, мазь от пролежней для лежачих больных) помогут быстрее справиться с проблемой на разных стадиях процесса, о том, какие особенности имеют пролежневые раны, а также о современных эффективных способах лечения поражений кожи и мягких тканей у лежачих больных.
Что такое пролежни? По сути, это раны различной площади и глубины, которые возникают на теле у пациента, лишенного возможности двигаться. Они не только причиняют больному страдания, еще больше ограничивая его подвижность, но и являются входными воротами для инфекции, смертельно опасной для ослабленного организма. При глубоких повреждениях в ране постоянно происходит распад тканей, что приводит к хроническому отравлению, угнетению иммунитета, ухудшению работы всех органов и систем. Также наблюдается хроническая потеря крови, развивается дефицит белка, связанный с массивной гибелью клеток.
Автор статьи: врач Климова В.В.
Содержание
- Как обрабатывать пролежни в домашних условиях?
- Обработка пролежней
- Повязки при пролежнях
- Салфетки от пролежней
- Алгоритм по уходу за пролежневыми ранами
- Дефицит микровибрации как фактор развития пролежневых ран
- Виброакустическая терапия в комплексном лечении пролежней
- Заключение
-
Часто задаваемые вопросы:
- Чем мазать начинающиеся пролежни?
- Какая мазь от пролежней для лежачих больных лучше?
- Список использованной литературы
Как повысить свои шансы на выживание при встрече с вирусной инфекцией?
Что эффективно в домашних условиях и условиях карантина?
Ознакомьтесь с отзывами врачей и пользователей! Читайте новую статью врача Северо-Западного Государственного Медицинского Университета им. И.И. Мечникова, кандидата медицинских наук, доцента Рябчук Ф.Н.
Как обрабатывать пролежни в домашних условиях?
Для того чтобы понять, как правильно обрабатывать пролежни в домашних условиях, важно понимать, что предоставляют собой повреждения кожи и глубжележащих тканей, появляющиеся у малоподвижных пациентов. Это не просто раны, возникающие в результате травм, порезов и пр. Дело в том, факторы, которые приводят к их развитию, действуют гораздо медленнее, чем в случае других повреждений.
Например, такой ключевой фактор развития пролежневых ран, как давление, которое оказывает твердая поверхность на выступающие области тела пациента, приводит к возникновению повреждений только через два часа (а нередко и позже) после начала его действия. Другие факторы, такие как влажность, смещение, трение также приводят к развитию пролежней через достаточно длительный промежуток времени.
Поэтому главным правилом при решении вопроса, как и чем обрабатывать пролежни у лежачего больного, является предельное внимание к малейшим изменениям кожи у малоподвижного пациента и своевременное обнаружение первых признаков повреждений. Ведь гораздо проще справиться с процессом в 1 стадии, когда имеются лишь незначительные изменения в клетках кожи, чем в ситуации, когда наблюдается обширный некроз (гибель клеток) мышечной ткани. Подробнее о стадиях пролежней можно прочитать здесь.
Очень важно, чтобы даже в домашних условиях процесс лечения ран происходил под контролем лечащего врача, который сможет грамотно оценить стадию пролежневого процесса, подобрать необходимые средства для обработки пролежней. Ведь нередки ситуации, когда видимые повреждения невелики, а в глубжележащих тканях происходит массивная гибель клеток. Такое бывает, например, у пациентов с тяжелыми травмами и болезнями нервной системы, когда обширный распад мышечной ткани связан с расстройством нервной регуляции питания клеток. Несвоевременная диагностика и лечение в такой ситуации чревато развитием инфекции и гибелью пациента.
Также врач сможет не только порекомендовать, чем обрабатывать пролежни в домашних условиях, но и при необходимости своевременно решить вопрос о госпитализации пациента. Потому что в домашних условиях можно осуществлять только уход за незначительными повреждениями. Пытаться самостоятельно справиться с глубокими ранами и незаживающими язвами, возникающими в 3-4 стадии процесса, а также в случае развития в ране инфекционного процесса, очень опасно.
Обработка пролежней
Чтобы ответить на вопрос «чем обработать пролежни в домашних условиях?», необходимо определить, на какой стадии находится развитие пролежневой раны. На разных этапах происходят разные процессы, требующие различных подходов. Далее мы рассмотрим средства, которые используются для лечения повреждений кожи и мягких тканей на различных стадиях:
-
Средства для туалета (обработки) места повреждения – они применяются для устранения загрязнений (пота, мочи и пр.), которые могут оказывать раздражающее воздействие, а также для профилактики присоединения инфекции. Именно они являются базовыми средствами при решении вопроса, как обработать пролежни 1 стадии (когда процессы в коже еще обратимы и гибели клеток не произошло).
Для этой цели не рекомендуется использовать, так называемые, ионообменные препараты, в состав которых входит йод и хлор, так как эти средства нарушают защитные свойства клеточных мембран. В результате происходит угнетение местного иммунитета, погибают иммунные клетки, проникшие в очаг повреждения для борьбы с опасными микробами. Таким образом, создаются благоприятные условия для развития инфекционного процесса.
Также обработка пролежней на дому не должна проводиться с использованием средств, которые оказывают дубящее воздействие на кожу, такие как перманганат калия (марганцовка) или бриллиантовый зеленый (зеленка). Эти препараты также оказывают повреждающее воздействие на верхний слой кожи, ускоряя развитие некроза (гибели клеток).
М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) рекомендует проводить обработку зоны поражения обычным физиологическим раствором, который можно купить в аптеке или приготовить в домашних условиях. Для этого необходимо растворить 1 ч/л соли в литре кипяченой воды.
После обработки места повреждения физиологическим раствором рекомендуется использовать крем от пролежней для лежачих больных. В Протоколе ведения больных с пролежнями (документ, на который ориентируются сотрудники медицинских учреждений при уходе за лежачими пациентами) рекомендуется применять обычные питательные и увлажняющие косметические крема.
Также в качестве средства для ухода на ранних стадиях развития поражений можно использовать Бепантен — крем против пролежней, опрелостей, различных раздражений на коже. Он оказывает успокаивающее воздействие, ускоряет процессы регенерации (восстановления) кожных покровов.
-
Препараты, стимулирующие процессы кровоснабжения в пораженной области.
- Когда осуществляется уход за пролежнями на ранних стадиях (1-2), для улучшения кровоснабжения в зоне повреждения в медицинских учреждениях наиболее часто используется камфорный спирт. Он оказывает раздражающее воздействия на нервные рецепторы (окончания нервов) в коже, что стимулирует прилив крови и улучшение питания тканей. Также камфорный спирт оказывает обеззараживающее действие, способствует уменьшению воспалительных проявлений и обладает обезболивающим эффектом.
- При повреждениях 2 стадии и выше для местного ухода необходимо применять средства, непосредственно влияющие на сосудистую стенку – ангиопротекторы (ангио – сосуд (греч.), протекция – защита (лат.). Это может быть мазь или гель от пролежней для лежачих больных, в состав которых входят вещества, укрепляющие сосудистую стенку, снижающие её проницаемость, оказывающие сосудорасширяющий эффект, препятствующие образованию тромбов в зоне поражения. В результате применения таких препаратов, с одной стороны, улучшается кровоток в пораженной области, создаются лучшие условия для питания тканей, что предотвращает расширение зоны некроза (омертвения). С другой, из-за снижения проницаемости стенок сосудов уменьшается отечность в области раны, вызывающая сдавление ткани, а значит, возникают благоприятные условия для восстановительных процессов.
-
Средства, оказывающие противомикробный эффект, то есть препараты, позволяющие защищать поврежденный участок от вторжения инфекции. Если на ранних этапах, когда гибели клеток еще не произошло или отмечаются минимальные повреждения (1-2 стадия), для предотвращения инфицирования уход за пациентом при пролежнях может ограничиваться обработкой пораженной зоны физиологическим раствором и камфорным спиртом, то при наличии пролежневой раны необходимо более эффективные противомикробные средства.
Из-за общего ослабления организма и дефицита энергии микровибрации у пациента ухудшается состояние как общего так и местного иммунитета. Поэтому повышается риск заражения как микробами, попадающими в рану из внешней среды, так и, так называемой, условно-патогенной флорой: речь идет о бактериях и грибах, которые постоянно живут в организме человека, но при нормальной работе иммунитета не проявляют свои болезнетворные свойства. Поэтому уход за пролежнями предполагает как использование антибиотиков общего действия, так и применение местных средств, обладающих противомикробным действием:
-
Мазь для лечения пролежней, содержащая антибиотики. Выбор конкретного препарата (вид антибактериального средства, входящего в состав мази, концентрация) зависит от стадии процесса, наличия инфекционных осложнений. Так, в начальных стадиях, когда на первом месте стоит профилактика инфекции, лучшая мазь от пролежней должна содержать антибиотики широкого спектра, которые могут подействовать на самые разные микроорганизмы. Если же произошло нагноение раны, антибиотики (местного и общего действия) лучше назначать с учетом симптомов и результатов бактериологического исследования — посева содержимого раны на питательные среды с последующим анализом чувствительности возбудителей к разным антибактериальным препаратам.
Поэтому для подбора эффективного средства необходимо посоветоваться с лечащим врачом.
-
Мазь против пролежней, содержащая противогрибковые (фунгицидные) компоненты. Присоединение грибковой инфекции – это опасный симптом, свидетельствующий о слабости иммунитета. Если вовремя не принять меры по устранению этой опасности, может развиться грибковый сепсис (заражение крови, при котором грибки разносятся по организму, приводя к воспалению в различных органах), при котором высок риск гибели пациента.
Поэтому даже при отсутствии признаков воспаления, вызванного грибками, ослабленным пациентам может назначаться мазь от пролежней для лежачих больных с противогрибковыми компонентами. Подобрать эффективное средство для конкретного пациента должен лечащий врач.
-
Мазь от пролежней с серебром: входящие в состав таких средств ионы серебра обладают бактериостатическим эффектом, то есть останавливают размножение бактерий в ране. В то же время эффективность подобных средств в лечении действительно серьезных ран, в том числе пролежневых, официально не подтверждена. Это связано с тем, что антибактериальная активность таких компонентов существенно ниже, чем у традиционных антибиотиков, используемых в медицине.
Поэтому такие мази, равно как и другие средства (например, пластырь от пролежней с серебром), антибактериальный эффект которых основан на включении в их состав ионов серебра, рекомендуется использовать лишь в начальных стадиях (1 и 2). Более эффективны комбинированные средства, в составе которых ионы серебра сочетаются с традиционными антибактериальными средствами.
При более обширных и глубоких поражениях, и, особенно, при присоединении инфекции, должна применяться действительно эффективная мазь от пролежней, в состав которой входят современные антибиотики, наряду с приемом антибактериальных препаратов.
-
Мазь для лечения пролежней, содержащая антибиотики. Выбор конкретного препарата (вид антибактериального средства, входящего в состав мази, концентрация) зависит от стадии процесса, наличия инфекционных осложнений. Так, в начальных стадиях, когда на первом месте стоит профилактика инфекции, лучшая мазь от пролежней должна содержать антибиотики широкого спектра, которые могут подействовать на самые разные микроорганизмы. Если же произошло нагноение раны, антибиотики (местного и общего действия) лучше назначать с учетом симптомов и результатов бактериологического исследования — посева содержимого раны на питательные среды с последующим анализом чувствительности возбудителей к разным антибактериальным препаратам.
-
Дегидратирующие (подсушивающие) средства местного действия. Их применение актуально в фазе сосудистых реакций, когда происходит выход жидкой части крови в рану. Такие явления наблюдаются, когда пролежневый процесс поражает кожу на всех слоях и затрагивает лежащие глубже ткани (3 стадия). Самым распространенным средством для подсушивания раны является цинковая мазь от пролежней.
При её применении уменьшается количество жидкости в ране, что снижает риск развития инфекции. Также мазь с цинком от пролежней обладает легким противовоспалительным действием, образует на раневой поверхности пленку, защищающую её от воздействия внешних факторов.
Цинк входит в состав такого местного средства, как крем Сени от пролежней. Он может использоваться для ухода за пациентами в начальной стадии развития повреждений, для обработки кожи в интимных областях, в зонах повышенного потоотделения, в которых риск развития пролежневых ран увеличивается из-за избыточной влажности.
-
Противовоспалительные средства. Как правило, применяются в 3-4 стадии развития пролежней в фазе сосудистых реакций, сопровождающихся воспалением. Также используются в случае присоединения воспаления, вызванного вторжением инфекции. В зависимости от выраженности воспаления применяются различные группы противовоспалительных средств – негормональные и гормональные. Мази на основе гормонов необходимо использовать очень осторожно, так как их применение приводит к снижению местного и общего иммунитета. Использовать их можно только в тех ситуациях, когда польза от их применения перевешивает вредные побочные эффекты. Например, если имеются длительно незаживающие раны, язвы, которые являются входными воротами для инфекции, неподдающиеся лечению другими средствами. В любом случае решать вопрос о том, чем лучше обрабатывать пролежни – гормональными или негормональными препаратами – должен решать лечащий врач!
- Hecтepoидныe (негормональные) противовоспалительные препараты. Используются при незначительных проявлениях воспаления. Какие можно применять противовоспалительные мази от пролежней? Названия могут быть разные, однако в составе средств используется ограниченный спектр действующих веществ: ибупрофен, диклофенак, индометацин, нимесулид и пр.
-
Гормональные противовоспалительные средства. Как правило, к их помощи прибегают, когда речь идет об обширных поражениях, пролежневых язвах, не заживающих в течение длительного времени. Механизм их действия схож с действием гормонов надпочечников (глюкокортикоидов), оказывающих противовоспалительный, противоотечный, антиаллергический эффект. К числу гормональных противовоспалительных местных средств относятся мази на основе преднизолона, гидрокортизона, дексаметазона и пр.
Однако важно понимать, что данные средства относятся к категории лекарственных препаратов, обладающих целым спектром побочных действий – местных и общих. Кроме того, при применении лекарственных средств данной группы снижается выработка собственных гормонов надпочечников, поэтому их резкая отмена нередко вызывает серьезное ухудшение состояния больного.
Поэтому решать вопрос, чем обработать пролежни, какую именно мазь выбрать и как правильно её применять, должен лечащий врач.
-
Некролитические препараты, помогающие избавляться от погибших клеток. Использование данных средств актуально в фазе очищения раны от омертвевших тканей. Это необходимо, когда в ране наблюдаются очаги некроза (гибели клеток), что соответствует 3-4 стадии. Для того чтобы помочь организму очистить рану, применяются специальные мази от пролежней: список включает разнообразные ферментные препараты местного действия, такие как трипсин, химотрипсин, дезоксирибонуклеаза, коллагеназа (эти действующие вещества входят в состав различных мазей). Они стимулируют расщепление погибших белков клеток и ускоряют процесс очищения раны.
Однако необходимо помнить, что у пациентов со сниженным иммунитетом и дефицитом энергии микровибрации в организме (а снижение микровибрационного фона у лежачих больных практически неизбежно) способность организма утилизировать (перерабатывать) погибшие клетки из очагов их гибели существенно нарушена. Поэтому необходимо применять мази от пролежней вкупе с микровибрационной терапией: в таких ситуациях процесс очищения ран от погибших тканей происходит быстрее.
Также важно понимать, что при пролежнях 3 и, особенно, 4 стадии, когда наблюдаются обширные очаги некроза (гибели клеток) применения местных средств для устранения мертвых тканей очень часто бывает недостаточно. Во многих случаях для их удаления необходимо хирургическое вмешательство. Поэтому лечение таких ран осуществляется в условиях стационара.
-
Стимуляторы репаративных (восстановительных) процессов. Их применение рекомендовано в стадии регенерации (восстановления), после того, как удалось справиться с воспалением, инфекцией, очистить рану от погибших клеток. Задача – ускорить образование грануляционной (молодой соединительной) ткани, которая заполняет просвет раны, защищая её от травмирования и инфекции. К местным препаратам, стимулирующим процессы восстановления, относится целый спектр самых разных средств:
- Препараты, изготовленные на основе безбелковой вытяжки из крови телят, такие как Актовегин и Солкосерил. Они выпускаются в различных лекарственных формах: это может быть крем, мазь или гель от пролежней и других кожных поражений. Местное применение данных препаратов активизирует обменные процессы в клетках, стимулирует синтез волокон коллагена (белка, составляющего основу соединительной ткани), улучшает насыщение клеток глюкозой – основным источником энергии. Все это способствует ускорению заживления раны.
- Метилурациловая мазь при пролежнях – препарат местного действия, улучшающий белковый обмен в клетках, активирующий процессы строительства новой ткани. Также данное средство обладает местным иммуностимулирующим и противовоспалительным действием.
- Мази, содержащие витамины: для активации процессов регенерации особенно актуальны средства, в состав которых входят такие витамины, как фолиевая кислота, аскорбиновая кислота, витамины А, B1, B6, В12. Это может быть мазь или крем от пролежней, содержащий одно из вышеперечисленных веществ, так и поливитаминное средство местного действия.
Для активации процессов регенерации может применяться не только гель или мазь, но и спрей от пролежней. Название препарата может быть разным, важно обращать внимание на состав: это могут быть экстракты и масла растений, обладающих ранозаживляющими свойствами (подорожник, облепиха), фармакологические вещества, например, пантенол и др.
В зависимости от состава, спрей от пролежней для лежачих больных может оказывать дополнительные воздействия: успокаивать воспалительные процессы, подавлять развитие инфекции, снижать болезненные ощущения, формировать защитную пленку на коже. Подобрать лучшее средство для местной обработки поможет лечащий врач.
Повязки при пролежнях

В современной медицине повязки от пролежней для лежачих больных рассматриваются не только как способ защиты раны от воздействия внешних факторов, барьер от инфекции и загрязнения, но и как активное лечебное средство. Сегодня при лечении раневых процессов, в том числе и пролежневых ран, практически не используются обычные марли и бинты.
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) в своей работе «Пролежни: профилактика и лечение», указывает, что при обработке пролежневых ран желательно отдавать предпочтение пенистым полупроницаемым повязкам. Благодаря прозрачной основе они позволяют наблюдать за процессами, происходящими в ране без отделения повязки от поврежденной поверхности, вовремя замечать признаки воспаления и присоединения инфекции.
Также широко используются повязки, на поверхность которых нанесены различные лекарственные средства. Так, профессор Дибиров при 3 стадии рекомендует использовать гидрогелевые повязки с актовегином. Применяются повязки от пролежней с серебром и другими веществами.
Повязки могут быть изготовлены из самых разных материалов: существуют гидрогелевые, гидроколлоидные, водорослевые (альгинатные) повязки, которые могут обеспечивать подсушивающий эффект, впитывая жидкость, образующуюся в ране, создавать благоприятную среду для очищения и заживления раны. Подробнее о том, какие существуют повязки на пролежни, можно прочитать здесь.
Салфетки от пролежней
В числе местных средств, которые применяются для лечения повреждений кожи и мягких тканей у малоподвижных пациентов, используются салфетки для лечения пролежней. Они могут применяться для гигиенических процедур – пропитанные антисептиком салфетки на нетканой основе позволяют бережно проводить ежедневный туалет раны.
Также используются салфетки, пропитанные различными лечебными веществами, которые прикладываются к ране: это могут быть салфетки от пролежней с серебром, с антибиотиками, ферментами, ранозаживляющими средствами. Они прикладываются к ране после проведения её туалета и фиксируются перевязочным материалом.
Такие средства как салфетка или пластырь от пролежней могут рассматриваться как вспомогательные лечебные средства. По вопросам их использования необходимо проконсультироваться с лечащим врачом.
Уход за пролежнями — алгоритм
После обзора средств, которые используются для местного лечения повреждений мягких тканей у малоподвижных пациентов, важно разобраться, какими препаратами и в какой последовательности на различных стадиях и на разных этапах раневого процесса проводится обработка пролежней. Алгоритм действий представлен в таблице.
|
Стадия |
Рекомендованные местные средства |
|---|---|
|
1 стадия |
|
|
2 стадия |
|
|
3 стадия |
Стадия воспаления, фаза сосудистых реакций (развитие отека):
|
|
Стадия воспаления, фаза очищения раны
|
|
|
Стадия регенерации (восстановления) и формирования рубца
|
|
|
4 стадия |
Алгоритм ухода такой же, как в 3 стадии, однако, в 4 стадии речь идет о глубоких ранах (вплоть до костей и суставов) и обширных очагах некроза, которые необходимо удалять хирургически. Поэтому такие пациенты (как и большая часть больных с 3 стадией) должны лечиться в стационаре. В домашних условиях лечение может осуществляться, только когда рана находится в стадии регенерации и формирования рубца. |
Дефицит микровибрации как важный фактор развития пролежневых ран
Необходимо сказать о таком важнейшем факторе развития пролежней – дефиците биологической микровибрации мышечных клеток. Исследования, подтвердившие, что непрерывные колебания мышечных волокон, столь же необходимы организму, как воздух, вода, пища и тепло, провел еще в конце ХХ века известный физик В.А. Федоров вместе с группой врачей (подробнее об этом можно узнать в книге «Ресурсы организма. Иммунитет, здоровье и долголетие»). Для чего же нужны эти мышечные сокращения, которые регистрируются даже, когда человек пребывает в неподвижности или спит? Энергия микровибрации необходима для поддержания многих процессов в организме:
- Для обеспечения обменных процессов в межклеточном пространстве. При снижении уровня микровибрации нарушается транспорт питательных веществ в клетки.
- Для обеспечения венозного кровотока, позволяющего крови двигаться к сердцу вопреки земному притяжению. Дефицит микровибрации приводит к застою жидкости в тканях, отекам.
- Для обеспечения выведения из организма поврежденных и погибших клеток, ядов и шлаков, что достигается благодаря поддержанию работы лимфатической системы и таких органов выделения, как печень и почки. При снижении уровня микровибрации погибшие клетки и яды накапливаются в организме, отравляя его.
- Для обеспечения нормальной работы иммунитета, деятельность которого напрямую связана с функцией лимфатической системы. Недостаточный уровень микровибрации ухудшает способность организма адекватно реагировать на вторжении инфекции, вовремя обнаруживать и обезвреживать клетки с опасными мутациями (раковые).
Микровибрационный фон организма напрямую зависит от физической активности человека. Чем интенсивнее в течение дня работают мышцы, тем выше у него уровень микровибрации, позволяющий поддерживать здоровье и сохранять молодость. И, напротив, малоподвижный образ жизни приводит к дефициту энергии микровибрации, болезням и раннему старению.
Именно поэтому отсутствие способности к самостоятельному движению не только способствует развитию пролежней из-за действия вышеперечисленных факторов, но и становится причиной выраженного дефицита микровибрации. А сниженный микровибрационный фон, в свою очередь, увеличивает риск повреждения тканей и создает условия для развития пролежневых ран:
- Нарушение обмена веществ в межклеточном пространстве усугубляет дефицит питания в клетках, вызванный передавливанием сосудов и нервов, и ускоряет гибель клеток (некроз).
- Из-за дефицита энергии микровибрации страдает функция венозных клапанов, и в тканях развиваются отеки, усиливающие сдавление сосудов и нервов
- Дефицит микровибрации сказывается на активности процессов в фазе очищения раны от мертвых тканей. Снижение функции лимфатической системы, печени и почек способствует накоплению поврежденных и погибших клеток в области пролежня, что негативно влияет на скорость заживления. Кроме того, погибшие клетки становятся питательной средой для болезнетворных микробов, что способствует присоединению инфекционных осложнений. Также накапливаются яды и шлаки, образующиеся в результате гибели клеток и микробов, отравляющие организма.
- Снижение иммунитета, обусловленное нарушением работы лимфатической системы, также снижает способность организма бороться с опасными микробами. Это создает предпосылки для распространения инфекции по организму и развития опаснейшего осложнения – сепсиса, который является самой частой причиной гибели больных с пролежнями!
Таким образом, пролежни, которые всегда возникают у пациентов с ограниченной подвижностью (или полностью лишенных возможности двигаться), всегда идут рука об руку с прогрессирующим дефицитом энергии микровибрации. Именно поэтому, в отличие от ран, связанных с другими причинами, изменения в тканях у таких больных могут быть гораздо более выраженными и (несмотря на то, что нередко развиваются медленнее). По той же самой причине пролежневые раны чаще подвергаются риску инфицирования, больше вероятность распространения инфекции по организму.
Также дефицит энергии микровибрации приводит к тому, что заживление пролежневых ран у лежачих пациентов чаще всего происходит гораздо медленнее и требует больших усилий. Это необходимо учитывать при решении вопроса, чем обрабатывать пролежни и как правильно выстраивать тактику ухода и лечения таких больных. Именно поэтому, помимо местных и общих мероприятий, направленных на борьбу с пролежневыми ранами, так важно принимать меры по повышению уровня микровибрации: решить эту задачу помогает виброакустическая терапия.
Виброакустическая терапия в комплексном лечении пролежней

Дефицит энергии биологической микровибрации лежит в основе развития многих заболеваний. Однако, когда речь идет о пролежневых ранах, снижение микровибрационного фона является одним из ключевых факторов, усугубляющих развитие повреждений кожи и мягких тканей у лежачих больных. Как было сказано выше, из-за дефицита этого ценного ресурса усиливается отечность и сдавливание тканей, быстрее происходит гибель клеток, нарушаются процессы очищения раны, создаются условия для развития инфекции в ране и распространения её по организму. Поэтому при такой проблеме как пролежни, уход должен включать не только применение местных средств, но и меры по улучшению микровибрационного фона.
Единственным доступным методом насытить организм энергией микровибрации у малоподвижного пациента является виброакустическая терапия. Эффективность данной методики доказана целым спектром клинических исследований, подтверждена положительными отзывами врачей и пациентов. При помощи аппаратов Витафон, удобных в применении для проведения физиотерапии в домашних условиях, можно добиться следующих эффектов в лечении пролежней:
- Снижение отечности в тканях.
- Активизация обменных процессов в межтканевом пространстве улучшает доставку питательных веществ в клетки, ускоряет процессы восстановления тканей в пораженных участках.
- Улучшение работы лимфатической системы и других органов (печени, почек), отвечающих за утилизацию (переработку и выведение) погибших клеток, что помогает быстрее очистить пролежневые раны от участков некроза, а также снизить в крови концентрацию ядов и шлаков, образующихся при распаде тканей и гибели микробов.
- Благодаря стимуляции работы лимфатической системы, связанной с насыщением организма ресурсом микровибрации, улучшается состояние как общего, так и местного иммунитета, что снижает риск развития инфекции в ране и распространения её по организму. Исследования показывают, что применение аппаратов Витафон ускоряет перемещение иммунных клеток в область воспаления, повышает их способность быстрее справляться с болезнетворными микробами в очаге.
Для проведения виброакустической терапии у лежачих пациентов лучше всего подходят аппараты Витафон-2 и Витафон-5. При повреждениях 1-2 стадии можно осуществлять воздействие непосредственно на область развития пролежня. При наличии пролежневых ран (3-4 стадии) проводится фонирование неповрежденной кожи вокруг очага поражения.
Также для осуществления ресурсной поддержки организма у лежачего пациента можно использовать виброакустический матрац. Виброфоны, которые входят в состав аппарата Витафон-2, позволяют оказывать единовременное воздействие на различные области (в том числе, на такие значимые для восполнения ценного ресурса зоны, как печень и почки) и существенно повышать уровень насыщенности организма энергией микровибрации. Удобно, что матрац работает в автоматическом режиме, самостоятельно включаясь на 3 минуты через каждые 24 минуты.
Подробную информацию о применении виброакустической терапии в комплексном лечении пролежневых ран можно узнать в статьях «Фонирование — эффективное средство от пролежней в домашних условиях» и «Методика лечения пролежней Витафоном».
Заключение
Как правильно осуществлять уход за пролежнями в домашних условиях? Важно понимать, что это не просто повреждения тканей на том или ином участке, которые можно устранить только путем использования каких-либо местных средств. При лечении таких пациентов всегда необходимо учитывать специфику заболевания или травмы, которая привела к ограничению подвижности.
Так, если речь идет о поражениях нервной системы (травмах, инсультах, опухолях), или же обменных нарушениях, никакие, даже самые эффективные, препараты местного действия не помогут решить проблему. Поскольку массовая гибель клеток в этих случаях связана с внутренними процессами (нарушение нервной регуляции, кровоснабжения и пр.). В этих случаях только комплексный подход, включающий лечение как основного заболевания, так и пролежневых ран, позволит решить проблему.
Также необходимо помнить, что применение средств, направленных на местное лечение, должно сочетаться с другими мерами по борьбе с пролежнями:
- Уменьшение давления на ткани: смена положения больного каждые два часа, использование специальных приспособлений для ухода (противопролежневых матрацев, подушек, кругов и пр.).
- Устранение избыточной влажности в области пролежней путем использования одноразовых подгузников, бережного просушивания
- Исключение действия таких факторов как трение и смещение, что достигается соблюдением правил смены постельного и нательного белья, фиксирование ног пациента в положении полусидя и пр.
- Применение препаратов общего воздействия: антибиотиков, лекарств, улучшающих кровоснабжение и обменные процессы в тканях, стимуляторы иммунитета и пр.
- Применение виброакустической терапии как эффективного метода повышения уровня микровибрации в организме, что способствует улучшению работы всех органов и систем, активизации иммунитета и ускорению заживления пролежня.
- Рациональное питание с достаточным содержанием белка, необходимого для восстановления погибших тканей, и витаминов, особенно аскорбиновой кислоты (витамина С)
Подробнее о комплексном подходе к избавлению от пролежневых язв можно прочитать в статье «Как и чем лечить пролежни у лежачих больных в домашних условиях?». Также важно помнить, что даже в домашних условиях лечение больных должно осуществляться под наблюдением врача. Так, если несмотря на принимаемые меры, происходит прогрессирование пролежневого процесса, наблюдаются незаживающие раны, а также возникают новые очаги поражения, необходимо в обязательном порядке проконсультироваться с врачом. В противном случае высока вероятность присоединения инфекции и развития опасных осложнений, в том числе, сепсиса (заражения крови), который может привести к смерти пациента.
Также наряду с мерами по лечению уже имеющихся ран, важно помнить о профилактических мерах по образованию новых пролежней. Ведь имеющиеся повреждения еще больше ограничивают подвижность пациента, что создает условия для появления новых очагов поражения. Подробнее о превентивных мерах можно прочитать в статье, посвященной профилактике пролежней.

|
Если у Вас возникли вопросы оставьте заявку на обратный звонок и мы обязательно перезвоним Вам! |


Часто задаваемые вопросы:
Чем мазать начинающиеся пролежни?
В 1 стадии развития процесса, когда имеется лишь покраснение (также может наблюдаться отечность и «синюшность»), которое не проходит после прекращения давления, но нет признаков повреждения кожных покровов, главными задачами местного лечения являются устранение действия раздражающих веществ на кожу (пота, мочи и пр.), а также восстановление кровообращения в зоне поражения.
Таким образом, в начальной стадии процесса уход за пролежнями в домашних условиях должен включать регулярную и тщательную обработку области повреждения физиологическим раствором, использование камфорного спирта для стимуляции кровообращения в зоне развития поражения. Кроме того, на начальной стадии рекомендуется использовать увлажняющие и питательные косметические средства, а также мази и крема, уменьшающие раздражение, например, Бепантен. Одновременно с использованием местных средств необходимо осуществлять ресурсную поддержку организма при помощи виброакустической терапии: это поможет предотвратить прогрессирование пролежневого процесса.
Какая мазь от пролежней для лежачих больных лучше?
При рассмотрении вопроса, чем мазать пролежни у лежачего больного, необходимо понимать, что не существует какого-либо универсального средства, которое поможет быстро справиться с имеющейся проблемой. На каждой стадии необходимо решать разные задачи при помощи различных местных средств. Так, на начальном этапе основными задачами является быстрое восстановление кровообращения в пораженной области, устранение раздражения кожи при помощи тщательного туалета и использования соответствующих кремов и мазей.
На более поздних стадиях, когда уже сформировалась рана, мазь для лечения пролежней у лежачих больных также должна подбираться в зависимости от ситуации: применяются противовоспалительные, антибактериальные, подсушивающие, заживляющие средства и пр. Для того, чтобы грамотно подобрать лекарство для местного воздействия, необходимо посоветоваться с лечащим врачом.
В качестве универсального средства на всех этапах развития поражения может рассматриваться виброакустическая терапия: применение аппаратов Витафон благотворно влияет как на скорость заживления уже имеющихся повреждений, так и позволяет предотвратить появление новых очагов поражения. Кроме того, данная методика позитивно влияет на весь организм, позволяет укрепить иммунитет, очистить кровь и лимфу от ядов и шлаков.
Список использованной литературы:
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов / РМЖ. 2015 г. №26.
- Басков А.В. Особенности хирургического лечения пролежней разной локализации / НИИ нейрохирургии им. академика Н.Н. Бурденко, Москва, 2002 г.
- Богачев В.Ю., Богданец Л.И., Кириенко А.И, Брюшков А.Ю., Журавлева О.В. Местное лечение венозных трофических язв. / Consilium Medicum. 2001 г., № 11.
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН. – 2007 г. – № 2.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал. – 2004 г. – Т. 12, № 12.
- Кузин М.И. Костюченок Б.М. «Раны и раневая инфекция». Руководство для врачей / Москва. «Медицина», 1990 г.
- Микровибрационная энергетика и качество жизни / «Врач» №7 / 2014 г.
- Протокол ведения больных. Пролежни. / Приложение к приказу Минздрава России от 17.04.02, №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. Ресурсы организма – новый подход к выявлению причин возникновения заболеваний и методам их лечения / СПб: СпецЛит, 2012 г.
Автор статьи: врач Климова В.В. (Санкт-Петербург)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
Как повысить свои шансы на выживание при встрече с вирусной инфекцией?
Что эффективно в домашних условиях и условиях карантина?
Ознакомьтесь с отзывами врачей и пользователей! Читайте новую статью врача Северо-Западного Государственного Медицинского Университета им. И.И. Мечникова, кандидата медицинских наук, доцента Рябчук Ф.Н.
