БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения витилиго
Оглавление
- Этиология и патогенез
- Клинические проявления
- Принципы лечения
Витилиго — прогрессирующее нарушение пигментации кожи вследствие разрушения меланоцитов, приводящее к обесцвечиванию некоторых участков или всего тела.
В нашей компании Вы можете приобрести следующее оборудование для лечения витилиго:
- Fraxel (Solta Medical)
- M22 (Lumenis)
- STELLAR M22 (Lumenis)
- iXtron Fractional (Melsytech)
- AcuPulse (Lumenis)
Распространенность заболевания в мире находится на уровне 0,5–2,0%, средний возраст появления — 20 лет. Витилиго не имеет расовой или этнической принадлежности, хотя более заметно на темной коже.
Этиология и патогенез витилиго
Витилиго является многофакторным пигментным расстройством со сложным патогенезом, связанным как с генетическими, так и с негенетическими факторами. На сегодняшний день предложено несколько теорий возникновения данного заболевания, но его точная причина все еще остается неизвестной. Единственными доказанными фактами являются отсутствие функциональных меланоцитов в коже и потеря гистохимически распознаваемых пигментных клеток вследствие их разрушения.
Теории появления витилиго:
- Аутоиммунная теория — гуморальный и клеточный иммунный ответы меняются таким образом, что вызывают деструкцию меланоцитов. Наиболее убедительным доказательством аутоиммунного фактора является наличие циркулирующих антител против меланоцитов у пациентов с витилиго.
- Нейронная теория — нейрохимический медиатор разрушает меланоциты или ингибирует выработку пигмента ими.
- Окислительно-антиоксидантная теория — метаболический продукт синтеза меланина разрушает меланоциты.
- Теория внутреннего дефекта меланоцитов — пигментные клетки имеют врожденную аномалию, которая препятствует их нормальному росту и дифференцировке.
В наследовании участвуют определенные гены, связанные с биосинтезом меланина, клеток реакцией на окислительный стресс и регуляцией аутоиммунного ответа. Также считается, что генетические факторы влияют на возраст появления витилиго. В целом же вероятность развития данного заболевания у ближайших родственников (детей) пациента составляет около 30%.
Клинические проявления витилиго
В большинстве случаев витилиго диагностируется при стандартном медицинском осмотре. Оно проявляется в виде приобретенных депигментированных областей, окруженных нормальной кожей. Данные области, как правило, молочно-белого цвета, круглые, овальные или вытянутые, в том числе неправильной формы, с четкими контурами. С течением времени зоны депигментации увеличиваются в размерах, причем скорость этого процесса спрогнозировать невозможно. В некоторых случаях для диагностики небольших очагов витилиго может потребоваться лампа Вуда — обычно у людей с I фототипом, т.е. очень светлой, белоснежной кожей.
Чаще всего витилиго возникает на лице, шее, предплечьях, ступнях, дорсальной (внешней) стороне рук, а также на пальцах и коже головы. На лице поражения обычно распределяются вокруг глаз (периорбитально) и рта (периорально) (рис. 1). Если витилиго принимает генерализованную форму, могут обесцвечиваться половые органы, ареолы и даже соски.
У пациентов с витилиго зачастую проявляется феномен Кебнера — возникновение поражений в местах постоянного раздражения или травмы кожи. Области длительного трения, порезов и ожогов обесцвечиваются в 20–60% случаев. В пораженных зонах волосы некоторое время могут оставаться темными, но постепенно утрачивают пигмент — это явление называется лейкотрихией (рис. 2). Спонтанная репигментация таких волос маловероятна.
Клинические варианты:
- Трехцветное витилиго — характеризуется промежуточной зоной гипопигментации между депигментированным центром и нормальной кожей. Постепенно гипопигментированные области становятся полностью белыми, но пока они существуют, у пациента есть 3 цветовых варианта кожи: естественный, осветленный и белый (рис. 3). Выраженность трехцветного витилиго зависит от исходного фототипа — чем он темнее, тем более заметна цветовая градация.
- Четырехцветное витилиго — в местах перифолликулярной репигментации присутствует дополнительный, темно-коричневый цвет.
- Краевое воспалительное витилиго — очень редкий вариант, при котором у поражений имеется красная выпуклая граница (рис. 4). Она присутствует сразу, либо появляется через несколько месяцев или лет. Также может присоединяться небольшой зуд.
Сегментарное витилиго
Проявляется в виде одного или нескольких пятен, которые повторяют линии Блашко на теле.
Линии Блашко представляют собой тип (паттерн) распространения приобретенных кожных заболеваний на коже и слизистых человека. Эти линии не соответствуют известным нервным, сосудистым и лимфатическим структурам, а отражают именно модель развития болезни. Считается, что характеристики данного паттерна «прописаны» в ДНК (рис. 5).
Сегментарное витилиго в большинстве случаев одностороннее и не пересекает срединную линию тела. Этот вариант болезни обычно начинается рано и быстро распространяется в пораженной области. Сегментарное витилиго не связано с патологиями щитовидной железы или другими аутоиммунными заболеваниями.
Несегментарное витилиго
Данный термин включает в себя все типы витилиго, которые нельзя классифицировать как сегментарное:
- Очаговое витилиго — проявляется одним или несколькими пятнами на разных сегментах тела.
- Генерализованное витилиго — обширные зоны поражения, охватывающие несколько сегментов:
- Акрофациальное витилиго — депигментация наблюдается вокруг рта и на пальцах.
- Вульгарное витилиго — множественные очаги депигментации, случайным образом рассеянные по телу.
- Универсальное витилиго — полная или почти полная депигментация всей кожи.
Микроскопия пораженных участков показывает отсутствие меланоцитов в сочетании с потерей эпидермальной пигментации. По краям наблюдаются поверхностные периваскулярные и перифолликулярные лимфоцитарные инфильтраты.
Рис. 1. Винни Харлоу (Winnie Harlow) — модель, которая благодаря витилиго стала одним из «ангелов» бренда Victoria’s Secret. Можно заметить симметричную депигментацию вокруг рта, на предплечьях, кистях и в подмышечной области (GettyImages)

Рис. 2. Лейкотрихия в области витилиго на волосистой части головы (Danish national service on dermato–venereology)
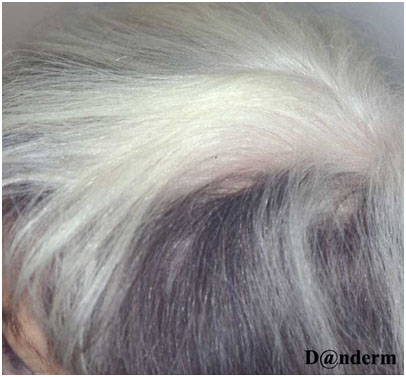
http://www.danderm-pdv.is.kkh.dk/atlas/4-37-1.html
Рис. 3. Трехцветное витилиго (Vitiligo Centre Australia)
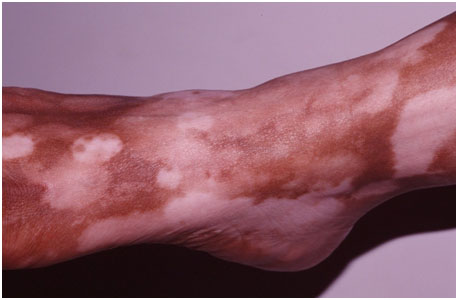
Рис. 4. Краевое воспалительное витилиго (Verma S. Inflammatory vitiligo with raised borders and psoriasiform histopathology. Dermatol Online J 2005; 11: 13)
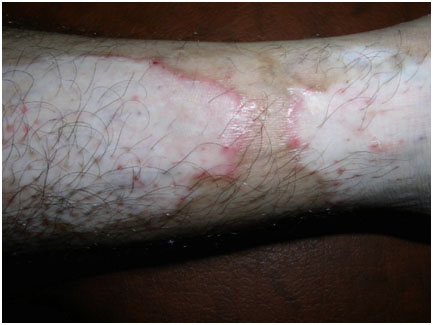
Рис. 5. Линии Блашко (Tenea D. The puzzle of the skin patterns. Integrative Med Int 2016; 4: 1–12)
https://www.researchgate.net/
Принципы лечения витилиго
Специфического патогенетического метода лечения витилиго или средства от витилиго на сегодняшний день нет. Это связано с тем, что мы пока не до конца понимаем причины данного заболевания и все звенья его патогенеза. Однако известно, что витилиго не является жизнеугрожающим состоянием и чаще всего вызывает лишь психологический дискомфорт у пациентов. Впрочем, он может быть достаточно сильным при локализации поражений на открытых участках кожи — например, лице.
Пациентам со светлой кожей (I–II фототипы) лечение может не потребоваться. Если у них нет обширных поражений, и/или они не сильно выделяются на фоне и без того светлой кожи, проводить терапию нецелесообразно. Лучшей стратегией в данном случае является качественная защита от солнца во избежание потемнения здоровых участков тела.
Для лечения витилиго сегодня используются различные методики. При этом ни одна из них не дает предсказуемо хороших результатов — ответ сильно варьируется в индивидуальном порядке.
Топические стероиды
Топические кортикостероиды популярны у пациентов с локализованным витилиго, поскольку их легко и удобно использовать. Однако результаты такой терапии признаны умеренно успешными. Обычно для лечения витилиго назначаются препараты средней силы — их применяют 1 месяц, после чего врач оценивает эффект и корректирует дозу. Среди нежелательных реакций возможно развитие кортикостероидной атрофии кожи, поэтому необходим постоянный врачебный контроль.
Ингибиторы кальциневрина
Мазь с такролимусом и крем с пимекролимусом являются достаточно эффективными средствами лечения витилиго, особенно при поражении головы и шеи. Эти препараты для лечения витилиго могут использоваться в сочетании с местными стероидами. Исследования показали, что применение ингибиторов кальциневрина вместе с лазерной терапией или узкополосным ультрафиолетом спектра B улучшает результаты лечения.
Аналоги витамина D
Аналоги витамина D (кальципотриол, такальцитол) регулируют местный иммунный ответ, а также влияют на созревание и дифференцировку меланоцитов. Хотя роль аналогов витамина D в лечении витилиго до конца не ясна, ученые склоняются к их использованию в качестве дополнительной терапии.
Афамеланотид
Афамеланотид — это синтетический аналог альфа-меланоцит-стимулирующего гормона (α-MSH). Он связывается с рецептором меланокортина-1, стимулируя пролиферацию меланоцитов и меланогенез. Афамеланотид поставляется в виде подкожного импланта. Побочные реакции включают в себя гиперпигментацию нормальной кожи, тошноту и боль в животе.
Ингибиторы янус-киназы
Ингибиторы янус-киназы (тофацитиниб) хорошо сочетаются с другими методами лечения витилиго. Результаты такого подхода многообещающие, но в целом необходимы дальнейшие исследования.
Макияж
При наличии небольших зон депигментации на фоне темной кожи можно использовать макияж. Это средство позволяет многим пациентам с витилиго чувствовать себя комфортно в обществе.
Отбеливание здоровой кожи
Если не получается вернуть окраску депигментированным областям, можно попробовать отбелить окружающую здоровую кожу. Обычно данный метод используют при генерализованных формах витилиго, когда зон с нормальной окраской меньше, чем обесцвеченных. Для этого используется гидрохинон и другие депигментирующие агенты.
Хирургия
Хирургические методы лечения витилиго заключаются в пересадке эпидермальных или дермо-эпидермальных графтов, а также культивированных меланоцитов в пораженные области. Эти подходы используются только при очаговом витилиго и только на небольших участках.
Фототерапия узкополосным UVB
Фототерапия узкополосным ультрафиолетом спектра В (narrowband UVB, NB-UVB) является методикой выбора у взрослых и детей с генерализованным витилиго. Обычно для этого используются длины волн 311–312 нм, частота процедур — 2–3 раза в неделю. Метод абсолютно безопасен, поэтому может применяться у детей, беременных и кормящих женщин. Краткосрочные побочные эффекты NB-UVB включают в себя зуд, жжение и ксероз, которые обычно проходят самостоятельно.
Пациентам с витилиго рекомендуется проводить фототерапию длительными курсами, поскольку для оценки результата требуется не менее 6 месяцев. При этом загорает и нормальная кожа, что в ряде случаев делает контраст с областями витилиго еще более заметным — особенно если в итоге репигментация пораженных зон не наступает. Поэтому перед началом фототерапии следует обсудить с пациентом возможные последствия данного лечения и использовать мощную фотозащиту на здоровой коже.
ПУВА-терапия
Фототерапия ультрафиолетом спектра А (UVA) с фотосенсибилизатором псораленом (psoralen) называется ПУВА-терапией (Psoralen and Ultraviolet A, PUVA). Псорален применяется местно или перорально перед облучением кожи для усиления ее чувствительности к свету. Побочные эффекты от препарата для лечения витилиго: тошнота, фототоксические реакции, риск появления рака кожи.
На сегодняшний день узкополосный ультрафиолет спектра В постепенно вытесняет ПУВА-терапию в лечении витилиго, поскольку он является достаточно эффективным, но имеет меньше побочных эффектов. Обзор научных статей за 2017 год показал, что пациенты в целом реагируют лучше на NB-UVB, чем на ПУВА.
Лазерная терапия
В ряде случаев внешний вид пациентов с витилиго можно улучшить, используя фракционные лазеры (неаблятивный и аблятивный фракционный фототермолиз). Поскольку неэстетический вид при этом заболевании в значительной степени вызван резкой границей между нормальной и пигментированной кожей, на ситуацию можно положительно повлиять путем сглаживания этой границы.
Фракционный лазер создает микрозоны повреждения на депигментированном и нормальном участке кожи, в ходе заживления которых происходит локальная миграция меланоцитов из областей здоровой кожи в зону депигментации — это позволяет сгладить границу перехода между участками и добиться улучшения внешнего вида. В качестве фракционных лазеров лучше всего использовать Fraxel, ResurFX M22 и Acupulse.
В нашей компании вы можете приобрести самое современное косметологическое оборудование
- Аппараты с IPL (Intensive Pulse Light)
- Фотопневматическая терапия
- Аблятивные СО2-лазеры
- Оборудование для дерматоскопии
- Многомодульные косметологические платформы
Константинова Вероника Альбертовна
Врач-дерматолог, косметолог, «Института аллергологии и клинической иммунологии», Москва
Абстракт
Окислительный стресс считается одной из причин нарушения меланогенеза, приводящей к развитию витилиго. В научной литературе есть сообщения о том, что в очагах витилиго меланоциты сохраняют свою жизнеспособность, но их пигментообразующая функция подавлена. Под воздействием некоторых стимулов они могут восстановить свою активность, в частности, отмечается терапевтический эффект не только от применения селективной фототерапии УФ-излучением, но и от применения антиоксидантов.
В данной статье автор описывает собственный клинический опыт успешного лечения пациентов с витилиго с помощью внутрикожных инъекций антиоксидантного коктейля.
Ключевые слова: витилиго, антиоксиданты, мезотерапия.
Введение
Витилиго — один из наиболее распространенных видов гипомеланоза. По официальным данным, им страдает от 3 до 6% населения Земли (наибольшее количество случаев зафиксировано в странах Азии и Ближнего Востока). однако в последние годы складывается впечатление, что количество пациентов с витилиго неуклонно растет. Напомним, что дисхромия проявляется пятнами депигментации вследствие потери отдельными участками кожи способности к выработке меланина. Это происходит из‑за отсутствия в меланоцитах фермента тирозиназы, стимулирующего процесс пигментообразования. В связи с наличием выраженного косметического дефекта пациенты с витилиго испытывают сильный стресс и психоэмоциональный дискомфорт. Это диктует клиницистам и исследователям необходимость поиска новых путей терапии данного заболевания.
В настоящее время отсутствие целостной концепции патогенеза витилиго затрудняет разработку единого подхода к лечению и прогнозирование клинического течения данного заболевания. В ряде научных исследований патогенеза витилиго отдается предпочтение различным теориям: генетической, нейрогенной, аутоиммунной, теории оксидативного стресса и пр. Все эти теории неоднократно подтверждались экспериментально, однако к единому мнению ученые пока не пришли. Кроме того, существует также ряд провоцирующих факторов: воздействие УФ‑излучения, психоэмоциональный стресс, изменения состояния периферической нервной системы и пр.
Патогенетические особенности витилиго
В последние годы ученые во всем мире все больше склоняются к главенствующей роли окислительного стресса в развитии витилиго. Человек, как и другие аэробные организмы, нуждается в кислороде для своей жизнедеятельности. однако существенное повышение уровня кислорода в тканях является для аэробов губительными. Токсический эффект оказывает не сам кислород, а его так называемые активные формы (АФК), некоторые из которых относятся к свободным радикалам. В норме образование и распад АФК находятся в состоянии баланса, и они не аккумулируются в клетках. Содержание АФК может увеличиваться при повышении скорости их образования или снижении способности клеток к их нейтрализации. Совокупность этих процессов и создает условия для окислительного стресса. На клеточном уровне отмечаются нарушения функционирования электронно‑транспортных цепей митохондрий или микросом, изменение активности ферментов (в том числе дегидрогеназ — ферментов, катализирующих реакции биологического окисления и восстановления), перекисное окисление липидов.
Триггерным фактором образования АКФ в организме является воздействие УФ‑излучения. В умеренных дозах оно стимулирует меланогенез, что проявляется в виде загара. Но при увеличении интенсивности и продолжительности воздействия возможно прямое повреждение меланоцитов, в том числе за счет нарушения работы собственных антиоксидантных систем клетки [7]. Кроме того, под воздействием УФ‑лучей повышается активность симпатического отдела вегетативной нервной системы и увеличивается синтез катехоламинов, подавляющих продукцию меланина — основного хромофора, поглощающего УФ‑лучи. Все это в совокупности приводит к увеличению уровня АКФ в плазме крови, эпидермисе, межтканевой жидкости депигментированных участков кожи больных витилиго, способствуя развитию и прогрессированию заболевания.
Препарат выбора и тактика лечения
В научной литературе есть сообщения о том, что в очагах витилиго меланоциты сохраняют свою жизнеспособность, но их пигментообразующая функция подавлена. однако под воздействием некоторых стимулов они могут восстановить свою активность [9]. В частности, отмечается терапевтический эффект от применения не только ультрафиолета (селективная фототерапия), но и антиоксидантов.
Идея использования препарата NCTF135 (FILLMED, Laboratoires Filorga) в терапии витилиго для уменьшения влияния оксидативного стресса на меланоциты возникла естественным образом при анализе его состава. он включает полиревитализирующий комплекс из 55 активных ингредиентов (13 витаминов, 23 аминокислот, 6 минералов, 6 коферментов, 5 нуклеотидов, глутатиона и гиалуроновой кислоты в концентрации 0,025 мг/мл). Известно, что антиоксидантная система организма является многокомпонентной и подразделяется на вне‑ и внутриклеточную защиту. она представлена неферментными субстанциями (например, токоферолами, каротиноидами, аскорбиновой кислотой, мочевой кислотой, глутатионом) и истинными ферментами (супероксиддисмутазой, каталазой, трансферазой и др.) [8]. Если внимательно изучить компоненты препарата NCTF135, то в него в качестве антиоксидантов включены глутатион, гиалуроновая и аскорбиновая кислоты, токоферол (витамин е). Все они являются важнейшим звеном в защите клеток от АФК. При увеличении внутриклеточной концентрации глутатиона антиоксидантная защита клеток повышается и улучшается их трофика. Помимо антиоксидантов, в состав препарата NCTF135 входит гиалуроновая кислота — она активирует неоангиогенез, улучшая кровообращение в зоне введения. На этом фоне лучше усваиваются вводимые витамины и микроэлементы, активизируется пролиферация клеток и интенсивнее протекают основные обменные процессы в них.
Препарат NCTF135 хорошо зарекомендовал себя при лечении ряда кожных заболеваний, однако мы не нашли упоминания об использовании внутрикожных инъекций антиоксидантов в очагах витилиго. Кроме того, в списке показаний к применению препарата NCTF135 витилиго также отсутствует. Поэтому в данном случае мы можем говорить только о терапии «off label», т.е. применении препарата по показаниям, не утвержденным государственными регулирующими органами и/или не упомянутыми в инструкции по применению. Стоит отметить, что в режиме «off label» в современной медицинской практике в РФ используются многие медикаменты, поэтому наше наблюдение не является чем‑то экстраординарным с юридической точки зрения.
Клинические наблюдения
Под нашим наблюдением находилось 7 пациенток (все женщины) в возрасте от 25 до 54 лет. Жалобы при обращении на высыпания в виде множественных белых пятен различной формы и размера на коже лица, шеи, туловища и конечностей. Большинство из них больны с детства, одна пациентка отметила дебют заболевания во время беременности. У всех пациенток высыпания (на момент начала терапии) носили прогрессирующий характер. Наследственность не отягощена: у кровных родственников витилиго нет. Аллергологический анамнез не отягощен.
Все наблюдаемые нами пациентки были обследованы для исключения сопутствующих заболеваний. В частности, проведены клинический анализ крови, биохимический анализ крови, проверена функция щитовидной железы (включая УЗИ). У всех пациенток определялся в крови уровень ТТГ, Т3 свободный, Т4 свободный, АТ к ТПо и АТ к ТГ. У 2 из 7 пациенток был выявлен повышенный уровень АТ к ТГ (у одной пациентки норма была превышена в 3 раза, у второй — в 50 раз). обе пациентки были проконсультированы эндокринологом с постановкой диагноза «аутоиммунный тиреоидит». Данные пациентки наблюдались эндокринологом без назначения симптоматической терапии. Другой патологии со стороны внутренних органов выявлено не было. До начала мезотерапии пациентки получали лечение, представленное в таблице.
- Пациентка 1: курс витаминотерапии (3 мес), 2‑месячный курс топических средств (мазь Протопик 0,1%) 2 раза в день. Лечение было завершено за 4 мес до начала мезотерапии и, со слов пациентки, эффекта не дало.
- Пациентка 2: ранее 1,5 мес применяла настойку чистотела без видимого эффекта. Лечение было завершено за 2 мес до начала мезотерапии.
- Пациентки 3 и 4: ранее не лечились. Диагноз установлен первично.
- Пациентка 5: получала курс селективной фототерапии 311 нм (3 раза в неделю, 20 сеансов) без видимого эффекта. Лечение было завершено за 5 мес до начала мезотерапии.
|
Пациентка, N |
Проводимая ранее терапия |
|
1 |
3-месячный курс витаминотерапии + 2-месячный курс мази Протопик 0,1%, 2 раза в день |
|
2 |
1,5-месячный курс настойки чистотела |
|
3 |
ранее не лечилась |
|
4 |
ранее не лечилась |
|
5 |
1 курс селективной фототерапии 311 нм (3 раза в неделю, 20 сеансов) |
|
6 |
1 курс эксимерного лазера (10 сеансов) с ожогами 1 и 2 степени в области очагов |
|
7 |
1 курс эксимерного лазера (10 сеансов) с ожогами 1 и 2 степени в области очагов |

рис. 1. Пациентка 3: очаги витилиго в области кистей до (а) и через 2 нед после проведения курса NCTF135 (Б)

рис. 3. Пациентка 5: очаги витилиго в области декольте до (а) и через 2 нед после проведения курса NCTF135 (Б)

рис. 4. Пациентка 7: очаги витилиго в области лица и шеи до проведения курса NCTF135 (а, Б) и через 2 нед после окончания курса NCTF135 (в, Г)
Пациентки 6 и 7: получали курс эксимерного лазера (по 10 сеансов) с ожогами 1 и 2 степени в области очагов. однако, со слов пациенток, репигментации после восстановления целостности кожного покрова в очагах они не наблюдали. Лечение было завершено за 8 и 12 мес до начала мезотерапии соответственно.
Несмотря на отсутствие клинического улучшения после ранее проводимого лечения, все пациентки были мотивированы на проведение мезотерапии.
На момент осмотра депигментированные пятна белого цвета локализовались на коже периорбитальной и периоральной областей, шеи и декольте, кистей, подмышечных областей и внутренней поверхности бедер (рис. 1а, 2а, 3а, 4а, Б). Фотофиксация очагов проводилась до начала терапии и через 2 нед после 5‑й процедуры.
Протокол процедуры
Перед началом терапии все пациентки, участвующие в исследовании, подписали информированное согласие на проведение процедуры «off label» и разрешение на публикацию своих фотографий в научных журналах.
Курс мезотерапевтических процедур препаратом NCTF135 состоял из 5 сеансов с периодичностью 1 раз в неделю. Предварительно в качестве локальной анестезии пациенткам использовался крем Эмла в течение 30–45 мин. Затем препарат NCTF135 вводился в объеме 3,0 мл внутрикожно, папульной техникой, на расстоянии примерно 1,0 см друг от друга (рис. 5). Для инъекций использовалась игла 30G × 13 мм. Продолжительность процедуры составляла 15–20 мин (без учета времени анестезии).
Результаты
На фоне проводимой терапии у всех 7 пациенток отмечались исчезновение резкой границы между очагами и здоровой кожей («выравнивание» внешних границ очагов), а также полная или частичная репигментация в очагах, ранее лишенных пигмента. естественная пигментация восстанавливалась как по периферии, так и в центральной части очагов [10]. Причем у 6 пациенток визуально фиксировалась пятнистая («мозаичная») репигментация во всех очагах, в которых были выполнены интрадермальные инъекции препарата (рис. 1Б, 2Б, 3Б), а у одной пациентки — практически полная репигментация в очаге у правого угла рта. Кроме того, у последней пациентки на боковой поверхности шеи слева очаг уменьшился в размере, частично репигментировался и разделился на две части «перешейком» (рис. 4 в, Г).
После проведенной терапии пациентки стали отмечать уменьшение чувствительности депигментированных очагов к солнечному свету. Кратко‑ временное взаимодействие с УФ‑светом больше не вызывало выраженной продолжительной гиперемии в очагах, как это было до лечения. Во время проведения мезотерапевтического курса не было отмечено аллергических реакций или обострения основного заболевания (появления новых пятен). По завершении курса терапии в качестве профилактики пациенткам были рекомендованы солнцезащитные средства с SPF 50+.
При дальнейших наблюдениях (через 6 мес после завершения курса мезо‑ терапии) у всех пациенток репигментация носила стойкий характер и составляла около 30% от всей пораженной площади. Через полгода после 1 курса мезотерапии антиоксидантами 2 из 7 пациенток получили повторный курс мезотерапии тем же препаратом. В результате процесс репигментации в очагах продолжился и составил еще около 15–20% от всей площади депигментации. остальные 5 человек отказались от продолжения лечения в связи с финансовыми трудностями.
Таким образом, в общей сложности у 2 пациенток после двух курсов мезотерапии антиоксидантами стойкая репигментация составила до 50% от общей площади поражения. Это позволяет нам говорить о стойком эффекте репигментации в очагах витилиго после инъекционного курса антиоксидантами, а также о нарастающем эффекте при повторном курсовом использовании препарата.

рис. 5. внутрикожные инъекции (пациентка 7) в очагах на коже лица (а) и шеи (Б)
Заключение
Полученные результаты наглядно демонстрируют эффективность комбинированных препаратов с антиоксидантами (в частности, NCTF135) в восстановлении естественной пигментации в очагах витилиго. Кроме того, положительный эффект от интрадермальных инъекций антиоксидантов в лечение витилиго служит дополнительным подтверждением ведущей роли окислительного стресса в развитии этого заболевания.
Данная методика обеспечивает стойкое восстановление пигмента в уже существующих пятнах, решая эстетическую и косметическую проблемы. Перед началом лечения необходимо информировать пациента, что мезотерапия не способствует стабилизации процесса и не предотвращает появления новых пятен.
Безусловно, необходимы расширенные и более углубленные клинические исследования для внесения диагноза «витилиго» в список показаний для использования препаратов, подобных NCTF135. однако уже сейчас можно утверждать, что у антиоксидантов большое будущее в терапии и решении эстетических проблем дерматологических пациентов, страдающих витилиго.
Нахас А., Браунбергер Т., Хамзави И., кафедра дерматологии, больница Генри Форда, Мичиган, США
Введение
Витилиго — это приобретенное аутоиммунное заболевание, характеризующееся депигментированными пятнами на коже, которые возникают вследствие разрушения меланоцитов. Очаговые и сегментарные формы витилиго поражают не более 10% площади поверхности тела и считаются стабильными. К генерализованным формам витилиго обычно относят поражения, охватывающие более10% площади поверхности тела, располагающиеся с двух сторон симметрично и, как правило, развивающиеся при рецидивирующем и ремиттирующем течении заболевания.
Лечение может быть сложным, хотя доступные методы лечения включают медикаментозное, хирургическое лечение и фототерапию. Надлежащая характеристика типа витилиго, учет степени и продолжительности заболевания, а также эффективности предшествующих методов лечения могут направлять лечение и максимизировать его эффективность.
Медикаментозное лечение
При раннем стабильном локализованном заболевании (длительностью течения до 12 месяцев с начала) эффективными могут быть топические кортикостероиды, топические иммуномодуляторы, локальная узкополосная ультрафиолетовая B (NB-UVB) фототерапия или их комбинация. При генерализованном, стабильном заболевании основой терапии являются топические кортикостероиды или иммуномодуляторы в сочетании с фототерапией NB-UVB. Как показало трехмесячное исследование, у пациентов с генерализованным, быстро прогрессирующим витилиго вызвать стабилизацию может помочь пульс-терапия оральными кортикостероидами.
Топическая терапия
Эффективными препаратами при витилиго являются топические кортикостероиды благодаря их иммунодепрессивным и противовоспалительным свойствам. Суперпотентные или сильнодействующие кортикостероиды подходят для лечения туловища и конечностей, в то время как топические кортикостероиды средней активности (или топические ингибиторы кальциневрина) лучше подходят для области лица, шеи или межпозвоночных областей, а также у детей.
Циклическое применение (циклами по 1 неделе с 1- недельными перерывами в течение 6 месяцев или по циклами по 5 дней с 2- дневными перерывами) может помочь избежать кумулятивных побочных эффектов местных кортикостероидов, включая атрофию кожи, телеангиэктазии и стероидные угри. Лечение не должно превышать 14 дней в месяц на одну упаковку.
Топические ингибиторы кальциневрина, такие как такролимус (0,1%) или пимекролимус (1%), являются иммуномодулирующими, стероидсберегающими агентами, которые могут использоваться при любой локализации, за исключением слизистых оболочек, и почти так же эффективны, как топические кортикостероиды, но более эффективны в комбинации с ними, оказывая щадящий эффект. Использование дважды в день может способствовать стабилизации заболевания, а два раза в неделю может применяться для поддерживающей терапии.
Топические ингибиторы кальциневрина могут быть использованы в сочетании с топическими кортикостероидами в «нерабочие» дни. Из-за иммунодепрессивных свойств такролимус теоретически при долгосрочном использовании может повышать риск канцерогенности, но у людей не было зарегистрировано ни одного случая заболевания. На мышиной модели, исследующей фотоканцерогенность кожи, топический 0,1% такролимус был связан с развитием лимфомы.
При индивидуальном сравнительном исследовании (сравнивались левая и правая стороны тела пациента) с участием 9 пациентов с генерализованным витилиго Ostovari и др. обнаружили, что репигментация была оптимизирована у всех пациентов, когда топические ингибиторы кальциневрина комбинировались с воздействием UVB (эксимернsq лазер 308 нм), в то время как на стороне, обрабатывавшейся только 0,1% топическим такролимусом никакой репигментации не наблюдалось.
Аналоги витамина D, такие как топический кальципотриол, применяемый в сочетании с фототерапией, могут сократить время до репигментации и общую накопленную фотодозу.
Пероральная терапия
При прогрессирующем витилиго оральная миниимпульсная кортикостероидная терапия может использоваться для стимуляции стабилизации заболевания посредством иммуносупрессии. Типичный режим включает низкую дозу перорального бетаметазона или дексаметазона, принимаемых 2 дня подряд в неделю в течение от 3 до 6 месяцев. Отсутствие стабилизации заболевания после 3 месяцев комбинированной терапии (миниимпульсная кортикостероидная терапия + NB-UVB фототерапия) требует отмены только миниимпульсной кортикостероидной терапии и переоценки с интервалом в 3 месяца.
В качестве альтернативы, при отказе от миниимпульсной кортикостероидной терапии можно рассматривать ежедневную дозировку 20 мг преднизолона перорально до тех пор, пока прогрессирование заболевания не остановится. В раннем исследовании, опубликованном в 1993 году, 40 пациентов с обширным или быстро прогрессирующим витилиго лечились 5 мг бетаметазона / дексаметазона в виде одной ежедневной пероральной дозы 2 последовательных дня в неделю в течение 1-3 месяцев, что привело к купированию прогрессирования заболевания у 89% пациентов. Чтобы остановить прогрессирование заболевания у 2 пациентов потребовалось увеличить дозу до 7,5 мг в сутки. В течение 2–4 месяцев лечения 80% пациентов отмечали усиление спонтанной репигментации, которая поддерживалась при продолжении терапии.
Побочные эффекты от перорального применения кортикостероидов наблюдались у 42,5% пациентов. В исследовании, опубликованном в 2001 году, 29 пациентов с прогрессирующим (n = 25) или стабильным (n = 4) витилиго получали 10 мг перорального дексаметазона в течение 2 последовательных дней в неделю в течение 24 недель. Через 18,2 ± 5,2 недели в среднем у 88% (22 из 25) пациентов с прогрессирующим витилиго наблюдалось прекращение активности заболевания.
Побочные эффекты, связанные с пероральным приемом кортикостероидов, наблюдались у 69% исследованных пациентов. В более недавнем исследовании, опубликованном в 2013 году, 444 пациента с прогрессирующим витилиго лечились 2,5 мг дексаметазона перорально в течение нескольких дней в неделю. При использовании этого режима остановка прогрессирования заболевания была отмечена у 91,8% этих пациентов, при этом некоторая репигментация отмечалась в среднем в течение 16,1 ± 5,9 недели. Рецидив заболевания произошел у 12,25% пациентов, хотя средний период до первого рецидива составил 55,7 ± 26,7 недели.
Нежелательные эффекты от перорального приема кортикостероидов наблюдались у 9,2% пациентов. Пациенты должны быть предупреждены о возможных побочных эффектах, связанных с приемом любого перорального кортикостероида, в т.ч. таких как появление акне, увеличение веса, головная боль, тошнота и летаргия. Есть основания полагать, что конфеттиподобные пятна и кебнеризация являются хорошими маркерами нестабильности. Эти маркеры могут использоваться для принятия решения о начале пероральной терапии кортикостероидами.
Для остановки прогрессирования витилиго, а также для стимулирования репигментации, может быть эффективен миноциклин, обладающий противовоспалительным, иммуномодулирующим, антиоксидантным и антиапоптотическим свойствами, а также прямым свойством по удалению свободных радикалов. В исследовании с участием пациентов с постепенно прогрессирующим витилиго (в большинстве случаев это был генерализованный тип витилиго), пациентам предписывалось принимать по 100 мг перорального миноциклина в день. Из 32 пациентов, включенных в исследование, у 29 наблюдалось прекращение прогрессирования заболевания, в т.ч. у 10 из 29 пациентов — уже через 4 недели после начала лечения. 7 из 32 пациентов показали умеренную или выраженную репигментацию.
Рандомизированное исследование, в котором сравнивалось 6-месячное лечение пероральным дексаметазоном (5 мг в неделю, по 2,5 мг/сут. в течение 2 последовательных дней в неделю) с пероральным миноциклином (100 мг в день) у 50 пациентов с нестабильным генерализованным витилиго, показало отсутствие статистически значимых различий в баллах активности витилиго и по индексу балльной оценки витилиго между группами. В другом исследовании сравнивали 3-месячное лечение пероральным миноциклином (100 мг в день) с фототерапией NB-UVB (два раза в неделю) у 42 пациентов с нестабильным витилиго и обнаружили статистически значимое улучшение репигментации в группе, получавшей NB-UVB.
В недавно опубликованной серии случаев было показано, что применение метотрексата, иммуномодулирующего системного средства, улучшает витилиго у трети пациентов с быстро прогрессирующим генерализованным витилиго при введении в повышающей дозе 12,5–25 мг в неделю. Репигментация у этих, ранее не реагировавших на топические ингибиторы кальциневрина и фототерапию пациентов, была отмечена уже через 6–14 месяцев.
Было проведено проспективное рандомизированное исследование, в котором сравнивали 24-недельное лечение пероральным метотрексатом (10 мг в неделю) и миниимпульсная кортикостероидная терапия (дексаметазон, 5 мг в неделю, 2,5 мг, вводимые 2 дня подряд в неделю) у 50 пациентов с нестабильным витилиго. Новые поражения развились у 6 из 25 пациентов в группе метотрексата и у 7 из 25 пациентов в группе миниимпульсной кортикостероидной терапии, хотя разница не была статистически значимой. Обе группы продемонстрировали одинаковое снижение показателей активности при заболевании витилиго.
Из-за ограниченной доступности исследований, подтверждающих его превосходную эффективность по сравнению с другими доступными методами лечения, применение метотрексата можно рассматривать как стероидсберегающее средство у пациентов с витилиго, резистентного к местному лечению и фототерапии.
Роль антиоксидантов в лечении витилиго остается противоречивой. Основываясь на систематическом обзоре литературы, выполненной Speeckaert и др., установлено, что у пациентов с витилиго нарушены окислительные процессы, что характерно и для других иммуноопосредованных заболеваний кожи. Кроме того, было отмечено, что для витилиго повышенный окислительный стресс в коже без повреждений может быть специфичным.
Среди антиоксидантной терапии оральный экстракт Polypodium leucotomos (флебодиум золотистый) был изучен у пациентов с генерализованным витилиго из-за его известных антиоксидантных и иммуномодулирующих свойств.
В 26-недельном рандомизированном клиническом исследовании пациенты получали фототерапию NB-UVB (дважды в неделю) в сочетании с пероральным приемом Polypodium leucotomos (250 мг трижды в день) (n = 25) или плацебо (n = 24). Улучшение репигментации было наибольшим в группе, получавшей пероральную фототерапию Polypodium leucotomos + NB-UVB, и наиболее заметно было на голове и шее, что было статистически значимым.
Пилотное рандомизированное плацебо-контролируемое клиническое исследование оценило влияние перорального Polypodium leucotomos + ПУВА по сравнению с плацебо + ПУВА у 19 пациентов. Репигментация более 50% наблюдалась чаще в группе Polypodium leucotomos + PUVA по сравнению с группой плацебо + Polypodium leucotomos.
Было показано, что экстракт гинкго билоба обладает некоторыми антиоксидантными и противовоспалительными свойствами и может способствовать стабилизации витилиго. В плацебо-контролируемом двойном слепом исследовании, оценивающем эффективность экстракта гинкго билоба у пациентов с постепенно прогрессирующим витилиго, 40 мг перорального экстракта гинкго билоба давали 24 пациентам 3 раза в день в течение 6 месяцев, в то время как 18 пациентов получали плацебо. У 20 пациентов из группы активного лечения и 8 пациентов в плацебо-контролируемой группе наблюдалось статистически значимое прекращение прогрессирования заболевания. 10 пациентов в группе активного лечения показали выраженную репигментацию по сравнению с 2 пациентами в плацебо-контролируемой группе.
Отдельное 12-недельное пилотное клиническое исследование с участием 11 пациентов показало, что прием 60 мг перорального экстракта гинкго билоба два раза в день приводил к улучшению показателей общего индекса площади витилиго. Чтобы лучше оценить эффективность антиоксидантов, в том числе Polypodium leucotomos и экстракта гинкго билоба, необходимы дополнительные клинические испытания с более крупными когортами.
Светолечение
Узкополосная фототерапия (NB-UVB) рекомендуется при быстро распространяющемся или обширном генерализованном витилиго, включающем более 5-10% поверхности тела. Иммуносупрессивное действие и способность вызывать дифференцировку меланоцитов и выработку меланина делает NB-UVB эффективной терапией. Стартовый режим 200 мДж два или три раза в неделю, подходит для всех фототипов, так как он предотвращает риск фототоксических реакций. При отсутствии симптомов, когда светло-розовая эритема продолжительностью менее 24 часов (конечная точка лечения) больше не наблюдается, дозу можно увеличивать с шагом от 10% до 20%, пока эта конечная точка не будет восстановлена.
Пациентов следует предупредить о риске фототоксичности, и если это произойдет, следующую дозу следует уменьшить или пропустить, в зависимости от степени тяжести реакции. В качестве альтернативы можно использовать фиксированную схему дозирования, которая учитывает различия фототипа кожи в минимальной эритемной дозе, но это рекомендуется только для фототипов темной кожи из-за повышенного риска фототоксических реакций.
У пациентов с ограниченной площадью витилиго (менее 10% поверхности тела) или при ранних сегментарных заболеваниях целесообразна локальная фототерапия (эксимерные лазеры и эксимерные лампы). Этот подход позволяет избежать общего эффекта загара кожи, характерного для NB-UVB, хотя локальная фототерапия не обеспечивает стабилизацию заболевания, т.к. не оказывает лечебное воздействие на клинически незатронутую кожу.
Можно назначать фототерапию дважды или трижды в неделю, т.к. имеющиеся сравнительные исследования не продемонстрировали превосходства в достижении репигментации какого-либо из этих режимов терапии. В исследованиях с использованием эксимерного лазера начало репигментации при трехкратном еженедельном дозировании наступало раньше, и репигментация имела большую зависимость от общего числа процедур, что, вероятно, может быть экстраполировано и на фототерапию NB-UVB.
Рабочая группа по витилиго недавно выпустила рекомендации по использованию NB-UVB, которые рекомендуют максимально допустимую дозу NB-UVB при данном лечении как 1500 мДж / см2 и 3000 мДж / см2 для лица и тела, соответственно. У пациентов с фототипами кожи IV-VI рабочая группа по витилиго рекомендует не определять верхний предел дозировки NB-UVB. У пациентов с фототипами кожи I-III верхний предел дозировки NB-UVB не предлагается, поскольку имеются ограниченные долгосрочные исследования для изучения связи между кумулятивным воздействием NB-UVB и потенциалом кожного злокачественного новообразования, которое остается проблемой. Фототип кожи и фоточувствительность могут также использоваться для определения верхних пределов дозировки NB-UVB.
NB-UVB стал предпочтительным путем фототерапии, поскольку было продемонстрировано, что этот вид фототерапии более эффективен, ему не нужен фотосенсибилизатор, требуется меньшая кумулятивная доза и у него меньше побочных эффектов по сравнению с PUVA. NB-UVB также безопасен для детей и беременных или кормящих женщин. PUVA может по-прежнему использоваться для фототипов темной кожи и лечения резистентного витилиго. Несмотря на обеспокоенность, исследования, демонстрирующие повышенный риск кожных злокачественных новообразований при использовании PUVA или NB-UVB, отсутствуют. Недавняя литература предполагает, что витилиго может защищать организм от немеланомного рака кожи и меланомы.
Хирургическое лечение
Хирургическое лечение может рассматриваться при локальном или генерализованном витилиго, которое является, стабильным или не леченным в течение более года с момента появления. Это также подходит для пациентов, завершивших безрезультатно 6-месячный курс местной терапии с или без фототерапии. При генерализованном витилиго результаты менее многообещающие, что связано с нестабильным течением заболевания.
Стабильность заболевания является важной переменной при выборе кандидатов на хирургическое лечение. Опубликованные исследования определяют стабильность как отсутствие новых или увеличивающихся депигментированных пятен на протяжении 6 месяцев — 2 лет. Другие кожные маркеры нестабильности включают в себя кебнеризацию, конфетти-подобные пятна депигментации, трихромный рисунок или воспалительные границы.
Для подтверждения стабильности могут быть использованы опрос пациента, серийная фотография и проверенные системы оценки, такие как Индекс тяжести зоны витилиго, оценка Европейской целевой группы по витилиго и показатель активности заболевания витилиго. В неопределенных случаях может быть выполнен пробный трансплантат в стабильном депигментированном повреждении.
Наиболее благоприятные результаты репигментации у реципиентов кожи наблюдаются на лице и шее, за которыми следуют конечности (кроме пальцев), а затем туловище. Акрофациальное витилиго (включая дистальные кончики пальцев, периунгальные и периоральные области) обычно демонстрирует плохую репигментацию. Кожные покровы над суставами также плохо реагируют на лечение из-за подверженности травме. В числе других противопоказаний к хирургическому вмешательству келоидные образования в анамнезе, коагулопатии и инфекции, передаваемые через кровь. Хирургическую терапию можно разделить на методы трансплантации на тканевой и клеточной основе.
Методы трансплантации тканей
Трансплантация ткани включает перенос неповрежденной ткани из области нормальной, неповрежденной кожи в область депигментированной кожи. Доступны многие методы трансплантации тканей, но наиболее широко используются эпидермальная трансплантация с помощью аспирации и мини-перфорация.
Эпидермальная трансплантация полезна для трудно поддающихся лечению областей, таких как веки. Могут возникнуть такие осложнения, как периферическая «гало» депигментация, милиия, гипертрофия и гиперпигментация (особенно при фототипах с более темной кожей), включая инфекцию (редко).
При использовании мини-перфорирования трансплантаты переносятся из донорской зоны в ячейки в зоне депигментации приблизительно на расстоянии 5-10 мм друг от друга. Осложнения, такие как неровность, несоответствие цвета, гипертрофированное рубцевание, образование келоидов и отторжение трансплантата, могут возникать на коже в области пересаженного трансплантата, а депигментация и рубцевание на донорском участке.
Трансплантация фолликулярных единиц (FUT) основывается на концепции, согласно которой пигментация может быть восстановлена ??на поврежденных участках витилиго за счет недифференцированных стволовых клеток, расположенных в волосяных фолликулах. Удаление эпидермиса (или ультрафиолетовое излучение) может побуждать неактивные меланоциты превращаться в активные, которые затем могут мигрировать вверх в эпидермис из наружной корневой оболочки, вызывая перифолликулярную репигментацию. Донорские трансплантаты, как правило, собирают из задней части ушной раковины или затылочной части головы, используя «полосовой метод» (также известный как метод FUT), затем рассекают на фолликулярные единицы и вставляют в прорези, сделанные на депигментированном участке, с использованием либо машины для трансплантации волос или иглы 18 калибра. Метод FUT может быть полезным для волосистых участков, включая труднодоступные участки, такие как ресницы.
Извлечение фолликулярной единицы обеспечивает изоляцию волосяного фолликула с помощью биопсии 1-мм пуансоном, который затем переносится в ямки, созданные с помощью биопсии 1-мм пуансоном на расстоянии примерно 3-10 мм друг от друга. В отличие от FUT, экстракция фолликулярной единицы считается более простой процедурой и предпочтительна, когда доступна ограниченная площадь для пересадки, а также предпочтительна в качестве точечного лечения депигментированных областей, которые не репигментировали после FUT.
Методы клеточной трансплантации
Клеточная трансплантация включает перенос меланоцитов и кератиноцитов из донорской в депигментированную зону в виде суспензии с использованием культуры клеток или без нее. Некультурные эпидермальные суспензии (также называемые процедурой трансплантации кератиноцитов меланоцитов; NCES) получили всемирное признание в качестве стандарта для трансплантации витилиго, поскольку они могут быть выполнены за одно посещение офиса и не требуют использования лаборатории.
Основным преимуществом NCES является небольшая площадь донорского участка, необходимая для покрытия большой площади зоны депигментации, в соотношении 1:10 соответственно. Ультратонкий кожный трансплантат берут с донорского участка, и после обработки клеток формируют клеточную суспензию и наносят на депигментированную зону денудированный к дермально-эпидермальному соединению с помощью дермабразии или абляционного лазера на диоксиде углерода.
Суспензии клеток наружного корневого влагалища волосяного фолликула были введены не так давно,в 2009 году Vanscheidt и Hunziker. Этот метод включает сбор волосяных фолликулов с использованием метода экстракции фолликулярных единиц, индукцию разделения клеток с использованием трипсина, инкубацию, центрифугирование и, в конечном итоге, пересадку собранных клеток в зону витилиго. Заметным недостатком суспензии клеток наружной корневой оболочки волосяного фолликула является низкий выход клеток.
Варианты лечения резистентных форм
Отсутствие реакции на лечение, о чем свидетельствует отсутствие стабильности или репигментации после 3 и 6 месяцев комбинированной терапии, соответственно, должно служить основанием для рассмотрения других методов лечения для улучшения дисхромии. Выбор лечения зависит от степени тяжести заболевания и влияния его на качество жизни.
Маскирующие агенты
При витилиго маскирующие агенты классифицируются на временные и постоянные. Варианты временного назначения включают в себя тональный крем и крем для загара, в то время как постоянные методы включают микропигментацию (татуаж). Идеальным камуфлирующим является водостойкое, стойкое к поту, непрозрачное и демонстрирующее хорошее соответствие цвету кожи средство.
Камуфляжные основы для макияжа содержат на 25% больше пигмента по сравнению с традиционным макияжем и, как правило, водонепроницаемы, что снижает потребность в повторном применении. Дигидроксиацетон является продуктом для загара без солнца, который вызывает временное окрашивание кожи путем реакции с белками в роговом слое с образованием коричневых хромофоров, называемых меланоидинами. Дигидроксиацетон обеспечивает камуфлирующий эффект на более длительный период (приблизительно 5-7 дней), хотя его использование может быть ограничено из-за плохого соответствия цвету кожи, аллергического контактного дерматита и потенциального цитотоксического эффекта на кератиноциты, что установлено в недавнем исследовании in vitro.
Микропигментация (нанесение татуировок на кожу) обычно не рекомендуется из-за риска кебнеризации и изменения цвета с течением времени, что связано с неправильной глубиной расположения пигмента. Это приводит к необходимости повторного нанесения татуировки. Окисление татуировок, содержащих оксиды металлов, также может привести к обесцвечиванию черного цвета, которое трудно удалить. К нежелательным контрастам цвета кожи также может привести и летний загар. Другие осложнения включают контактный дерматит, гранулематозные реакции и инфицирование вирусом простого герпеса, вирусом иммунодефицита человека, гепатитами В и С, а также вторичными инфекциями.
Депигментация
У пациентов с обширным, невосприимчивым к лечению витилиго, с вовлечением более 50% поверхности тела, можно рассмотреть способы депигментации. Монобензиловый эфир гидрохинона (МБЭГ) — единственный препарат, одобренный FDA для депигментации. В областях остаточной пигментации 20% МБЭГ может применяться два раза в день.
Отсутствие эффекта после 4 месяцев является показанием к увеличению концентрации МБЭГ до 30%, и если через 6 месяцев эффекта не наблюдается, МБЭГ следует прекратить. После достижения полной депигментации применение можно сократить до нескольких раз в неделю в качестве поддерживающего. Полная депигментация обычно занимает от 4 до 12 месяцев, хотя фототипы темной кожи могут потребовать более длительного воздействия. Побочные эффекты включают раздражающий контактный дерматит и редко конъюнктивальный меланоз. Для достижения депигментации также можно использовать мехинол, являющийся производным фенола, хотя начало депигментации обычно наступает медленнее.
Лазерно-опосредованная депигментация может быть использована для разрушения оставшихся меланосом в меланоцитах посредством фототермолиза и фотоакустических эффектов. Наиболее часто используются с этой целью рубиновые (694 нм), александритовые (755 нм) и неодимовые (532 нм) лазеры с режимом модулированной добротности. Этот метод обычно предназначен для лечения устойчивых участков на руках и лице. Кебнеризация, возникающая при лазерной терапии, также может быть полезной для улучшения депигментации.
Новые процедуры в витилиго
Недавние исследования показали, что ось гамма-интерферон – ген CXCL10 может быть эффективной мишенью для лечения витилиго, что привело к появлению нового класса таргетных иммунотерапевтических средств — ингибиторов янус-киназ. Сообщалось о значительной репигментации после лечения двумя оральными ингибиторами янус-киназ, тофацитинибом и руксолитинибом. Топический руксолитиниб также показал свою эффективность, особенно в отношении репигментации лица. Комбинация с естественным солнечным светом или NB-UVB может привести к повышению их эффективности, что наблюдается при использовании перорального тофацитиниба. Хотя эти методы лечения кажутся многообещающими, для подтверждения их эффективности необходимы исследования с участием более крупных групп. В настоящее время проводится многоцентровое клиническое исследование II фазы (ClinicalTrials.gov Identifier: NCT03099304), включающее применение топического тофацитиниба при витилиго.
Афамеланотид, синтетический альфа-меланоцит-стимулирующий гормон, требует присутствия рецептора меланокортина 1 и подключения NB-UVB для стимуляции дифференцировки меланобластов, и может быть новой эффективной терапией витилиго.
Дополнительные рекомендации
Для обеспечения надлежащего лечения и раннего выявления неудач в лечении необходим частый мониторинг эффективности проводимого лечения, позволяющий при необходимости переходить на альтернативные, потенциально более эффективные методы лечения. Повторную оценку пациентов, как правило, рекомендуется проводить каждые 3–6 месяцев, пока не будет установлена эффективная и стабильная схема лечения. Из-за значительного психосоциального бремени, испытываемого пациентами с витилиго, медицинские работники должны помнить о важности бесед с пациентом, направленных на укрепление его психического здоровья.
Заключение
Витилиго — это изнуряющее психосоциальное заболевание, требующее междисциплинарного подхода к лечению. До составления плана лечения пациенты должны быть осведомлены обо всех доступных вариантах репигментации и депигментации. Частые последующие наблюдения за течением заболевания и проведение бесед с пациентом, помогающих определить степень влияния болезни на качество жизни, могут в выборе оптимального лечения и обеспечить индивидуальную помощь.
Шарова Н.М.
Российский государственный медицинский университет, Москва

Современный взгляд на проблему лечения витилиго
Авторы:
Усовецкий И.А., Шарова Н.М., Короткий Н.Г.
Как цитировать:
Усовецкий И.А., Шарова Н.М., Короткий Н.Г. Современный взгляд на проблему лечения витилиго. Клиническая дерматология и венерология.
2012;10(2):118‑123.
Usovetskiĭ IA, Sharova NM, Korotkiĭ NG. The current view of the problem of vitiligo therapy. Russian Journal of Clinical Dermatology and Venereology. 2012;10(2):118‑123. (In Russ.)
Витилиго характеризуется внезапным возникновением депигментированных пятен вследствие нарушения секреторной функции меланоцитов или их гибели, развивается у лиц с генетической предрасположенностью, сопровождается выраженными дисрегуляторными изменениями клеточно-опосредованных реакций иммунной системы, вегетативного дисбаланса с преобладанием симпатического тонуса и серьезной социальной дезадаптацией, обусловленной личностными особенностями и внешними социальными факторами.
Витилиго является распространенным дерматозом. В мире число больных с данным заболеванием превышает 1% всего населения. В 70% случаев заболевание начинается в возрасте 10—25 лет, дети младше 10 лет, в том числе новорожденные и грудного возраста, составляют приблизительно 25% всех больных витилиго [1]. Витилиго может возникнуть в любом возрасте, длиться неопределенно долго, самопроизвольное восстановление нормальной окраски кожи наблюдается редко.
Причины появления депигментированных очагов не известны. Недостаточно понятно, в результате каких нарушений резко прекращается синтез меланина и погибают меланоциты. Разные эндогенные и экзогенные факторы могут оказывать прямое и опосредованное повреждающее действие на меланоциты.
Среди внешних факторов наибольшее значение придают инфекционным и токсическим агентам, чрезмерному ультрафиолетовому облучению, стрессам. На протяжении многих десятилетий витилиго связывали с аутоиммунным тиреоидитом, ревматоидным артритом, красной волчанкой, атопическим дерматитом, заболеваниями печени инфекционного или токсического генеза, глистной инвазией и рядом врожденных синдромов [2]. Однако частота встречаемости витилиго у этих больных не выше, чем в популяции в целом. Ряд авторов [3, 4], подводя итоги многолетним исследованиям, считают, что больные витилиго в большинстве случаев не имеют никаких тяжелых или хронических сопутствующих заболеваний, а терапия выявленных у 28% больных функциональных расстройств органов пищеварения, вегетососудистой дистонии не оказывала влияния на результат репигментации.
Многие исследователи считают [5, 6], что витилиго является серьезным косметическим дефектом, возникает у лиц с генетической предрасположенностью и в у большинстве случаев, перенесших эмоциональные расстройства. Лишь у 4—7% больных витилиго сочетается с аутоиммунным тиреоидитом.
В современных генетических исследованиях продемонстрирована связь возникновения витилиго с разными аспектами наследования. Среди спорадических случаев витилиго в европейской популяции средний возраст возникновения заболевания составляет 24,2 года, тогда как в семьях с множественными случаями заболевания средний возраст составляет 21,5 года (статистически достоверные различия) [7]. Более раннее начало заболевания в «семейных» случаях и риск заболевания у отдаленных родственников является типичной характеристикой полигенного заболевания. Около 20% больных витилиго имеют не менее одного кровного родственника с подобным заболеванием. Формально-генетический сегрегационный анализ витилиго определяет существование многих локусов, нарушения в которых формируют предрасположенность к витилиго. Однако не обнаружены ключевые гены, ответственные за манифестацию, прогрессирующее течение или предрасположенность к данному заболеванию.
При витилиго обнаружено снижение антиоксидантного потенциала, приводящего к активному повреждающему воздействию на меланоциты свободных радикалов и накоплению продуктов перекисного окисления липидов [8, 9]. Позднее выяснилось, что свободные радикалы оказывают повреждающее действие на разные клетки, участвующие в воспалительных реакциях разного типа, и нарушения антиоксидантной защиты не являются основными механизмами депигментации при витилиго.
Теория нарушений иммунных механизмов регуляции является наиболее обоснованной. При длительном течении и распространенном патологическом процессе наблюдаются изменения в субпопуляционном составе Т-лимфоцитов. Одновременно с этим, особенно на начальных стадиях заболевания, повышаются уровни активационных рецепторов лимфоцитов, отражающие степень активации иммунокомпетентных клеток [10]. В настоящее время большинство исследователей полагают, что ведущая роль в развитии аутоиммунных заболеваний принадлежит клеточно-опосредованным реакциям, при которых наблюдается выраженный дисбаланс цитокинов. При витилиго выявляется снижение активности регуляторных Т-лимфоцитов, что подтверждается уменьшением количества трансформирующего фактора роста-β (TGF-β) и интерлейкина-10 (ИЛ-10) в сыворотке крови больных [11].
Лечение витилиго является сложнейшей задачей. Так как причины его возникновения неизвестны, в большинстве случаев заболевание развивается на фоне полного физического благополучия. Предлагается применять в основном топические стероиды и/или иммуномодуляторы при площади поражения до 20%, а также длительную фототерапию [12, 13]. В комплексную терапию включают ферментные препараты, гепатопротекторы, витамины и микроэлементы (цинк, медь) [14, 15]. В ряде рекомендаций содержатся сведения о применении седативных и антидепрессивных средств.
Цель настоящего исследования — изучение клинических особенностей течения витилиго и эффективности комплексной терапии, включающей иммуномодулирующий компонент — тимоген и наружно 1% пимекролимус, и коррекцию аффективных расстройств у больных разными формами витилиго с использованием препарата антидепрессивного действия агомелатин.
Материал и методы
Все больные разными формами витилиго были полностью обследованы (проведены клинические анализы крови и мочи, биохимический анализ крови, ультразвуковое исследование органов брюшной полости и щитовидной железы, гормоны щитовидной железы Т3, Т4, тиреотропный гормон — ТТГ и антитела к тиреоидной пероксидазе — АТ-ТПО по показаниям, консультация невропатолога по показаниям, консультация психиатра, иммунологические исследования — популяционный и субпопуляционный состав лимфоцитов, уровень провоспалительных и регуляторных цитокинов).
Результаты
Под нашим наблюдением с 2006 по 2011 г. находились 84 больных витилиго (46 женщин, 38 мужчин) в возрасте от 18 до 56 лет.
Давность заболевания варьировала от 6 мес до 30 лет, средняя продолжительность составила 6,5±4,8 года. Среди вероятных причин развития витилиго большинство больных называли перенесенный стресс (39 пациентов, 46%). Витилиго возникло после оперативных вмешательств у 3 (3,5%) пациентов, после травм — у 4 (4,5%). По мнению 4 (5%) женщин, впервые депигментированные пятна появились у них после родов, в период лактации, причем 1 пациентка отмечала, что после 2- и 3-х родов увеличивалась площадь поражения и появлялись свежие очаги. У 14 (17%) больных заболевание возникло после воздействия длительного ультрафиолетового излучения, 20 (24%) пациентов не могли связать появление депигментированных пятен с какими-либо значимыми причинами (рис. 1).

При обследовании больных витилиго обнаружено, что наиболее часто (у 48 больных, 57,1%) встречаются дискинезия желчевыводящих путей и желчекаменная болезнь, хронический холецистит, жировой гепатоз. Гастрит обнаружен у 16 (19%) больных. В процессе обследования патология щитовидной железы (аутоиммунный тиреоидит, диффузный токсический зоб, кисты щитовидной железы) выявлена или подтверждена у 13 (15,4%) больных витилиго. Только у 4 больных из 13 с патологией щитовидной железы были обнаружены АТ-ТПО, что подтверждало диагноз аутоиммунный тиреоидит.
Гинекологические заболевания (дисфункциональные нарушения менструального цикла, миома) обнаружены у 5 (5,9%) женщин. У 10 (11,9%) больных подтверждена гипертоническая болезнь I—II степени, у 1 (1,2%) выявлен сахарный диабет 2-го типа, у 3 (3,5%) обнаружено алиментарное ожирение II—III степени. Достоверных отклонений от нормальных значений в клинических анализах крови не обнаружено. Тяжелых хронических заболеваний или декомпенсированных состояний у больных витилиго не выявлено (табл. 1).

Мы наблюдали за больными с разными формами витилиго (табл. 2).

Среди них 7 (8,3%) больных имели сегментарную форму с площадью поражения 2% (рис. 2).




Витилиго является серьезной психологической проблемой [16, 17]. При исследовании уровня тревожности методом Спилбергера—Ханина низкий уровень реактивной тревожности наблюдается у 52 (61,9%) больных, а у 32 (38,1%) — умеренно выраженная реактивная тревожность. У 55 (77,4%) больных витилиго отмечен высокий уровень личностной тревожности, причем он не зависел ни от площади поражения, ни от давности заболевания. Наличие депрессивных расстройств подтверждены с помощью госпитальной шкалы Гамильтона (средний показатель 13,9±2,4 балла) и шкалы Бека (средний показатель 22,4±2,8 балла). У большинства обследованных выявлялись депрессивные расстройства невротического уровня, характеризующиеся подавленностью настроения, нарушением сна, тревожными и астеническими проявлениями.
Таким образом, в ходе обследования каких-либо тяжелых сопутствующих заболеваний не выявлено. По данным литературы, аффективные и вегетативные нарушения наблюдаются практически у всех больных витилиго и требуют адекватной коррекции.
При иммунологическом исследовании, проведенном 25 больным витилиго, обнаружены достоверные отклонения от контрольных значений в субпопуляционном составе Т-лимфоцитов и дисбаланс провоспалительных цитокинов (табл. 3; рис. 6).


Комплексное лечение больных проводили с учетом клинических особенностей витилиго, в том числе давности, распространенности и активности патологического процесса. Использовали направленную иммуномодулирующую терапию — тимоген (назальный спрей по 1 мл/сут в течение 20 дней) и пимекролимус (1% крем 2 раза в сутки в течение 4—6 мес). Психокорригирующую терапию проводили агомелатином, который является агонистом мелатонина (МТ1— и МТ2-рецепторов) и антагонистом 5НТ2с. Агомелатин больные витилиго принимали по 25 мг/сут 1 раз в день не менее 6 нед. После консультации психиатра 5 больным с умеренно выраженными признаками депрессии агомелатин был назначен в суточной дозе 50 мг на 12—24 нед.
Мы провели комплексное лечение 57 больным разными формами витилиго (3 пациента — с сегментарной формой, 25 — с акрофациальной, 29 — вульгарной).
У всех больных с сегментарной формой витилиго 100% репигментация наблюдалась через 4 мес после начала терапии.
У больных акрофациальной формой полная клиническая ремиссия отмечена в 16 (64%) случаях через 5 мес терапии. Значительное улучшение со 100% репигментацией большинства очагов и уменьшением площади очагов депигментации более чем на 60% имелось у 7 пациентов. Незначительная эффективность отмечена у 2 больных, причем полностью восстановилась нормальная окраска кожи в периорбитальных и периоральной областях, на тыльной поверхности кистей и в области фаланг площадь депигментированных очагов практически не изменилась, частично (до 40%) уменьшилась площадь очагов в области голеностопных суставов.
Положительные изменения после проведенной комплексной терапии наблюдались у всех больных вульгарной формой витилиго. Клиническая ремиссия отмечалась у 20 из 29 больных данной группы.
В течение первых 3 мес терапии (12 нед) у этих пациентов началась активная репигментация очагов, площадь которых сокращалась на 30—60%. К концу 6-го месяца цвет кожи восстановился полностью.
У 6 больных наблюдалось сокращение площади депигментированных очагов на 50—70% за счет полной репигментации отдельных очагов и частичного восстановления нормального цвета кожи отдельных участков. У 3 пациентов отмечались незначительные позитивные изменения, которые выражались в восстановлении пигментации свежих, небольших по площади участков (не более 2 см2), сглаживании границ по периферии очагов депигментации (табл. 4).

Все больные хорошо переносили лечение, побочных эффектов, осложнений, отказов от терапии не было. В процессе терапии удалось изменить отношение пациентов к своему заболеванию, оценить позитивные изменения в процессе лечения. На фоне активной репигментации очагов нормализовались иммунологические показатели и произошла редукция признаков депрессивных расстройств.
Таким образом, полученные нами результаты свидетельствуют о возможности обоснованного эффективного и безопасного лечения витилиго.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.
