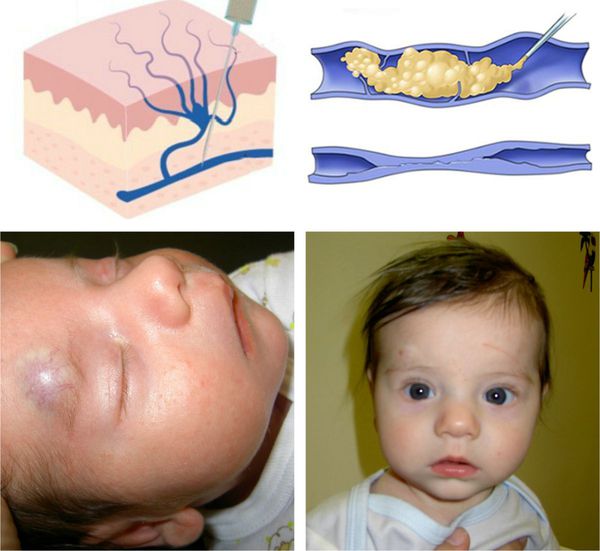
Итак, давайте разбираться, что такое гемангиома новорожденных и почему она возникает.
Гемангиома – это доброкачественная кожная опухоль, которая состоит из клеток внутренней поверхности сосудов. Эти клетки попадают в разные органы и ткани, в результате чего появляется образование, как правило, ярко-красного или синеватого цвета. Оно может находиться на уровне кожи, а может возвышаться над ней, либо, наоборот, располагаться в глубине тканей. Места локализации опухоли могут быть самые разные: чаще всего это голова, лицо, шея, но также гемангиомы встречаются на спине, животе, руках, ногах.
По статистике гемангиомы встречаются у 10 процентов новорожденных детей, и чаще всего у девочек.
Особенность младенческой гемангиомы в том, что она либо имеется у ребенка уже при рождении, либо появляется в первые два месяца после родов. Сначала образование активно растет, но потом рост останавливается и гемангинома начинается уменьшаться и со временем проходит. Тем не менее, существует немало случаев, когда гемангиома новорожденного требует комплексного лечения и удаления.
Причины возникновения гемангиомы у новорожденных
— Что касается причин возникновения гемангиом у новорожденных, то точного ответа на вопрос, почему они появляются, до сих пор нет, — говорит Григорий Сомсиков, заведующий отделением сосудистой хирургии детской городской клинической больницы святого Владимира города Москвы, детский хирург, специалист по детским сосудистым патологиям. — Существуют лишь теории. Одна из них – это вирусные заболевания мамы во время беременности, а именно в первом триместре, когда происходит формирование сосудистой системы будущего малыша. Риски возникновения гемангиом также выше при следующих факторах:
- многоплодная беременность;
- возраст женщины старше 38 лет;
- рождение недоношенного ребенка;
- резус-конфликт ребенка и мамы;
- проблемы в эндокринной системе малыша или мамы;
- повышение давления во время беременности.
Тем не менее, нередко гемангиомы возникают у вполне здоровых детей, когда беременность протекала благополучно, без патологий.
Виды гемангиомы у новорожденных
Существует несколько видов гемангиом у новорожденных.
Младенческая (инфантильная) гемангиома. Она состоит из капилляров, может быть багрового или синюшного цвета, разного размера, может быть плоской или немного возвышаться над кожей. Если на гемангиому надавить, она бледнеет. Образование может располагаться на любой части тела, но чаще всего встречается на голове, лице, шее.
Комбинированная гемангиома. Она состоит из патологических сосудистых образований, которые расположены одновременно и на поверхности кожи, и в ее глубоких слоях, подкожно-жировой клетчатке.
Врожденная гемангиома. Это особый вид гемангиом, когда новорожденный появляется на свет сразу с сосудистой опухолью, как правило, она довольно больших размеров. Цвет – темно-бардовый с белым участком в центре. Такие образования встречаются редко.

— Кроме того, гемангиомы могут образовываться на внутренних органах, например, печени, селезенке, головном мозге, — говорит Григорий Сомсиков. — Стоит отметить, что внутренние гемангиомы возникают, как правило, при наличие большого количества (больше 5-ти) гемангиом на кожных покровах.
Как мы уже сказали, гемангиома может появиться на любой части тела новорожденного.
На голове

Образования на волосистой части головы возникают в подавляющем большинстве случае гемангиом у новорожденных. Она может быть плоской и едва заметной (если у новорожденного довольно сильный волосяной покров, то заметить образование могут не сразу), а может быть довольно крупной, сильно возвышаться над кожей.
На лице

На лице гемангиомы также встречаются очень часто. Причем располагаться они могут на самых разных его участках: переносице, щеках, подбородке, веках, губах, ушах. К гемангиомам, расположенным на лице, всегда требуется особое внимание, так как они могут негативно сказываться на развитии жизненно важных функций, например, зрения, слуха. Такие гемангиомы требуют раннего комплексного лечения. Особенно опасными могут быть также образования на шее, так как могут врастать в гортань, трахею, нарушая дыхание, делая невозможным прием пищи.
На спине
На этой части тела образования встречаются реже. Как правило, простые плоские гемангиомы на спине не доставляют дискомфорта новорожденному. Но более крупные образования могут быть опасны, так как из-за трения об одежду, постоянное сдавливание во время того, когда ребенок лежит, спит, повышает риск образования язв, травматизации гемангиомы, кровотечения. Такие образования требуют комплексного лечения.
На ноге

На ногах гемангиомы возникают не часто. Но они также могут вызывать дискомфорт и иметь риск травматизации, если, например, имеет большую выпуклую форму, расположены на суставе, есть риск поражения сустава и костной ткани.
На руке

Тоже самое касается гемангиом на руках. Особенно опасными и требующими лечения могут быть комбинированные образования, расположенные в подмышечной впадине, на суставах.
На веке

На веках гемангиомы возникают довольно часто и почти в ста процентах случаев требуют лечения, так как во время фазы активного роста могут повредить глаз новорожденного, привести к негативным последствиям при развитии зрения. Но и тактика лечения или удаления гемангиомы в этой области должна подбираться врачом особенно тщательно, так как любое вмешательство в области глаз также имеет серьезные риски.
На губе
Гемангиома на губе – это не только косметический дефект. Такое образование может быть опасно, так как по мере роста может мешать новорожденному сосать, затруднять дыхание, закрывать вход в носовую полость.
Лечение гемангиомы у новорожденных
Любой новорожденный, у которого есть гемангиома, должен регулярно наблюдаться у специалиста по сосудистой патологии. Именно он ставит окончательный диагноз и выбирает тактику лечения гемангиомы, которое при необходимости должно проводиться в отделении сосудистой или детской хирургии. В зависимости от того, где расположена гемангиома, может понадобиться консультация детского гинеколога, уролога, отоларинголога, офтальмолога, челюстно-лицевого хирурга, торакального хирурга (занимается лечением органов грудной клетки – легких, сердца, пищевода и других).
— Выбор метода лечения гемангиомы зависит от многих факторов, — говорит Григорий Сомсиков, заведующий отделением сосудистой хирургии детской городской клинической больницы святого Владимира города Москвы, детский хирург, специалист по детским сосудистым патологиям. — Важно учитывать возраст ребенка, место расположения гемангиомы, ее размер, форму, тенденцию к росту. Важно понимать, что именно в первые месяцы жизни гемангиомы наиболее просто вылечить. В первую очередь ранней коррекции и комплексному лечению подлежат образования, которые находятся на лице или в аногенитальной области, суставах и быстро растут. А также гемангиомы, которые подвержены травмам, изъязвлениям.
В арсенале медиков сегодня несколько способов работы с гемангиомами. Рассмотрим их особенности, а также плюсы и минусы.

Местная терапия бета-блокатором. Она проводится препаратом Тимолол (часто в виде геля) и показывает очень хорошие результаты. Благодаря его применению удается остановить рост гемангиомы у новорожденных и добиться ее инволюции (обратного развития).
Лечение бета-блокатором: прием внутрь. Этот метод используют, как правило, тогда, когда у ребенка имеется большая по площади гемангиома, в том числе с изъязвлениями, либо небольшие образования, но имеющий критичную локализацию, а также комбинированные и глубокие формы гемангиом.
Лазерное удаление гемангиомы. Очень эффективный, безопасный и бескровный метод удаления гемангиом. Важно отметить, что в случае с гемангиомами используется особый вид лазера – импульсный на красителях. Это единственный вид лазера, разрешенный к использованию при лечении гемангиом именно у детей раннего возраста. Лазер постепенно коагулирует сосуды гемангиомы, убирает слои опухоли.
— Он удаляет гемангиомы без повреждений кожи, бескровно, после манипуляций не образуется ни корок, ни рубцов, — отмечает Григорий Сомсиков. — Лечение лазером проводится бесплатно по полису обязательного медицинского страхования.
К использованию лазера есть противопоказания: это злокачественное заболевание, фотодерматит, эпилепсия, сахарный диабет, инфекционные заболевания.
Криодеструкция. Это не метод выбора лечения гемангиомы, тем не менее, он также используется в некоторых клиниках России. При криодеструкции на гемангиому воздействуют углекислотой или азотом. После чего на поверхности кожи образовывается углубление, со временем оно превращается в «корочку», потом она отпадает, образуется атрофический рубец. Поэтому применение данного метода возможно только, если гемангиома расположена не на лице, имеет небольшой размер (не больше 2-2.5 мм) и нет возможности использовать другие методы лечения. Отметим, что в Европе и США метод криодеструкции в лечении младенческих гемангиом уже давно не используют.

Есть еще несколько методов лечения, которые использовались ранее, но сегодня считаются небезопасными и нецелосообразными. К ним относятся рентгенотерапия, склеротерапия (введение препаратов в полость сосудов опухоли), гормональная терапия, хирургическое удаление образования. Из-за серьезных побочных эффектов эти методы не могут быть оправданы при наличии более современных и безопасных способов лечения гемангиом.
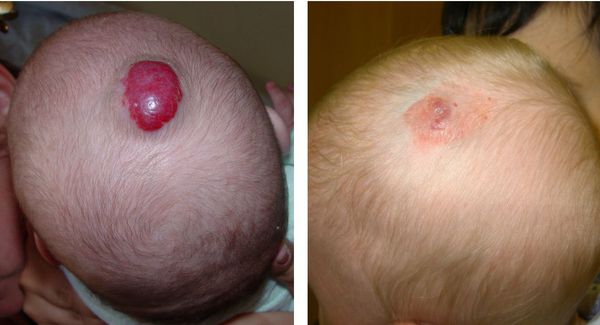
Когда проходит у новорожденных
Как уже отмечалось, гемангиома новорожденных имеет несколько фаз развития. После появления в первые недели жизни она активно растет. Как правило, рост образования останавливается в 6-7 месяцев. Потом какое-то время гемангиома находится в неизменном состоянии, а после года – полутора лет наступает фаза инволюции, то есть обратного развития гемангиомы. И со временем часть образований проходит. Обычно это происходит к 5-10 годам.
— Длительность прохождения гемангиомы зависит от того, насколько сильно она выросла, где расположена, одно образование может исчезнуть через три года, другое через 7 лет, — говорит Григорий Александрович. — Но важно понимать, что есть гемангиомы, которые проходят легко и быстро и даже не оставляют никаких следов, а есть такие, которые могут оставить косметический дефект, не совместимый с комфортной социальной жизнью. А как поведет себя образование, насколько быстро и сильно вырастет на начальном этапе, когда гемангиома только появилась, сказать не сможет никто. Еще раз отмечу, что лучше всего поддаются лечению гемангиомы в первые три месяца жизни. Но решение о необходимости лечения и коррекции образования принимают в каждом конкретном случае врач и родители совместно, учитывая все возможные риски и последствия.
Гемангиомы у новорожденных на голове относятся к доброкачественным сосудистым опухолям, формирующимся под воздействием определенных факторов на кожных покровах любой части тела или внутренних органах в пренатальный период. Выявляются непосредственно после рождения или образовываются на протяжении первых недель жизни ребенка.
Фото гемангиом у новорожденных на лице очевидно демонстрируют их неприглядность, что нарушает психологическое состояние родителей, а по мере взросления и ребенка.

Новообразования должны находиться под постоянным врачебным контролем, ведь предугадать их развитие невозможно. В одних случаях они через несколько лет самостоятельно исчезают, в других – остаются неизменными, в третьих – разрастаются и начинают угрожать здоровью. Необходимость в лечении определяет врач индивидуально.
Причины появления и формирования гемангиомы на голове и лице у новорожденных
Точные причины аномалий сосудов, влекущих формирование гемангиом у ребенка в период внутриутробного развития, на сегодняшний момент не известны.

Считается, что патологические процессы начинают развиваться под воздействием:
- инфекционных и вирусных заболеваний будущей матери на первых неделях беременности, а также сбоев в работе эндокринной системы;
- применения некоторых лекарственных средств;
- наличия вредных привычек у женщины;
- родовых и послеродовых травм;
- кислородного голодания плода;
- рождения малыша до срока;
- резус-конфликта;
- неблагоприятного влияния экологических факторов и т.д.

Обширные гемангиомы у младенцев могут свидетельствовать о:
- врожденных аномалиях головного мозга, кровеносных сосудов, сердца, глаз и т.д. (синдроме PHACE);
- тромбоцитопении и анемии (синдроме Казабаха – Мерритта). При этом возможно возникновение синяков, мелены, кровоизлияний в головной мозг и других проявлений микроциркуляторной кровоточивости.
Специалисты также не исключают наследственную предрасположенность к заболеванию, однако эта теория никак не подтверждена.
Врачи отмечают, что гемангиомы у грудничков возникают по нескольким причинам. Одной из основных считается генетическая предрасположенность, так как у детей, чьи родители имели подобные образования, риск появления гемангиомы значительно выше. Также на развитие этой патологии могут влиять факторы, связанные с беременностью: инфекции, токсикоз, а также преждевременные роды.
Специалисты подчеркивают, что гемангиомы чаще всего не требуют лечения, так как большинство из них самостоятельно исчезает к 5-7 годам. Однако в случаях, когда образование вызывает дискомфорт или эстетические проблемы, может потребоваться медицинское вмешательство. Лечение может включать наблюдение, медикаментозную терапию или хирургическое удаление. Важно, чтобы родители не паниковали и консультировались с врачом для получения профессиональной оценки состояния ребенка.

Гемангиома — Доктор Комаровский
Разновидности и фото гемангиом у новорожденных
При обнаружении у младенцев четко ограниченных гладких или шероховатых образований темно-красного или синеватого оттенков можно говорить простых (капиллярных) гемангиомах. Диагностируются чаще всего и состоят из мелких капилляров. Несмотря на склонность к увеличению, считаются наиболее безопасными, т.к. не прорастают в глубину.

По сравнению с капиллярными кавернозные образования встречаются реже, формируются из вен и артерий. При этом образуются полости, наполненные кровью – каверны, имеющие различные формы и величину. Бугристые опухоли синеватого или темно-коричневого цвета увеличиваются при физическом напряжении малыша (плач, кашель и т.д.).

При комбинированных новообразованиях, имеющих подкожную и кожную части, наблюдаются признаки капиллярных и кавернозных опухолей.

Смешанные виды новообразований содержат не только сосуды, но жировую, нервную или лимфоидную ткани. В зависимости от того, какая из них преобладает, формируется соответствующий внешний вид, форма и консистенция опухоли.
Реже всего диагностируются ветвистые гемангиомы, которые состоят из сосудов и капилляров, сплетенных в клубки. При их прощупывании наблюдается пульсация, возможно возникновение болезненных ощущений, если образование расположено в непосредственной близости от нерва.
Клинические проявления и диагностика

Гемангиома на голове – безболезненное образование, не доставляющее малышу никаких ощущений. Надавливание на нее приводит к уменьшению и побледнению образования. Восстановление первоначального внешнего вида происходит сразу после прекращения давления. Это свойство позволяет сразу дифференцировать сосудистые опухоли от родимых пятен. Иногда на пораженном участке наблюдается незначительное местное повышение температуры.
Опухоли бывают как единичными, так и множественными и проходят в своем развитии несколько стадий.
На первом этапе, длящимся от полугода до года, младенческая гемангиома активно растет. При этом приобретает насыщенность и яркий цветовой оттенок, начинает возвышаться над кожным покровом, окружается синюшным ободком. Именно этот период наиболее опасен осложнениями.
На этапе стабилизации, продолжающемся 1–1,5 года и более, рост новообразования прекращается.
Для этапа инволюции характерно постепенное рассасывание пятнышка вплоть до полного исчезновения у 50% малышей к пятилетнему возрасту, у 80% – семилетнему. Иногда эта стадия отсутствует, или новообразование исчезает только частично.

При обнаружении новообразований на голове у грудничка специалист производит его осмотр и точную фиксацию размеров. Для определения динамики роста гемангиомы врачом переносится ее очертание на кальку (1:1) с целью сравнения предыдущего и последующего результатов при последующем осмотре.
В ходе опроса родителей выясняется наличие предпосылок к развитию патологических процессов, в том числе возникших в период беременности и передавшихся по наследству.
Кроме общих и биохимических анализов крови, целесообразно назначение коагулограммы – комплексного исследования, позволяющего оценить возможные нарушения свертываемости крови.
Ультразвуковое исследование относится к информативным, неинвазивным диагностическим методам, позволяющим оценить величину и глубину проникновения опухоли вовнутрь, а также выявить риски поражения соседних органов.
Для изучения состояния кровеносных сосудов на пораженных участках назначают ангиографию. Процедура предусматривает введение в сосуды рентгеноконтрастного вещества с последующей их визуализацией в рентгеновском излучении.

Благодаря трехмерному изображению обследуемого участка, получаемому при магнитно-резонансной томографии, возможно наиболее точное изучение опухолевого процесса.
Для выявления морфологических и структурных особенностей новообразования с целью исключения или подтверждения злокачественных процессов проводится биопсия.
Гемангиомы у грудничков — это доброкачественные опухоли, которые часто появляются на голове и лице. Многие родители обеспокоены их появлением и ищут информацию о причинах и лечении. Основные факторы, способствующие развитию гемангиом, включают генетическую предрасположенность и особенности беременности, такие как многоплодная беременность или преждевременные роды.
Внешний вид гемангиомы может варьироваться от ярко-красного пятна до более глубоких сине-красных образований. В большинстве случаев такие опухоли не требуют лечения и со временем исчезают сами по себе. Однако в редких случаях, когда гемангиома вызывает проблемы, например, затрудняет зрение или дыхание, может потребоваться медицинское вмешательство. Лечение включает наблюдение, медикаментозную терапию или хирургическое удаление. Важно проконсультироваться с педиатром для определения наилучшего подхода в каждом конкретном случае.

Гемангиома у детей: причины, особенности, удаление | Диагноз
Методы лечения гемангиомы на голове и лице
При обнаружении опухоли у новорожденного ребенка специалисты не спешат с лечением и в 70% случаях прибегают к наблюдательной тактике, предусматривающей проведение систематических осмотров, обследований и сдачу анализов.

У 30% детей опухоли требуют немедленного лечения при их расположении на определенных участках и стремительном увеличении:
- гемангиомы на веке у новорожденного не только мешают обзору, но и могут нарушить зрительную функцию глаза;
- новообразования, расположенные рядом с дыхательными путями, грозят приступами удушья;
- гемангиома на затылке, лобной области или губах подвергается постоянному механическому воздействию и травмированию, что чревато кровотечениями;
- нахождение сосудистых образований в околоушной области или в ушных раковинах, может привести к потере слуха.
Существует несколько способов избавления от сосудистых опухолей, наиболее оптимальный из них специалист выбирает в индивидуальном порядке.
Хирургический

Классическая операция проводится, если возможно полное удаление опухоли, при ее стремительном росте, изменении цвета, постоянном травмировании, воспалительных процессах, негативном влиянии на близлежащие органы, значительном проникновении в глубину.
Оперативное вмешательство запрещается до достижения ребенком одного месяца, а также у малышей, рожденных до срока, из-за пагубного влияния анестезии.
Процедура предусматривает иссечение опухоли и близко расположенных здоровых тканей с дальнейшим ушиванием сосудов.

Осторожно! Нужно ли УДАЛЯТЬ ГЕМАНГИОМУ?
Склерозирующий
Склерозирующий метод относится к наиболее эффективным способам, позволяющим избавиться от новообразований больших размеров. В процессе манипуляции в опухоль вводятся вещества, под влиянием которых ее питание прекращается, клетки постепенно отмирают, стенки сосудов склеиваются. Это приводит к полному рассасыванию новообразования.
Обычно требуется проведение нескольких процедур, которые достаточно болезненны. Не исключается их назначение после хирургического вмешательства.
Лазерный и лучевой

Использование лазера – оптимально при небольших и неглубоких новообразованиях. Метод практически не имеет противопоказаний, не вызывает болевых ощущений, не требует применения наркоза и не приводит к образованию рубцов. В некоторых случаях для достижения лечебного результата необходимо проведение нескольких процедур.
Применение рентгеновских лучей и радиевого излучения целесообразно для устранения гемангиом значительных размеров и при их глубоком проникновении внутрь. Продолжительность лечения – неделя. При этом требуется несколько курсов, перерыв между которыми может варьироваться от 2 недель до полугода. Процедуры запрещены до достижения малышом шести месяцев.
Криотерапия

Жидкий азот, температура которого минус 200°С, приводит к замерзанию и разрушению внутриклеточной жидкости новообразования. Эффективен при глубоком прорастании простых гемангиом. В течение одной процедуры возможно удаление 10 кв. см патологического участка.
Методика безболезненна и не требует анестезии, не вызывает кровотечений.
Электрокоагуляция
Электрическая коагуляция предусматривает применение высокочастотного тока для устранения новообразований диаметром 3–5 мм. Процедуры также рекомендуются после применения других методов лечения для избавления от оставшихся патологических частичек.
Медикаментозный

Медикаментозную терапию назначают при маленьких капиллярных новообразования или в качестве дополнения к другим методам. Лечение проводят с применением наиболее известного синтетического глюкокортикоида – преднизолона, который вводится прямо в новообразование по специальной схеме.
Терапия приводит к побледнению и уменьшению гемангиом, но эффективна лишь у 20% пациентов.
Возможные последствия и осложнения

Несмотря на относительную безопасность, гемангиомы способны причинить множество проблем со здоровьем у ребенка.
Возможно нарушение дыхательных, зрительных функций, а также слуха при расположении образований в непосредственной близости с носом, ушами или глазами.
Опухолевые процессы могут способствовать сужению сосудов, что в свою очередь нарушает кровообращение и провоцирует формирование тромбов.
Новообразования склонны к изъязвлению, и при их постоянном травмировании могут вызвать сильные кровотечения, инфицирование и начало воспалительных процессов.
При формировании гемангиом на внутренних органах возможны внутренние кровотечения.
Полное выздоровление малыша возможно лишь при своевременном обращении к врачу и адекватной терапии.
Вопрос-ответ
Как лечится гемангиома у младенцев?
В большинстве случаев лечение неосложненных гемангиом не требуется. Однако в нашей стране многие врачи регулярно рекомендуют проведение криодеструкции (использование жидкого азота) или лазерного иссечения в таких случаях. Данные методы весьма болезненны для ребенка и оставляют ненужные рубцы (шрамы).
Чем опасна гемангиома на голове у ребёнка?
Гемангиомы у детей по большей части не представляют опасности с медицинской точки зрения, но могут причинять физический дискомфорт. Новообразования на открытых участках тела, на лице и шее также являются косметическим дефектом.
Откуда у новорожденных гемангиома?
Точная причина появления гемангиомы у младенцев не выявлена. Есть теория, согласно которой на этапе ангиогенеза возникает генетический сбой. По другой версии рост новообразования начинается при внутриутробном развитии плода на фоне нехватки кислорода в тканях.
Как выглядит младенческая гемангиома?
Обычно при рождении младенческая гемангиома ещё у ребёнка не видна. Но затем при повторных осмотрах в первые недели после рождения становится заметным небольшое пятно красного цвета. Некоторые младенческие гемангиомы не меняются на протяжении недель или месяцев.
Советы
СОВЕТ №1
Обратите внимание на изменения на коже вашего ребенка. Если вы заметили появление новых пятен или изменений в уже существующих, не откладывайте визит к педиатру или дерматологу. Раннее выявление может помочь в правильной оценке состояния.
СОВЕТ №2
Изучите информацию о гемангиомах и их особенностях. Понимание того, что это за патология, как она может развиваться и какие методы лечения существуют, поможет вам принимать более обоснованные решения в отношении здоровья вашего ребенка.
СОВЕТ №3
Не стесняйтесь задавать вопросы врачу. Если вам что-то непонятно или вы хотите узнать больше о лечении гемангиомы, обязательно обсудите это с медицинским специалистом. Это поможет вам чувствовать себя увереннее и спокойнее в процессе лечения.
СОВЕТ №4
Следите за состоянием гемангиомы. В большинстве случаев они могут проходить самостоятельно, но важно регулярно проверять, не изменяется ли их размер или цвет. Если вы заметили какие-либо изменения, обязательно проконсультируйтесь с врачом.
Дата публикации 6 марта 2019Обновлено 18 июля 2024
Определение болезни. Причины заболевания
Младенческая гемангиома — это доброкачественная опухоль, возникающая в первые месяцы жизни ребёнка. Она состоит из самостоятельно инволюционирующих клеток, которые формируют кровеносные сосуды. Для неё характерны определённые фазы развития — пролиферация (рост), стабилизация и инволюция (обратное развитие).
Хотя гемангиома проходит самостоятельно, в ряде случаев она может стать причиной артериального кровотечения и менее опасных осложнений, таких как косоглазие, язвы, разрушение хрящей в области век, носа, губ или ушных раковин. Иногда она может быть признаком других заболеваний, например синдромов PHACE или LUMBAR. А при расположении на видимом участке тела (например, на лице) гемангиома может значительно усложнить социализацию ребёнка в коллективе, что приведёт к психологическому дискомфорту, трудностям в общении со сверстниками и депрессии.
Именно поэтому не следует ждать, пока гемангиома пройдёт сама, а показать ребёнка специалисту. После осмотра врач подберёт оптимальный метод лечения, если оно необходимо, а при подозрении на сопутствующие заболевания назначит дополнительные методы исследования.

Сосудистая опухоль (гемангиома) у ребёнка
Гемангиомы, как правило, проявляются в первые дни или первые две недели жизни малыша (87,5 %), реже ребёнок сразу рождается с гемангиомой, или она появляется в возрасте 1-2 месяцев [29]. У девочек эти опухоли встречаются в три раза чаще, чем у мальчиков.
В большинстве случаев младенческие гемангиомы являются единичными образованиями, редко бывают множественными (гемангиоматоз). Эти опухоли могут располагаться в пределах кожного покрова на любом участке тела, чаще всего в области головы и шеи (80-83 %) [1][24]. Очень редко они локализуются на внутренних органах: печени или гортани.
Наличие более 4-5 младенческих гемангиом на коже при отсутствии очагов в печени, селезёнки или других внутренних органах определяется как «доброкачественный неонатальный гемангиоматоз». Наличие таких очагов не только на коже, но и во внутренних органах (прежде всего в печени) определяется как «диффузный неонатальный гемангиоматоз».

Гемангиоматоз
Согласно современной классификации Общества по изучению сосудистых аномалий (ISSVA), младенческую гемангиому относят к опухолям, так как она может расти асинхронно быстро (по отношению к росту организма) [2]. Но такая опухоль не является «истинной». По данным исследований, клетки гемангиомы имеют митотическую активность, т. е. достаточно быстро делятся, в результате чего их количество стремительно увеличивается. Пик роста гемангиом приходится на 2-3 месяца жизни ребёнка и может продолжаться до 6-9 месяцев (фаза пролиферации). Затем происходит стабилизация роста (фаза плато), которая сменяется периодом инволюции ткани опухоли (её обратным развитием), которая может занимать от нескольких месяцев до нескольких лет [1][5][7].
К возможным провоцирующим факторам образования гемангиомы относят:
- перенесённые инфекционные заболевания в первом триместре беременности;
- повреждение плаценты в результате забора околоплодных вод или биопсии хориона (ворсистой оболочки вокруг плода);
- многоплодная беременность;
- предлежание плаценты;
- преэклампсия (предсудорожное состояние, сопровождающееся повышением артериального давления и уровня белка в моче);
- аномалии плаценты (ретроплацентарная гематома, инфаркт плаценты, расширенные сосудистые коммуникации);
- плацентарная гипоксия;
- использование матерью эритропоэтина или фертильных лекарств, а также другие факторы [1].
По статистике, дети с младенческими гемангиомами чаще рождаются у первородящих молодых мам (до 30 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гемангиомы у детей
Младенческие гемангиомы не имеют инвазивного роста, то есть они никогда не прорастают в близлежащие органы и ткани (кости, мышцы, глаз, мозг и т. д.). Эти сосудистые образования бывают разного размера — от 1 мм до обширных (сегментарных) опухолей.
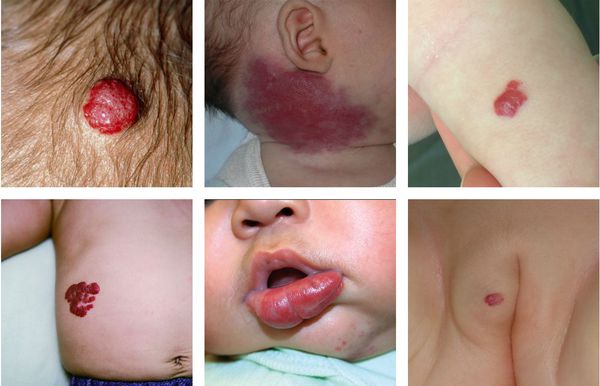
Варианты локализации гемангиомы
Основной симптом заболевания — наличие сосудистого образования на коже. Если опухоль расположена на поверхности кожного покрова, то она будет красного цвета. Если гемангиома расположена под кожей, то цвет кожного покрова не меняется, иногда возможно синеватое окрашивание.
Некоторая часть младенческих гемангиом у детей обнаруживается при рождении в виде единичных сосудистых образований кожи или подкожно-жировой клетчатки. Но большинство гемангиом возникают вскоре после рождения, в основном в первые недели жизни ребёнка, растут, но со временем постепенно инволюционируют.
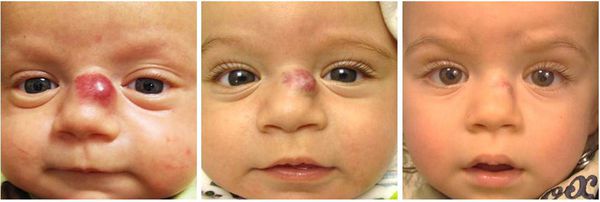
Регрессирование гемангиомы
Патогенез гемангиомы у детей
Младенческая гемангиома возникает на 6-10 неделе беременности, когда происходит нарушение закладки тканей (сосудов). Существует около 10 теорий развития младенческих гемангиом: фиссуральная, неврологическая, травматическая, эмбриональная, гипоксическая и пр. Среди современных теорий можно выделить теорию циркулирующих эндотелиальных клеток-предшественников, плацентарную теорию (нарушение плаценты во время беременности) и др. Однако в настоящее время нет ни одной общепризнанной, подтверждённой теории, которая могла бы достоверно объяснить появление младенческих гемангиом.
Наиболее правдоподобной теорией развития младенческой гемангиомы можно считать влияние вирусного заболевания беременной женщины (возможно, вирусоносительство, контакт с вирусным больным) в период с 6 по 10 неделю беременности (в I триместре) [3]. В результате проникновения вируса в кровь беременной происходит повреждение плацентарного барьера, что приводит к миграции клеток плаценты в кожу плода. Данная теория позволяет объяснить, почему младенческая гемангиома располагается на различных участках кожи и появляется после рождения ребёнка. Как показали исследования, клетки младенческой гемангиомы иммуногистохимически идентичны клеткам плаценты. Предполагается, что патологические клеточные массы залегают в зонах с низким уровнем кровотока, активируются только после рождения ребёнка (в ходе гормонального всплеска) и начинают формировать патологическую кровеносную структуру.
Патогенез младенческой гемангиомы изучен не до конца, проводится дальнейшее изучение данного процесса. Есть теория клеточного происхождения из собственных внутренних эндотелиальных клеток-предшественников (endothelialprogenitorcells — EPCs) или ангиобластов плаценты. Также считается, что имеет значение воздействие внутренних (ангио- и васкулогенез) и внешних факторов (тканевая гипоксия и нарушения тканевого развития).
После возникновения младенческая гемангиома претерпевает ряд изменений, которые можно разделить на несколько этапов:
- фаза пролиферации (активный рост);
- фаза стабилизации (завершение активного роста);
- фаза инволюции (обратное развитие гемангиомы, сопровождающееся уменьшением её размеров).
Рост опухоли происходит за счёт быстрой клеточной пролиферации (разрастания) эндотелиальных клеток. Капиллярный эндотелий этих опухолей приобретает способность к неоангиогенезу (формированию новых кровеносных сосудов) в присутствии абиогенных факторов, которые секретируются клетками самой гемангиомы. К таким факторам относится фактор роста фибробластов (FGF-2, bFGF) и эндотелия сосудов (VEGF), коллагеназы IV типа, урокиназы и антигена пролиферации клеток.
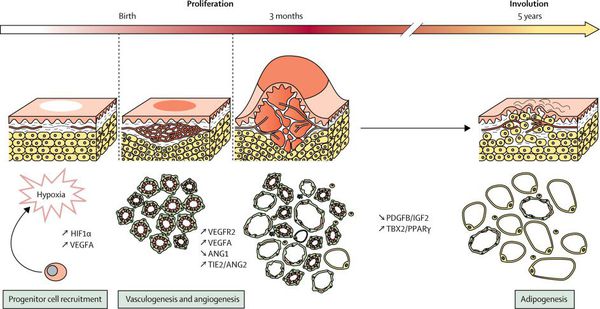
Механизм роста сосудистой опухоли
Классификация и стадии развития гемангиомы у детей
По классификации Международного общества по изучению сосудистых аномалий (ISSVA) 2018 года заболевание относится к сосудистым опухолям. Оно делится на следующие виды:
- поверхностные — патологическое разрастание сосудов только на поверхности кожи (рис. 1-2);
- глубокие — патологическое разрастание сосудов в толще кожи и подкожно-жировой клетчатке, без кожных проявлений (рис. 3);
- комбинированные — сочетание поверхностных и глубоких гемангиом (рис. 4).
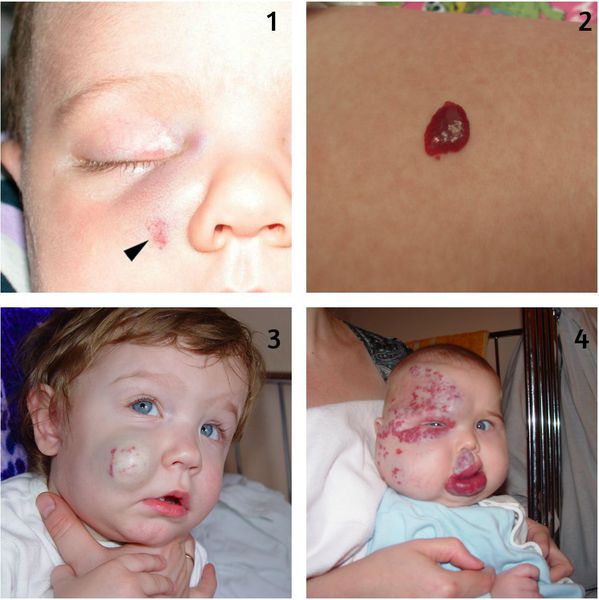
Классификация гемангиом по клиническим признакам
Также младенческие гемангиомы разделяют по объёму поражения кожи:
- очаговые — занимающие ограниченный участок на коже;
- многоочаговые — состоят из нескольких очаговых гемангиом;
- сегментарные — обширные, захватывающие одну анатомическую зону.
Гемангиоматоз — это появление множественных небольших гемангиом (от 1-2 мм). Количество образований при гемангиоматозе варьируется от 5 до 1000 элементов на коже и слизистых. Такие гемангиомы располагаются на поверхности кожи, но иногда встречается сочетание небольших поверхностных гемангиом с комбинированными.
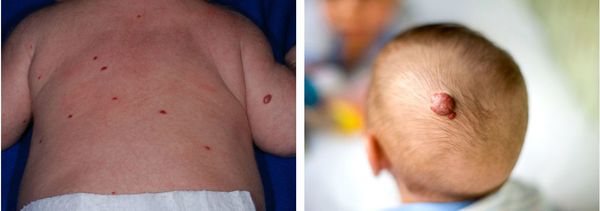
Множественные и единичные гемангиомы
Гемангиоматоз бывает двух видов:
- доброкачественный неонатальный гемангиоматоз;
- диффузный неонатальный гемангиоматоз, при котором гемангиомы есть не только на коже, но и в печени, селезёнке или кишечнике.
До настоящего времени по отношению к заболеванию используются устаревшие термины, такие как «кавернозная», «капиллярная», «утёсовидная» гемангиома, «клубничное врождённое пятно» и другие. Использование этих неверных терминов усложняет процесс диагностики и вносит определённую путаницу в общение между специалистами. Например, под термином «капиллярная гемангиома» может скрываться как младенческая гемангиома, так и капошиформная гемэндотелиома.
| ОПУХОЛИ | |
|---|---|
| Корректный термин | Устаревший термин |
| Младенческая гемангиома | Ангиома Капиллярная гемангиома Кавернозная гемангиома Клубничная гемангиома |
| Капошиформная гемангиоэндотелиома | Капиллярная гемангиома |
| Пиогенная гранулёма | Гемангиома |
Гемангиома может быть одним из симптомов различных синдромов:
PHACE(s) — это синдром, при котором наличие сегментарной младенческой гемангиомы в области иннервации тройничного нерва сочетается с одной или более аномалиями: патологией задней черепной ямки, артериальной цереброваскулярной патологией, пороком сердца или магистральных сосудов, сердечной недостаточностью, глазными или эндокринными патологиями, расщелиной грудины или грыжей белой линии живота.
Данный синдром выявляется у 2,3 % детей с младенческими гемангиомами, в 90 % случаев болеют девочки. Чаще всего встречается цереброваскулярная аномалия (72 %). У 8 % детей отмечается инсульт во младенчестве [25][26].
| Буква акронима |
Обозначение | Патологические изменения |
|---|---|---|
| P | Posteriorfossa (задняя черепная ямка или другая патология головного мозга) |
• Синдром Денди — Уокера • Патология спинного мозга |
| H | Hemangioma (гемангиома) |
• Поверхностная обширная гемангиома, обычно на лице, в области прохождения тройничного нерва |
| A | Arterialabnormalities (артериальная патология головного мозга, шеи или грудной клетки) |
• Функционирующие эмбриональные сосуды • Маленькие, извитые артерии • Патология ветвления артерий |
| C | Cardiacanomaly (врождённые пороки развития сердца) |
• Любая структурная патология сердца и/или магистральных сосудов |
| E | Eye abnormalities (патология глаза) |
• Катаракта • Глаукома • Патология сетчатки, радужки |
| S | Sternal (грудинные) или другие деформации, расположенные по срединной линии |
• Отсутствие грудины • Аномалии грудины • Гипотиреоз • Расщелина верхней губы или твёрдого нёба • Любая патология, расположенная по срединной линии выше пупка или проходящая по грудине (например, грыжа белой линии живота) |
LUMBAR — это синдром, характеризующийся сочетанием младенческой гемангиомы в области нижней половины туловища с изъязвлением, а также урогенитальными аномалиями, миелопатией, деформацией костей, аноректальными мальформациями или артериальными и почечными аномалиями. Встречается чаще у девочек (в 63 %). У 30 % пациентов имеется только одна сопутствующая аномалия. Риск появления язв достигает 70 % [27].
| Буква акронима |
Обозначение | Патологические изменения |
|---|---|---|
| L | Lower body (младенческая гемангиома нижней половины туловища) или Lipoma (липома) |
• Сегментарная младенческая гемангиома промежности (часто с изъязвлением) • Липома • Невус • Крестцовая воронка |
| U | Urogenital anomaly (урогенитальная патология) или Ulceration (изъязвление) |
• Экстрофия мочевого пузыря • Пузырно-мочеточниковый рефлюкс • Клиторомегалия • Пороки половых губ • Гипоспадия • Расщепление мошонки |
| M | Myelopathy (миелопатия) |
• Экстрофия мочевого пузыря • Пузырно-мочеточниковый рефлюкс • Клиторомегалия • Пороки половых губ • Гипоспадия • Расщепление мошонки |
| B | Bone deformities (костная деформация) |
• Удлинение размера стопы • Сколиоз • Патология копчика |
| A | Anorectalmalformation (аноректальные врождённые пороки развития) или Arterialanomalies (артериальные врождённые пороки развития) |
• Неперфорированный анус • Свищи (ректо-вестибулярный, ректо-вагинальный, ректо-уретральный, ректо-промежностный) • Аберрантные артерии • Функционирующие эмбриональные коммуникации |
| R | Renalanomalies (врождённые пороки развития почек) |
• Единственная почка • Тазовая эктопия • Гидронефроз |
Синдром Казабаха — Мерритта, известный также под названием синдрома гемангиомы с тромбоцитопенией, чаще всего проявляется наличием большого сосудистого образования (самое частое образование — капошиформная гемэндотелиома, но могут быть и другие образования), которое осложнено тромбоцитопенией, гемолитической анемией и коагулопатией. Все эти факторы приводят к тяжёлым трудно останавливаемым кровотечениям. У мальчиков и девочек синдром Казабаха — Мерритта встречается одинаково часто.
Осложнения гемангиомы у детей
Самым частым осложнением во время пролиферации образования является изъязвление, которое возникает примерно в 16 % случаев комбинированных младенческих гемангиом. Чаще всего язвы возникают в области губ, зонах естественных складок и под подгузником, так как в этих местах постоянно влажная среда. Порой процесс изъязвления остановить сложно. Раны при этом глубокие и вяло гранулирующие. Гемангиомы заживают вторичным натяжением, с присоединением воспалительного процесса, образованием атрофического или гипертрофического рубца. При изъязвлении могут быть разрушены хрящи носа, ушей, возникает деформация губ, что приводит к появлению значительных косметических и функциональных нарушений [5][7][8]
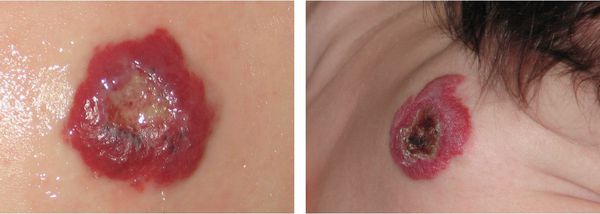
Изъязвление гемангиомы
Кровотечение из гемангиомы является вторым по частоте осложнением, которое возникает вследствие травмирования или на фоне появления раневого дефекта (изъязвления). Оно может быть обильным и трудно останавливаемым. В некоторых случаях не помогает даже гемостатическая губка.
Если опухоли располагаются в зонах сложной анатомической локализации, то при быстром росте они могут нарушить работу близлежащего органа:
- локализация в параорбитальной области может привести к снижению остроты зрения, появлению амблиопии, косоглазию и птозу века;
- локализация в области слизистой губ и языка нарушает процесс пищеварения, так как ребёнок из-за открытой раны отказывается от еды и не набирает вес;
- локализация в области век, ушей и носа может привести к разрушению соответствующих хрящей.
У детей с обширными младенческими гемангиомами и большим артериовенозным шунтированием (сбросом) может возникнуть застойная сердечная недостаточность. При обширных младенческих гемангиомах, расположенных в области лица, может возникнуть гипотиреоидизм (недостаточная функция щитовидной железы, сопровождающаяся снижением выработки гормонов).
Диагностика гемангиомы у детей
Для постановки диагноза «младенческая гемангиома» достаточно проведения специалистом грамотного осмотра и ультразвукового исследования (УЗИ).
При осмотре тщательно собирается анамнез (уточняются сроки появления гемангиомы и динамика изменений), визуально оценивается поверхность поражения. Пальпаторно можно определить локальную гипертермию (повышение температуры). Все перечисленные методы исследования являются субъективными и не позволяют определить истинный размер сосудистой опухоли и её взаимоотношение с окружающими тканями. Более точную структурную характеристику образования дают инструментальные методы исследования.
Для уточнения размеров и объёма гемангиомы применяется ультразвуковое исследование сосудистой опухоли с одновременной допплерографией сосудов, питающих ткани опухоли и входящих в её состав. Данный метод достаточно информативен и неинвазивен (не повреждает кожу). Младенческие гемангиомы могут быть различными по плотности структурами с различным типом кровоснабжения [30]. Для определения тактики лечения не столь важно знать потоковые характеристики, сколько толщину самой опухоли.
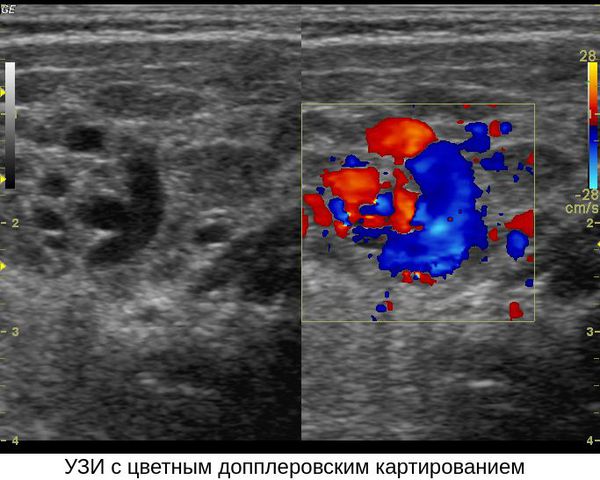
УЗИ гемангиомы с цветным допплеровским картированием
Если после осмотра и УЗИ возникают затруднения при постановке диагноза, рекомендуется выполнять биопсию опухоли с проведением иммуногистохимического исследования для определения реакции GLUT-1 — специфического маркера для младенческой гемангиомы [31]. Но следует учитывать, что данная процедура является инвазивной и её не следует выполнять рутинно.
Также для подтверждения диагноза возможно выполнение магнитно-резонансной томографии (МРТ), иногда с внутривенным контрастированием. Но поскольку данный метод требует проведения наркоза, его также не следует использовать рутинно для диагностики младенческой гемангиомы.
Проведение компьютерной томографии (КТ) и ангиографии для диагностики младенческой гемангиомы является избыточным, поскольку КТ связано с высокой лучевой нагрузкой. Кроме того, для проведения КТ нужно выполнить внутривенное контрастирование. Маленьким детям КТ также проводится под наркозом.
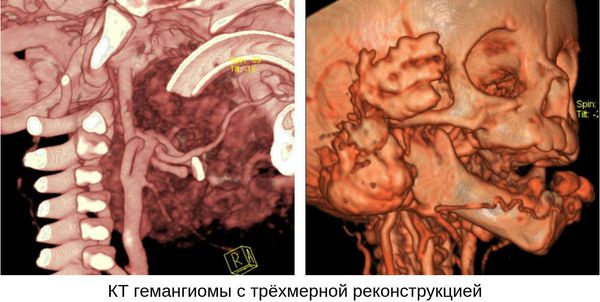
КТ гемангиомы с трёхмерной реконструкцией
Лечение гемангиомы у детей
В настоящее время есть различные способы лечения младенческих гемангиом. Многие из них уже утратили своё значение, другие успешно используются и в настоящее время. Основной вектор лечения — активное наблюдение или проведение того или иного вида терапии уже с момента установки диагноза.
При выборе тактики лечения следует руководствоваться несколькими факторами:
- возраст ребёнка (чем младше пациент, тем выше риск дальнейшего роста гемангиомы);
- вид гемангиомы и её локализация;
- наличие осложнений;
- желание родителей проводить ту или иную терапию;
- опыт доктора [24].
Чтобы помочь врачам определиться с тактикой лечения младенческой гемангиомы, российские хирурги Д. А. Сафин и Д. В. Романов предложили специальную оценочную шкалу. С её помощью можно оценить необходимость проведения медикаментозного лечения бета-адреноблокаторами. В данной шкале учитывается как возраст ребёнка и локализация гемангиомы, так и её размер, количество и толщина (наличие патологического объёма) [28].
Оценочная шкала для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами
| Критерии | Описание | Баллы |
|---|---|---|
| Возраст | 0-4 мес. | 4 |
| 5-8 мес. | 3 | |
| 9-12 мес. | 2 | |
| 1 год и старше | 1 | |
| Локализация | Орбита, нос, губы, уши | 4 |
| Промежность, ягодицы, гениталии | 4 | |
| Гемангиоматоз | 4 | |
| Паренхиматозные органы и железы | 4 | |
| Волосистая часть головы и другие части лица | 3 | |
| Шея | 3 | |
| Область суставов | 2 | |
| Кисти и стопы | 2 | |
| Туловище | 1 | |
| Конечности | 1 | |
| Размер (диаметр) |
Более 5 см | 2 |
| 1-5 см | 1 | |
| До 1 см | 0 | |
| Патологический объём |
Есть | 1 |
| Нет | 0 | |
| Количество | 5 и более элементов | 1 |
| 1-4 элемента | 0 | |
| Осложнения | Есть | 1 |
| Нет | 0 |
Врач проводит осмотр пациента, оценивает указанные критерии и суммирует баллы. При наборе от 9 до 14 баллов показано системное медикаментозное лечение, а при наборе от 4 до 8 баллов медикаментозная терапия не требуется.
Во время оценки расположения гемангиомы необходимо учитывать не только косметический дефект, но и риск появления различных осложнений. К таким «критическим зонам» относятся область ушей, носа, губ и век (орбиты глаза). Например, при разрушении хряща уха возникнет стойкая деформация ушной раковины, для коррекции которой потребуется пластическая операция. При расположении младенческих гемангиом в области промежности и ягодиц часто появляются изъязвления, которые трудно заживают, поэтому такая локализация также является критической.
Большой размер опухоли указывает на активный процесс пролиферации, что сопровождается риском дальнейшего роста гемангиомы и высокой вероятностью появления различных осложнений.
В тактике лечения младенческой гемангиомы также необходимо учитывать наличие глубокого (подкожного) компонента опухоли. Он не поддаётся местному лечению и воздействию лазера, что приводит к прогрессии опухоли в глубоких слоях подкожно-жирового слоя. Поэтому в данном случае рекомендуется прибегать к медикаментозной терапии.
Чем больше количество гемангиом на коже, тем сложнее проводить местную терапию. Наличие более пяти сосудистых опухолей существенно повышает риск появления гемангиомы во внутренних органах (диффузного неонатального гемангиоматоза).
Все методы лечения младенческих гемангиом условно можно разделить на две категории:
- Консервативное (неинвазивное) лечение: оральный приём лекарства, примочки, выжидательная тактика (лечение временем) и лазерное лечение.
- Оперативное (инвазивное) лечение: уколы (склерозирование) или операция (удаление гемангиомы).
Консервативное (неинвазивное) лечение
Выжидательная тактика
Данное лечение широко практиковалось до появления бета-адреноблокаторов. Сейчас к данному методу также можно прибегать, но необходимо учитывать: чем младше ребенок, тем выше риск роста опухоли. Выжидательная тактика требует частых и систематических контрольных осмотров для определения возможного роста гемангиомы.
Медикаментозное лечение
Бета-адреноблокаторы. В 2008 году французский дерматолог Лате-Лабрез (C. Leaute-Labreze) открыла действие пропранолола на младенческие гемангиомы. С этого периода начался «золотой век» бета-адреноблокаторов в терапии младенческих гемангиом. Учитывая низкий риск побочных эффектов и высокую эффективность лечения, они стали «первой линией» лечения данной болезни.
До настоящего времени неизвестен точный механизм действия бета-адреноблокаторов. Предположительно, он включает сужение сосудов, подавление VEGF-A (фактора роста эндотелия сосудов), стимуляцию апоптоза (естественного «разбора» патологических тканей). Исследования выявили наличие β2-адренергических рецепторов и VEGF-A в капиллярах разрастающейся младенческой гемангиомы, которые уменьшаются при подавлении β2-адренергических рецепторов.
Бета-адреноблокаторы могут использоваться местно в виде примочек или системно — введение лекарства внутрь. Для местного лечения используются глазные капли или глазной гель на основе тимолола. Для системной терапии применяются препараты Пропранолол или Атенолол. Каждый из них имеет свои особенности в дозировке, кратности приёма и риск развития побочных эффектов.
Сравнение фармакологической активности препаратов Пропранолол и Атенолол.
| Показатели фармакологической активности |
Пропранолол | Атенолол |
|---|---|---|
| Биодоступность | 20-30 % | 40-60 % |
| Период полувыведения препарата | 3-5 часа | 6-9 часов |
| Липофильность (проходимость через клеточную мембрану) |
+++ | – |
| Выведение препарата из организма | Печень 100 % | Почки 90 %, печень 10 % |
Стероидные гормоны — один из самых старых способов медикаментозного лечения младенческих гемангиом. Данный метод используется с 1960 года по настоящее время и является «второй линией» терапии. До 2008 года он был основным способом лечения гемангиом, особенно при активном росте опухоли.
Механизм влияния глюкокортикостероидов на младенческую гемангиому до сих пор до конца не ясен. Однако известно, что стероидные гормоны оказывают влияние на адипогенез, угнетают образование новых сосудов и снижают выработку проангиогенных белков (VEGF-A и пр.).
Стероидные гормоны в таблетках можно применять в виде системного медикаментозного лечения. Учитывая высокий риск побочных эффектов глюкокортикостероидов и появление бета-адреноблокаторов, данный метод стал применяться гораздо реже. Основные показания к его назначению — осложнённые гемангиомы и невосприимчивость образования к лечению бета-адреноблокаторами. Средний курс лечения — от 4 до 12 недель (максимальная доза). Иногда терапия стероидными гормонами может продолжаться до 9-12 месяцев жизни ребёнка.
Также возможно введение глюкокортикоидов внутрь опухоли. Обычно для такого лечения используются инъекции Триамцинолона или смесь Триамцинолона и Бетаметазона. Как правило, такое лечение назначается для маленьких объёмных образований.
Цитостатики (Цитоксан, Винбластин и Авастин), как утверждают зарубежные авторы, способствуют прекращению деления опухолевых клеток в метафазе. Однако в России этот метод не нашёл применения, так как Цитоксан действует на рост чувствительных, быстро пролиферирующих клеток, тем самым угнетая эритроцитарный росток крови и развитие яйцеклетки. Также существует мнение, что после применения Цитоксана возникает риск развития вторичной злокачественной опухоли — ангиосаркомы.
Винкристин — это цитостатический препарат, алкалоид растения розовый барвинок (Vincarosea). Он вызывает апоптоз (регулируемый процесс клеточной гибели) эндотелиальных клеток, уменьшает выработку их факторов роста. Как правило, лечение Винкристином проводится при сосудистой патологии, которая не является истинной младенческой гемангиомой, а сопряжена с капошиформной гемэндотелиомой или пучковой ангиомой с синдромом Казабаха — Мерритта. Лекарство вводится еженедельно через центральный катетер.
Данный метод лечения может быть полезен при отсутствии эффекта терапии стероидными гормонами. Его назначение проводится при непосредственном участии онкологов. К побочным действиям препарата относятся раздражение кожи и появление сыпи, нейротоксичность, запоры, параличи черепных нервов, боль в костях, алопеция, мышечная слабость. Как правило, побочные эффекты кратковременны.
Интерфероны (Интерферон-альфа-2а, Интерферон-альфа-2b и Имиквимод — 5% мазь Алдара) стимулируют секрецию интерферонов, которые подавляют факторы роста эндотелия и фибробластов, а также способствуют некрозу опухоли. Они применяются при неэффективности стероидной терапии. Действие этих препаратов заметно только после четырёх месяцев применения.
Поскольку интерфероны вызывают массу осложнений (анемию, нейтропению, гипотиреоидизм, лихорадку, нейроплегию), их применение при лечении детей младшего возраста не оправданно.
Лазерная коррекция
Для лечения сосудистой патологии используются лазеры с длиной волны 532 и 585 нм, реже 1064 нм. Данные лазеры не повреждают кожный покров, поэтому относится к консервативному лечению.
Работа лазеров основана на теории селективного фототермолиза, которая была описана в 1980 году. Лазерное излучение имеет постоянную длину волны, но поглощается тканями по-разному. Это объясняется наличием в коже хромофоров (воды, меланина и гемоглобина). Результатом такого поглощения энергии является нагревание ткани. Например, длина волны 532 и 585 нм лучше всего поглощается оксигемоглобином, за счёт чего происходит изолированное нагревание сосуда, приводящее к повреждению его эндотелия без вреда для окружающих тканей. В результате происходит закрытие сосуда.
После лазерной обработки не остаются шрамы и рубцы.
Оперативное (инвазивное) лечение
Склерозирование гемангиомы
Данный метод можно использовать при небольших поверхностных образованиях. Для склеивания сосудов опухоли внутрь них вводится специальный препарат, который повреждает эндотелий патологических капилляров и стимулирует образование тромба. В итоге формируется фиброзный подкожный рубец [4][5][7][16].
Данный метод требует этапности — проведения курса лечения через определённые временные интервалы, например, выполнение склеротерапии раз в 1-1,5 месяца. Это связано с быстрым кровотоком в гемангиоме, который сокращает время воздействия склерозанта на эндотелий, тем самым снижая его эффект.
Склерозирование гемангиомы
Предлагаемые склерозанты, например, Этоксисклерол и Фибро-вейн, предназначены для склерозирования вен нижних конечностей. Обязательным условием их применения является введение препарата в кровеносное русло. Они могут вызывать нарушение микроциркуляции вокруг гемангиомы вплоть до некроза опухоли, что приведёт к грубым рубцовым изменениям. Спирт также не следует использовать для склерозирования сосудистых образований. Он хоть и обладает выраженным склерозирующим эффектом, но часто его применение сопровождается появление побочных эффектов.
Криодеструкция (удаление жидким азотом)
Разрушить очаг опухоли можно благодаря жидкому азоту температурой −195,6 °C. Он представляет собой жидкость без цвета и запаха, которая стерильна, нетоксична, инертна по отношению к биологическим тканям и не воспламенима. Во время прижигания гемангиомы жидким азотом чётко отграничивается очаг опухоли, который к 21-30 дню после криовоздействия замещается органотипическим регенератом.
Остановить рост и полностью устранить обширные и глубокие гемангиомы, имеющие обильное кровообращение, при помощи криодеструкции невозможно. Обычно она не приносит желаемого результата, так как оставляет косметические дефекты, а во многих случаях приводит к активизации роста гемангиомы. Поэтому данный метод лучше использовать при лечении локальных необширных гемангиом [5][8][21].
Криодеструкция гемангиомы
Хирургический метод лечения
Радикальность хирургического лечения гемангиом заключается в полном удалении всех поражённых опухолью тканей. Ранее считалось, что хирургическое удаление образование опасно осложнениями: обильным кровотечением во время операции и повреждением вовлечённых в опухоль нервов, лимфоузлов, крупных артериальных и венозных стволов. Сейчас же с возникновением современных методов исследования появилась возможность одномоментного удаления сосудистой опухоли в пределах здоровых тканей, не затрагивая при этом важные анатомические структуры [5][7][8].
Хирургическому удалению подлежат не все гемангиомы: его следует использовать только при наличии жизнеугрожающих состояний, например, при кровотечении или при перекрытии дыхательных путей, но чаще всего к нему прибегают на завершающей стадии инволюции, когда кровотока в гемангиоме уже почти нет — чаще всего в 4-5 лет.
Объём операции определяется возможностью выполнить её без необратимого косметического дефекта, образования грубого рубца и риска нарушения функции близлежащих органов. В связи с этим хирургическое лечение имеет свои противопоказания [5][7][8][21].
Устаревшие методы лечения
Лучевая терапия (БФРТ)
Суть данного метода заключается в облучении участка кожи рентгеновскими лучами с небольшого расстояния. Такое излучение поглощается преимущественно в поверхностных тканях и эффективно только при младенческих гемангиомах, расположенных исключительно на поверхности кожи.
В результате рентгенотерапии в гемангиоме формируются «рубцы», а на поверхности кожи — телеангиоэктазии (сосудистые звездочки). В итоге для получения хорошего косметического результата в дальнейшем требуется либо пластическая операция, либо лазерная обработка области проведения близкофокусной терапии [7][10].
Прогноз. Профилактика
Прогноз младенческой гемангиомы зачастую благоприятный, в большинстве случаев она является косметическим дефектом, в очень редких случаях может представлять угрозу для жизни (при обильном кровотечении или при перекрытии дыхательных путей), вызывать нарушение работы некоторых органов (например, вызывать амблиопию) или стойкую деформацию (при разрушении хрящей).
У данного заболевания нет мер профилактики, но существуют некоторые ограничения, которые позволят сдерживать рост доброкачественной сосудистой опухоли. Например, не стоит стимулировать кровоток в области гемангиомы массажем или физиотерапией, так как это может спровоцировать рост опухоли. Также стоит ограничить воздействие ультрафиолета на область гемангиомы [5][8].
Детям с младенческими гемангиомами медотвод от проведения вакцинации не даётся. Такие пациенты должны получать прививки согласно национальному календарю. До настоящего времени нет доказательств влияния вакцины на рост гемангиомы.
Младенческая гемангиома (Инфантильная гемангиома)
Младенческая гемангиома – это доброкачественная сосудистая опухоль, которая развивается при патологической пролиферации клеток эндотелия. Заболевание возникает при нарушении ангиогенеза вследствие внутриутробной гипоксии, недоношенности, сопутствующих пороков развития. Классические признаки гемангиомы: красное бугристое новообразование, которое не болит и не вызывает дискомфорт. Диагностику проводят по данным внешнего осмотра, УЗИ, МРТ с контрастированием. Лечение определяется клинической ситуацией: динамическое наблюдение, медикаментозная терапия, аппаратное или хирургическое удаление ангиомы.
Общие сведения
Младенческие (инфантильные) гемангиомы занимают первое место среди сосудистых аномалий в педиатрии. Распространенность заболевания составляет около 5% у доношенных детей и резко повышается у недоношенных. Риск образования гемангиомы определяется весом новорожденного – среди младенцев с экстремально низкой массой тела (менее 1500 г) частота болезни достигает 25-30%. Девочки болеют в 2,5-4 раза чаще мальчиков. Актуальность проблемы обусловлена не только косметическим дефектом, но и повышенным риском аномалий внутренних органов у таких пациентов.
Младенческая гемангиома
Причины
Этиологическая структура заболевания пока недостаточно изучена. Ученые выдвигают генетическую, эмбриональную и другие гипотезы, но ни одна из них пока не доказана. На сегодняшний день главной причиной младенческой гемангиомы называют антенатальную и перинатальную гипоксию, которая активизирует выработку эндотелиального фактора роста VEGF. Выделяют несколько предрасполагающих факторов развития болезни:
- Недоношенность. Высокий риск заболевания обусловлен недоразвитием сосудистой сети. У преждевременно рожденных детей эндотелий сосудов сохраняет эмбриональную структуру и повышенную чувствительность к стимулирующим факторам.
- Осложнения беременности. Гемангиомы чаще возникают у младенцев, матери которых перенесли тяжелый токсикоз, преэклампсию, патологии прикрепления плаценты или ее преждевременную отслойку.
- Экстрагенитальные заболевания. Антенатальная гипоксия у плода зачастую возникает при наличии у матери железодефицитной анемии, артериальной гипотонии, бронхиальной астмы, заболеваний печени и почек.
- Пороки развития. Младенческие гемангиомы ассоциированы с синдромом LUMBAR/PELVIS/SACRAL, который характеризуется аномалиями аногенитальной зоны, почек, спинного мозга. Также сосудистые опухоли встречаются при синдроме PHACE/PHACES, протекающего с поражением сердца, глаз, ЦНС.
Патогенез
Младенческая гемангиома имеет эмбриональное происхождение и обусловлена нарушениями ангиогенеза – формирования сосудов. Ангиогенез стимулируется двумя основным биоактивными веществами: VEGF и фактором роста фибробластов (FGF). Под их влиянием начинается дифференцировка мезодермальных ангиобластов, реорганизация внеклеточного матрикса, увеличение синтеза интегрина и кадгерина, которые необходимы для роста сосудистой сети.
В развитии инфантильной гемангиомы выделяют 3 фазы: пролиферации, стабилизации и инволюции. На первом этапе она содержит незрелые сосуды, которые представлены большими скоплениями эндотелия и минимальными просветами для тока крови. Далее патологическая сосудистая сеть дифференцируется и содержит капилляры обычной структуры с уплощенным эндотелием. При инволюции сосуды постепенно замещаются коллагеновыми волокнами и жировыми клетками.

Младенческая гемангиома
Классификация
По количеству и особенностям расположения младенческие гемангиомы подразделяются на 3 типа: фокальные – единичные опухоли, сегментарные – образования, которые соответствуют определенному дерматому, мультифокальные – множественные очаги сосудистой пролиферации. В практической педиатрии также используется вторая классификация, согласно которой болезнь подразделяется на 4 формы по глубине поражения тканей:
- Поверхностная (кожная). Самый распространенный вариант, который встречается в 30-60% случаев. Гемангиома имеет ярко-красный цвет, четкие края и шероховатую поверхность. Опухоль выступает над уровнем кожи.
- Подкожная. Младенческая сосудистая опухоль располагается в глубоких слоях дермы или в подкожной клетчатке. Кожа над ней багрово-синюшная, покрыта расширенными поверхностными венами. При глубоком залегании гемангиомы внешние признаки отсутствуют.
- Смешанная. Состоит из двух частей – поверхностная кожная опухоль красного цвета и глубоко залегающая опухоль, которая придает коже синюшный оттенок. Аномальные сосуды располагаются по всем отделам дермы и гиподермы.
- Атипичная (абортивная). Проявляется розовым или красным пятном, при осмотре которого определяется тонкая сеть капилляров и телеангиэктазий. Изменения сопровождаются отечностью и инфильтрацией мягких тканей.
Симптомы младенческой гемангиомы
У 30% детей патология присутствует с рождения, у остальных 70% она появляется в течение 2-3 недель. Появлению классических признаков заболевания нередко предшествуют неспецифические локальные изменения: бледно-розовое пятно, расширенная сеть капилляров, участок побледнения кожи. Затем на этом месте начинает прогрессировать сосудистая аномалия, которая в течение нескольких месяцев приобретает вид типичной гемангиомы.
У 40% пациентов младенческая гемангиома располагается на голове, прежде всего в области лица, 20% случаев приходится на поражение шеи. Оставшиеся 40% новообразований локализованы на коже туловища и конечностей. Большинство опухолей имеют небольшой размер – до 3 см, и состоят из одного локализованного очага. Крупные и гигантские формы встречаются реже, в основном они представлены смешанными ангиомами со склонностью к пролиферации в подкожной клетчатке.
Кожная младенческая гемангиома достигает максимальных размеров и интенсивности окраски к 5-8 месяцам жизни ребенка, подкожные и смешанные формы созревают дольше – в течение одного года. Новообразование безболезненно, поэтому основной проблемой выступает косметический дефект. У 5% детей со смешанной гемангиомой сосуды растут в течение 2-х лет и достигают гигантских размеров – увеличиваются в 3 и более раза от своего начального диаметра.
Небольшие новообразования в большинстве случаев регрессируют в дошкольном возрасте. На месте сосудистой опухоли у 84% детей наблюдаются единичные телеангиэктазии, в 47% случаев происходит избыточное разрастание фиброзных волокон, в 32% – локальная атрофия кожи. Младенческие гемангиомы лица, которые достигают более 2 см в диаметре, могут регрессировать через стадию рубцовых изменений.
Осложнения
Наиболее распространены локальные осложнения, причем большинство из них проявляется в первые 12 месяцев жизни младенца. У 16% детей в области кожной гемангиомы возникает воспаление и формируется язва, которая чревата вторичным инфицированием, обильным кровотечением. Изъявление сопровождается сильными болями, а при заживлении раны может формироваться рубец. Изредка возникает некроз сосудистой опухоли.
Характер негативных последствий зависит от локализации младенческой гемангиомы. Если она располагается на веках, возможно косоглазие, синдром «ленивого глаза», астигматизм. Опухоль на губе чревата нарушениями сосания, жевания, становления речи. Поражение носа иногда осложняется деформацией хрящевых структур – возникает так называемая гемангиома Сирано. Образование в зоне промежности может нарушать процессы мочеиспускания и дефекации.
Висцеральные осложнения признаны наиболее опасными. При гемангиоме в области лба и висков у 75% пациентов есть риск мальформации головного мозга. Новообразования в области щечно-скуловой зоны и подбородка могут сопровождаться кардиоваскулярными аномалиями, поражением дыхательных путей, развитием респираторного дистресс-синдрома. При наличии более 5 ангиом на коже аналогичные сосудистые аномалии зачастую определяются в печени.
Диагностика
При выявлении младенческой гемангиомы ребенку требуется консультация детского дерматолога и хирурга. На первичном приеме собирают анамнез беременности и родов, изучают размеры и локализацию новообразования, оценивают общее состояние здоровья младенца. Болезнь имеет типичные внешние признаки, по которым ставят диагноз. Для уточнения особенностей гемангиомы у конкретного пациента проводятся исследования:
- Ультразвуковая диагностика. УЗИ мягких тканей назначают при подкожных младенческих гемангиома для точного определения их размера и глубины залегания. УЗИ печени показано при множественных сосудистых опухолях на коже. При подозрении на артериовенозную мальформацию выполняется нейросонография.
- МРТ с контрастированием. Уточняющую диагностику выполняют при фокальных подкожных гемангиомах, «сложной» локализации опухоли в области лица и шеи. МРТ органов брюшной полости и грудной клетки назначается при подозрении на висцеральные осложнения,
Дифференциальная диагностика
Младенческую гемангиому дифференцируют с «винным пятном» (пламенеющим невусом), который имеет сходные внешние проявления. Основное отличие заключается в структуре патологии: при гемангиоме изменяются сосудистые стенки, а пламенеющий невус возникает при увеличении количества капилляров, образующих густую сеть. Дифференциальную диагностику проводят с другими типами новообразований: пиогенной гранулемой, ангиофибромой, гемангиоэндотелиомой, ангиосаркомой.

Удаление младенческой гемангиомы лазером
Лечение младенческой гемангиомы
Консервативная терапия
Учитывая высокую частоту спонтанного регресса патологии, при небольших опухолях ограничиваются выжидательной тактикой. Во время плановых визитов контролируют динамику изменения размеров и внешнего вида сосудистого образования. В благоприятных случаях младенческая гемангиома постепенно светлеет от центра к краям, сосуды спадаются и перестают возвышаться над поверхностью кожи. После полной инволюции на месте опухоли остается дряблая кожа нормального оттенка.
Активная терапевтическая такая тактика показана при осложненном течении гемангиомы, образовании гигантских размеров, повышенном риске функциональных нарушений и косметических дефектов. Первая линия лечения – бета-адреноблокатор пропранолол, который способствует медленному регрессу новообразования. Вторая линия терапии – кортикостероиды или цитостатики, которые назначаются при необходимости быстро остановить рост опухоли и уменьшить ее размеры.
Хирургическое лечение
Оперативные вмешательства выполняются в фазе инволюции, если опухоль не рассасывается самостоятельно или оставляет после себя рубцовые дефекты. По возможности используют малотравматичные методы лечения – лазерную коагуляцию и криотерапию, чтобы избежать кровотечений и получить хороший эстетический результат. В сложных случаях проводится хирургическое иссечения младенческой гемангиомы с последующей кожной пластикой.
Прогноз и профилактика
Около 76-90% младенческих гемангиом подвергаются обратному развитию в первые 5-7 лет жизни ребенка. Прогноз благоприятный, за исключением случаев гигантских сегментарных опухолей и сопутствующих сосудистых поражений внутренних органов. Основное направление профилактики – рациональное ведение беременности и устранение факторов, которые вызывают внутриутробную гипоксию, провоцируют преждевременные роды.
|
Литература 1. Гемангиома инфантильная/ Клинические рекомендации Минздрава РФ. – 2023. 2. Сосудистые аномалии наружной локализации/ Клинические рекомендации Российского общества пластических, реконструктивных и эстетических хирургов. – 2020. 3. Междисциплинарный подход к лечению младенческих гемангиом/ Н.П. Котлукова// Педиатрия. Журнал им. Г.Н. Сперанского. – 2021. – №3. 4. Младенческая гемангиома: классификация, клиническая картина и методы коррекции/ О.В. Шептий, Л.С. Круглова// Российский журнал кожных и венерических болезней. – 2016. – №3. |
Код МКБ-10 D18.0 |
Младенческая гемангиома — лечение в Москве
Сейчас многие дети появляются на свет с меткой — ярко-красным или чуть синеватым пятном. В подавляющем большинстве случаев такой дефект является врожденным, но иногда он может проявиться в первые несколько недель жизни крохи. Малыш может иметь несколько таких отметин, и на сегодняшний день медики не знают точных причин их возникновения. Иногда отметины на теле ребёнка проходят сами по себе, а иногда врачи рекомендуют устранять их оперативным путем.
Что такое гемангиома?

Такое образование по своей сути является доброкачественной сосудистой опухолью. Гемагиома способна поражать слой поверхностных либо слизистых тканей, иногда она возникает внутри тела, становясь частью сосудистых систем.
Ребёнок может иметь гемангиомы разных размеров. В ряде случаев они поражают значимую площадь кожи. Как показывает практика, чаще всего такие опухоли наблюдаются на голове и шейке крохи.
Некоторые медики утверждают, что малыш может появиться на свет с гемангиомой из-за заболеваний, случившихся у женщины на ранних сроках вынашивания ребёнка — когда происходит закладка сосудистой системы плода.
Проявления и виды гемангиомы у ребёнка
Если вдруг такая опухоль поражает внутренние органы, она никак не дает о себе знать, пока ее размеры не помешают полноценной работе организма. Подобные разновидности гемангиом часто диагностируют совершенно случайно — когда ребёнок проходит обследования на прочие заболевания.
Если же опухоль локализовалась на коже или на слизистых, она проявляется гораздо ярче. В целом, гемангиомы бывают простыми, кавернозными, а еще комбинированными либо смешанными.
Простая разновидность гемангиомы является сплетением сосудистых полостей, которые поражают капилляры, расположенные в кожных покровах и в паре-тройке миллиметров подкожных тканей. Данная опухоль имеет красную либо темно-бордовую окраску и несколько светлеет во время нажатия. Такие гемангиомы бывают совершенно гладкими, иногда они выступают на пару миллиметров над поверхностью кожного покрова. Обычно их размер равен двум — четырем сантиметрам.
Кавернозные гемангиомы являются сочетанием нескольких сосудистых полостей, они объединяются в одну. Данные разновидности опухолей покрыты кожей, а их окраска может быть красной либо синевато-бордовой. Кавернозные гемангиомы отличаются эластичностью, на нажатие реагируют побледнением, а во время роста часто становятся более яркими.
Что касается комбинированной гемангиомы, то она сочетает в себе простую и кавернозную. А при смешанном типе опухоли в ее структуре находятся сосудистые и прочие типы тканей.
Методики лечения гемангиомы у малышей

У многих малышей гемангиомы рассасываются сами по себе в первые годы жизни без проведения каких-либо терапевтических процедур и манипуляций. Ребёнок с таким образованием нуждается лишь в постоянном наблюдении. Однако, если опухоль разрывается, приводит к нарушениям деятельности органов или становится причиной выраженного косметического ущерба, поднимается вопрос об ее лечении.
Метод лечения гемангиомы у деток подбирается в индивидуальном порядке. Врачи при выборе способа воздействия ориентируются на место расположения образования, его размеры и тип, скорость роста. Также важную роль играет глубина проникновения гемангиомы в ткани и общее состояние здоровья малыша.
Возможные методики терапии представлены хирургической резекцией, прижиганием, криотерапией, склерозирующими инъекциями, гормональной коррекцией, а еще лучевым методом воздействия.
Хирургическое удаление
Доктора могут проводить хирургическое устранение доброкачественного опухолевого образования у ребёнка лишь в том случае, если такая манипуляция не может навредить маленькому пациенту. Иногда операции проводятся в несколько этапов. Простое хирургическое удаление практикуется при наличии у малыша простых образований, расположенных довольно глубоко. Однако после такого лечения кожа детей часто остается покрытой шрамами, поэтому к нему прибегают в тех случаях, когда прочие методы терапии недостаточно эффективны.
Прижигание для устранения гемангиомы на коже
Довольно часто гемангиомы устраняют путем прижигания пораженных участков. Такой метод воздействия подходит для точечного лечения небольших образований, расположенных в труднодоступных местах. При прижигании медики могут применять высокую температуру либо электрокоагуляцию (влияние током разных видов).
Опасность данного метода лечения состоит лишь в том, что неосторожность врача чревата поражением здоровых тканей. Прижигание практически не вызывает боли и не приводит к формированию шрамов.
Криотерапия
Данный метод устранения гемангиом наиболее популярен и используем в педиатрической практике. При такой процедуре на ткани опухоли воздействуют сверхнизкими температурами — жидким азотом. Методика криотерапии подходит для устранения образований, которые расположены поверхностно и характеризуются простой структурой.
При криотерапии сверхнизкая температура способствует обезболиванию обрабатываемого участка, воздействует на капилляры, питающие опухоль, и приводит к отмиранию тканей гемангиомы. После такой процедуры наблюдается лишь маленький рубец мягкой окраски, который со временем становится бледным. Однако, чтобы кожа очистилась от простого образования, может потребоваться минимум пять сеансов воздействия жидким азотом, оптимальный интервал между которыми равен трем — шести неделям. Также существенный недостаток криотерапии — высокая вероятность отмирания тканей, прилегающих к гемангиоме.
Склерозирование
Кавернозные, а также комбинированные гемангиомы у малышей устраняют путем проведения инъекций склерозирующих средств. В этом случае внутрь опухоли вводят вещества, способные замедлять ее развитие и вызывать постепенное отмирание. Обычно роль склерозанта выполняет медицинский спирт, который соединяют с анестетиком и вводят в несколько этапов.
По окончанию курса такой терапии гемангиома полностью отмирает, и кожа остается практически чистой от рубцов.
Гормональное лечение

Иногда медики назначают детям первого полугода жизни гормональные препараты, способные останавливать развитие и формирование опухолевых клеток. Такие средства помогают остановить рост гемангиомы и запустить процесс ее рубцевания.
В большей части случаев гормональная терапия — это лишь подготовительный этап к хирургическому устранению опухоли. Также ее могут проводить как составляющую часть комплексного лечения образований значительного размера (к примеру, в сочетании с криотерапией).
Лучевое воздействие
Метод лучевого лечения довольно эффективно устраняет гемангиомы на лице либо шее. В таком случае медики проводят облучение опухолевого формирования, не затрагивая здоровых тканей. По окончанию терапии гемангиома просто отмирает.
Лучевая терапия редко практикуется в педиатрии ввиду опасности возникновения лучевой болезни.
Медики применяют также ряд комбинированных методик лечения гемангиомы, которые сочетают в себе несколько вариантов терапии из вышеперечисленных. Так, данные доброкачественные опухоли часто устраняют путем применения склерозантов и методик криотерапии.
Стоит отметить, что лишь врач может определить целесообразность удаления гемангиомы у малыша и подобрать максимально эффективный метод лечения.
Детские болезни / Под ред. Баранова А.А. – 2012
Онкология / Под ред. Чиссова В.И., Дарьялова С.Л. – 2007
