Хроническая обструктивная болезнь легких (ХОБЛ) вне зависимости от степени тяжести является хроническим воспалительным процессом с поражением преимущественно дистального отдела дыхательных путей. Важная роль в развитии и дальнейшем прогрессировании воспаления бронхов отводится воздействию табачного дыма, поллютантов окружающей среды, инфекционных агентов [13, 14]. Одним из основных клинических проявлений воспаления слизистой дыхательных путей является кашель с отделением мокроты.
Процесс образования бронхиального секрета и его продвижение в проксимальном направлении является одной из защитных функций дыхания. Слой бронхиальной слизи увлажняет вдыхаемый воздух, нормализует его температуру, осаждает и эвакуирует пыль, фиксирует микробы и их токсины. Бронхиальный секрет не только механически защищает эпителий от микроорганизмов, но и оказывает бактериостатическое действие. Суточный объем бронхиального секрета в норме составляет от 10—15 до 100—150 мл, или в среднем 0,1–0,75 мл на 1 кг массы тела. Здоровый человек обычно не ощущает избытка бронхиального секрета, кроме того, он не вызывает кашлевой рефлекс, поскольку существует физиологический механизм выведения слизи из трахеобронхиального дерева — мукоцилиарный клиренс (транспорт) (МЦК). Он обеспечивается за счет скоординированной деятельности реснитчатых клеток, которые находятся в структуре многорядного призматического мерцательного эпителия. На их свободной поверхности находится около 200 мерцательных ресничек, совершающих 15—16 колебаний в секунду и перемещающих слой слизи со скоростью 4—10 мм в минуту. Контакт слизи с поверхностью клетки не превышает 0,1 с, что ограничивает время контакта бактерий с клетками слизистой бронхов, возможность их адгезии и внутриклеточной инвазии. Посредством МЦК бронхиальный секрет транспортируется в глотку и затем проглатывается. МЦК — важнейший защитный механизм органов дыхания, обеспечивающий очищение легких от различных ингалируемых веществ, продуктов метаболизма и др. [1, 5, 10].
Бронхиальный секрет продуцируется несколькими видами клеток. Бокаловидные клетки — одноклеточные железы мезокринового типа — выделяют слизистый секрет. Максимальное их количество наблюдается в экстраторакальной части трахеи, по мере уменьшения диаметра бронхов их количество прогрессивно сокращается, а в бронхиолах менее 1 мм они отсутствуют вовсе. У здорового человека соотношение реснитчатых и бокаловидных клеток составляет 10:1. Секреторные клетки Клара синтезируют фосфолипиды и бронхиальный сурфактант. Наиболее многочисленны они в мелких бронхах и бронхиолах. Предполагают, что именно они превращаются в бокаловидные клетки при развитии воспаления в трахеобронхиальном дереве. Альвеолярные пневмоциты II типа синтезируют альвеолярный сурфактант, который, кроме поддержания поверхностного натяжения альвеол и улучшения их растяжимости, принимает участие в транспорте инородных частиц из альвеол до воздухоносных путей, где, собственно, и начинается мукоцилиарный транспорт. Подслизистые бронхиальные железы, относящиеся к железам трубчато-ацинозного типа, выделяют слизисто-серозный секрет. Плазматические клетки, располагающиеся по всей поверхности слизистой трахеобронхиального дерева, вырабатывают иммуноглобулины (в проксимальных отделах вырабатываются преимущественно IgA, а в дистальных — IgG). IgA предотвращает фиксацию бактериальных токсинов к слизистой оболочке и проникновение их в более глубокие слои бронхиальной стенки. В то же время бактерии агглютинируются и элиминируются с мокротой [10].
В норме бронхиальная слизь состоит на 89—95% из воды, в которой находятся ионы Na+, Cl-, Ca+ и др. Эта жидкая часть мокроты необходима для нормального мукоцилиарного транспорта. От содержания воды в геле зависит консистенция мокроты. «Плотная» часть бронхиального секрета состоит из нерастворимых макромолекулярных соединений: высоко- и низкомолекулярных гликопротеинов (муцинов) (2—3%), представленных двумя подтипами: нейтральными (фукомицины) и кислыми (сиаломуцины и сульфамуцины), соотношение которых и обусловливает вязкий характер секрета; сложных белков плазмы — альбуминов, глобулинов, плазматических гликопротеинов (молекулы которых связаны между собой дисульфидными и водородными связями); иммуноглобулинов классов А, G, Е (2—3%); антипротеолитических ферментов — (1-антихимотрипсин, (1-антитрипсин (1—2%); липидов — преимущественно фосфолипиды бронхиального и альвеолярного сурфактанта и небольшое количество глицеридов, холестеролов и свободных жирных кислот (0,3—0,5%). Бронхиальный секрет характеризуется определенными физико-химическим свойствами, и в первую очередь такими реологическими характеристиками, как вязкость и эластичность, от которых зависит его способность к текучести [1, 9, 10].
По физико-химической структуре бронхиальный секрет представляет из себя многокомпонентный коллоидный раствор, который состоит из двух фаз: золь и гель. Золь — жидкая, растворимая фаза, представляет собой глубокий слой толщиной 2—4 мкм, который прилежит непосредственно к слизистой оболочке, в нем плавают и сокращаются реснички, энергия которых передается на него без задержки. В состав золя входят электролиты, сывороточные компоненты, местносекретируемые белки, биологически активные вещества, ферменты и их ингибиторы. Золь продуцируется в респираторной зоне (альвеолах и дыхательных бронхиолах), где он участвует в очищении воздуха, так как обладает умеренными адгезивными свойствами. По мере дальнейшего продвижения секрета к нему присоединяется содержимое бокаловидных клеток и серомукоидных желез, формирующих гель. Гель — нерастворимая, вязкоэластичная фаза — представляет собой верхний, наружный слой бронхиального секрета толщиной 2 мкм, расположенного над ресничками. Гель состоит из гликопротеинов, которые формируют фибриллярную структуру, представляющую собой широкую ячеистую сеть, элементы которой содержат водородные связи. Гель способен перемещаться только после повышения минимального напряжения сдвига (предела текучести), то есть тогда, когда разрываются связанные между собой ригидные цепи. Соотношение двух фаз геля и золя определяется активностью серозных и слизистых желез. Преобладающая активность серозных подслизистых желез приводит к образованию большого количества секрета с низким содержанием гликопротеинов – бронхорее. В противоположность этому гиперплазия слизеобразующих клеток с возрастанием их функциональной активности, наблюдаемая при хроническом бронхите, бронхиальной астме и т. д., характеризуется повышением содержания гликопротеинов, фракции геля и, соответственно, увеличением вязкости бронхиального секрета [1, 10].
Определенное значение имеют и адгезивные свойства секрета, обусловленные его связью с плотной поверхностью бронхов. Адгезия отражает способность к отрыву частей бронхиального секрета воздушным потоком во время кашля и зависит от состояния поверхности слизистой бронхов, их способности смачиваться слизью и характеристики самого секрета.
Таким образом, бронхиальный секрет представляет собой сложный комплекс, состоящий из секрета бронхиальных желез и бокаловидных клеток, поверхностного эпителия, продуктов метаболизма подвижных клеток, альвеолярного сурфактанта, тканевого транссудата. В чистом виде бронхиальный секрет может быть получен только при бронхоскопии. В клинической практике чаще пользуются понятием мокроты; последняя состоит из бронхиального секрета и слюны (см. рисунок) [1].
В ответ на воздействие повреждающего инфекционного и неинфекционного агентов первой реакцией слизистой трахеобронхиального дерева является развитие воспалительной реакции с гиперсекрецией слизи и перестройкой слизистой оболочки, особенно эпителия. До определенного момента гиперпродукция слизи носит защитный характер, но в дальнейшем изменяется не только количество, но и качество бронхиального секрета, что нарушает дренажную функцию бронхов и оказывает влияние на бронхиальную проходимость. Секретообразующие элементы воспаленной слизистой начинают продуцировать вязкую слизь, так как ее химический состав изменяется — увеличивается содержание гликопротеинов, происходит сдвиг в сторону преобладания нейтральных муцинов и уменьшения кислых, что приводит к увеличению фракции геля, его преобладанию над золем и, соответственно, к повышению вязкостно-эластических свойств бронхиального секрета. Этому способствует также значительное увеличение количества и площади распространения бокаловидных клеток вплоть до терминальных бронхиол. Существенно увеличивается также адгезивность мокроты, что отражает нарушение целостности слизистой бронхов и физико-химических свойств мокроты. Параллельно с повышением объема и вязкости мокроты наблюдается снижение ее эластичности вследствие повышения активности протеолитических ферментов бактериального происхождения и нейтрофильной эластазы лейкоцитов. Изменение вязкостно-эластических свойств бронхиального секрета сопровождается существенными качественными изменениями его состава: снижением содержания секреторного IgА, интерферона, лактоферрина, лизоцима, являющихся основными компонентами местного иммунитета и обладающих противовирусной и противомикробной активностью [6, 9, 10].
Ухудшение реологических свойств бронхиального секрета приводит также к нарушению подвижности ресничек мерцательного эпителия, что блокирует их очистительную функцию. С повышением вязкости скорость движения мокроты замедляется или вовсе прекращается. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных микроорганизмов (вирусов, бактерий, грибов). Повышение вязкости, замедление скорости продвижения бронхиального секрета способствует фиксации, колонизации и более глубокому проникновению микроорганизмов в толщу слизистой оболочки бронхов, что приводит к усугублению воспалительного процесса, нарастанию бронхиальной обструкции, формированию оксидативного стресса. Все это способствует развитию центрилобулярной эмфиземы, дыхательной недостаточности и легочного сердца. Формирование эмфиземы приводит к постепенной утрате обратимого компонента бронхиальной обструкции и нарастанию ее необратимого компонента. Именно на ранних стадиях заболевания преобладает обратимая обструкция, которая складывается из трех компонентов: спазма гладкой мускулатуры, воспалительного отека слизистой оболочки бронхов, гиперсекреции и дискринии бронхиального секрета в сочетании с нарушением МКЦ [6, 12].
Таким образом, при лечении больных ХОБЛ необходимо использовать препараты, улучшающие или облегчающие отделение патологически измененного бронхиального секрета, предотвращающие мукостаз и улучшающие МЦК. С облегчением отделения секрета устраняется и один из важных факторов обратимой бронхиальной обструкции, а также уменьшается вероятность микробной колонизации дыхательных путей. Это достигается в значительной степени благодаря применению муколитических (мукорегуляторных) препаратов [10]. Однако следует помнить о том, что по механизму действия муколитики не являются средствами воздействия на основное звено ХОБЛ — воспалительную реакцию. Они используются в ходе симптоматической терапии, так как оказывают влияние на симптомы заболевания [6].
Наиболее распространены три группы муколитических препаратов: амброксол, ацетилцистеин, карбоцистеин и их производные.
Амброксол (лазолван, амбросан, амбробене, амброгексал, мукосольван, халиксол) (см. таблицу) представляет собой активный метаболит бромгексина (N-десметил-метаболит). В широкой терапевтической практике с успехом используются производные амброксола хлорида и гидрохлорида. Амброксол обладает секретолитическим и секретокинетическим действием, восстанавливает МКЦ, увеличивает проникновение антибиотиков в легочную ткань. Он стимулирует образование трахеобронхиального секрета пониженной вязкости. Важна также способность амброксола восстанавливать МКЦ путем стимуляции двигательной активности ресничек мерцательного эпителия. Отличительной особенностью амброксола и его производных является способность увеличивать продукцию сурфактанта за счет повышения его синтеза, секреции и торможения его распада. Являясь одним из компонентов системы местной защиты легких, сурфактант препятствует проникновению в клетки эпителия патогенных микроорганизмов. Сурфактант также усиливает активность ресничек мерцательного эпителия, что в сочетании с улучшением реологических свойств бронхиального секрета приводит к выраженному отхаркивающему эффекту.
В последние годы появились работы, авторы которых указывают на противовоспалительные и антиоксидантные свойства амброксола, которые можно объяснить его влиянием на высвобождение кислородных радикалов и вмешательством в метаболизм арахидоновой кислоты в очаге воспаления [22]. Однако эти данные нуждаются в дальнейшем уточнении [6].
Амброксол не обладает тератогенным действием, поэтому может использоваться у беременных женщин. Суточная доза препарата при приеме внутрь колеблется от 60 до 120 мг. Обычно взрослым и детям старше 12 лет назначают по 30 мг в таблетках или 4 мл раствора 3 раза в день в первые три дня, а затем дважды в сутки. Курс лечения средними терапевтическими дозами обычно составляет 7–10 дней. При тяжелой хронической почечной недостаточности необходимо снизить дозу или увеличить интервалы между приемами. Побочные явления наблюдаются редко и проявляются в виде тошноты, болей в животе, аллергических реакций, сухости во рту и носоглотке. Препарат не применяется совместно с противокашлевыми средствами, так как это способствует скоплению бронхиального секрета в дыхательных путях.
Бромгексин (бизолвон, бронхосан, флегамин, фулпен) является синтетическим производным алкалоида вазицина, который с древних времен применялся на Востоке как отхаркивающее средство. При приеме внутрь бромгексин превращается в активный метаболит — амброксол, и действие его аналогично действию амброксола, хотя и менее выражено. Бромгексин применяется внутрь в суточной дозе 32—48 мг, разделенной на 2—3 приема. В отличие от амброксола, при тяжелой печеночной недостаточности падает клиренс бромгексина, поэтому необходима корректировка дозы и режима дозирования. Препарат при многократном применении может кумулировать. Он не рекомендуется беременным женщинам и кормящим матерям [1].
Ацетилцистеин (мукомист, мукобене, АЦЦ, флуомицил) (см. таблицу) представляет собой N-производное природной аминокислоты L-цистеина. Производные N-ацетилцистеина являются активными муколитическими препаратами. Эти препараты характеризуются прямым действием на молекулярную структуру слизи. В молекуле ацетилцистеина содержатся сульфгидрильные группы, которые разрывают дисульфидные связи кислых мукополисахаридов мокроты, при этом происходит деполимеризация макромолекул и мокрота становится менее вязкой и адгезивной, легче отделяется при кашле. К разжижению мокроты приводит также стимуляция мукозных клеток, секрет которых обладает способностью лизировать фибрин и кровяные сгустки. Препарат эффективен как при гнойной, так и при слизистой мокроте. Данные о влиянии ацетилцистеина на мукоцилиарный транспорт противоречивы [1, 2].
Важным свойством ацетилцистеина является его способность стимулировать синтез глутатиона путем усиления активности глутатион-S-трансферазы, который принимает участие в процессах детоксикации [16]. Cущественным преимуществом ацетицилстеина является его антиоксидантная активность, которая реализуется различными путями. Препарат повышает внутриклеточную концентрацию глутатиона, выполняющего защитную функцию в дыхательной системе, препятствуя действию окислителей. Ацетилцистеин оказывает также прямое антиферментное действие на свободные радикалы. Кроме того, он снижает продукцию свободных радикалов альвеолярными макрофагами и усиливает фагоцитарную активность моноцитов, макрофагов полиморфонуклеаров [15, 17, 20]. Ацетилцистеин обладает определенными защитными свойствами, направленными против реактивных кислородных метаболитов, свободных радикалов, ответственных за развитие воспаления в воздухоносных путях, что особенно важно для заядлых курильщиков и пожилых больных, у которых активируются окислительные процессы и снижается антиоксидантная активность сыворотки крови [2, 6, 10, 18].
Ацетилцистеин назначают внутрь по 200 мг 3 раза в день (максимальная суточная доза 1200 мг) в течение 1—2 недель, возможно увеличение продолжительности его применения до 6 месяцев. Ацетилцистеин может также использоваться в виде внутрибронхиальных инстилляций по 1 мл 10%-ного раствора и промывания бронхов при лечебных бронхоскопиях. Имеются данные о том, что длительное применение ацетилцистеина при ХОБЛ приводит к снижению частоты, тяжести и длительности обострений [19, 21]. Однако высокие дозы и продолжительный прием ацетилцистеина могут уменьшать продукцию IgA и лизоцима, а также подавлять деятельность реснитчатых клеток, что ведет к нарушению МЦК. Нежелательным в ряде случаев, особенно при интратрахеальном введении препарата, является избыточное разжижение мокроты, способное вызвать синдром «затопления» легких и требующее в этом случае применения отсоса [10]. Среди побочных эффектов в отдельных случаях наблюдаются нарушения в деятельности пищеварительного тракта (тошнота, рвота, изжога, понос), изредка встречается гиперчувствительность в виде крапивницы и бронхоспазма.
Среди препаратов ацетилцистеина наибольшая активность наблюдается у флуимуцила. У этого же лекарственного средства наименее выражены побочные эффекты, так как оно почти не раздражает желудочно-кишечный тракт. Важным достоинством флуимуцила является возможность использования его раствора через небулайзер в комплексной терапии больных ХОБЛ, учитывая не только муколитические свойства препарата, но и антиоксидантную активность [6]. Он также предохраняет a1-антитрипсин от инактивирующего действия HOCl — мощного окислителя, вырабатываемого энзимом миелопероксидазы активных фагоцитов, а также снижает адгезию бактерий на эпителиальных клетках слизистой оболочки бронхов.
Карбоцистеин (бронкатор, мукодин, мукопронт, флюдитек, флуифорт) (см. таблицу) обладает одновременно как муколитическим, так и мукорегулирующим эффектом. Как муколитик он уменьшает вязкость и тягучесть бронхиального секрета, обеспечивая его экспекторацию, а как мукорегулятор — увеличивает синтез сиаломуцинов. Механизм действия карбоцистеина связан с активацией сиаловой трансферазы — фермента бокаловидных клеток слизистой оболочки бронхов, формирующих состав бронхиального секрета. Вместе с тем под действием карбоцистеина происходит регенерация слизистой оболочки, восстановление ее структуры, уменьшение (нормализация) количества бокаловидных клеток, особенно в терминальных бронхах, а следовательно, и уменьшение количества вырабатываемой слизи. Помимо этого, восстанавливается секреция иммунологически активного IgА (специфическая защита) и число сульфгидрильных групп (неспецифическая защита), улучшается МЦК, так как потенцируется деятельность реснитчатых клеток. Кроме прямого воздействия на муциногенную клетку, были выявлены и другие эффекты: антихемотаксический, противоокислительный и ионорегуляторный [9]. Действие карбоцистеина распространяется на все вовлеченные в патологический процесс отделы дыхательных путей — верхние и нижние, а также придаточные пазухи носа, среднее и внутреннее ухо.
Препараты карбоцистеина выпускаются только для приема внутрь (в виде капсул, гранул и сиропов). Среднесуточные дозы для взрослых: по одной капсуле или мерной ложке 3 раза в день. Как правило, продолжительность лечения составляет от 8–10 дней до 3 недель. Возможен длительный прием препарата в течение 6 месяцев. При длительном приеме препарат применяется 2 раза в день. В начале лечения через 3—5 дней объем мокроты увеличивается, а позже (к 9-му дню) снижается [10].
В числе побочных эффектов можно выделить тошноту, нарушения стула, боли в животе. При назначении препаратов карбоцистеина следует соблюдать некоторые меры предосторожности: нецелесообразно одновременно применять препараты, подавляющие секреторную функцию бронхов, и средства от кашля. Препараты карбоцистеина не следует назначать больным сахарным диабетом, так как в одной столовой ложке сиропа содержится 6 г сахарозы. Не рекомендуется применять карбоцистеин беременным и кормящим матерям [6].
Флуифорт представляет собой карбоцистеинлизиновую соль. Лизин увеличивает водорастворимость карбоцистеина, обеспечивая быстрое и полное всасывание; нейтрализует кислотность карбоцистеина, сокращая риск побочных эффектов со стороны желудочно-кишечного тракта. Флуифорт продолжает действовать в течение 8 дней после прекращения приема препарата.
Использование протеолитических ферментов в качестве муколитиков в настоящее время не рекомендуется в связи с возможным повреждением легочного матрикса и высоким риском развития серьезных побочных эффектов, таких как кровохарканье, аллергические реакции и спазм бронхов [11].
Возможно использование фитотерапевтических средств [1, 8]. Механизм действия лекарственных трав многогранен, что связано с действием различных алкалоидов и сапонинов, содержащихся в них. Преимуществом растительных препаратов является то, что биологически активные вещества, выделяемые из лекарственных растений, более естественно включаются в обменные процессы организма (чем синтетические). Отмечается их лучшая переносимость, более редкое развитие побочных эффектов и осложнений. Современный уровень развития фармацевтической промышленности дает возможность выпускать комбинированные растительные препараты высокого качества, содержащие оптимально подобранные дозировки действующих веществ, например, сироп от кашля Суприма-бронхо.
В последнее время для лечения бронхолегочных заболеваний, сопровождающихся бронхообструктивным синдромом, начали использовать новый препарат — фенспирид (эреспал). Он не обладает непосредственно муколитическими и отхаркивающими свойствами, но благодаря противовоспалительному действию этого средства его опосредованно можно отнести к мукорегуляторам. Эреспал воздействует на основные звенья воспалительного процесса в дыхательных путях и обладает тропизмом в отношении дыхательной системы. Он уменьшает отек слизистой бронхов и гиперсекрецию, достоверно увеличивает скорость МКЦ и противодействует бронхоконстрикции, что приводит к улучшению отделения мокроты, уменьшению одышки и кашля [3, 7].
В феврале 2019 года Росздравнадзор запретил продажу в России препаратов, содержащих фенспирид, по причине возможной кардиотоксичности.
В соответствии с Федеральной программой (1999) [11], представляющей рекомендации по лечению ХОБЛ, муколитические средства назначаются в период ремиссии при наличии явлений мукостаза у больных ХОБЛ любой степени тяжести, а также при обострении заболевания.
Обычно назначаются среднетерапевтические дозы препаратов, выпускающихся в виде таблеток, сиропов, капель, «шипучих» таблеток, сроком на 9—14 дней, а в ряде случаев и более длительно. Продолжительность приема муколитических препаратов зависит от достижения клинического эффекта, который оценивается исходя из улучшения самочувствия больного и качества жизни; изменения симптомов (уменьшение или исчезновение одышки, уменьшение и облегчение кашля, изменение характера мокроты); улучшения показателей функции внешнего дыхания. Следует, однако, учитывать, что у ряда больных хроническим бронхитом после первого дня лечения адгезия и вязкость мокроты могут значительно увеличиться в результате отделения мокроты, накопившейся в бронхах и содержащей большое количество клеточного детрита, воспалительных элементов, белков и т. д. В последующие же дни при правильном выборе препарата реологические свойства мокроты улучшаются приблизительно на 4-й день применения отхаркивающих лекарственных средств, достоверно увеличивается ее количество, снижается вязкость и адгезия, а на 6-8-е сутки лечения происходит стабилизация клинического эффекта [10].
При лечении больных ХОБЛ хорошего результата можно добиться, назначая сочетания муколитических препаратов и бронхолитиков. Наличие вязкой мокроты препятствует доступу ингаляционных препаратов к слизистой бронхов. Поэтому обеспечение экспекторации и освобождение слизистой бронхов от слизи способствует усилению эффективности препаратов и уменьшению их дозы. С другой стороны, бронхолитическая терапия потенцирует действие муколитиков и усиливает их активность. Известно, что β2-агонисты (формотерол, сальбутомол, тербуталин) и теофиллин потенцируют мукоцилиарный клиренс; М-холинолитики (ипратропиум бромид) и теофиллин, уменьшая воспаление и отек слизистой, облегчают отхождение мокроты [5, 10].
При тяжелом течении ХОБЛ в стадии ремиссии, при обострении заболевания среднетяжелого и тяжелого течения показано введение лекарственных средств через небулайзер. Для этого используют специальные растворы амброксола (лазолван) и ацетилцистеина (флуимуцил).
Лазолван выпускается в виде раствора для ингаляций по 100 мл во флаконе (1 мл раствора содержит 7,5 мг амброксола гидрохлорида). Назначают 2—3 мл раствора на ингаляцию, 1—2 раза в сутки. Препарат перед применением смешивают с физиологическим раствором в пропорции 1:1. Противопоказан лазолван при повышенной чувствительности в анамнезе к амброксолу.
Флуимуцил (ацетилцистеин) — раствор для ингаляций в ампулах по 3 мл (в 1 мл 100 мг N-ацетилцистеина). Назначают по 6 мл 5%-ного раствора 1 раз в сутки. При необходимости доза препарата может быть увеличена. В качестве растворителя используют физиологический раствор. Возможно деление на 2—3 ингаляционные дозы. Флуимуцил противопоказан при повышенной чувствительности к ацетилцистеину. С осторожностью его назначают больным бронхиальной астмой. В случае возникновения бронхоспазма препарат следует отменить.
Для избежания кашлевого рефлекса, вызванного глубоким вдохом во время ингаляции, больной должен дышать спокойно. Рекомендуется подогревать ингалируемый раствор до температуры тела. Больным бронхиальной астмой рекомендуется делать ингаляции после использования бронхолитиков. Учитывая то, что бронхолитическая терапия при лечении ХОБЛ является базисной, а также тот факт, что она потенцирует действие муколитиков, возможно использование лазолвана вместе с бронхолитиками в одной небулайзерной камере.
При обострении ХОБЛ возрастает значение инфекционных факторов, что требует назначения антибактериальных средств. Однако при проведении антибактериальной терапии заметно повышается вязкость мокроты вследствие высвобождения ДНК из-за лизиса микробных тел и лейкоцитов. Кроме того, густая вязкая мокрота является существенным препятствием для проникновения антибиотиков в слизистую бронхов и бронхиальный секрет. В связи с этим требуется проведение мероприятий, направленных на улучшение реологических свойств мокроты и способствующих ее лучшему отхождению. Одним из таких методов является назначение муколитиков в сочетании с антибиотиками. Их совместное применение вдвое сокращает период непродуктивного изнуряющего больного кашля в два раза [10].
При одновременном назначении муколитиков и антибиотиков следует учитывать сведения об их совместимости. Амброксол, бромгексин и карбоцистеин при сочетанном применении с антибиотиками усиливают проникновение последних в бронхиальный секрет и слизистую оболочку бронхов, повышая их эффективность. Особенно это касается амоксициллина, цефуроксима, эритромицина, доксициклина, рифампицина и сульфаниламидных препаратов. Так, карбоцистеин усиливает на 20% эффект антибиотиков на бронхиальном уровне. При назначении ацетилцистеина перорально антибиотики (пенициллины, цефалоспорины, тетрациклины) следует принимать не ранее чем через 2 часа после его приема. Препараты ацетилцистеина при ингаляциях или инстилляциях не следует смешивать с антибиотиками, так как при этом происходит их взаимная инактивация [10]. Исключение составляет флуимуцил, для которого создана специальная форма: флуимуцил + антибиотик ИТ (тиамфеникол глицинат ацетилцистеинат). Флуимуцил выпускается для ингаляционного, парентерального, эндобронхиального и местного применения. Тиамфеникол глицинат ацетилцистеинат (это комплексное соединение, объединяющее в своем составе антибиотик тиамфеникол и муколитик флуимуцил. Тиамфеникол обладает широким спектром антибактериального действия и является эффективным в отношении бактерий, наиболее часто вызывающих инфекцию дыхательных путей. Флуимуцил эффективно разжижает мокроту и облегчает проникновение тиамфеникола в зону воспаления, угнетает адгезию бактерий на эпителии слизистой оболочки дыхательных путей [6].
Несмотря на положительные эффекты, которые наблюдаются при применении муколитических, мукорегуляторных средств, данные по их использованию у больных ХОБЛ весьма противоречивы. Благодаря муколитическим свойствам этих препаратов, их способности уменьшать адгезию и активировать мукоцилиарный клиренс, они хорошо зарекомендовали себя при лечении больных ХОБЛ с дискринией и гиперсекрецией. Однако мукорегуляторы (муколитики) не находят точки приложения там, где бронхиальная обструкция связана с бронхоспазмом или необратимыми явлениями. Неоднозначные данные исследований по ХОБЛ не позволяют использовать эти препараты в качестве базисных средств при лечении больных с этой патологией [6]. В программе GOLD (2001) [4] отмечается, что, хотя применение муколитиков (мукокинетиков, мукорегуляторов) у некоторых пациентов с вязкой мокротой приводит к улучшению состояния, в целом эффективность этих препаратов невелика. С точки зрения доказательной медицины, актов, свидетельствующих об эффективности применения муколитиков в терапии больных ХОБЛ, явно недостаточно (уровень D). В той же программе указывается на то, что N-ацетилцистеин, как антиоксидант, снижает частоту обострений ХОБЛ, что может иметь значение при лечении пациентов с частыми обострениями заболевания (уровень доказательности B). Тем не менее, прежде чем начать широкое применение этих средств во врачебной практике, необходимо получить и тщательно оценить результаты продолжающихся сегодня исследований [4].
Таким образом, назначение муколитических средств показано при проведении комплексной терапии больных ХОБЛ, у которых преобладают процессы гиперсекреции и дискринии, так как эти препараты изменяют реологические свойства бронхиального секрета, влияют на процесс слизеобразования, оказывают нормализующее действие на биохимический состав слизи, облегчают отделение мокроты, предотвращают мукостаз и улучшают мукоцилиарный клиренс. Однако муколитики не являются средствами базисной терапии ХОБЛ, так как не оказывают непосредственного влияния на воспалительную реакцию ( основное патогенетическое звено заболевания.
По вопросам литературы обращайтесь в редакцию
И. В. Маев, доктор медицинских наук, профессор
Г. А. Бусарова, кандидат медицинских наук
МГМСУ, Москва
Флуимуцил: полвека первый среди муколитиков
Статьи
Опубликовано в журнале:
« Леди ВИТА » ноябрь, 2015.
Пятьдесят лет назад итальянские ученые Альберто Замбон и Витторио Феррари, изучая свойства ацетилцистеина, выяснили, что ключевое свойство этой молекулы не в бактериостатическом действии, как предполагалось ранее, а в выведении слизи из бронхов. Это открытие послужило фундаментом для создания целого терапевтического класса лекарственных препаратов – муколитиков. Первым препаратом, содержащим ацетилцистеин, стал Флуимуцил.
Острые вирусные инфекции, сопровождающиеся кашлем, – частый повод для обращения в аптеку в осенне-зимний период. При воспалении органов дыхания компенсаторно увеличивается вязкость мокроты и избыточное образование слизистого секрета. Это способствует усиленному размножению патогенных микроорганизмов на слизистой респираторного тракта.
Одним из основных факторов развития заболеваний органов дыхания является нарушение механизма мукоцилиарного транспорта, что снижает местную защиту дыхательных путей.
Мукоцилиарный транспорт – важная часть системы местной защиты органов дыхания, благодаря ему верхние и нижние дыхательные пути очищаются от патогенных агентов экзогенной природы. В норме мукоцилиарный транспорт обеспечивает санацию дыхательных путей и выполняет барьерную, иммунную и очистительную функции. Очищение дыхательных путей происходит благодаря оседанию чужеродных частиц и микроорганизмов на слизистых оболочках и выведению вместе с трахеобронхиальным слизистым секретом, который в нормальных условиях обладает бактерицидным эффектом и содержит иммуноглобулины и неспецифические факторы защиты, такие как лизоцим.
Благодаря способности молекул ацетилцистеина выводить слизь из бронхов муколитические препараты являются оптимальными при лечении таких болезней верхних и нижних дыхательных путей, как трахеиты, бронхиты, пневмонии, особенно если они сопровождаются нарушением отхождения мокроты.
Муколитики воздействуют на бронхиальный секрет и разжижают мокроту, не увеличивая существенно ее количество. В мировой терапевтической практике широкое распространение получил первый препарат, созданный на основе ацетилцистеина, – Флуимуцил, муколитик с разнообразными терапевтическими свойствами.
ВЫГОДЕН НЕ ТОЛЬКО ПОКУПАТЕЛЮ
Свойства Флуимуцила позволяют ему быть оптимальным препаратом выбора не только для пациента, но и для фармацевта, который рекомендует этот муколитик посетителю аптеки.
В период распространения простудных заболеваний фармацевт ограничен во времени и у него нет возможности тщательно собрать анамнез у каждого посетителя с данной проблемой, но качественную консультацию он вполне может дать.
В арсенале лекарственных средств для рекомендаций фармацевтом в такой ситуации должен быть оптимальный препарат.
Так, например, при влажном кашле мокрота может быть разной: слизистой, слизисто-гнойной и гнойной. Некоторые муколитики имеют ограничения по возможностям применения, то есть не в каждой ситуации их можно рекомендовать.
Флуимуцил отличается тем, что активен в отношении всех видов мокроты, поэтому его можно рекомендовать практически всем пациентам. Это очень удобно, так как в условиях сезона, очередей в аптеках не нужно задавать покупателю дополнительные уточняющие вопросы, что сокращает время обслуживания клиента.
В условиях аптеки сложно выяснить наличие у пациента соче-танной патологии, поэтому нужно рекомендовать ему препараты, которые не обострят основное заболевание.
Например, Флуимуцил может быть рекомендован при сахарном диабете: он не содержит сахара, а значит, для того чтобы начать применять его, не нужно пересчитывать инсулинотерапию. Так что при консультации нет необходимости уточнять наличие сопутствующей патологии.
Фармацевтам знакома ситуация, когда покупатель отказывается от покупки из-за высокой цены препарата. И приходится искать более дешевый аналог, в противном случае покупатель вообще уходит, не совершив покупку.
В связи с этим хотелось бы обратить внимание работников аптек на важный момент: стоимость упаковки Флуимуцила 600 мг № 10 в 2015 году была снижена на 25%, а значит, уменьшилась и вероятность отказа от его покупки. Снижение негативной реакции пациента на стоимость препарата позволит аптеке обеспечить выручку даже в непростых экономических условиях. Фармацевт может быть уверен, что рекомендует доступный препарат европейского качества.
Вот так грамотно и квалифицированно можно рекомендовать посетителям муколитик Флуимуцил.
РАЗНООБРАЗИЕ ФОРМ
В некоторых сложных клинических ситуациях врачи вводят Флуимуцил непосредственно внутрь бронхиального дерева, внутрь пазух, используя специальные формы. Но фармацевту полезно будет узнать и о других способах применения этого лекарства.
Чаще всего Флуимуцил назначают внутрь, поскольку препарат хорошо всасывается и в легких быстро достигается эффективная концентрация действующего вещества. Лекарственные формы для приема внутрь – это шипучие таблетки 600 мг, саше Флуимуцил 200 мг и 4%-й раствор.
| Флуимуцил® 600, шипучие таблетки |
Флуимуцил® 200 саше, гранулы для приготовления раствора |
Раствор Флуимуцила для приема внутрь 40 мг/мл (4%) |
|---|---|---|
| Для взрослых, разрешен с 18 лет. Растворенную в трети стакана воды аблетку взрослые принимают 1 раз в сутки. Длительность курса зависит от характера и течения заболевания и составляет при острых патологиях от 5 до 10 дней, при хронических заболеваниях – до нескольких месяцев (по рекомендации врача). При необходимости курсы лечения можно повторить | Применяется у детей с 2-летнего возраста. Растворенные в воде гранулы принимают в зависимости от возраста 1 или 2 раза в сутки. Продолжительность курса лечения оценивается индивидуально. При острых заболеваниях продолжительность курса лечения составит 5–10 дней, при хронических – до нескольких месяцев (по рекомендации врача). | Прозрачный или слегка опалесцирующий бесцветный раствор с характерным запахом клубники и граната. Детям от 6 до 14 лет назначают 4 мл раствора 2 раза в день (соответствует 300-400 мг ацетилцистеина). От 14 лет и взрослым назначают 15 мл раствора 1 раз в сутки (соответствует суточной дозе — 600 мг ацетилцистеина) |
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Автор статьи
Асанова Наталья Геннадьевна
,
Профессия: провизор
Название вуза: Иркутский государственный медицинский университет
Специальность: фармация
Стаж работы: 30 лет
Диплом о фармацевтическом образовании: 587802
Места работы: контрольно-аналитическая лаборатория, фарминспектор аптек и ЛПУ, компания «ПРОТЕК», провизор сервиса Мегаптека
Все авторы
Содержание
- МНН
- Состав
- Действующее вещество
- От чего помогает препарат?
- От какого кашля помогает средство?
- Как принимать лекарство?
- Дозировка для детей
- До еды или после принимать лекарство?
- Совместимость препарата с алкоголем
- Побочное действие
- Передозировка
- Флуифорт или Ацц
- Флуифорт или Ацц: что лучше?
- Флуифорт или Флуимуцил: что лучше?
- Краткое содержание
Наступила холодная пора, а значит, пришло время для сезона простуд. Больное горло, заложенность и течение из носа, температура — это неприятные симптомы, посещающие человека в осенний период. Пожалуй, самый мучительный из признаков болезни — это кашель с липкой и вязкой мокротой.
Провизор расскажет о препарате Флуифорт для лечения влажного кашля, а также ознакомит с его составом, действующим веществом, режимом приема и сравнит с известными аналогами.
МНН
Международное непатентованное наименование (МНН) препарата Флуифорт — карбоцистеин.
Состав
Действующим веществом Флуифорта является Карбоцистеин — муколитическое и отхаркивающее средство. Препарат выпускают в двух лекарственных формах с разным содержанием вспомогательных веществ — это:
- сироп на основе сахарозы с различными ароматизаторами
- порошок в саше для приготовления суспензии для приема внутрь
Действующее вещество
Карбоцистеин нормализует консистенцию бронхиального секрета за счет активации специального фермента легких — сиаловой трансферазы. Благодаря этому, восстанавливается текучесть и эластичность мокроты, что необходимо для облегчения ее отхождения и уменьшения кашля. После этого поверхность бронхов может благополучно регенерировать, а эпителий легких снова активировать свои функции. Особенность действия Карбоцистеина — это усиление выработки иммуноглобулина, что повышает защитные функции организма.
От чего помогает препарат?
Лекарство назначают при острых заболеваниях бронхов и легких, которые сопровождаются образованием трудноотделяемой мокроты и вязкой слизи. К таким болезням относятся:
- трахеит и бронхит
- бронхиальная астма
- воспаление среднего уха и отит
- ринит
- синусит
От какого кашля помогает средство?
Распространенный вопрос, который люди задают в аптеке: «При каком кашле принимать Флуифорт?» Ответ: при влажном. Определить его можно по сгусткам и комкам слизи, которые отходят в процессе кашля или по окончании приступа.
Как принимать лекарство?
Сироп принимают внутрь, не запивая водой. К упаковке с лекарством приложен стаканчик с мерным делением, поэтому отмерить нужную дозу просто. Разводить сироп нельзя, а после применения рекомендуется промыть мерную емкость водой. Взрослым назначают 15 мл сиропа 2-3 раза в день.
Применение суспензии из гранул возможно только для лечения взрослых. Для этого нужно высыпать содержимое пакетика в 250 мл питьевой воды и перемешать. Рекомендуемая доза — 1 саше в сутки.
Длительность курса может быть разнообразной: от нескольких дней до 6 месяцев. Установить правильный режим приема может только врач, поэтому перед приемом необходимо проконсультироваться со специалистом.
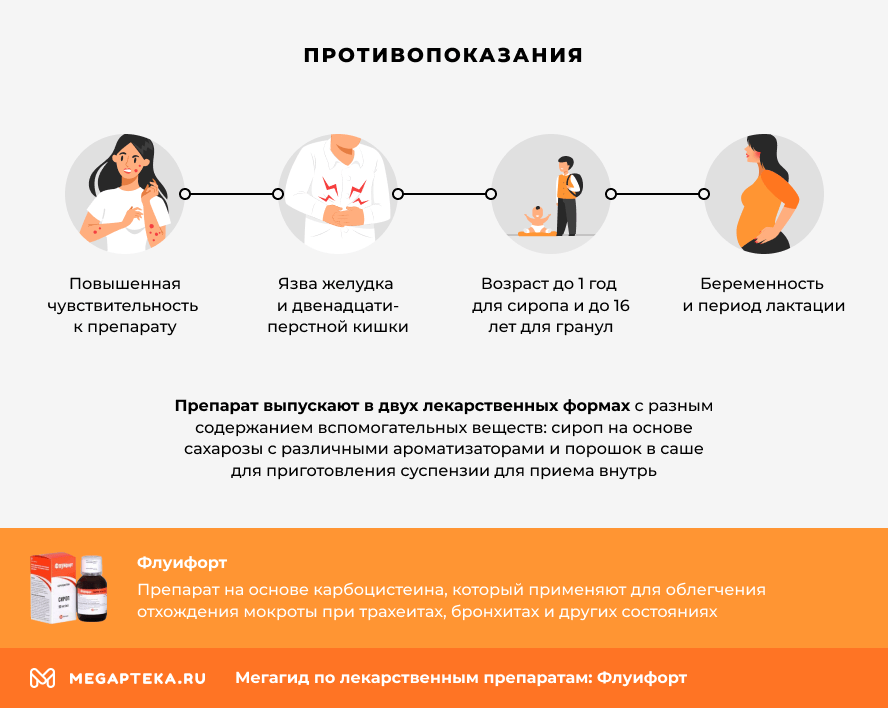
Препарат имеет противопоказания, такие как:
- повышенная чувствительность к компонентам препарата
- язва желудка и двенадцатиперстной кишки
- возраст до 1 год для сиропа и до 16 лет для гранул
- беременность и период лактации
Дозировка для детей
Сироп применяют для детей от 1 года до 5 лет в количестве — 2,5 мл и для детей старшего возраста — 5 мл. Прием осуществляется 2-3 раза в сутки. Длительность приема определяется врачом, в зависимости от степени выраженности симптомов и общего самочувствия.
До еды или после принимать лекарство?
Еще один частый вопрос: «Принимать флуифорт до или после еды?». Так вот, применение как сиропа, так и саше не зависит от приема пищи. Продукты питания никак не влияют на эффективность Флуифорта.
Совместимость препарата с алкоголем
В инструкции по применению лекарственного средства Флуифорт нет информации о совместимости с алкоголем. Для эффективного лечения и снижения риска побочных реакций врачи рекомендуют отказаться от спиртных напитков во время терапии.
Побочное действие
На фоне применения препарата Флуифорт могут развиваться следующие побочные действия: аллергические реакции, тошнота и рвота, боль в животе, головокружение, гиперемия, одышка и другие.
Передозировка
В официальной инструкции к препарату сказано, что о случаях передозировки Флуифорта сведений нет. Возможные симптомы передозировки: боли в желудке, тошнота, диарея. Так как специфического антидота нет, то лечение — симптоматическое.
Флуифорт или Ацц
Ацц — лекарственный препарат, производящийся в Словении. Аналогично Флуифорту, относится к группе муколитиков, но обладает другим механизмом действия.
Действующее вещество Ацц — это ацетилцистеин, который разрывает химические связи молекул мокроты, тем самым разжижая ее. Уникальность ацетилцистеина — это антиоксидантное действие или по-другому нейтрализация токсинов. Кроме того, Ацц обладает более широким списком показаний к применению. К примеру, лекарство применяется при пневмониях и абсцессах легких.
В отличие от Флуифорта, Ацц выпускается в виде гранул для приготовления раствора и шипучих таблеток. Последние можно применять для лечения детей начиная с 2 лет.
Флуифорт или Ацц: что лучше?
Сказать однозначно, какой из препаратов лучше — нельзя. Для лечения детей оптимальным выбором будет Флуифорт в виде сиропа. Поскольку препарат повышает защитные функции организма, при вирусных инфекциях также следует остановить выбор на нем.
При выраженных интоксикациях, благодаря антиоксидантному действию, эффективным помощником будет Ацц. Во всех остальных случаях выбор следует совершить исходя из назначения врача, либо ценовой категории.
Флуифорт или Флуимуцил: что лучше?
Флуимуцил — это оригинальный швейцарский препарат на основе ацетилцистеина. Лекарство выпускается в форме раствора, гранул, шипучих таблеток, а также в виде порошка для приготовления раствора для ингаляций и внутримышечного введения.
Порошок носит название Флуимуцил-антибиотик ИТ и в качестве действующего вещества содержит Тиамфеникола глицинат ацетилцистеинат — комплекс, объединяющим антибиотик тиамфеникол и ацетилцистеин. Применяется для лечения затяжных инфекционно-воспалительных болезней, когда присоединилась бактериальная инфекция. Возможно применение у детей любого возраста, но следует проявить осторожность с малышами до 2 лет. Применение уколов для детей младше этого возраста возможно только в условиях стационара.
Таким образом, для лечения осложненных бактериями заболеваний рекомендуется выбрать Флуимуцил — антибиотик ИТ.
Краткое содержание
- Действующим веществом Флуифорта является Карбоцистеин — муколитическое и отхаркивающее средство.
- Карбоцистеин нормализует консистенцию бронхиального секрета за счет активации специального фермента слизистой оболочки легких
- Лекарство назначают при острых заболеваниях бронхов и легких, которые приводят к образованию трудноотделяемой мокроты и вязкой слизи
- Флуифорт помогает при влажном кашле
- Сироп применяют для детей от 1 года до 5 лет в количестве — 2,5 мл, для детей старше — 5 мл
- Прием как сиропа, так и саше не зависит от приема пищи
- Для лечения детей оптимальным выбором будет Флуифорт в виде сиропа
- При выраженных интоксикациях эффективным помощником будет АЦЦ
- Для лечения осложненных бактериями болезней рекомендуется выбрать Флуимуцил — антибиотик ИТ
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Лечить кашель или не лечить? С этим вопросом большое количество мам ежедневно обращаются на прием к врачам-педиатрам. Если доктор назначает лечение — он грамотный врач, а вот если пытается в короткие минуты приема объяснить, что кашель — это защитный механизм, он помогает выводить мокроту и лечить его не надо, то такой доктор выглядит менее авторитетно и вызывает желание сменить его на другого. Да и зачем вообще это делать, ведь все препараты против кашля можно самостоятельно купить в аптеке, ведь для этого не требуется рецепта. Однако, это очень сложный и важный вопрос, в котором непременно нужно разбираться молодым родителям, чтобы своими действиями не сделать ребёнку хуже. Лекарств много и все они действуют по-разному. Подробности о муколитиках при лечении простудных инфекций в новой статье на портале MedAboutMe.
Кашель: когда нужно его лечить

Во-первых, сам кашель не лечат (лечат больного), а при помощи лекарственных средств его можно усилить или ослабить. При простудной инфекции он может возникать по разным причинам, среди которых наиболее распространены две: затекание в верхние дыхательные пути слизи из полости носа и воспалительный процесс в слизистой оболочке трахеи и бронхов. Для родителей это может и не иметь принципиального значения — какая разница, отчего ребёнок так кашляет, главное, чтобы это поскорее прошло. Однако лечебная тактика напрямую зависит от диагноза: в первом случае мы имеем назофарингит, либо гайморит, а во втором — острый трахеит или бронхит.
Перед началом приема лекарств, желательно, чтобы малыша все-таки осмотрел доктор, ведь назначение при назофарингите тех же лекарств, что и при бронхите, совершенно нежелательно. Большинство родителей с этим согласятся. Однако на полочке с лекарствами в аптеке написано просто «от кашля». Поэтому подобные препараты должен все-таки назначать доктор после осмотра и аускультации легких и выдать врачебную рекомендацию с указанием конкретного препарата, чтобы облегчить родителям совесть, а фармацевту — поиск.
Классификация препаратов, которые применяются при кашле
Все лекарства, которые применяют при кашле, можно условно разделить на 2 большие группы:
- Противокашлевые. Они также бывают двух подгрупп:
- Препараты, влияющие на кашлевой центр. Сюда относятся наркотические препараты (кодеин, морфин, декстрометорфан, дионин и др.) и ненаркотические (бутамират, глауцина хлорид, окселадина цитрат).
- Подавляющие чувствительность кашлевых рецепторов. К ним относят как местные анестетики (лидокаин), так и лекарства смешанного происхождения (преноксдиазин).
- Отхаркивающие и муколитики:
- Отхаркивающие лекарства. Сюда можно отнести амброксол и бромгексин.
- Муколитики. Наиболее известные представители этой группы — это ацетилцистеин и карбоцистеин.
- Препараты растительного происхождения (Термопсис, Мукалтин, грудной сбор и др.).
Как точно нельзя лечить кашель детям

Перед тем, как выяснить, каким же образом можно помочь малышу с кашлем, стоит сразу сказать, как это делать не стоит. Фактически, единственной группой препаратов, которые абсолютно точно уменьшают кашель, являются противокашлевые средства. К ним относят кодеин, бутамират, глауцина хлорид, дектрометофан и др. Механизм их действия связан с блокированием кашлевого центра: он просто не реагирует на импульсы, поступающие со слизистой бронхов и свидетельствующие о том, что там скопилась воспалительная мокрота и надо бы ее вывести с кашлем. В итоге ребёнок действительно перестает кашлять, экссудат скапливается и постепенно закупоривает просвет мелких и даже крупных бронхов .
Если простудная болезнь несерьезная, то он может постепенно раствориться и ничего серьезного не произойдет, однако есть реальный риск того, что инфекция спустится в глубоко лежащие отделы дыхательных путей с исходом в альвеолит или пневмонию. К тому же, у этих препаратов (особенно на основе кодеина) есть масса побочных эффектов, так как они влияют на нервную систему. Поэтому на сегодняшний день противокашлевые препараты в педиатрии применяются в двух случаях: коревой трахеит и коклюш. Гораздо реже их могут назначить при пневмотораксе, высоком риске аспирации, метастатическом поражении плевры и легких. Простуды в этом списке нет.
Что собой представляют муколитики
Рекламные ролики на экранах телевизора иногда содержат совершенно недостоверные данные. В частности, можно услышать, что лекарства амброксол, бромгексин и ацетилцистеин помогают в борьбе с кашлем. Многим родителям будет интересно узнать, что, как ни странно, все происходит с точностью до наоборот. Они не только не уменьшают кашель, а в большинстве случаев усиливают его. Зачем это нужно?
Как уже было сказано: кашель при простуде — это защитный механизм, который имеет конкретную цель — вывести слизь и воспалительный экссудат из просвета дыхательных путей, так как он мешает нормальному току воздуха. Таким образом, если его блокировать, то состояние больного только ухудшится. А вот если сделать эту мокроту более жидкой и легковыводимой — то человек однозначно быстрее поправится. Именно с этой целью и созданы препараты из группы муколитиков. Они разрывают связи между отдельными молекулами воспалительного экссудата и слизи, делая их менее вязкими и тягучими. Однако, при этом импульсы, которые свидетельствуют о скопившейся мокроте, поступают в кашлевой центр чаще, соответственно человек (и в том числе ребёнок) больше кашляет.
Препараты от кашля вызывают кашель — как такое возможно? Действительно, сами доктора в отличие от сценаристов рекламных роликов и не называют эти лекарства теми, что устраняют этот назойливый симптом. Однако за счет разжижения мокроты и ускорения ее выведения больной достоверно быстрее поправляется. Это было подтверждено в многочисленных клинических исследованиях, как на взрослых, так и в детской популяции.
Какие лекарства-муколитики можно применять у детей

- Бромгексин. В инструкции по медицинскому применению не указано, с какого возраста можно принимать этот препарат. Однако для детей до 6 лет рекомендуется сироп, а далее — таблетки.
- Амброксол. Он является аналогом бромгексина и практически не отличается от него по химическому строению. Он также рекомендуется детям с рождения. До 6 лет его следует принимать в виде сиропа.
- Ацетилцистеин. Его выпускают под различными торговыми названиями, среди которых Флуимуцил, АЦЦ, Ацестин и др. Взрослые люди могут принимать его в виде таблеток, а дети с 2 лет — сиропа. Помимо этого, он выпускается в виде раствора для ингаляции.
- Карбоцистеин. Его производят под названиями Флюдитек, Флуифорт, Бронхобос и др. Детям с 1 года можно принимать его в виде сиропа, а с 6 лет — в таблетках. Плюсами последних двух препаратов является то, что они снижают вязкость слизи в полости носа и придаточных пазух, облегчая их отхождение. Поэтому спокойно применяются при воспалительных процессах в верхних дыхательных путях (ринит, гайморит и даже острый отит).
- Мукалтин. Это растительное лекарство, которое также способствует разжижению мокроты. Разрешен только у детей с 12 лет. Выпускается в виде таблеток, которые можно растворить в чайной ложке кипяченой воды.
Также существует длинный перечень других растительных препаратов, которые теоретически обладают муколитическим эффектом. К ним относятся экстракт листьев плюща, корень солодки, термопсис и др. Их применение у детей недопустимо, ведь ничем не доказана безопасность. К тому же многие настойки содержат спирт, то есть в принципе не допустимы у детей, нередко у малышей бывает на них аллергия. Не стоит проводить эксперименты над своим малышом и пытаться выяснить, насколько они помогают или не помогают. Если все таки решились на прием растительных препаратов, не стоит ждать от них немедленного эффекта.
Как принимать муколитики при простудных болезнях

«По таблетке 3 раза в день 10 дней» — это однозначно не та врачебная рекомендация, которая подходит при назначении муколитиков. Тут нужна тонкость и чутье. Причина в том, что густой и вязкой мокрота бывает в остром периоде простудной болезни, именно тогда возникают трудности с ее отхаркиванием. При нормальном течении заболевания, она становится более жидкой на 4-6 сутки болезни, а прием муколитиков может немного ускорить этот процесс. Однако, продолжение стимулирования выработки мокроты уже тогда, когда она активно выходит без усилий, либо ее вообще уже нет — бесполезное занятие. Ребёнок будет сильно кашлять и лекарство будет этому виной. Поэтому муколитики могут помочь собственному организму избавиться от вязкой мокроты в течение первых 3-5 суток болезни. Прием их на протяжении 10-15 дней бесполезен и приводит к постоянному изнурительному кашлю.
Можно ли применять муколитики грудным детям
Применение муколитиков у детей первого года жизни — сложный вопрос и врачи до сих пор не пришли к единому мнению, а нужны ли они вообще таким младенцам. Дело в том, что первые полгода у детей крайне слабые мышцы грудной клетки, если искусственно стимулировать им выработку мокроты, это приведет к «заболачиванию легких». Ребёнок просто начнет ей захлебываться. Однако в инструкции к амброксолу и бромгексину указано, что принимать их можно с рождения. Именно по этой причине мнения специалистов по этому вопросу различны, кроме того, что муколитики у детей первого года стоит максимально избегать. Альтернативным лечением для самых маленьких пациентов могут стать ингаляции с беродуалом или обычным физиологическим раствором через ультразвуковой небулайзер
Самая большая ошибка в лечении кашля у детей

Нет ничего более опасного для ребёнка, чем одновременный прием противокашлевых и муколитических средств. Мокроты вырабатывается много, а кашлевой рефлекс блокирован. Даже далекие от медицины люди понимают, что это нехорошо. Однако именно такую ошибку часто совершают родители, когда самостоятельно приобретают препараты «от кашля» для своих детей. Врачи-педиатры никогда не допустят такую оплошность.
Как бы это не звучало странно, но в подавляющем большинстве случаев кашель при ОРВИ никак специально устранять не надо. Он не столько утомляет ребёнка, сколько давит на совесть родителям, которые не могут просто сидеть сложа руки и видеть кажущиеся страдания своего чада. Однако, надо знать, что кашель — это не всегда симптом простуды, он может говорить и о начале других более серьезных недугов. Поэтому, если он не прошел самостоятельно (как это часто и происходит) за 7-10 дней, стоит обратиться на очный прием к доктору. Например, при длительном кашле все дети подлежат обязательному обследованию на предмет наличия коклюша.
Скачать приложение Грипп и вакцинация
Педиатрия. Национальное руководство / под ред. А. А. Баранова – 2014
Клиническая фармакология / Под ред. Кукеса В.Г. – 2006

Содержание
1
Флуимуцил и АЦЦ — это два лекарства, которые часто используются при лечении заболеваний дыхательных путей, связанных с образованием вязкой мокроты. Они содержат одно и то же действующее вещество — ацетилцистеин, которое способствует разжижению и отхождению слизи. Однако, несмотря на схожесть состава и действия, эти препараты имеют некоторые различия, которые могут повлиять на выбор пациента. В этой статье мы рассмотрим особенности каждого, главные отличия, а также сравним отзывы врачей и покупателей о них.
Состав препаратов
Основным действующим веществом этих лекарств является ацетилцистеин, который способен разрывать химические связи между молекулами муко-полисахаридов, составляющих слизь. Таким образом, он уменьшает вязкость и липкость секрета, облегчая его выведение из организма.
Флуимуцил и АЦЦ имеют одинаковый состав, но различаются по форме выпуска, дозировке и производителю. Флуимуцил производится в Швейцарии и представлен в виде порошка для приготовления раствора, гранул для приготовления суспензии, таблеток и ампул для инъекций. Дозировка ацетилцистеина в нём составляет 100, 200 или 600 мг в зависимости от формы выпуска. АЦЦ производится в Словении и доступен в виде шипучих таблеток, порошка для приготовления раствора и суспензии. Дозировка ацетилцистеина в нём равна 200 или 600 мг.
Оба препарата эффективны и безопасны при правильном применении и соблюдении противопоказаний и побочных эффектов. Выбор зависит от индивидуальных предпочтений, наличия аллергии или непереносимости к компонентам лекарств, а также от рекомендаций врача, который может подобрать оптимальную форму и дозу препарата в зависимости от диагноза и состояния пациента.
Вещество ацетилцистеин
Это вещество, которое обладает муколитическим, противовоспалительным и антиоксидантным действием. Оно способствует разрыву дисульфидных связей между молекулами мукополисахаридов, которые составляют мокроту, тем самым уменьшая ее вязкость и облегчая ее выделение. Кроме того, ацетилцистеин уменьшает воспаление в дыхательных путях, усиливает иммунитет и защищает клетки от свободных радикалов. Он был впервые синтезирован в 1959 году итальянским химиком Франческо Ромито, который искал альтернативу антибиотикам при лечении бронхита. С тех пор стал широко применяться в медицине как муколитическое и противоотечное средство.
Еще 42 статьи на тему ЛОР смотрите тут 👈
Действие на организм
Флуимуцил и АЦЦ оказывают положительное воздействие на организм при различных заболеваниях дыхательной системы, таких, как: бронхит, пневмония, синусит, отит и других. Они способствуют улучшению дыхания, снижению кашля, уменьшению воспаления и инфекции в дыхательных путях. Кроме того, они обладают антиоксидантным и противоотечным действием, защищая клетки от свободных радикалов и уменьшая отеки слизистых оболочек.
Оба препарата действуют по одному и тому же механизму, но имеют некоторые отличия в скорости и продолжительности действия. Флуимуцил быстрее усваивается в крови и начинает действовать через 15-30 минут после приема, в то время как АЦЦ действует через 1-2 часа. Однако, АЦЦ имеет более длительный эффект и сохраняет свою активность до 8 часов, в то время как Флуимуцил действует до 4-6 часов. Таким образом, выбор может зависеть от того, насколько быстро и долго нужно обеспечить муколитический эффект.
Сравнительная таблица
| Наименование товара | Наименование производителя и страна | Полный состав | Стоимость | Дозировка |
| Флуимуцил | Zambon S.p.A., Швейцария | Ацетилцистеин, лимонная кислота, натрия гидрокарбонат, натрия карбонат, лактоза, аспартам, ароматизатор | От 300 до 500 рублей за 20 шипучих таблеток по 600 мг | 1 таблетка 2-3 раза в день |
| АЦЦ | Sandoz d.d., Словения | Ацетилцистеин, лимонная кислота, натрия гидрокарбонат, натрия карбонат, маннитол, лактоза, аспартам, ароматизатор | От 200 до 400 рублей за 20 шипучих таблеток по 600 мг или 200 мг | 1 таблетка 2-3 раза в день |
Главные отличия препаратов
Флуимуцил производится в Швейцарии, а АЦЦ — в Словении. Это может влиять на качество и безопасность лекарств, а также на их доступность и цену.
Флуимуцил имеет только одну дозировку — 600 мг, а АЦЦ — две — 600 мг и 200 мг. Это может быть удобно для тех, кто нуждается в меньшей или большей дозе ацетилцистеина, в зависимости от тяжести заболевания и возраста пациента.
Оба препарата имеют разный состав вспомогательных веществ, которые могут вызывать аллергические реакции или нежелательные эффекты у некоторых людей. Например, Флуимуцил содержит лактозу, которая может быть непереносима у людей с лактазной недостаточностью, а АЦЦ содержит маннитол, который может вызывать диарею или метеоризм.
Сравнение отзывов врачей
Врачи, как правило, считают, что оба лекарства одинаково эффективны при лечении заболеваний дыхательных путей, связанных с образованием вязкой мокроты. Они рекомендуют выбирать препарат в зависимости от индивидуальной переносимости, наличия противопоказаний и побочных эффектов, а также от стоимости и доступности. Также подчеркивают, что применение должно быть согласовано с лечащим врачом, который определит оптимальную дозу и продолжительность курса терапии.
Сравнение отзывов покупателей
Покупатели, которые пробовали оба препарата, отмечают, что они хорошо помогают при кашле и мокроте, улучшают состояние дыхательных путей и облегчают дыхание. Однако, некоторые жалуются на неприятный вкус и запах лекарств, а также на возникновение побочных эффектов, таких, как: тошнота, рвота, жгучее ощущение в желудке, головная боль, сыпь, зуд, отеки и др. Некоторые также отдают предпочтение Флуимуцилу из-за его более высокого качества и надежности, а другие — АЦЦ из-за его более низкой цены и разной дозировки.
Что лучше от кашля
Лучше выбирать препарат, который соответствует типу кашля — сухому или влажному. Если сухой, то лучше использовать лекарства, которые подавляют рефлекс кашля и снимают раздражение дыхательных путей. При влажном лучше использовать те, которые разжижают и удаляют мокроту из легких. Флуимуцил и АЦЦ относятся к препаратам, которые помогают при влажном кашле, так как они разжижают и удаляют мокроту из легких. Однако, они не подходят для лечения сухого кашля, так как могут усилить его и вызвать бронхоспазм. Поэтому, перед применением необходимо установить тип кашля и причину его возникновения. Если он вызван бактериальной или вирусной инфекцией, то кроме муколитиков нужно принимать антибиотики или противовирусные средства. Если вызван аллергией, то нужно принимать антигистаминные средства и избегать контакта с аллергенами. Если вызван астмой, то нужно принимать бронходилататоры и глюкокортикоиды. В любом случае, кашель является симптомом, а не самостоятельным заболеванием, и требует комплексного подхода к лечению.
Что лучше от мокроты
Лучше выбирать препарат, который соответствует состоянию мокроты — густой или жидкой. Если густая, то лучше использовать лекарства, которые разжижают ее и способствуют отхождению. Если жидкая, то лучше использовать те, которые уменьшают ее образование и предотвращают застой в легких. Флуимуцил и АЦЦ относятся к лекарствам, которые разжижают мокроту и улучшают ее отхождение. Они подходят для лечения густой мокроты, которая часто сопровождает хронические заболевания дыхательных путей, такие, как: хронический бронхит, бронхиальная астма, цистический фиброз и др. Однако не подходят для лечения жидкой мокроты, которая часто сопровождает острые заболевания дыхательных путей, такие, как: ОРВИ, грипп, пневмония и др. В этих случаях лучше использовать препараты, которые сушат слизистую оболочку дыхательных путей и уменьшают секрецию мокроты, такие, как: сульфат магния, амброксол, бромгексин и др.
Исследования эффективности
Ацетилцистеин — это действующее вещество, которое содержится в препаратах Флуимуцил и АЦЦ. Оно обладает муколитическим, антиоксидантным и антитоксическим действием, которое полезно при лечении различных заболеваний дыхательной системы. Однако, не все исследования эффективности дают однозначные результаты. Некоторые показывают, что он способствует уменьшению частоты и тяжести обострений хронического бронхита, астмы, бронхоэктазов и других заболеваний, связанных с нарушением отхождения мокроты. Другие исследования не подтверждают этих эффектов или считают их незначительными. Также, существуют различия в эффективности в зависимости от способа применения. Например, в одном исследовании было показано, что данное вещество в виде ингаляций оказывает более выраженный муколитический эффект, чем в виде таблеток. В другом было обнаружено, что вещество в виде таблеток эффективнее снижает риск развития пневмонии у пациентов с хронической обструктивной болезнью легких, чем в виде ингаляций.
Таким образом, можно сказать, что ацетилцистеин — это полезное вещество, которое может помочь при разных заболеваниях дыхательных путей, но его эффективность зависит от многих факторов, таких, как: дозировка, способ применения, длительность лечения, тип заболевания и индивидуальные особенности пациента. Поэтому, при выборе препарата необходимо учитывать все эти аспекты и консультироваться с врачом.
Выводы
В заключение, можно сказать, что Флуимуцил и АЦЦ — это эффективные и безопасные препараты, которые помогают при лечении заболеваний дыхательных путей, связанных с образованием вязкой мокроты. Они содержат одно и то же действующее вещество — ацетилцистеин, которое разжижает и удаляет мокроту, уменьшает воспаление и защищает клетки от окислительного стресса. Однако также имеют некоторые различия, которые могут повлиять на выбор пациента. Флуимуцил производится в Швейцарии, имеет только одну дозировку — 600 мг, и содержит лактозу. АЦЦ производится в Словении, имеет две дозировки — 600 мг и 200 мг, и содержит маннитол. При выборе лекарства нужно учитывать индивидуальную переносимость, наличие противопоказаний и побочных эффектов, а также стоимость и доступность. Также нужно учитывать тип и причину кашля и состояние мокроты, применять препараты в соответствии с рекомендациями лечащего врача.
Задайте вопрос и получите мгновенный ответ
от искусственного интеллекта
Еще 42 статьи на тему ЛОР смотрите тут
Использование материалов сайта означает принятие пользовательского соглашения. Информация предоставлена исключительно в ознакомительных целях и не является рекламой. Имеются противопоказания, обратитесь к врачу.
