Дата публикации 25 июля 2023Обновлено 31 марта 2025
Определение болезни. Причины заболевания
Эпикондилит (Epicondylitis) – это повреждение сухожилий в области локтевого сустава, которое проявляется болью, особенно при активных движениях кисти или пальцев [1][3]. При этом нарушается подвиждность в локтевом суставе: человек не может свободно сгибать и разгибать руку, ограничивается подвижность кисти
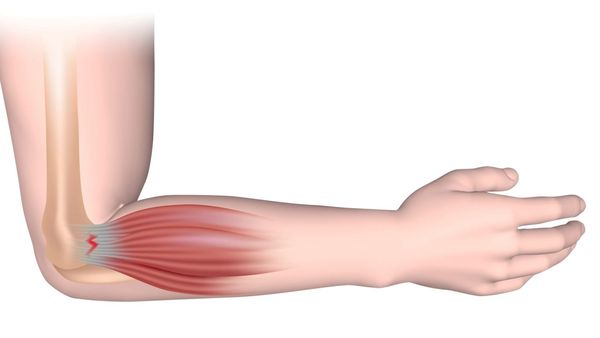
Эпикондилит
Заболевание относится к тендинопатиям (тендинитам, тендинозам) — поражению сухожилий, которое сопровождается болью и иногда отёком.
Раньше эпикондилит считался воспалительным заболеванием, но согласно современным представлениям, в его основе лежит не воспаление, а дегенерация ткани, т. е. её перестройка. Поэтому некоторые авторы используют термин «эпикондилёз» [10]. Иногда болезнь называют тендинитом (тендинозом) локтевого сустава.
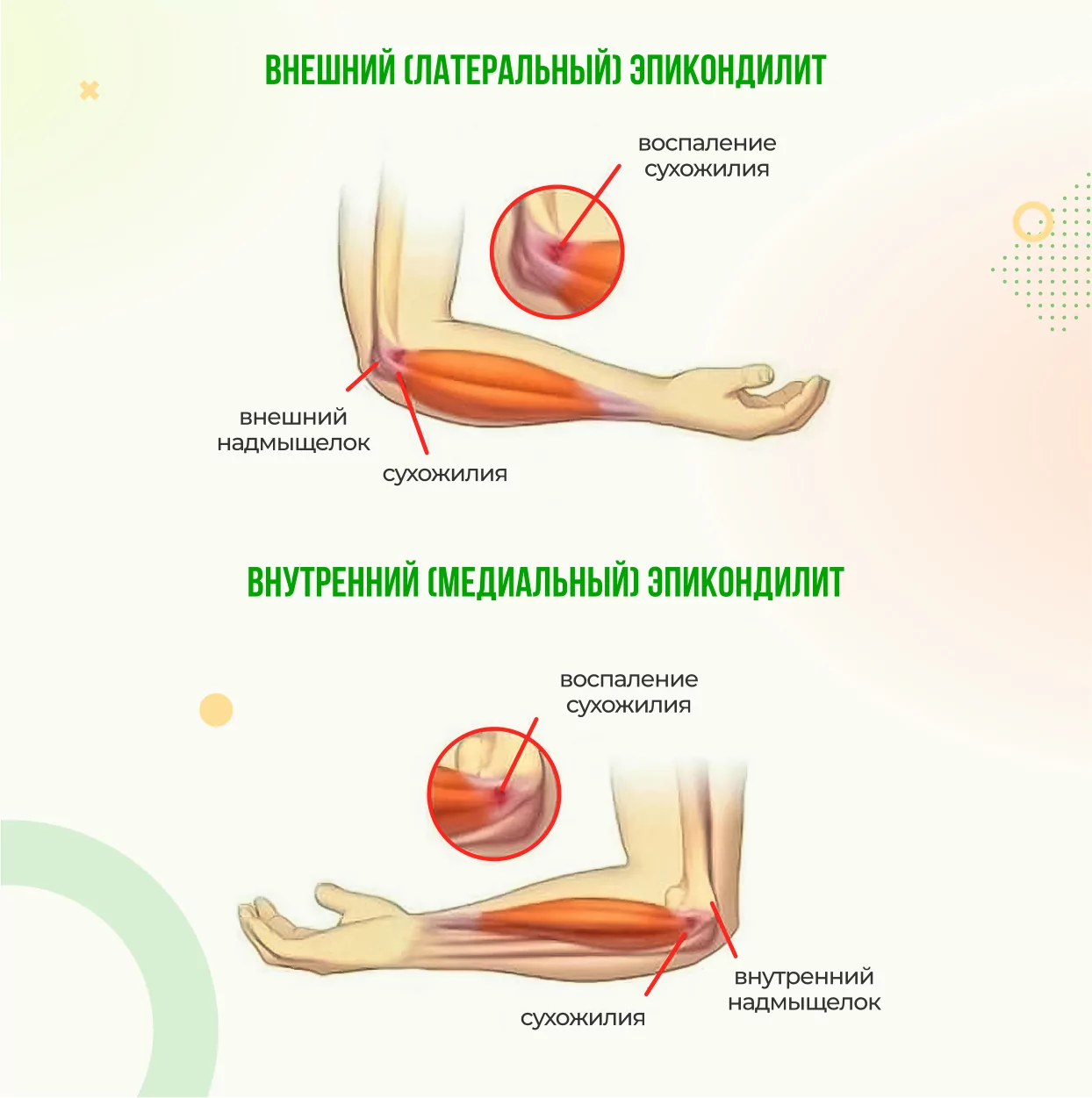
Если повреждено сухожилие с наружной стороны локтевого сустава, то это латеральный эпикондилит, или «локоть теннисиста». Если с внутренней стороны — это медиальный эпикондилит, или «локоть гольфиста» [1][3].
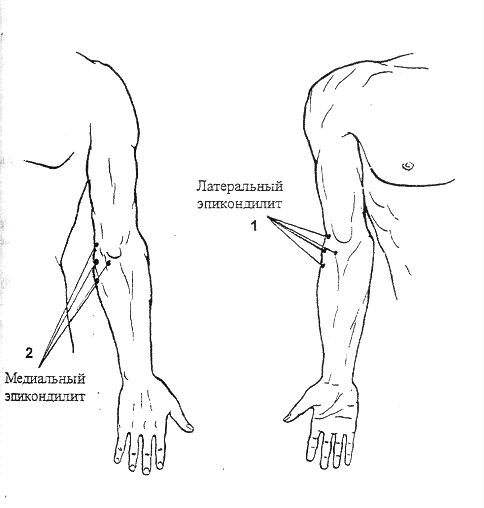
Латеральный и медиальный эпикондилит
Распространённость эпикондилита
Заболевание возникает у 1–3 % населения в возрасте 30–50 лет. Причём распространённость латерального эпикондилита выше (1–2 %), чем медиального (менее 1 %). Мужчины и женщины болеют одинаково часто [5][6][12].
Заболевание в основном возникает у спортсменов, которые играют в гольф, теннис, бейсбол или занимаются плаванием и фехтованием [7].
Причины эпикондилита
Считается, что причиной эпикондилита является хроническое перенапряжение мышц предплечья из-за однотипной, часто повторяющейся нагрузки. Но иногда болезнь развивается в результате прямой травмы в области локтевого сустава [10].
Латеральный эпикондилит может возникать:
- из-за частого разгибания предплечья и его супинации, т. е. вращения кнаружи (в положение ладонью вверх);
- сильного, резкого разгибания в локтевом суставе [11].
Повторяющееся разгибание в локтевом суставе характерно для игроков в теннис, а также для работников коммунальных газо- и водопроводных служб, поваров в детских садах и др. [8][9]
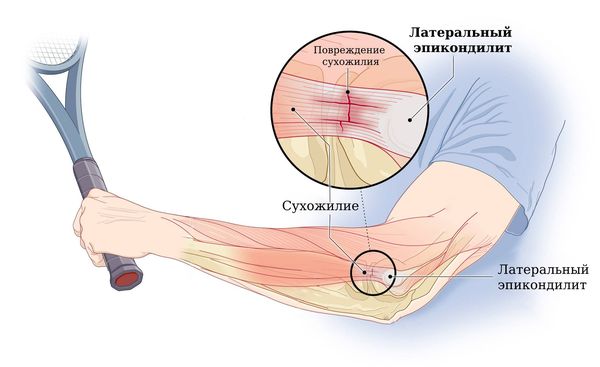
Латеральный эпикондилит («локоть теннисиста»)
Причины медиального эпикондилита:
- постоянное сгибание запястья и пронация предплечья, т. е. вращение кнутри (в положение ладонью вниз);
- действия, требующие постоянного хвата.
Такие движения характерны для игроков в гольф, плотников, мясников, людей, которые рубят дрова или работают с вибрирующими инструментами, так как это требует большого повторяющегося напряжения мышц рук [13].
Факторами риска латерального и медиального эпикондилита считаются ожирение и курение [14].
Медиальный эпикондилит («локоть гольфиста») [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эпикондилита
При эпикондилите возникает боль или жжение в области локтевого сустава: в случае медиального эпикондилита боль появляется с внутренней стороны локтя, при латеральном — с наружной стороны. Кроме этого, снижается сила хвата.
Симптомы усиливаются, если надавливать на сустав или нагружать мышцы предплечья: поднимать тяжести, заниматься спортом, работать за компьютером и т. д. [14]
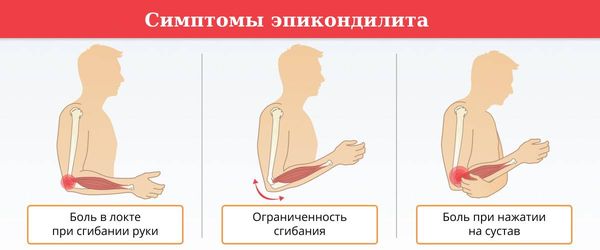
Симптомы эпикондилита
Патогенез эпикондилита
Строение и функции локтевого сустава и предплечья
Локтевой сустав образован тремя костями: плечевой, лучевой и локтевой. Они образуют плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы, заключённые в одну капсулу [15][16]. На нижнем конце плечевой кости находятся два выступа — надмыщелка: медиальный и латеральный.
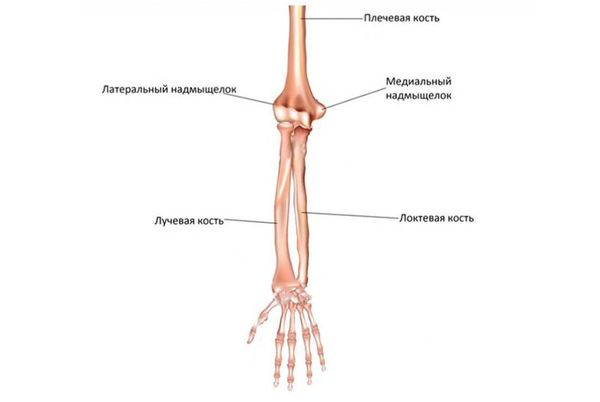
Кости плеча и предплечья
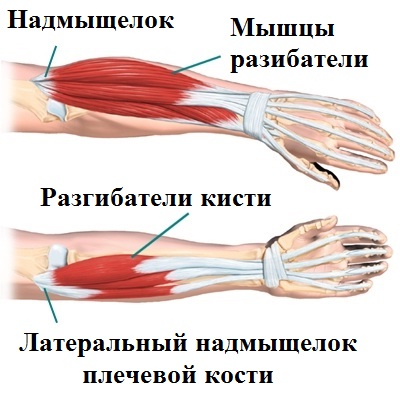
К медиальному надмыщелку плеча крепятся такие мышцы, как локтевой сгибатель запястья, длинная ладонная мышца, лучевой сгибатель запястья, поверхностный сгибатель пальцев и круглый пронатор. К латеральному — локтевой разгибатель запястья, разгибатель мизинца, разгибатель пальцев, короткий и длинный разгибатели запястья.
Иннервация сустава (снабжение нервами) происходит за счёт лучевого, локтевого и срединного нервов [15][16].
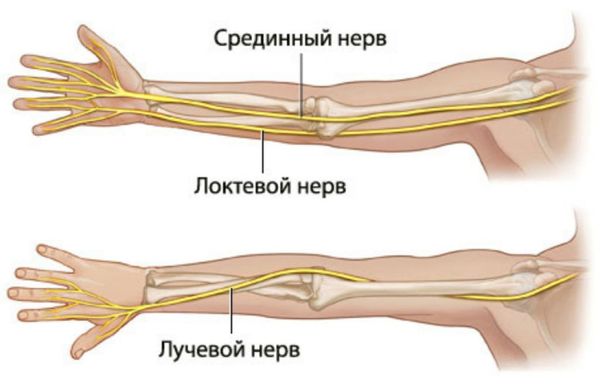
Основные нервы, проходящие через локтевой сустав
Функция локтевого сустава — это сгибание, разгибание, а также вращение кисти внутрь и наружу (пронация и супинация).
Механизм развития эпикондилита
При повторяющейся однотипной нагрузке на мышцы, которые крепятся к надмыщелкам, сухожилие в области локтевого сустава повреждается, на нём появляются многочисленные микротравмы. Если сухожилие не может восстановиться после таких повреждений, то исходом является эпикондилит. При этом происходит перестройка ткани сухожилия: ангиофибробластическая гиперплазия (образование фиброзной ткани в месте прикрепления сухожилия) и фибриллярная дегенерация коллагена, которая приводит к истощению и уменьшению прочности сухожилия. В результате возникает болевой синдром.
При гистологическом исследовании поражённой ткани обнаруживают грануляционную, фиброваскулярную и фиброзно-хрящевую ткань, микрофрагментацию (микроразрывы) сухожилий, кальцификацию (отложения кальция) и некроз (отмирание). Гистологический термин для таких изменений — ангиобластный тендиноз [15][16].
При травме в области локтевого сустава в ответ на острое повреждение возникает простая воспалительная реакция. Она протекает с покраснением, повышением температуры, острой болью и припухлостью в месте повреждения. На этой стадии изменения обратимы, можно полностью вылечиться при адекватной терапии. Без лечения процесс становится хроническим, т. е. развивается эпикондилит. Однако воспалительная реакция встречается реже, чем дегенерация.
Классификация и стадии развития эпикондилита
Исходя из места прикрепления сухожилий к плечевой кости, эпикондилит подразделяется на медиальный (внутренний) и латеральный (наружный) [1][3].
Стадии развития эпикондилита:
- Ранняя воспалительная реакция — это ответ организма на повреждение сухожилия, направленный на его восстановление и сохранение.
- Ангиофибробластная дегенерация — замена нормальной ткани сухожилия на грубую фиброзную (рубцовую).
- Структурная недостаточность — нарушение работы локтевого сустава из-за фиброзной ткани.
- Фиброз или кальцификация — трансформация фиброзной ткани в хрящевую и отложение в ней кальция [3][17][18].
Первая стадия длится от нескольких часов до нескольких дней, остальные от нескольких недель до нескольких лет.
Осложнения эпикондилита
Одним из осложнений медиального эпикондилита может быть неврит локтевого нерва. Он развивается из-за того, что локтевой нерв сдавливается в медиальной надмыщелковой борозде или вокруг неё. При этом появляются неврологические симптомы в виде жжения, онемения и покалывания в кисти [14][15].
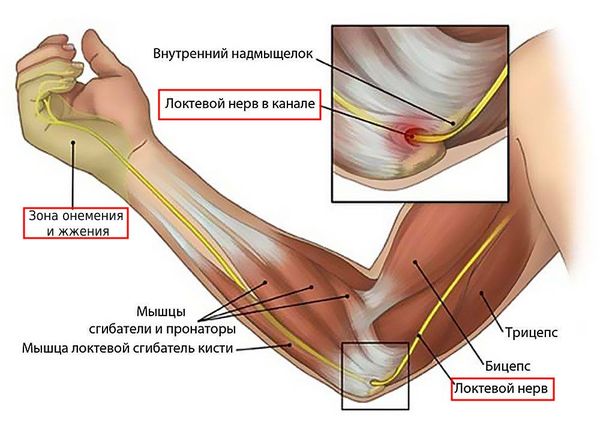
Неврит локтевого нерва
При эпикондилите становится сложно сгибать и разгибать руку, это может приводить к атрофии мышц.
Также исходом болезни может быть разрыв сухожилия, что проявляется болью, отёком, слабостью при сгибании локтя и повороте предплечья [15].
Диагностика эпикондилита
Сбор жалоб и анамнеза
Чтобы поставить диагноз, врач сначала спросит:
- Что беспокоит. На эпикондилит будет указывать боль в области наружной или внутренней поверхности локтевого сустава. Также могут быть жалобы на жжение, ограничение движений в кисти, слабость хвата.
- Как долго беспокоят симптомы.
- Какая профессия у пациента, какой рукой он чаще работает, какие у него условия труда.
- Есть ли хобби, как развлекается в свободное время.
- Имелись ли ранее эпизоды эпикондилита, если да, то какие методы лечения использовались.
- Есть ли вредные привычки, такие как курение [14].
Обследование при осмотре
Врач обратит внимание на отличительные признаки:
- болезненность при пальпации (прощупывании) в области наружного или внутреннего надмыщелка плечевой кости в месте прикрепления сухожилий;
- ослабление силы хвата на поражённой конечности [14][20].
Затем проведёт специальные тесты. Для выявления латерального эпикондилита выполняются:
- Тест со стулом. Врач попросит пациента поднять стул, выпрямленной рукой и развёрнутым вниз предплечьем и кистью.
- Тест Боудена. Нужно сильно сжать рукой манжетку тонометра, которую раздули до 30 мм рт. ст., или сжать её, удерживая давление, на одном уровне, который определит врач.
- Тест Томсона. Пациент сжимает кисть в кулак, далее выпрямляет руку и разгибает кисть. Врач захватывает кулак одной рукой, а другой фиксирует запястье. Затем просит разогнуть запястье с кулаком, при этом врач оказывает противодействие.
Для выявления медиального эпикондилита проверяются:
- Симптом «локтя игрока в гольф». Пациент сгибает руку в локте и запястье, а врач одной рукой фиксирует его плечо, другой держит кисть. Далее просит пациента, преодолевая сопротивление, создаваемое врачом, разогнуть руку в локтевом суставе.
- Тест разгибания предплечья. Пациент в положении сидя сгибает руку в локте и удерживает предплечье в супинированном положении (ладонью кверху). Врач держит предплечье ближе к кисти пациента, а тот в свою очередь пытается разогнуть руку в локтевом суставе, преодолевая усилие руки врача.
При появлении боли или других симптомов тесты считаются положительными. Это позволяет подтвердить заболевание [21].
Инструментальная диагностика
При подозрении на эпикондилит врач может назначить рентгенографию, УЗИ или МРТ.
Рентгенография локтевого сустава может показать кальцификаты (отложения солей кальция) в области прикрепления сухожилий к надмыщелкам, а также исключить отрывные переломы надмыщелков плечевой кости. Но на стадиях без кальцификата этот метод неинформативен [14].
УЗИ в области надмыщелков может выявить утолщение сухожилия, наличие жидкости в области прикрепления сухожилий, кальцификаты, разрушение нормальной структуры сухожилия. Т. е. УЗИ является информативным и точным для выявления эпикондилита [22].
МРТ локтевого сустава позволяет не только подтвердить диагноз, но и исключить другие патологии, такие как рассекающий остеохондрит, повреждение коллатеральных связок и компрессия локтевого нерва [4][14][23].
Дифференциальная диагностика
Боль в области локтя может возникать не только при эпикондилите, но и при других заболеваниях, таких как:
- Заднелатеральная нестабильность локтевого сустава. Отличить это состояние от эпикондилита можно с помощью специальных тестов (заднелатерального ротаторного теста на поворот-сдвиг, варусного и вальгусного стресс-тестов), а также МРТ.
- Злокачественные новообразования в области локтя. Кроме боли в локтевом суставе, они могут сопровождаться припухлостью, а также общими признаками: снижением веса, тошнотой, изменением вкуса пищи, периодическим повышением температуры тела. В биохимическом анализе крови определяется увеличение кальция. Чтобы уточнить диагноз, выполняют цитологическое и гистологическое исследование, рентгенографию или КТ.
- Шейная радикулопатия (С6 или С7). Возникает при раздражении нервных корешков в шейном отделе позвоночника. При этом состоянии болит вся рука, а не только область локтя, конечность становится слабой и присоединяется покалывание в кисти. Могут возникать боли при движении шеей. Выявить эту патологию можно с помощью рентгенографии, но самым информативным методом считается МРТ шейного отдела позвоночника.
- Компрессия (сдавление) заднего межкостного нерва в области аркады. Выявляется по симптомам вовлечения мышц задней поверхности предплечья: становится сложно разогнуть пальцы, отвести первый палец при нормальном разгибании запястья, предплечье поворачивается ладонью вверх. Диагностировать состояние можно с помощью УЗИ. МРТ в этом случае малоинформативно из-за анатомии хода нерва. Иногда проводится ЭНМГ, это исследование может выявить прерывание хода импульса в месте компрессии.
![Расположение заднего межкостного нерва и аркады [16] Расположение заднего межкостного нерва и аркады [16]](https://probolezny.ru/media/bolezny/epikondilit/raspolozhenie-zadnego-mezhkostnogo-nerva-i-arkady-16_s.jpeg)
Расположение заднего межкостного нерва и аркады [16]
- Локтевой бурсит. Это воспаление синовиальной сумки (бурсы) локтевого сустава. Может сопровождаться болью, покраснением и припухлостью в задней поверхности локтевого сустава. В большинстве случаев протекает безболезненно, движения в суставе не нарушаются. Для диагностики проводится пункция и определяется состав жидкости в полости бурсы, если она ею наполнена. Инструментально подтверждается с помощью МРТ.
- Артрит (воспаление) локтевого сустава. Это острое заболевание сопровождается покраснением, отёком, повышением температуры в области локтя и нарушением движений в суставе. Рентгенография подтверждает диагноз, МРТ исключает остальные патологии.
- Сгибательно-пронаторная деформация. Встречается у детей с ДЦП. При этом состоянии невозможно разогнуть руку в локтевом суставе (он согнут), предплечье поворачивается кистью вниз, нарушается хват.
- Синдром круглого пронатора. Боль и жжение появляются примерно на 5 см ниже локтевого сустава по передней поверхности предплечья. Боль отдаёт в ладонь, в 1, 2 и 3-й пальцы. Диагностика проводится с помощью УЗИ, МРТ и ЭНМГ.
- Травмы опорно-двигательного аппарата локтевого сустава. Обращает на себя внимание сам факт травмы и сопутствующие симптомы: резкая боль при движениях, отёк, покраснение, может быть костная крепитация (треск) и патологическая подвижность в месте перелома. Диагноз подтверждается данными рентгенографии, МРТ или КТ [14][24].
Лечение эпикондилита
Консервативное лечение
- Холод местно. Он помогает уменьшить боль, отёк и локальное повышение температуры. Особенно эффективен после острого приступа эпикондилита. Прикладывать нужно на 5–10 минут 3–4 раза в день. Если держать дольше, то возникает гипотермия (снижение температуры) участка кожи, а через 30–60 минут может возникнуть обморожение 1-й степени, которое проявляется покалыванием, кожным зудом, онемением и болью. При согревании участка кожа краснеет, может шелушиться.
- Функциональный покой. Неподвижность локтевого сустава обеспечивают косыночной повязкой или ортезом, который ограничивает движения сухожилий сгибателей и разгибателей. Ортез нужно носить до 6 недель.
- Приём НПВС. Эти препараты снижают болевой синдром в совокупности с другими методами. Но при длительном применении могут вызвать поражение пищеварительной системы [14].
- Физиотерапия, в частности ударно-волновая терапия (УВТ). В большинстве случаев эта процедура значительно уменьшает болевой синдром, хотя при первых сеансах боль может усилиться. Противопоказания к УВТ следующие: острая фаза инфекционных заболеваний; гнойные воспаления; нарушение свёртываемости крови; нестабилизированные переломы костей; кардиостимулятор в радиусе 40 см; приём прямых антикоагулянтов; тромбоз вен на ногах; операции на сосудах ног [24][28].
- ЛФК для растяжения и укрепления сухожилий. Значительный положительный эффект показывает эксцентричная тренировка мышц, при котором растяжение мышц происходит под нагрузкой. При одном из таких упражнений рука пациента согнута в локтевом суставе под углом 40–50°, кисть с гантелей расположена ладонью вниз (пронированное предплечье), затем кисть медленно поворачивается до положения ладонью вверх. Упражнение длится 10–15 минут. Благодаря занятиям ЛФК увеличивается объём движений локтевого сустава. Этим методом лечения руководит врач ЛФК [26][27].
- Эргономика. Направлена на организацию рабочего места и улучшение режима работы и отдыха. При этом пациента обучают безопасной и эффективной работе на производстве, чтобы снизить вероятность повторных травм.
- Иглоукалывание. Может оказывать краткосрочный положительный эффект, но доказательств эффективности этого метода пока мало [32].
- Инъекции кортикостероидов в сухожилие. Они снимают симптомы, но эффект непостоянный: он длится от 6 недель до 12 месяцев. Осложнением этого метода может быть некроз (омертвение) сухожилия, если процедура проводится без ультразвукового (УЗ) контроля [11].
- Инъекции аутологической (самого пациента) цельной крови. Считается, что они помогают заживлению сухожилия за счёт воспалительного процесса в месте инъекции. Но сейчас этот метод не применяется из-за низкой эффективности [30][31].
- Инъекция обогащённой тромбоцитами плазмы крови (Р-PRP). Стимулирует образование факторов роста, что ведёт к естественному заживлению и восстановлению сухожилия [25].
- Инъекция гиалуроновой кислоты. Помогает устранить симптомы. Улучшение отмечается через 3 месяца [33].
- Введение полидоканола. При его введении происходит склерозирование сосудов. У метода низкая эффективность, поэтому он не применяется [34].
- Инъекция ботулотоксина. Кратковременно уменьшает симптомы (примерно на 4–8 недель) [35].
- Инъекция аспирата костного мозга (BMAC). Это перспективный метод лечения, в исследованиях он снижал болевой синдром, но доказательств эффективности пока мало, поэтому метод не используется [36].
- Инъекция теноцитов (ATI). Теноциты забирают из связки надколенника, культивируют и вводят в повреждённое сухожилие. Метод показывает положительный и краткосрочный, и долгосрочный эффект, но исследований на эту тему пока мало [37][38].
- Введение аллогенных мезенхимальных стволовых клеток жировой ткани. В исследованиях этот метод привёл к улучшению работоспособности, снижению боли и уменьшению дефекта сухожилия по данным УЗ контроля. Но пока что он использовался только в рамках исследований [39].
Чаще всего при эпикондилите используется комплексная терапия, включающая немедикаментозные и медикаментозные методы в сочетании с инъекциями кортикостероидов и Р-PRP.
Хирургическое лечение
Оперативное лечение применяется, если нет эффекта после 6–12 месяцев консервативной терапии. Могут выполняться:
- Чрескожная тенотомия. Подразумевает релиз (освобождение) сухожилия от его начала в месте прикрепления к надмыщелку. После операции боль уменьшается, но пациенты с медиальным эпикондилитом не смогут вернуться в спорт. При таком вмешательстве высок риск повредить локтевой нерв [40].
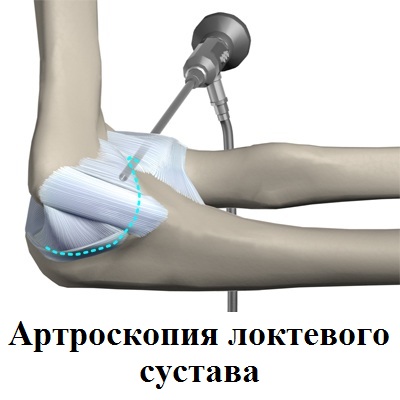
- Артроскопия локтевого сустава. Эффективна при латеральном эпикондилите. Во время операции удаляют патологическую ткань, за счёт этого симптомы уменьшаются [41]. При медиальном эпикондилите не используется, так как часто приводит к повреждению локтевого нерва [17][19].
Прогноз. Профилактика
Прогноз заболевания относительно благоприятный: при своевременном обращении симптомы болезни удаётся устранить, но со временем они могут возникнуть снова. Кроме того, лечение занимает довольно длительное время: от 1 до 12 месяцев и дольше в зависимости от объёма повреждения и того, когда было начато лечение [1][42].
Чтобы предотвратить эпикондилит, рекомендуется:
- на производстве: улучшить условия на рабочем месте; соблюдать режим труда и отдыха; исключить постоянные повторяющиеся нагрузки или уменьшить их время за счёт более частых перерывов;
- при занятиях спортом: грамотно подбирать тренировки и определять нагрузки и время занятий; разминаться перед тренировками; делать перерывы между упражнениями [29].
Анатомические особенности локтевого сустава
По своему строению локтевой сустав, состоящий из лучевой, плечевой и локтевой костей, отличается достаточной сложностью. Основной задачей данного соединения является изменение положения кисти руки.
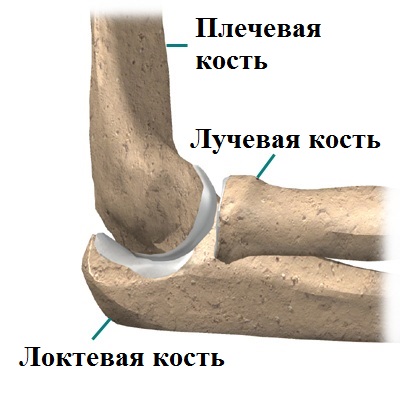
Ввиду сложности структуры, сустав отличается высокой подвижностью.
На нижней оконечности плечевой кости расположены латеральный (наружный) и медиальный (внутренний) надмыщелки – костные выступы, на которых держатся мышцы и, главным образом, сухожилия.
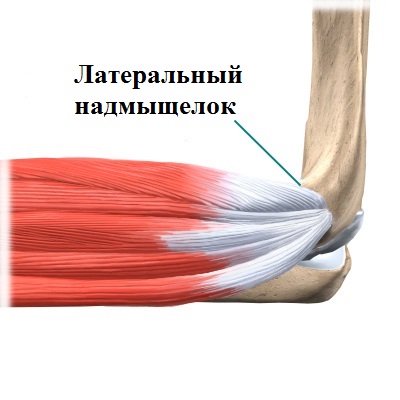
Кроме того, именно к латеральному надмыщелку крепится несколько разгибательных мышц, отвечающих за двигательную функцию кисти и предплечья.
Особенности диагностики
Диагностика недуга базируется на детальном сборе анамнеза, а также внимательном осмотре пациента лечащим специалистом, в том числе и с использованием метода пальпации. При этом врач сгибает руку больного в кисти, слегка поворачивая предплечье, что позволяет определить наличие характерных болей.

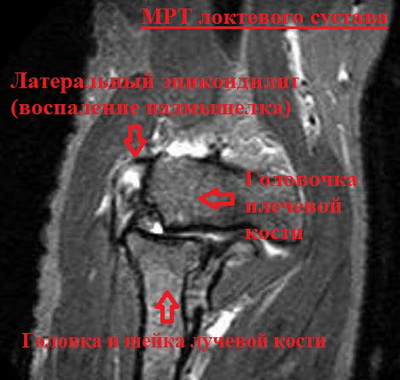
На рентгеновском снимке изменения в суставе локтя, как правило, не заметны, однако данный вид лучевой диагностики позволяет рассмотреть кальцификаты в точке крепления к верхнему надмыщелку сухожилий разгибательных мышц.
В свою очередь МРТ (магнитно-резонансная томография), поможет с высокой точностью выявить и детально оценить патологии внутри сустава, а также сопровождающие их повреждения связок и хрящевой ткани.
Варианты лечения латерального эпикондилита
Консервативные методики
Подавляющее большинство пациентов, обращающихся к нам с латеральным эпикондилитом, указывает на значительное улучшение самочувствия после прохождения лечебных курсов по консервативным (неоперационным) методикам.
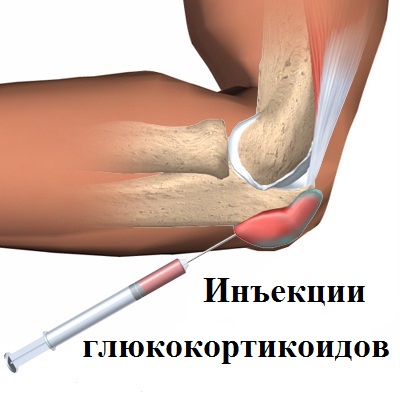
Сюда относятся не только снижение повседневной физической активности, но и прием препаратов обезболивающего и противовоспалительного действия, инъекции на основе глюкокортикоидов, применение ортезов, а также выполнение специально подобранных физиотерапевтических упражнений.
В последнее время лечащими специалистами стали практиковаться инъекции обогащенной плазмы в эпицентр воспалительного процесса, а также курсы ударно-волновой терапии, положительно воздействующей на локтесуставные патологии.
Как показывает практика, все вышеперечисленные мероприятия эффективны в 75-80% случаев.
Операционные методики
В случае отсутствия успеха при лечении по консервативным методикам, пациенту может назначаться хирургическое вмешательство. Важно отметить, что в настоящее время при лечении эпикондилита специалисты применяют малоинвазивные операционные методики, отличающиеся малой травматичностью и быстрым восстановлением.
Хирургические операции при эпикондилите можно разделить на открытые, то есть с разрезами, и эндоскопические. В нашей клинике мы отдаем предпочтение эндоскопической, или артроскопической методике.

Как подтверждает многолетняя хирургическая практика, данного типа операции наименее безопасны, а также имеют отличные результаты в 85-90% случаев.
Помимо всего прочего, артроскопия предоставляет возможность обнаружить, оценить, а также грамотно устранить внутрисуставные патологии. При этом, восстановление изначальной активности и трудоспособности проходит, как правило, в более сжатые сроки.
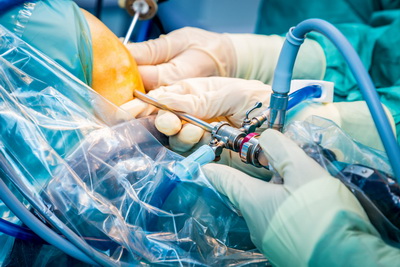
Процедура хирургического вмешательства проводится под местной, либо общей анестезией. Через предварительно сделанный микроскопический разрез в суставную полость вводится миниатюрная камера (артроскоп), транслирующая на монитор видеоизображение тканей сустава. Именно по такому видео специалист проводит оценку патологии, а также, посредством специального инструментария проводит операцию, иссекая и извлекая патологически измененные структуры, размещенные в районе латерального надмыщелка.
Для проведения суставных операций, применяется ведущее современное оборудование:
Шейвер — прибор, «сбривающий» и удаляющий патологически измененные ткани;
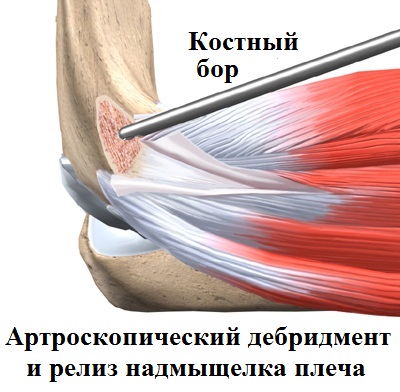
Аблятор – устройство, вводимое в сустав и генерирующее внутри него холодную плазму. Данный аппарат деликатно обрабатывает, а также извлекает поврежденные ткани, в том числе и хрящевые.
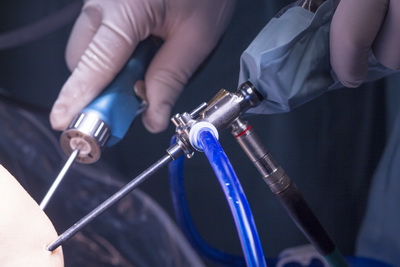
Удаление швов проводится спустя 10 суток. Последующая временная фиксация сустава не требуется. После того, как болевой синдром купирован, пациент может вновь полноценно заниматься повседневными делами, работой и спортом.
Когда болит локоть правой или левой руки, да еще и часть руки до кисти, можно растеряться. Некоторые начинают вспоминать, не ушиблись ли где-то недавно? Однако в ряде случаев боль в локтевом суставе может быть симптомом эпикондилита: что это такое, почему называется локтем теннисиста (гольфиста), какими симптомами проявляется, как его лечить, рассказывается в нашей статье.

Медицинский редактор
Врач травматолог-ортопед. Стаж работы по специальности с 2013 года.
Содержание
1. Эпикондилит
2. Причины эпикондилита локтевого сустава
3. Как развивается эпикондилит
4. Симптомы эпикондилита
5. Диагностика эпикондилита
6. Лечение эпикондилита
Эпикондилит — группа медицинских состояний, характеризующихся воспалением и повреждением сухожилий и мышц, которые прикрепляются к мыщелкам (эпикондилам) — выступам на костях в области локтевого сустава.
Наиболее распространенные формы эпикондилита включают в себя латеральный эпикондилит (так называемый «локоть теннисиста») и медиальный эпикондилит (он же «локоть гольфиста»).
Причины эпикондилита локтевого сустава
Несмотря на то, что название указывает на связь с теннисом и гольфом, эпикондилит может возникать у людей, которые не участвуют в таких играх. В группе риска те, чья профессиональная деятельность связана с повторяющимися движениями руки и запястья: из-за этого наступает перегрузка мышц и сухожилий.
— Повторяющиеся движения и микротравмы
Основной причиной развития эпикондилита являются повторяющиеся движения и микротравмы сухожилий. Регулярные сгибание и разгибание создают повышенную нагрузку на сухожилия, что может привести к их повреждению и воспалению.
Перегрузка руки и повышенная физическая активность являются важными факторами развития эпикондилита. Люди, занимающиеся теннисом, гольфом, бейсболом, а также те, кто выполняет однообразные движения руками на работе (например, механики, плотники, программисты), подвержены повышенному риску возникновения этой патологии.
— Недостаточное разогревание мышц и растяжка
Недостаточные разогревание и растяжка мышц перед физической активностью также способствуют развитию эпикондилита. Растяжка мышц помогает улучшить гибкость и подготовить ткани к нагрузке, что снижает риск повреждения сухожилий.
— Возраст и пол
Исследования показывают, что эпикондилит чаще встречается у людей среднего и пожилого возраста, хотя он может возникнуть в любом возрасте. Некоторые исследования также связывают различия в развитии эпикондилита с полом. Например, латеральный эпикондилит чаще диагностируется у мужчин, в то время как медиальный эпикондилит более распространен у женщин.
— Связь с другими состояниями
Некоторые медицинские состояния и факторы повышают риск развития эпикондилита. Например, артрит и диабет могут увеличить вероятность такой патологии у некоторых пациентов.
Как развивается эпикондилит
При эпикондилите происходят воспаление и дегенерация (разрушение) тканей. Повторяющиеся микротравмы приводят к изменениям в структуре и функции сухожилий и мышц. Коллагеновые волокна, которые обеспечивают прочность и упругость сухожилий, подвергаются деградации и утрачивают целостность. Также происходит накопление внеклеточного матрикса, что приводит к ее изменению и ухудшению функции сухожилий.
Дегенерация тканей в области повреждения снижает их способность к восстановлению, что создает застойные процессы и способствует тому, что эпикондилит может перейти в хронический.
Симптомы эпикондилита
— Боль
Главный симптом — боль в области локтевого сустава. Она обычно начинается постепенно и описывается пациентами как тяжелая, ноющая или острая.
При латеральном эпикондилите боль сосредоточивается с внешней стороны локтевого сустава и усиливается при сгибании запястья и разгибании пальцев.
При медиальном эпикондилите боль чаще проявляется с внутренней стороны локтевого сустава и усиливается при сгибании запястья и пальцев. Она может также иррадиировать (отдавать) вдоль предплечья и кисти.
Боль усиливается при выполнении действий, которые нагружают мышцы и сухожилия, связанные с разгибанием запястья и пальцев, например, при поднятии тяжестей, сжатии предметов или даже при повороте ключа. В некоторых случаях она может быть настолько интенсивной, что ограничивает нормальные движения и повседневную активность пациента.
— Ограничение движений и слабость
Помимо боли, эпикондилит может сопровождаться ограничением движений и уменьшением силы в затронутой руке. Пациенты испытывают трудности при выполнении простых задач, таких как поднятие объектов, поворот ключа, набор на клавиатуре или даже при выполнении повседневных домашних дел.
Эти ограничения могут быть вызваны как болевыми ощущениями, так и дегенерацией мышц и сухожилий в результате повторяющихся микротравм.
Диагностика эпикондилита
— Сбор жалоб, анамнеза и осмотр
Диагностика эпикондилита начинается с тщательного анамнеза и клинического осмотра пациента. Врач выясняет характер болевых ощущений, факторы, вызывающие или усиливающие боль, а также наличие других симптомов. Очень важно определить, какие движения или действия приводят к боли.
Клинический осмотр включает оценку болезненных точек в области локтевого сустава, проверку движений и силы в затронутой руке, а также оценку ограничения функции. Отмечается также наличие отека, покраснения или признаков воспаления в данной области.
— Дополнительные методы диагностики
Помимо клинического осмотра, для подтверждения диагноза эпикондилита могут использоваться дополнительные методы диагностики:
- Ультразвуковое исследование (УЗИ)
Ультразвуковая диагностика позволяет визуализировать структуры сухожилий и мышц, оценить их толщину и состояние. Этот метод полезен для определения степени повреждения и воспаления. - Магнитно-резонансная томография (МРТ)
МРТ позволяет получить более подробное изображение мягких тканей, включая сухожилия, и оценить степень воспаления. - Электромиография (ЭМГ)
ЭМГ может использоваться для оценки электрической активности мышц и определения степени повреждения нервных структур. - Рентгенография
Она может быть полезна для исключения других патологий костей и суставов, которые могут вызывать болевые ощущения в области локтевого сустава. - Функциональные тесты
✔ Тест Коэна
Пациенту предлагается сжать кисть в кулак, в то время как врач пытается развернуть кисть вовне. Боль и дискомфорт в области локтевого сгибателя указывают на возможное наличие эпикондилита.✔ Тест Миллера
Пациенту предлагается поднять плечи и согнуть их, сжимая локти к телу. Боль в области внутреннего мыщелка при выполнении этого движения может свидетельствовать о медиальном эпикондилите. Пробы Коэна и Миллера обычно выполняются при подозрении на латеральный эпикондилит, который чаще всего встречается.✔ Проба Гольфмана (Golfer’s test)
Пациента просят согнуть кисть в запястье и повернуть ладонь вниз, при этом врач оказывает сопротивление. Боль при сгибании кисти указывает на медиальный эпикондилит.
Дифференциальная диагностика
Для точной диагностики эпикондилита важно исключить другие состояния, которые проявляются похожими симптомами: артрит, туннельный синдром, радикулопатия и другие заболевания локтевого сустава.
Раннее и точное определение эпикондилита позволяет назначить соответствующее лечение и предотвратить прогрессирование состояния. Важно обратиться за помощью к опытному врачу для правильного установления диагноза и лечения.
Лечение эпикондилита
Далее рассмотрим современные научные подходы к лечению эпикондилита, включая консервативные и хирургические методы.
Лечением эпикондилита занимается травматолог-ортопед.
Консервативное лечение
- Покой и ограничение активности
Сначала необходимо дать сухожилиям время для заживления. Пациентам рекомендуется избегать повторяющихся движений и перегрузок, вызывающих болевые ощущения. - Лечебная физкультура (ЛФК)
Она включает упражнения для укрепления мышц руки и предплечья, а также улучшения гибкости. ЛФК способствуют увеличению кровотока в области поврежденных сухожилий, стимулируя их заживление. - Применение ортезов
Использование ортезов, таких как эпикондилитные ленты или нарукавники, может помочь разгрузить сухожилия и снизить болевые ощущения при выполнении движений. - Противовоспалительные препараты
Применение противовоспалительных лекарств, таких как нестероидные противовоспалительные препараты (НПВП), может помочь снизить воспаление и уменьшить болевые ощущения. - Инъекции глюкокортикостероидов
В тяжелых случаях, когда консервативные методы не приносят достаточного облегчения, врачи могут вводить глюкокортикостероиды в область воспаления. Однако эти инъекции следует использовать с осторожностью, так как они могут повредить ткани сухожилий при длительном применении.
Хирургическое лечение
- Латеральная эпикондилэктомия
В случаях, когда консервативное лечение не приносит облегчения, может потребоваться хирургическое вмешательство. Процедура латеральной эпикондилектомии включает удаление поврежденных тканей и рубцовой ткани в области внешнего мыщелка. - Медиальная эпикондилэктомия
Для лечения медиального эпикондилита также может применяться хирургическое вмешательство, направленное на удаление поврежденных тканей в области внутреннего мыщелка.
Инновационные методы
- Плазмотерапия (PRP-терапия)
При этом используется собственная кровь пациента, обогащенная тромбоцитами, чтобы стимулировать процессы заживления в поврежденных сухожилиях. - Лазерная терапия
Использование низкоуровневого лазерного излучения может способствовать уменьшению воспаления и улучшению кровообращения в области поврежденных сухожилий. - Ударно-волновая терапия (УВТ)
Это метод, в основе которого лежит воздействие акустических импульсов низкой частоты. Когда они соприкасаются с тканью кости, хряща, то высвобождается энергия, которая оказывает лечебный эффект: уменьшается воспаление, улучшается кровообращение, что способствует выздоровлению.
Таким образом, лечение эпикондилита зависит от степени повреждения сухожилий и степени ограничения функциональности руки. Консервативные методы: физиотерапия, противовоспалительные препараты и ортезы — обычно являются первой линией лечения. В случаях, когда они не приносят должного облегчения, может потребоваться хирургическое вмешательство. Использование инновационных методов, таких как плазмотерапия и лазерная терапия, также части пациентов помогает чувствовать себя лучше.
Решение о выборе метода лечения следует принимать совместно с врачом, так как у каждого пациента есть индивидуальные особенности. Раннее начало терапии, соблюдение рекомендаций и наблюдение врача позволяют достичь наилучших результатов и восстановить функции сустава.
|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. |
Получить консультацию |
Ударно-волновая терапия (УВТ)
Записаться
Ударно-волновая терапия – один из эффективных методов лечения хронических заболеваний опорно-двигательной системы, который основан на воздействии акустических волн .Процедура обеспечивает быстрый результат, а после курса УВТ можно получить долговременный лечебный эффект. Подробнее об услуге…
Эпикондилит локтевого сустава – очень распространённое заболевание, которое часто называют «локоть теннисиста» или «локоть гольфиста», в зависимости от локации воспалительного процесса. Однако, как показывает практика, профессиональные спортсмены редко сталкиваются с такой проблемой, больше она характерна, напротив, для людей без физической подготовки.
По какой причине развивается эпикондилит и как можно помочь таким пациентам, рассказал Тимофей Александров, врач травматолог-ортопед отделения эндопротезирования и эндоскопической хирургии суставов НИИТО им. Я.Л. Цивьяна Минздрава России, к.м.н., старший научный сотрудник.

Эпикондилит: причины – в анатомии
Вопреки убеждению, эпикондилитом очень редко страдают профессиональные спортсмены, которые тренируются по всем правилам. А название «локоть теннисиста/гольфиста» заболевание получило исключительно из-за механизма воздействия. В зоне риска – люди, ведущие «сидячий» образ жизни с минимальной физической активностью, а также спортсмены – чаще всего, «любители», которые игнорируют разминку. В результате неподготовленные должным образом ткани травмируются.
«Основная причина боли – в надмыщелковой зоне, медиальной либо латеральной. С одной и с другой стороны мы видим: короткое сухожилие, длинная мышца и длинное сухожилие. Болит, как правило, именно зона надмыщелка плечевой кости», – поясняет доктор.
Обычно симптомы заболевания возникают после того, как человек выполнил какую-то нехарактерную для себя в повседневной жизни физическую работу: поклеил обои, прополол огород, покидал снег и т.п. В результате возникает боль – не столько острого, сколько ноющего характера.
Причины этого в следующем. Дело в том, что длинная мышца и длинное сухожилие избыточно работают, чаще всего это связано с работой пальцами (скребком, мышкой), которая относится к мелкой моторике. Сгибатели пальцев ведут на внутреннюю поверхность, разгибатели пальцев ведут к наружной стороне.
В итоге, получается, что чем больше мы работаем пальцами, тем сильнее болит локоть, потому что точка крепления находится на плечевой кости.
Кроме этого, короткое сухожилие в это время начинает отекать, то есть происходит избыточная концентрация жидкости в этой зоне. При этом отток жидкости может произойти только за счёт работы мышц.
В связи с этим, очень распространена ошибка, которую делают люди в такой ситуации: они фиксируют (обездвиживают) локоть, а пальцами продолжают работать. По большому счёту, это не улучшает состояние, а, напротив, усугубляет его.
В некоторых случаях причиной заболевания может быть травматическое повреждение точки крепления. «Само сухожилие в области прикрепления к костной ткани может быть нарушено – либо повреждение самого сухожилия, либо, как следствие удара, может произойти отёк уже костной ткани. И уже без дополнительного медицинского обследования это определить невозможно», – пояснил специалист.
Как не навредить самолечением?
«Самая главная проблема этого заболевания – прежде всего, уход в хроническое состояние. В остром состоянии поболело – помассировали, может даже пройти. Потом только начинаете что-то делать – опять болит», – рассказывает доктор.
Как правило, пациенты в этом состоянии не обращаются к врачу, а начинают применять различные «домашние» средства: одни – греют, другие – охлаждают, приобретают в ортопедических салонах «чулки» и т.д. Все эти действия как раз и способствуют переходу заболевания в хроническое состояние и даже могут вызвать осложнения.
«Сразу скажу, что локоть греть ни в коем случае нельзя. Потому что избыточная локальная температура в области локтевого сустава может привести к другому заболеванию – так называемому гетеротопическому оссификату либо артрофиброзу. Второе, о чём нужно знать, – надолго обездвиживать локтевой сустав нельзя. Это самый «капризный» сустав. Любой здоровый сустав, зафиксированный на четыре недели, после этого не разогнётся, либо будет очень сложно это сделать», – предупреждает доктор Александров.
Подходы к лечению
Часто к специалисту пациенты с эпикондилитом обращаются после нескольких лет после старта болезни. И в этом случае уже может назначаться медикаментозное либо хирургическое лечение.
«Сразу могу отметить, то хирургическое – крайне редко. В большинстве случаев достаточно заниматься обычным растяжением. Разогнув руку в локтевом суставе, необходимо растянуть сгибатели и разгибатели в одну и другую сторону. Этого уже будет достаточно, чтобы скопление жидкости ушло в мышечную часть, и было снято воспалительное проявление данного заболевания», – рекомендует травматолог-ортопед.
Вторая мера – это узкие ортезы на предплечье, которые позволяют дозированно прижимать сгибатели либо разгибатели для того, чтобы снизить нагрузку с короткого сухожилия. В результате оно приходит в покой, независимо от вида деятельности, и это тоже позволяет человеку восстановиться.
Когда же заболевание приходит в острое состояние и боль начинает мучить постоянно, мешает спать, тогда пациенту в качестве экстренной помощи может быть назначена медикаментозная блокада.
В точку наибольшей болезненности (с наружной или внутренней стороны) устанавливается смесь двух медикаментов – лидокаина и гормонального препарата, с целью снять воспаление в этой зоне и уменьшить отёк.
«И для скорой помощи это хорошая вещь. Чаще всего, её хватает на год-полтора. Но если только заниматься блокадами, то, как правило, срок действия препарата сокращается, и человек начинает обращаться всё чаще и чаще. А гормональный препарат, устанавливаемый более одного раза, приводит к гипотрофии мягких тканей. И мы, таким образом, пытаясь помочь, начинаем усугублять ситуацию», – отмечает доктор.
В случае «глубоко хронического» заболевания необходимо проводить МРТ, чтобы исключить повреждение сухожильной части либо отёк костной ткани. При таких состояниях, чаще всего, требуется уже оперативное лечение.
Профилактика обострений
При повторяющихся проявлениях эпикондилита важно знать, какова их «природа». Лучше всего обратиться к травматологу и получить компетентную консультацию, возможно – выполнить дополнительные исследования.
Если обострения связаны с тем, что человек не разминается и не готовится к физическим нагрузкам, то в качестве профилактики может быть достаточно обычной лечебной физкультуры
«Роль реабилитации в целом очень высока. Правильно подобранные упражнения для нагрузки и разгрузки мышечной ткани и сухожильной части позволяют ликвидировать очень многие проблемы. Методов для снятия отёков и воспаления очень много, в том числе физиопроцедуры – есть и ударно-волновой метод, и тейпирование, рефлексотерапия. Те, кто знают свою проблему и давно с ней борются, как правило, идут в специализированный зал, сами используют тейпы и выполняют упражнения на растяжение и накачку этих мышц», – делится Тимофей Игоревич.
Самым же доступным и эффективным средством профилактики доктор считает физкультуру и разминку по утрам: «Если вы готовите свой организм к жизни, то, соответственно, и в жизни организм хорошо реагирует на те или иные нагрузки».
Эпикондилит – это воспалительное (с последующей склонностью к тканевой дегенерации) поражение околосуставных тканей (состоящих из костей, надкостницы и сухожилий), начинающееся с места, в котором мышечные сухожилия предплечья прикрепляются к плечевой кости. Происходит это после длительного мышечного перенапряжения предплечья (часто в совокупности с сильной нагрузкой на них), вследствие чего околосуставные ткани постоянно травмируются (образуются микронадрывы), воспаляются и со временем рубцуются.
Дополнительно может произойти поражение шиловидного отростка лучевой кости, из-за чего страдают сухожилия мышц-сгибателей и разгибателей большого пальца руки. Возникает эпикондилит, как правило, на руке, являющейся для человека рабочей (на правой – для правшей и на левой – для левшей).
Провоцирующими эпикондилит факторами могут выступать:
- продолжительные по времени движения локтем в «режиме» сгибания-разгибания
- травмы локтевого сустава
- точечное мышечное перенапряжение
- нарушение местного кровоснабжения
- наличие некоторых костных патологий
Наиболее подвержены недугу представители профессий, предполагающих частые и длительные монотонные (обычно в «режиме» вверх-вниз) движения локтем (строители, маляры, массажисты, скрипачи, пианисты, профессиональные теннисисты и игроки в гольф). Рискуют получить эпикондилит и те, кто слишком фанатично форсирует проведение хозяйственных работ на своем дачном участке. По статистике, недуг чаще наблюдается у мужчин в возрастной группе 40-60 (иногда – от 30) лет.
