
Вакцинотерапия
Развитие отечественных технологий в борьбе с онкологическими заболеваниями – это наш стратегический приоритет. И работа над созданием лекарственных препаратов нового поколения, которые демонстрируют свою высокую эффективность на этапе испытаний на животных — настоящий прорыв в онкологии.
ВНИМАНИЕ!
Набор на участие в исследовании вакцины «ЭнтероМикс» временно приостановлен!
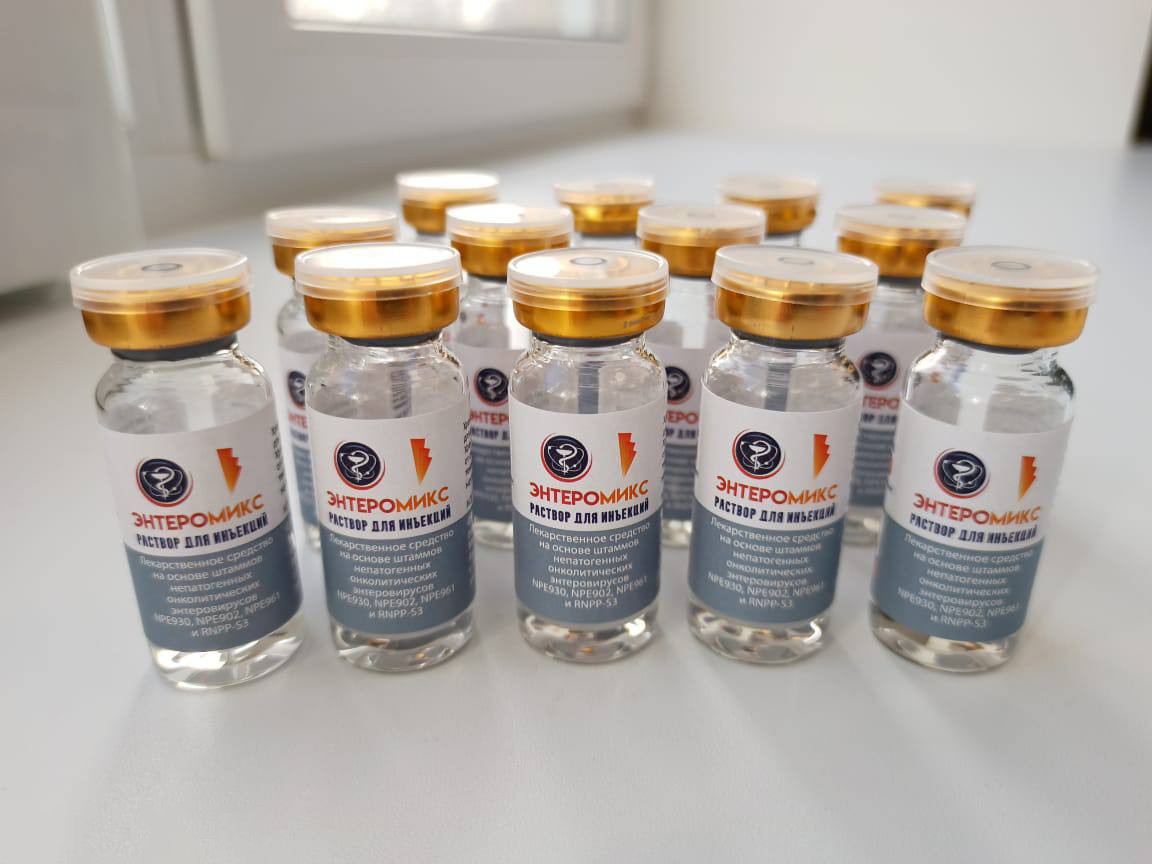
Онколитическая вакцина «ЭнтероМикс»
НМИЦ радиологии Минздрава России ведет большую научную работу сразу по двум направлениям. Первая – онколитическая вакцина «ЭнтероМикс», созданная в НМИЦ радиологии Минздрава России совместно с Институтом молекулярной биологии имени Энгельгардта. Препарат основан на сочетании четырех непатогенных вирусов, которые обладают способностью уничтожать злокачественные клетки и одновременно активировать противоопухолевый иммунитет пациента. За последние несколько лет завершен полный цикл доклинических исследований, подтвердивших эффективность и безопасность препарата. Противоопухолевый эффект варьируется от замедления роста опухоли до ее полного уничтожения.
КРИТЕРИИ УЧАСТИЯ
- К участию в исследовании онколитической вакцины «ЭнтероМикс» приглашаются пациенты с гистологически подтвержденными солидными опухолями, то есть исключая онкогематологические заболевания, такие как лимфомы, лейкозы и миелома.
- Важно, что для участия отбираются только пациенты, которые ранее получали противоопухолевое лечение и исчерпали все доступные линии и методы терапии (согласно клиническим рекомендациям Минздрава России).
- Возрастной диапазон для участия составляет от 18 до 75 лет.
- Общее состояние пациента позволяет проводить дополнительное лечение (оценка по шкале ECOG: 0–2).
- Пациент восстановился после предыдущих методов терапии.
Персонализированные мРНК-вакцины
Второе направление – это персонализированные мРНК-вакцины, которые разрабатываются в нашем Центре совместно с Институтом им. Гамалеи. Принципиальное отличие этого метода заключается в индивидуальном подходе: на основе генетического анализа опухоли каждого пациента создается уникальная вакцина, способная «научить» иммунную систему распознавать раковые клетки. Специально для этого нашим Центром было создано уникальное программная платформа для определения индивидуального мутационного профиля (т.н. неоантигенов) и с последующим конструированием индивидуальной вакцины под этот «портрет» опухоли.
Онколитические и персонализированные вакцины
В чем же заключается основное различие между персонализированной мРНК-вакциной и онколитической вакциной?
Прежде всего, в механизме действия. «ЭнтероМикс» использует вирусы для прямого разрушения опухоли и активации врожденного иммунитета, в то время как мРНК-вакцины работают на молекулярном уровне, программируя специфическую противоопухолевую иммунную систему бороться с конкретными опухоли, на основании молекулярного «портрета» опухоли.
Обе разработки – результат работы наших талантливых российских ученых. Они символизируют переход от традиционных методов лечения к передовым биотехнологическим решениям. Мы уверены, что эти вакцины откроют новые горизонты в борьбе с онкологическими заболеваниями и спасут тысячи жизней.
Кто разработал вакцину
В 2018 году медики НМИЦ онкологии имени Блохина по заданию Минздрава России начали разрабатывать подходы к неоантигенной персонализированной вакцине. Исследования шли совместно со специалистами НИЦ эпидемиологии и микробиологии имени Гамалеи и Московским научно-исследовательским онкологическим институтом имени Герцена. Значительных успехов удалось достичь летом 2024 года. В декабре разработка вышла на финальный этап.
Как работает вакцина от рака
Вакцина от рака отличается от обычных прививок. Она не защищает от рака, как, например, от гриппа. Рак появляется, когда клетки в организме начинают расти и делиться без остановки. Лекарства помогают организму бороться с болезнью. Они делают так, чтобы иммунная система человека могла победить опухоль.
Вакцину создавали тем же методом, что и лекарство от коронавируса: COVID-19 Phizer и Moderna.
«Технология позволяет создать в клетках очень большие концентрации целевого антигена, то есть того белка или пептидов, которые разработчик вакцины закодировал в этой мРНК. Это необходимо для того, чтобы показать иммунной системе больного раком человека, как отличить здоровую клетку от злокачественной», — говорил глава центра имени Гамалеи Александр Гинцбург.
Он подчеркнул, что создана универсальная технология, которая позволяет решить буквально все проблемы онкологии: меланому, рак легких и желудочно-кишечного тракта и так далее.
«Вакцина позволит генерировать индивидуальные наборы антигенов и, соответственно, клонов Т-клеточных рецепторов, которые смогут такие антигены распознавать. За счет большого количества таких антигенов в одном препарате опухоли будет труднее ускользать от иммунного ответа, и шансы на то, что все опухолевые клетки будут разрушены, становятся намного выше», — сказал старший научный сотрудник НМИЦ онкологии имени Блохина, врач-онколог кандидат медицинских наук Игорь Самойленко.
Исследователи сделали пептидный вариант, провели доклинические исследования, доказав эффективность на мышах с развитой меланомой. На 15-й день (когда начинает работать иммунная система) они увидели большую разницу в размерах опухоли между привитыми и непривитыми животными. В результате непривитые умерли в промежуток между 19-м и 22-м днем; привитые — остались живы.
«Для применения на человеке необходимо создать специальные площадки для изготовления персональной вакцины. Сейчас они уже строятся. Технология, о которой мы говорим, прорывная, но речь не идет о панацее, о «золотой таблетке» против всех видов рака», — заявил директор научно-исследовательского института экспериментальной диагностики и терапии опухолей НМИЦ онкологии имени Блохина Вячеслав Косоруков.
Когда вакцину начнут использовать на людях и сколько она будет стоить
В начале 2025 года вакцину «ЭнтероМикс» начнут использовать на пациентах. В клиническом исследовании смогут принять участие мужчины и женщины в возрасте от 18 до 75 лет, сообщил главный онколог Минздрава РФ, гендиректор НМИЦ радиологии академик РАН Андрей Каприн.
У пациентов должен быть подтвержденный диагноз: опухоли головы и шеи, средостения, желудочно-кишечного тракта, центральной нервной системы, рак молочной железы, легкого, желчевыводящих путей, поджелудочной железы, мочеполовой системы, саркома мягких тканей и костей, а также меланома кожи и слизистых.
Еще одно условие — невозможность хирургического вмешательства и стандартных методов лечения.
Каприн уверяет, что препарат для лечения рака будет обходиться государству в 300 тыс. рублей, но пациенты смогут воспользоваться ей бесплатно.
Десятки изданий на днях сообщили о том, что в России вскоре начинаются испытания вакцины от рака, и даже назвали стоимость ее производства. О какой именно вакцине идет речь? На самом деле, наши ученые работают над созданием нескольких вакцин от рака, отличающихся по технологии изготовления и механизму действия. Расскажем о трех самых значимых их них.
ВАЖНО! Вакцины от рака предназначены не для профилактики, а для лечения онкозаболеваний. Традиционно вакцинами называют медпрепараты биологического происхождения. Они содержат элементы ослабленного или убитого микроорганизма, вызывающего то или иное заболевание. При его проникновении в организм человека иммунная система учится бороться против новой инфекции. Вакцины против рака создаются по такой же схеме с использованием частичек ослабленной или модифицированной опухолевой клетки.
Персонализированная мРНК-вакцина — своя под каждого пациента
Особенно перспективным направлением в поисках вакцины от рака считается разработка персонализированной мРНК-вакцины, основанной на биологических кодах человека. Ее клинические испытания начнутся в 2025- 2026 годах, сообщил 14 декабря главный онколог Минздрава России, генеральный директор Национального медицинского исследовательского центра радиологии, академик РАН Андрей Каприн.
В России такие вакцины создаются совместно учеными Центра им. Гамалеи, НМИЦ радиологии и Национального медицинского исследовательского центра онкологии им. Блохина. Как рассказывал академик Александр Гинцбург, для получения персонализированных вакцин используются материалы, взятые при биопсии из опухоли конкретного пациента.
Сначала на уникальной платформе проводят генетический анализ (геномное секвенирование) злокачественного образования, чтобы определить присущую только ему мутацию — своеобразный «портрет» опухоли. За счет мутации в раковых клетках возникают новые белки — «неоантигены», которые иммунная система не распознает и не борется с ними. Вакцина помогает иммунной системе научиться их различать, чтобы бороться с раковыми клетками.
В исследованиях на мышах с меланомой мРНК-вакцина показала высокую эффективность. Животные без прививки скончались на 19–22-й день, а те, кому она была сделана, выживали. Для продолжения исследований Министерство здравоохранения предоставило финансирование.
По словам академика Каприна, в принципе вакцина может влиять на любые виды опухолей, но для проведения первых экспериментов на людях планируется отобрать пациентов с наиболее распространенными формами: рак легкого, молочной железы, ЖКТ. В России правовые рамки использования подобных вакцин расширил принятый в 2024 году закон о применении персонализированных препаратов. Появилась возможность посредством организации собственных производств создавать индивидуальные средства для каждого пациента. Начальная стоимость мРНК-вакцины — 300 000 рублей. Но когда технология и производство будут налажено, она станет дешевле. Сейчас в центре радиологии используются российские и китайские реактивы и техника, но ученые уже работают над созданием собственных изделий. Чем их будет больше, тем дешевле будет продукт.
Онколитическая вирусная вакцина «пожирает» раковые клетки
Препарат «ЭнтероМикс» — онколитическая вирусная вакцина. Ее разработали ученые из Национального медицинского исследовательского центра радиологии Министерства здравоохранения РФ и Института молекулярной биологии им. Энгельгардта.
Это уникальный инновационный препарат, рассказал Андрей Каприн: в его основе лежит комбинация четырех непатогенных вирусов, способных уничтожать раковые клетки и одновременно активировать противоопухолевый иммунитет пациента. Для создания вакцины используется ослабленная клетка опухоли, взятая у пациента. В нее внедряется вирус. После введения вакцины вирус подобно «троянскому коню» проникает в раковую опухоль и начинает разрушать ее изнутри.
Доклинические исследования на животных и искусственно выращенных опухолях показали, что онколитическая вакцина безопасна и нетоксична. При ее применении ученые наблюдали как приостановку роста опухоли, так и полное ее исчезновение.
В конце 2024 — начале 2025 года ученые планируют набрать пациентов для начала клинических исследований на базе НМИЦ радиологии. В тестировании примут участие пациенты от 18 до 75 лет с неизлечимыми опухолями, которым не помогло стандартное лечение и операция. НМИЦ радиологии первым из центров в России получил лицензию на производство вакцины в собственном производственном комплексе.
Дендритные клеточные вакцины — когда других способов не осталось
С начала 2000 годов ученые НМИЦ онкологии им. Петрова в Санкт-Петербурге занимаются разработкой вакцин на основе дендритных клеток. Эти препараты также готовят персонально под каждого больного. На первом этапе специалисты берут биопсию опухолевой ткани. После этого из крови пациента извлекают его собственные клетки, которые затем трансформируют в незрелые дендритные клетки. Они становятся своего рода «наставниками» для иммунной системы. К ним добавляют образцы опухоли, которые обладают высокой иммуногенностью. После чего этот состав вводят в организм через кожу. Воздействие такой вакцины у части пациентов позволяет остановить развитие болезни.
Вакцины на основе дендритных клеток — это безопасный метод лечения онкологических больных, когда стандартные методы не приносят результатов. Препарат можно использовать в комплексной терапии или для профилактики рецидивов после стандартного лечения. В центре Петрова терапию дендритно-клеточной вакциной успешно прошли свыше 900 пациентов. В 2024 году группа ученых, которые под руководством Ирины Балдуевой разработали дендритно-клеточную вакцину для терапии злокачественного рака, получила значимую медицинскую премию «Призвание».
Препарат на основе вируса осповакцины показал эффективность на 1 стадии КИ
Вирусы, атакующие раковые клетки и стимулирующие иммунитет, становятся все более перспективным направлением в онкологии. Уникальный российский препарат, созданный на основе рекомбинантного штамма VV-GMCSF-Lact вируса осповакцины, уже показал эффективность на первом этапе клинических исследований. Разработкой занимаются ученые Института химической биологии и фундаментальной медицины Сибирского отделения РАН совместно со специалистами центра «Вектор» Роспотребнадзора и компании «Онкостар» из «Сколково».
Для создания безопасного вируса ученые удалили участки, отвечающие за вирулентность, и добавили гены, повышающие способность вируса бороться с клетками опухоли. Это первый в мире препарат с геном, производящим белок, уничтожающий раковые клетки. Препарат успешно сдерживает рост первичной опухоли и подавляет рост метастазов, не оказывая негативного воздействия на здоровые клетки. В исследовании участвовали женщины с раком молочной железы в терминальной стадии. Результаты показали, что препарат безопасен и демонстрирует положительный терапевтический эффект. У 55% пациенток наблюдалось уменьшение размеров опухоли и стабилизация процесса.
В ноябре 2024 года Вероника Скворцова, руководитель ФМБА, на встрече с президентом Владимиром Путиным рассказала о работе российских ученых по созданию вакцин. Она отметила, что они первыми в мире создали уникальную платформу для производства мРНК-вакцин, которая показала преимущества перед зарубежными аналогами.
Текст: Елена Бадьина
Post Views:
6 383
Революция в онкологии: российская вакцина против колоректального рака
1. Введение
1.1 Значимость открытия
Разработка вакцины против колоректального рака Федеральным медико-биологическим агентством (ФМБА) России в 2024 году ознаменовала новый этап в лечении онкологических заболеваний. Это событие привлекло внимание мирового научного сообщества, поскольку открывает перспективы для успешного лечения одного из самых распространённых видов рака, который до сих пор часто оказывался не чувствительным к существующим методам лечения, таким как химиотерапия и лучевая терапия
1.2 Историческая перспектива
История исследований рака началась ещё в конце XIX века, когда была предложена теория о том, что иммунная система человека может бороться с опухолями. В течение последующего века учёные разрабатывали разнообразные методы иммунотерапии. Однако до сих пор создание вакцины против рака оставалось значительной проблемой, поскольку опухолевые клетки обладают уникальной способностью уклоняться от иммунного ответа. Введение вакцины ФМБА — это шаг вперёд в решении данной проблемы благодаря использованию персонализированного подхода и новых биотехнологий.
1.3 Глобальный контекст
В последние годы иммунотерапия приобрела особую популярность благодаря успехам вакцин против COVID-19, что привлекло внимание к mRNA-технологиям, которые потенциально могут быть использованы и в лечении онкологических заболеваний. Ведущие компании, такие как BioNTech и Moderna, уже разрабатывают mRNA-вакцины против различных видов рака, включая меланому и рак лёгких. Российская вакцина против колоректального рака вписывается в этот глобальный контекст и имеет все шансы стать частью мировой практики иммунотерапии.
2. Научные основы вакцины
2.1 Принцип действия
Разработка вакцины основана на принципе активации иммунной системы пациента против специфических опухолевых антигенов, которые находятся на поверхности раковых клеток. Эти антигены, называемые неоантигенами, уникальны для каждой опухоли и формируются вследствие мутаций. Введение вакцины стимулирует иммунные клетки распознавать эти антигены как «врагов», что активирует мощный иммунный ответ против раковых клеток.
2.2 Механизм иммунного ответа
Иммунная система человека обладает естественной способностью бороться с раковыми клетками, но многие опухоли развивают механизмы, позволяющие им избегать иммунного ответа. Вакцина ФМБА направлена на восстановление этой способности. Она учит иммунные клетки, в частности Т-клетки, распознавать опухолевые неоантигены и уничтожать раковые клетки без повреждения здоровых тканей.
2.3 Персонализированный подход
Одним из ключевых аспектов вакцины является её персонализация. Для каждого пациента разрабатывается уникальная версия вакцины, которая нацелена на антигены, характерные для его конкретной опухоли. Это гарантирует более точное и эффективное лечение. Индивидуальный подход также минимизирует побочные эффекты, часто встречающиеся при стандартных методах терапии.
3. Процесс разработки
3.1 Этапы исследования
Разработка вакцины прошла несколько основных этапов:
- Исследования иммунологии и генетики опухолей, направленные на выявление специфических антигенов.
- Создание концепции персонализированных вакцин, ориентированных на конкретные типы раковых клеток.
- Доклинические испытания на лабораторных моделях, которые включали тестирование на животных и клеточных культурах.
3.2 Технологические инновации
Вакцина была разработана с применением передовых технологий, включая методы секвенирования геномов опухолей и платформы для синтеза индивидуализированных вакцин. Эти технологии позволяют точно определить уникальные характеристики каждой опухоли и разрабатывать препараты с минимальными побочными эффектами.
3.3 Сотрудничество и поддержка
Проект разработки вакцины получил значительную поддержку со стороны российских государственных органов. В феврале 2024 года президент России Владимир Путин подчеркнул важность работы в области создания вакцин против рака, отметив, что это направление является приоритетным для страны. Проект был поддержан не только на государственном, но и на международном уровне, что подчёркивает его значимость.
4. Доклинические испытания
4.1 Методология испытаний
Доклинические исследования включали несколько тестов на моделях животных, целью которых было оценить:
- Способность вакцины стимулировать иммунную систему.
- Эффективность в подавлении роста опухолей.
- Безопасность препарата и отсутствие серьёзных побочных эффектов.
4.2 Результаты
Исследования продемонстрировали, что вакцина ФМБА эффективно активирует Т-клетки, которые направлены на уничтожение раковых клеток. В результате роста опухолей у лабораторных животных было существенно подавлено, что подтверждает потенциал препарата как терапевтического средства.
4.3 Подготовка к клиническим испытаниям
На основе успешных доклинических испытаний была начата подготовка к клиническим испытаниям на людях, которые начнутся в ближайшие месяцы. Эти испытания позволят окончательно подтвердить эффективность вакцины и её безопасность у пациентов с различными стадиями колоректального рака.
5. Преимущества вакцины
5.1 Персонализированный подход
Каждая версия вакцины разрабатывается с учётом особенностей конкретной опухоли, что обеспечивает высокую эффективность лечения и минимальные побочные эффекты. Такой подход позволяет направлять иммунный ответ только на раковые клетки, не повреждая здоровые ткани.
5.2 Потенциал в лечении агрессивных форм рака
Хотя вакцина изначально предназначена для лечения колоректального рака, она может быть адаптирована для борьбы с другими агрессивными видами опухолей, такими как меланома и глиобластома. Это делает её универсальным инструментом для лечения многих видов рака, особенно тех, которые устойчивы к традиционным методам терапии.
Источники:
- Известия. «Вакцина против колоректального рака готова к применению» – 03 августа 2024.
- РИА Новости. «Российская вакцина от рака прошла доклинические испытания» – 06 сентября 2024.
- BMJ. «When will the world get cancer vaccines?» – 06 января 2023.
- Big News Network. «Cancer vaccines ready within three years Russian scientist» – 2024.
- Interfax. «Cancer vaccine under development in Russia to target incurable types of cancer» – 24 июля 2024.
Вакцина не будет работать как профилактика онкологии, но сможет помочь уже больным раком. Но татарстанские врачи предупреждают, что антираковая вакцина не дает 100%-ную гарантию на излечение. Республиканские медики готовы включиться в исследования, которые уже находятся на финальных стадиях.
С сентября с онкозаболеваниями начнут бороться с помощью вакцины, разработка которой ведется уже несколько лет. В 2018 году медики НМИЦ онкологии имени Блохина по заданию Минздрава России начали разрабатывать подходы к неоантигенной персонализированной вакцине. Исследования шли совместно со специалистами НИЦ эпидемиологии и микробиологии имени Н.Ф. Гамалеи и Московским научно-исследовательским онкологическим институтом имени П.А. Герцена. Они же разрабатывали вакцину от новой коронавирусной инфекции. Значительных успехов удалось достичь летом 2024 года. В декабре разработка «ЭнтероМикс» вышла на финальный этап.
Разработанная антираковая вакцина призвана помочь пациентам с первичной меланомой, раком почек, груди и поджелудочной железы. Со слов директора НИЦ Алексея Беляева, препарат показал свою эффективность даже на четвертой стадии онкологии.
— Мы видим эффект даже у больных с четвертой стадией, и мы лечим тех пациентов, которые прошли стандартные методы лечения и от которых отказались все специалисты. Вакцина обучает собственные клетки обнаруживать опухолевые клетки. Мы видим таких больных, которые должны были погибнуть при саркоме или миобластоме, но они живут годами, — заявил Беляев.

В свою очередь главный онколог Минздрава РФ назвал онковакцину уникальным инновационным препаратом. Он рассказал, что в основе вакцины лежит комбинация четырех непатогенных вирусов, способных уничтожать раковые клетки и одновременно активировать противоопухолевый иммунитет пациента. Для создания вакцины используется ослабленная клетка опухоли, взятая у пациента. В нее внедряется вирус. После введения вакцины вирус подобно «троянскому коню» проникает в раковую опухоль и начинает разрушать ее изнутри. Доклинические исследования на животных и искусственно выращенных опухолях показали, что онколитическая вакцина безопасна и нетоксична, заверил онколог. При ее применении ученые наблюдали как приостановку роста опухоли, так и полное ее исчезновение.
При этом создатели антираковой вакцины предупреждают, что она не будет работать как прививка против гриппа или ковида. То есть от заболевания она не убережет, зато может помочь справиться с ним.
На это обратил внимание и главный онколог ПФО, член-корреспондент РАН Рустем Хасанов. Он подчеркнул, что в случае с онковакциной речь идет о способе лечения рака, а не о профилактике.
— В организме здорового человека иммунная система способна обнаружить и уничтожить измененные опухолевые клетки на ранних стадиях их развития. Однако не всегда это происходит. В таких случаях на помощь может прийти технология персонализированных мРНК-вакцин, то есть онковакцина, — отметил ученый.

Со слов Хасанова, препарат создается специально для конкретного человека и его опухоли. Для этого используются измененные и здоровые клетки пациента, в которых выявляются мутации, вызванные неоантигенами. Именно эти мутации и становятся основой для создания вакцины. Для создания индивидуальных вакцин подключают искусственный интеллект.
Говоря об эффективности препарата, Рустем Хасанов отметил, что онковакцина — это не панацея. Но, тем не менее, врач уверен, что ряду пациентов лекарство поможет.
— Надо помнить, что рак коварен. Его пытаются излечить уже много лет, но он все еще есть в нашей жизни, — сказал онколог.
Член-корреспондент Академии наук РТ, председатель комитета РОРР по работе с региональными отделениями, доктор медицинских наук Сергей Рыжкин считает, что перспективы вакцин связаны с индивидуальной терапией, где используются дендритные клетки, выделенные из крови пациента. Эти клетки «обучают» иммунную систему распознавать и уничтожать опухолевые клетки. Метод уже активно используется в клинической практике, что позволяет достигать успешных результатов при раннем выявлении рака.
— Иммунотерапия станет важной частью комплексного лечения онкобольных. Исследования в данной области осуществляются несколькими крупными федеральными исследовательскими центрами, — говорит Рыжкин. — Вакцины показывают лучшие результаты в сочетании с лучевой и химиотерапией, что делает их эффективным инструментом в борьбе с трудноизлечимыми формами рака. Применение вакцин особенно перспективно для пациентов с неоперабельными опухолями и тяжелыми стадиями заболевания.
Главный онколог Минздрава Татарстана Эдуард Нагуманов подчеркнул, что, по предварительным данным, антираковая вакцина имеет перспективы в лечении человека.
— Вакцина еще на этапе клинических исследований, она прошла доклинический этап — исследование на экспериментальных животных. Началась первая фаза клинических исследований, набор добровольцев прошел в декабре прошлого года. В первую фазу, которая оценивает безопасность, нужно от 100 до 200 человек. Сейчас идет оценка безопасности, далее будут проведены вторая и третья фазы, — сказал Нагуманов.
С его слов, методы иммунотерапии могут быть эффективны не только при меланоме, но и при раке легкого, почки, колоректальном раке, раке молочной железы. Он подчеркнул, что эта вакцина — далеко не первая в истории борьбы с онкологией.
— Эти методики применяются давно, поэтому сказать, что эта вакцина первая в России, нельзя, потому что в НИИ онкологии им. Петрова аналогичные вакцины давно применяются и, соответственно, этим можно пользоваться, — сказал Эдуард Нагуманов.

Разработка онковакцины продолжается. Ученые Национального исследовательского центра эпидемиологии и микробиологии имени Н.Ф. Гамалеи вместе с учеными и медиками Татарстана, со слов директора НИЦЭМ Александра Гинцбурга, начнут реализовывать проекты по разработке новых вакцин, включая создание терапевтических прививок против онкологических заболеваний.
— По всей видимости, коллеги из Татарстана полностью готовы вместе с нами в ближайшее время расширить те исследования, которые мы ведем, — заявил Гинцбург.
Ученый рассказал, что в конце августа ожидается получение разрешения на применение вакцины. Причем лекарство будет совершенно бесплатным.
