Эндопротезирование тазобедренного сустава
в Челябинске:
10 клиник,
цена от 12900 до
223340
рублей
(в среднем 114061),
запись на эндопротезирование тазобедренного сустава.
Выберите недорогую клинику с услугой «Эндопротезирование тазобедренного сустава» недалеко от Вас и с хорошими отзывами пациентов.
все цены на эндопротезирование
Врачи, отношение всего персонала, питание, обстановка. Легла планово на операцию по эндопротезированию тазобедренного сустава. Оперировал сам заведующией Полляк Леонид Наумович, что могу сказать: это …
Моей маме недавно сделали операцию в этой клинике — эндопротезирование тазобедренного сустава. На данный момент её самочувствие хорошее, могу сделать выводы, что операция прошла успешно. Огромное спас…
Обращался в эту клинику по вопросу эндопротезирования тазобедренного сустава. Получил хорошую консультацию, врач грамотно, доступно все объяснил, ответил на вопросы и дал хорошие рекомендации. Пока ещ…
Мужу требовалась замена сустава. 3 года хромал, и болело. Нам посоветовали доктора Хаитова как очень грамотного хирурга. Были на консультации. Доктор всё объяснил и записал на операцию. Мужа прооперир…
10 июня 2024
Профессионализм, доброе и внимательное отношение к пациентам. 1 ноября 2023 года моей маме провели операцию по эндопротезированию тазобедренного сустава. Это уже 2 операция на другую ногу. Полтора год…
29 ноября 2023
Здравствуйте. Я гражданин Казахстана, работаю на станции Петропавловск ЮУЖд, заболел в 2022 г., отправили на обследование в г. Челябинск, в клинику РЖД. Была проведено эндопротезирование тазобедренног…
17 февраля 2023
Эндопротезирование тазобедренного сустава
В клинике «ЭФ ЭМ СИ» эндопротезирование тазобедренного сустава является одной из самых распространенных операций. У нас есть все для выполнения операций по частичной или полной замене крупных суставов:
- передовое и современное оборудование
- хирурги-ортопеды с 30-летним опытом установки эндопротезов различных брендов
- проверенные временем импланты лучших мировых брендов (Smith & Nephew, DePuy Synthes, Johnson & Johnson)
Индивидуальный подход к каждому пациенту обеспечивает доказанную эффективность эндопротезирования и стабильную приживаемость имплантов.

Если вы:
- испытываете боль в суставе при движении или в покое
- у вас случилась травма
- есть болезни суставов: деформирующий артроз, артрит
- был опыт консервативных методов лечения, но боль вернулась
Позвоните по номеру +7 (351) 211-30-20 и запишитесь на бесплатную консультацию к хирургу. С помощью современных способов диагностики специалисты клиники «ЭФ ЭМ СИ» оценят показания к эндопротезированию и проконсультируют по всем вопросам, связанным с оперативным лечением. Чем раньше вы примите решение обратиться к врачу, тем выше шанс предотвратить осложнения, сократить время восстановления и быстрее вернуться к активной жизни.
Абсолютными показаниями к эндопротезированию тазобедренного сустава являются:
- прогрессирующий остеоартроз (хрящ сустава разрушается, оставляя костную ткань без защиты, любые движения причиняют боль, костная ткань истончается и деформируется еще больше)
- ревматоидный артрит (системное воспалительное заболевание, которое поражает как крупные, так и мелкие суставы)
- травмы и перелом шейки бедра
- септический некроз головки бедра и кости
- приобретенные аномалии строения тазобедренного сустава
В клинике «ЭФ ЭМ СИ» ежегодно проводится 300-400 операций на крупных суставах: тотальная или частичная замена тазобедренного сустава, замена коленного сустава, замена плечевого сустава.
На консультации с хирургом, в случае показаний к эндопротезированию, вы получите направление на тщательное обследование. Такая операция, как замена тазобедренного сустава требует комплексной и всесторонней диагностики. Хирург-ортопед будет контролировать все показатели, чтобы вы были спокойны и уверены в том, что оперативное вмешательство пройдет успешно.
Если в процессе обследования выявлены противопоказания к эндопротезированию: инфекции, хронические заболевания, неврологические нарушения, плохое соматическое состояние, то хирург принимает решение о дальнейших действиях в зависимости от типа и степени ограничений.
Замена тазобедренного сустава цена
На консультации с хирургом осуществляется подбор эндопротеза. Окончательная цена на замену тазобедренного сустава зависит от типа и модели протеза, материала пары трения, сложности операции.
На рисунке представлен эндопротез для тотальной замены тазобедренного сустава. Составные части эндопротеза (ножку и чашку) с помощью специальных методик вводят в кость. Костная ткань прорастает в специальные поры или бороздки имплантата. За счет регенерационных способностей происходит четкая фиксация эндопротеза. Для пожилых пациентов более подходит фиксация протеза на полимерный цемент. У людей в возрасте значительно снижается способность к регенерации костной ткани, она начинает представлять собой пористую структуру. Это обстоятельство помогает полимерному составу глубоко проникнуть вглубь костной ткани и надежно закрепить имплантат.
В тех случаях, когда одна из сторон, составляющих сустав, не повреждена, а общее состояние больного позволяет делать благоприятные прогнозы, специалистами клиники «ЭФ ЭМ СИ» производится бесцементная замена тазобедренного сустава.

Важным фактором является характеристика имплантата. Места соприкосновения суставных поверхностей должны быть изготовлены из сверхпрочного материала. При трении этот материал не должен выделять в окружающие ткани микрочастицы металлов и керамики. В клинике «ЭФ ЭМ СИ», вам предложат эндопротезы, сочетающие в себе следующие материалы:
- металл и металл
- полимер и металл
- керамика и керамика
- полимер и керамика

Пары трения: 1.Металл по металлу. 2.Металл по полимеру. 3. Керамика по керамике. 4. Керамика по полимеру. 5. Применение специально обработанной поверхности металла для снижения трения (оксид циркония).
В стоимость эндопротезирования входит нахождение в стационаре и реализация реабилитационной программы совместно с хирургом-ортопедом. Грамотная ортопедия помогает пациентам планомерно и эффективно проходить восстановление.
Актуальные цены на операции в клинике «ЭФ ЭМ СИ» вы можете найти тут. (здесь должна быть вшита ссылка на прайс).
Реабилитация после замены сустава
Для пациентов клиники «ЭФ ЭМ СИ» реабилитация после замены сустава начинается уже в первые сутки после операции. Уходит боль, появляется подвижность сустава, можно встать на прооперированную конечность с дополнительными опорами. Первый этап реабилитации (10-12 дней) проходит в стационаре под чутким контролем хирурга и лечащего врача. Пациента учат, как правильно сидеть, вставать с кровати, ходить в туалет, принимать ванну. Для каждого пациента в индивидуальном порядке разрабатывается план реабилитации, придерживаясь которому, процесс восстановления проходит планомерно и эффективно.
Каждый пациент, которому сделано эндопротезирование, должен четко понимать, что на время реабилитации (3-6 месяцев) его образ жизни поменяется. Первое время для передвижения придется использовать вспомогательные средства опоры (костыли, ходунки). Чтобы снизить нагрузку на сустав и минимизировать риски падений, рекомендовано использовать насадки на унитаз, подставки и ступеньки, чтобы забираться в ванну. Для облегчения процесса вставания можно добавить ручки рядом с низкими креслами и кроватью.
После выписки плановый осмотр пациента хирургом проводится через один, три, шесть и двенадцать месяцев. Врачи внимательно наблюдают за реабилитацией после операции и контролируют каждый этап восстановления. В зависимости динамики восстановления программа реабилитации может корректироваться. Мы нацелены на то, чтобы быстро и безопасно вернуть суставу полную подвижность.
Бесплатная консультация хирурга по замене тазобедренного сустава в клинике «ЭФ ЭМ СИ» – это возможность получить экспертную оценку вашего случая. Запишитесь на бесплатную консультацию по телефону +7 (351) 211-30-20.
Мы возвращаем свободу движений без боли и осложнений!
Операция по замене коленного сустава является одним из вариантов лечения коленного сустава, поврежденного остеоартритом. Остеоартроз развивается вследствие разрушения суставного хряща и подлежащей кости.
Врач может порекомендовать хирургическое вмешательство, если другие методы лечения, такие как медикаментозное лечение и физиотерапия, для облегчения боли и скованности.
Во время процедуры хирург удалит поврежденный хрящ и кость перед имплантацией искусственного сустава, содержащего металл, пластик и другие синтетические материалы.
По данным академии хирургов-ортопедов (AAOS), более 90 процентов людей, которым требуется полная замена коленного сустава, будут испытывать меньшую боль после операции и иметь большую способность перемещаться и выполнять ежедневные задачи.
Как с любой хирургической процедурой, операция замены колена несет риски. Эти риски варьируются от инфекции и боли до тромбов.
Тем не менее, AAOS отмечают, что ежегодно проводится более 600 000 процедур, и менее 2 процентов приводят к серьезным осложнениям.
Риски при операции по замене коленного сустава
Операция по замене коленного сустава сопряжена с множеством различных рисков. Некоторые являются результатом операции, а другие — реакцией организма на операцию.
Мы обсудим возможные риски более подробно ниже:
Анестезия

Если у человека сильная боль в колене из-за остеоартрита, врач может порекомендовать операцию на колене.
Людям, которым проводится операция по замене коленного сустава, требуется анестезия, чтобы они не чувствовали боли во время операции.
Если человек выбирает общий наркоз, он будет без сознания и не проснется, пока операция не закончится.
В качестве альтернативы местная анестезия только ошеломляет ногу или нижнюю часть тела, и человек остается бодрым во время операции. Они могут получать успокоительные средства, чтобы помочь им расслабиться и легким сном.
Общая анестезия может вызывать побочные эффекты, такие как:
- головная боль
- тошнота
- сонливость
- боль в горле , из — за использования дыхательной трубки во время операции
- в редких случаях сердечный приступ или инсульт
Люди чаще испытывают осложнения от общей анестезии, если у них уже есть другое серьезное состояние здоровья, такое как болезнь сердца или проблемы с легкими.
Местная анестезия вызывает меньше серьезных побочных эффектов, чем общая анестезия. Кроме того, реже, чем при общей анестезии, люди чувствуют сонливость после операции, и риск потери крови, сгустков, инфаркта или инсульта ниже.
Побочные эффекты от регионарной анестезии могут включать:
- головные боли
- проблемы с мочеиспусканием
- аллергические реакции
- в редких случаях повреждение нерва иглой, которая доставляет анестезию в организм
Инфекционное заболевание
Любое отверстие в коже может позволить бактериям проникнуть, что потенциально может привести к инфекции. Хирург примет меры предосторожности, чтобы минимизировать этот риск во время операции.
Как только человек возвращается домой, он должен следить за следующими признаками инфекции:
- покраснение
- припухлость
- тепло
- выписка из операционного поля
- лихорадка и озноб
Если возникает инфекция, врач назначит антибиотики для ее лечения.
Кровотечение
Кровотечение во время и после операции в норме. В редких случаях человек может потерять слишком много крови во время процедуры и нуждается в переливании крови.
Иногда после операции кровь может скапливаться под кожей и вызывать отек. Если это произойдет, может потребоваться другая процедура для высвобождения крови.
Сгустки крови
Сгустки крови являются одним из наиболее значительных рисков операции по замене коленного сустава. Если операция повреждает кровеносный сосуд или человек не двигается в течение нескольких дней после процедуры, кровоток может замедлиться и может образоваться сгусток крови.
Сгусток крови в одной из глубоких вен на ногах называется тромбозом глубоких вен (ТГВ). Если сгусток вырвется на свободу, он может попасть в легкие и заблокировать поток крови. Эта блокировка называется легочной эмболией, и она может быть опасной для жизни.
Перемещение ног и ношение компрессионных устройств после операции может помочь предотвратить образование сгустков.
Боль и отек
Боль и отек являются общими после операции, но тяжесть этих симптомов будет варьироваться от человека к человеку.
Врачи обычно назначают обезболивающие, чтобы помочь справиться с любым дискомфортом после операции. Этот рецепт, как правило, действителен только в течение короткого периода, но, если боль продолжается в течение нескольких месяцев после операции, врач может назначить другие виды лечения.
После операции могут быть припухлости в колене, лодыжке и стопе. Обледенение области и выполнение легких упражнений могут помочь уменьшить опухоль.
Проблемы с дыханием
Некоторым людям трудно дышать прямо после операции, особенно если у них общий наркоз.
Если в легкие поступает недостаточно воздуха, в них может накапливаться слизь, что может привести к воспалению легких.
Медицинский работник поможет человеку сделать глубокий вдох, чтобы снова заставить работать легкие.
Повреждение нервов и артерий
В редких случаях хирург может случайно перерезать нерв или кровеносный сосуд, который проходит близко к колену.
Если это произойдет, вторая хирургическая процедура может потребоваться для устранения повреждения. Порез нерва может привести к потере чувствительности или движения в пораженной области, и это иногда может быть постоянным.
Аллергическая реакция
Иногда люди могут иметь аллергическую реакцию на металлические компоненты в имплантатах коленного сустава. У некоторых людей с аллергией на металлы части имплантата вызывают реакцию, которая вызывает ряд симптомов, включая отек, сыпь и волдыри.
В редких случаях аллергические реакции могут вызывать такие симптомы во всем теле, как слабость, диарея, головные боли и потеря функции в области имплантата.
Лица, у которых в прошлом были кожные реакции на металлические украшения, должны проконсультироваться со своим врачом, необходим ли тест на аллергию на металлы перед операцией.
Отказ имплантата
Технология замены суставов значительно улучшилась за эти годы, но она не идеальна.
Новое соединение может ослабить, износиться или потерять свою устойчивость.
Если сустав сломается, человек, вероятно, будет испытывать постоянную боль и скованность после операции. Им может понадобиться другая процедура, чтобы заменить его.
Снижение рисков
Лучший способ обеспечить положительный результат — следовать указаниям хирурга. Человек должен также удостовериться, что он задал любые вопросы, касающиеся ухода за его новым коленом.

Хотя отдых важен, человек должен начать ходить, как только доктор посоветует, чтобы обеспечить хорошее кровообращение.
Следующие советы должны помочь предотвратить или уменьшить общие осложнения при замене коленного сустава:
Успокойтесь: врачи часто рекомендуют людям начать использовать новое колено как можно скорее после операции. Однако важно не переусердствовать. Это может занять от 3 до 6 недель, прежде чем человек сможет вернуться к некоторым своим обычным занятиям, включая подъем по лестнице и вождение.
Упражнение: важно встать с постели и передвигаться. Выполнение упражнений, рекомендованных доктором, поможет человеку восстановить движение в колене. Сохранение активности также снизит риск образования тромбов.
Использование льда: обертывание пакета со льдом в мягкую ткань и удерживание его на колене может уменьшить отек и уменьшить боль в первые несколько дней после операции. Опора колена на пару подушек также может помочь при отеках.
Облегчение боли: хирург назначит лечение, чтобы облегчить боль после операции. Борьба с болью может помочь человеку оставаться активным, что ускорит выздоровление.
Компрессионные устройства: врач обычно рекомендует носить компрессионные чулки или сапожное устройство, которое постоянно оказывает давление на ногу. Эти устройства предотвращают скопление крови в ногах и образование тромба.
Очистите рану: хирург даст инструкции о том, как ухаживать за раной. Содержание в чистоте области может помочь предотвратить инфекцию.
Другие методы

Прежде чем выбрать операцию по замене коленного сустава, люди, возможно, пожелают рассмотреть другие неинвазивные методы лечения, которые могут облегчить боль и ригидность при остеоартрите.
Для некоторых людей использование палки или ходунка может быть лучшим вариантом, чем операция.
Эти процедуры включают в себя:
- специальные устройства, такие как ортопедическая обувь, трость или ходунки
- физические упражнения и физическая терапия
- обезболивающие, такие как ацетаминофен (Tylenol) или нестероидные противовоспалительные препараты, которые включают ибупрофен (Motrin), напроксен (Naprosyn) и целекоксиб (Celebrex)
- инъекции стероидов или гиалуроновой кислоты в колено
- снижение веса при необходимости
Поддержание здорового веса и регулярные физические упражнения могут помочь предотвратить развитие остеоартрита.
Задайте вопросы Вашему врачу
Чтобы обеспечить наилучший результат операции и снизить риск осложнений, люди должны узнать как можно больше информации до операции.
Вопросы к врачу включают в себя:
- Какой результат я могу ожидать? Как мне поможет операция по замене коленного сустава?
- Есть ли у меня какие-либо варианты, кроме хирургии, чтобы облегчить боль и скованность?
- Что я могу сделать при подготовке к операции, чтобы повысить вероятность успеха?
- Каковы возможные риски операции по замене коленного сустава?
- Что я могу сделать, чтобы снизить риск осложнений?
- Каковы признаки того, что у меня осложнение?
- При каких обстоятельствах я должен вам позвонить?
Резюме
Операция по замене коленного сустава является относительно стандартной процедурой, которая улучшает мобильность и качество жизни для многих людей.
Меньше чем 2 из каждых 100 человек будут испытывать серьезные осложнения после операции по замене коленного сустава, и это обычно связано с существующим состоянием здоровья. Лучше всего обсудить все варианты лечения с врачом, прежде чем принимать решение об операции.
Операции по эндопротезированию суставов начали проводить около 30 лет назад, и с тех пор ежегодно сотни тысяч людей избавляются от боли и получают возможность свободно передвигаться благодаря усилиям хирургов. Появляются новые технологии, снижается процент послеоперационных осложнений. Однако большая часть пациентов — люди среднего и старшего возраста со своими особенностями организма, которые необходимо учитывать как при подготовке к хирургическому вмешательству, так и в восстановительный период. Об этой специфике нам рассказывает хирург-ортопед Максим Михайлович Ранков.
Но есть не только физиологические факторы, ограничивающие возможности специалистов. Нередко людям психологически очень сложно решиться на оперативную хирургию. Страхи перед операцией, опасения последствий заставляют откладывать визит в клинику, терпеть боль в надежде, что завтра будет лучше (или, как минимум, не хуже). С нами делится историей своего лечения пациентка, прошедшая все этапы: длительных сомнений, оперативного вмешательства, реабилитационного периода и жизни после эндопротезирования. 12 октября, во Всемирный день борьбы с артритом, MedAboutMe предлагает информацию к размышлению. Выбор — за пациентом.
Особенности подготовки к операции эндопротезирования у возрастных пациентов
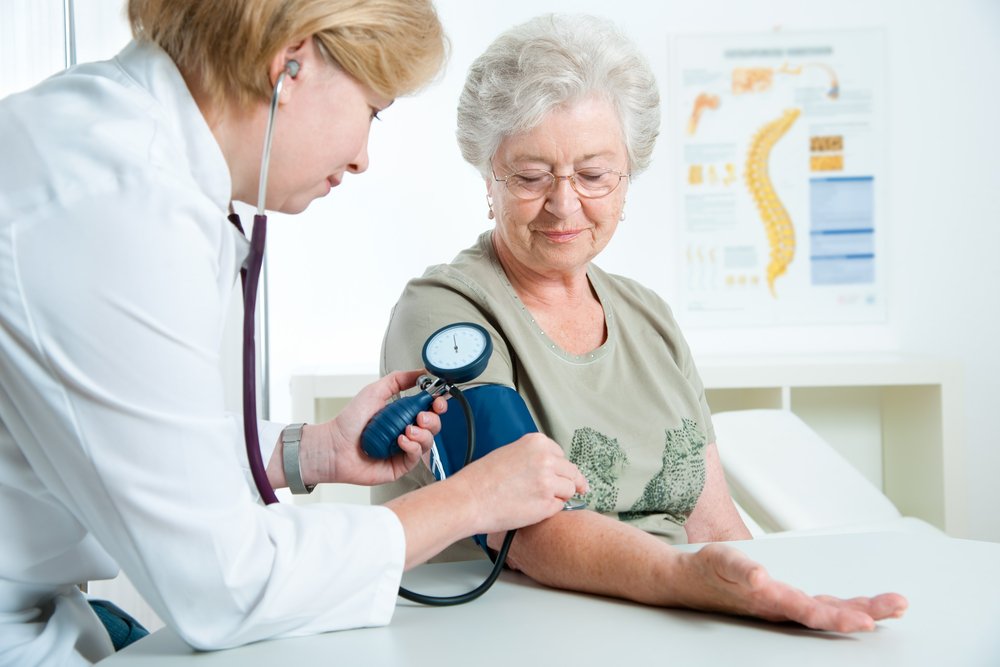
Эндопротезирование сустава — это замещение части или всего сустава эндопротезом, искусственным имплантатом. Операция эндопротезирования — высокоэффективный, а зачастую и единственный вариант возвращения человеку восстановления функции сустава.
Чаще всего операция эндопротезирования связана с заменой тазобедренного сустава. Показанием для эндопротезирования этого сустава является резко выраженное ограничение его функциональности. Остеоартроз, развивающийся в среднем у людей старше 50 лет, прогрессирующий артрит являются наиболее частыми причинами, приводящими к необходимости эндопротезирования тазобедренных суставов. Эти же диагнозы намного чаще встречаются у возрастных пациентов, нежели у молодых людей.
Подготовительный этап — важная и неотъемлемая часть всего процесса эндопротезирования. От состояния здоровья человека перед операцией зависит, насколько успешны будут как операция, так и период восстановления. Люди старшего возраста требуют при предварительном осмотре особого внимания.
У пациентов среднего и пожилого возраста чаще, чем у молодых, выявляют такие факторы, осложняющие процесс операции и реабилитации, как:
- высокий уровень сахара в крови, что провоцирует повреждения стенок сосудов, ухудшение циркуляции крови в органах и конечностях;
- железодефицитная анемия (особенно у женщин). Данный фактор может быть как проявлением скрытых заболеваний, так и удлинять восстановительный период;
- склонность к образованию тромбов;
- варикозное расширение вен области таза и конечностей;
- лишний вес. Масса тела, превышающая оптимальные границы по ИМТ (индекс массы тела), может быть серьезным препятствием при адаптации тела к имплантированному суставу;
- остеопороз, истончение, хрупкость костной ткани;
- аритмии, ишемическая болезнь сердца;
- хронические воспалительные процессы.
При подготовке к оперативному вмешательству необходимо пройти обследование у терапевта. Это не только позволит оценить состояние организма и готовность перенести операцию, но и предупредит возможные осложнения. Так, за несколько дней до эндопротезирования необходимо исключить некоторые медикаменты, которые, возможно, человек принимает на постоянной основе (например, аспирин).
Комментарий эксперта
Максим Михайлович Ранков, заведующий отделением травматологии городского многопрофильного стационара, г. Санкт-Петербург
Пациент перед оперативным вмешательством должен быть полностью обследован и осмотрен терапевтом. На основании анализов, необходимых для операции (клинический минимум, включающий биохимический, клинический анализы крови, электрокардиограмму и т. п.), специалисты выявляют показания или противопоказания к операции.
Если по результатам обследования будут выявлены отклонения по тем или иным показателям, необходимо дообследование, коррекция и лечение перед хирургическим вмешательством. Например, при плохих показателях электрокардиограммы необходима консультация кардиолога, если повышен сахар — эндокринолога и так далее. Пока показатели не достигнут допустимых значений, оперативное вмешательство не проводят.
Всем пациентам среднего и пожилого возраста рекомендовано перед операцией пройти обследование под названием эзофагогастродуоденоскопия, ЭФГДС (в народе называемое «трубку глотать»), эндоскопическое обследование верхних отделов желудочно-кишечного тракта.
Зачем? Многие пациенты даже не подозревают о том, что происходит у них в желудке, и тогда пропущенные, бессимптомное текущие, не диагностированные ранее язвы могут спровоцировать желудочное-кишечное кровотечение в процессе операции или в раннем послеоперационном периоде. Если такое происходит, язва «открывается», пациента становится труднее спасти.
Вторая, особенно важная для возрастных пациентов перед операцией, процедура — УЗДГ (ультразвуковое допплерографическое исследование) вен нижних конечностей. Проводится УЗДГ, чтобы исключить наличие тромбов в венах нижних конечностей.
Тромбозы вен нижних конечностей являются грозным осложнением послеоперационного периода, особенно при операциях на крупных суставах конечностей, так как в первое время после эндопротезирования пациенты обездвижены, малоактивны, кровь в венах нижних конечностей застаивается, на старых тромбах могут образовываться новые. Старые тромбы могут оторваться в процессе самой операции, новообразовавшиеся — в раннем послеоперационном периоде. Если тромб отрывается и проходит по кровеносному руслу, весьма вероятны такие грозные осложнения, как, например, тромбэмболия легочной артерии (ТЭЛА), что может обернуться даже летальным исходом.
Послеоперационный период: реабилитация пациентов

Реабилитационная программа после операции эндопротезирования суставов необходима для пациентов любого возраста, причем каких-то принципиальных возрастных нюансов в ней нет. Нужно адаптироваться к имплантату, учитывать его (и свои) возможности и, конечно, начинать заниматься восстановлением циркуляции крови, мышечных функций в прооперированной конечности почти сразу же после хирургического вмешательства.
Комментарий эксперта
Максим Михайлович Ранков
Реабилитация после операции жизненно необходима пациентам старшего и пожилого возраста. Зачастую именно возрастной фактор является определяющим потребность активной реабилитационной программы. Молодые пациенты в некоторых случаях активизируются и восстанавливаются самостоятельно, без помощи смежных специалистов: буквально — «встал и пошел». Они спешат вернуться к прежней активной жизни, заняться прежними делами, пойти на работу.
В случае с пациентами старшего возраста им могут мешать активно передвигаться хронические, соматические заболевания, привычка к малоподвижному (как до операции) образу жизни. Поэтому такими послеоперационными больными должны заниматься инструкторы по лечебной физкультуре. Пациентам показаны физиотерапевтические процедуры, хорошо также использовать возможности санаторно-курортных учреждений. Еще раз повторюсь: реабилитационный период таким пациентам принципиально нужен.
В целом реабилитационная программа не различается по возрастам: упражнения, процедуры, правила одинаковы для любого тела. Но пожилые люди в послеоперационном периоде сами очень редко восстанавливаются, ими нужно заниматься. Боли в послеоперационном периоде, отсутствие мотивации делать упражнения «здесь и сейчас» удлиняют и усложняют восстановительный период. Если прооперированный человек сам не в состоянии заняться реабилитацией, то функциональный результат остается на прежнем уроне: пациент как не ходил, так и не ходит.
В заключение хочу обратиться к нашим пациентам. Если у вас появились боли в суставах, вам поставили диагноз «деформирующий артроз» и из-за этого качество вашей жизни с каждым днем ухудшается, не откладывайте вопрос оперативного лечения надолго. Примите решение и начинайте готовиться к операции. К сожалению, деформирующий артроз является неуклонно прогрессирующим заболеванием, и, вероятнее всего, рано или поздно вы обратитесь к хирургу.
Но операция по замене сустава на ранних этапах развития заболевания протекает проще, послеоперационный период легче, а функциональные результаты намного лучше. С другой стороны, обострение хронических соматических заболеваний может препятствовать возможности выполнения операции, и в некоторых случаях врачи вынуждены отказывать пациентам ввиду высокого риска угрозы жизни для пациента. На сегодняшний день подобные операции с успехом выполняются во многих клиниках.
Эндопротезирование: как решиться на операцию и чего ждать после нее?


Личный опыт
Вера Игнатьевна Файзулина, провизор
Меня направили на операцию по эндопротезированию с диагнозом «диспластический коксартроз тазобедренного сустава 4 степени». К этому моменту у меня были сильные боли в пораженном суставе, затруднения при ходьбе, любые движения ноги отдавались болью во всей конечности.
Дисплазия, видимо, была врожденной. Но в середине прошлого века на подобные изменения у новорожденных редко обращали внимание. Уже значительно позже удалось установить, что я родилась, вероятно, с врожденным подвывихом бедра, дисплазией тазобедренного сустава 2 степени.
Боли в ноге начались в 17 лет. Мне диагностировали ишиас, защемление нервов. А уже после беременности стали говорить о развивающемся коксартрозе. В итоге в 35 лет была рекомендована операция по замене сустава.
К операции я шла достаточно долго: не было квоты, были опасения… Не было положительных примеров у знакомых (хотя и отрицательных тоже). Мотивацией послужил сосед по подъезду: достаточно молодой мужчина, он долго ходил только на костылях, а потом прошел через эндопротезирование в больнице им. Боткина, и начал двигаться самостоятельно (и довольно активно). Мне было 55, меня мучили боли. И я решилась.
Противопоказаний врачи у меня не нашли, я собрала нужные документы и отправилась в больницу. Было, конечно, страшновато.
Операция прошла для меня совершенно незаметно, под легким общим и спинальным наркозом. Мне установили титановый протез тазобедренного сустава производства США (были два варианта на выбор). Я очнулась быстро, в реанимации, уже с новым суставом.
Реабилитация началась со следующего после хирургического вмешательства дня: меня учили правильно вставать с кровати, правильно ложиться, переворачиваться, использовать подушку для удержания ноги в нужном положении. На третий день я уже начала учиться ходить с костылями, нам показывали, как надо сидеть, как посещать туалет…
Моей соседкой по палате была 67-летняя Надежда, которая проходила операцию эндопротезирования уже на втором суставе. Ее опыт, рассказы о восстановлении и решение о второй операции очень меня поддерживали в первые дни: перед первым разом ей пришлось похудеть на 15 килограммов, иначе нагрузка на сустав была бы излишней. И она это сделала. Со слов Нади, единственное, о чем она жалела, что не решилась на замену сустава раньше, было бы меньше боли и больше активных лет жизни впереди.
Через 10 дней после протезирования я осваивала рекомендованный курс физкультурных упражнений уже дома. В квартире на период восстановления тоже пришлось сделать некоторые изменения: после эндопротезирования тазобедренного сустава нельзя садиться на низкие стулья и кресла, кровать должна быть высокой, чтобы бедренная часть ноги при сидении находилась параллельно полу.
В медикаментозные назначения после операции входят противовоспалительные и болеутоляющие препараты. При последующих посещениях клиники специалисты не только оценивают состояние сустава, процесс заживления, но и учат, как ходить с костылями, потом с одним костылем, с тростью, как преодолевать ступеньки, мыться в душе, показывают необходимые комплексы упражнений, советуют, как преодолевать небольшие затруднения послеоперационного времени, рассказывают, какие виды спорта (и танцы) доступны, а от каких стоит держаться подальше.
В целом, реабилитационный период занимает около трех месяцев, после чего можно ходить без трости, поддержки, совершенно свободно и самостоятельно. Но обязательно надо выполнять все назначения, разрабатывать мышцы, приучать тело правильно двигаться. Еще важный момент: специалисты очень не рекомендуют набирать вес, чтобы не давать излишнюю нагрузку на суставы.
В итоге я могу сказать, что очень довольна произошедшими переменами. После операции прошло 6 лет, я активно хожу (и бегаю!), прекрасно себя чувствую. И согласна с Надеждой: если бы я знала, какую свободу приносит операция, я решилась бы на эндопротезирование тазобедренного сустава намного раньше.
Ортопедия : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова. – 2013
Эндопротезирование суставов кисти при послеожоговой деформации и нарушении функции / Яковлев С.В. // ACTA BIOMEDICA SCIENTIFICA – 2011 – №4-1(80)
Как живет человек в первые 1-2-3 месяца после операции?
Первые 8–12 недель после операции пациенту необходимо соблюдать ряд ограничений: избегать сгибания в тазобедренном суставе более 90°, не скрещивать ноги, не разводить их широко в стороны, не ротировать оперированную конечность внутрь. Нельзя садиться на низкие поверхности, поднимать предметы тяжелее 5 кг и выполнять резкие движения. После осмотра врача на контрольном приёме (через 3 месяца после операции) часть ограничений может быть снята в зависимости от течения восстановительного периода.
К врачу надо будет прийти несколько раз на осмотр: перевязки, снятие швов. При выписке мы вышлем на электронную почту курс ранней послеоперационной реабилитации, где всё расписано по дням.
Есть ли боли после операции?
Боли неизбежны в первые дни после операции потому что сама операция довольно травматична. В стационаре боль снимается обезболивающими препаратами. К моменту выписки болей уже нет. Если пациент соблюдает рекомендации и предписанный врачом режим дома, то болей не возникает.
Какая реабилитация предусмотрена после операции?
Мы вышлем курс ранней послеоперационной реабилитации при выписке на электронную почту. В нём всё подробно расписано по дням. Посещение реабилитационных центров необязательно, но нужно, если пациент самостоятельно не способен восстановить функцию конечностей.
Через 3–6 месяцев после операции можно постепенно возвращаться к спортивным нагрузкам. Рекомендуемые виды физической активности: плавание, ходьба, скандинавская ходьба, велосипед, занятия на эллиптическом тренажере. Следует избегать бега, прыжков, контактных видов спорта и активностей с высоким риском падений. Окончательное решение о допустимых нагрузках принимает лечащий врач на основании рентгенконтроля и клинической картины.
Когда человек начинает ходить?
Пациент встает на ноги и начинает передвигаться при помощи средств дополнительной опоры (ходунков-роллаторов) на следующий день после операции, затем передвигается на костылях в течение 2–3 недель, после переходит на трость или по возможности передвигается самостоятельно без дополнительной опоры. Ограничениями являются только боли при ходьбе.
Нужны ли компрессионные чулки после операции эндопротезирования?
Компрессионные антиэмболические чулки нужны. Рекомендуем носить их в течение 1 месяца. Помимо компрессионного трикотажа, в течение 30–35 дней после операции требуется прием антикоагулянтов (низкомолекулярных гепаринов или пероральных антикоагулянтов) для профилактики тромбозов и тромбоэмболий. Схему приема определяет врач с учётом индивидуальных факторов риска пациента.
Дается ли инвалидность после операции?
Нет, так как функция сустава полностью восстанавливается.
Сколько ждать квоты в государственных учреждениях?
В настоящее время квоты в государственных учреждениях можно ждать до года.
Какие протезы устанавливают в вашей клинике?
В нашей клинике устанавливаются эндопротезы немецких и американских брендов: Zimmer Biomet, DePuy Synthes, Smith+Nephew. Те эндопротезы, которые мы устанавливаем, по цене примерно одинаковые и разницы принципиальной нет. Есть разница в моделях самих протезов — срок эксплуатации.
Современные эндопротезы тазобедренного сустава служат в среднем 15–20 лет. При правильной установке и соблюдении рекомендаций этот срок может достигать 25–30 лет. Длительность службы зависит от качества материалов, техники установки, веса пациента, уровня физической активности и сопутствующих заболеваний.
Какие протезы бывают и чем отличие?
Тазобедренные эндопротезы бывают разных модификаций и подбираются в зависимости от конституции пациента и образа жизни.
Можно ли сделать два сустава сразу за одну операцию?
Сразу два сустава можно протезировать, если позволяет общее состояние пациента или это крайне необходимо.
Какие есть осложнения после операции?
Осложнения при эндопротезировании тазобедренного сустава включают: интраоперационные (перелом бедренной кости или вертлужной впадины), ранние послеоперационные (инфекционные осложнения, вывих эндопротеза, тромбоз глубоких вен, тромбоэмболия легочной артерии) и поздние (асептическое расшатывание компонентов, перипротезные переломы).
При появлении боли, отёка, покраснения в области операции, повышения температуры тела или невозможности опоры на оперированную конечность необходимо срочно обратиться к лечащему врачу.
Сколько человек проводит в клинике после операции?
В клинике после операции пациент проводит 4–5 дней, этого количества обычно достаточно. Пребывания в стационаре может быть продлено, если наблюдается выраженный болевой синдром или есть сопутствующая патология.
Как спать после операции и дальше в течение реабилитации?
Первые 2 месяца спать с валиком между ног, если пациент спит на боку. А далее как обычно. Ограничений нет.
Из чего складывается цена операции?
Стоимость имплантата, сама операция, пребывание, предоперационные обследования, ведение пациента после операции, анестезия, реабилитация в первые дни после операции.
При каких диагнозах операция строго необходима?
При переломе шейки бедра операция необходима чем раньше, тем лучше, так как такая проблема возникает у пожилых людей. Если затягивать с операцией, то такие пациенты плохо поддаются реабилитации.
При артрозах всё зависит от того, как пациент оценивает сам свое состояние, болевой синдром, готов ли он морально оперироваться, не зависимо от того, что рекомендовал врач. Если затягивать с операцией при выраженном артрозе, то страдают остальные суставы и позвоночник, появляется деформация. Чем раньше пациент будет прооперирован, тем легче и быстрее восстановление.
Есть ли противопоказания по возрасту?
Возраст не является противопоказанием.
В клинике «Союз» в Сокольниках эндопротезирование тазобедренных суставов проводят и очень пожилым людям. Перед хирургическим вмешательством стабилизируется состояние и решаются попутные проблемы. Врачи-анестезиологи, учитывая пожилой возраст пациента и имеющиеся патологии, подбирают самый оптимальный и мягкий наркоз. Для записи на консультацию звоните +7 (499) 229-23-00.
